Болезнь ходжкина что это такое
причины, симптомы, диагностика и лечение
Лимфогранулематоз - злокачественная гиперплазия лимфоидной ткани, характерным признаком которой является образование гранулем с клетками Березовского-Штернберга. Для лимфогранулематоза специфично увеличение различных групп лимфатических узлов (чаще нижнечелюстных, надключичных, медиастинальных), увеличение селезенки, субфебрилитет, общая слабость, похудание. С целью верификации диагноза осуществляется биопсия лимфоузлов, диагностические операции (торакоскопия, лапароскопия), рентгенография грудной клетки, УЗИ, КТ, биопсия костного мозга. В лечебных целях при лимфогранулематозе проводится полихимиотерапия, облучение пораженных лимфоузлов, спленэктомия.
Общие сведения
Лимфогранулематоз (ЛГМ) – лимфопролиферативное заболевание, протекающее с образованием специфических полиморфно-клеточных гранулем в пораженных органах (лимфоузлах, селезенке и др.). По имени автора, впервые описавшего признаки заболевания и предложившего выделить его в самостоятельную форму, лимфогранулематоз также называют болезнью Ходжкина, или ходжкинской лимфомой. Средний показатель заболеваемости лимфогранулематозом составляет 2,2 случая на 100 тыс. населения. Среди заболевших преобладают молодые люди в возрасте 20-30 лет; второй пик заболеваемости приходится на возраст старше 60 лет. У мужчин болезнь Ходжкина развивается в 1,5-2 раза чаще, чем у женщин. В структуре гемобластозов лимфогранулематозу отводится втрое место по частоте возникновения после лейкемии.
Лимфогранулематоз
Причины лимфогранулематоза
Этиология лимфогранулематоза до настоящего времени не выяснена. На сегодняшний день в числе основных рассматриваются вирусная, наследственная и иммунная теории генеза болезни Ходжкина, однако ни одна из них не может считаться исчерпывающей и общепризнанной. В пользу возможного вирусного происхождения лимфогранулематоза свидетельствует его частая корреляция с перенесенным инфекционным мононуклеозом и наличием антител к вирусу Эпштейна-Барр. По меньшей мере, в 20% исследуемых клеток Березовского-Штернберга обнаруживается генетический материал вируса Эпштейна-Барр, обладающего иммуносупрессивными свойствами. Также не исключается этиологическое влияние ретровирусов, в т. ч. ВИЧ.
На роль наследственных факторов указывает встречаемость семейной формы лимфогранулематоза и идентификация определенных генетических маркеров данной патологии. Согласно иммунологической теории, имеется вероятность трансплацентарного переноса материнских лимфоцитов в организм плода с последующим развитием иммунопатологической реакции. Не исключается этиологическое значение мутагенных факторов - токсических веществ, ионизирующего излучения, лекарственных препаратов и других в провоцировании лимфогранулематоза.
Предполагается, что развитие лимфогранулематоза становится возможным в условиях Т-клеточного иммунодефицита, о чем свидетельствует снижение всех звеньев клеточного иммунитета, нарушение соотношения Т-хелперов и Т-супрессоров. Главным морфологическим признаком злокачественной пролиферации при лимфогранулематозе (в отличие от неходжкинских лимфом и лимфолейкоза) служит присутствие в лимфатической ткани гигантских многоядерных клеток, получивших название клеток Березовского-Рид-Штернберга и их предстадий – одноядерных клеток Ходжкина. Кроме них опухолевый субстрат содержит поликлональные Т-лимфоциты, тканевые гистиоциты, плазматические клетки и эозинофилы. При лимфогранулематозе опухоль развивается уницентрически - из одного очага, чаще в шейных, надключичных, медиастинальных лимфатических узлах. Однако возможность последующего метастазирования обусловливает возникновение характерных изменений в легких, ЖКТ, почках, костном мозге.
Классификация лимфогранулематоза
В гематологии различают изолированную (локальную) форму лимфогранулематоза, при которой поражается одна группа лимфоузлов, и генерализованную – со злокачественной пролиферацией в селезенке, печени, желудке, легких, коже. По локализационному признаку выделяется периферическая, медиастинальная, легочная, абдоминальная, желудочно-кишечная, кожная, костная, нервная формы болезни Ходжкина.
В зависимости от скорости развития патологического процесса лимфогранулематоз может иметь острое течение (несколько месяцев от начальной до терминальной стадии) и хроническое течение (затяжное, многолетнее с чередованием циклов обострений и ремиссий).
На основании морфологического исследования опухоли и количественного соотношения различных клеточных элементов выделяют 4 гистологические формы лимфогранулематоза:
- лимфогистиоцитарную, или лимфоидное преобладание
- нодулярно-склеротическую, или нодулярный склероз
- смешанно-клеточную
- лимфоидное истощение
В основу клинической классификации лимфогранулематоза положен критерий распространенности опухолевого процесса; в соответствии с ним развитие болезни Ходжкина проходит 4 стадии:
I стадия (локальная) – поражена одна группа лимфоузлов (I) либо один экстралимфатический орган (IE).
II стадия (регионарная) - поражены две или более группы лимфатических узлов, расположенных с одной стороны диафрагмы (II) либо один экстралимфатический орган и его регионарные лимфоузлы (IIE).
III стадия (генерализованная) – пораженные лимфоузлы расположены с обеих сторон диафрагмы (III). Дополнительно может поражаться один экстралимфатический орган (IIIE), селезенка (IIIS) либо они вместе (IIIE + IIIS).
IV стадия (диссеминированная) – поражение затрагивает один или несколько экстралимфатических органов (легкие, плевру, костный мозг, печень, почки, ЖКТ и др.) с одновременным поражением лимфоузлов или без него.
Для обозначения наличия или отсутствия общих симптомов лимфогранулематоза на протяжении последних 6 месяцев (лихорадки, ночной потливости, похудания) к цифре, обозначающей стадию болезни, добавляются буквы А или В соответственно.
Симптомы лимфогранулематоза
К числу характерных для лимфогранулематоза симптомокомплексов относятся интоксикация, увеличение лимфатических узлов и возникновение экстранодальных очагов. Часто заболевание начинается с неспецифических симптомов – периодической лихорадки с температурными пиками до 39°С, ночной потливости, слабости, похудания, кожного зуда.
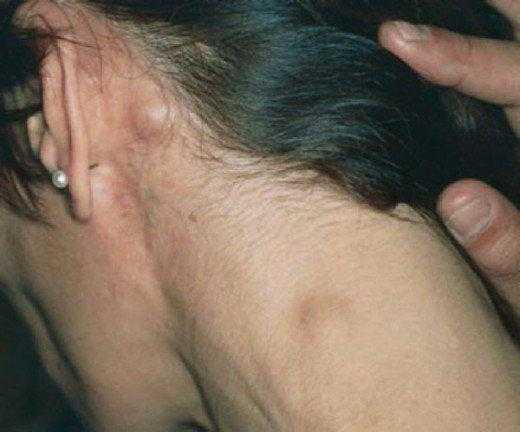
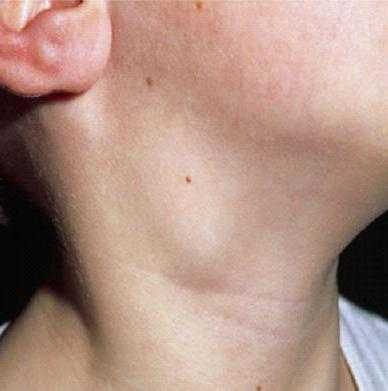
Нередко первым «вестником» лимфогранулематоза служит увеличение доступных для пальпации лимфоузлов, которые больные обнаруживают у себя самостоятельно. Чаще это шейные, надключичные лимфатические узлы; реже - подмышечные, бедренные, паховые. Периферические лимфоузлы плотные, безболезненные, подвижные, не спаяны между собой, с кожей и окружающими тканями; обычно тянутся в виде цепочки.
У 15-20% пациентов лимфогранулематоз дебютирует с увеличения лимфоузлов средостения. При поражении медиастинальных лимфоузлов первыми клиническими признаками болезни Ходжкина могут служить дисфагия, сухой кашель, одышка, синдром ВПВ. Если опухолевый процесс затрагивает забрюшинные и мезентериальные лимфоузлы, возникают абдоминальные боли, отеки нижних конечностей.
Возможно, здесь скрыты шокирующие фото медицинских операций
Вам исполнилось 18 лет?
Увеличение шейных лимфоузлов при лимфогранулематозе
Среди экстранодальных локализаций при лимфогранулематозе наиболее часто (в 25% случаев) встречается поражение легких. Лимфогранулематоз легких протекает по типу пневмонии (иногда с образованием каверн в легочной ткани), а при вовлечении плевры сопровождается развитием экссудативного плеврита.
При костной форме лимфогранулематоза чаще поражаются позвоночник, ребра, грудина, кости таза; значительно реже – кости черепа и трубчатые кости. В этих случаях отмечаются вертебралгии и оссалгии, может происходить деструкция тел позвонков; рентгенологические изменения обычно развиваются спустя несколько месяцев. Опухолевая инфильтрация костного мозга приводит к развитию анемии, лейко- и тромбоцитопении.
Лимфогранулематоз ЖКТ протекает с инвазией мышечного слоя кишечника, изъязвлениями слизистой, кишечными кровотечениями. Возможны осложнения в виде перфорации стенки кишки и перитонита. Признаками поражения печени при болезни Ходжкина служат гепатомегалия, повышение активности щелочной фосфатазы. При поражении спинного мозга в течение нескольких дней или недель может развиться поперечный паралич. В терминальной стадии лимфогранулематоза генерализованное поражение может затрагивать кожу, глаза, миндалины, щитовидную железу, молочные железы, сердце, яички, яичники, матку и др. органы.
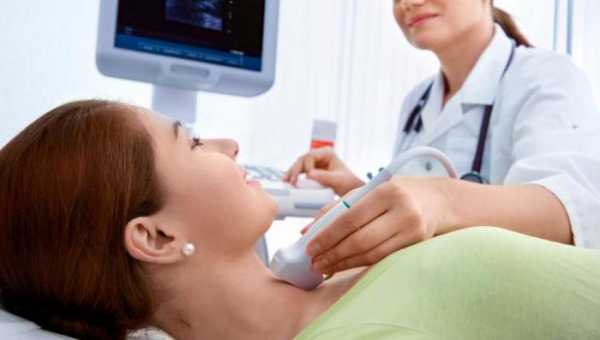
Диагностика лимфогранулематоза
Увеличение периферических лимфоузлов, печени и селезенки наряду с клинической симптоматикой (фебрильной лихорадкой, потливостью, потерей массы тела) всегда вызывает онкологические опасения. В случае с болезнью Ходжкина методы инструментальной визуализации играют вспомогательную роль.
Достоверная верификация, правильное стадирование и адекватный выбор метода лечения лимфогранулематоза возможны только после проведения морфологической диагностики. С целью забора диагностического материала показано проведение биопсии периферических лимфоузлов, диагностической торакоскопии, лапароскопии, лапаротомии со спленэктомией. Критерием подтверждения лимфогранулематоза служит обнаружение в исследуемом биоптате гигантских клеток Березовского-Штернберга. Выявление клеток Ходжкина позволяет только предположить соответствующий диагноз, но не может служить основанием для назначения специального лечения.
В системе лабораторной диагностики лимфогранулематоза обязательно исследуются общий анализ крови, биохимические показатели крови, позволяющие оценить функцию печени (щелочная фосфата, трансаминазы). При подозрении на заинтересованность костного мозга выполняется стернальная пункция или трепанобиопсия. При различных клинических формах, а также для определения стадии лимфогранулематоза требуется проведение рентгенографии грудной клетки и брюшной полости, КТ, УЗИ брюшной полости и забрюшинной клетчатки, КТ средостения, лимфосцинтиграфии, сцинтиграфии скелета и др.
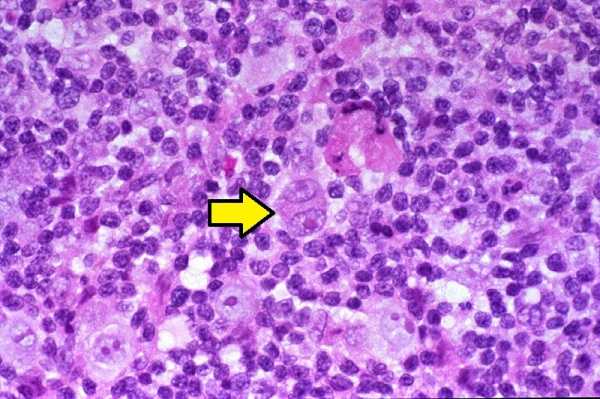
Клетки Березовского-Штернберга при лимфогранулематозе
В дифференциально-диагностическом плане требуется разграничение лимфогранулематоза и лимфаденитов различной этиологии (при туберкулезе, токсоплазмозе, актиномикозе, бруцеллезе, инфекционном мононуклеозе, ангине, гриппе, краснухе, сепсисе, СПИДе). Кроме этого, исключаются саркоидоз, неходжкинские лимфомы, метастазы рака.
Лечение лимфогранулематоза
Современные подходы к лечению лимфогранулематоза основываются на возможности полного излечения данного заболевания. При этом лечение должно быть поэтапным, комплексным и учитывающим стадию болезни. При болезни Ходжкина используются схемы лучевой терапии, цикловой полихимиотерапии, комбинации лучевой терапии и химиотерапии.
В качестве самостоятельного метода лучевая терапия применяется при I-IIА стадии (поражениях единичных лимфоузлов или одного органа). В этих случаях облучению может предшествовать удаление лимфоузлов и спленэктомия. При лимфогранулематозе проводится субтотальное или тотальное облучение лимфоузлов (шейных, аксиллярных, над- и подключичных, внутригрудных, мезентериальных, забрюшинных, паховых), захватывающее как группы пораженных, так и неизмененных лимфатических узлов (последних – в профилактических целях).
Больным с IIВ и IIIА стадиями назначается комбинированная химиолучевая терапия: сначала вводная полихимиотерапия с облучением только увеличенных лимфоузлов (по минимальной программе), затем – облучение всех остальных лимфоузлов (по максимальной программе) и поддерживающая полихимиотерапия в течение последующих 2-3 лет.
При диссеминированных IIIВ и IV стадиях лимфогранулематоза для индукции ремиссии используется цикловая полихимиотерапия, а на этапе поддержания ремиссии - циклы медикаментозной терапии или радикального облучения. Полихимиотерапия при лимфогранулематозе выполняется по специально разработанным в онкологии схемам (МОРР, СОРР, СУРР, СVPP, ДОРР и др.).
Результатами проводимой терапии могут служить:
- полная ремиссия (исчезновение и отсутствие субъективных и объективных признаков лимфогранулематоза в течение 1 месяца)
- частичная ремиссия (купирование субъективных признаков и сокращение размеров лимфоузлов или экстранодальных очагов более чем на 50% в течение 1 месяца)
- клиническое улучшение (купирование субъективных признаков и сокращение размеров лимфоузлов или экстранодальных очагов менее чем на 50% в течение 1 месяца)
- отсутствие динамики (сохранение или прогрессирование признаков лимфогранулематоза).
Прогноз при лимфогранулематозе
Для I и II стадий лимфогранулематоза безрецидивная 5-летняя выживаемость после лечения составляет 90%; при IIIA стадии – 80%, при IIIВ – 60%, а при IV – менее 45%. Неблагоприятными прогностическими признаками являются острое развитие лимфогранулематоза; массивные конгломераты лимфоузлов более 5 см в диаметре; расширение тени средостения более чем на 30% объема грудной клетки; одновременное поражение 3-х и более групп лимфатических узлов, селезенки; гистологический вариант лимфоидное истощение и др.
Рецидивы лимфогранулематоза могут возникать при нарушении режима поддерживающей терапии, провоцироваться физическими нагрузками, беременностью. Пациенты с болезнью Ходжкина должны наблюдаться у гематолога или онколога. Доклинические стадии лимфогранулематоза в ряде случаев могут быть выявлены при проведении профилактической флюорографии.
Болезнь Ходжкина - что это такое? Причины, симптомы и лечение. Лимфома Ходжкина :: SYL.ru
Многих пациентов интересует, что это за болезнь - лимфома Ходжкина, что она собой представляет. Это заболевание относится к одной из форм злокачественного поражения лимфатической системы. Изначально происходит ограниченное поражение лимфатических узлов с последующим распространением злокачественных клеток по органам и системам человека.
Отличительной особенностью патологического процесса считается то, что в пораженных лимфоузлах расположены особенные видоизмененные клетки. Болезнь протекает очень медленно, но без применения специализированных методик терапии возникает функциональное нарушение многих органов, что приводит к смерти.
Особенность болезни
В организме человека все время происходит множество мутаций, обусловленных нарушением взаимодействия нуклеиновых кислот в структуре ДНК. Это провоцирует возникновение опухоли, поэтому важно знать, что это такое - болезнь Ходжкина, и как именно она проявляется.
 У здорового человека срабатывает генетически заложенный код уничтожения злокачественных клеток, предотвращающий их последующий рост и размножение. В результате этого опухолевый процесс блокируется в самом начале развития. При любом нарушении иммунитета злокачественные клетки не разрушаются, и продолжается их бесконтрольное размножение. Лимфоциты, нейтрофилы и другие клетки начинают формировать вокруг клеток опухоли плотные фиброзные рубцы. В результате формирования гранулемы и протекания воспалительного процесса наблюдается интенсивный рост лимфоузла.
У здорового человека срабатывает генетически заложенный код уничтожения злокачественных клеток, предотвращающий их последующий рост и размножение. В результате этого опухолевый процесс блокируется в самом начале развития. При любом нарушении иммунитета злокачественные клетки не разрушаются, и продолжается их бесконтрольное размножение. Лимфоциты, нейтрофилы и другие клетки начинают формировать вокруг клеток опухоли плотные фиброзные рубцы. В результате формирования гранулемы и протекания воспалительного процесса наблюдается интенсивный рост лимфоузла.Важно знать не только что это за болезнь - лимфома Ходжкина, но и также как именно она образуется. Прогрессирование патологического процесса провоцирует проникновение злокачественных клеток в рядом расположенные лимфоузлы и ткани некоторых органов. По мере разрастания злокачественная опухоль замещает собой здоровую ткань, провоцируя структурные и функциональные нарушения органов.
Формы заболевания
Что это такое - болезнь Ходжкина, и какие формы патологического процесса бывают? Вопрос интересует очень многих пациентов, у кого диагностировано это заболевание. В гематологии различают локальную и генерализованную форму. Локальный тип болезни характеризуется тем, что поражаются только лимфоузлы. По локализационному признаку выделяют такие формы болезни Ходжкина, как:
- периферическая;
- легочная;
- медиастинальная;
- кожная;
- нервная;
- костная.
Генерализованный тип болезни характеризуется тем, что злокачественная опухоль распространяется также в следующих органах:
- желудок;
- селезенка;
- легкие;
- печень.
В зависимости от скорости распространения патологического процесса, лимфрогранулематоз может иметь острое или хроническое протекание. Острая форма продолжается примерно несколько месяцев, а хроническая характеризуется длительным затяжным течением с чередованием обострения и ремиссии.
 По МКБ-10 у болезни Ходжкина код С81. Она относится к злокачественным новообразованиям, которые имеют 4 формы, а именно, такие как:
По МКБ-10 у болезни Ходжкина код С81. Она относится к злокачественным новообразованиям, которые имеют 4 формы, а именно, такие как:- лимфогистиоцинарная;
- смешанно-клеточная;
- нодулярно-склеротическая;
- лимфоидное истощение.
При этом учитывается распространенность опухолевого процесса. В зависимости от формы болезни сугубо индивидуально подбираются методики проведения терапии.
Стадии лимфомы
Стадии болезни Ходжкина классифицируются в зависимости от степени тяжести и распространенности злокачественного новообразования. На первой стадии практически во всех случаях симптоматика отсутствует. Болезнь обнаруживается в основном случайно при проведении периодического обследования. В лимфоузле может обнаруживаться небольшая по размерам опухоль.
На 2 стадии болезни Ходжкина опухолевый процесс распространяется сразу на несколько групп лимфоузлов, расположенных выше брюшной области. Кроме того, визуализируются образования в рядом расположенных органах и структурах.
Третья стадия характеризуется наличием обширных новообразований с обеих сторон диафрагмы с множеством гранулем в различных органах и тканях. Практически у всех пациентов опухоли присутствуют в селезенке, печени и органах кроветворения.
 При 4 стадии болезни Ходжкина наблюдается возникновение злокачественных новообразований во многих органах и структурах. При этом отмечается нарушение их функциональной деятельности. У большинства пациентов увеличены лимфоузлы.
При 4 стадии болезни Ходжкина наблюдается возникновение злокачественных новообразований во многих органах и структурах. При этом отмечается нарушение их функциональной деятельности. У большинства пациентов увеличены лимфоузлы.Причины возникновения
Что это такое - болезнь Ходжкина, и каковы причины ее возникновения, интересует очень многих людей, которые находятся в группе риска. На сегодняшний день точно не установлены причины, которые влияют на возникновение патологического процесса. В числе основных теорий его развития рассматриваются такие как наследственная, вирусная и иммунная. Большинство ученых среди основных причин болезни Ходжкина выделяют такие как:
- инфекции и вирусы;
- снижение иммунитета;
- генетическая предрасположенность;
- воздействие на организм канцерогенов;
- болезни иммунной системы.
Это заболевание совершенно не заразно, однако точной причины болезни Ходжкина доктора назвать не могут. Единственным подтвержденным фактором является наличие в организме вируса Эпштейна - Барр, который обнаружили в клетках опухоли. Он приводит к усиленному опухолевому перерождению.
Основная симптоматика
Характер симптомов болезни Ходжкина достаточно различный, однако на протяжении длительного времени патологический процесс может себя никак не проявлять. Это приводит к тому, что заболевание диагностируется на более поздних стадиях. Среди основных симптомов болезни Ходжкина можно выделить такие как:
- увеличение лимфоузлов;
- поражение внутренних органов;
- признаки системного характера.
Самым первым симптомом болезни считается лимфоденопатия. Характеризуется она локальным или распространенным увеличением лимфоузлов при нормальном самочувствии больного. Изначально наблюдается увеличение узлов в подчелюстной и шейной области. Существует вероятность возникновения патологических процессов в других областях лимфатической системы. При этом отмечается такая симптоматика, как:
- лимфоузлы увеличены;
- приобретают эластичную консистенцию;
- не спаяны с окружающими тканями;
- подвижные и безболезненные.
До тех пор, пока лимфоузлы не соприкасаются с прилегающими тканями и органами, на самочувствии пациента это никак не отражается. Однако их увеличение приводит к сдавливанию рядом расположенных тканей, и это проявляется такой симптоматикой, как:
- возникновение мучительного сухого кашля;
- одышка;
- нарушение глотательного рефлекса;
- отечность, спровоцированная высоким венозным давлением;
- нарушение пищеварения;
- поражение нервной системы;
- нарушение функции почек.
Симптоматика поражения органов обусловлена распространением злокачественных новообразований по всему пути продвижения. Все эти проявления обязательно нужно учитывать при проведении диагностики и определении особенностей терапии.
Среди системных признаков можно выделить повышение температуры, сопровождающейся наличием болезненных ощущений, сильным потоотделением и ознобом. Такое состояние наблюдается периодически, но при прогрессировании болезни оно может быть постоянно. Кроме того, наблюдаются признаки неврастении, что проявляется в виде сонливости, усталости, а также ослабления зрения и слуха. Это в основном проявляется на последних стадиях заболевания.
Человек начинает стремительно терять вес в результате нарушения функционирования многих органов. Зачастую развиваются инфекционные патологии. Именно поэтому важно знать, что это такое - болезнь Ходжкина, и как именно она проявляется, чтобы своевременно ее распознать.
Особенность протекания болезни у беременных
Многих пациентов интересует, лимфогранулематоз - это рак или нет, и каким образом протекает болезнь у беременных. При вынашивании ребенка эта болезнь представляет очень большую проблему при проведении диагностики и лечения. Все манипуляции должны проводиться под строгим контролем доктора-гинеколога.
 При беременности женщина может чувствовать значительное ухудшение самочувствия, однако стоит отметить, что заболевание развивается очень медленно, а значит, доктора могут добиться продолжительной ремиссии.
При беременности женщина может чувствовать значительное ухудшение самочувствия, однако стоит отметить, что заболевание развивается очень медленно, а значит, доктора могут добиться продолжительной ремиссии.На первоначальных сроках беременности запрещено проводить лучевую терапию. В особо тяжелых случаях доктора рекомендуют сделать аборт, так как существует вероятность угрозы для жизни пациентки. Лечение во время беременности практически исключено. Доктора стараются помочь пациентке доносить ребенка до родов, а после этого начинают терапию. Грудное вскармливание ребенка полностью исключено. Риск передачи заболевания плоду отсутствует.
Даже в случае прерывания беременности это заболевание оказывает отягощающее воздействие на протекание процесса. В таком случае менструальный цикл женщины существенно нарушается. При проведении лечения при помощи облучения паховых лимфоузлов происходит утрата функции яичников. Чтобы возвратить способность овуляции, требуется выведение яичников за пределы воздействия лучей.
Особенность болезни у детей
Родителям обязательно нужно знать, что это такое - болезнь Ходжкина, по каким причинам она возникает, а также каковы особенности ее симптоматики. У новорожденных и детей до 4 лет обычно не развивается этот вид злокачественной опухоли лимфатической системы. Наиболее часто наблюдается болезнь у детей в возрасте старше 14 лет. На первоначальных стадиях дети практически не ощущают никаких признаков. Однако немного позже могут проявляться такие признаки, как:
- ребенок очень часто устает;
- наблюдается увеличение лимфоузлов;
- проявляются признаки зудящего дерматоза;
- ребенок сильно худеет;
- повышается температура тела;
- может быть сильная потливость.
Все это сильно беспокоит ребенка, однако несколько позже симптомы нарастают, а также начинаются в селезенке и печени. У детей до 3-летнего возраста наблюдается постоянное увеличение лимфоузлов, однако подобное состояние может быть при других болезнях. Распознать заболевание может только квалифицированный доктор.
Для детского лимфогранулематоза типично наличие злокачественных изменений в тканях лимфатической системы, что связано с распространением лимфогранулем по всем органам и тканям. В основном болезнь локализуется в шейных лимфоузлах, что проявляется в виде воспалительного процесса во рту и носоглотке. Если патологические процессы распространяются на область груди, то наблюдается поражение грудной клетки, легочных тканей с высокой вероятностью компрессии.
Если болезнь локализуется во внутригрудных лимфоузлах, то ребенка беспокоит мучительный кашель. Изначально он просто кашляет, но через время патологический процесс начинает еще больше прогрессировать, и кашель приобретает приступообразный характер. При каждом таком приступе у ребенка возникают сильные боли в области груди.
Если у врача имеются подозрения на наличие лимфогранулематоза, то ребенку проводят точно такую же диагностику, что и взрослому. А при подтверждении диагноза его отправляют в стационар.
Проведение диагностики
Продолжительность жизни при болезни Ходжкина во многом зависит от стадии патологического процесса, своевременной диагностики и особенностей проведения терапии. Так как это заболевание имеет достаточно неспецифичные признаки, то диагностировать его достаточно сложно, особенно на первоначальных стадиях.
 Именно этим и обусловлено позднее начало лечения, когда лимфогранулема достигает значительных размеров. Для проведения обследования применяются такие методики, как:
Именно этим и обусловлено позднее начало лечения, когда лимфогранулема достигает значительных размеров. Для проведения обследования применяются такие методики, как:- исследование крови;
- оценка функции печени;
- рентгенография;
- бронхоскопия;
- лапароскопия;
- пункция костного мозга;
- гистологическое исследование.
Общий анализ крови позволяет оценить определенные функции внутренних органов. Может также снижаться уровень гемоглобина и тромбоцитов. Лимфоциты при этом очень сильно занижены, а СОЭ выше нормы. Биохимический анализ крови поможет определить белки воспаления, а на более поздних стадиях билирубин очень сильно повышается.
При лимфоидном преобладании при болезни Ходжкина рентген помогает увидеть увеличение лимфоузлов, а также наличие изменений внутренних органов. УЗИ поможет определить размер лимфатических узлов, наличие или отсутствие метастазов в органах, а также степень поражения. Компьютерная томография позволяет определить, где именно расположена опухоль и каков ее состав. Кроме того, есть возможность оценить общее состояние организма. Все это помогает быстро определить наличие заболевания и провести качественное комплексное лечение.
Особенность лечения
Многих пациентов интересует, лечится ли болезнь Ходжкина и какие для этого применяются методики. При своевременно проведенной диагностике и правильно подобранным методикам терапии, лимфома успешно лечится и есть возможность достичь полной ремиссии. Для проведения терапии, больного госпитализируют в онкологическое отделение и выбирают наиболее подходящий метод. Можно выделить такие методики лечения, как:
- радиотерапия;
- химиотерапия;
- проведение хирургического вмешательства.
Радиотерапия подразумевает под собой воздействие лучевой терапии на клетки опухоли, что приводит к их мутационному изменению, что совершенно несовместимо с последующим существованием и размножением злокачественных клеток. Для проведения терапии применяют самые различные методики, однако самой радикальной считается мантиевидная. Этот способ используется при протекании 1 и 2 стадии заболевания и представляет собой метод облучения всех пораженных областей организма. При 3 и 4 стадии одного только облучения недостаточно. Дополнительно также применяют химиотерапию.
 Химиотерапевтические методики разработаны с целью быстрого купирования активного деления злокачественных клеток. При проведении химиотерапии применяются самые различные комбинации противоопухолевых препаратов. Правильно подобранный лечебный курс для каждой стадии обеспечивает отсутствие обострений на длительное время. Для предотвращения рецидивов лимфомы при определенных формах болезни, устойчивых к стандартным схемам терапии, применяют так называемую терапию «спасение». В ее состав входят противоопухолевые препараты «Цисплатин» и «Цитарабин», а также их аналоги. Внедрение этих лекарственных средств в клетки провоцирует гибель злокачественных опухолей.
Химиотерапевтические методики разработаны с целью быстрого купирования активного деления злокачественных клеток. При проведении химиотерапии применяются самые различные комбинации противоопухолевых препаратов. Правильно подобранный лечебный курс для каждой стадии обеспечивает отсутствие обострений на длительное время. Для предотвращения рецидивов лимфомы при определенных формах болезни, устойчивых к стандартным схемам терапии, применяют так называемую терапию «спасение». В ее состав входят противоопухолевые препараты «Цисплатин» и «Цитарабин», а также их аналоги. Внедрение этих лекарственных средств в клетки провоцирует гибель злокачественных опухолей.Однако даже при применении такой схемы терапии существует высокая вероятность возникновения рецидивов. В таком случае применяют ударные дозы химиотерапевтических препаратов, помогающих уничтожить все клеточные компоненты крови, поэтому после лечения требуется их трансплантация.
Операцию делают очень редко, только при образовании больших опухолей в лимфоузлах или при наличии необратимых изменений в пораженных органах. Лучевая терапия наиболее результативна на первоначальных стадиях заболевания. Курс терапии составляет примерно месяц. За это время пациенту проводят 15 сеансов, и у него должна выработаться стойкая ремиссия. Доктор сугубо индивидуально подбирает наиболее подходящую для пациента схему проведения терапии, исходя из особенностей его состояния, стадии заболевания, а также отсутствия или наличия метастазов. Среди основных критериев грамотно проведенной терапии можно выделить такие:
- уменьшение или полное исчезновение имеющейся симптоматики;
- уменьшение размеров лимфоузлов;
- исчезновение опухолевых клеток.
Если заболевание не поддается терапии, то путем хирургического вмешательства убирают слишком большие злокачественные новообразования, а также могут полностью удалять селезенку. Операция проводится в том случае, если нужно спасти жизнь пациенту. Для устранения побочных проявлений, которые могут быть от лучевой и химиотерапии, больному назначают лекарственные препараты, помогающие укрепить иммунную систему, а также витамины. Все эти методики терапии убивают также и здоровые клетки, поэтому пациенту после завершения терапии придется пережить пересадку костного мозга.
Самостоятельное лечение болезни Ходжкина народными средствами не проводится, так как они будут малорезультативными и могут применяться только в качестве вспомогательных.
Прогноз
При болезни Ходжкина прогноз зависит от стадии протекания болезни, ее гистологии, а также вероятности возникновения рецидивов. Многие пациенты при правильном подходе к терапии полностью выздоравливают. У людей с 1 и 2 стадией болезни, при проведении комплексной терапии, которая сочетает радиотерапию и химиотерапию, наблюдается полное выздоровление со стойкой продолжительной ремиссией.
 Если симптоматика была обнаружена на последней стадии болезни, и лечение было начато очень поздно, то на продолжительную ремиссию не стоит надеяться. Кроме того, прогноз болезни зависит от наличия метастазов, так как многие органы могут поражаться таким образом, что восстановлению уже не подлежат.
Если симптоматика была обнаружена на последней стадии болезни, и лечение было начато очень поздно, то на продолжительную ремиссию не стоит надеяться. Кроме того, прогноз болезни зависит от наличия метастазов, так как многие органы могут поражаться таким образом, что восстановлению уже не подлежат.Существует высокий риск возникновения рецидивов. После проведения терапии у некоторых пациентов болезнь может снова вернуться. В таком случае прогноз будет достаточно неутешительным. Иногда лимфома Ходжкина просто не поддается совершенно никакой терапии. Однако подобное явление встречается очень редко.
Осложнения заболевания
Осложнения болезни Ходжкина во многом зависят от степени распространения патологического процесса. Прежде всего, это могут быть различного рода серьезные инфекции. Осложнения возникают по причине сильной слабости организма на фоне болезни Ходжкина и сложной терапии. Кроме того, возможны также и такие осложнения, как:
- обструкция дыхательной, пищеварительной и мочевыводящей системы;
- возникновение уплотнений воспалительного характера;
- болезни крови;
- печеночная, почечная и сердечная недостаточность.
Любое состояние может спровоцировать возникновение проблем со здоровьем, а также многие из них способны значительно уменьшить продолжительность жизни пациента.
Профилактические мероприятия
Четких указаний и рекомендаций относительно проведения профилактики заболевания не существует. Доктора рекомендуют тщательно оберегать себя от проникновения различных болезнетворных микроорганизмов, воздействия канцерогенов, а также своевременно проводить лечение герпеса различных видов.
Болезнь Ходжкина - описание, патогенез, симптомы, диагностика, лечение.
Описание Болезни Ходжкина:
Болезнь Ходжкина (лимфогранулематоз, злокачественная гранулема), болезнь лимфоидной ткани человека.Большинство исследователей относит ее к злокачественным опухолям (лимфомам), но некоторые считают, что она вызывается каким-то неизвестным вирусом; эти две точки зрения не противоречат друг другу. Лимфоидная ткань состоит в основном из лимфоцитов и ретикулярных клеток, находящихся преимущественно в лимфатических узлах и селезенке, но встречающихся также в виде небольших узелков во многих других органах. Хотя функция лимфоидной ткани выяснена не полностью, известно, что она имеет непосредственное отношение к выработке антител и клеточно-опосредованным иммунным реакциям, определяющим сопротивляемость организма острым и хроническим инфекциям.
Патогенез Болезни Ходжкина:
Обнаружение гигантских клеток Рид - Березовского - Штернберга и их одноядерных предшественников, клеток Ходжкина, в биоптате есть обязательный критерий диагноза лимфогранулематоза. По мнению многих авторов, только эти клетки являются опухолевыми.Все остальные клетки и фиброз есть отражение иммунной реакции организма на опухолевый рост. Главными клетками лимфогранулематозной ткани, как правило, будут мелкие, зрелые Т-лимфоциты фенотипа CD2, CD3, CD4 > CD8, CD5 с различным количеством В-лимфоцитов. В той или иной степени присутствуют гистиоциты, эозинофилы, нейтрофилы, плазматические клетки и фиброз. Соответственно различают 4 основных гистологических типа:
1. Лимфогистиоцитарный вариант - примерно 15 % случаев болезни Ходжкина. Чаще болеют мужчины моложе 35 лет, обнаруживается в ранних стадиях и имеет хороший прогноз. Преобладают зрелые лимфоциты, клетки Рид - Березовского - Штернберга редкие. Вариант низкой злокачественности.
2. Вариант с нодулярным склерозом - наиболее частая форма, 40-50 % всех случаев. Встречается обычно у молодых женщин, располагается часто в лимфатических узлах средостения и имеет хороший прогноз. Характеризуется фиброзными тяжами, которые делят лимфоидную ткань на «узлы». Имеет две главные черты: клетки Рид - Березовского - Штернберга и лакунарные клетки. Лакунарные клетки большие по размеру, имеют множество ядер или одно многолопастное ядро, цитоплазма их широкая, светлая, пенистая.
3. Смешанноклеточный вариант - примерно 30 % случаев болезни Ходжкина. Наиболее частый вариант в развивающихся странах, у детей, пожилых лиц и у больных СПИДом. Чаще болеют мужчины, клинически соответствует II-III стадии болезни с типичной общей симптоматикой и склонностью к генерализации процесса. Микроскопическая картина отличается большим полиморфизмом со множеством клеток Рид - Березовского - Штернберга, лимфоцитов, плазмоцитов, эозинофилов, фибробластов.
4. Вариант с подавлением лимфоидной ткани - самый редкий, меньше 5 % случаев. Клинически соответствует IV стадии болезни. Чаще встречается у пожилых больных. Полное отсутствие лимфоцитов в биоптате, преобладают клетки Рид - Березовского - Штернберга в виде пластов или фиброзные тяжи или их сочетание.
Симптомы Болезни Ходжкина:
Первые симптомы болезни Ходжкина редко настораживают больных. Начинается она с увеличения регионарных лимфатических узлов. Процесс может развиваться в любых частях тела, но чаще всего поражаются шейные, подмышечные и паховые лимфоузлы. У половины больных увеличение узлов не сопровождается болью — она появляется лишь в случае быстрого развития лимфомы. Узлы то увеличиваются, то вновь принимают обычные размеры. На этой стадии к врачу обращаются единицы, а болезнь тем временем прогрессирует, распространяясь по всем лимфоузлам.Когда опухают лимфатические узлы брюшной полости и средостения, появляется симптом, который уже вызывает обеспокоенность и пациента и врача. Это тяжелый кашель, не поддающийся терапии и одышка, возникающая в любое время суток, вне зависимости от положения тела и физической нагрузки. И, словно в подтверждение врачебных рекомендаций, у многих больных возникает типичная жалоба: стоит им выпить спиртное, как увеличенные лимфатические сосуды начинают болеть, а кожа поверх них зудит и воспаляется.
Лимфатическая система играет огромную роль в поддержании иммунитета, и потому при лимфогранулематозе симптомы его снижения проявляют себя в виде опоясывающего лишая (герпетическая инфекция). Присоединяются частые простудные заболевания, молочница и другие грибковые заболевания, пневмония, менигит.
Диагностика Болезни Ходжкина:
В процессе диагностики специалист проводит общий осмотр, собирает анамнез и назначает рентгенографию. Это позволяет оценить общее состояние пациента. Окончательный ответ о наличии или отсутствии лимфомы врач дает только после получения результатов биопсии. Эту операцию проводят под местной анестезией. Материал для исследования берут при помощи миниатюрной иглы, которую вводят в опухший лимфоузел. При этом ведется контроль с помощью компьютерной томографии.Лечение Болезни Ходжкина:
Болезнь Ходжкина – злокачественное заболевание, которое может протекать очень быстро (от 4 до 6 месяцев), но иногда длится и гораздо дольше – до 20 лет. В отсутствие лечения менее 10% больных выживает в течение 10 лет от начала заболевания. Однако современные способы лечения могут обеспечить длительную, иногда полную ремиссию. По данным Национального института рака (США), те, у кого полная ремиссия продолжается более 5 лет после окончания лечения, могут считаться окончательно излеченными.Наиболее эффективные методы лечения – рентгенотерапия и внутривенное введение противоопухолевых средств. В случае поражения одной или двух групп лимфоузлов рентгеновское облучение пораженных участков тела с захватом соседних лимфоузлов может привести к полному излечению. С помощью химиотерапии различными препаратами, особенно при тщательном подборе их комбинаций и правильной схеме введения, удается добиться длительной ремиссии даже в запущенных случаях. При необходимости применяют переливание крови и антибиотики широкого спектра действия, а также другие поддерживающие меры.
Прогноз.
В настоящее время терапия болезни Ходжкина, а это всё-таки злокачественное заболевание, осуществляется достаточно успешно (в 70-84 % случаев удаётся достичь 5-летней ремиссии). По данным Национального института рака (США), пациенты, у которых полная ремиссия продолжается более 5 лет после окончания лечения, могут считаться окончательно излеченными. Количество рецидивов колеблется в пределах 30-35 %.
Болезнь Ходжкина - это... Что такое Болезнь Ходжкина?
| Болезнь Ходжкина | |
|---|---|
| Микропрепарат: биоптат лимфоузла. Характерная клетка Рид — Березовского — Штернберга | |
| МКБ-10 | C81. |
| МКБ-9 | 201 |
| DiseasesDB | 5973 |
| 000580 | |
| med/1022 | |
Лимфогранулематоз (синонимы: болезнь Ходжкина, злокачественная гранулёма, англ. Hodgkin's disease, Hodgkin's lymphoma) — злокачественное заболевание лимфоидной ткани, характерным признаком которого является наличие гигантских клеток Рид — Березовского — Штернберга, обнаруживаемых при микроскопическом исследовании поражённых лимфатических узлов.
История описания
В 1832 Томас Ходжкин описал семерых больных, у которых наблюдалось увеличение лимфатических узлов и селезёнки, общее истощение и упадок сил. Во всех случаях болезнь имела летальный исход. Спустя 23 года С. Уилкс назвал это состояние болезнью Ходжкина, изучив описанные Ходжкином случаи и добавив к ним 11 собственных наблюдений.
Этиология и эпидемиология
Болезнь принадлежит к большой и достаточно разнородной группе заболеваний, относящихся к злокачественным лимфомам. Основная причина возникновения болезни не совсем ясна, но некоторые эпидемиологические данные, такие как: совпадение по месту и времени, спорадические множественные случаи у некровных родственников, говорят об инфекционной природе болезни, а точнее вирусной (вирус Эпштейна — Барр (англ. Epstein-Barr virus, EBV)). Ген вируса обнаруживается при специальных исследованиях в 20—60 % биопсий. Эту теорию подтверждает и некоторая связь болезни с инфекционным мононуклеозом. Другими способствующими факторами могут быть генетическая предрасположенность и, возможно, химические вещества.
Это заболевание встречается только у человека и чаще поражает представителей белой расы. Лимфогранулематоз может возникнуть в любом возрасте. Однако существует два пика заболеваемости: в возрасте 20—29 лет и старше 55 лет. И мужчины, и женщины, за исключением детей до 10 лет (чаще болеют мальчики) болеют лимфогранулематозом одинаково часто, но мужчины всё же несколько чаще, с соотношением 1,4:1.
Частота возникновения заболевания — примерно 1/25000 человек/год, что составляет около 1 % от показателя для всех злокачественных новообразований в мире и примерно 30 % всех злокачественных лимфом.
Патологическая анатомия
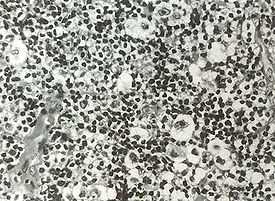
Болезнь Ходжкина. Нодулярный склероз. Лакунарные клетки.
Обнаружение гигантских клеток Рид — Березовского — Штернберга и их одноядерных предшественников, клеток Ходжкина, в биоптате есть обязательный критерий диагноза лимфогранулематоза. По мнению многих авторов, только эти клетки являются опухолевыми. Все остальные клетки и фиброз есть отражение иммунной реакции организма на опухолевый рост. Главными клетками лимогранулематозной ткани, как правило, будут мелкие, зрелые Т-лимфоциты фенотипа CD2, CD3, CD4 > CD8, CD5 с различным количеством В-лимфоцитов. В той или иной степени присутствуют гистиоциты, эозинофилы, нейтрофилы, плазматические клетки и фиброз. Соответственно различают 4 основных гистологических типа:
- Лимфогистиоцитарный вариант — примерно 15 % случаев болезни Ходжкина. Чаще болеют мужчины моложе 35 лет, обнаруживается в ранних стадиях и имеет хороший прогноз. Преобладают зрелые лимфоциты, клетки Рид — Березовского — Штернберга редкие. Вариант низкой злокачественности.
- Вариант с нодулярным склерозом — наиболее частая форма, 40—50 % всех случаев. Встречается обычно у молодых женщин, располагается часто в лимфатических узлах средостения и имеет хорошой прогноз. Характеризуется фиброзными тяжами, которые делят лимфоидную ткань на «узлы». Имеет две главные черты: клетки Рид — Березовского — Штернберга и лакунарные клетки. Лакунарные клетки большие по размеру, имеют множество ядер или одно многолопастное ядро, цитоплазма их широкая, светлая, пенистая.
- Смешанноклеточный вариант — примерно 30 % случаев болезни Ходжкина. Наиболее частый вариант в развивающихся странах, у детей, пожилых лиц и у больных СПИДом. Чаще болеют мужчины, клинически соответствует II—III стадии болезни с типичной общей симптоматикой и склонностью к генерализации процесса. Микроскопическая картина отличается большим полиморфизмом со множеством клеток Рид — Березовского — Штернберга, лимфоцитов, плазмоцитов, эозинофилов, фибробластов.
- Вариант с подавлением лимфоидной ткани — самый редкий, меньше 5 % случаев. Клинически соответствует IV стадии болезни. Чаще встречается у пожилых больных. Полное отсутствие лимфоцитов в биоптате, преобладают клетки Рид — Березовского — Штернберга в виде пластов или фиброзные тяжи или их сочетание.
Симптомы, клиническая картина
Заболевание обычно начинается с увеличения лимфатических узлов на фоне полного здоровья. В 70—75 % случаев это шейные или надключичные лимфатические узлы, в 15—20 % подмышечные и лимфатические узлы средостения и 10 % это паховые узлы, узлы брюшной полости и т. д. Увеличенные лимфатические узлы безболезненны, эластичны.
Вследствие того, что часто поражается лимфатическая ткань, расположенная в грудной клетке, первым симптомом заболевания может быть затруднение дыхания или кашель вследствие давления на лёгкие и бронхи увеличенных лимфатических узлов, но чаще всего поражение средостения обнаруживается при случайной обзорной рентгенографии грудной клетки.
Увеличенные лимфатические узлы могут спонтанно уменьшаться и снова увеличиваться, что может привести к затруднению в постановке диагноза.
У небольшой группы больных отмечаются общие симптомы: температура, ночная проливная потливость, потеря веса и аппетита. Обычно это пожилые люди(>50 лет)со смешанноклеточным гистологическим вариантом или вариантом с подавлением лимфоидной ткани. Известная лихорадка Пеля — Эбштайна (температура 1—2 недели, сменяемая периодом апирексии), сейчас наблюдается значительно реже. Появление этих симптомов в ранних стадиях утяжеляет прогноз.
У некоторых больных наблюдаются генерализованный кожный зуд и боль в поражённых лимфатических узлах. Последнее особенно характерно после приёма алкогольных напитков.
Поражение органов и систем
- Увеличение лимфатических узлов средостения наблюдается в 45 % случаев I—II стадии. В большинстве случаев не сказывается на клинике и прогнозе, но может вызывать сдавливание соседних органов. О значительном увеличении можно говорить, когда ширина новообразования на рентгенограмме превышает 0,3 (МТИ > 3 Mass Thorac Index) по отношению к ширине грудной клетки.
- Селезёнка — спленомегалия, поражается в 35 % случаев и, как правило, при более поздних стадиях болезни.
- Печень — 5 % в начальных стадиях и 65 % в терминальной.
- Лёгкие — поражение лёгких отмечается в 10—15 % наблюдений, которое в некоторых случаях сопровождается выпотным плевритом.
- Костный мозг — редко в начальных и 25—45 % в IV стадии.
- Почки — чрезвычайно редкое наблюдение, может встречаться при поражении внутрибрюшных лимфатических узлов.
- Нервная система — главным механизмом поражения нервной системы является сдавление корешков спинного мозга в грудном или поясничном отделах уплотнёнными конгломератами увеличенных лимфатических узлов с появлением боли в спине, пояснице.
Инфекции
Из-за нарушения клеточного иммунитета при болезни Ходжкина часто развиваются инфекции: вирусные, грибковые, протозойные, которые ещё более утяжеляются химиотерапией и/или лучевой терапией. Среди вирусных инфекций первое место занимает вирус опоясывающего герпеса (Herpes zostеr — вирус ветряной оспы). Среди грибковых заболеваний наиболее частыми являются кандидоз и криптококковый менингит. Токсоплазмоз и пневмония, вызванная пневмоцистой (Pneumocystis jiroveci), являются частыми протозойными инфекциями. При лейкопении на фоне химиотерапии могут развиться и банальные бактериальные инфекции.
Стадии заболевания лимфогранулематозом
В зависимости от степени распространённости заболевания выделяют 4 стадии лимфогранулематоза (Энн-Арборская классификация):
- 1 стадия — опухоль находится в лимфатических узлах одной области (I) или в одном органе за пределами лимфатических узлов.
- 2 стадия — поражение лимфатических узлов в двух и более областях по одну сторону диафрагмы (вверху, внизу) (II) или органа и лимфатических узлов по одну сторону диафрагмы (IIE).
- 3 стадия — поражение лимфатических узлов по обе стороны диафрагмы (III), сопровождаюшееся или нет поражением органа (IIIE), или поражение селезёнки (IIIS), или всё вместе.
- Стадия III(1) — опухолевый процесс локализован в верхней части брюшной полости.
- Стадия III(2) — поражение лимфатических узлов, расположенных в полости таза и вдоль аорты.
- 4 стадия — заболевание распространяется помимо лимфатических узлов на внутренние органы: печень, почки, кишечник, костный мозг и др. с их диффузным поражением
- Для уточнения расположения используют буквы E, S и X, значение их приведено ниже.
Расшифровка букв в названии стадии
Каждая стадия подразделяется на категорию А и В соответственно приведённому ниже.
- Буква А — отсутствие симптомов заболевания у пациента
- Буква В — наличие одного или более из следуюющего:
- необъяснимая потеря массы тела более 10 % первоначальной в последние 6 месяцев,
- необъяснимая лихорадка (t > 38 °C),
- проливные поты.
- Буква Е — опухоль распространяется на органы и ткани, расположенные рядом с поражёнными группами крупных лимфатических узлов.
- Буква S — поражение селезёнки.
- Буква X — объёмное образование большого размера.
Диагноз
Основным критерием для постановки диагноза служит обнаружение гигантских клеток Рид — Березовского — Штернберга и/или клеток Ходжкина в биоптате, извлечённом из лимфатических узлов. Используются и современные медицинские методы: (ультразвуковое исследование органов брюшной полости, компьютерная рентгеновская или магнитнорезонансная томография органов грудной клетки). При выявлении изменений в лимфатических узлах необходима гистологическая верификация диагноза.
- Обязательные методы:
- Хирургическая биопсия
- Подробный анамнез с упором на выявление или нет симтомов группы В
- Полное физикальное обследование с оценкой лимфаденопатии
- Лабораторное исследование с полной гемограммой (гематокрит, эритроциты, СОЭ, лейкоциты-тип, глобулины, проба Кумбса, функциональные пробы печени и т. д.)
- Рентгенография грудной клетки в двух проекциях
- Миелограмма и биопсия костного мозга
- Исследования по показаниям:
- Компьютерная томография
- Лапаротомия для определения стадии и спленэктомия
- Торакотомия и биопсия лимфатических узлов средостения
- Сцинтиграфия с галлием
Данные лабораторного исследования
Показатели периферической крови не специфичны для данного заболевания. Отмечаются:
- Повышение СОЭ
- Лимфоцитопения
- Анемия различной степени тяжести
- Аутоиммунная гемолитическая анемия с положительной пробой Кумбса (редко)
- Снижение Fe и TIBC
- Незначительный нейтрофилёз
- Тромбоцитопения
- Эозинофилия, особенно у больных кожным зудом
Антигены
В диагностике лимфогранулематоза могут быть полезны два антигена.
- CD15, идентифицированный как моноклональное антитело Leu M1 и относящийся к Lewis X кровяному антигену; функционирует как адгезивный рецептор, обнаруживается при всех подтипах лимфогранулематоза, кроме лимфогистиоцитарного варианта.
- Антиген CD30 (Ki-1), который появляется во всех клетках Рид — Березовского — Штернберга.
Лечение
В настоящее время используются следуюшие методы лечения:
При I—II стадиях болезни Ходжкина, при отсутствии симптомов В лечение, как правило, включает только облучение в дозе 3600—4400 cCy (1000-cCy еженедельно), с помощью которого достигается до 85 % длительных ремиссий. Лучевая терапия проводится специальными аппаратами. Облучаются определённые группы лимфатических узлов. Действие облучения на другие органы нейтрализуется с помощью специальных защитных свинцовых фильтров.
Для химиотерапии в настоящее время используется схема ABVD (доксорубицин, блеомицин, винбластин, дакарвазин) циклами по 28 дней в течение, как минимум, 6 месяцев. Недостатком схемы MOPP (мехлорэтамин, винкристин (Oncovin), прокарбазин, преднизолон) является развитие лейкоза в отдалённом будущем (через 5—10 лет). Схема ChlVPP (хлорамбуцил, винбластин, прокарбазин, преднизолон).
Наиболее перспективным и эффективным методом лечения является комбинированная химио-лучевая терапия, которая позволяет получить длительные, 10—20-летние ремиссии более чем у 90 % больных, что равноценно полному излечению.
Как правило, большинство больных с болезнью Ходжкина начинают первый курс лечения в стационаре, а затем, при условии хорошей переносимости лекарств, продолжают получать лечение в амбулаторных условиях.
Прогноз
В настоящее время терапия болезни Ходжкина, а это всё-таки злокачественное заболевание, осуществляется достаточно успешно (в 70—84 % случаев удаётся достичь 5-летней ремиссии). По данным Национального института рака (США), пациенты, у которых полная ремиссия продолжается более 5 лет после окончания лечения, могут считаться окончательно излеченными. Количество рецидивов колеблется в пределах 30—35 %.
Наиболее часто используются по меньшей мере 3 системы клинических прогностических факторов, предложенных наиболее крупными кооперированными группами: EORTC (European Organization for the Research and Treatment of Cancer), GHSG (German Hodgkin’s lymphoma Study Group) и NCIC/ECOG (National Cancer Institute of Canada и Eastern Cooperative Oncology Group).
| Прогностическая группа | EORTC | GHSG | NCIC/ECOG |
|---|---|---|---|
| Благоприятная | благоприятная – favorable CS* I и II стадии без факторов риска | ранняя - early CS I и II стадии без факторов риска | низкого риска – low risk CS IA с поражением одного лимфатического узла, гистологический вариант только лимфоидное преобладание или нодулярный склероз, размеры лимфатического узла не более 3 см и локализация в верхней трети шеи, СОЭ менее 50мм/час, возраст менее 50 лет |
| Промежуточная | неблагоприятная - unfavorable CS I –II стадии с факторами риска A, B, C, D | промежуточная – intermediate CS I –II А стадии с факторами риска A, B, C, D и II B стадия с факторами риска B, C | не специфицирована CS I –II стадии, не входящие в группы низкого и высокого риска |
| Неблагопритяная | распространенная-advanced III и IV стадии | неблагоприятная – unfavorable CS IIB стадия с факторами риска A, D, а также III и IV стадии | высокого риска - high risk CS I и II стадии с массивным поражением средостения или периферических лимфатических узлов или интраабдоминальное поражение, а также III и IV стадии |
| Факторы риска | А. массивное поражение средостения – МТИ > 0.35 B. поражение лимфатических узлов > 4 областей (area) C. СОЭ > 50 при стадии А и СОЭ > 30 при стадии В D. возраст > 50лет | А. массивное поражение средостения – МТИ > 0.35 B. поражение лимфатических узлов > 3 областей C. СОЭ > 50 при стадии А и СОЭ > 30 при стадии В D. экстранодаль- ное поражение (стадия Е) | А.возраст > 40 лет B. гистологический вариант смешаннокле-точный или лимфоидное истощение C. СОЭ > 50 D.поражение лимфатических узлов > 4 областей (area) |
Дополнительно
- Патологоанатомическая диагностика опухолей под редакцией академика АМН СССР Н. А. Краевского
- Патологическая анатомия болезней плода и ребёнка, Т. Е. Иванковская, Л. В. Леонова
- англ. Harrison's Principles of Internal Medicine, 14th Edition, McGraw-Hill, Health Professions Division
- греч. ΕΣΩΤΕΡΙΚΗ ΠΑΘΟΛΟΓΙΑ ΑΠΘ, ΤΜΗΜΑ ΙΑΤΡΙΚΗΣ-ΤΟΜΕΑΣ ΠΑΘΟΛΟΓΙΑΣ, ΔΙΕΥ/ΤΗΣ: ΚΑΘΗΓΗΤΗΣ Μ.ΠΑΠΑΔΗΜΗΤΡΙΟΥ
Ссылки
Wikimedia Foundation. 2010.
что это за болезнь, симптомы, причины возникновения
Лимфома Ходжкина — онкологическое заболевание чаще встречающееся у молодых людей и детей. Конечно, подобный диагноз вызовет страх у любого. Однако данное заболевание имеет положительные прогнозы излечения даже при значительном распространении злокачественного процесса.
Что такое лимфома Ходжкина
Первые записи о данной патологии датированы 1832 годом и сделаны Томасом Ходжкиным. Другое название заболевание – лимфогранулематоз. Подвержены лимфоме Ходжкина больше мужчины, нежели женщины.

До того момента, как была разработана и введена в практику классификация лимфом предполагали, что лимфогранулематоз имеет в развитии 2 пика – в до 40 лет и после 50. Однако современная медицина доказала, что второй пик отсутствует или имеет незначительное развитие.
В 85% случаев Лимфома Ходжкина, ранее считавшаяся неизлечимой, отступает полностью или наступает стойкая ремиссия.
На ранней стадии развития патология не имеет явных признаков. Поражая лимфатические узлы, лимфогранулематоз вовлекает в патологический процесс другие органы, на этом этапе появляется симптоматика. Она зависит от того какие системы и органы поражены заболеванием.
Причины образования лимфомы Ходжкина
Причины возникновения лимфомы Ходжкина науке не известны. Существует теория о том, что заболевание представляет собой В-клеточное новообразование, которое прогрессирует на фоне Т-клеточного иммунодефицита, вызванного гипофункцией тимуса.
К предрасполагающим факторам можно отнести:
- Заболевания инфекционной природы, при этом происходит бесконтрольное деление клеток лимфосистемы. Под влиянием вирусов в клетках начинается мутация.
- Врожденные патологии иммунной системы – синдром Луи-Бара, Вискотта-Олдрича и др..
- Заболевания аутоиммунной системы – ревматоидный артрит, синдром Шегрена, целиакия, красная волчанка и др.
- Предрасположенность на генном уровне. Хотя генетические маркеры не выявлены, но статистика утверждает, что в семьях, где данная патология уже диагностировались, процент заболеваемости выше.
- Работа на вредном производстве. Контакт с канцерогенными химическими соединениями – бензолами, анилиновыми красителями, солями тяжелых металлов и др. приводит к развитию лимфомы Ходжкина.
- Радиация, облучение, действие электрических полей токов высокой частоты.
Признаки, симптомы и проявления
Определить заболевание на начальной стадии практически невозможно. Лимфома Ходжкина чаще диагностируется на 3-4 стадии. В этот период лимфогранулематоз имеет следующие симптомы:
- В первую очередь происходит увеличение лимфатических узлов. Обычно это можно заметить в области шеи. При этом человек не чувствует никаких дискомфортных ощущений. Иногда сначала в патологический процесс вовлекается паховая область. Лимфоузлы при этом могут разрастаться до колоссальных размеров.
- В случае лимфогранулематоза печень и селезенка увеличиваются в размерах, но беспокойств больному не причиняют.
- Переломы из-за хрупкости костной системы. такое явление характерно для людей, метастазы у которых дошли до костей.
- Чувство нестерпимого зуда. Такое явление обусловлено увеличением количества лейкоцитов в крови.
- Беспричинный кашель, приступы которого не снимаются приемом медикаментозных средств.
- Из-за пережима бронхов возникает одышка, причем как состоянии покоя, так и после физических нагрузок.
- Затрудненное глотание. Это происходит из-за пережимания пищевода увеличенными лимфоузлами.
- Отечность.
- Диарея сменяющаяся запором, метеоризм.
- Рвота и чувство тошноты.
- Чрезмерное потоотделение.
- В редких случаях наблюдается онемение в конечностях, почечная дисфункция.
Ослабление иммунитета может проявляться следующими симптомами:
- Повышение температуры, озноб и ломота в теле. Данные проявления списываются на простуду, однако они проявляются снова и снова.
- Постоянное чувство усталости, которое не дает вести привычный образ жизни.
- Стремительная потеря веса.
- Подверженность инфекционным заболеваниям.
Стадии лимфомы Ходжкина
В зависимости от степени поражения и распространения лимфому Ходжкина классифицирую на стадии:
- Начальная стадия характеризуется отсутствием клинических проявлений. Патология на данном этапе обнаруживается крайне редко, в основном случайно, при обследовании совершенно по другому поводу. В патологический процесс вовлечены одиночные лимфоузлы.
- При лимфогранулематозе 2 степени поражены несколько групп лимфоузлов, при этом диагностируются гранулематозные новообразования в ближайших системах и органах.
- 3 стадия отличается множественным поражением лимфоузлов с обеих сторон грудобрюшной перегородки. Гранулематозные включения образуются уже в нескольких органах: чаще всего это селезенка, печень и сердце.
- На 4 стадии онкопроцессы затрагивают уже многие системы, нарушая их функционирование. Параллельно наблюдается увеличение лимфоузлов.
Клиническая картина при лимфоме Ходжкина весьма разнообразна, все зависит от того какие органы и структуры вовлечены в патологический процесс. Отсутствие симптомов на начальной стадии становится причиной диагностики заболевания на поздних стадиях.
Лечение лимфомы Ходжкина
Стандартная система терапии онкологических заболеваний — хирургия, лучевая терапия, химия — не применима при лимфоме Ходжкина. Операция допускается лишь при поражении одного лимфатического узла, что должно быть подтверждено компьютерной или магнитнорезонансной томографией и исследованиями крови. При этом специалисты в большинстве случаев не прибегают в дальнейшем к радио- и химиотерапии.
Классическая картина на более поздних стадиях требует комплексного лечения, которое включает прием нескольких химиопрепаратов. Длительность и дозировка препаратов зависит от стадии, к примеру, на первой стадии заболевания показано 2 цикла цитостатиков, на более поздних — 4-6 курсов. Высокая концентрация химиопрепаратов требуется для подавления развития атипичных клеток, но это провоцирует массу побочных эффектов. Снизить уровень неблагоприятного воздействия способны новейшие цитостатики, но они из-за своей дороговизны применяются, в основном, за границей. После прохождения курса больной обследуется, для определения эффективности проводимой терапии.
При отсутствии должного воздействия циостатиков пациенту показан курс лучевой терапии. Доза и длительность курса определяется специалистами в индивидуальном порядке. Достичь положительных результатов помогает направленное действие радиолуча под контролем компьютерного томографа.
Значительно улучшить прогноз позволяет применение инновационных методик. К примеру, лечение моноклональными антителами, которые точечно убивают атипичные клетки и восстанавливая функции иммунной системы. Сюда же можно отнести и пересадку костного мозга. Однако данные методики отличаются своей высокой стоимостью и требуют высокого профессионализма от медицинского персонала.
На поздних стадиях возможна резекция селезенки, с последующим назначением кортикостероидов и других симптоматических мероприятия.
Всех без исключения — и больных, и его родственников интересует вопрос — сколько можно прожить с данным заболеванием. Лимфома Ходжкина считается тяжелым заболеванием, но не является неизлечимым. Продолжительность жизни зависит от стадии и распространения патологического процесса, возраста пациента, ответа организма на применение химиопрепаратов и терапии блучением.
На 1 стадии полностью излечиваются от болезни 98%, на 2 — 95%, конечно при условии грамотного лечения. Статистика показывает, что на 3 стадии прогноз 5-летней выживаемости достигает 70%. Однако на данном этапе значительно возрастает риск рецидива.
Важно. Особое внимание уделяется возникновению обострений: повторное диагностирование лимфогранулематоза в первый год после терапии значительно ухудшает прогнозные показатели выживаемости.
Даже 4 стадия имеет положительные прогнозы в 60% случаев, но только при условии проведения правильно подобранного курса высокодозированной радио- и химиотерапии.
Профилактика лимфомы Ходжкина
Вследствие того что этиология возникновения лимфомы Ходжкина до сих пор невыяснена, специальных профилактических мероприятий не разработано. Следует постоянно следить за состоянием своего здоровья, своевременно лечить заболевания вирусной и инфекционной природы, принимать витаминизированные комплексы и отказаться от курения и алкоголя. Активный образ жизни и здоровое питание помогут избежать многих проблем со здоровьем.
Особого внимания заслуживает профилактика возникновения рецидивов. После успешной терапии рекомендуется избегать физио-, электро- и тепловых процедур, чрезмерных физических нагрузок.
Запрещена работа на вредном производстве. Для поддержания нормального уровня лейкоцитов в крови показаны переливания крови. Для предотвращения нежелательных явлений женщинам следует планировать зачатие через 2 года после выздоровления.
Болезнь Ходжкина – опасное онкологическое заболевание. К счастью, процент излечения весьма высок, но он напрямую зависит от своевременности диагностики и правильности назначаемого лечения. Для предотвращения возникновения и развития любых заболеваний следует ежегодно проходить диспансеризацию.
Неходжкинские лимфомы - причины, симптомы, диагностика и лечение
Неходжкинские лимфомы – опухолевые заболевания лимфатической системы, представленные злокачественными B- и T-клеточными лимфомами. Первичный очаг может возникать в лимфатических узлах либо других органах и в дальнейшем метастазировать лимфогенным или гематогенным путем. Клиника лимфом характеризуется лимфаденопатией, симптомами поражения того или иного органа, лихорадочно-интоксикационным синдромом. Диагностика основывается на клинико-рентгенологических данных, результатах исследования гемограммы, биоптата лимфоузлов и костного мозга. Противоопухолевое лечение включает курсы полихимиотерапии и лучевой терапии.
Общие сведения
Неходжкинские лимфомы (НХЛ, лимфосаркомы) – различные по морфологии, клиническим признакам и течению злокачественные лимфопролиферативные опухоли, отличные по своим характеристикам от лимфомы Ходжкина (лимфогранулематоза). В зависимости от места возникновения первичного очага гемобластозы делятся на лейкозы (опухолевые поражения костного мозга) и лимфомы (опухоли лимфоидной ткани с первичной внекостномозговой локализацией). На основании отличительных морфологических признаков лимфомы, в свою очередь, подразделяются на ходжкинские и неходжкинские; к числу последних в гематологии относят В- и Т-клеточные лимфомы. Неходжкинские лимфомы встречаются во всех возрастных группах, однако более половины случаев лимфосарком диагностируется у лиц старше 60 лет. Средний показатель заболеваемости среди мужчин составляет 2-7 случая, среди женщин – 1-5 случаев на 100 000 населения. В течение последних лет прослеживается тенденция к прогрессирующему увеличению заболеваемости.
Неходжкинские лимфомы
Причины
Этиология лимфосарком достоверно неизвестна. Более того, причины лимфом различных гистологических типов и локализаций существенно варьируются. В настоящее время правильнее говорить о факторах риска, повышающих вероятность развития лимфомы, которые на данный момент хорошо изучены. Влияние одних этиофакторов выражено значительно, вклад других в этиологию лимфом весьма несущественен. К такого рода неблагоприятным предпосылкам относятся:
- Инфекции. Наибольшим цитопатогенным эффектом на лимфоидные клетки обладает вирус иммунодефицита человека (ВИЧ), гепатита С, Т-лимфотропный вирус 1 типа. Доказана связь инфицирования вирусом Эпштейна-Барр с развитием лимфомы Беркитта. Известно, что инфекция Helicobacter pylori, ассоциированная с язвенной болезнью желудка, может вызывать развитие лимфомы той же локализации.
- Дефекты иммунитета. Риск возникновения лимфом повышается при врожденных и приобретенных иммунодефицитах (СПИДе, синдроме Вискотта-Олдрича, Луи-Бар, Х-сцепленном лимфопролиферативном синдроме и др.). У пациентов, получающих иммуносупрессивную терапию по поводу трансплантации костного мозга или органов, вероятность развития НХЛ увеличивается в 30-50 раз.
- Сопутствующие заболевания. Повышенный риск заболеваемости НХЛ отмечается среди пациентов с ревматоидным артритом, красной волчанкой, что может быть объяснено как иммунными нарушениями, так и использованием иммуносупрессивных препаратов для лечения данных состояний. Лимфома щитовидной железы обычно развивается на фоне аутоиммунного тиреоидита.
- Токсическое воздействие. Прослеживается причинно-следственная связь между лимфосаркомами и предшествующим контактом с химическими канцерогенами (бензолом, инсектицидами, гербицидами), УФ-излучением, проведением лучевой терапии по поводу онкологического заболевания. Прямое цитопатическое действие оказывают цитостатические препараты, применяемые для химиотерапии.
Патогенез
Патологический лимфогенез инициируется тем или иным онкогенным событием, вызывающим нарушение нормального клеточного цикла. В этом могут быть задействованы два механизма - активация онкогенов либо подавление опухолевых супрессоров (антионкогенов). Опухолевый клон при НХЛ в 90% случаев формируется из В-лимфоцитов, крайне редко – из Т-лимфоцитов, NK- клеток или недифференцированных клеток.
Для различных типов лимфом характерны определенные хромосомные транслокации, которые приводят к подавлению апоптоза, утрате контроля над пролиферацией и дифференцировкой лимфоцитов на любом этапе. Это сопровождается появлением клона бластных клеток в лимфатических органах. Лимфоузлы (периферические, медиастинальные, мезентериальные и др.) увеличиваются в размерах и могут нарушать функцию близлежащих органов. При инфильтрации костного мозга развивается цитопения. Разрастание и метастазирование опухолевой массы сопровождается кахексией.
Классификация
Лимфосаркомы, первично развивающиеся в лимфоузлах называются нодальными, в других органах (небной и глоточных миндалинах, слюнных железах, желудке, селезенке, кишечнике, головном мозге, легких, коже, щитовидной железе и др.) - экстранодальными. По структуре опухолевой ткани НХЛ делятся на фолликулярные (нодулярные) и диффузные. По темпам прогрессирования лимфомы классифицируются на индолентные (с медленным, относительно благоприятным течением), агрессивные и высоко агрессивные (с бурным развитием и генерализацией). При отсутствии лечения больные с индолентными лимфомами живут в среднем 7 – 10 лет, с агрессивными – от нескольких месяцев до 1,5-2 лет.
Современная классификация насчитывает свыше 30 различных видов лимфосарком. Большая часть опухолей (85%) происходит из В-лимфоцитов (В-клеточные лимфомы), остальные из Т-лимфоцитов (Т-клеточные лимфомы). Внутри этих групп существуют различные подтипы неходжкинских лимфом. Группа В-клеточных опухолей включает:
- диффузную В-крупноклеточную лимфому – самый распространенный гистологический тип лимфосарком (31%). Характеризуется агрессивным ростом, несмотря на это почти в половине случаев поддается полному излечению.
- фолликулярную лимфому – ее частота составляет 22% от числа НХЛ. Течение индолентное, однако возможна трансформация в агрессивную диффузную лимфому. Прогноз 5-летней выживаемости – 60-70%.
- мелкоклеточную лимфоцитарную лимфому и хронический лимфоцитарный лейкоз – близкие типы НХЛ, на долю которых приходится 7% от их числа. Течение медленное, но плохо поддающееся терапии. Прогноз вариабелен: в одних случаях лимфосаркома развивается в течение 10 лет, в других – на определенном этапе превращается в быстрорастущую лимфому.
- лимфому из мантийных клеток – в структуре НХЛ составляет 6%. Пятилетний рубеж выживаемости преодолевает лишь 20% больных.
- В-клеточные лимфомы из клеток маргинальной зоны – делятся на экстранодальные (могут развиваться в желудке, щитовидной, слюнных, молочных железах), нодальные (развиваются в лимфоузлах), селезеночную (с локализацией в селезенке). Отличаются медленным локальным ростом; на ранних стадиях хорошо поддаются излечению.
- В-клеточную медиастинальную лимфому – встречается редко (в 2% случаев), однако в отличие от других типов поражает преимущественно молодых женщин 30-40 лет. В связи с быстрым ростом вызывает ком
Диагностика и методы лечения болезни Ходжкина
Болезнью Ходжкина (лимфомой Ходжкина или лимфогранулематозом) называют онкологическое заболевание, поражающее лимфоузлы и другие элементы лимфатической системы.

Лимфома Ходжкина – что это такое
Раковые клетки обладают способностью наносить ущерб любой ткани или органу. Если в результате прогрессирующих онкологических процессов поражается лимфатическая система, диагностируется лимфома Ходжкина.
Что это за болезнь? Для ракового заболевания (названного в честь впервые описавшего недуг Томаса Ходжкина) характерно активное деление мутировавших лимфоцитов и патологическое увеличение лимфоузлов, неконтролируемый рост лимфоидной ткани. На поздних стадиях патология распространяется на внутренние органы, входящие в состав различных систем организма.
Согласно статистической информации, болезнь Ходжкина, при которой в лимфатической системе активно размножаются раковые клетки Березовского-Штернберга-Рида, в большинстве случаев обнаруживается у мужчин.
Причины развития болезни
Болезнь Ходжкина, как и многие другие раковые недуги, относится к числу патологий, характеризующихся не до конца изученными механизмами развития. При анализе клинической картины профильные специалисты изучают потенциальные (вероятные, гипотетические) причины.
Лимфома Ходжкина может развиваться вследствие:
- Наследственной (генетической) предрасположенности к онкологии, патологиям, поражающим лимфоидную ткань.
- Нарушения работы иммунной системы (установлено, что болезнь во многих случаях активно развивается на фоне приобретённых или врождённых иммунодефицитных состояний, аутоиммунных заболеваний).
- Инфицирования вирусом Эпштейна-Барр.
- Отрицательных последствий воздействия химикатов.
В группе повышенного риска находятся мужчины-представители европеоидной расы, преодолевшие 60-летний возрастной рубеж.
Признаки и симптомы патологии
В течение продолжительного отрезка времени болезненные симптомы (жалобы на изменение самочувствия) отсутствуют или ограничиваются лёгким недомоганием, списываемым на ежедневные перегрузки.
Прогрессирующая лимфома Ходжкина сопровождается:
- Увеличением лимфоузлов (один из ранних признаков лимфогранулематоза у взрослых и детей). В большинстве случаев на начальной стадии поражаются шейно-надключичные лимфатические узлы, реже – паховые, подмышечные, расположенные в брюшной полости.
- Одышкой.
- Кашлем.
- Болезненными ощущениями в загрудинной области, в спине.
- Посинением, отёчностью лица.
- Лихорадкой.
- Активизацией потоотделения в ночное время суток.
- Побледнением, зудом кожных покровов.
- Общей слабостью, упадком сил.
- Асцитом.
- Пищеварительными расстройствами.
- Дискомфортом (тяжестью) в животе.
- Потерей (нарушением) аппетита.
- Снижением массы тела.
- Истощением.
- Обострениями грибковых, вирусных, паразитарных инфекций: криптококкового менингита, вируса опоясывающего герпеса, токсоплазмоза, кандидоза, пневмонии и других недугов (следствие ослабленного иммунитета).

По мере развития болезни Ходжкина симптомы дополняются неврологическими сбоями, нарушениями в функционировании лёгких, печени, селезёнки, почек, костного мозга. Преобладающая симптоматика определяется дислокацией увеличенных лимфоузлов.
Виды лимфом Ходжкина
В ходе диагностики и изучения особенностей течения болезни Ходжкина выделяют пять основных подвидов патологии.
Нодулярный тип лимфоидного преобладания
Ткани лимфатических узлов замещаются инфильтратом узелкового (нодулярного) строения. Прогноз преимущественно благоприятный. Нодулярная форма болезни Ходжкина способна перетекать в более опасные формы спустя несколько лет-десятков лет после выявления недуга.
Классическая лимфома Ходжкина
Отличается невысокими темпами развития, симптомами в виде увеличенных неболезненных лимфоузлов. Нередко обнаруживается на запущенных стадиях, сопровождаемых интоксикационным синдромом. При своевременном диагностировании в начале лечения болезни Ходжкина выживаемость превышает 90%.
Склерозирующая узловая лимфома Ходжкина
Сопровождается формированием фиброзных прослоек в лимфоидной ткани. Симптоматика схожа с вирусными инфекциями, что осложняет диагностику. Выживаемость – более 90%. При выявлении болезни Ходжкина на поздних стадиях, сопровождаемых метастазированием, прогноз ухудшается.
Смешанно-клеточная лимфома
Патология, сопровождаемая ростом фолликулярных клеток, образованием инфильтрата из нескольких типов клеточных групп, характеризуется агрессивным течением. Терапия болезни Ходжкина направляется на достижение стадии ремиссии, предотвращения рецидивов.
Лимфоидное истощение
Болезнь сопровождается интенсивным тканевым фиброзом. Количество здоровых лимфоцитов стремительно снижается. Заболевание, плохо поддающееся терапии, характеризуется неблагоприятным прогнозом.

Классификация по стадиям
Для того чтобы максимально эффективно лечить обнаруженную болезнь Ходжкина, необходимо определить не только вид заболевания, но и его стадию. Стадии нумеруются от первой до четвёртой (четвёртая – самая тяжёлая):
- 1 – Опухолевые процессы поражают лимфоузлы, расположенные в одной области. Возможно поражение одного органа (или его участка).
- 2 – Поражаются лимфоузлы, находящиеся не менее чем в двух различных областях по одну сторону диафрагмы.
- 3 – Поражаются лимфоузлы, располагающиеся по разные стороны диафрагмы. Возможно вовлечение в онкологический процесс тканей селезёнки, внелимфатической области.
- 4 – Болезнь поражает органы, принадлежащие к различным системам организма.
Для детализации симптоматики и характера распространения онкологии при описании заболевания применяют буквенные обозначения:
- A – симптомы недуга отсутствуют.
- B – присутствует один из симптомов: чрезмерная потливость, беспричинное повышение температуры тела до +38 и более градусов, снижение веса более чем на одну десятую от первоначального показателя в течение полугода.
- E – онкология распространяется на близлежащие к поражённым лимфоузлам ткани и органы.
- S – поражается селезёнка.
- X – формируется крупное патологическое образование.
Диагностика болезни
Первичная диагностика лимфомы Ходжкина включает осмотр, анализ жалоб и анамнезу пациента. Для получения детализированных данных об особенностях патологии специалисты проводят дополнительные обследования:
- Анализы крови, мочи.
- Ультразвуковые исследования.
- Рентгенографию.
- Томографию (позитронно-эмиссионную, магнитно-резонансную, компьютерную).
- Лимфографию.
- Биопсию лимфоузлов, костного мозга.
- Цитогенетические, иммунологические, морфологические исследования биоматериала (определяются подтипы и характеристики онкоклеток или подтверждается их отсутствие).
 Позитронно-эмиссионная томография
Позитронно-эмиссионная томографияПри необходимости оценить степень поражения различных систем диагностические мероприятия дополняются электрокардиограммой, эхокардиограммой, сцинтиграфией костей, консультациями гематолога и других профильных специалистов.
В случае подтверждения диагноза «лимфома Ходжкина» (Код по МКБ-10 – C81) важно правильно классифицировать патологию, поскольку для каждого вида онкологического заболевания предусмотрены специфические схемы терапии.
Лечебные действия
Перед проведением лечебных процедур принимается во внимание состояние пациента, наличие или отсутствие сопутствующих патологий, возрастные факторы, интенсивность поражения внутренних органов, перечень болезненных симптомов.
Основу лечения лимфомы Ходжкина составляет медикаментозная (химическая), лучевая терапия (или радиотерапия), хирургические операции. Комбинация лечебных методик обеспечивает достижение полной ремиссии на различных стадиях недуга.
Химиотерапия
Химиотерапия при лимфоме Ходжкина предусматривает применение цитостатических комплексов, способствующих угнетению (остановке) процесса размножения недоброкачественных клеток, предотвращению поражения внутренних органов, купированию болезненной симптоматики.
В рамках химиотерапии нередко используются комбинации препаратов, обозначаемых аббревиатурами, состоящими из первых букв наименований медикаментов. Одна из часто применяемых схем лечения – ABVD (Adriamycin, Bleomycin, Vinblastine, Dacarbazine).
Предварительно проводится осмотр и лабораторное исследование крови, назначаются препараты, предотвращающие аллергические обострения, тошноту, рвоту. Процедура введения требуемых доз лекарственных средств занимает несколько часов.
Для того чтобы достигнуть ремиссии и свести к минимуму риск рецидивов болезни Ходжкина, проводят серию курсов (циклов) химической терапии продолжительностью в несколько недель, дополняемых сеансами радиотерапии.
Лучевая терапия
Лучевая (радиационная) терапия, организовываемая при лимфоме Ходжкина, основывается на уязвимости раковых клеток к воздействию гамма-излучения. Лучевая терапия, производящая наиболее ощутимый эффект при выявлении лёгких форм недуга, оказывает положительное влияние на течение и прогноз болезни.
Во избежание повреждения не поражённых опухолью тканей общая доза разделяется на сеансы, проводимые в течение нескольких недель. Степень риска возникновения побочных эффектов радиотерапии зависит не только от квалификации медперсонала, но и от имеющегося в распоряжении клиники оборудования. Наименьший ущерб здоровым тканям наносится при узконаправленном облучении, уничтожающем раковые образования в поражённых болезнью Ходжкина тканях.
На начальных стадиях болезни Ходжкина может отсутствовать необходимость в проведении медикаментозного лечения (терапевтические процедуры ограничиваются радиационной терапией). При осложнённом течении заболевания в качестве дополнения применяют специализированные медикаменты.
Пересадка клеток
Если проведение химической и лучевой терапии не привело к ожидаемому лечебному эффекту, проводится трансплантация стволовых клеток или костного мозга. Оперативному вмешательству предшествует курс интенсивной полихимиотерапии болезни Ходжкина, направленный на подавление размножения онкологических клеток.
Для стимуляции роста стволовых клеток применяют специальные фактора роста, представляющие собой протеиновые соединения. Сформированные стволовые клетки «отсеиваются» из венозной крови сепараторным методом. Кровь, прошедшая через сепаратор, возвращается в организм. Для хранения стволовых клеток производится их заморозка.
С целью улучшения состояния пациентов и уменьшения приступов тошноты, проявляющихся в ходе химической терапии лимфомы Ходжкина, используют стероидные препараты.
Вывод об успешности лечения можно сделать после многолетнего (более 5 лет) периода полной ремиссии.
Последствия лечения и рецидив болезни
Побочные эффекты
В рамках терапии лимфомы Ходжкина применяются методики, сопровождаемые рядом нежелательных побочных эффектов:
- Истончением, выпадением волос.
- Покраснением кожных покровов.
- Тошнотой, рвотой.
- Расстройствами пищеварения.
- Общей слабостью.
- Одышкой.
- Сухим кашлем.
- Инфекционными обострениями (следствие ослабления иммунитета).
- Пневмокистами, пневмонитом, фиброзом.
- Гормональным дисбалансом.
- Парестезией нижних конечностей.
- Периферическими невропатиями.
- Ухудшением состава крови.
- Менструальными сбоями.
- Нарушениями сперматогенеза.
- Бесплодием.
- Вторичными онкологическими заболеваниями.
Медперсонал осуществляет постоянный контроль состояния пациента и жизненно важных показателей. При необходимости корректируется дозировка препаратов (облучения). Если симптоматика стремительно ухудшается, терапию прерывают. Многие побочные эффекты устраняются без дополнительных мероприятий после завершения лечебного курса.
Рецидивы
Онкологические заболевания (лимфома Ходжкина – не исключение) имеют тенденцию к рецидивированию – обострению клинической картины после терапевтического курса. Пациенты, лечившиеся от болезни Ходжкина, проходят периодические обследования, которые позволяют обнаружить первые признаки рецидивов и принять соответствующие меры.
Ранние рецидивы (в течение первого года после завершения лечения) требуют более интенсивной терапии по сравнению с поздними рецидивами лимфомы Ходжкина (проявляются спустя год и более после лечебного курса). Для лучевой терапии характерны рецидивы в новых (ранее не поражавшихся раком) зонах. После химиотерапии патологические процессы повторно поражают исходные зоны.
Принципы лечения рецидивов лимфомы Ходжкина соответствуют методам, применяющимся для терапии впервые обнаруженного онкологического заболевания. Учитывается локализация рецидива, период времени, прошедший после окончания лечения, выраженность симптоматики, вероятность побочных эффектов.
Питание при лимфоме
Диета при лимфоме Ходжкина составляется с учётом индивидуальных особенностей организма, стадии недуга, наличия аллергии, других факторов. Сбалансированное диетическое питание обеспечивает укрепление иммунитета, восполнение витаминной недостаточности, нормализацию метаболизма, улучшение гемоглобиновых и других характеристик крови, восстановление ослабленного организма.
При выявлении первой или второй стадии лимфомы Ходжкина рекомендуется:
- Контролировать калорийность рациона (во избежание набора массы тела).
- Насыщать рацион овощными, фруктовыми блюдами.
- Отказаться от употребления алкоголя, слишком горячих, переохлаждённых блюд.
- Мясные, солёные, квашеные блюда употреблять в умеренных количествах.

На этапе химиотерапии и в течение восстановительного периода необходимо следовать следующим принципам питания:
- Частое употребление небольших порций пищи в одно и то же время.
- Восполнение дефицита жидкости.
- Воздержание от приёма пищи при проявлениях тошноты.
- Отказ от питья во время еды или сразу после еды (во избежание появления тошноты и вздутия).
- Максимум калорийности при минимальных объемах.
- Тщательное пережёвывание пищи.
- Снижение объёма потребления жареных блюд.
- Использование паровой обработки при приготовлении горячих блюд.
- Уменьшение потребления продуктов с высоким содержанием клетчатки при поносе.
Диета в периоды обострений лимфомы Ходжкина предусматривает воздержание от употребления:
- Газированных напитков, кофе.
- Шоколада.
- Соусов, специй.
- Копчёностей, маринадов, солений.
- Консервов.
- Наваристых супов на мясном бульоне.
- Сыра, кисломолочных продуктов с высоким содержанием жира.
- Пищи, изобилующей сахаром.
- Жирной рыбы и мяса.
- Блинов, сдобы.
В рацион рекомендуется включать каши, неконцентрированные свежеотжатые соки, некрепкие чаи, отвары, компоты, нежирное мясо птицы, морские продукты.
Сколько живут при лимфоме Ходжкина?
Болезнь Ходжкина относится к числу излечиваемых разновидностей онкологии. Прогноз течения заболевания определяется типом, стадией лимфомы Ходжкина, вероятностью проявлений рецидива, своевременностью и эффективностью лечебных процедур, наличием сопутствующих патологий.
У большинства пациентов, прошедших терапевтический курс на первой и второй стадиях недуга, наблюдается улучшение симптоматики стойкой ремиссии. Если болезнь Ходжкина обнаруживается на поздних стадиях, эффективность терапии существенно снижается. Некоторые редко встречающиеся формы лимфомы Ходжкина характеризуются устойчивостью ко всем видам терапии.
В качестве количественной характеристики прогноза используется показатель «пятилетняя выживаемость»:
- У 85-95% пациентов (на 1-й стадии).
- У 75-85% пациентов (на 2-й стадии).
- У 60-65% пациентов (на 3-й стадии).
- У 40-45% пациентов (на 4-й стадии).
В пожилом возрасте указанные значения для каждой из стадий лимфомы Ходжкина снижаются в 1,5-2 раза.
Показатель выживаемости при рецидивах болезни Ходжкина пропорционален продолжительности периода ремиссии, предшествующей обострению. С каждым последующим рецидивом прогноз ухудшается. Наиболее высокая степень риска необратимых последствий наблюдается в случаях, когда полная ремиссия не была достигнута.
Профилактика болезни Ходжкина
Профилактика заболевания включает универсальные противораковые мероприятия, проводимые с целью предотвращения всех видов онкологии:
- Избегание воздействия радиации, ионизирующего излучения.
- Недопущение контактов с токсическими веществами, химикатами.
- Повышение эффективности функционирования иммунитета.
- Рационализацию системы питания.
- Полезные физические нагрузки.
- Закаливание организма.
- Регулярное пребывание на свежем воздухе.
К числу эффективных способов профилактики лимфогранулематоза относят периодические медицинские обследования, помогающие выявить ранние симптомы заболевания.
Поделитесь своим мнением о материале, изложенном в статье. Ждём ваши
Болезнь Ходжкина › Болезни › ДокторПитер.ру
Болезнь Ходжкина (лимфогранулематоз) – это злокачественное заболевание, поражающее лимфатическую систему. Заболевание может возникнуть в любом органе, имеющем лимфоидную ткань (лимфатические узлы, селезенка, вилочковая железа, аденоиды, миндалины).
Признаки
Болезнь начинается с увеличения лимфатических узлов. Обычно сначала увеличиваются паховые, шейно-надключичные и подмышечные узлы. Однако в 15-20 % случаев в первую очередь увеличиваются лимфатические узлы брюшной и грудной полости. При этом пациентов также беспокоит кашель, боль в груди, одышка, ощущение тяжести в животе и потеря аппетита. Иногда лимфоузлы увеличиваются до таких огромных размеров, что сдавливают желудок и смещают почки.
Также для лимфогранулематоза характерно повышение температуры, озноб, потливость. Температура тела скачет то вверх, то вниз. Повышение температуры сопровождается ознобом, а ее снижение – обильным потоотделением. Аппетит у пациента снижается. Пациент теряет вес, у него развивается кахексия (истощение). Примерно треть страдающих болезнью Ходжкина беспокоит кожный зуд, причем интенсивность его может быть различной – от умеренного до изнуряющего.
Описание
Предполагается, что лимфогранулематоз был известен уже в 1666 году. По крайней мере, именно в это время в трудах Malpighi встречается описание заболевания, похожего на то, что сейчас известно как болезнь Ходжкина.
Однако названо это заболевание по имени Томаса Ходжкина, который в 1832 году сообщил о семи пациентах с общими симптомами – увеличением лимфатических узлов, увеличением селезенки, кахексией. Все семь пациентов умерли. А Ходжкин предложил выделить эти случаи в самостоятельное заболевание. Через 23 года С. Уилкс внимательно изучил исследования Ходжкина, добавил к ним собственные наблюдения еще за 11 пациентами и назвал заболевание болезнью Ходжкина. Значительный вклад в изучение лимфогранулематоза также сделали С.Я. Березовский (1890), Штернберг (1899) и Рид (1902). Они описали опухолевые клетки, которые обнаруживаются при этом заболевании в лимфатических узлах. В России эти клетки называют клетками Березовского-Штернберга, а за рубежом – клетками Штернберга-Рида. Некоторые специалисты называют их клетками Березовского-Штернберга-Рида.
Лимфогранулематозом можно заболеть в любом возрасте, однако чаще он развивается у молодых мужчин в возрасте 16-30 лет, либо у пожилых мужчин старше 50 лет. У детей до года это заболевание не встречается, у детей до 5 лет оно выявляется крайне редко. Частота заболеваемости примерно 3 человека на 1 млн населения в год. Частота заболеваемости среди детей в России – 1,9 на 100 тыс населения.
Что именно вызывает это заболевание, неизвестно. Однако есть гипотеза, что причина – вирусы. Считается, что спровоцировать начало этого заболевания могут:
Известно также, что если один из близнецов страдает лимфогранулематозом, то у второго повышается риск развития этого заболевания.
Болезнь Ходжкина может протекать молниеносно, от 4 до 6 месяцев, либо медленно, до 20 лет.
В течение болезни выделяют четыре стадии:
- При лимфогранулематозе первой стадии поражены лимфатические узлы одной области (I), или поражен один какой-либо орган или его участок (Ie).
- Вторая стадия характеризуется поражением лимфатических узлов двух или нескольких областей по одну сторону диафрагмы (II) выше или ниже ее. Также возможно локализованное поражение внелимфатического органа или его участка и лимфатических узлов одной или нескольких областей по одну сторону диафрагмы (IIe).
- При третьей стадии заболевания поражены лимфатические узлы по обе стороны диафрагмы (III), при этом может быть поражена селезенка (IIIs) или какой-то внелимфатический орган или его участок (IIIe). Возможно также поражение и того, и другого (IIIse).
- Четвертая стадия болезни Ходжкина характеризуется диффузным или диссеминированным поражением одного или нескольких внелимфатических органов или тканей, сопровождающимся или не сопровождающимся поражением лимфатических узлов.
При этом каждая стадия подразделяется на категории, которые обозначаются буквами. Категория «а» означает отсутствие у пациента симптомов заболевания.
Категория «в» означает, что у пациента есть как минимум один из нижеследующих симптомов:
- необъяснимая потеря массы тела более 10 % от первоначальной за последние полгода;
- необъяснимая лихорадка с температурой более 38°С;
- обильное потоотделение.
Категория «е» присваивается, если опухоль распространена на органы и ткани, расположенные рядом с пораженными группами лимфатических узлов.
Если рядом со стадией есть буква «s», значит, у пациента поражена селезенка.
Буква «x» означает, что образование достигло большого размера.
Также выделяют четыре гистологических типа болезни Ходжкина.
При лимфогистоцитарном типе (15 % всех случаев лимфогранулематоза) в биоптате преобладают зрелые лимфоциты, клеток Березовского-Штернберга-Рида мало. Этот тип болезни с низкой злокачественностью, обнаруживается он на ранних стадиях. Пациенты чаще всего мужчины моложе 35 лет.
Нодулярный склероз – это наиболее частый тип болезни Ходжкина, примерно 40-45 % всех случаев. Чаще им страдают молодые женщины. Поражаются обычно лимфатические узлы средостения. В биоптате обнаруживаются не только клетки Березовского-Штернберга-Рида, но и лакунарные клетки – большие, со множеством ядер и с пенистой цитоплазмой. Прогноз при этом заболевании, как правило, хороший.
В 30 % случаев болезни Ходжкина бывает смешанноклеточный тип. Им часто страдают пожилые люди, дети, а также ВИЧ-инфицированные. Это заболевание чаще развивается у мужчин. Заболевание обычно обнаруживается на II-III стадии. В биоптате много клеток Березовского-Штернберга-Рида.
Самый редкий тип – протекающий с подавлением лимфоидной ткани. Это менее 5 % случаев болезни Ходжкина. Страдают им в основном пожилые пациенты. В биоптате преобладают клетки Березовского-Штернберга-Рида и почти нет лимфоцитов.
Диагностика
Для диагностики этого заболевания требуется консультация онколога и гематолога. Обязательно делают биопсию лимфатических узлов, так как основной диагностический признак заболевания – наличие клеток Березовского-Штернберга-Рида в биоптате.
Также проводят ультразвуковое исследование органов брюшной полости, компьютерную или магнитно-резонансную томографию органов грудной клетки. Делают и биопсию костного мозга.
Дифференцировать болезнь Ходжкина нужно с бактериальными и вирусными инфекциями и неходжкинскими лимфомами.
Лечение
При отсутствии лечения в течение 10 лет выживает менее 10 % пациентов. Наиболее эффективное лечение – лучевая терапия и противоопухолевые средства. Лучевая терапия используется у пациентов с I и IIА стадиями заболевания, на IIВ и IIIА этот метод сочетается с медикаментозным лечением. На IIIВ и IV стадиях лимфогранулематоза применяют обычно только медикаментозную терапию противоопухолевыми препаратами.
При поражении костного мозга проводят его аутотрансплантацию. Правда, такое поражение встречается довольно редко.
Окончательно излеченными считаются те, у кого полная ремиссия продолжается более 5 лет.
Профилактика
Эффективной профилактики болезни Ходжкина не существует, так как неизвестна точная причина этого заболевания.
© Доктор Питер
Лимфома Ходжкина - причины, симптомы, диагностика, стадии, методы лечения и прогнозы | Полезно знать
добавлено: 02.01.2017
Лимфома Ходжкина — излечимое заболевание лимфатической системы
Лейкоциты – главная защита человека от окружающего мира. Но при поломке в механизме саморегуляции клеток развиваются разные проблемы. Самые опасные из них – злокачественные опухоли, к которым относится лимфома ходжкина (лимфогранулематоз). Возникает из лимфоцитов – разновидность защитных белых кровяных телец.
Лимфома — стадии, диагностика, лечение
Лимфома – это группа онкологических заболеваний, которая характеризуется поражением клеток, играющих важную роль в работе иммунной системы, а также клеток, образующих лимфатическую систему организма. Лимфатическая система – это сеть ветвящихся сосудов, по которым циркулирует жидкость, называемая лимфой. Клетки лимфы – лимфоциты, выполняют важнейшую функцию в борьбе с инфекциями. Лимфатическая система имеет множество лимфоузлов. Их задача – фильтрация лимфы, которая может содержать бактерии или вирусы.
Рак возникает тогда, когда нормальные лимфоциты трансформируются в клетки, начинающие бесконтрольно расти и размножаться. Такие клетки могут собираться в одном или нескольких лимфоузлах или других тканях, образуя массы неправильно развивающихся клеток, или опухоль. В дальнейшем они вторгаются в соседние ткани и отдаленные органы, образуя метастазы. Например, если поражена центральная нервная система, то развивается лимфома мозга.
Классификация болезни производится по двум группам:
- болезнь Ходжкина, или HL;
- остальные виды опухолей, которые носят название “неходжкинская лимфома”.
Обе категории рака имеют схожие симптомы, но с помощью анализа крови и исследования образцов ткани под микроскопом специалисты Центра Лечения Рака Крови диагностируют определенный тип лимфомы. При своевременном принятии мер для лечения лимфомы прогноз достаточно оптимистичный.
Болезнь Ходжкина возникает из-за неправильного развития В-лимфоцитов, продуцирующих специальные белки, которые крепятся к инфицированным и чужеродным клеткам для того, чтобы иммунная система могла распознать и уничтожить их.
Неходжкинская лимфома возникает при аномальном функционировании Т-клеток, которые уничтожают зараженные клетки и принимают участие в регуляции иммунитета. Существует множество подтипов рака, которые по-разному реагируют на терапию. Одним из вариантов неходжскинской лимфомы является первичная лимфома мозга, которая составляет 2% от всех онкологических поражений ЦНС.
Болезнь Ходжкина является распространенной формой опухоли среди молодежи в возрасте от 16 до 35 лет и у пожилых людей от 55 лет. Неходжкинские типы недуга развиваются в основном у пожилых людей. Изучение причин, которые приводят к подобным нарушениям генетической составляющей клеток лимфы, является одним из основных направлений исследований медицинских онкологических центров.
Ученые не знают точных причин возникновения лимфомы мозга и других типов заболевания. Большинство людей, которым поставили такой диагноз, старше 60 лет. В группу риска попадают люди, инфицированные ВИЧ/СПИД, вирусом Эпштейна-Барра и гепатита C. Иммунная система таких пациентов крайне ослаблена, а поэтому и более восприимчива к лимфоме. Воздействие высоких уровней радиационного излучения повышает риск развития неходжкинской лимфомы.
Симптомы лимфомы
Ранние симптомы лимфомы могут проявляться незначительно и имитировать менее опасные распространенные заболевания. Один из первых симптомов лимфомы – безболезненный отек шеи, подмышечных впадин или паха из-за увеличения соответствующих лимфоузлов. Растущие лимфатические узлы сдавливают близко расположенные нервные волокна или вены. Как следствие, возникает онемение, покалывание и/или боль в пораженном месте или отек конечностей.
Если увеличение узлов происходит в области желудка, то пациент ощущает раннее чувство сытости при употреблении пищи. Другие симптомы проявляются в виде лихорадки, необъяснимой потери веса, озноба, ночной потливости, болей в груди или пояснице, упадка сил, а также появления кожной сыпи и зуда.
Диагностика лимфомы
Чтобы выбрать оптимальный вариант лечения, специалисты Центра Лечения Рака Крови исследуют лимфатические узлы. Для определения типа опухоли проводится процедура биопсии, предполагающая взятие небольшого образца увеличенного лимфатического узла и изучение его под микроскопом. Биопсию проводят опытные специалисты с применением специализированной техники.
Тип лимфомы можно определить по внешнему виду раковых клеток под микроскопом и с помощью маркеров, которые распознают особые молекулы на лимфоидных клетках. Такие дополнительные анализы, как анализ крови, рентген грудной клетки или исследование клеток костного мозга помогают врачам увидеть, насколько далеко распространилась болезнь и какие органы поражены.
Стадии лимфомы
Чтобы определить, на какой стадии находится заболевание, используется комплексная диагностика. Это необходимо для выбора правильного лечения. Большинство лимфом имеют 4 стадии, каждой из которых соответствует определенный размер опухоли и дальность распространения рака.
I стадия лимфомы. Область развития опухоли ограничена одной группой лимфатических узлов и, в более редких случаях, одним близкорасположенным органом, не относящимся к лимфатической системе организма.
II стадия болезни. Рак обнаружен в двух и более группах лимфатических узлов, по одну сторону диафрагмы, также может быть поражен орган другой системы организма, расположенный рядом с пораженными узлами лимфатической системы.
III стадия. Поражение присутствует в группе лимфатических узлов по обе стороны диафрагмы, иногда с привлечением других соседних органов. На этой стадии нередко поражена селезенка.
IV стадия лимфомы. Рак распространился на кости, ткани костного мозга, легкие и другие органы, расположенные далеко от первоначального очага развития лимфомы – пораженных лимфатических узлов.
Лечение лимфомы
Если у пациента подтвержден диагноз лимфома, прогноз развития болезни может носить различный характер, и зависит от многих факторов, включая стадию болезни, возраст человека и многое другое. После изучения результатов лабораторных исследований и уточнения стадии разрабатывается индивидуальная программа лечения. Существует четыре вида лечения, которые используются самостоятельно или в сочетании друг с другом:
- химиотерапия;
- биологическая терапия;
- лучевая терапия;
- трансплантация стволовых клеток.
Болезнь Ходжкина обычно лечится с помощью лучевой терапии и химиотерапии. Лечение неходжкинской лимфомы зависит от конкретного вида рака. Химиотерапия – основной метод лечения, а лучевая и биологическая терапия добавляются при необходимости как дополнительный способ лечения.
Лечение лимфомы на разных стадиях может иметь затяжные побочные эффекты, такие, как боль в костях и суставах, онемение рук и ног, снижение способности концентрировать внимание, потливость. Такие явления могут длиться более года после достижения ремиссии. Женщины могут ощущать симптомы менопаузы. Организму требуется время для того, чтобы восстановиться после интенсивной терапии. Лечащий врач поможет пациенту преодолеть реабилитационный период.
Лимфомы Ходжкина — почему она появляется
Как и при большинстве онкологических болезней, связать появление лимфомы Ходжкина с чем-то одним невозможно. Есть предрасполагающие факторы, увеличивающие риск патологии:
- Когда-то человек перенес болезнь, вызванную вирусом Эпштейн-Барра (например, инфекционный мононуклеоз). Частички генетической информации вируса остались в лимфоцитах, это привело к мутациям в них
- Подавление клеточной части иммунитета – при ВИЧ-инфекции, после пересадки органов и приема специальных препаратов против отторжения
- Генетическая предрасположенность. Лимфомой Ходжкина практически не болеют представители монголоидной и негроидной рас. Крайне редко болезнь встречается у разных членов одной семьи. Правда, в случае однояйцевых близнецов обнаружение этой патологии у одного автоматически повышает шансы второго заболеть почти до 100%
Симптомы лимфомы Ходжкина
Главные признаки развития лимфогранулематоза разделяются на 2 большие группы:
Общие симптомы, говорящие об активности опухолевых клеток
- Стойкое повышение температуры выше 38 градусов. Лечение антибиотиками, противовоспалительными препаратами не помогает совсем или снимает проявления ненадолго
- Проливные поты, особенно вечером и ночью, связаны с лихорадкой
- Снижение веса за последние полгода, особенно если нет других причин для похудания
- Слабость, невозможность выполнять работу, с которой раньше легко справлялись
- Зуд кожи – от незначительного на определенных участках кожи (над пораженными лимфоузлами) до резко выраженного, мучительного, лишающего покоя и сна
Специфические симптомы – разрастание в органах опухолевой ткани, состоящей из нормальных и патологических лимфоцитов
- Увеличение лимфоузлов. Самые частые места скопления опухоли – шейные и надключичные лимфоузлы, больше слева. Нередко увеличиваются и другие группы на периферии (подмышечные, паховые) или внутри полостей тела (внутригрудные, в брюшной полости, вдоль аорты). Разрастание лимфоузлов на поверхности причиняет больному эстетические проблемы, мешают при движениях. Значительное прибавление опухолевой ткани внутри тела сдавливает внутренние органы. Внутри грудной клетки компрессия бронхов приводит к кашлю, одышке, полых вен – к отеку и синюшности лица. Лимфоузлы внутри брюшной полости иногда становятся причиной проблем с кишечником
- Увеличение селезенки, а на поздних стадиях – печени. Печеночные проблемы проявляются болью, усилившимся зудом и желтушностью кожи
- Появление симптомов поражения других органов – кашель, одышка при легочных очагах, резкая боль при повреждении плевры, накоплении опухолевой ткани в позвонках
Дополнительные признаки — проникновение раковых клеток в костный мозг и нарушение формирования нормальных кровяных клеток — это анемия, значительно сниженная сопротивляемость инфекциям.
Симптомы рака груди
Разновидности лимфомы Ходжкина
Существует много видов злокачественного перерождения лимфоцитов, лимфома Ходжкина выявляется в 10-20% всех зарегистрированных заболеваний. Все лимфоциты образуются в одном месте, но после выхода из костного мозга проходят «обучение» в разных местах и обзаводятся буквой-приставкой – Т или В. С этого момента они сильно отличаются друг от друга.
Главный критерий отнесения лимфомы к ходжкинской – обнаружение специфических клеток – Рид-Березовского-Штернберга и двух видов клеток Ходжкина (больших и маленьких). Они отличаются особым строением и имеют принципиальную особенность – смешанные антигенные и иммунологические факторы, их невозможно отнести ни к Т, ни к В. Существует редкая форма лимфомы Ходжкина, где источник развития – мутировавшая В-клетка.
Классические варианты лимфомы Ходжкина
По мнению некоторых исследователей – это стадии прогрессирования болезни
- Лимфоидное обогащение. Патологические клетки обнаруживаются в небольшом количестве – около 1% объема опухоли. Благодаря большому количеству биологически активных веществ, мутанты окружают себя нормальными лимфоцитами, эозинофилами, плазматическими клетками. Эозинофилы отвечают за интересный эффект при лимфоме – болезненность в лимфоузлах под действием алкоголя. Этиловый спирт приводит к разрушению этих клеток, выделившиеся вещества воздействуют на окружающие ткани. Форма благоприятная, хорошо лечится, но выявляется редко
- Лимфома Ходжкина нодулярный склероз. У 70% пациентов патология выявлена именно на этой стадии. В лимфоузле (нодулюс) разрастается соединительная ткань (склероз). Утолщается капсула, внутри появляются заметные перегородки, между которыми обнаруживаются нормальные и патологические клетки. Хорошо отвечает на лечение, считается благоприятной
- Смешанно-клеточная форма лимфогранулематоза. Зрелых лимфоцитов становится меньше, характерные элементы лимфомы ходжкина легко обнаруживаются в препарате под микроскопом. Встречается у людей с недостаточным иммунитетом – ВИЧ-инфицированных, детей, людей в возрасте. Требует более интенсивного лечения из-за большого распространения опухолевых клеток в организме
- Лимфоидное истощение. Заключительная, самая злокачественная форма. Полноценных защитных клеток практически нет, в материале из лимфоузлов обнаруживаются только склеротические изменения и клетки Березовского-Штернберга
Особый вариант лимфогранулематоза
Нодулярная форма с лимфоидным преобладанием. Отличается от похожего по названию классического подвида четкими характеристиками В-звена лимфоцитов.
Стадии течения лимфомы Ходжкина
Запущенность и распространенность лимфогранулематоза оценивается по количеству пораженных лимфоузлов, вовлеченности соседних к ним и отдаленных органов.
I стадия
Ограниченное разрастание опухолевых клеток в одной группе лимфоузлов.
II стадия
Злокачественные клетки обнаруживаются в разных местах: несколько групп лимфоузлов недалеко друг от друга (не разделены диафрагмой) или лимфоузлы плюс соседний орган (IIE).
III стадия
Процесс распространен по обе стороны от диафрагмы. Преимущественная локализация в верхней части живота – III-1, скопление пораженных лимфоузлов в нижней части брюшной полости – III-2.
IV стадия
Запущенный лимфогранулематоз с вовлечением разных органов. Проявляется симптомами повреждения печени, позвоночника, легких.
Дополнительно к номеру стадии добавляются или нет определенные группы:
- A – нет общих симптомов (лихорадка, потливость, похудание)
- B – есть общие симптомы болезни
- E – злокачественные клетки образуют опухолевые скопления во внутренних органах
- S – поражена селезенка. Для этого органа выделена специальная буква, потому что наличие опухоли в ней означает переход болезни на новый уровень – патологические клетки попадают в кровь и к лимфатическому пути распространению добавляется гематогенный
- X – большой размер образования
Любая из этих букв (кроме А) отягощает болезнь, требует более агрессивного и длительного лечения.
Лимфогранулематоз – осложнения болезни
Симптомы развившихся осложнений появляются из-за нескольких причин:
- Опухолевые ткани распространяются в разные органы – кости, нервную систему, плевру. Разрастание клеток в железах внутренней секреции (щитовидную, поджелудочную, яичники) приводит к нарушению их работы с характерными проявлениями. На поздних стадиях возможно поражение спинного мозга и проблемы с чувствительностью и движением вплоть до параличей
- Опосредованная связь с некоторыми характерными признаками лимфомы ходжкина. Больные с лимфогранулематозом страдают от длительного кожного зуда. Это приводит к частым расчесам и инфицированию кожи, дискомфорт вызывает хроническую бессонницу, психоэмоциональное возбуждение. Со временем развиваются невроз и депрессия
- Неполноценность лимфоцитарного звена лейкоцитов аукается частыми вирусными, бактериальными и грибковыми инфекциями
- Осложнение после лечения лимфомы – постлучевые повреждения внутренних органов и кожи, бесплодие, инфекционные болезни. В отдаленном периоде – развитие вторичных опухолей, в том числе и лейкоза
Симптомы рака горла — формы, стадии, причины
Ключевые моменты диагностики лимфомы Ходжкина
Для правильного и своевременного выявления лимфогранулематоза необходимо оценить выраженность и частоту проявления характерных симптомов. Необходимо выяснить все симптомы, дающие право добавить букву В к стадии болезни.
После этого обязательно осматривают пациента, прощупывают все доступные для пальпации лимфоузлы, определяют размеры печени и селезенки. Обращают внимание на кожу – цвет, сухость, наличие следов расчесов.
Лабораторные исследования
Общий анализ крови – при повреждении костного мозга – анемия. Обнаруживают изменение числа лейкоцитов с уменьшением лимфоцитов, чем запущенней болезнь – тем меньше лимфоцитов в периферической крови. Особое внимание обращают на СОЭ – скорость оседания эритроцитов. Ускорение выше 30, а тем более, выше 50 – свидетельство выраженной активности опухоли.
Биохимия крови. Главный показатель – уровень лактатдегидрогеназы (ЛДГ), количество белков в плазме, проба Кумбса. При распространении опухоли на печень – печеночные пробы
Инструментальные методы
Необходимы для визуализации увеличенных лимфоузлов, размеров опухолей в легких, костях, печени и других органов.
- УЗИ лимфоузлов, грудной, брюшной полости
- Рентгенография грудной клетки – как минимум, в двух проекциях – прямой и боковой
- Компьютерная томография, магнитно-резонансная томография
- По возможности – ПЭТ/КТ. Обнаруживает участки распространения активно размножающихся опухолевых клеток. Это необходимо как для выявления новых метастазов в лимфоузлах и других органах и тканях, так и для контроля эффективности лечения. Сколько раз и как часто проводится ПЭТ определяет лечащий врач
- Лимфома Ходжкина образует злокачественные очаги в костях, для их обнаружения проводится сцинтиграфия с галлием.
Специальные методы, без которых невозможно говорить о лимфогранулематозе
- Биопсия и гистология. Для точного диагноза недостаточно исследовать пунктат (вытяжка шприцом), обязательно нужен кусочек ткани или удаленный лимфоузел. Материал заливается парафином, очень тонко нарезается, помещается на стекло и особым образом окрашивается. Потом врач смотрит препарат под микроскопом. Обнаружение клеток Березовского-Штернберга и других характерных изменений позволяет поставить диагноз и отличить лимфогранулематоз от других лимфом.
- Трепанобиопсия и исследование костного мозга.
- Определение антигенной структуры клеток опухоли.
Лечение лимфомы Ходжкина
Как и при других злокачественных заболеваниях, при лимфогранулематозе используют химиотерапию и облучение. Эти методы убивают быстроразмножающиеся клетки опухоли, в меньшей степени затрагивая здоровые. В зависимости от стадии и выраженности проявлений способы лечения назначают изолированно или в комбинации.
- Химиотерапия. Существуют разные протоколы проведения с одновременным введением 4-8 высокотоксичных препаратов. На разных стадиях болезни, в зависимости от преобладающих симптомов меняется количество наименований лекарств, их доза. Решается, сколько раз будут проводиться курсы лечения (2-4-6) и определяется промежуток между ними
- Лучевая терапия. Назначается при увеличении периферических лимфоузлов. При лимфоме Ходжкина изолированное воздействие рентгеновских лучей применяется при менее запущенных формах с ограниченным поражением. Окружающие ткани защищаются свинцовыми экранами
- Комбинация лучевой и химиотерапии – наиболее распространенный сейчас метод лечения. Двойное воздействие на опухоли вызывает более длительную ремиссию, меньший риск осложнений терапии
- При самых запущенных формах лимфом и ранних рецидивах рекомендовано интенсивное воздействие. У пациента заранее берут костный мозг, при необходимости очищают его от опухолевых элементов, выделяют стволовые клетки. Далее очень высокой дозой химиопрепаратов и мощным облучением полностью убивают оставшиеся лимфоидные ткани по всему организму. Больной в этот момент полностью беззащитен перед инфекцией, поэтому находится в стерильном боксе. В дальнейшем идет пересадка костного мозга – собственного, забранного перед терапией. При невозможности подсадить собственные клетки, используют донорский – родственный или не родственный.
Симптомы рака легких — причины, виды, стадии
Прогноз выживания при лимфоме Ходжкина (лимфогранулематозе)
Лимфома Ходжкина – достаточно благоприятный сейчас диагноз. 90% больных достигают полной и длительной ремиссии, срок жизни не отличается от людей, никогда не страдавших лимфомами. Некоторые пациенты даже сохраняют фертильность, но для этого в большинстве случаев необходимо собрать и заморозить яйцеклетки или сперму.
Для оценки эффективности лечения используются следующие критерии:
- Уменьшение размера лимфоузла или опухоли после окончания химиотерапии наполовину
- Оставшиеся клетки не активны, мертвы (проверяется с помощью ПЭТ)
- Отсутствие рецидивов
Неблагоприятные результаты терапии:
- Отсутствие или слабый ответ на лечение – опухоль уменьшается незначительно, в некоторых случаях даже продолжает расти или сохраняет прежние размеры
- Появление признаков распространения процесса – вовлечение новых лимфоузлов очагов активности в других тканях и органах
- Ранние рецидивы (до 12 месяца после конца лечения)
Но даже в запущенных случаях с неблагоприятным ответом на стандартную терапию при лимфоме Ходжкина есть шансы добиться ремиссии более интенсивными методами, поэтому главное – настроиться на выздоровление и верить врачу. Несмотря на плохое самочувствие лечение должно продолжаться.
Профилактика лимфомы Ходжкина
Поскольку точной причины развития болезни до сих пор не знает ни один человек в мире, способов профилактики лимфомы просто не существует. Но в силах пациента сделать все для возможно более раннего выявления патологии:
- Регулярные профосмотры
- При длительной лихорадке, похудании попросите врача провести специальные обследования на онкологию, в том числе и на лимфому Ходжкина
Рейтинг статьи:
Лимфома Ходжкина — излечимое заболевание лимфатической системы
Причины возникновения
К основным причинам возникновения такого заболевания как рак лимфатических узлов относят:
- Воздействие на организм человека вредных веществ, например, работа на вредном производстве или частое взаимодействие с канцерогенами, пестицидами и гербицидами
- Частое нахождение под прямыми лучами солнца
- Заражение такими инфекциями как ВПЧ (Вирус папилломы человека), СПИД, ВИЧ и вирус Эпштейна-Барра
- Вредные привычки, например, курение. Чем больше стаж, тем больше вероятность развития опухоли лимфатических узлов
Также существуют некоторые факторы риска, которые способствуют поражению лимфоузлов:
- Поздние первые роды
- Возраст либо слишком молодой (до 25 лет), либо преклонный
- Наследственная склонность к раку
Симптомы лимфомы
Признаки рака лимфоузлов разделяют на местные (локальные) и общие.
К локальным признакам относят:
- Видимый рост лимфатических узлов в размерах
- Дискомфорт во время надавливания на область поражения
- Зуд кожного покрова и образование язв
- Субфебрильная температура тела (до тридцати восьми градусов) и повышенное потоотделение
Симптоматика проявления общих признаков выглядит следующим образом:
- Отсутствие аппетита и резкая потеря веса
- Слабость
- Затрудненность дыхания
- Анемия
- Нарушение работы пищеварительной системы
Диагностика рака лимфоузлов
Диагностировать поражение лимфоузлов, помимо стандартной пальпации, возможно следующими методами современной медицины:
- Ультразвуковое исследование, с помощью которого возможно установить место и структуру опухоли
- Магнитно-резонансная томография, которая проводится перед операцией, чтобы установить точное местоположение образования и распространение на близлежащие ткани
- Биохимический анализ крови
- Биопсия, которая подразумевает под собой исследование ткани на наличие онкологии и позволяет установить стадию заболевания
Стадии заболевания
Рак лимфоузлов разделяется на несколько стадий, среди которых выделяются:
Первая стадия:При обнаружении первой стадии рака выделяют поражение узлов одного участка лимфатической системы, выявить которое возможно благодаря полному обследованию. На данной стадии высока вероятность успешного излечения.
Вторая стадия:Вторая стадия отличается распространением поражения на два и более участка, а также возможен захват другого органа вне системы.
Третья стадия:На третьей стадии болезнь распространяется почти на все участки нахождения лимфоузлов, с захватом других органов. Наблюдается полное поражение диафрагмы и селезенки. Быстрый переход на 4 стадию онкологии.
Четвертая стадия:На последней стадии шанс на выздоровление очень мал, увеличивается вероятность летального исхода. Лечение уже не приносит облегчения, а опухоль поражает все больше органов: головной мозг, легкие, печень, поджелудочную железу.
Как лечить рак лимфоузлов
Назначение лечения рака лимфоузлов зависит от многих факторов, например: локализация опухоли, степень ее распространения на окружающие ткани, стадия, размер.
В основном используют следующие методы лечения:
- Лимфоузлы при раке наиболее эффективно поддаются лечению с помощью хирургического вмешательства. Суть в том, что зараженные ткани удаляются вместе с узлами. Для профилактики подлежат иссечению также и близлежащие узлы.
- После удаления, или как самостоятельное лечение рака лимфоузлов, назначают лучевую терапию. Продолжительность курса может составлять три-четыре недели.
- Универсальным средством для того, чтобы лечить рак является интенсивная терапия химическими препаратами, направленная на уменьшение размеров и рост образования, а также остановку распространения новообразований.
- Новейшие разработки в области медицины – пересадка костного мозга от донора или самого пациента. Подразумевает под собой переливание стволовых клеток с целью восстановить нормальное кроветворение.Здесь можно выделить фотодинамическую терапию. Пациенту вводят специальный препарат, который реагирует на опухоль под влиянием света, убивая зараженные клетки, при этом не затрагивая здоровые.В любом случае, схема лечения зависит от состояния пациента и может включать в себя как один способ из вышеперечисленных, так и несколько в совокупности.
Прогнозы
Рак лимфатических узлов разделяется на первичный и вторичный. Лимфома относится к первичному типу. Почти всегда ей заболевают люди, которые подвергаются основным причинам возникновения (нахождение на солнце, контакт с вредными веществами, вредные привычки, инфекции). Первостепенно лимфоузлы увеличиваются в той области, где изначально был очаг заболевания.
Прогноз поражения разных областей тела выглядит так:
- Паховая зона – 35%
- Шея – 31%
- Подмышки – 28%
- Прочие области – 6%
Для составления прогноза больного существует универсальный индекс.
Главными факторами для прогноза выживаемости являются:
- Стадия. 1 и 2 стадии отличаются 80% выживаемостью, по сравнению с 3 и 4 стадией
- Возраст. Самые лучшие показатели выживаемости у людей в возрасте от 15 до 39 лет
- Операционное вмешательство. При своевременном удалении зараженных тканей срок жизни может увеличиться в 5 раз
- Состояние человека. При отсутствии серьезных патологий шансы к выздоровлению больше, чем у больных людей
- Уровень ЛДГНаличие метастаз и их локализации. Менее всего опасны метастазы в районе рта, более – во внутренних органах
- Вид рака лимфоузлов
Соответственно, чем идеальнее показатели, тем благоприятнее прогноз для больного.
Профилактика заболевания
Специфической профилактики рака лимфатических узлов не существует. Но, учитывая вероятные причины его возникновения, такие как радиация и вредные вещества, можно уменьшить риск онкологии.
К общим рекомендациям относится:
- Употребление продуктов, которые богаты антиоксидантами (грецкие орехи, бобы, капуста, зелень)
- Хорошее питание с содержанием витаминов
- Избегание нахождения под прямыми лучами солнца
Рак лимфатических узлов, бесспорно, неприятное заболевание. Однако, большинство отзывов подтверждают благоприятную статистику. Также, больные отмечают непродолжительность реабилитационного периода. Медицина не стоит на месте, есть надежда, что вскоре лечение онкологических заболеваний будет более простым и эффективным.
Злокачественная опухоль, также известное как лимфома Ходжкина, относится к раковым заболеваниям лимфатической системы. На начальном этапе диагностируется, что это излечимое заболевание, но оно должно справедливо вызывать страх, потому что его первые симптомы похожи на простуду.
Содержание
- Что такое болезнь Ходжкина?
- Лимфома Ходжкина — причины
- Симптомы злокачественной диссекции
- Лечение и прогноз злокачественного гранулематоза Ходжкина
Что такое болезнь Ходжкина?
Это раковая болезнь лимфатической системы. Процесс болезни включает лимфатические узлы. Заболевание начинается с конфискации одного, а затем и следующих лимфатических узлов, чаще всего расположенных в области шеи и груди. В большинстве случаев клон раковых клеток получают из так называемых В-клеток, то есть белых кровяных клеток, ответственных за выработку антител. На поздней стадии болезни Ходжкина могут вовлечь другие лимфатические органы, такие как селезенка или печень, и в конечном итоге может быть задействован любой другой негерпетический орган.
Часто болезнь Ходжкина ошибочно считается типом лейкемии, тогда как в отличие от этих заболеваний, костный мозг может быть вторично взят в ходе лимфомы, но лимфатические узлы являются первичной отправной точкой. В зависимости от гистологической гистологии гранулема классифицируется как один из пяти основных подтипов, но из-за степени распространения в организме и клинического развития она попадает в одну из четырех категорий классификации Ann Arbor. На основании этих параметров можно определить прогноз пациента и план лечения.
Лимфома Ходжкина — причины
Причина болезни Ходжкина четко не определена, но существует ряд факторов, которые составляют ее потенциал. К ним относятся, прежде всего, вирусные инфекции, упомяните здесь вирус Эпштейна-Барра, цитомегаловирус и HTLV (Т-клеточный лейкоз человека). Генетический материал первого из этих вирусов диагностируется в клетках с опухолевыми характеристиками примерно в 70% случаев.
Кроме того, потенциальные этиологические факторы включают воздействие ионизирующего излучения, иммуносупрессивную терапию, а также специфическую генетическую предрасположенность. Риск развития братьев и сестер в 10 раз выше, а в случае близнецов он в 100 раз выше, чем в общей популяции.
Симптомы злокачественной диссекции
К сожалению, во многих случаях первые симптомы злокачественного зерна относятся к группе неспецифических заболеваний, которые могут свидетельствовать о многих распространенных, доброкачественных заболеваниях и, следовательно, часто недооцениваются. Я говорю здесь о таких симптомах, как:
- потеря веса,
- лихорадка,
- повышенное потоотделение,
- чувство слабости,
- нетерпимость к физическим нагрузкам.
Более типичные заболевания:
- кожные симптомы — зуд кожи,
- непереносимость алкоголя у человека, который ранее не жаловался на подобные проблемы,
- респираторные симптомы — одышка и продолжительный кашель, несмотря на отсутствие сопутствующей инфекции,
- возможны также абдоминальные симптомы — боль, увеличение обхвата живота и постоянный дискомфорт.
В ходе исследования врач может обнаружить увеличенные безболезненные лимфатические узлы, встречающиеся почти у 95% пациентов. Могут появиться спленомегалия и увеличение печени, а также симптомы, возникающие в результате поражения органов вне лимфатической системы:
- боль в костях,
- почечная недостаточность,
- аномалии в репродуктивных органах,
- нарушения функции мочевого пузыря,
- изменения кожи,
- изменения в центральной нервной системе.
Лабораторные тесты характеризуются результатами биопсии костного мозга или подозреваемых лимфатических узлов, а базовая морфология часто показывает анемию, тромбоцитопению и нарушенный процент лейкоцитов. Кроме того, в исследованиях по визуализации происходят изменения — опухоль, видимая при рентгенографии или КТ, и реже при УЗИ брюшной полости.
Лечение и прогноз злокачественного гранулематоза Ходжкина
Среди методов лечения гранулематоза Ходжкина — лучевая терапия, химиотерапия и наиболее часто используемые — комбинированная терапия, т.е. основанная на обоих методах. Выбор лечения лимфомы Ходжкина зависит от тяжести заболевания и общего состояния пациента. Стандартной процедурой является радикальная терапия, то есть высокая эффективность, направленная на полное разрушение опухолевой ткани, несмотря на возможные побочные эффекты у пациента.
В зависимости от прогноза 5-летняя выживаемость колеблется от 40 до 80%. К неблагоприятным предикторам относятся: опухоль размером более 10 см, вовлечение экстралимфатических органов, вовлечение трех или более групп лимфатических узлов, а также отклонения в лабораторных исследованиях. Кроме того, мужской и пожилой возраст также являются неблагоприятными прогностическими факторами.
Болезнь ходжкина (лимфогранулематоз)
Болезнь Ходжкина относится к лимфомам, которые занимают 3 место среди опухолей детского возраста.
Лимфомы подразделяются на 2 основных типа: болезнь Ходжкина (лимфома Ходжкина, или лимфогранулематоз) и неходжкинские лимфомы (лимфосаркомы). Они отличаются в значительной степени по клиническому течению, микроскопическому строению, метастазированию и ответу на лечение.
Болезнь Ходжкина чаще наблюдается у старших детей и подростков.
Болезнь Ходжкина названа по имени Томаса Ходжкина, который впервые описал это заболевание в 1832 году.
Эта лимфома возникает в лимфоидной ткани иммунной и кроветворной систем (лимфатических узлов, селезенки, вилочковой железы, аденоидов, миндалин, костного мозга, желудочно-кишечного тракта и многих других органов, содержащих лимфоидную ткань.
Поэтому болезнь Ходжкина может возникнуть в любом органе, содержащем лимфоидную ткань, но чаще развивается в лимфатических узлах грудной полости, шеи и подмышечных областей. По лимфатическим путям опухолевые клетки могут распространиться в другие лимфатические узлы, обычно сначала в близлежащие группы лимфатических узлов. Редко опухолевые клетки по кровеносным сосудам достигают печени, легкие и костный мозг.
Типы болезни Ходжкина
Опухолевые клетки при болезни Ходжкина носят названия клеток Рида-Штернберга, по фамилии авторов, которые впервые их описали.
На основании микроскопических данных выделены несколько типов болезни Ходжкина. Такое подразделение имеет большое значение, т.к. различные типы заболевания отличаются по клиническому течению, распространению и лечению.
- Нодулярный склероз (чаще поражаются лимфатические узлы средостения)
- Смешанно-клеточный (наиболее частый подтип у детей)
- Обогащенный лимфоцитами (вариант лимфоидного преобладания)
- С угнетением лимфоцитов (вариант лимфоидного истощения) - самый редкий подтип у детей.
Частота возникновения болезни ходжкина
Болезнь Ходжкина возникает как у детей, так и взрослых, но чаще всего в двух возрастных периодах: в раннем взрослом возрасте (15-40 лет, но обычно 25-30 лет) и зрелом возрасте (после 55 лет).
В возрасте до 1 года болезнь Ходжкина не встречается. До 5 лет болезнь Ходжкина выявляется крайне редко. В 10-15% случаев заболевание наблюдается у лиц моложе 16 лет.
Заболеваемость болезнью Ходжкина в детском возрасте составляет 0,7-0,8 случаев на 100 000 детского населения, что значительно ниже частоты заболевания у взрослых. Стандартизованный показатель заболеваемости в России составляет 1,9 на 100000 детского населения. Мальчики заболевают чаще девочек, причем в возрастной группе до 10 лет преобладание мальчиков особенно значительно (3:1).
Факторы риска возникновения болезни ходжкина
В настоящее время известно несколько факторов, которые могут способствовать возникновению болезни Ходжкина.
Инфекционный мононуклеоз (вызывается вирусом Эпштейна-Барр) в некоторой степени повышает риск развития болезни Ходжкина. Однако у 50% больных болезнью Ходжкина не было ранее этой инфекции.
Угнетение иммунитета также сопровождается повышенным риском развития болезни Ходжкина. Это возможно при таких состояниях как синдром приобретенного иммунодефицита (СПИД), трансплантация органов, врожденные синдромы иммунодефицита, например, атаксия-телангиэктазия.
Известны случаи болезни Ходжкина в одной семье. При этом если один из близнецов заболел болезнью Ходжкина, то у другого вероятность развития того же заболевания повышается.
К сожалению, в настоящее время нет достоверных путей предотвращения развития болезни Ходжкина как у детей, так и у взрослых.
Диагностика болезни ходжкина
Ранняя диагностика болезни Ходжкина у детей может быть затруднена в связи с тем, что у некоторых больных симптомы могут отсутствовать вообще, а у других они могут быть неспецифичными и наблюдаются при других неопухолевых заболеваниях, например, инфекции.
Кроме того, в настоящее время методов скрининга (досимптомного выявления) болезни Ходжкина не существует.
На фоне полного благополучия у ребенка можно заметить увеличенный лимфатический узел на шее, в подмышечной или паховой области. Иногда припухлость в области лимфатического узла может самостоятельно исчезнуть, но вскоре появляется вновь. Появившийся лимфатический узел постепенно увеличивается в размерах, но не сопровождается болью. Иногда возможно появление таких узлов сразу в нескольких областях.
Увеличение размеров лимфатических узлов возможно также при наличии инфекции. В случае отсутствия инфекции следует немедленно обратиться к врачу.
При увеличении лимфатических узлов в грудной клетке (средостении) их обнаружение на ранних этапах затруднительно без применения специальных методов обследования. Дальнейшее увеличение этих узлов может привести к сдавлению трахеи, вызывая кашель и затруднение дыхания. У некоторых больных появляется повышение температуры, ночные обильные поты или похудание, а также зуд кожи, повышенная утомляемость, снижение аппетита.
При появлении вышеуказанных симптомов необходимо незамедлительно обратиться к врачу. Чем раньше установлен диагноз и начато лечение, тем лучше прогноз (исход) заболевания.
Единственным достоверным методом уточнения диагноза болезни Ходжкина является биопсия (взятие кусочка опухоли для микроскопического исследования) с последующим иммунологическим исследованием для подтверждения болезни Ходжкина.
Определение стадии болезни ходжкина
Уточнение степени распространения опухолевого процесса (стадии заболевания) имеет важное значение для выбора тактики лечения больного и оценки прогноза (исхода) заболевания.
Болезнь Ходжкина обычно возникает в одном или нескольких близлежащих лимфатических узлах и затем постепенно распространяется на другие лимфатические узлы и органы. В редких случаях болезнь Ходжкина может первично развиться в коже, миндалинах, печени, селезенке, а не в лимфатических узлах.
Рентгенография грудной клетки позволяет выявить увеличенные лимфатические узлы в грудной полости (средостении).
Ультразвуковое исследование (УЗИ) - дает возможность выявить увеличенные лимфатические узлы всех локализаций, наличие опухолевых очагов в печени и селезенке.
Компьютерная томография (КТ) дает возможность детально рассмотреть лимфатические узлы в грудной полости, животе и области таза.
Магнитно-резонансная томография (МРТ) особенно целесообразна при обследовании головного и спинного мозга.
Сканирование лимфатической системы с галлием-67 необходимо для выявления степени вовлечения в опухолевый процесс лимфатических узлов.
В общем анализе крови можно выявить снижение количества эритроцитов (анемию), повышение СОЭ (скорости оседания эритроцитов) у больных с распространенным процессом, а в биохимическом анализе крови - признаки поражения печени.
При исследовании костного мозга, особенно у больных с анемией, высокой температурой и ночными потами, уточняется наличие или отсутствие опухолевых клеток в костном мозге.
После детального обследования больного устанавливается стадия заболевания - с 1 по 4 - в зависимости от степени распространения опухолевого процесса.
К стадии добавляют символы "А" или "Б", указывающих на отсутствие или наличие таких симптомов, как снижение веса более чем на 10% за предыдущие 6 месяцев, значительное повышение температуры без видимых причин, сильные ночные поты, зуд кожи.
Кроме того, учитываются признаки биологической активности заболевания по показателям крови (уровни СОЭ, фибриногена, гаптоглобина), наличие или отсутствие которых обозначаются символами "б" и "а".
Под прогрессией заболевания подразумевается продолжение роста опухоли, несмотря на проводимое лечение. Рецидив означает возврат болезни после окончания всей программы лечения. Причем рецидив может быть как в области первичной опухоли, так и в другом месте.
Лечение болезни ходжкина
Основной целью лечения каждого ребенка, страдающего болезнью Ходжкина, является полное излечение.
Химиотерапия и лучевая терапия являются основными методами лечения этих детей.
Трансплантация костного мозга применяется у отдельных больных, когда другие методы оказались неэффективными. Оперативный метод имеет ограниченное значение при лечении детей с болезнью Ходжкина и применяется в основном с целью выполнения биопсии опухоли.
ХИМИОТЕРАПИЯ
Под химиотерапией подразумевается применение противоопухолевых препаратов для уничтожения злокачественных клеток. При этом некоторые препараты используются внутрь, другие - внутривенно. Химиотерапия относится к системным видам лечения. Это указывает на то, что препарат достигает кровотока и разносится по всему организму, воздействую на опухолевые клетки.
Для химиотерапии используются одновременно препараты различного механизма действия, что повышает эффективность лечения. Известны многие комбинации химиопрепаратов, применяемых для лечения детей с болезнью Ходжкина, однако наиболее часто используются следующие: ACOPP - адриамицин, циклофосфан, винкристин (онковин), натулан (прокарбазин), преднизолон.
ABVD - адриамицин, блеомицин, винбластин, дакарбазин.
OEPA - онковин, этопозид, преднизолон, адриамицин.
BEACOPP - блеомицин, этопозид, адриамицин, циклофосфан, винкристин(онковин), прокарбазин (натулан), преднизолон.
Во время лечения могут быть использованы различные чередующиеся комбинации химиопрепаратов. Причем в зависимости от степени распространения (стадии) заболевания используют от 2 до 6 циклов химиотерапии.
Противоопухолевые препараты воздействуют не только на злокачественные, но и на нормальные клетки организма, что приводит к различным побочным эффектам.
Клетки костного мозга, волосяных фолликулов и выстилающий эпителий (покровные клетки) полости рта и желудочно-кишечного тракта относятся к быстро растущим клеткам. Побочные эффекты зависят от типа, разовой и общей дозы препаратов, а также длительности химиотерапии.
В результате химиотерапии у ребенка может возникнуть выпадение волос, появление язв в полости рта, кровоточивость, тошнота, рвота и другие явления.
Указанные побочные явления временные и проходят после прекращения лечения. Кроме того, имеются препараты, помогающие уменьшить или предотвратить побочные явления химиотерапии.
Некоторые противоопухолевые препараты могут вызвать отдаленные последствия спустя много месяцев и лет после окончания лечения. Препараты могут повреждать сердце, легкие, влиять на рост и способность к продолжению рода.
При прогнозировании бесплодия у старших детей возможен забор и консервация спермы до начала химиотерапии. Нужно знать о том, что к препаратам, вызывающим бесплодие, относятся такие как:
BCNU (кармустин),
CCNU (ломустин),
циклофосфан,
натулан (прокарбазин)
и другие более редко применяющиеся препараты.
Тяжесть отдаленных последствий химиотерапии может быть различной и во многом зависит от возраста больного на момент лечения.
Необходимо помнить и о возможности в дальнейшем возникновения второй злокачественной опухоли, особенно лейкоза.
У детей с болезнью Ходжкина применяется наружное облучение, причем в том случае, когда имеется большая масса опухоли, и химиотерапия не может полностью уничтожить опухолевые клетки в какой-либо области. Как правило, лучевая терапия сочетается с химиотерапией, но оба метода применяются раздельно.
Лечение начинается с химиотерапии, а лучевая терапия назначается на остаточную опухоль. Разовая доза облучения обычно составляет 1,8-2 грея, а суммарная - 20-36 грей. Лучевая терапия продолжается обычно в течение 2-3 недель.
Из непосредственных побочных явлений лучевой терапии следует отметить повреждение наружных кожных покровов в виде покраснения, слабость, тошноту и жидкий стул (в зависимости от зоны облучения).
Самым серьезным отдаленным последствием лучевой терапии является развитие второй опухоли. У девочек, получавших лучевую терапию на область грудной клетки, может быть повышенный риск возникновения рака молочной железы. Кроме того, облучение области грудной клетки повышает риск рака легкого, особенно у курильщиков.
Лучевая терапия на область яичников и яичек, особенно в сочетании с химиотерапией, повышает риск бесплодия.
У некоторых детей с болезнью Ходжкина возникает резистентность (невосприимчивость) к химиотерапии и облучению. В этом случае возникает необходимость применения высоких доз химиопрепаратов, которые серьезно повреждают или даже уничтожают костный мозг больного, который вырабатывает клетки крови.
Забор костного мозга или периферических стволовых клеток у больного с последующей трансплантацией в период резкого угнетения кроветворения помогают осуществить высокодозную химиотерапию и дать больному шансы на излечение.
В результате современного лечения 5-летняя выживаемость (практически означающая излечение) детей значительно улучшилась и составляет 90-95% при 1 и 2 стадиях, 80-85% - при 3 и около 75% - при 4 стадии.
На выживаемость больных, кроме стадии, оказывают влияние и другие факторы, например, скорость оседания эритроцитов (СОЭ), количество областей пораженных лимфатических узлов, масса опухоли, тип опухоли, число лейкоцитов и эритроцитов, пол и возраст ребенка.
Что происходит после окончания лечения?
После завершения всей программы лечения у ребенка в течение нескольких месяцев могут сохраняться побочные эффекты химиотерапии и облучения. Поэтому столь важно динамическое наблюдение в поликлинике и периодическое обследование ребенка с целью выявления и лечения побочных эффектов и осложнений, а также своевременной диагностики рецидива (возврата) заболевания или второй опухоли.
Лимфогранулематоз - это рак или нет? Болезнь Ходжкина
Что происходит в организме, если поставлен диагноз лимфогранулематоз? В лимфоузлах находятся «оборонительные клетки», то есть лимфоциты. Если человек заболевает этой болезнью, количество лейкоцитов резко возрастает, и лимфоузлы в районе шеи и подмышек увеличиваются в объеме.
Медик (патолог) британского происхождения Томас Ходжкин впервые смог описать это заболевание. Теперь оно так и называется - лимфома Ходжкина. Что это за болезнь? Каковы прогнозы выживаемости, и как лечится такая лимфома?
Отличительный признак болезни Ходжкина — это присутствие так называемых клеток Рид-Штернберга. Наличие патологических клеток указывает на то, что это рак, но относится ли заболевание к раку с медицинской точки зрения?
Лимфома Ходжкина. Отличие от других лимфом
Лимфомы — это злокачественные разрастания лимфоидной ткани. Лимфогранулематоз, или болезнь Ходжкина, - разновидность лимфомы. Если при анализах на найдены патологические клетки, то диагностируют неходжкинскую лимфому.
Узлы постепенно увеличиваются и становятся заметны все больше и больше. Для своевременной диагностики нужно вовремя обратиться к онкологу.
Лимфогранулематоз. Это рак или нет?
Лимфогранулематоз, несомненно, очень тяжелое заболевание. Его повсюду называют раком лимфоидной ткани. Но, на самом деле, лимфогранулематоз — это рак или нет? Эпидемиологически и клинически такая лимфома отличается по некоторым пунктам от настоящего рака.
Какие же можно назвать отличия?
- Прогноз при лечении болезни Ходжкина благоприятен. Если находят патологию на 1 стадии, и нет иных сопутствующих заболеваний, то лимфома излечима.
- Локализованной опухоли, характерной для рака нет.
- Клетки рака«съедают» здоровые клетки. В случае лимфогранулематоза этого нет.
- Рак начинается с трансформации клеток соединительной ткани. При лимфоме нарушается развитие ткани иного характера (лимфоидной ткани).
Однако так же, как и рак, болезнь Ходжкина приводит при отсутствии лечения к смерти. Лимфома распространяется по организму и способна привести к поражению иных органов. На 3 и 4 стадии опухоль уже большая и поражены все лимфоузлы в организме: под мышками, в груди, паху. А лечение также заключается в облучении.
Лимфогранулематоз. Причины
Существует несколько теорий, объясняющих развитие лимфом вообще и в частности лимфомы Ходжкина. Все-таки точной картины причин и следствий в отношении развития лимфогранулематоза в медицинской науке еще не имеется. Хотя все онкологи ссылаются на генетическую предрасположенность к данному заболеванию. Однако механизм «запуска" не известен.
Основным фактором, стимулирующим развитие заболевания, все же считается вирус Эпштейна-Барра, который, согласно статистике, имеется у большинства больных. Хотя вполне вероятно, что это аутоиммунные проблемы или мононуклеоз. Многие считают, что провоцирует болезнь Ходжкина (лимфогранулематоз) сильное и продолжительное воздействие на человека токсических веществ и плохой экологии.
На исследование этого вопроса нужно еще затратить много времени и средств, но пока исследователи больше уделяют внимания лечению.
Симптомы лимфогранулематоза
Опознать болезнь Ходжкина (лимфогранулематоз) без исследования нельзя. Но нужно быть внимательным и присматриваться к признакам болезни.
Симптомы следующие:
- Без особых причин (нет ни инфекции, ни температуры) увеличиваются лимфоузлы. При пальпации не возникает боли.
- Отдышка из-за распространения болезни в область средостения. Увеличенные лимфоузлы в грудной области сдавливают легкие.
- Сильнейшее ночное потение.
- Быстрая потеря веса. Человек «исчезает» на глазах.
- Возможно появление болей в животе.
- Часть больных (30–35%) жалуется на ужасный зуд кожи.
- Слабость и температура.Обычно до 380 С.
- Когда увеличивается в размерах селезенка со временем, то больной ощущает тяжесть в подреберье слева.
Пациентам обычно неважно как классифицируется их болезнь, однако их беспокоит процент выживаемости. Вопрос о том, лимфогранулематоз - это рак или нет, больше медицинского характера. Людям, не связанным с медициной, важно знать основные признаки лимфогранулематоза и понимать, что заболевание на самом деле серьезное и может привести к летальному исходу.
Насколько распространена лимфома Ходжкина?
Лимфома Ходжкина - что это за болезнь? Как она развивается и насколько распространена в мире? Согласно исследованиям люди белой расы намного больше подвержены лимфоме, чем негроидной.
Такая лимфома обнаруживается за год у 3 человек из 1 млн. Среди иных лимфом ходжкинская встречается в 15% случаев. Наиболее опасной формой считается лимфоидное истощение.
Ранее даже в США, где медицина более развита, более 1100 человек ежегодно умирало от болезни Ходжкина. Но после 1975 года статистика стала изменяться, врачи научились бороться с лимфомой и ее последствиями.
Группа риска
В группу риска входит население более 50 лет и молодые люди 16-20 лет. Подростки до 18 лет - эта группа составляет 5% от общего числа больных. А это в 150 человек в год. Эти данные предоставлены статистикой немецких исследователей. Есть мнение, что в группу риска входят еще и такие категории населения:
- женщины, забеременевшие после 30 лет;
- люди, подвергшиеся длительному ультрафиолетовому излучению;
- люди пожилого возраста;
- имеющие проблему иммунодефицита.
Однако после интенсивной терапии люди выздоравливают полностью, или на длительное время сохраняется ремиссия, если лимфома обнаружена на поздней стадии. Наиболее внмательным надо быть тому, кто в группе риска и может получить диагноз "лимфогранулематоз"; симптомы, анализ крови и рентген — все это нужно постоянно проверять, быть начеку и следить за своим состоянием.
Осложнения
Какие осложнения могут подстерегать пациента? Известно, что лимфома распространяется на лимфатические узлы и нарушает работу многих органов. Нарушается работа печени, значительно увеличивается селезенка, тимус.
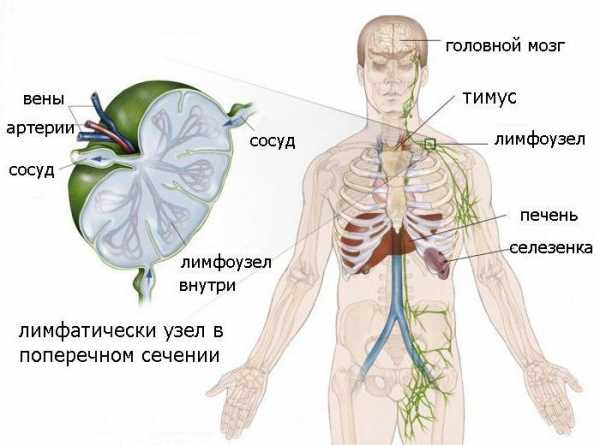
Повреждается головной мозг. Но какие заболевания еще могут сопутствовать лимфоме?
- нефротический синдром;
- неврологические осложнения;
- медиастинальная желтуха;
- лимфатические оттеки;
- кишечная окклюзия;
- инфекции;
- поражения грибками на фоне ослабленного иммунитета.
Особенно опасна эта болезнь для беременных женщин. Что касается мужчин, после пройденного курса лечения от болезни, им не рекомендуется иметь детей в течение 1 года.
Диагностика
Как правильно поставить диагноз? Лимфогранулематоз не определяется лишь по внешним признакам. Врачам важно опознать стадию заболевания и вид лимфомы. Чтобы точно диагностировать форму, нужно провести очень много анализов.
Конечно, опытный врач не ошибется, ему сообщат о том, что у пациента лимфогранулематоз, симптомы. Анализ крови все же тоже важен. Кроме анализа крови проводятся следующие процедуры:
- МРТ.
- Биопсия.
- На 4 стадии рекомендуют проводить трепанобиопсию.
- Обязательно прощупывают лимфоузлы на шее и рядом с ключицами. Если есть лимфома, они будут увеличены. Однако боли человек обычно не испытывает.
- Рентген позволяет увидеть увеличение лимфоузлов в области средостения. Это тоже особый признак лимфомы.
Увеличенные лимфоузлы сдавливают вены и артерии, из-за этого у многих больных отчетливо видны оттеки. Обязательно исследуется обмен веществ. Кашель, вместе с отдышкой и сильно воспаленные узлы под мышками — все это косвенно указывает на лимфогранулематоз.
Диагностика все же должна базироваться на данных биопсии и анализов крови больного. Биохимический анализ крови показывает обычно повышенный уровень билирубина, ферментов печени, глобулинов. У больного будет выявлена анемия и тромбоцитопения на поздних стадиях.
Прогнозы
Все же лимфома Ходжкина — это рак, который относительно легко лечится. Более 95% больных, прошедших необходимый курс облучения, выздоравливают. И это настраивает больных на позитивный лад. Ведь отчаиваться нечего, если обнаружена именно эта лимфома.
Худший прогноз имеет такой диагноз, как лимфоидное истощение. При таком диагнозе обнаруживается очень много атипичных клеток и много фиброзной ткани. Выявить лимфоидное истощение возможно лишь при помощи биопсии, так как гистологическое исследование здесь бесполезно. Но такая форма встречается всего у 5% больных лимфогранулематозом.
Благоприятен тот лимфогранулематоз, прогноз выживаемости при котором самый высокий. Такой прогноз дается, когда лимфогранулематоз выявлен в самой легкой форме — с преобладанием лимфоцитов. В таком случае заболевание развивается без склерозирования, некроза и быстро поддается лечению.
Формы болезни Ходжкина
Для уточнения формы заболевания важно сделать детальный анализ состава крови. Форм лимфогранулематоза несколько. Многоядерные патологические клетки являются субстратом опухоли, и если они обнаружены, лимфогранулематоз (болезнь Ходжкина) почти на 100% подтверждается.

Итак, формы различают такие:
1) Классическая форма. К ней относятся следующие подтипы:
- узелковая форма;
- смешанно-клеточная;
- с малым количеством лимфоцитов (лимфоидное истощение).
2) Форма лимфогранулематоза, значительно обогащенная лимфоцитами.
В зависимости от того, какая форма лимфогранулематоза, врач будет планировать лечение и составлять прогнозы. Наиболее опасной считается форма с малым количеством лимфоцитов.
Стадии заболевания
Что касается стадий лимфогранулематоза, то различают 4 стадии, как при раке. Снова возникает вопрос: "Лимфогранулематоз — это рак или нет?". В принципе, это практически рак лимфоидной ткани, и многие врачи просто игнорируют различия.
Каким бывает лимфогранулематоз? Стадии выделяют такие:
- Локальная стадия, когда увеличена лишь одна группа узлов (или две группы).
- Регионарная - вовлечены несколько лимфатических узелков до диафрагмы.
- Генерализованная — узлы поражены по обеим сторонам диафрагмы.
- Диссеминированная. Последняя и самая тяжелая стадия, когда в патологический процесс вовлечены другие органы и системы: селезенка, печень.
Стадия лимфомы определяется после проведенного ультразвукового исследования и компьютерной томографии.
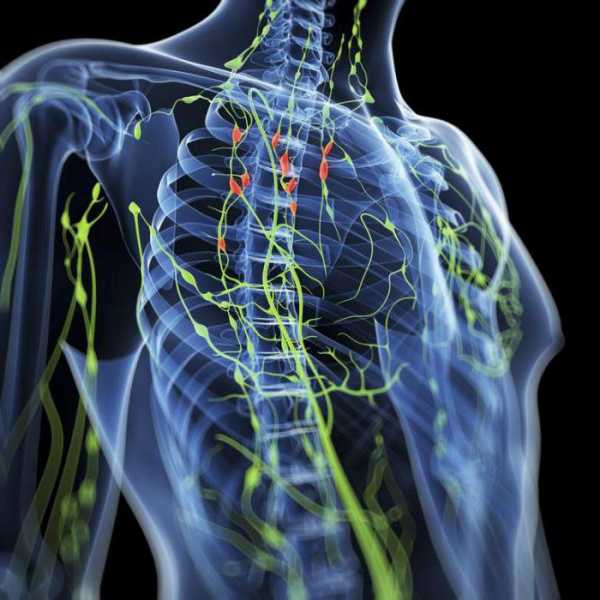
Патологические клетки Рид-Штернберга быстро распространяются с кровью на другие группы лимфоузлов. Очень важно именно на 1 или 2 стадии распознать лимфому и немедленно провести химиотерапию, а затем и радиотерапию. Это замедляет рост и распространение аномальных клеток.
Лечение современными методиками
Как лечится лимфогранулематоз? Лечение становится все более эффективным. По сравнению с последними десятилетиями XX века, прогресс в излечении этой болезни налицо: 90% случаев и более проживают рубеж 5-ти лет и, находясь на стационарном лечении, полностью вылечиваются. Сегодня в мировой практике применяются такие методы лечения:
- терапия антителами;
- биологическая терапия;
- спленэктомия;
- трансплантация стволовых клеток;
- радиоитерапия;
- хирургия;
- лечение стероидами.
Среди цитостатиков медики могут назначать: "Эмбихин", "Циклофосфан", "Натулан", "Преднизолон". Эти препараты применяются на протяжении длительного периода.
А радиотерапия почти всегда улучшает состояние больного. Практически все пациенты проходят через эту процедуру.
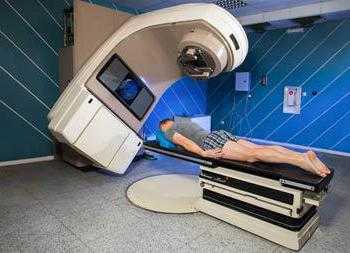
Однако не все эти методы используются для лечения. Личный лечащий врач должен разработать его план. Некоторые ограничиваются только химиотерапией и препаратами. Другие предпочитают лечение стероидами. Все зависит от возраста больного и его текущего состояния.
Терапия народными средствами
Кроме медицинских препаратов, можно принимать природные лекарства. Некоторые растения действительно обладают прекрасным лечебным эффектом, например, алоэ. Вот один из рецептов, который содержит сок алоэ: 500 гр. сока этого растения, 700 гр. меда и всего 20 гр. мумие. Отстаивать трое суток.
Также поддерживающей терапией служит напиток из такого растения, как красный корень, или барвинок.
Но нужно понимать, что основным лечением прием трав быть не может при таком тяжелом заболевании, как лимфогранулематоз. Лечение народными средствами вторично; первично все же облучение и препараты.
Как уберечься от лимфомы Ходжкина?
Поскольку точных причин этой болезни еще не найдено, трудно судить о профилактике. Все же молодым людям важно больше заботиться о своем здоровье, меньше подвергать организм воздействию токсических веществ, таких как алкоголь и табак. А также вредным может оказаться частое посещение соляриев.