Болезнь розацеа что это такое
Розацеа — Википедия
Не следует путать с Rosaceae — латинским названием семейства розовых.Розацеа (от лат. acne rosacea — розовые угри) — хроническое рецидивирующее заболевание кожи лица, характеризующееся гиперемией, расширением мелких и поверхностных сосудов кожи лица, образованием папул, пустул, отеком, телеангиэктазиями. [3]
Заболевание очень распространено. Им страдают до 10 % всех дерматологических больных. Дерматоз чаще встречается у светлокожих людей и у женщин (они заболевают в три раза чаще). Заболевание начинается в большинстве случаев на третьем-четвёртом десятилетии жизни и достигает расцвета между сорока и пятьюдесятью годами жизни[4].
В основе патогенеза розацеа лежит изменение тонуса поверхностных артериол кожи лица, которые обусловлены различными факторами [5].
Экзогенные факторы:
- Физические факторы (солнечные инсоляции, воздействие тепла, холода, частые химические пилинги)[6];
- Алиментарные факторы (употребление алкоголя, горячих напитков, пряностей).
Эндогенные факторы:
Клинически различают несколько форм розацеа[8]:
- Эритематозно-телеангиэктатическая. Эритема носит персистирующий характер (держится постоянно). На коже щек появляются множественные телеангиэктазии.
- Папуло-пустулезная. На фоне возникшей эритемы появляются группы мелких папул с тонкими чешуйками на поверхности. Располагаются они вначале на коже носа и носогубных складок, затем распространяются на кожу лба и подбородка. Часть папул со временем трансформируется в пустулы, заполненные стерильным содержимым. Нередко развивается инфильтрация кожи и отек.
- Фиматозная (или папулезно-узловатая). Эта форма характеризуется появлением узлов и бляшек. Отмечается увеличение размеров высыпаний с их последующим слиянием. Фиброз и гиперплазия сальных желез приводит к увеличению участков кожи («фима»).
- Глазная. Включает блефарит, инфекции конъюнктивы, конъюнктивит, кератит, ирит, халязион и др. Пациентов могут беспокоить фотофобия, нечеткость зрения, зуд, слезотечение, сухость глаз, ощущение инородного тела и др. Глазные симптомы могут выявляться у 50 % пациентов с кожными формами розацеа[9]. Детальное уточнение глазных симптомов и осведомленность пациентов об этой форме розацеа помогают своевременно обратиться к офтальмологу.
Розацеа наиболее часто проявляется у женщин старше 30 лет, за исключением фиматозной формы, которая чаще встречается среди мужчин. Чаще поражаются светлокожие представители европеоидной расы. У людей с более темным цветом кожи распознать розацеа может быть сложнее.
Заболевание розацеа необходимо дифференцировать со следующими болезнями:
Лечение зависит от типа розацеа и тяжести.
В целом, требуется изменение поведения для уменьшения воспаления:
Эритематозно-телеангиоэктатическая форма[править | править код]
Прежде всего, необходимы вышеописанные изменения образа жизни.
Лазерная/свето- терапия может быть эффективна для тех, у кого не происходит улучшения или у кого заболевание прогрессирует[11]. Такое лечение влияет на сосудистый компонент. Однако, возможен рецидив, вследствие чего необходимы повторные курсы лечения.
Фармакологическое лечение на сегодня имеет ограниченное значение. Бримонидин, агонист вазоконстрикторных α-2-адренергических рецепторов, наносимый местно, показал улучшение у небольшого процента пациентов [12]. К тому же, каждый препарат имеет побочный эффект.
Папулопустулезная форма[править | править код]
Проводится местное и системное лечение. Для легких случаев препаратами первой линии могут быть метронидазол местно, азелаиновая кислота или ивермектин. Местное (накожное) применение метронидазола обладает антимикробным, противовоспалительным и антиоксидантным эффектами. Азелаиновая кислота также обладает антиоксидантными и противовоспалительными свойствами. Рекомендуется использовать дважды в день, но может быть достаточно и одного раза в день. Применения ивермектина (1 % крем) один раз в день может быть достаточно. Ивермектин обладает противопаразитарными и противовоспалительными свойствами.
Часто рекомендуется сульфацетамид серы, хотя механизм его действия неизвестен.
Традиционно наиболее часто для среднетяжелого/тяжелого течения применяют тетрациклины (перорально): доксициклин или миноциклин 100 мг дважды в день, в течение 4 −12 недель. Есть также сведения об эффективности применения 20 мг доксициклина дважды в день. Реже используют макролиды.
У пациентов с рефрактерным течением болезни возможно применение изотретиноина.
Поскольку заболевание хроническое, часто требуется поддерживающая терапия. Пациентам могут назначать местную или системную терапию (например, суб-антимикробные дозы тетрациклинов или короткие курсы на время обострения)[13][14].
Лечение фимозной розацеа[править | править код]
На ранней стадии предлагается использование перорального изотретиноина. В более поздних случаях применяется лазерное или хирургическое удаление масс.
Является важной составляющей качества жизни пациентов с кожными заболеваниями. Существуют сообщества пациентов, через которые распространяется проверенная информация о заболевании, часто организовывается с участием врачей-экспертов, например, американское Национальное общество пациентов с розацеа[15].
- ↑ Disease Ontology release 2019-05-13 — 2019-05-13 — 2019.
- ↑ Monarch Disease Ontology release 2018-06-29sonu — 2018-06-29 — 2018.
- ↑ Tüzün Y, Wolf R, Kutlubay Z, Karakuş O, Engin B. Rosacea and rhinophyma (англ.) // Clinics in Dermatology. — 2013. — № 1. — С. 35-46.
- ↑ Под редакцией О. Ю. Олисовой. Кожные и венерические болезни. — 1. — Практическая медицина, 2015. — С. 208—210. — 288 с. — ISBN 978-5-98811-337-9.
- ↑ Майорова А. В., Шаповалов В. С., Ахтямов С. Н. Угревая болезнь в практике врача-косметолога. — М.: ООО «Фирма КЛАВЕЛЬ», 2005. — 192 с. — c. 127—141. — ISBN 5-901100-21-1.
- ↑ Berg M., Liden S. An An epidemiological study of rosacea // Acta Derm Venereal Stockh/ — 1989. № 69(5).
- ↑ Антоньев А. А., Шеварова В. Н., Иванова Г. Н., Кузнецова Т. С. Розацеа и демодекоз по данным кафедры дерматовенерологии ЦОЛИУВ за 5 лет. Новые косметические препараты и лечение кожных заболеваний. — М., 1988. — с. 41—43.
- ↑ 1 2 Powell FC, Raghallaigh SN. Rosacea and Related Disorders. In: Bolognia JL, Jorizzo JL, Schaffer JV, eds. Dermatology, 3rd ed. China: Elsevier; 2012:561-569
- ↑ Esfahan A, Lohman M, Laumann A. A 55-Year-Old Woman With Bumps on Her Face (англ.) // medscape.com. — 2016. — 2 сентября.
- ↑ Под редакцией О.Ю. Олисовой. КОЖНЫЕ И ВЕНЕРИЧЕСКИЕ БОЛЕЗНИ. — 1. — Практическая медицина, 2015. — С. 208—210. — 288 с. — ISBN 978-5-98811-337-9.
- ↑ Как лечить розацеа или розовые угри
- ↑ Fowler J Jr, Jackson M, Moore A, et al. Efficacy and safety of once-daily topical brimonidine tartrate gel 0.5% for the treatment of moderate to severe facial erythema of rosacea: results of two randomized, double-blind, and vehicle-controlled pivotal studies. // J Drugs Dermatol. — 2013. — № 12(6). — С. 650.
- ↑ Sanchez J, Somolinos AL, Almodóvar PI, et al. A randomized, double-blind, placebo-controlled trial of the combined effect of doxycycline hyclate 20-mg tablets and metronidazole 0.75% topical lotion in the treatment of rosacea. // J Am Acad Dermatol.. — 2005. — № 53(5). — С. 791.
- ↑ Webster GF. An open-label, community-based, 12-week assessment of the effectiveness and safety of monotherapy with doxycycline 40 mg (30-mg immediate-release and 10-mg delayed-release beads). // Cutis. — 2010. — Т. 86, № (5 Suppl). — С. 7-15. — ISSN 0011-4162.
- ↑ www.rosacea.org
симптомы, фото, лечение. Как лечить розацеа
Розацеа является хроническим и не до конца изученным дерматологическим заболеванием, которое характерным образом поражает людей с бледной кожей, голубыми глазами и, как правило, начинается в среднем возрасте. Обладатели более темных оттенков кожи также могут страдать от розацеа, однако признаки болезни в данном случае будут не такими броскими. Расстройство всегда сопровождается покраснением, нередко с небольшими папулами (или бугорками), которые могут превращаться в прыщики. Часто его путают с акне.Однако акне не имеет никакого отношения к этому заболеванию, хотя в некоторых случаях могут наблюдаться сходные симптомы в виде покраснений и повреждений кожи. Основным отличительным признаком розацеа кожи является отсутствие черных или белых угрей. Пациенты ощущают дискомфорт от визуальных проявлений недуга. Затронутой, как правило, оказывается центральная область лица. Несмотря на то, что заболевание является хроническим, иногда возможны периоды временного затухания симптомов, в других же случаях может наблюдаться ухудшение состояния.

Что это такое?
Розацеа – это хроническая кожная патология неинфекционной природы, которая преимущественно поражает пациентов зрелого возраста. Воспалительный процесс протекает с постепенным нарастанием симптоматики, частыми покраснениями кожи, телеангиэктазиями (стойким расширением мелких кровеносных сосудов), персистуирующей эритемой, формированием папул, пустул, а в редких случаях – узлов.
Причины возникновения
Сегодня причины розацеа так до конца и не изучены, однако существует несколько теорий, которые утверждают, что в развитии данной болезни не последнюю роль играют наследственные факторы, нарушения адекватной работы иммунной защиты, эндокринные и желудочно-кишечные заболевания.
- Психическая теория развития болезни. Достаточно длительный промежуток времени считалось, что одной из основополагающих причин развития розацеа на лице являются различные психические нарушения, однако данный факт не был подтвержден достаточно многочисленными исследованиями. Единственная связь розацеа с психическими болезнями заключается в развитии тяжелых психических состояний на фоне тяжелых форм розовых угрей. Обычно это проявляется эмоциональной неустойчивостью, подавленным настроением и депрессией.
- Наследственная теория развития. Большинство ученых категорически отрицают генетический фактор в развитии розацеа. Однако несмотря на это, проведенные в Соединенных Штатах соответствующие исследования показали, что у более чем 40% пациентов с розацеа, данная болезнь наблюдается у самых близких родственников. Помимо этого в соответствующей мед. литературе были неоднократно описаны семейные случаи поражения данным заболеванием.
- Теория роли клещей в развитии болезни. Некоторые ученые связывают появление розацеа с воздействием клещей из рода Демодекс. Данную теорию подтверждает обнаружение клещей в исследуемых материалах, взятых с проблемных участков кожи. Однако вследствие того, что далеко не у всех пациентов обнаруживаются личинки данных клещей, окончательного подтверждения данная теория до сих пор не получила. Если при розацеа обнаруживают клещей, устанавливают диагноз розацеаподобный демодекоз.
- Роль заболеваний пищеварительной системы. У этой, также как и у наследственной теории, тоже очень много противников, однако благодаря проведенным многочисленным исследованиям и наблюдениям у 35% больных розацеа били обнаружены симптомы болезней тонкого кишечника и у практически 90% больных – признаки гастрита.
- Теория влияния внешних факторов. В последние годы упорно муссируется теория о том, что употребление спиртных напитков, кофе и пряностей, вследствие негативного воздействия на слизистую желудка, приводит к рефлекторному расширению сосудов на лице. Однако проведенные исследования доказали, что расширение сосудов лица развивается не после употребления вышеперечисленных продуктов, а вследствие попадания в организм, точнее в желудок, нагретой более 60°С жидкости. Однако не смотря на это, пациентам с розацеа рекомендовано исключить из своего рациона цитрусовые, острую пищу, спиртные напитки и кофе.
- Инфекционная теория. Вследствие того, что при розацеа на кожных покровах лица наблюдается появление гнойничковой сыпи, определенную роль в развитии данной болезни отводят инфекционному фактору, а если быть точнее, то бактериям. Инфекционную теорию подтверждает и то, что в случае назначения антибиотиков наблюдается значительное уменьшение проявлений розацеа. Не смотря на это, в содержимом гнойной сыпи так и не удалось распознать какие-либо бактерии или вирусы, способные стать причиной развития данного заболевания.
Обычно данная болезнь наблюдается у женского пола, при том что у мужчин она протекает более стремительно с преимущественным развитием серьезных осложнений. Обычно розовое акне встречается у людей светлой кожи возраста от 39 до 55 лет (лиц преклонного возраста, а также детей, розацеа поражает крайне редко).
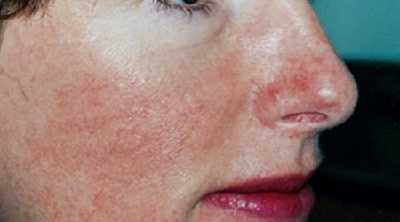
Симптомы
Симптомы розацеа (см. фото) достаточно типичны, их почти невозможно спутать с признаками других заболеваний.
Итак, основные симптомы розацеа на лице это:
- Розовая сыпь, которая появляется на фоне покраснения. Сначала это папулы (розовые бугорки), которые потом преобразуются в прыщи с гнойным содержимым (пустулы, угри). Эта стадия называется папуло-пустулезной.
- Устойчивая краснота центра лица (в Т -зоне). То есть краснота захватывает нос, щеки, подбородок и нос. Иногда покраснение может быть и более обширным, захватывающим грудь и спину больного. Эти симптомы характерны для эритематозной стадии.
- Выступление на кожи лица сосудистой стенки красного цвета (телеангиэктазии) на всей пораженной территории, возникновение красных и синюшных узелков типичны при эритематозно-папулезной стадии болезни.
- Покраснение глаз, слезотечение или ощущение их сухости. Также больной может почувствовать резь в глазах, будто бы в них попало инородное тело. Изучив симптомы розацеа, исследователи этой болезни создали несколько разных, довольно сложных классификаций стадий и форм. Вышеописанные стадии относятся к одной из самых распространенных классификаций болезни.
- Плотная, коркообразная кожа лица в местах покраснения. Красная и плотная кожа на носу. Из-за гипертрофии сальных желез и соединительной ткани, нос может значительно увеличиться в размере, на нем появляются бугристые узлы, разделенные бороздками. Это самая тяжёлая, узловая стадия розацеа, которую ещё называют риноформой. Чаще всего диагностируется у мужчин 50-60 лет.
Клинически различают несколько форм розацеа:
- Эритематозно-телеангиэктатическая. Эритема носит персистирующий характер (держится в течение нескольких дней). На коже щек появляются множественные телеангиэктазии.
- Фиматозная (или папулезно-узловатая). Эта форма характеризуется появлением узлов и бляшек. Отмечается увеличение размеров высыпаний с их последующим слиянием. Фиброз и гиперплазия сальных желез приводит к увеличению участков кожи («фима»).
- Папуло-пустулезная. На фоне возникшей эритемы появляются группы мелких папул с тонкими чешуйками на поверхности. Располагаются они вначале на коже носа и носогубных складок, затем распространяются на кожу лба и подбородка. Часть папул со временем трансформируется в пустулы, заполненные стерильным содержимым. Нередко развивается инфильтрация кожи и отек.
- Глазная. Включает блефарит, инфекции конъюнктивы, конъюнктивит, кератит, ирит, халязион и др. Пациентов могут беспокоить фотофобия, нечеткость зрения, зуд, слезотечение, сухость глаз, ощущение инородного тела и др. Глазные симптомы могут выявляться у 50 % пациентов с кожными формами розацеа. Детальное уточнение глазных симптомов и осведомленность пациентов об этой форме розацеа помогают своевременно обратиться к офтальмологу.
Розацеа наиболее часто проявляется у женщин старше 30 лет, за исключением фиматозной формы, которая чаще встречается среди мужчин. Чаще поражаются светлокожие представители европеоидной расы. У людей с более темным цветом кожи распознать розацеа может быть сложнее.
Как выглядит розацеа: фото
На фото ниже показано, как проявляется заболевание у взрослых.
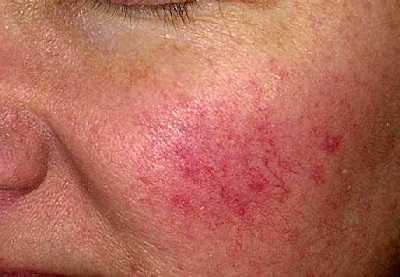
Диагностика
Это кожное заболевание диагностируют при помощи осмотра кожных покровов пациента. Чтобы в деталях рассмотреть пораженные области, могут применять видеодерматоскоп.
Если есть подозрение на заражение подкожным клещом-демодексом, делают анализ соскоба кожи. При наличии гнойных высыпаний врач назначает бакпосев содержимого угрей. Также может быть рекомендовано сдать анализ мочи и крови, сделать ультразвуковое обследование внутренних органов.
Осложнения
Возможные осложнения розацеа:
- образование абсцессов;
- развитие вторичной инфекции;
- шишковидный нос (ринофима) или утолщение кожи на других зонах лица;
- повреждение и воспаление роговицы глаза, снижение остроты зрения;
- психологические проблемы, нервные расстройства (депрессия, бессонница, раздражительность, усталость).
Как лечить розацеа?
Прежде всего, усилия врачей должны быть направлены на купирование симптомов болезни. Для того чтобы предотвратить её развитие, назначается патогенетическая терапия, а для предотвращения возникновения рецидивов – этиотропное лечение.
Следует понимать, что розацеа – это достаточно серьезное заболевание, а не простое кожное воспаление или косметический дефект, поэтому не стоит надеяться на полное излечение.
При назначении лечения учитываются причины заболевания. Оно проводится в комплексе, а сочетание медикаментозных препаратов выбирается в зависимости от стадии и формы заболевания, с учетом индивидуальных особенностей организма пациента.
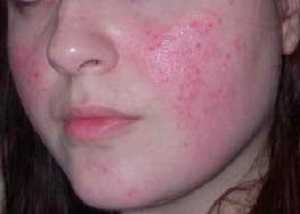
Препараты для лечения розацеа на лице
Такое лечение розацеа на лице с помощью препаратов заключается в применении мазей и кремов, содержащих антибактериальный компонент (Метрогил, Розамет, Розекс), ихтиол, нафталанскую нефть. На начальных стадиях хорошо помогают примочки с раствором борной кислоты и болтушки, которые готовят в аптеках по рецепту врача.
Наиболее популярными препаратами местного действия являются:
- Крем от розацеа на лице Ованте. Натуральный препарат, содержащий растительные экстракты и микрокапсулированную кристаллическую серу. Препарат вполне безопасен, обеспечивает выраженный косметический эффект и может использоваться продолжительное время без вреда для здоровья.
- Скинорен — гель. Содержит азелаиновую кислоту, которая обладает выраженным противовоспалительным и противоотечным эффектом, оказывает на высыпания подсушивающее действие. Препарат практически не имеет противопоказаний, его можно использовать в период беременности и грудного вскармливания. Гель наносят на чистую кожу лица 2-3 раза в день, стойкого положительного результата можно добиться только при регулярном применении препарата.
- Гормональные препараты для наружного применения. Эти средства дают быстрый положительный эффект, но использовать их следует короткими курсами. Назначать их должен врач, лечение проходит под его контролем. Многие специалисты сомневаются в целесообразности применения гормональных мазей, так как положительный результат от их использования кратковременный, и после отмены наблюдается быстрое возвращение симптомов в более тяжелой форме. Кроме этого, существует риск перехода розацеа в стероидную форму, тяжело поддающуюся лечению.
Также при лечении розацеа хорошо зарекомендовали себя препараты антибиотики тетрациклиновой группы (окситетрациклин, миноциклин, тетрациклина гидрохлорид). Высокую эффективность в борьбе с розацеа показывает Метронидазол, он справляется со многими разновидностями бактерий и уничтожает подкожного клеща. Кроме этого, Метронидазол оказывает противоотечное действие и благотворно влияет на восстановление слизистой желудка и кишечника.
Для устранения сильного зуда и раздражения назначают антигистаминные средства (Тавегил, Супрастин, Кларитин). При появлении сосудистых звездочек выписывают витаминный комплекс аскорутин, укрепляющий стенки сосудов. Для успокоения нервной системы рекомендуют пустырник или валериану, в тяжелых случаях выписывают антидепрессанты.
Смотреть фото
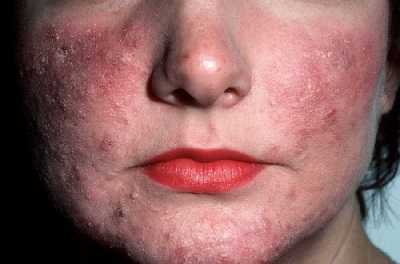
[свернуть]
Физиотерапевтическое лечение
Лечение розацеа может дополняться следующими физиотерапевтическими методиками:
- Электрокоагуляция. Участок поражения подвергается воздействию электрического тока, поступающего через тонкий электрод. Этот метод позволяет удалять папулы, пустулы и телеангиоэктазии, но может оставлять ожоги на здоровой коже.
- Криотерапия. Может применяться на любых стадиях заболевания. Участок поражения подвергается воздействию низких температур при помощи жидкого азота. Эта методика позволяет уменьшить проявления телеангиоэктазий и улучшает внешний вид кожи.
- Лазерная терапия. На участок с телеангиоэктазией направляется лазерный луч, который вызывает тепловое воздействие на кровеносный сосуд и разрушает его. Эта процедура позволяет устранять телеангиоэктазии на более длительное время и не сопровождается поражением здоровых тканей как при электрокоагуляции.
- Ротационный массаж. Участки поражения массируются круговыми поглаживающими движениями два раза в день. Этот метод позволяет улучшить отток лимфы и снижает отек тканей.
При осложнении розацеа абсцессами и фистулами больному может рекомендоваться хирургическое лечение, направленное на иссечение патологических очагов и установку дренажа для лучшего оттока гнойного отделяемого. После выполнения таких вмешательств больному назначаются перевязки с применением антибиотиков и других противовоспалительных и дезинфицирующих средств.
Лечение розацеа народными средствами
Для лечения розацеа используют следующие травы и растения:
- Череда. Для приготовления настоя используют 1 часть травы на 30 частей воды. Смоченная раствором салфетка накладывается на лицо на 30 минут.
- Ромашка. При розацеа розовой используют настой цветков (готовится в соотношении 1:15). После приготовления раствора выполняется та же процедура, как и с календулой.
- Календула. Можно использовать готовую настойку календулы, купленную в аптеке. 50 мл настойки разводят в стакане холодной воды. Полученным раствором пропитывают полотенце или сложенную в несколько слоев марлю. Немного отжав, марлю накладывают на лицо на 3 часа. Процедура проводится один раз в день.
- Клюква. В домашних условиях можно проводить лечение розацеа соком плодов клюквы. Наибольшей эффективностью обладают влажно-высыхающие повязки. Для этого сложенную в 10 слоев марлю пропитывают клюквенным соком, затем накладывают на лицо, сверху накрыв слоем ваты. Фиксируют такую повязку бинтом, и оставляют на 30-60 минут. Если вы используете клюкву впервые, сок следует разводить с водой в соотношении 1:3. Если кожа отреагировала хорошо, можно постепенно повышать концентрацию, и переходить на неразведенный клюквенный сок.
Народные методы лечения розацеа очень часто дают хороший косметический эффект. Лечение и уход за кожей при розацеа лучше начинать с примочек. Для этого могут быть использованы отвары, соки и экстракты растений. Одно из самых важных условий эффективного лечения – все растворы должны быть охлажденными!
Косметика
Какой косметикой пользоваться? Вот основные правила:
- При поражении век и глаз протирайте их отварами лекарственных трав.
- Очищайте лицо косметическим молочком, мягко удаляющим загрязнение с кожных покровов.
- При высыпаниях на голове пользуйтесь лечебным шампунем, делайте маски для уменьшения воспаления.
- Используйте масла для смягчения кожи. В оливковое масло добавьте несколько капель масла чайного дерева, зверобоя.
- Покупайте качественные средства по уходу за кожей от известных косметических компаний.
- Высыпания, красные пятна, гнойники, апельсиновую корку запрещено маскировать тональным кремом. Поры забьются ещё больше, воспаление усилится. Проявления розацеа под слоем пудры или тонального крема выглядят ещё более отталкивающе.
- Пользуйтесь лёгким дневным и ночным кремом для проблемной кожи. Подберите лечебный крем, проконсультируйтесь у дерматолога, подходит ли выбранное вами средство. Наносите тонкий слой крема.
Диета и питание
В обязательном порядке при розацеа на лице лечение включает диетическое питание:
- необходимо исключить алкоголь, горячий крепкий чай и кофе.
- в тяжёлых случаях может назначаться по показаниям лечебное голодание.
- исключаются все провоцирующие факторы — острая, солёная, копчёная, консервированная еда. На время лечения следует воздержаться от сладостей и некоторых фруктов (груш, винограда, цитрусовых).
Рекомендуется:
- зелень и овощи;
- крупы и молочнокислые продукты;
- нежирное мясо и рыба, желательно, приготовленные на пару;
- отварной картофель и яйца;
- сухари или чёрствый хлеб.

Профилактика
Для профилактики рецидивов заболевания больному необходимо соблюдать следующие правила:
- избегать чрезмерных эмоциональных и физических нагрузок;
- отказаться от посещений солярия, пляжей без укрытий от солнца и саун;
- избегать приема слишком горячей или холодной пищи;
- соблюдать диету, исключающую употребление острой, соленой, пряной пищи;
- отказаться от приема алкоголя;
- пользоваться солнцезащитными средствами;
- периодически посещать косметолога и дерматолога;
- пользоваться только качественной косметикой;
- постоянно очищать кожу рекомендованными врачом средствами;
- своевременно лечить заболевания внутренних органов;
- принимать гормональные средства только по рекомендации врача;
- не заниматься самолечением.
Розацеа лечение
Есть болезни, которые не опасны для здоровья и работоспособности, но…портят жизнь так, что кажутся похуже многих «серьезных» заболеваний. К таким болезням относят и розовые угри (розацеа). И хотя красное лицо народная молва относит к особым признакам здоровья, ходить так постоянно — невелика радость, тем более что, рано или поздно, разовьются осложнения.
Розацеа (rosacea, acne rosacea, rosaceus, розовые угри, акне розовые) — неинфекционное хроническое воспалительное заболевание кожи лица, поражающее людей преимущественно зрелого возраста. Причины розацеа достоверно не установлены, теории патогенеза противоречивы. Очевидно, этим и объясняется тот факт, что добиться стойкого результата лечения, особенно в «запущенных» случаях, практически невозможно, однако если не лечиться, то осложнения не заставят себя ждать.
Как это выглядит?
Начинается просто — как покрасневшее лицо. Ну мало ли, вернулся человек с мороза, или работает у мартена, или стыдно ему за что-то… но… краснота эта со временем не проходит, а потом на фоне красноты появляется сосудистая сеточка — патологически расширенные сосуды, которые в медицине называют телеангиэктазиями. Пациентам кажется, что цвет лица негативно выделяет их, делает «без вины виноватыми»…
Потом, на фоне расширенных сосудов, на коже начинают образовываться узелки (папулы). Затем появляются пустулы и уж затем — разрастания кожи лица, как на известной картине эпохи Кватроченто.
Доменико Гирландайо (настоящее имя — Domenico di Tommaso Curradi di Doffo Bigordi) — один из ярчайших флорентийских мастеров Кватроченто (сокр. от mille quattrocento — тысяча четыреста — общепринятое обозначение эпохи итальянского искусства XV века).

На картине «Портрет старика с внуком» Гирландайо написал самое частое осложнение розацеа — разрастание тканей носа — ринофиму. Однако такие разрастания могут появляться не только на носу. Выделяют следующие формы:
- ринофима — нос, как на картине;
- метофима — утолщение кожи лба;
- блефарофима — утолщение век;
- отофима — разрастание мочки уха;
- гнатофима — утолщение кожи подбородка.
Заболевание начинается на третьем-четвертом десятке жизни и достигает расцвета между сорока и пятьюдесятью годами. Хотя в последнее время отмечается «помолодение» пациентов. Чаще страдают женщины (60 %), хотя, возможно, это статистическая погрешность, связанная с тем, что мужчины далеко не всегда обращаются за медпомощью из-за проблем с внешностью.
Что приводит к обострению

Факторов, провоцирующих заболевание, — много, очень много. Фактически их можно свести к максиме «Все, что у здорового может вызвать покраснение кожи, у пациента с розацеа вызовет обострение болезни». Вот основные факторы, которых следует избегать.
Ультрафиолет. Одно время розацеа считали даже фотодерматозом. Поэтому солнцезащитная амуниция при розацеа должна быть такая же, как и при других фотозависимых заболеваниях, — обязательно шляпа с широкими полями, солнцезащитные очки, кремы с SPF не менее 30.
Открытые источники огня. Кузнецы, работники сталеплавильных и прочих связанных с плавкой металла производств, профессиональные повара, пекари и даже домохозяйки проводящие много времени у плиты, — группа риска по розацеа.
Резкие перепады температур. С одной стороны, полярники и люди, увлекающиеся зимними видами спорта, с другой — банщики и другие люди, работающие в помещениях с сильно повышенной температурой. Даже поездка в раскаленном транспорте летом может привести к обострению.
Горячие напитки и еда. Одно время дерматологи ополчились на кофе. Действительно, дерматоз чаще обострялся у тех, кто пил кофе достоверно чаще, чем у тех, кто избегал его. Однако выяснилось, что если пить просто воду, нагретую выше 60 градусов, неблагоприятный эффект будет таким же. Горячий борщ, да еще под водочку — гарантированный срыв ремиссии.
Алкоголь, особенно крепкий. Да и некрепкий, если принять его в дозе, от которой лицо краснеет, — вызывает обострение дерматоза практически гарантированно.
Перченная, острая пища. Она тоже должна ограничиваться при розацеа. О действии на течение заболевания кофе, крепкого чая, шоколада, цитрусовых доказанных данных нет, тем не менее большинство дерматологов рекомендуют пациентам воздержаться от них.
Эмоциональное возбуждение, стыд. Опасны в случае если они вызывают у пациента прилив крови к лицу.
Также крайне нежелательно нерациональное применение косметики, косметологических процедур, самолечение.
Топические кортикостероиды противопоказаны при розацеа! Их применение возможно только в при отдельных формах заболевания и строго под контролем врача. К сожалению, и работники аптек, и «добрые советчики» при любых покраснениях рекомендуют именно их как «хорошую мазь».
Вообще, желание «чем-то помазаться» до консультации врача в случае розацеа особенно чревато осложнениями. Например, часто рекламируют средства от так называемого купероза. Но купероз может являться стадией развития розацеа, а может быть и проявлением самых различных заболеваний и состояний кожи — от конституционального эритрематоза лица до тяжелейших наследственных синдромов, протекающих с развитием новообразований.
Купероз — не дерматологический, а общепринятый косметологический термин, способствующий продажам косметологической продукции. Он описывает состояние, характеризующееся устойчивым покраснением кожи лица и появлением на ней капиллярной сетки (телеангиэктазий) преимущественно в зоне носа, скул и щек.
Если вовремя не распознать истинную причину кожных изменений, обратившись к специалисту дерматологу, а просто мазать лицо «кремиками от купероза» — до беды недолго. Тем более что основные усилия в лечении собственно розацеа должны быть направлены на изменение образа жизни, предотвращение воздействия провоцирующих факторов.
Лечение розацеа
При розацеа необходимо лечение исключительно у дерматолога. Самолечение, лечение по принципу «помогло подруге» и даже консультации работников аптек и косметологов, не имеющих специального дерматологического образования, могут привести к печальным результатам.
Распознание именно розацеа среди множества розацеаподобных заболеваний и состояний кожи лица не всегда просто, а назначенное неправильно лечение может вызвать тяжелые последствия, неустранимые вовсе или устранимые только методами пластической хирургии.
В то же время современная дерматология, в арсенале которой появились высокотехнологичные методы лечения, например, такие как лазеротерапия расширенных сосудов кожи лица, довольно эффективна при обращении на ранних стадиях.
В качестве лекарственной терапии дерматологи обычно рекомендуют длительный прием антимикробных, противопротозойных, противогрибковых средств системно и местно. Назначаются также ретиноиды (препараты видоизмененного витамина А), чаще местно, — для очень длительного (месяцами) применения. У все этих препаратов и методов очень обширный список противопоказаний, их категорически нельзя применять в качестве самолечения.
Существуют также различные альтернативные (без доказательной базы) способы терапии розацеа (назначение так называемых сосудистых препаратов: детралекса, актовегина и т. п.), часто к ним прибегают пациенты и даже доктора в ложной надежде получить быстрый результат без усилий.
Некоторые СМИ, а также пациенты склонны преувеличивать роль клещей демодекс: лечение данного заболевания, по их мнению, принесет полное излечение розацеа. К сожалению, эти надежды ложны.
Наличие заболеваний ЖКТ, гормональных нарушений, очагов хронического воспаления органов головы и шеи, сопутствующих грибковых инфекций, даже скрытых, малосимптомных, при розацеа ухудшают течение дерматоза. Поэтому квалифицированный врач порекомендует широкое обследование и консультации по лечению у смежных специалистов.
Увы, как и большинство хронических кожных болезней, розацеа — заболевание, при котором длительные ремиссии достижимы только комплексным подходом, когда лекарственная терапия лишь дополняет нелекарственные методы лечения и меры по изменению образа жизни, направленные на рационализацию диеты и избегание провоцирующих обострение факторов. Во всем этом может разобраться только дерматолог, мотивированный уделять вам время.
Крепкого здоровья!
Леонид Щеботанский
Фото thinkstockphotos.com
Товары: метронидазол гель, метронидазол табл, юнидокс солютаб, скинорен, азелаиновая кислота
Розацеа: причины возникновения и развития, основные методы лечения
Розацеа: причины возникновения и развития, основные методы лечения
Розацеа или розовые угри – это хроническое рецидивирующее заболевание, которое требует комплексного лечения во время обострения и правильно подобранного домашнего ухода, цель которого продлить период ремиссии на максимально возможный срок.
Сложные и запущенные случаи розовых угрей находятся в ведении дерматолога. С начальными проявлениями болезни люди чаще обращаются к косметологу, задачей которого является постановка правильного диагноза, назначение основного и поддерживающего лечения, исключение из программы косметологического ухода процедур, способствующих прогрессированию розацеа. Но давайте обо всем по порядку.
Данный материал является кратким изложением вебинара «Розацеа. Причины возникновения и развития. Основные принципы лечения», который осенью 2018 года проводила

Ссылки на вебинары мы дарим нашим друзьям и партнерам, зарегистрированным на странице:
Что такое розацеа?
Розацеа – это хроническое рецидивирующее заболевание кожи, вызванное ангионевротическими нарушениями в зоне иннервации тройничного нерва, которое характеризуется стойким покраснением кожи центрофациальной области лица, образованием бугорков, гнойничков и других высыпаний.
В Европейских странах проявления розацеа выявляются у 1,5-10% населения. Преимущественно заболевают женщины в возрасте от 30 до 50 лет с I и II фототипами кожи по Фицпатрику. Широко распространено заболевание среди выходцев из Северной и Восточной Европы, поэтому иногда для его обозначения используется название «проклятье кельтов».
В подростковом возрасте симптомы ангионевроза могут быстро прогрессировать в связи с применением агрессивных средств для ухода за проблемной кожей. У мужчин, которые меньше внимания уделяют внешности, чаще выявляют запущенные случаи болезни, с трудом поддающиеся лечению, часто рецидивирующие. У темнокожих стойкая эритема также встречается, однако вероятность развития у них розацеа значительно ниже.
Причины развития
Розовые угри – это полиэтиологическое заболевание. Выявление факторов, которые вызывают обострение патологии и способствуют ее развитию, является важной частью диагностики розацеа. Понимание причин появления красноты и высыпаний на лице дает возможность пациенту самостоятельно контролировать течение болезни.

К числу наиболее значимых факторов можно отнести:
- Сосудистые нарушения. Повреждение стенок сосудов делает их ригидными, повышает чувствительность к внешним воздействиям.
- Микроорганизмы. Ключевую роль в развитии папулопустулезного подтипа розацеа играют эпидермальный стафилококк и другие условно-патогенные бактерии, которые в норме обитают на коже человека. Стойкое расширение сосудов приводит к локальному повышению температуры, созданию оптимальных условий для размножения микроорганизмов, проявления их патогенных свойств.
- Нарушения в работе пищеварительного тракта. Важное значение в формировании локального ангионевроза имеет инфицирование пациента бактерией Helicobacter pylori. Повреждение клеток желудка и кишечника продуктами жизнедеятельности хеликобактера сопровождается выбросом медиаторов воспаления.
- Сбои в работе иммунной системы. В этом случае проникновение инфекции и других чужеродных веществ приводит к формированию гиперергических иммунных реакций.
- Нарушения в работе сально-волосяного аппарата. Гормональные изменения, неправильный уход за кожей и некоторые другие воздействия могут привести к изменению консистенции и количества вырабатываемого кожного сала, формированию пробок в устьях сальных желез. Способствует этому также избыточное ороговение устьев волосяных фолликулов, которое затрудняет отток кожного сала.
- Оксидативный стресс. Действие свободных радикалов способно значительно усугубить состояние тканей, снижает их способность к регенерации.
- Климатические факторы. Формированию эритемы и телеангиоэктазий способствует избыточная инсоляция, воздействие экстремальных температур (жара или мороз), резкая смена температуры и влажности, ветер.
- Психовегетативные расстройства. Симптомы болезни появляются или усиливаются в стрессовых ситуациях, при переживании эмоций стыда, возмущения, смущения.
- Некоторые напитки и продукты питания. Вызывают ощущение «прилива», способствуют формированию стойкой эритемы все алкогольные и горячие напитки, приправы, сыры, шоколад, ваниль, соевый соус, уксус, ряд овощей и фруктов.
- Некоторые лекарственные препараты. Это никотиновая кислота, ингибиторы ангиотензин-превращающего фермента, лекарства, снижающие уровень холестерина в крови и другие.
Ранее считалось, что в генезе розацеа имеет значение микроскопический клещ рода Demodex. В пользу этого факта свидетельствовало расположение папул и пустул вокруг устьев сальных желез. В настоящее время доказано, что эти два заболевания, демодекоз и розацеа, могут развиться у пациента одновременно, но сам микроскопический клещ не может повлиять на реактивность и тонус сосудов.
Патогенез
Ряд исследований указывает на значение уровня кателицидинов, белков первой линии защиты кожи от инфекционных агентов, в генезе розацеа. Эти белки провоцируют развитие воспалительной реакции, стимулируют приток крови к пораженной области, а при длительном воздействии запускают процесс ангиогенеза.
Было установлено, что у больных розацеа уровень кателицидинов превышает нормальные значения в 10 и более раз. Концентрация протеаз во время обострения может повышаться в дерме и эпидермисе в десятки тысяч раз. В таких условиях изменяется чувствительность сосудов к внешним и внутренним воздействиям. Артерии и артериолы начинают расширяться в ответ на стимулы, которые у здоровых людей не вызывают реакции.
Классификация розацеа
Здесь мы приводим 4 основных подтипа розацеа в том виде, в котором они указаны в Национальных клинических рекомендациях Министерства здравоохранения РФ:
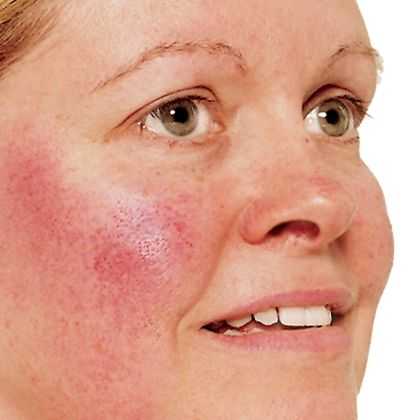
- I подтип эритематозно-телеангиоэктатический. Характеризуетсяпоявлением транзиторной, а затем стойкой эритемы в центрофациальной области лица, на крыльях носа, субъективными ощущениями приливов, жжения, повышения температуры кожи, формированием телеангиоэктазий.
- II подтип папуло-пустулезный. На фоне эритемы появляются папулы и пустулы. В период обострения количество элементов сыпи быстро увеличивается. Во время ремиссии на коже всегда присутствуют единичные образования.
- III подтип фиматозный. Преимущественно диагностируется у пациентов мужского пола. Характеризуется образованием массивных разрастаний тканей отдельных областей лица. Чаще всего поражается нос с формированием ринофимы, на втором месте по частоте встречаемости идет гнатофима (поражение подбородочной области). Гипертрофированные участки могут также располагаться в области лба, ушных раковин, век.
- IV подтип глазной. Стойкая эритема развивается в области вокруг глаз. Появлению эритемы часто предшествуют глазные симптомы: кератит, блефарит. Телеангиоэктазии могут появиться на глазном яблоке.

Особо отметим тот факт, что подтипы не являются стадиями развития патологического процесса. Один подтип никогда не переходит в другой. Общим для всех четырех подтипов является формирование характерных второстепенных признаков на фоне стойкой эритемы. Каждый из подтипов имеет собственные критерии тяжести течения. Подробнее о симптомах I и II подтипов розацеа, подходах к лечению заболевания мы рассказывали на вебинаре «Розацеа. Причины возникновения и развития. Основные принципы лечения», который осенью 2018 года проводила Мананкина Дарья Петровна.
Для наших друзей, а также коллег и партнеров мы дарим ссылки на записи прошедших вебинаров. Чтобы стать нашим другом, перейдите на страницу:
Эритематозно-телеангиоэктатическое розацеа
Особенностью клинической картины этого подтипа болезни является незаметное начало, когда на протяжении ряда лет наблюдается транзиторная эритема. Лицо краснеет под влиянием эмоций, в помещениях с сухим кондиционированным воздухом, на холоде или наоборот на жаре, после применения неподходящих косметических средств и других воздействий.
Длительность приливов крови к коже с течением времени увеличивается, а число их в течение дня становится больше. О стойкой эритеме можно говорить в том случае, если она сохраняется не менее 3 месяцев. Постепенно бледно-розовое окрашивание кожных покровов становится все более насыщенным, а затем может приобрести синюшный оттенок. Прогрессирующее нарушение кровообращения может стать причиной стойкого отека тканей лица. Интенсивное покраснение кожи может некоторое время скрывать сосудистую сеточку. Затем начинают проявляться отдельные извитые сосуды, сосудистые звездочки разного размера и формы.
Степени тяжести течения эритематозно-телеангиоэктатического розацеа
Папуло-пустулезное розацеа
У пациента в анамнезе присутствуют транзиторная, а затем и стойкая эритема, субъективные ощущения жжения в области щек. Эти изменения являются ключевыми для постановки диагноза розацеа. На фоне эритемы формируются папулы и пустулы, наличие которых является основанием для установления подтипа патологического процесса. Характеристики сыпи являются определяющими для установления степени тяжести заболевания.
Степени тяжести течения папуло-пустулезного розацеа
Лечение розацеа
Вылечить ангионевроз невозможно. Но можно устранить проявления болезни и предотвратить их повторное появление. Выделяют три основные цели терапии, каждая из которых достигается своими способами:
- Уменьшение выраженности симптомов розацеа.
- Профилактика обострения.
- Продление продолжительности ремиссии.
Терапия розацеа комплексная и длительная. Программа лечения составляется в индивидуальном порядке и может включать следующие пункты:
- Адекватный домашний уход. Придется отказаться от любых агрессивных воздействий и заняться восстановлением гидробаланса кожи.
- Местное лечение. Розацеа легкой степени предполагает применение лосьонов, гелей и кремов с антибиотиками и другими активными компонентами, которые обладают выраженным противовоспалительным, успокаивающим действием, нормализуют тонус сосудов и активность сальных желез.
- Системная терапия. Назначается дерматологм после всестороннего обследования пациентам с тяжелой степенью розацеа. Предполагает назначение антибиотиков широкого спектра действия, системных ретиноидов.
- Фототерапия и лазерное воздействие. Световое воздействие позволяет убрать внешние проявления болезни, нормализовать кровообращение и тонус сосудов, устранить предпосылки для быстрого возвращения симптомов. Системное лечение является противопоказанием для проведения фото- и лазеротерапии за исключением случаев, когда оно проводится под наблюдением и по назначению дерматолога. Местное лечение позволяет проводить аппаратные косметологические процедуры без ограничений.
Более подробно каждый из пунктов лечения мы разобрали на вебинаре, который провела Мананкина Дарья Петровна, врач-дерматокосметолог. Ссылку на запись можно получить, заполнив все поля в форме ниже.
Уход за кожей повседневный и профессиональный
Розовые угри относится к категории патологических процессов, контролировать которые пациент может самостоятельно при условии неукоснительного следования рекомендациям косметолога.
Солнцезащитные средства
Защита кожи от действия ультрафиолетовых лучей дает возможность снизить оксидативный стресс, поддерживать нужный уровень увлажнений кожи, уменьшить вероятность появления осложнений, связанных с применением препаратов, повышающих фоточувствительность кожи.
Использовать солнцезащитные средства пациентам с розовыми угрями рекомендуется в течение всего года, в любую погоду. Преимущество имеют средства с физическими фотофильтрами в составе, такими, например, как диоксид титана и оксид цинка. Эти вещества создают защитный экран на поверхности кожи, химически инертны, не провоцируют аллергических реакций.
УФ-фильтры химического действия также можно использовать. Но следует обратить внимание на то, чтобы в составе средств не было лаурилсульфата, а основу крема составляли силиконы (диметикон). Средства на основе силиконов не впитываются в кожу и плохо смываются водой. Они формируют слой, который обеспечивает долговременную защиту от ультрафиолета, препятствует проникновению химических фильтров и продуктов их окисления в ткани.
Восстановление барьерных функций кожи
Обезвоживание кожи характерно для больных розацеа. Оно может проявляться шелушением, чувством стянутости. Быстрая потеря влаги и пересушивание часто становятся причиной появления интенсивной красноты в области щек. В связи с этим необходимо подобрать увлажняющие кремы и мягкие средства для умывания из линеек профессиональной косметики. Они быстро восстанавливают гидролипидный слой кожи, способствуют нормализации кровообращения в тканях.
В составе таких средств должны быть следующие ингредиенты: керамиды, мочевина, линолевая, линоленовая кислоты, холестерол. Фактически, это вещества, которые в норме содержатся в жировом слое, покрывающем эпидермис. Мочевина – это один из лучших эмолентов, веществ, которые удерживают влагу в коже.
Из повседневного и профессионального ухода исключают все процедуры, которые могут повредить коже с розовыми угрями. Это все виды пилингов, даже поверхностные, любые скрабы и скатки. Инъекции гиалуроновой кислоты и мезотерапевтических коктейлей проводятся с осторожностью, так как барьерные свойства при розацеа нарушены и своими действиями мы можем спровоцировать обострение.
Дерматологическое лечение
Лучшим препаратом для лечения розовых угрей является азелаиновая кислота. Она оказывает влияние сразу на несколько основных механизмов патогенеза розацеа. Во время обострения препараты азелаиновой кислоты используются дважды в день на протяжении 2-3 месяцев. Улучшение состояние наблюдается через 2 недели использования. В период ремиссии отказываться от применения азелаиновой кислоты полностью не стоит. Число применений можно уменьшить до 2-3 в неделю.
Метронидазол в виде геля для местного применения является вторым по значимости лекарственным препаратом для лечения розовых угрей. Его назначают преимущественно при папуло-пустулезном подтипе болезни для быстрого устранения воспалительных элементов сыпи. Курс лечения составляет 4 недели. Наносить гель метронидазола можно одновременно с препаратами азелаиновой кислоты.
Аппаратная косметология
С помощью лазера можно устранить два основных проявления болезни: разлитую красноту и телеангиоэктазии. С этой целью необходимо использовать лазеры с разной длиной волны:
- Неодимовый лазер (Nd:YAG 1064 нм) эффективно борется с сосудистыми звездочками.
- Импульсный лазер на красителях (PDL 585-597 нм) позволяет устранить гиперемию в области щек и крыльев носа.
При определенной длине и энергии импульса неодимовый лазер также может немного уменьшить интенсивность стойкого покраснения кожи. Однако эффект лечения может оказаться недостаточным для полного устранения симптомов.
Вернуть клиенту нормальный цвет лица за одну процедуру позволяет аппарат Cynergy Vascular Workstation, который благодаря технологии Multiplex комбинирует два вида излучений (YAG и PDL) в последовательный импульс. Такой импульс воздействует одновременно на две составляющих внешних проявлений розацеа.
Область применения аппарата Cynergy
Помимо розацеа лазерная установка может с успехом применяться для устранения разнообразных проблем любой области тела у пациентов с любым фототипом кожи:
- Сосудистые поражения: телеангиоэктазии, варикозно расширенные вены нижних конечностей, гемангиомы, винные пятна.
- Эстетические несовершенства: пигментные пятна, акне, застойные пятна постакне, возрастные изменения кожи.
Результаты лечения розацеа на аппарате Cynergy Vascular Workstation в формате фото до и после спикер, клинический тренер компании Umetex Aesthetics Мананкина Дарья Петровна демонстрировала в ходе вебинара «Розацеа. Причины возникновения и развития. Основные принципы лечения», который сейчас доступен в записи.
Ссылки на записи прошедших вебинаров мы дарим нашим друзьям, коллегам и деловым партнерам, зарегистрированным на странице:
Обязательно посмотрите:
симптомы, фото, лечение. Как лечить розацеа
Розацеа на лице: причины, симптомы и препараты для лечения
Розацеа является хроническим и не до конца изученным дерматологическим заболеванием, которое характерным образом поражает людей с бледной кожей, голубыми глазами и, как правило, начинается в среднем возрасте. Обладатели более темных оттенков кожи также могут страдать от розацеа, однако признаки болезни в данном случае будут не такими броскими. Расстройство всегда сопровождается покраснением, нередко с небольшими папулами (или бугорками), которые могут превращаться в прыщики. Часто его путают с акне.
Однако акне не имеет никакого отношения к этому заболеванию, хотя в некоторых случаях могут наблюдаться сходные симптомы в виде покраснений и повреждений кожи. Основным отличительным признаком розацеа кожи является отсутствие черных или белых угрей. Пациенты ощущают дискомфорт от визуальных проявлений недуга. Затронутой, как правило, оказывается центральная область лица. Несмотря на то, что заболевание является хроническим, иногда возможны периоды временного затухания симптомов, в других же случаях может наблюдаться ухудшение состояния.

Что это такое?
Розацеа – это хроническая кожная патология неинфекционной природы, которая преимущественно поражает пациентов зрелого возраста. Воспалительный процесс протекает с постепенным нарастанием симптоматики, частыми покраснениями кожи, телеангиэктазиями (стойким расширением мелких кровеносных сосудов), персистуирующей эритемой, формированием папул, пустул, а в редких случаях – узлов. [adsense1]
Причины возникновения
Сегодня причины розацеа так до конца и не изучены, однако существует несколько теорий, которые утверждают, что в развитии данной болезни не последнюю роль играют наследственные факторы, нарушения адекватной работы иммунной защиты, эндокринные и желудочно-кишечные заболевания.
- Психическая теория развития болезни. Достаточно длительный промежуток времени считалось, что одной из основополагающих причин развития розацеа на лице являются различные психические нарушения, однако данный факт не был подтвержден достаточно многочисленными исследованиями. Единственная связь розацеа с психическими болезнями заключается в развитии тяжелых психических состояний на фоне тяжелых форм розовых угрей. Обычно это проявляется эмоциональной неустойчивостью, подавленным настроением и депрессией.
- Наследственная теория развития. Большинство ученых категорически отрицают генетический фактор в развитии розацеа. Однако несмотря на это, проведенные в Соединенных Штатах соответствующие исследования показали, что у более чем 40% пациентов с розацеа, данная болезнь наблюдается у самых близких родственников. Помимо этого в соответствующей мед. литературе были неоднократно описаны семейные случаи поражения данным заболеванием.
- Теория роли клещей в развитии болезни. Некоторые ученые связывают появление розацеа с воздействием клещей из рода Демодекс. Данную теорию подтверждает обнаружение клещей в исследуемых материалах, взятых с проблемных участков кожи. Однако вследствие того, что далеко не у всех пациентов обнаруживаются личинки данных клещей, окончательного подтверждения данная теория до сих пор не получила. Если при розацеа обнаруживают клещей, устанавливают диагноз розацеаподобный демодекоз.
- Роль заболеваний пищеварительной системы. У этой, также как и у наследственной теории, тоже очень много противников, однако благодаря проведенным многочисленным исследованиям и наблюдениям у 35% больных розацеа били обнаружены симптомы болезней тонкого кишечника и у практически 90% больных – признаки гастрита.
- Теория влияния внешних факторов. В последние годы упорно муссируется теория о том, что употребление спиртных напитков, кофе и пряностей, вследствие негативного воздействия на слизистую желудка, приводит к рефлекторному расширению сосудов на лице. Однако проведенные исследования доказали, что расширение сосудов лица развивается не после употребления вышеперечисленных продуктов, а вследствие попадания в организм, точнее в желудок, нагретой более 60°С жидкости. Однако не смотря на это, пациентам с розацеа рекомендовано исключить из своего рациона цитрусовые, острую пищу, спиртные напитки и кофе.
- Инфекционная теория. Вследствие того, что при розацеа на кожных покровах лица наблюдается появление гнойничковой сыпи, определенную роль в развитии данной болезни отводят инфекционному фактору, а если быть точнее, то бактериям. Инфекционную теорию подтверждает и то, что в случае назначения антибиотиков наблюдается значительное уменьшение проявлений розацеа. Не смотря на это, в содержимом гнойной сыпи так и не удалось распознать какие-либо бактерии или вирусы, способные стать причиной развития данного заболевания.
Обычно данная болезнь наблюдается у женского пола, при том что у мужчин она протекает более стремительно с преимущественным развитием серьезных осложнений. Обычно розовое акне встречается у людей светлой кожи возраста от 39 до 55 лет (лиц преклонного возраста, а также детей, розацеа поражает крайне редко).
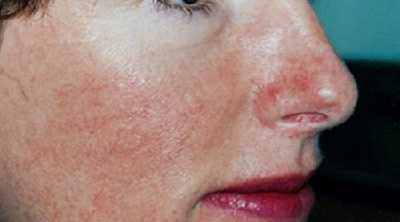
Симптомы
Симптомы розацеа (см. фото) достаточно типичны, их почти невозможно спутать с признаками других заболеваний.
Итак, основные симптомы розацеа на лице это:
- Розовая сыпь, которая появляется на фоне покраснения. Сначала это папулы (розовые бугорки), которые потом преобразуются в прыщи с гнойным содержимым (пустулы, угри). Эта стадия называется папуло-пустулезной.
- Устойчивая краснота центра лица (в Т -зоне). То есть краснота захватывает нос, щеки, подбородок и нос. Иногда покраснение может быть и более обширным, захватывающим грудь и спину больного. Эти симптомы характерны для эритематозной стадии.
- Выступление на кожи лица сосудистой стенки красного цвета (телеангиэктазии) на всей пораженной территории, возникновение красных и синюшных узелков типичны при эритематозно-папулезной стадии болезни.
- Покраснение глаз, слезотечение или ощущение их сухости. Также больной может почувствовать резь в глазах, будто бы в них попало инородное тело. Изучив симптомы розацеа, исследователи этой болезни создали несколько разных, довольно сложных классификаций стадий и форм. Вышеописанные стадии относятся к одной из самых распространенных классификаций болезни.
- Плотная, коркообразная кожа лица в местах покраснения. Красная и плотная кожа на носу. Из-за гипертрофии сальных желез и соединительной ткани, нос может значительно увеличиться в размере, на нем появляются бугристые узлы, разделенные бороздками. Это самая тяжёлая, узловая стадия розацеа, которую ещё называют риноформой. Чаще всего диагностируется у мужчин 50-60 лет.
Клинически различают несколько форм розацеа:
- Эритематозно-телеангиэктатическая. Эритема носит персистирующий характер (держится в течение нескольких дней). На коже щек появляются множественные телеангиэктазии.
- Фиматозная (или папулезно-узловатая). Эта форма характеризуется появлением узлов и бляшек. Отмечается увеличение размеров высыпаний с их последующим слиянием. Фиброз и гиперплазия сальных желез приводит к увеличению участков кожи («фима»).
- Папуло-пустулезная. На фоне возникшей эритемы появляются группы мелких папул с тонкими чешуйками на поверхности. Располагаются они вначале на коже носа и носогубных складок, затем распространяются на кожу лба и подбородка. Часть папул со временем трансформируется в пустулы, заполненные стерильным содержимым. Нередко развивается инфильтрация кожи и отек.
- Глазная. Включает блефарит, инфекции конъюнктивы, конъюнктивит, кератит, ирит, халязион и др. Пациентов могут беспокоить фотофобия, нечеткость зрения, зуд, слезотечение, сухость глаз, ощущение инородного тела и др. Глазные симптомы могут выявляться у 50 % пациентов с кожными формами розацеа. Детальное уточнение глазных симптомов и осведомленность пациентов об этой форме розацеа помогают своевременно обратиться к офтальмологу.
Розацеа наиболее часто проявляется у женщин старше 30 лет, за исключением фиматозной формы, которая чаще встречается среди мужчин. Чаще поражаются светлокожие представители европеоидной расы. У людей с более темным цветом кожи распознать розацеа может быть сложнее. [adsense2]
Как выглядит розацеа: фото
На фото ниже показано, как проявляется заболевание у взрослых.
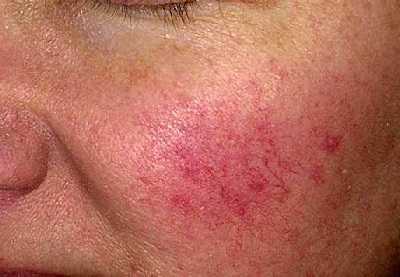
Диагностика
Это кожное заболевание диагностируют при помощи осмотра кожных покровов пациента. Чтобы в деталях рассмотреть пораженные области, могут применять видеодерматоскоп.
Если есть подозрение на заражение подкожным клещом-демодексом, делают анализ соскоба кожи. При наличии гнойных высыпаний врач назначает бакпосев содержимого угрей. Также может быть рекомендовано сдать анализ мочи и крови, сделать ультразвуковое обследование внутренних органов.
Осложнения
Возможные осложнения розацеа:
- образование абсцессов;
- развитие вторичной инфекции;
- шишковидный нос (ринофима) или утолщение кожи на других зонах лица;
- повреждение и воспаление роговицы глаза, снижение остроты зрения;
- психологические проблемы, нервные расстройства (депрессия, бессонница, раздражительность, усталость).
[adsen]
Как лечить розацеа?
Прежде всего, усилия врачей должны быть направлены на купирование симптомов болезни. Для того чтобы предотвратить её развитие, назначается патогенетическая терапия, а для предотвращения возникновения рецидивов – этиотропное лечение.
Следует понимать, что розацеа – это достаточно серьезное заболевание, а не простое кожное воспаление или косметический дефект, поэтому не стоит надеяться на полное излечение.
При назначении лечения учитываются причины заболевания. Оно проводится в комплексе, а сочетание медикаментозных препаратов выбирается в зависимости от стадии и формы заболевания, с учетом индивидуальных особенностей организма пациента.
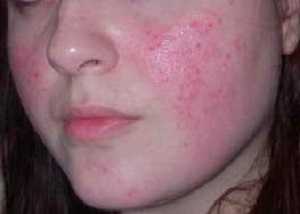
Препараты для лечения розацеа на лице
Такое лечение розацеа на лице с помощью препаратов заключается в применении мазей и кремов, содержащих антибактериальный компонент (Метрогил, Розамет, Розекс), ихтиол, нафталанскую нефть. На начальных стадиях хорошо помогают примочки с раствором борной кислоты и болтушки, которые готовят в аптеках по рецепту врача.
Наиболее популярными препаратами местного действия являются:
- Крем от розацеа на лице Ованте. Натуральный препарат, содержащий растительные экстракты и микрокапсулированную кристаллическую серу. Препарат вполне безопасен, обеспечивает выраженный косметический эффект и может использоваться продолжительное время без вреда для здоровья.
- Скинорен — гель. Содержит азелаиновую кислоту, которая обладает выраженным противовоспалительным и противоотечным эффектом, оказывает на высыпания подсушивающее действие. Препарат практически не имеет противопоказаний, его можно использовать в период беременности и грудного вскармливания. Гель наносят на чистую кожу лица 2-3 раза в день, стойкого положительного результата можно добиться только при регулярном применении препарата.
- Гормональные препараты для наружного применения. Эти средства дают быстрый положительный эффект, но использовать их следует короткими курсами. Назначать их должен врач, лечение проходит под его контролем. Многие специалисты сомневаются в целесообразности применения гормональных мазей, так как положительный результат от их использования кратковременный, и после отмены наблюдается быстрое возвращение симптомов в более тяжелой форме. Кроме этого, существует риск перехода розацеа в стероидную форму, тяжело поддающуюся лечению.
Также при лечении розацеа хорошо зарекомендовали себя препараты антибиотики тетрациклиновой группы (окситетрациклин, миноциклин, тетрациклина гидрохлорид). Высокую эффективность в борьбе с розацеа показывает Метронидазол, он справляется со многими разновидностями бактерий и уничтожает подкожного клеща. Кроме этого, Метронидазол оказывает противоотечное действие и благотворно влияет на восстановление слизистой желудка и кишечника.
Для устранения сильного зуда и раздражения назначают антигистаминные средства (Тавегил, Супрастин, Кларитин). При появлении сосудистых звездочек выписывают витаминный комплекс аскорутин, укрепляющий стенки сосудов. Для успокоения нервной системы рекомендуют пустырник или валериану, в тяжелых случаях выписывают антидепрессанты.
[spoiler title=’Смотреть фото’ style=’default’ collapse_link=’true’]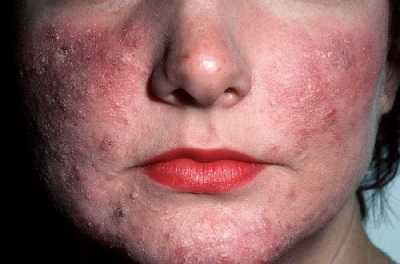 [/spoiler]
[/spoiler]
Физиотерапевтическое лечение
Лечение розацеа может дополняться следующими физиотерапевтическими методиками:
- Электрокоагуляция. Участок поражения подвергается воздействию электрического тока, поступающего через тонкий электрод. Этот метод позволяет удалять папулы, пустулы и телеангиоэктазии, но может оставлять ожоги на здоровой коже.
- Криотерапия. Может применяться на любых стадиях заболевания. Участок поражения подвергается воздействию низких температур при помощи жидкого азота. Эта методика позволяет уменьшить проявления телеангиоэктазий и улучшает внешний вид кожи.
- Лазерная терапия. На участок с телеангиоэктазией направляется лазерный луч, который вызывает тепловое воздействие на кровеносный сосуд и разрушает его. Эта процедура позволяет устранять телеангиоэктазии на более длительное время и не сопровождается поражением здоровых тканей как при электрокоагуляции.
- Ротационный массаж. Участки поражения массируются круговыми поглаживающими движениями два раза в день. Этот метод позволяет улучшить отток лимфы и снижает отек тканей.
При осложнении розацеа абсцессами и фистулами больному может рекомендоваться хирургическое лечение, направленное на иссечение патологических очагов и установку дренажа для лучшего оттока гнойного отделяемого. После выполнения таких вмешательств больному назначаются перевязки с применением антибиотиков и других противовоспалительных и дезинфицирующих средств.
Лечение розацеа народными средствами
Для лечения розацеа используют следующие травы и растения:
- Череда. Для приготовления настоя используют 1 часть травы на 30 частей воды. Смоченная раствором салфетка накладывается на лицо на 30 минут.
- Ромашка. При розацеа розовой используют настой цветков (готовится в соотношении 1:15). После приготовления раствора выполняется та же процедура, как и с календулой.
- Календула. Можно использовать готовую настойку календулы, купленную в аптеке. 50 мл настойки разводят в стакане холодной воды. Полученным раствором пропитывают полотенце или сложенную в несколько слоев марлю. Немного отжав, марлю накладывают на лицо на 3 часа. Процедура проводится один раз в день.
- Клюква. В домашних условиях можно проводить лечение розацеа соком плодов клюквы. Наибольшей эффективностью обладают влажно-высыхающие повязки. Для этого сложенную в 10 слоев марлю пропитывают клюквенным соком, затем накладывают на лицо, сверху накрыв слоем ваты. Фиксируют такую повязку бинтом, и оставляют на 30-60 минут. Если вы используете клюкву впервые, сок следует разводить с водой в соотношении 1:3. Если кожа отреагировала хорошо, можно постепенно повышать концентрацию, и переходить на неразведенный клюквенный сок.
Народные методы лечения розацеа очень часто дают хороший косметический эффект. Лечение и уход за кожей при розацеа лучше начинать с примочек. Для этого могут быть использованы отвары, соки и экстракты растений. Одно из самых важных условий эффективного лечения – все растворы должны быть охлажденными! [adsense3]
Косметика
Какой косметикой пользоваться? Вот основные правила:
- При поражении век и глаз протирайте их отварами лекарственных трав.
- Очищайте лицо косметическим молочком, мягко удаляющим загрязнение с кожных покровов.
- При высыпаниях на голове пользуйтесь лечебным шампунем, делайте маски для уменьшения воспаления.
- Используйте масла для смягчения кожи. В оливковое масло добавьте несколько капель масла чайного дерева, зверобоя.
- Покупайте качественные средства по уходу за кожей от известных косметических компаний.
- Высыпания, красные пятна, гнойники, апельсиновую корку запрещено маскировать тональным кремом. Поры забьются ещё больше, воспаление усилится. Проявления розацеа под слоем пудры или тонального крема выглядят ещё более отталкивающе.
- Пользуйтесь лёгким дневным и ночным кремом для проблемной кожи. Подберите лечебный крем, проконсультируйтесь у дерматолога, подходит ли выбранное вами средство. Наносите тонкий слой крема.
Диета и питание
В обязательном порядке при розацеа на лице лечение включает диетическое питание:
- необходимо исключить алкоголь, горячий крепкий чай и кофе.
- в тяжёлых случаях может назначаться по показаниям лечебное голодание.
- исключаются все провоцирующие факторы — острая, солёная, копчёная, консервированная еда. На время лечения следует воздержаться от сладостей и некоторых фруктов (груш, винограда, цитрусовых).
Рекомендуется:
- зелень и овощи;
- крупы и молочнокислые продукты;
- нежирное мясо и рыба, желательно, приготовленные на пару;
- отварной картофель и яйца;
- сухари или чёрствый хлеб.

Профилактика
Для профилактики рецидивов заболевания больному необходимо соблюдать следующие правила:
- избегать чрезмерных эмоциональных и физических нагрузок;
- отказаться от посещений солярия, пляжей без укрытий от солнца и саун;
- избегать приема слишком горячей или холодной пищи;
- соблюдать диету, исключающую употребление острой, соленой, пряной пищи;
- отказаться от приема алкоголя;
- пользоваться солнцезащитными средствами;
- периодически посещать косметолога и дерматолога;
- пользоваться только качественной косметикой;
- постоянно очищать кожу рекомендованными врачом средствами;
- своевременно лечить заболевания внутренних органов;
- принимать гормональные средства только по рекомендации врача;
- не заниматься самолечением.
причины, симптомы, диагностика и лечение
Розацеа – стойкое поражение сосудов кожи лица. Проявляется покраснением кожи щек, носа, лба и подбородка, высыпаниями ярко-розового цвета, сосудистыми звездочками, гнойничками. На поздних стадиях возможно развитие необратимого утолщения и инфильтрации кожи носа, лба, мочек ушей, век, подбородка. Приводит к ухудшению внешнего вида кожи, иногда выраженным косметическим дефектам, изменению внешности, психо-эмоциональным проблемам. При поражении глаз развивается кератит и изъязвление роговицы.
Общие сведения
Розацеа – это хроническое заболевание кожи, которое характеризуется покраснением кожи, наличием гнойничковых высыпаний, утолщением дермы и нарушением отслойки эпителия. Ранее развитие розацеа предписывали наличию демодекоза, но эти два заболевания различны по своей этиологии, хотя каждое из них осложняет течение другого. В патогенезе развития розацеа лежит повышенная чувствительность сосудов кожи. Если имеется генетическая предрасположенность или же сосуды хрупкие и ломкие, то в ответ на такие раздражители как резкие перепады температуры, сухой и горячий воздух, сосуды расширяются, чего у основной массы людей не наблюдается.
Заболеваемость розацеа у людей с гастритом в анамнезе гораздо выше, чем у которых Helicobacter pylori – бактерия, вызывающая гастрит, не обнаружена. Розацеа лекарственной природы наблюдается при длительном применении кортикостероидных мазей, кожные артерии истончаются, становятся более ломкими и чувствительными к незначительным перепадам температур.
Факторы риска в развитии розацеа
Заболеваемость розацеа примерно одинакова у представителей обоих полов, но женщины в период менопаузы боле подвержены розацеа, так как изменяется гормональный фон и свойства сосудов. Блондинки и рыжеволосые с тонкой чувствительной кожей, склонной к покраснениям входят в группу риска по розацеа. Аллергический и контактный дерматиты могут спровоцировать розацеа, так как сосуды часто расширены и в дальнейшем их возврат в прежнее состояние уже невозможен.
Генетически жители северных народов более предрасположены к розацеа, проживания в условиях резкоконтинентального климата и в северных странах тоже повышает риск возникновения розацеа.
Заболевания и нарушения эндокринной системы, заболевания желудочно-кишечного тракта и нарушения иммунной системы, особенно сочетаясь друг с другом, приводят к розацеа. Патогенез розацеа не до конца изучен, но большинство дерматологов сходятся во мнении, что нахождение в горячих или холодных помещениях, ветер, употребление чрезмерно горящей пищи, алкоголя и пряностей провоцируют розацеа.
Розацеа не относится к пиодермиям, так как при неоднократных исследованиях содержимого пустул и гнойничков специфического возбудителя выявить не удалось; обнаруженная же грамотрицательная микрофлора свидетельствует о длительной нерациональной антибиотикотерапии. В группу риска так же входят пациенты с вегето-сосудистой дистонией, протекающей по типу ангионеврозов с поражением сосудистой сетки лица.
Симптомы розацеа
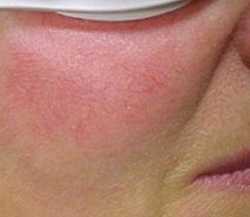 О дебюте розацеа следует предположить, если после контакта с холодной или горячей водой, после употребления горячих напитков и алкоголя или же при резкой смене окружающей температуры лицо мгновенно покрывается красными пятнами, которые длительное время не исчезают.
О дебюте розацеа следует предположить, если после контакта с холодной или горячей водой, после употребления горячих напитков и алкоголя или же при резкой смене окружающей температуры лицо мгновенно покрывается красными пятнами, которые длительное время не исчезают.
Краснота локализуется в Т-зоне лица (лоб, нос, подбородок и щеки). Первые стадии розацеа, при которых основным клиническим проявлением является покраснение кожи, часто остаются незамеченными, так как никакого дискомфорта не причиняют и легко маскируются косметическими средствами.
Высыпания на лице при розацеа начинают появляться при стойком расширении капилляров, приток крови вызывает местное повышение температуры, что и дает возможность сапрофитной микрофлоре активно размножаться. Следующая стадия розацеа проявляется наличием бугорков и неровностей на коже, которые через некоторое время превращаются в небольшие гнойнички.
Кожа становится плотной, шероховатой на ощупь, уплотнения при розацеа наиболее интенсивные в Т-зоне. В этой стадии розацеа появляется стойкое расширение сосудистой сетки (телеангиоэктазии) и поэтому краснота и припухлость кожи наблюдается уже без связи с провоцирующими факторами.
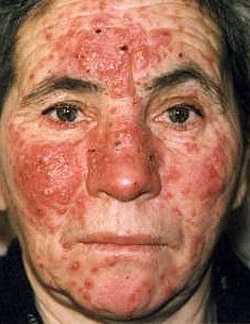 Люпоидная форма розацеа характеризуется наличием периорбитальных и периоральных высыпаний в виде буровато-красных папул и узелков, элементы склонны к слиянию и образовывают неровную бугристую поверхность. Кожа лица на непораженных участках, как правило, не изменена и имеет здоровый внешний вид.
Люпоидная форма розацеа характеризуется наличием периорбитальных и периоральных высыпаний в виде буровато-красных папул и узелков, элементы склонны к слиянию и образовывают неровную бугристую поверхность. Кожа лица на непораженных участках, как правило, не изменена и имеет здоровый внешний вид.
Розацеа может принимать молниеносное течение при беременности, после родов при соответствующей терапии розацеа проходит бесследно, но каждая последующая беременность сопряжена с рецидивом розацеа.
Если розацеа диагностируется у мужчин, то отмечается стойкое покраснение и уплотнение кожи на носу. Розацеа у мужчин очень часто осложняется ринофимой. При прогрессировании розацеа поражается область вокруг глаз и веки. Присоединяется дискомфорт во время моргания, ощущение рези, сухости и песка в глазах. При розацеа на поздних стадиях отмечается обильное слезотечение. В этом случае диагностируют окулярную розацеа, но следует иметь ввиду, что клинические проявления могут на несколько лет опережать кожные поражения. В некоторых случаях окулярное розацеа осложняется розацеакератитом, что приводит к потере зрения. Зуд, жжение, чувство стягивания кожи и «мурашки» наблюдаются практически у всех пациентов с розацеа.
Диагностика розацеа
Диагностика розацеа не представляет сложностей, обычно визуального осмотра дерматолога более чем достаточно для постановки диагноза. Но в виду того, что при розацеа активизируется демодекс и наиболее вероятны рецидивы демодекоза, то зачастую, обнаружив демодекс, начинают лечить не розацеа, а осложнения заболевания. Такое лечение лишь усугубляет состояние больного розацеа, и болезнь прогрессирует дальше.
Если же розацеа осложняется наличием пустул и везикул с гнойным содержимым, то проводят бактериологический посев для исследования микрофлоры кожи.
Лечение розацеа
Начальные стадии розацеа, которые характеризуются покраснениями кожи, достаточно быстро поддаются терапии. А розацеа, осложненное ринофимой и телеангиоэктазиями, требует длительного лечения. Поскольку пациенты обращаются за медицинской помощью в той фазе, когда присутствуют гнойные высыпания, то в первую очередь назначаются мази и гели с антибиотиком. Если же местная антибитотикотерапия не оказывает должного воздействия, то при таких формах розацеа целесообразно общее медикаментозное лечение розацеа антибиотиками.
Точных схем и методов лечения розацеа нет, а потому в некоторых случаях хороший терапевтический эффект оказывают примочки с метронидазолом и настоем лекарственных трав. Хороший результат дает лазерное лечение розацеа. Лечение в домашних условиях с помощью йодсодержащих препаратов приводит к развитию конглобатной формы розацеа, которая характеризуется абсцедирующими шаровидными узлами и наличием гнойных фистул. При возникновении таких осложнений показано хирургическое иссечение тканей с установкой дренажа для оттока гнойного содержимого.
Неосложненные формы розацеа поддаются терапии относительно быстро, но порой лечение затягивается до нескольких месяцев и более. После того, как воспалительные проявления розацеа устранены, необходимо устранить саму причину заболевания – расширенную сосудистую сетку. Фотокоагуляция и локальная криотерапия являются единственным надежным методом для устранения расширенных сосудов на лице при розацеа. Эффект от процедур становится заметным уже через несколько дней, после закрытия части сосудов. Пациенты с розацеа отмечают, что покраснений становится меньше, цвет лица улучшается, исчезает зуд и кожа выглядит клинически здоровой. После полного курса процедур рекомендуется применять кремы с высоким защитным фильтром от ультрафиолета.
Профилактика розацеа
Поскольку розацеа – это хроническое заболевание, то после устранения излишней капиллярной сетки, через некоторое время она появится вновь. Поэтому профилактика розацеа заключается в периодическом посещении кабинета косметолога для устранения вновь появившихся гипертрофированных сосудов. Но, если между процедурами избегать перегревания и переохлаждения кожи, как можно реже бывать под открытым солнцем, скорректировать режим питания и пользоваться косметикой, которая содержит экстракт конского каштана и другие вещества, укрепляющие сосудистую стенку, то повторять процедуры потребуется не чаще, чем раз в 2-3 года.
признаки, разновидности заболевания, его причины, методы лечения и профилактики
Розацеа – хроническая кожная болезнь, обусловленная поражением кровеносных сосудов лица, что проявляется утолщением кожи, гнойничковыми высыпаниями и затруднением отшелушивания эпителия. Характеризуется хроническим течением с периодами обострения. Опасность этого заболевания заключается в том, что при длительном течении и отсутствии лечения, розацеа на лице способна привести к ощутимым косметическим дефектам.
Оглавление: Причины розацеа и факторы риска Как проявляется розацеа Осложнения розацеа Лечение розацеа Профилактика розацеа
Причины розацеа и факторы риска
До сих пор ученые не могут назвать точную причину возникновения этой кожной болезни. Раньше считалось, что главная причина розацеа – демодекоз, но было установлено, что это два разных заболевания, хотя они взаимно друг друга отягощают. В настоящее время специалисты относят розацею к мультифакториальным заболеваниям, возникающим при совокупности нескольких причин.
О причинах розацеа в данном видео-обзоре рассказывает врач-дерматолог:
Большое значение для развития розацеа имеет врожденная гиперчувствительность кожи к различным внешним воздействиям: перепадам температуры, механическому повреждению, сухому воздуху.
Можно выделить следующие факторы, при наличии которых значительно повышается шанс возникновения этой патологии:
- Цвет волос: у блондинистых и рыжих людей более чувствительная кожа. Что относит их в группу риска.
- Менопауза у женщин. Хотя в основном мужчины и женщины болеют розацеа с одинаковой частотой, в период менопаузы у женщин вероятность заболеть несколько выше. Обусловлено это гормональной перестройкой организма, при которой повышается ломкость сосудов.
- Заболевания ЖКТ. У пациентов с гастритом и дуоденитом (воспаление 12-перстной кишки) розацеа встречается чаще. Особенно отчетлива связь, если подтвержден факт обсеменения желудка бактерией Helicobacter pylori.
- Использование гормональных мазей. Частое нанесение на кожу глюкокортикостероидных мазей ведет к истончению сосудов, усилению их ломкости, что может спровоцировать болезнь.
- Дерматиты. Контактный и аллергический дерматиты также вызывают изменение свойства сосудов кожи, что приводит к повышенному риску розацеа.
- Эндокринные заболевания.
- Вегетососудистая дистония по кардиоваскулярному типу.
- Особенности климата. Проживание в местности, где кожа часто подвергается воздействию сухого или холодного воздуха (Крайний Север, степные регионы).
- Генетическая предрасположенность. Среди народов, проживающих на севере, розацеа встречается в 1,5 раза чаще.
Дебют розацеа может спровоцировать любой негативный фактор:
- Стресс;
- переохлаждение;
- контакт с горячей или, наоборот, очень холодной водой;
- употребление алкоголя;
- резкое изменение температуры воздуха.
Розацеа может возникнуть у беременной женщины. При этом заболевание носит молниеносный характер, но исчезает после родов. Риск рецидива повышается с каждой новой беременностью.
Как проявляется розацеа
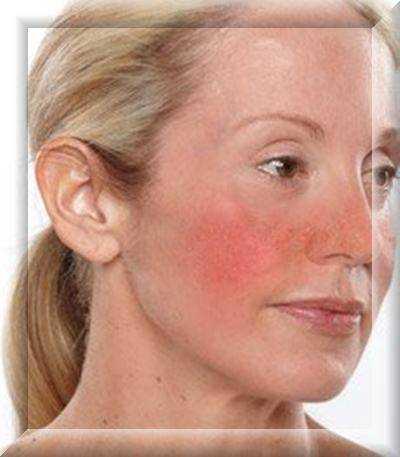 Первый симптом розацеа – высыпание красных пятен на лице сразу или через несколько минут после воздействия провоцирующего агента. Пятна в основном локализуются на лбу, щеках, переносице и подбородке. Очень трудно заподозрить розацеа на начальной стадии, так как высыпания, кроме того что длительное время не исчезают, не доставляют человеку никакого дискомфорта. Эти пятна достаточно легко скрываются обычной косметикой.
Первый симптом розацеа – высыпание красных пятен на лице сразу или через несколько минут после воздействия провоцирующего агента. Пятна в основном локализуются на лбу, щеках, переносице и подбородке. Очень трудно заподозрить розацеа на начальной стадии, так как высыпания, кроме того что длительное время не исчезают, не доставляют человеку никакого дискомфорта. Эти пятна достаточно легко скрываются обычной косметикой.
Приступы покраснения становятся все чаще и провоцируются в дальнейшем все легче. Постоянное расширение сосудов сопровождается ощущением жара на лице. Усиленное кровоснабжение кожи лица приводит к тому, что активизируются микроорганизмы, постоянно находящиеся на ней. Это приводит к образованию на коже бугорков. При отсутствии лечения на этой стадии могут возникать небольшие гнойнички.
Стадии розацеа
| Прерозацеа | Сосудистое розацеа | Воспалительное розацеа | Позднее розацеа | |
| Преходящая эритема и гиперемия | Отек, офтальморозацеа | Стойкая эритема и теле-ангиэктазии | Папулы и пустулы | Ринофима |
На более поздней стадии розацеа кожи приводит к изменению структуры кожных покровов на лице: они становятся шероховатыми, плотными на ощупь. Хроническое расширение подкожных капилляров становится заметно невооруженным взглядом – на лице проявляется сосудистая сеточка. Отдельные сосуды при розацеа расширяются особенно сильно – появляются телеангиоэктазии. На этой стадии заболевания покраснение кожи носит постоянный характер и уже не связано с провоцирующими факторами.
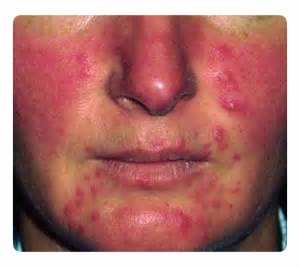
Последняя стадия розацеа – люпоидная, проявляется многочисленными высыпаниями вокруг глазниц и рта в виде буро-красных узелков и пятен. При особо неблагоприятном течении отмечается склонность этих высыпаний к слиянию. Стадия названа так из-за схожести клинической картины с проявлениями системной красной волчанки (от латинского – lupus).
Общими симптомами розацеа являются:
- кожный зуд в области высыпаний;
- жжение;
- ощущение стягивающейся кожи;
- парестезия в виде «мурашек» на коже.
Типичным симптомом розацеа у мужчин является более выраженное уплотнение кожи носа. Это приводит к тому, что розацеа осложняется еще и ринофимой.
Осложнения розацеа
Хотя розацеа и считается относительно безопасным заболеванием, она может сопровождаться довольно неприятными явлениями. Даже на самой ранней стадии заболевания может отмечаться сухость глаз, проявляющаяся ощущением рези, чувством «песка» в глазах. На более поздней стадии симптом сухости сменяется склонностью к слезотечению. В этом случае говорят об окулярной розацеа.
Самым грозным осложнением розацеа является розацеакератит – поражение роговицы глаза, при котором на роговице образуются язвы и уплотнения. При отсутствии лечения это состояние может привести к слепоте.
Лечение розацеа
На начальных стадиях это заболевание довольно легко поддается лечению, а вот запущенные случаи, когда уже появились телеангиоэктазии или ринофима, лечить розацеа придется долго.
Основной повод, вынуждающий пациентов обратиться за квалифицированной помощью, это гнойничковые высыпания на пораженной области. В этом случае врач назначает мази с антибиотиками. При неэффективности местных средств (гелей и мазей) антибиотики назначают для системного приема – в виде таблеток. Хороший эффект показывает крем от розацеа с метронидазолом. В качестве вспомогательных средств используются настои и отвары некоторых трав (ромашки, чабреца) – они обладают слабым антисептическим эффектом.
Лечить розацеа в домашних условиях и с помощью народных методов следует только после консультации у врача, так как высок риск осложнений. Несоблюдение врачебных рекомендаций может привести к тому, что маленькие гнойнички превратятся в абсцессы, которые придется вскрывать и дренировать.
Продолжительность лечения розацеа нередко составляет несколько недель. Основная задача в остром периоде – устранить воспалительные явления, после чего можно начать лечение основной причины заболевания – расширенных подкожных сосудов.
Убрать расширенные сосуды при розацеа можно двумя способами:
- Криотерапия. Локальное воздействие низких температур вызывает спазм сосудов, а при неоднократном воздействии отмечается склерозирование (зарастание) капилляров.
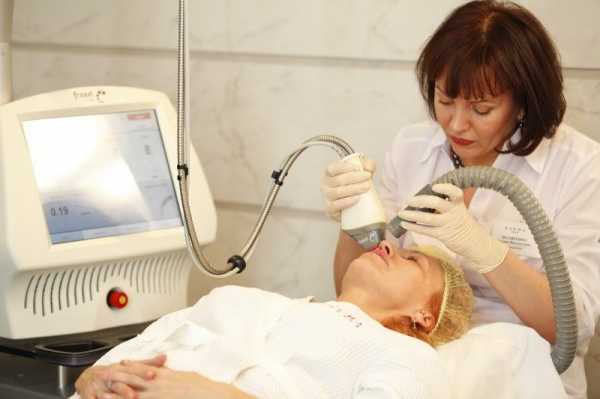
- Лазеротерапия. Розацеа лазером излечивается в 95% случаев, особенно на начальных стадиях.
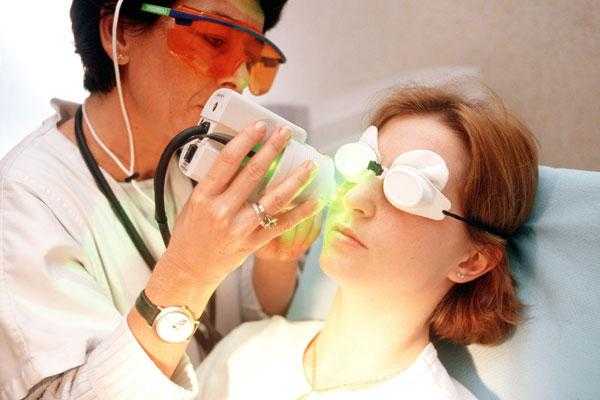
Эффект от лечения можно оценить уже через несколько процедур. Пациенты сами замечают, что выраженность красных пятен на лице значительно снижается, полностью исчезают неприятные ощущения – жжение и зуд. После прохождения полного курса терапии рекомендуется в летний период использовать крем, защищающий от ультрафиолета.

Профилактика розацеа
Ни лазеротерапия розацеа, ни криотерапия не гарантируют, что заболевание не обострится. С целью предупреждения рецидивов следует регулярно проходить профилактическое лечение лазером или холодом.
Однако частоту визитов к косметологу по поводу этой болезни можно значительно снизить, следует лишь придерживаться нехитрых правил:
- Не давать загорать лицу, по возможности использовать защитный крем
- В зимний период исключить переохлаждение и воздействие на лицо холодного, сухого воздуха (можно пользоваться кремами с повышенным содержанием жиров).
- Сбалансировать рацион – в нем обязательно должны присутствовать в достаточном количестве витамины А, Е и отсутствовать – жареные перченые, жирные продукты

- Пролечить все заболевания желудочно-кишечного тракта, особенно – гастрит и язвенную болезнь.
- Отказаться от использования гормональных мазей (если они не назначены по поводу серьезного заболевания).
Гудков Роман, врач-реаниматолог, анестезиолог
13,714 просмотров всего, 1 просмотров сегодня
Загрузка...лечение, фото, причины и симптомы у взрослых
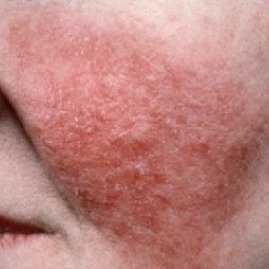
Розацеа – это хроническая кожная патология неинфекционной природы, которая преимущественно поражает пациентов зрелого возраста. Воспалительный процесс протекает с постепенным нарастанием симптоматики, частыми покраснениями кожи, телеангиэктазиями (стойким расширением мелких кровеносных сосудов), персистуирующей эритемой, формированием папул, пустул, а в редких случаях – узлов.
Розацеа – это заболевание, которое можно встретить у пациентов с любым цветом кожи. Однако преимущественно оно поражает европеоидов. Чаще всего от данной патологии страдают женщины в возрасте 40-50 лет, но, вместе с тем, гиперплазия сальных желез и соединительной ткани встречается только у мужчин.
По статистике, от розовых угрей страдает 10% населения планеты.
Причины розацеа на лице
К сожалению, на сегодняшний день этиология данного заболевания науке не известна, однако существует множество теорий относительно его происхождения. По мнению специалистов, главную роль в развитии патологического процесса играют сосудистые патологии, нарушения в работе пищеварительного тракта, эндокринные факторы, иммунные и психосоматические расстройства. Вместе с тем медицина отрицает генетическую предрасположенность к розацеа.
Факторы, провоцирующие развитие розацеа
Экзогенные факторы
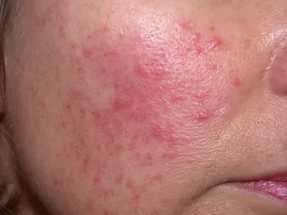
1. Пряности, алкоголь, цитрусовые, слишком горячая пища и напитки, стимулируя слизистую оболочку желудка, вызывают рефлекторную реакцию и провоцируют расширение мелких кровеносных сосудов на лице.
2. Фотодинамическое поражение кожи лица может быть спровоцировано повышенным содержанием порфинов в секрете сальных желез.
3. Демодекоз кожи лица – заболевание, возникающие при поражении кожи микроскопическим клещом Demodex folliculorum.
4. Также спровоцировать развитие патологического процесса может ультрафиолетовое излучение, стрессы, жара или холод, неадекватные физические нагрузки, горячие ванны и косметика.
Эндогенные факторы
Почти у 90% пациентов, страдающих розовыми угрями, обнаруживаются признаки гастрита, а у трети – патологические изменения в слизистой оболочке прямой кишки, гипо- или анацидное состояние.
Также очень часто у лиц с розацеа выявляется хеликобактер пилори, гепатопатия или холецистопатия.
У 15% пациентов с розовыми угрями снижена секреция липазы, нарушен обмен веществ или же в анамнезе имеется сахарный диабет или надпочечниковая недостаточность.
Особую роль в патогенезе розацеа играют сосудистые патологии. При нарушении мозговой регуляции в кровеносных сосудах, расположенных в области лица, замедляется перераспределение кровотока и формируется венозный застой в области оттока лицевой вены. Очень часто в патологический процесс вовлекаются глаза, так как конъюнктива также включена в область оттока.
По мнению специалистов, в основе патогенеза розовых угрей лежит ангионевроз, поражающий сосуды лица.
Вазоактивная направленность низкомолекулярных пептидов (кининов), сокращающих и расслабляющих гладкую мускулатуру, а также их способность даже в ничтожных концентрациях повышать проницаемость сосудов также могут спровоцировать сосудистые изменения, характерные для розацеа. Специалисты считают, что патологический процесс локализуется преимущественно на лице по той причине, что здесь расположены брадикининовые рецепторы, участвующие в сокращении или расслаблении гладкой мускулатуры.
У пациентов с признаками розацеа увеличен уровень всех трех классов иммуноглобулинов, что доказывает участие иммунной системы в развитии патологического процесса.
Вместе с тем розовые угри могут ассоциироваться с карциноидным синдромом, телеангиэктазиями, приливами, мигренью, себореей, заболеваниями сальных желез и фолликулов.
Патологическая физиология
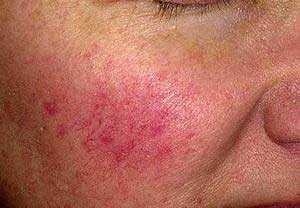
Розацеа относится к кожно-сосудистым патологиям. На ранней стадии патологического процесса на лице у пациента отмечается сильное покраснение кожи, которое спровоцировано расширением капилляров (эритема). Постепенно его интенсивность возрастает. У лиц с такой симптоматикой отмечается все разнообразие признаков заболевания от выраженной телеангиэктазации век до выраженной гипертрофии соединительной ткани. При сильной эритеме развивается быстро прогрессирующая розацеа. У женщин, страдающих от приливов, встречается слабо выраженная форма патологического процесса.
Второй этап заболевания – это сосудистая розацеа. Под воздействием внешних раздражителей в поверхностном слое дермы скапливается внесосудистая жидкость. При покраснении лица, которое может быть спровоцировано различными факторами, количество межклеточной жидкости увеличивается, так как она накапливается гораздо быстрее, чем удаляется лимфатической системой. Вместе с тем при повреждении подкожных лимфатических сосудов может развиться воспалительный отек.
Самым первым признаком сосудистой розацеа является эритема. В особо тяжелых случаях она может усугубляться ярко выраженной телеангиэктазией. Чаще всего патологический процесс локализуется в зонах с относительно неактивной мускулатурой лица и сопровождается устойчивым отеком.
Более поздней фазой розацеа является телеангиэктазия, возникающая вследствие ослабления механической целостности подкожной рыхлой соединительной ткани. Как правило, при этом происходит расширение кровеносных и лимфатических сосудов. Вместе с тем развитию телеангиэктазии может способствовать образование сосудов из уже существующих (ангиогенез).
Клинические формы
- Патологическое состояние, для которого характерно временное покраснение кожи (гиперемия и преходящая эритема) называется прерозацеа.
- При развитии стойкой эритемы и телеангиэктазии диагностируется сосудистая розацеа.
- Возникновение папул и пустул характерно для воспалительного розацеа.
- Ринофима (шишковидный или винный нос) трактуется, как позднее розацеа.
Стадии и степени заболевания
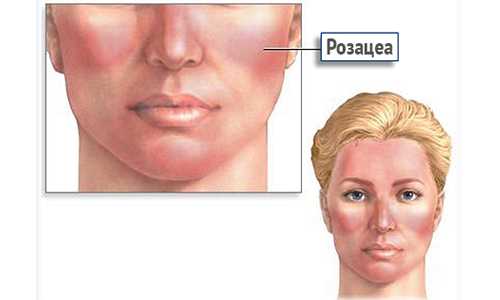
В клинической практике различают 4 стадии розацеа: эритематозная, папулезная, пустулезная, инфильтративно-продуктивная. Кистозную форму розацеа принято считать вариантом пустулезной стадии.
I степень – эритематозно-телеангиэктатическая. Для неё характерно умеренное покраснение и редкие телеангиэктазии.
II степень, папулопустулезная, сопровождается стойкой эритемой и большим количеством расширенных капилляров, папулами и пустулами.
III степень, пустулезно-узловатая, протекает на фоне глубокой стойкой эритемы, обильных телеангиэктазий, а также на коже в этот период возникают бляшки и воспалительные узлы.
Симптомы розацеа у взрослых
На самых ранних стадиях патологического процесса у пациента наблюдаются приливные эритемы, спровоцированные различными неспецифическими факторами. Вначале они длятся по нескольку минут (реже по нескольку часов), сопровождаясь ощущением жара, а затем бесследно исчезая. Однако через некоторое время появляются вновь, локализуясь в области носа и губ. Следует отметить, что такое состояние может длиться на протяжении долгих месяцев и лет.
Далее на месте покраснения возникает умеренная инфильтрация и телеангиэектазия. Эритема, становясь более насыщенной, приобретает синюшный оттенок. Очень часто патологический процесс распространяется на щеки, лоб и подбородок.

На более поздней стадии происходит диффузное утолщение пораженного участка кожи, и на нем возникают сгруппированные или изолированные красновато-розовые папулы, покрытые тонкими чешуйками. Они там могут находиться достаточно длительное время. Далее большая часть папул подвергается нагноению, трансформируясь в пустулы и папулопустулы.
Постепенно патологический процесс распространяется на лоб, область за ушами, переднюю поверхность шеи и предстернальную область.
При развитии хронического прогрессирующего течения болезни на коже пациента формируются воспалительные узлы, инфильтраты и опухолевидные разрастания. Такое состояние является следствием гиперплазии сальных желез и соединительной ткани и стойкого расширения подкожных кровеносных сосудов. В первую очередь патологические изменения затрагивают щеки и нос, затем лоб, подбородок и уши, до неузнаваемости обезображивая лицо пациента. Многие специалисты называют эту стадию розацеа ринофимой.
Примечание: данная форма патологии встречается только у мужчин. При этом нос становится ассиметричным, кожа приобретает застойно-синюшный цвет, а на поверхности появляются очень крупные многочисленные телеангиэктазии. При надавливании на устья сальных фолликулов из них начинает выделяться белесый пастоподобный секрет. У некоторых пациентов кожные утолщения могут формироваться на подбородке, на мочках ушей, в области переносицы или на лбу. В редких случаях патологический процесс распространяется на веки. Ринофиму принято считать самой тяжелой формой розацеа.
Особые клинические формы заболевания
Стероидная форма розацеа. Данная форма патологии развивается у пациентов, которые длительно применяли фторированные кортикостероидные мази, которые показанные при лечении дерматозов. Как следствие, у человека развивается феномен субатрофированной стероидной кожи, сопровождающийся обширной интенсивной эритемой, телеангиэктазиями, папулами и пустулами.
Гранулематозная розацеа чаще всего локализуется в области носа и рта. В данном случае на покрасневшей коже возникают небольшие узелки или буро-красные папулы. Прилегая друг к другу, они образуют бугристую неровную поверхность.
Конглобатная розацеа – это патологическое состояние, возникающее на месте уже существующего заболевания, чаще всего после приема препаратов брома или йода. У пациентов на коже появляются крупные шаровидные узлы и индуцированные фистулы.
Молниеносная розацеа – это самая тяжелая модификация конглобатного розацеа неясной этиологии. Она диагностируется у молодых женщин. Кожные элементы болезни локализуются только на лице, появляясь, что называется, молниеносно. Они очень быстро сливаются в конгломераты, формируя фистулы, синусы и пузыри.
Грамнегативная розацеа сопровождается возникновением большого количества пустул, в которых находятся грамотрицательные бактерии. Чаще всего такое патологическое состояние возникает после неадекватного длительного лечения антибиотиками тетрациклинового ряда. В клинической практике выделят два типа данной грамотрицательной формы розацеа. При заболевании первого типа, спровоцированного синегнойной палочкой и энтеробактериями, на коже появляются мелкие пустулезные элементы. Второй тип грамнегативной розацеа, вызванный бактерией протея, характеризуется возникновением отечных узлов и папул.
Розацеа лимфоэдема – это редкая и не всегда правильно диагностируемая форма заболевания. Она поражает среднюю треть лица. При этом на фоне типичных для болезни элементов наблюдается очень стойкий отек, который не оставляет ямок при надавливании. Он формируется вследствие фиброза из-за разрастания соединительной ткани, возникающего на фоне лимфостаза и хронического воспаления. Лицо у пациентов приобретает темно-красный цвет, с фиолетовым оттенком, его контуры заметно огрубевают.
Диагностика
При постановке диагноза берется во внимание клиническая картина заболевания, данные анамнеза и морфологические показатели. При этом следует учитывать, что типичным местом локализации патологического процесса является область лица (нос, подбородок, щеки и лоб). У женщин данная патология развивается в 4 раза чаще, чем у мужчин, причем почти 90% пациентов с розацеа страдают от демодекоза и заболеваний желудочно-кишечного тракта (как правило, хронического гастрита).

В настоящее время в ходе диагностики используется цифровая видеодерматоскопия, которая позволяет тщательно изучить элементы сыпи под объективом микроскопа. Вместе с тем в обязательном порядке следует провести обследование на наличие подкожного клеща демодекса.
Для исключения стафилококковой инфекции пациенту назначается бакпосев, а также проводится микробная диагностика кожи (метод мазков-отпечатков), позволяющий установить какие микробы присутствуют на коже, выяснить их количество, а также определить чувствительность к антибиотикам.
При необходимости пациентам назначается консультация эндокринолога и гастроэнтеролога (если выявляется связь между возникновением сыпи на лице и гормональными расстройствами или нарушениями в работе пищеварительной системы).
В обязательном порядке проводится дифференциальная диагностика розацеа с красной волчанкой, вульгарным акне, болезнью Пирлинга-Бурневилля, бугорковым сифилидом, фотодерматозом, мелкоузелковым саркоидозом, фолликулитом, себорейным дерматитом, грибовидным микозом, лейкемическим инфильтратом и пр.
Методы лечения розацеа на лице
Прежде всего, усилия врачей должны быть направлены на купирование симптомов болезни. Для того чтобы предотвратить её развитие, назначается патогенетическая терапия, а для предотвращения возникновения рецидивов – этиотропное лечение.
Следует понимать, что розацеа – это достаточно серьезное заболевание, а не простое кожное воспаление или косметический дефект, поэтому не стоит надеяться на полное излечение.
При назначении лечения учитываются причины заболевания. Оно проводится в комплексе, а сочетание медикаментозных препаратов выбирается в зависимости от стадии и формы заболевания, с учетом индивидуальных особенностей организма пациента.
Классическая терапия розацеа предусматривает лечение антибактериальными препаратами из группы макролидов, средствами для наружного применения и метронидазолом. В период обострения назначаются антигистаминные препараты.
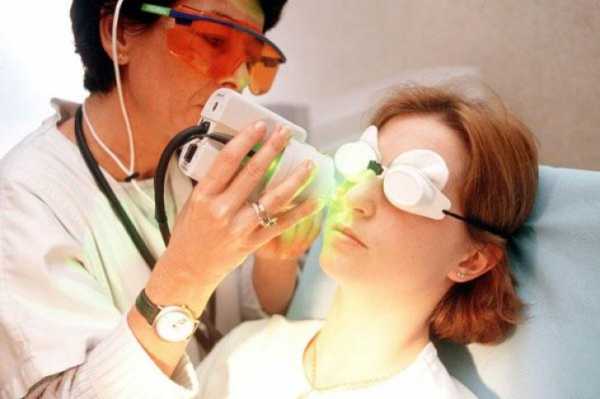
Пациентам с тяжелыми формами розацеа рекомендуются синтетические ретиноиды, влияющие на процессы кератинизации и дифференцировки сальных желез и клеток эпидермиса.
В качестве местного лечения хорошо себя зарекомендовали холодные примочки с антисептическим раствором, а также крема или пасты с противодемодекозным действием.
Значительно повысить эффективность лечения стало возможно благодаря применению комбинированных терапевтических методов, которые сочетают в себе медикаментозное и физиотерапевтическое лечение (электрофорез, криотерапия, дермабразия, электрокоагуляция).
Однако самым эффективным способом борьбы с розацеа, по мнению специалистов, на сегодняшний день является низко- и высокоэнергетическое лазерное излучение. Практически все формы патологического процесса лечатся при помощи низкоэнергетического лазерного воздействия, а при инфильтративно-продуктивной стадии пациенту показана лазерная абляция, предусматривающая удаление гипертрофированной ткани до самого уровня сальных желез.
Разумеется, как и у каждой методики, у лазерных аппаратов имеются некоторые ограничения и противопоказания, но, тем не менее, в данный момент они считаются самым лучшим способом лечения кожно-сосудистых патологий.
Профилактика обострения заболевания
В целях профилактики людям, у которых имеется предрасположенность к развитию патологического процесса, следует четко соблюдать правила специального гигиенического ухода за кожей лица. В состав косметических средств не должен входить спирт, масла, ацетон и другие раздражающие вещества. Категорически запрещается пользоваться кремами, содержащими гормональные добавки, а также природными средствами сосудорасширяющего действия (медовые маски, бодяга). Вода для умывания должна быть теплой, а не горячей (или очень холодной). Для кожи лица следует подобрать очень мягкое полотенце.
Чтобы не спровоцировать обострение патологического процесса, необходимо избегать агрессивного солнца и сильных морозов. Если же это невозможно, перед выходом на улицу следует наносить на лицо специальные защитные средства от мороза или от УФ-излучения.
Акне или розацеа?
Консультируя новых пациентов, я обнаружила, что нередко люди ошибочно считают, что страдают акне, имея при этом все признаки розацеа. Иногда такие ошибки встречаются и во врачебных назначениях.
Итак, человек уверен, что у него акне, в то время как на самом деле имеет место папуло-пустулезная форма розацеа.
Как отличить?
Папуло-пустулезную форму акне часто путают с папуло-пустулезным типом розацеа.
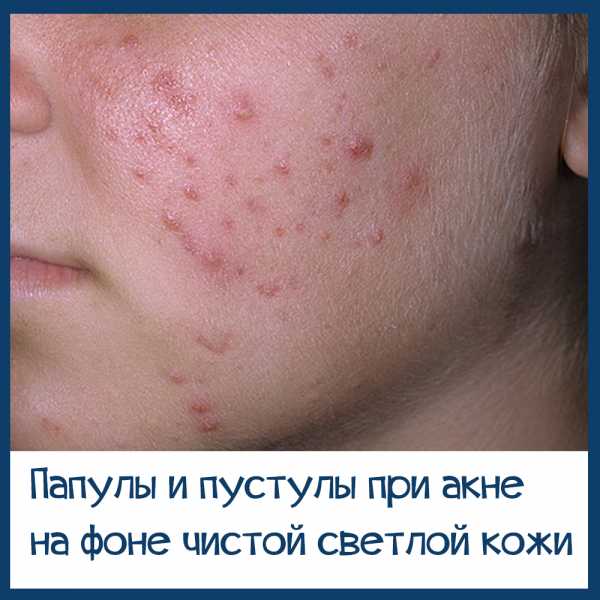
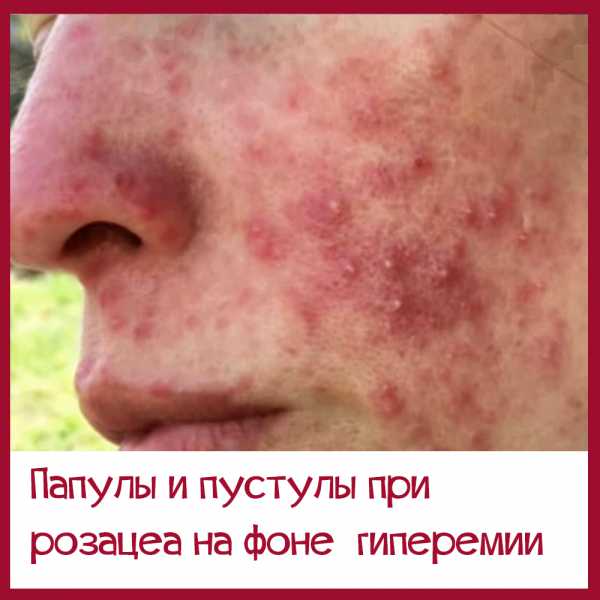
| Акне | Розацеа |
|---|---|
| Фон кожи обычного цвета, возможно, с единичными участками покраснения. | Кожа центральной части лица (иногда +шея и грудь) ярко-красного цвета. |
| Комедоны, папулы, пустулы. широкие поры | Сосудистые сеточки и звездочки, могут быть папулы и пустулы. Комедоны — очень редко. |
| Элементы сыпи располагаются хаотично, не симметрично. | Краснота и высыпания на лбу, щеках, подбородке ближе к центру лица. Чаще располагаются справа и слева симметрично. |
| Нет или очень редки «вспышки» при которых лицо ярко и резко краснеет. | Частые «вспышки». Кожа моментально багровеет от холода/жары/солнца, горячих напитков и острой еды, от бокала вина, от внимания окружающих (вызова к доске или в кабинет начальника) |
| Краснота не частая и не стойкая, быстро проходит. | Краснота кожи держится очень долго или постоянно. |
| Кожа хорошо переносит воду | Яркие вспышки красноты на любое соприкосновение с водой (обычное умывание) |
| Покраснение и чувствительность кожи возникли вследствие применения системных или местных ретиноидов и скоро проходят после их отмены. | Склонность к покраснению лица была всегда, с самого детства. (Варианты — возникла после сильного солнечного ожога, одновременно с серьезными заболеваниями ЖКТ, эндокринной системы, аутоиммунными заболеваними) |
Несколько фото лиц с разными формами розацеа, они клакабельны - нажмите, чтобы посмотреть в полном размере.
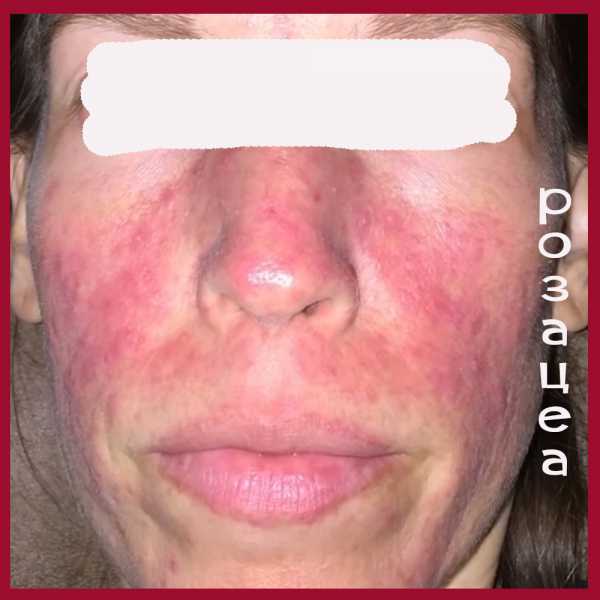
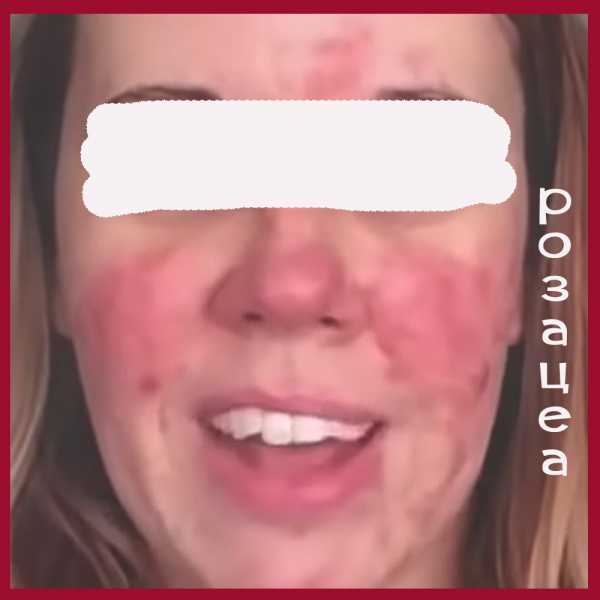
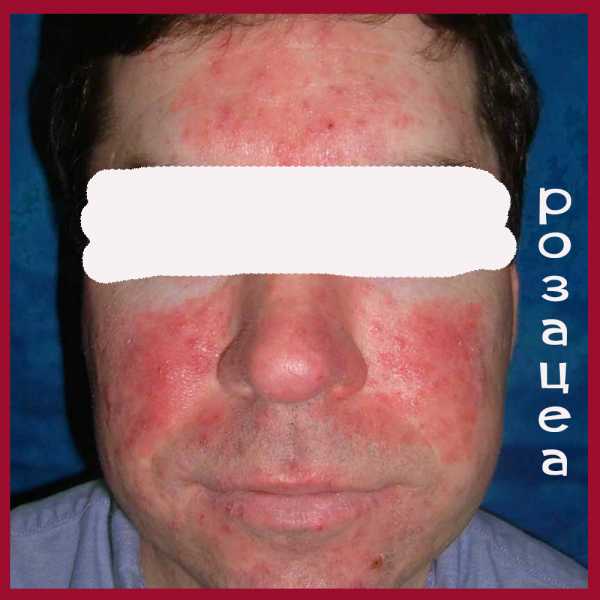
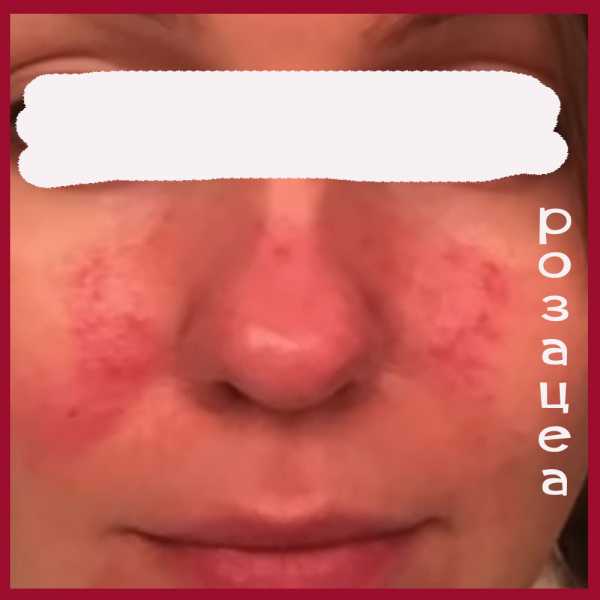
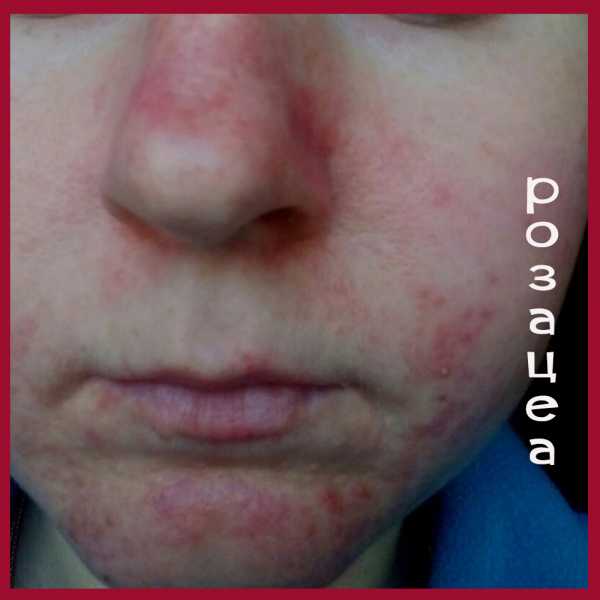
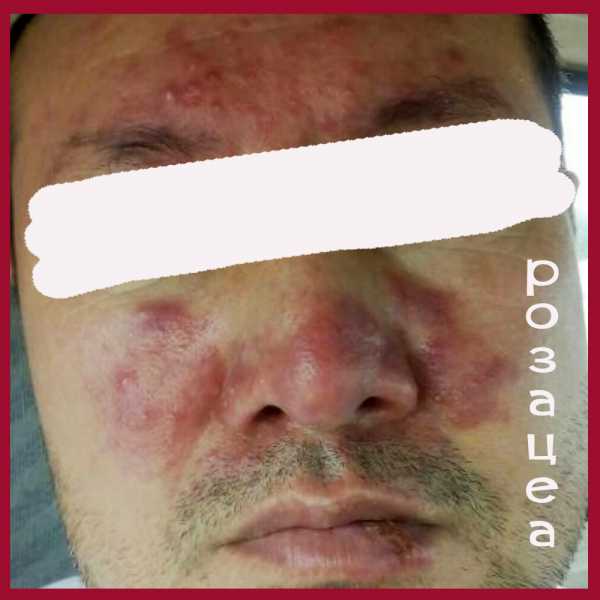
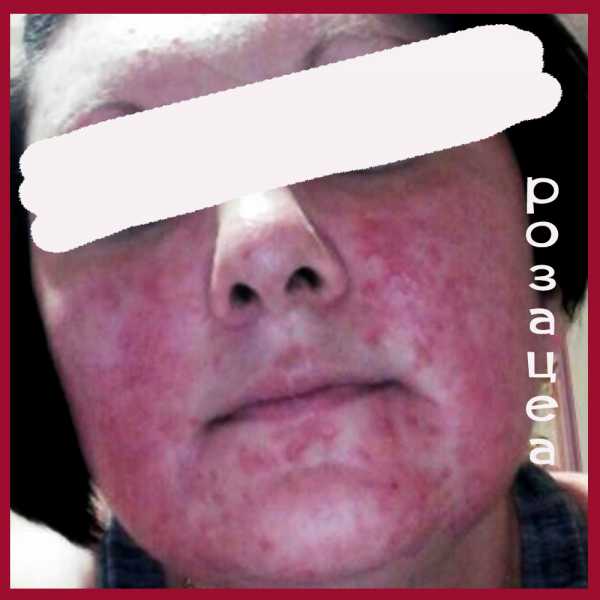
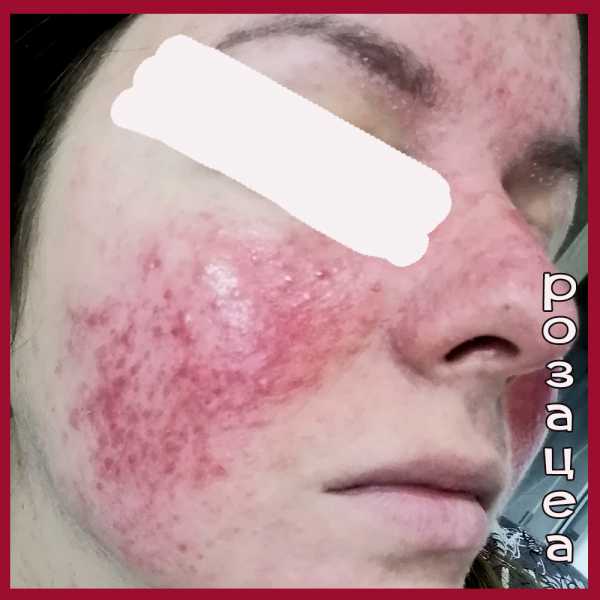
Подходы к наружной терапии акне и розацеа разные.
При комедональной форме АКНЕ препаратами выбора, наиболее действенной и обоснованной терапией будут местные ретиноиды, такие как Дифферин, Клензит, Ретиноевая мазь, Ретасол, Адаклин.

При папуло-пустуллезной форме АКНЕ самые подходящие — это средства на основе бензоил пероксида — Базирон, Эффезел.
В случае папуло-пустуллезной РОЗАЦЕА — самый действенный и патогенетически обоснованный препарат Азелик/Скинорен, то есть 15-20%-ная азелаиновая кислота.
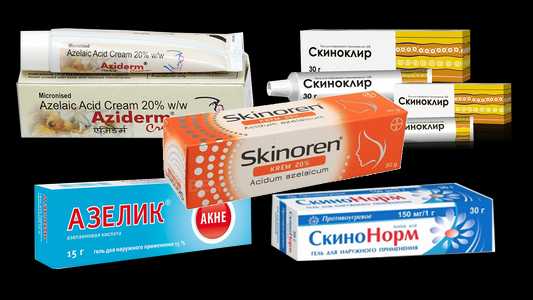
Азелаиновая кислота за счет своего противоспалительного действия работает и при любой форме акне тоже, то есть вреда от неё не будет при любых прыщах.
А вот активные и дерматологически агрессивные препараты антиакне, такие как Базирон, могут усугубить ситуацию с крайне чувствительной и раздраженной кожей при розацеа.
Поэтому, если по какой-либо причине у вас нет возможности уточнить диагноз у опытного дерматолога, или есть причины сомневаться в правильности постановки диагноза, в общем в том случае, когда нет полной уверенности — акне или розацеа, то предпочтение надо отдать препаратам с азелаиновой кислотой и избегать дополнительных агрессивных воздействий на кожу. Под запретом: пилинги, скрабы, скатки, спирт, электропроцедуры.
Про препараты азелаиновой кислоты подробно рассказано в видео Розацеа 3 В любом случае, почти всегда, в первые одну-две недели от Азелика/Скинорена будет ощущаться сильное жжение в первые 10 минут после нанесения. Это не аллергия, это нормально. Довольно быстро кожа адаптируется и становится виден результат. Вначале проходит/бледнеет общая краснота кожи, а затем и начинает уменьшаться количество папул/пустул. Использовать Азелик можно длительно, месяцами. От него кожа становится только лучше во всех отношениях. Азелаиновая кислота — это компонент не только лечебной косметики, но и осветляющей и противовозрастной. До достижения полной ремиссии никакой другой дополнительный кислотный уход не показан.
Если же кожа раздражена настолько, что Азелик/Скинорен вызывает нестерпимое жжение, то лучше сначала понизить реактивность кожи при помощи успокаивающих средств с нейтразеном (содержится в успокаивающих сыворотках профессиональых брендов) или азуленом (например эфирное масло ромашки, отвары, гидролаты ромашки), и только потом начинать пользоваться Азеликом. Про это подробно рассказано в видео и статье про демодекс и демодекоз
Подходы к питанию, образу жизни, общему оздоровлению организма при акне и розацеа в целом очень похожи. Главное - убрать сахар, молочное, белую муку, красное мясо, колбасы. Стоит употреблять в пищу побольше овощей (особенно все виды капусты), листовую зелень, сырые орехи, ягоды, фрукты, из круп — гречку, пшено, бурый рис, киноа, амарант. Пить большое количество чистой теплой воды.
Но при розацеа есть и дополнительные провоцирующие продукты — триггеры воспаления. Алкоголь, кофеин, корица, очень горячая и очень холодная пища. На это обязательно стоит обратить внимание.
Когда краснота и чувствительность уменьшились, и хочется ввести в уход другие кислоты помимо азелаиновой, то начинать надо с самых мягких и низкопроцентных полигидроксикислот, например 5% лактобионовой.
А про то, как сочетать аптечные средства азелаиновой кислоты с увлажнением и другими уходовыми средствами рассказано в видео Розацеа 5.
В уходе еще стоит обратить внимание на бережное очищение. Нередко при розацеа значительное облегчение приносит исключение из ухода воды, то есть очищение кожи молочком для чувствительной кожи без смывания. А вот наружные (и внутренние) средства, содержащие серу, подходят и при акне и при розацеа.
Азелаиновую кислоту необязательно использовать в форме аптечных гелей. У российского профессионального бренда Аркадия есть крем с такой же концентрацией азелаиновой кислоты как в аптечных средствах, но более интересного состава, запаха и консистенции. И мне кажется, что жжение от него меньше чем аптечных средств.

На страничке “Добрый косметолог советует” есть примеры аптечных и профессиональных уходовых средств, подходящих для чувствительной кожи с розацеа и куперозом.
Кстати, медицинского диагноза «купероз» не существует. Косметическая проблема «купероз» с медицинской точки зрения рассматривается как предрозацеа, то есть ранняя, начальная стадия розацеа.
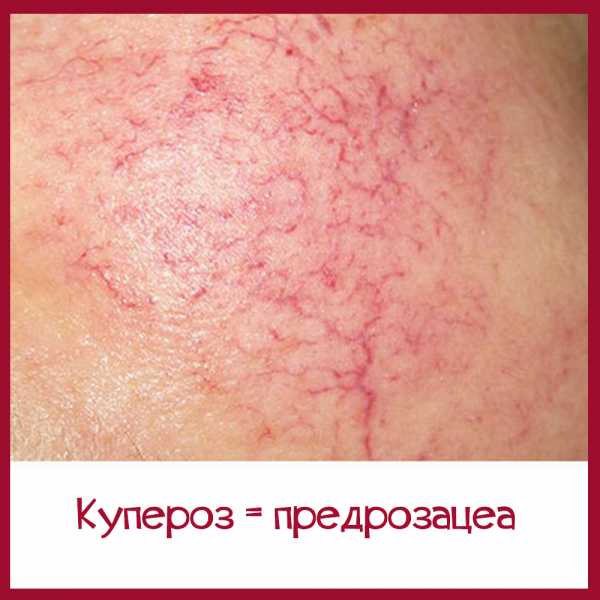
Розацеа: лечение, причины возникновения, симптомы
Хроническая болезнь розацеа выглядит как раздражение кожи, сопровождающееся воспалением, покраснением и образованием сыпи, которая зудит, жжет и чешется. Точные причины возникновения болезни до конца не выяснены, однако, скорее всего, кожное заболевание возникает при наследственной предрасположенности, сбоях в работе иммунной системы и вследствие влияния негативных внешних факторов. При подтверждении диагноза назначается медикаментозное лечение, в частности, применяются антибиотики группы тетрациклинов — «Доксициклин», тетрациклина гидрохлорид, «Окситетрациклин».
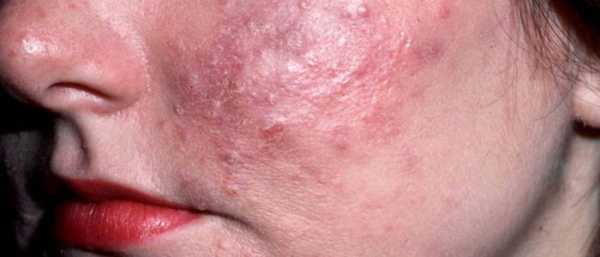 Хроническое воспаление кожи сопровождается покраснением, зудом и весомыми психическими нагрузками из-за нарушенной эстетики внешности.
Хроническое воспаление кожи сопровождается покраснением, зудом и весомыми психическими нагрузками из-за нарушенной эстетики внешности.Основные причины возникновения
Розацеа кожи лица встречается у 10% населения, при этом у женщин болезнь диагностируется намного чаще, в то время как у мужчин возникает более выраженный осложненный вариант течения. При прогрессировании патологии наблюдается покраснение лица, угревая сыпь в виде акне. Этиология появления такой патологии до сих пор точно неизвестна, однако выдвинуто ряд теорий, согласно которым у человека возникают первые симптомы. Факторы, провоцирующие развитие розацеа, такие:
- Наследственная предрасположенность. Эта теория до конца не доказана, однако согласно исследованиям, у многих пациентов с розацеа ближайшие родственники тоже наблюдали у себя все симптомы патологии.
- Болезни органов ЖКТ. Выяснено, что розовые угри на лице и теле намного чаще беспокоят людей, страдающих гастритом с повышенной кислотностью, а также нарушением функционирования толстого и тонкого кишечника.
- Заражение клещами. У некоторых пациентов эритему розацеа сопровождали клещевые инвазии, а именно выявлено клещей рода Демодекс. Однако не у всех образцы были положительными, поэтому это предположение недостоверно.
- Инфекции. При прогрессировании болезни больного беспокоит обильная угревая сыпь, которая переходит в гнойники. Поэтому предполагается, что такие осложнения вызывают определенные бактерии. Эта теория подтверждается тем, что убрать проявление болезни успешно удается антибиотиками. Однако в содержимом гнойников никаких патологических микроорганизмов не было обнаружено.
Другие причины
А также рассматриваются такие варианты возникновения болезни:
Хроническое воспаление кожи иногда диагностируют у людей с большими психологическими нагрузками, проживающих в экологически неблагоприятных регионах.- Психосоматика. Частые стрессы, нервные перенапряжения и недосып негативно сказываются на всем организме, провоцируя развитие многих хронических заболеваний, в том числе и розацеа на лице. Ситуацию усугубляет недовольство своим внешним видом в период обострения патологии.
- Негативные внешние факторы. Согласно этой теории, розацеа на лице возникает при неправильном питании и злоупотреблении вредными привычками.
Вернуться к оглавлениюЧтобы успешно лечить проблему, важно постараться выяснить этиологию и патогенез ее развития. Только так удастся остановить прогрессирование и добиться устойчивой ремиссии.
Характерные симптомы и стадии
Патология проявляется постепенно, по мере прогрессирования. Клинические признаки отличаются в зависимости от степени течения. Классификация предусматривает 3 этапа развития:
- Начальная стадия, называется еще эритематозная розацеа. Характеризуется появлением воспалений на лбу, щеках, на носу, но иногда затрагивается спина, а также сыпь выступает на груди и шее и выглядит как аллергия.
- Степень папуло-пустулезная. Кожа в области воспаления приобретает ярко-красный окрас, появляется множество гнойников и прыщей, которые приносят много дискомфорта. В месте поражения возникает отечность, больного беспокоит жжение, покалывание и зуд. По мере прогрессирования патологии, сыпь образуется на спине и на голове в зоне роста волос.
- Папулезная узловая. Если не бороться с патологией на начальных стадиях, по мере прогрессирования воспаленная кожа грубеет, утолщается, на вид становится похожей на корку апельсина. У взрослого меняется лицо — нос, лоб становятся утолщенными, в редких случаях изменения затрагивают кожу век, мочки уха, зону подбородка.
Как проводится диагностика?
Изучение хронического воспаления кожи включает прохождение лабораторных и аппаратных процедур.Чтобы лечение розацеа на лице было успешное и эффективное, врачу нужно знать точный диагноз и постараться выяснить причины, вызвавшие обострение. Диагностическое обследование включает в себя такие методы:
- Бакпосев и анализ соскоба пораженной кожи. Назначают для определения наличия конкретного бактериально-инфекционного возбудителя.
- УЗИ, МРТ, КТ внутренних органов. Позволяет выявить в организме очаги хронической патологии и устранить их, благодаря чему избавиться от розацеа будет легче.
Чтобы подобрать эффективные методы лечения, важно выяснить, что за формы розацеа развиваются. Существуют такие типы патологии:
- папулезная;
- пустулезная;
- инфильтративно-продуктивная;
- стероидная;
- молниеносная, которая часто встречается при беременности.
- эритематозная форма.
А также проводится дифференциальная диагностика, которая поможет исключить такие патологии, как:
- себорейный дерматит;
- периоральный дерматит;
- карциноидный синдром;
- признаки менопаузы;
- красная волчанка.
Какое назначается лечение при розацеле?
Препараты
 Терапия хронического воспалительного заболевания кожи заключается в применении антибиотиков и антибактериальных препаратов.
Терапия хронического воспалительного заболевания кожи заключается в применении антибиотиков и антибактериальных препаратов.Курс лечения медикаментозными средствами продолжительный, но чем раньше начата борьба с патологией, тем легче и быстрее будет ее вылечить. Терапия предполагает использование нескольких групп препаратов. Одни лекарства помогают снять покраснение на лице, с помощью другой группы удастся устранить патологии нервной системы и органов ЖКТ. В первую очередь пациентам с таким диагнозом назначают прием антибиотиков группы тетрациклинов. Схема лечения розацеа предполагает терапию препаратами «Доксициклином», тетрациклином гидрохлорида, «Миноциклином». Таблетки «Доксициклин» чаще всего используется для излечения розацеа, но при условии, что стадия болезни легкая или средняя. Пить антибиотик нужно не менее 10 дней, однако в индивидуальном случае схема терапии будет отличаться.
А также эффективно лечить патологию препаратом «Метронидазолом» и его аналогами. Например, «Трихопол» при розацеа успешно борется против отечности, способствует восстановлению пораженных участков, благоприятно влияет на печень и слизистую желудка. «Метронидазол» отличается антибактериальным свойством, но есть средство, эффективнее «Метронидазола» — это «Демодекс».
Вернуться к оглавлениюДругие лекарства
Помимо приема системного средства, эритема лечится с использованием гормональной мази, жидкой взвеси, различных гелей и кремов. Эффективные современные препараты:
- «Скинорен»;
- «Метрогил»;
- «Розамет»;
- «Хлоргексидин».
 Гормональные и антисептические препараты можно использовать в лечении и профилактике розовых угрей.
Гормональные и антисептические препараты можно использовать в лечении и профилактике розовых угрей.Гормональные и антисептические лекарства помогают устранить воспаление, снизить количество гнойниковых образований, к которым склонная кожа при розацеа. Если человека беспокоит дискомфорт и неприятные ощущения, рекомендуется принимать противоаллергическое лекарство, например, «Супрастин», «Тавегил». А также в список консервативной схемы входит прием витаминных комплексов, например, полезно курсами принимать современное средство «Аевит». Для профилактики глистных инвазий прописывается «Ивермектин».
Вернуться к оглавлениюРекомендации по уходу за лицом
Чтобы новые высыпания при розацеа не выступали, важно правильно ухаживать за кожей лица, делать оздоравливающие маски. В теплое время года запрещено пребывание на солнце под прямыми лучами, рекомендуется использовать защитные кремы, прописанные врачом в индивидуальном случае. Зимой, когда на улице ветер и мороз, тоже нужно наносить защитную косметику. Противопоказано использовать косметику на основе спирта, она должна быть гипоаллергенна и обладать лечебными свойствами. В качестве косметики по уходу за кожей рекомендуется пользоваться средствами марки «Авене».
Вернуться к оглавлениюКаким должно быть питание?
Чтобы ремиссия была стойкой и розацеа не появлялась, важно соблюдать диету. Пищу рекомендуется готовить щадящим методом, навсегда отказаться от жареных, жирных, острых и копченых блюд. Стоит максимально ограничить употребление цитрусовых, винограда. В меню должны присутствовать:
При хроническом воспалении кожи важно оздоровить рацион питания и режим дня.- нежирное мясо и рыба;
- масло растительное, сливочное;
- картофель;
- крупы;
- молочная и кисломолочная продукция;
- огурцы;
- капуста;
- морковь и свекла;
- ягоды;
- яйца.
Процедуры
Часто проводится лазерное удаление розацеа на лице, так как оно считается максимально эффективным и безопасным. Лечение лазером безболезненно и не требует подготовки. Лучи четко фиксируются в нужном месте, не повреждая структуры здоровых тканей. Лазерная коагуляция сотрет все неровности на коже, разрушив патологические ткани. Однако такого эффекта нельзя добиться на запущенных стадиях.
При таком диагнозе часто назначается фототерапия, которая заключается в воздействии на пораженные структуры импульсных световых лучей. Фотолечение, при котором используются микротоки, позволяет уменьшить воспаление, избавить от угрей и покраснений. В комплексе полезно делать подкожные уколы с препаратами, в основе которых гиалуроновая кислота. Такой укол поможет скорректировать кожные покровы и убрать видимые дефекты.
При диагнозе розацеа есть строго запрещенные процедуры, например, такие:
- агрессивный пилинг;
- ингаляции;
- косметический массаж;
- Дарсонваль.
Народные рецепты
Проводить лечение патологии в домашних условиях можно по согласованию с врачом и в случае, когда проявляется первая стадия. Дома полезно готовить настои и настойки, обладающие антибактериальным и ранозаживляющим эффектом. Рецепты приготовления средств оговариваются с доктором. В качестве основы для лекарств стоит использовать такие растительные ингредиенты, как:
- клюква;
- ромашка;
- череда;
- календула.
Последствия
Своевременное лечение болезни розацеа помогает предупредить осложнения. При прогрессировании патологии в первую очередь страдают органы зрения. Больной жалуется на сухость и чувство песка в глазах. На поздних стадиях развивается окулярная розацеа. Но самым опасным считается розацеакератит — изъязвление роговицы, которое при несвоевременном лечении приводит к слепоте. Другие последствия розацеа:
- ринофима;
- гнатофима;
- метофима;
- блефарофима.
Профилактика и прогноз
Профилактика образования хронического недуга кожи заключается в гигиене, правильном питании и физической активности.Здоровье человека, болеющего розацеа, полностью находится в его руках. Если лечить болезнь на начальных этапах проявления, соблюдать все рекомендации врача, прогнозы на успешное восстановление благоприятны. Не стоит заниматься самолечением если папулы воспалены, красные и с гноем. В качестве профилактики рекомендуется избегать прямого воздействия лучей солнца, правильно питаться, отказаться от вредных привычек, пользоваться качественными косметическими продуктами, вести здоровый образ жизни.
Розацеа - Заболевание кожи лица
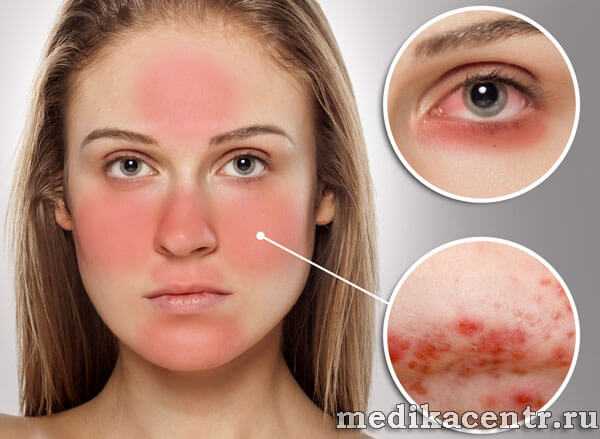
Заболевание кожи лица
Практически все сталкивались с покраснениями на коже и появлением на ней небольших прыщиков. Обычно люди не придают этому значение, в то время как регулярное появление такого рода образований на коже может быть признаком розацеа – заболевания кожных покровов лица хронического характера.
Оно выражается в постоянных покраснениях кожи на лбу, подбородке, носу и щеках, а также высыпаниями характерного розового цвета. В тяжелых случаях сопровождается появлением на коже гнойников, а также дефектами внешности.
В связи с этим лучше всего узнать о наличии данного заболевания на стадиях его зарождения, чтобы вовремя посетить врача и не допустить развития тяжелых форм заболевания.
Причины развития розацеа
Прежде всего, стоит отметить генетическую предрасположенность к развитию розацеа. Вероятность приобрести заболевание высока, если человек отличается чересчур высокой чувствительностью сосудов, их хрупкой структурой, а также тонкой кожей.
В таком случае кожа будет реагировать даже на несерьезные раздражители, такие как горячий воздух или перепады температуры. Если человек здоров, он спокойной переносит резкую смену температуры воздуха, однако страдающий розацеа начнет замечать покраснения кожи буквально через несколько часов.
Также не последнее значение имеет наличие у пациента заболеваний желудочно-кишечного тракта, в особенности гастрита.
Ухудшает состояние кожи при розацеа употребление алкоголя, чрезмерно горячей, а также слишком пряной и жирной еды.
Если долгое время пользоваться кортикостероидными мазями (часто их используют при борьбе с прыщиками), сосуды становятся тоньше, в результате чего уточняется и сама кожа, становится сухой, ломкой, склонной к развитию розацеа и постоянным покраснениям, появляющимся после воздействия ранее незначительных раздражителей.
Дерматологи также отмечают влияние гормонального фона на развитие или ухудшение уже существующей розацеа. Нарушения эндокринной системы могут негативно сказаться на заболевании кожи лица, также в качестве фактора риска выделяют беременность и менопаузу у женщин, постоянные стрессы: они могут и не спровоцировать появление болезни, но при ее наличии окажут усугубляющее воздействие.
Фото: Заболевание Кожи лица
Как выглядит розацеа на лице, симптомы представлено чуть ниже на фото.
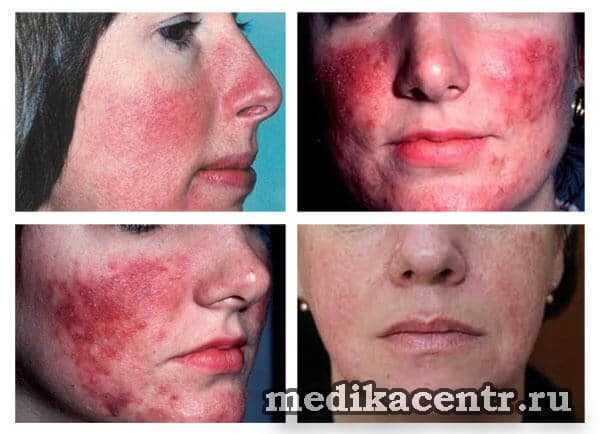
Симптомы розацеа
К основным симптомам розацеа относятся:
1. Покраснения кожи в Т-зоне, сохраняющиеся долгое время
2. Нервности кожи, иногда гнойники
3. Зуд, жжение кожи
Первые проявления розацеа обычно выражаются в резких пояснениях лба, подбородка и щек после, например, резкой смены температуры воздуха или воды (при умывании), употребления слишком горячей пищи, алкоголя.
Кожа покрывается розоватыми пятнами, которые сохраняются достаточно длительное время. Происходит это по причине тонкой кожи и сильного расширения капилляров.
Часто человек вообще не замечает этой реакции, ведь никакого дискомфорта это не причиняет. Именно поэтому заболевание розацеа, чаще всего, диагностируется на стадиях уже активного развития болезни.
В процессе развития розацеа кожа начинает реагировать покраснениями не только на провоцирующие факторы, но и без их влияния.
Начинают появляться не только красные пятна, но и неровности, шероховатости. Через какое-то время они становятся гнойниками небольшого размера.
При тяжелой форме заболевания разоцеа, на коже лица появляются гнойные узелки бурого оттенка. Часто они «склеиваются» между собой и образуют на коже бугристую поверхность.
Не пораженные участки кожи при этом выглядят абсолютно здоровыми, в связи, с чем наличие розацеа еще больше бросается в глаза. В некоторых случаях заболевание кожи лица распространяется на глаза, появляется ощущение сухости глаз, жжение, постоянное слезотечение. При игнорировании заболевания его развитие по такой схеме может привести к потере зрения.
Лечение розацеа
При лечении розацеа решающее значение имеет стадия заболевания. При обращении к врачу на стадиях появления покраснений кожи розацеа достаточно хорошо поддается лечению: используется местное лечение с применением антибиотических мазей и гелей.
Однако, как уже упоминалось ранее, чаще всего за лечением обращаются уже при наличии на лице гнойников и неровностей. В зависимости от тяжести заболевания, пациентам назначается длительное применение мазей-антибиотиков, часто с последующим приёмом общего антибиотического медикаментозного лечения.
Также назначается метронидазол в виде примочек, достаточно многие пациенты отмечают от него стойкий положительный эффект. Также используется лазерное лечение розацеа, а в тяжелых случаях и хирургическое.
Независимо от выбранного метода лечения, после устранения видимых проявлений розацеа необходимо устранение первопричины заболевания – расширения сосудов.
С этой целью применяют локальную криотерапию и фотокоагуляцию. На сегодняшний день эти методы лучше всего подходят для полного избавления от розацеа. После их применения кожа постепенно становится ровного оттенка, цвет лица улучшается.
Таким образом, из легкого заболевания розацеа может превратиться в серьезную патологию, поэтому важно обратиться к врачу для лечения как можно раньше. Кроме того, в качестве профилактики или же после лечения розацеа советуют применять крем для лица с защитой от ультрафиолета, особенно в летнее время.
Факторы, способствующие возникновению розацеа
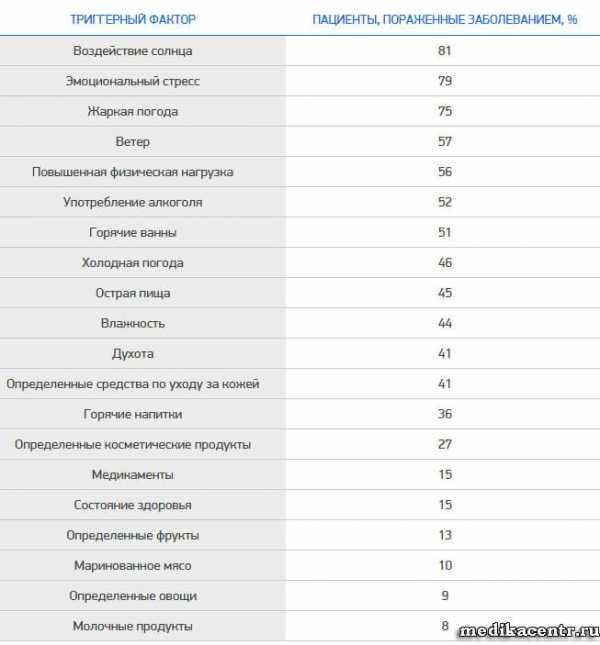
Данные взяты из исследования, проведенного Национальным обществом по борьбе с розацеа, охватившего 1067 пациентов.
Факторы риска для возникновения розацеа
Стадии розацеа
В медицинской практике различают четыре стадии розацеа:
- эритематозная
- папулезная
- пустулезная
- инфильтративно-продуктивная
Кистозную форму розацеа принято считать вариантом пустулезной стадии.
1 стадия – эритематозная розацеа. Для неё свойственно небольшое покраснение и исключительные телеангиэктазии.
2 стадия – папулезная розацеа. Сопрягается со стойкой эритемой и большущей численностью расширенных капилляров, папулами и пустулами. Отек, краснота, высыпания, сухость.
3 стадия — пустулезно-узловатая. Проходит на фоне глубочайшей стойкой эритемы, богатых телеангиэктазий, а еще на коже в данный этап появляются бляшки и воспалительные узлы.
4 стадия — Инфильтративно-продуктивная розацеа (ринофима). Вследствие хронического течения розацеа, патологический процесс приводит к образованию воспалительных узлов, инфильтратов, опухолевидных разрастаний и обилию стойко расширенных сосудов.