Бронхоэктазы что это такое
Бронхоэктатическая болезнь — Википедия
Бронхоэктатическая болезнь (греч. brónchos, трахея + éktasis, растягивание[3]) — приобретённое или врождённое заболевание, характеризующееся хроническим нагноительным процессом в необратимо изменённых (расширенных, деформированных) и функционально неполноценных бронхах, преимущественно нижних отделов лёгких. Чаще встречаются вторичные бронхоэктазы, развивающиеся на фоне других бронхолёгочных заболеваний (туберкулёза лёгких, абсцесса лёгкого, хронического бронхита, пневмофиброза)[4]. Болеют преимущественно в детском и молодом возрасте, чаще мужчины.
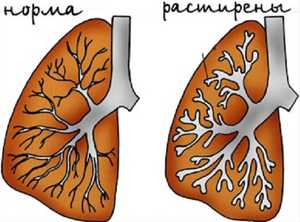
В зависимости от того, каким образом расширяются изменённые бронхи, бронхоэктазии разделяют на:
- цилиндрические – изменённый участок бронха похож на цилиндр;
- мешотчатые – стенка бронха выдувается в каком-то слабом месте в виде "мешка";
- веретенообразные – бронхиальная стенка раздувается равномерно, но больше захватывает бронх по длине, из-за чего этот участок напоминает веретено;
- смешанные.
В зависимости от наличия ателектазов бронхоэктазии разделяют на:
- ателектатические;
- без ателектазов.
В зависимости от степени тяжести выделяют:
- лёгкую форму бронхоэктазии – полностью компенсированную;
- выраженную форму бронхоэктазии – симптомы нарастают, но компенсаторные механизмы частично справляются с болезнью;
- тяжёлую форму бронхоэктазии – компенсаторные механизмы не справляются с болезнью;
- осложненную форму бронхоэктазии.
По распространённости бронхоэктазии выделяют:
- односторонние;
- двухсторонние.
Различают две фазы болезни:
- обострение – разгар процесса;
- ремиссия – морфологические изменения в изменённых бронхах остаются те же, но клиническая картина утихает[5].
При обострении, чаще в весенне-осенний период, больные жалуются на кашель с гнойной мокротой, отходящей после ночного сна и в «дренажном положении», при котором мокрота лучше оттекает из поражённых бронхов; общее недомогание, повышение температуры тела. Может появиться кровохарканье, лёгочное кровотечение. Одышка при физической нагрузке, цианоз. Над лёгкими выслушиваются разнокалиберные влажные хрипы, уменьшающиеся после откашливания.
Рентгенологическое обследование показывает грубый пневмосклероз, уменьшение объёма поражённой доли лёгкого. Помогают диагнозу бронхография, бронхоскопия. Рентген- компьютерная томография помогает определить объём поражения.
Консервативное — включает в себя антибиотики, бронхолитики и средства, разжижающие мокроту, лечебную физкультуру, массаж грудной клетки. Физиотерапевтическое лечение возможно только при нормализации температуры и отсутствии кровохарканья. При ограниченных поражениях доли, сегмента лёгкого проводится хирургическое вмешательство.
Главным звеном консервативного лечения является санация бронхиального дерева, предусматривающая, с одной стороны, опорожнение последнего от гнойной мокроты, а с другой — местное воздействие антимикробными средствами на гноеродную микрофлору. Наряду с санацией путём лаважа с помощью инсталляций в поражённые бронхи через трансназальный катетер или при бронхоскопии вводятся растворы антисептиков, антибиотиков, муколитических средств и т. д. Существенное значение сохранили и вспомогательные средства, способствующие отхождению гнойной мокроты: так называемый постуральный дренаж, дыхательная гимнастика, вибрационный массаж грудной клетки и т. д. Большую пользу приносят правильно выбранный режим, общеукрепляющие процедуры, полноценное, богатое белками питание и т. д.
Радикальное хирургическое вмешательство не всегда показано и не может излечить всех больных бронхоэктазиями. Оптимальным возрастом для вмешательства следует считать 7-14 лет, поскольку в младшем возрасте не всегда точно удается установить объём и границы поражения [Пугачев А. Г. и др., 1970; Исаков Ю. Ф. и др., 1978, и др.].
Показания к резекции лёгких при так называемых «малых формах» следует ставить с определённой осторожностью, лишь после тщательной оценки динамики заболевания под влиянием консервативного лечения и повторных бронхографических исследований. У всех больных с достаточно выраженными и локализованными бронхоэктазиями поражённые отделы лёгкого могут быть удалены только при условии, что после резекции дыхательная функция будет обеспечиваться достаточным объёмом полноценной лёгочной ткани.
При односторонних бронхоэктазиях можно достигнуть максимального радикализма, оставив непоражённые отделы лёгкого или же, в крайнем случае, прибегнув к пневмонэктомии.
При двусторонних бронхоэктазиях с асимметричным поражением бронхиального дерева, при котором в одном из лёгких имеются небольшие расширения бронхов отдельных сегментов, допустима паллиативная резекция лёгкого на стороне большего поражения. Состояние больных после таких операций обычно существенно улучшается, и при обязательном диспансерном наблюдении и противорецидивном лечении нередко удается добиться клинического благополучия, причём изменения на неоперированной стороне, как правило, не прогрессируют.
При более или менее симметричном поражении бронхов обоих лёгких показана двусторонняя резекция, которую большинство хирургов предпочитают производить в два этапа с интервалом в 6—12 мес. Возможность такой резекции определяется объёмом неизменённой лёгочной ткани. При обширных двусторонних бронхоэктазиях с поражением верхних лёгочных сегментов оперативное лечение обычно не показано.
Бронхоэктаз. Лечение бронхоэктатической болезни легких.
Бронхоэктаз — это расширение отдельного участка бронхов с изменениями структуры и функции. Бронхоэктазы не являются самостоятельным заболеванием, а возникают в результате многих других болезней и состояний.
Бронхоэктазы что это?
Бронхоэктазы повышают восприимчивость больного к инфекции дыхательных путей, что ведет к частым обострениям и к прогрессированию заболевания. Таким образом, бронхоэктаз – это хроническая прогрессирующая бронхо-легочная болезнь, требующая постоянного врачебного наблюдения и поддерживающего лечения, объем которого увеличивается при обострениях.
Причины бронхоэктатической болезни очень разнообразны.
-
Постинфекционные:
- бактериальные и вирусные легочные инфекции
- туберкулез и нетуберкулезные микобактерии
- грибы
-
Иммунодефицит:
- первичный (врожденные синдромы, сопровождаемые снижением выработки иммуноглобулинов и/или антител либо нарушением функции нейтрофилов и других иммунных клеток)
- вторичный (при химиотерапии, трансплантациим органов, ВИЧ-инфекции)
- Генетические заболевания (муковисцидоз, первичная цилиарная дискинезия)
- Аспирация, гастроэзофагеальная рефлюксная болезнь (ГЭРБ)
- Ингаляции токсических веществ (лекарств, газов и т.д.)
- Деформации бронхов в результате фиброзирования, инородных тел, опухолей, увеличения лимфатических узлов, сосудистых аневризм
- Врожденные структурные нарушения дыхательных путей (трахеобронхомегалия, трахеобронхомаляция, патология хрящевой ткани и т.д.)
-
Бронхоэктаз, связанный с другими заболеваниями:
- заболеваниями соединительной ткани (ревматоидный артрит, системная красная волчанка, синдром Сьегрена, синдром Марфана, рецидивирующий полихондрит, анкилозирующий спондилит)
- воспалительными заболеваниями кишечника (язвенный колит, болезнь Крона)
- другими респираторными заболеваниями (хроническая обструктивная болезнь легких(ХОБЛ))
- дефицитом альфа-1-антитрипсина
- Аллергический бронхолегочный аспергиллез
- Диффузный панбронхиолит
- Неизвестная причина (от 26% до 53% случаев).
Часто тщательный сбор анамнеза и обследование легких позволяют предположить причину бронхоэктаз. Выявление причины важно, потому что в некоторых случаях возможно специфическое лечение, которое может улучшить течение и прогноз заболевания.
-Можно ли самостоятельно заподозрить существование болезни?
Да -бронхоэктаз следует заподозрить:
- при наличии жалоб на постоянный кашель с мокротой, в отсутствии привычки курить
- если Вы часто болеете пневмониями
- если Вы откашливаете большой объем мокроты до 100-200 мл в сутки
- если в откашливаемой мокроте прожилки крови
- частые подъемы температуры и снижение веса
Симптомы бронхоэктазов
Симптомы бронхоэктазов различны: от повторных эпизодов инфекций дыхательных путей, между которыми все симптомы заболевания полностью исчезают, до ежедневного кашля с мокротой, характер которой может меняться от слизистой (бесцветной) до слизисто-гнойной (светло-желтой) и гнойной (темно-желтой, зеленой или серо-зеленой). Для больных с бронхоэктазами характерен большой объем мокроты – до 100-200 мл в сутки, но иногда мокрота бывает более скудной. Периодически в мокроте могут появляться кровянистые прожилки или сгустки, что связано с травматизацией истонченной стенки бронха при надсадном кашле.
В редких случаях бронхоэктазы осложняются выраженным легочным кровотечением, требующим хирургического вмешательства. При переходе воспаления со стенки бронха на легочную ткань может развиваться пневмония, на плевру – боли в грудной клетке при дыхании и кашле. На поздних стадиях заболевания может развиваться дыхательная недостаточность.
Обострения воспалительного процесса в бронхоэктазах нередко сопровождаются слабостью, длительными эпизодами температуры (как правило, не выше 37,2-37,50С), потерей веса.
Диагностика
Бронхоэктазы выявляются при компьютерной томографии (КТ) легких высокого разрешения. Обычная рентгенография и тем более флюорография недостаточно чувствительны для диагностики этого заболевания. По данным КТ легких иногда можно установить и причину — при врожденных пороках развития легких, трахеобронхомегалии, эмфиземе, туберкулезе и др.
Как правило, для установления причины требуются дополнительные исследования, спектр которых может быть достаточно широк определяется врачом при беседе с больным (сборе жалоб и анамнеза), а также по результатам КТ легких. Так, при подозрении на генетические заболевания проводят генетический анализ, при подозрении на грибковое поражение легких выполняют иммунологические исследования (определение антител к грибам) и специальные посевы мокроты на грибковую флору.
Какие еще исследования применяются при диагностике?
Обязательными исследованиями у больных с бронхоэктазами являются бактериологический анализ мокроты и исследование функции дыхания (спирография,ФВД или бодиплетизмография).
Бактериологический анализ мокроты (посев мокроты)
Бронхоэктазы создают идеальные условия для колонизации различных микроорганизмов – постоянного присутствия бактерий на поверхности слизистой оболочки бронхов в бронхоэктазах. Длительная колонизация бактерий может вызывать воспаление даже при отсутствии других провоцирующих факторов (переохлаждения, ОРВИ и т.д.). Это воспаление проявляется частыми или постоянными бронхитами с лихорадкой, слабостью, потливостью, потерей веса.
Если бактерии не удалены или не могут быть удалены из бронхиального дерева, воспаление становится хроническим с постоянной продукцией гнойной мокроты и повреждением легких. Именно поэтому важно регулярно проводить бактериологическое исследование мокроты, чтобы контролировать состав и количество микроорганизмов, присутствующих в бронхах.
Исследование функции внешнего дыхания (ФВД)
При хроническом воспалении просвет бронхов сужается за счет отека слизистой оболочки бронхов, скопления слизи в просвете бронхов, иногда может развиваться бронхоспазм (сокращение мышц бронхиальной стенки).
Все эти процессы сужают просвет бронхов и могут становиться причиной одышки. Для диагностики этих состояний используют разные методы исследования функции внешнего дыхания. Наиболее простым и доступным методом является спирометрия, но нередко требуются и более сложные методы исследования – измерение легочных объемов (бодиплетизмография) и оценка диффузионной способности легких (способности пропускать кислород из вдыхаемого воздуха в кровь). Результаты этих исследований важны для назначения лечения больному с бронхоэктазами.
Можно ли вылечить болезнь?
Бронхоэктаз — это хроническое прогрессирующее заболевание, при котором качество жизни больных зависит от распространенности поражения легких, степени нарушения легочной функции, тяжести и частоты обострений. Изличить эту болезнь нельзя. Но мы в состоянии повлиять на скорость ухудшения болезни. Во многом скорость прогрессирования определяется характером хронической бронхиальной инфекции.
Таким образом, замедлить прогрессирование болезни и улучшить качество жизни больного можно при ранней диагностике, установлении и лечении их причины, адекватном лечении хронической бронхиальной инфекции, профилактике обострений и регулярном врачебном наблюдении за больным.
Существуют ли программы наблюдения пациентов с бронхоэктазами? Да, они существуют. Контрольные осмотры врача должны планироваться каждые 1 – 6 мес в зависимости от тяжести заболевания. Даже при стабильном состоянии больного (в фазу ремиссии) следует проводить общий анализ мокроты и бактериологическое исследование мокроты для оценки активности воспаления в бронхах. При осмотре врач должен оценить тяжесть одышки, наличие или отсутствие кровохарканья, общие симптомы воспаления (слабость, потливость, снижение веса, температура), прослушать легкие и при тяжелом нарушении легочной функции провести нагрузочный тест (тест с 6-минутной ходьбой).
Ежегодное обследование больного с бронхоэктазами должно включать спирометрию с бронхолитиком для оценки скорости снижения легочной функции, клинический анализ крови с С-реактивным белком (СРБ) и иммуноглобулином (Ig) A для оценки общей воспалительной реакции организма.
При каждом посещении врача желательно измерять сатурацию (насыщение крови кислородом) с помощью пульсоксиметра. При снижении сатурации ниже 93% рекомендуется выполнить полное исследование газового состава артериальной крови для решения вопроса о назначении кислородотерапии.
Больным с высоким риском прогрессирования заболевания рекомендуется повторять КТ легких в плановом порядке 1 раз в 2 года. Помимо этого, ежегодно, а также при подозрении на тяжелые или жизнеугрожающие осложнения (пневмония, пневмоторакс) выполняют рентгенографию легких.
Легочная реабилитация при бронхоэктазах
 В нашем пульмонологическом отделении разработана «Программа легочной реабилитации для пациентов с бронхоэктазами».
В нашем пульмонологическом отделении разработана «Программа легочной реабилитации для пациентов с бронхоэктазами».
Курс комплексной терапии позволяет заменить бронхоскопические санации у пациентов с бронхоэктактической болезнью.
- мокрота становится легко откашливаемой, откашливание происходит естественным путем, проводиться заливка в самые мелкие бронхи лекарственные препараты, включая антимикробные средства.
- введение препаратов внутрь бронха и удаление мокроты не носит инвазивный и травматичный характер.
- за счет положительного эффекта от дренажных техник и специальных упражнений, входящих в курс, улучшается лимфодренаж бронхов, их кровоснабжение. Как следствие усиливаются защитные свойства слизистой поврежденных бронхов и окружающей легочной ткани.
- отсутствуют риски присущие бронхоскопии: риск кровотечения, повреждения и аллергической реакции на анестезию.
Основные принципы лечения бронхоэктатической болезни легких
Лечение больного с бронхоэктазами направлено на улучшение состояния, предотвращение обострений, а следовательно, и прогрессирования заболевания.
Если известна причина бронхоэктазов, то лечение должно быть направлено на ее устранение.
Основные слагаемые успеха в лечении:
- адекватная антибиотикотерапия;
- мощная муколитическая (разжижающая мокроту) терапия;
- бронхорасширяющие препараты;
- дыхательная гимнастика, дыхательные тренажеры;
- полноценное питание.
В некоторых случаях, в основном при ограниченной распространенности бронхоэктазов, возможно хирургическое лечение (удаление пораженного участка легкого), в условиях торакального отделения, хирургического стационара. Для этого будет необходима консультация торакального хирурга.
Все больные с бронхоэктазами должны ежегодно осенью получать прививку от гриппа, а 1 раз в 5 лет – противопневмококковую вакцину «Пневмо-23». Конечно, вакцинация, как и любой метод лечения, имеет свои противопоказания, однако современные вакцины сводят их к минимуму и позволяют безопасно прививать подавляющее большинство больных, включая пациентов с бронхиальной астмой и другими аллергическими заболеваниями.
Бронхоэктазы — Медицинская энциклопедия
Бронхоэкта́зы
(бронх [и] (Бронхи) +греч. ektasis растягивание, расширение; синоним бронхоэктазии)
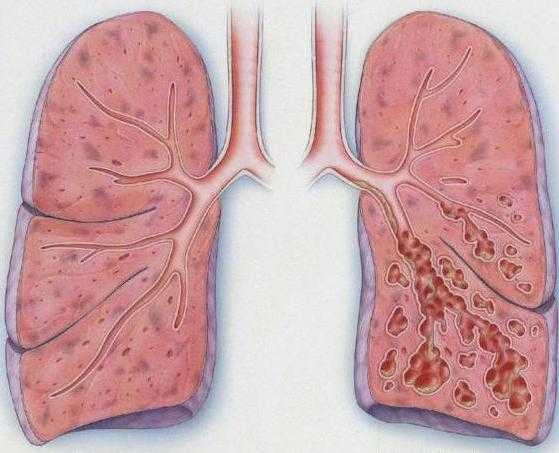
патологические расширения бронхов с изменением структуры их стенок. Б. могут быть ограниченными (в одном сегменте или доле легкого) или распространенными (захватывают целое легкое и даже оба легких). Чаще наблюдаются в нижних долях легких, причем поражение бронхов нижней доли левого легкого часто сочетается с поражением бронхов язычковых сегментов. Справа Б. часто локализуются в средней доле и медиальном (VII) сегменте нижней доли.
Этиология и патогенез. Различают врожденные и приобретенные бронхоэкислотазы. Врожденные Б. возникают при нарушении развития бронхолегочной системы во внутриутробном периоде; иногда они сочетаются с другими пороками развития — обратным расположением внутренних органов, стреловидным небом, заячьей губой; описаны случаи, когда Б. наблюдались у нескольких членов семьи. Приобретенные Б. развиваются, как правило, после различных бронхолегочных заболеваний (в первую очередь, после пневмонии, туберкулеза), В процессе расширения бронхов основное значение имеют изменения их стенок и повышение внутрибронхиального давления. Изменения стенок бронхов обычно начинаются с воспалительного процесса в слизистой оболочке и заканчиваются разрушением их мышечного и соединительнотканного каркаса, утолщением и нередко изъязвлением слизистой оболочки. Повышение внутрибронхиального давления обусловлено сдавлением бронхов увеличенными лимфатическими узлами, скоплением в них секрета, а также длительным кашлем.
В возникновении Б. у детей имеет значение также нарушение постнатального развития бронхолегочной системы вследствие воспалительного процесса в бронхах. Значительная роль в формировании Б. отводится перенесенным в детском возрасте (до окончательного формирования бронхолегочной системы) кори, коклюшу, вирусной пневмонии. Большое значение в возникновении Б. у детей имеет аспирация инородных тел, особенно органического происхождения. В патогенезе Б. у детей ведущая роль принадлежит нарушениям бронхиальной проходимости. Малый диаметр бронхов, значительная бронхиальная секреция наряду с меньшей силой кашлевого толчка у детей дошкольного возраста способствуют обтурации бронхов, обусловливают гиповентиляцию и воспалительный процесс в соответствующих отделах легкого. Развивающийся при этом перибронхиальный склероз с течением времени приводит к утрате эластичности бронхиальной стенки, стойкой деформации и расширению бронхов. При длительной стойкой обтурации крупного бронха возникает ателектаз соответствующего отдела легкого с развитием в нем пневмосклероза (фиброателектаз), при перемежающейся обтурации наряду с участками пневмосклероза могут появляться участки эмфиземы легочной ткани.
Клиническая картина при врожденных и приобретенных бронхоэктазах часто бывает одинаковой, и дифференцировать их, как правило, трудно даже с учетом рентгенологических и морфологических данных. Симптоматика зависит в основном от степени расширения бронхов, распространенности бронхоэктазов, выраженности деструкции бронхиальных стенок, активности инфекции, длительности патологического процесса. При так называемых сухих бронхоэктазах, когда проявления инфекции в пораженных бронхах не выражены и у больных нет мокроты, клинические симптомы часто отсутствуют; иногда наблюдаются кровохарканье и легочное кровотечение. В большинстве же случаев в пораженных бронхах развивается периодически обостряющийся инфекционный процесс. У детей при этом нередко возникает пневмония. Особенно часто обострения наблюдаются у детей раннего возраста.
Инфицированию бронхиального дерева, а следовательно, и обострению хронического воспалительного процесса в нем способствует наличие очагов инфекции в ротовой полости и носоглотке (синуситы, ангины, кариес зубов и др.). Больные с Б. жалуются на кашель со слизисто-гнойной или гнойной мокротой (дети до 7 лет мокроту обычно проглатывают). При обострениях инфекционного процесса количество мокроты увеличивается и достигает 50—100 мл в сутки и более. В ряде случаев мокрота приобретает неприятный, иногда зловонный запах, содержит примесь крови. При отстаивании такая мокрота разделяется на три слоя: внизу скапливается гной, в середине — серозная жидкость, сверху — слизисто-гнойная пена. Обострения инфекционного процесса сопровождаются подъемами температуры тела, особенно по вечерам, лейкоцитозом с нейтрофильным сдвигом, увеличением СОЭ. Нередко наблюдаются одышка, усиливающаяся по мере прогрессирования болезни, похудание, ухудшение аппетита, цианоз губ.
В результате интоксикации и дыхательной недостаточности ногти на пальцах рук и ног могут приобретать форму часовых стекол, а пальцы — форму барабанных палочек; у детей до 2 лет эти признаки встречаются редко. У длительно болеющих при перкуссии нередко выявляют коробочный оттенок или притупление перкуторного звука, при аускультации — жесткое дыхание, рассеянные сухие хрипы, иногда влажные на ограниченном участке легкого. У некоторых больных периодически возникает кровохарканье или легочное кровотечение. При многолетнем течении и прогрессировании заболевания могут развиваться Амилоидоз внутренних органов, легочное сердце (Лёгочное сердце) с исходом в легочно-сердечную недостаточность. Симптомокомплекс, характеризующийся периодическим обострением воспалительного процесса в расширенных бронхах с постепенным формированием амилоидоза внутренних органов и легочно-сердечной недостаточности, ранее выделяли в самостоятельную нозологическую форму — бронхоэктатическую болезнь.
Диагноз. Обоснованная диагностика Б. возможна только с помощью рентгенологического исследования, позволяющего определить морфологические изменения в бронхах и легочной ткани, выявить и оценить нарушения регионарной вентиляции, установить показания к оперативному вмешательству. При рентгеноскопии и по обычным рентгенограммам легких можно предположить поражение бронхов по значительному изменению легочного рисунка. При цилиндрическом расширении бронхов могут изредка определяться полосовидные просветления и тени, расположенные близко друг к другу и не уменьшающиеся в калибре к периферии. Мешотчатые Б. иногда видны как множественные округлые просветления с плотными стенками, соответствующий участок легочного поля при этом имеет своеобразный «сотовый» вид. На томограммах все эти изменения выявляются отчетливее; можно оценить толщину бронхиальных стенок и степень инфильтрации перибронхиальной ткани.
Наиболее отчетливо изменения бронхиального дерева можно выявить с помощью бронхографии (Бронхография) и компьютерной томографии (Томография). На бронхограммах пораженные бронхи расширены, диаметр их равен или превышает средний диаметр бронха предыдущего порядка. По форме различают цилиндрические, веретенообразные и мешотчатые бронхоэктазы (рис.). Почти у половины больных Б. одновременно наблюдаются разные формы расширений бронхов. Для приобретенных Б. характерны неравномерное сближение бронхов в зоне поражения, значительная их деформация, угловые искривления и перегибы. При врожденных Б. бронхи в уплотненной доле сближены, равномерно расширены и заканчиваются булавовидными вздутиями, дальше которых контрастное вещество не проникает. Сегментарные бронхи могут быть недоразвиты, тогда долевой бронх кажется удлиненным.
При инфицированных Б. отмечаются признаки воспалительных и склеротических изменений в легких и явления нарушения бронхиальной проходимости. Определяются усиление и деформация легочного рисунка, участки инфильтрации и фиброателектаза различной протяженности, «муфты» вокруг пораженных бронхов, эмфизема, изменения плевры. На обострение инфекционного процесса указывают нарастающая инфильтрация паренхимы и межуточной ткани, появление жидкости в расширенных бронхах и в плевральной полости, увеличение распространенности патологических изменений.
Бронхоэктазы сопровождаются, как правило, рентгенофункциональными изменениями. При рентгеноскопии на стороне поражения обнаруживают ограничение дыхательной подвижности ребер и диафрагмы, а при рентгенографии через решетки-аппликаторы — снижение вентиляции в зоне поражения при усилении ее в соседних отделах легких. При бронхографии и бронхокинематографии устанавливают расстройство функциональной деятельности бронхиального дерева — неравномерное (ускоренное или замедленное) заполнение и опорожнение бронхов, бронхоспазм, бронходилатацию. В области Б. калибр бронхов при дыхании почти не меняется. Контрастное вещество длительно задерживается в Б., особенно в мешотчатых, и не поступает в более мелкие бронхиальные разветвления. О степени функциональных нарушений в соответствующих отделах легкого можно судить по результатам радионуклидного исследования легких.
При дифференциальной диагностике Б. с хроническим бронхитом, абсцессом легкого, туберкулезом и раком легкого используют бактериологическое и цитологическое исследование мокроты, обычную и компьютерную томографию, бронхоскопию (Бронхоскопия).
Лечение больных с Б. проводится комплексно, с использованием терапевтических, бронхоскопических, а при необходимости — хирургических методов. Выбор метода лечения осуществляет пульмонолог. Лечение может проводиться как в амбулаторных условиях, так и в стационаре. Показаниями к госпитализации в терапевтическое или специализированное пульмонологическое отделение являются обострение инфекционного процесса, легочно-сердечная недостаточность. При легочном кровотечении больного необходимо срочно госпитализировать в специализированное хирургическое отделение. В такое же отделение в плановом порядке направляют больных, которым показано хирургическое лечение.
Консервативное лечение Б. состоит главным образом в профилактике инфекции и ликвидации ее вспышек. Для этого важно обеспечить хорошее опорожнение бронхиального дерева от патологического содержимого путем дыхательных упражнений, массажа и постурального (позиционного) дренажа. Постуральный дренаж проводят путем придания телу больного положения, при котором под действием силы тяжести облегчаются отхождение и откашливание содержимого расширенных бронхов. Так, при Б. в нижней доле правого легкого больного укладывают на левый бок, ножной конец кровати приподнимают. С целью разжижения густой и вязкой мокроты назначают препараты йода, ингаляции щелочных и муколитических средств (ацетилцистеин, мукосолвин). Для борьбы с инфекцией применяют антибиотики и сульфаниламидные препараты с учетом чувствительности к ним микрофлоры, Наиболее эффективно направленное введение антибиотиков и пораженные бронхи по проведенному через нос катетеру (положение катетера в случае необходимости контролируют с помощью рентгеноскопии). Большое значение имеет санация бронхов при бронхоскопии: из бронхов отсасывают патологическое содержимое, затем промывают их теплым раствором антисептиков и антибиотиков. При остром воспалительном процессе эффективно местное применение ингибиторов протеаз (гордокс, контрикал, аминокапроновая кислота). Может использоваться и облучение слизистой оболочки бронхов гелий-неоновым лазером. Положительный эффект такого лечения при Б. обычно бывает временным.
Радикальное лечение Б. возможно только оперативным путем. Противопоказаниями к оперативному лечению являются обширные двусторонние Б., легочно-сердечная недостаточность, амилоидоз внутренних органов. При обострении гнойного процесса и выделении большого количества мокроты необходима предоперационная подготовка больного с использованием терапевтических и бронхоскопических методов. Типичные операции при Б. заключаются в удалении пораженных сегментов, долей, иногда всего легкого. При двусторонних поражениях операция может быть произведена либо одновременно на обоих легких, либо сначала на одном, затем на другом легком с интервалом в несколько недель или месяцев. Оперативное вмешательство у детей технически может быть выполнено в любом возрасте. Однако у детей до 5 лет удаление пораженных отделов легкого производят только при четкой локализации патологического процесса. Несмотря на большие компенсаторные способности детского организма, обширные двусторонние резекции легких осуществляют лишь при возможности оставления по крайней мере 6 здоровых сегментов легочной ткани (не менее трех с каждой стороны). Двусторонние резекции выполняются поэтапно с интервалом между ними в 6—8 мес. В некоторых случаях удаляют только расширенные бронхи или лишь наиболее пораженные участки легкого. После операции больных целесообразно направлять в пульмонологический санатории.
Больные с Б. должны находиться под диспансерным наблюдением пульмонолога, в случае его отсутствия — участкового терапевта (педиатра). Для предупреждения инфицирования патологически измененных бронхов необходимо проводить радикальное лечение кариеса зубов, синусита и других очагов хронической инфекции; следует избегать контактов с больными острыми респираторными заболеваниями и другими инфекционными болезнями. Важное значение имеют общеоздоровительные, закаливающие мероприятия, повышающие сопротивляемость организма. Следует рационально трудоустраивать больных с Б., учитывая опасность переохлаждения и потребность в чистим и сухом воздухе, диспансерное наблюдение должно продолжаться и после оперативного лечения. У больных, перенесших операцию по поводу распространенных Б., следует обращать внимание на состояние адаптации сердечно-сосудистой и дыхательной систем (в т.ч. к дозированным физическим нагрузкам), с учетом объема резецированной легочной ткани и срока с момента операции. Назначают дыхательную гимнастику, закаливающие процедуры, периодически проводят санацию бронхиального дерева. При охранении после операции симптомов бронхита показано периодическое лечение в санатории.
Прогноз при Б. зависит от их формы, распространенности, частоты и характера обострений воспалительного процесса, наличия осложнений, эффективности лечения. При распространенных мешотчатых Б., частых обострениях инфекционного процесса прогноз неблагоприятный. Вольные с менее выраженным патологическим процессом при периодическом консервативном лечении, включающем бронхоскопию с целью санации бронхов, могут сохранять ограниченную трудоспособность а течение длительного времени. После радикальных операций клиническое выздоровление наступает у 60—70% больных, у 10—15% больных отмечается значительное улучшение. Прогноз после экономных резекций одного легкого (например, удаления сегмента, доли легкого), как правило, лучше, чем после полного удаления легкого или двусторонних операций. Прогноз после оперативного лечения распространенных Б. (в т.ч. двусторонних) в значительной степени зависит от тщательности консервативного лечения и диспансерного наблюдения в отдаленные сроки после операции.
Профилактика приобретенных Б. заключается в своевременном и полноценном лечении воспалительных бронхолегочных заболеваний и туберкулеза легких, особенно в детском возрасте.
Библиогр.: Розенштраух Л.С., Рыбакова Н.И. и Виннер М.Г. Рентгенодиагностика заболеваний органов дыхания, М., 1987; Рокицкий М.Р. Хирургические заболевания легких у детей, Л., 1988; Руководство по пульмонологии, под ред. Н.В. Путова и Г.Б. Федосеева, с. 125, Л., 1984.
Источник: Медицинская энциклопедия на Gufo.me
Значения в других словарях
- БРОНХОЭКТАЗЫ — мед. Бронхоэктазы — необратимое патологическое расширение бронхов в результате гнойно-воспалительной деструкции бронхиальной стенки. Справочник по болезням
- бронхоэктазы — Бронхоэктазы — необратимое патологическое расширение бронхов в результате гнойно-воспалительной деструкции бронхиальной стенки... Медицинский словарь
что это, причины, симптомы, лечение
Бронхоэктатическая болезнь (бронхоэктазы) – хроническая патология бронхолегочной системы, в основе которой лежит морфологическое и функциональное изменение бронхиальной стенки.
Признаки болезни проявляют себя в детстве и в юношеском возрасте после перенесенной бронхопневмонии или инфекции, чаще страдают мужчины.
Что такое бронхоэктатическая болезнь (бронхоэктазы)?
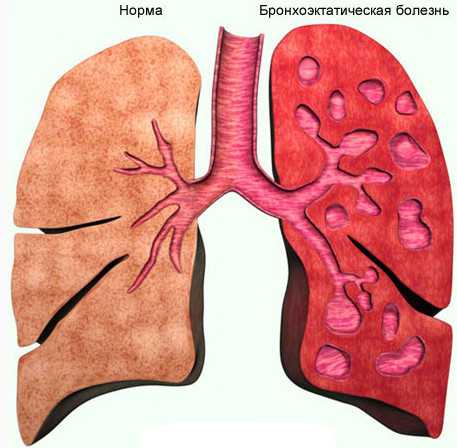
В основе патологии лежит деструкция стенок бронхиального дерева, что приводит к появлению мешковидных или трубчатых расширений, которые называются бронхоэктазами.
Они могут быть в одном или нескольких сегментах (долях легкого), чаще обнаруживаются в нижних отделах.
Заболевание сопровождается рецидивирующим гнойно-воспалительным процессом. Бронхоэктаз заполняется слизистым содержимым, которое инфицируется и выводится наружу в виде мокроты.
Если по каким-то причинам просвет бронха закупоривается, его стенки отекают, в этих участках развивается дополнительная сеть капилляров. Патологические изменения приводит к кровохарканью и легочному кровотечению.
Бронхоэктазии со временем провоцируют патологические изменения в легочной ткани.
Код по МКБ-10
Бронхоэктазии относят к классу 10 по МКБ – болезням органов дыхания, к разделу хронических заболеваний нижних дыхательных путей – J40-J47.
Код по МКБ 10 – J47.
Этиология
Первичные бронхоэктазии появляются вследствие генетически обусловленной неполноценности стенок бронхов – это слабость гладкомышечной и соединительной ткани, недостаточность защитных факторов.
Врожденные аномалии бронхиального дерева так же приводят к появлению расширений. Первичная бронхоэктатическая болезнь встречается реже вторичной.
Причины приобретенных бронхоэктазов – это перенесенные воспалительные заболевания (бронхит, туберкулеза легких, пневмонии, абсцессы легкого), опухолевое поражение.
Отмечаются случаи болезни после попадания инородного тела в бронхи.
Способствующими факторами являются:
- иммунодефицитные состояния;
- курение во время беременности и перенесенные в этот период ОРВИ;
- инфекции носоглотки у детей (синуситы, тонзиллит, разрастание аденоидной ткани).
Патогенез
В развитии болезни выделяют факторы:
- нарушение проходимости бронхов (сдавление их прикорневыми лимфоузлами, закупорка слизистой пробкой, обструкция), вследствие чего нарушается отхождение секрета;
- происходит застой содержимого бронхов, в нем размножаются микроорганизмы, развивается воспаление;
- возникает обтурационный ателектаз – сморщивание участка легкого, к которому ведет измененный бронх.
К воспалению бронхоэктазий приводят механизмы:
- застойные явления, нарушение отхаркивания;
- снижение местного иммунитета (размножаются бактерии – синегнойная палочка, клебсиелла, стафилококки, микоплазмы, протей).
Измененные бронхиальные стенки становятся податливыми, растягиваются и расширяются. В них разрушаются хрящевые пластики, гладкомышечные волокна замещаются соединительной тканью.
Нарушается работа цилиндрического эпителия – он перестает выталкивать секрет наружу. Эти механизмы приводят к стойкому изменению бронхиальной трубки, вследствие чего появляются бронхоэктазы в легких.
Классификация
- Бронхоэктазии бывают в виде мешочка, трубочки, веретена и смешанной формы.
- По происхождению – врожденные и приобретенные аномалии.
- По тяжести болезни – легкой, средней, тяжелой степени, осложненная форма.
- По фазе выделяют обострение и ремиссию.
- В зависимости от распространения – одностороннее и двухстороннее поражение.
Классификация осложнений: кровохарканье, развитие легочного сердца, амилоидоза, легочно-сердечной недостаточности.
Симптомы бронхоэктазы
Симптоматика не зависит от того, врожденный это или приобретенный дефект. Основную роль играет распространенность поражения, степень дилатации бронха, наличие пневмосклероза, ателектаза. Небольшие бронхоэктазы могут длительное время существовать без клинических симптомов.
Основным признаком болезни является кашель с гнойным отделяемым. Обострения возникает на фоне простуды или вирусного заболевания. При легких формах температура остается субфебрильной, при тяжелом течении развивается лихорадка. Симптомы то обостряются, то затухают, болезнь носит рецидивирующий характер.
Мокроты при бронхоэктазиях выделяется много – от 20 мл до полулитра, она выходит «полным ртом». Усиливается ее отхождение по утрам или при придании «правильного» положения тела – на больном боку с опущенной вниз головой. При стоянии мокрота разделяется на 2 слоя: верхний – опалесцирующий, содержит примесь слюны, нижний – гнойный.
При хронической форме болезни мокрота приобретает зловонный аромат, пациенты также жалуются на гнилостный запах во рту.
Сопутствующие симптомы болезни:
- одышка, сопутствующая физической нагрузке;
- цианоз носогубного треугольника – при наличии легочно-сердечной недостаточности;
- анемия;
- землистый цвет лица;
- похудание, недостаток роста и веса;
- боли в грудине – если в процесс вовлечена плевра.
Изменения ногтей в виде «часовых стекол» в настоящее время встречаются редко и только в тяжелых случаях. При «сухой» форме болезни гнойного отделяемого может не быть, заболевание диагностируют при появлении кровохарканья.
Длительное течение бронхоэктазии ведет к развитию дистрофии миокарда, которая проявляется в виде болей в сердце, гипертонии, отечности, одышки, тахикардии сердца.
Диагностика бронхоэктазы
Во время осмотра пациента наблюдаются следующие данные:
- при аускультации слышны разнокалиберные влажные и сухие хрипы, они уменьшаются или исчезают после выведения мокроты;
- при перкуссии наблюдается притупление звука со стороны пораженного легкого;
- нарушение подвижности грудной клетки, отставание больной стороны в акте дыхания.
Рентген легких выявляет изменение рисунка, «ампутацию» корня легкого, сдавливание легочной ткани ателектазом.
Во время бронхоскопии обнаруживают наличие обильного вязкого секрета, явления эндобронхита. Метод является не только диагностическим, но и лечебным. Во время бронхоскопии берут материал для бактериологического и цитологического исследования, проводят санацию бронхиального дерева с вливанием антисептических, муколитических средств, антибиотиков.
Бронхография – исследование бронхиального дерева с помощью контрастного вещества. На снимках обнаруживаются бронхоэктазы, определяется их форма, количество, локализация и размеры. Участки бронхов, расположенные ниже расширений, не заполняются рентгеноконтрастным веществом, что является одним из диагностических признаков. Перед тем, как провести бронхографию, нужно провести санацию бронхоскопическим методом.
Компьютерная томография наиболее точно показывает не только поражение крупных бронхов, но и мелких бронхиол, куда контрастное вещество не поступает. Кроме того, КТ не требует проведения анестезии, как во время бронхографии.
Лечение бронхоэктазы
Проводится консервативными и хирургическими методами.
Консервативная терапия при наличии гнойной мокроты предполагает назначение антибиотиков перорально и внутривенно. Применяется группа цефалоспоринов и полусинтетических пенициллинов. Одновременно проводится дренаж и санация бронхиального дерева с помощью бронхоскопа – промывание, удаление мокроты. Внутрь бронхов вливаются антибиотики, ферменты (трипсин), муколитики (бромгексин, ацетилцистеин).
Чтобы улучшить отхождение мокроты пациентам назначается дренаж путем поднятия ножного конца кровати. Рекомендуются также другие методы:
Лечить болезнь методами физиотерапии можно вне периода обострения, когда нет температуры и гнойных выделений из бронхов.
К хирургическому лечению прибегают при неэффективности консервативных методов и ухудшении состояния пациента. Проводится удаление доли легкого – лобэктомия. При двухстороннем процессе операция происходит поэтапно: сначала удаляется участок легкого на одной стороне, а спустя несколько месяцев – на другой. Иногда хирургическое вмешательство проводится по жизненным показаниям, когда имеется массивное легочное кровотечение.
Лечение народными средствами

Они применяются в дополнение к основному лечению, назначенному врачом. Используются противовоспалительные и отхаркивающие средства.
Барсучий жир
Разовая доза – 1 ст. ложка, ее кладут в стакан горячего молока и выпивают. Другой способ состоит в том, чтобы обильно посыпать жир сверху сахаром и запить горячим молоком. Метод способствует отхождению мокроты, но применяется не более 30 дней, так как жирный продукт негативно влияет на печень. Возобновить лечение можно после месячного перерыва.
Соки против бронхоэктазий
Из черной редьки. Его принимают 2 раза в день по десертной ложке перед едой. В него можно добавить мед.
Из подорожника. Его разводят медом в пропорции 2 части сока и 1 часть меда. Пьют по столовой ложке несколько раз в день.
Свежий морковный сок смешивают в равных долях с молоком, кладут 2 ст. л. липового меда и настаивают 6 часов. Употребляют до 6 раз в сутки по столовой ложке.
Настой с алоэ
Несколько листьев растения обдают кипятком и слегка раздавливают, стараясь при этом не выпустить сок. Заливают вином и настаивают 4 дня. Пьют по 1 ст. ложке трижды в день.
Лечение народными средствами проводится с целью освобождения легких от мокроты. Для этого используются травяные отвары с отхаркивающим действием: с мать-и-мачехой, багульником, шалфеем, солодкой. Они принимаются только при влажном кашле.
Профилактика
Ее принципы при бронхоэктазиях заключаются в следующем:
- укрепление иммунитета;
- полноценный рацион с достаточным количеством витаминов и белка;
- дыхательные упражнения на регулярной основе;
- предупреждение простудных и вирусных инфекций.
Прогноз
Пациенты всегда интересуются: можно ли вылечить бронхоэктазы или нет? Изменения стенок бронхов носят необратимый характер и полностью устранить дефект невозможно. Однако с помощью прогрессивных методов лечения и профилактики количество рецидивов болезни снижается, качество жизни пациента улучшается.
БРОНХОЭКТАЗЫ - это... Что такое БРОНХОЭКТАЗЫ?
БРОНХОЭКТАЗЫ — (от греческ. bronchos бронх и ektasis растяжение), расширения бронхов, впервые описаны Лаэннеком (Laennec) в 1819 году. Бронхоэктазы могут быть различны и по форме и по происхождению. Соответственно форме Б. разделяют на цилиндрические и… … Большая медицинская энциклопедия
Туберкулёз о́рганов дыха́ния — Туберкулез органов дыхания. Органы дыхания при туберкулезе (Туберкулёз органов дыхания) поражаются наиболее часто. В соответствии с принятой в нашей стране клинической классификацией туберкулеза различают следующие формы Т. о. д.: первичный… … Медицинская энциклопедия
ПЛЕВРИТ — ПЛЕВРИТ. Содержание: Этиология..................... 357 Патогенез и пат. физиология ..."....... ЗБЭ Пат. анатомия ................... 361 Сухой П........... . ............ 362 Эксудативный П................... 365 Гнойный П … Большая медицинская энциклопедия
ДЕСТРУКЦИЯ ЛЁГКИХ БАКТЕРИАЛЬНАЯ — мед. Бактериальная деструкция лёгких (БДЛ) гнойно воспалительное заболевание лёгких и плевры, осложняющее бактериальную пневмонию и характеризующееся образованием полостей в лёгких и склонностью к развитию сепсиса; чаще болеют мужчины старше 40… … Справочник по болезням
МУКОВИСЦИДОЗ — мед. Муковисцидбз наследственная болезнь с распространённым поражением экзокринных желез, характеризующаяся кистозным перерождением поджелудочной железы, желез кишечника и дыхательных путей из за закупорки их выводных протоков вязким секретом,… … Справочник по болезням
ЛЕГКИЕ — ЛЕГКИЕ. Легкие (лат. pulmones, греч. pleumon, pneumon), орган воздушного наземного дыхания (см.) позвоночных. I. Сравнительная анатомия. Легкие позвоночных имеются в качестве добавочных органов воздушного дыхания уже у нек рых рыб (у двудышащих,… … Большая медицинская энциклопедия
Муковисцидоз — I Муковисцидоз (mucoviscidosis; лат. mucus слизь + iscidus липкий + ōsis; синоним: кистофиброз, панкреофиброз) наследственное заболевание, характеризующееся системным поражением экзокринных желез и проявляющееся тяжелыми расстройствами функций… … Медицинская энциклопедия
Хрипы — I Хрипы (rhonchi) дополнительные дыхательные шумы, возникающие в воздухоносном пространстве дыхательных путей легких. Образуются при наличии в бронхах, легочных альвеолах или патологических полостях (каверны, бронхоэктазы и др.) жидкого… … Медицинская энциклопедия
Бронхоэктатическая болезнь — (от Бронхи и греч. éktasis растяжение) заболевание органов дыхания, сопровождающееся расширением бронхов (бронхоэктазами), характеризующееся длительным, нередко прогрессирующим течением и склонностью к гнойным осложнениям. Бронхоэктазы… … Большая советская энциклопедия
Бро́нхи — (bronchus, единственное число; греч. bronchos дыхательное горло) часть воздухопроводящих путей: трубчатые ветви трахеи, соединяющие ее с дыхательной паренхимой легкого. Анатомия, гистология. Трахея на уровне V VI грудного позвонка разделяется на… … Медицинская энциклопедия
Что такое бронхоэктазы: лечение, причины, симптомы, признаки
Что такое бронхоэктазы в легких: лечение, причины, симптомы, признаки.
Бронхоэктазы — хроническое (долгосрочное) состояние легких, вызванное повреждением дыхательных путей, которое влияет на их способность очищение от слизи.
В результате слизь накапливается, и бактерии начинают расти, что приводит к повторным серьезным легочным инфекциям.
Основным симптомом бронхоэктаза является кашель, вызывающий слизь.
Лечение будет включать антибиотики и другие лекарства, в то время как физиотерапия используется для удаления слизи из легких.
Состояние может развиваться в любом возрасте, но чаще встречается в детстве.
Внутри легких воздушные проходы, называемые бронхами, образуют древовидную структуру, через которую входит и выходит воздух.
Бронхи выложены крошечными волоскоподобными проекциями, называемыми ресничками, которые работают, чтобы поднимать слизь вверх в легких, позволяя легко кашлять.
Бронхоэктазы — это пожизненное состояние, при котором некоторые бронхи повреждены и постоянно увеличиваются.
Во время процесса болезни реснички повреждаются, так что они не могут эффективно выталкивать слизь.
В результате слизь накапливается в части легких, которые поражаются, и увеличивается риск развития легочных инфекций.
Повторные инфекции могут затем вызвать дальнейшее рубцевание и расширение бронхов, тем самым увековечивая это состояние.
Виды бронхоэктазов
- Цилиндрические бронхоэктазы
- Тракционные бронхоэктазы
- Хронический бронхоэктаз
- Мешотчатые бронхоэктазы
- Приобретенные бронхоэктазы
- Врожденные бронхоэктазы
- Бронхоэктазы нижней доли легкого
Причины бронхоэктазов
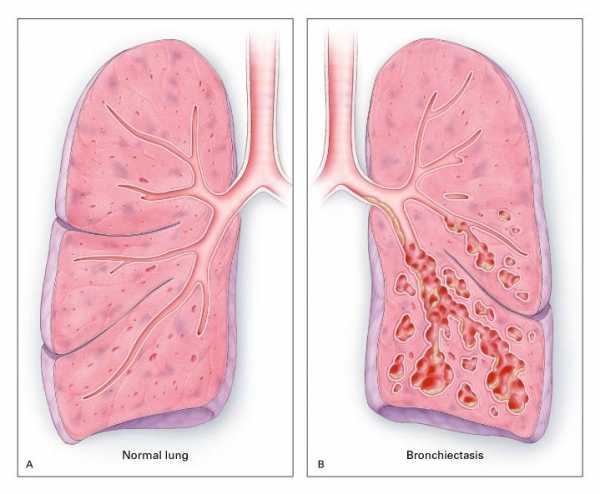 Бронхоэктаз левого легкого
Бронхоэктаз левого легкогоБронхоэктазия является следствием повреждения бронхов, обычно вызванного легочной инфекцией.
До введения широко распространенных программ иммунизации бронхоэктазы часто возникали в результате инфекции кори или коклюша.
Сегодня бронхоэктазы чаще встречается в результате болезни, такой как пневмония.
Другие причины бронхоэктазов включают:
- Кистозный фиброз
- Иммуннодефицит
- Повторная аспирация жидкости в легкие (как это происходит при гастроэзофагеальном рефлюксе)
- Вдыхание инородного объекта в легкие (если его не лечить)
- Вдыхание вредных химических веществ, например: аммиака
- В редких случаях он может быть врожденным
Во многих случаях основная причина состояния не может быть идентифицирована.
Диагноз бронхит
Диагноз бронхит: острый, хронический, обструктивный. Бронхит - это острое (кратковременное) или хроническое (долгосрочное) ...«Подробнее»
Признаки и симптомы бронхоэктазов
Основным симптомом бронхоэктаза является кашель, вызывающий слизь. Кашель обычно хуже по утрам.
Слизь может быть желто-зеленого цвета и неприятного запаха, что указывает на наличие инфекции.
Другие симптомы могут включать:
- Кашель с кровью (чаще встречается у взрослых)
- Неприятный запах изо рта
- Свистящие легкие
- Повторяющиеся инфекции легких
- Снижение общего состояния здоровья
- При выраженной форме бронхоэктазии может возникать одышка
Начальная симптоматика часто происходит медленно. По мере прогрессирования заболевания, кашель ухудшается и увеличивается количество слизи.
Диагностика бронхоэктазов
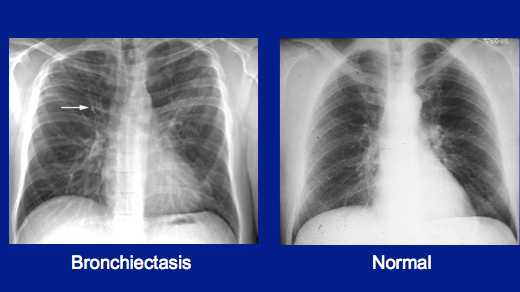 Бронхоэктазы на рентгене
Бронхоэктазы на рентгенеПервоначальный диагноз бронхоэктаза основан на симптомах пациента, истории болезни и физическом осмотре.
Дальнейшая диагностика может включать:
- Рентгенограмма грудной клетки
- КТ (компьютерная томография)
- Анализ крови
- Диагностика слизи для выявления любых присутствующих бактерий
- Проверка уровня кислорода в крови
- Диагностика функции легких (спирометрия)
Лечение бронхоэктазов
Бронхоэктаз — это хроническое (долгосрочное) состояние, требующее непрерывного ухода.
Хорошее управление состоянием жизненно важно для предотвращения продолжающегося повреждения легких и ухудшения состояния.
Конечной целью лечения является очищение слизи из легких и предотвращение дальнейшего повреждения легких.
Двумя основными видами лечения являются
 Как лечить бронхоэктазы легких?
Как лечить бронхоэктазы легких?Лекарственные препараты при бронхоэктазах
- Антибиотики используются для лечения острых инфекций легких. Если инфекция тяжелая, может потребоваться госпитализация и лечение внутривенными антибиотиками
- Бронходилататоры (используемые у людей с астмой) для улучшения потока воздуха в легкие
- Кортикостероиды для уменьшения воспаления в легких
- Вакцинация против гриппа и пневмококковой пневмонии
Физиотерапия и физические упражнения при бронхоэктазах
Физиотерапия грудной клетки и постуральный дренаж используются для удаления выделений из легких.
Обычно разрабатывается индивидуальная программа, в которой практикуются упражнения и методы дыхания, чтобы очистить легкие от слизи.
Другими факторами, важными для управления состоянием, являются предотвращение попадания пыли, дыма и других респираторных раздражителей и поддержание сбалансированной питательной диеты.
Также важно идентифицировать и лечить любые основные условия, которые приводят к развитию бронхоэктаза.
В некоторых случаях тяжелого бронхоэктаза может быть предложена операция по удалению пораженной части легкого.
Однако это только вариант, если болезнь локализована в одной или двух небольших областях.
Профилактика бронхоэктазов
Министерство здравоохранения рекомендует следующие меры по профилактике бронхоэктаза у детей:
- Кормление грудью детей
- Питание здоровой сбалансированной диетой
- Раннее выявление и лечение грудных инфекций
- Не курить во время беременности и не курить вообще
- Защита младенцев и детей от вдыхания посторонних предметов
- Иммунизация заболеваний, таких как корь и коклюш, которые могут привести к бронхоэктазу
Оказание медицинской помощи сразу, если инородный объект вдохнулся в легкие, также важен.
Что такое бронхоэктазы? | ФБУЗ Лечебно-реабилитационный центр Минэкономразвития России. Официальный сайт
Одной из составляющей респираторной системы человека являются бронхи. Это воздухоносные трубочки с относительно ровной внутренней поверхностью, по которым проходит воздух. Они являются составной частью легких.
В результате различных заболеваний могут возникать деформации бронхов различной формы. Называются эти деформации - бронхоэктазы.
Бронхоэктазы – это стойкие необратимые расширения бронхов, причиной которых является изменение стенок бронхов
Причины развития бронхоэктазов
Выделяют две основные группы причин развития бронхоэктазов:
- врожденные — наличие у новорожденного изменений в легких в результате нарушения формирования бронхов плода, дефиците альфа 1-антитрипсина и муковисцедозе.
- приобретенные — возникающие у детей или взрослых, вследствие перенесенных бронхолегочных заболеваний.
Что такое бронхоэктатическая болезнь
Бронхоэктазы могут быть выявлены случайно и не проявляться никакими жалобами. Если в ходе дальнейшено обследования пульмонолог не выявляет признаков воспалительного процесса, то в этом случае бронхонхоэктазы не требуют лечения. Рекомендуется только специальный комплекс дыхательной гимнастики и профилактические прививки.
Если же в бронхоэктазах скапливается воспалительный секрет, вокруг бронхов в легочной ткани постоянно существует воспаление, формируются рубцы, то такое состояние называется бронхоэктатическая болезнь. Это заболевание склонно к постоянному прогрессированию, то есть распространению изменений в бронхах и легочной ткани, с образованием новых бронхоэктазов. Бронхоэктатическая болезнь всегда требует профилактического лечения или лечения в период обострения у пульмонолога.
Приобретенные бронхоэктазы
Попробую объяснить механизм формирования деформации бронхов (бронхоэктазов) если они появляются в легочной ткани уже после рождения. Мы с Вами уже говорили, что изменения формы и просвета бронхов при этой болезни носят стойкий, необратимый характер. Чаще всего механизм развития бронхоэктазов следующий:. сначала развивается повреждение стенки бронха (в основном, вследствие тяжелой или вяло текущей инфекции или токсического повреждения). Затем его просвет может расшириться из-за «давления» на стенку бронха изнутри скопившейся в его просвете мокроты или сформировавшиеся на фоне воспаления грубые рубцовые изменения легочной ткани могут «растянуть» бронхи и привести к изменению их формы.
Проявления бронхоэктатической болезни
Симптомы, которые могут помочь заподозрить бронхоэктазы:
- Кашель с обильной гнойной мокротой. Если бронхоэктазы расположены преимущественно с одной стороны, мокрота может лучше отходить при определенном положении тела (например, на правом или левом боку).
- Кровь в мокроте встречается в 20-25% случаев.
- Одышка развивается чаще всего при обострении заболевания или большой распространенности процесса в легких.
- Повторные пневмонии , чаще всего с одной и той же локализацией. Это очень характерный и частый признак бронхоэктатической болезни, ведь в деформированных расширенных бронхах постоянно скапливается слизь и при присоединении любой инфекции развивается воспаление в легочной ткани.
- Кашель с отделением большого количества гнойной или слизисто-гнойной мокроты
- Повторные пневмонии , чаще всего с одной и той же локализацией
Диагностика бронхоэктатической болезни
Достоверный диагноз бронхоэктатической болезни или бронхоэктазов ставится только после проведения компьютерной томографии органов грудной клетки в режиме высокого разрешения
Бронхоскопия (осмотр бронхов с помощью специальной аппаратуры) не относится к методам диагностики бронхоэктазов, но она может помочь выявить локализацию бронха - источника повышенного отделения слизисто-гнойного секрета и\или крови. При бронхоскопии также можно санировать поврежденные бронхи, вводя в них антимикробные растворы.
Бронхография (введение контрастного вещества в бронхи) в настоящий момент, как метод диагностики бронхоэктазов не проводится из-за большого количества побочных эффектом и недостаточной информативности.
Дополнительные исследования, которые необходимо провести после выявления бронхоэктазов
- Посев мокроты с определением чувствительности к антибиотикам
- Посев мокроты на Mycobactérium tuberculósis (туберкулезная палочка) и возбудители нетуберкулезного микобактериоза
- Функция внешнего дыхания с бронхорасширяющим тестом для выявления бронхоспазма и решения вопроса о необходимости назначения ингаляторов.
- При частых простудах и синуситах (воспаление придаточных пазух носа) , необходимо пройти иммунологическое обследование (определить уровни иммуноглобулинов A, M, G ) с целью выявить значительное снижение иммунитета.
- При обнаружении множественных бронхоэктазов или бронхоэктатической болезни в молодом возрасте необходимо пройти обследование для исключения муковисцедоза. При легком течении этого врожденного заболевания диагноз мог быть не поставлен в детском возрасте.
- Определение уровня альфа 1 антитрипсина в крови
- Определение антител к Aspergillus fumigatus классов иммуноглобулины E,G для исключения бронхолегочного аспергиллиза (грибковое поражение легких) и исследование крови на галлактаманан.
Больные с бронхоэктатической болезнью должны наблюдаться и лечиться у пульмонолога
Вопрос о хирургическом лечении бронхоэктатической болезни принимает торокальный хирург совместно с пульмонологом
Немедикаментозное лечение бронхоэктатической болезни
Чем меньше будет скапливаться слизи в деформированных бронхах, тем меньше будет вероятность обострений и прогрессирования заболевания. Для этой цели разработана методика постурального дренажа Это - лечебная процедура, облегчающая отхождение бронхиального секрета и повышающая продуктивность кашля путем придания телу специальных дренажных положений. В этих положениях мокрота продвигается под действием силы тяжести по направлению к главным бронхам и трахее и при кашле удаляется из бронхов.
Методики постурального дренажа, дыхательной гимнастики и дыхательные тренажеры Вам может порекомендовать врач пульмонолог
это что такое? Бронхоэктаз легких
В современной медицине часто регистрируются случаи патологии под названием «бронхоэктаз». Это опасное состояние, которое развивается на фоне разных заболеваний дыхательной системы. Разумеется, пациенты, столкнувшиеся с данным диагнозом, ищут любую информацию об опасностях, симптомах и методах лечения недуга.
Бронхоэктаз — это что такое?
С подобной патологией сопряжены многие заболевания дыхательной системы. Что делать пациентам, столкнувшимся с диагнозом «бронхоэктаз»? Это состояние сопровождается сильным расширением участков бронхов в результате повреждений бронхиальной стенки.
Недуг может поражать разные участки бронхов, но чаще всего наблюдается расширение стенок бронхиол средних размеров. Процесс связан с потерей эластичности тканей. Согласно статистике, у мужчин подобная патология регистрируется примерно в 3 раза чаще, чем у представительниц противоположного пола. От недуга чаще страдает левое легкое, а вот бронхоэктаз правого легкого встречается реже. Специалисты связывают подобную статистику с тем, что просвет левого бронха намного меньше и образует физиологическое сужение в месте перегиба легочной артерии.
К сожалению, от бронхоэктаза редко удается избавиться полностью, но с помощью правильно подобранных методов лечения можно остановить процесс деструкции бронхиальных стенок.
Причины развития заболевания
Бронхоэктазы могут быть как врожденными, так и приобретенными. Есть речь идет о врожденной патологии, то она, как правило, связана с наличием генетических и физиологических отклонений. Расширение бронхов нередко наблюдается у детей, страдающих от кистозного фиброза и иммунодефицитных состояний, а также ряда других болезней, включая синдром Юнга, Марфана, Картагенера.
Приобретенный хронический бронхоэктаз часто развивается на фоне заболеваний дыхательной системы, включая пневмонию, туберкулез, коклюш. К факторам риска относят и аллергические недуги. Патология может быть связана с наличием бронхиальных опухолей, которые затрудняют прохождение воздуха и мокроты. К перечню причин относят и заболевания иммунной системы, включая СПИД.
Не всегда бронхоэктаз связан с патологиями непосредственно дыхательных путей. Расширение бронхиальной стенки может быть результатом прогрессирующего язвенного колита, ревматоидного артрита, болезни Крона, стафилококковой инфекции вне зависимости от локализации, грыжи пищеводного отверстия в диафрагме. К факторам риска относят вредные привычки (алкоголизм, курение, употребление наркотических средств), отравление опасными токсичными газами.
Для врача очень важно определить причину патологических изменений бронхов, ведь во многом именно от этого зависит успех терапии.
Основные симптомы бронхоэктазов

Бронхоэктаз — патология, которая развивается постепенно. На начальных этапах какие-то характерные симптомы могут и вовсе отсутствовать. Пациенты очень часто страдают от заболеваний дыхательной системы, включая пневмонии и плевриты. Бронхит с бронхоэктазами — также частое явление.
Помимо этого, наблюдается увеличение объема выделяемой мокроты, особенно в холодную сырую погоду. Нередко можно заметить хрипы на вдохе и выдохе.
По мере прогрессирование болезни пациенты отмечают появление кашля — приступы особенно сильны в утреннее время и сопровождаются выделением большого количества слизисто-гнойной мокроты. Выделения часто имеют неприятный запах.
Изменения бронхиальных стенок сказываются на количестве кислорода, получаемого организмом. Гипоксия сопровождается общим ослаблением — пациенты жалуются на постоянную слабость, сонливость, частые головокружения. Кожа больного бледная, иногда приобретает синюшный цвет. К симптомам относят и одышку, которая на более поздних этапах развития становится постоянной и беспокоит человека не только в период физической активности, но и в состоянии покоя.
Стадии развития заболевания
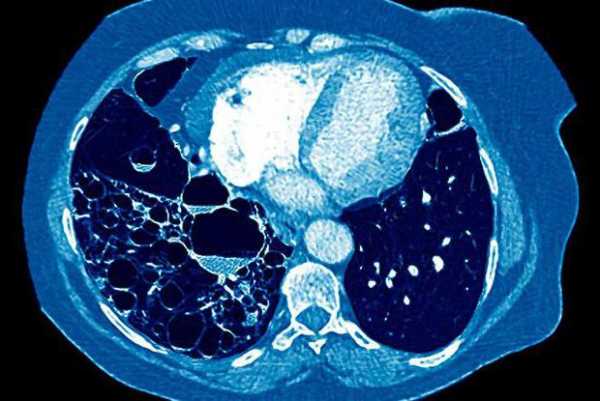
Медики выделяют три этапа развития недуга:
- Первая стадия бронхоэтаза сопровождается поражением слоев слизистой оболочки бронхов. Характерные симптомы практически отсутствуют, а само течение болезни считается доброкачественным.
- На втором этапе развития деструктивный процесс поражает уже всю толщину бронхиальных стенок. Пациенты жалуются на частные пневмонии и повышение суточного объема выделяемой мокроты.
- На третьей стадии патологический процесс наблюдается не только в бронхах — он распространяется на соседние легочные ткани. Больные страдают от хронических воспалений, жалуются на обильное выделение зловонной мокроты. На этом этапе часто наблюдается кровохаркание.
Классификация бронхоэктазов
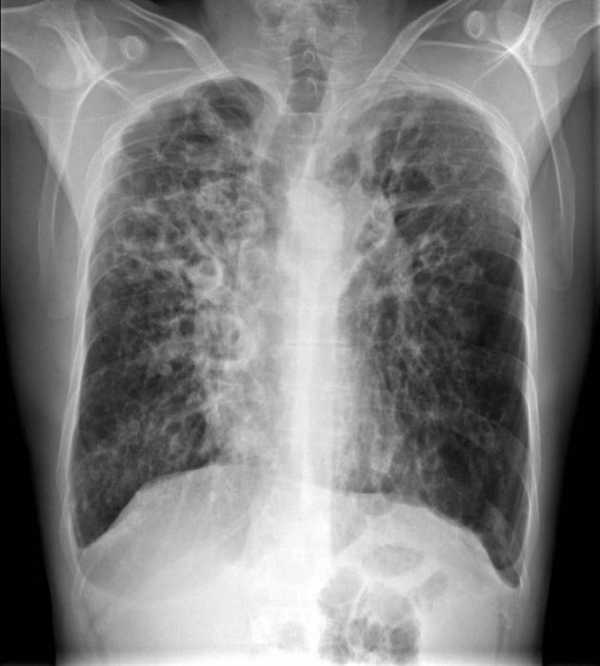
Существует несколько схем классификации данной патологии. Как уже упоминалось, бронхоэктаз может быть врожденным или приобретенным. Деструктивный процесс иногда охватывает лишь небольшой участок бронхов, но может распространяться и на другие участки дыхательный путей (в этом случае речь идет о крупном бронхоэктазе). Возможно и появление нескольких очагов поражения в разных участках бронхов.
В зависимости от степени проявления симптомов, выделяют легкую, среднюю и тяжелую формы патологии. В зависимости от патоморфологии, бронхоэктаз может быть гипертрофическим или атрофическим.
Стоит отметить, что при отсутствии лечения недуг может привести к опасным последствиям, включая эмфизему легких, обширные кровотечения, вторичный амилоидоз, дыхательную и сердечную недостаточность.
Бронхоэктазы: диагностика инструментальная и лабораторная

Диагностика данного заболевания — процесс длительный. Во время обычного физикального осмотра врач может заметить некоторые изменения во внешности пациента — грудная клетка по форме напоминает бочку, изменены фаланги пальцев (если речь идет о более поздних стадиях развития недуга). При аускультативном обследовании специалист отмечает жесткое дыхание и наличие влажных хрипов.
Что касается лабораторной диагностики, то пациенту в первую очередь назначают анализ крови. На фоне бронхэктаза наблюдается повышение скорости оседания эритроцитов, увеличение количества лейкоцитов и анемия, которая связана с кислородным голоданием организма. При лабораторном исследовании мокроты можно заметить, что выделения имеют трехслойную структуру.
Для постановки окончательного диагноза используются различные инструментальные методы. Информативной является рентгенография грудной клетки, которая дает возможность увидеть участки фиброза, подтвердить наличие кист и бронхиальных расширений, определить изменение сосудистого рисунка. Дополнительно проводится бронхоскопия (внутренний осмотр бронхов с помощью эндоскопа), а также компьютерная томография.
Медикаментозная терапия
Консервативное лечение во многом зависит от стадии развития заболевания. Как правило, пациентам назначают прием лекарств для разжижения мокроты. Широко используются иммуномодуляторы, поливитаминные комплексы. При наличии пневмоний и прочих бактериальных заболеваний пациентам необходим прием антибиотиков — чаще всего используются макролиды («Азитромицин») и пневмотропные фторхинолоны («Моксифлоксацин», «Левофлоксацин»).
Важной частью терапии является санация бронхов, ведь нельзя допускать застоя мокроты в легких — пациентам назначают периодические сеансы вибрационного массажа. Облегчить выделение мокроты поможет и правильно подобранный комплекс лечебной физкультуры. Лечение бронхоэктазов обязательно включает в себя дыхательную гимнастику. При закупоривании просвета дыхательных путей гнойными массами проводится микродренаж с применением антибиотиков и антисептических средств. Иногда в просвет бронха вводятся муколитические средства и протеолитические ферменты, которые разжижают мокроту и облегчают ее отхождение.
Именно таким образом лечится бронхоэктаз. Отзывы врачей говорят о том, что при правильно проведенной терапии можно восстановить относительно нормальную работу дыхательной системы.
Оперативное вмешательство и его особенности
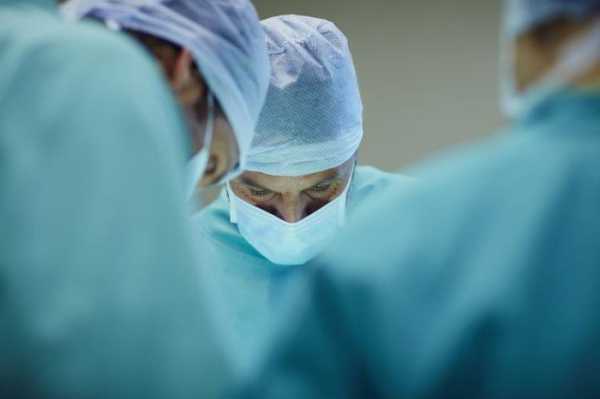
Далеко не всегда консервативные методы лечения помогают справиться с такой патологией, как бронхоэктаз. Операция иногда просто необходима. В зависимости от степени поражения, врач может рекомендовать полное удаление легкого или частичную резекцию пораженных участков бронхов.
Хирургическое лечение при подобном заболевании достаточно сложное, после него пациенту требуется длительная реабилитация.
Диета для пациентов
Лечение бронхоэктазов обязательно включает в себя и правильную диету. Рацион должен включать в себя большое количество белковой пищи, а вот количество жиров рекомендуется снизить до 90 г в день.
В меню должно присутствовать больше продуктов, богатых витаминами группы В и А, а также аскорбиновой кислотой. Пациентам рекомендуют есть побольше сырых овощей и фруктов, пить свежие соки. В меню стоит включить печень. Для питья используют отвары пшеничных отрубей и шиповника.
Профилактические мероприятия
К сожалению, не существует лекарств, способных предупредить развитие заболевания. Но нужно понимать, что бронхоэктаз — это серьезная патология, развитие которой проще предотвратить. Пациентам с группы риска рекомендуют отказаться от вредных привычек (в частности, курения), следить за питанием, укреплять иммунную систему и делать профилактические вакцинации против вирусных инфекций, включая коклюш, грипп, корь и другие.
Пациенты, которые уже прошли лечение, должны стоять на учете у врача, трижды в год проходя обследования и сдавая анализы. Людям с уже имеющимся бронхоэктазом в период ремиссии нужна периодическая санация бронхов, физиотерапевтические процедуры, профилактическое санаторно-курортное лечение.
Бронхоэктазы - это... Что такое Бронхоэктазы?
патологические расширения бронхов с изменением структуры их стенок. Б. могут быть ограниченными (в одном сегменте или доле легкого) или распространенными (захватывают целое легкое и даже оба легких). Чаще наблюдаются в нижних долях легких, причем поражение бронхов нижней доли левого легкого часто сочетается с поражением бронхов язычковых сегментов. Справа Б. часто локализуются в средней доле и медиальном (VII) сегменте нижней доли.Этиология и патогенез. Различают врожденные и приобретенные бронхоэкислотазы. Врожденные Б. возникают при нарушении развития бронхолегочной системы во внутриутробном периоде; иногда они сочетаются с другими пороками развития — обратным расположением внутренних органов, стреловидным небом, заячьей губой; описаны случаи, когда Б. наблюдались у нескольких членов семьи. Приобретенные Б. развиваются, как правило, после различных бронхолегочных заболеваний (в первую очередь, после пневмонии, туберкулеза), В процессе расширения бронхов основное значение имеют изменения их стенок и повышение внутрибронхиального давления. Изменения стенок бронхов обычно начинаются с воспалительного процесса в слизистой оболочке и заканчиваются разрушением их мышечного и соединительнотканного каркаса, утолщением и нередко изъязвлением слизистой оболочки. Повышение внутрибронхиального давления обусловлено сдавлением бронхов увеличенными лимфатическими узлами, скоплением в них секрета, а также длительным кашлем.
В возникновении Б. у детей имеет значение также нарушение постнатального развития бронхолегочной системы вследствие воспалительного процесса в бронхах. Значительная роль в формировании Б. отводится перенесенным в детском возрасте (до окончательного формирования бронхолегочной системы) кори, коклюшу, вирусной пневмонии. Большое значение в возникновении Б. у детей имеет аспирация инородных тел, особенно органического происхождения. В патогенезе Б. у детей ведущая роль принадлежит нарушениям бронхиальной проходимости. Малый диаметр бронхов, значительная бронхиальная секреция наряду с меньшей силой кашлевого толчка у детей дошкольного возраста способствуют обтурации бронхов, обусловливают гиповентиляцию и воспалительный процесс в соответствующих отделах легкого. Развивающийся при этом перибронхиальный склероз с течением времени приводит к утрате эластичности бронхиальной стенки, стойкой деформации и расширению бронхов. При длительной стойкой обтурации крупного бронха возникает ателектаз соответствующего отдела легкого с развитием в нем пневмосклероза (фиброателектаз), при перемежающейся обтурации наряду с участками пневмосклероза могут появляться участки эмфиземы легочной ткани. Клиническая картина при врожденных и приобретенных бронхоэктазах часто бывает одинаковой, и дифференцировать их, как правило, трудно даже с учетом рентгенологических и морфологических данных. Симптоматика зависит в основном от степени расширения бронхов, распространенности бронхоэктазов, выраженности деструкции бронхиальных стенок, активности инфекции, длительности патологического процесса. При так называемых сухих бронхоэктазах, когда проявления инфекции в пораженных бронхах не выражены и у больных нет мокроты, клинические симптомы часто отсутствуют; иногда наблюдаются кровохарканье и легочное кровотечение. В большинстве же случаев в пораженных бронхах развивается периодически обостряющийся инфекционный процесс. У детей при этом нередко возникает пневмония. Особенно часто обострения наблюдаются у детей раннего возраста. Инфицированию бронхиального дерева, а следовательно, и обострению хронического воспалительного процесса в нем способствует наличие очагов инфекции в ротовой полости и носоглотке (синуситы, ангины, кариес зубов и др.). Больные с Б. жалуются на кашель со слизисто-гнойной или гнойной мокротой (дети до 7 лет мокроту обычно проглатывают). При обострениях инфекционного процесса количество мокроты увеличивается и достигает 50—100 мл в сутки и более. В ряде случаев мокрота приобретает неприятный, иногда зловонный запах, содержит примесь крови. При отстаивании такая мокрота разделяется на три слоя: внизу скапливается гной, в середине — серозная жидкость, сверху — слизисто-гнойная пена. Обострения инфекционного процесса сопровождаются подъемами температуры тела, особенно по вечерам, лейкоцитозом с нейтрофильным сдвигом, увеличением СОЭ. Нередко наблюдаются одышка, усиливающаяся по мере прогрессирования болезни, похудание, ухудшение аппетита, цианоз губ. В результате интоксикации и дыхательной недостаточности ногти на пальцах рук и ног могут приобретать форму часовых стекол, а пальцы — форму барабанных палочек; у детей до 2 лет эти признаки встречаются редко. У длительно болеющих при перкуссии нередко выявляют коробочный оттенок или притупление перкуторного звука, при аускультации — жесткое дыхание, рассеянные сухие хрипы, иногда влажные на ограниченном участке легкого. У некоторых больных периодически возникает кровохарканье или легочное кровотечение. При многолетнем течении и прогрессировании заболевания могут развиваться Амилоидоз внутренних органов, легочное сердце (Лёгочное сердце) с исходом в легочно-сердечную недостаточность. Симптомокомплекс, характеризующийся периодическим обострением воспалительного процесса в расширенных бронхах с постепенным формированием амилоидоза внутренних органов и легочно-сердечной недостаточности, ранее выделяли в самостоятельную нозологическую форму — бронхоэктатическую болезнь. Диагноз. Обоснованная диагностика Б. возможна только с помощью рентгенологического исследования, позволяющего определить морфологические изменения в бронхах и легочной ткани, выявить и оценить нарушения регионарной вентиляции, установить показания к оперативному вмешательству. При рентгеноскопии и по обычным рентгенограммам легких можно предположить поражение бронхов по значительному изменению легочного рисунка. При цилиндрическом расширении бронхов могут изредка определяться полосовидные просветления и тени, расположенные близко друг к другу и не уменьшающиеся в калибре к периферии. Мешотчатые Б. иногда видны как множественные округлые просветления с плотными стенками, соответствующий участок легочного поля при этом имеет своеобразный «сотовый» вид. На томограммах все эти изменения выявляются отчетливее; можно оценить толщину бронхиальных стенок и степень инфильтрации перибронхиальной ткани. Наиболее отчетливо изменения бронхиального дерева можно выявить с помощью бронхографии (Бронхография) и компьютерной томографии (Томография). На бронхограммах пораженные бронхи расширены, диаметр их равен или превышает средний диаметр бронха предыдущего порядка. По форме различают цилиндрические, веретенообразные и мешотчатые бронхоэктазы (рис.). Почти у половины больных Б. одновременно наблюдаются разные формы расширений бронхов. Для приобретенных Б. характерны неравномерное сближение бронхов в зоне поражения, значительная их деформация, угловые искривления и перегибы. При врожденных Б. бронхи в уплотненной доле сближены, равномерно расширены и заканчиваются булавовидными вздутиями, дальше которых контрастное вещество не проникает. Сегментарные бронхи могут быть недоразвиты, тогда долевой бронх кажется удлиненным. При инфицированных Б. отмечаются признаки воспалительных и склеротических изменений в легких и явления нарушения бронхиальной проходимости. Определяются усиление и деформация легочного рисунка, участки инфильтрации и фиброателектаза различной протяженности, «муфты» вокруг пораженных бронхов, эмфизема, изменения плевры. На обострение инфекционного процесса указывают нарастающая инфильтрация паренхимы и межуточной ткани, появление жидкости в расширенных бронхах и в плевральной полости, увеличение распространенности патологических изменений. Бронхоэктазы сопровождаются, как правило, рентгенофункциональными изменениями. При рентгеноскопии на стороне поражения обнаруживают ограничение дыхательной подвижности ребер и диафрагмы, а при рентгенографии через решетки-аппликаторы — снижение вентиляции в зоне поражения при усилении ее в соседних отделах легких. При бронхографии и бронхокинематографии устанавливают расстройство функциональной деятельности бронхиального дерева — неравномерное (ускоренное или замедленное) заполнение и опорожнение бронхов, бронхоспазм, бронходилатацию. В области Б. калибр бронхов при дыхании почти не меняется. Контрастное вещество длительно задерживается в Б., особенно в мешотчатых, и не поступает в более мелкие бронхиальные разветвления. О степени функциональных нарушений в соответствующих отделах легкого можно судить по результатам радионуклидного исследования легких. При дифференциальной диагностике Б. с хроническим бронхитом, абсцессом легкого, туберкулезом и раком легкого используют бактериологическое и цитологическое исследование мокроты, обычную и компьютерную томографию, бронхоскопию (Бронхоскопия). Лечение больных с Б. проводится комплексно, с использованием терапевтических, бронхоскопических, а при необходимости — хирургических методов. Выбор метода лечения осуществляет пульмонолог. Лечение может проводиться как в амбулаторных условиях, так и в стационаре. Показаниями к госпитализации в терапевтическое или специализированное пульмонологическое отделение являются обострение инфекционного процесса, легочно-сердечная недостаточность. При легочном кровотечении больного необходимо срочно госпитализировать в специализированное хирургическое отделение. В такое же отделение в плановом порядке направляют больных, которым показано хирургическое лечение. Консервативное лечение Б. состоит главным образом в профилактике инфекции и ликвидации ее вспышек. Для этого важно обеспечить хорошее опорожнение бронхиального дерева от патологического содержимого путем дыхательных упражнений, массажа и постурального (позиционного) дренажа. Постуральный дренаж проводят путем придания телу больного положения, при котором под действием силы тяжести облегчаются отхождение и откашливание содержимого расширенных бронхов. Так, при Б. в нижней доле правого легкого больного укладывают на левый бок, ножной конец кровати приподнимают. С целью разжижения густой и вязкой мокроты назначают препараты йода, ингаляции щелочных и муколитических средств (ацетилцистеин, мукосолвин). Для борьбы с инфекцией применяют антибиотики и сульфаниламидные препараты с учетом чувствительности к ним микрофлоры, Наиболее эффективно направленное введение антибиотиков и пораженные бронхи по проведенному через нос катетеру (положение катетера в случае необходимости контролируют с помощью рентгеноскопии). Большое значение имеет санация бронхов при бронхоскопии: из бронхов отсасывают патологическое содержимое, затем промывают их теплым раствором антисептиков и антибиотиков. При остром воспалительном процессе эффективно местное применение ингибиторов протеаз (гордокс, контрикал, аминокапроновая кислота). Может использоваться и облучение слизистой оболочки бронхов гелий-неоновым лазером. Положительный эффект такого лечения при Б. обычно бывает временным. Радикальное лечение Б. возможно только оперативным путем. Противопоказаниями к оперативному лечению являются обширные двусторонние Б., легочно-сердечная недостаточность, амилоидоз внутренних органов. При обострении гнойного процесса и выделении большого количества мокроты необходима предоперационная подготовка больного с использованием терапевтических и бронхоскопических методов. Типичные операции при Б. заключаются в удалении пораженных сегментов, долей, иногда всего легкого. При двусторонних поражениях операция может быть произведена либо одновременно на обоих легких, либо сначала на одном, затем на другом легком с интервалом в несколько недель или месяцев. Оперативное вмешательство у детей технически может быть выполнено в любом возрасте. Однако у детей до 5 лет удаление пораженных отделов легкого производят только при четкой локализации патологического процесса. Несмотря на большие компенсаторные способности детского организма, обширные двусторонние резекции легких осуществляют лишь при возможности оставления по крайней мере 6 здоровых сегментов легочной ткани (не менее трех с каждой стороны). Двусторонние резекции выполняются поэтапно с интервалом между ними в 6—8 мес. В некоторых случаях удаляют только расширенные бронхи или лишь наиболее пораженные участки легкого. После операции больных целесообразно направлять в пульмонологический санатории. Больные с Б. должны находиться под диспансерным наблюдением пульмонолога, в случае его отсутствия — участкового терапевта (педиатра). Для предупреждения инфицирования патологически измененных бронхов необходимо проводить радикальное лечение кариеса зубов, синусита и других очагов хронической инфекции; следует избегать контактов с больными острыми респираторными заболеваниями и другими инфекционными болезнями. Важное значение имеют общеоздоровительные, закаливающие мероприятия, повышающие сопротивляемость организма. Следует рационально трудоустраивать больных с Б., учитывая опасность переохлаждения и потребность в чистим и сухом воздухе, диспансерное наблюдение должно продолжаться и после оперативного лечения. У больных, перенесших операцию по поводу распространенных Б., следует обращать внимание на состояние адаптации сердечно-сосудистой и дыхательной систем (в т.ч. к дозированным физическим нагрузкам), с учетом объема резецированной легочной ткани и срока с момента операции. Назначают дыхательную гимнастику, закаливающие процедуры, периодически проводят санацию бронхиального дерева. При охранении после операции симптомов бронхита показано периодическое лечение в санатории. Прогноз при Б. зависит от их формы, распространенности, частоты и характера обострений воспалительного процесса, наличия осложнений, эффективности лечения. При распространенных мешотчатых Б., частых обострениях инфекционного процесса прогноз неблагоприятный. Вольные с менее выраженным патологическим процессом при периодическом консервативном лечении, включающем бронхоскопию с целью санации бронхов, могут сохранять ограниченную трудоспособность а течение длительного времени. После радикальных операций клиническое выздоровление наступает у 60—70% больных, у 10—15% больных отмечается значительное улучшение. Прогноз после экономных резекций одного легкого (например, удаления сегмента, доли легкого), как правило, лучше, чем после полного удаления легкого или двусторонних операций. Прогноз после оперативного лечения распространенных Б. (в т.ч. двусторонних) в значительной степени зависит от тщательности консервативного лечения и диспансерного наблюдения в отдаленные сроки после операции.Профилактика приобретенных Б. заключается в своевременном и полноценном лечении воспалительных бронхолегочных заболеваний и туберкулеза легких, особенно в детском возрасте.
Библиогр.: Розенштраух Л.С., Рыбакова Н.И. и Виннер М.Г. Рентгенодиагностика заболеваний органов дыхания, М., 1987; Рокицкий М.Р. Хирургические заболевания легких у детей, Л., 1988; Руководство по пульмонологии, под ред. Н.В. Путова и Г.Б. Федосеева, с. 125, Л., 1984.Бронхоэктазы, бронхоэктатическая болезнь: причина возникновения, диагностика, лечение
Бронхоэктазы: причина возникновения, диагностика, лечение
Что такое бронхоэктазы?
Бронхоэктазия – хроническое патологическое состояние, характеризующееся расширением бронхов и бронхиол. Отличительные особенности бронхоэктазов: расширяются крошечные бронхи субсегментарного уровня. Эти расширения в форме ампул и цилиндров наполняются бронхиальным секретом, который легко инфицируется, вызывая хронический воспалительный гнойный процесс. При обтурации (закупоривании) просвета бронха вызывается отек его стенки и вторичное развитие дополнительных кровеносных сосудов, что обусловливает частое сопутствующее кровохаркание у больных бронхоэктатической болезнью, спровоцировать которое может приступ кашля. При дальнейшем развитии бронхоэктазов в патологический процесс вовлекается собственно легочная ткань.
Факторы риска, предрасположенность, развитие бронхоэктазов
Первой, основной причиной у больных с бронхоэктатической болезнью в анамнезе отмечаются перенесенные респираторные заболевания: бронхиты, пневмонии, корь, коклюш, туберкулез, муковисцидоз и др. Особенно пагубны респираторные инфекции, перенесенные в детстве, когда идет формирование дыхательной системы.
Все это происходит на фоне действия предрасполагающих факторов: проблем иммунного характера, в частности, дефицита иммуноглобулина IgE, дисфункции нейтрофилов, попадании в бронхи раздражающих веществ (аспирации пищи, дыма, особенно табачного дыма и пр.).
Второй группой причин, вызывающих данную патологию, можно назвать обструкцию (закупорку) бронхов различного генеза: опухолевой, туберкулезной, травматической природы и т.п.
Третья группа - это развитие бронхоэктазий при некоторых заболеваниях соединительной ткани: ревматоидном артрите и синдроме Шегрена.
Также встречается врожденные формы бронхоэктатического заболевания.
За счет такого механизма развития бронхоэктазы очень часто соседствуют с хронической обструктивной болезнью легких (ХОБЛ)
Симптомы и диагностика
Различают несколько основных клинических признаков заболевания:
- Кашель (практически всегда)
- Отхождение густой, часто гнойной мокроты (очень часто)
- Одышка (при распространенном процессе - практически всегда)
- Кровохаркание (в половине случаев) - в виде прожилок крови. Обильное легочное кровотечение встречается значительно реже.
Врач проводит физикальное (объективное) обследование пациента и выявляет следующие симптомы:
- Влажные хрипы в зоне бронхоэктаза
- При "подсушивание" процесса хрипы становятся сухими
- Симптом дистанционных (слышных ухом на расстоянии) хрипов при дыхании
- При запущенном процессе развиваются так называемые барабанные пальцы
Кроме того, врач назначает рутинно лабораторное общее и иммунологическое исследование крови, посев мокроты на флору и чувствительность к антибиотику, спирометрию (функция внешнего дыхания).
Абсолютно достоверным диагностическим критерием, а также уточняющим локализацию и степень распространенности процесса является выполнения компьютерной томографии.
Осложнения бронхоэктатической болезни
Осложнения связаны с локализацией и степенью распространенности патологического процесса. За счет снижения функциональной способности легкого происходит уменьшение в объеме пораженного сегмента, развивается ателектаз, пневмосклероз, может развиться амилоидоз и прогрессирование сердечно-легочной недостаточности (т.н. легочное сердце). При обильном кровохаркании вследствие обильной кровопотери возникает жизнеугрожающее состояние.
Лечение бронхоэктазий
Лечение бронхоэктатической болезни направлено на предотвращение появления новых патологических образований, купирование обострений и борьбу с осложнениями. Назначается высококалорийная диета, муколитики (разжижение мокроты), антибиотики, соответствующие чувствительности высеянной флоры. Антибиотики вводятся как обще, так и местно (ингаляции, бронхоскопия и т.п.). Следует помнить, что назначать противокашлевые средства при бронхоэктазах нельзя.Огромное значение в лечении бронхоэктатического процесса, особенно в период обострения уделяется физиотерапевтическим методам и, прежде всего, кинезитерапии (набор физических упражнений, поз и движений, направленный на усиление эвакуации содержимого расширенных бронхов). Помимо этого назначается постуральный дренаж (дренажные положения грудной клетки).
В лечении и профилактике обострений бронхоэктатичекой болезни важную роль играет состояние иммунной системы, вследствие чего пациенту назначают высококалорийную диету, анаболики, биогенные стимуляторы, витамины группы В и А, иммуномодуляторы и стимуляторы. Соблюдение режима дня, здорового образа жизни.
Хирургическое лечение бронхоэктатической болезни
Хирургическое лечение выполняют при неэффективности консервативной терапии с нарастанием ухудшения состояния пациента и при развитии жизнеугрожающих осложнений (легочного кровотечения).
При локальном процессе, затрагивающем одну-две доли одного легкого возможно выполнение резекции легкого (открытым или торакоскопическим способом). В случае двухстороннего, но локального процесса возможно выполнение двухэтапного вмешательства - сначала с одной, а спустя 2-3 месяца - с другой стороны.
При распространенном двустороннем прогрессирующем процессе возможно выполнение трансплантации легких.
Народные средства лечения
Существует множество различных народных средств при кашле и других проявлениях заболеваний бронхолегочнойй системы. Как известно, излечить (устранить) бронхоэктазы ни фармакологическими, ни народными средствами невозможно. Однако народные средства способны серьезно помочь как при кашле, так и для общего оздоровления организма. При выборе средства следует помнить, что при бронхоэктазах нельзя назначать противокашлевые средства.
Реабилитация при бронхоэктатическом заболевании является постоянным, непрекращающимся процессом и состоит из следующих компонентов:
- Общее оздоровление организма, здоровый образ жизни, повышение иммунитета
- Дыхательные упражнения
- Кинезитерапия
- Физиотерапия
- Лечебная и общая физкультура
Очень важен отказ от курения и полное предупреждение пассивного курения.
| ! Бронхоэктазы - необратимое патологическое расширение бронхов в результате гнойно-воспалительной деструкции бронхиальной стенки. Классификации Анатомическая Патоморфологическая Этиопатогенетическая Генетические аспекты Патоморфология Клиническая картина Осмотр Лабораторные исследования Специальные исследования Дифференциальный диагноз Лечение Консервативное Оперативное лечение Осложнения Профилактика
|