Диспепсия беременных что это такое
Диспепсия беременных: признаки, причины, терапия
Рвота, тошнота – частые спутники беременности. Данные проявления считаются естественными физиологическими процессами в течение первого триместра. Подобная симптоматика беспокоит 70% беременных женщин. В большинстве случаев диспепсический синдром не представляет опасности для течения беременности. Однако не следует пускать недомогание на самотек. Рекомендуется проконсультироваться с гинекологом о признаках синдрома и при необходимости пройти курс лечения.

Рвота и тошнота проявляются через месяц или два со дня последней менструации. Наибольшую интенсивность проявления имеют с одиннадцатой по тринадцатую неделю, после чего симптоматика стихает или исчезает полностью. Рвота может беспокоить около пяти раз в сутки. Диспепсия проявляется, как правило, в утреннее время. Данный период сопровождается также повышенным слюноотделением, чувствительностью к запахам, недомоганием и прочими признаками.
Что такое диспепсия
Диспепсия представляет собой состояние, при котором проявляется тошнота, болезненные ощущения в животе, рвота, нарушения стула, дискомфорт и прочие признаки. В период беременности данный синдром считается частым явлением. Чтобы избежать возможных осложнений и неприятных последствий, рекомендуется разобраться, какие признаки считаются нормой, а какие — требуют срочного медицинского вмешательства. В период беременности многие медикаментозные средства противопоказаны. Поэтому симптоматика устраняется исключительно медикаментами, прописанными врачом.

Диспепсический синдром – это своеобразный комплекс симптомов, которые указывают на нарушение полноценного пищеварения, опорожнения кишечника.
Выделяют две основные формы диспепсии:
- функциональная;
- органическая.
Функциональная диспепсия представляет собой обычное несварение желудка. Органическая диспепсия связана с повреждением органов желудочно-кишечного тракта и прочими патологическими состояниями. При органическом типе патологии требуется определенное лечение, так как самостоятельно он не проходит. Перед началом терапии необходимо посетить гастроэнтеролога и гинеколога.
Клиническая картина диспепсии
Перед началом лечения диспепсии необходимо ознакомиться с особенностями патогенеза. Данный синдром может проявляться по-разному у каждой женщины. Симптоматика зависит от течения беременности, особенностей организма и прочих нюансов.

Основные признаки диспепсии:
- Рвота и тошнота. В основном, проявляются на первом триместре беременности по утрам. Приступы рвоты могут наблюдаться около пяти раз в день.
- Изжога. На третьем триместре проявляется изжога, имеющая вид сильного жжения в области пищевода. Причиной развития симптома является заброс кислотного содержимого обратно в пищевод. Это происходит после или во время после приема пищи.
- Метеоризм.Чрезмерное газообразование сопровождается громким урчанием в животе, коликами и спазмами в кишечнике и неконтролируемым отхождением газов.
- Болевой синдром. Диспепсия в период беременности может проявиться болями в области живота. У подобных ощущений может быть разная интенсивность. Боли протекают на фоне чувства распирания, тяжести.
- Тяжесть и переполненность в эпигастральной области. Данный признак возникает непосредственно после приема пищи. Симптом наблюдается даже при небольшом объеме порции.
- Расстройство стула. В случае диспепсии может развиться запор или жидкий учащенный стул.
- Отрыжка. Считается ярким признаком диспепсического синдрома, если проявляется несколько раз в день. Сопровождается жжением и болевыми ощущениями в груди.
Признаки диспепсического синдрома не проявляются на протяжении всей беременности. Как правило, они возникают время от времени.
В большинстве случаев подобная клиническая картина проявляется в начале и в конце беременности. После родов наблюдается полная нормализация гормональной системы. Интенсивность проявлений может быть разной. Некоторые женщины жалуются на легкий дискомфорт, другие — мучаются от жутких болей в области живота, изжоги и прочих признаков.
При беременности частой проблемой у женщин также является и расстройство желудка, у которого свои симптомы и методы лечения.
Причины диспепсии
Основной причиной недомогания считается изменение гормонального фона. На фоне активного продуцирования прогестерона, который необходим для расслабления матки, нормальной беременности, расслабляются и мышцы желудочно-кишечного тракта. Это приводит к тому, что пищевой комок двигается медленно по кишечнику, что провоцирует запор, боли и прочие симптомы диспепсии.

На этом фоне проявляется брожение, сопровождающееся вздутием, чрезмерным газообразованием. Начиная со второго триместра усиленно растет матка, которая оказывает давление на остальные органы. Существуют и прочие причины развития диспепсии:
- сахарный диабет;
- инфекции ЖКТ;
- патологии щитовидной железы;
- вредные привычки;
- усиленный синтез соляной кислоты;
- стрессы, перенапряжение;
- генетическая предрасположенность;
- прием медикаментов;
- патологии пищеварительной системы.
Прежде чем начать терапию, важно узнать, что является причиной диспепсического синдрома. Интересно почитать: что такое диспепсия невротического генеза и что это за заболевание.
Специфика терапии беременных
Во время вынашивания ребенка женщине для лечения можно использовать ограниченное количество медикаментозных препаратов. По поводу применения рецептов народной медицины необходимо также проконсультироваться с врачом.
Ни в коем случае не нужно затягивать с терапией в период беременности, так как симптоматика может сигнализировать о течении патологических процессов в организме. Кроме того, подобные сбои усложняют процесс вынашивания, к малышу поступает ограниченное количество питательных компонентов, витаминов.
Лечебный курс при диспепсии содержит в себе несколько основных этапов. В первую очередь нужно подкорректировать питание. Рекомендуется питаться маленькими порциями шесть раз в день, не пропуская завтрак. В обязательном порядке следует исключить из рациона сладости, шоколад, бобовые, капусту, жирную, жареную, острую и копченую еду. Не забывайте об умеренной активности, а именно о легких физических упражнениях и прогулках на свежем воздухе. Полезные статьи по теме — бродильная диспепсия.
Диспепсию при беременности можно предупредить. Для этого нужно вести здоровый образ жизни и правильно питаться. Важно высыпаться и гулять, не пренебрегать спортом. В случае проявления подозрительной симптоматики стоит непременно обратиться к врачу.
Диспепсия беременных: причины, симптомы и лечение
Диспепсия беременных – это часто встречающееся нарушение процесса пищеварения. С ним сталкивается множество женщин в период вынашивания плода. Патология сопровождается множеством симптомов. Диспепсия у будущих мам может иметь как физиологическую, так и патологическую природу. Женщине следует знать о том, как избавиться от данного состояния, а также своевременно обращаться к доктору, чтобы избежать серьезных последствий болезни.
Основные причины развития нарушений
Диспепсия у беременных может возникнуть на любом сроке вынашивания плода. Такое расстройство является распространенным признаком токсикоза. Существует две группы причин, которые провоцируют патологию. К физиологическим факторам относятся следующие:
- Дисбаланс гормонов.
- Повышение концентрации соляной кислоты.
- Увеличение количества желудочного сока.
- Ускорение процессов метаболизма.
- Усиление давления матки на органы пищеварительной системы (желудок, печень, желчный пузырь, кишечник).
- Малоподвижный образ жизни (в особенности, на поздних сроках вынашивания ребенка).
- Наличие нескольких плодов.
- Эмбрион крупного размера.
Патологические причины, вызывающие диспепсию у беременных, объясняются различными заболеваниями.

К ним относятся:
- Острые недуги органов ЖКТ.
- Дефекты формирования пищеварительной системы.
- Злокачественные новообразования.
- Патологии печени и протоков желчного пузыря.
- Токсикоз.
- Хронические недуги органов пищеварения.
- Диабет.
- Тяжелая форма аллергии.
- Инфекционные патологии ЖКТ.
Другие причины
Кроме того, диспепсия может развиться в результате влияния следующих факторов:
- Наличие депрессии.
- Дисбаланс кишечной микрофлоры, например, из-за длительного употребления антибиотиков.
- Неправильный прием медикаментов, которые отрицательно воздействуют на желудок (например, нестероидных противовоспалительных средств).
- Интоксикации.
- Вредные условия труда.
- Плохая экологическая ситуация.
- Пагубные привычки (злоупотребление спиртным, курение).
- Нехватка витаминов.
- Психологические перегрузки.
- Генетическая предрасположенность.
Проявления
Что собой представляет диспепсия беременных? Что это? Симптомы, характерные для данного заболевания, включают в себя:
- Неприятные ощущения в области брюшины.
- Изжога.Это явление встречается, как правило, на сроке в тридцать недель и более. Однако в некоторых случаях оно наблюдается в самом начале беременности. Жжение в области груди возникает из-за заброса в пищевод желудочного сока. Изжога долго не исчезает, если женщина находится в горизонтальном положении. Как правило, такой симптом появляется после употребления жирных, жареных и кислых блюд.
- Чувство тошноты.
- Повышенное образование газов в кишечнике, которое сопровождается коликами, бурлением в животе.
- Дискомфорт в области груди.
- Приступы рвоты (признак диспепсии у беременных, который обычно проходит к четвертому месяцу вынашивания плода). При нарушениях функций ЖКТ такой симптом сопровождает будущую маму до момента родоразрешения.
- Ощущение переполненности желудка, даже после употребления небольшого объема пищи.
- Частые приступы отрыжки, которая сопровождается спазмами в животе.
- Нарушения деятельности кишечника (запор или жидкий стул).
- Ощущение разбитости, повышенная утомляемость, боль в голове.
Когда начинают проявляться указанные симптомы?
Данные признаки обычно не беспокоят будущую маму в течение всего периода вынашивания плода. Они возникают или в начале беременности, или на поздних сроках. Как правило, если женщина не страдала этим недугом до зачатия, после родоразрешения симптоматика патологии исчезает.
Отрицательные последствия
Диспепсия при беременности, как и любое другое заболевание, негативно отражается на будущем ребенке.

Поэтому женщине необходимо тщательно следить за здоровьем на всех этапах вынашивания плода. При отсутствии адекватной терапии возможно появление различных осложнений, например:
- Значительной потери веса.
- Утраты аппетита.
- Дегидратации.
- Истечения крови из желудка.
- Гипотрофии эмбриона.
- Нарушений роста и развития плода.
- Интоксикации матери и будущего ребенка.
- Преждевременного родоразрешения.
Причиной диспепсии у беременных может быть хроническая патология пищеварительной системы. В данном случае в период вынашивания ребенка основное заболевание прогрессирует. Чтобы избавиться от неприятных симптомов, женщине нужно обратиться к специалисту.

Необходимые обследования
При подозрении на наличие диспепсии беременной пациентке рекомендуется пройти диагностику, которая включает в себя:
- Осмотр, пальпацию органов брюшной полости, опрос будущей мамы по поводу ее состояния.
- Анализы биологического материала (крови, кала).
- ФГДС, колоноскопию.
- Определение уровня кислотности желудка.
- Биопсию.
- Ультразвуковое исследование органов брюшной полости.
- Анализ на наличие Хеликобактера.
Методы терапии
Существует множество препаратов, которые способны избавить будущую маму от нарушений пищеварения.

При диспепсии беременных лечение заключается в употреблении следующих медикаментов:
- Антациды. Это препараты, которые способствуют уменьшению кислотности желудочного сока.
- Симетиконы (например, "Эспумизан").
- Спазмолитики ("Дюспаталин", "Папаверин", "Риабал").
- "Маалокс", "Альмагель Нео".
- "Домперидон".
- "Пантопразол", Омепразол".
- "Фамотидин", "Ранитидин".
- Средства, уменьшающие производство соляной кислоты.
- Препараты, оказывающие слабительное действие ("Лактулоза", "Нормазе", "Дюфалак", глицерин, ламинария).
- "Хилак Форте", "Линекс".
- Средства для улучшения работы печени (гепатопротекторы).
- Желчегонные лекарства.
- Сорбенты ("Полисорб", "Энтеросгель").
Препараты следует принимать только после консультации со специалистом. Кроме того, в случае возникновения диспепсии беременным необходимо соблюдать четкий режим питания.

Нужно придерживаться правильного рациона, не пренебрегать умеренной физической активностью.
Профилактические мероприятия

Каждая будущая мама должна встать на учет у гинеколога не позднее срока двенадцати недель, регулярно приходить на прием к врачу. В случае возникновения проблем со здоровьем женщине назначаются дополнительные обследования. Если возникает диспепсия при беременности, лечение необходимо начать как можно быстрее, чтобы избежать развития осложнений, опасных и для матери, и для эмбриона. Как предотвратить опасные симптомы?

Необходимо помнить о следующих профилактических мероприятиях:
- Следует отказаться от ношения слишком тесной одежды.
- Необходимо уделять время умеренной физической активности (через тридцать минут после приема пищи). Для поддержания хорошего самочувствия рекомендуется заниматься йогой. Кроме того, специалисты советуют будущим мамам регулярные прогулки на свежем воздухе.
- Избегать психологического перенапряжения.
- Стараться придерживаться дробного питания (до пяти раз в сутки, малыми объемами).Следует включить в рацион овощи, плоды, молочнокислые продукты, злаковые кушанья.
- Отказаться от употребления фаст-фуда, полуфабрикатов, острых, копченых, жирных, маринованных, жареных блюд, шоколада и кондитерских изделий, помидоров, слишком горячей еды и напитков, кофе и какао. Ограничить фасоль, горох, капусту и другие виды пищи, усиливающие процесс брожения в кишечнике.
- Исключить спиртосодержащую продукцию, курение.
- Держать голову выше уровня тела во время сна.
- Своевременно обращаться в медицинское учреждение при появлении проблем со здоровьем.
- При наличии хронических патологий проходить эндоскопическое обследование с биопсией не менее одного раза в год.
- Необходимо употреблять достаточное количество жидкости, чтобы не допускать дегидратации.
- Принимать витаминные добавки для улучшения работы иммунной системы.
- Не есть перед отходом ко сну. В ночные часы пища не переваривается нормально, и это приводит к ухудшению самочувствия.
- Стараться не употреблять медикаменты, которые способны негативно воздействовать на работу желудка и кишечника.
- Чтобы предотвратить приступы изжоги, надо избегать частых наклонов в течение дня.
симптомы, причины, лечение, профилактика, осложнения
Причины
У беременных диспепсия может развиваться при раннем и позднем токсикозе. Это вполне нормальное явление, так как в это время в организме будущей мамы происходит гормональная перестройка. Консультация врача может понадобиться в том случае, если у беременной наблюдаются ярко выраженные признаки патологии.
Диспепсия беременных может развиваться под воздействием следующих факторов:
воспалительных процессов в разных отделах пищеварительного тракта, несбалансированного питания, повышенного выделения соляной кислоты, нарушенного психо-эмоционального состояния, бытовых отравлений, вирусных и инфекционных заболеваний, гнойных заболеваний, нарушения перистальтики кишечника, приёма сильнодействующих лекарственных препаратов.
Симптомы данного расстройства могут стать следствием следующих заболеваний:
диафрагмальной грыжи, алиментарной аллергии, сахарного диабета, вирусного гепатита А, опухолевых процессов в желудочно-кишечном тракте, желчнокаменной болезни, синдрома Золлингера-Элиссона.
Симптомы
Во время беременности диспепсия протекает практически бессимптомно. В некоторых случаях может развиться острая форма заболевания. Она характеризуется следующими проявлениями:
болезненными ощущениями, ощущением дискомфорта, изжогой, тошнотой и рвотой, повышенным газообразованием, чувством переполненности желудка, болью за грудиной, нарушением аппетита, быстрым насыщением, чувством вздутия живота, частой отрыжкой.
В некоторых случаях у будущей мамы возникает сразу несколько симптомов, симулирующих язву желудка. Как правило, все признаки диспепсии возникают внезапно и также внезапно исчезают. Пик заболевания приходится на третий триместр беременности.
Диагностика диспепсии при беременности
Диагностика диспепсии начинается с врачебного осмотра. Врач должен получить следующие данные для анамнеза:
как давно беременную беспокоят боли в области желудка; как часто возникают спазмы в желудке; зависят ли болевые ощущения от приёма пищи; сколько времени может длиться изжога; страдает ли будущая мама заболеваниями желудочно-кишечного тракта.
После сбора анамнеза беременной необходимо пройти следующие лабораторные исследования:
клинический анализ крови, биохимический анализ крови, анализ кала, копрограмму.
Эти исследования позволяют вовремя обнаружить признаки воспаления в желудочно-кишечном тракте, излишки жира, непереваренных фрагментов пищи и грубых пищевых волокон.
Диагностика диспепсии беременных включает следующие инструментальные методики исследования:
тест уровня кислотности в желудке, эндоскопию с обязательной биопсией, импенданс-pH-метрию, исследование на наличие хеликобактера, ультразвуковое исследование органов брюшной полости, колоноскопию, электрогастроэнтерографию, эзофанеальную манометрию, антродуоденальную манометрию.
Дифференциальная диагностика позволяет определить форму заболевания – функциональную, органическую, алиментарную, интоксикационную, кишечную и др.
Осложнения
Любой патологический процесс, происходящий в организме будущей матери, негативно отражается на развитии плода. Именно поэтому необходимо внимательно следить за здоровьем как на стадии планирования беременности, так и после её завершения.
Если беременная пренебрегает своим здоровьем и отказывается от медикаментозного лечения диспепсии, то это грозит следующими осложнениями:
резкой потерей веса, обезвоживанием организма, потерей аппетита, дистрофическими процессами, системными нарушениями, желудочными кровотечениями, дефектами в развитии плода.
Диспепсия, возникшая на фоне патологий желудочно-кишечного тракта, может ускорить прогрессирование основного заболевания. Только своевременное обращение к специалисту и разработка подходящей схемы лечения помогут избавиться от диспепсии и наслаждаться беременностью.
Лечение
Что можете сделать вы?
При возникновении первых признаков диспепсии будущая мама должна воспользоваться следующими рекомендациями:
не носить тугую одежду и ремни, двигаться в течение 30-60 минут после приёма пищи, спать на нескольких подушках, отказаться от упражнений на пресс, сбалансировать свой рацион, не переедать.
Если симптомы диспепсии продолжают прогрессировать, то в этом случае следует обратиться к специалистам.
Что делает врач?
Лечение диспепсии беременных в первую очередь должно быть направлено на устранение причины. Врач должен назначать только те препараты, которые не оказывают влияния на ребёнка. Если присутствует риск развития осложнений у плода, от приёма медикаментов лучше отказаться.
Терапия диспепсии беременных основана на назначении таких препаратов, как:
анальгетики и спазмолитики; препараты, снижающие кислотность желудка; h3-гистаминоблокаторы; ферменты, улучшающие пищеварение; слабительные препараты для нормализации стула; антидиарейные препараты.
Профилактика
Лучшая профилактика диспепсии у будущей мамы – это соблюдение рекомендаций врача. Каждая беременная обязана встать на учёт у акушера-гинеколога не позднее 12 недели, после чего регулярно посещать врачебные осмотры. Это поможет вовремя обнаружить симптомы диспепсии и предотвратить развитие её осложнений.
Во время беременности необходимо соблюдать следующие правила:
исключить из рациона несвежие и низкокачественные продукты, отказаться от употребления алкоголя и курения, заниматься лечебной гимнастикой, вести здоровый образ жизни, сбалансировать питание, укреплять иммунную систему, принимать поливитаминные комплексы, соблюдать элементарные правила личной гигиены.
Если диспепсия была диагностирована ещё до беременности, то будущая мама должна не менее 1 раза в год проходить эндоскопическое исследование с обязательной биопсией.
Оцените материал:
спасибо, ваш голос принят
Статьи на тему
Показать всёТакже смотрят
Вооружайтесь знаниями и читайте полезную информативную статью о заболевании диспепсия при беременности. Ведь быть родителями – значит, изучать всё то, что поможет сохранять градус здоровья в семье на отметке «36,6».
Узнайте, что может вызвать недуг диспепсия при беременности, как его своевременно распознать. Найдите информацию о том, каковы признаки, по которым можно определить недомогание. И какие анализы помогут выявить болезнь и поставить верный диагноз.
В статье вы прочтёте всё о методах лечения такого заболевания, как диспепсия при беременности. Уточните, какой должна быть эффективная первая помощь. Чем лечить: выбрать лекарственные препараты или народные методы?
Также вы узнаете, чем может быть опасно несвоевременное лечение недуга диспепсия при беременности, и почему так важно избежать последствий. Всё о том, как предупредить диспепсия при беременности и не допустить осложнений. Будьте здоровы!
Что такое диспепсия и причины ее возникновения во время беременности
 У беременных женщин довольно часто начинаются проблемы с пищеварением. У кого-то это может случиться уже на ранних сроках, а у кого-то ближе к родам.
У беременных женщин довольно часто начинаются проблемы с пищеварением. У кого-то это может случиться уже на ранних сроках, а у кого-то ближе к родам.
Все нарушения, связанные с пищеварением, все симптомы, носят одно общее название — диспепсия.
Содержание статьи:
Причины диспепсии у беременных
Как правило, у абсолютно здоровой женщины не появится тошнота, изжога и т.д., даже если она будет неправильно питаться. Именно поэтому причины, по которым возникает диспепсия во время беременности, носят преимущественно физиологический характер.
К основным причинам, почему может развиться диспепсия, можно отнести:
- Увеличение содержания соляной кислоты в самом желудке. Это происходит из-за ее излишней выработки под воздействием определенных факторов.
- Инфекции, которые преимущественно поразили желудочно-кишечный тракт.
- Проблемы с самим желудком, а именно наличие заболеваний и единичных проблем с пищеварением.
- Неправильное питание. Несмотря на то, что диспепсия не возникает просто так, когда желудок абсолютно здоров, все же неправильное питание может подтолкнуть на такие изменения. Произойдет это по одной простой причине. Женский организм во время вынашивания малыша становится более уязвимым. И поэтому врачи рекомендуют кушать только здоровую пищу не только потому, что в ней больше витаминов, минералов и т.д., но и потому, что именно она приносит пользу и не напрягает лишний раз итак напряженный организм.
- Вредные привычки.
- Стресс. Во время беременности не у каждой женщины получается сохранить самообладание и не волноваться по мелочам. А так как организм переносит серьезнейшие изменения и на него возлагается большая нагрузка, даже небольшое волнение может привести к развитию диспепсии.
В большинстве случаев диспепсия проявляется на последних месяцах беременности, когда малыш становится большим и начинает постепенно сдвигать внутренние органы своей мамы.
Симптомы диспепсии у беременных

Из-за того, что диспепсия представляет собой расстройство желудка, то есть нарушение процесса пищеварения, это может привести к тому, что ребенок будет недостаточно получать питательные вещества
Так как диспепсия это обобщенное понятие возникающих проблем с пищеварением, то симптомов у этой проблемы будет множество.
К самым распространенным симптомам, которые могут появиться у женщины во время вынашивания малыша можно отнести:
- Изжога. Это один из самых неприятных симптомов, который в большинстве случаев дает о себе знать после 30 недели беременности. Изжога появляется из-за забрасывания желудочного сока в пищевод. Из-за этого возникает чувство жжения в горле, которое нередко сопровождается сильным ощущением тошноты. Такое обычно происходит тогда, когда было заброшено много сока. Возникает же изжога в основном после употребления жирной пищи, а также в положении лежа.
- Болезненные ощущения в области живота.
- Дискомфорт в области живота. Это вроде бы и не боль, но все равно присутствует неприятное ощущение.
- Боль в области груди.
- Тошнота, а иногда даже и рвота. Если говорить о рвоте, то она мучает женщин в основном в первые месяцы беременности. Такое явление еще принято называть токсикозом. Но иногда причина кроется в том, что имеются проблемы с желудком. В основном, тошнота и рвота проходят ближе к четвертому месяцу, но в некоторых случаях тошнить женщину может на протяжении всей беременности.
- Вздутие живота. Этот симптом не является неприятным, но все равно, женщина испытывает дискомфорт. Происходит это в основном из-за того, что итак вес увеличивается, а еще когда появляется вздутие, женщина с психологической точки зрения начинает чувствовать себя еще более некомфортно.
- Ощущение переполненности желудка, которое появляется даже в том случае, если будущая мама скушала не так много.
- Повышенное газообразование. Нередко у женщины во время беременности могут случаться конфузы, к которым лучше относится с юмором, так как в этом нет ничего страшного.
- Частая отрыжка.
Обычно, симптомы проявления диспепсии не сопровождают женщину на всем периоде вынашивания малыша. Чаще всего они появляются либо же в самом начале беременности, либо же, наоборот, ближе к родам. Да и к тому же, диспепсия, которая возникла во время беременности, после рождения малыша должна пройти полностью.
Как избежать диспепсии
Многие женщины интересуются вопросом, как можно избежать появления диспепсии и что нужно для этого сделать.

Чтобы избежать диспепсии следует скорректировать образ жизни беременной и особенно ее режим питания
Особых усилий, в принципе, прикладывать не нужно. Чтобы обезопасить себя от появления неприятных симптомов нужно:
- Отказаться от некоторых продуктов питания, которые могут стать причиной появления симптомов диспепсии. Также следует на время отказаться от острых и жирных блюд.
- Отказаться от всех вредных привычек, в частности речь идет о курении.
- Ведение активного образа жизни. Женщины, которые больше двигаются и меньше проводят времени на диване, чаще всего и не знают, что такое изжога и т.д.
- Отказ от приемов пищи перед ночным сном. Сюда же можно отнести и сон в любой время. Из-за того, что пища не успевает перевариться, а женщина уже приняла горизонтальное положение, может произойти несварение, а также начаться изжога.
- Отказ от некоторых медикаментов, которые способны негативно влиять на слизистую желудка.
Все вышеперечисленные пункты можно объединить одним понятием «ведение здорового образа жизни», который достаточно широко пропагандируется среди будущих мам.
Лечение диспепсии
Из-за того, что диспепсия представляет собой расстройство желудка, то есть нарушение процесса пищеварения, это может привести к тому, что ребенок будет недостаточно получать питательные вещества. Именно поэтому диспепсию, пусть даже она и в легкой форме, необходимо лечить.
Лечение состоит в следующем:
- Необходимо скорректировать режим питания, а также сам рацион. Постараться исключить из рациона все вредные и жирные продукты, и заменить их на полезные и легко усваиваемые.
- Отказаться от курения, так как табачный дым негативно влияет на слизистую пищевода и желудка.
- Прием антацидов, которые уменьшают кислотность в желудке, тем самым избавляя от тошноты и изжоги.
- Прием препаратов, которые будут блокировать выработку соляной кислоты.
Диспепсия во время беременности – явление очень распространенное. Но, несмотря на то, при появлении хотя бы одного из симптомов нужно обратиться к врачу, так как только он сможет подобрать правильное и безопасное лечение, которое не навредит малышу и будущей маме.
О причинах расстройства желудка у беременных расскажет данное видео:
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
30 Апр 2015 Юки 484 Поделитесь записью Рекомендуем прочитать вместе с этой статьейДиспепсия беременных что это такое

Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Когда бывает диспепсия у беременных?
Каковы причины возникновения диспепсии у беременных?
Если говорить на чистоту, то до сих пор никто точно не знает, что именно вызывает тошноту и рвоту в данный период. Однако врачи чаще всего списывают эти симптомы на изменение гормонального фона. К другим причинам возникновения диспепсии у беременных можно отнести наличие у женщин таких заболеваний как: сахарный диабет и заболевания щитовидной железы. Если до беременности Вы пользовались какими-либо противозачаточными препаратами, тогда риск развития у Вас диспепсии увеличивается как минимум в два раза. Диспепсия может возникнуть и в результате наследственной предрасположенности.
Что делать?
В случае же если рвота беспокоит Вас чаще пяти – шести раз в сутки, при этом Вы чувствует очень сильное общее недомогание, тогда нужно обратиться за помощью к врачу. Посетить специалиста нужно беременной женщине и в том случае, если употребление любой жидкости сразу же вызывает у нее рвоту. Если Вы видите, что Ваша диспепсия сопровождается еще и поносом, повышенной температурой тела, а также болевыми ощущениями в области живота, немедленно идите к врачу. Не стоит забывать и о том, что диспепсия во время беременности может появиться и в результате наличия у Вас какого-либо заболевания. Чтобы избежать осложнений, лучше всего сдать все необходимые анализы и проконсультироваться со специалистом.
А вообще берегите себя и своих детей. И не забывайте о том, что ребенок в утробе матери должен получать достаточное количество витаминов и других питательных веществ. Именно поэтому приобретите для себя специальные БАД (биологически активные добавки), принимая которые Вы сможете быть уверены, что Ваш ребенок нормально растет и развивается.
Причины
У беременных диспепсия может развиваться при раннем и позднем токсикозе. Это вполне нормальное явление, так как в это время в организме будущей мамы происходит гормональная перестройка. Консультация врача может понадобиться в том случае, если у беременной наблюдаются ярко выраженные признаки патологии.
Диспепсия беременных может развиваться под воздействием следующих факторов:
воспалительных процессов в разных отделах пищеварительного тракта, несбалансированного питания, повышенного выделения соляной кислоты, нарушенного психо-эмоционального состояния, бытовых отравлений, вирусных и инфекционных заболеваний, гнойных заболеваний, нарушения перистальтики кишечника, приёма сильнодействующих лекарственных препаратов.
Симптомы данного расстройства могут стать следствием следующих заболеваний:
диафрагмальной грыжи, алиментарной аллергии, сахарного диабета, вирусного гепатита А, опухолевых процессов в желудочно-кишечном тракте, желчнокаменной болезни, синдрома Золлингера-Элиссона.
Симптомы
Во время беременности диспепсия протекает практически бессимптомно. В некоторых случаях может развиться острая форма заболевания. Она характеризуется следующими проявлениями:
болезненными ощущениями, ощущением дискомфорта, изжогой, тошнотой и рвотой, повышенным газообразованием, чувством переполненности желудка, болью за грудиной, нарушением аппетита, быстрым насыщением, чувством вздутия живота, частой отрыжкой.
В некоторых случаях у будущей мамы возникает сразу несколько симптомов, симулирующих язву желудка. Как правило, все признаки диспепсии возникают внезапно и также внезапно исчезают. Пик заболевания приходится на третий триместр беременности.
Диагностика диспепсии при беременности
Диагностика диспепсии начинается с врачебного осмотра. Врач должен получить следующие данные для анамнеза:
как давно беременную беспокоят боли в области желудка; как часто возникают спазмы в желудке; зависят ли болевые ощущения от приёма пищи; сколько времени может длиться изжога; страдает ли будущая мама заболеваниями желудочно-кишечного тракта.
После сбора анамнеза беременной необходимо пройти следующие лабораторные исследования:
клинический анализ крови, биохимический анализ крови, анализ кала, копрограмму.
Эти исследования позволяют вовремя обнаружить признаки воспаления в желудочно-кишечном тракте, излишки жира, непереваренных фрагментов пищи и грубых пищевых волокон.
Диагностика диспепсии беременных включает следующие инструментальные методики исследования:
тест уровня кислотности в желудке, эндоскопию с обязательной биопсией, импенданс-pH-метрию, исследование на наличие хеликобактера, ультразвуковое исследование органов брюшной полости, колоноскопию, электрогастроэнтерографию, эзофанеальную манометрию, антродуоденальную манометрию.
Дифференциальная диагностика позволяет определить форму заболевания – функциональную, органическую, алиментарную, интоксикационную, кишечную и др.
Осложнения
Любой патологический процесс, происходящий в организме будущей матери, негативно отражается на развитии плода. Именно поэтому необходимо внимательно следить за здоровьем как на стадии планирования беременности, так и после её завершения.
Если беременная пренебрегает своим здоровьем и отказывается от медикаментозного лечения диспепсии, то это грозит следующими осложнениями:
резкой потерей веса, обезвоживанием организма, потерей аппетита, дистрофическими процессами, системными нарушениями, желудочными кровотечениями, дефектами в развитии плода.
Диспепсия, возникшая на фоне патологий желудочно-кишечного тракта, может ускорить прогрессирование основного заболевания. Только своевременное обращение к специалисту и разработка подходящей схемы лечения помогут избавиться от диспепсии и наслаждаться беременностью.
Лечение
Что можете сделать вы?
При возникновении первых признаков диспепсии будущая мама должна воспользоваться следующими рекомендациями:
не носить тугую одежду и ремни, двигаться в течение 30-60 минут после приёма пищи, спать на нескольких подушках, отказаться от упражнений на пресс, сбалансировать свой рацион, не переедать.
Если симптомы диспепсии продолжают прогрессировать, то в этом случае следует обратиться к специалистам.
Что делает врач?
Лечение диспепсии беременных в первую очередь должно быть направлено на устранение причины. Врач должен назначать только те препараты, которые не оказывают влияния на ребёнка. Если присутствует риск развития осложнений у плода, от приёма медикаментов лучше отказаться.
Терапия диспепсии беременных основана на назначении таких препаратов, как:
анальгетики и спазмолитики; препараты, снижающие кислотность желудка; h3-гистаминоблокаторы; ферменты, улучшающие пищеварение; слабительные препараты для нормализации стула; антидиарейные препараты.
Профилактика
Лучшая профилактика диспепсии у будущей мамы – это соблюдение рекомендаций врача. Каждая беременная обязана встать на учёт у акушера-гинеколога не позднее 12 недели, после чего регулярно посещать врачебные осмотры. Это поможет вовремя обнаружить симптомы диспепсии и предотвратить развитие её осложнений.
Во время беременности необходимо соблюдать следующие правила:
исключить из рациона несвежие и низкокачественные продукты, отказаться от употребления алкоголя и курения, заниматься лечебной гимнастикой, вести здоровый образ жизни, сбалансировать питание, укреплять иммунную систему, принимать поливитаминные комплексы, соблюдать элементарные правила личной гигиены.
Если диспепсия была диагностирована ещё до беременности, то будущая мама должна не менее 1 раза в год проходить эндоскопическое исследование с обязательной биопсией.
Диспепсия беременных в большинстве случаев связана с забросом кислого содержимого желудка в пищевод, так называемым кислотным рефлюксом. При этом может начаться изжога и ряд прочих неприятных симптомов. Для снятия проявлений заболевания беременным назначают антациды, а при хроническом течении заболевания – препараты, подавляющие выделение соляной кислоты в желудке.
Под диспепсией понимают совокупность симптомов, объединяющих проявление разного рода нарушений процесса пищеварения. Диспепсия беременных распространена достаточно широко, в определенный период времени симптомы заболевания регистрируются у 50% беременных женщин.
Кислотный рефлюкс сопровождается поступлением кислого содержимого желудка в пищевод. При этом может воспалиться слизистая пищевода, что сопровождается появлением симптомов диспепсии.
Сфинктер, который играет роль заслонки и защищает пищевод от обратного оттока кислоты, при беременности слабеет и отчасти утрачивает свою способность к сокращению. Это связано в первую очередь с эндокринными изменениями в организме женщины. Более того, плод со временем оказывает всё большее давление на желудок. Оба указанных фактора в совокупности становятся причиной желудочно-кишечного рефлюкса.
После родов и нормализации уровня гормонов в крови все симптомы диспепсии проходят сами собой. К факторам риска возникновения диспепсии относятся некоторые заболевания, которые могут быть в анамнезе женщины до наступления беременности. Это прежде всего гастроэзофагеальный рефлюкс и воспалительный процесс в слизистой пищевода.
Чаще всего симптомы диспепсии беременных незначительны, однако в некоторых случаях заболевание протекает остро. Самыми распространенными проявлениями болезни считаются: изжога, боль и ощущение дискомфорта в области живота, боли за грудиной, тошнота и рвота, повышенное газообразование. Пациенток беспокоит чувство переполненности желудка после приема пищи. Симптомы заболевания в большинстве случаев появляются время от времени, наиболее часто патология даёт о себе знать в третьем триместре беременности.
Прежде всего, при появлении симптомов диспепсии во время беременности женщинам следует обратить внимание на характер питания и, возможно, изменить свой образ жизни. При появлении симптомов заболевания необходимо исключить некоторые продукты из своего рациона и употреблять пищу небольшими порциями с частотой не менее шести раз в сутки. К числу опасных продуктов относят томаты, шоколад, пищу, содержащую много жиров, всё острое, фруктовые соки, кофе, алкогольные, а также горячие напитки.
К вредным факторам относят и никотин, оказывающий расслабляющее действие на сфинктер пищевода. Пациенткам, страдающим диспепсией, рекомендуется не находиться слишком продолжительное время в горизонтальном положении и не наклоняться слишком часто в течение дня. Предотвратить ночные приступы диспепсии помогает отказ от еды накануне отхода ко сну и правильная поза во время отдыха: с приподнятой под небольшим углом спиной и головой.
Следует знать, что некоторые лекарственные средства могут также спровоцировать диспепсию во время беременности. К ним относят противовоспалительные и болеутоляющие препараты, а также ряд антидепрессантов и успокаивающих средств.
При легком течение заболевания лечение беременных ограничивается правильно подобранной диетой и изменением образа жизни женщины. Если подобная терапия оказывается недостаточно эффективной, то рекомендуется приём некоторых лекарственных препаратов, таких как антациды и альгинаты.
Антациды способствуют нейтрализации кислой среды в желудке и быстро снимают симптомы патологии. Беременным не рекомендуется приём лекарственных средств, в состав которых входят бикарбонат натрия и трисиликат магния – из-за их вредного воздействия на процесс развития плода. Если беременная страдает повышенным давлением, то ей рекомендуется приём препаратов с низким содержанием натрия.
Довольно часто схемы лечения диспепсии беременных включают одновременно и антациды, и альгинаты, помогающие защищать слизистую оболочку от кислой среды. Существуют также альгинаты, разработанные специально для беременных женщин.
Если симптомы заболевания не проходят после приема антацидов, то врач может выписать женщине препараты, подавляющие секрецию соляной кислоты. Для максимальной эффективности препараты этой группы нужно принимать постоянно, а не только во время приступа диспепсии. К рекомендованным для приема во время беременности препаратам этой группы относят только ранитидин и омепразол. Остальные препараты во время беременности не назначаются.
Эксперт-редактор: Мочалов Павел Александрович | д. м. н. врач-терапевт
Образование: Московский медицинский институт им. И. М. Сеченова, специальность — «Лечебное дело» в 1991 году, в 1993 году «Профессиональные болезни», в 1996 году «Терапия».
Как проявляется диспепсия и можно ли от нее избавиться навсегда
Дискомфортные ощущения в брюшной полости из-за нарушенного функционирования желудочно-кишечного тракта обладают большой распространенностью и актуальностью. И даже у здоровых людей довольно часто возникают неприятные чувства, являющиеся последствием неправильной деятельности пищеварения. Поэтому нелишним будет выяснить, что такое диспепсия, какие существуют разновидности, вследствие чего появляется и как от нее избавиться.
Когда кишечник работает неправильно, это доставляет дискомфорт
Причины заболевания
Диспепсия желудка способна быть как самостоятельным заболеванием, так и следствием других болезней. К основным причинам возникновения недуга относят:
- увеличенную выработку соляной кислоты;
- нарушенную моторику двенадцатиперстной кишки, желудка и толстого кишечника;
- нерациональное питание, то есть если человек ежедневно употребляет пищу с определенным веществом: белками, углеводами, жирами;
- интоксикацию организма химическими веществами с длительным воздействием;
- нарушенный психоэмоциональный фон: постоянные стрессовые ситуации, неврозы, депрессии;

Неправильное питание часто приводит к проблемам
- продолжительное употребление некоторых медикаментозных средств, в особенности гормональных или антибактериальных.
Также существует множество заболеваний, вследствие которых возникает синдром функциональной диспепсии:
- гиперчувствительность к определенным пищевым продуктам, из-за чего возникают аллергические реакции;
- гастрит, сопровождающийся увеличенной выработкой соляной кислоты или наоборот ее недостатком;
- рефлюкс эзофагит, когда желудочное содержимое, успевшее пропитаться соляной кислотой, забрасывается в пищевод;
- воспалительные процессы в желчном пузыре;
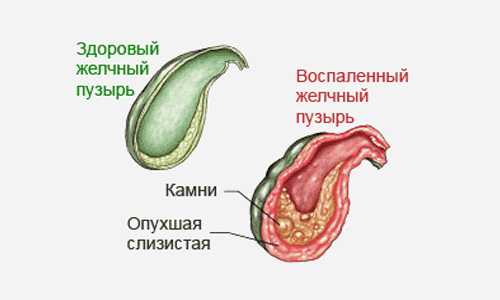
Воспаление желчного пузыря также может привести к диспепсии
- дуоденогастральный рефлюкс, отличающийся от эзофагита тем, что частички непереваренной пищи из двенадцатиперстной кишки забрасываются в желудок;
- пилоростеноз желудка, сопровождающийся патологическим сужением привратника;
- также простая диспепсия может возникнуть из-за язвенных заболеваний желудка;
- постхолецистэктомический синдром, возникающий после оперативного вмешательства по удалению желчного пузыря.
Причины возникновения у детей и беременных
В основном функциональная диспепсия у детей диагностируется до 2-3 летнего возраста. Связано это с тем, что в этот период пищеварительная система слишком чувствительна к внешним факторам.

Причиной нарушения у детей может стать переедание
Рассмотрим, основные причины, по которым возникает диспепсия у детей:
- если малыша нерационально и не регулярно кормят;
- часто перекармливают;
- рано и неправильно ввелся прикорм грудному ребенку;
- недостаточно вырабатываются полезные кишечные бактерии;
- если кормящая мама не придерживалась рекомендованной диеты.
Диспепсия у беременных способна появиться из-за раннего или позднего токсикоза. Это является абсолютно нормальным, так как при вынашивании ребенка в организме происходит гормональная перестройка.

Развитие диспепсии у беременных — явление довольно частое
Помощь специалиста требуется, если патология слишком выраженно дает о себе знать.
Разновидности патологии
В зависимости от патогенетических факторов диспепсия может быть органической и функциональной. Причинами первой являются разнообразные болезни пищеварительной системы, а вторая развивается при отсутствии поражений желудочно-кишечного тракта.
Рассмотрим, какие существуют разновидности патологии:
- Алиментарная диспепсия. Она возникает из-за неправильного рациона питания, при нарушенной пропорциональности поступающих в организм полезных веществ. Этот вид разделяется еще на несколько подвидов. Бродильная диспепсия, возникающая, если в организм поступает чрезмерно большое количество углеводов. Гнилостная диспепсия появляется, если преобладают белки и некачественное мясо. Мыльная диспепсия формируется, когда человек употребляет большое количество тугоплавких жиров, например, сало из свинины или баранины.

Если есть много сала, может возникнуть мыльная диспепсия
- Ферментативная появляется, если пищеварительные ферменты вырабатываются в недостаточном количестве.
- Инфекционная. Виновниками такого вида патологии являются кишечные инфекции, в основном дизентерия и сальмонеллез.
- Токсическая диспепсия формируется вследствие отравлений химическими веществами, инфекций, обширных травм.
- Невротическая диспепсия. Ее виновниками считаются постоянные стрессовые ситуации, нервные перенапряжения и затяжные депрессии. Диспепсия невротического генеза в основном встречается у женского пола с неустойчивой психикой.

Депрессия и стресс также могут стать причиной расстройства пищеварения
Также бывает хроническая диспепсия и острая. Симптоматика ярко выражается при остром течении заболевания, при хроническом она малозаметна, поэтому выявить ее очень сложно.
Симптоматика заболевания
Симптомы расстройства желудка проявляются совершенно по-разному, в зависимости от разновидности заболевания. Однако есть некоторые проявления, которые присущи всем видам патологии:
- Возникновение дискомфортных ощущений в межреберной области, то есть вверху живота. Появляется чувство, что брюшную полость распирает, возможны боли различного характера.
- Отрыжка с неприятным привкусом. Если она появляется в единичных случаях, то это не свидетельствует о заболевании. Беспокоиться стоит, если она возникает с большой интенсивностью.

Если вас мучает постоянная отрыжка, это может быть признаком диспепсии
- Человека тошнит и беспокоит изжога. В основном такие проявления наблюдаются после приема пищи.
- В несколько раз учащается стул, при этом диареи периодически сменяются запорами.
- Также симптомы диспепсии заключаются в общей слабости во всем организме и головными болями.
Как диагностируется диспепсия
При диагностике диспепсии сдача лабораторных анализов крови, мочи и кала является безрезультативной. В основном отклонения в них не выявляются. Поэтому, чтобы установить точный диагноз, требуются следующие исследования:
- Фиброгастродуоденоскопия. Такое исследование позволяет доктору определить, в каком состоянии пребывают внутренние желудочные стенки, присутствует ли гастрит, язва или опухоли. А также проверяется наличие хеликобактерии, с этой целью берется маленькая частичка слизистой и рассматривается с помощью микроскопа.
Чтобы поставить точный диагноз, необходимо провести фиброгастродуоденоскопию
- РН-метрия. Она дает возможность установить, изменена ли кислотность в организме, при положительном результате можно с точностью утверждать, что человек столкнулся с желудочной диспепсией. В последнее время специалисты все реже используют данную методику, поскольку исследование занимает длительное время и доставляет человеку дискомфортные ощущения.
Если у доктора возникли предположения о диспепсии эндокринного происхождения, то в обязательном порядке изучаются определенные гормоны.
Как лечится диспепсия
Лечение функциональной диспепсии в первую очередь включает в себя воздержание от алкогольных и кофейных напитков, а также от табакокурения. Необходимо питаться часто, но маленькими объемами, при этом требуется исключить из рациона насыщенные жирные кислоты.

Метоклопрамид помогает снизить кислотность
Если лечение «ленивого желудка» производится при увеличенной кислотности, то прописываются медикаменты, которые будут подавлять ее воспроизводство. Когда вид патологии является дискенетическим, то в лечебную терапию входят прокинетики, а именно Метоклопрамид и Домперидон.
Лечение бродильной диспепсии в основном начинается с нескольких голодных дней, при которых кроме чая без сахара ничего не употребляется. Если организм за это время сильно истощается или обезвоживается, то вводится глюкоза с натрием хлорида. По истечении недели человек должен придерживаться белковой диеты, при этом резко уменьшается употребление углеводов и растительной клетчатки.
Что касается медикаментозных препаратов, то прописываются средства, которые нейтрализуют органические кислоты в ЖКТ, а именно Папаверин, Платифиллин, настойка опия.

Папаверин помогает нейтрализовать действие кислоты в желудке
При лечении гнилостной диспепсии человек на протяжении первого дня полностью отказывается от потребления пищи. В это время терапия проводится соляной кислотой, Пепсином, Панкреатином и Сульфаниламидами. Также хороший результат приносит яблочная диета, при которой нужно на протяжении недели есть исключительно свежие протертые яблоки.
Затем диета при диспепсии заключается в постепенном добавлении в рацион углеводов. По прохождении двух недель больному разрешается употреблять белок в прежних объемах.
При переходе диспепсии в хроническую форму необходимо полностью исключить те факторы, которые способны спровоцировать рецидив заболевания. С этой целью острую и жирную пищу нужно оставить в прошлом, также запрещенными являются напитки, которые содержат большое количество кислоты.

Чтобы стабилизировать состояние, надо острое и жирное убрать из рациона
Питаться при заболевании нужно не меньше, чем 6 раз в течение суток, при этом большие порции разделять на два приема.
Меню должно быть разнообразным, с высоким содержанием клетчатки, пить чистой воды необходимо как минимум 2 литра ежедневно. После выхода из-за стола лучше немного походить, чтобы избежать выброса пищи из желудка.
Как органическая, так и функциональная диспепсия относятся к серьезным заболеваниям, способным спровоцировать осложнения. Однако поставленный диагноз не является приговором, болезнь легко поддается лечению, если его начать своевременно. Поэтому, когда замечены вышеперечисленные симптомы, следует не затягивать с визитом к доктору, и строго придерживаться его предписаний.
Хотите знать больше о симптомах и лечении диспепсии, тогда смотрите это видео:
Читайте также:
когда стоит подумать о лекарствах
Диспепсия беременных обычно связана с кислотным рефлюксом – проникновением кислоты из желудка в пищевод, которая может вызвать изжогу и другие неприятные симптомы. Для подавления симптомов диспепсии у беременных женщин применяются антациды либо, если наблюдается хроническая диспепсия, кислотно-подавляющие препараты.
Что такое диспепсия беременных?
Диспепсия – общее понятие, которым обозначают группу симптомов разного рода пищеварительных расстройств. Диспепсия беременных – очень распространенное явление, симптомы расстройств пищеварения наблюдаются в какой-либо период времени у половины беременных женщин. Во время беременности симптомы диспепсии обычно вызваны кислотным рефлюксом - проникновением кислоты из желудка в пищевод.
Кислотный рефлюкс – состояние, сопровождающееся оттоком кислоты в пищевод. Хотя слизистая оболочка пищевода под воздействием желудочной кислоты обычно не травмируется, слишком большое количество кислоты приводит к воспалению слизистой и появлению характерных симптомов диспепсии.
Сфинктер, круговая мышца, суживающая или замыкающая при сокращении нижнее отверстие пищевода, в обычных случаях предотвращает отток кислоты. Однако при беременности повышение уровня определенных гормонов приводит к расслаблению сфинктера, снижению способности мышцы сокращаться. Кроме того, растущий плод оказывает постоянное давление на желудок. Два этих фактора увеличивают риск оттока кислоты из желудка в пищевод.
После рождения ребенка, когда уровень гормонов возвращается в норму, а растущий живот больше не оказывает давления на желудок, симптомы диспепсии исчезают самостоятельно. Шансы появления симптомов диспепсии в период беременности возрастают, если до беременности наблюдался гастроэзофагальный рефлюкс – воспаление слизистой оболочки пищевода, вызванное оттоком кислоты из желудка в пищевод.
Симптомы диспепсии беременных
Симптомы диспепсии беременных могут быть как незначительными (в большинстве случаев), так и острыми. Самые распространенные симптомы включают:
- Изжогу – ощущение жжения в верхних отделах желудочно-кишечного тракта
- Боль или дискомфорт в животе
- Болезненные ощущения в центральной области груди
- Тошнота, рвота
- Вздутие живота
- Неприятное ощущение переполнености желудка после еды
Симптомы диспепсии беременных – явление, как правило, эпизодическое, а не постоянное. Симптомы диспепсии могут появиться на любом сроке беременности, причем обычно их появление учащается в последнем триместре беременности. После рождения ребенка диспепсия, вызванная беременностью, быстро проходит.
Диспепсия беременных и изменение образа жизни
- Отказ от определенных продуктов, напитков и больших порций
Определенные продукты и напитки могут спровоцировать или усугубить симптомы диспепсии в некоторых случаях. Для каждого человека этот набор продуктов различен, но чаще всего с расстройствами пищеварения связывают томаты, шоколад, жирную и острую пищу, фруктовые соки, горячие напитки, кофе и алкоголь. Кроме того, лучше отказаться от больших порций еды, если именно они провоцируют симптомы диспепсии – в таких случаях нужно есть меньше, но чаще, до шести-восьми раз в день.
- Отказ от курения
Химические вещества, содержащиеся в сигаретах, расслабляют сфинктер и повышают шансы оттока кислоты из желудка в пищевод. Отказ от курения может облегчить симптомы диспепсии. В любом случае, беременным женщинам рекомендуется бросить курить вне зависимости от того, провоцирует курение диспепсию или нет.
- Хорошая осанка и правильные позы
Длительное пребывание в горизонтальном положении, частые наклоны в течение дня провоцируют отток кислоты из желудка в пищевод. Очень важна правильная осанка при сидении – если сидеть согнувшись, на желудок оказывается дополнительное давление, которое может усугубить симптомы диспепсии беременных.
- Отказ от еды перед сном
Если симптомы диспепсии наблюдаются, в основном, ночью, предотвратить расстройство пищеварения поможет отказ от еды за два-три часа до сна – ложиться спать лучше с пустым желудком. Правильная поза для сна, предполагающая подъем спины и головы под небольшим углом, поможет предотвратить отток кислоты из желудка.
- Отказ от лекарств
Некоторые лекарственные препараты могут усугубить симптомы диспепсии (хотя большинство таких препаратов беременным женщинам не рекомендуется по другим причинам). Такие препараты раздражают слизистую пищевода или расслабляют сфинктер, повышая риск оттока кислоты в пищевод. Самые распространенные препараты – противовоспалительные болеутоляющие (например, аспирин и ибупрофен), некоторые антидепрессанты, седативные препараты.
Статьи по теме
Симптомы диспепсии и методы ее лечения, диспепсия у детей, грудничков, беременных
Функциональной диспепсией называется нарушение деятельности желудка, которое не имеет органических причин (патологии органов, тканей, клеток) и возникает у здоровых людей. Слово "функциональная" в данном случае означает, что природа заболевания неясна. Есть и другие термины, применяющиеся в таких случаях: идиопатическая, эссенциальная.
"Диспепсия" в прямом переводе с греческого - нарушение пищеварения.
Существуют и другие обозначения:
- неязвенная диспепсия
- синдром раздраженного желудка
- эссенциальная диспепсия
- идиопатическая диспепсия
- псевдоязвенный синдром
- эпигастральный дистресс-синдром
Проявления функциональной диспепсии - это самые распространенные нарушения нормальной работы желудочно-кишечного тракта. Они затрагивают все возрасты. У представительниц слабого пола это состояние случается примерно в два раза чаще.
По официальным данным, частота возникновения заболевания в мире в среднем составляет 25%. Но совершенно понятно, что эта статистика недостоверна, поскольку незарегистрированных случаев, когда люди просто не обращаются к врачу, намного больше.
По принятым международным Римским критериям была утверждена классификация:
- Язвенноподобная диспепсия характеризуется болевыми ощущениями "под ложечкой", проходящими после еды или после приема понижающих кислотность препаратов.
- Дискинетическая диспепсия связана с сокращениями желудка, больные жалуются на быстрое насыщение, тяжесть вверху живота и тошноту после еды, иногда рвоту.
- Неспецифическая диспепсия охватывает случаи, которые не относятся к первым двум группам.
Симптомы
Могут присутствовать единично или комплексно:
- боли, дискомфорт или тяжесть в верхней части желудка ("под ложечкой"), особенно после еды
- изжога
- быстрое насыщение
- подташнивание или тошнота
- рвота, иногда спонтанная
- некислотный рефлюкс (отрыжка)
- чувство переполнения и давления вверху живота
- боли на голодный желудок
- вздутие живота
- отсутствие аппетита
- головные боли
Причины
Причины возникновения еще не достаточно изучены. Среди вероятных факторов:
- нервные и психические нагрузки, стресс:
- Уже давно известно, что на почве стресса и чрезмерных нервно-психических нагрузок могут возникнуть многие заболевания, в числе которых язва желудка, хронический гастрит и функциональная диспепсия. (В западных странах диагноз хронического гастрита ставится не так часто и быстро, как в России, а только когда достоверно доказано воспаление слизистой оболочки желудка. Если органических изменений нет, то говорится о функциональной диспепсии).
- Конфликты в семье, давление и нагрузка на работе, недостаток сна, душевные переживания и другие факторы могут послужить отличной стартовой площадкой для начала и развития идиопатической диспепсии.
- неправильные пищевые привычки:
Пример: студенческий гастрит. В большинстве случаев речь идет как раз о синдроме раздраженного желудка. Все нужные предпосылки тут как тут, давайте загибать пальцы: стресс, недосыпание, психические и душевные нагрузки, курение, далеко не идеальное питание:- никакого режима в приеме пищи
- частенько всухомятку или фаст-фуд
- много жиров и консервантов
- раздражающие желудок напитки - кофе, алкоголь, пепси, энергетическое питье
- индивидуальная непереносимость некоторых пищевых продуктов, напитков или их неудачных сочетаний
- индивидуальная реакция на медикамент
- генетическая предрасположенность
- изменение количества выделяемой желудком кислоты
- нарушения в работе желудочных мышц
Эти и остальные возможные факторы служат более-менее вероятными причинами для возникновения синдрома, составляя основу различных гипотез. Точные причины наукой пока не названы.
Диагностика
Диагноз функциональной диспепсии ставят методом исключения первичных заболеваний желудочно-кишечного тракта, имеющих схожие симптомы:
На вооружении гастроэнтерологов, помимо рутинной диагностики (осмотр и опрос пациента, анализы крови и стула), состоят такие методы, как эндоскопическое исследование, ультразвуковая диагностика, сцинтиграфия и др.
По рекомендациям Римского консенсуса 2006 года, этот диагноз может быть установлен только при соблюдении трех условий:
- Наблюдение симптомов на протяжении 3-х месяцев.
- Отсутствие органических причин.
- Отсутствие связи симптомов с дефекацией, с изменением характера и частоты стула.
Лечение
Поскольку причины заболевания не известны, а симптомы, возникающие у пациентов, очень разнообразны, на сегодняшний день не существует общей схемы лечения. Врач подбирает медикаменты индивидуально для каждого больного, исходя из клинических симптомов и вида синдрома.
- В случае язвенноподобной диспепсии целесообразно применять препараты по снижению кислотности желудка, начать можно с народных средств, например, с приема картофельного сока.
- При дискинетической форме показаны прокинетики, улучшающие работу желудочных мышц.
- При неспецифичном синдроме назначают лечение, снимающее конкретные клинические симптомы.
Важнейшим средством лечения и профилактики заболевания нужно назвать перестройку питания больного: дробное питание - небольшими порциями, 5-6 раз в день, строго исключая жирную, острую, соленую, жареную пищу, булочки и бутерброды, кофе, шипучие напитки, алкоголь и шоколадные батончики.
Немецкие специалисты рекомендуют щелочную пищу и воду, богатую гидрогенкарбонатом, которая нейтрализует кислотность желудочного сока.
Очень полезно регулярно вести пищевой дневник.
Рекомендуются занятия по расслаблению, устранение причин стресса, прогулки на свежем воздухе, здоровый полноценный сон, предпочтителен отказ от курения.
Функциональная диспепсия у детей
 Отмечается почти у каждого ребенка на первом году жизни и связана с погрешностями в грудном вскармливании:
Отмечается почти у каждого ребенка на первом году жизни и связана с погрешностями в грудном вскармливании:
- слишком большой объем пищи
- слишком ранний или ошибочный по составу прикорм (слишком много углеводов, белков или жиров)
- отказ от грудного кормления и ранний перевод на искусственное вскармливание
- нарушения в режиме кормления
Также причиной этого состояния у новорожденных, грудничков и маленьких детей является еще не окончательно сформированная пищеварительная система с недостаточной работой сфинктера пищевода (это мускульное кольцо, закрывающее отверстие пищевода после прохождения пищевой массы в желудок, и таким образом препятствующее обратному выбросу уже кислой пищи)
Идиопатическая диспепсия у маленьких детей часто имеет характер острого заболевания с типичными симптомами: рвотой, срыгиванием, вздутием живота, диареей, сопровождающейся обезвоживанием, плохим самочувствием ребенка, опрелостями и раздражениями вокруг заднего прохода.
Лечение обычно состоит в организации правильного питания и обеспечения ребенка достаточным количеством глюкозо-солевого раствора, уходом за кожей.
У детей постарше и подростков причинами развития псевдоязвенного синдрома почти всегда являются психосоматические факторы в сочетании с гормональной бурей в организме, курением, эмоциональным стрессом в семье и т. д.
Диспепсия во время беременности
Проявляется практически у каждой женщины. По оценкам врачей, примерно 90% беременных сталкиваются с такими неприятными симптомами, как изжога, тошнота, рвота, тяжесть в желудке и др.
Причина этого заключается в некотором расслаблении сфинктера пищевода на фоне эндокринных изменений в организме будущей мамы, а также в увеличивающемся давлении матки с растущим плодом на желудок.
Обычно симптомы исчезают вскоре после рождения малыша.
Прогноз
Прогноз лечения благоприятный. Не установлена связь заболевания с инфекцией, вызванной бактерией Helicobacter pylori. Риск заболевания гастритом, язвой желудка или возникновения опухолей не повышен.
Функциональная диспепсия не является легким расстройством организма! К счастью, она не угрожает здоровью или жизни человека, но увы, намного ухудшает качество жизни. К тому же, многие признаки диспепсии не специфичны, и могут быть симптомами куда более серьезных заболеваний. Поэтому рекомендуется обратиться к врачу-гастроэнтерологу.
Диспепсия у беременных
Для каждой женщины беременность и связанные с ней события являются одними из важнейшими в ее жизни. Ведь в этот период женщина отвечает не только за себя, но и за здоровье своего будущего ребенка. Именно поэтому любое изменение самочувствия вызывает опасение и тревогу со стороны будущей матери.
Одними из распространенных жалоб, с которыми сталкиваются до 70 % женщин в первые 3 месяца беременности являются тошнота и рвота, симптомы, которые медики объединяют термином диспепсия. В тоже время эти симптомы в подавляющем большинстве случаев не влияют на течение беременности, а потому некоторыми специалистами рассматриваются как вполне физиологические.
Проявления
Тошнота и рвота обычно появляются через 4-8 недели после последней менструации, пик их проявлений наблюдается на 11-13 неделе, после чего наблюдается постепенное снижение клинической симптоматики. Как правило, к 14-16 неделе беременности тошнота и рвота исчезают.
Степень выраженности названных симптомов чаще умеренная (рвота не более 5 раз в день), при этом нарушение общего состояния вне рвоты может и отсутствовать. Тошнота и рвота, как правило, возникают в утренние часы, хотя могут наблюдаться в течение всего дня. Наряду с названными симптомами возможно появление повышенной чувствительности к различным запахам, увеличение слюноотделения.
Причины
Точные причины возникновения тошноты и рвоты у беременных не известны. Скорее всего, данные симптомы связаны с изменением гормонального фона: содержания в крови хорионического гонадотропина, эстрогена и прогестерона. Вследствие этого развиваются нарушения сокращения сократительной способности (перистальтики) мускулатуры пищеварительного тракта, прежде всего желудка.
Кроме того, описаны случаи возникновения рвоты у женщин с повышенной функцией щитовидной железы и более частого развития тошноты во время беременности при пониженном уровне сахара в крови. Четкое объяснение данным фактам отсутствует.
К другим состояниям, повышающим риск появления тошноты и рвоты, относят использование до беременности таблетированных противозачаточных препаратов (пероральных контрацептивов), наличие наследственной предрасположенности, мигрени.
Лечение в домашних условиях
Хотя утренняя рвота рассматривается как часть нормально протекающей беременности, данные симптомы все же приносят определенное неудобство будущей матери. К сожалению, одного и подходящего всем женщинам метода нет. Те методы или средства, которые приносят облегчение одной женщине, могут совсем не помогать другой.
Комплексный подход к решению проблемы включает:
1.Диетические мероприятия:
2.Витамины - по некоторым данным прием витамина B6 (пиридоксина) в дозе 25-50 мг каждые 8 часов помогают уменьшить степень тошноты и рвоты. Поливитаминные препараты для этих целей подходят меньше. Так, если в них содержится железо, после его приема степень выраженности тошноты может и увеличиться. Если же врач считает, что прием витаминного комплекса с железом показан беременной, следует попробовать принимать их вместе с пищей, а не на пустой желудок. Если это не помогает, то после обсуждения этого вопроса с врачом следует перейти на прием витаминов без железа, до прекращения тошноты и рвоты.
3.Массаж биологически активных точек. Специалисты по аккупунктуре или шиасу терапии указывают, стимуляция точки Р6 (Nei Guan) позволяет иногда облегчить тошноту и рвоту. Эта точка находится на внутренней стороне запястья на 2 дюйма ниже основания кисти между двумя сухожилиями мышц (см. рис.)
- частое питание, небольшими порциями
- ограничение жирной, пряной пищи или продуктов, к запаху которых у беременной отмечается повышенная чувствительность
- предпочтение отдается продуктам, содержащим простые углеводы, например, соленые крекеры, тосты без масла, бульон, белый рис, желатиновые десерты, фруктовое мороженное, травяной или без кофеина чай с сахаром
- достаточное количество белковой пищи
4.Растворы и/или биологические добавки, содержащие глюкозу, фруктозу, фосфорную кислоту, уменьшают силу мышечных сокращений желудка и кишечника. Обычная средняя доза 1-2 чайные ложки каждые 15 минут, но не более 5 раз в сутки.
5.«Старый добрый» антигистаминный препарат - дифенгидрамин (димедрол) демонстрирует хороший терапевтический эффект. Несмотря на то, что он считается безопасным для плода, перед его приемом беременная женщина должна посоветоваться с врачом. Да назначаться препарат должен лишь при неэффективности остальных средств.
6.Препараты растительного происхождения, например, на основе имбиря (по 250 мг 3 раза в день). Увы, воздействие имбиря на плод изучено не достаточно.
7.Гипноз
Беременной следует обратиться к врачу, если:
Рвота более 5-6 раз в сутки, сопровождается обезвоживанием, выраженным нарушением самочувствия
- Любой прием жидкости сопровождается возникновением рвоты, и такое состояние продолжается в течение суток и более
- Используемые беременной самостоятельно методы и средства не эффективны
- Если наряду с тошнотой и рвотой отмечается повышение температуры тела, понос, боль в животе (симптомы, которые никогда не связаны с нормальным течением беременности)
Наряду с беременностью тошнота и рвота может быть проявлением различных заболеваний и состояний. Поэтому, в сложных и не поддающихся лечению случаях не лишним может оказаться определение следующих показателей:
- Глюкозы крови
- Электролитов крови (калия, натрия, хлора)
- Биохимических показателей крови, характеризующих состояние печени (трансаминазы, щелочная фосфотаза, билирубин)
- Уровня половых и тиреоидных (щитовидной железы) гормонов (см. выше)
- Кетоновых тел в моче
- Важную информацию может дать оценка состояния плода.
что это такое: симптомы, лечение, диета
Есть такое заболевание, как диспепсия: что это такое, симптомы, лечение и профилактика данного заболевания что собой представляют? Такие вопросы задает каждый, кто страдает расстройством желудочно-кишечного тракта. Диспепсия как раз представляет собой комплекс симптомов, которые проявляются в расстройстве пищеварения.
Чаще всего заболевание развивается у детей. Это совершенно неудивительно, так как именно маленькие дети имеют слабый желудок. Но нередко болезнь настигает и взрослых людей, которые придерживаются неправильной диеты или подвергаются стрессам на работе.
Симптомы диспепсии
Чтобы правильно идентифицировать болезнь, следует знать ее основные симптомы. На сегодня выявлено несколько видов и форм диспепсии. Различают органическую и функциональную формы. Функциональная форма характеризуется нарушением работы желудочно-кишечного тракта. А вот при органической форме развивается повреждение органов:
- Частая болезненная диарея и длительные запоры с характерной болью в животе — самые распространенные симптомы. Следует отличать обычное расстройство желудка от диспепсии. При данном заболевании проявления носят довольно длительный и болезненный характер.
- Изжога, отрыжка, тошнота, а иногда даже рвота одновременно сопровождают больного. И чем больше пищи человек съедает, тем более ярко данные симптомы выражаются. При этом не имеет никакого значения, какая именно употребляется еда.
- Должны заставить насторожиться такие симптомы, как постоянный прогорклый привкус во рту, а также ложные позывы к дефекации. Это уже говорит о том, что болезнь начинает переходить в более серьезную сложную стадию. Нередко это сопровождается метеоризмом, даже если раньше человек абсолютно никак не реагировал на изменение погодных условий.
- Все перечисленные выше симптомы в 85% случаев сопровождаются общей слабостью организма, апатией ко всему, частичным или полным отсутствием аппетита. Иногда даже повышается температура, а по ночам мучают кишечные колики. Особенно это ярко выражается на фоне сильных запоров или диареи с примесями крови.
Основные виды заболевания
Но следует понимать, что, в зависимости от конкретного вида, симптомы заболевания могут отличаться друг от друга. Именно это позволяет конкретизировать болезнь по МКБ 10, понять, каким способом лучше ее лечить.
Чаще всего встречается алиментарная диспепсия, которая может развиваться на фоне невротического генеза. Но по МКБ 10 основной причиной данной болезни является неправильное питание, когда нарушена гармония микроэлементов в пище. Алиментарная диспепсия делится на три подвида.
К первому подвиду относится жировая диспепсия. Название здесь говорит само за себя: с пищей в организм поступает чрезмерное количество жиров. Второй подвид — бродильная диспепсия. Возникает при избытке углеводов. Еще часто она развивается при чрезмерном употреблении пивных напитков. Третий вид — гнилостная диспепсия, которая развивается на фоне употребления недостаточно свежих мясных продуктов.
Другой тип — неязвенная диспепсия. Такое заболевание характеризуется симптомами, которые нельзя спутать с другими диспепсиями. Обычно у человека быстро наступает чувство насыщения, хотя он не успевает съесть всю порцию. При этом в животе чувствуется сдавливающая боль, иногда мучают колики.
Признаки неязвенной диспепсии характеризуются частым срыгиванием пищи, непереносимостью жирных продуктов.
Часто это диспепсия беременных, когда огромное влияние на усвояемость пищи оказывают плацента и сам плод. И часто неязвенная диспепсия встречается у детей. Особенно у грудничков встречаются симптомы заболевания в неязвенной форме.
Простая и токсическая болезнь
Токсическая диспепсия — та же простая диспепсия, но только развивается чаще, когда человек каким-то продуктом сильно отравляется. Но только простая диспепсия у детей часто развивается, как и неязвенная. И если во время лечения не соблюдать водной диеты, развивается токсическая диспепсия.
По МКБ 10, как правило, простая и токсическая формы имеют одинаковые симптомы. Только при простой форме диспепсии симптомы не проявляются так ярко. Острая диспепсия характеризуется повышением температуры, сухостью кожи. При этом стул может быть 15 и более раз в сутки.
Если токсическая диспепсия не лечится должным образом, то происходит поражение токсинами печени, в некоторых случаях поражается даже нервная система. Токсическая диспепсия у детей такого типа опасна, поэтому при наблюдении данных симптомов следует показать ребенка доктору. А еще опасно не лечить диспепсию у беременных, так как многочисленные токсины могут привести к чрезмерно быстрым появлению и развитию хронической диспепсии.
Простая диспепсия характеризуется позывами к дефекации от 5 до 10 раз в сутки, головокружением, тошнотой, слабостью в теле и болью в мышцах.
При этом в животе возникают тянущие боли, в желудке чувствуется сдавливание после приема пищи. Температура иногда повышается, но максимум до 37° С.
Лечение
Обычно после обнаружения первых признаков болезни человек не сразу обращается к врачу. И в большинстве случаев это оправдано, так как лечение диспепсии народными средствами и медикаментами может быть весьма успешным. Единственное исключение составляет разве что диспепсия у беременных и грудничков.
Традиционное медикаментозное лечение заключается в приеме прокинетиков — препаратов, улучшающих перистальтику кишечника. Отличный эффект дают такие лекарства, как Мезим, Панкреатин, Фестал. А еще активно воздействуют на симптомы Пепсин и Пепсидил. Но эти препараты применять нужно строго по назначению доктора, чтобы не навредить себе. Отличный эффект дает лечение неязвенной диспепсии сельдереем.
Нужно взять примерно 5 г корня сельдерея и тщательно его измельчить настолько, насколько это возможно. После этого следует залить корень литром крутого кипятка, плотно накрыть крышкой и дать настояться в темном месте около 9 часов. Такой отвар нужно будет процедить через марлю. Следует принимать по столовой ложке 6 раз в сутки.
Для лечения используется корень ежевики. Измельчать его не нужно, необходимо залить 1,5 л воды и довести до кипения. Кипятить, пока не выварится третья часть объема. После этого нужно все процедить и восстановить первоначальный объем посредством добавления красного вина. Принимать по 2 чайные ложки каждые 4 часа. Пищеварение должно постепенно активизироваться.
Неплохой эффект дает еще смесь листьев ежевики и цветков календулы. Нужно взять по 2 чайные ложки каждого растения и залить примерно 1 л кипятка. Накрыть крышкой и настоять 2 часа. Принимается средство по половине стакана за полчаса до еды и через полчаса после приема пищи 2-3 раза в день.
Итак, диспепсия у новорожденных и беременных может нести определенную угрозу для здоровья. Поэтому нельзя заниматься самолечением, а полностью полагаться на рекомендации врачей, а при необходимости проходить диспепсии лечение в стационаре под наблюдением специалистов. Все остальные могут пробовать описанные средства. Но если эффект от них не будет ощутим, то также следует обратиться к доктору.
Нужно четко понимать, что любая дисперсия эффективно лечится, если правильно очистить кишечник. Поэтому следует обязательно принимать активированный уголь, который сможет быстро прочистить его от основных бактерий. Также должна соблюдаться диета при диспепсии.
Нужно пить как можно больше чистой воды и травяного чая. А неправильное лечение может привести к устойчивому синдрому диспепсии.
что это такое, симптомы и лечение. Что такое диспепсия
В данной статье рассматривается диспепсия — что это такое, симптомы и лечение.
В среде гастроэнтерологических заболеваний встречается диспепсия желудка. Это неправильное функционирование желудка, связанное с неполным растворением еды, болью и тяжестью при пищеварении. Диспепсия сопровождается выделением токсических веществ? распространением вредных бактерий, как следствие — дисбактериоз. Разберемся подробно в том, что такое диспепсия?
Врачи разделяют две формы:
Функциональная — присутствуют только функциональные нарушения работы организма, но не органические.
Органическая — происходят изменения в тканях и клетках органов пищеварения. Она имеет выраженные симптомы.
Чем провоцируется диспепсия, причины:
- Нехватка ферментов для пищеварения (включает неполное всасывание компонентов пищи и ее транспортировку в полу-переваренном состоянии по кишечнику).
- Активная выработка соляной кислоты при гастрите.
- Неправильная моторика в желудке и толстом кишечнике.
- Нарушение питания – поедание продуктов с питательными веществами (белки/углеводы или жирная пища).
- Воздействие химических веществ на организм человека, при острых гнойных заболеваниях.
- Неврозы и стрессы.
- Длительное применение лекарственных препаратов.
- Возрастные изменения.
- Проблемы в анализе крови.
По данным статистики диспепсия кишечника, симптомы тошноты, тяжести в желудке, вздутие живота и проблемы в кишечнике распространены в странах с плохим или низким уровнем жизни. Признаки диспепсии влияют на каждого третьего — пятого жителя.
Кишечная диспепсия обладает несколькими симптомами, а именно:
- Боль в животе и дискомфорт в подложечных областях и по срединной линии живота.
- Неприятное ощущение жжения (изжога) в районе груди, распространяется снизу вверх.
- Долгое чувство переполнения (задержка пищи, не связано с трапезой).
- Раннее чувство насыщения (желудок наполняется полностью сразу после начала приема пищи).
- Тошнота (ощущение приближающейся рвоты) на голодный и на полный желудок.
Синдром желудочной диспепсии и причины возникновения могут быть разными, включая иные заболевания, такие как: гастрит, рак желудка, язва желудка.
Желудочно-кишечная диспепсия возникает при стрессах. При резких вдохах-выдохах происходит сокращение желудка.
Не забывайте, что причиной воспалительных заболеваний в желудке (синдром диспепсии) бывает хеликобактерная инфекция.
Желудочно-кишечная диспепсия развивается при неправильном питании. Различные виды диспепсии возникают при употреблении определенных продуктов.
Бродильная диспепсия и ее симптомы возникают при избыточном потреблении углеводов. Проявляется метеоризмом, ворчанием кишечника, выделением обильного количества газов, частым окрашенным жидким стулом, преимущественно пенистым с кислым запахом. Процесс провоцирует образование органических кислот, которые раздражают кишечник, приводят к диарее.
При питании жирной пищей возникает жировая диспепсия, для которой свойственен жидкий светлый обильный стул с элементами плохого жира.
При длительном употреблении белков (свинина, баранина) может развиться гнилостная диспепсия, характерная слабостью, головными болями, отравлением продуктами гниения, ухудшением аппетита, понижение работоспособности жидким и темным стулом.
Хроническая диспепсия держится у человека на протяжении недели в течение месяца. Симптомы ее довольно неприятны и очень часто происходят болезненно.
При хронической форме несколько несложных правил облегчат состояние пациента.
Все факторы образования хронической диспепсии, такие же как и при основной – неправильный, быстрый прием пищи, нерациональное питание и стрессы. Здоровое питание и отказ от некоторых продуктов (нездоровой и жирной пищи) – оказывают влияние при лечении хронической диспепсии, являются средством улучшения состояния организма.
Диспепсия у детей
Диспепсия у детей проявляется рвотой, болями в животе, частым стулом (около 8-ми раз в сутки), срыгиванием, ребенок утрачивает вес, характерна вздутием, несварением и потерей аппетита. Стул ребенка становится зеленоватого цвета, отдает неприятным кисловатым запахом, и содержит белые комочки. Но она отличается от обычного срыгивания, которое наблюдается при первом годе жизни младенца часто.
Простая диспепсия у детей связана с погрешностями при вскармливании ребенка: чрезмерным количеством еды, однообразным рационом, резким переходом на искусственное вскармливание. Желудочно-кишечный тракт ребенка приспособлен к пище однообразного состава в большом количестве, диспепсия может быть следствием быстрого изменения характера питания. Она может возникать и при перегревании ребенка.
У детей постарше и школьников диспепсия может быть вызвана плохим рационом, нагрузками по учебе и стрессовыми ситуациями.
Токсическая диспепсия у детей протекает гораздо тяжелее. Это — следствие запущенности простой диспепсии и неправильного лечения. Подвержены заболеванию дети со слабым организмом.
Острая диспепсия у детей развивается при инфекционных заболеваниях, таких как: сальмонеллез, дизентерия, другие. Рвота и частый понос приводят к обезвоживанию, происходит стремительное развитие заболевания. Температура повышается до 39 градусов. Если не начать лечение диспепсии желудка, то это может привести к коме.
Несмотря на широкое распространение заболевания среди данной возрастной категории, диспепсия у детей не такая, как диспепсия у взрослых.
Лечение диспепсии у детей происходит дома, если врач отнес ее к простому виду. Основа лечения — изменение режима приема пищи у ребенка, устранение расстройств пищеварения.
В основном диспепсия беременных связана с выбросом пищи кислого характера из желудка в пищевод. Это может сопровождаться изжогой и другими неприятными симптомами. Слизистая пищевода воспаляется, появляются симптомы диспепсии, это связано с изменениями организма беременной женщины. Плод постепенно оказывает давление на желудок.
Диспепсия у беременных имеет распространенный характер, иногда ее симптомы выявляются у 50 % беременных женщин. Однако после родов признаки диспепсии проходят сами.
Симптомы диспепсии беременных
Симптомы диспепсии беременных выражены не ярко, но иногда заболевание носит острый характер. Основные симптомы: боль, дискомфорт в районе живота, изжога, боли за областью груди, тошнота, повышенное газообразование. Беспокоит ощущение переполненности после еды. Заболевание проявляется периодически, очень сильно — на третьем триместре срока беременности.
При проявлении диспепсии беременной женщине стоит уделить внимание питанию, сменить образ жизни. Хорошим средством борьбы будет исключение плохих продуктов из рациона и прием пищи маленькими порциями, но не менее, чем шесть раз в день. Нужно убрать из рациона шоколад, пищу с большим количеством жиров, томаты, все острое, кофе, соки, напитки, никотин и алкоголь.
Для лечения беременным выписывают антациды и альгинаты, а при хроническом заболевании – препараты, снижающие выделение соляной кислоты.
Диагностика заболевания
При ярко выраженных симптомах, ставить диагноз рискованно. Перед тем как лечить диспепсию, проводят ряд диагностических исследований, таких как:
Узнают были ли ранее заболевания органов желудочно-кишечного тракта, связанные с воспалением или инфекцией.
Выясняют, когда начались проявляться симптомы, степень их интенсивности и в какой период. И