Экг что это такое при беременности как делают
Электрокардиограмма при беременности: показания, особенности
В гестационный период работа сердечно-сосудистой системы подвержена преобразованиям, связанным с появляющейся нагрузкой. На выявление возможных изменений функционирования сердца направлена процедура электрокардиографии.
Что представляет собой этот тест, какое влияние оказывается на плод, процесс подготовки, проведение обследования и допустимые нормы рассмотрим в данной статье.
Что такое ЭКГ
Электрокардиография — метод исследования электрических полей, образующихся при работе сердца с последующей регистрацией полученных результатов на бумажной пленке.
Обследование дает точные сведения о частоте и ритме сердцебиения, фиксируя скорость электрического импульса.
При проведении кардиограммы к коже пациента прикрепляются электроды для получения информации специальным прибором, фиксирующим регулярность сокращений.
Диагностирование регистрирует нарушения сердечных функций, отдельные формы аритмии и наличия конкретных заболеваний, связанных с работой сердца.
Беременные женщины за весь период вынашивания проходят электрокардиографию минимум дважды при отсутствии проблем с сердечной деятельностью. При необходимости процедура совершается чаще.
Диагностика разрешена маленьким детям и формирующемуся плоду для регистрации состояния здоровья.
ЭКГ при беременности на ранних сроках назначается врачом для диагностики возможных отклонений и определения правильной схемы лечения.
Показания
Посещение электропроцедуры желательно при:
- появлении болей в области сердца;
- повторяющихся головокружениях;
- резких скачках давления;
- токсикозе.
Если протекание гестации благоприятно, то электрокардиограф не отметит пагубных изменений.
При наличии негативных показателей будущей маме дается направление на электрокардиограмму.
Подготовка к снятию кардиограммы: о приеме пищи и напитков
Перед началом диагностики стоит обратить внимание на следующие пункты:
- необходимо преждевременно оповестить врача о принимаемых лекарственных препаратах. Компоненты некоторых медикаментов влияют на результаты исследований;
- перед совершением диагностики запрещено нанесение на поверхность кожи косметических или медикаментозных кремов из-за воздействия на проводимость;
- на приём лучше надевать одежду, которую несложно расстегнуть или снять;
- браслеты, подвески, цепи и другие украшения с шеи и рук снимаются заранее;
- питье холодной воды устраняется.
К ряду распространенных вопросов относится: «Можно ли кушать перед ЭКГ?».
Принимать еду разрешается за два часа до начала процедуры. Проведение диагностики натощак не разрешено, так как это отражается на итогах анализа.
Перед осуществлением ЭКГ необходимо исключить физические нагрузки.
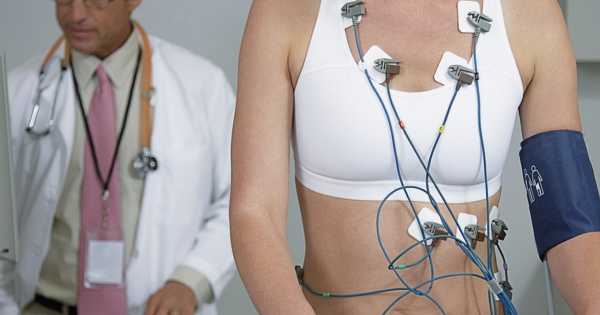
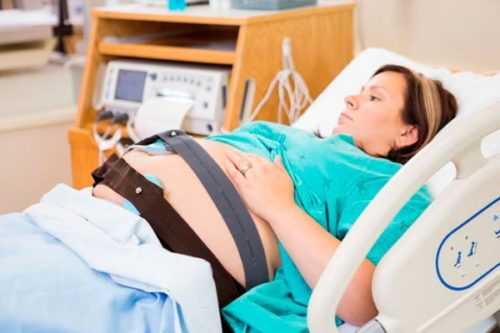
Как делают ЭКГ беременным
Данный процесс для женщин в положении идентичен со обыкновенным приёмом электрокардиографии. Пациентке предлагается лечь на кушетку.
Доктор отводит время отдыха и расслабления — переживания перед предстоящим диагностированием сказываются на будущих результатах.
Перед фиксацией специальной аппаратуры на отдельные части тела кожный покров обезжиривается с помощью спирта или геля для проводимости импульса.
В области грудной клетки врач располагает четыре разноцветных электрода. На запястья и голени прикрепляются пластинки:
- на правую и левую руки поочередно устанавливают красные и желтые электроды в соответствии медицинским нормам;
- на нижние конечности размещаются электроды двух цветов: на левую — зеленый, на правую — черный. Черный электрод применяется для предотвращения удара током при внезапном выведении специальной аппаратуры из строя.
На бумажной пленке выводится изображения сердечных импульсов. При осуществлении процедуры необходимо сохранять спокойствие, приходить бодрым и отдохнувшим.
Время проведения: 10-15 минут.
Влияние ЭКГ на плод
Важным вопросом для будущей матери является: «можно ли делать ЭКГ при беременности?» и «какое влияние оказывается на малыша?».
Известно, что ЭКГ вредит ребенку и беременным категорически запрещается. Однако данное суждение опровергнуто медиками — кардиограмма признана безопасной, безболезненной процедурой и не способна пагубно сказываться на развивающийся эмбрион.
Импульсы негативно не отображаются на плаценте, органах и тканях, на молоке будущей матери.
Процедура не имеет противопоказаний.
Заболевания, выявляемые в ходе диагностирования
Кардиограмма обнаруживает следующие болезни:
Возможно фиксирование пониженного уровня калия и кальция в крови, причины симптомов затрудненного дыхания, головокружения, учащенного сердцебиения, патологии сердечных мышц.
Нормы и допустимые особенности кардиограммы
Расшифровка ЭКГ у беременных в гестационный период связана с физиологическими особенностями организма. Так, норма показаний частоты сокращений: 60-80 ударов/мин.
При вынашивании из-за повышения кругооборота крови и изменения гормонального фона количественный уровень ЧСС может увеличиваться, однако в идеале не должно превышать 80 сокращений.
Положение сердца выражается значениям по оси. Нормальный показатель: 30-70, но при вынашивании отметка от 70 до 90 допустима.
Вероятно изменение местоположения диафрагмы, перемещение происходит по сагиттальной оси. После рождения малыша прежние значения восстанавливаются.
При беременности допустимо наличие других экстразистол (сокращения сердечных мышц), так как изменения возникают в отдельных участках сердца.
Установление предсердного или желудочкового ритма обязано дополнительно исследоваться врачом.
Перед нахождением и фиксацией возможных патологий при негативном итоге кардиограммы диагностика производится несколько раз.
Врачом устанавливаются различия двух результатов, и при нахождении отклонений от нормы пациентке назначается УЗИ сердца для выявления анатомических нарушений.
В заключении указывается характер сердечного ритма, ЧСС и ЭОС (электрическая ось сердца) и описываются найденные в ходе исследования нарушения.
Диагноз устанавливается исходя из выведенных итогов кардиограммы, с учетом симптомов и характерных признаков конкретного заболевания, жалоб больной.
Расшифровывание полученных сведений о состоянии пациента занимает от 5 до 10 минут.
Недостатки и ограничения
Кардиограмма наряду с другими диагностическими методами имеет собственные недочеты. К примеру:
- некоторые заболевания способны отображаться нормальными значениями при выведении результата;
- данная методика относится к статическим и не отображает проблемы с сердцем, если симптомы отсутствуют;
- патологические изменения наблюдаются при конкретных болезнях. В таких случаях назначается дополнительное обследование для фиксации точного диагноза.
Перед посещением процедуры важно проконсультироваться с ведущим беременность гинекологом и специалистами узкого профиля.
На основании проведенного диагностирования и полученных анализов врач назначит грамотную схему лечения и составит план ведения родов.
Полезное видео: электрокардиограмма что это такое
что это такое, можно ли делать беременным
Во время беременности женщина часто сдает анализы и проходит обследование. Одной из обязательных процедур является ЭКГ. Очень важно при беременности проверить состояние сердца. Ведь из-за гормональных изменений и возросшей нагрузки на систему кровообращения его работа может нарушаться. Многие женщины беспокоятся: можно ли беременным делать ЭКГ, не навредит ли эта процедура ребенку. Если спросить об этом у врача, он объяснит, что снятие электрокардиограммы абсолютно безопасно, датчики не испускают никакого излучения, а только регистрируют.
Общая характеристика
ЭКГ или электрокардиограмма – это такое исследование, которое позволяет оценить электрическую активность сердца. С помощью специальных датчиков прибор считывает импульсы, посылаемые сердцем. При этом регистрируется частота сердечных сокращений, их ритмичность, скорость прохождения импульса. Никакого влияния на организм женщины во время электрокардиографии не происходит. Поэтому для нее нет никаких противопоказаний.
Выявление погрешностей в электрической активности сердца позволяет вовремя найти патологии. Своевременное лечение у кардиолога поможет женщине избежать осложнений и нормально выносить ребенка.
Проводится электрогардиографическое обследование беременным так же, как обычным людям. На область грудной клетки слева прикрепляются датчики на присосках, на запястья и лодыжки – зажимы с прямыми пластинами. Перед этим на кожу наносится специальный токопроводящий гель. Он помогает точнее считывать импульсы. Вся информация, получаемая датчиками, передается на электрокардиограф и записывается на бумажную ленту. Процедура длится минут 10–15, в течение которых желательно лежать неподвижно.
Никакой подготовки к электрокардиографическому обследованию не требуется. Но нужно выполнить несколько условий:
- перед обследованием избегать переживаний, заходить в кабинет спокойной, так как волнение исказит результат;
- не нужна также физическая нагрузка, например, подъем по лестнице, она вызывает учащение сердцебиения, поэтому желательно минут 15 отдохнуть перед кабинетом;
- примерно за два часа до процедуры нужно поесть, чтобы не чувствовать голода, но чтобы желудок не был полным;
- нежелательно также перед процедурой пить холодную воду;
- во время процедуры нужно лежать спокойно и попытаться расслабиться;
- в день обследования не нужно наносить на кожу никаких косметических средств;
- все украшения с шеи и с рук необходимо снять.
Внимание: процедура не вызывает никакого дискомфорта, тем более никаких побочных эффектов не наблюдается после нее. Единственное, у некоторых женщин может наблюдаться аллергия на специальный гель, который наносят на кожу до прикрепления датчиков. Но такое бывает редко.
Когда проводят обследование
ЭКГ при беременности делают обязательно дважды. Первый раз – при постановке на учет с целью оценить состояние сердечно-сосудистой системы женщины и ее готовность к вынашиванию ребенка. Ведь беременность приводит к повышению нагрузки на сердце из-за того, что меняется гормональный фон женщины и возрастает объем крови, циркулирующей по организму. Своевременное обнаружение проблем позволяет избежать серьезных осложнений.

При беременности повышается нагрузка на сердечно-сосудистую систему, поэтому проведение ЭКГ позволит вовремя выявить патологии.
Если с работой сердца все в порядке, второй раз делают ЭКГ в последнем триместре, обычно – незадолго до родов. При этом врач может оценить готовность сердечно-сосудистой системы женщины к этому.
Иногда проводится также внеплановое обследование. Этого не стоит бояться, так как процедура полностью безопасна и не приносит никакого дискомфорта. Но зато она поможет вовремя выявить отклонения. Назначают ЭКГ беременным при любых болях в груди, дискомфорте, тяжести, учащенном сердцебиении. Колебания артериального давления, частые головокружения, одышка, головные боли тоже требуют обследования работы сердца. Назначают ЭКГ также тем женщинам, у которых наблюдается многоводие, тяжелый токсикоз или гестоз.
Несмотря на то что ЭКГ беременным проводят часто, это обследование может не выявить существующие проблемы. Некоторые заболевания сердца не проявляются на кардиограмме, кроме того, изменений может не быть, если в момент проведения процедуры симптомов патологии не было. Поэтому при подозрении на серьезные проблемы необходимо дополнительное обследование.
Зачем делать ЭКГ
ЭКГ при беременности позволяет выявить различные отклонения в работе сердца женщины. Чаще всего обнаруживается аритмия. При беременности у многих женщин встречается тахикардия. Может наблюдаться также блокада импульса и проблемы с функционированием сердечной мышцы. С помощью отклонений на электрокардиограмме можно обнаружить гестоз, который часто приводит к серьезным осложнениям.
Частота сердечных сокращений, которая оценивается при этом исследовании, должна быть в пределах от 60 до 80 ударов в минуту. У беременных женщин нормальным считается ее небольшое увеличение – тахикардия. Но если частота сердечных сокращений больше 100 ударов в минуту, да еще и давление повышено – женщине требуется специальное лечение и наблюдение врача. Именно аритмия, прежде всего, выявляется при проведении этого обследования. Кроме того, иногда обнаруживается нарушение в прохождении электрического импульса – так называемая блокада сердца.
ЭКГ позволяет также выявить увеличение органа, утолщение его стенок, которое может затруднить его работу. Часто именно в это время обнаруживаются и врожденные аномалии, например, порок сердца. Кроме того, это обследование позволяет диагностировать электролитные нарушения, чаще всего это снижение уровня калия или магния.
При беременности меняются и другие нормы ЭКГ. Врач может обнаружить отдельные экстрасистолы, что означает, что водителем ритма сердца выступает не синусовый узел, как обычно, а предсердия или желудочки. Это состояние требует особого лечения.
Кроме того, при расшифровке ЭКГ у некоторых женщин обнаруживается смещение электрической оси сердца. Это происходит из-за того, что диафрагма в последнем триместре приподнимается, и все органы в грудной клетке меняют свое положение. Это неопасно и самостоятельно проходит после родов.
Но обычно при любых изменениях на кардиограмме женщину направляют к кардиологу, который назначает ей лечение. Это позволяет избежать осложнений.
ЭКГ плода
Исследование работы сердца ребенка называется КТГ или кардиотокография. Оно абсолютно безопасно, так как совсем не воздействует на плод, а только улавливает и регистрирует электрические импульсы. Это обследование позволяет оценить частоту сердцебиения плода, его движения. Проводится процедура с помощью датчиков, которые крепятся на живот женщины. Длительность ее немного превышает обычную ЭКГ, иногда может потребоваться до 40 минут.
Обычно ЭКГ плода делается незадолго до родов или непосредственно перед родами. В этом случае КТГ позволяет оценить частоту сокращений матки. Кроме того, очень важно считать частоту сердечных сокращений ребенка. В норме между схватками она должна составлять от 110 до 170 ударов в минуту. Отклонения в ту или другую сторону говорят от патологии.
Важно также оценить реакцию малыша на различные раздражители: свет, звук или движение. При этом частота сердечных сокращений должна увеличиваться. Процедура КТГ позволяет врачу оценить готовность женщины и ребенка к родам. На основании этого обследования может быть принято решение о необходимости стимуляции родовой деятельности или кесарева сечения.
Выводы
ЭКГ является обязательной и абсолютно безопасной процедурой для беременной женщины и ребенка. Это обследование позволяет вовремя выявить различные нарушения в работе сердечно-сосудистой системы и предотвратить осложнения.
ЭКГ при беременности: расшифровка показателей
Во время беременности наблюдаются различные физиологические изменения, в первую очередь касающиеся сердечно-сосудистой системы женщины. С помощью электрокардиографии часть из них можно увидеть уже в первом триместре. Чтобы понять, протекает ли беременность нормально или имеются отклонения, проводится расшифровка показателей ЭКГ.
Электрокардиография (кардиограмма, ЭКГ) - дополнительный метод исследования, который позволяет оценить работу электропроводящей системы сердца. По времени исследование занимает не более 5-10 мин и обладает минимальным количеством противопоказаний.
Для проведения ЭКГ используется специальное медицинское устройство, которое посредством наложения на грудь, руки и ноги датчиков регистрирует электрическую активность сердца и показывает результаты на бумаге в графическом виде или на мониторе в цифровом.
На протяжении беременности всем женщинам, которые стали на учет в женскую консультацию, ЭКГ проводится дважды. Первый раз - после первичного осмотра, что позволяет провести общую оценку работу сердца у беременной. Второй раз - перед оформлением декретного отпуска. При необходимости, если имеются симптомы заболевания сердца, ЭКГ может назначаться в любой нужный момент.
Видео: Расшифровка кардиограммы: норма и патологии
Описание электрокардиографии
Сердце во время сокращения генерирует электрические импульсы, которые улавливаются с помощью электрокардиографа.
Первая электрокардиограмма была записана французским физиком Габриелем Липпманом, который для этого использовал ртутный электрометр. Позже нидерландский физиолог Виллем Эйнтховен создал струнный гальванометр и первым определил значения зубцов ЭКГ.
ЭКГ при исследовании здоровых сердец имеет определенные характеристики. Если ЭКГ отличается от нормы, это может указывать на проблемы с сердцем. Врач может рекомендовать ЭКГ при определении риска развития сердечного заболевания. Особенно это касается тех случаев, когда отмечается наследственная предрасположенность к болезням сердца или другой фактор риска (курение, избыточный вес, сахарный диабет, высокий уровень холестерина или высокое артериальное давление).
Врач может также рекомендовать ЭКГ при проявлении неблагоприятных симптомов: боли в груди, одышки, головокружения, обморока, быстрого или нерегулярного сердцебиения.
ЭКГ - безопасная и неинвазивная процедура без каких-либо существенных рисков и побочных действий для здоровья беременной и ребенка.
Процедура ЭКГ
Нет необходимости ограничивать себя в приеме пищи или жидкости перед проведением исследования. Другое дело, когда ведется прием каких-либо препаратов и о подобном нужно всегда дать знать лечащему врачу. Также нужно уведомить о наличии какие-либо аллергических реакций на клейкие ленты и вещества, которые нередко используются для прикрепления электродов.
Перед исследованием нужно будет снять верхнюю одежду, чтобы электроды можно было прикрепить к груди и конечностям. (Для женщин, носящих отдельную верхнюю часть с брюками или юбкой, можно обеспечить легкий доступ к грудной клетке). В некоторых случаях рекомендуется даже снять бюстгальтер, чтобы врач смог правильно приложить электроды.
Для прикрепления электродов к грудной клетке, рукам и ногам используют присоски или липкий гель. С помощью установленных датчиков обнаруживаются электрические токи, генерируемые сердцем - они измеряются и записываются электрокардиографом.
Три основных типа ЭКГ:
- Стандартная ЭКГ - показатели снимаются в спокойном состоянии, когда женщина лежит на кушетке и на протяжении 1-2 мин врач регистрирует ЭКГ. Во время процедуры движения не допускаются, так как электрические импульсы, генерируемые другими мышцами, могут мешать тем, которые создаются в сердце. Этот тип ЭКГ обычно занимает от 5 до 10 минут.
- Амбулаторная ЭКГ - иногда рекомендуется носить переносное записывающее устройство в течение как минимум 24 часов. Этот вид диагностики еще называется холтеровский мониторинг. Во время исследования можно свободно перемещаться, вести обычный образ жизни, тогда как подключенный монитор регистрирует электрическую активность сердца. Этот тип ЭКГ подходит в тех случаях, когда определяются непостоянные симптомы, не проявляющиеся при спокойной регистрации ЭКГ. Дополнительно необходимо регистрировать свои симптомы в дневнике и отмечать, когда они возникают, чтобы затем можно было сравнить с ЭКГ
- Стресс-тест (нагрузочное исследование) - этот метод диагностики используется для записи ЭКГ во время езды на велотренажере или прогулки по беговой дорожке. Проведение этого типа ЭКГ занимает от 15 до 30 минут.
- ЭКГ у плода (КТГ, кардиотокография) - проводится в третьем триместре беременности, чаще всего - на этапе подготовки к родам. Показывает активность плода и частоту сердечных сокращений. Если исследование делается во время родов - то частоту схваток.
Когда процедура завершена, все электроды снимаются. ЭКГ полностью безболезненна и неинвазивна, поскольку кожа никак не травмируется.
Врач может интерпретировать результаты ЭКГ на основании истории болезни, симптомов и клинического состояния сразу после обследования или же заключение передается с карточкой беременной несколько позже. Как правило, в заключении указывается частота сердечных сокращений (ЧСС), положение электрической оси сердца (вправо, влево, нормальная), правильность или отклонения сердечного ритма.
Как пример, может быть дано следующее заключение ЭКГ (вариант нормы): Ритм правильный синусовый, ЧСС 85 уд/мин, нормальная ЭОС.
Возможные осложнения ЭКГ
ЭКГ - безопасная процедура без каких-либо известных рисков. Прибор не передает электрический ток в грудную клетку. Некоторые люди могут иметь аллергию или чувствительность к электродам, что может привести к покраснению кожи, поэтому о подобных известных реакциях следует сообщить врачу перед процедурой.
После ЭКГ нет надобности соблюдать какие-либо режимы. ЭКГ неинвазивна и не включает использование медикаментов (например, анестетиков), поэтому не требуется времени на восстановление.
Результаты ЭКГ позволяют врачу определить, нужно ли специальное лечение или нет.
Некоторые из различных сердечных заболеваний, которые могут быть диагностированы с помощью ЭКГ, включают:
- Сердечно-сосудистые дефекты сердца, связанные с проводящей (электрической) системой.
- Аномальный ритм (аритмии) - быстрое, медленное или нерегулярное сердцебиение.
- Повреждения сердца, например, когда одна из сердечных артерий блокирована (коронарная окклюзия), возникает плохое снабжение кровью отдела сердца.
- Воспаление - перикардит или миокардит.
- Мониторинг нарушений сердечной деятельности из-за неправильных химических реакций (дисбаланса электролитов), которые контролируют сердечную деятельность.
- Предыдущие сердечные приступы.
У женщины с сердечным заболеванием может быть нормальный результат ЭКГ, если оно не вызывает нарушение электрической активности сердца. В таких случаях могут быть рекомендованы другие диагностические методы, особенно если имеются подозрения на патологию сердца.
Изменения в сердечно-сосудистой системе во время беременности
Глубокие изменения начинают определяться уже на ранних сроках беременности, так что к восьминедельному сроку сердечный выброс увеличился на 20%. В первую очередь возникает периферическая вазодилатация. Это связано с факторами, зависящими от эндотелия, включая синтез оксида азота, усиленным выделением эстрадиола и, возможно, сосудорасширяющими простагландинами (PGI2).
Периферическая вазодилатация приводит к падению системного сосудистого сопротивления на 25-30%, и для компенсации этого сердечный выброс увеличивается примерно на 40%. Поэтому во время беременности нередко определяется тахикардия (учащенное сердцебиение).
Работа сердца преимущественно усложняется за счет увеличения ударного объема, и в меньшей степени - увеличения частоты сердечных сокращений. Максимальный сердечный выброс обнаруживается примерно на 20-28 неделе беременности.
Увеличение ударного объема возникает на фоне повышения мышечной массы стенки желудочка и конечного диастолического объема (но не конечного диастолического давления). Сердце физиологически расширяется и сократимость миокарда увеличивается. Хотя ударный объем в конце беременности несколько снижается, сердечный ритм у матери остается прежним, что позволяет сохранить увеличенный сердечный выброс.
Артериальное давление снижается в первом и втором триместрах, но увеличивается до небеременных показателей в третьем триместре.
Существует определенное влияние положения тела женщины на гемодинамический профиль как матери, так и плода.
- В положении лежа на спине матка оказывает давление на нижнюю полую вену, что вызывает уменьшение венозного возврата к сердцу и последующее падение ударного объема и сердечного выброса.
- Поворот с бокового положения на спину может привести к 25%-ному сокращению сердечного выброса. Поэтому если женщина во время беременности еще кормит грудью, то это лучше делать на левом или правом боку, если это возможно.
- Если женщина должна лежать на спине, то таз должен быть повернут так, чтобы матка опускалась в противоположную сторону от нижней полой вены, а сердечный выброс и маточно-плацентарный кровоток были в норме.
Понижение сердечного выброса связано с уменьшением кровотока в матке и, следовательно, с перфузией плаценты, что может вызвать неблагоприятные последствия для плода.
Несмотря на увеличение объема крови и ударного объема во время беременности, легочно-капиллярное давление и центральное венозное давление существенно не увеличиваются. Все же легочное сосудистое сопротивление, как и системное сосудистое сопротивление, при нормальной беременности значительно снижается, поэтому женщины в положении более склонны к отеку легких.
Во время родов еще больше увеличивается сердечный выброс (на 15% во время первого периода родов и на 50% - второго). Сокращения матки приводят к автопереливанию 300-500 мл крови обратно в материнское кровообращение. При этом возникающая симпатическая реакция на боль и беспокойство еще больше повышает сердечный ритм и кровяное давление. Сердечный выход увеличивается между сокращениями, а еще больше - во время схваток.
После родов происходит немедленный рост сердечного выброса из-за снижения давления в нижней полой вены и сокращения матки, которая перенаправляет кровь в системный кровоток. Сердечный выброс увеличивается на 60-80%, а затем быстро снижается до первоначального уровня. Поступление жидкости из экстраваскулярного пространства увеличивает объем венозного возврата и ударный объем.
Сердечный выброс практически возвращается к норме (значений до беременности) через две недели после родов, хотя некоторые патологические изменения (например, гипертония во время преэклампсии) могут занять гораздо больше времени.
Показатели ЭКГ при беременности
Вышеуказанные физиологические изменения в организме беременной приводят к изменениям в сердечно-сосудистой системе, которые могут быть неправильно истолкованы как патологические. Они могут включать ограничивающий или коллапсирующий пульс и систолический шум, присутствующий у более чем 90% беременных женщин. Шум может быть громким и слышимым во всем прекардиальной области, при этом первый тон сердца звучит громче, чем второй тон. Дополнительно могут отмечаться эктопические удары и периферический отек.
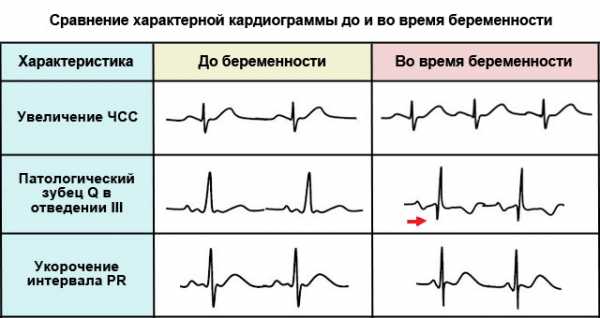
Нормальные данные ЭКГ при беременности, которые могут частично относиться к изменениям положения сердца, включают:
- Предсердные и желудочковые эктопические ритмы.
- Q-волна (малая) и инвертированная T-волна в III отведении.
- Депрессия сегмента ST.
- Более короткий, чем в норме, интервал PR.
- Инверсия T-волны в нижнем и боковом направлениях.
- Сдвиг по левому краю QRS.
- Электрическая ось сердца отклонена влево.
- Частота сердечных сокращений больше, чем в норме.
Электрокардиография, как и другие методы диагностики, имеет определенные недостатки:
- Далеко не все заболевания сердца можно определить с помощью ЭКГ, поэтому при подозрении и нормальных ЭКГ-результатах обязательно назначается УЗИ сердца и другие способы диагностики.
- Стандартная ЭКГ не способна “уловить” признаки нарушения работы сердца, если их не было на момент исследования. С этим вопросом отчасти справляется суточный мониторинг ЭКГ.
- Признаки ЭКГ зачастую неспецифичны, поэтому нередко приходится перепроверять диагноз другими методами исследования.
Однако, абсолютная безопасность ЭКГ и простота выполнения процедуры делает этот вид диагностики широко доступным, поэтому его используют для изучения состояния как тяжелобольных, детей, так и беременных.
Видео: Кардиотокограмма (КТГ): что это такое, как интерпретировать
5.00 avg. rating (97% score) - 4 votes - оценок
ЭКГ при беременности: норма и расшифровка изменений
ЭКГ при беременности – самый простой и безопасный метод обследования в кардиологии, позволяющий судить достаточно полно о состоянии миокарда и его основных функциях (возбудимости, проводимости и сократимости). ЭКГ позволяет выявить нарушения ритма сердца, гипертрофию всего органа и его отдельных частей, ишемию миокарда и даже заподозрить внекардиальную патологию.
Зачем делают ЭКГ при беременности
Беременность – процесс динамичный, когда на протяжении достаточно короткого промежутка времени существенно изменяются функции многих систем организма. Кардиальная система испытывает наибольшие изменения и нагрузки. Для того чтобы контролировать эти процессы, необходим простой и безопасный метод, каким и является электрокардиография.
ЭКГ при беременности делает возможным безопасно и быстро обнаружить функциональные изменения в сердечной деятельности, а значит предотвратить серьезные последствия, которые могут возникнуть.
Сколько раз делают электрокардиографию в течение беременности
По протоколу все беременные женщины должны пройти электрокардиологическое обследование не меньше двух раз.
Первое обследование проводят в самом начале гестации, чтобы знать состояние сердечно-сосудистой системы (ССС) женщины, а при выявлении каких-либо отклонений своевременно предпринять нужные меры, чтобы избежать осложнений.
Кроме того по ЭКГ при беременности на ранних сроках определяют резервные возможности ССС женщины, насколько успешно она сможет справиться с предстоящими нагрузками. Для этого проводят анализ вариабельности сердечного ритма – выявляют максимальное и минимально число сердечных сокращений, при которых самочувствие женщины остается стабильным.
Читайте статью врача-кардиолога об учащенном сердцебиении при беременности.
Если беременность проходит успешно и у женщины нет никаких жалоб, повторно проводят ЭКГ в третьем триместре беременности, в самом конце гестации, чтобы понять, насколько ССС готова к предстоящим родам.
Кроме основных обследований нередко проводят внеплановый ЭКГ контроль, он назначается:
- когда возникают кардиалгии,
- если есть изменения частоты и регулярности пульса;
- при лабильности артериального давления;
- если возникают помутнение или потеря сознания.
Вредно ли делать ЭКГ при беременности
Электрокардиография – это метод регистрации электрических потенциалов, возникающих при сердечных сокращениях.
Электрокардиограмма (ЭКГ) – это запись результата исследования.
Электрокардиограф - прибор для записи ЭКГ, никак не действует на организм человека, он только улавливает, усиливает и записывает изменения электрических процессов, возникающих при сокращениях сердца. Поэтому электрокардиография совершенно безобидная процедура, проводится тяжелобольным людям, грудным детям, при беременности на любых сроках она также безопасна.
Как подготовиться к ЭКГ при беременности
Какой-то особой подготовки перед процедурой не требуется, однако выполнить ряд требований необходимо, иначе возможны погрешности при интерпретации результатов обследования:
- проводить процедуру натощак, как и есть перед ЭКГ при беременности нельзя, после последнего приема пищи должно пройти время;
- врач должен быть поставлен в известность обо всех лекарственных препаратах, принимаемых пациенткой;
- перед обследованием необходимо немного отдохнуть, особенно если пришлось подниматься на этаж;
- если пациентка волнуется, то необходимо попросить медсестру немного подождать и постараться успокоиться.
Как делается ЭКГ при беременности
Методика проведения ЭКГ при гестации ничем не отличается от подобной процедуры у не беременных.
Пациентку укладывают на кушетку, на грудь и конечности накладывают электроды, просят женщину расслабиться, делают запись. Вся процедура занимает несколько минут.
Когда делают ЭКГ на 30 неделе беременности или на более поздних сроках, чтобы избежать падения давления и обморока, процедуру проводят в полусидящем положении.
Расшифровка ЭКГ при беременности
Врачебное заключение по обследованию – не клинический диагноз, а описание биоэлектрических характеристик сердца. Оно пишется для лечащего врача, а не для пациента.
Во врачебном заключении указываются следующие данные:
- сохранение или нарушение функции автоматизма;
- положение ЭОС;
- количество сокращений сердца в минуту;
- нарушение частоты и регулярности сердечных сокращений;
- нарушение и аномалии в проведении импульса;
- наличие электролитных патологий;
- патологические процессы в сердце (гипертрофия, ишемия при беременности).
ЭКГ при беременности: норма
Изменения гемодинамики при беременности (снижение ОПС, увеличение ОЦК, функциональная гипертрофия сердца) сказываются на работе сердца, а значит на ЭКГ эти изменения считаются нормой.
- Увеличенная матка, сдавливая диафрагму и оказывая давление на органы средостения, это приводит к тому, что сердце несколько разворачивается, ЭОС изменяет положение и становится горизонтальной, соответственно изменяется форма и величина зубцов ЭКГ.
- Под действием не совсем понятных причин, уменьшается время проведения импульса от предсердий к желудочкам (укорочение PQ-интервала).
- Прогестерон вызывает расслабление гладкой мускулатуры сосудистой стенки, результатом этого становится снижение ОПС (общего периферического сопротивления), в ответ на снижение ОПС возникает гиперкинетический синдром, проявляющийся тахикардией и увеличением МОК.
- Изменения ВНС, гормональные изменения проявляются синусовой аритмией и тахикардией. Появляющиеся при беременности единичные экстрасистолы, также не считаются патологией.
О чем говорят изменения ЭКГ при беременности
Если есть изменения на ЭКГ при беременности, прежде всего, необходимо исключить кардиальную патологию. Однако следует помнить, что на основании одних только изменений на ЭКГ диагноз никто не выставляет. Изменения на ЭКГ дают возможность врачу обозначить круг заболеваний, при которых эти изменения встречаются, а затем с помощью дополнительных осмотров и обследований, выявить причину.
CLC синдром ЭКГ при беременности
Сердечный импульс, выработанный в СА-узле, распространяется по предсердиям, вызывает их сокращение и направляется в атриовентрикулярный узел. Движение импульса в AV соединении замедляется и только после этого возбуждение достигает желудочков, вызывая их сокращение.
Но у некоторых людей движение импульса идет не через AV узел, а напрямую через функционирующие эмбриональные пути проведения импульса (в норме они перестают функционировать к моменту рождения). Таких эмбриональных путей несколько. Если функционирует так называемый пучок Джеймса, возникает синдром CLC (синдром Клерка-Леви-Кристеско). При этом на ЭКГ обнаруживаются характерные признаки.
Клинически синдром может себя никак не проявлять долгие годы и даже всю жизнь. Ситуация становится опасной, если на фоне синдрома CLC возникают аритмии, тогда больная госпитализируется, ей проводят соответствующее лечение.
Синусовый ритм сердца на ЭКГ при беременности
Человеческое сердце сокращается в автономном режиме под действием импульсов, вырабатываемых особыми клеточными скоплениями, это так называемые узлы автоматизма. Таких узлов в человеческом сердце несколько. Основным из них является синусовый узел, расположенный субэндокардиально в правом предсердии, кнаружи от верхней полой вены.
Нормальные сокращения сердца возникают только под действием импульсов из СА узла, другие узлы также могут генерировать импульсы, но водителями ритма они становятся только в случае тяжелой патологии.
Синусовый ритм – это нормальный ритм здорового человеческого сердца.
Суточный мониторинг ЭКГ при беременности
Иногда беременные жалуются на возникающие периодически перебои в сердечных сокращениях, кардиалгии, одышку. Однако на снятой обычным способом ЭКГ никакие изменения не фиксируются, так как запись длится всего несколько минут. В этих случаях показано суточное мониторирование ЭКГ (холтеровское мониторирование). Это та же электрокардиография, только пролонгированная во времени.
Холтер-ЭКГ при беременности проводится компактным прибором, укрепленным на теле пациентки. Через сутки прибор снимают, полученные данные обрабатываются. Это достаточно полная информация, отражающая работу сердца пациентки в течение суток, позволяющая решить важные задачи по лечению, ведению беременности и родов.
Светлана Александрова, кардиолог, специально для Mirmam.pro
Полезное видео
ЭКГ при беременности: как и когда делают?
Несмотря на то, что ЭКГ применяется уже более 100 лет и каждый человек, хотя бы раз в жизни был на таком обследовании, у многих пациентов всё ещё сохраняется недоверие к этому методу. В особенности это касается беременных женщин, так как они с подозрением относятся к любому исследованию из-за переживаний за будущего ребёнка. Давайте развеем мифы и выясним, на каких сроках и зачем проводят ЭКГ при беременности, вредно ли оно для матери и плода и как проходит такое исследование.

Электрокардиограф
Почему электрокардиографя необходима женщинам, ждущим ребёнка?
Многие женщины справедливо негодуют: зачем нужно такое рутинное обследование как ЭКГ при беременности, когда и так надо пройти кучу других кабинетов. И зря! ЭКГ – это уникальный метод, позволяющий обследовать огромное количество людей (то есть он является скрининговым) и выявить начальные нарушения в работе сердца. Он дешёвый и доступный, есть во всех медицинских центрах, в каком бы отдалённом населённом пункте вы ни жили, а его главное качество – безопасность. Это один из немногих методов, которые безвредны как для матери, так и для плода.
Причина, по которой во время беременности нужно отправиться на электрокардиографию, очень проста: сердце такой женщины подвергается повышенной нагрузке и нарушения, которые в прошлом компенсировались, теперь могут перерасти в полноценные сердечно-сосудистые заболевания. Нагрузка на сердце беременной женщины обусловлена увеличением объёма циркулирующей крови, а также изменением концентрации и состава гормонов.
Интересный факт: чем больше срок беременности – тем больше сердце поворачивается против часовой стрелки. Растущая матка поднимает диафрагму, верхушка сердца всё больше отклоняется влево и постепенно оно занимает горизонтальное положение.
Когда проводится электрокардиография?
При постановке на учет беременную отправляют на ЭКГ
ЭКГ при беременности проводится не менее двух раз: при постановке женщины на учёт и на поздних сроках, когда врачи планируют тактику ведения родов. Если первая кардиограмма вызвала у врачей опасения, то беременную женщину направляют к кардиологу, который дообследует её и подтверждает либо опровергает предполагаемый диагноз.
Надо заметить, что гормональные сдвиги и изменения гемодинамики нередко запутывают врача, таким образом возникают ложно-положительные диагнозы. Во время беременности довольно трудно судить о том, истинно ли заболевание или просто вызвано физиологией беременности, так что заранее паниковать не стоит. В целом за всё время беременности электрокардиографию можно делать неограниченное количество раз, а почему – мы рассмотрим ниже.
Так ли уж безопасно электрокардиологическое исследование?
ЭКГ – это метод «невмешательства» в организм. Он неинвазивен и всего-навсего регистрирует электрические потенциалы, возникающие, когда сердце бьётся. Аппарат ЭКГ не испускает ионизирующее излучение и не генерирует магнитное поле. Интересно то, что первая электрокардиограмма, проведенная во время беременности, относится к 1913 году. За более чем столетнее использование метода не было зарегистрировано случаев негативного влияния электрокардиографии на человека.
Какие нарушения, связанные с беременностью может выявить электрокардиография?
Заключение ЭКГ обычно включает показания о частоте ритма (в норме 80–90 ударов в минуту), типа ритма (в норме синусовый), электрическая ось сердца расположена в пределах 30–70 градусов (при беременности 70–90 не является патологией). Незначительные изменения в показателях работы сердца после рождения ребёнка приходят в норму.
Отклонения, которые при беременности считаются нормой, но требуют дополнительного обследования и поддерживающей терапии для сердечной мышцы:
- Различные функциональные шумы.
- Единичные случаи предсердной или желудочковой экстрасистолии.
- Постоянный желудочковый или предсердный ритм.
- Предсердная тахикардия.
- Неполная атриовентрикулярная блокада.
Основная задача врача в таком случае определить, назначив ЭКГ, когда значения лежат в пределах нормы, а когда указывают на неблагополучное состояние сердечно-сосудистой системы. А пациентке необходимо сообщить специалисту о появившейся одышке, обмороках, ощущении сердцебиения и других симптомах, которые до беременности отсутствовали. То, что кажется вам обычным состоянием, сопровождающим беременность, на самом деле может оказаться первым признаком болезни сердца.
Беременная на приеме у кардиолога
Хотя беременность является физиологическим состоянием, а не болезнью, она оказывает значительную нагрузку на организм женщины. И в случае с электрокардиографией лучше делать её регулярно, чем не делать вообще. Исследование не требует никакой подготовки, проводится безболезненно и отнимает не так много времени во время беременности, но результаты, полученные в его ходе, могут предотвратить развитие сердечного заболевания и даже спасти жизнь.
ЭКГ плода при беременности: расшифровка от врача
Электрокардиологическое обследование или ЭКГ плода при беременности дает возможность оценить его состояние и определить насколько правильно проходит беременность в целом.
Что такое ЭКГ плода и вредно ли оно?
ЭКГ плода – это метод одновременной регистрации сердечного ритма плода, его движений, а также тонуса матки. Этот метод основан на считывании биоэлектрических потенциалов, а поэтому совершенно безопасен.
Показания к проведению ЭКГ плода при беременности
ЭКГ плода - это достаточно простое обследование, при этом высокоинформативное и безопасное. Его назначают всем беременным на последних сроках. Это связанно это с тем, что на более ранних сроках плод еще недостаточно сформирован, поэтому результаты обследования трудно интерпретировать.
Цель обследования – выявить признаки гипотрофии и гипоксии плода, а также нарушения в его сердечной деятельности. Кроме того ЭКГ плода помогает выявить фетоплацентарную недостаточность.
Как делают ЭКГ плода при беременности?
Процедуру проводят с помощью специального аппарата, состоящего из двух датчиков и записывающего устройства. Первый датчик регистрирует сердцебиение плода, а второй сокращения матки.
- Чтобы показания обследования были максимально верными, женщине предлагают принять наиболее удобную позу.
- Стетоскопом врач определяет зону, где сердцебиение плода слышно лучше всего и устанавливает в эту зону первый датчик, укрепляет его ремнем.
- Второй датчик устанавливается в области дна матки, в области подреберья и тоже фиксируется ремнем.
- Беременной дают в руки специальный пульт с кнопкой, которую она должна будет нажимать, когда почувствует шевеление.
Длительность всей процедуры чуть меньше часа.
Норма ЭКГ плода при беременности
В результате обследования выявляются и оцениваются следующие показатели сердечной деятельности плода:
- Базальный ритм – количество сердечных сокращений плода в минуту (норма 120- 160 ударов в минуту).
- Вариабельность сердечного ритма – разница между количеством сердцебиений в покое и при активности (норма 6-20 ударов).
- Акцелерации – ускорение сердечного ритма при внешнем воздействии (норма 2 и больше при 20-минутном обследовании)
- Децелерации – замедление сердцебиений плода при сдавливании его головки (в норме должны отсутствовать)
ЭКГ плода при беременности: расшифровка отклонений
Патологическими считаются следующие показания ЭКГ ребенка при беременности:
- Монотонная (немая) КТГ – это отсутствие ускорений и замедлений ритма, хотя показатели базального ритма могут быть нормальными.
- Синусоидальная КТГ – выявляется при малой вариабельности сердечного ритма плода. Это очень неблагоприятный тип КТГ, свидетельствующий о выраженной гипоксии плода.
- Лямбда-ритм – это чередование акцелераций и следующих за ними децелераций. Такой тип КТГ встречается при компрессиях пуповины различной этиологии.
ЭКГ плода широко используется в акушерстве как наиболее информативное и безопасное обследование.
ЭКГ плода еще называют кардиотокографией или КТГ. Подробная статья о КТГ при беременности от акушера-гинеколога!
Светлана Александрова, кардиолог, специально для Mirmam.pro
Полезное видео
ЭКГ при беременности: можно ли его делать и как делают ЭКГ? Расшифровка результатов
Людям, интересующимся вопросом, можно ли беременным делать ЭКГ, и насколько ЭКГ при беременности вредно, вероятно, невдомёк, что за период вынашивания плода каждая женщина минимум дважды проходит ЭКГ-исследование. Причём электрокардиограмма сердца делается как для будущей мамы, так и для ребёнка. Для этого применяются электроды, фиксирующиеся на коже. Сигналы активности сердца (ЧСС, ритмичность, величина и форма пиков, скорость прохождения импульса) регистрируются на бумажной ленте. Иначе говоря, ЭКГ фиксирует электрическую активность сердца. Вот обычно как делают ЭКГ при беременности: если женщина не имеет противопоказаний, то снимается кардиограмма при постановке на учёт и при уходе в декрет.
Зачем нужно делать ЭКГ беременным?
Поняв, что беременным ЭКГ делать можно, выясним, для чего это нужно.
С помощью ЭКГ можно выявить отклонения в работе сердца, и если они найдены, то женщине рекомендуют посещать кардиолога.
Наиболее распространёнными проблемами являются различные формы аритмии, блокада импульса и проблемы функционирования миокарда. Плохое ЭКГ при беременности может указывать на гестоз – функциональные расстройства, приводящие к осложнениям при беременности.
При нормальном протекании беременности будет зафиксирована норма ЭКГ у беременных. Но изменения всё же могут быть, например, связанные со смещением сердца и диафрагмы в груди. Если ЭКГ при беременности в норме, то её показатели будут синусовыми.

Показания к проведению ЭКГ
- При постановке беременной на учёт ей нужно сдать много анализов, в том числе и ЭКГ, чтобы проверить готовность её организма к вынашиванию плода.
- Если у будущей мамы часто наблюдаются резкие скачки давления в обе стороны, то необходимо проверить сердце при помощи внепланового прохождения ЭКГ.
- Боли в области сердца однозначно требуют снятия электрокардиограммы.
- Если в период беременности возникают осложнения, такие как маловодие или многоводие, тяжелый гестоз или токсикоз, то также неоднократно снимаются кардиограммы.
Не стоит бояться внеплановых исследований ЭКГ, поскольку они совершенно безопасны как для мамы, так и для будущего малыша.
Как делают ЭКГ беременным?
Особенности процедуры снятия ЭКГ у женщин в положении заключаются они в том, что их просто нет – всё так же, как и у других испытуемых. Повторим ещё раз, что процедура абсолютно безболезненна. На ленте кардиографа рисуются до 12 графиков, отражающих различные сердечные импульсы. Как делают ЭКГ беременным? В области сердца устанавливаются электроды на присосках, а на запястья и голени – в виде пластин.
- В кабинет нужно войти без изнурительного подъёма по лестницам и прочего утомления, ведь общая усталость заметно искажает результаты кардиограммы.
- Перед обследованием поесть нужно не позднее чем за два часа, тогда не будет как сильного голода, так и переполненного желудка, ведь оба эти состояния также негативно сказываются на обследовании.
- Процедура проводится в положении лёжа, чтобы испытуемая была расслаблена, и её сердце работало без напряжения. Придётся по пояс раздеться и оголить лодыжки. К оголённым местам фиксируются электроды, улавливающие сердечные импульсы.
Безопасность ЭКГ-исследования при беременности
Данный вид исследования считается в кардиологической диагностике едва ли не самым безопасным. Он не способен отрицательно воздействовать на организм, поскольку на ткани и органы не оказывает никакого воздействия. Здесь просто регистрируется электрическое поле человека, излучаемое сердцем.
Подобное исследование можно проводить многократно, причём даже без промежутков, если есть необходимость. Другими словами, для ЭКГ-исследования нет абсолютно никаких противопоказаний. Зная, как делают ЭКГ при беременности, следует добавить, что оно также допустимо для самых маленьких детей, а также тяжелобольных пациентов.
Не может повлиять данное исследование и на состав молока, так что и по этому поводу не стоит волноваться.
ЭКГ плода
Исследование плода имеет название КТГ и чаще проводится в последние месяцы или перед самыми родами. Иногда его делают и при более ранних сроках с целью изучения состояния плода. При КГТ измеряются движения плода, частота его сердцебиения, частота схваток в преддверии родов. Подобная процедура также является абсолютно безопасной для самой мамы и её ребёнка.
Основные параметры, фиксируемые электрокардиограммой
Результаты ЭКГ при беременности, прежде всего, отражают частоту и характер сердечного ритма. Сердечный ритм в норме синусовый, а частота сердечных сокращений находится в интервале от 60 до 80 ударов в минуту. В период беременности допустимы отдельные экстрасистолы (когда возбуждение идёт не из синусового узла, а другого участка сердца). Если водителем ритма выступают предсердия или атриовентрикулярный узел, находящийся в желудочках, то они формируют соответственно предсердный или желудочковый ритм. При подобной картине потребуется дополнительная диагностика и выбор лечения.
При ЧСС менее 60 ударов отмечают брадикардию, которая у спортсменов может считаться нормальным явлением. Если же ЧСС превышает 90 ударов, то приходится говорить о тахикардии, которая возникает и у здоровых людей при повышенной эмоциональной или физической нагрузке.
Электрическая ось сердца (ЭОС) и анатомическая ось совпадают, характеризуя его положение в грудной клетке. Норма для ЭОС от 30 до 70 градусов. При беременности вершина сердца, чтобы не давить на плод, может разворачиваться почти горизонтально, и ЭОС может достигать 70-90 градусов. Это вовсе не патология, и после родов сердце возвращается в своё первоначальное положение.
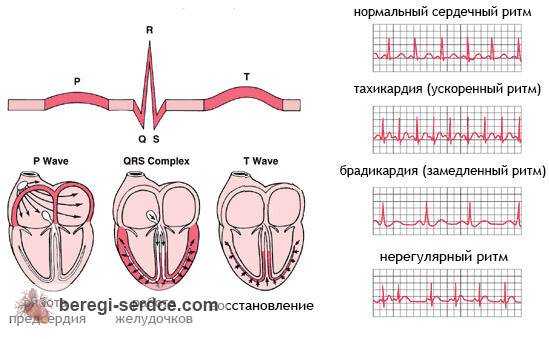
Размеры и расположение сегментов и зубцов кардиограммы отражают скорость прохождения сигнала. Блокады на разных уровнях замедляют прохождение электрического импульса, и миокард начинает сокращаться неправильно. В зависимости от локализации проблемы различаются атриовентрикулярная, предсердная и блокада ножек пучка Гиса.
Если расшифровка ЭКГ при беременности выявила любые изменения, то женщина направляется на приём к кардиологу, который предписывает дальнейшее обследование, а при необходимости и госпитализирует будущую маму в кардиодиспансер или соответствующее отделение больницы.
На основании проведённых анализов там дают рекомендации женщине и могут предложить пролонгацию беременности. На поздних сроках у женщины проводится повторное обследование сердечнососудистой системы, после которого вырабатывается окончательный план проведения родов.
А Вы уже делали ЭКГ при беременности? Как проходило Ваше обследование, и что показало в итоге? Поделитесь своим опытом в комментариях с другими людьми, и Вы наверняка поможете кому-то своей историей.
ᐉ Что такое экг при беременности. Когда беременным назначают экг? Особенности кардиограммы у беременных
ЭКГ при беременности
С наступлением беременности изменяется гормональный фон женщины, начинает функционировать маточно-плацентарное кровообращение, происходит увеличение объёма крови, что, безусловно, заставляет сердце и сосуды «работать» в более напряженном режиме.
Наблюдение у специалиста
Организм беременной женщины испытывает повышенную нагрузку, не исключение и сердечно-сосудистая система. Беременная женщина с момента постановки на учет регулярно наблюдается у специалистов, сдает необходимые анализы и проходит обследования. Это необходимо для того, чтобы контролировать все изменения в организме женщины, следить за протеканием беременности. Электрокардиография является одним из инструментальных методов исследования, который показан всем беременным женщинам.
ЭКГ позволяет оценить работу сердца, частоту сердечных сокращений, состояние сердечной мышцы, наличие или отсутствие нарушений проводимости и ритма. Иногда беременные женщины отказываются проходить обследование, мотивируя это отсутствием жалоб или тем, что это может навредить будущему ребенку. Будущим мамам необходимо знать: ЭКГ при беременности не имеет никаких противопоказаний! ЭКГ при беременности назначают всем женщинам при постановке на учет. ЭКГ — безопасный инструментальный метод обследования как для матери, так и для будущего малыша на любых сроках.
1 Что оценивает врач ?
Зубцы, сегменты и интервалы на ЭКГ
При расшифровке ЭКГ специалист обращает внимание на ритмичность сокращения сердца, оценивает источник сердечного ритма, высчитывает частоту сокращений сердца, соотносит её с условной нормой, также врач оценивает положение электрической оси сердца, определяет время сокращения и расслабления предсердий и желудочков, изучает основные зубцы, интервалы и сегменты линии ЭКГ.
По пленке ЭКГ врач может увидеть нарушения ритма и проводимости сердца, состояние сердечной мышцы в целом. Особенно важно проведение ЭКГ в экстренных ситуациях, ведь грамотная расшифровка ЭКГ в совокупности с правильно оказанной медицинской помощью может спасти жизнь будущей маме и малышу.
2 Особенности ЭКГ при наступлении беременности
Тахикардия при беременности
Поскольку физиологические показатели сердечно-сосудистой системы у женщины изменяются, вполне очевидно, что и при расшифровке ЭКГ специалист отметит некоторые изменения, характерные для беременности. Давайте разберем, что меняется на ЭКГ при беременности?
3 Частота сердцебиения
Для беременной женщины характерна склонность к учащенному сердцебиению 80-90 ударов в минуту, нормой может считаться и частота до 100 ударов в минуту. На пленке физиологическая тахикардия будет проявляться укорочением интервалов R-R. Причина учащения сердцебиения в том, что объём крови в организме женщины увеличивается, а тонус сосудов под действием возросшего количества гормонов, наоборот, снижается. Поэтому сердцу необходимо сокращаться чаще, чтобы справиться с возросшей нагрузкой.
4 Изменение электрической оси сердца (ЭОС)
Электрическая ось сердца особенно на поздних сроках беременности принимает горизонтальное положение. Это связано с тем, что с увеличением матки, приподнимается купол диафрагмы и сердце располагается более горизонтально, относительно своей оси. После родов и сокращения матки ЭОС принимает свое обычное положение.
5 Дыхательная аритмия
Дыхательная аритмия при беременности
На ЭКГ проявляется то укорочением, то удлинением интервалов R-R на вдохе. У беременных женщин, особенно у пациенток с проявлениями вегето-сосудистой недостаточности, может наблюдаться учащение пульса на вдохе и урежение на выдохе, так называемая дыхательная аритмия. Это состояние связано с превалирующим влиянием блуждающего нерва или nervi vagi и дисбалансом вегетативной нервной системы. Это не патология, а вариант нормы нередко встречающийся при беременности.
6 Единичные желудочковые или предсердные экстрасистолы
При расшифровке ЭКГ врач обращает внимание на появления единичных комплексов, отражающих сокращение предсердий или желудочков. Если пациентка не предъявляет жалоб, у неё в анамнезе не было заболеваний сердца и сосудов, то единичные экстрасистолы не повод для беспокойства.
Также к особенностям ЭКГ беременной женщины можно отнести некоторое снижение сегмента S-T, повышением высоты зубцов RI, SIII, QIII, некоторое увеличение глубины зубца Q, уплощение или двухфазность зубца Р в III отведении двухфазный зубец Т в III отведении. Эти особенности обязательно учитываются функциональными диагностами, терапевтами и гинекологами при расшифровке ЭКГ здоровой беременной женщины.
7 Когда следует назначить ЭКГ внепланово?
Боли в области сердца
Врач, наблюдающий беременную женщину, обязательно назначит её ЭКГ, если у неё появились следующие жалобы:
- боли в области сердца, грудной клетки,
- сердцебиение,
- ощущение «замирания» сердца,
- одышка, нехватка воздуха,
- выраженная слабость, головокружение,
- обморочные состояния.
Безусловно, многие из этих жалоб могут просто указывать на «интересное» положение женщины и свидетельствовать о перестройке организма во время беременности, но лучше в какой-то степени перестраховаться и лишний раз сделать кардиограмму, чем пропустить начало сердечно-сосудистой патологии.
Обязательно проведение ЭКГ, если у беременной женщины «прыгает» давление от низких до повышенных цифр, а также если развились осложнения беременности: токсикоз, гестозы, маловодие или многоводие.
8 Как проводится исследование?
Проведение ЭКГ у женщин во время беременности ничем не отличается от проведения у других пациентов. Исследование проводят в положении лёжа на спине, процедура абсолютна безболезненна. Женщина перед процедурой не должна заниматься физическими упражнениями, за 1-2 часа рекомендуется исключить прием пищи, курение, напитки содержащие кофеин. Общее переутомление, переполненный желудок, вредные пристрастия могут исказить результаты обследования.
Одежда беременной женщины должна быть свободной, чтобы можно было беспрепятственно оголить грудную клетку, кисти рук и лодыжки — места прикрепления электродов. Во время проведения ЭКГ женщина должна быть абсолютна спокойна, дышать свободно и ровно. Если медработник замечает волнение беременной женщины перед процедурой, он обязан успокоить её, объяснить, что манипуляция совершенно безопасна, её можно неоднократно проводить на любых сроках беременности без каких-либо негативных последствий на плод.
После проведения ЭКГ женщина должна избегать резких подъемов с кушетки, поскольку на поздних сроках беременности слишком быстрый переход из горизонтального положения в вертикальное может вызвать ортостатическую гипотензию и даже обморок.
ЭКГ при беременности: расшифровка показателей
Электрокардиография (кардиограмма, ЭКГ) — дополнительный метод исследования, который позволяет оценить работу электропроводящей системы сердца. По времени исследование занимает не более 5-10 мин и обладает минимальным количеством противопоказаний.
Для проведения ЭКГ используется специальное медицинское устройство, которое посредством наложения на грудь, руки и ноги датчиков регистрирует электрическую активность сердца и показывает результаты на бумаге в графическом виде или на мониторе в цифровом.
На протяжении беременности всем женщинам, которые стали на учет в женскую консультацию, ЭКГ проводится дважды. Первый раз — после первичного осмотра, что позволяет провести общую оценку работу сердца у беременной. Второй раз — перед оформлением декретного отпуска. При необходимости, если имеются симптомы заболевания сердца, ЭКГ может назначаться в любой нужный момент.
Видео: Расшифровка кардиограммы: норма и патологии
Описание электрокардиографии
Сердце во время сокращения генерирует электрические импульсы, которые улавливаются с помощью электрокардиографа.
Первая электрокардиограмма была записана французским физиком Габриелем Липпманом, который для этого использовал ртутный электрометр. Позже нидерландский физиолог Виллем Эйнтховен создал струнный гальванометр и первым определил значения зубцов ЭКГ.
ЭКГ при исследовании здоровых сердец имеет определенные характеристики. Если ЭКГ отличается от нормы, это может указывать на проблемы с сердцем. Врач может рекомендовать ЭКГ при определении риска развития сердечного заболевания. Особенно это касается тех случаев, когда отмечается наследственная предрасположенность к болезням сердца или другой фактор риска (курение, избыточный вес, сахарный диабет, высокий уровень холестерина или высокое артериальное давление).
Врач может также рекомендовать ЭКГ при проявлении неблагоприятных симптомов: боли в груди, одышки, головокружения, обморока, быстрого или нерегулярного сердцебиения.
ЭКГ — безопасная и неинвазивная процедура без каких-либо существенных рисков и побочных действий для здоровья беременной и ребенка.
Процедура ЭКГ
Нет необходимости ограничивать себя в приеме пищи или жидкости перед проведением исследования. Другое дело, когда ведется прием каких-либо препаратов и о подобном нужно всегда дать знать лечащему врачу. Также нужно уведомить о наличии какие-либо аллергических реакций на клейкие ленты и вещества, которые нередко используются для прикрепления электродов.
Перед исследованием нужно будет снять верхнюю одежду, чтобы электроды можно было прикрепить к груди и конечностям. (Для женщин, носящих отдельную верхнюю часть с брюками или юбкой, можно обеспечить легкий доступ к грудной клетке). В некоторых случаях рекомендуется даже снять бюстгальтер, чтобы врач смог правильно приложить электроды.
Для прикрепления электродов к грудной клетке, рукам и ногам используют присоски или липкий гель. С помощью установленных датчиков обнаруживаются электрические токи, генерируемые сердцем — они измеряются и записываются электрокардиографом.
Три основных типа ЭКГ:
- Стандартная ЭКГ — показатели снимаются в спокойном состоянии, когда женщина лежит на кушетке и на протяжении 1-2 мин врач регистрирует ЭКГ. Во время процедуры движения не допускаются, так как электрические импульсы, генерируемые другими мышцами, могут мешать тем, которые создаются в сердце. Этот тип ЭКГ обычно занимает от 5 до 10 минут.
- Амбулаторная ЭКГ — иногда рекомендуется носить переносное записывающее устройство в течение как минимум 24 часов. Этот вид диагностики еще называется холтеровский мониторинг. Во время исследования можно свободно перемещаться, вести обычный образ жизни, тогда как подключенный монитор регистрирует электрическую активность сердца. Этот тип ЭКГ подходит в тех случаях, когда определяются непостоянные симптомы, не проявляющиеся при спокойной регистрации ЭКГ. Дополнительно необходимо регистрировать свои симптомы в дневнике и отмечать, когда они возникают, чтобы затем можно было сравнить с ЭКГ
- Стресс-тест (нагрузочное исследование) — этот метод диагностики используется для записи ЭКГ во время езды на велотренажере или прогулки по беговой дорожке. Проведение этого типа ЭКГ занимает от 15 до 30 минут.
- ЭКГ у плода (КТГ, кардиотокография) — проводится в третьем триместре беременности, чаще всего — на этапе подготовки к родам. Показывает активность плода и частоту сердечных сокращений. Если исследование делается во время родов — то частоту схваток.
Когда процедура завершена, все электроды снимаются. ЭКГ полностью безболезненна и неинвазивна, поскольку кожа никак не травмируется.
Врач может интерпретировать результаты ЭКГ на основании истории болезни, симптомов и клинического состояния сразу после обследования или же заключение передается с карточкой беременной несколько позже. Как правило, в заключении указывается частота сердечных сокращений (ЧСС), положение электрической оси сердца (вправо, влево, нормальная), правильность или отклонения сердечного ритма.
Как пример, может быть дано следующее заключение ЭКГ (вариант нормы): Ритм правильный синусовый, ЧСС 85 уд/мин, нормальная ЭОС.
Возможные осложнения ЭКГ
ЭКГ — безопасная процедура без каких-либо известных рисков. Прибор не передает электрический ток в грудную клетку. Некоторые люди могут иметь аллергию или чувствительность к электродам, что может привести к покраснению кожи, поэтому о подобных известных реакциях следует сообщить врачу перед процедурой.
После ЭКГ нет надобности соблюдать какие-либо режимы. ЭКГ неинвазивна и не включает использование медикаментов (например, анестетиков), поэтому не требуется времени на восстановление.
Результаты ЭКГ позволяют врачу определить, нужно ли специальное лечение или нет.
Некоторые из различных сердечных заболеваний, которые могут быть диагностированы с помощью ЭКГ, включают:
- Сердечно-сосудистые дефекты сердца, связанные с проводящей (электрической) системой.
- Аномальный ритм (аритмии) — быстрое, медленное или нерегулярное сердцебиение.
- Повреждения сердца, например, когда одна из сердечных артерий блокирована (коронарная окклюзия), возникает плохое снабжение кровью отдела сердца.
- Воспаление — перикардит или миокардит.
- Мониторинг нарушений сердечной деятельности из-за неправильных химических реакций (дисбаланса электролитов), которые контролируют сердечную деятельность.
- Предыдущие сердечные приступы.
У женщины с сердечным заболеванием может быть нормальный результат ЭКГ, если оно не вызывает нарушение электрической активности сердца. В таких случаях могут быть рекомендованы другие диагностические методы, особенно если имеются подозрения на патологию сердца.
Изменения в сердечно-сосудистой системе во время беременности
Глубокие изменения начинают определяться уже на ранних сроках беременности, так что к восьминедельному сроку сердечный выброс увеличился на 20%. В первую очередь возникает периферическая вазодилатация. Это связано с факторами, зависящими от эндотелия, включая синтез оксида азота, усиленным выделением эстрадиола и, возможно, сосудорасширяющими простагландинами (PGI2).
Периферическая вазодилатация приводит к падению системного сосудистого сопротивления на 25-30%, и для компенсации этого сердечный выброс увеличивается примерно на 40%. Поэтому во время беременности нередко определяется тахикардия (учащенное сердцебиение).
Работа сердца преимущественно усложняется за счет увеличения ударного объема, и в меньшей степени — увеличения частоты сердечных сокращений. Максимальный сердечный выброс обнаруживается примерно на 20-28 неделе беременности.
Увеличение ударного объема возникает на фоне повышения мышечной массы стенки желудочка и конечного диастолического объема (но не конечного диастолического давления). Сердце физиологически расширяется и сократимость миокарда увеличивается. Хотя ударный объем в конце беременности несколько снижается, сердечный ритм у матери остается прежним, что позволяет сохранить увеличенный сердечный выброс.
Артериальное давление снижается в первом и втором триместрах, но увеличивается до небеременных показателей в третьем триместре.
Существует определенное влияние положения тела женщины на гемодинамический профиль как матери, так и плода.
- В положении лежа на спине матка оказывает давление на нижнюю полую вену, что вызывает уменьшение венозного возврата к сердцу и последующее падение ударного объема и сердечного выброса.
- Поворот с бокового положения на спину может привести к 25%-ному сокращению сердечного выброса. Поэтому если женщина во время беременности еще кормит грудью, то это лучше делать на левом или правом боку, если это возможно.
- Если женщина должна лежать на спине, то таз должен быть повернут так, чтобы матка опускалась в противоположную сторону от нижней полой вены, а сердечный выброс и маточно-плацентарный кровоток были в норме.
Понижение сердечного выброса связано с уменьшением кровотока в матке и, следовательно, с перфузией плаценты, что может вызвать неблагоприятные последствия для плода.
Несмотря на увеличение объема крови и ударного объема во время беременности, легочно-капиллярное давление и центральное венозное давление существенно не увеличиваются. Все же легочное сосудистое сопротивление, как и системное сосудистое сопротивление, при нормальной беременности значительно снижается, поэтому женщины в положении более склонны к отеку легких.
Во время родов еще больше увеличивается сердечный выброс (на 15% во время первого периода родов и на 50% — второго). Сокращения матки приводят к автопереливанию 300-500 мл крови обратно в материнское кровообращение. При этом возникающая симпатическая реакция на боль и беспокойство еще больше повышает сердечный ритм и кровяное давление. Сердечный выход увеличивается между сокращениями, а еще больше — во время схваток.
После родов происходит немедленный рост сердечного выброса из-за снижения давления в нижней полой вены и сокращения матки, которая перенаправляет кровь в системный кровоток. Сердечный выброс увеличивается на 60-80%, а затем быстро снижается до первоначального уровня. Поступление жидкости из экстраваскулярного пространства увеличивает объем венозного возврата и ударный объем.
Сердечный выброс практически возвращается к норме (значений до беременности) через две недели после родов, хотя некоторые патологические изменения (например, гипертония во время преэклампсии) могут занять гораздо больше времени.
Показатели ЭКГ при беременности
Вышеуказанные физиологические изменения в организме беременной приводят к изменениям в сердечно-сосудистой системе, которые могут быть неправильно истолкованы как патологические. Они могут включать ограничивающий или коллапсирующий пульс и систолический шум, присутствующий у более чем 90% беременных женщин. Шум может быть громким и слышимым во всем прекардиальной области, при этом первый тон сердца звучит громче, чем второй тон. Дополнительно могут отмечаться эктопические удары и периферический отек.
Нормальные данные ЭКГ при беременности, которые могут частично относиться к изменениям положения сердца, включают:
- Предсердные и желудочковые эктопические ритмы.
- Q-волна (малая) и инвертированная T-волна в III отведении.
- Депрессия сегмента ST.
- Более короткий, чем в норме, интервал PR.
- Инверсия T-волны в нижнем и боковом направлениях.
- Сдвиг по левому краю QRS.
- Электрическая ось сердца отклонена влево.
- Частота сердечных сокращений больше, чем в норме.
Электрокардиография, как и другие методы диагностики, имеет определенные недостатки:
- Далеко не все заболевания сердца можно определить с помощью ЭКГ, поэтому при подозрении и нормальных ЭКГ-результатах обязательно назначается УЗИ сердца и другие способы диагностики.
- Стандартная ЭКГ не способна “уловить” признаки нарушения работы сердца, если их не было на момент исследования. С этим вопросом отчасти справляется суточный мониторинг ЭКГ.
- Признаки ЭКГ зачастую неспецифичны, поэтому нередко приходится перепроверять диагноз другими методами исследования.
Однако, абсолютная безопасность ЭКГ и простота выполнения процедуры делает этот вид диагностики широко доступным, поэтому его используют для изучения состояния как тяжелобольных, детей, так и беременных.
Видео: Кардиотокограмма (КТГ): что это такое, как интерпретировать
Зачем делать ЭКГ при беременности женщине. Расшифровка и нормы ЭКГ при беременности. Как делают ЭКГ плода при беременности
Беременная женщина вынуждена в период вынашивания малыша проходить большое количество клинических исследований, чтобы быть в курсе, как себя чувствует малыш в утробе. Немаловажное значение эти исследования имеют для мониторинга состояния здоровья будущей матери, ведь именно от этого в большей степени будет зависеть и самочувствие плода, и благоприятное протекание беременности. В этой статье мы рассмотрим такое важное клиническое исследование, как ЭКГ при беременности.
ЭКГ при беременности: зачем его делают?
Объем крови, циркулирующий в организме беременной женщины, значительно превышен. Из-за этого ее сердце работает с повышенной нагрузкой. Кроме того, на его функционирование влияют и гормоны, уровень которых в период вынашивания ребенка у женщины тоже возрастает. По этим причинам каждая женщина на самых ранних сроках беременности должна сделать ЭКГ. Как правило, эту процедуру врачи назначают будущим мамам при постановке на учет, однако она не является обязательной. Крайне необходимой она становится в том случае, если женщина в положении:
- сталкивается с постоянными скачками давления;
- у нее бывают боли в области сердце, или она чувствует какую-то тяжесть;
- часто болит и кружится голова, случаются обмороки;
- есть проблемы, осложняющие течение беременности (речь идет о многоводии или маловодии, гестозе).
Некоторые будущие мамы очень переживают относительно того, можно ли ЭКГ при беременности, ведь по поводу этой процедуры есть мнение, что она каким-то образом может негативно повлиять на здоровье ребенка или женщины. Все это миф, так как ЭКГ – это самая безопасная и безболезненная медицинская манипуляция. Он позволяет зарегистрировать электрическое поле человека, сердечный ритм и пульс, никакого воздействия на органы и ткани она не оказывает, поэтому не верьте тем, кто утверждает, что ЭКГ при беременности вредно, никаких противопоказаний к этой манипуляции не существует в принципе. Наоборот, постарайтесь сделать эту процедуру у своего участкового терапевта, если вам сразу же не назначит ее гинеколог.
ЭКГ при беременности: как делают эту процедуру?
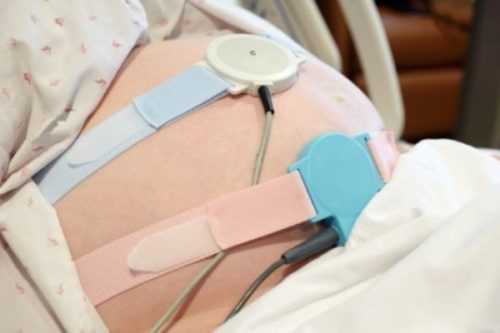
ЭКГ сердца при беременности – обычная процедура, которая не требует от женщины особой подготовки. Однако есть все-таки несколько простых рекомендаций, которых будущим мамам лучше придерживаться перед тем, как отправляться на ЭКГ во время беременности:
- Накануне процедуры лучше сильно физически не переутомляться, а хорошо отдохнуть. Если вы будете чувствовать себя уставшей, то это может исказить результаты, их нельзя будет считать достоверными.
- Не стоит также объедаться перед ЭКГ, но и на голодный желудок нельзя проводить данную манипуляцию, поскольку и в том, и в другом случае результаты не будут правдоподобными.
- Наденьте удобную одежду, чтобы вам было легко оголить места, на которые крепятся электроды (область сердца) и пластины (запястья и голени).
Женщине нужно будет лежать на кушетке на спине. Поэтому предупредите врача заранее, если в таком положении вам может стать плохо из-за передавливания полой вены. По сути, процедура длится недолго, но случиться может всякое. В целях профилактики приступа обязательно опорожните мочевой пузырь, чтобы он не оказывал дополнительного давления на полую вену.
ЭКГ при беременности: расшифровка результата
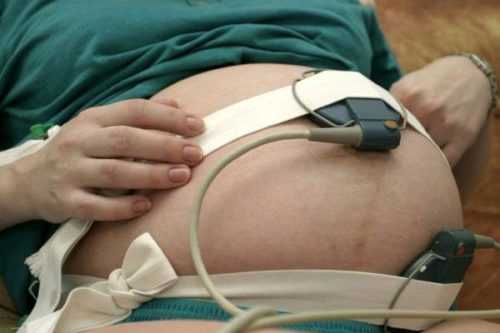
Предлагаем разобраться, какие именно параметры фиксируются электрокардиограммой:
- Прежде всего, фиксируется частота биения сердца и его характер. В норме на ЭКГ при беременности должен быть синусовый сердечный ритм, а частота ударов не должна превышать или быть меньше, чем 60-80 ударов в минуту. Другие показатели свидетельствуют об отклонениях:
- если частота ударов меньше 60, то у женщины, скорей всего, развивается брадикардия;
- если больше 90, то ей будет диагностирована тахикардия.
- Если при беременности ЭКГ показало изменения, произошедшие в работе сердечной мышцы, это может быть нормой. Допустимо, если отдельные экстрасистолы. Но если прослушивается предсердный или желудочковый ритм, тогда необходима дополнительная диагностика и подбор правильного лечения.
- Электрическая и анатомическая оси сердца при беременности могут не совпадать. Сердце может незначительно сместиться, пока женщина носит ребенка, а после родов вернуться в исходно положение.
- Если на зубцах или сегментах кардиограммы образуются какие-либо блокады, то можно говорить о наличии патологии, которую в период вынашивания ребенка нужно обязательно лечить или хотя бы следить за тем, как она развивается.
Если у женщины плохое ЭКГ при беременности, то ее обязательно направят на госпитализацию в кардиологию, где ей придется пройти комплексное лечение. В некоторых случаях приходится даже прерывать беременность, потому что возникает опасность для жизни матери при родах.
ЭКГ плода при беременности
ЭКГ ребенка при беременности сегодня практически не назначается, поскольку состояние здоровья сердца малыша можно оценить по УЗИ. К этому методу могут прибегнуть, если в ходе ультразвукового исследования были выявлены нарушения в работе сердца плода, за которыми нужно в динамике следить.
Расшифровка ЭКГ плода при беременности включает в себя описание таких фиксируемых параметров:
- Частота и ритм сердечных сокращений. В норме у плода должно быть не менее 110 и не более 160 ударов в минуту.
- Шевеления плода. Женщине нужно нажимать на специальную кнопку в момент, когда она почувствует толчок ребенка. В норме этих толчков не должно быть больше, чем 2. На кардиограмме эти толчки отобразятся в виде одной большой волны.
Получившиеся показатели соответствуют определенной разбалловке, по которой можно поставить диагноз плоду:
- Если у ребенка все в порядке, то врач поставит его самочувствию 8-10 баллов.
- Если состояние малыша по кардиограмме неутешительное, то врач поставит 6-7 баллов и назначит повторное обследование. Не стоит по этому поводу огорчаться, иногда момент проведения ЭКГ просто не соответствует режиму бодрствования ребенка. Также погода может повлиять на результаты.
- Если с состоянием ребенка есть большие проблемы, то врач ставит 1-5 баллов и срочно направляет будущую маму на госпитализацию.
Практически все женщины, которые следят за своим здоровьем и самочувствием плода, в обязательном порядке делают ЭКГ при беременности. Не упускайте лишней возможности проконтролировать ситуацию, потому что от вашей бдительности зависит жизнь и здоровье малыша.
Видео: «Кардиотокография при беременности»
Источники:
http://zabserdce.ru/diagnostika/ekg-beremennost.html
http://arrhythmia.center/ekg-pri-beremennosti-rasshifrovka-pokazateley/
http://beremennuyu.ru/zachem-delat-ekg-pri-beremennosti-zhenshhine-rasshifrovka-i-normy-ekg-pri-beremennosti-kak-delayut-ekg-ploda-pri-beremennosti
Выполнение экг при беременности – показания, особенности и расшифровка
Универсальным средством диагностики сердечных патологий можно назвать электрокардиографию, данные которой дают возможность определить электрическую активность главной мышцы человеческого организма. Эту процедуру назначают как при подозрении на сбой сердечного ритма, так и с целью контроля за состоянием миокарда, в частности, выполнение экг при беременности позволяет зафиксировать наличие или отсутствие отклонений от нормы на разных стадиях развития плода.
Важно! Согласно установленным правилам, экг во время беременности проводится не менее одного раза, а именно – при регистрации в женской консультации. Повторная проверка состояния сердца проводится по назначению доктора, если есть какие-либо жалобы или симптомы сердечно-сосудистых заболеваний.
Сущность процедуры заключается в фиксировании целого ряда показателей, начиная от частоты и ритма сердцебиения, местоположения органа и интенсивности сокращений камеры, заканчивая тем, с какой скоростью проходят биоэлектрические импульсы. Во многих случаях установить наличие аритмии, блокады и прочих сбоев помогает именно экг , расшифровка которого выполняется специалистом, а заключение содержит информацию о здоровье сердца.
Снятие ЭКГ у беременной
С точки зрения здоровья матери и ребенка, экг для беременных целесообразнее проводить в первом триместре, поскольку тогда есть шанс предотвратить необратимые изменения во «внутреннем двигателе» и избежать употребления большого количества медикаментов. Дело в том, что после формирования плода сердечная мышца женщины начинает функционировать с повышенной нагрузкой, перекачивая значительно больше крови, что в сочетании с изменением гормонального фона повышает опасность функциональных нарушений. Чтобы не подвергать себя и свое будущее чадо ненужному риску, откладывать прохождение процедуры не стоит.
Когда беременным назначают экг?
В связи с тем, что процесс вынашивания ребенка связан со значительной перестройкой организма, вполне понятно, почему женщинам назначают множество анализов и исследований. Одной из обязательных процедур является экг во время беременности – как делают электрокардиографию, в принципе, знает любой человек. Вместе с тем, немногие из представительниц прекрасного пола осведомлены, что в некоторых случаях его предстоит делать несколько раз, в том числе, на поздних сроках. Очень часто доктора назначают исследование сердца во время тяжелой беременности, когда есть необходимость в постоянном мониторинге сердечно-сосудистой системы. Помимо этого, несколько раз электрокардиографию предстоит делать тем будущим мамам, которые имеют врожденные или приобретенные сердечные дисфункции.
Если в первые месяцы беременности диагностику миокарда проводят для определения характера ритма и определения имеющихся нарушений, то в дальнейшем поводом для снятия кардиограммы могут быть:
- периодический или постоянный дискомфорт в области сердца;
- ощущение тяжести в груди;
- маловодие, серьезный токсикоз, гестоз, многоводие и прочие осложнения, связанные с ростом и развитием ребенка;
- повышение или понижение артериального давления;
- обморочные состояния или частые головокружения.
Влияние экг на здоровье будущей матери
Несмотря на все заверения докторов, многие женщины всерьез задумываются о том, можно ли беременным делать экг, и не окажет ли процедура негативного воздействия на не родившееся чадо? На самом деле, не существует абсолютно никаких противопоказаний к выполнению данного исследования, соответственно, нет никаких причин опасаться за себя и малыша. Процесс снятия показателей занимает буквально несколько минут и не предполагает забора биохимических материалов или влияния на работу женского организма. Оборудование нового поколения дает возможность получать максимально точные данные бесшумно, быстро и не доставляя ни малейших неудобств.
Внимание! В отличие от рентгена и прочих способов исследования внутреннего состояния органов и систем, при выполнении замеров не производится облучение, поэтому экг для всех беременных является безопасным исследованием на сто процентов.
Что делать перед снятием электрокардиограммы?
Хотя сама по себе процедура не требует от представительниц слабого пола никаких усилий, есть определенные рекомендации, которых следует придерживаться, если вам назначили экг при беременности. Учитывая, как делают электрокардиографию, а именно — в лежачем положении, закрепляют электроды в нескольких проекционных зонах, на голенях и запястьях, желательно до процедуры много не есть. В противном случае, есть вероятность регистрации не совсем верных показателей, так как у многих будущих рожениц после обильной трапезы значительно увеличивается частота сердечных сокращений. Впрочем, голодной приходить на исследования также не рекомендуется – в идеале, с момента приема пищи должно пройти 1,5-2 часа.
Важно! Одним из основных условий получения правдивых результатов можно назвать спокойствие женщины во время диагностики. Чтобы не переживать, можно ли беременным на определенном месяце делать экг и не думать о бытовых проблемах, имеет смысл до визита к доктору отдохнуть, например, посидеть в парке или погулять в течение 10-15 минут.
Отдых перед ЭКГ
Показатели экг, на которые следует обращать внимание
По завершению замеров работы сердца, датчики снимаются, а пленка с показателями нуждается в расшифровке. Иногда заключение делает непосредственно тот врач, который снимал показатели, хотя бывают случаи, когда расшифрованную электрокардиограмму пациентки получают у другого специалиста.
Понятное дело, что обычному человеку разобраться в сложной медицинской терминологии не удастся, однако стоит знать, на какие показатели следует обратить особое внимание.
Пример ЭКГ беременной
Речь идет, прежде всего, о частоте пульса, который в норме составляет от 60 до 80 ударов, хотя для женщин, вынашивающих ребенка, незначительная тахикардия при беремености (ускоренное сердцебиение) или брадикардия (снижение количество сокращений) считается нормальным явлением. По крайней мере, если параллельно с этим у вас нет повышенного давления или фоновых сердечных болезней. В заключении также указывается расположение электрической оси и наличие изменений в сердечном ритме, при этом независимо от результатов экг, расшифровку нужно показать гинекологу и при необходимости получить консультацию кардиолога.
ЭКГ при беременности: расшифровка, показания :: SYL.ru
ЭКГ при беременности делают с целью оценки работы сердца. Для женщин в положении вопрос стоит особенно актуально – не секрет, что из-за возросшего объема циркулирующей крови нагрузка на организм существенно увеличивается. Во избежание патологий развития плода следует проводить процедуру ЭКГ еще до зачатия либо в начале срока. Если во время обследования будут выявлены отклонения, женщине необходимо будет наблюдаться у кардиолога.
Подготовка к ЭКГ
Одним из преимуществ процедуры является то, что она не требует особенной подготовки. Электрокардиографию нежелательно делать на голодный желудок или сразу после приема пищи. Поэтому поесть лучше за 2 часа до обследования. Перед ЭКГ надо расслабиться, передохнуть около 10 минут. Это нужно для того, чтобы сердечный ритм стабилизировался. На этом рекомендации перед проведением процедуры заканчиваются.
Показания к ЭКГ при беременности
Электрокардиография беременным показана в следующих случаях:
- При осложнениях во время вынашивания ребенка.
- При постановке беременной женщины на учет.
- При наличии боли и чувства тяжести в груди, особенно в области сердца.
- При появлении у беременной изменений артериального давления (особенно если имеют место частые головокружения, обмороки, головные боли).
Противопоказаний к электрокардиографии нет.
Как проводится?
Одной из важнейших процедур во время беременности является ЭКГ. Где сделать обследование качественно? В решении этого вопроса помогут отзывы о медицинских учреждениях вашего города.
Процесс обследования является абсолютно безвредным и безболезненным. В виду этого отсутствуют противопоказания. ЭКГ является обязательным мероприятием при постановке беременной на учет вне зависимости от жалоб и предрасположенности к нарушениям в работе сердца.
Пациентка ложится на кушетку. При этом места, на которые будут установлены датчики, должны быть обнажены. Для лучшего контакта с кожей используется электродная паста. Процесс записи данных занимает не более 5 минут. Во время исследования аппарат считывает электрический импульс, исходящий от сердца, и записывает его в виде графика на бумажной ленте. Затем кардиолог выносит заключение ЭКГ.
Показания
На ранних сроках беременности прибор обычно показывает увеличение длины интервалов Р-Q и Q-Т. Но их данные при отсутствии патологий находятся в пределах нормы. С течением времени эти отклонения устраняются.
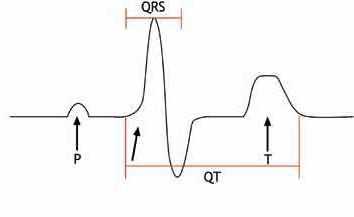 Во время родов, особенно в процессе схваток и потуг, происходит уменьшение значения QRS, ширины зубца Р и длины интервала Р-Q. Кроме такого нарушения, могут развиться синусовая брадикардия, синоаурикулярная блокада и синдром коронарного синуса. Если женщина не имеет сердечных заболеваний, показатели должны нормализоваться через несколько дней после родов.
Во время родов, особенно в процессе схваток и потуг, происходит уменьшение значения QRS, ширины зубца Р и длины интервала Р-Q. Кроме такого нарушения, могут развиться синусовая брадикардия, синоаурикулярная блокада и синдром коронарного синуса. Если женщина не имеет сердечных заболеваний, показатели должны нормализоваться через несколько дней после родов.Расшифровка
Оценивают результаты по характеру сердечного ритма и его частоте. Эти данные получают в процессе ЭКГ. Расшифровка допускает одинарные экстрасистолы, которые возникают не в синусовом узле, а в другом участке сердечной мышцы. Электрический импульс может иметь место в атриовентрикулярном узле желудочков или в предсердии. Такой ритм называется желудочковым или предсердным соответственно. Подобное состояние требует отдельного внимания, диагностики и лечения.
Частота сердечный сокращений (ЧСС) менее чем 60 ударов в минуту называется брадикардией. Если ЧСС больше 90 ударов в минуту, диагностируется тахикардия. Она может возникать у здорового человека при эмоциональной и физической нагрузке.
Электрическая ось сердца (ЭОС) должна совпадать с анатомической осью. Она характеризует положение органа в грудной клетке. Нормальные показатели ЭОС - 30-70 градусов. Во время беременности допускается значение 70-90 градусов. Оно не считается отклонением и вскоре после родов должно вернуться к норме.
Выявить проблемы с сердцем на раннем этапе поможет именно ЭКГ. Расшифровка данных не занимает много времени, поэтому результат можно узнать в тот же день.
Что такое КТГ?
 Кардиотокография (КТГ) является весьма простой и распространенной методикой записи данных о здоровье будущего ребенка. Аппарат, посредством которого проводится процедура, относительно недорог, поэтому часто находится в кабинете гинеколога-акушера.
Кардиотокография (КТГ) является весьма простой и распространенной методикой записи данных о здоровье будущего ребенка. Аппарат, посредством которого проводится процедура, относительно недорог, поэтому часто находится в кабинете гинеколога-акушера.ЭКГ плода при беременности как раз и называется кардиотокографией. Она безвредна для будущего ребенка. Научных работ, опровергающих этот факт, не существует. Однако в некоторых случаях женщины замечают странности в поведении малыша – он может стать беспокойным или слишком затихнуть. Связано это с тем, что работа аппарата сопровождается звуковыми колебаниями, непривычными для плода, а также с тем, что датчик, фиксирующий показания, устанавливается достаточно плотно.
Аппаратура, предназначенная для проведения КТГ, бывает нескольких разновидностей:
- Приборы, записывающие на бумажную ленту сердцебиение плода без расшифровки результатов. Полученную ленту анализирует врач-кардиолог.
- Аппараты, которые записывают, а затем сами расшифровывают КТГ.
Особенности проведения
КТГ (в отличие от ЭКГ) при беременности допускается не для всех женщин:
- Срок должен быть не менее 30 недель. На более ранних сроках невозможно расшифровать полученную запись.
- Процедура происходит в течение 10 минут, иногда дольше. Более короткий отрезок времени может не дать точных результатов.
- Как и в случае с ЭКГ, беременная не должна плотно есть перед исследованием, а также ей нужно отдохнуть.
- Процедуру нельзя проводить в то время, когда ребенок спит.
- Для улучшения проводимости датчики, подключаемые к телу женщины, обрабатываются специальным гелем.
- Расшифровывать результаты должен исключительно врач-специалист.
В каких случаях проводят КТГ?
Кардиотокография применяется для ранней диагностики патологий плода. Показаниями к проведению КТГ могут служить:
- Болезнь матери. Это касается, в частности, инфекционных и вирусных заболеваний. А наличие хронической инфекции делает процедуру необходимой.
- Обычно наблюдение беременных включает в себя одно обязательное КТГ (на 28-30 неделе). Если пациентка не имеет жалоб, то повторная процедура не назначается.
- Обнаруженные патологии развития плода.
- Неблагоприятное течение прошлой беременности. Даже если сейчас вынашивание ребенка протекает без осложнений, наличие неблагоприятных обстоятельств прошлой беременности является показателем к КТГ. Возможно, врач назначит неоднократное проведение исследования. К показаниям относятся: появление на свет мертворожденного ребенка, аномалии в развитии органов ребенка, а также генетические отклонения.
- Нарушенное поведение малыша. Будущая мать знает и ощущает, как ведет и как должен вести себя ребенок в ее утробе. В частности, это касается режима бодрости и сна. Бывает, что плод отличается высокой активностью и малыми периодами отдыха. Также случается, что ребенок спит по большей части днем, а ночью, наоборот, активен. Любые устойчивые изменения привычного ритма жизни малыша могут указывать на наличие некоего дискомфорта.
- Перенесенное лечение будущего ребенка. В таком случае данные КТГ записывают на протяжении нескольких недель после терапии.
- Поздний токсикоз (гестоз) у беременной женщины. Такое состояние заметно ухудшает снабжение кровью плода. Отсутствие достаточной подпитки кровью может повлечь за собой задержки в развитии ребенка.

- Употребление беременной алкоголя, табака, наркотиков. Наличие хронического пристрастия (даже если женщина находится в стадии выздоровления) требует обязательного проведения кардиотокографии.
- Наличие хронических заболеваний внутренних органов. Сюда относятся в первую очередь сахарный диабет, ожирение, пороки сердца, повышенное давление.
- Переношенный плод.
КТГ и ЭКГ - при беременности очень важные процедуры. Именно на основании этих исследований прогнозируется дальнейшее протекание процесса вынашивания ребенка.
ЭКГ при беременности: расшифровка показателей
ЭКГ при беременности, играет важную роль. Данная процедура направлена на комплексную оценку состояния матери и ребенка на поздних сроках беременности. При помощи специального аппарата врачи могут зарегистрировать сокращения матки и сердцебиение еще не появившегося на свет малыша. Это позволяет заранее выяснить возможные проблемы и своевременно их устранить. Врач внимательно наблюдает за всеми показателями, и по итогам дает свою оценку состоянию ребенка.
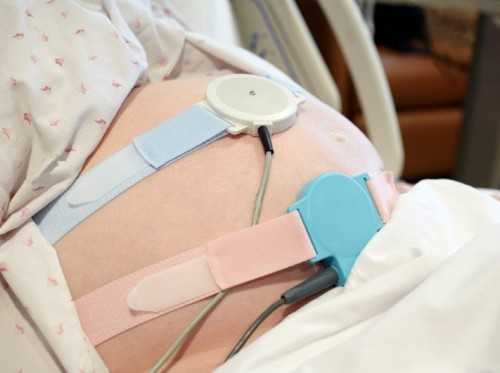
Как проводится процедура?
Процедура не требует особой подготовки, но все же беременной женщине лучше хорошенько отдохнуть, перед тем как отправиться на сеанс. ЭКГ – это довольно длительное исследование. Поэтому стоит взять с собой что-то перекусить. Но перед сеансом лучше плотно не обедать, это может повлиять на ложность показаний.Врачи советуют съесть беременным немного шоколада. Это усиливает активность плода и процедура проводится гораздо успешнее. Лучшим временем для проведения процедуры является период с 9 до 14 часов, а так же вечернее время, с 19 до 24 часов. Именно в этот период риск неправильных показаний значительно уменьшается.
ЭКГ при беременности – это абсолютно безопасная процедура, как для мамы, так и для малыша. Во время ЭКГ женщина принимает удобное положение и к ее животу крепятся специальные датчики, которые позволяют фиксировать сокращения матки и сердцебиение плода. От пациентки требуется только то, чтобы она расслабилась и приняла нужную позу. Процедура может продолжаться от тридцати до шестидесяти минут, на протяжении которых врач будет регистрировать свои наблюдения.

Когда делают ЭКГ?
Производить процедуру ЭКГ можно начиная с 28 недели беременности. Но, как правило, врач назначает ее на несколько недель позже, чтобы показания были наиболее четкими и верными. После 30 недели беременности, у плода происходит становление правильного цикла активности и бодрствования. В связи с этим, периоды активности сменяются регулярным отдыхом.
Процедура проводится повторно, как правило ее назначают раз в десять дней. Если беременность осложнена, или же предыдущие показания были неутешительными, ЭКГ может проводиться гораздо чаще, раз в пять дней, к примеру. Если обнаружена гипоксия плода, врач назначает исследование ежедневно. Это будет длиться до тех пор, пока не будет принято решение о дальнейших действиях.

Расшифровка ЭКГ во время беременности
Расшифровать все показания способен только специалист, но некоторые моменты должна знать и будущая мама, для собственного спокойствия. Как правило, результаты ЭКГ плода измеряются в виде баллов. Они суммируются исходя из показателей базального ритма, амплитуды. Приведем соответствие баллов и диагноза:
- Если набрано 8-10 баллов, это значит, что ребенок абсолютно здоров и его самочувствию ничего не угрожает.
- Если набрано 6-7 баллов — назначают повторное исследование, чтобы подробнее ознакомиться с состоянием малыша.
- Если набрано менее 5 баллов, беременной женщине требуется немедленная госпитализация и оказание медицинской помощи.

Также очень важными являются показатели ритма сердечных сокращений. Нормой является значение 110-160 ударов в минуту. Сокращения можно обнаружить на графике, в виде волн. Врач оценивает не верхние и нижние показатели, а их среднее значение.
На старых аппаратах нет специального датчика, который отвечает за шевеления плода. Поэтому беременную могут попросить нажимать на специальную кнопку, во время процедуры, когда она чувствует толчок. Это нажатие отображается на графике в виде большой волны. Лучше всего, если таких волн не будет более двух за десять минут.
На результаты ЭКГ влияют различные внешние факторы, это может быть погода, настроение женщины, режим бодрствования и сна малыша. Поэтому если результаты оказались неутешительными, лучше сделать повторную процедуру, в другой день, чтобы еще раз все проверить.
ЭКГ во время родов
Исследование ЭКГ проводят и во время родового процесса. Как правило, в первом периоде родов, запись сердечных и маточных сокращений, необязательна. Врачи могут производить процедуру раз в три часа, для того чтобы убедиться что с ребенком все в порядке. Во втором периоде родов, перед тем как начнутся потуги, запись становится постоянной. Такие меры необходимы для того, чтобы в процессе специалисты могли понять, не произошло ли каких-то тревожных изменений в состоянии плода.
В некоторых случаях, может вестись непрерывная запись ЭКГ во время всего родового процесса. Чаще всего такие меры используются при гипоксии или патологии у ребенка. Это никак не навредит роженице и ребенку, зато врачи будут уверены, что все в порядке. Если показатели будут далеки от нормы, специалист попробует, не вызывая преждевременные роды, улучшить состояние малыша. Но в том случае, если это не поможет, возможно хирургическое вмешательство. Таким образом, использование ЭКГ во время родов, уменьшает риск неутешительного завершения процесса.