Инверсия зубца т что это такое
Отрицательный зубец Т на ЭКГ — на что указывает этот показатель?
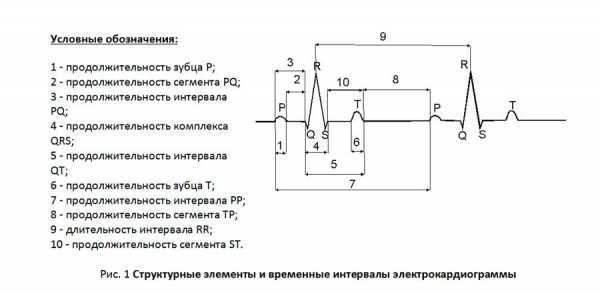
ЭКГ (электрокардиография) служит универсальным способом изучения работы сердца. Она основана на измерении электрических импульсов, которые характерны для проводящей сердечной системы: возбуждение мышечных клеток – деполяризация, их восстановление – реполяризация.
Кардиограмма, путем фиксации сердечных электроимпульсов специальными электродами, отражается на мониторе либо графически – на бумажном носителе. Она состоит из зубцов, которым соответствуют отклонения изолинии вверх или вниз, сегментов, обозначающих промежутки между двумя зубцами, и интервалов, заключающих в себе зубец с сегментом.
Для четкой постановки диагноза учитываются данные сердечных импульсов, зафиксированные под разными углами. Для этого в ЭКГ применяются различные отведения:
- Стандартные, которые предполагают три вида: I – соотношение потенциалов между руками (левой и правой), II – разность между правой рукой и левой ногой, III – левой рукой и ногой.
- Усиленные, соответствующие наложению одного положительного электрода и двух отрицательных (на правой ноге всегда электрод черного цвета – заземление). Нахождение положительного датчика на правой и левой руке, левой ноге соответствует AVR, AVL и AVF, соответственно.
- Грудные электроды располагаются в заданных позициях на грудной клетке пациента. Они обозначаются буквой V и имеют числовые определения зоны наложения – 1,2,3,4,5 и 6.
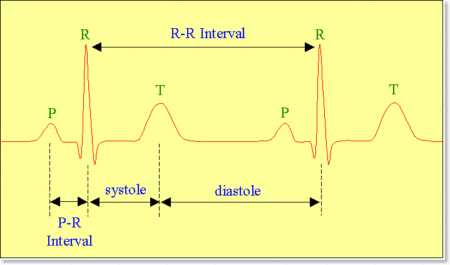
Здесь приведены основные данные для считывания кардиограммы. Далее расскажем конкретно о значении зубца Т.
Значение зубца Т
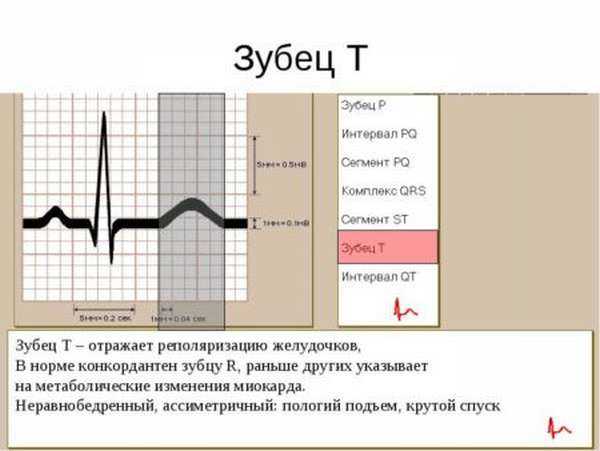
Зубцы Т соответствуют началу реполяризации после мышечного возбуждения желудочков (сокращения), что соответствует возвращению через клеточные мембраны ионов натрия и калия для подготовки к следующей деполяризации. Зубец Т берет свое начало от изолинии (от окончания сегмента SТ). Его нормальные значения соответствуют:
- незазубренным (плавным) и положительным показателям (выше изолинии),
- пологости на начальной стадии,
- совпадению направленности электрической оси с комплексом QRS (в норме допускаются шестидесятиградусные отклонения), то есть преобладание R соответствует положительной направленности зубца Т, а доминирование S – отрицательной,
- нарастанию амплитуды зубца Т в грудных отведениях с первого до третьего (допустимый размер – от трех до восьми клеточек по оси), при этом отрицательная полярность для данного промежутка нетипична,
- возможности отрицательной полярности и сглаженности в V1 и обязательности отрицательного значения в AVR,
- обязательной положительности в I и II, возможной положительности в AVL и AVF (график может быть сглаженным либо двухфазным),
- допустимой отрицательности в AVL и обязательной – в III отведении,
- превышающим показателям в I отведении по сравнению с III,
- превышающим показателям в V6 отведении по сравнению с V1.
Таким образом, изменение зубца Т на ЭКГ говорит о нарушениях восстановительной функции сердечных желудочков после сокращения. Но на него могут оказывать влияние и другие факторы. Определить истинные причины подобной сердечной дисфункции можно по амплитуде, величине (по оси) и полярности зубца Т.
Разновидности отклонений Т от нормы
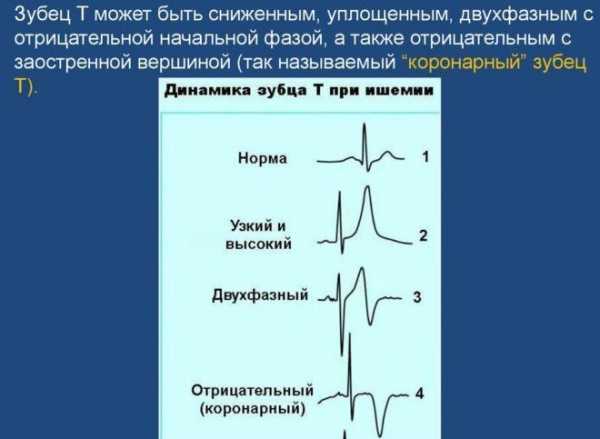
Неспецифические изменения зубца Т зачастую связывают с ишемической болезнью сердца (ИБС), но аномальность возможна при воспалительных сердечных процессах (миокардите, перикардите), тромбоэмболии, опухолях и других заболеваниях. Еще на показатели Т зубца влияют травмы, медикаментозная (включая сердечные препараты) и никотиновая интоксикация, недостаток калия, остеохондроз, ухудшением мозгового кровообращения, стресс и другое. Этому соответствуют такие наиболее вероятные формы зубца Т:
- Двухфазный зубец Т на кардиограмме сначала принимает отрицательные значения, затем поднимается выше изолинии. Подобное проявление характерно для левожелудочковой гипертрофии, перенасыщения крови кальцием, блокады ножек пучка Гисса, передозировки сердечными гликозидами.
- Инверсия зубца Т проявляется как зеркально-перевернутая относительно изолинии кривая линия. Это иногда присуще спортсменам. Подобное же явление возникает при симптомах ранней реполяризации либо в правосторонних грудных отведениях – при ювенильной конфигурации ЭКГ. Возможно при миокардиальной или мозговой ишемии, сильном стрессе, мозговом кровоизлиянии, блокадах ножек пучка Гисса либо тахикардии.
- Сглаженный Т отмечается при употреблении алкогольных напитков, антидепрессантов либо большого количества сладкого. Возникает у больных сахарным диабетом, при тревоге либо волнении. Такие изменения характерны для инфаркте миокарда на стадии рубцевания, гипокалиемии или нейроциркулярной дистонии.
- Высокий зубец Т соответствует норме в тех же отведениях, что и наиболее высокие показатели R. В грудных отведениях с 3 по 5 его значение может достигать 1,5 – 1,7 см. Эти изменения может вызывать кардиомиопатия (климактерическая либо алкогольная), левожелудочковая гипертрофия, субэндокардиальная ишемия на первых минутах, гиперкалиемия, воздействие парасимпатической нервной системы на сердце.
- Снижением Т считается, когда его размер достигает 10-процентного (и менее) показателя QRS. Это характерно для коронарной недостаточности, ожирения, приема кортикостероидных препаратов, анемии, кардиосклероза, тонзиллита, гипотиреоза либо миокардиальной дистрофии. Встречается и у пожилых людей.
- Плоский зубец Т может встречаться в норме, но иногда свидетельствует и о патологии. Подобные показатели могут быть вызваны непроходимостью желудочковых проводящих путей, панкреатитом (в хронической либо острой форме), гипертрофией миокарда, приемом антиаритмических препаратов либо сбоями в электролитном или гормональном балансе.
- Подъем зубца Т зачастую вызван физическим напряжением, различными инфекционными заболеваниями, гиперкалиемией, анемией и тиреотоксикозом, но может быть и индивидуальной особенностью.
- Коронарный Т зубец включает в себя отклонения кривой такой формы: остроконечной, отрицательной, равнобедренной. Они отражают неспособность эндокарда держать отрицательный заряд, что характерно для коронарной недостаточности и ишемии сердечной мышцы. Максимальные значения зубца Т на кардиограмме соответствует отведениям локализации патологии, а в реципрокном отражении (или зеркальном) кривая принимает острую либо равнобедренную, но позитивную форму. Более яркая выраженность зубца Т указывает на большую глубину некроза сердечной мышцы.
- Отрицательный Т зачастую свидетельствует о развитии ИБС. Если его сопровождают неспецифические изменения SТ сегмента, это говорит о подострой стадии миокардиального некроза. Тогда как положительный Т, аномальные отклонения QS либо Q, а также SТ, превышающий изолинию, указывают на острую форму ИБС. Нормальными отрицательные значения зубца Т могут быть при учащенном дыхании или волнении, после обильной углеводсодержащей пищи, а также в связи с другими особенностями.
Поведение зубца Т очень разнообразно и может изменяться не только в результате патологии сердца, но характерно и для здоровых людей. Поэтому при диагностике принимают во внимание весь комплекс определяющих изменений на ЭКГ.
Причины отрицательного зубца Т
Отрицательный зубец Т на ЭКГ, как описывалось выше, может иметь два варианта развития событий. Первый – при дополнительных сопутствующих факторах указывать на серьезные сердечные болезни. Второй – в результате иных воздействий проявляться в нормальном состоянии.
Вероятные причины изменения зубца Т:
- Отрицательные «ювенильные» значения Т в грудных отведениях с 1 по 4 могут сохраняться до 30-летнего возраста у людей астенического строения (в основном у женщин).
- Подобный признак характерен для легочной гипервентиляции (затрудненном либо частом дыхании) или после съеденной в большом количестве углеводсодержащей пищи.
- Отрицательный Т может быть при гормональном дисбалансе или признаках легочного сердца.
- Иногда причиной становится нарушение желудочковой реполяризации. Огромные глубокие зубцы, резко расширенные в сегментах Q-Т возникают из-за недостаточного мозгового кровоснабжения (субарахноидального кровоизлияния).
- Отрицательные значения Т могут возникать при нарушении деполяризации (сокращения сердечных желудочков), характерном для прекращения тахикардии либо при частой экстрасистолии, что не является свидетельством развития ишемии миокарда (ИМ) и может длиться от нескольких недель до месяцев.
- Отрицательный зубец Т характерен при приеме антидепрессантов, аритмических препаратов и некоторых других медикаментов.
- Отрицательные симметричные зубцы Т могут возникать при нарушениях регуляции вегетативной нервной системы.
- Отрицательные значения Т, как признак коронарной патологии, свидетельствуют о сердечных болезнях: ИБС, различных миокардиальных поражениях, ИМ, кардиомиопатии, воспалении перикарда, эндокардите, дисфункции митрального клапана и подобных.
Таким образом, сам факт отрицательного значения зубца Т на кардиограмме не является определяющим негативным признаком.
Загрузка...2.1.5.Инверсия зубца t
Зубец Т у спортсменов имеет существенно большую амплитуду, чем у лиц, не занимающихся спортом, что принято объяснять преобладанием тонуса парасимпатического отдела вегетативной нервной системы. Однако при сопоставлениях ЭхоКГ и ЭКГ было показано, что на увеличение амплитуды зубцов Т существенно влияет увеличение размеров левого желудочка.
Отрицательные, двухфазные или низкие зубцы Т у спортсменов часто встречаются в III отведении, что, как правило, тоже следует оценивать как вариант нормы
Большие трудности вызывает трактовка отрицательных зубцов Т в правых грудных отведениях, где эти изменения наиболее часты. Среди наиболее частых причин отрицательных Т в правых отведениях следует назвать ювенильные Т, увеличение правого желудочка и дистрофию перенапряжения.
Отрицательные зубцы Т в правых грудных отведениях нередко выявляются и у взрослых спортсменов, и требуют к себе особого внимания. Некоторые исследователи обозначают отрицательные Т в правых грудных отведениях как "персистирующие ювенильные Т", подчеркивая тем самым физиологический характер таких изменений. Обращают также внимание на то, что у спортсменов-негров, названных изменения встречаются существенно чаще, чем у белых (4,7 и 0,5% соответственно). Однако убедительных доказательств физиологической природы таких изменений до настоящего времени не представлено.
Существенно реже выявляются изменения амплитуды и инверсия Т в I, II, а VL и левых грудных отведениях, При появлении подобных изменений необходимо думать о синдромах ранней реполяризации, феноменах предвозбуждения, пролапсе митрального клапана, дистрофии и (или) гипертрофии левого желудочка с выявлениями систолической перегрузки.
Уточнение генеза изменений зубцов Т требует тщательного клинического обследования спортсменов, проведения фармакологических проб и проб с физической нагрузкой.
2.1.6.Патологический зубец q
Внутрижелудочковые нарушения проводимости
Длительность комплекса QRS у спортсменов обычно не превышает установленные нормативы. По некоторым данным, у спортсменов, тренирующих выносливость, длительность QRS может быть при обследовании в состоянии покоя несколько увеличена.
Полная БЛНПГ/БПНПГ (продолжительность QRS > 120 ms), а также неполные блокады редко встречаются у спортсменов (<2% ЭКГ спортсменов) и являются потенциальным маркером серьезного сердечно-сосудистого заболевания
Специального обсуждения заслуживает вопрос о врачебной оценке нередко встречающихся зазубренности терминальной части желудочкового комплекса у спортсменов. Такие зазубренности нередко встречаются в отведениях II, III, а VF, V3-5,часто служат основанием для вынесения заключения о местной внутрижелудочковой блокаде и рассматриваются как явление патологическое. Однако если такая зазубренность QRS не сопровождается увеличением длительности желудочкового комплекса (0,11 с и более) и выявляется постоянно, то ее следует рассматривать как физиологический вариант, связанный с особенностями развития проводящей системы сердца. Если же зазубренность комплекса сочетается с его уширением до 0,12 с и более, то речь может идти о внутрижелудочковой блокаде, наиболее вероятной причиной которой является перенесенные ранее миокардит или дистрофия миокарда с исходом в миокардитический или миодистрофический кардиосклероз.
Что же касается оценки формы комплекса QRS в правых грудных отведениях, то зазубрины на восходящем колене зубца S или дополнительный Rв этих отведениях выявляется у спортсменов по данным некоторых исследователей до 50% случаев. В основе этих ЭКГ-признаков могут лежать различные причины: так называемый синдром запаздывания возбуждения правого наджелудочкового гребешка (СЗВПНГ), увеличения правого желудочка и неполная блокада правой ножки пучка Гиса.
СЗВПНГ характеризуется появлением зазубренности на восходящем колене зубца S в правых грудных отведениях, не сопровождается увеличением общей длительности комплекса QRS и является для лиц молодого возраста вариантом нормы. Неполная блокада правой ножки и увеличение правого желудочка у спортсменов проявляется дополнительным зубцом r в правых грудных отведениях и также, как правило, не сопровождается увеличением длительности комплекса QRS. Различить эти два ЭКГ-синдрома весьма сложно. Рекомендуемые для этого регистрация дополнительных правых грудных отведений (V-3R и V-4R), где при неполной блокаде правой ножки выявляется увеличение амплитуды зубца R, а также запись векторкардиограммы (ВКГ) далеко не всегда позволяют различить названные синдромы, если только не выявляется увеличение длительности QRS до 0,11 с, что делает диагноз неполной блокады правой ножки предпочтительным.
В основе трудностей дифференциальной диагностики между ЭКГ-проявлениями увеличения правого желудочка и неполной блокады правой ножки у спортсменов лежит то обстоятельство, что ЭКГ-признаки неполной блокады правой ножки являются составной частью ЭКГ-синдрома "диастолической перегрузки" правого желудочка. Подтверждением того, что увеличение правого желудочка может приводить к появлению ЭКГ-признаков неполной правой ножки у спортсменов, являются наши динамические ЭХОКГ- и ЭКГ-наблюдения за футболистами команды высшей лиги.
Рекомендации:
При наблюдении полной и/или неполной БЛНПГ/БПНПГ необходимо провести полное диагностическое обследование, включая тесты с физической нагрузкой и ХМЭКГ, для выявления сердечно-сосудистого заболевания
Отрицательные зубцы Т на ЭКГ: что означает показатель?
ЭКГ (электрокардиограмма) - универсальный метод обследования, который помогает выявить широкий спектр заболеваний различного характера. Однако полученный график по большому счету представляет загадку для пациента. Что значат тут, например, отрицательные зубцы Т? Полный исчерпывающий ответ конкретно для вашего случая даст только лечащий доктор. Ведь в прочтении кардиограммы важны не только определенные знания, но и большой опыт работы. В этом материале мы представим читателю важные базовые показатели, их норму, предположительные значения отклонений.
Что это такое?
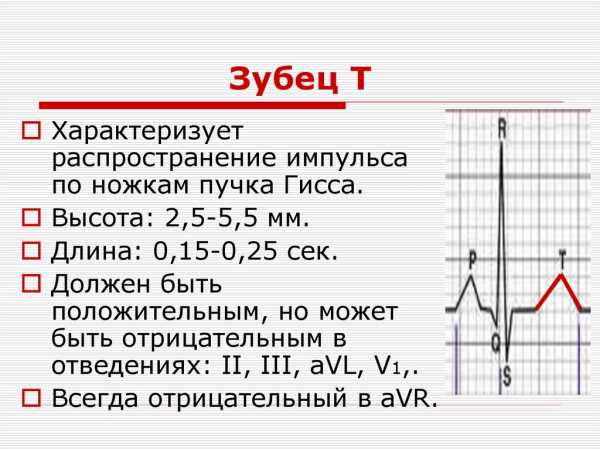
С этого мы и начнем подготовку к ЭКГ-расшифровке. Зубец Т - важнейший показатель на электрокардиограмме, который может помочь доктору сделать вывод о процессе восстановления после сокращения сердечных желудочков. Он самый изменчивый в графике.
По его форме и расположению можно судить об амплитуде сердечных сокращений, наличии таких опасных заболеваний, состояний и патологий, как поражения миокарда, эндокринные болезни, интоксикация организма, прием неправильно подобранных лекарственных препаратов и т. д.
Поближе перейдем к расшифровке ЭКГ и норме по этому показателю.
Нормальные показатели для взрослых
На графике этот зубец совпадает с так называемой фазой реполяризации, то есть с обратным переходом калиевых и магниевых ионов через мембрану сердечных клеток. Именно после этого мышечное волокно клеток будет готово к следующему сокращению.
Теперь расшифровка ЭКГ. Норма у взрослых:
- По изолинии Т будет начинаться после зубца S.
- По направлению должен визуально совпадать с QRS. То есть быть положительным там, где преобладает R, отрицательным в зонах, где доминирует уже S.
- Нормальная форма зубца - плавная. Ее первая часть будет более пологой.
- Амплитуда доходит до 8-й клеточки.
- Нарастает от 1 до 3 грудного отведения ЭКГ.
- Зубец бывает негативным в V1 и aVL.
- Всегда отрицательные Т в aVR.
Нормы для новорожденных и детей
Особенности расшифровки ЭКГ (норму у взрослых мы представили выше) для новорожденных:
- В этом случае нормальные зубцы Т - низкие или даже совсем плоские.
- Направления будут прямо противоположны взрослым. С чем это связано? Сердце малыша поворачивается по направлению - свое постоянное физиологическое положение оно занимает только на 2-4 недели жизни.
Теперь перечислим особенности детской ЭКГ - детей более старшего возраста:
- В норме негативный Т в V4 может сохраняться до 10 лет, а в V2 и 3 - до 15 лет.
- Как у подростков, так и у молодых людей более старшего возраста допустимы отрицательные Т в первом и втором грудных отведениях ЭКГ. Кстати, такой тип называется ювенальным.
- Высота Т будет постепенно увеличиваться от 1 до 5 мм. Например, у школьников она примерно равна 3-7 мм. А это уже показатели, сравнимые со взрослыми.
О чем говорят изменения?
Давайте детально разберем, в чем причины отрицательного зубца Т на ЭКГ. В общем же электрокардиограмма помогает диагностировать следующие заболевания:
- Остеохондроз.
- Нарушение кровообращения в отдельных зонах головного мозга.
- Общий дефицит калия.
- Заболевания эндокринной природы.
- Нейроциркуляторная дистония.
- Постоянные стрессы, сильные нервные перегрузки.
- Различного типа интоксикации организма. В том числе, никотином, гликозидами, аминазином, антиаритмическими лекарственными препаратами.
- Гипертрофия сердечных желудочков.
- Травмы, инфекции и опухоли различной природы.
- Перикардит.
- Тромбоэмболия.
- Миокардит и пр.
Основные отклонения
Отрицательные зубцы Т - лишь одна разновидность отклонения подобного показателя электрокардиограммы от нормы. Но всего же их целый список - каждое наименование будет говорить о своем нарушении.
Основные будут такими:
- Отрицательные зубцы Т.
- Двухфазные.
- Плоские.
- Сглаженные.
- Инверсия.
- Коронарные.
- Депрессия.
- Снижение показателей.
- Подъем зубца.
- Высокие показатели.
Объяснение ряда отклонений мы приведем в следующих разделах статьи.
Отрицательный Т
О чем говорит отрицательный зубец Т на ЭКГ в первую очередь? Он указывает на ишемическую болезнь сердца. Причиной отрицательного зубца Т может стать и инфаркт - в случае, если отклонение сопровождается изменениями комплекса QRS.
Изменения, что будет показывать график ЭКГ, позволяют судить и о стадии некроза поврежденной сердечной мышцы:
- Острая стадия. На графике аномальные QS, Q, сегмент ST будет проходить выше линии. Т при этом положительный.
- Подострая стадия. Характеризуется отрицательным Т.
- Рубцевание. Зубец Т слабоотрицательный или положительный.
Отрицательные зубцы Т во всех отведениях электрокардиограммы не всегда говорят о серьезной патологии. Нормальными такие показатели будут, если у пациента зафиксировано частое дыхание, он волнуется. Кроме того, отрицательные Т могут говорить и о том, что обследуемый недавно плотно отобедал блюдом, содержащим большой процент углеводов. Поэтому важна правильная подготовка к ЭКГ, чтобы избежать ложных подозрений.
Отрицательные Т могут также демонстрировать индивидуальную особенность работы сердца совершенно здоровых людей.
Патологии, о которых свидетельствует отрицательный Т
Однако в большинстве случаев этот показатель говорит о разного рода патологических состояниях. Отрицательный зубец Т будет наблюдаться при следующих заболеваниях и нарушениях:
- Кровоизлияние субарахноидальное.
- Состояние после частых экстрасистол, пароксизмальной тахикардии.
- Так называемое "легочное сердце".
- Нарушение нервной или гормональной регуляции работы сердца - сахарный диабет, тиреотоксикоз, болезни, затронувшие надпочечники или гипофиз.
- Ряд сердечных патологий - кардиомиопатия, инфаркт, воспалительный процесс в перикарде, миокарде, стенокардия, пролапс митрального клапана, эндокардит.
Двухфазный Т
Иное название - признак "американской горки". Зубец Т сначала опускается ниже изолинии, после чего пересекает ее, становясь положительным.
Двухфазный Т-зубец может говорить о следующих отклонениях:
- Блокада элементов-ножек пучка Гисса.
- Интоксикация препаратами-гликозидами.
- Гипертрофия левого сердечного желудочка.
- Повышенный процент содержания кальция в крови.
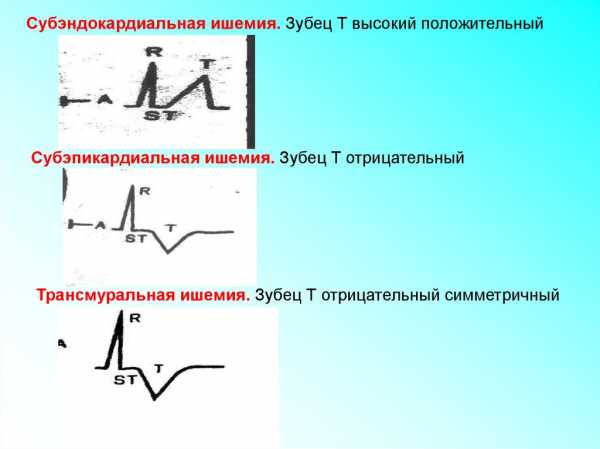
Сглаженный зубец
На графике Т будет выглядеть несколько уплощенным. К сглаживанию показателя могут привести следующие причины:
- Злоупотребление алкогольными напитки, препаратами-антидепрессантами, "Кордароном".
- Пациент пребывает в состоянии волнения или страха.
- Инфаркт миокарда, находящийся в стадии рубцевания.
- Сахарный диабет.
- Чрезмерное употребление сахара, сладких блюд и напитков перед проведением обследования.
- Дистония нейроциркуляторная.
- Гипокалиемия.
Сниженный показатель
Здесь имеется ввиду амплитуда зубца Т - она будет составлять менее 10 % от комплекса QRS. О чем говорит такое отклонение от нормы?
Причин сниженного показателя Т-зубца несколько:
- Ожирение, излишняя масса тела.
- Кардиосклероз.
- Гипотиреоз.
- Почтенный возраст пациента.
- Тонзиллит.
- Дистрофия миокарда.
- Анемия.
- Кардиопатия дисгормональная.
Также причиной отклонения может быть прием пациентом препаратов-кортикостероидов.
Инверсия
Инверсия - иными словами, переворачивание зубца Т. Как это выглядит на электрокардиограмме? Зубец меняет свое положение относительно изолинии. То есть в отведениях с положительными (в норме) Т он вдруг переворачивает собственную полярность.
Не всегда инверсия будет говорить именно о патологии. Она считается нормой при ювенильной конфигурации (если наблюдается только в правых отведениях), признаках ранней реполяризации, что характерна для профессиональных спортсменов.
Инверсия Т в то же время будет признаком ряда заболеваний и патологий:
- Кровоизлияние в головной мозг.
- Недавний приступ тахикардии.
- Ишемия головного мозга либо миокарда.
- Нарушения в проведении импульсов по пучку ножек Гисса.
- Состояние сильного стресса.
Высокие показатели
Высокие показатели по зубцу Т не будут считаться нормой-исключением. Они свидетельствуют о подобных заболеваниях:
- Анемия.
- Гипертрофия левого сердечного желудочка.
- Первые минуты ишемии субэндокардиальной.
- Гиперкалиемия.
- Кардиомиопатия - алкогольная или климактерическая.
- Преобладающее влияние на сердечную мышцу парасимпатической нервной системы.
Плоский Т
Уплощенный, слабо инвертированный Т - спорный показатель. В индивидуальных случаях он будет нормой. У некоторых пациентов говорит о дисфункциях сердечной мышцы, ишемических, дистрофических процессах.
Может сопровождать следующие серьезные заболевания и опасные состояния:
- Полная блокада в желудочках проводящих путей.
- Хронический или острый панкреатит.
- Гипертрофия миокарда.
- Нарушение электролитного или гормонального баланса.
Кроме того, плоский зубец Т может наблюдаться при системном приеме противоаритмических медикаментов.
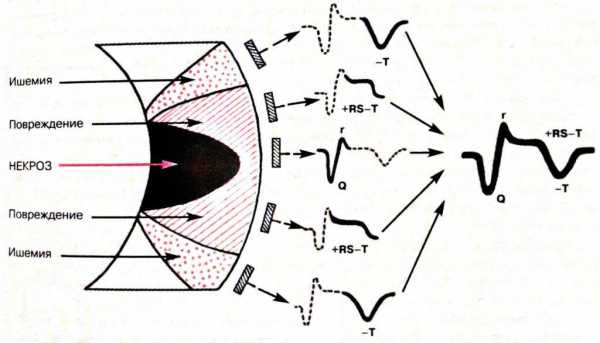
Коронарный Т
На кардиограмме зубец Т отражает способность эндокарда удерживать электрический отрицательный потенциал. Из этого следует, что при коронарной недостаточности зубец изменит свое направление. При нарушении он визуализирован в одной из следующих форм:
- Негативный, отрицательный.
- Равнобедренный.
- Остроконечный.
Все перечисленное – это так называемые зубцы ишемии. Иное их название - коронарные.
Важная особенность - зубцы будут максимально проявляться на кардиограмме в тех областях, где наблюдается наибольшее повреждение. В зеркальных отведениях показатель будет острым, равнобедренным. Чем более выражен Т на графике, тем сильнее проявилось повреждение миокарда.
Подъем зубца
Рост амплитуды может быть следствием умеренного физического перенапряжения пациента, анемии, тиреотоксикоза, гиперкалиемии, различного рода инфекций. Также это индивидуальная норма для ряда здоровых людей.
Подъем зубца Т может быть одним из признаков вегето-сосудистых патологий с преобладанием тонуса блуждающего нерва.
Зубец Т - важный показатель на ЭКГ. Специалист по его отклонениям судит о развитии у пациента заболеваний, наличии дисфункций - не только сердечных, но и нервных, гормональных, инфекционных или воспалительных.
Динамическая инверсия зубцов T (терминальная инверсия Т), все тропонины отрицательные и это нестабильная стенокардия
Динамическая инверсия зубцов T (терминальная инверсия Т), все тропонины отрицательные и это нестабильная стенокардия
Оригинал - см. здесь. В одной далекой далекой галактике (простите, «клинике», конечно же!)Женщина средних лет с нарастающим прерывистым дискомфортом в грудной клетке, похожим на ее ГЭРБ который не разрешился после приема обычных лекарств. Ей дали аспирин. В приемном была записана вот такая ЭКГ:
ЭКГ женщины средних лет с прерывистым дискомфортом в груди.
Очень проницательный врач увидел «двухфазные Зубцы Т в V3 и V4». Также имеется инверсия T в aVL. Эта ЭКГ достаточно специфична для синдрома Wellens с проксимальным поражением ПМЖВ.
Через 10 минут была записана следующая ЭКГ:
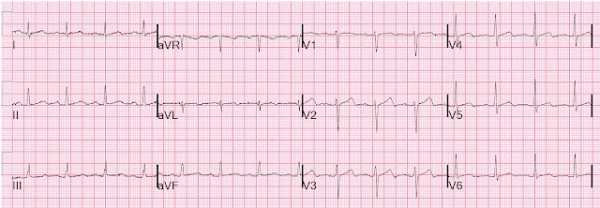
ЭКГ через 10 минут.
Без заметных изменений.Пациентка была госпитализирована для наблюдения. Ее тропонины [обычные, не высокой чувствительности, Ortho Clinical Diagnostics, нижний диагностический уровень - 0,012 мкг/л, URL (верхний референсный уровень 99 процентиля) 0,034 мкг/л] были меньше 0,012, затем 0,015, а затем вновь менее 0,012.
Изменения ЭКГ лечащим врачом не комментировались и пациентке «технически» исключали ИМ. После обследования, которое не предполагало ишемическую этиологию жалоб, ее отправили домой без стресс-теста и с диагнозом «рефлюкс».
Через 2 недели пациентка обратилась с теми же симптомами: дискомфорт появлялся 5 раз в период с 6 утра до полудня, не продолжаясь более 15-20 минут. Вот ее ЭКГ при обращении, записанная во время боли:
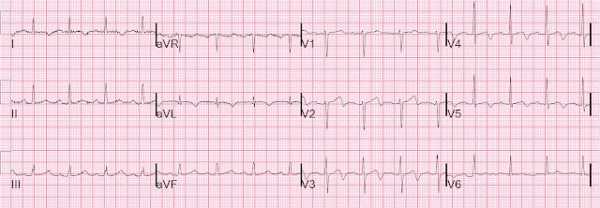
ЭКГ при повторном обращении на фоне дискомфорта в груди.
- На этот раз изменения в V2-V5, I и aVL, абсолютно диагностические для проксимального стеноза ПМЖВ с сформированными полноценными зубцами Т Wellens.
- Обратите внимание на увеличение Т III, aVF - реципрокные к нарастающей инверсии ТV2-V5 [АЛЦ].
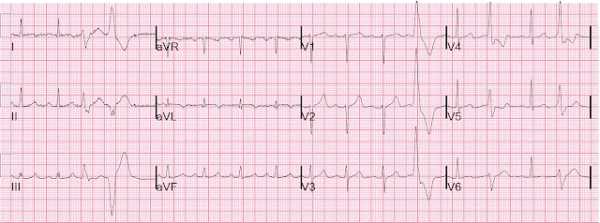
ЭКГ через 25 минут после разрешения боли.
- Зубцы Т Wellens в прекардиальных отведениях почти разрешились (минимально сохраняются в V3-V5).
- Ритм - синусовый, частые желудочковые экстрасистолы (в полосе V4-V6 - желудочковая бигеминия), 3-й и 4-й QRS - парные полиморфные ЖЭ.
- [АЛЦ] - быстрое разрешение Т Wellens указывает на кратковременный эпизод ишемии без заметного инфаркта, что весьма характерно для нестабильной стенокардии. При наличии значимого инфаркта, во время реперфузии зубцы Т будут развиваться, становясь все более глубокими и более симметричными в течение многих часов.
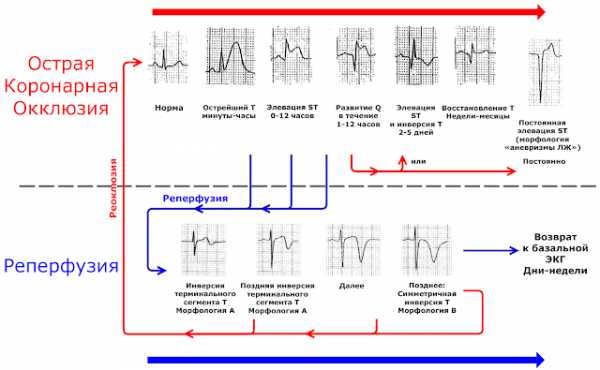
Динамика ЭКГ при острой коронарной окклюзии. Разрешение терминальной инверсии Т означает повторную окклюзию и ишемию.
Пациентке был начата в/в инфузия гепарина и эптифибатида. Через 105 минут (неизвестно, были ли у пациентки другие эпизоды боли, о которых она не сообщала).
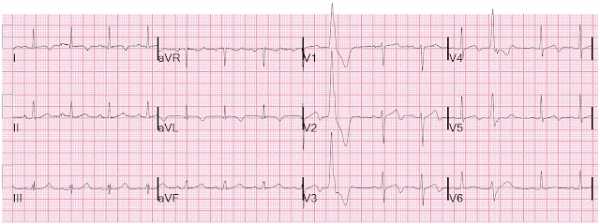
ЭКГ через 105 минут на фоне терапии.
- Волны Wellens вернулись. Вновь ЭКГ «аплодирует» реперфузии.
- Также имеются частые желудочковые экстрасистолы.
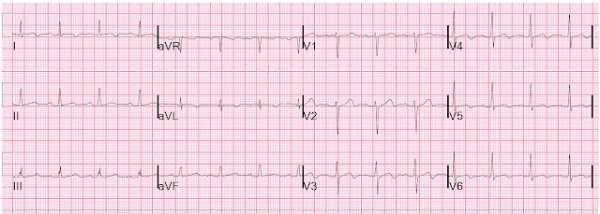
ЭКГ на следующее утро.
- Волны «Wellens» по-прежнему присутствуют.
Такое повышение, близкое 99 процентилю вызывает серьезные подозрения, но не является диагностическим для ишемии. При использовании современных тропонинов (не hs Tn) коэффициент вариации составляет 10% (10% CV) ,что не является достаточно низким, чтобы быть уверенным, что это реальные различия, хотя они, вероятно, и есть. Высокочувствительные тропонины имеют очень низкий коэффициент вариации в 10% и могут точно измерять изменения ниже уровня 99 процентиля. При наличии, они вероятно, смогли бы помочь разобраться в ситуации.
Внедрение в клиническую практику тропонинов высокой чувствительности снизило количество случаев нестабильной стенокардии при наличии явных изменений ЭКГ, но нестабильная стенокардия так до сих пор и не похоронена! См. подборку случаев по НС в моем блоге.
Продолжение:
Позже в тот же день пациентке была выполнена ангиография, которая указала на 95% стеноз проксимального сегмента ПМЖВ с тромбом и еще один тромб в первой диагональной ветви ПМЖВ. Оба поражения были стентированы.Комментарий
Это не синдром Wellens.При синдроме Wellens, зубцы Т инвертированы при ОТСУТСТВИИ боли у пациента. Основополагающая мысль заключается в том, что во время боли артерия была «закрыта» и имелась (незарегистрированная) элевация ST. После реперфузии, после разрешения боли, если имелся хоть заметный инфаркт/гибель кардиомиоцитов, развивается локализованная инверсия терминального сегмента зубцов Т (морфология Wellens A). С течением времени, формируется инверсия всего зубца T, он становится более глубоким и более симметричным (шаблон Wellens B).
АЛЦ - Этот случай отличается от синдрома Wellens. Эта ишемическая инверсия T формируется при разрешении кратковременной/небольшой ишемии, скорее всего без полной окклюзии и полноценной элевации ST. При повторении окклюзии из-за ее кратковременности мы практически не видим острых изменений Т и элевации SТ, а видим лишь повторную инверсию Т в начале разрешения ишемии. Т.е. тонкие изменения ЭКГ, связанные с окклюзией, почти не проявляются, но мы видим ОТПЕЧАТОК ишемии в виде кратковременной эволюции инверсии зубцов T. При сохранении стабильного кровотока эта инверсия быстро разрешается, появляясь вновь после очередного эпизода ишемии. Это типичные тромботические качели при нестабильной стенокардии: раз и качели взмывают вверх (тромботическая окклюзия, боль, очень кратковременные минимальные ишемические изменения ЭКГ), короткий миг и качели идут назад - реперфузия, разрешение боли и отрицательный Т.
Запомните!
Когда нормализуется такая терминальная инверсия Т, это НЕ псевдонормализация.
В этом случае зубцы Т в динамике инвертировались, а затем быстро нормализовывались в период БЕЗ БОЛИ (окклюзии). У некоторых возникнет соблазн назвать эту нормализацию«псевдонормализацией» зубцов T. Но этот термин указывает на появление массивных положительных зубцов Т при повторной окклюзии (и, обычно, появлении боли).
В этом случае ишемия разрешается без значимого инфаркта, так что зубцы Т действительно быстро нормализуются.
Резюме от АЛЦ:
- Даже ОКС с отрицательными тропонинами может быть уверенно заподозрен при анализе ЭКГ.
- Повышение и падение уровня тропонинов, даже ниже 99-го процентиля, достаточно настойчиво наводит на мысль об ОКС. Не исключайте ИМ по формальным критериям, регистрируйте серийные ЭКГ, выполните УЗИ сердца. Даже тонкая специфическая динамика ЭКГ упорно указывает на наличие активной ишемии вследствие атеротромбоза. Не ждите появления отчетливых критериев. Моргнуть не успеете, инфаркт, как огненный молох заберет свою жертву (миокард) без каких либо надежд на возвращение.
- Динамические зубцы T являются нечастым, но потенциально важным признаком ОКС. Ценность их возрастает стократно, если они появляются после эпизода боли и вы видите их отчетливую динамику. Практически нет ни одного другого процесса кроме ИШЕМИИ, способного привести к терминальной инверсии зубцов Т и отчетливой их динамике.
- Вы можете не попасть в ишемию и на ЭКГ после эпизода болей не будет заметных элевации ST и/или коронарных Т, но обращайте внимание на отрицательные Т - ОТПЕЧАТОК ишемии и их динамику!
- Вы можете неотчетливо представлять себе последовательность ишемических событий, но связывайте терминальную инверсию Т с УХОДЯЩЕЙ ИШЕМИЕЙ (и наличием тромба в коронарной артерии)!!!
- При Wellens ишемии терминальная инверсия Т развивается в полноценную инверсию Т с формированием глубоких симметричных инвертированных Т, означая реперфузию значимого повреждения/инфаркта.
Электрокардиографическая диагностика острого коронарного синдрома
 Сердечно-сосудистые заболевания, в частности ишемическая болезнь сердца (ИБС), являются ведущей причиной смерти в Российской Федерации. В 2007 г. от болезней системы кровообращения умерли 1,2 млн человек.
Сердечно-сосудистые заболевания, в частности ишемическая болезнь сердца (ИБС), являются ведущей причиной смерти в Российской Федерации. В 2007 г. от болезней системы кровообращения умерли 1,2 млн человек.
В настоящее время существуют высокоэффективные методы лечения, позволяющие не только снизить смертность от инфаркта миокарда, но и уменьшить вероятность развития сердечной недостаточности, нарушений ритма сердца и прочих осложнений, ведущих к инвалидизации.
От своевременности диагностики инфаркта миокарда зависит эффективность лечения. В данной статье представлены современные критерии электрокардиографической диагностики острых форм ИБС. Они могут использоваться врачами скорой медицинской помощи, в задачи которых входят проведение интенсивной терапии у больных с острым коронарным синдромом (ОКС) и обеспечение их транспортировки в стационар.
Динамика электрокардиографических признаков ОКС
Развитие ишемии миокарда при ОКС в первую очередь проявляется изменением зубца Т. При полной окклюзии коронарных артерий формируется высокий и широкий зубец Т, в среднем через 30 мин после развития клинических проявлений ОКС.
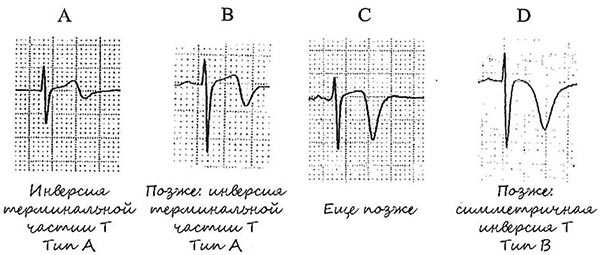
При анализе ЭКГ больного с ОКС важно учитывать не только размер и наличие инверсии зубца Т, но и его форму. Варианты изменения зубца Т в первые часы проникающего инфаркта миокарда представлены на рис. 1.
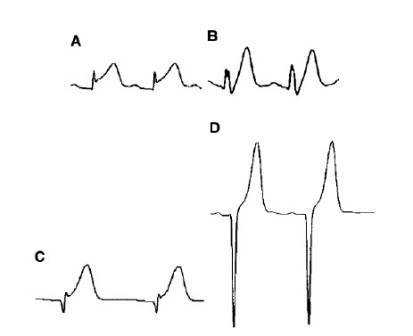 Рис. 1. Варианты изменений зубца Т как признак длительной ишемии миокарда, характерной для острейшей фазы ОИМ: А— зубец Т в V4 очень высокий и широкий, по величине превышает комплекс QRS; В— отведение V3 — депрессия ST сегмента в точке j и широкий высокий Т зубец; С— широкий высокий Т, намного больше QRS комплекса; D— очень высокий остроконечный зубец Т, по форме напоминающий таковой при гиперкалиемии (этот вариант встречается реже)
Рис. 1. Варианты изменений зубца Т как признак длительной ишемии миокарда, характерной для острейшей фазы ОИМ: А— зубец Т в V4 очень высокий и широкий, по величине превышает комплекс QRS; В— отведение V3 — депрессия ST сегмента в точке j и широкий высокий Т зубец; С— широкий высокий Т, намного больше QRS комплекса; D— очень высокий остроконечный зубец Т, по форме напоминающий таковой при гиперкалиемии (этот вариант встречается реже)
При ОИМ с элевацией сегмента ST зубец Т в среднем через 72 ч от начала заболевания становится отрицательным, но не глубже 3-5 мм. В дальнейшем, как правило, через месяц форма зубца Т нормализуется; если это происходит раньше, то следует исключить повторный ОИМ с «псевдонормализацией» зубца Т.
При неполной окклюзии коронарной артерии происходит инверсия зубца Т, он становится отрицательным в тех отведениях, где должен быть (или был при сравнении с предыдущей ЭКГ) положительным. Подробнее критерии изменения зубца Т на фоне ишемии без подъема сегмента ST представлены ниже.
В норме:
- зубец Т должен быть положительным в отведениях I, II, V3–6;
- зубец Т должен быть отрицательным в отведении aVR;
- зубец Т может быть отрицательным в III, aVL, aVF, V1, реже в V1, а при вертикальном расположении электрической оси сердца у молодых людей и во II отведении;
- при персистирующем ювенильном варианте ЭКГ зубец Т может быть отрицательным в V1, V2 и в V
При ОКС:
- глубина отрицательного зубца Т превышает 1 мм;
- инверсия зубца Т регистрируется как минимум в двух соседних отведениях;
- глубина зубца Т в отведениях V2–4, превышающая 5 мм, в сочетании с увеличением коррегированного интервала Q — Т до 0,425 с и более при наличии зубца R может являться результатом спонтанной реперфузии и развиваться вследствие ОКС с подъемом ST.
Формирование патологического зубца Q может начаться через 1 ч после развития окклюзии коронарного сосуда и завершиться через 8-12 ч с момента развития симптомов ОКС. Ниже представлены характеристики патологического зубца Q в зависимости от отведения, в котором регистрируют ЭКГ:
- в отведении V2 любой зубец Q считается патологическим;
- в отведении V3 практически любой зубец Q свидетельствует о наличии нарушений;
- в отведении V4 зубец Q глубже 1 мм или шире 0,02 сек, или глубже (шире) зубца Q в отведении V5 в норме не регистрируется;
- в III отведении зубец Q не должен превышать 0,04 с по ширине и составлять более 25% от величины зубца R;
- в остальных отведениях зубец Q в норме не должен быть шире 0,03 с;
- исключение составляют отведения III, aVR, и V1, где в норме могут регистрироваться непатологические широкие и глубокие зубцы Q, а также отведение aVL, где зубец Q может быть шире 0,04 с или глубже 50% от величины зубца R при наличии положительного зубца Р в этом отведении.
Подъем сегмента ST при полной окклюзии коронарной артерии развивается быстро и стабилизируется к 12 ч от начала развития симптоматики.
При анализе ЭКГ, оценивая величину элевации сегмента ST, важно учитывать не только степень его подъема, но и форму его элевации. На рис. 2 представлена характерная динамика изменения сегмента ST при формирующемся проникающем инфаркте миокарда.
Рис. 2. Динамика изменений реполяризации на фоне ОКС с подъемом сегмента ST. Исходно нормальный сегмент ST в 07:13 имеет вогнутую форму, в 07:26 он выпрямился (от точки j до верхушки Т прямая линия), затем приобрел выпуклую форму, и в 07:56 элевация сегмента ST увеличилась, что характерно для ОИМ е подъемом сегмента ST
Таким образом, если сегмент ST приобретает выпуклую форму, а его элевация еще не достигла критического уровня, нужно расценивать данные изменения как субэпикардиальное повреждение, которое следует лечить с помощью реперфузионной тромболитической терапии.
Однако изменения реполяризации не всегда начинаются с изменения формы сегмента ST. В ряде случаев этот сегмент остается вогнутым и элевация формируется на фоне продолжающейся ишемии. Такой вариант подъема сегмента ST является диагностически более благоприятным, так как площадь поражения миокарда в этом случае существенно меньше, чем при выпуклой форме ST.
Изредка форма сегмента ST остается вогнутой, а подъем его настолько незначителен, что признаки инфаркта можно не заметить, в этом случае помогает анализ формы зубца Т.
При интерпретации обязательно учитываются наличие «ишемического» зубца Т, характерного для острейшей фазы ОИМ, реципрокные изменения в виде депрессии сегмента ST, ЭКГ в динамике (сравнение с исходной и в процессе наблюдения), форма (выпуклость) сегмента ST, а также наличие патологического зубца Q.
Критерии оценки элевации сегмента ST при ОКС
- Степень подъема сегмента ST оценивается по расположению точки j (место перехода комплекса QRS в сегмент ST) относительно верхнего уровня интервала Р — R. При этом изменения должны регистрироваться как минимум в двух последовательных отведениях.
- Для мужчин старше 40 лет подъем сегмента ST на 2 мм и более в грудных отведениях V2–3 и на 1 мм и более в отведениях I, II, III, aVR, aVL, aVF, V1 и V4–6 считают патологическим.
- Для мужчин моложе 40 лет элевация сегмента ST, превышающая 2,5 мм в отведениях V2–3 и 1 мм и более в отведениях I, II, III, aVR, aVL, aVF, V1 и V4–6 считается патологической.
- У женщин элевация сегмента ST, превышающая 1,5 мм в отведениях V2–3 и 1 мм, в отведениях I, II, III, aVR, aVL, aVF, V1 и V4–6, считается патологической.
- При низком вольтаже менее выраженный подъем сегмента ST (0,5 мм и более) может считаться диагностически значимым.
- В дополнительных отведениях V7–9 диагностически значимым является подъем 0,5 мм.
- В дополнительных отведениях V3–4 подъем R на 0,5 мм считают патологическим.
- Элевация сегмента ST может быть транзиторной, в 20 % случаев происходит спонтанный тромболизис.
- Боковой инфаркт миокарда на фоне полной окклюзии левой огибающей артерии или диагональной ветви передней межжелудочковой коронарной артерии может привести к развитию проникающего ОИМ без признаков подъема ST или с очень незначительной элевацией ST только в отведении aVL. Потенциалы боковой стенки хуже всего отражаются при стандартной съемке ЭКГ.
Далее представлен порядок интерпретации ЭКГ при наличии депрессии сегмента ST.
- Степень депрессии оценивается в точке j и соотносится с нижним уровнем интервала Р — R.
- Депрессия является патологической только в том случае, если она зарегистрирована как минимум в двух последовательных отведениях.
- Депрессия сегмента ST не может быть признаком субэндокардиального инфаркта, если она является реципрокной.
- Депрессия сегмента ST, достигающая 0,5 мм и более, зарегистрированная в отведениях V2–3 и (или) составляющая 1 мм и более в отведениях I, II, III, aVR, aVL, aVF, V1 и V4–6, расценивается как признак острого субэндокардиального инфаркта (повреждения) миокарда.
- Появление депрессии глубиной 0,5 мм, не являясь признаком субэндокардиального инфаркта, свидетельствует о повышенном риске его развития. Если она персистирует, несмотря на применение всего арсенала соответствующей терапии, целесообразно проведение коронаропластики в течение 48 ч.
- Депрессия сегмента ST, превышающая 2 мм, зарегистрированная в трех и более отведениях, свидетельствует о неблагоприятном прогнозе. Риск смертельного исхода составляет 35% в течение ближайшего месяца и 47% в течение 4 лет, если не выполнена коронаропластика.
- Депрессия сегмента ST в восьми и более отведениях при сочетании с элевацией в отведениях aVR/ V1 является признаком поражения основного ствола левой коронарной артерии или поражения нескольких крупных коронарных артерий, если она достигает 1 мм.
Необходимо учитывать, что критерии ишемических изменений на ЭКГ не применяют для выявления инфаркта миокарда, если у пациента отмечаются нарушения внутрижелудочковой проводимости с выраженными изменениями реполяризации, синдром Вольффа — Паркинсона — Уайта, желудочковый замещающий ритм, а также искусственный водитель ритма, стимулирующий желудочки. В этих случаях имеются исходные нарушения реполяризации и изменения желудочкового комплекса.
Признаки гипертрофии желудочков, тромбоэмболии легочных артерий, а также электролитные нарушения затрудняют диагностику ОКС. В этих случаях следует в первую очередь учитывать клинические проявления заболевания.
Определение маркеров некроза миокарда (тропонина или MB-фракции КФК) и ЭхоКГ, выполненные в стационаре в процессе наблюдения, помогут верифицировать диагноз.
В ряде случаев подъем сегмента ST выявляется у пациентов без острого коронарного синдрома; так, у молодых мужчин элевация сегмента ST может достигать 3 мм в правых грудных отведениях. Кроме того, при синдроме ранней реполяризации регистрируется подъем сегмента ST, который имеет вогнутую форму и максимально выражен в отведении V4; примеры таких изменений представлены на рис. 3.
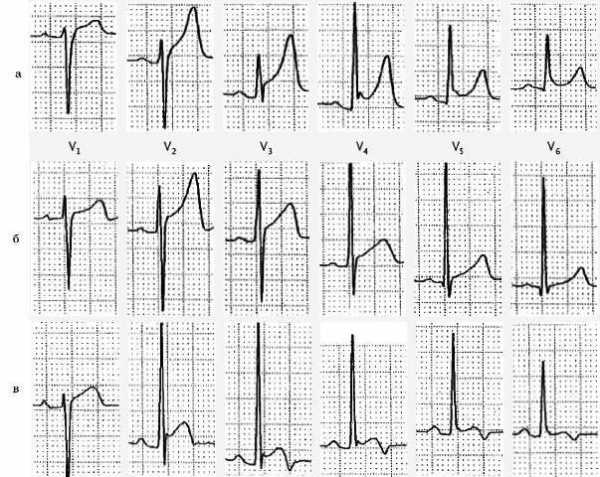 Рис. 3. Варианты подъема сегмента ST в норме: а— характерен для лиц мужского пола, чаще регистрируется у молодых людей; б— синдром ранней реполяризации; в— неспецифические изменения реполяризации, проявляются вогнутым подъемом сегмента ST, инверсией зубца Т, характерная особенность — короткий интервал Q— T
Рис. 3. Варианты подъема сегмента ST в норме: а— характерен для лиц мужского пола, чаще регистрируется у молодых людей; б— синдром ранней реполяризации; в— неспецифические изменения реполяризации, проявляются вогнутым подъемом сегмента ST, инверсией зубца Т, характерная особенность — короткий интервал Q— TОсобенности изменений на ЭКГ в зависимости от локализации ИМ
При анализе ЭКГ важно учитывать особенности изменений, характерные для различных вариантов локализации ишемического повреждения.
Острый инфаркт миокарда с подъемом сегмента ST может проявляться реципрокной депрессией в определенных отведениях. В ряде случаев при регистрации ЭКГ в 12 стандартных отведениях реципрокные изменения выражены более отчетливо, чем прямые признаки повреждения миокарда. Иногда на основании наличия реципрокной депрессии с целью выявления прямых признаков инфаркта миокарда требуется снять дополнительные отведения, чтобы диагностировать ОКС с подъемом сегмента ST.
Многое зависит от варианта окклюзии коронарных артерий (анатомическое расположение коронарных артерий представлено на рис.).
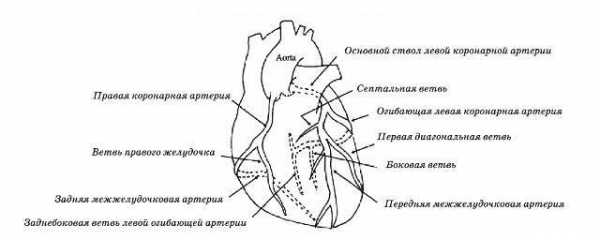
При персистирующей окклюзии основного ствола левой коронарной артерии, как правило, развивается кардиогенный шок со смертельным исходом. На ЭКГ выявляют признаки обширного передне-перегородочного инфаркта с захватом боковой стенки.
При субтотальной окклюзии основного ствола левой коронарной артерии на ЭКГ выявляют депрессию сегмента ST свыше 1 мм в 8 и более отведениях в сочетании с элевацией сегмента ST в отведениях aVR и (или) V1.
Если окклюзия передней межжелудочковой артерии произошла дистальнее отхождения диагональной ветви, то развивается передний инфаркт миокарда, который проявляется формированием инфарктных изменений в отведениях V2–4, при такой локализации ОИМ реципрокные изменения обычно не выявляются.
Нарушение кровотока по передней межжелудочковой коронарной артерии (ПМЖКА) проксимальнее отхождения диагональной ветви приводит к развитию переднебокового ОИМ. Наличие признаков переднего ОИМ сочетается с подъемом ST в отведении aVL, подъем на 0,5 мм является высокочувствительным признаком ОИМ, а 1 мм — высокоспецифичный признак проксимальной окклюзии ПМЖКА. При таком варианте окклюзии регистрируются реципрокные изменения в III отведении.
При полном отсутствии кровотока в ПМЖКА (окклюзия проксимальнее отхождения перегородочной ветви) появляются изменения не только в V2–4, но и в отведениях aVR, aVL и V1.
Элевация сегмента ST в V1 не является специфическим признаком ОИМ и часто встречается в норме, однако элевация сегмента ST, превышающая 2,5 мм, — надежный критерий повреждения перегородки и (или) передних базальных отделов, что было установлено при сопоставлении данных ЭхоКГ с данными электрокардиографии.
Реципрокные изменения в виде депрессии сегмента ST регистрируются в отведениях II, III, aVF и V5. Подъем сегмента ST в aVR, превышение амплитуды реципрокной депрессии сегмента ST в III отведении над подъемом сегмента ST в aVL, депрессию ST в V5, а также блокаду правой ножки пучка Гиса относят к предикторам окклюзии ПМЖКА проксимальнее отхождения перегородочной ветви.
При окклюзии боковой ветви левой огибающей коронарной артерии или диагональной ветви ПМЖКА, развивается инфаркт боковой стенки. Такой инфаркт приблизительно в 36% случаев проявляется подъемом ST в отведении aVL, как правило, не превышающим 1 мм. Только в 5% случаев подъем ST достигает 2 мм. У 1/3 пациентов с боковым ОИМ изменения на ЭКГ отсутствуют, в 2/3 случаев имеется некоторый подъем или некоторая депрессия сегмента ST.
Наиболее надежным признаком ОИМ с подъемом ST являются реципрокные изменения в виде депрессии сегмента ST в отведениях II, III и aVF. При окклюзии ПМЖКА или ПКА боковой инфаркт проявляется подъемом ST значительно чаще — в 70-92% случаев. При окклюзии ОВЛКА инфаркт боковой стенки часто сочетается с задним ОИМ.
Приблизительно в 3,3-8,5% случаев инфаркт миокарда, подтвержденный результатами биохимического анализа (МВ-КФК и тропониновый тест), имеет заднюю локализацию. Так как на ЭКГ, зарегистрированной в 12 стандартных отведениях, изменения в виде подъема сегмента ST не выявляются, изолированный ОИМ задней стенки может остаться не диагностированным.
Выявить ОИМ задней стенки можно по реципрокным изменениям в правых грудных отведениях. Изменения будут проявляться депрессией сегмента ST в отведениях V1–4 (иногда только в V2–4, если исходно была небольшая элевация в пределах нормальных значений в отведении V1, а иногда только в V1).
Кроме того, в правых грудных отведениях часто регистрируется высокий реципрокный зубец R как следствие формирования зубца Q в отведениях, характеризующих потенциалы задней стенки. В ряде случаев выявить реципрокную депрессию в правых грудных отведениях непросто, так как у многих пациентов исходно имеется небольшой подъем ST в V2–3 и реципрокная депрессия будет менее отчетливой, поэтому важна оценка ЭКГ в динамике.
Для подтверждения заднего ОИМ следует снять ЭКГ в дополнительных отведениях V7–9 (пятое межреберье, задняя подмышечная линия — V7, вертикальная линия от угла левой лопатки — V8, левая паравертебральная линия — V9). Рутинный анализ дополнительных отведений у всех больных с болями в грудной клетке не применяется, так как наличие реципрокных изменений в правых прекардиальных отведениях является достаточно чувствительным признаком заднего ОИМ.
Кровоснабжение нижней стенки левого желудочка в 80% случаев осуществляется правой коронарной артерией (ПКА), в 20% — огибающей ветвью (OB) ЛКА.
Окклюзия ПКА является самой частой причиной развития нижнего инфаркта миокарда. При проксимальной окклюзии ПКА, выше отхождения ветви правого желудочка, развитие нижнего инфаркта сочетается с формированием инфаркта правого желудочка.
На ЭКГ инфаркт нижней стенки проявляется формированием элевации сегмента ST в отведениях II, III и aVF и почти всегда сопровождается наличием реципрокной депрессии в отведении aVL.
Если причиной развития нижнего инфаркта является окклюзия огибающей ветви ЛКА, то на ЭКГ имеются признаки повреждения не только нижней, но и задней, а также боковой стенок левого желудочка.
Так как при сочетании нижнего и бокового инфаркта реципрокная депрессия в aVL, являющаяся следствием нижнего инфаркта, нивелируется подъемом сегмента ST, являющегося признаком бокового инфаркта, в отведении aVL изменения не регистрируются. Однако в отведениях V5–6 подъем сегмента ST, как признак бокового инфаркта миокарда, должен выявляться. Если в aVL нет реципрокной депрессии сегмента ST и признаки бокового инфаркта в V5–6 отсутствуют, то подъем ST в отведениях II, III и aVF может рассматриваться как псевдоинфарктный.
Проксимальная окклюзия ПКА приводит к развитию ОИМ правого желудочка (ПЖ) на фоне нижнего ОИМ. Клинически такой инфаркт проявляется развитием гипотензии, ухудшением самочувствия от применения нитратов и улучшением самочувствия на фоне внутривенного введения растворов. Краткосрочный прогноз характеризуется высокой вероятностью развития осложнений со смертельными исходами.
На ЭКГ ОИМ ПЖ проявляется подъемом сегмента ST в отведениях V1–3 и симулирует передне-перегородочный инфаркт миокарда. Характерной особенностью инфаркта правого желудочка является выраженность подъема сегмента ST в V1–2, в отличие от ОИМ передне-перегородочной локализации, при котором максимальная элевация сегмента ST наблюдается в отведениях V2–3.
Для верификации инфаркта правого желудочка необходимо снять дополнительные правые грудные отведения: V4R (электрод для регистрации грудных отведений следует расположить в точке, находящейся в пятом межреберье по среднеключичной линии справа) и V3R (регистрируется на участке, находящемся между точками расположения электродов для регистрации отведений V1 и V4R).
Подъем сегмента ST в отведениях V3–4R на 0,5 мм и более считается диагностически значимым. ЭКГ в дополнительных отведениях V3–4R следует снимать в тех случаях, когда на ЭКГ регистрируются изменения, характерные для нижнего инфаркта миокарда.
При сочетании с выраженной гипертрофией правого желудочка подъем ST в грудных отведениях может быть существенным и напоминает передний инфаркт даже при наличии подъема в отведениях II, III и aVF.
В заключение важно отметить, что в целом чувствительность ЭКГ-диагностики инфаркта миокарда, по данным зарубежных кардиологов и специалистов неотложной медицинской помощи, составляет всего 56%, следовательно, у 44% пациентов с острым инфарктом электрокардиографические признаки заболевания отсутствуют.
В связи с этим при наличии симптоматики, характерной для острого коронарного синдрома показана госпитализация и наблюдение в стационаре, диагноз будет установлен на основании других методов обследования.
Вместе с тем именно ЭКГ является тем методом, который позволяет определить наличие показаний к тромболитической терапии. Согласно рекомендациям Всероссийского научного общества кардиологов, при полной окклюзии коронарной артерии целесообразно проведение тромболизиса с целью восстановления кровоснабжения миокарда.
В связи с этим при выявлении элевации сегмента ST на ЭКГ у больного с клиническими признаками острого коронарного синдрома показана экстренная госпитализация именно в тот стационар, в котором возможно проведение тромболитической терапии. В остальных случаях рекомендуется госпитализация с диагнозом: «ОКС без подъема ST» в любой стационар, где имеется отделение реанимации.
О. Ю. Кузнецова, Т. А. Дубикайтис
2009 г.
Боль в грудной клетке и инверсия T в V2
Боль в грудной клетке и инверсия T в V2
Оригинал - см. здесь. Это ЭКГ молодого человека, который пожаловался на боль в груди: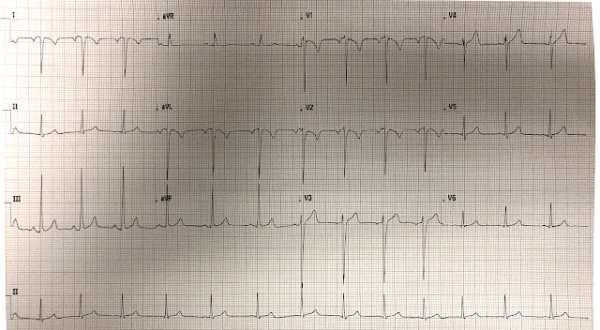
ЭКГ молодого человека с болью в груди.
Вот компьютерная интерпретация:
-ФИБРИЛЛЯЦИЯ ПРЕДСЕРДИЙ / ПРЕДСЕРДНАЯ ТАХИКАРДИЯ- (очевидно, это неверно)
-БЛОКАДА ЗАДНЕЙ ВЕТВИ ЛЕВОЙ НОЖКИ- [ось QRS больше 109°, Q в нижних отведениях]
-УМЕРЕННАЯ ДЕПРЕССИЯ ST- [депрессия ST 0,05+ мВ]
-Ненормальная ЭКГ-
Я посмотрел ЭКГ перед тем, как посмотреть пациента.
Я сразу увидел, что компьютер был некорректен, но обнаружил 2 отклонения.
Что это за отклонения?
Они были обеспокоены инверсией T в V2.
Один из них даже упомянул «волны Wellens»,
Другой спросил: «Не являются ли эти Т ювенильными зубцами Т?» (очень хороший вопрос!)
А что решили Вы?
Я до сих пор продолжаю получать сообщения о том, что инверсия T в V2 является нормой. Это не норма. Это не обязательно патология, но это и не норма. Обычно такая инверсия встречается примерно у 1% мужчин старше 14 лет, но моложе 30 лет. Это обычное явление у молодых женщин (типичные ювенильные Т).
Инверсия T в V2 встречается при многих патологиях, включая задний ИМ, ТЭЛА, синдром Welelns. Это один из второстепенных критериев аритмогенной дисплазии правого желудочка (...«неглубокие инвертированные Т в правых прекардиальных отведениях V1-V2»)
Вот мой список для дифференциальной диагностики нормальной и патологической инверсии T:
-
- Вектор зубцов Т обычно направлен влево, вниз и вперед.
- Зубцы T должны быть положительными в отведении II.
- Инверсия Т в отведении I при наличии положительного QRS всегда ненормальна.
- На нормальной ЭКГ зубцы T в V5-V6 всегда должны быть положительными.
- Инверсия Т в III или aVL может быть нормальной.
- Т в отведении aVF может быть слегка отрицательным.
- Т в отведении V1 обычно отрицательный.
- Из отведений V2-V4 нормальная инверсия редко встречается в V2, еще более редко в V3 и наиболее редко в V4.
- Разница улов QRS и T < 60°.
Но ЭКГ выглядит ненормально, потому что в данном случае имеются две разные ошибки размещения электродов:
1) V1 и V2 были установлены слишком высоко. Когда вы видите инверсию T V2, вам следует задаться вопросом, возможно это из-за высокого размещения электрода? Как вы можете подтвердить или опровергнуть это предположение? Посмотрите на зубец P в V2: здесь он должен быть положительным. У этого пациента он четко отрицательный. Таким образом, V1 и V2 были установлены слишком высоко. «Депрессия ST», которую «заметил» компьютер, локализуется в V1 и V2 и также является результатом размещения электродов; [вам достаточно взглянуть на следующую ЭКГ, где во время регистрации электроды были расположены верно; на следующей ЭКГ мы видим нормальный вариант элевации ST].
2) Были перепутаны отведения от конечностей. Посмотрите на ось (во фрональной плоскости).Она направлена практически вправо, с высокими R в I и aVL. Тем не менее в V5 и V6 видны заметные R. Хотя V5 и V6 немного отличаются от I и aVL, потому что они чуть более нижние, они не должны выглядеть иначе. Деполяризация направлена влево (V5 и V6), а не вправо. Вот почему кажется, что ось направлена вправо и почему компьютер «увидел» блокаду задней ветви.
Когда я смотрел пациента, он еще не отклеил электроды. Я попросил разрешение сфотографировать его грудь. Посмотрите, насколько высоко расположены электроды V1 и V2:
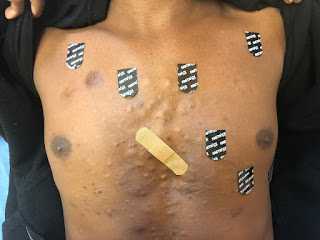
Расположение электродов при регистрации 1-й ЭКГ.
Обратите внимание, насколько этот молодой человек худой.
Я расположил электроды правильно (4-е межреберье) и записал еще одну ЭКГ, также посмотрев, что электроды на конечностях расположены правильно.
Вот итоговый результат:
ЭКГ воле правильного размещения электродов.
Теперь это просто нормальная ЭКГ с большими амплитудами QRS (не из-за ГЛЖ:, нормальная для молодого худощавого здорового мужчины).
- Теперь ось нормальная.
- T находится в отведении V2 - положительный, как и зубец P.
- Депрессия ST в V1 и V2 теперь не регистрируется, а виден нормальный вариант элевации ST.
Ее посмотрел другой врач и просто подтвердил ошибочную интерпретацию компьютера.
Я даже не знаю, как ему не удалось распознать синусовый ритм.
Просто взять и подтвердить заключение компьютера может быть весьма опасным для пациента!
Вот комментарии профессора К. Wang:
1) Компьютер «распознал» трепетание предсердий / предсердную тахикардию, что, очевидно, неверно. Компьютер обычно неплохо распознает ритмы. Где компьютер ошибся? Я вижу, что в l отрицательный Р и отрицательный Т появляются примерно на одном и том же расстоянии со частотой около 160 в мин, поэтому компьютер ошибается, оценивая их как эктопические предсердные Р или отрицательную составляющую волн трепетания.2) Прежде чем написать «отклонение ЭОС вправо», всегда посмотрите на зубец P в I. Если он инвертирован, это либо перепутанные отведения, либо декстрокардия. Очевидно, что человеческая ошибка в виде перепутанных электродов происходит гораздо чаще, чем декстрокардия.
Сэм Гали:
Еще один замечательный учебный случай! Это сумасшествие, как часто V1 + V2 располагают слишком высоко, именно там, где вы показали. Я думаю, что это в основном потому, что легче снять рубашку у мужчины, чем бюстгальтер у женщины. Что касается перепутанных электродов от конечностей, другой ключ, подсказывающий, что электроды были перепутаны это то, что мы видим весьма необычную ось зубцов P (+ в aVR, - в I & aVL), т.е. около +120 +150 градусов, совпадающую с осью QRS. Я предполагаю, что именно поэтому компьютер не назвал ритм синусовым!Комментарий АЛЦ:
- Перепутанные отведения от рук - обычное дело.В России, самой частой формальной причиной, кроме невнимательности, является регистрация отведений по Небу: снять прищепки, подсоединить груши, снять груши, присоединить прищепки и где-то ошибка... вы поняли.
- Как правило, при перемещении электродов на руках в отведении I мы видим то, что обычно видим в aVR. Что может помочь? Смотрите зубец P. Если его ось направлена слишком вправо (до +150°), то это - фантастически редкая находка. Единственными 2-я ситуациями, которые могут дать такую картину: а) естественно, перепутанные ЛР и ПР и б) декстрокардия (что чрезвычайная редкость!) Вы можете быстро исключить декстрокардию, посмотрев, имеется ли нормальная прогрессия R (а также, слева ли выслушиваются тоны сердца). Обратите также внимание, что в I отведении на ЭКГ №1 имеется глобально инвертированный Т! Даже при огромных боковых ИМ, который приводят к глубоким Q I - вы не увидите глобально отрицательных Т в этом отведении.
- Высокое расположение V1 и V2 вообще, почему-то даже ошибкой не считается! Распознать высокое расположение V1 и V2 достаточно легко. Ищите: а) значительную отрицательную составляющую зубцов P V1 и V2; б) инверсию T, изолированную отведениями V1 и V2; в) rSr 'в V1 и V2; и г) появление комплекса QRST в V1, который очень внешне похож на QRST в отведении aVR. Всего 2 или 3 находки - все, что необходимо для того, чтобы заподозрить и что вы можете легко проверить, просто повторив ЭКГ после уточнения размещения электродов. Конечно, при изменениях левого предсердия отрицательный компонент P в V1 может стать довольно выраженным, но при этом обычно не видны глубокие, полностью отрицательные P и в V1 и V2. И обычно не бывает почти одинаковых PQRST в V1 и V2 с отрицательными P и инверсией T, которые выглядят почти идентично отведению aVR на «правильной» ЭКГ.
Депрессия ST и инверсия зубца T в V2 и V3
Депрессия ST и инверсия зубца T в V2 и V3
Оригинал - см. здесь.Пациент среднего возраста, находящийся на диализе, был обнаружен дезориентированным и возбужденным. У него не было боли в груди или одышки.
Была записана ЭКГ. Врач был обеспокоен изменениями на ЭКГ и показал ее главному специалисту:
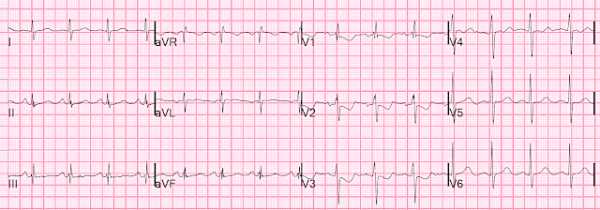 Что вы думаете?
Что вы думаете?Когда я увидел эту ЭКГ, я сразу же распознал гипертрофию правого желудочка как причину депрессии ST и инверсии зубца Т в отведениях V2 и V3. Другими словами, я был уверен, что это были хронические изменения этой ЭКГ. Обеспокоенный врач заявил, что старых ЭКГ для сравнения нет, как и нет старых медицинских записей. Я оставался уверенным, что это была ГПЖ, так как находки, по моему мнению, были классические: большие зубцы R в V1, большие зубцы S в отведении I и типичный правосторонние изменения ST-T, имитирующий задний ИМпST.
Если бы QRS были нормальными, и у пациента была боль в груди, я бы сказал, что это был задний инфаркт миокарда или, возможно, гипокалиемия (см. к примеру здесь: Объясняет Стивен Смит: Это действительно зубцы Т Wellens?).
Позднее, мы нашли выписку из другой клиники:
Описание предыдущей ЭКГ:
Нормальный синусовый ритм; гипертрофия правого желудочка с нарушением реполяризации;
неспецифические изменения зубца Т; удлинение QT. По сравнению с предыдущей - без динамики.
- Нормальный размер ЛЖ, умеренно увеличенная толщина стенки, нормальная глобальная систолическая функция с предполагаемой ФВ 60 - 65%.
- Размер полости правого желудочка значительно увеличен, глобальная систолическая функция ПЖ выраженно снижена.
- Значительно увеличенное правое предсердие.
- Незначительно увеличенное левое предсердие.
- Выраженная трикуспидальная регургитация.
- Значительно увеличенное расчетное давление в легочной артерии по оценке скорости трикуспидальной регургитации и давления в правом предсердии (96 мм рт.ст. плюс давление в ПП).
- Нижняя полая вена расширена, вариабельность дыхания менее 50%, что соответствует повышенному давлению в правом предсердии.
Баллы обучения:
- Всякий раз, когда формируются нарушения реполяризации (изменения ST-T), ищите аномальную деполяризацию (аномальный QRS). Такие изменения могут включать ГПЖ, ГЛЖ, БЛНПГ, БПНПГ, неспецифические внутрижелудочковые нарушения проводимости, WPW, ритм ЭКС и многое другое. Если имеются, оцените, соответствуют ли отклонения ST-T аномальному QRS.
- Еще раз оцените эту морфологию, так как она классическая для ГПЖ.
Итак, слово Кену Грауеру
С точки зрения преподавания ЭКГ, доктор Смит представил отличный случай. Для ясности - я разметил ЭКГ пациента и разместил ее на рисунке 1.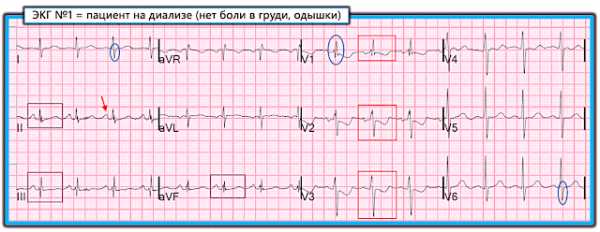 Рисунок 1: ЭКГ этого случая - записана у пациента среднего возраста, находящегося на диализе. Нет боли в груди или одышка. (относительно обозначений - см. текст).
Рисунок 1: ЭКГ этого случая - записана у пациента среднего возраста, находящегося на диализе. Нет боли в груди или одышка. (относительно обозначений - см. текст).==========================
Некоторые интересные моменты, связанные с обучением, которые реально меня впечатлили:
- Как анамнез имеет такое критическое значение! Согласно доктору Смиту, тот факт, что у мужчины среднего возраста не было ни болей в груди, ни одышки, значительно уменьшил вероятность острой сердечной или легочной патологии даже до того, как он посмотрел бы на ЭКГ. Если бы пациент был госпитализирован с сильной новой болью в груди или новой одышкой - я бы по другому истолковал эту запись.
- Полезно, чтобы медицинские записи пациентов (особенно из другой клиники) содержали письменную интерпретацию предыдущей ЭКГ (как для этого пациента, так и для многих других, поступающих экстренно). Это предполагает, что по крайней мере некоторые из находок, присутствующих на ЭКГ № 1 (на рисунке 1), имелись и ранее. ВНИМАНИЕ: Хотя это явно намного лучше, чем ничего - по моему опыту, письменное заключение по предыдущей ЭКГ (даже от кардиолога) НИКОГДА не заменит фактическую ЭКГ в материалах больного. Слишком часто в предыдущем письменном заключении я обнаруживал важные изменения ЭКГ либо недооцененными, либо переоцененными. ЭКГ в этом случае (на рисунке 1) является сложной. По моему мнению, единственный способом узнать, являются ли какие-либо находки старыми, можно только путем сравнения с предыдущей ЭКГ буквально по каждому отведению.
- В этом случае, наличие предыдущего заключения по Эхо может стать неоценимым инструментом обучения, а также оказаться чрезвычайно полезным клинически. Доступ к предыдущему отчету Эхо в этом случае компенсирует отсутствие физической копии предыдущей ЭКГ - потому что предыдущее Эхо подтверждает высокую вероятность того, что изменения ЭКГ в этом случае, вероятно, не новы.
- Что касается использования в качестве учебного пособия - предыдущее Эхо показало выраженное увеличение ПП, значительную гипертрофию ПЖ и заметно повышенное давление в малом круге, а также небольшое увеличение ЛП и умеренное утолщение стенки ЛЖ. Насколько хорошо ЭКГ на рисунке 1 предсказывает каждую из этих находок? (Посмотрим далее).
ЭКГ на рисунке 1 демонстрирует синусовый ритм с частотой около 85 в мин. Иные находки на ЭКГ (а также не найденные изменения), включают следующее:
- Никаких признаков увеличения предсердий, ни левого, ни правого. Хотя синусовый зубец P в отведении II имеет хорошую амплитуду (красная стрелка), она не имеет ни двугорбой морфологии (что обычно при ГЛП), и не является достаточно высоким или достаточно заостренным в любом из нижних отведений, чтобы претендовать на увеличение правого предсердия. Отрицательный компонент зубца Р в отведении V1 не является ни достаточно глубоким, ни достаточно широким, чтобы указывать на увеличение ЛП. Положительный компонент зубца Р в отведениях V1 и V2 не является ни высоким, ни заостренным, что можно было бы увидеть при увеличении правого предсердия.
- Имеется неполная блокада правой ножки. Я оценил ширину QRS в диапазоне 0,09-0,10 с, что находится в пределах нормы. В отведении V1 присутствует многофазный (rsR's') комплекс QRS (в V1 обведен СИНИМ овалом). Ему сопутствует узкий терминальный зубец S в обоих отведениях I и V6 (заключены в СИНИЕ овалы в этих отведениях). Это расценивается как неполная БПНПГ. Обычно как при полной, так и неполной БПНПГ также наблюдается комплекс rsR в правостороннем отведении III (что мы видим в нашем случае). Не часто можно увидеть 4-фазный комплекс QRS (rsR's') в отведении V1 просто из-за полной или неполной БПНПГ. Тем не менее, мне кажется, что изменения морфологии QRS в нашем случае лучше всего квалифицировать как неполную БПНПГ. ПРИМЕЧАНИЕ. Некоторая депрессия ST-T в передних отведениях может наблюдаться при неполной БПНПГ. Тем не менее, величина передней депрессии ST-T, наблюдаемая здесь, явно больше, чем следует ожидать от простой неполной блокады правой ножки.
- Находки на ЭКГ в пользу гипертрофии ПЖ на рисунке 1 включают - относительно высокие зубцы R' в отведении V1, наличие диффузных зубцов S на этой записи (т. е. в отведениях I, II, aVL; и от V2 до V6) - наличие неполной БПНПГ и депрессии ST-T в отведениях V1-V3 в соответствии с «перегрузкой» ПЖ. Очевидно, что комплекс QRS недостаточно широк, чтобы квалифицировать его как полноценную блокаду правой ножки. В большинстве случаев, при неполной БПНПГ - отклонение R' в отведении V1 не так велико, как на рис. 1, если только не имеется «что-то еще» (т. е. ГПЖ).
- Находки на ЭКГ, нетипичные для драматически выраженной гипертрофии ПЖ и ПП и повышенного давления в правых камерах, выявленного при Эхо, включают: i) Отсутствие находок на ЭКГ, свидетельствующих о ГПП; и, ii) Отсутствие какого-либо намека на «перегрузку» ПЖ в нижних отведениях. 2 области отведений, на которые следует обратить внимание при оценке «перегрузки» ПЖ, это нижние отведения (II, III, aVF) - и передние отведения (V1, V2, V3). Хотя верно и то, что «перегрузка» ПЖ не всегда будет видна в обеих из этих областей - тот факт, что нет никаких признаков депрессии ST-T в нижних отведениях (указано ПУРПУРНЫМ прямоугольником), и несколько необычная картина депрессии ST-Т в передних отведениях (отмечено КРАСНЫМ прямоугольником, демонстрирующим максимальную депрессию ST-T в отведении V2, несмотря на лишь скромную амплитуду зубца R в этом отведении) - я предположил, что депрессия ST-T в передних отведениях может отражать острую сердечную недостаточность или легочную патологию. Подчеркну, что отрицательный анамнез боли в груди и одышки + драматические аномалии на предыдущем Эхо настоятельно поддерживают предположение, что изменения ЭКГ на рисунке 1 не являются острыми. Я просто хочу сказать, что я бы не был уверен в хроничноском характере этих находок, если бы я только видел эту ЭКГ без анамнеза и предшествующего отчета по Эхо.
Динамическая элевация зубца Т и инверсия Т
Динамическая элевация зубца Т и инверсия Т
NEW!!! Оригинал - см. здесь.Автор Пенделл Мейерс, под редакцией Стива Смита
Майерс получил ЭКГ с вопросом «Это Wellens? Ранее записанных ЭКГ нет», другой клинической информации не было.
Что вы думаете?
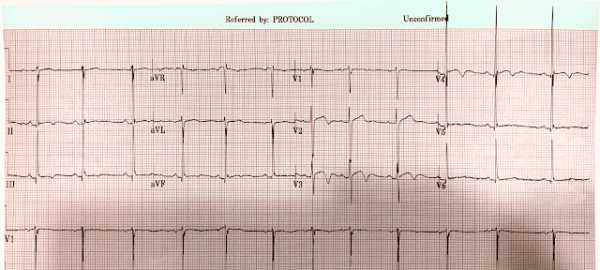
ЭКГ, присланная Майерсу.
Майерс ответил, что на этой ЭКГ представлена доброкачественная инверсия зубца T-волн, но не Wellens. И попросил сообщить анамнез.
Оказывается, это был мужчина 25 лет, не имеющий прошлого медицинского анамнеза, найденный «дезориентированным» и лежащим на полу в доме престарелых, где он работает. Сообщалось, что он изредка реагировал на вопросы и казался «не в себе». Родственники пояснили, что за последние 3 месяца у него было 2 подобных эпизода, которые пациент описывает как похожие на «панический страх», включая также повышенную усталость, спутанность сознания и расплывчатые галлюцинации. В прошлом месяце он консультировался психиатром. Он отрицал употребление каких-либо веществ/препаратов в день поступления. В семье не было истории об обмороках или внезапной смерти.
В дополнение к ЭКГ был взят анализ на тропонин, оказавшийся отрицательным. Были записаны три последовательные ЭКГ, которые казались идентичными (хотя "доброкачественная инверсия Т" не всегда идеально постоянна).
Он был выписан.
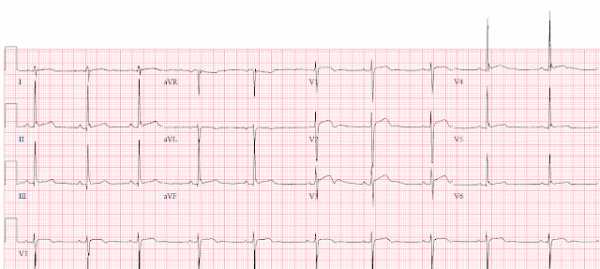
Через два дня он снова поступил с похожим анамнезом. Вот его ЭКГ во время второго поступления:
ЭКГ во время второго поступления.
На этой ЭКГ имеется синусовый ритм около 65 в мин. Комплекс QRS имеет умеренно высокую амплитуду, но в целом нормальную морфологию. Имеется элевация ST в V1-V3 около 1,0, 1,5 и 1,5 мм, что вполне нормально. В отведениях V4-V6 имеются заметные зубцы J, также как в отведениях II, III и aVF. В V3 в первом и третьем комплексе заметная инверсия терминального сегмента зубцов T, но второй комплекс, похоже, не имеет такой терминальной инверсии T, возможно вследствие артефактов записи. Терминальная инверсия зубцов T больше не регистрируется в V4, как было при первом поступлении. В целом вторая ЭКГ лучше соответствует «доброкачественной ранней реполяризации» или просто «доброкачественной элевации ST», чем «доброкачественной инверсии Т».
Еще один анализ на тропонин оказался нормальным. Он был выписан с направлением к психиатру.
Как я узнал, что это «доброкачественная инверсия Т»?
Самое главное, потому что он соответствует морфологии "ранней реполяразации/доброкачественной инверсии Т, которые привожу в своем блоге, и не соответствует синдрому Wellens. Инверсия зубцов T в отведении V3 первой ЭКГ просто не похожа на реперфузию. Отведение V4 исходной ЭКГ имеет полный морфологический набор "доброкачественной инверсии", включая высокую амплитуду (высокий R), маленькие зубцы S, отчетливый зубец J, за которым следует минимальная элевация ST, а затем характерная инверсия зубца T. Анамнез, очевидно, также помог так как это был южанин с симптомами ,указывающими на почти нулевую вероятность наличия ОКС. В некоторых случаях, клинически не так просто ответить на такой вопрос.Также важно, что «синдром Wellens» требует клиники в дополнение к находкам на ЭКГ, включая боль в груди, которая разрешилась до регистрации ЭКГ. Синдрому Wellens не соответствует сохраняющаяся боль, поскольку это не согласуется с реперфузией (что должно приводить к разрешению боли). ЭКГ-синдрому Wellens также характерны сохранившиеся зубцы R в прекардиальных отведениях.
Ниже я воспроизвел список находок при "доброкачественной инверсии Т" из других сообщений в блогах по этой теме на этом сайте, и мы рассмотрим каждую из них в отношении первой ЭКГ при поступлении:
1. Имеется относительно короткий интервал QT (QTc менее 425): ДА. QTc в этом случае составлял 424 мс.
2. Комплексы в отведениях с инверсией T часто имеют очень отчетливые зубцы J: ДА. Зубцы J присутствуют в V4-6, а также II, III, aVF.
2. Инверсия T обычно определяется в отведениях V3-V6 (в отличие от синдрома Wellens, при котором они выявляются V2-V4): Здесь инверсия отмечена только в V3-4. Таким образом, это не очень помогает дифференциальной диагностике. Кроме того, синдром Wellens является просто одним из конкретных примеров реперфузии (в данном случае передней стенки). Реперфузия, очевидно, может произойти при любом распределении коронарных артерий, и такая же картина будет видна в любой затронутой области.
4. Инверсия зубцов T не развивается и, как правило, стабильна с течением времени (в отличие от Wellens, при котором динамика есть всегда).
Разумеется, эволюция не согласуется с развивающейся реперфузией при ИМО (ОИМ вследствие окклюзии), как это было бы в случае синдрома Wellens. Изменения на 2-й ЭКГ по сравнению с 1-й очевидны, но они потенциально могут быть объяснены путем перемещения электродов или просто обычной динамикой ЭКГ у нормальных здоровых пациентов в течение дней или даже часов (мы действительно не знаем ответа на этот вопрос, за исключением того, что у нас есть большой личный опыт, показывающий массу случаев нормальных ЭКГ, в которых имеется динамика при повторной регистрации ЭКГ). Мы неоднократно указывали и будем указывать, что по существу, нормальная ЭКГ НЕ МОЖЕТ на 100% гарантировать полную стабильность с течением времени: см. напрмер здесь -
Огромная элевация ST в прекардиальных отведениях.
Противоположное утверждение, однако, достаточно надежно: если у пациента есть ИМО или реперфузия этого ИМО, изменения ЭКГ будут развиваться в ожидаемой прогрессии (в зависимости от продолжительности окклюзии, инфаркта или реперфузии). Поэтому отсутствие последовательных изменений ЭКГ в соответствующие временные рамки можно интерпретировать как свидетельство против ишемии, но наличие изменений не обязательно указывает на ишемию (может быть, но может и не быть потому, что существует значительная вариация ЭКГ от расположения электродов, в течение часов и дней и т. д.). Специалисты, изучавшие случаи ИМО в сравнении с доброкачественными морфологиями ЭКГ, как правило, говорят о различиях "доброкачественных" ЭКГ во времени.5. Отведения с инверсией зубцов T (левые прекардиальные) обычно демонвтрируют некоторую элевацию ST: На ЭКГ при первом поступлении имеется минимальная элевация ST. При втором поступлении она несколько больше.
6. В правых прекардиальных отведениях часто имеется элевация ST, типичная для классической ранней реполяризации: при первом поступлении нет. При втором - да.
7. Инверсии Т в отведениях V4-V6 предшествуют минимальные зубцы S: ДА, видно в V4 на ЭКГ при первом поступлении.
8. Инверсии T в отведениях V4-V6 предшествуют зубцы R высокой амплитуды: ДА, снова видно в V4 на ЭКГ при первом поступлении.
9. Во II, III и aVF также часто имеется инверсия зубцов T: ДА, при первом поступлении на ЭКГ имеются плоские / минимально инвертированные Т в нижних отведениях.
Баллы обучения:
- Доброкачественная инверсия зубцов T является узнаваемой морфологией и (с опытом), может быть надежно дифференцирована от передней реперфузии (Wellens).
- Почти все случаи нормальных вариантов элевации ЭКГ могут демонстрировать некоторую динамику на серийных ЭКГ. Это может быть связано с размещением электродов и / или фактическими первичными морфологическими изменениями неизвестной этиологии и значимости. Эти изменения можно отличить от изменений ишемической динамики.
- Если вы регистрируете серийные ЭКГ и нет динамики/развития в течение соответствующего периода времени, то отсутствие эволюции является довольно сильным свидетельством против ишемических изменений ЭКГ. Однако наличие динамических изменений на повторных ЭКГ может быть либо в связи с прогрессированием ишемии, либо неспецифичным, вследствие нормальных изменений - с опытом, их обычно нетрудно отличить.
Огромная элевация ST в прекардиальных отведениях
Вы понимаете эту инверсию зубца Т?
Вы понимаете эту инверсию зубца Т?
Случай представлен и описан Алексом Брейси с изменениями Пенделла Мейерса (Do you understand these T-wave inversions?).Мужчина 50 лет без медицинского анамнеза был доставлен «скорой» в отделение неотложной помощи из-за «ненормальной ЭКГ» полученной после того, как он жаловался на боль в груди ранее в тот же день. Во время поступления симптоматики не было.
Вот ЭКГ из приемного в клинике перед доставкой в отделение неотложной помощи (ЭКГ, записанная «скорой» еще не была доступна):
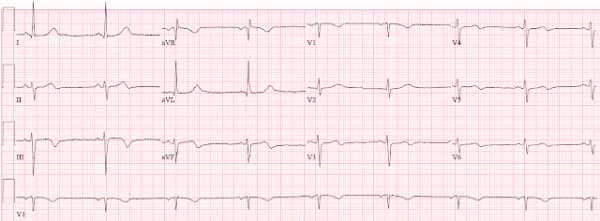
ЭКГ № 1, записанная при поступлении. Что вы думаете? Как вы думаете, что покажет ЭКГ, записанная во время боли?
На этой ЭКГ имеются:- Синусовая брадикардия с терминальной инверсией T во II, III, aVF, V3-V6, с реципрокными изменениями в aVL и I.
Примечание: это та же самая патофизиология и электрофизиология, которые связаны с синдромом Wellens, который является просто обозначением реперфузии ИМО передней стенки, когда у пациента при реперфузии нет боли и он еще не «потерял» переднюю стенку (чтобы быть классическим синдромом Wellens требуются сохраненные зубцы R). Такая картина встречается в любой стенке сердца, в зависимости от того, какая стенка в настоящее время реперфузирована после предшествующей окклюзии.
Учитывая примечание, Wellens «типа A» и «типа B» - бесполезные различия, возникшие до того, как мы поняли, что реперфузия - это прогрессия изменений, начинающееся с терминальной инверсии T («тип A») и переходящих в полную инверсию T («тип B»). Моя аналогия по поводу этой ситуации, касающейся синдрома Wellens, которую я демонстрирую своим ученикам, выглядит следующим образом: «Представьте, что вы - пришелец из дальнего космоса, глядя в микроскоп/телескоп Вы обнаружили Землю. Вы увеличиваете изображение города, рассматриваете одну из улиц и видите живое существо, которое на самом деле было женщиной, которая гуляла со своим маленьким ребенком. Вы наблюдаете за ними в течение нескольких часов, а затем сообщаете о своих находках своим собратьям-инопланетянам, громко расхваливая свое открытие, что существует два типа людей: тип A (маленький и беспомощный) и тип B (большой и умный). Если бы у инопланетянина просто было бы больше знаний и опыта в отношении людей, было бы легко понять, что тип A и тип B вовсе не являются разными типами, а скорее разными точками в одной и той же последовательности. Если вы смотрите только на отдельные фотографии - то они кажутся разными типами, однако, если вы будете рассматривать последовательную историю, фрагмент за фрагментом, картина станет ясной».
Чтобы сделать типы A и B еще более бесполезными, их неправильно применяют те, кто невнимательно прочитал статьи Wellens'а. Они почти всегда называют тип в виде терминальный инверсии зубца Т - типом B, а тип в виде глубокой инверсии - типом А. Wellens называл терминальную инверсию зубца Т «Паттерн А», а глубокую инверсию «Паттерн В».
Продолжим, однако
Пациент сообщил, что сегодня, находясь на улице, он почувствовал внезапное «жжение» в обеих руках и «странное ощущение», которое он не смог описать подробнее. У него не было ни боли в груди, ни тяжести, ни дискомфорта в любой из периодов времени и у во время сегодняшних событий у него не было одышки. Когда его расспросили «с пристрастием», он вспомнил, что на прошлой неделе он был в горах, когда у него возникла одышка при физической нагрузке, хотя он считал, что это из-за нахождения в высокогорье.Сегодня же он был встревожен этими симптомами и обратился за неотложной помощью, где и была записана эта ЭКГ:
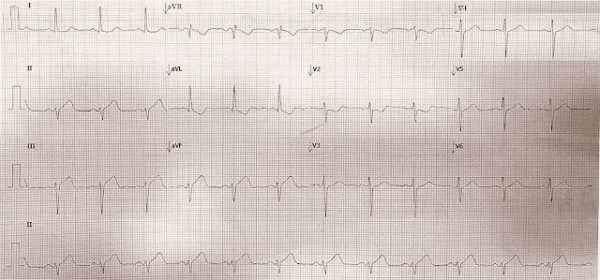
ЭКГ, записанная «по скорой» (до прибытия в клинику, на фоне активных симптомов)
- Элевация ST во II, III и aVF (что, вероятно, едва ли соответствует критериям ИМпST) с острейшими зубцами T во II, IIII, aVF и реципрокными отрицательными острейшими T в aVL, с депрессией ST в V1-V2.
- Маленькие зубцы R во II, III, aVF.
Вернемся в настоящее, к бессимптомному пациенту:
Учитывая, что у пациента нынешняя ЭКГ (№1) была записана без боли и других симптомов, я попросил регистрировать серийные ЭКГ каждые 30 минут и при любых острых изменениях в виде дискомфорта или изменений клинического состояния.В нашем учреждении существует протокол оперативной оценки на предмет неотложных или экстренных ЧКВ пациентов, которые имеют ЭКГ, относящиеся к острым коронарным окклюзиям, которые не соответствуют критериям ИМпST (ИМО), называемый «кардиологическое внимание». Мы активировали этот процесс, и кардиолог-ординатор остался в палате с больным.
Третья ЭКГ была записана без изменений, сохранялась картина реперфузии.
В это время мне позвонил интервенционалист. Я обсудил с ним этот случай и он внимательно изучил ЭКГ. Мы согласились, что произошли динамические изменения; однако он не чувствовал, что ситуация может представлять острый коронарный синдром, поскольку у пациента не было боли в груди во время предшествующих симптомов.
Это, однако, совсем неправильно.
Затем пациент сообщил, что появилось внезапное потоотделение. В этот момент была записана вот такая ЭКГ:
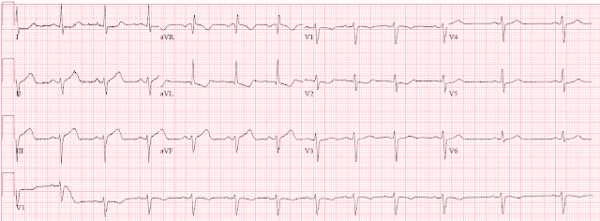 Повторное появление небольшой элевации ST во II, III, aVF (эта ЭКГ не соответствует критериям ИМпST) и реципрокных изменений в aVL, V2. Эта ЭКГ демонстрирует повторную окклюзию пораженной коронарной артерии.
Повторное появление небольшой элевации ST во II, III, aVF (эта ЭКГ не соответствует критериям ИМпST) и реципрокных изменений в aVL, V2. Эта ЭКГ демонстрирует повторную окклюзию пораженной коронарной артерии.После оценки этой ЭКГ кардиолог снова связался с интервенционалистом, который согласился взять пациента на срочную ЧКВ.
Начальный тропонин Т пациента оказался 0,02 нг/мл.
Вот что они нашли на ангиограмме:
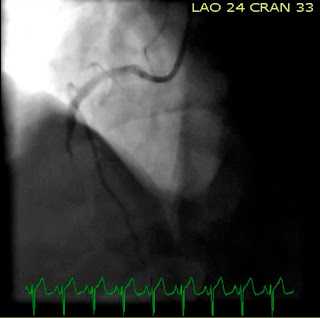
100% окклюзия среднего сегмента ПКА с потоком TIMI 0.
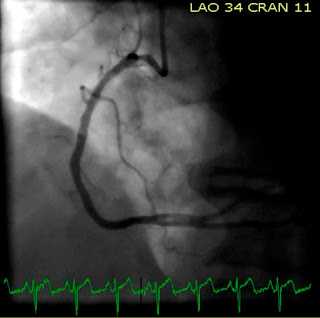
После установка в ПКА стента с лекарственным покрытием, поток TIMI 3.
Стандартное эхо, выполненное на следующий день, выявило ФВ 50% и нарушения движения перегородки, боковой стенки и верхушки.
Его тропонин Т продолжал расти в течение следующего дня с пиком 1,4 нг /мл.
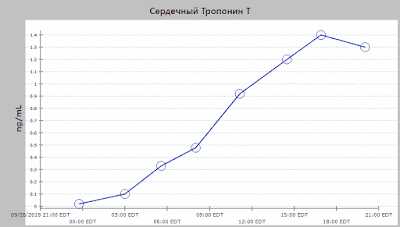 После ЧКВ все развивалось без осложнений и он был выписан через 3 дня.
После ЧКВ все развивалось без осложнений и он был выписан через 3 дня.Баллы обучения:
- Мы должны понимать картины окклюзии и реперфузии ЭКГ, поскольку в настоящее время, в классической парадигме ИМпST, они не понимаются и не оцениваются.
- Серийные ЭКГ значительно увеличивают вероятность обнаружения диагностических признаков ИМО на ЭКГ.
Комментарий Кена Грауера, MD
Весьма занимательный случай! Д-ра Брейси и Мейерс преднамеренно изменили временную последовательность записанных в этом случае ЭКГ, чтобы акцентировать ряд важных моментов.- Я ограничиваю свои комментарии обсуждением 1-й ЭКГ, показанной выше. Это первая ЭКГ, которая была записана при поступлении.
- Я предложу другой взгляд на интерпретацию ЭКГ №1. Для ясности - я воспроизвел и разметил эту ЭКГ на рисунке 1.
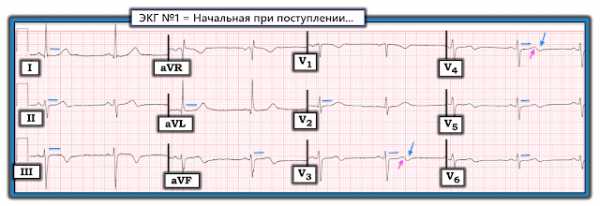 Рисунок 1: Начальная ЭКГ, записанная при поступлении (см. текст).
Рисунок 1: Начальная ЭКГ, записанная при поступлении (см. текст).Я предлагаю следующие дополнительные Точки Обучения относительно интерпретации ЭКГ № 1 с учетом клинического контекста при поступлении этого пациента:
- Хотя я не был удивлен находками на ЭКГ записанной специалистами «скорой» (которая была 2-й ЭКГ, показанной выше) - я не думаю (= мое мнение), что был какой-либо способ быть уверенным в том, что развивается острый нижний-задний ИМ только по одной ЭКГ № 1.
- С точки зрения обучения интерпретации ЭКГ - систематическая интерпретация ЭКГ № 1 должна привести к выявлению как минимум 4 дополнительных находок, не упомянутых выше. Понятно, что выявление этих изменений в этом случае не изменяет ведения пациента, но бывают случаи, когда НЕ использование регулярного систематического подхода приводит к недооценке важных изменений ЭКГ (что мы уже не раз видели ранее).
- Частота и ритм - Синусовая брадикардия (частота около 50, возможно с некоторой синусовой аритмией).
- Интервалы (PR / QRS / QT) - интервал PR нормальный. Комплекс QRS узкий. QTc не увеличен.
- Ось - Отмечено выраженное отклонение электрической оси сердца влево с преимущественно отрицательным QRS в отведении II (т. е. ось является более отрицательной, чем -40°). Это согласуется с БЛПВ (блокадой левой передней ветви пучка Гиса). Мы не знаем, является ли эта находка НОВОЙ...
- Увеличение камер - нет увеличения предсердий и нет ГПЖ, однако, критерии ГЛЖ выполняются! (т. е. R в отведении aVL≥12 мм).
- Q = В отведениях I и aVL имеются небольшие (нормальные перегородочные) зубцы q.
- R = Что-то странное в прогрессии зубца R! Может быть, имеется крошечный зубец q в отведении V2? «Резкий переход от отрицательного QRS в отведении V1 к преимущественно положительному комплексу QRS в V2 с последующей потерей зубца R в V3» просто не имеет физиологического смысла. Обратите внимание на гораздо более логичное развитие морфологии зубцов QRS и STT в грудных отведениях на двух других ЭКГ, записанных в этом случае. Признание того, что размещение электрода отведения V2 на ЭКГ № 1 может быть неправильным, в этом случае является совершенно уместным, учитывая окончательную эволюцию острого инфаркта.
- Изменения ST-T - Как подчеркнуто доктором. Брейси и Майерсом, на ЭКГ № 1 имеется терминальная инверсия зубца Т в нескольких отведениях (на это указывают синие стрелки в отведениях V3 и V4, но такая инверсия также присутствует в отведениях II, aVF, V5 и V6). Как также было подчеркнуто, такая картина на ЭКГ в виде двухфазного зубца Т с терминальной инверсией зубца Т (и с откровенной инверсией зубца Т в отведении III) у пациента с болью в груди ранее в тот же день предупреждает нас о высокой вероятности того, что эти находки могут отражать реперфузионные изменения. (РОЗОВЫЕ - затем СИНИЕ стрелки, подчеркивают двухфазную морфологию этих зубцов Т.) В реальности, на ЭКГ № 1 нет подъема сегмента ST, депрессии сегмента ST и несептальных зубцов Q и в отсутствие предшествующих или последующих записей - я не думаю (= мое мнение), что возможен точный диагноз острого инфаркта. Мы просто не имеем ни малейшего представления о том, когда эти отклонения на ЭКГ вообще могли развиться... Эти изменения ЭКГ, безусловно, могут быть острыми или они могли развиться за несколько дней (или даже больше) до того, как была записана ЭКГ №1.
- Тем не менее, следует отметить, что в дополнение к этим двухфазным зубцам T с терминальной инверсией (и откровенной инверсией Т в отведении III) - сегмент ST непосредственно перед этими зубцами T выглядит неадекватно плоским в нескольких отведениях (короткие горизонтальные синие линии на рисунке 1). Эта потеря нормального постепенного подъема сегмента ST является явным нарушением на ЭКГ, особенно у пациента с недавней болью в груди.
- Как только появилась более ранняя ЭКГ, записанная «скорой» - диагноз острого развивающегося нижнего и заднего ИМО стал очевидным. Но я подумал, что важно выделить все изменения ЭКГ, которые должны быть отмечены на ЭКГ № 1 и подчеркнуть, что даже если не было ЭКГ со «скорой», такая быстрая катетеризация все равно будет показана.
Дифференциальная диагностика некоторых состояний на основе отрицательных зубцов Т
Отрицательные зубцы Т при ОКС.
У пациентов с ОКС без подъема ST, изменения зубца Т происходят чаще, чем изменения сегмента ST. Инверсия зубцов Т действительно может предшествовать преходящей элевации сегмента ST, которая присутствует в отведениях, стоящих над местом ишемии. Таким образом, ишемия-связанная артерия и ее место перфузии, может быть предсказана на основе распределения отрицательных зубцов Т. У больных с острым коронарным синдромом, вызванных окклюзией ЛПНА, отрицательные зубцы Т были представлены в первую очередь в отведениях V2-V4, проекцией на переднюю область левого желудочка, и в отведении aVL, с проекцией на боковые области левого желудочка. Отрицательные зубцы Т в отведении V1 наблюдаются у 63% таких пациентов. Считается, что отведение V1 отражает правую парасептальную область, кровоснабжаемую перегородочной ветвью ЛПНА. Отрицательные зубцы Т в этом отведении предполагают тяжелую ишемию в межжелудочковой перегородке, вызванную более проксимальной окклюзией ЛПНА. Преобладание отрицательных зубцов Т в отведении –aVR и нижних отведениях встречается редко. Отведение –aVR (+30 °) находится между I (0 °) и II (60 °) отведениями, и проецируется на верхушечную область левого желудочка. Область кровоснабжения ЛПНА не распространяется на нижне-диафрагмальную и апикальную области левого желудочка, поэтому в отведениях над этими областями отрицательные зубцы Т менее выражены.
 |
(A) ОКС. Отрицательные зубцы Т наблюдаются в отведениях aVL и V1–V4. Когда отведения от конечностей были выставлены в соответствии с анатомической непрерывной последовательности Кабрера, отрицательные зубцы Т были отмечены только в отведении aVL, которое обращено к верхней боковой области левого желудочка. При коронарографии выявлено 90% стеноз проксимального отдела ЛПНА.
Отрицательные зубцы Т при ТЭЛА.
Электрокардиографические проявления ТЭЛА включают в себя нарушения ритма и изменения в зубцах P, комплексах QRS или зубцах T. Эти изменения сильно варьируют и часто являются преходящими. Такие электрокардиографические находки, как Р-pulmonale, правое и левое отклонение оси сердца, S1-S2-S3 и S1-Q3-T3-паттерны, низкий вольтаж и вращение сердца по часовой стрелке, являются специфичными, но не чувствительными для ТЭЛА. С другой стороны, отрицательные зубцы T, как известно, наиболее распространенный и стойкий признак у пациентов с ТЭЛА. Предыдущие исследования показали, что тяжелая ишемия правого желудочка может быть результатом острой перегрузки давлением правого желудочка, нарушением коронарного кровотока и гипоксии, вызванной ТЭЛА, приводит к инверсии зубцов Т. Отрицательные зубцы Т в отведениях III, V1 и V2 очень распространены у пациентов с ТЭЛА. Отведение III обращено к нижней области правого желудочка, отведения V1 и V2 проецируются переднюю область правого желудочка.
С увеличением тяжести правожелудочковой недостаточности и расширением правого желудочка влево из-за ограниченного расширения перикарда, отрицательные зубцы Т, как полагают, двигаются по направлению левым отведениям, то есть от III к AVF и ко II отведению и от V1 к V6 в грудных отведениях. Отрицательные зубцы Т редко встречаются в отведениях –aVR, V5 и V6, и не выявляются вовсе в отведениях I и aVL. Эти данные, вероятно, объясняются тем, что расширение правого желудочка при ТЭЛА редко распространяется на области, на которые смотрят эти отведения. Ранее было показано, что отрицательные зубцы Т в отведениях III и V1 с высокой вероятностью появляются при ТЭЛА (>80%) и очень редко при ОКС (около 1%). Этот простой электрокардиографический критерии может помочь правильно дифференцировать ТЭЛА не только от ОКС, но кардиомиопитию Такоцубо.
 |
(B) APE. Отрицательные зубцы Т наблюдаются в отведениях III, aVF и V1–V4. Когда отведения от конечностей были выставлены в соответствии с последовательностью Кабрера, амплитуда отрицательных зубцов T была наибольшей в отведении III, которое обращено к нижней области правого желудочка, и меньше в отведении aVF. Зубцы Т немного инвертированы в отведении II. При компьютерной томографии грудной клетки обнаружены множественные дефекты наполнения в основном стволе правой и левой легочных артериях. Перфузионная сцинтиграфия легких показала дефекты наполнения в правом верхнем, среднем и левом верхнем легочных полей.
Отрицательные зубцы Т при кардиомиопатии Такоцубо (КТ).
При кардиомиопатии Такоцубо отрицательные зубцы Т обычно появляются после разрешения начальной элевации сегмента ST. Предыдущие исследования показали, что отрицательные зубцы Т выявляются на ЭКГ в значительном числе пациентов с КТ.
Электрокардиографические изменения при КТ, как было показано, аналогичны изменениям при переднем остром инфаркте миокарда. Развитие отрицательных зубцов Т после реперфузии острого инфаркта миокарда связано с жизнеспособными, но симпатически денервированном миокарде, с этим связана задержка реполяризации.
Недавно было показано, что отрицательные зубцы Т постепенно развиваются при КТ и реперфузии переднего острого инфаркта миокарда в подострой стадии и были особенно выражены в первом случае, что может быть связано с более жизнеспособным, но денервированном миокарде.
КТ также было связано с большей амплитудой и большей распространенностью отрицательных зубцов Т, по сравнению с ОКС и ТЭЛА. Кроме того, отрицательные зубцы Т были более широко распределены по отведениям –AVR, от конечностей и грудных отведениях, кроме V1. Эти данные, вероятно, объясняется тем, что нарушения движения стенки при КТ сосредоточены вокруг апикальной области левого желудочка, проецируются на –AVR и реже распространяется на другие области, с которыми граничит отведении V1, т.е. переднюю стенку правого желудочка и правые парасептальные отделы.
Небольшие отрицательные зубцы Т в отведении V1 могут быть связаны с другой причиной: кардиомиопатия Такоцубо, но не ОКС с поражением ЛПНА или ТЭЛА, как правило, связана с нарушениям движения задней стенки, что приводит к инверсии зубцов T в этом регионе. Этот факт отражается в появлении положительных зубцов Т в противоположном отведении V1. Ранее было показано, что во время острой фазы КТ происходит элевация сегмента ST в –AVR и происходит элевации ST в отведении V1. В подострой фазе, вполне вероятно, эти изменения характеризуются отрицательными зубцами Т в отведении –AVR и отсутствием отрицательных зубцов Т в отведении V1.
 |
(C) ТС. Отрицательные зубцы Т наблюдаются в отведениях I, II, III, AVF и V2-V6. В отведении aVR наблюдались положительные зубцы Т. Когда отведения от конечностей были выставлены в соответствии с последовательностью Кабрера, отрицательные зубцы Т были широко распространены во всех отведениях, за исключением отведения aVL, которое обращено к верхней боковой области левого желудочка. Эхокардиография показала преходящий акинез апикальной и среднего сегментов левого желудочка, коронарная ангиография не выявила значительного стеноза коронарных артерий.
Диффузные отрицательные зубцы Т.
У больных с ОКС без подъема сегмента ST, наличие только отрицательных зубцов Т имеет малое прогностическое значение по сравнению с депрессии сегмента ST. Однако количественный анализ зубца Т может предоставить дополнительную информацию о клиническим исходе. Число отведений с отрицательными зубцами Т ≥ 6, указывает на более обширную ишемию, и связано с более неблагоприятными исходами в нескольких крупных клинических исследованиях. У пациентов с ТЭЛА, отрицательные зубцы Т в грудных отведениях (V1-V4), коррелируют с худшими краткосрочными исходами. Таким образом, пациенты с диффузными отрицательными зубцами Т при ТЭЛА или ОКС, имеют высокий риск смерти. Тогда как, диффузные отрицательные зубцы Т у пациентов с КТ, в целом имеют благоприятный прогноз.
ЗАКЛЮЧЕНИЕ.
У пациентов с ОКС, ТЭЛА и КТ, которые имеют отрицательные зубцы Т в грудных отведениях, без подъема сегмента ST на ЭКГ, необходимо уделять особое внимание зубцам Т в отведениях III, AVR и V1, что может помочь дифференцировать между собой эти состояния.
Блог по клинической электрофизиологии: Два случая, переданных мне из-за беспокойства о возможных нижних коронарных зубцах Т и инверсии Т в aVL
Два случая, переданных мне из-за беспокойства о возможных нижних коронарных зубцах Т и инверсии Т в aVL - в каком либо из них, никаком или обоих случаях нужна экстренная реперфузия?
Автор Пенделл Мейерс. Оригинал - см. здесь.Недавно я получил два обращения, и в обоих случаях врачи были обеспокоены возможными нижними острейшими коронарными Т с инвертированным зубцом Т в aVL. Клинических данных, к сожалению, на тот момент не было.
Что бы вы сказали бригаде специалистов в этих двух случаях? Подумайте и постарайтесь ответить самостоятельно до того как прочитаете обсуждение ниже!
Случай 1
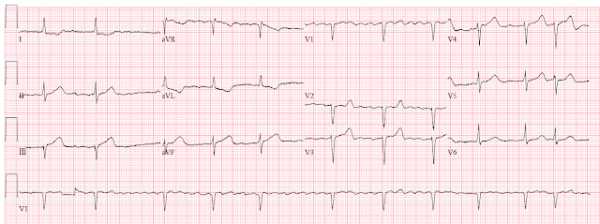
Случай 2
Мой ответ:Случай 1: «Не острейшие. Зубец Т в aVL, вероятно, также выглядит и на более ранних ЭКГ, пришлите мне исходные ЭКГ, если таковые имеются. Что в анамнезе?»
Случай 2: «Согласен с вашей озабоченностью о нижней стенке. Это почти полностью диагностическая ЭКГ, вряд ли такие изменения были на исходной пленке. Что в анамнезе?»
Согласны ли вы с моими оценками? Почему я говорю, что 1-й случай 1 не является примером острейших коронарных Т, а случай 2 - да? Был ли я прав в этих случаях?
Случай 1:
По абсолютной величине - зубцы T высоки, но они недостаточно «массивные» (площадь под ST-T недостаточна по сравнению с комплексом QRS). В aVL комплекс QRS узкий и отрицательный, что означает, что возможно или даже более вероятно, что исходный зубец T в этом отведении также отрицателен. Поэтому, когда в этом случае я вижу отрицательные зубцы Т, это меня не очень беспокоит потому, что они не массивные, и это может быть просто базальными Т в этом отведении для этого пациента. Для подтверждения моих мыслей могла бы оказаться полезной повторная ЭКГ, однако такое решение не доступно.После того, как я высказал свое мнение, врачи мне написали, что пациент был мужчиной среднего возраста, поступивший в неотложку после судорожного припадка, в анамнезе - судорожное расстройство и он не принимал назначенные лекарственные препараты. У него не было боли в груди или одышки. Тропонин был отрицательным. У него не было ОКС.
Кен Грауер, да и я, собственно, предлагаем несколько другой путь, тем не менее, ведущий к аналогичному результату:
- Исходно, мне весьма не понравились зубцы T в нижних отведениях. Несмотря на то, что зубец T не является избыточно «массивным», амплитуда зубцов T в каждом из нижних отведений явно выше, чем должна быть в соответствии с высотой QRS в этих отведениях. В поддержку возможных острых изменений скажу, что глубокая инверсия зубца T в aVL действительно является «зеркальным отражением» более высоких, чем ожидалось, нижних зубцов T. Добавило мне размышлений и наличие двухфазного зубца Т в V2 ...
- Волны ST-T в V3, V4, V5 и V6 практически идентичны волнам ST-T в отведениях II, III и aVF. Это составляет не менее 7 из 12 отведений с почти идентичной картиной - и это очень нехарактерно для острого ИМ. Это связано с тем, что острый ИМ обычно локализуется в одной или двух группах отведений. В противовес, варианты реполяризации и нарушения ЭКГ из-за метаболических факторов гораздо более вероятно бывают диффузными.
- Реально, на ЭКГ в случае № 1 НЕТ элевации ST.
- Довольно глубокая, симметричная инверсия зубцов T в aVL не обязательно ненормальна. Ось зубцов T часто достаточно близка к оси комплекса QRS, поэтому инверсия T сама по себе в отведении aVL нормально может наблюдаться в тех случаях, когда комплекс QRS преимущественно отрицателен (как в случае № 1). И, если окажется, что многочисленные отчетливые зубцы T в случае № 1 не связаны с острой ишемией, то глубокая инверсия T aVL не является несоразмерной тому, что можно было бы ожидать для такого варианта реполяризации с учетом полностью отрицательного QRS в aVL.
- Довольно глубокая инверсия T в V1 также не обязательно ненормальна, особенно учитывая, что высокие T отмечаются в 7 из 12 отведений.
- Несмотря на его тревожный вид - двухфазный зубец T в V2 может быть просто «переходным зубцом T» между глубокой инверсией T в V1 и удивительно высоким T в V3.
ПРИМЕЧАНИЕ. Хотя продолжительность интервала QT выглядит довольно большой (т. е. я измерил QT как минимум в 0,48 с) - выраженная брадикардия с частотой сердечных сокращений ниже 50 в минуту затрудняет понимание того, что (если вообще имеется) может означать такой длинный интервал QT.
ПРИМЕЧАНИЕ АЛЦ: у пациентов после судорожных припадков может наблюдаться брадикардия, сопровождающаяся удлинением QT и высокими или выраженными отрицательными зубцами Т (синдром Такоцубо по современным представлениям). Если это так -то со временем будет динамика на ЭКГ.
ПОСТСКРИПТУМ для случая № 1 - я не был уверен, что начальная ЭКГ в случае № 1 не была острой - НО - общая природа почти одинаковых зубцов T в 7 из 12 отведениях вместе с явно потенциально рациональным обоснованием изменений aVL, V1 и V2 - заставили меня подозревать, что изменения на ЭКГ № 1, вероятно, не были острыми. По словам доктора Мейерса - нужен анамнез. Как только я узнал, что у этого пациента анамнезе были судорожные припадки, и у него не было острой боли в груди, я смог гораздо увереннее заявить, что изменения ЭКГ не были следствием острой патологии.
Случай 2:
Фибрилляция предсердий с медленным желудочковым ответом (брадиформа). У этого пациента также есть узкий, нормальный комплекс QRS. В этом случае электрическая ось расположена таким образом, что QRS в aVL положительный. В отведениях III и aVF имеется подозрительно прямая морфология сегмента ST с большой площадью под сегментом ST-T по сравнению с небольшими нормальными комплексами QRS. Поскольку QRS в aVL - нормальный и положительный, большой отрицательный зубец T в этом отведении является диагностическим для реципрокных изменений. Это подтверждается депрессией ST в отведении I, которое не соответствует нормальному комплексу QRS. Существует также элевация ST в отведениях III и aVF, хотя она формально достигает 1 мм в обоих отведениях, но все же является сомнительной и не распознается большинством специалистов, которым я показал эту ЭКГ. У меня также было подозрение на вовлечение задней стенки из-за морфологии в V2, который имеет «ненормально» прямой изоэлектрический сегмент ST от J-точки до быстрого начала зубца T, что лично для меня показательно для относительной депрессии ST и выпрямления, хотя абсолютной депрессии ST все же нет.Сравнение с базальной ЭКГ будет вашим следующим шагом в этом случае и вот эта ЭКГ:
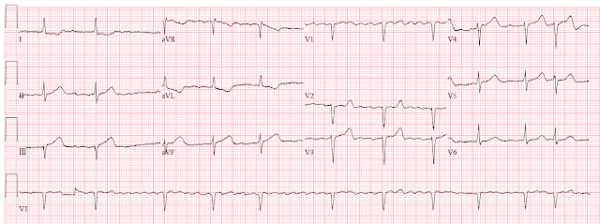 Исходная ЭКГ в медицинской карте, показывает нормальное соотношение между областью под кривой ST-T по сравнению с QRS. Это доказывает, что находки на ЭКГ при поступлении являются новыми и диагностическими в сравнении с исходной пленкой. Обратите внимание, что зубец T в aVL на этой ЭКГ все равно отрицательный, но отношение площади под зубцом T на ЭКГ при поступлении значительно увеличивается.
Исходная ЭКГ в медицинской карте, показывает нормальное соотношение между областью под кривой ST-T по сравнению с QRS. Это доказывает, что находки на ЭКГ при поступлении являются новыми и диагностическими в сравнении с исходной пленкой. Обратите внимание, что зубец T в aVL на этой ЭКГ все равно отрицательный, но отношение площади под зубцом T на ЭКГ при поступлении значительно увеличивается.Вскоре, была записана повторная ЭКГ:
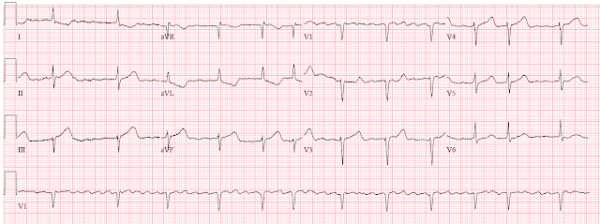
Очень похоже на первую, немного более очевидные острейшие зубцы Т в нижних отведениях.
Эти острейшие T были немедленно распознаны врачами отделения неотложной терапии и была назначена экстренная ангиография/ЧКВ. Вы должны понимать, что изменения на двух стационарных ЭКГ могут не соответствовать формальным критериям ИМпST, поскольку в отведении aVF полный миллиметр элевации ST отсутствует, а сама степень элевации может варьировать в зависимости от точного положения изолинии. Это очень близко, но, возможно, не является диагностическим. Однако консультирующий кардиолог полагал, что изменения не соответствуют нашим критериям ACC/AHA, и поэтому неотложная катетеризация была отменена.
Первый тропонин Т был ниже уровня обнаружения. Второй - уже составлял 0,01 нг/мл, третий - 0,02 нг/мл. Четвертый тропонин подскочил до 0,61 нг/мл, после чего дополнительных анализов тропонинов более не выполнялось.
Он отправился на катетеризацию с задержкой в 28 часов, где интервенционалист обнаружил 100% окклюзию огибающей КА в среднем-дистальном сегменте (TIMI 0). Было выполнено ЧКВ с хорошим ангиографическим результатом.
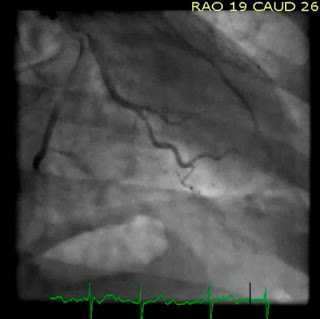
 Вот его ЭКГ после вмешательства:
Вот его ЭКГ после вмешательства: 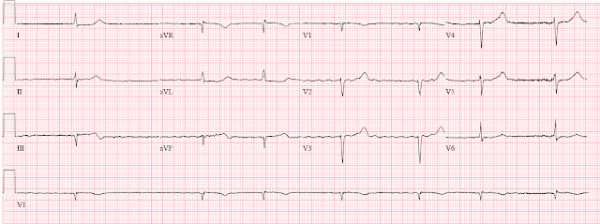
После вмешательства начинает появляться инверсия терминального сегмента зубцов T в нижних отведениях, указывающую на реперфузию.
Поскольку измерения тропонинов были закончены примерно через 9 часов после поступления, пикового уровня тропонина мы не знаем. На эхокардиограмме присутствовала дискинез нижних, задних сегментов с ФВ 45% (более ранних данных Эхо не оказалось).
И опять комментирует Кен:
- Ритм на исходной для случая №2 ЭКГ был медленный фибрилляцией предсердий. На записи имеются артерфакты, искажающие ST-T, что объясняет небольшую разницу в форме некоторых из этих ST-T в последовательной серии комплексов в одном и том же отведении. Тем не менее - ЕСЛИ эта ЭКГ была записана у пациента с новыми острыми симптомами - это практически диагностическая ЭКГ острого ИМО (= инфаркт миокарда вследствие окклюзии).
- Д-р Майерс остро выделил проблему существующей парадигмы оценки острых признаков. Независимо от того, достигла ли элевация ST высоты в 1 мм более чем в 2-х смежных отведениях, для того, чтобы предоставить пациенту №2 оптимальную помощь это не имеет значения. Просто нет никаких клинических ситуаций, в которых выпрямление сегмента ST + незначительная, но реальная элевация точки J ST + массивные, явно увеличенные зубцы T в отведениях III и aVF были бы нормой.
- В контексте этих изменений в отведениях III и aVF - более выраженный, чем ожидалось, зубец T в отведении II также согласуется с острым изменением.
- Согласно доктору Мейерсу - отведения aVL, V2 и V3 должны служить подтверждением диагноза ИМО, если у этого пациента была новая боль в груди, пока не будет доказано иное. Учитывая умеренную высоту зубцов R в aVL - имеются совершенно «учебные» реципрокные зеркальные ST-T в aVL (включая слабую, но реальную депрессию точки J, которое является зеркальным отражением, противоположным незначительной элевации точки J в III и aVF отведениях). Форма зубцов T в V2 и V3, следующая после относительно прямого сегмента ST, выглядит как «больной палец» - и настоятельно указывает на острые изменения в задней стенке (что обычно наблюдается при с остром нижнем ИМО).
Баллы обучения:
- Острейшие коронарные Т уверенно распознаются с опытом и видятся опытному специалисту как массивные, симметричные, большие по объему зубцы Т, в сравнении с размером и морфологией предыдущих им комплексов QRS.
- Пациент с ИМ вследствие окклюзии теоретически должен получать большую выгоду (в отношении смертности) от реперфузии при ИМО (инфаркт миокарда вследствие окклюзии) на стадии острейших зубцов Т, чем на этапе элевации ST. Поскольку существующая парадигма не дает рекомендаций и не учит, как поступать при острейших зубцах Т, если вы заинтересованы дать такое преимущество своим пациентам, то вы должны изучать такие признаки и использовать их по своей собственной инициативе.
- Когда в реальной практике вы начинаете ориентироваться в нормальных или острейших зубцах Т, вы с пониманием должны пройти период «калибровки», когда вы встречаете массу нормальных вариантов, которые кажутся вам тревожными, прежде чем у вас будет достаточно опыта, чтобы отличить их от истинных острейших коронарных зубцов Т. Как и любой другой процесс в медицине, который не может быть просто постигнут прочтением текста или рекомендаций, это требует времени и усилий. Вы и учащиеся, которым вы преподаете, до получения опыта предсказуемо пройдете этап пониженной специфичности (множество ложно положительных находок) и этот временной период не должен оттолкнуть вас от дальнейшего обучения!
Заключение от Кена:
- Посмотрите на эти 2 ЭКГ в начале. Разве это не поразительно, что в случае № 1 очень похожие волны ST-T видны в 7 из 12 отведений?
- Когда положительные T более заметны, чем ожидалось, и тем более в нескольких отведениях без локализации возникают в результате неишемической причины - вы часто найдете заметную неишемическую глубокую инверсию зубцов T в нескольких оставшихся отведениях (точно также, как в этом случае) - и, иногда, вы даже увидите неишемический «переходный» двухфазный зубец T (как в этом примере в V2).
- В отличие от этого - обратите внимание на локализацию острейших ST-T в нижних в отведениях в случае № 2 - с локализацией реципрокных изменений, как и ожидалось при нижнем ИМО в I и aVL - с нарушениями ST-T, указывающими на локализованную связь с поражением задней стенки (что ожидалось ) в отведениях V2, V3. Вот почему я подозревал, что ЭКГ в случае № 1, вероятно, не является острой, но что ЭКГ в случае № 2 практически диагностическая для острого ИМО, несмотря на первоначальное решение кардиологов об отмене экстренной катетеризации.