Ксантогранулема что это такое
Ксантогранулема ювенильная - причины, клиническая картина, лечение, фото
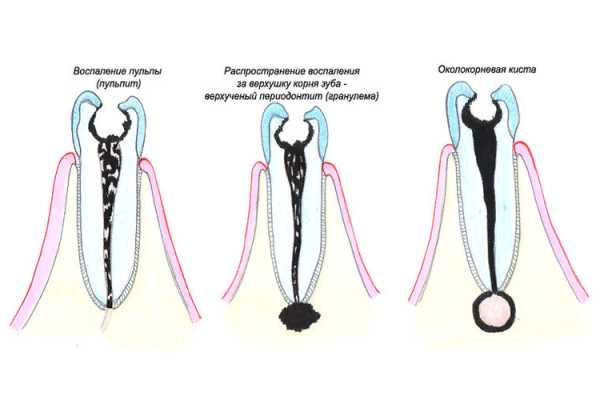
Ксантогранулема ювенильная (устаревшее название невоксантоэндотелиома) – это достаточно редко встречающееся заболевание, проявляющееся образованием саморазрешающихся гистиоцитарных опухолей. Заболевание получило название «ювенильная», так как в большинстве случаев развивается в возрасте от 0 до 3 лет. Однако отмечены случаи ксантогранулемы и у взрослых пациентов.
Впервые это заболевание было описано английским медиком Адамсоном в 1905 году, был представлен случай появления у двухнедельного ребенка многочисленных папул желто-белого цвета. Адамсон назвал это состояние многочисленными ксантомами. В 1912 году Мак Донахом был переставлен первый подробный обзор клинических случаев, заболевание было названо невоксантоэндотелиомой. Хотя название это не вполне корректно, так как состояние не связано ни с эндотелиальными клетками, ни с невусами.
В 1937 году были описаны случаи развития невоксантоэндотелиомы с поражением внутренних органов, а позднее – было представлено описание заболевания с поражением глаз. В 1954 году заболевание было переименовано в ксантогранулему ювенильную.
Причины развития заболевания
Современная наука пока не может назвать причины появления ксантогранулемы ювенильной. При гистологическом исследовании узелков и папул обнаруживается скопления нелангергансовых клеток гистоцитов. Принято считать, что данные клетки образуются их кожных дендроцитов.
Есть версия, что проявления ксантогранулемы ювенильной – это гранулематозная реакция клеток гистиоцитов к неопределенному стимулу. Этот стимул, вероятно, имеет инфекционную или физическую природу.
Появление гигантских клеток и наполненных липидным содержимым гистиоцитов является вторичным, то есть, является ответной реакцией организма на появление опухоли. Уровень содержания липидов в сыворотке при ксантогранулеме ювенильной не повышается.
Клиническая картина
Ювенильная ксантогранулема развивается, в основном, у представителей белой расы. В детском возрасте болеют преимущественно мальчики (соотношение заболевших мальчиков и девочек 1,4 к 1). У взрослых ксантогранулема развивается одинаково часто у представителей обоих полов, однако, множественные высыпания образуются, в основном, у мужчин.
Примерно в 35% случаев ксантогранулема ювенильная проявляется сразу после рождения, а 71% случаев проявления болезни приходится в младенчестве. Чаще всего, заболевание самопроизвольно проходит к пятилетнему возрасту. Несмотря на то, что заболевание считается детским, около 10% случай заболевания приходится на взрослых людей.
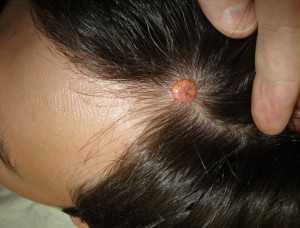
Заболевание не вызывает нарушения общего самочувствия, основной симптом ксантогранулемы – появление одиночной или (реже) множественных папул. Образование имеет красноватый, коричневый или желтый цвет. В большинстве случаев, папула возникает на коже шеи или головы, однако, образование может образоваться на любом участке кожи.
Известно две формы ксантогранулемы:
- Папулезная ксантогранулема проявляется образованием гладких, твердых по консистенции папул, имеющих диаметр 2-5 мм. Вначале цвет папулы красновато-бурый, затем он изменяется на желтый.
- Для узловатой ксантогранулемы характерно появление узелков диаметр, которых 0,5-2 см, с тонкой, просвечивающей покрышкой. В начале заболевания цвет узелков красно-желтый, со временем оттенок меняется на желто-коричневый.
 Гигантские ксантогранулемы относят к группе узловатых, их единственное отличие – размер, который превышает 2 см. В литературе есть описание ксантогранулемы, имеющей размер 10 на 5 см.
Гигантские ксантогранулемы относят к группе узловатых, их единственное отличие – размер, который превышает 2 см. В литературе есть описание ксантогранулемы, имеющей размер 10 на 5 см.
Реже возникает смешанная форма ксантогранулемы ювенильной, при которой образуются сгруппированные папулы. Примерно в 5% случаев развивается подкожная форма, характеризующаяся появлением одиночного или множественных элементов расположенных в глубоких слоях дермы.
Внекожные формы ксантогранулемы ювенильной встречаются примерно в 3-4% случаев и чаще всего, проявляются на тканях глаза. При этой форме заболевания опухоль возникает на радужной оболочке. Еще реже поражаются внутренние органы – кости, костный мозг, надпочечники, половые железы, надпочечники, миокард, кишечник, селезенка и пр.
Только в половине случаев при системной ксантогранулеме имеются кожные проявления, и они, как правило, множественные. Размеры одиночных папул при ксантогранулеме не связаны с наличием или отсутствием внутренних поражений.
Самопроизвольное обратное решение ювенильной ксантогранулемы может произойти в разные сроки. Как правило, требуется 3-6 лет. После исчезновения папул на коже могут остаться участки пигментации или атрофические рубцы.
Методы диагностики
Диагностика ювенильной ксантогранулемы осуществляется на основе изучения клинических проявления и гистологических исследований тканей папулы.
Основные диагностические признаки:
- Наличие одиночной или множественных папул или узелков желтоватого цвета.
- При проведении гистологии выявляется: наличие ограниченного новообразования, не имеющего капсулы. В тканях папулы обнаруживаются гистиоциты, лимфоциты, гигантские клетки, нейтрофильные и эозинофильные лейкоциты. На ранней стадии могут быть обнаружено скопление гистиоцитов вакуолизированных.
Лечение
Лечение кожных элементов ксантогранулемы проводить нет необходимости. Удаление элементов может быть предложено только для устранения косметического дефекта.
При поражении глаз проводится хирургическое удаление опухоли. При обнаружении ксантогранулемы внутренних органов может быть назначено лечение с использованием системных стероидов. Эти вещества обладают противовоспалительными свойствами и способствуют уменьшению размеров узелков.
Больные с ксантогранулемой ювенильной должны находиться под наблюдением врача, чтобы убедиться в отсутствии связи заболевания с болезнь Реклингхаузена и другими патологиями кожи.
Лечение народными средствами
 Кожные проявления ксантогранулемы могут быть использованы народные средства. Использование трав и растений помогает скорейшему устранению папул. Народные целители рекомендуют при ксантогранулеме ювенильной.
Кожные проявления ксантогранулемы могут быть использованы народные средства. Использование трав и растений помогает скорейшему устранению папул. Народные целители рекомендуют при ксантогранулеме ювенильной.
Компрессы из свежей моркови. Необходимо очистить морковь и натереть ее на мелкой терке. Положить массу на кусочек бинта или марли, приложить к папуле и закрепить бинтом. Держать три часа.
Облепиховое масло для лечения ксантогранулемы. Необходимо пропитать кусочек бинта маслом и приложить к папуле. Сверху компресс накрывается кусочком пищевой пленки и закрепляется бинтом.
При ксантогранулеме ювенильной полезны ванны с добавлением отваров череды, дубовой коры, липового цвета и ромашки. Отвары можно готовить из одного вида растений или их смеси.
Прогноз и профилактика
Профилактики развития ксантогранулемы ювенильной не существует. Прогноз, в большинстве случаев, благоприятный, заболевание самостоятельно разрешается в течение 3-6 лет. После разрешения папул на коже могут остаться участки повышенной пигментации или атрофические рубцы.
Поражения тканей глаза может привести к развитию глаукомы, однако, хирургическое лечение, как правило, дает хорошие результаты.
Ксантогранулема ювенильная - Клинические рекомендации
Заболевание встречается у детей раннего возраста,
Описаны случаи появления ксантогранулем у взрослых,
При одиночных высыпаниях заболевание несколько чаще появляется у мальчиков,
Патогенез заболевания неясен.Заболевание является доброкачественной опухолью из дифференцированных гистиоцитов не- лангергансового типа. Уровень липидов в сыворотке крови нормальный. Причина прогрессивной липидизации (накопления липидов) гистиоцитов при отсутствии гиперлипидемии неясна.Однако было показано,
Некоторые авторы предполагают,
Заболевание начинается с появления розовых,
Поверхность элементов обычно гладкая,
У части больных могут наблюдаться пятна "кофе с молоком",
Течение заболевание хроническое,
Микроузелковая форма
| Характеризуется высыпанием мелких куполообразных папул диаметром 2-5 мм, |
Крупноузловая форма
| Самый распространенный вариант ювенильной ксантогранулемы.Встречается в любом возрасте.Проявляется в виде высыпания одного или нескольких узлов диаметром 1-2 см.У взрослых чаще всего наблюдается одиночный узел. |
Бляшковидная форма
| Характеризуется высыпанием одиночной или нескольких плоских бляшек желтого или оранжевого цвета, |
Гигантская форма
| Редкая форма заболевания, |
Язвенная форма
| Изъязвление центральной части поверхности ксантогранулемы с ее западением, |
Оральная форма
| Характеризуется одиночным узлом красно-желтого цвета, |
Глазная форма
| Чаще встречается в возрасте до 2 лет в 10% случаев заболевания.Чаще это односторонний процесс.Локализуется на конъюнктиве глаза с захватом лимба или без.Сочетание глазной и кожной формы ксантогранулемы по данным разных авторов встречается у 0, |
Системная форма
Встречается приблизительно в 4% от всех случаев заболевания и у 50% больных сочетается с кожными проявлениями.Характеризуется образованием гранулем в мышцах,
Диагноз ставится на основании клинической картины,
- В ранней стадии - скопления мономорфных гистиоцитов с обильной эозинофильной цитоплазмой,
макрофаги, лимфоидные клетки и эозинофильные гранулоциты. - В стадии развития - скопления липидов в цитоплазме гистиоцитов,
придающих им пенистый «ксантоматозный» вид, гигантские клетки Тутона, клетки с размещенными ядрами в виде венчика, что является типичным для ювениальной ксантагрануломы.В инфильтрате присутствуют лимфоциты, эозинофильные гранулоциты и плазматические клетки. - В стадии регресса наблюдается пролиферация фибробластов и фиброз.
В отличие от гистиоцитоза X у гистиоцитов нет тенденции проникать в эпидермис и при электронной микроскопии гранулы Лангерганса не выявляются.
Дети в возрасте до 2-х лет с множественными высыпаниями должны находится под наблюдением офтальмолога,
Пациенты с кожной формой заболевания,
При глазной форме заболевания рекомендованы кортикостероиды в виде глазных капель,
При системной форме применяется химиотерапия (цитарабин,
Ксантогранулема ювенильная * My dermatology
Ювенильная ксантогранулема являются доброкачественным образованием; обычно протекает бессимптомно; возможно самовосстановления, красные, желтые или коричневые папулы и узелки которые приимущественно состоят из гистиоцитарных клеток, образуются в младенчестве и детстве.
Папулы или узелки могут образовываться в коже,ткани глаза и внутренних органах. Ювенильная ксантогранулема является наиболее распространенной формой гистиоцитозом не-Лангергансовских клеток.
Adamson впервые сообщил о ювенильной ксантогранулеме в английской литературе в 1905 году. Он представил ребенка, у которого развились многочисленные желто-белые папулы на теле в первые 2 недели жизни. Он назвал это множественные врожденные ксантомы. В 1912 году McDonagh представил первый обзор случаев и переименовал в состоянии nevoxanthoendothelioma (хотя состояние не связано с невусом или эндотелиальными клетками). В 1954 году Helwig и Hackney снова переименовал в ювенильная ксантогранулема , что отражает его гистопатологическое строение. Laurb a и Lain в 1937 году впервые сообщили о развитиии ювенильной ксантогранулемы во внутренних органах. Blank и др. впервые описал поражение глаз в 1949 году.
Этиология Этиология ювенильной ксантогранулемы полностью не известны. Папулы и узелки ювенильной ксантогранулемы гистологически представлены дифференцированными не-Лангергансовыми клетками гистиоцитов. По общему мнению, что клетки имеют происхождения из кожных дендроцитов. Как предполагается, ювенильная ксантогранулема , возможно, является гранулематозной реакцией гистиоцитов к неопознанному стимулу, вероятно физической или инфекционной этиологии. Данные Kraus и др., предпологает возможное происхождение из CD4 + плазмацитоидные моноцитов. Ингибирование клеточного апоптоза-видимому, играет незначительную роль при росте ксантогранулемы. Появление гигантских клеток и пенящийся содержащие липиды гистиоцитов в общем происходит поздно и очевидно -является вторичным, возможно в ответ на выработку цитокинов гистиоцитами. Уровни сывароточных липидов в крови остается нормальны на всем протяжении заболевания.
Эпидемиология Ювенильная ксантогранулема появляется у белокожих примерно в 10 раз чаще, чем у афроамериканцев. В детстве, ювенильная ксантогранулема встречается преимущественно у мальчиков (1,4:1). У взрослух заболеваемость приблизительно равна. Множественные поражения кожных возникают преимущественно у мужчин (12:01).
Возраст Около 35% случаем ювенильной ксантогранулемы проявляется при рождении, 71% случаев заболевания приходится на первый год жизни. Средний возраст при постановке диагноза составляет 22 месяцев. В большинстве случаев ювенильная ксантогранулема саморазрешается к 5 летнему возрасту. Несмотря на термин ювенильная ( младенческая) в название болезни, в 10% случаев проявляются в зрелом возрасте.
Клинически Поражение, как правило, протекает бессимптомно, имея гладкие, округлые, желтого, красного, коричневого цвета единичную папулу или множественные папулы. Наиболее частым местом появления - на голове и шее, а затем на туловище и верхних конечностях, однако ксантогранулема может возникать на любом участке кожи. До 81% случаев кожной ювенильной ксантогранулемы проявляются в виде одиночного поражения. Эта форма также наиболее распространена и при взрослой ксантогранулемы.
Были описаны две формы ювенильной ксантогранулемы: папулезныая и узловатая.
Папулезная форма имеет размеры от 2 - до 5-мм, гладкие, твердые папулы, которые изначально красно-бурые, а затем быстро изменится на желтый. Реже узловатая форма, является круглой, от 0,5 до 2 см, просвечивающие, красно-желтого, эластичный узелки с телеангиэктазии (узелки со временем могут измениться до желто-коричневого цвета). Гигантские ювенильные ксантогранулемы относится к узловатым и могут быть больше чем 2 см (самая большая, описанных в литературе, была 10 х 5 см). Более редкие варианты включают смешанную форму характеризуется как папулезные и узловые, в которых сливаются сгруппированые папулы , и подкожная форма (примерно 5%), с единственным глубоким узлом или множественными элементами. Внекожных ювенильной ксантогранулемы встречаются редко (3,9%) и чаще всего проявляются в глазах (<1%) и периорбитальной области. Глазные ксантогранулемы обычно проявляет в радужной оболочке. Следующие по частоте встречаются в легких и печени. Реже, поражаются надпочечники, аппендикс, костей, костного мозга, центральной нервной системы , половых желез, почек, гортани, миокард, перикард, забрюшинного пространства, тонкого и толстого кишечника и селезенки.
Только 50% системных поражений сопровождается кожным проявлениями ювенильной ксантогранулемы, и эти кожные повреждения, как правило, бывают множественными, а не одиночными, папулами или узлами. Размер кожного поражения не коррелирует с наличием или отсутствием системных ксантогранулем. "Кофе с молоком" пятена наблюдается примерно в 20% у больных с папулезной формой ювенильной ксантогранулемы.
Причины Сосуществование кофе с молоком пятен и несовершеннолетних Ксантогранулема (JXG) был связан с эпилепсией. Ниман-Пика болезнь была связана с JXG. Крапивница пигментная была связана с JXG. Нейрофиброматоз типа 1 (УХЛ1) была связана с JXG. ретроспективного исследования подсчитали, что больше, чем 1 из 5 детей с NF1 в возрасте до 3-х лет будет развиваться JXG. Ювенильный хронический миелолейкоз, в настоящее время в основном упоминается как ювенильный миеломоноцитарный лейкоз (JMML), было отмечено в связи с несколькими JXGs, [13, 14, 16] и распространенность особенно высока у пациентов с сопутствующей нейрофиброматоз. Статистические данные относительно этой тройной ассоциации являются спорными; оценки показывают, что пациенты с NF1 и JXG имеют 20 - до 32-раз повышенный риск развития JMML чем пациенты с NF1 одиночку. Пациенты также были диагностированы с JMML и JXG, но без УХЛ1. Дифференциальный диагноз Фиброма кожи Гистиоцитоз Лангерганса Мастоцитоз Шпиц Невус Ксантомами Процедуры Биопсия кожи может быть выполнена, как для диагностики и косметический. Образец обычно состоит из полного удаления папул или узелков. Гистологические Гистологическое исследование несовершеннолетних Ксантогранулема (JXG) демонстрирует различные результаты. Зависящих от времени прогрессии существует в развитии характерных гистологические характеристики JXG, что коррелирует с возрастом поражения. Ранние образцы биопсии выявить плотные мономорфной гистиоцитарный инфильтрата в дерме. Продолжение в подкожную клетчатку, фасции, мышцы и происходит приблизительно в одной трети случаев. [18] Старые поражения содержат пенистые клетки, Touton гигантские клетки, и иностранные гигантские клетки тела. Смешанный клеточного инфильтрата нейтрофилов, лимфоцитов, эозинофилов и (редко) тучные клетки могут быть отмечены. Старые очаги фиброза продемонстрировать. Нет гистологических различий не сообщается между кожных и системных JXG. Из-за трудности в диагностике JXG и из-за переходных присутствии Touton гигантские клетки в JXG поражений, эти классические элементы, которые не могут присутствовать в каждом конкретном случае. Гистиоциты содержат плеоморфные ядер с низким содержанием или отсутствуют фигуры митоза, и нерегулярные плотных тел. Кластерированные форме запятой органов иногда наблюдаются на электронную микроскопию, но не являются специфическими. Использование специальных красителей Важно дифференцировать от JXG Лангерганса и не histiocytoses Лангерганса клетки. [19] В JXG, гистиоциты положительны для антител против фактора XIIIa, HAM56, HHF35, KP1 (CD68), Ги M1P и Виментин и , как правило, отрицательно к CD1a и S-100. Новые отчеты также продемонстрировали CD4-положительных, который был использован в качестве доказательства того, что plasmacytic моноцитов может быть нормального клеточного типа из основных составляющих JXG, а кожный dendrocyte. Медицинская помощь Досрочное помощи, с пациентом уверенность, уместно из-за самоограничения доброкачественного характера несовершеннолетнего xanthogranulomas (JXGs). Глазных и системных поражений могут отвечать на стероиды или лучевой терапии. Редкие случаи тяжелых системных JXG потребовали одно-или мультиагентный режимов химиотерапии. Хирургической помощи Повреждения могут быть изъяты для диагностики и косметических целях. Глазные и системные поражения иссечение обычно приводит к излечению. 2008 случай докладе описывается новорожденных с множественными кожными и печеночных несовершеннолетних xanthogranulomas (JXGs), требующие трансплантации печени с холестазом вторичных и портальной гипертензии. Консультации Разумные экономически эффективным рекомендация направить пациента к офтальмологу, особенно в случаях периокулярная несовершеннолетних Ксантогранулема (JXG). [21] Пациенты в возрасте до 2 лет с множественными поражениями кожи включают 92% попутного случаях поражение глаз. См. этих пациентов к офтальмологу, и продолжить скрининг каждые 6 месяцев в течение второго года жизни. Когда представлены детей с диагнозом как JXG и нейрофиброматоз типа 1 (УХЛ1), Врачи должны быть в готовности к возможным несовершеннолетних миеломоноцитарный лейкоз (JMML). Ли скрининг для JMML необходимо остается спорным, и мало доказательств поддерживает выполнение гематологических панелей для обнаружения злокачественных новообразований. Вместо этого врачи должны сначала искать клинические признаки JMML у пациентов с NF1 JXG и, в частности, гепатоспленомегалия, увеличение лимфатических узлов и / или бледность. Лекарства Основная информация Системные стероиды могут быть использованы для проблемной висцерального несовершеннолетних xanthogranulomas (JXGs). Кортикостероиды Сводка Класса Кортикостероиды функционировать уменьшить размер висцерального узелков. Эти вещества обладают противовоспалительными свойствами и вызывают глубокие и разнообразный метаболических эффектов. Они модифицируют иммунный ответ организма на различные раздражители. Преднизолон (Deltasone, Meticorten, Orasone) DOC для висцерального поражения. Может снизить воспаления в обратном повышенной проницаемости капилляров и подавления активности ПМН. Дальнейшее амбулаторное Последующие визиты могут быть запланированы на регулярной основе для уверенности и контроля связанных с ним осложнений. Для пациентов с ювенильным xanthogranulomas (JXGs) и нейрофиброматоз типа 1 (УХЛ1), врачи должны следить за признаками и симптомами несовершеннолетних миеломоноцитарный лейкоз (JMML). [22] Пациенты с поражением глаз должны регулярно проверяться у офтальмолога для предотвращения редких осложнений, таких как глаукома. Осложнения Осложнения, связанные с несовершеннолетними xanthogranulomas (JXGs) редки и зависят от места и участия соответствующих условий. Вовлечение глаз может прогрессировать до глазных кровоизлияния, глаукомы или отслоения сетчатки. Эти осложнения лучшие предотвратить с помощью раннего обнаружения. Поражение ЦНС является очень редким осложнением. Печеночная недостаточность является редким, но потенциально смертельным, осложнением системной JXG. Прогноз При отсутствии терапевтического вмешательства, ювенильный xanthogranulomas (JXGs) выравниваться с течением времени. Как кожного поражения и внекожных Эвольвентные спонтанно в течение 3-6 лет. Гиперпигментация, атрофия мягких или anetoderma может сохраняться. Повреждения могут повториться после резекции. Частота рецидивов составляет около 7%. В отсутствие нейрофиброматоз, никакие системные последствия для здоровья не вовлечены, с редкими исключениями. Бдительно экране пациентов с нейрофиброматоз и JXG для лейкемии. Глазных, неврологических, и печени редки, но могут иметь серьезные долгосрочные последствия. Обучение пациентов Убедите пациентов и их семей. Поручить пациентов, касающиеся ассоциаций, связанных с клинической ситуации (нейрофиброматоз, глазные выводы в диффузных JXG, JMML), и прямое обучение пациентов к этим условиям.
Ксантогранулема ювенильная | Дерматология в России
Данные пациентаЦвет кожи:
II светлаяАнамнез жизниВредные привычки:
Нет вредных привычекАнамнез заболеванияНаследственный анамнез:
Нет указаний на наследуемый характер заболеванияПродолжительность заболевания:
несколько месяцевДебют в возрасте:
В возрасте до 1 годаХарактер течения заболевания:
Хронический персистирующийЭпизоды заболевания (обострения):
Это единственный эпизод заболеванияПервичное обращение:
Это первичное обращениеStatus localisОписание сыпи:
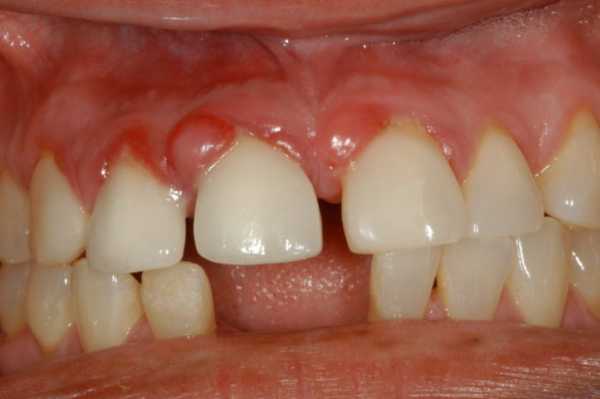
Образование расположено на внутренней поверхности правого предплечья.Элемент представлен куполообразно возвышающейся над окружающей кожей папулой розовато-жёлтого цвета, размером 0,4 см, при пальпации образование безболезненное, плотной консистенции. Ребенок осмотрен полностью - подобных элементов не обнаружено. Дерматоскопически - бесструктурная зона желтоватого оттенка, по периферии розовая зона.
Первичные элементы сыпи:
ПапулаЛокализация высыпаний:
ПредплечьеРаспространение сыпи:
Не указаноОбщие клинические данныеЖалобы при обращении:
образование на коже
Категории жалоб:
Сыпь на кожеОсмотр больного:
Других высыпаний на коже нет. Соматически девочка здорова.
ДиагнозКлинический диагноз:
Ксантогранулема ювенильная (juvenile xanthogranuloma,juvenile xanthoma,ксантома юношеская)Дифференциальный диагноз:
контагиозный моллюск
невус Шпиц
пиогенная гранулёма
Ксантогранулема ювенильная - доброкачественный,самопроизвольно регрессирующий гистиоцитоз, встречающийся в раннем детстве и редко у взрослых. Код по МКБ-10: D76.3. Учитывая, что у пациентов с кожной формой заболевания, высока вероятность самопроизвольного разрешения процесса, рекомендовано наблюдение. В данном случае имеется один элемент, пациенты с множественными высыпаниями на коже обследуются для исключения других форм ксантогранулёмы, таких как глазной и ситемной. Глазная форма чаще встречается в возрасте до 2 лет в 10% случаев заболевания.Чаще это односторонний процесс.Сочетание глазной и кожной формы ксантогранулемы по данным разных авторов встречается у 0,5 - 1% при одиночных высыпаниях и до 40% при множественных.Обычные симптомы - эритема конъюнктивы,светобоязнь,изменение окраски радужки и увеличение глазного яблока.Серьезными осложнениями являются гифема (кровоизлияние в переднюю камеру) и глаукома,которые могут привести в слепоте. Системная форма встречается приблизительно в 4% от всех случаев заболевания и у 50% больных сочетается с кожными проявлениями.Характеризуется образованием гранулем в мышцах,печени,селезенке,легких.Реже в процесс вовлекаются яички,кости и центральная нервная система,при поражении которой наблюдается атаксия, повышенное внутричерепное давление, субдуральные кровоизлияния,задержка развития,несахарный диабет и другие неврологические нарушения.Сообщалось о смертельных исходах в случаях прогрессирующей ювенильной ксантогранулемы у новорожденных при поражении печени.https://agapovmd.ru/dis/skin/juvenile-xanthogranuloma.htm
Ксантогранулема ювенильная | Турбовская Светлана Николаевна
Ксантогранулема ювенильная ( невоксантоэндотелиома) – это достаточно редко встречающееся доброкачественное кожное заболевание, проявляющееся образованием саморазрешающихся узелковых элементов.
Преимущественно встречается у детей раннего возраста. Чаще всего, заболевание самопроизвольно проходит к пятилетнему возрасту
Этиология и патогенез. Современная наука пока не может назвать причины появления ювенильной ксантогранулемы, но известно, что уровень содержания липидов в сыворотке при данной кожной патологии не повышается.
Клиническая картина проявляется в виде плотных одиночных, реже множественных папул красноватого, коричневого или желтого цвета. В большинстве случаев, папула возникает на коже шеи или головы, однако, образование может образоваться на любом участке кожи.

Ювенильная ксантогранулема у ребенка (дерматоскопическая картина).
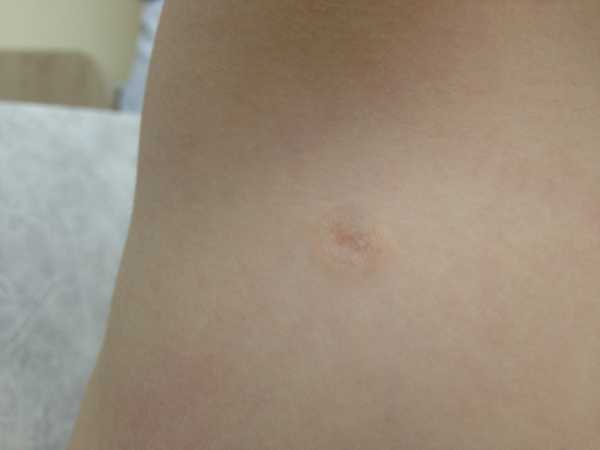
Ювенильная ксантогранулема у ребенка (состояние после саморегресса).
Внекожные формы ксантогранулемы ювенильной встречаются примерно в 3-4% случаев и чаще всего, проявляются на тканях глаза.
Лечение. Наблюдение в динамике. В большенстве случаев элементы регрессируют самопроизвольно в течение 3-6 лет. После исчезновения папул на коже могут остаться участки пигментации или атрофические рубцы.
По медицинским показаниям или с косметической целью элементы могут быть удалены.
Назад в "Д, З, И, К"
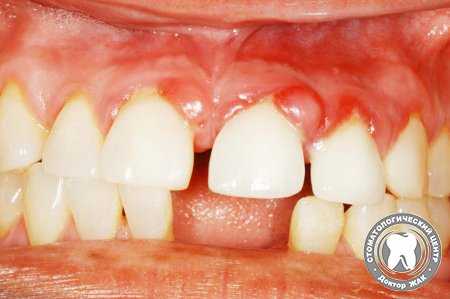
Кистогранулема зуба: причины, симптомы, методы лечения и профилактики
Кистогранулема – плотное новообразование в периодонте. Симптомы этого заболевания могут не проявляться на протяжении длительного срока, а после вызывает серьёзные осложнения и болевые ощущения.
Кистогранулема вызывается скоплением воспалительной жидкости в гранулеме. Заболеванию подвержены взрослые и дети.
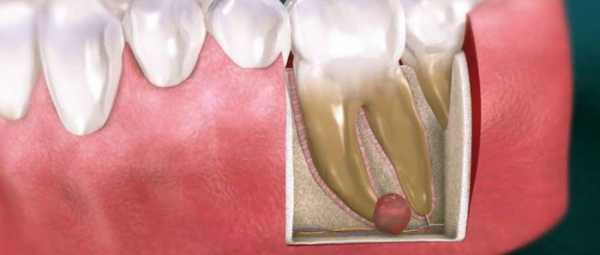
Основные причины появления
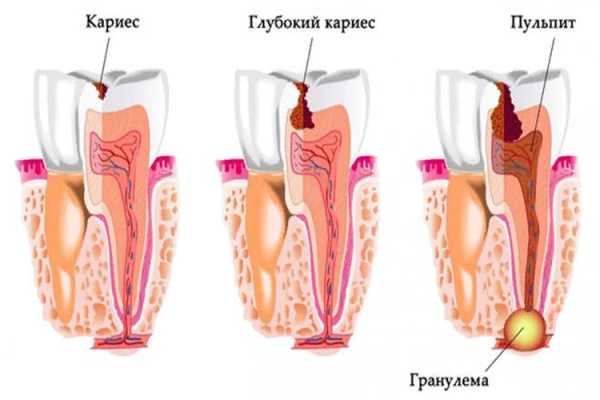
Если бактерии распространяются по тканям, естественный способ защиты организма – образование кисты на зубе. При отсутствии лечения, из-за больного кариесом элемента может развиться пульпит. В ротовой полости появляется больше источников инфекций и болезнетворных микробов.
Инфекция и воспаление могут переместиться с больного участка на здоровый по каналам корней, поражая всё большую область. Организм реагирует на угрозу, пытаясь ограничить распространение инфекции, образовав вокруг источника заражения плотную полость.
Внутри неё остаются мёртвые ткани и разнообразные бактерии. Изначально образование имеет небольшие размеры, но быстро разрастается за счёт постоянного размножения бактерий внутри, если не начать лечить вовремя.
Весь процесс контролируется иммунной системой. Через кровеносные сосуды в очаг инфекции поставляются иммунные клетки, которые борются с ней самостоятельно. Наличие такого заболевания снижает иммунитет и его защитные функции, со временем, инфекция может взять верх. Этому могут поспособствовать факторы:
- постоянные стрессы и напряжение,
- воздействие низких температур,
- простуда и другие заболевания,
- постоянное физическое утомление,
- смена температурного режима.
Киста может вскрыться без постороннего вмешательства, что приводит к образованию свища и значительно усложняет процесс лечения.
Симптомы заболевания
На первом этапе, который может длиться до нескольких лет, пациент может не испытывать серьёзных неудобств и боли, поэтому обнаружить симптомы может быть проблематично. Симптомы проявляются при снижении иммунитета, вызванном вышеуказанными факторами, такими как нахождение в состоянии стресса и переутомления.
Как правило, со временем симптомы начинают проявляться, но промежуток времени может составлять до нескольких лет. Среди первых признаков заболевания, которые могут проявиться уже через пару месяцев, принято выделять:
- повышенную чувствительность при пережёвывании пищи, или её надкусывании,
- более тёмный оттенок зуба по отношению к соседним,
- непродолжительные болевые ощущения.

На поздних стадиях кистогранулема проявляет себя иначе:
- острая боль, которая усиливается при контакте больной области с пищей,
- ощущение, как будто зуб увеличился в размерах,
- отёк стороны лица, расположенной напротив заражённой области.
Если не начать процедуры на этом этапе, распространение инфекции может вызвать симптомы:
- острая пульсирующая боль, которая может ощущаться в области лица, уха или шеи,
- боль в области дёсен, покраснение и опухоль,
- гноящийся карман десны,
- опухоль лица,
- воспалением лимфоузлов,
- высокой температурой,
- головная боль, общее недомогание, слабость.
В анализе крови больного можно обнаружить ускоренное оседание эритроцитов и повышенную концентрацию лейкоцитов.
Способы диагностирования заболевания
На первичных стадиях гранулемы, невозможно обнаружить заболевание невооружённым глазом, кроме случаев, когда нагноение уже началось. Для обнаружения заболевания на этом этапе, в целях последующего лечения терапевтическим методом, необходимо проводить обследование.
Для постановки диагноза используется два метода:
- Рентгеновское обследование поражённой области.
- Радиовизиография (компьютерный рентген) применяется с использованием цифрового рентгеновского оборудования.
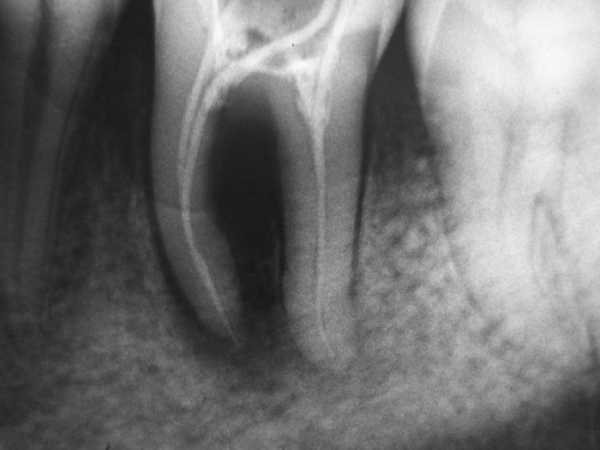
Рентгенография
С её помощью можно не только обследовать пациента на предмет образования кисты и опухоли, но и получить детальные данные об общем состоянии канала. Если обследующий врач обнаруживает возможное появление опухолевидного процесса в области челюсти, могут потребоваться дополнительные обследования.
Радиовизиография
Ещё один доступный, и эффективный метод обследования. По сути, это то же самое рентгеновское исследование, но с меньшей степенью облучения. Результаты отображаются не на снимке, а на компьютерном дисплее. Поэтому исследование ещё называют цифровым.
Лечение патологии
Чем раньше будет обнаружено заболевание, и раньше начато лечение, тем проще и менее болезненно оно будет проходить. Поэтому при первых проявлениях симптомов пациенту рекомендуется посетить зубного врача. После получения инструкций и обследования поражённого участка, пациенту стоит следовать указаниям и сохранять спокойствие в процессе лечения.
Всего насчитывается три типа лечения:
- консервативное,
- хирургическое,
- народное.
Первые два пункта производятся в заведениях здравоохранения. И обладают наибольшей эффективностью. Они сопровождаются физиотерапией, что помогает пациенту скорее восстановиться. Народные методы могут не только не принести результатов, но и ухудшить состояние пациента.
Консервативное
Этот метод лечения подразумевает применение антибактериальных препаратов, и пломбирование больного зуба. Такой метод позволяет остановить распространение гранулемы и сохраняет элемент от разрушения.
Антибиотики применяются для дезинфекции ротовой полости, и помогают избавиться от болезненной микрофлоры. Также стоматолог может прописать полоскание антисептическими средствами для дополнительной защиты от инфекций и облегчения болевого синдрома.
В случае обнаружения глубокого кариеса или воспаления пульпы, производится чистка каналов и ликвидация источника заражения. После этого в образовавшееся отверстие устанавливается медицинский состав и пломбирующее средство, которое впоследствии будет заменено постоянным аналогом.

В некоторых, самых запущенных случаях, консервативное лечение не имеет смысла и не представляется возможным. Тогда применяется хирургическое вмешательство, или удаление поражённого зуба.
Хирургическое
В процессе хирургического вмешательства происходит вскрытие десны, после чего из открытой раны удаляют весь гной. Как результат, пропадает воспаление тканей. Эта операция комбинируется с применением антисептических и обезболивающих медикаментов.
Независимо от методики, хирургический метод лечения всегда заканчивается успешно.
Существует несколько методов проведения хирургического вмешательства, целесообразность применения которых выбирается врачом после обследования:
- Вскрытие и дренирование.
- Резекция верхней части корня.
- Гемисекция.
- Удаление.
Если на десне есть карман, а на зубе щель, можно рассечь кисту и удалить скопившийся там гной.
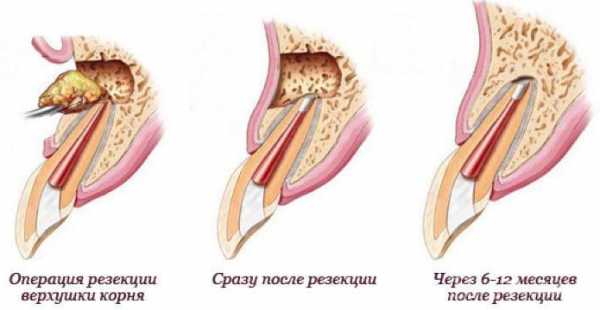
Резекция корня
Операция подразумевает следующие действия:
- вскрытие,
- очищение канала,
- заполнение области лекарственным препаратом,
- удаление гранулемы и верхней части элемента, которая подверглась поражению,
- удалённый участок заменяется на искусственный материал,
- пломбирование зуба.
Гемисекция зуба
Операция проводится в запущенных случаях, когда поражённых корней несколько, и их сохранение не представляется возможным. Операция состоит из стадий:
- Тотальное удаление зуба и всех его корней.
- Появившаяся лунка заполняется стоматологическим материалом.
- Установка коронки на этот состав.
- Рентгеновское обследование конструкции, её проверка.
Удаление
В случае невозможности лечения зуба, его приходится удалять. Это может произойти по ряду причин:
- Запущенная болезнь, которая сильно прогрессировала.
- Образование десневого кармана.
- Вертикальная трещина на зубе.
- Полное разрушение зуба или его коронки.
- Если наблюдается перфорация корневой области.
- Непроходимость корневого канала.
Народные методы
Для тех, кто до последнего откладывает визит к стоматологу, предусмотрено несколько народных методов лечения:
- Настойка прополиса и аира. По 30 грамм каждого ингредиента настаиваются в водке в течение двух недель, после чего состав применяется для полоскания.
- Отвары эвкалипта, шалфея и ромашки, которые можно применять для полоскания полости рта.
Возможные осложнения
В некоторых случаях киста и гранула могут начать гноиться, в результате чего образуется гнойный очаг, абсцесс или воспаление костной ткани челюсти. Такие осложнения могут быть опасны для здоровья человека.
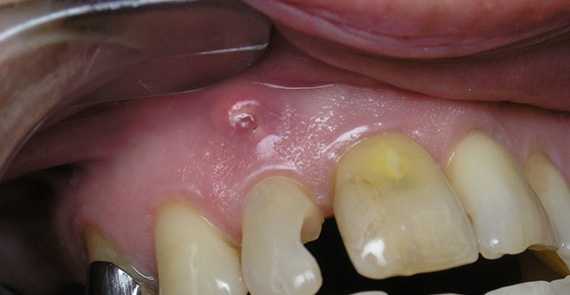
Сепсис – инфицирование крови, и её дальнейшее распространение по всему организму. Это крайне опасное заболевание, сопровождающееся крайне тяжёлым состоянием пациента, резким ухудшением его самочувствия. Также может развиться флегмона, сопровождающаяся скоплением гноя под мышцам лица, шеи или даже сердца, что может привести к крайне плачевному исходу.
Гноение гранулемы может начаться в результате переохлаждения или попадания в организм инфекции, что может повлечь за собой образование свищей, лечить которые достаточно проблематично. Не стоит заниматься самолечением, врачи лучше знают, что следует предпринять в конкретной ситуации, и обладают необходимым набором медикаментов и оборудования для успешного устранения очага заражения.
Для недопущения развития заболевания, рекомендуется соблюдать несколько правил:
- Посещение стоматолога не реже двух раз в год.
- Своевременная смена зубных щёток.
- Соблюдение режима здорового питания, и здорового образа жизни.
- Использование стоматологических ополаскивателей для поддержания гигиены полости рта.
Стоит отметить, что народные средства не сравнятся с лечением у квалифицированных врачей, и могут даже усугубить положение.
Испытываете ли волнение перед визитом к стоматологу?ДаНет
Профилактика заболевания
Лучше всего проводить все рекомендуемые мероприятия в комплексе. Это обеспечит максимальную защиту от появления симптомов этого и других заболеваний полости рта. Вот список основных правил, которые рекомендуется соблюдать:
- Чистить зубы два раза в день, использовать ополаскиватели для гигиены полости рта.
- В случае обнаружения кровоточивости дёсен, незамедлительно обратиться к врачу.
- Дважды в год показываться стоматологу.
- По мере необходимости менять щётки, чтобы не допустить распространения инфекции на здоровые участки.
- В случае появления болевых ощущений, даже незначительных, нужно сразу же обращаться к дантисту.
- Использовать только профилактические зубные пасты с лечебным эффектом.
- Полоскать полость рта стоматологическими ополаскивателями, и травяными отварами.
- Добавить в рацион больше продуктов, содержащих кальций, полезные витамины и минералы.
Кистогранулема – заболевание, которое не вылечится самостоятельно. Чем раньше пациент обратится к стоматологу, тем проще пройдёт лечение. В запущенной форме придётся применять ряд болезненных операций, или вовсе удалять зуб.
В таком случае, у стоматолога будет больше доступных методов лечения, среди которых можно будет выбрать самый простой и безболезненный.
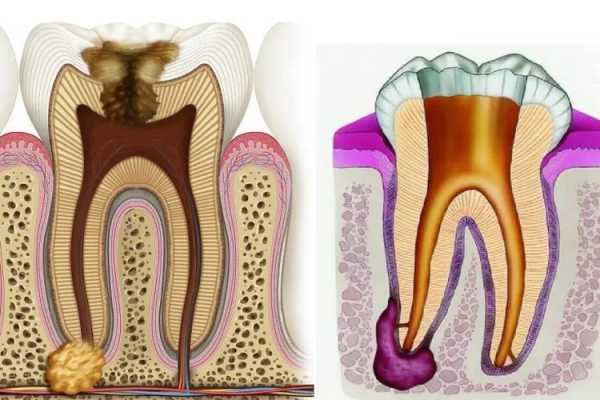
Что такое киста и кистогранулема зуба? Виды, симптомы, методы лечения
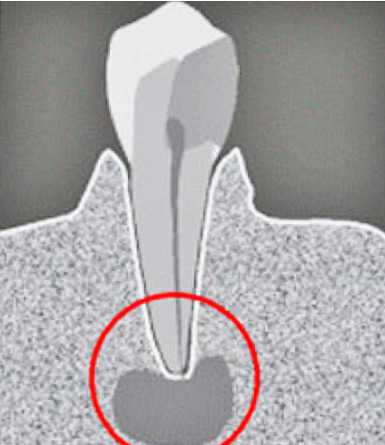 Киста зуба – это патологическое образование, место локализации которого бывает разным. Чаще всего проблема выявляется в передней части ротовой полости и в районе зуба мудрости. Образование может быть разной величины. При размерах меньше 5 миллиметров употребляют название «кистогранулема». Таким образом, речь идет об одной и той же патологии, но на разных стадиях развития.
Киста зуба – это патологическое образование, место локализации которого бывает разным. Чаще всего проблема выявляется в передней части ротовой полости и в районе зуба мудрости. Образование может быть разной величины. При размерах меньше 5 миллиметров употребляют название «кистогранулема». Таким образом, речь идет об одной и той же патологии, но на разных стадиях развития.
Киста и ее разновидности
Образование представлено полостью с гнойным содержимым. Внутри она выстлана фиброзной тканью. На рентгенограмме в проблемном месте обнаруживается темное пятно. Киста постоянно растет и может достигать 2 см и больше.
В зависимости от места расположения и других критериев различают разновидности кист:
-
Радикулярная. Формируется на корне. Часто одновременно наблюдается периодонтит.
-
Фолликулярная. Образуется, еще когда зуб находится в зачаточном состоянии.
-
Кератокиста. Это капсула, которая образуется у зуба мудрости. В ней помимо жидкости находятся частицы зубной ткани.
-
Ретромолярная. Образуется из-за трудного прорезывания зуба мудрости и протекания хронических воспалительных процессов.
-
Резидуальная. Сохранившаяся в костной ткани после удаления больного зуба.
Причины появления кисты
Образование, о котором идет речь, начинает зреть из-за проникновения инфекции в корневые каналы. Это может происходить по разным причинам:
-
Запущенное состояние зубов. Если при появлении небольшого дефекта на эмали не обращаться к врачу, развивается кариес, а при дальнейшем бездействии – пульпит. Игнорирование и этого болезненного состояния позволяет инфекции охватывать все большую область. Это способствует формированию кисты.
-
Пломбирование каналов с недочетами. Процедура выполняется при пульпите и периодонтите. Здесь стоматолог должен быть предельно внимательным. На участках канала, незаполненных пломбировочным материалом, может развиться инфекция. Идеальной методикой в этом случае является лечение под микроскопом.
-
Выполненное с ошибками протезирование. Коронка должна плотно примыкать к зубу. Иначе под ней скапливается пища. Для размножения бактерий это очень благоприятная среда. В такой ситуации недалеко до образования патологической полости с содержимым.
Возможные симптомы и осложнения
Характерным является то, что киста развивается медленно, изначально не доставляя хлопот человеку. Она медленно разрушает корень и окружающие ткани. Однако должно насторожить незначительное потемнение и смещение зуба.
Ощутимые симптомы начинают появляться, когда образование стало внушительным. На этом этапе может подниматься температура, становится больно пережевывать пищу, отекает десна и развивается флюс.
Эпителий в проблемной зоне разрастается, увеличивается объем кистозной жидкости. Тяжелое состояние может стать причиной выпадения зубов, воспаления надкостницы, развития флегмоны, затрагивающей мягкие ткани. Не исключено формирование опухоли. Возникает также риск заражения крови.
Особенно нежелательным является возникновение такого состояния у беременных женщин. Ведь в этом случае для полноценного лечения кисты существуют ограничения, а от появления осложнений никто не застрахован.
Лечение кисты зуба
Раньше при таком положении дел удаляли кисту и зуб. Сейчас подобное выполняется только по особым показаниям. В целом же применяются более щадящие способы избавления от проблемы.
Терапевтический метод
По возможности отдается предпочтение именно ему. Для этого размер кисты должен быть в пределах 8 мм, не больше. Процесс лечения длительный. Пациенту здесь приходится посещать стоматологический кабинет нужное количество раз.
Во время сеансов проводится вскрытие и обработка зубных каналов. В кисту вводятся лекарственные препараты. Выполняется временное, а затем постоянное пломбирование. В процессе лечения несколько раз назначается рентгенограмма. Это необходимо для контроля проводимой терапии.
Хирургический метод
К нему приходится прибегать, если киста продолжает рост, несмотря на проводимую терапию. В этом случае проблемное образование удаляется после предварительного разреза десны. Зубы у человека, за редким исключением, сохраняются. Пациент после операции принимает курсом антибактериальные препараты.
Применить хирургический метод целесообразно в следующих случаях:
-
кистозное образование слишком крупное – больше 1 см;
-
пациент часто испытывает сильную боль;
-
наблюдается опухоль десны;
-
проблема возникла на месте зуба с коронкой;
-
в корневом канале расположен штифт;
-
качественное пломбирование каналов за исключением верхушки.
Какой бы ни был выбран метод лечения, оно должно быть обязательно проведено. Это необходимо, чтобы предотвратить более серьезные проблемы.
Эта статья носит информативный характер, за подробностями просим вас обращаться к врачу! О противопоказаниях и побочных действиях спрашивайте у врача.
лечение, симптомы, фото, опасность, причины и снятие боли
Гранулёма зуба – это воспалительный процесс на верхней части зубного корня, возникающий при образовании хронического гранулематозного периодонтита. Поражение вплотную привязано к корню и становится первой стадией появления кистогранулёмы и радикулярной кисты. Образование и киста отличаются исключительно величинами. Гранулёмой называется опухоль величиной менее 50 мм, кистогранулёма достигает до 100 мм, а кистообразный нарост – более 100 мм. При отсутствии должного лечения гранулёма увеличивается и постепенно видоизменяется в радикулярную кисту.
Симптомы
На протяжении долгого времени, вплоть до десятков лет, гранулематоз развивается без выраженной симптоматики, из-за чего усложняется ранняя диагностика. У больных воспалительный процесс проявляется при сниженной иммунной системе, острых болезнях, переохлаждении, а также после продолжительных физических и умственных нагрузок. Однако врач способен наблюдать за ростом образования в динамике в процессе прогрессирования болезни.
Первичные признаки, продолжительностью от одного месяца до двух лет:
- Высокая чувствительность зуба, снижается обоняние, болит десна, ощущается дискомфорт во время надкусывания твердых кусков пищи и жевания продуктов.
- Затемнение эмали заражённых зубов.
- Непродолжительные болевые приступы тянущего типа без яркой выраженности, ноющая болезненность.
На этапе острого развития гранулёмы возникают симптомы:
- Ощутимая сильная зубная боль, усиливается во время жевания еды.
- Ошибочное ощущение роста зуба.
- Несильный отёк лицевых тканей, противоположных заражённому зубу, без болезненных проявлений.
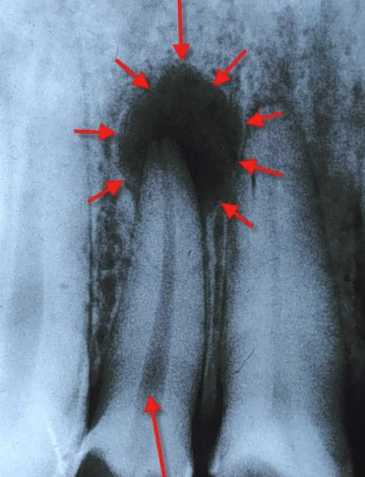
Апикальная гранулёма на зубе
При отсутствии необходимой терапии острый процесс нагноения сопровождается:
- Сильной болью с пульсацией, отдающей в район нижней челюсти, зону глазного полушария, а также в уши и шейную область.
- Опухлостью, покраснением и болевыми симптомами в десне и в щеке.
- Гнойными выделениями из дёсен.
- Видимой отёчностью лица.
- Воспалением близрасположенных лимфатических узлов.
- Повышенной температурой.
- Мигренью и общей слабостью в теле.
Отёчность и покраснение могут появиться в разных областях зуба: задеты бывают внутренняя оболочка дёсен, область нёба или пространство под губой. При надавливании на поражённую часть болевые ощущения заметно усиливаются. Боль распространяется по окружающим тканям, со временем её интенсивность нарастает. При помощи лабораторных обследований крови во время процесса нагноения (апикальная или периапикальная форма) врач определяет скорость оседания эритроцитов и превышенное количество лейкоцитов в составе крови.
Причины возникновения гранулёмы
Первопричиной развития гранулёмы на зубном корне считают попадание инфекционных микроорганизмов впериодонт – ткань, закрепляющая зубы в деснах – и дальнейшее его поражение. Патология возникает при таких факторах:
- Недолеченный кариес.
- Недолеченный пульпит, образовавшийся из-за воспаления пульпы.
- Воспалительные проявления в периодонте.
- Трещины на зубах, из-за чего на внутренней стороне развивается инфекция.
- Пренебрежение антисептикой зубов, приведшее к развитию инфекции в нём.
- Отсутствие должного ухода и обработки антисептиками после иссечения пульпы.
- Неаккуратная обработка антисептиками после лечения зубов.
Пиококковая гранулёма
Второстепенные провоцирующие факторы:
- Стресс.
- Перегрузка организма физическими упражнениями.
- Резкий скачок климатических условий.
- Сильное переохлаждение.
- Простудное инфицирование.
Воспаление в периодонте может возникнуть из-за неправильно подобранного лечения. Зачастую проблема появляется вследствие пренебрежительного отношения к профилактическим действиям. На участке удалённого зуба рана заживает только спустя продолжительность времени. Однако этого периода достаточно для попадания в разрез вирусных микробов, вызывающих последующее инфицирование тканей.
При отсутствии профилактики мигрирующая гранулёма стремительно распространится и заполнится гнойной жидкостью. Отказ от лечения спровоцирует смещение поражённых клеток по окружающим тканям и дёснам. Подобное течение патологии приведёт к развитию вирусного эндокардита. Болезнь отличается высокой опасностью и приводит к летальному исходу. Гранулёма обычно появляется после выпадения молочных зубов. Недуг образуется как у взрослых, так и у детей.
Диагностика
На ранних этапах развития гранулёмы не наблюдается существенных изменений в визуальном плане. Обнаружить патологию получится лишь при значительном росте и нагноении заражённой области. Для обнаружения патологического отклонения на стадии развития, когда ещё возможно удачно вылечить терапевтическими действиями, необходимо полностью и детально обследовать зону поражения. Для выбора метода лечения следует получить полную картину зубной гранулёмы, чтобы отличить от других возможных корневых образований.
Кольцевидная структура соседних клеток в районе кистозной клетчатки и гранулематозный участок могут различаться. Нагноение гранулёмы характеризуется сильным покраснением слизистой дёсен. Ткани отёкают, появляются болевые ощущения, боль стреляет в ухо и в голову. Данный симптом считается ориентировкой. Окончательный диагноз устанавливается после проведения двух главнейших методик. Это:
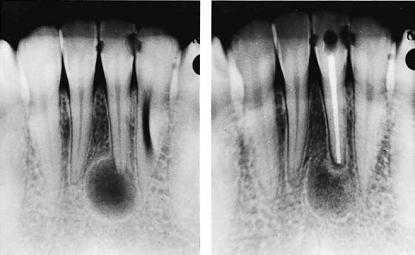
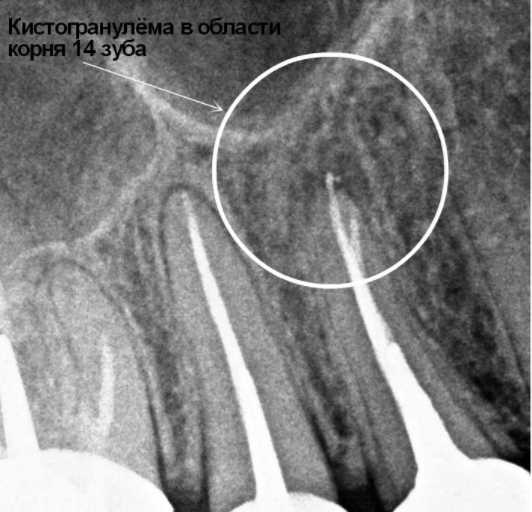
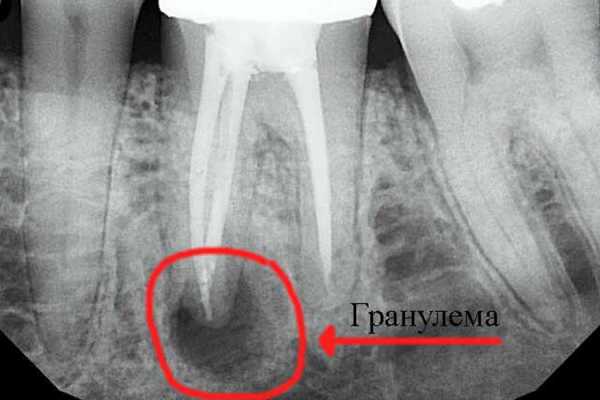
Гранулёма зуба на рентгене
- Рентгенография.
- Радиовизиография, или компьютерный рентген – диагностический способ, применяющий цифровую рентгенографическую аппаратуру.
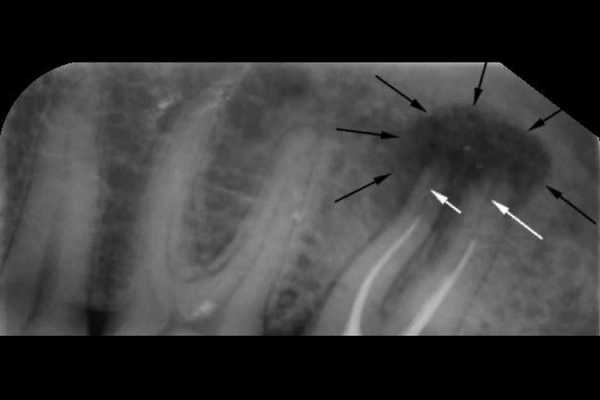
На рентгеновском снимке и радиовизиографическом патология выглядит тёмным пятном с чётко очерченной границей в верхней части поражённого зуба. Величина пятна на снимке носит косвенный характер. Признак указывает на тип новообразования корня. По размеру опухоли классификация затемнения проходит так:
- Величина до 5 мм – высокий риск наличия гранулёмы;
- От 5-7 мм – вероятная;
- Размер от 8-15 мм и более – образование в виде кисты.
Существует вероятность формирования крупной гранулёмы величиной до 1-1,2 см. Поэтому на деле тип прикорневого нароста определяется после получения результатов биопсии (анализ клеток ткани поражённого участка). Важно отличать образования в деснах от гранулёмы в зубе. Последнее относится к опухоли сосудистой системы доброкачественного характера. Образуется болезнь из десневого сосочка и появляется при получении мелких травм дёсен, в период нарушения гормонального фона, при беременности и климаксе. Появляющаяся десневая гранулёма может представлять собой узел с гладкой поверхностью и мягкой структурой. Нарост имеет величину от 5 и до 15 мм, окрашен в тёмный оттенок красного либо в фиолетовый цвет.
Гранулёму важно выявить на первом этапе. Часто её наличие обнаруживается во время лечения прочих стоматологических болезней. Помимо этого врач замечает аномальную отёчность и опухлость дёсен. Симптоматика сопровождается сильными болезненными ощущениями. Внимание доктора привлекает выпирание костной части, где верхушка поражённого зуба.
Существует категория пациентов, имеющих в ротовой полости установленные коронки и зубы депульпированного типа. Указанная группа людей более подвержена появлению гранулёмы зуба. Поэтому доктора внимательнее относятся к таким пациентам и тщательно следят за появлением малейшего изменения в структуре дёсен и зубов. Больные проходят регулярное обследование и сдают анализы.
Лечение гранулёмы зуба
Важно начать лечение уже на начальных этапах развития болезни. Первым делом пациент обязан прийти в больницу. Больной должен следовать и выполнять все рекомендации лечащего врача и проходить рентгеновское обследование. Немаловажно соблюдать адекватное, спокойное состояние в период проведения терапевтических мер. Лечение подразделяется на три вида:
- Консервативное или терапевтическое.
- Хирургическое.
- Народное.
Наибольшая эффективность встречается у первых двух видов лечения. Методы проводятся в клинических условиях. В качестве вспомогательного способа можно использовать народные методики.
Консервативное лечение
По сравнению с кистой зуба пиогенная гранулёма зубного корня успешнее поддаётся лечению консервативными способами, нацеленными на устранение поражённого очага и сохранение коронки. Терапевтические меры действенны на ранних этапах воспалительного процесса, пока не развилось нагноение в отличие от кисты. Для лечения гранулёмы прибегают к комплексным мероприятиям: правильная технология установления пломб, интенсивное обеззараживание, сопутствующее применение антибиотических препаратов для снятия патогенной природы. В редких случаях от болезни можно избавиться только использованием антибиотиков путём введения инъекции. Но следование данной методике целесообразно при некрупных опухолях без нагноения.
Нельзя пломбировать каналы без проведения рентгена. Первая процедура проводится до лечения и считается диагностической. Второй снимок необходим для контроля. Врач оценивает правильность выбранной методики лечения. Патологическое образование устраняют при помощи стоматологических воздействий. Терапевтический процесс проводится в несколько этапов:
- Удаляется предыдущая поставленная пломба либо вскрывается незапломбированный зуб.
- Механическим способом вычищается зубной канал, что позволяет лучше устранить гнойную жидкость, иссекается поражённая ткань.
- Стерилизуется канал при помощи промывания обеззараживающим средством, ультразвуком или лазером.
- Помещается внутрь канала лекарственное средство с гидроокисью кальция, затормаживающего активное распространение бактерий, провоцирующих увеличение костного материала за корнем. Ситуация видна через радиовизиографию спустя 20 суток после введения препарата.
- Ставится временная пломба.
Когда доктор на рентгене отметит прекращение воспалительного процесса и интенсивное затягивание ранок, проводятся следующие мероприятия:
- Убирается лечебная паста и заново обрабатываются зубные каналы обеззараживающими веществами.
- Завершается пломбировка зубов. Эффективный вариант заключается в использовании современных способов вертикальной конденсации. Метод представляет собой разогрев и уплотнение в канале корня медицинской гуттаперчи, наполняющей латеральную область и принимающей форму ответвлений.
После прохождения указанных этапов можно проводить реставрацию коронок зубов.
Хирургическое лечение
Хирургическое вмешательство назначается при отсутствии должного эффекта от консервативного лечения. Операция проводится при развитии острых разрушительных процессов на десне и в костном материале. Для оперативных манипуляций используется местный или общий наркоз. В медицинской практике различают несколько методик хирургических воздействий. Первый этап заключается во вскрытии десны для устранения гнойной жидкости. Далее в поражённую область вводится дренаж сроком на 3 дня до полного вытекания гноя. Параллельно проводится терапия антибиотическими, противовоспалительными и болеутоляющими медикаментами.
Резекция корня
Метод подразумевает иссечение верхней части корня. Процесс удаления гранулёмы проходит в несколько ступеней:
- Отслаивание тканевой оболочки десны, тем самым открывая проход к верхушке зуба.
- Очищение зубных каналов.
- Наполнение лечебными веществами.
- Иссечение гранулёмы вместе с заражённой верхушкой зуба.
- Вместо вычищенных воспаленных клеток область заполняют синтетическими тканями.
- Окончательное пломбирование зуба.
Резекция длится один час.
Гемисекция зуба
Процедура назначается при наличии большого количества корней у зуба. Операцию назначают при развившихся осложнениях, когда нет возможности сохранить корень. Межкорневая гемисекция разделена на 4 этапа:
- Полностью удаляются корни под коронкой, прилегающей к нему.
- Пустое пространство между корнями наполняется стоматологическим средством.
- Устанавливается коронка.
- После операции проводится наблюдение за зубом при помощи рентгена.
Отличие метода в простоте в исполнении. Способ может сохранить часть зуба и его функциональность. В дальнейшем у пациента появляется возможность прибегнуть к полноценному эстетическому протезированию. После протезирования человек возвращается к привычной жизни. Процедура уместна, если сохранившаяся корневая система и коронки могут выдержать оказываемую нагрузку.

Цистотомия зуба
Данный метод направлен на удаление крупных гранулём. Иссечение очага происходит поэтапно:
- В первую очередь создается искусственный канал между поражённой областью и ротовой полостью ближе к языку.
- Через канал между зубами выводится гнойная жидкость, впитывающаяся ватными тампонами.
- После полноценной чистки полость обрабатывают антибактериальными средствами.
- Накладывают швы.
- Свободная от нагноения часть наполняется костными клетками.
Цистотомия длительна, однако пациенты переносят её без проблем.
Удаление зуба
Удаление зуба вместе с гранулёмой назначается в исключительных ситуациях. Процедура проводится, если прочие методики оказались неэффективны. Показаниями к операции являются:
- Поздняя стадия развития болезни, появление осложнений.
- Формирование десневого кармана.
- Наличие вертикальной трещины на зубе.
- Полное разрушение зуба или коронки.
- Образование перфорации корня.
- Преграждена проходимость корневых каналов.
Гнойная жидкость вытекает из поражённого участка сквозь ямки в лунке после удаления зуба. Сформировавшаяся блуждающая гранулёма после иссечения зуба и антисептической обработки целостно устраняется. Ранки заживают, пародонтальные ткани полностью восстанавливаются. Спустя месяцы при полном заживлении тканей можно поставить штифт для нового зуба. Оперативные манипуляции проводятся совместно с параллельным использованием лекарственных медикаментов:
- Антибактериальные и болеутоляющие лекарства в таблеточной или инъекционной форме.
- Местные противовоспалительные и обезболивающие средства: стоматологические гели Метрогил Дента и Холисал, спрей Оралсепт.
- Полоскание раствором с антисептиками – Ромазулан и Хлоргексидин.

Народные методы
Устранить гранулёму зуба самостоятельно при помощи одних народных методов невозможно. Настойки и растворы не имеют прямого контакта с воспаленным очагом и не способны проникать в глубокие слои тканей. Однако народные рецепты имеют положительные стороны. Методика характеризуется такими свойствами:
- Усиливается действие хирургических манипуляций и лекарственных препаратов, дополнительно обеззараживается ротовая полость.
- Облегчаются послеоперационные побочные проявления и неприятные ощущения.
- Ткани интенсивнее затягиваются, повышается местная иммунная функциональность.
- Применяется в качестве профилактических мер.
Народные методы можно использовать только после консультации с лечащим врачом. Важно обговорить с доктором используемую рецептуру. Для домашнего лечения рекомендуется применять такие рецепты:
- По 2 столовые ложки корня аира и прополиса поместить в разные сосуды и наполнить их натуральной водкой. Смесь должна настояться в полной темноте на протяжении недели. Затем раствор процеживают и полощут получившейся жидкостью ротовую полость трижды в сутки. Перед процедурой нужно смешать настойки в равных долях по одной столовой ложке и налить две ложки кипятка. Нельзя удерживать жидкость во рту более полминуты.
- Три таблетки настоящего мумиё разводят в кружке с тёплой водой. Полученным раствором полоскать рот на протяжении дня.
- В кружку с тёплой кипячёной водой нужно добавить чайную ложку любого вида соли и смешать. Полоскать рекомендуется 6 раз в день. При желании можно растворить соду с 3 каплями йода при отсутствии аллергических реакций на него.
Опасность и прогноз
Прогноз лечения основывается на степени развития болезни. На прогнозирование влияет этап заболевания, сложность и применяемые методики в терапии. Лечение на ранних стадиях гранулёмы описывается благоприятным прогнозом. При помощи антибиотических препаратов и терапевтических мер удаётся добиться положительного результата. Также удачный исход по устранению болезни наблюдается у ребёнка.
Если реагентная гранулёма достигла этапа проявления гнойных жидкостей, результат зависит от местонахождения очага поражения. При нахождении воспаления на корне зуба прогноз неблагоприятен, зуб в дальнейшем можно удалять. При выявлении гноя в области дёсен содержимое вычищается дренажом. Врач прописывает больному антибиотики при гранулёме.
Если не провести необходимое лечение, пациент умирает. Возникшее нагноение попадает через мышечную систему в сердечно-сосудистую область. В итоге развивается сепсис, приводящий к летальному исходу. Эозинофильная гранулёма на корне зуба опасна, рискованна и приносит дискомфорт человеку. Но на ранних стадиях протекания болезни отсутствует причина для беспокойства. Рекомендуется незамедлительно пройти обследование на предмет наличия воспалительного процесса при проявлении первых симптомов. Нельзя запускать болезнь до критической точки.
Осложнения
Патологическое образование зубного корня является активным инфекционным очагом. Отсутствие должного лечения или отказ от прохождения терапии приведёт к серьёзным последствиям. Пренебрежение лечебными методами и оперативным вмешательством вызовет такое осложнение:
- Последующее прогрессивное развитие периодонтита и возникновение свища.
- Начало воспалительного процесса в тканях зубной лунки – альвеолит.
- Распространение поражения на надкостницу с дальнейшим формированием гнойного нарыва флюса – периостит.
- Уничтожение и омертвление костномозговой структуры зуба – остеомиелит.
- Резорбция зубной и костной тканей, вызывающая потерю зубов.
- Абсцесс, флегмона – процесс гноения околочелюстной ткани в ротовой полости.
- Распространение поражённых клеток в органы из-за попадания бактерий из очага в лимфатические узлы (лимфаденит), сердечную систему (эндокардит), печень, почки, клетки мозга.
- Смещение гранулёмы корня зуба, приводящее к перемещению воспалительного процесса на лице, на эпидермис с формированием абсцесса и новых очагов поражения, наблюдается асимметрия лица.
- Септическое заражение организма в результате проникновения вредоносных микроорганизмов в кровяные сосуды.
Удаление гранулёмы от зуба важно сделать на ранних стадиях во избежание развития негативных последствий. При проявлении первых признаков рекомендуется незамедлительно обратиться к врачу за медицинской помощью. Многие пациенты прибегают к народным методам, надеясь, что примочки и полоскания смогут избавить их от болезни. Однако самостоятельно или при применении травяных настоек зубная патология не сможет рассосаться сама.
Полностью устранить патологический нарост и спасти зуб квалифицированный врач способен независимо от этапа развития болезни. Но нельзя обойтись без удаления. Минимум побочных реакций можно получить только на начальных стадиях гранулёмы. Лечение корневого образования проходит терапевтическим и оперативным способами. Выбор методики для перелечивания основывается на величине воспаленной части, степени расползания поражения и разрушенного периодонта, а также на существующих осложнениях. Для предупреждения ухудшения воспалений и нагноения запрещается воздействие термического характера. Нельзя делать компрессы, использовать грелки и полоскать горячими настойками. Рекомендуется употреблять в пищу только остуженные блюда и заниматься физиотерапией.
Профилактика
Профилактические действия рекомендуется выполнять комплексно. Меры нацелены на предупреждение развития гранулёмы зуба. Профилактические меры заключаются в следующих мероприятиях:
- Соблюдение чистоты в ротовой полости. Важно ежедневно и тщательно чистить зубы и прополаскивать десна.
- Лечить кровоточивость дёсен.
- Регулярно посещать врача в стоматологии не менее двух раз в год.
- Систематически заменять зубные щетки, чтобы не распространить по ротовой полости бактерии.
- Несильные болевые ощущения в зубах сигнализируют о необходимости посещения врача. Важно вовремя проверяться, чтобы при наличии патологии обнаружить её своевременно.
- Внимательно следить за образованием кариеса, пульпита и периодонтита. Они провоцируют развитие гранулёмы.
- Использовать для профилактических мер исключительно лечебные зубные пасты.
- Постоянно прополаскивать ротовую полость травяными настоями.
- Рекомендуется добавить в рацион питания продукты с максимальным количеством кальция. Важно наполнить пищу полезными микроэлементами и витаминами.
Нужно ли удалять гранулему зуба и как?
Гранулема зуба – это различное по размерам узелковое новообразование, чаще всего локализованное ближе к корню. Бытует мнение, что этот недуг абсолютно не опасен и не нуждается в особенном лечении. На самом деле, это совсем не так. Гранулема зуба не представляет опасности до поры до времени. При развитии воспалительного процесса или инфицировании возможны серьезные последствия и осложнения. Лечение и удаление гранулемы зуба, а также все волнующие вопросы, рассмотрим далее.
Из-за чего образовывается?
Стоматологи затрудняются ответить на вопрос, что конкретно служит причиной развития данной неприятности. Замечен факт, что в 75% случаев гранулема начинает произрастать на месте удаленного зуба. Почему же так происходит? При отсутствии единицы пустота постепенно затягивается мягкими тканями. При недостаточной антисептической обработки во внутрь попадают патогенные микроорганизмы, которые провоцируют своеобразную мутацию клеток, вследствие чего вырастает узелковое образование.
Спровоцировать рост инородного тела во рту могут следующие факторы:
- Грибковые заболевания.
- Туберкулез, сифилис.
- Воспаление пульпы.
- Запущенная стадия кариеса.
- Некачественное оказание стоматологических услуг.
- Плохая гигиена полости рта.
- Неудачная пломбировка зуба.
Как распознать гранулему
На этапе роста довольно-таки сложно определить наличие патологического процесса. Первым признаком являются неожиданные болевые ощущения, будто в корне зуба. Боль периодичная, ноющего характера. Когда шишку будет видно наглядно, тогда присоединяется ряд характерных симптомов:
- Близлежащие ткани становятся ярко-алого цвета.
- Заметна припухлость и отечность.
- Могут наблюдаться перепады температуры тела.
- При пальпации наблюдается острая боль.
- Иногда пространство между десной и зубов заполняется гноем.
- Образовывается флюс.
Если же визуально патология незаметна, симптомы, как правило, отсутствуют, и дадут о себе знать только при развитии осложнений. При первых симптомах в ближайшее время посетите стоматолога. Нужно как можно скорей произвести удаление гранулемы зуба или терапию, назначенную доктором. Это поможет избежать неприятностей в будущем.
Основные виды
В зависимости от места локализации и некоторых особенностей, в стоматологической практике выделяют несколько типов недуга:
- Одонтогенная. Локализована у корня зуба. Обычно не доставляет дискомфорта, симптомы практически не отмечаются. Рекомендовано удаление гранулемы по причине быстрого разрастания.
- На десне. Данный вид требует особого внимания и диагностики. Часто шишка на десне имеет инфекционную природу, не связанную с зубом.
- Межкорневая. В данном случае она расположена чуть выше верхушки корня. Растет очень медленно, но чревата рядом последствий. Рекомендовано удаление гранулемы с последующим восстановлением зуба.
- Апикальная. Согласно статистике, встречается чаще остальных. Произрастает у верхушки корня, часто приводит к гнойному воспалению.
Диагностика патологии
Если гранулема возникла во рту, данный диагноз подтверждает врач-стоматолог. Если образование выросло внутри десны, здесь не обойтись без инструментальной диагностики. Для определения точной локализации требуется пройти рентгеновское исследование.
В обязательном порядке нужно отправить узелковое новообразование на гистологическое исследование. Это поможет с точностью определить диагноз, а главное, исключить злокачественную природу. Часто биологический материал вырезают полностью, то есть не частично, а производят полное удаление гранулемы зуба.
Терапевтическое лечение
Сама по себе зубная гранулема вовсе не опасна. Значительно страшнее ее последствия в случае возникновения осложнений. Такая шишка значительно портит эстетические показатели, даже если абсолютно не доставляет дискомфорта. Лечение гранулемы зуба – обязательная процедура. Обратите внимание, что целью терапии является устранение первопричины, которая спровоцировала появление нароста. Согласно отзывам пациентов, в некоторых случаях медикаментозное лечение способствует самостоятельному исчезновению гранулемы, она постепенно будто рассасывается. В противном случае специалисты настоятельно рекомендуют производить удаление гранулемы зуба.
Отметим, что каждый случай индивидуален и требует консультации специалиста. В большинстве случаев терапия состоит из следующих медикаментозных групп:
- Антибактериальные. Чаще всего антибиотики являются неотъемлемой частью лечения гранулемы зуба. Их назначают при инфекционных патологических процессах, которые спровоцировали нарост. Также данная группа медикаментов назначается после удаления гранулемы с целью предотвращения осложнений. Антибиотики выписывают в форме капсул или инъекций, в зависимости от сложности процесса.
- Противовоспалительные. Необходимы для снижения интенсивности отека, покраснения и болезненности. Обычно выписывают в форме наружных мазей.
- Ранозаживляющие. Назначают, как правило, после удаления гранулемы зуба, с целью скорейшего восстановления мягких тканей.
- Противоаллергические. Мази с данным эффектом также способствуют снятию отека.
Удаление образования
В случае новообразования на зубе удаление требуется практически всегда. В зависимости от размеров шишки и ее локализации могут быть проведены различные виды хирургического вмешательства. Чаще всего удаление гранулемы на зубе производят следующими способами:
- Резекция верхушки корня. Данный метод подразумевает удаление гранулемы с частью зубного корня. Образовавшуюся пустоту заполняют синтетическими наполнителями и производят пломбировку.
- Цистэктомия. Новообразование иссекается, после чего осуществляют антисептическую обработку и наложение швов. Отметим, что это занимает весьма много времени до полного зарастания тканей.
- Гемисекция. Удаление гранулемы зуба производится вместе с частью корня и коронки. После такого хирургического вмешательства возможно полноценное протезирование. Практикуется исключительно на многокорневых зубах.
- Полное удаление зуба. Гранулему вместе с зубом устраняют крайне редко, только в тех случаях, когда другие виды оперативного вмешательства не актуальны. После удаления производят тщательную антибактериальную обработку. Спустя 4 месяца ткани полностью затягивается и готовы к имплантации.
Еще одним эффективным способом является лазерное удаление гранулемы зуба. Эта методика относительно новая, для ее осуществления требуется дорогостоящее оборудование. Поэтому не удивляйтесь, что эта процедура будет стоить дороже остальных.
Чтобы максимально сохранить зуб, нужно обратиться к стоматологу при первых же симптомах патологического процесса. Не пытайтесь вылечить болезнь дома народными средствами. В качестве самостоятельного лечения — это абсолютно бесполезно. Согласно статистике, при своевременном лечении гранулемы исход весьма благоприятный.
Современное лечение гранулемы без удаления зуба
Какие возможны осложнения
Само по себе новообразование не вызывает каких-либо последствий. В случае попадания инфекции в корень зуба или при повторном воспалении может произойти загноение. В таком случае у человека возникает флюс, сильные боли, отек и распирание десны. Если вовремя не удалить гранулему зуба, это чревато неприятностями:
- Придется полностью удалять зуб.
- Новообразование может перерасти в злокачественную опухоль.
- Эта патология часто вызывает остеомиелит челюсти.
Профилактика
Чтобы обезопасить себя от подобного недуга, следует соблюдать несколько правил:
- Полноценно осуществляйте гигиенические процедуры.
- Своевременно лечите сопутствующие заболевания.
- Два раза в год посещайте кабинет стоматолога.
- Выбирайте щетку мягкой или средней жесткости.
- Укрепляйте десна с помощью различных ополаскивателей и пасты на основе растительных компонентов.
- Меняйте щетку для чистки рта раз в месяц.
Цена на лечение гранулемы зуба
Даже примерную цену лечения или удаления гранулемы зуба назвать довольно сложно. Стоимость зависит от конкретного места локализации новообразования, степени тяжести, первопричины, и, самое главное, от выбранного способа лечения. Уточнить цену терапии можно только после очного осмотра ротовой полости, после выбора тактики лечения.
Лечение гранулемы на корне зуба – что это такое, чем она опасна и как лечить зубной ряд: фото (снимки), симптомы
Содержание статьи
- Что это за болезнь
- Код зубной гранулемы по МКБ-10
- Причины образования воспалительного процесса
- Диагностируем гранулему на снимке зуба
- Как лечить гранулему на корне зуба
- Хирургическое лечение гранулемы десны
- Возможные осложнения
- Гранулема на корне зуба: чем опасна и какие прогнозы
- Профилактика
Образование гнойного мешочка возле корневой системы может привести к серьезным последствиям вплоть до потери. Поэтому сегодня мы поговорим про гранулемы на корне зуба, расскажем, что это такое, и определим, какое лечение необходимо.
Основная особенность стоматологического заболевания – это частая бессимптомность его протекания. Обычно возникновение уплотнения не замечается пациентом, в то время как полное игнорирование ситуации может довести до разрастания очага инфекции.
Что это за болезнь
Очаговое поражение околозубных тканей вызывается бактериями. Сперва на месте патологии появляется узел, затем он трансформируется в мешочек с полостью внутри, которая заполняется гнойным экссудатом. Особенность заключается в том, что пораженный участок может воздействовать на соседние органы, в том числе, стать причиной образования гайморита, свища, и ряда других нарушений.
Появление новообразования сложно заметить и локализовать на начальной стадии, поскольку чаще всего оно не дает никакой выраженной симптоматики. Единственный способ вовремя увидеть и начать лечение – проходить регулярные стоматологические обследования.
Код зубной гранулемы по МКБ-10
Международная классификация болезней помогает унифицировать процедуру диагностирования, терапии, а также внедрения новых технологий и методов в привычную практику. Для удобства всем классам заболеваний и конкретным состояниям присвоены буквенно-цифровые коды. Каждые 10 лет перечень обновляется и правится в соответствии с корректурами от Всемирной организации здравоохранения. По последним данным, гранулемоподобные патологии ротовой слизистой оболочки имеют шифровку К13.4.
Причины образования воспалительного процесса
Периодонт состоит из мягких и твердых тканей, которые являются основой для удержания зуба в челюсти. Поэтому любые изменения, которые нарушают его целостность, могут привести к воспалению десен, кровоточивости и даже к деструкции и выпадению зубных органов . Поэтому первопричиной возникновения гранулемы являются бактерии, которые начинают разрушать именно периодонт. Он, в свою очередь, может быть вызван кариесом и его осложнениями – пульпитом и периодонтитом – это основные причины, в то время как остальные, перечисленные ниже, являются только факторами риска и увеличивают вероятность образования заболевания. К ним отнесем:
- Микротрещины на зубах, через которые облегчается попадание инфекции.
- Плохую или нерегулярную гигиену полости рта. Недостаточно производить очистку щеткой, нужно использовать зубную нить, ополаскиватель, а также минимум раз в полгода записываться к стоматологу на профессиональную чистку. Такую услугу качественно оказывают в клинике – «Дентика».
- Недостаточную антисептическую обработку десен после лечения или оперативного вмешательства.
Провоцирующими факторами также могут стать:
- Курение.
- Переутомления и стресс.
- Недостаток витаминов и микроэлементов.
- Переезд в другие климатические условия.
- Частые простуды и прочие признаки низкого иммунитета. Особенно плохо, когда болезнь имеет бактериальный очаг поражения в полости рта.
Уделяйте внимание профилактическим процедурам, которые назначаются врачами для реабилитации после хирургического воздействия или иных сложных процессов, когда нужно обеззараживать рану. На слизистых оболочках все заживает достаточно быстро и хорошо, но даже незначительное попадание бактерий может привести к возникновению инфекции. После каждого приема пищи обязательно ополаскивайте рот, а также проводите антисептическую обработку.
Диагностируем гранулему на снимке зуба
Поскольку узелок появляется глубоко в тканях рядом с корнем, очень сложно определить его наличие на ранних стадиях. Вначале внешне он не будет выражаться ни припухлостью, ни покраснением. Увидеть симптоматику получится только при достаточно сильном распространении, когда начинает скапливаться гнойный экссудат. Распознать наличие проблемы на этапе, когда еще можно эффективно провести лечение, лучше всего получается с помощью рентгена или радиовизиографии. На снимках недуг выглядит как темное пятно округлой формы. Опухоль может иметь различный размер – от 0,1 до 1,2 см.
Специалист распознает наличие болезни еще на начальном этапе при залечивании соседних резцов, клыков или моляров.
На более запущенной стадии можно узнать, как лечится гранулема зуба, диагностируя следующие симптомы:
- Острая боль, особенно при надавливании. Также болезненные ощущения обостряются при перенесении инфекций.
- Отечность, краснота и гиперемия слизистых оболочек.
- Гной, который вытекает при нажатии на участок десны.
- Эмаль приобретает более темный оттенок.
- Начинаются головокружения.
- Увеличиваются лимфоузлов – это случается не часто.
Однако, симптоматика может свидетельствовать еще о нескольких стоматологических заболеваниях. Поэтому врач способен определить образование гнойного корневого узла исключительно по рентгеновскому снимку.
Как лечить гранулему на корне зуба
Лечение подбирается специалистом в зависимости от нескольких факторов:
- На какой стадии в данный момент находится воспалительный процесс.
- Затронуло ли поражение соседние участки.
- Какие состояния сопровождают патологию (защемление нерва, стоматит, множественный кариес и пр.).
В результате выбирается медикаментозная терапия, либо хирургическое вмешательство. Второй метод более радикальный, он позволяет справиться с проблемой, когда поврежден корень, пульпа или образовалась трещина.
Консервативный способ
Чтобы исключить бактериальную инфекцию (именно она приводит к нагноению), назначаются антибактериальные препараты, избавляющие от отечности, воспаления, покраснения и сильной боли. Больной зуб санируется. Он вскрывается, дантист просверливает отверстие вплоть до корневых каналов, чтобы убрать все пораженные тканевые клетки. Затем в образованную полость закладывается лекарство. К сожалению, это не дает 100%-ой гарантии, что не произойдет рецидива.
Физиотерапевтический метод
Можно воздействовать на гранулему, но при этом не повреждать мягкие ткани. Это делается с помощью:
- Депофореза. При этом в зубные каналы, предварительно очищенные изнутри, закладывается специальный медицинский состав. Такая смесь отлично устраняет инфекции и предотвращает повторное инфицирование.
- Лазера. Это очень эффективная методика на начальной стадии развития. Лазерный луч, воздействующий на корневую систему, полностью обеззараживает ее.
Отметим, что после всех вышеприведенных способов устанавливается временная пломба. Это позволяет доктору затем повторно вскрыть и осмотреть состояние тканей. Если там все отлично, то он пломбирует санируемый участок.
Хирургическое лечение гранулемы десны
Вмешательство необходимо в тех случаях, когда консервативная медицина не оказала должного эффекта. Оно требуется при диагностировании процессов разрушения в острой стадии. Для операции может быть применен местный или общий наркоз. Самый простой вариант – десневое иссечение для оголения гнойного мешка. Гной вытекает, образуемая полость промывается и в нее закладывается лекарство для обеззараживания, обезболивания.
Резекция корня
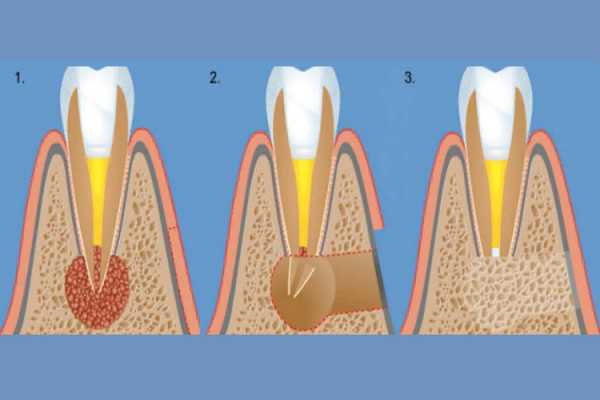
Во время процедуры стоматолог-хирург действует следующим образом:
- Ткани десен отслаиваются, чтобы получить доступ к верхушке корневой системы.
- Зубные каналы вскрываются и очищаются.
- Образованные проходы наполняются препаратами.
- Гранулема иссекается вместе с верхней частью зуба.
- Место, где раньше был воспаленный узел, заполняется специальным костным заменителем.
- Проводится пломбирование.
Межкорневая гемисекция корня
Необходимо при сильном поражении, когда уже нет возможности отсечь только верхушку, сохранив основную величину. Ключевые шаги операции:
- Удаление участка, находящегося внутри альвеолы, при этом сама пластина может быть сохранена.
- Очищение околозубных тканей.
- Заполнение полости специальным составом.
- Установка импланта.
В целях профилактики требуется наблюдать за оперируемой областью, регулярно делая рентгенографию. Это эффективный и достаточно простой метод, который позволяет сохранить живую зубную пластину, а на оставшиеся зоны в дальнейшем можно установить аккуратную коронку.
Как вылечить гранулему на корне зуба цистотомией
Это поэтапное устранение крупного очага воспаления. Чтобы вывести весь гнойный экссудат, создается искусственный канал, который соединяет воспаленный узел с ротовой полостью напрямую. После удаления инфицированной жидкости, место обрабатывается антибиотиками, а ранка – зашивается. Образованные отверстия могут быть заполнены искусственным биоматериалом – костными клетками. Это длительная операция, но проводится она, как правило, без осложнений.
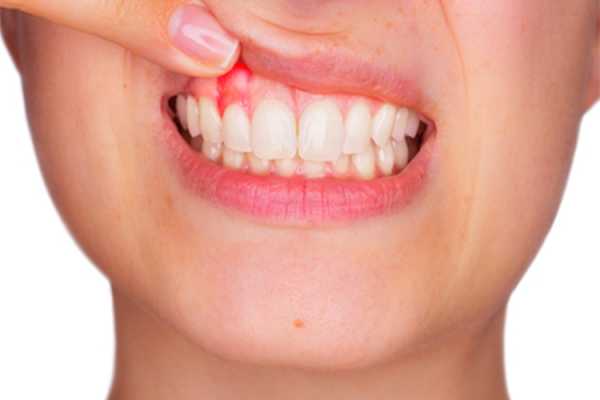
Удаление
Назначается в крайнем случае, если остальные процедуры показали свою неэффективность, например, когда:
- Возникают осложнения, запущенная стадия.
- На десне начал формироваться наружный гнойный карман.
- Образуется продольная трещина – зубная пластина просто раскалывается на две части.
- Разрушается костная ткань (зуб крошится).
- Происходиь перфорации корня.
- Каналы разрушены.
В ходе операции корневая система убирается полностью, а в пародонте остается лунка. Она заполнена гноем, который необходимо вымывать. Через 2-3 месяца после хирургического вмешательства на заживший участок уже можно ставить штифт для постановки имплантата. Дополнительно врачом назначаются растворы для полоскания (например, «Хлоргексидин»), гели для местного обезболивания и обеззараживания («Холисал»), а также антибиотики против бактериальной инфекции и обезболивающие в таблетках или уколах.
Возможные осложнения
При отсутствии лечения или неправильно подобранной терапии, заражение может распространиться и дать неприятные последствия, в том числе:
- Еще большую прогрессию периодонтита с образованием свища.
- Альвеолит – когда воспаляется зубная лунка.
- Флюс на надкостнице.
- Омертвение тканей.
- Потерю больного и вблизи стоящих костных образований.
- Формирование гнойного абсцесса, флегмоны.
- Попадание бактерий во внутренние органы, начиная ближайшими лимфоузлами и заканчивая печенью, почками, сердцем и мозгом.
- Ассиметрию лица из-за защемления нерва или смещения воспаленным узлом частей челюсти.
- Повышение температуры, недомогание, слабость, тошноту и другие признаки интоксикации организма.
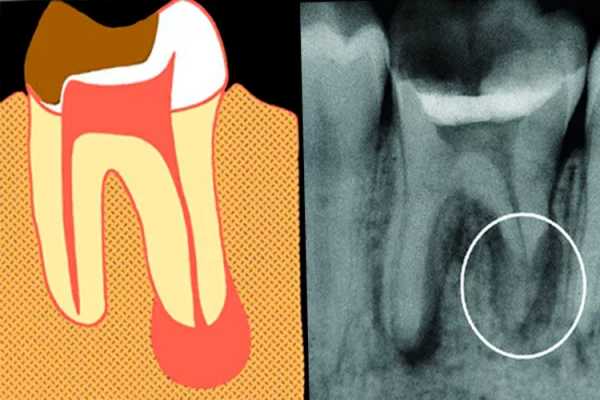
Гранулема на корне зуба: чем опасна и какие прогнозы
Отметим, что данное заболевание не поддается домашнему лечению. При ее обнаружении необходимо срочное обращение к специалисту, применение препаратов и хирургическое вмешательство. Опасность состояния заключается в том, что при самолечении можно запустить воспалительный процесс.
При оперативной диагностике и своевременном оказании помощи прогнозы очень перспективные. Больной обычно не чувствует дискомфорта, быстро отходит от наркоза, а спустя время специалисты уже приступают к эстетической коррекции – установлению коронки или имплантата. При консервативном способе терапии возможен рецидив, поэтому стоит регулярно проводить осмотры, при необходимости – делать рентген.
Профилактика
В профилактических целях необходимо:
- Заниматься ежедневной гигиеной полости рта, используя зубную щетку, нить, ополаскиватель для десен.
- Проходить минимум раз в полгода осмотр у стоматолога.
- Снизить потребление сладкого, кофе, чая, а также всех напитков с красителями – все это негативно воздействует на эмаль и часто приводит к образованию кариеса.
- Отказаться от вредных привычек.
- Увеличить количество витаминов и полезных микроэлементов, которые попадают в организм.
В статье мы рассказали про то, что такое гранулема в зубе и показали ее на фото. Придерживайтесь наших рекомендаций и внимательно следите за своим здоровьем! В случае обнаружения проблем, приходите в стоматологическую клинику «Дентика», где мы подберем вам курс лечения и устраним любые недостатки.
Гранулема зуба – что это, причины, симптомы, лечение – Доктор Зуб
Содержание статьи:Гранулема зуба – патологическое образование у верхушки корня. Довольно часто, болезнь протекает бессимптомно, обнаруживается на поздних стадиях развития и является причиной потери резца, клыка или моляра.
Процесс развития
Гранулема зуба, что это за заболевание?
Давайте разберемся, почему возникает патология, какие симптомы указывают на ее наличие и как происходит лечение.
Гранулема корня является защитным механизмом, помогает локализовать очаг инфекции и уберечь организм человека от серьезных осложнений.
Коронка зуба состоит из эмали и дентина. Твердые зубные ткани надежно защищают нервно-сосудистые волокна от негативного воздействия окружающей среды. Пульпа занимает внутренние полости зуба. Она располагается до самого верхушечного основания и выполняет защитную и трофическую (питательную) функции. При отсутствии патологии, инфекция не имеет возможности проникнуть вглубь организма и вызвать воспаление.
Кариес – патологический процесс, ведущий к разрушению всех зубных тканей. Первоначально поражается самый прочный защитный слой – эмаль, затем вовлекается дентин и процесс затрагивает пульпу. Воспаление нервно-сосудистого пучка называется пульпитом и сопровождается сильными болями. После гибели пульпы, воспалительный процесс опускается в корневые каналы и локализуется в области верхушки корня зуба. При длительном отсутствии лечения, в месте очага инфекции формируется своеобразный мешочек, заполненный продуктами распада клеток. Это патологическое образование называется гранулемой зуба.
Гранулема корня имеет склонность к росту. Постепенно увеличиваясь в размерах, она преобразуется в кистогранулему (диаметр от 0.5 до 10 мм) и полноценную кисту (диаметр свыше 10 мм).

Интересно, что при переходе пульпита в периодонтит, человек может почувствовать временное облегчение состояния. Однако это не является признаком здоровья. Поэтому, при первых сигналах неблагополучия, как можно раньше обратитесь к стоматологу за помощью.
Внимание! Терапевтическое лечение гранулемы, кисты и хронического апикального периодонтита длительное. Часто, чтобы устранить воспаление и избежать осложнений, приходится прибегать к хирургическим манипуляциям.
Причины появления патологии
Существует несколько причин формирования гранулемы корня.
Рассмотрим каждый из факторов:
- отсутствие своевременного лечения. Кариес – основной виновник всех зубных патологий. Постепенно поражая ткани, он способствует развитию воспалительного процесса у корня и возникновению гранулемы. Чтобы избежать осложнений, необходимо провести лечение на начальных этапах болезни. При поражении нервно-сосудистого пучка, развиваются опасные патологии: пульпит, периодонтит, периостит, гранулема, киста зуба;
- некачественная стоматологическая помощь. Чтобы вылечить зуб от кариеса, необходимо устранить все патологические ткани. Если врач, проводя лечение, оставляет в полости часть пораженных клеток и устанавливает пломбу, развитие кариеса продолжается. В таких случаях, внешне зуб выглядит полностью здоровым, однако вторичный процесс достигает пульпы и вызывает ее воспаление;
- неадекватная эндодонтическая терапия. Лечение пульпита заключается в устранении кариозных тканей, полном удалении пульпы, качественной антисептической обработке, пломбировании каналов. При сохранении инфицированных тканей, внутри полостей, воспалительный процесс локализуется у корней зуба.
Пример плохо запломбированного канала можно увидеть на фото: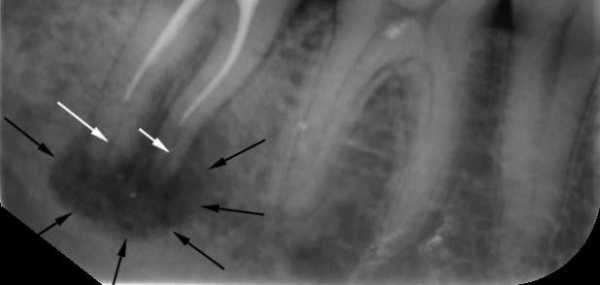
Качественно выполнять процедуры врачам помогает стоматологическое оборудование: рентген аппараты, бинокулярный микроскоп, апекслокатор; - травма зуба является самой редкой причиной формирования гранулем и кист. После сильного механического воздействия, поражается пульпа. Травматический пульпит без лечения преобразуется в периодонтит. Воспалительный процесс в полостях зуба способствует образованию локализованного очага инфекции у верхушки корня.
Причиной развития гранулемы может стать поломка инструмента внутри корневого канала (невозможность полноценного эндодонтического лечения) и перфорация зуба.
Симптомы и диагностика. Осложнения
Гранулема на корне зуба длительное время может развиваться бессимптомно. Это является одной из причин позднего обнаружения и возникновения большого количества осложнений. Довольно часто, патология обнаруживается уже в стадии кисты и приводит к необходимости хирургического вмешательства.
Основные признаки развития гранулемы:
- Болезненность в месте пораженного зуба. Неприятные ощущения возникают во время механического воздействия (жевания, откусывания, касания). Незначительная чувствительность может появляться в утренние часы, сразу после сна. При активации воспалительного процесса боль пульсирующая, нарастающая, не зависящая от внешних факторов.
- Припухлость у корня.
- Покраснение десны.
- Снижение общего самочувствия.
- Частые инфекционные заболевания.
Установление патологии осуществляется с помощью рентген снимка. Аппаратная диагностика проводится при наличии клинических проявлений (жалоб пациента). На снимке патологическое образование имеет четко обозначенные края и выглядит в виде затемнения.
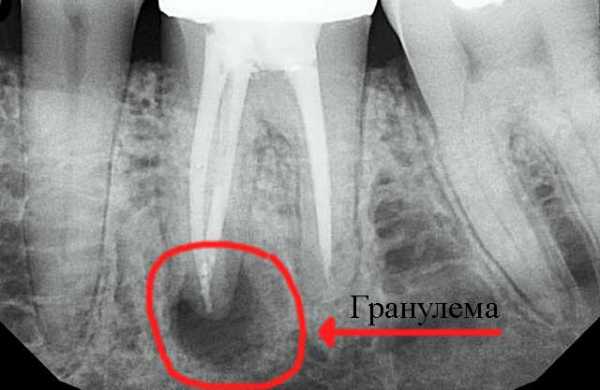
Гранулема зуба – хронический очаг инфекции. Даже если патология не сопровождается симптоматикой и случайно выявлена при проведении рентгеновского снимка, требует немедленного устранения.
Осложнения патологии: околочелюстной абсцесс, флегмона, остеомиелит челюсти. При распространении инфекции гематогенным путем, могут развиваться гайморит, нефрит, сепсис, миокардит и др. заболевания.
Лечение
При обращении в клинику, врач проводит визуальный осмотр. Стоматолог опрашивает пациента, выявляет жалобы, заполняет историю болезни. Замечено, что при наличии гранулемы, отмечается боль при простукивании и контакте с горячими напитками и продуктами питания. После проведения рентгенографии, устанавливают точный диагноз и приступают к лечению.
Устранение гранулемы происходит с помощью адекватной эндодонтической терапии.
Тактика врача:
- удаление кариозного поражения;
- депульпация воспаленного нервно-сосудистого волокна;
- расширение и очищение корневых каналов;
- антисептическая обработка полостей зуба;
- устранения очага воспаления. Заполнение полости лечебным материалом;
- временное пломбирование каналов;
- заполнение каналов гуттаперчей и пломбировочным материалом проводят спустя 2-3 недели, после временного пломбирования, при отсутствии негативных симптомов;
- установка пломбы.
Если гранулема возникла на ранее пролеченном зубе, первоначально распломбировывают корневые каналы, а затем придерживаются стандартной тактики. Если на зубе был установлен штифт или культевая вкладка, их аккуратно удаляют. Качество работы стоматолога оценивается с помощью контрольных рентгеновских снимков.
В случае невозможности проведения терапевтического лечения, прибегают к хирургическим манипуляциям. Методы, используемые в стоматологии: цистэктомия (резекция) верхушки зубного корня, гемисекция (удаление пораженного корня с гранулемой), экстирпация зуба.
На фото показаны этапы проведения резекции верхушки корня:
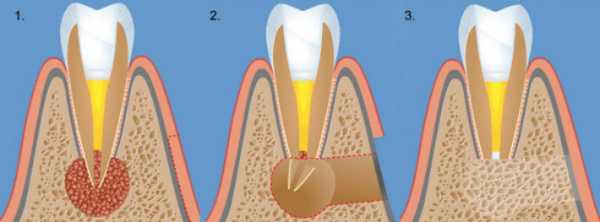
Механизм развития и этапы лечения гранулемы зуба показаны на видео:
Вопрос-ответ
Можно ли на зуб с гранулемой устанавливать коронку?
Часто, заболевание обнаруживается на начальных этапах протезирования с помощью диагностических снимков. Зубы, имеющие гранулемы на корнях не могут быть покрыты коронками, первоначально они должны быть пролечены. Устранение патологического образования обязательно, даже при полном отсутствии симптомов.
Что делать, если гранулема зуба образовалась под металлокерамической коронкой?
Устранить заболевание можно 2 способами. В первом случае, необходимо снять коронку и провести эндодонтическое лечение классическим путем. Вторым вариантом является хирургическое удаление гранулемы зуба (резекция верхушки корня). Операция проводится под местным обезболиванием, через небольшой разрез в десне. После резекции пациент принимает обезболивающие препараты, антибиотики, пользуется антисептическими средствами.
Как избежать гранулемы корня?
Профилактика заболевания направлена на сохранение здоровья зубов. Человек должен ежедневно проводить качественную ежедневную гигиену ротовой полости, рационально питаться, повышать иммунитет (закаливание, спорт). Для предотвращения и выявления патологий, проходят профилактическое обследование, 1 раз в 6-7 месяцев. При обнаружении заболеваний, показано своевременное лечение.
Помогут ли антибиотики устранить гранулему зуба?
Антибиотикотерапия входит в курс хирургического и терапевтического лечения гранулемы корня, однако, без помощи врача справиться с заболеванием невозможно.
Можно ли устранить гранулему с помощью народных методов?
Нет, к сожалению это невозможно. Категорически запрещается делать согревающие компрессы, полоскать рот горячей водой. Самолечение приведет к усугублению воспаления и развитию осложнений.
Рассказать друзьям: