Болезнь шегрена что это такое
Синдром Шегрена — Википедия
Синдро́м Шегре́на — аутоиммунное системное поражение соединительной ткани, проявляющееся вовлечением в патологический процесс желез внешней секреции, главным образом слюнных и слёзных, и хроническим прогрессирующим течением.[3]
Название дано в честь шведского офтальмолога Хенрика Шегрена[sv] (1899—1986 гг.), который впервые описал данный синдром.
Девять из десяти больных синдромом Шегрена — женщины, чаще в климактерическом периоде, хотя синдром встречается в любом возрасте как у женщин, так и у мужчин. В США количество больных оценивается примерно в 4000000 человек, что делает данное заболевание вторым по распространенности среди аутоиммунных ревматических заболеваний.
Синдром Шегрена может существовать сам по себе (первичный), или развиваться через много лет после начала других ревматических заболеваний, таких как ревматоидный артрит, системная красная волчанка, системная склеродермия, первичный билиарный цирроз и др.(вторичный синдром Шегрена).
Данный синдром относится к аутоиммунным заболеваниям.
Аутоиммунный процесс приводит к апоптозу секретирующих клеток и эпителия выводных протоков, вызывая повреждение железистой ткани[4].
Синдром Шегрена ассоциирован с увеличенным уровнем в спинномозговой жидкости IL-1RA, антагониста интерлейкина-1 (ИЛ-1). Это позволяет предположить, что болезнь начинается с повышения активности системы ИЛ-1, что компенсаторно влечёт за собой повышение IL-1RA, чтобы уменьшить связывание ИЛ-1 с рецепторами. С другой стороны, синдром Шегрена характеризуется уменьшением уровня ИЛ-1 в слюне, что может вести к воспалению слизистой ротовой полости и её сухости.[5][6]
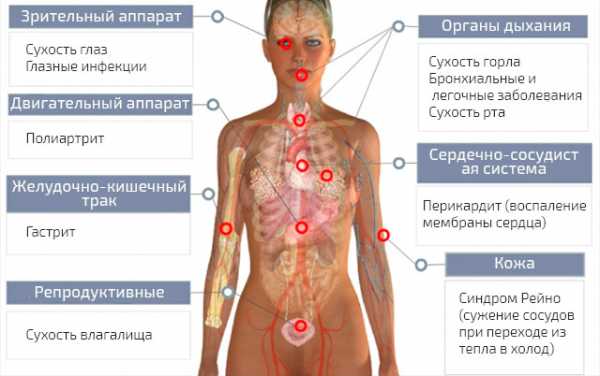
Отличительным симптомом синдрома Шегрена является генерализованная сухость слизистых оболочек, чаще всего включающая в себя:
- Ксерофтальмия («сухой глаз», сухость глаз). На начальном этапе больные могут не предъявлять жалоб. При дальнейшем прогрессировании болезни появляется чувство жжения, рези, «песка» в глазах.
- Ксеростомия («сухой рот», сухость полости рта). Отмечается уменьшение слюноотделения из-за поражения слюнных желез. Развивается хронический паротит, стоматит, кариес. Больные жалуются на выраженную сухость в ротовой полости, «заеды» в уголках рта, затруднение при разговоре, а на поздних стадиях даже на нарушение глотания пищи (дисфагия).
Кроме того, синдром Шегрена может вызывать поражение:
- кожи — выраженная сухость;
- носоглотки — образование корок в носу, развитие отита при поражении евстахиевой трубы, синуситы;
- вагины — зуд, боль;
- дыхательной системы — трахеобронхиты;
- пищеварительной системы — атрофический гастрит с секреторной недостаточностью, гипокинетическая дискинезия желчевыводящих путей, панкреатит;
- почек — гломерулонефрит;
- кровеносных сосудов — синдром Рейно;
- периферической нервной системы — полинейропатии, неврит лицевого, тройничного нерва[7].
Часто развивается выраженный упадок сил, боли в суставах, мышцах.
Пациенты с вторичным синдромом Шегрена имеют симптомы первичного ревматического заболевания, например, системной красной волчанки, ревматоидного артрита или системной склеродермии.
Диагностика синдрома Шегрена осложняется разнообразием симптомов, а также их сходством с симптомами других заболеваний. Тем не менее, сочетание определённых тестов может помочь выставить диагноз:
- ANA-профиль (anti-nuclear antibody — антиядерные антитела). Типичные маркеры — SSA/Ro and SSB/La, из которых SSB/La более специфичный; SSA/Ro часто ассоциирован с другими аутоиммунными состояниями, но часто присутствует у больных синдромом Шегрена.[8][9]
- Проба Ширмера. Оценивает продукцию слез: полоска фильтровальной бумаги закладывается за нижнее веко на пять минут, затем измеряется длина смоченной слезой бумаги. Менее 5 мм говорит в пользу синдрома Шегрена. Необходимо помнить, что функция слёзоотделения уменьшается с возрастом, а также при некоторых других нарушениях.
- Сиалометрия.
- В норме при стимуляции аскорбиновой кислотой за 5 мин выделяется приблизительно 2,5-6,0 мл слюны.
- Нестимулированный сбор слюны. Пациент в течение 15 минут собирает в пробирку слюну. Положительным считается результат менее чем 1,5 мл.
- Сиалография. Рентгенконтрастное исследование. Контраст вводится в проток околоушной слюнной железы, который открывается в щеке в преддверии рта на уровне шейки второго большого коренного зуба верхней челюсти. После чего выполняется рентгенография этой области. При синдроме Шегрена выявляются участки расширения протока, его деструкции [10].
- Осмотр глаза с помощью щелевой лампы (лампа Гринчелы-Синчелы). Позволяет выявить сухость поверхности глаза.
- Биопсия губы. Обнаруживается инфильтрация слюнных желез лимфоцитами.
- УЗИ-исследование слюнных желез. Простой, неинвазивный, безопасный метод диагностики. В паренхиме желез обнаруживаются малые — 2-6 мм — гипоэхогенные участки, представляющие собой лимфоцитарную инфильтрацию. Часто в протоках желез находятся камни.
На данный момент специфического лечения, направленного на восстановление функции желез, не существует. Вместо этого оказывается симптоматическая и поддерживающая помощь.
Для лечения ксерофтальмии используются искусственные слёзы, препараты, содержащие в своем составе действующее вещество протектор эпителия роговицы-гипромеллозу. Некоторые пациенты вынуждены использовать очки для повышения местной влажности. Дополнительно к этому применяется циклоспорин, угнетающий воспаление слезных желез.
Для борьбы с ксеростомией доступны препараты, стимулирующие отток слюны, например, пилокарпин. Рекомендуется запивать пищу водой. При выраженной сухости ротоглотки используют пластиковую бутылку-пульверизатор с 1 % водным раствором глицерина.
При синдроме Шегрена повышен риск кариеса, поэтому необходим тщательный уход за зубами.
Нестероидные противовоспалительные препараты могут быть использованы для лечения мышечно-скелетных симптомов.
Больным с тяжелыми осложнениями могут назначаться кортикостероиды, иммуносупрессивные препараты и иногда внутривенные иммуноглобулины. Также, помогает метотрексат, гидроксихлорохин (плаквенил).
Синдром Шегрена может повреждать жизненно важные органы с переходом в стабильное состояние, постепенным прогрессированием или, наоборот, длительной ремиссией. Такое поведение характерно и для других аутоиммунных заболеваний.[11]
Некоторые больные могут иметь слабо выраженные симптомы сухости глаз и ротовой полости, тогда как у других развиваются серьёзные осложнения. Одним пациентам полностью помогает симптоматическое лечение, другим приходится постоянно бороться с ухудшением зрения, постоянным дискомфортом в глазах, часто рецидивирующими инфекциями ротовой полости, отеком околоушной слюнной железы, затруднением жевания и глотания. Постоянный упадок сил и суставная боль серьёзно снижают качество жизни.
У части пациентов в патологический процесс вовлекаются почки — гломерулонефрит, ведущий к протеинурии, нарушению концентранционной способности почек и дистальному почечному тубулярному ацидозу.
Больные синдромом Шегрена имеют более высокий риск возникновения неходжкинской лимфомы по сравнению со здоровыми людьми и людьми, больными другими аутоиммунными заболеваниями.[12] У около 5 % пациентов развивается та или иная форма лимфомы.[13]
Кроме того, установлено, что у детей женщин, больных синдромом Шегрена во время беременности, более высокий риск развития неонатальной красной волчанки с врожденной блокадой сердца.[14]
- ↑ Disease Ontology release 2019-05-13 — 2019-05-13 — 2019.
- ↑ Monarch Disease Ontology release 2018-06-29sonu — 2018-06-29 — 2018.
- ↑ Синдром Шегрена (сухой синдром, 0322)
- ↑ Sjogren’s syndrome: apoptosis by anti-SSA and anti-SSB antibodies (неопр.) (недоступная ссылка) (2006). Архивировано 27 июля 2011 года.
- ↑ Harboe E, Tjensvoll AB, Vefring HK, Gøransson LG, Kvaløy JT, Omdal R. (2009). Fatigue in primary Sjögren’s syndrome—a link to sickness behaviour in animals? Brain Behav Immun.23(8):1104-8. doi:10.1016/j.bbi.2009.06.151 PMID 19560535
- ↑ Perrier S, Coussedière C, Dubost JJ, Albuisson E, Sauvezie B. (1998) IL-1 receptor antagonist (IL-1RA) gene polymorphism in Sjögren’s syndrome and rheumatoid arthritis. Clin Immunol Immunopathol. 87(3):309-13>
- ↑ Заболевания — Болезнь Шегрена — РA «Надежда»
- ↑ Franceschini F., Cavazzana I. Anti-Ro/SSA and La/SSB antibodies (неопр.) // Autoimmunity. — 2005. — February (т. 38, № 1). — С. 55—63. — doi:10.1080/08916930400022954. — PMID 15804706.
- ↑ V Goëb et al. Clinical significance of autoantibodies recognizing Sjögren's syndrome A (SSA), SSB, calpastatin and alpha-fodrin in primary Sjögren's syndrome (англ.) // Clinical and Experimental Immunology (англ.)русск. : journal. — 2007. — Vol. 148, no. 2. — P. 281—287. — doi:10.1111/j.1365-2249.2007.03337.x. — PMID 17286756.
- ↑ Критерии диагноза болезни и синдрома Шегрена
- ↑ National Institute Of Neurological Disorders And Sroke Sjögren’s Syndrome Information Page> http://www.ninds.nih.gov/disorders/sjogrens/sjogrens.htm Архивная копия от 27 июля 2012 на Wayback Machine
- ↑ Voulgarelis M., Skopouli F.N. Clinical, immunologic, and molecular factors predicting lymphoma development in Sjogren's syndrome patients (англ.) // Clin Rev Allergy Immunol : journal. — 2007. — Vol. 32, no. 3. — P. 265—274. — doi:10.1007/s12016-007-8001-x. — PMID 17992593.
- ↑ Tzioufas A.G., Voulgarelis M. Update on Sjögren's syndrome autoimmune epithelitis: from classification to increased neoplasias (англ.) // Best Practice & Research: Clinical Rheumatology (англ.)русск. : journal. — 2007. — Vol. 21, no. 6. — P. 989—1010. — doi:10.1016/j.berh.2007.09.001. — PMID 18068857.
- ↑ Manthorpe R., Svensson A., Wirestrand L.E. Late neonatal lupus erythematosus onset in a child born of a mother with primary Sjögren's syndrome (англ.) // Annals of the Rheumatic Diseases (англ.)русск. : journal. — 2004. — November (vol. 63, no. 11). — P. 1496—1497. — doi:10.1136/ard.2003.014944. — PMID 15479901.
Синдром Шегрена: развитие, симптомы, лечение, прогноз
Синдром Шегрена — аутоиммунная воспалительная патология, проявляющаяся признаками поражения экзокринных желез — слезных, слюнных, сальных, потовых, пищеварительных. Синдром впервые был описан в конце 19 века офтальмологом из Швеции Х. Шегреном, в честь которого он и получил свое название. Шегрен наблюдал на пациентами, которые жаловались на сухость в глазах и во рту, а также на боль в суставах. Спустя некоторое время данным недугом заинтересовались ученые смежных медицинских областей.
Факторы, способствующие развитию патологии – наследственность и аутоиммунный ответ на вирусную инфекцию. Синдром Шегрена развивается при снижении иммунитета. Иммунная система воспринимает собственные клетки организма как чужеродные и начинает вырабатывать против них антитела. Иммуноагрессивные реакции сопровождаются лимфоплазматической инфильтрацией протоков экзокринных желез. Воспаление распространяется на все органы и ткани больного. При поражении желез слизистых полостей возникает их дисфункция, и снижается выработка секрета. Так происходит развитие «сухого синдрома». Гипофункция экзокринных желез обычно сочетается с системными иммуновоспалительными заболеваниями: периартериитом, васкулитом, дерматомиозитом. Генерализованная форма патологии характеризуется поражением почек с развитием интерстициального асептического нефрита, сосудов с развитием васкулита, легких с развитием пневмонии.
Патология развивается преимущественно у женщин климактерического возраста, относится к наиболее распространенным аутоиммунным патологиям и требует проведения комплексной терапии. Синдром имеет код по МКБ-10 M35.0 и наименование «Сухой синдром Шегрена».
Синдром Шегрена проявляется сухостью во рту, жжением во влагалище, резью в глазах, першением в горле. Внежелезистые проявления патологии — артралгия, миалгия, лимфадениты, полиневриты. Диагностика синдрома основывается на клинических данных, результатах лабораторных исследований и функциональных тестов. Своевременное лечение патологии глюкокортикостероидами и цитостатиками делает прогноз заболевания благоприятным.
Классификация
Формы патологии:
- Хроническая — отличается медленным течением без выраженных клинических проявлений, с преимущественным поражением желез, нарушением их функций.
- Подострая — возникает внезапно и сопровождается признаками воспаления, лихорадкой, поражением не только железистых структур, но и внутренних органов.
Степени активности синдрома:
- Высокая степень активности недуга проявляется симптомами паротита, кератита, конъюнктивита, гингивита, лимфаденопатии, гепатоспленомегалии.
- Умеренное течение – уменьшение воспалительных явлений и иммунологической реактивности, частичное разрушение железистой ткани.
- Минимальная активность патологии — склероз и дистрофия слюнных желез приводят к их дисфункции и развитию сухости во рту.
Этиология и патогенез
Этиопатогенетические факторы синдрома Шегрена в настоящее время остаются неизвестными. Данный синдром относят к аутоиммунным заболеваниям. Многолетними исследованиями ученых было установлено, что недуг развивается под воздействием негативных факторов на организм человека, предрасположенного к синдрому.
Факторы, способствующие развитию синдрома:
- повышение иммунологической реактивности,
- наследственность,
- эмоциональные стрессы — нервно-психическое перенапряжение, депрессии, психозы,
- физические стрессы – переохлаждение или перегрев организма,
- биологические стрессы — вирусная, бактериальная, грибковая, микоплазменная, протозойная инфекция,
- химические стрессы – передозировка лекарственных средств, различные интоксикации,
- гормональный сбой в организме.
Патогенетические звенья синдрома:
- активация иммунитета,
- нарушение регуляции В-лимфоцитов в крови,
- продукция Т-лимфоцитами цитокинов – интерлейкина-2, интерферона,
- воспаление экзокринных желез,
- лимфоцитарная и плазмоцитарная инфильтрация выводных протоков,
- пролиферация железистых клеток,
- повреждение экскреторных путей,
- возникновение дегенеративных процессов,
- некроз и атрофия ацинарных желез,
- снижение их функциональности,
- замещение железистой ткани соединительнотканными волокнами,
- пересыхание полостей.
Лимфоидные инфильтраты возникают не только в экзокринных железах, но и во внутренних органах, суставах, мышцах, приводя к их дисфункции и появлению соответствующей симптоматики. Постепенно очаги воспаления утрачивают свой доброкачественный характер, приобретают полиморфность и начинают распространяться вглубь окружающих тканей.
Синдром Шегрена — тяжелая патология, требующая незамедлительного проведения лечебно-диагностических процедур.
Клиническая картина
Железистые симптомы обусловлены поражением эпителиоцитов секретирующих желез, которое сопровождается их дисфункцией.
Патология проявляется следующими клиническими признаками:
- Ксерофтальм – «сухой глаз», проявляющийся у больных чувством жжения, рези и «песка» в глазах. Острая и режущая боль в глазах усиливается при работе за компьютером и сопровождается жаждой. По мере развития недомогания ухудшается зрение, появляется светобоязнь. Веки гиперемированы и зудят. В уголках глаз периодически скапливается белый секрет, на конъюнктиве появляются точечные инфильтраты и геморрагии, глазная щель сужается. Глубокая сухость роговицы приводит к ее помутнению и изъязвлению. У больных режет в глазах при попытке посмотреть на светящийся предмет. Облегчение приносит вынужденное положение — лежа с закрытыми глазами.
- Ксеростомия или «сухой рот» – признак уменьшенного слюноотделения, характерного для хронического гингивита, стоматита, кариеса. Больные предъявляют жалобы на сухость во рту, «заеды», трудности при разговоре, осипший голос, дисфагию. Из-за сухости языка становится невозможно глотать слюну. На пересохшей кайме гуд появляются участки шелушения и язвочки. Заболевания зубов связаны с повреждением эмали и кариесом. Со временем они расшатываются и выпадают.
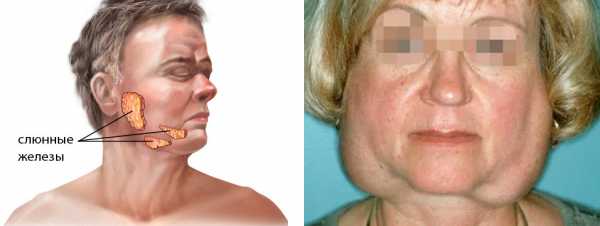
- Воспаление околоушной слюнной железы проявляется ее увеличением в размерах, отечностью, выделением гноя из протоков, лихорадкой, невозможностью открыть рот. При остром паротите увеличенные околоушные железы изменяют контуры лица, которое начинает напоминать «мордочку хомячка».
- Слизистая оболочка носоглотки пересыхает, на ней появляются корки. Больных часто мучают носовые кровотечения, хронические риниты, отиты, синуситы. Через несколько недель пропадает голос, ухудшаются обонятельные и вкусовые ощущения. При развитии серозного среднего отита возникает боль в ухе, и снижается слух со стоны поражения.
- Сухость кожи связана со снижением или отсутствием потоотделения. Она зудит и шелушится, на ней появляются язвочки. Подобная симптоматика часто сопровождается лихорадкой больного. На коже нижних конечностей и живота появляются точечные кровоизлияния и пигментные пятна.
- Поражение пищеварительной системы проявляется признаками атрофического гастрита, гипокинезии желчевыводящих путей, панкреатита, цирроза печени. У больных возникает отрыжка, изжога, тошнота, рвота, горечь во рту, боль в правом подреберьи и в эпигастрии. Аппетит ухудшается из-за болезненного приема пищи.
Внежелезистые проявления патологии свидетельствуют о поражении внутренних органов и не являются специфическими для данного синдрома:
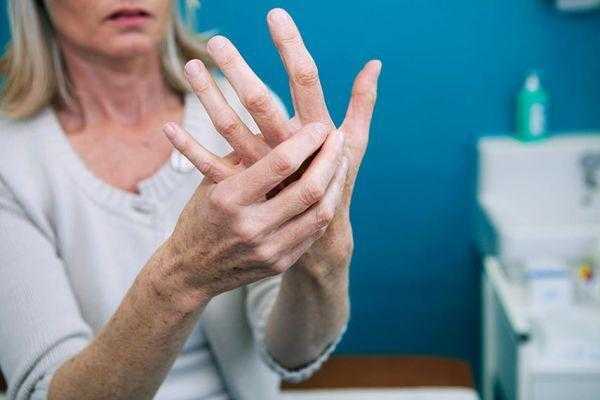
- Артралгия — характерный признак синдрома Шегрена. У больных развивается артрит мелких суставов кисти: они отекают, болят, плохо двигаются. Воспаление крупных суставов – коленных и локтевых протекает не тяжело, симптомы часто регрессируют самостоятельно. Пациенты жалуются на утреннюю скованность и ограничение движений в мелких суставах.
- У женщин возникает зуд, жжение и боль во влагалище. От повышенной сухости слизистых страдает сексуальная жизнь больных. У них не выделяется смазка при половом контакте. Отек, гиперемия и сухость во влагалище приводит к развитию хронического кольпита и снижению либидо.
- Поражение органов дыхательной системы проявляется симптомами трахеита, бронхита, пневмонии. Возникает одышка, кашель, хрипы. В тяжелых случаях развивается фиброз легких, хроническая интерстициальная пневмония, плевриты.
- Аутоиммунный воспалительный процесс в почках приводит к развитию гломерулонефрита, почечной недостаточности, протеинурии, дистального почечного тубулярного ацидоза.
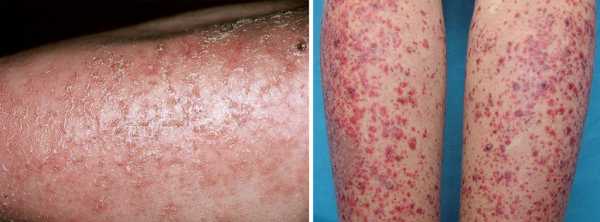
- Признаки синдрома Рейно характерны для данного недуга – гиперчувствительность к холоду, неприятные ощущения в дистальных отделах конечностей, пятнистая и точечная сыпь на коже, зуд, жжение, образование язв и очагов некроза.
- У больных часто возникают признаки полинейропатии, неврита лицевого и тройничного нервов, менингоэнцефалита, гемипарезов. Характерным клиническим симптомом воспаления периферических нервов является потеря чувствительности по типу «носков» и «перчаток».
- Упадок сил, слабость, артралгия и миалгия прогрессируют и переходят в неактивность мышц, их болезненность. Возникают сложности при сгибании и разгибании конечностей.
- На месте поврежденных желез могут образовываться опухоли, в том числе и злокачественные. Рак кожи приводит к трагическому исходу.
При отсутствии своевременной диагностики и рациональной терапии у больных развиваются тяжелые осложнения и негативные последствия.
Причинами смерти больных являются:
- васкулит,
- лимфомы,
- рак желудка,
- эритропения, лейкопения, тромбоцитопения,
- присоединение бактериальной инфекции с развитием гайморита, трахеита, бронхопневмонии,
- почечная недостаточность,
- нарушение мозгового кровообращения.
Диагностика
Диагностика синдрома Шегрена начинается с выявления основных клинических признаков патологии. Специалисты выясняют жалобы больных, собирают анамнез жизни и болезни, проводят объективное обследование. Заключение о недуге специалисты делают после получения результатов дополнительных методов исследования:
- общего и биохимического анализов крови,
- биопсии слюнных желез,
- теста Ширмера,
- сиалографии,
- сиалометрии,
- иммунограммы,
- осмотра глаз,
- УЗИ слюнных желез.
Основные диагностические методики:
- ОАК — тромбоцитопения, лейкопения, анемия, высокая СОЭ, наличие ревматоидного фактора.
- В биохимическом анализе крови – гипергаммаглобулинемия, гиперпротеинемия, гиперфибриногенемия.
- Иммунограмма — антитела к ядрам клеток, ЦИК, иммуноглобулины G и М.
- Тест Ширмера – за нижнее веко больного закладывают специальную бумагу на 5 минут, а затем измеряют длину мокрого участка. Если он меньше 5 мм, синдром Шегрена подтверждается.
- Маркирование роговицы и конъюнктивы красителями проводят с целью выявления эрозий и очагов дистрофии.
- Сиалографию проводят с помощью рентгена и специального вещества, которое вводят в протоки слюнных желез. Затем проводят серию рентгеновских снимков, на которых обнаруживают частки расширения протоков или их деструкцию.
- Сиалометрия — стимуляция слюноотделения аскорбиновой кислотой для выявления ее выделения за единицу времени.
- УЗИ и МРТ слюнных желез – неинвазивные и безопасные методы диагностики, позволяющие обнаружить в паренхиме железы гипоэхогенные участки.
Своевременная диагностика и ранее лечение помогут справиться с данным недугом. В противном случае значительно возрастает риск развития тяжелых осложнений и смертельного исхода.
Лечение

Специфическое лечение синдрома Шегрена в настоящее время не разработано. Больным проводят симптоматическую и поддерживающую терапию.
- «Офтагель», «Слеза натуральная», «Систейн», «Видисик» и прочие глазные капли применяют для уменьшения симптомов ксерофтальмии.
- «Пилокарпин» – препарат, способствующий оттоку слюны и предназначенный для борьбы с ксеростомией. Больным рекомендуют пить много жидкости мелкими глотками или жевать резинку, стимулирующую слюноотделение.
- В нос закапывают физраствор, орошают слизистую «Аквамарисом», «Аквалором».
- Лубриканты позволяют устранить сухость во влагалище.
- НПВС применяют для лечения мышечно-скелетных симптомов.
- Кортикостероиды «Преднизолон», «Бетаметазон», иммуносупрессоры «Метотрексат», «Циклофосфан» и иммуноглобулины помогают больным с тяжелыми осложнениями.
- Аппликации «Димексида» с «Гидрокортизоном» или «Гепарином» на область желез помогают справиться с их воспалением.
- Дополнительно больным назначают ингибиторы протеаз «Контрикал», «Трасилол», прямые антикоагулянты «Гепарин», ангиопротектооры «Солкосерил», «Вазапростан», иммуномодуляторы «Спленин».
- Предупредить проявление сухости бронхов позволяет прием отхаркивающих средств – «Бромгексин».
- При присоединении бактериальной инфекции назначают антибиотики широкого спектра.
- Ферментные препараты применяют при пищеварительной дисфункции.
- Витаминотерапия предназначена для общего укрепления организма.
- Масла облепихи и шиповника, метилурациловая и солкосериловая мази смягчают пораженные слизистые и стимулируют процессы регенерации.
- Для полоскания рта применяют отвары шалфея, коры дуба, ромашки, подорожника. Сухую кожу смазывают питательными кремами с добавлением эфирных масел: розы, лаванды, апельсина, кокоса, льна.
В запущенных случаях проводят экстракорпоральное лечение – плазмаферез, гемосорбцию, ультрафильтрацию плазмы.
Отсутствие своевременного и правильного лечения может стать причиной инвалидизации больных. Адекватная терапия, назначенная специалистом-ревматологом, останавливает дальнейшее развитие патологии, предотвращает тяжелые осложнения и сохраняет трудоспособность.
Профилактика
Специфической профилактики болезни Шегрена не разработано. Профилактические мероприятия, позволяющие предупредить обострение и прогрессирование болезни:
- Постоянный прием назначенных врачом медикаментов.
- Предупреждение вторичного инфицирования.
- Защита глаз от негативного воздействия факторов окружающей среды.
- Предупреждение стрессов и конфликтных ситуаций.
- Исключение иммунизации и облучения.
- Обеспечение стабильного нервно-психического состояния.
- Увлажнение воздуха в помещении.
- Добавление в рацион лимона, горчицы, лука, пряностей, стимулирующих слюноотделение.
- Исключение жирной и копченой пищи для облегчения работы желудка.
- Тщательный уход за полостью рта и регулярное посещение стоматолога.
Синдром Шегрена — хроническая патология с частой сменой периодов обострения и ремиссии. Из-за постоянного упадка сил, мышечной слабости и суставной боли снижается качество жизни пациентов. Острая пневмония, почечная недостаточность или онкопатология — частые причины смерти больных. Сочетание синдрома Шегрена с другим аутоиммунным заболеванием существенно ухудшает прогноз на выздоровление.
Видео: синдром Шегрена, программа “Жить здорово”
что это такое, причины, симптомы, лечение и профилактика
Синдром Шегрена – комплекс симптомов невыясненной этиологии. Относится к системным (поражающим многие органы и системы) патологиям. Характеризуется протеканием хронического аутоиммунного процесса и развитием лимфопролиферативного синдрома с такими проявлениями, как хроническое увеличение размеров лимфатических узлов, внутренних органов (печень, селезенка) и повышением концентрации иммуноглобулинов (антитела) в крови.

Определение
Синдром Шегрена – это болезнь, которая характеризуется поражением желез внешней секреции – слезных, слюнных, что приводит к развитию патологических состояний и симптомов. Заболевание преимущественно распространено среди женщин в возрасте 30-50 лет. Болезнь Шегрена – это такая патология, которая затрагивает эпителиальные ткани, что провоцирует дисфункцию желез внешней секреции, состоящих из клеток миоэпителия.
У больных развиваются нарушения – паренхиматозный сиаладенит (воспаление слюнных желез), проявляющееся ксеростомией (ощущение чрезмерной сухости во рту из-за недостатка слюны) и кератоконъюнктивит (воспаление конъюнктивы и роговой оболочки глаза – роговицы), коррелирующий с гиполакримией (недостаточность секреции слезных желез, приводящая к дефициту слез).
При сиаладените в слюнных протоках нередко образуются камни, что приводит к обструкции (непроходимости) выводящих путей. Синдром Шегрена рассматривается в МКБ-10 под кодом «M35.0». Болезнь Шегрена представлена в МКБ-10 в разделе под названием «Сухой синдром».
Болезнь Шегрена диагностируется приблизительно у 25% пациентов с патологиями соединительной ткани хронического течения, чаще обусловленного системными заболеваниями, к примеру, ревматоидным артритом. Синдром Шегрена выявляется у 75% больных с патологиями печени, коррелирующим с аутоиммунным заболеванием (гепатит аутоиммунного генеза, билиарный цирроз). Реже синдром встречается при других хронических аутоиммунных нарушениях.
Классификация
Болезнь Шегрена – это такое состояние, которое характеризуется лимфоцитарной инфильтрацией желез экзокринной системы, что сопровождается нарушением их функций. При отсутствии ассоциирующихся с сухим синдромом заболеваний, классифицируют первичную форму. Вторичная форма диагностируется при наличии взаимосвязанных патологий, на фоне которых происходят нарушения, типичные для СШ.
В числе первичных заболеваний, провоцирующих развитие СШ, стоит отметить системный склероз (склеродермия), ревматоидный артрит, красная волчанка. С учетом характера течения выделяют хроническую и подострую форму болезни Шегрена. В зависимости от длительности течения и характера повреждений выделяют раннюю, развернутую, позднюю стадии.
Причины возникновения
Синдром Шегрена – это такое состояние, которое развивается под воздействием многих факторов, что обуславливает трудности при точном выявлении его причины. В патогенезе участвуют наследственные факторы, генетические мутации, гормональные нарушения. Механизм развития нарушений: Т-лимфоциты инициируют продукцию цитокинов (клетки иммунной системы), которые повреждают экскреторные протоки и приводят к сужению протоков околоушной железы, что коррелирует с развитием атрофических процессов в области поражения.
Симптоматика
На ранних стадиях признаки проявляются после физического и нервного перенапряжения. В ходе офтальмологического осмотра выявляются симптомы – утолщение, гиперемия (прилив крови) кожи век, отек в зоне конъюнктивы, нарушение целостности рогового слоя глаза. Слизистые оболочки ротовой полости окрашены в интенсивный розовый цвет, подвержены повреждениям. Для болезни Шегрена типичны симптомы, которые определяют тактику диагностического обследования и лечения. Основные признаки:
- Отсутствие слез, постоянное чувство сухости в зоне глаз, ощущение жжения и присутствия песка.
- Покраснение слизистой оболочки органов зрения.
- Ощущение зуда, раздражение кожи век.
- Постоянное чувство сухости в области рта, губ, горла, носа.
- Возникновение трещин, эрозии на губах.
- Сухая поверхность языка.
- Изменение формы лица вследствие увеличения размеров околоушных желез, вырабатывающих слюнную жидкость.
- Сухой кашель.
- Затруднение при дыхании, одышка.
- Сухость кожных покровов.
- Повышенная чувствительность к световым раздражителям.
- Болезненность в мышцах и суставах.
- Кожные высыпания в виде мелких точек с локализацией в зоне бедер, голеней, живота.
- Повышение показателей температуры тела.
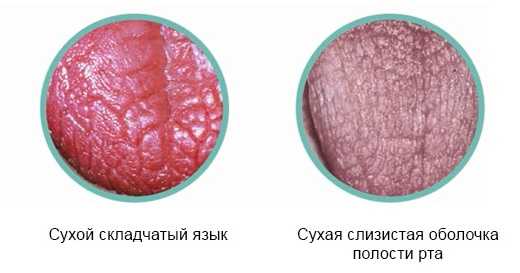
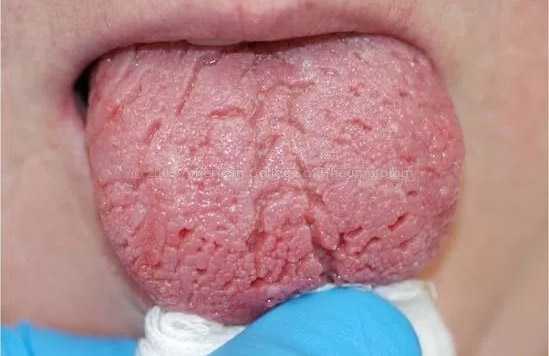
В числе других проявлений синдрома Шегрена стоит отметить ухудшение аппетита, на фоне чего происходит снижение веса и развивается состояние астении. На фото пациентов видны специфические изменения поверхности языка, который покрывается бороздками эрозии, как будто образующими складки.
Отмечаются эффекты ангулярного стоматита, спровоцированного грибками (чаще из рода Кандида) или бактериями (чаще стрептококками). На поздних стадиях чрезмерная сухость слизистой рта, ведущая к расстройствам глотания, вызывает сложности во время принятия пищи. Больные вынуждены запивать еду, чтобы проглотить.
Они не могут разговаривать, часто страдают от адентии (отсутствие зубов), спровоцированной множественными очагами кариеса преимущественно в пришеечных отделах зубов. Кожные высыпания нередко представлены фотодерматозом (появление гиперпигментированных пятен) или узловатой эритемой (появление болезненных подкожных узлов). У 20% пациентов выявляются нарушения в работе щитовидной железы (чаще гипотериоз).
Поражение мышечной ткани проявляется симптомами миалгии (болезненность в области мышц), реже миозита (воспаление тканей скелетной мускулатуры). У 70% больных отмечается артралгия (болезненность в области суставов). В 30% случаев диагностируется рецидивирующая форма артрита (воспаление тканей суставов), которая проявляется множественным поражением мелких суставов чаще дистальных отделов верхних конечностей.
Диагностика
Диагностика болезни Шегрена предполагает изучение симптомов и анамнеза. Развернутое диагностическое обследование проводится, если обнаружен один из симптомов – избыточная сухость во рту или в области глаз. Диагностика синдрома Шегрена предполагает тестирование пациента, который отвечает на вопросы. В ходе тестирования выявляются признаки, позволяющие поставить диагноз. Критерии:
- Ежедневное ощущение вызывающей дискомфорт сухости в зоне глаз на протяжении не меньше 3 месяцев.
- Постоянное ощущение присутствия песка в органах зрения.
- Регулярное (не реже 3 раз ежедневно) применение фармацевтических препаратов, имитирующих натуральные слезы.
- Ежедневное ощущение избыточной сухости во рту на протяжении не меньше 3 месяцев.
- Ежедневное употребление жидкости во время еды, чтобы запивать сухую пищу.
Дифференциальная диагностика проводится в отношении системных аутоиммунных заболеваний (красная волчанка, ревматоидный артрит, склеродермия). Подтверждающим критерием является диагностированный лимфоцитарный сиаладенит очагового типа. Критерии не используются при диагностике синдрома у пациентов с выявленными заболеваниями и состояниями:
- Проведение лучевой терапии в зоне шеи и головы.
- Гепатит C активного типа, подтвержденный методом ПЦР (полимеразная цепная реакция).
- СПИД (иммунодефицитное состояние).
- Саркоидоз (образование гранулем в тканях).
- Амилоидоз (отложение в тканях белкового соединения – амилоида).
- Реакция отторжения после процедуры имплантации.
Болезнь Шегрена лечат врачи разной специализации в зависимости от того, какие органы поражены. Показаны консультации докторов – терапевта и ревматолога, офтальмолога, стоматолога (лечение стоматита, кариеса), гастроэнтеролога (лечение заболеваний органов ЖКТ), пульмонолога (лечение патологий органов дыхательной системы).
Диагностические мероприятия включают офтальмологическое окрашивание роговой оболочки органов зрения флуоресцеином, лиссаминовым зеленым, выполнение пробы Ширмера (определение функций слезной железы, уровня продукции слезной жидкости). Уровень саливации (слюноотделение) у больных составляет меньше 0,1 мл в минуту.
Проба Ширмера представляет собой тест, в ходе которого пациенту в оба глаза помещают полоски мягкой, фильтровальной бумаги. Бумажные полоски вкладывают в область конъюнктивальных мешков на 5 минут. По истечении заданного периода в норме полоски смочены жидкостью на длину 15 мм, длина смоченного участка у пациентов с сухим синдромом не превышает 5 мм. Методы инструментального исследования:
- Электрокардиография (определение функциональности сердца).
- Рентгенография легких (с целью выявления патологий).
- УЗИ внутренних органов, расположенных в брюшной полости, и почек.
- Гастроскопия (с целью выявления патологий желудка – гастрит атрофического типа, язва).
Результаты анализа крови (общий, биохимический) показывают повышенные показатели СОЭ и СРБ (C-реактивный белок), выявляются патологические состояния – анемия (дефицит гемоглобина), лейкопения (уменьшение концентрации лейкоцитов). Для болезни Шегрена характерны тромбоцитопения (понижение концентрации тромбоцитов) и гипергаммаглобулинемия (повышение концентрации иммуноглобулинов), что учитывается при выборе программы лечения.
Лечение и профилактика
Лечение синдрома Шегрена назначают с учетом причин и симптомов, параллельно на ранней стадии развития проводится профилактика прогрессирования нарушений. Если не выявлены серьезные патологии органов зрения, почек, легких, опорно-двигательного аппарата, нервной системы, госпитализация не требуется. Лечение синдрома Шегрена предполагает применение медикаментозных и немедикаментозных методов. Чтобы успешно лечить синдром, прибегают к немедикаментозным способам:
- Поддерживать благоприятные условия для больного, создать оптимальный климатический режим. Избегать стрессовых ситуаций, пересушенного, кондиционированного воздуха, сигаретного дыма, длительных нагрузок на зрение (работа за компьютером, чтение текста, написанного мелким шрифтом, просмотр телепередач). Стоит воздержаться от пребывания под сильным ветром, сокращать объем речевых нагрузок.
- Отказаться от приема препаратов, усиливающих ощущение сухости слизистых оболочек (как побочный эффект). К ним относят антидепрессанты трициклического типа, диуретики (мочегонные), бета-блокаторы, антигистаминные средства.
- Ограничить употребление веществ, стимулирующих нервную возбудимость и оказывающих раздражающее действие (кофе, алкоголь, курение).
- Отказаться от длительного пребывания под прямыми солнечными лучами во избежание развития фотодерматоза.
- Пить воду часто в небольших количествах для предотвращения развития дискомфортных ощущений. Для стимуляции саливации целесообразно жевать жевательную резинку или рассасывать леденцы, не содержащие сахар.
- Поддерживать гигиену ротовой полости, регулярно посещать врача-стоматолога. Эти меры помогут предотвратить развитие кариеса, пульпита, периодонтита.
- Носить контактные линзы, обеспечивающие терапевтическое действие, для предотвращения повреждений роговой оболочки органов зрения. Регулярно проводить антибактериальную обработку линз и увлажнять их при помощи специальных средств.
Чтобы комплексно лечить болезнь Шегрена, применяют такие методы, как диетотерапия и окклюзия (нарушение проходимости) носослезного протока. Искусственная точечная окклюзия проводится для уменьшения оттока слезной жидкости, что обеспечивает лучшую увлажненность слизистой глаз. Постоянная окклюзия выполнятся хирургическим способом или методом прижигания.
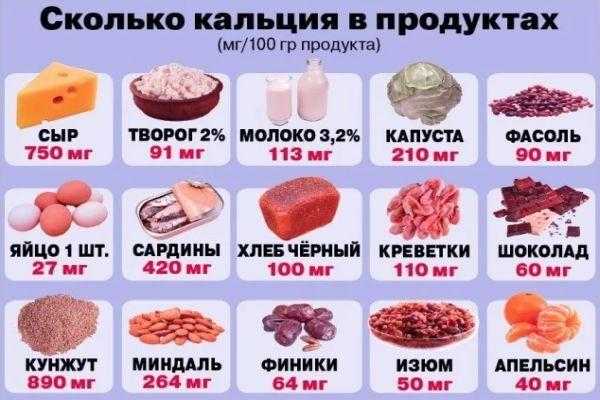
Временной окклюзии достигают при помощи силиконовых, коллагеновых заглушек, установленных в носослезный проток в зоне входного отверстия. Больным показана диета питания, богатая витаминами, включающая продукты, провоцирующие усиленное слюноотделение (фрукты, особенно цитрусовые, пряности). Для профилактики развития остеопороза (уменьшение плотности костной ткани) в рацион включают продукты с высоким содержанием кальция.
Медикаментозная терапия
Синдром преимущественно лечится кортикостероидами (Преднизолон), цитостатиками (Хорамбуцил, Циклофосфамид), противоопухолевыми средствами из группы моноклональных антител (Ритуксимаб). Для обеспечения системного действия в качестве альтернативы цитостатикам нередко применяют аминохинолиновые средства. Чтобы вылечить болезнь Шегрена, применяют фармацевтические препараты:
- Иммуномодулирующие.
- Стимуляторы продукции эндогенных желез (для наружного, местного применения).
- Искусственные слезы, содержащие в составе Гиалуронат натрия, Карбоксиметилцеллюлозу, Декстран.
- Глазные капли антибактериального действия и на основе аутологичной сыворотки.
- Иммунодепрессанты (местного действия, к примеру, Циклоспорин в виде офтальмологической эмульсии).
- Противовоспалительные средства нестероидного типа (для местного применения с целью устранения дискомфортных ощущений в области органов зрения) – Индометацин, Диклофенак. Препараты НПВП применяют с осторожностью из-за вероятного повреждения роговой глазной оболочки.
- Препараты, имитирующие слюнную жидкость, содержащие в составе Муцин, Карбоксиметилцеллюлозу.
Прием препарата Ацетилцистеина с муколитическим (секретолитическим), отхаркивающим действием устраняет избыточную сухость в зоне верхних дыхательных путей. Учитывая высокий риск развития вторичных грибковых (кандидозных) инфекций при синдроме Шегрена, для профилактики назначают терапию противогрибковыми средствами (Нистатин, Флуконазол).
Пациентам с симптомами поражения мышечной и суставной ткани прописывают препараты Гидроксихлорохин, Азатиоприн (иммуносупрессоры, оказывают противовоспалительное действие при системных заболеваниях), Метотриксат (цитостатик), Лефлуномид (противоревматическое средство), Сульфасалазин (сульфаниламидный, противовоспалительный препарат).
Оперативное вмешательство
Хирургическое вмешательство проводится на поздних стадиях при наличии осложнений – прободение роговицы на фоне длительно текущего сухого кератоконъюнктивита, развитие очага абсцесса в области околоушной железы на фоне прогрессирующего гнойного паротита (воспаление околоушной железы).
При остеонекрозе (очаговый некроз, отмирание ткани кости или сустава) проводится эндопротезирование – хирургическая операция по замене компонентов сустава имплантатами. Эндопротезирование чаще проводится в области тазобедренных и коленных суставов.
Народные средства
Лечение синдрома Шегрена народными средствами проводится при помощи отваров и настоев, приготовленных на основе лекарственных трав с противовоспалительным, антисептическим, антибактериальным действием. Отвар для полоскания ротовой полости и промывания глаз готовят из цветов ромашки и травы шалфея. Берут по 1 ст. ложке сухого сырья, заливают 1 ст. закипевшей воды, держат на водяной бане в течение 15 минут, настаивают 40 минут.

Для смазывания слизистых оболочек ротовой полости и губ применяют масло, приготовленное из плодов шиповника или облепихи. Ломтик очищенного, сырого клубня картофеля, приложенный к области век, устранит красноту глаз. Компрессы, наложенные в зоне век, приготовленные на основе отвара ромашки или крепко заваренного черного чая, помогут бороться с покраснением глаз. Перед использованием народных средств необходима консультация лечащего врача.
Прогноз
Состояние сухого синдрома обычно не угрожает жизни больного. Исключение составляют случаи, когда прогрессирование сопутствующих патологий приводит к развитию угрожающих жизни состояний – гнойные абсцессы с локализацией в зоне головы, вторичные инфекции, особенно с поражением легких (бронхопневмония), почечная недостаточность, протекающая в острой форме, лимфома. Большинство проявлений синдрома Шегрена сегодня успешно лечится.
Синдром Шегрена – состояние, характеризующееся системным (множественным) поражением отделов организма, сопровождается болезнями почек, органов зрения, нервной системы, опорно-двигательного аппарата, стоматологической сферы. Своевременная диагностика и корректная терапия способствуют улучшению состояния больного.
Просмотров: 301
Болезнь Шегрена > Клинические рекомендации РФ (Россия) > MedElement
Лечение проводится в зависимости от наличия железистых и внежелезистых проявлений, и иммуновоспалительной активности заболевания.
Цели лечения
· Достижение клинико-лабораторной ремиссии заболевания.
· Улучшение качества жизни больных.
· Предотвращение развития опасных для жизни проявлений заболевания (генерализованный язвенно-некротический васкулит, тяжёлые поражения центральной и периферической нервной системы, аутоиммунные цитопении, лимфопролиферативные заболевания).
Нефармакологические подходы к сухому синдрому (D)
1. Избегать ситуаций, усиливающих сухость слизистых оболочек: сухой или кондиционированный воздух, сигаретный дым, сильный ветер, длительная зрительная (особенно компьютерная), речевая или психоэмоциональная нагрузка.
2. Ограничить применение препаратов, усугубляющих сухость (диуретики, трициклические антидепрессанты, бета-блокаторы, антигистаминные), и определенных раздражающих веществ (кофе, алкоголь, никотин).
3. Частое употребление небольших количеств воды или не содержащей сахара жидкости облегчает симптомы сухости рта. Полезна вкусовая и механическая стимуляция саливации с использованием жевательной резинки и леденцов без сахара.
4. Скрупулезная гигиена полости рта, использование зубной пасты и ополаскивателей с фторидами, тщательный уход за зубными протезами, регулярное посещение стоматолога обязательно с профилактической целью относительно прогрессирующего кариеса и периодонтита.
5. Терапевтические контактные линзы могут служить дополнительной протекцией эпителия роговицы, однако, их ношение должно сопровождаться адекватным увлажнением и профилактической инстилляцией антибиотиков.
Применение точечной окклюзии входных отверстий носослезного канала: временной (силиконовые или коллагеновые пробки) или чаще перманентной (прижигание или хирургическое вмешательство).
Лечение железистых проявлений БШ.
1. Для лечения железистых проявлений используют локальную терапию сухого синдрома (увлажняющие заместители, иммуномодулирующие препараты), стимуляторы эндогенной секреции слюнных и слезных желез.
Для улучшения саливации и терапии сухого кератоконъюнктивита возможно применение препаратов системного действия (малые дозы ГК и лейкерана (C), ритуксимаб (РТМ) (А).
2. Для замещения объема слезы пациентам следует 3-4 и > раз в день использовать искусственные слезы, содержащие 0,1-0,4% гиалуронат натрия, 0,5-1% гидроксипропилметилцеллюлозу, 0,5-1% карбоксиметилцеллюлозу, 0,1-3% декстран 70. При необходимости интервал между закапыванием слез может быть сокращен до 1 часа. Препараты без консервантов позволяют избежать раздражения глаз. Для пролонгирования эффекта возможно использование препаратов искусственной слезы большей вязкости. Такие препараты лучше применять на ночь из-за возникновения эффекта помутнения зрения (В).
3. Глазные капли на основе сыворотки крови применимы для пациентов с непереносимостью искусственных слез или тяжелым, резистентным к лечению сухим кератоконъюнктивитом. Обязательно чередование с антибактериальными каплями (В).
4. Использование препаратов-заменителей слюны на основе муцина и карбоксиметилцеллюлозы восполняет её смазывающие и увлажняющие функции, особенно во время ночного сна (Oral balance гель, Biotene ополаскиватель, Salivart, Xialine). (В).
5. Учитывая высокую частоту развития кандидозной инфекции при наличии сухого синдрома, показано локальное и системное противогрибковое лечение (нистатин, клотримазол, флуконазол) (D) [21-22].
6. У пациентов со значительным увеличением околоушных, поднижнечелюстных слюнных и слёзных желёз, рецидивирующим характером паренхиматозного сиалоаденита противопоказана их рентгенотерапия ввиду значительного нарастания сухости и увеличения риска развития лимфом (С).
7. Офтальмологическая эмульсия Циклоспорина А (Restasis) рекомендуется для лечения сухого кератоконъюнктивита. Считается оптимальным назначение 0,05% глазных капель два раза в день в течение 6-12 мес. (В).
8. Локальное применение НПВП (0,1% индометацин, 0,1% диклофенак) уменьшает дискомфортные ощущения в глазах, однако, может провоцировать повреждения роговицы (С).
9. Приемлемым считается локальное применение ГК короткими курсами (до двух недель) при обострении сухого кератоконъюнктивита. (С). Потенциальные побочные эффекты, повышение внутриглазного давления, развитие катаракты, ограничивают длительность применения ГК. Для локального применения лучше подходят Лотепреднол (Lotemax) и Римексолон (Vexol), не обладающие типичными побочными эффектами.
10. Для стимуляции остаточной секреции слюнных и слезных желез системно применяются агонисты М1 и М3 мускариновых рецепторов: пилокарпин (Salagen) 5 мг 4 раза в день или цевимелин (Evoxac) 30 мг 3 раза в день. (А).
11. Диквафозол, агонист пуриновых P2Y2 рецепторов, стимулирует нежелезистую секрецию водного, муцинового и липидного компонента слезной пленки. Используется локально 2% раствор (В).
12. 2% офтальмологическая эмульсия ребамипида, повышающего количество муциноподобных веществ и слезной жидкости, улучшает повреждения роговицы и конъюнктивы (В). Пероральный прием ребамипида (Мукоген) по 100 мг 3 раза в день улучшает симптомы сухости рта (A).
13. Облегчение сухости верхних дыхательных путей (ринит, синусит, ларингит, бронхит) достигается при приеме бромгексина или ацетилцистеина в терапевтических дозах. (С).
14. При диспареунии, обусловленной недостаточной лубрикацией, помимо местного использование лубрикантов, в постменопаузальном периоде показано локальное и системное применение эстрогенов (D).
Лечение внежелезистых системных проявлений БШ.
Для лечения системных внежелезистых проявления БШ используются ГК, алкилирующие цитостатические (лейкеран, циклофосфан), биологические (ритуксимаб) препараты.
1. Больным с рецидивирующими сиаладенитами и минимальными системными проявлениями, такими как суставной синдром, назначают ГК в малых дозах (преднизолон 5 мг в день или через день) либо НПВП (С).
2. При значительном увеличении больших слюнных желёз (после исключения лимфомы), диффузной инфильтрации малых слюнных желёз, отсутствии признаков тяжёлых системных проявлений, умеренных и значительных сдвигах показателей лабораторной активности необходимо назначение малых доз ГК в сочетании с лейкераном 2-4 мг/сут в течение года, затем 6-14 мг/неделю в течение нескольких лет (С).
3. При лечении васкулита (криоглобулинемический гломерулонефрит, поражение периферической и центральной нервной системы, рецидивирующая пурпура и язвенно-некротическое поражение кожи) назначается циклофосфан. В комбинации с малыми дозами ГК циклофосфан в дозе 200 мг/неделю в течение 3 месяцев с последующим переходом на 400 мг/месяц применяется при не угрожающих жизни системных проявлениях заболевания (рецидивирующая криоглобулинемическая пурпура, смешанная моноклональная криоглобулинемия, сенсорно-моторная полинейропатия) (С).
4. Тяжелые системные проявления БШ, такие как криоглобулинемический и интерстициальный нефрит, язвенно-некротический васкулит, сенсорно-моторная нейропатия аксонально-демиелинизирующего и демиелинизирующего типа, мононеврит, полиневрит, энцефаломиелополирадикулоневрит, миозит, интерстициальный пневмонит, генерализованная лимфаденопатия, аутоиммунная гемолитическая анемия и тромбоцитопения, а также MALT-лимфома слюнных желез, требуют более высоких доз преднизолона (20-60 мг/сут) и цитостатических средств (лейкеран 6-10 мг/сут, циклофосфан 0,8-3,0 г/месяц) в сочетании с интенсивными методами терапии (С).
5. Длительный приём малых доз ГК в комбинации с лейкераном или циклофосфаном не только снижает частоту рецидивов паротита, приводит к нормализации размеров слюнных желёз, уменьшает показатели лабораторной активности, улучшает клиническую симптоматику и замедляет прогрессирование многих системных проявлений заболевания, но и достоверно повышает саливацию, уменьшает частоту развития лимфом и увеличивает выживаемость больных БШ (С).
6. Внутривенный иммуноглобулин применяется в лечении агранулоцитоза, аутоиммунной тромбоцитопении, гемолитической анемии при БШ, а также у отдельных больных с выраженной сенсорной нейропатией при резистентности к терапии (D).
Интенсивная терапия (пульс-терапия ГК, комбинированная пульс-терапия ГК и циклофосфаном, эфферентные методы терапии - криоаферез, плазмаферез, двойная фильтрация плазмы в сочетании с комбинированной пульс-терапией) должна использоваться при тяжелых и угрожающих жизни проявлениях БШ с целью купирования высокой иммуновоспалительной активности, изменения характера течения и улучшения прогноза заболевания (D).
Показания к проведению пульс-терапии (D):
· выпотной серозит
· тяжёлые лекарственные аллергические реакции
· аутоиммунная гемолитическая анемия и тромбоцитопения
· при наличии противопоказаний для проведения комбинированной пульс-терапии.
Пульс-терапия позволяет снизить дозу пероральных ГК и уменьшить частоту их побочных проявлений (D).
Показания к комбинированной пульс-терапии (D):
· острый криоглобулинемический гломерулонефрит, гломерулонефрит с быстро прогрессирующей почечной недостаточностью
· язвенно-некротический васкулит
· аутоиммунная панцитопения
· интерстициальный пневмонит
· мононеврит, полиневрит, энцефаломиелополирадикулоневрит, поперечный и восходящий миелит, цереброваскулит
После достижения клинического эффекта и нормализации иммуновоспалительной активности заболевания больные переводятся на поддерживающие дозы ГК и алкилирующих цитостатических препаратов (С).
Показания к проведению экстракорпоральной терапии (D):
Абсолютные
· язвенно-некротический васкулит
· криоглобулинемический гломерулонефрит
· энцефаломиелополирадикулоневрит, демиелинизирующая миелопатия, полиневрит
· ишемия верхних и нижних конечностей вследствие криоглобулинемического васкулита.
· синдром гипервязкости крови
Относительные
· гипергаммаглобулинемическая пурпура
· мононеврит
· лекарственный дерматит, отек Квинке, феномен Артюса
· интерстициальный пневмонит
· гемолитическая анемия, тромботическая тромбоцитопеническая пурпура
В случаях аллергических реакций, интерстициального нефрита с признаками хронической почечной недостаточности, при низких цифрах общего белка в сыворотке крови, тяжёлых офтальмологических проявлениях (буллёзно-нитчатый кератит, язвы роговицы) предпочтительно использование гемосорбции, криоафереза. При остальных системных проявлениях более эффективным является плазмаферез, криоаферез и двойная фильтрация плазмы. Последние два метода наиболее эффективны при смешанной моноклональной криоглобулинемии. Обычно процедуры проводятся с 2-5-дневным интервалом с введением после каждой процедуры 250-1000 мг метилпреднизолона и 200-1000 мг циклофосфана в зависимости от тяжести системных проявлений и иммуновоспалительной активности заболевания. Для больных с нормальным или низким общим белком сыворотки крови предпочтительно применять двойную фильтрацию плазмы, криоаферез с гепаринокриофракционированием плазменных белков. Всего проводится 3-5 процедур при наличии гипергаммаглобулинемической пурпуры и 5-8 процедур при криоглобулинемической пурпуре. При васкулите, обусловленном смешанной моноклональной криоглобулинемией, целесообразно использовать программный плазмаферез в течение года до достижения стойкой клинико-лабораторной ремиссии (D).
Применение генно-инженерных биологических препаратов
Применение анти-В клеточной терапии ритуксимабом (РТМ) позволяет контролировать системные внежелезистые проявления БШ и уменьшать функциональную железистую недостаточность. РТМ улучшает клиническое течение БШ без увеличения частоты побочных эффектов.
· РТМ назначается больным БШ с тяжелыми системными проявлениями (криоглобулинемический васкулит, гломерулонефрит, энцефаломиелополирадикулоневрит, интерстициальный пневмонит, аутоиммунная панцитопения), а также в случаях резистентности или недостаточной эффективности традиционного лечения ГК и цитостатическими препаратами. С целью усиления эффективности РТМ показана комбинированная терапия с циклофосфаном (D).
· У больных с небольшой длительностью БШ и сохраненной остаточной секрецией слюнных и слезных желез монотерапия РТМ приводит к увеличению саливации и улучшению офтальмологических проявлений (А).
· РТМ назначается при БШ, осложненной лимфомой низкой степени злокачественности MALT-типа: локализованной экстранодальной лимфомой слюнных, слезных желез или легких, без поражения костного мозга. Проводится как монотерапия РТМ, так и комбинированная терапия РТМ и циклофосфаном (D).
На протяжении всего периода терапии должен осуществляться клинико-лабораторный мониторинг основных параметров БШ. При использовании цитостатических препаратов общий анализ крови делается не реже 1 раза в месяц, а при применении комбинированной пульс-терапии - через 12 дней после каждого введения циклофосфана (для исключения развития тяжёлой супрессии костного мозга) (D).
Профилактика
Первичная профилактика невозможна ввиду неясной этиологии заболевания. Вторичная профилактика направлена на предупреждение обострения, прогрессирования заболевания и своевременное выявление развивающихся лимфом. Она предусматривает раннюю диагностику и своевременно начатую адекватную терапию. Некоторые больные нуждаются в ограничении нагрузки на органы зрения, голосовые связки и исключении аллергизирующих факторов. Больным противопоказана вакцинация, лучевая терапия и нервные перегрузки. С большой осторожностью должны применяться электропроцедуры.
Обучение пациентов
Так как больные БШ имеют хроническое заболевание с неуклонной прогрессией на протяжении всей жизни, необходимо наладить тесный контакт с больными. Только при полном доверии пациента к врачу, он будет соблюдать рекомендуемую терапию. Необходимо научить пациента как можно раньше улавливать возможные побочные проявления назначаемых препаратов и знать основные признаки обострения заболевания.
Болезнь Шегрена - причины, симптомы, диагностика и лечение
Болезнь Шегрена – аутоиммунное системное поражение соединительной ткани, характеризующееся экзокринными железистыми и внежелезистыми проявлениями. Наиболее частым железистым проявлением болезни Шегрена служит снижение секреции слезных и слюнных желез, сопровождающиеся жжением в глазах и сухостью носоглотки. К внежелезистым проявлениям относятся миалгии, мышечная слабость, артралгии, геморрагии, увеличение лимфоузлов, невриты и пр. Диагноз болезни Шегрена ставится с учетом комплекса клинических и лабораторных признаков, функциональных тестов. Лечение проводят кортикостероидными гормонами и цитостатиками; течение заболевания чаще доброкачественное.
Общие сведения
Болезнь Шегрена лидирует среди коллагенозов по частоте встречаемости и значительно чаще развивается у женщин возрастной группы от 20 до 60 лет; у мужчин и в детском возрасте заболевание встречается реже. Причины болезни Шегрена неизвестны. Наиболее вероятными предопределяющими факторами служат наследственность и аутоиммунный ответ на вирусную (предположительно ротавирусную) инфекцию.
Патогенетический механизм болезни Шегрена заключается в развитии иммуноагрессивной реакции с образованием антител к собственным тканям и лимфоплазматической инфильтрации протоков желез внешней секреции - слюнных, слезных, ЖКТ и др. При генерализованной форме болезни Шегрена у трети пациентов развивается поражение мышц (миозит), почек (интерстициальный абактериальный нефрит), сосудов (продуктивно-деструктивный, продуктивный васкулит), легких (интерстициальная пневмония) и др. Болезнь Шегрена часто протекает вместе с ревматоидным артритом, тиреоидитом Хасимото, системной красной волчанкой.
Болезнь Шегрена
Классификация болезни Шегрена
Течение болезни Шегрена может быть подострым и хроническим. С учетом клинических проявлений и осложнений выделяют начальную (раннюю), выраженную и позднюю стадии заболевания. Патологические процессы при болезни Шегрена могут протекать с различной степенью воспалительной и иммунологической активности. Для высокой степени активности болезни Шегрена характерны клинически выраженные явления паротита, кератоконъюнктивита, стоматита, артрита; генерализованная лимфаденопатия, гепатоспленомегалия, лабораторные признаки активного воспаления.
Умеренно активному течению болезни Шегрена свойственно уменьшение воспаления и иммунологической активности с одновременной тенденцией к деструктивным изменениям в секретирующих эпителиальных железах. При минимальной активности процессов отмечается преобладание функциональных, склеротических, дистрофических изменений в слюнных, слезных, желудочных железах, что проявляется тяжелыми формами ксеростомии, кератоконъюнктивита, гастрита. В лабораторных тестах - слабо выраженные признаки воспаления.
Симптомы болезни Шегрена
Появление глазных симптомов при болезни Шегрена обусловлено сниженной секрецией слезы (слезной жидкости). При этом пациенты ощущают жжение, «царапанье» и «песок» в глазах. Субъективные симптомы сопровождаются зудом и покраснением век, скоплением вязкого секрета в уголках глаз, сужением глазных щелей, снижением остроты зрения. Развивается сухой кератоконъюнктивит - воспаление роговицы вместе с конъюнктивой глаза.
Слюнные железы при болезни Шегрена увеличиваются в размерах. У трети пациентов в результате увеличения парных околоушных желез отмечается характерное изменение овала лица, получившего в литературе название «мордочки хомяка». К числу типичных симптомов болезни Шегрена также относятся сухость губ и слизистой рта, стоматит, заеды, множественный кариес зубов (чаще пришеечной локализации). Если в ранней стадии болезни Шегрена сухость слизистых отмечается только во время физической нагрузки и волнения, то в выраженном периоде ощущение сухости отмечается постоянно, заставляя пациента часто увлажнять рот и запивать пищу.
При осмотре выявляется ярко-розовая окраска слизистых, их легкое травмирование при контакте, сухость языка, малое количество свободной слюны пенистого или вязкого характера. На таком фоне присоединение вторичной (вирусной, грибковой, бактериальной) инфекции ведет к развитию стоматита. Для поздней стадии болезни Шегрена характерны резкая сухость полости рта, ведущая к расстройствам глотания и речи, трещины губ, ороговение участков слизистой рта, складчатый язык, отсутствие свободной слюны в полости рта.
Отмечается гипофункция других экзокринных желез с явлениями сухости кожи, носоглотки, вульвы и влагалища, развитием трахеита, бронхита, эзофагита, атрофического гастрита и т. д. При болезни Шегрена могут отмечаться суставной синдром по типу полиартралгий или полиартрита, нарушение чувствительности стоп и кистей, невропатии тройничного нерва и лицевого нерва, геморрагические сыпи на конечностях и туловище, лихорадка, миозиты, гепато- и спленомегалия.
Диагностика болезни Шегрена
Из методов лабораторной диагностики проводится исследование общего анализа крови, показывающее умеренную лейкопению, анемию, ускорение СОЭ. В биохимии крови при болезни Шегрена определяется повышение уровня γ-глобулинов, общего белка, фибрина, серомукоида, сиаловых кислот, обнаружение криоглобулинов. Иммунологические реакции выявляют повышение уровня иммуноглобулинов IgG и IgM; наличие антител к ДНК, LE-клеток, антител к эпителию экзокринных желез, мышцам, коллагену и пр.; увеличение количества В-лимфоцитов, уменьшение Т-лимфоцитов.
При болезни Шегрена отмечается специфическая реакция на тест Ширмера – определяется уменьшение слезной продукции в ответ на стимуляцию нашатырным спиртом. При маркировании роговицы и конъюнктивы красителями выявляются эрозии и дистрофические очаги эпителия. При болезни Шегрена проводится контрастная рентгенография (сиалография), биопсия слюнных желез, УЗИ слюнных желез, МРТ слезных/слюнных желез. Для выявления осложнений со стороны других систем выполняется рентгенография легких, гастроскопия, ЭХО-КГ.
Лечение болезни Шегрена
Ведущая роль в терапии болезни Шегрена отводится гормональным (преднизолон) и цитостатическим препаратам иммуносупрессивного действия (циклофосфамид, хлорбутин) и их комбинациям (преднизолон+хлорбутин, преднизолон+циклофосфан). Сочетание методов экстракорпоральной гемокоррекции (плазмафереза, гемосорбции, двойной фильтрации плазмы) с медикаментозной терапией при лечении болезни Шегрена показано в случаях язвенно-некротического васкулита, гломерулонефрита, цереброваскулита, полиневрита и др. поражений.
Симптоматическая терапия при болезни Шегрена направлена на устранение сухости слизистых и предупреждение вторичного инфицирования. При сухости глаз назначается искусственная слеза, ношение мягких контактных линз, промывание глаз растворами антисептиков. Для нормализации слюноотделения проводятся новокаиновые блокады, назначаются препараты Ca; при воспалении околоушных желез используются местные аппликации димексида, системные антибиотики и антимикотики.
Пораженные слизистые полости рта при болезни Шегрена нуждаются в смягчении и стимуляции регенерации с помощью аппликаций масел облепихи и шиповника, обработки мазями (метилурациловой и солкосериловой). При секреторной недостаточности желудка проводится длительная заместительная терапия соляной кислотой, натуральным желудочным соком, пепсином; при недостаточности поджелудочной железы назначается ферментная терапия: прием панкреатина и др.
Прогноз и осложнения болезни Шегрена
Течение болезни Шегрена не носит жизнеугрожающий характер, однако значительно ухудшает качество жизни. Своевременно начатая терапия замедляет прогрессирование патологических процессов и сохраняет трудоспособность пациентов. При отсутствии лечения нередки осложнения, приводящие к инвалидизации.
К первичным поражениям при болезни Шегрена нередко присоединяется вторичное инфицирование с развитием синуситов, рецидивирующих трахеитов, бронхопневмоний. При системных поражениях возможно развитие почечной недостаточности, нарушений кровообращения головного и/либо спинного мозга.
Специфической профилактики болезни Шегрена не разработано.
| Диагноз | Обоснование для дифференциальной диагностики | Обследования | Критерии исключения диагноза |
| Ревматоидный артрит | Сухой синдром, суставной синдром, конституциональные симптомы | РФ, АЦЦП, СРБ, рентгенография суставов кистей | Сухой синдром, нестойкий. Поражение суставов носит стойкий, прогрессирующий характер, развитие эрозивного артрита. АЦЦП позитивный. |
| Системная красная волчанка | Сухой синдром, поражение кожи, синдром Рейно, полиорганная патология, суставной синдром, конституциональные симптомы | антитела к двуспиральной ДНК, Анти-Sm, антифосфолипидные антитела, АНФ, РФ | Выраженная системность поражения. Наличие АФС, быстрый регресс сухого синдрома на фоне лечения ГКС Дискоидная эритемы на лице, груди и конечностях, энантема на твердом небе Неэрозивный артрит. Позитивность по антителам к двуспиральной ДНК, Анти-Sm, антифосфолипидным антителам |
| Системная склеродермия | Сухой синдром синдром Рейно, полисерозит, суставной синдром, конституциональные нарушения | Антицентромерные антитела (АЦА), антитела к Scl-70, АНФ, биопсия кожно-мышечного лоскута | Типичные изменения кожи и подкожной клетчатки (уплотнение, атрофия, нарушение пигментации), суставов (преобладание фиброзных изменений), ЖКТ. Рентгенологические признаки (остеолиз, резорбция концевых фаланг), кальциноз мягких тканей, позитивность по АЦА, анти- Scl-70, результат биопсии кожно-мышечного лоскута характерен для ССД |
| Первичный билиарный цирроз печени, аутоиммунный гепатит | Сухой синдром, поражение печени, суставной синдром, конституциональные нарушения | Антимитохондриальные антитела, иммунологические маркеры аутоиммунных гепатитов, биопсия печени | Клиника печеночной недостаточности. Сухой синдром нестойкий. Позитивность по антимитохондриальным антителам, иммунологическим маркерам аутоиммунных гепатитов; результат биопсии печени характерен для ПБЦП, аутоиммунного гепатита |
| Лимфопролиферативные заболевания (лимфомы) | Сухой синдром, увеличение слезных, слюнных желез, генерализованная лимфаденопатия, инфильтраты в легких | Моноклональные иммуноглобулины, белок Бенс-Джонса в моче, пункционная биопсия слюнных/слезных желез, лимфоузлов | Признаки избыточной пролиферации: лимфаденопатия, гепатоспленомегалия, инфльтраты в легких, почечная недостаточность, пурпура, лейкопения. Псевдотумар орбит. Позитивность по моноклональным иммуноглобулинам, белку Бенс-Джонса в моче; пункционная биопсия слюнных/слезных желез, лимфоузлов характерна для лимфом |
| Мультифокальный фиброз, гранулематозные заболевания, поражения слюнных желез при сахарном диабете, гипоменструальный синдром, алкогольный цирроз печени, амилоидоз, саркоидоз, хронический рецидивирующий паренхиматозный и интерстициальный сиалоденит, бактериальные и вирусные паротиты, опухоли слюнных, слезных желез, ВИЧ, туберкулез | Сухой синдром, увеличение слёзных, слюнных желез, образование инфильтратов в легких | Маркеры аутоиммунного заболевания, биохимические показатели (глюкоза, трансаминазы, билирубин, креатинин), биопсия околоушных, слезных, слюнных желез, серологические анализы вирусной инфекции, кровь на ВИЧ, кожные и лабораторные тесты на туберкулез, осмотры узких специалистов | Отсутствие содружественного поражения экзокринных желез, характерных сиалографических изменений, результатов биопсии, нетипичные внежелезистые проявления, особенности изменений лабораторных показателей, отрицательные иммунологические маркеры аутоиммунного заболевания. |
Болезнь и синдром Шегрена – Ревматология
 Сегодня поговорим о болезни и синдроме Шегрена, вы еще могли слышать такое название как «сухой синдром». Но некоторые до сих пор путают болезнь и синдром Шегрена.
Сегодня поговорим о болезни и синдроме Шегрена, вы еще могли слышать такое название как «сухой синдром». Но некоторые до сих пор путают болезнь и синдром Шегрена.
Болезнь Шегрена – это системное заболевание, характерной чертой которого является хроническое аутоиммунное поражение слюнных и слезных желез.
Синдром Шегрена – аналогичное болезни Шегрена поражение слюнных и слёзных желёз, развивающееся у 5-25% больных с системными заболеваниями соединительной ткани, чаще ревматоидным артритом, у 50-75% больных с хроническими аутоиммунными поражениями печени (хронический аутоиммунный гепатит, первичный билиарный цирроз печени) и реже при других аутоиммунных заболеваниях.
Заболевание считается довольно редким, заболеваемость колеблется от 4 до 250 случаев на 100000 населения. Пик заболеваемости приходится на 35-50 лет. Женщины болеют в 8-10 раз чаще мужчин.
Диагноз болезни Шегрена устанавливается на основании жалоб, данных истории болезни, клинико-лабораторного и инструментального обследования пациента, и обязательно при исключении других заболеваний, о которых речь пойдет дальше.
Клинические признаки, повышающие вероятность болезни Шегрена.
Поражение секретирующих эпителиальных желёз (аутоиммунный эпителиит).
- Слюнные железы: сиаладенит (чаще паротит), субмаксиллит или постепенное увеличение околоушных/поднижнечелюстных слюнных желёз, редко — малых слюнных желёз слизистой полости рта.
- Сухой коньюнктивит/кератоконъюнктивит наблюдается у всех больных в зависимости от длительности течения и стадии развития заболевания.
- Поражение красной каймы губ — хейлит, рецидивирующий стоматит, сухой субатрофический/атрофический ринофаринголарингит.
- Поражение эпителия желчевыводящих путей и канальцевого аппарата почек.
Внежелезистые системные проявления
- Боли в суставах (артралгии) наблюдаются у 70% больных. У трети больных встречается рецидивирующий неэрозивный артрит, преимущественно мелких суставов кистей.
- Васкулит: язвы, преимущественно на голенях, реже на верхних конечностях и слизистой оболочке полости рта.
- Поражение почек: интерстициальный нефрит, гломерулонефрит, нефротический синдром.
- Поражение периферической нервной системы: полинейропатия, множественная мононевропатия, мононеврит, радикулоневропатия, туннельная невропатия.
Методы диагностики.
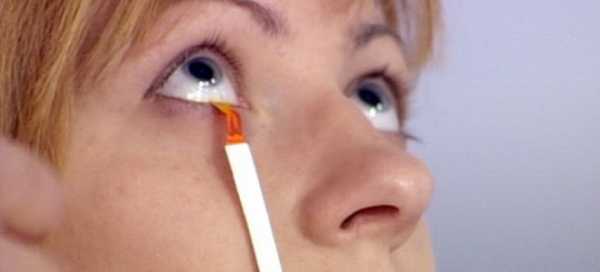 Для диагностики поражения слюнных желез используют:
Для диагностики поражения слюнных желез используют:
- сиалографию околоушной слюнной железы с омнипаком,
- биопсию малых слюнных желёз нижней губы,
- биопсию увеличенных околоушных/поднижнечелюстных слюнных желез,
- сиалометрию (измерение стимулированной секреции слюны),
- УЗИ и МРТ слюнных желез.
Для диагностики поражения глаз (сухого кератоконъюнктивита) используют:
- тест Ширмера (снижение слёзовыделения после стимуляции нашатырным спиртом),
- окрашивание эпителия конъюнктивы и роговицы флюоресцеином и лиссаминовым зеленым,
- определение стабильности слезной пленки по времени образования «сухих пятен» на роговице (в норме составляет более 10 сек).
Лабораторные исследования:
- Снижение уровня лейкоцитов (лейкопения) — является характерным признаком заболевания, часто связано с высокой иммунологической активностью болезни.
- Повышение СОЭ — выявляются примерно у половины больных.
- Увеличение СРБ — НЕ характерно для болезни Шегрена. Высокие цифры наблюдаются при тяжелом течении болезни и развитии осложнений.
- Ревматоидный (РФ) и антинуклеарный фактор (АНФ) определяются у 95-100% больных.
- Антитела к Ro/SS-A и La/SS-B ядерным антигенам при использовании иммуноферментного метода выявляются у 85-100% больных. Одновременное обнаружение Ro и La антител наиболее специфично для болезни Шегрена, но наблюдается только у 40-50% больных. La антитела более специфичны для заболевания.
- Криоглобулины выявляются у трети больных.
- Снижение С4 компонента комплемента является неблагоприятным признаком, влияющим на выживаемость больных при этом заболевании.
- Увеличение IgG и IgA, реже IgM.
Критерии диагноза болезни Шегрена:
- Поражение глаз — сухой кератоконъюнктивит
- Поражение слюнных желез — паренхимотозный сиаладенит
- Лабораторные признаки: положительный ревматоидный фактор или положительный антинуклеарный фактор (АНФ) или наличие анти-SSA/Ro и (или) анти-SSB/La антиядерных антител
Диагноз определенной болезни Шегрена может быть поставлен при наличии первых двух критериев (1 и 2) и не менее одного признака из 3 критерия, при исключении аутоиммунных заболеваний (СКВ, ССД, РА, аутоиммунных гепатобилиарных заболеваний).
Синдром Шегрена может быть поставлен при наличии чётко верифицированного аутоиммунного заболевания и одного из первых двух критериев.
Дифференциальная диагностика
 Симптомы болезни Шегрена не уникальны: сухость глаз и полости рта могут встречаться при различных заболеваниях и состояниях.
Симптомы болезни Шегрена не уникальны: сухость глаз и полости рта могут встречаться при различных заболеваниях и состояниях.
Сухость глаз: сухой кератоконъюнктивит, гиповитаминоз А, химические ожоги, блефарит, поражение V черепного нерва, ношение контактных линз, врожденные и приобретенные заболевания слезных желез, саркоидоз, ВИЧ-инфекция, реакция «трансплантат против хозяина», паралич лицевого нерва и др.
Сухость рта: лекарственные препараты (диуретики, антидепрессанты, нейролептики, транквилизаторы, седативные, антихолинергические), тревожное состояние, депрессия, саркоидоз, туберкулёз, амилоидоз, сахарный диабет, панкреатит, лимфомы, дегидратация, вирусные инфекции, облучение, постменопауза и др.
Лечение.
Цели лечения: достижение ремиссии заболевания, улучшение качества жизни больных, предотвращение развития опасных для жизни проявлений заболевания.
Нефармакологические подходы к «сухому» синдрому:
- Избегать ситуаций, усиливающих сухость слизистых оболочек: сухой или кондиционированный воздух, сигаретный дым, сильный ветер, длительная зрительная (особенно компьютерная), речевая или психоэмоциональная нагрузка.
- Ограничить применение препаратов, усиливающих сухость и определенных раздражающих веществ (кофе, алкоголь, никотин).
- Частое употребление небольших количеств воды или не содержащей сахара жидкости облегчает симптомы сухости рта.
- Полезна стимуляция выделения слюны с использованием жевательной резинки и леденцов без сахара.
- Тщательная гигиена полости рта, использование зубной пасты и ополаскивателей с фторидами, тщательный уход за зубными протезами, регулярное посещение стоматолога.
- Терапевтические контактные линзы для дополнительной защиты эпителия роговицы, однако их ношение должно сопровождаться адекватным увлажнением.
Лечение железистых проявлений болезни Шегрена.
- Для замещения объема слезы пациентам следует 3-4 и более раз в день использовать «искусственные слезы». При необходимости интервал между закапыванием слез может быть сокращен до 1 часа. Для усиления эффекта возможно использование препаратов искусственной слезы большей вязкости, но такие препараты лучше применять на ночь из-за возникновения эффекта помутнения зрения.
- Обязательно использование антибактериальных капель.
- Использование препаратов-заменителей слюны на основе муцина и карбоксиметилцеллюлозы восполняет её смазывающие и увлажняющие функции, особенно во время ночного сна (Oral balance гель, Biotene ополаскиватель, Salivart, Xialine).
- Учитывая высокую частоту развития кандидозной инфекции при наличии «сухого синдрома», показано локальное и системное противогрибковое лечение.
- Офтальмологическая эмульсия Циклоспорина А (Restasis) рекомендуется для лечения сухого кератоконъюнктивита.
- Локальное применение НПВП уменьшает дискомфортные ощущения в глазах, однако, может провоцировать повреждения роговицы.
- Приемлемым считается местное применение глюкокортикостероидов короткими курсами (до двух недель) при обострении сухого кератоконъюнктивита.
- Для стимуляции секреции слюнных и слезных желез применяются пилокарпин (Salagen) или цевимелин (Evoxac).
- Облегчение сухости верхних дыхательных путей (ринит, синусит, ларингит, бронхит) достигается при приеме бромгексина или ацетилцистеина в терапевтических дозах.
- При возникновении болезненных ощущения во время полового акта (диспареунии) рекомендуется местное использование лубрикантов, а в постменопаузальном периоде показано локальное и системное применение эстрогенов.
Лечение внежелезистых системных проявлений болезни Шегрена.
Для лечения системных проявления болезни Шегрена используются глюкокортикоиды, алкилирующие цитостатические (лейкеран, циклофосфан) и биологические (ритуксимаб) препараты.
- Больным с минимальными системными проявлениями назначают глюкокортикоиды в малых дозах либо НПВП.
- При значительном увеличении больших слюнных желёз (после исключения лимфомы), отсутствии признаков тяжёлых системных проявлений, умеренных и значительных сдвигах показателей лабораторной активности необходимо назначение малых доз глюкокортикоидов в сочетании с лейкераном в течение нескольких лет.
- При лечении васкулита назначается циклофосфан.
- Тяжелые системные проявления требуют более высоких доз глюкокортикоидов и цитостатических средств в сочетании с интенсивными методами терапии.
Интенсивная терапия должна использоваться при тяжелых и угрожающих жизни проявлениях болезнью с целью купирования высокой иммуновоспалительной активности, изменения характера течения и улучшения прогноза заболевания.
Применение генно-инженерных биологических препаратов позволяет контролировать системные внежелезистые проявления болезни и уменьшать функциональную железистую недостаточность.
Профилактика.
Первичная профилактика невозможна ввиду неясной этиологии заболевания. Вторичная профилактика направлена на предупреждение обострения, прогрессирования заболевания и своевременное выявление развивающихся лимфом. Она предусматривает раннюю диагностику и своевременно начатую адекватную терапию. Некоторые больные нуждаются в ограничении нагрузки на органы зрения, голосовые связки и исключении аллергенов. Больным противопоказана вакцинация, лучевая терапия и нервные перегрузки. С большой осторожностью должны применяться электропроцедуры.
Симптомы и лечение болезни Шегрена
Закрыть- Болезни
- Инфекционные и паразитарные болезни
- Новообразования
- Болезни крови и кроветворных органов
- Болезни эндокринной системы
- Психические расстройства
- Болезни нервной системы
- Болезни глаза
- Болезни уха
- Болезни системы кровообращения
- Болезни органов дыхания
- Болезни органов пищеварения
- Болезни кожи
- Болезни костно-мышечной системы
- Болезни мочеполовой системы
- Беременность и роды
- Болезни плода и новорожденного
- Врожденные аномалии (пороки развития)
- Травмы и отравления
- Симптомы
- Системы кровообращения и дыхания
- Система пищеварения и брюшная полость
- Кожа и подкожная клетчатка
- Нервная и костно-мышечная системы
- Мочевая система
- Восприятие и поведение
- Речь и голос
- Общие симптомы и признаки
- Отклонения от нормы
- Диеты
- Снижение веса
- Лечебные
- Быстрые
- Для красоты и здоровья
- Разгрузочные дни
- От профессионалов
- Монодиеты
- Звездные
- На кашах
- Овощные
- Детокс-диеты
- Фруктовые
- Модные
- Для мужчин
- Набор веса
- Вегетарианство
- Национальные
- Лекарства
- Антибиотики
- Антисептики
- Биологически активные добавки
- Витамины
- Гинекологические
- Гормональные
- Дерматологические
- Диабетические
- Для глаз
- Для крови
- Для нервной системы
- Для печени
- Для повышения потенции
- Для полости рта
- Для похудения
- Для суставов
- Для ушей
- Желудочно-кишечные
- Кардиологические
- Контрацептивы
- Мочегонные
- Обезболивающие
- От аллергии
- От кашля
- От насморка
- Повышение иммунитета
- Противовирусные
- Противогрибковые
- Противомикробные
- Противоопухолевые
- Противопаразитарные
- Противопростудные
- Сердечно-сосудистые
- Урологические
- Другие лекарства
- Врачи
- Клиники
- Справочник
- Аллергология
- Анализы и диагностика
- Беременность
- Витамины
- Вредные привычки
- Геронтология (Старение)
- Дерматология
- Дети
- Женское здоровье
- Инфекция
- Контрацепция
- Косметология
- Народная медицина
- Обзоры заболеваний
- Обзоры лекарств
- Ортопедия и травматология
- Питание
- Пластическая хирургия
- Процедуры и операции
- Психология
- Роды и послеродовый период
- Сексология
- Стоматология
- Травы и продукты
- Трихология
- Другие статьи
- Словарь терминов
- [А] Абазия .. Ацидоз
- [Б] Базофилы .. Богатая тромбоцитами плазма
- [В] Вазопрессин .. Выкидыш
- [Г] Галлюциногены .. Грязи лечебные
- [Д] Деацетилазы гистонов .. Дофамин
- [Ж] Железы .. Жиры
- [И] Иммунитет .. Искусственная кома
- [К] Каверна .. Кумарин
- [Л] Лапароскоп .. Лучевая терапия
- [М] Макрофаги .. Мутация
Синдром Шегрена, откуда берется и как проявляется
Воспаление слюнных и слезных желез, сухость носоглотки, расстройства пищеварения могут указывать на синдром Шегрена.
Синдром Шегрена (Код по МКБ-10 M35.0)
Синдром Шегрена (сухой синдром) – это хроническое аутоиммунное заболевание, выражающееся в сухости слизистой оболочки глаз, носоглотки, пищеварительной системы и других внутренних органов. Болезнь может поразить любые соединительные ткани и железы организма, выделяющие какую-либо жидкость (пот, слезы, слюну и т.д.).
В случае с этим заболеванием иммунитет человека начинает атаковать секретирующие клетки и эпителий организма, что приводит к их апоптозу (ускоренной гибели). В результате человек начинает ощущать нехватку жидкости, выделямой железистой тканью.
Сухость во рту и в глазах могут привести к кариесу, пародонтозу, инфекциям слюнных желез, молочнице, грибковым инфекциям полости рта, язвам, бактериальным конъюнктивитам, а также повреждениям роговицы.
Болезнь была названа в честь шведского офтальмолога Хенрика Шегрена, который первым описал этот синдром в середине XX века.
Синдром Шегрена может коснуться любого человека любой национальности, однако, по статистике им болеют в основном женщины в возрасте от 45 до 55 лет (около 90% всех случаев).
Около половины людей с болезнью Шегрена страдают ещё как минимум одним заболеванием, поражающим соединительные ткани. Это может быть ревматоидный артрит или системная красная волчанка. У таких пациентов, как правило, синдром Шегрена выступает вторичным заболеванием.
Симптомы синдрома Шегрена
У некоторых людей симптомы болезни Шегрена проявляются незначительно в виде небольшой сухости во рту или покраснении глаз. Другие страдают от помутнения зрения, частых инфекций полости рта, отеков слюнных желез, испытывают трудности с пережевыванием и глотанием пищи.
Синдром Шегрена также может серьезно влиять на легкие и суставы, влагалище, поджелудочную железу, почки, провоцировать сухость кожи и даже затрагивать мозг.
Наиболее типичные симптомы синдрома Шегрена:
боль в глазах;
покраснение и раздражение век;
сухость во рту, зубной налет;
трещины и язвы во рту;
увеличение лимфоузлов.
В случае, если болезнь затрагивает плевру, могут возникнуть одышка и воспаление легких. Кроме того, как уже было сказано, из-за недостатка влаги в организм легко проникают болезнетворные бактерии и люди часто страдают от инфекционных заболеваний.
Как проходит диагностика синдрома Шегрена
Диагностика синдрома Шегрена представляет определенные трудности для врачей, поскольку его симптомы характерны для целого ряда других заболеваний. Кроме того, часто эти симптомы разрознены и могут отличаться от пациента к пациенту.
Обычно, чтобы разгадать этот ребус, медики применяют комплекс анализов. В первую очередь – это анализ крови на наличие маркеров (антител) синдрома Шегрена. Однако этот тест недостаточно надежен, потому могут быть назначены дополнительные анализы.
Проба Ширмера, которая помогает определить качество слезоотделения. Пациенту на пять минут закладывается небольшой кусок фильтровальной бумаги под нижнее веко. Впоследствии оценивается, насколько длинной была слеза. Менее 5 мм указывает на синдром Шегрена. Однако при этом нужно учитывать, что с возрастом способность к слезоотделению у людей падает.
По этой причине офтальмологи используют щелевую лампу для визуального осмотра роговицы – она помогает оценить сухость глаза.
Также врач должен проверить функциональность слюнных желез (сиалометрия). Для этого пациенту дается витамин аскорбиновой кислоты, чтобы последить, насколько быстро и в каком количестве железы выделяют слюну. В норме этот показатель будет составлять 2,5 – 6 мл. за пять минут.
Биопсия губы необходима, чтобы обнаружить наличие специфических лимфоцитов в слюнных железах.
Причины синдрома Шегрена и меры профилактики
В настоящее время медицина не располагает точными данными о том, откуда берется синдром Шегрена. Это хроническое заболевание, которое преследует человека в течение всей жизни. В целом, болезнь могут спровоцировать:
стрессы для организма;
бесконтрольный прием медикаментов;
эмоциональные потрясения и перепады настроения;
гиперчувствительность организма к новым веществам и продуктам.
Неизвестно, как можно предотвратить синдром Шегрена. Меры профилактики направлены на то, чтобы уменьшить симптомы и снизить раздражение. Пациенту рекомендуется избегать определенных медикаментов, не употреблять напитки с кофеином и алкоголь. Также требуется избегать сухого воздуха и увлажнять помещение.
Наиболее частым последствием синдрома Шегрена являются кариес и пародонтоз, поэтому медики рекомендуют почаще посещать стоматолога.
Лечение синдрома Шегрена
Лекарства от синдрома Шегрена не существует, поэтому все надлежащее лечение сводится к тому, чтобы облегчить состояние больного.
Ему могут быть прописаны аспирин и нестероидные противовоспалительные препараты, чтобы уменьшить отечность и скованность суставов, а также боли в мышцах. Также врач может назначить курс кортикостероидов и иммуносупрессоров при более серьезных осложнениях.
В любом случае потребуется консультации врача по поводу комбинации лекарств для лечения синдрома Шегрена. В частности, сухость во рту и раздражение глаз могут провоцировать антигистаминные препараты и антидепрессанты, поэтому их требуется избегать.
Пациенткам с синдромом Шегрена также могут потребоваться искусственные заменители слюны и слез, а также смазка (лубрикант) для влагалища. Некоторые пациенты вынуждены также носить очки для повышения местной влажности – они защищают от ветра и сквозняков.
При сильной сухости глаз может быть назначена так называемая «пунктальная окклюзия». Эта процедура закупоривает крошечные отверстия во внутреннем углу глаза, чтобы предотвратить слив жидкости. Таким образом замедляется высыхание слез.
Для поддержания жидкости медики также назначают глазные капли, уменьшающие воспаление слезных желез (циклоспорин).
Новейшей процедурой для лечения синдрома Шегрена являются специальные склеральные линзы, которые больше стандартных контактных линз. Они образуют на роговице пространство, заполненное жидкостью и тем самым препятствуют ее высыханию.
В целом, все методы терапии предполагают искусственное увлажнение тех органов, где естественной влаги недостаточно. В частности, увлажняющие кремы для кожи, смазка для влагалища, назальные капли и т.д.
Медики также рекомендуют пациентам с синдромом Шегрена пользоваться увлажнителями воздуха и по возможности избегать кондиционеров, обогревателей и радиаторов. Зимой с включенной системой отопления можно держать на батарее влажное полотенце.
Также, чтобы облегчить сухость во рту потребуется:
пить много жидкости. Можно сосать леденцы, жевать жвачку без сахара, чтобы стимулировать выработку слюны;
употреблять препараты солей и электролиты;
избегать кофеина и алкоголя, а также кислых и острых продуктов, которые могут раздражать гортань и рот;
чистить зубы после еды, причем обязательно фторсодержащей пастой;
бросить курить и употреблять любые формы табака, чтобы не занести инфекцию.
Фторидные и антибактериальные ополаскиватели для рта (например, хлоргексидин-фторид) могут быть полезны для профилактики кариеса и пародонтоза.
В тяжелых случаях ваш стоматолог или врач может прописать такие лекарства, как пилокарпин (салаген) или цевимелин (эвоксак). Когда синдром Шегрена сопровождается воспалением суставов, могут быть полезны препараты для лечения ревматоидного артрита (например, гидроксихлорохин или метотрексат). Некоторые исследования также показывают, что инъекции интерферона или ритуксимаба могут уменьшить симптомы синдрома Шегрена, когда местные препараты оказываются неэффективны.
Также ряд исследований показывает важность ежедневных физических упражнений при синдроме Шегрена. Ходьба или плавание помогут сохранить гибкость суставов и мышц, однако, если он является вторичным заболеванием – потребуется адаптировать нагрузку.
Когда звонить врачу
Если у вас сухость во рту и глазах продолжается дольше трех дней и не снимается местными средствами, потребуется помощь офтальмолога. Однако нужно иметь в виду, что симптомы синдрома Шегрена могут пересекаться с другими заболеваниями, а на постановку правильного диагноза может уйти время.
Каков прогноз по синдрому Шегрена?
Весьма переменчив. У некоторых людей могут наблюдаться только легкие симптомы в течение всей жизни, которые просто контролировать. Другие склонны к тяжелым рецидивам после многих лет относительно здорового существования.
Кроме того, у пациентов с синдромом Шегрена есть повышенный риск лимфомы. Однако большинство из них имеют нормальную продолжительность и хорошее качество жизни.
Жизнь человека и его здоровье | Синдром Шегрена, что о нем надо знать?
Что такое синдром Шегрена? Почему о нем необходимо знать? Его симптомы нарастают постепенно, и человек не воспринимает их всерьез. Синдром Шегрена представляет собой воспалительное заболевание и потенциально опасное состояние, но осложнения можно предотвратить, поэтому важно знать о симптомах и возможных вариантах лечения.
Синдром Шегрена может повлиять на многие различные части тела, но чаще всего поражает глаза и слюнные железы.
Что такое синдром Шегрена?
Синдром Шегрена был открыт в начале 1900 –х годов шведским врачом. Вы догадываетесь, какая была фамилия у врача? Его звали Хенрик Шегрена.
Этот врач первым описал группу женщин, чей хронический артрит сопровождался сухостью глаз и сухостью во рту.
В настоящее время уже известно больше об этом синдроме.
1.Синдром Шегрена является аутоиммунным заболеванием, которое может возникнуть в любом возрасте, но чаще всего встречается у женщин в возрасте от 45 до 55 лет. Оно возникает в 10 раз чаще у женщин, чем у мужчин.
2. У многих пациентов Синдром Шегрена появляется как осложнение другого аутоиммунного заболевания, такого как ревматоидный артрит или волчанка.
3. Симптомы различаются по типу и интенсивности, но многие люди с болезнью Шегрена могут жить нормальной жизнью.
4. В большинстве случаев лечение синдрома Шегрена направлено на облегчение симптомов сухости глаз и рта и профилактики и лечения долгосрочных осложнений, таких как инфекции и заболевания зубов.
Лечение часто не полностью устраняет симптомы сухости.
5. У большинства пациентов с синдромом Шегрена не возникает серьезных осложнений этого заболевания.
Но некоторые редкие осложнения были описаны, в том числе с повышенным риском развития рака лимфатических желез (лимфомы).
Поэтому больным синдромом Шегрена необходимо регулярное медицинское обслуживание и контроль за их состоянием здоровья.
Симптомы синдрома Шегрена.
Симптомы этого заболевания довольно простые и люди редко придают значение и обращают внимание на них.
1.Чувство песка в глазах, жжение в них.
2.Сухость во рту, трудно есть сухие продукты.
3.Опухание желез вокруг лица и шеи.
4.У некоторых пациентов бывает сухость в носовых проходах, горле, влагалище и коже.
5.Трудности при глотании, симптомы кислотного рефлюкса могут быть.
6.Синдром Шегрена бывает «первичным» и «вторичным»
Синдром «первичного» Шегрена встречается у людей, у которых
нет других ревматических заболеваний.
Синдром «вторичного» Шегрена встречается у людей, которые имеют другое ревматологическое заболевание, наиболее часто это бывает системная красная волчанка и ревматоидный артрит.
Какие возможны осложнения при синдроме Шегрена?
Большинство осложнений синдрома Шегрена происходит из-за уменьшения слез и слюны.
1.Пациенты с сухими глазами подвергаются повышенному риску инфекций глаз и повреждения роговицы.
2.Сухость во рту может привести к увеличению зубного кариеса, гингивита (воспаления десен), дрожжевой инфекции (молочница), которые могут вызвать боль и жжение.
3. Может возникнуть воспаление слюнных желез.
4. Осложнения в других частях тела могут произойти:
1)Может возникнуть боль и жесткость в суставах даже без ревматоидного артрита или волчанки.
2)Сыпь на руках и ногах, связанная с воспалением мелких кровеносных сосудов (васкулит) и воспаление в легких, печени и почках могут редко возникать и их трудно диагностировать.
3)Онемение, покалывание и слабость также были описаны у некоторых пациентов.
4)Могут воспалиться околоушные железы у некоторых пациентов.
Что вызывает синдром Шегрена?
Причины синдрома Шегрена не известны, но это аутоиммунное заболевание и этим многое сказано.
На этом не хочу даже останавливаться. На блоге есть статья «Аутоиммунные заболевания, причины, профилактика, лечение» Читайте!
Лечение синдрома Шегрена.
Диагностику и медикаментозное лечение синдрома Шегрена я не буду описывать.
Это будут делать врачи, к которым больной человек должен обращаться не только для установления диагноза и получения рекомендаций по лечению.
Таким больным крайне необходим ежегодный контроль за своим состоянием здоровья для предотвращения опасных для жизни осложнений этого заболевания.
Но есть другие варианты лечения синдрома Шегрена.
1. Перейти на диету БГБК.
Так как синдром Шегрена – аутоиммунное заболевание, то рекомендуется перейти на диету без глютена и без казеина (БГБК).
2.Усиленная гидратация.
Прием большого количества жидкости, пищи с большим содержанием воды, имеет существенное значение.
3. Контролировать уровень витамина Д в крови.
Я не написала «принимать добавки витамина D», потому, что их принимать, конечно, надо, но самое главное «не прием добавок», а содержание витамина D в крови.
О витамине D много статей на блоге, читайте. «Витамин D и аутоиммунные заболевания»
4. Глазные увлажняющие капли.
Глазные увлажняющие капли непременно должны быть у вас в доме, в сумочке. Одним словом, вы ими должны пользоваться все время в течение дня.
Они бывают самые разные, богатый выбор глазных увлажняющих капель Российского производства и иностранных государств.
Одним словом, есть из чего выбрать. А на ночь можно использовать гели для глаз.
5. Увлажнители воздуха использовать.
Можно использовать увлажнители воздуха в спальне, если вы просыпаетесь ночью от того, что во рту все пересохло, а потом вам трудно заснуть.
6. Пейте зеленый чай.
Полифенолы зеленого чая могут замедлить или даже нейтрализовать симптомы Шегрена.
Полифенолы зеленого чая творят чудеса в лечении синдрома Шегрена, они предотвращают воспаление слюнных желез.
7. Вам помогут добавки витамина Е.
Масло с витамином Е давно рекомендуется для увлажнения кожи. Но добавки витамина Е также связаны с уменьшением симптомов синдрома Шегрена.
Вот только не всякие добавки витамина Е могут быть эффективными. Читайте об этом «Правда о витамине Е или как нас обманывают»
8. Жевательная резинка.
Жевательная резинка для больных Шегреном – не баловство, а лекарство!
Одной из основных целей жевательной резинки является увеличение слюноотделения во рту.
Жевательная резинка является одним из самых простых и наиболее постоянных методов смягчения симптомов синдрома Шегрена.
9. Избегайте острой пищи.
Потребление пряной, соленой или очень кислой пищи может нанести вред слюнным железам и оказать негативное воздействие на весь рот в целом.
Кроме того, острые и соленые продукты могут вызвать обезвоживание тела, либо путем удержания воды или потоотделения, что также делает проблему этого аутоиммунного заболевания еще хуже.
10. Изменение частоты и количества принимаемой пищи.
Речь не идет о количестве потребляемой пищи в день. Я хочу сказать о том, что одно и то же количество пищи можно съесть за 3 раза в день или за 5 – 6 раз.
Какая разница? Для больных синдромом Шегрена – большая.
1. Питание не большими порциями в течение дня увеличит производство слюны и позволит содержать слюнные железы в лучшем состоянии.
Внимание!
Учитывая, что синдром Шегрена это аутоиммунное заболевание, и оно увеличивает риск появления лимфомы, может оказать влияние на другие органы, такие как сердце и легкие, важно лечить это заболевание у квалифицированного врача, ежегодно проходить у него профилактические осмотры.
Рекомендации этой статьи по лечению синдрома Шегрена следует рассматривать как дополнение к назначениям вашего врача.
Надеюсь, что эта статья может быть полезной для некоторых читателей блога, так как мне задавали вопросы об этом заболевании.
Но знать об этом заболевании необходимо всем людям.
Будьте здоровы!
Синдром Шегрена, что о нем надо знать? 29 голосов
Средняя оценка: 4.7 из 5
Синдром Шегрена
Апрель считается месяцем повышения осведомлённости о синдроме Шегрена. Это время выбрано не случайно, ведь APRIL – это акроним от «a proliferation-inducing ligand» - названия белка, вовлеченного в развитие данного синдрома.

Основным симптомом синдрома Шегрена является выраженная сухость слизистых оболочек глаз и ротовой полости. Часто к ним присоединяется выраженная слабость и усталость, хроническая боль в суставах. У некоторых пациентов развивается поражение нервов – нейропатии, и опухоли - лимфомы. Заболевания также может вызывать нарушение работы внутренних органов: почек, желудочно-кишечного тракта, сосудов, легких, печени, поджелудочной железы и центральной нервной системы.
Синдром Шегрена - одно из самых распространенных аутоиммунных заболеваний в мире. Девять из десяти пациентов - женщины.
Примерно в половине случаев синдром Шегрена развивается как первичное заболевание, тогда как вторая половина случаев - на фоне другого аутоиммунного заболевания соединительной ткани, например, ревматоидного артрита, системной красной волчанки или склеродермии.
 Ирина Жегулина, врач-генетик, руководитель Центра геномной медицины:
Ирина Жегулина, врач-генетик, руководитель Центра геномной медицины:
«Считается, что синдром Шегрена обусловлен сочетанием генетических и внешних факторов, однако не было подтверждено никаких ассоциаций между конкретными генами и развитием синдрома. Исследователи полагают, что наличие изменений сразу во многих генах влияет на риск возникновения синдрома Шегрена, делая человека более уязвимым для действия пусковых факторов. В частности, вирусные или бактериальные инфекции, которые активируют иммунную систему, могут потенциально провоцировать развитие синдрома Шегрена у восприимчивых людей. Генетические особенности, которые повышают восприимчивость к заболеванию, могут уменьшить способность организма отключать иммунный ответ, когда он больше не нужен».
Синдром Шегрена - системное заболевание, затрагивающее все тело. Симптомы могут оставаться стабильными, ухудшаться или в редких случаях вступать в ремиссию. В то время как одни пациенты испытывают лишь незначительный дискомфорт, другие страдают от изнурительных симптомов, которые значительно ухудшают их качество жизни. Большое значение в этих случаях имеют ранний диагноз и правильное лечение - они могут предотвратить серьезные осложнения и значительно улучшить повседневную жизнь пациента.
Диагностика синдрома Шегрена может занимать длительное время. Симптомы болезни Шегрена маскируют другие заболевания или схожи с ними, поэтому синдром часто трудно диагностируется. В среднем, на постановку окончательного диагноза требуется около 3 лет.
Согласно европейским критериям постановки диагноза, выделяются основные симптомы, требующие визита к врачу:
I. Офтальмологические симптомы (хотя бы один)
Сухость глаз на протяжении как минимум 3-х месяцев
Постоянное ощущение инородного тела в глазах
Использование искусственной слезы более 3-х раз в день
II. Симптомы поражения ротовой полости (хотя бы один)
Сухость во рту на протяжении как минимум 3-х месяцев
Периодическое или постоянное набухание слюнных желез
Необходимость запивать еду водой для комфортного проглатывания
В случае наличия хотя бы одного симптома из каждой категории врач может назначить обследование, благодаря которому можно будет подтвердить или опровергнуть предполагаемый диагноз.
Юрий Халиулин, аллерголог-иммунолог, дерматовенеролог, к.м.н.:
«При синдроме Шегрена возникает чрезмерная активизация выработки различных иммуноглобулинов В-лимфоцитами. Это приводит к формированию иммунных комплексов, которые повреждают слюнные, слезные и потовые железы, и могут откладываться на стенках сосудов, вызывая поражение различных органов. Помимо сухости глаз и кожи, при этом заболевании могут быть внешние проявления на коже в виде покраснения и шелушения кожи вокруг глаз, геморрагических пятен, иногда – кольцевидных пятен красного цвета (кольцевидная эритема), и в 20% случаев - эпизодами изменения цвета пальцев кистей из-за спазма мелких сосудов (синдром Рейно)».
В отделении ревматологии ЕМС врачи имеют большой опыт лечения пациентов с синдромом Шегрена.
Петр Глазунов, врач-ревматолог, к.м.н.:
«Так называемый сухой синдром может проявляется у людей по-разному. Так, у одного пациента сухость глаз может быть единственной жалобой, а другой буквально не может говорить без глотка воды. По этой причине в каждом случае объем необходимого обследования и план лечения разрабатывается врачом индивидуально.
Приведу случай из клинической практики. В стационаре ЕМС наблюдалась пациентка, которую помимо основных жалоб беспокоила мучительная сухость глаз и ротовой полости. Лечащим врачом на консультацию был приглашен ревматолог, заподозрен синдром Шегрена. Не прерывая лечения основного заболевания, пациентка прошла полное обследование, диагноз был подтвержден, назначена терапия. К моменту следующего визита пациентка отметила облегчение тягостных симптомов, призналась, что благодаря полученной информации заметно выросло качество жизни и психологический комфорт».
В лечении хронических заболеваний крайне важно динамическое наблюдение, поэтому после постановки диагноза и начала лечения, назначаются плановые визиты с целью контроля эффективности терапии и наблюдения за состоянием здоровья пациента.
Для успешного лечения синдрома Шегрена необходима командная работа врачей разных специальностей: офтальмологов, стоматологов, ревматологов, гастроэнтерологов. В ЕМС эти специальности представлены врачами самого высокого уровня, работающими в слаженной команде. Если Вы подозреваете заболевание у себя или своих близких, запишитесь к врачу и пройдите обследование.