Деформация матки что это такое
Деформация матки - причины и лечение
Деформация матки – что это такое? В любом учебнике анатомии указано, какой формы и размеров должны быть внутренние органы человека. Если в результате обследования обнаруживается какое-либо отклонение от нормы, это уже считается врожденной или приобретенной патологией. Некоторые женщины, услышав диагноз деформация матки, могут очень испугаться. Однако не всегда такое отклонение указывает на развитие серьезных заболеваний.
В некоторых случаях, особенно если деформация полости матки врожденная, это нисколько не мешает функционированию репродуктивной системы. Опасность заключается в том, что многие пациентки с подобным диагнозом оказываются бесплодными, так как неправильно сформированный орган не предназначен для закрепления и вынашивания эмбриона.
Причины
Деформация матки может быть как врожденной, так и приобретенной. При прогрессировании опухолевых процессов размеры и форма детородного органа могут измениться. Такие заболевания обязательно нужно лечить хирургическим путем.
Причинами врожденной деформации матки могут выступать:
- Генетические нарушения.
- Неблагоприятное воздействие на плод в утробе матери в первый триместр беременности. Это может быть сильное отравление, пережитый стресс, инфекционное или хроническое заболевание.
В норме матка располагается в тазу, имеет форму груши. Нижняя часть органа плавно переходит в шейку, которая соединяется с влагалищем. Рост и развитие плода происходит именно в матке, поэтому ее деформация и неправильное развитие может быть достаточно опасно.
Классификация
Медик провел обследование и сообщил, что полость матки деформирована – что это означает? В современной медицине выделяют несколько типов аномального развития этого репродуктивного органа.
- Матка в форме дуги или седла. Верхняя часть органа вогнута. Такое нарушение не опасно для здоровья пациентки, не препятствует зачатию и нормальному вынашиванию ребенка.
- Матка двурогая. У пациенток с таким диагнозом есть дополнительная стенка, которая разделяет орган на две части. При такой деформации женщина легко забеременеет, но могут возникнуть проблемы с вынашиванием эмбриона. В двурогой матки ребенку тесно, а это чревато преждевременными родами.
- Однорогий детородный орган. В этом случае матка соединена только с одним яичником. Такое нарушение встречается очень редко. Забеременеть пациенткам с таким диагнозом сложно, но шансы есть. Высокий риск выкидыша или начала преждевременной родовой деятельности.
- Несколько маток в одном организме. Крайне редкая патология. Органы никак не связаны друг с другом. При такой аномалии женщины испытывают боль во время интимной близости или менструального кровотечения. Забеременеть пациентка может, но риск выкидыша и неправильного расположения эмбриона довольно высок.
У некоторых представительниц прекрасного пола с рождения отсутствует матка. В этом случае ставится диагноз агенезия. Пациентка с этим типом аномалии не может забеременеть и выносить ребенка, так как репродуктивная система не развита. У девушки отсутствует менструация, могут возникнуть серьезные гормональные нарушения.
Диагностика
Врожденную деформацию матки при стандартном гинекологическом осмотре на кресле обнаружить практически невозможно. Как правило, медики подозревают аномалии развития репродуктивного органа, если пациентка не может длительное время забеременеть, но при этом не страдает от каких-либо гинекологических заболеваний. Для обнаружения отклонения используются различные методы диагностики:
- УЗИ органов малого таза (трансабдоминальное или трансвагинальное).
- МРТ. При помощи современного оборудования можно увидеть четкое изображение матки. Такое обследование не проводится во время беременности.
- Обследование полости матки при помощи специального устройства – гистероскопа.
- Рентген с контрастным веществом. Позволяет определить форму и размер детородного органа, его функционирование.
- Лапароскопия. Во время такой операции делается прокол в брюшной полости, и через него вводится специальное устройство с камерой.
Лечение
Деформация матки может оказаться совершенно неопасной. Чаще всего с такими аномалиями пациентки могут зачать и выносить здорового ребенка. Однако в некоторых случаях, особенно когда патология мешает нормальной жизнедеятельности женщины, не обойтись без оперативного вмешательства.
Однорогую и двурогую матку можно исправить, удалив перегородку или не присоединенный к детородному органу яичник. Если у пациентки обнаружено сразу две матки, операция не понадобится. В любом случае, решение о необходимости оперативного вмешательства должен принимать квалифицированный медик после проведения диагностики.
Поделиться:
Деформация шейки матки : причины, симптомы, диагностика, лечение
Лечение деформации шейки матки в период между родами или у женщин нерепродуктивного возраста не требуется, так как это состояние не является опасным. В случае бесплодия, подготовки к беременности или во время беременности необходимо применять меры, поскольку могут возникать осложнения.
Лечение деформации шейки матки перед родами может быть консервативное и оперативное. Оно включает комплексное действие массажа для улучшения оттока крови и лимфы, физических упражнений для укрепления мышц таза и промежности в качестве координированного действия этих мышц при родах, а также медикаментозных методов.
Поскольку при деформациях речь идет об анатомических нарушениях, то медикаментозные методы лечения могут быть малоэффективны в радикальной коррекции данной патологии, может быть лишь симптоматическая терапия при определенных состояниях, которые вызваны деформацией шейки матки. Например, при нарушении нормального открытия маточного зева вследствие длинной шейки матки или деформации, проводят стимуляцию родовой деятельности. Это можно осуществлять при помощи механических методов – катетером Фоллея или при помощи амниотомии или ручной отслойки плаценты на небольшом протяжении. Также можно проводить стимуляцию родовой деятельности путем применения ламинарий. Ламинарии – морские водоросли, из которых делают специальные палочки, которые в вагине увеличиваются в размерах в 5-6 раз и стимулируют открытие и сглаживание шейки матки. Также широко используют простагландины Е 2 – мизопростол. Данный препарат под названием «Миролют» выпускается в форме таблеток по 4 таблетки в пачке в дозе 200 мкг действующего вещества, и применяется ректально сразу 4 таблетки. Этот метод стимуляции родов при длинной шейке матки имеет широкое использование, так как доступный и эффективный. Можно использовать простагландины в форме вагинальных свечей или мазей. Такие методы стимуляции возможны только в случае отсутствия рубцов на матке, то есть когда предыдущие роды проводились естественным путем.
Оперативные методы лечения имеют приоритетное значение в случае значимых деформаций шейки матки, поскольку возможно исправить такие деформации. Используют разные методы оперативного лечения, что зависит от вида патологии. Часто проводят малоинвазивные вмешательства за определенными показаниями, поскольку они менее травматичны, особенно если планируется еще и беременность. При нарушениях строения шейки матки вследствие деформаций, таких как сужение или непроходимость цервикального канала, проводят специальную процедуру – бужирование канала шейки матки. Это вмешательство, которое заключается в расширении канала специальным инструментом – бужом. Это чаще всего металлический инструмент, который подбирается по номеру, что соответствует размеру его, и начинают с наименьшего до наиболее широкого. Часто необходимо повторять процедуру несколько раз, поскольку одного раза мало. Такое вмешательство эффективно при небольших степенях сужения.
В случае более выраженных деформаций и огромных рубцовых изменениях шейки матки проводят открытые оперативные вмешательства с дальнейшей пластикой шейки матки. Могут проводить небольшое иссечение деформированной части шейки матки и в дальнейшем ушивать такие ампутации с расширением шейки матки. Выбор метода оперативного лечения проводится индивидуально с учетом степени деформации, возраста и цели лечения.
Народное лечение деформации шейки матки
Народные методы лечения деформаций шейки матки превалируют, поскольку они не имеют вреда при планировании беременности и могут выявлять выраженное действие в определенных случаях. Используют как методы лечения травами, так и народные методики. В случае, если деформации шейки матки мешают нормальному раскрытию шейки матки уже во время родов, то проводят методы, которые способствуют расслаблению незначительно деформированных тканей шейки матки.
Основные методы, которые используют при этом:
- Облепиховое масло также кроме расслабляющего эффекта имеет противовоспалительное действие. Облепиховое масло, которое можно приобрести в аптеке, обмакивают тампон и вводят во влагалище на 2 часа, что лучше делать пред сном. Курс составляет не менее десяти процедур.
- Лечение медом – одну столовую ложку меда необходимо развести в литре кипяченой воды и проводить спринцевание дважды на день. Такой курс необходимо пройти на протяжении 7-10 дней. Мед имеет выраженное расслабляющее действие на миометрий матки, а также имеет бактериостатический и иммуномодулирующий эффект.
- Использование чистотела – столовую ложку сушенных листьев чистотела необходимо залить стаканом кипяченной воды и проварить еще на протяжении пяти минут, после этого дать остыть и процедить. Такой отвар необходимо пить по полстакана три раза в день около недели.
- Хороший эффект в лечении деформаций шейки матки показывает акация. Для приготовления настойки необходимо собрать цветки акации, высушить их, залить спиртом и настаивать в темном месте минимум сутки, а после этого разбавив кипяченой водой принимать по одной столовой ложке три раза на день. Курс лечения длится один месяц.
- Сок лопуха отлично снимает раздражение, отек и имеет заживляющее и спазмолитическое действие, что усиливает регенерацию миометрия и улучшает его способность к расслаблению. Для приготовления целебного раствора из листьев лопуха предварительно промытых, необходимо выдавить сок и принимать пять дней по одной чайной ложке три раза на день, а затем по одной чайной ложке два раза на день еще пять дней.
Травяные сборы также широко используют при лечении деформаций шейки матки, поскольку они способствуют нормальной нервной регуляции процессов сокращения и расслабления шейки матки.
Основные рецепты с использованием трав:
- Рекомендуют успокаивающий и укрепляющий чай-отвар из трав, который имеет гистеротропное действие. Для этого листья малины, земляники и боярышника настаивают в кипяченной воде и еще проваривают пять-десять минут, после чего чего пьют вместо чая до четырех раз на день.
- Лист подорожника, хвощ, листья крапивы и мелиссы, корень одуванчика необходимо залить одним литром воды и закипятить. После этого нужно настоять отвар 3-4 часа и принимать утром перед едой по чайной ложке.
- Трава душицы, березовые почки, листья зверобоя, календула, ромашка, чистотел, липа и череда заливается кипятком, настаивается и пьется по полстакана 4 раза в день.
- Шишки хмеля, валериану, липу, кориандр, пустырник и душицу необходимо залить литром горячей воды и после того, как настоится, пить утром и вечером по 2 чайные ложки.
- соцветия и плоды ежевики, также можно использовать чернику, залить кипятком и настоять, добавить меда для вкуса и пить по чайной ложке три раза в день.
Использование гомеопатических средств может быть эффективно в случае, если деформации шейки матки сочетаются с другими гормональными нарушениями. Для лечения данной патологии также используют гомеопатические средства. Основной их эффект направлен на регуляцию нормального гормонального фона и это способствует нормализации и тонуса шейки матки, особенно при деформациях его.
Самый известный гомеопатический препарат, который имеет эффективное действие – Каулофиллум – экстракт растения, который выпускается в форме гомеопатических гранул. Во время беременности за две недели до родов его применяют с профилактической целью при деформации шейки матки в виде ее по 3 гранулы два раза на день. Уже во время родов при дискоординации или слабости родовой деятельности препарат применяют по 3 капсулы каждые полчаса.
Еще один препарат, применяемый в данном случае – Пульсатилла. Он кроме выраженного миотропного действия имеет еще и расслабляющее и болеутоляющее действие. Такой эффект способствуют нормализации тонуса матки и нормальной динамике раскрытия шейки матки в случае ее рубцовых изменений. Препарат выпускается в гомеопатических гранулах и используется в той же дозировке и по тому же принципу.
Препарат Арника – имеет такое же действие, но кроме болеутоляющего и гистеротропного действия выявляется его дополнительная функция – это предупреждение послеродовых кровотечений. Это профилактирует вторичные травматические повреждения.
Это основные методы лечения данной патологии, как народные, так и фитопрепараты и их своевременное использование позволяет избежать осложнений.
[29], [30], [31], [32], [33]
Деформация шейки матки при беременности, что это, виды, в чем риск
Деформация шейки матки при беременности и не только – одна из самых актуальных на сегодняшний день. Впервые заболевание диагностируют на приеме у врача — гинеколога, к которому женщина обращается по совершенно другим причинам. Частота данной патологии в разных странах составляет от 17 до 28%. Возникает вследствие родов и абортов. Ведь при родах, орган имеет высокую возможность получить травму.
Опасно ли это? Безупречно, услышав данный диагноз, причин для радости нет.
Для общего понимания, шейка выполняет две основные функции: барьерную – защита от внешних факторов влияния и детородную, для обеспечения прохождения плода.
Деформация шейки матки – это нарушение целостности органа с образованием рубца, который и приводит к изменениям формы цервикального канала, а именно:
- нарушению микроциркуляторного русла;
- отмиранию тканей матки;
- цервициту — воспалительному процессу в канале матки;
- эндометриту — воспалению во внутренне слизистом слое;
- формированию и разрастанию злокачественных опухолей.
Причины
Наиболее частые причины патологии:
- неправильное расположение плода;
- травмы, полученные вследствие родов. При прохождении плода происходит разрыв шейки.
- неправильная техника проведения оперативных вмешательств;
- наличие кисты.
- неправильное наложение швов.
- аборты.
В очень крайних случаях патология может быть врожденной. Также явной причиной может быть удлинение, сужение или укорочение цервикального канала.
Все выше приведенные причины в полной мере влияют на нормальное функционирование органа и развитие рубца.
Рубцовая деформация
Частой патологией является рубцовая деформация. Это формирование рубцов, нарушающих нормальное анатомическое строение эпителия после незашитых разрывов и трещин.
Встречается преимущественно у женщин детородного возраста.
Частота данной патологии достаточно велика и в разных странах колеблется от 5 до 18%.
Впоследствии появления рубца, шейка матки деформируется и выворачивается во влагалище. Образуется после механического повреждения (роды, оперативные вмешательства).
Не имеет выраженных клинических симптомов. К жалобам относят:
- боли в тазовой области;
- белые вязки выделения и нарушения менструального цикла.
Метод лечения – хирургическое вмешательство. При качественном выполнении лечения можно ожидать благоприятный исход.
Симптомы
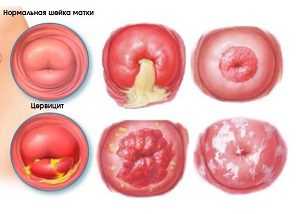 Обнаружить патологию удается при визуальном осмотре у гинеколога.
Обнаружить патологию удается при визуальном осмотре у гинеколога.
Общие симптомы:
- нарушения менструального цикла;
- боли в тазовой области;
- болезненность при половых актах;
- постоянные выделения из половых органов.
Диагностика
Зачастую, такой вид заболевания обнаруживают на плановом осмотре, так как, специфических симптомов и жалоб у пациентки не наблюдается.
Обнаружить патологию можно при осмотре в зеркалах, с условием, что у больной будет рубцовая деформация, потому что при обычной, этот метод будет мало информативен.
Для обнаружения факторов риска следует собрать общий и акушерский анамнез с количеством родов и их течением.
Делая общеклинический анализ можно заметить, что моча и кровь будут находиться в нормальном значении. Суть этого метода позволит определить наличие воспалительного процесса.
Мазки из цервикального канала также будут неинформативны.
Ключевым способом диагностики считается инструментальный осмотр. С его помощь можно визуально дать оценку состоянию органа и понять есть ли место данной патологии.
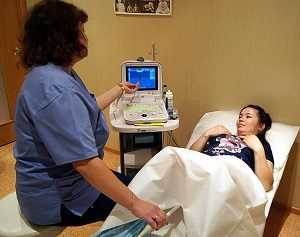 Для постановки диагноза применяют ультразвуковое исследование – цервикометрию.
Для постановки диагноза применяют ультразвуковое исследование – цервикометрию.
Благодаря ультразвуковым волнам можно получить информацию о размере шейки матки, понять есть ли патологическое удлинение и укорочение и наличие рубцовой деформации.
Обязательным проведением является кольпоскопия – процедура с использованием оптической системы, которая предоставляет увеличение изображения шейки матки в 30 раз.
Дополнительным способом исследования представляет биопсия – позволяет получить небольшой срез слизистой для проведения более глубокого исследования.
Чтобы уточнить характер заболевания проводится мазок на цитологическое исследование для исключения онкологического заболевания.
Бактериологические анализы – на определение микроорганизмов вируса и инфекции. Наиболее распространенной инфекцией является вирус папилломы человека.
Можно ли рожать с деформацией шейки матки
Дать ответ на этот вопрос очень сложно, все зависит от времени обнаружения болезни.
При своевременной постановке диагноза исход благоприятен, поскольку течение бессимптомное, нет выраженных жалоб.
На данный момент существует множество методик излечения, которые помогут полностью избавиться от патологии.
Терапия
Перед лечением обязательно проведение обследование на инфекцию передаваемую половым путем.
При выявлении инфекции назначается соответствующее лечение.
После окончания приема лекарственных средств и излечения от инфекции, можно проводить терапию.
Лечение имеет разные виды:
- оперативное, химическое — использование различных растворов;
- аппаратное — лазерный метод, криодиструкция, радиоволновой метод.
Хирургическое вмешательство назначают при значительной деформации, так как оптимальным считается малоинвазивное. Например, при плохой проходимости цервикального канала назначают .
Буж – это длинный стержень, предназначен для диагностики и лечения полых органов.
Хирургической манипуляцией удаляются поврежденные ткани.
Передовым методом считается конизация – лазерное удаления поврежденной ткани.
Назначают как для лечения, так и для диагностики. Процедура безболезненная, безопасная и высокоэффективная.
Консервативная терапия состоит из:
- медикаментозного – выписка препаратов, чаще всего для симптоматического лечения;
- массажа – для стимуляции притока и оттока лимфы и крови;
- физических упражнений.
Благодаря всем этим способам, полное восстановление пациенту гарантировано.
Процесс излечения является не самым быстрым, но в большинстве случаев имеет успешный финал.
Осложнения и последствия
Не стоит забывать о том, что если вовремя не принять меры по лечению, то есть риск получить осложнения.
Длительность заболевания может приводить к раку.
На сегодняшний день, рак шейки матки занимает второе место среди онкологических заболеваний.
К другим осложнениям относят: аборт и не вынашиваемость ребенка.
Если вы планируете беременность, то не стоит пренебрегать диагностикой и лечением. Потому что впоследствии может произойти выворачивание шейки во влагалищную часть, ороговение эпителия и даже рак матки
.Обязательно обсудите с Вашим лечащим врачом достоинства и недостатки каждого метода обследования, выберете наиболее оптимальный и сохраните свое здоровье. Своевременная диагностика, лечение и профилактика – залог для здоровой женщины.
Интересное видео: что такое рубцовая деформация шейки матки
4 степени развития диагноза рубцовая деформация шейки матки
При наличии врождённых патологий или при травматическом внешнем воздействии на шейке матки могут оставаться рубцы. Кроме того, что рубцы нарушают анатомическое строение органа, они еще и провоцируют неправильное функционирование цервикального канала. Обычно деформация шейки матки слабо выражена, поэтому многие представительницы женского пола и не подозревают о том, что имеют такое отклонение.
Рубцовые деформации выявляются практически у каждой второй женщины, причем 70 процентов таких патологий диагностируются в репродуктивном возрасте. Обычно недуг выявляется у первородящих пациенток, которые рожали ребенка в возрасте старше тридцати лет. Если у пациенток развивается цервицит, то возникновение рубцовых патологий возникает существенно чаще.
Поскольку рубцовая деформация шейки матки является довольно тяжелым процессом и ставит под вопрос нормальное вынашивание плода и родоразрешение, то возрастает актуальность профилактики РДШМ среди женщин репродуктивного возраста. Также деформации шейки матки способствуют воспалительным процессам в половых органах и могут провоцировать онкологические патологии.
Причины появления рубцовой деформации

К нарушению анатомической структуры шейки матки приводят патологические процессы, сопровождающиеся нарушением целостности эпителия. Вследствие его повреждения организм запускает регенерационные процессы, в ходе которые поврежденные клетки восстанавливаются соединительной тканью.
Самые распространенные причины заключаются в следующем:
- родовой процесс, протекающий с патологиями – это могут быть разрывы, возникающие во время быстрых родов при неполном раскрытии цервикального канала, применение акушерских щипцов Лазаревича, возраст пациентки старше тридцати лет;
- манипуляции на половых органах, проводящиеся инвазивным способом – сюда можно отнести все диагностические и лечебные процедуры, при которых требуется введение гинекологического инструментария сквозь цервикальный канал. Обычно при таких процедурах всегда происходит нарушение поверхностного слоя, и возникают травмы;
- неаккуратное наложение швов или ошибки при ушивании ран также становятся причиной рубцов. В большинстве случаев ушиваются ткани при родах, а также при оперативных вмешательствах, оставляя после себя на поверхности шейки рубцовый шрам.
Деформация шейки матки как врожденный дефект возникает крайне редко. Обычно рубцы сопровождают и другие отклонения в анатомическом строении органов половой сферы, например, загиб матки.
Влияние и причины рубцовых деформаций
Когда возникает замещение нормальной ткани соединительной, то процессы регенерации эндоцервикса и экзоцервикса нарушаются. В норме эти участки покрывает эпителиальная ткань, однако в зоне повреждения ее целостности восстанавливаются клетки соединительной ткани – происходит пролиферация. На начальном этапе соединительная ткань довольно эластичная, но по мере того, как формируется посттравматический рубец, ткань утолщается и становится менее растяжимой, клетки теряют способность к сокращению.
Самый главный минус возникновения рубцов – неполное смыкание цервикального канала. Из-за этого последствия утрачивается его основная функция – защитная, ведь закрытый канал не дает проникнуть инфекциям в полость матки. Осложняется при такой ситуации и родовая деятельность – роды грозят неполным раскрытием канала и необходимостью более грубого вмешательства либо экстренного кесарева сечения. Если разрывы были глубокие и рубцы образовались неправильные, то края канала могут деформироваться и вовсе принимать вид лоскутков. При несостоятельности выполнения своей функции может развиваться эктропион.
Степени развития деформации
При диагностировании заболевания важно указывать степень патологических изменений. Они оцениваются по размеру и количеству рубцов, состоянию окружающих тканей. Различают четыре степени тяжести патологии:
- в первой степени зев будет пропускать только кончик пальца врача или весь палец. Цервикальный канал конической формы, разрывы одиночные и не глубокие, максимально достигают до двух сантиметров. Нижний цервикальный канал имеет признаки эктропиона;
- при второй степени маточный зев не обнаруживается, эндоцервикс оказывается вывернутым наружу, а маточная шейка расщеплена, имеются старые разрывы вплоть до свода, гипертрофия;
- при третьей степени разрывы определяются на уровне сводов, есть диспластические изменения эпителия, присутствует воспалительный процесс;
- в четвертой стадии патологии сочетаются старые разрывы, диагностируется недостаточность мышц тазового дна.
В зависимости от определения степени патологии пациенткам подбирается лечение.
Симптомы рубцовой деформации

При первой степени развития патологии женщина практически не ощущает симптомы недуга. Единственным отклонением может быть увеличенное отделение цервикальной слизи. Вторая степень развития недуга уже более агрессивная – здесь пациентки испытывают ноющие и тянущие боли в низу живота, в области поясницы и крестца.
При присоединении инфекции выделения принимают характерный желтовато-зеленый оттенок, становятся мутными. Обычно менструальный цикл не нарушается, но длительность месячных может увеличиваться на пару дней. Примерно каждая десятая женщина жалуется на боли при интимном контакте. Также явным указанием на проблемы с шейкой матки является неудачная беременность, невозможность полноценного вынашивания малыша.
Существенным осложнением патологии становится инфицирование, приводящее к развитию цервицита. При функциональной недостаточности цервикального канала инфекция может проникать не только в полость матки, но и в маточные трубы, в яичники. При слишком кислой среде появляется эрозия, дисплазия.
Диагностика рубцовой деформации

Для диагностики патологии врач использует стандартные методы обследования пациенток:
- обычный осмотр в кресле;
- кольпоскопия;
- цитоморфологическое исследование;
- посев на патогенную микрофлору;
- полимеразная цепная реакция.
Диагноз ставится при обнаружении грубых изменений в виде рубцевания на шейке матки.
Лечение рубцовой деформации
При рубцевании шейки матки консервативное лечение неэффективно. Врачи предпочитают лечить рубцевание оперативным путем, причем выбор конкретной методики определяется в зависимости от состояния шейки матки, результатов диагностического исследования.
Абляционные методики применяются посредством лазеротерапии, аргоноплазменной терапии или радиоволнового лечения. Возможно применение криотерапии или диатермокоагуляции. Эти методики будут эффективны на первой стадии развития патологии, когда результат терапии положителен.
При второй-третьей степени развития патологии более эффективной будет операция трахелопластики. При проведении вмешательства этим методом рубцы удаляются, ткани расслаиваются, а при сохранении функции мышечного слоя восстанавливается слизистая канала, улучшается его форма.
Возможна также конизация и трахелэктомия, при которых пораженные участки ампутируются, но такие операции проводятся у тех женщин, которые вступили в период климакса и не могут больше рожать.
Видео: лазерная операция при деформации шейки матки
Рубцовая деформация шейки матки - причины, симптомы, диагностика и лечение
Рубцовая деформация шейки матки (РДШМ) — посттравматическое или врожденное нарушение анатомической формы шейки матки с несостоятельностью её цервикального канала. В большинстве случаев клиническая симптоматика выражена незначительно. Патология может проявляться наличием шеечных белей, диспареунией, тазовыми болями, увеличением длительности менструации. При постановке диагноза учитывают данные анамнеза, осмотра в зеркалах, кольпоскопии, цитоморфологических и лабораторных исследований. Для лечения используют хирургические методы: абляцию, трахелопластику, конизацию, трахелэктомию, наложение кругового шва.
Общие сведения
По данным различных исследований в сфере гинекологии, частота посттравматических и врожденных рубцовых изменений шейки матки составляет от 15,3 до 54,9%, при этом в репродуктивном возрасте она может достигать 70%. Заболевание чаще выявляют у женщин, впервые родивших ребёнка в возрасте старше 30 лет. У пациенток с цервицитами вероятность посттравматического замещения нормального эпителия рубцовой тканью возрастает. Высокая значимость профилактики, своевременной диагностики и лечения РДШМ обусловлена существенным влиянием заболевания на повышение риска развития бесплодия, воспалительных и онкологических процессов.
Рубцовая деформация шейки матки
Причины РДШМ
К формированию рубцов, нарушающих нормальную анатомическую структуру шейки матки, обычно приводят процессы и вмешательства, при которых повреждается эпителий с подлежащими мышцами и соединительной тканью. Наиболее распространёнными причинами рубцовой деформации являются:
- Патологические роды. Разрывы шейки возникают при стремительных родах с недостаточным раскрытием цервикального канала, наложении акушерских щипцов, крупном плоде или его неправильном положении. Вероятность повреждений в два раза выше у первородящих старше 30 лет.
- Инвазивные манипуляции. Во время абортов, лечебно-диагностических процедур и эндоскопических операций в полости матки и на её придатках врач вводит инструменты через цервикальный канал. При этом целостность эпителия нарушается.
- Ошибки при наложении швов. Процесс регенерации страдает при недостаточном или неправильном ушивании разрывов, возникших во время родов, или при грубом проведении инвазивных манипуляций.
Крайне редко деформация шейки рубцового типа является врождённой. В таких случаях заболевание обычно сопровождается патологией со стороны других органов женской половой сферы.
Патогенез
При формировании рубцовой деформации нарушается процесс физиологического восстановления участков повреждённого экзо- и эндоцервикса. Вместо эпителиальных клеток в зоне разрыва пролиферирует соединительная ткань. Вначале она является достаточно эластичной, но по мере формирования рубца уплотняется, теряет способность к растяжению и сокращению. В результате цервикальный канал замыкается не полностью и утрачивает свою защитную функцию. В повторных родах шейка матки с рубцовыми изменениями не может полностью раскрыться, что осложняет их течение. При глубоких разрывах края могут заживать в виде лоскутов. Несостоятельность цервикального канала сопровождается развитием эктропиона.
Классификация
При определении степени РДШМ учитывают такие критерии, как состоятельность наружного зева, количество и размеры рубцов, состояние эндо- и экзоцервикса, окружающих тканей. Различают четыре степени рубцовых деформационных изменений:
- I степень. Наружный зев пропускает кончик или весь палец врача. Цервикальный канал имеет форму конуса, вершиной которого является внутренний маточный зев. Глубина одиночных или множественных старых разрывов не превышает 2 см. Выявляются признаки эктропиона нижних отделов цервикального канала.
- II степень. Наружный маточный зев невозможно идентифицировать. Шейка матки «расщеплена» на отдельные переднюю и заднюю губу с распространением старых разрывов до сводов. Эндоцервикс полностью вывернут.
- III степень. Старые разрывы доходят до влагалищных сводов. Наружный зев не определяется. Одна из губ шейки гипертрофирована. Отмечается дисплазия эпителия и признаки воспалительного процесса.
- IV степень. Проявляется сочетанием старых разрывов, которые распространяются до сводов влагалища, с недостаточностью мышц тазового дна.
Симптомы РДШМ
При I степени РДМШ единственным признаком заболевания зачастую является увеличенное количество слизистых шеечных выделений. При рубцовой деформации II-IV степени некоторые пациентки жалуются на тянущие или ноющие боли внизу живота и в пояснично-крестцовой области. Присоединение инфекции сопровождается изменением цвета белей, которые становятся мутными, белесоватыми или жёлтыми. Цикличность менструаций обычно не нарушается, но их продолжительность может увеличиваться на 1-2 дня. В 13-15% случаев заболевания женщины отмечают болезненность во время полового акта. Одним из признаков рубцового деформационного процесса в области шейки является невозможность зачать или выносить ребёнка.
Осложнения
Рубцовая деформация часто осложняется присоединением вторичной инфекции с развитием хронического цервицита. Недостаточность защитной функции цервикального канала приводит к распространению воспалительного процесса на эндометрий, маточные трубы и яичники. Поскольку эндоцервикс постоянно подвергается воздействию кислой среды влагалища, резко возрастает вероятность развития эрозии, дисплазии, лейкоплакии, полипов, злокачественных опухолей. Рубцово-изменённая шейка матки в родах проявляет функциональную несостоятельность – естественные роды затягиваются или становятся невозможными. Заболевание является одной из причин шеечного бесплодия.
Диагностика
Рубцовые изменения в цервикальном канале и шейке матки можно предположить по наличию в анамнезе осложнённых родов или инвазивных процедур. Для подтверждения диагноза в план обследования включают:
- Гинекологический осмотр на кресле. При осмотре в зеркалах выявляется расширение наружного зева, старые разрывы, признаки эктропиона. Во время влагалищного исследования наружный зев проходим для пальца гинеколога.
- Кольпоскопию. Под микроскопом более детально изучается характер рубцовых изменений поверхности шейки матки и цервикального канала.
- Цитоморфологическое исследование. Цитология мазков и гистология биоптата позволяют оценить состояние клеток шейки, а также вовремя обнаружить перерождение тканей.
- Лабораторную диагностику. Для выявления специфических и неспецифических инфекционных агентов при наличии воспалительного процесса применяют серологические анализы, ПЦР и посев на флору.
Обнаружение грубых рубцовых изменений облегчает постановку диагноза. При наличии осложнений может потребоваться консультация онкогинеколога и дерматовенеролога.
Лечение РДШМ
Поскольку заболевание сопровождается анатомическими изменениями, для его лечения наиболее эффективны хирургические методы. Выбор конкретной методики определяется степенью деформации, репродуктивными планами женщины и наличием осложнений. Рекомендованы следующие виды операций:
- Абляционные методы. Для удаления рубцово-изменённых тканей, эктропиона, участков эндоцервикса с полипами, дисплазией или лейкоплакией применяют радиоволновое и аргоноплазменное лечение, лазерную вапоризацию, криодеструкцию, диатермокоагуляцию. Абляция эффективна при деформации I степени у пациенток репродуктивного возраста, планирующих беременность.
- Трахелопластика. В ходе реконструктивных операций методом частичного или полного расслоения удаляются рубцовые ткани при сохранении мышечного слоя и слизистой, восстанавливается цервикальный канал. Метод показан женщинам детородного возраста со II-III степенью рубцовой деформации.
- Конизация и трахелэктомия. Иссечение поражённых участков или ампутацию выполняют при сочетании деформации с интраэпителиальными неоплазиями или несостоятельностью мускулатуры тазового дна. Радикальные операции чаще проводят у пациенток, которые вышли из репродуктивного возраста.
- Наложение кисетных швов. При появлении признаков истмико-цервикальной недостаточности во время беременности запирающую функцию шейки матки восстанавливают механическим способом. Альтернативой проведению операции в таком случае может стать установка акушерского пессария.
Вспомогательные медикаментозные методы лечения направлены на купирование воспалительного процесса. После санации влагалища больным назначают препараты для восстановления его нормальной микрофлоры.
Прогноз и профилактика
Проведение реконструктивно-пластических операций в 90-93% случаев позволяет восстановить нормальную форму и функции шейки матки. Эффективность наложения кисетных швов беременным пациенткам с рубцовой деформацией, осложнившейся истмико-цервикальной недостаточностью, составляет от 70 до 94% (в зависимости от выбранной методики). Для профилактики заболевания рекомендуется обоснованное назначение инвазивных процедур, своевременная постановка на учёт при беременности, правильная подготовка к родам и их грамотное ведение. При наличии травматических разрывов важно их своевременное ушивание с последующим контролем у гинеколога.
Рубцовая деформация шейки матки и беременность
Рубцовая деформация шейки матки и беременность – опасные сочетания.
Эта патология относится к заболеваниям мочеполовой системы. Заболевание серьезно влияет на общее самочувствие женщины.
Часто становится причиной развития онкологии и поражения здоровых тканей.
Что это такое
 Рубцовая деформация шейки матки что это такое — знают не все женщины.
Рубцовая деформация шейки матки что это такое — знают не все женщины.
Такая деформация может быть врожденной или развиваться в последствие травмы. В большинстве случаев не имеет выраженных клинических симптомов.
При этом могут возникать шеечные бели, болевые ощущения в тазу, увеличение дней менструации.
В процессе диагностики врач проводит гинекологический осмотр на кресле, изучает анамнез. Дополнительно могут использовать кольпоскопию и лабораторные исследования.
Для лечения используют хирургические методы.
Причины
Рубцы создаются на фоне анатомической структуры матки. На это влияют процессы, которые вызывают повреждение эпителия.
Причины деформации шейки матки, которая приводит к развитию патологии весьма разнообразны.
- Тяжелые роды. Если цервикальный канал раскрывается недостаточно, врачи вынуждены использовать акушерские щипцы. Часто это приводит к травмам и повреждениям матки. Стремительные роды могут привести к разрывам шейки матки.
- Инвазивные процедуры. Аборты, инструментальная диагностика, хирургическое вмешательство – приводят к повреждению эпителия.
- Некачественное наложение швов. Регенерация эпителия зависит от правильности наложения швов. Патология развивается при неправильных устранениях разрывов. Это может быть связано с первыми и родами или инструментальном осмотре.
Иногда данная деформация относится к врожденным патологиям. Во взрослом возрасте женщина сталкивается с другими заболеваниями, которые возникают на этом фоне.
Часто рубцовую деформацию диагностируют в период беременности.
Симптомы
Данная патология не сопровождается выраженной симптоматикой. Это существенно осложняет своевременное диагностирование рубцовой деформации шейки матки.
Начальная стадия сопровождается увеличением количества слизистых выделений. Другие признаки на данном этапе не проявляются.
Средняя степень поражения может сопровождаться тянущими, ноющими болями в нижней части живота. Иногда такие боли могут отдавать в поясничную область.
Нередко патология сопровождается инфекцией, могут измениться шеечные выделения. Они становятся мутными, желтыми и серыми. Нарушается менструальный цикл. Во время полового акта возникают болезненные ощущения.
Данное заболевание может стать причиной невозможности зачать ребенка.
Чем опасна
В любом случае такая патология может негативно влиять на течение беременности. Рубцы в цервикальном канале могут не повлиять на процесс зачатия.
Наличие рубцовой деформации шейки матки повышает риск прерывания беременности.
Кроме этого возможно заражение инфекцией плода через влагалище.
В дальнейшем это может вызывать тяжелые последствия для здоровья ребенка.
Беременная женщина должна беречь себя. При наличии такой патологии, врачи рекомендуют отказаться от половой жизни до момента родов.
Необходимость лекарственной терапии определяет гинеколог, учитывая степень развития рубцовой деформации.
Патология не влияет на процесс родов. При самостоятельном открытии шейки, они могут пройти естественным путем. Но может появиться необходимость кесарево сечения.
Часто такая деформация появляется уже после родов. На это влияют серьезные разрывы и плохо наложенные швы.
Осложнения
Рубцовая деформация часто может стать причиной разных осложнений:
- Инфицирование приводит к хроническому цервициту. Снижение защитных функций в цервикальном канале сопровождается воспалительными процессами.
- Повышается риск развития эрозий, дисплазии, полипов, опухолей.
- Негативно может влиять на роды. Женщина не может родить естественным путем.
- Исключение возможности зачатия ребенка.
- Шеечное бесплодие.
Для того чтобы избежать таких осложнений следует своевременно посещать гинекологи и принимать профилактические меры.
Диагностика заболевания
Врач может заподозрить наличие этого заболевания, при тщательном изучении анамнеза женщины. Характерными факторами являются осложненные роды, инвазивные процедуры. Особенно важно исключить наличие абортов. Методы диагностики:
- Осмотр гинеколога. Осмотр на кресле с использованием зеркал поможет оценить состояние шейки. Позволяет определить наличие рубцов, разрывов. В этой методике врач проводит пальпацию зева.
- Кольпоскопия. Метод диагностики под микроскопом позволяет изучить этиологию рубцов на шейке и цервикальном канале.
- Бактериальные исследования слизи. Для этого врач делает забор мазков, для определения характерных повреждений.
- Лабораторная диагностика. Анализы, бактериологические посевы на флору помогут обнаружить наличие инфекции.
Грубые рубцы в этом случае помогают быстрее установить диагноз.
Лечение
Если возникла деформация шейки матки лечение, определяется с учетом сложности патологии. Применяют такие виды оперативного вмешательства:
- Криодеструкция, радиоволновое и лазерное излучение. Используют для устранения незначительных рубцов, полипа, дисплазии. Абляцию применяют на первоначальной стадии развития патологии.
- Трахелопластика. Этот метод позволяет удалить рубцы и сохранить слизистые ткани, мышечный слой. В процессе этой терапии проводится восстановление цервикального канала. Такую методику используют при развитии средней и тяжелой степени рубцовой деформации.
- Конизация. Пораженные участки иссекают или ампутируют. Эти операции относятся к радикальным методам лечения. В основном делают у женщин, которые старше репродуктивного возраста.
- Кисетные швы. В период беременности может наблюдаться цервикальная недостаточность. Она влияет на торможение функции шейки. Устраняют такой дефект механическим методом. Заменить операцию в некоторых случаях можно установлением акушерского пессария.
Необходимость лекарственной терапии определяет врач, учитывая состояние пациентки. В основном назначают безопасные витамины и препараты для нормализации флоры во влагалище.
Рекомендации
Если у женщины есть деформация шейки матки после родов последствия могут возникать разной степени сложности. Поэтому следует соблюдать рекомендации врача.
В период беременности эффективным является наложение кисетных швов.
Для профилактики этой патологии следует своевременно проходить осмотры у гинеколога, во время стать на учет в женскую консультацию, пройти укрепляющий курс перед планированием ребенка.
При наличии рубцовой деформации шейки матки в период беременности, гинекологи настоятельно рекомендуют исключить половые акты.
Категорически запрещено самостоятельно применять любые медикаменты.
Полезное видео: рубцовая деформация шейки матки
Деформация шейки матки
Изменение естественного состояния и положения шейки матки называется деформацией. Но встречается указанная патология довольно редко. Чаще всего она возникает после родов и абортов. Ведь при гинекологических операциях, прохождении родов этот орган может травмироваться, на нем образуются разрывы или ссадины.
Характеристика патологии
Каждая женщина, услышав, что у нее деформация шейки матки, хочет узнать, что это такое. Чаще всего так называют состояние, при котором целостность шейки матки (ее видимая влагалищная часть) нарушена, а на участке повреждения образовался рубец. Именно он приводит к видимым изменениям формы шейки и цервикального канала. Но бывают другие виды деформаций, и при некоторых рекомендуется проведение оперативного лечения.
Деформация шейки матки приводит к тому, что микроциркуляция крови в ее тканях нарушается, нервные клетки начинают постепенно отмирать. Это провоцирует появление трофических изменений в тканях цервикального канала. Иногда в процесс вовлекается даже матка: ее слизистая часть выворачивается во влагалище, формируются шеечно-влагалищные свищи.
Виды патологий
Деформация шейки матки может быть приобретенной либо врожденной. Но врожденная патология встречается крайне редко. К появлению патологии могут привести гормональные сбои в организме.
Медики считают, что врожденная деформация может возникнуть под влиянием негативных факторов на материнский организм в первые 3 месяца беременности. К ним относят стрессы, инфекционные поражения, интоксикацию. Также причиной появления врожденного дефекта могут быть генетические сбои. Такое изменение формы шейки матки сопровождается аномалиями развития других органов (матки, влагалища).
Чаще всего у женщин диагностируется рубцовая деформация шейки матки.
Но встречаются и другие патологии шеечной части матки:
- сужение цервикального канала: диагноз ставят, если его размеры не превышают 5 мм;
- циркулярный канал: неправильное расположение мышечных волокон приводит к появлению воронкообразного цервикального канала;
- удлинение либо укорочение: длина составляет менее 35 мм или более 45 мм.
Указанные деформации шейки матки приводят к нарушению менструальной и репродуктивной функции. Женщинам, которые планируют беременность, обязательно подбирают оптимальную тактику лечения.
Причины появления
Чаще всего нарушения формы и целостности шейки возникают в результате:
- травм в процессе родов, например, из-за разрывов шейки при прохождении головки ребенка;
- повреждений, которые возникли из-за неправильного расположения плода;
- нарушений техники проведения оперативных вмешательств;
- неправильного наложения швов.
Указанные причины приводят к тому, что физиологически нормальное строение шеечной части матки оказывается нарушено. На поврежденных участках формируется рубцовая ткань, и шейка матки деформируется. Своевременная диагностика и лечение позволяют предотвратить появление проблем в будущем.
Симптомы патологии
Самостоятельно заподозрить многие нарушения практически невозможно. Только гинеколог при визуальном осмотре может сказать, что у женщины деформированная шейка матки. Несмотря на отсутствие симптомов недооценивать серьезность патологии нельзя, ведь любое изменение структуры и формы этого органа может привести к негативным последствиям.
Некоторые женщины, у которых обнаруживается при осмотре деформация, приходят на осмотр с жалобами. Они говорят о:
- ноющих болях в тазовой области;
- обильных белесых выделениях;
- нарушениях менструального цикла;
- болезненности (отсутствии чувствительности) при половых актах;
- скудных менструациях, так как отхождение крови затруднено.
После гинекологического осмотра врач направляет женщину на дополнительную диагностику: делают биопсию, кольпоскопию, мазок на цитологию. Также проводят бактериологические посевы и ПЦР-анализы для выявления инфекционных заболеваний.
Тактика лечения
После завершения диагностики врач подбирает наиболее подходящую терапию, ориентируясь на общее состояние пациентки, ее возраст и выявленные сопутствующие заболевания.
Лечение требуется в тех случаях, когда патология обнаружена лишь у женщин репродуктивного возраста. В период после менопаузы не стоит пытаться изменить состояние шейки матки, ведь сама по себе деформация не опасна.
Остальным пациенткам могут назначить оперативное либо консервативное лечение. Хирургические методы используют при значимых деформациях. Чаще всего врачи рекомендуют использовать малоинвазивные методики лечения. Например, при сужении либо непроходимости канала назначают бужирование. Проходимость восстанавливают с помощью специального медицинского инструмента – бужа.
Если деформация шейки матки серьезная, то проводят пластические операции. Деформированную часть иссекают, а оставшиеся ткани ушивают. Популярностью пользуются лазерные и радиоволновые методики лечения, во многих клиниках используют криодеструкцию или диатермокоагуляцию проблемных участков.
Консервативное лечение деформаций шейки матки включает в себя:
- массаж, предназначенный для улучшения оттока лимфы и крови;
- выполнение физических упражнений, с помощью которых укрепляются мышцы промежности;
- медикаментозные методы.
Медикаментозное лечение деформации относится к способам симптоматической терапии. Чаще всего их используют для стимуляции родовой деятельности. В роддомах стимулируют открытие шейки матки с помощью ламинарий. Это морские водоросли в форме палочек, которые вводят во влагалище. Они увеличиваются в несколько раз и провоцируют открытие и сглаживание шейки.
Для симптоматического лечения деформации в процессе родов популярностью пользуется использование простагландинов – Е2-мизопростола. Они стимулируют начало родовой деятельности.
При обнаружении деформации при плановом гинекологическом осмотре, не стоит ждать беременности. Врач назначит один из оперативных методов лечения. Это минимизирует вероятность появления проблем во время вынашивания ребенка и родов.
Деформация шейки и тела матки: причины, последствия, лечение
Роды — важный и, одновременно, сложный процесс, который таит в себе много непредсказуемости. Проходя через родовые пути, головка малыша способна как почти не затронуть их, так и вызвать различные осложнения, последствия которых мамочка будет лечить ещё очень долго.

Деформация шейки матки — одна из многочисленных проблем, вызванных этим процессом. Сегодня мы рассмотрим что же это такое, причины её появления и методы, которые позволяют справиться с недугом.
Причины и типы деформаций
Деформация матки, а если быть точным — её шейки, являет собой нарушение строения нижнего сегмента, который включает также вагинальный и цервикальный каналы. Первый можно осмотреть с помощью зеркал на приеме у врача, а второй скрыт и начинает полноценно функционировать в момент продвижения малыша — канал максимально расширен для того, чтобы его пропустить. Такие искажения структуры происходят непросто в строении органа, а имеют определённую симптоматику, то есть являются клинически значимыми.
Причины, которые к этому привели и разновидности, рассмотрим чуть позже, а сейчас стоит определиться с другим вопросом. Читая о деформации полости матки, нужно знать, что анатомически она состоит из:
- дна;
- тела;
- шейки.
И каждый пункт из списка может иметь различные заболевания или генетические аномалии. В первом варианте для рожениц характерны такие болезни, как лохиометра (нарушение оттока крови через цервикальный канал) и эндометрит (инфекционное воспаление внутреннего слоя).
Во втором же существует целый ряд патологий тела матки, к которым относят:
- Седловидный утерус — нарушение развития, которое не влияет на возможность вынашивать или зачинать детей. Имеет вогнутую верхнюю часть.
- Двурогая — при таком положении в полости тела матки существует перегородка, которая делит её на две отдельные полости. По этой причине возникает проблема зачатия ребёнка, но расстраиваться не стоит, ведь есть определённые позы для интимной близости, которые помогут решить проблему. Если с помощью советов врача не удается справиться с этим, то небольшая операция легко устранит эту проблему.
- Однорогая, когда тело соединяется только с одним яичником. Редка патология, с низкими шансами к зачатию и высокими — к выкидышу или, если удалось забеременеть — преждевременным родам.
- Два утеруса — очень редкий вариант, когда все они не имеют какой-либо связи друг с другом. Часто такая ситуация не вызывает какой-либо симптоматики и беременность наступает, как и в обычных ситуациях. К слову, так как овуляция происходит в каждом яичнике, то и забеременеть может каждая из них, а в ещё более редких случаях — две сразу. Иногда возникают осложнения в виде повышенных шансов к преждевременной родовой деятельности.
- Дополнительные перегородки — деформация матки, которая может создавать как и картину двурогого утеруса, так и частичной разделённой полости.

Ещё один вариант аномалии носит название синдром Рокитянского-Кюстнера и встречается 1 раз на 4500-5000 девочек. Он представляет собой полною аплазию, то есть отсутствие утеруса и влагалища. При этом наружные половые органы и яичники развиты в полном объеме, в ДНК нет никаких изменений и гормональный фон остается таким же, как и у обычных женщин. Естественно, что девушка в такой ситуации не в состоянии выносить или зачать ребёнка, но лечение всё же существует: хирургически создается неовагина, которая является искусственной трубкой, имитирующей влагалище.
Последствия
При деформации шейки матки после родов последствия могут быть разные. Чаще всего они приводят к изменениям тканей органа в различных вариациях. Такая ситуация нарушает работу органа, потому что он теперь частично не выполняет своих функций. В местах травм и разрывов ткань замещается другой, которая относится к иному типу волокон. Она также может быть и врождённой. Не смотря причину изменения матки последствия могут быть следующими:
Аномалия в циркулярном канале
Выражена воронкообразной деформацией формы из-за того, что мышечные волокна внутри канала идут в неправильном направлении. Возникать такое явление может при сложных родах, когда наблюдался полный или частичный разрыв шейки, а в последующем — её ушивание и заживление. На каждом из этих этапов могло произойти осложнение и изменение хода волокон. Это приводит к тому, что шейка не сокращается, как должна.
Если женщина не беременна и здорова, то особых проблем это не принесёт, но при заболеваниях вагины инфекционного характера преграды внутри как таковой нет, отчего утерус теряет свою стерильность и начинает развиваться болезнетворная микрофлора. Если женщина беременна, то возникает истмико-цервикальная недостаточность, что грозит преждевременными родами.
Сужение
Если канал по размеру менее пяти миллиметров, это приводит к таким состояниям, как олигоменорея, то есть уменьшение объема и количества выделений во время менструации. Также это удлиняет сам срок месячных. Для рожениц эта новость является не самой радостной, потому как это одно из показаний к кесаревому сечению, если врач хочет избежать разрывов нижнего сегмента и гибели ребёнка. Иногда сужение настолько велико, что это приводит к непроходимости вследствие каких-либо механических препятствий.
Короткая или длинная
Если длина больше 45 или меньше 35 миллиметров. Это приводит к недостаточной силе смыкания, что провоцирует раннее излитие или подтекание околоплодных вод и последующие роды.
Рубцовые изменения
Являются самой распространённой причиной развития всех вышеперечисленных патологий. Основной их причиной являются родовые травмы и разрывы, которые, заживая, оставляют после себя рубец — несостоятельную ткань изменённого типа, которая уже не выполняет функций, присущих данному органу.

Диагностика
Вышеперечисленные состояния обычно протекают без каких-либо симптомов и чаще всего их обнаруживают при осмотре у врача гинеколога на плановом посещении или при наличии других болезней. Но иногда эти патологии всё же обладают определёнными симптомами, которые могут быть не особо выражены. К ним относят:
- боли внизу живота, которые отдают в область поясницы;
- боли с большим количеством слизи, которая тянется, иногда — гнойные выделения;
- болезненность во время интима;
- нарушения менструального цикла;
- олигоменорея — повышенный объем менструальных выделений.
Конечно, такие симптомы могут наблюдаться и при других заболеваниях, но в случае их возникновения всё же лучше обратиться к врачу. Легче предупредить болезнь, нежели лечить её последствия.
Для женщины, которая уже имеет ребёнка существуют факторы, которые могут указывать на возможность развития патологии какой-либо части утеруса. К факторам относят:
- крупный плод, вес которого превышает 4,5 килограмма;
- его ягодичное предлежание;
- предыдущие хронические заболевания половых органов;
- быстрые роды;
- неправильное ведение родовой деятельности.
Для диагностики заболеваний используют осмотр в зеркалах с кольпоскопией, цитологическое обследование, посев влагалищных выделений и ультразвуковое исследование. Таких мероприятий часто достаточно для постановки диагноза.
Лечение
Чтобы вылечить патологию используют два метода: деструктивную и хирургическую пластику. Первый метод показано использовать, если изменения существуют на небольшом участке или при их легкой степени. В основе такого метода — деструкция, то есть разрушения тканей, с помощью трёх способов: диатермокоагулятора, криогенной деструкции и лазера. Существуют и более современные методы, например, радиоволновой и ультразвуковой.
Если же изменения глубокие или находятся на обширной площади, то её вырезают. Восстанавливается женщина после такого вмешательства около девяноста суток. К ограничениям в этот период относят половое воздержание и отсутствие физических нагрузок.
причины и лечение. Шейка матки после родов
Рубцовая деформация шейки матки — опасная патология. В современной медицинской практике подобное заболевание диагностируется сравнительно редко. Деформация охватывает цервикальный и вагинальный каналы: изменяется структура и длина шейки матки, в результате чего происходит смещение органов половой системы. На фоне патологии повышается риск развития злокачественных заболеваний, поэтому ни в коем случае не стоит игнорировать проблему.
Как развивается рубцовая деформация шейки матки?
Сквозь шейку матки проходит так называемый цервикальный канал. Стенки его покрыты цилиндрическим эпителием. Именно здесь вырабатываются специфические слизистые выделения, формируется пробка, защищающая полость матки от проникновения патогенных микроорганизмов.
Иногда в результате травм и воспалительных процессов происходит повреждение тканей половых органов с последующим рубцеванием. Структура и длина шейки матки изменяется, а цервикальный канал выворачивается и смещается в вагинальную полость. Как известно, среда здесь кислая, а для нормального функционирования эндоцервикса необходима щелочная реакция.
Изменения кислотности среды провоцируют развитие воспалительных процессов, в результате которых нарушается питание эпителиальных клеток цервикального канала. Нарушается химический состав продуцируемой слизи, что делает ткани более восприимчивыми к инфекции.
Основные причины патологии
Если рождаются крупные дети, то это очень хорошо. По крайне мере, в народе бытует именно такое мнение. А вот медики с этим не согласны. Рождение ребенка, вес которого превышает 3,5 кг, уже считается потенциально опасным, ведь в таких случаях высока вероятность травм. Разрывы и прочие повреждения тканей внутренних половых органов требуют наложения швов.
Довольно часто шейка матки после родов восстанавливается не полностью, на ней образуются шрамы. Рубцовая ткань отличается от здоровых структур — она грубая и неэластичная. Большое количество рубцовых образований деформирует шейку, что чревато опасными последствиями.
К факторам риска относят не только сложные роды. Образование рубцов возможно после абортов и диагностических процедур, если в процессе были повреждены ткани шейки матки. В некоторых случаях деформации являются врожденными. К перечню причин можно отнести и серьезные гормональные сбои.
На какие симптомы стоит обратить внимание?

Рубцовая деформация шейки матки часто протекает без каких-либо симптомов. В большинстве случаев патологию случайно обнаруживают во время планового гинекологического осмотра. Тем не менее появление некоторых нарушений все же возможно. К их признакам можно отнести:
- Сбои менструального цикла.
- Увеличение объема менструальных выделений, иногда вплоть до кровотечения.
- Появление густых, тянущихся вагинальных выделений белого цвета.
- Ноющие боли в пояснице и области таза (иногда они становятся достаточно интенсивными).
- Некоторые пациентки отмечают болезненность во время полового акта.
Симптомы эти нельзя назвать специфичными, ведь такая же клиническая картина может наблюдаться при разных заболеваниях органов малого таза. Тем не менее, при наличии нарушений стоит обратиться к врачу.
Возможные осложнения
Изменение кислотности среды повышает восприимчивость тканей внутренних половых органов к инфекциям. Рубцовая деформация шейки матки повышает вероятность развития эндометритов, цервицитов и эндоцервицитов.
В свою очередь эти воспалительные заболевания могут привести к ороговению и атрофии эпителиальных тканей эндоцервикса. На фоне подобной патологии нередко развивается эрозия шейки матки. Наличие деформаций негативно сказывается на репродуктивных функциях организма. Нарушение трофики тканей ведет к неправильному развитию клеток — существует вероятность злокачественного перерождения и развития раковых заболеваний.
Эффективные методы диагностики

Диагностика подобной патологии редко сопряжена с трудностями. Рубцовая деформация шейки матки обнаруживается во время осмотра с помощью гинекологических зеркал. Врач может заметить смещение цервикального канала, выворачивание слизистых оболочек, наличие рубцовых образований.
Дополнительно назначается кольпоскопия. Во время процедуры гинеколог может оценить степень изменения складок цервикального канала. Как правило, проводится биопсия — забор образцов тканей для дальнейшего лабораторного анализа. Исследование дает возможность обнаружить раковые клетки. Дополнительно берут мазки для определения состава бактериальной микрофлоры.
В некоторых случаях проводится ультразвуковое обследование органов малого таза. При врожденных деформациях пациентки сдают анализы на определение уровня гормонов.
Лечение рубцовой деформации шейки матки
Схема терапии составляется индивидуально, ведь необходимо учитывать возраст пациентки, ее гормональный статус, количество рубцовых тканей, наличие сопутствующих заболеваний. Цель лечения — восстановить структуру матки, нормализовать репродуктивные и защитные функции половой системы.
Медикаментозная терапия целесообразна лишь в том случае, если недуг сопряжен с гормональными сбоями или воспалительными процессами.
Далее врач принимает решение о способе удаления рубцовых тканей. Если участки поражения небольшие, то используются щадящие деструктивные методы. Рубцы удаляют путем криодеструкции (замораживание жидким азотом) и диатермокоагуляции (на пораженные ткани воздействуют высокочастотными токами). Эффективной считается и вапоризация лазерным лучом.
Оперативное вмешательство: особенности процедуры
В некоторых случаях необходимо полноценное хирургическое вмешательство. Если пациенткой является женщина, вышедшая из репродуктивного возраста, то врач может порекомендовать трахелэктомию. Во время процедуры полностью иссекается шейка, а сама матка подшивается — это позволяет предотвратить ее опущение во влагалище.
Молодым пациенткам назначают операцию, во время которой удаляют только рубцовые ткани. Более безопасным считается иссечение с помощью лазерного луча, так как риск развития осложнений (инфицирование, появление новых рубцов) в данном случае намного ниже.
При удалении большого количества пораженных тканей пациенткам необходима еще одна операция — пластика шейки матки. Процедура направлена на восстановление нормальной формы органов.
Рубцовая деформация и беременность

Что делать, если шейка матки после родов была деформирована? Наличие изменений структуры половых органов еще не значит, что женщина не может зачать. Но на последующей беременности рубцовая деформация шейки матки сказывается негативно, так как повышается вероятность спонтанного прерывания. Кроме того, существует риск инфицирования плода, так как патогенные микроорганизмы на фоне этой патологии легко проникают из влагалища в полость матки.
Тем не менее беременность возможна. Решение о необходимости лечения в данном случае принимает врач. Будущим мамам же рекомендуют тщательно следить за состоянием здоровья, правильно питаться, избегать физических нагрузок, придерживаться правил личной гигиены и отказаться от половых контактов.
Часто женщины с рубцовыми деформациями даже рожают естественным путем, хотя им иногда не обойтись без кесарева сечения.
Деформация шейки матки: причины и лечение, последствия
Заболеваний и проблем женской половой сферы существует много, и все они требуют должного лечения, чтобы сохранить способность женщины иметь детей и обеспечивать нормальную жизнедеятельность организма. Некоторые патологии широко распространены, а имеются и такие, которые встречаются редко, но могут закончиться плачевно. Одной из них является деформация шейки матки.
Что представляет собой заболевание?
Деформация матки — это изменение нормального положения шейки и части влагалища. Причин для формирования патологии много, но надо отметить, что диагностируется заболевание сравнительно редко. К деформациям можно отнести:
- Циркулярный канал шейки матки.
- Сужение просвета.
- Нарушение проходимости шейки.
- Уменьшение длины.
- Рубцовые изменения.
Патология может проявлять свои симптомы не всегда и откорректировать данное отклонение от нормы проблематично, пока женщина не посетит гинеколога.
к содержанию ↑Причины
Деформированная шейка матки бывает врожденной патологией или развивается в результате определенных состояний. Если речь идет о наследственной форме, то, как правило, попутно диагностируются аномалии в развитии других половых органов, например, матки или влагалища.
Но чаще всего деформирование шейки происходит под влиянием следующих факторов:
- Образование спаек в области органов малого таза.
- Деформация после грубого вмешательства, например, аборт.
- Образование рубцов в результате гинекологических процедур.
- Разрывы шейки матки в процессе родовой деятельности.
В зависимости от причины патологии она либо поддается корректировке, либо нет.
к содержанию ↑Симптоматика патологии
Заболевание отличается тем, что до определенного момента может протекать без явных признаков. Обнаруживается только тогда, когда у женщины возникают проблемы с зачатием или вынашиванием малыша или при очередном осмотре у врача.
Но все-таки можно отметить некоторые особенности течения болезни:
- При циркулярном канале шейки матки изменения не наблюдаются. Но проблема появляется во время родовой деятельности, когда мышечные волокна шейки неправильно сокращаются, что не дает ей раскрыться.
- Если шейка матки сужена, то проявляться это может нарушением менструации. Она становится более скудной из-за имеющейся преграды для нормального оттока крови.
- При непроходимости шейки имеет место задержка менструации, кровь накапливается в матке. У женщины появляются боли в животе, напряженность брюшной стенки.
- Удлиненная шейка может повлиять на половой акт, вернее на ощущения женщины во время него. Снижается половое влечение, и притупляется оргазм из-за недостаточного количества рецепторов.
- Укороченная шейка матки может дать о себе знать во время вынашивания малыша. Повышается риск выкидыша, преждевременных родов.
- Рубцовая деформация шейки матки может проявить себя болями во время интимной близости. Со временем могут развиться воспалительные процессы органов малого таза.
к содержанию ↑Учитывая, что патология часто протекает бессимптомно, для своевременного диагностирования и проведения терапии важно регулярно проходить осмотр у врача.
Разновидности заболевания
Патология бывает двух видов:
- Деформация шейки матки после родов. Рождение малыша — это сложный процесс, требующий от женщины определенных усилий. В процессе родовой деятельности шейка укорачивается, что дает ей возможность раскрыться. Если ребенок имеет большой вес, были ранее разрывы на шейке, то велик риск повреждения, что может потребовать зашивания. Это заканчивается искривлением шейки, форма ее меняется. На фото этот вид патологии выглядит так:
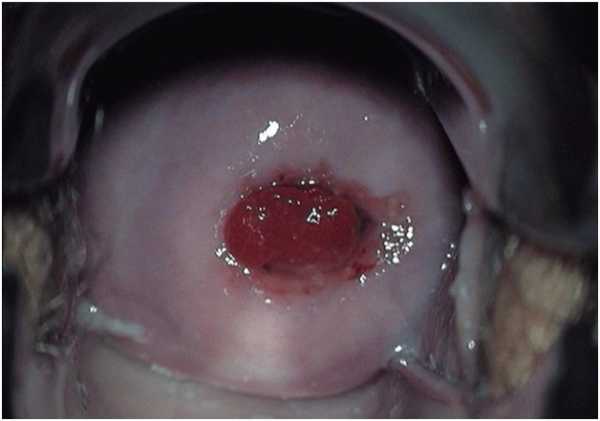
- Рубцовая деформация шейки матки. Такая патология развивается в результате оперативного вмешательства или родов, протекающих тяжело. Привести к развитию заболевания могут неправильно и грубо сделанные швы при разрывах шейки матки. В результате происходит деформация и выворачивание шейки во влагалище. А на фотографии прекрасно видно, что это такое.
Несмотря на то, что патологические изменения могут никак себя не проявлять или давать незначительные симптомы, но женщина должна при малейших подозрениях на отклонения от нормы показаться врачу.
к содержанию ↑Если обнаружена рубцовая деформация, то эффективное лечение способно восстановить естественное состояние шейки матки.
Диагностика заболевания
Если женщина начинает ощущать неприятные симптомы, то не стоит ставить себе диагнозы и заниматься самолечением. Необходимо поспешить на прием к гинекологу. Постановка точного диагноза проводится на основе:
- Беседы с пациенткой. Врач расспросит женщину о признаках и подозрительных симптомах, поинтересуется, как давно она начала их испытывать, что этому предшествовало.
- Затем обязательно следует осмотр. В зеркалах сильный дефект можно увидеть сразу, особенно, если это рубцовая деформация.
- Для уточнения диагноза гинеколог возьмет мазок для цитологического исследования.
- Потребуются бактериологические анализы.
- Назначается кольпоскопия, позволяющая изучить поверхность цервикального канала, выявить осложнения.
- Требуется биопсия.
- Используют цервикометрию – это ультразвуковое исследование матки, которое позволяет сразу распознать рубцовые изменения, визуализировать неоднородную структуру шейки матки.
- Анализы мочи и крови, как правило, не назначаются, так как изменений там не бывает при таких патологиях.
- Если у женщины обнаружена врожденная деформация, то требуется сдать анализы на уровень гормонов.
Можно ли рожать с деформацией шейки матки?
Рожать, конечно, женщине никто запретить не может, но надо иметь в виду, что данная патология может осложнить процесс вынашивания малыша и роды. Можно отметить следующие факты:
- Если диагностировано сужение канала, то это может привести к нарушению родовой деятельности, матка плохо раскрывается, что может стать показанием к проведению кесарева сечения.
- Укороченная шейка не препятствует оплодотворению, но, как правило, женщине довольно трудно выносить малыша, часто наблюдаются преждевременные роды.
- Удлиненная шейка может стать препятствием для правильного прикрепления плаценты. А в процессе рождения младенца она не может полностью раскрыться, что затрудняет прохождение ребенка по родовым путям матери. Появляется опасность развития кислородной недостаточности.
Все эти риски можно исключить, если перед планированием беременности пройти полное обследование и выявить имеющиеся патологии.
к содержанию ↑Терапия
Тактика лечения, если диагностировано искривление шейки матки, подбирается для каждой пациентки сугубо индивидуально. Метод терапии будет зависеть от нескольких факторов:
- Тяжести патологии и ее разновидности.
- Планирует ли женщина иметь детей в будущем.
- Возраста.
- Наличие хронических заболеваний.
Основная задача лечения – это устранение рубцовых изменений и возвращение шейки матки к ее естественному положению. Можно назвать основные методы терапии:
- Медикаментозное лечение.
- Деструктивные способы.
- Хирургическое вмешательство.
Что касается лекарственной терапии, то она целесообразна лишь в том случае, если деформация шейки спровоцирована гормональными нарушениями или воспалительными патологиями. Выбор препаратов будет зависеть от возбудителя инфекции или степени нехватки гормонов.
К деструктивным методикам можно отнести:
- Криодеструкцию – удаление пораженных тканей после замораживания жидким азотом.
- Диатермокоагуляцию. На деформированные участки оказывается воздействие токами высокой частоты.
- Лазерную пластику.
Эти способы помогут справиться с патологией, если изменения незначительные. В противном случае используют оперативные методы:
- Метод иссечения. Проводится удаление рубцовой ткани, но способ операции подбирается индивидуально. Могут использоваться: лазер, радиоволны.
- Если канал шейки матки сужен или имеется непроходимость, то проводится бужирование при помощи специального инструмента. Надо заметить, что чаще всего процедуру требуется провести несколько раз.
- При наличии больших искривлений или рубцовых поражений проводят операцию с последующей пластикой шейки.
После хирургической реконструкции рождение малыша естественным путем невозможно.
Восстановление после хирургического вмешательства занимает около 10 дней, но с учетом сложности может достигать 3 месяцев.
к содержанию ↑Осложнения и последствия
Заболевание поддается терапии, хоть и потребуется много сил и времени. При отсутствии эффективного лечения патология чревата развитием следующих осложнений:
- Развитие цервицитов, эндометритов, что повышает риск эрозии.
- Повышается риск ороговения тканей канала шейки.
- Нарушение формирования эпителия.
- Отмирание тканей и развитие злокачественных опухолей.
- Сильнейшие воспалительные процессы.
- При рубцовой форме заболевания снижается способность к зачатию.
- Повышается риск преждевременных родов и выкидышей.
Последствия не из приятных, но своевременно поставленный диагноз позволит подобрать эффективную терапию и избавиться от патологии.
Невозможно подстраховаться, чтобы избежать повреждений шейки матки и ее деформации. Но только внимательное отношение к своему здоровью существенно снижает риск развития заболевания. Правильная тактика лечения позволит предупредить развитие серьезных осложнений.
Гипертрофия шейки матки - причины, симптомы, диагностика и лечение
Гипертрофия шейки матки – увеличение объема влагалищной части шейки матки, связанное с избыточным развитием соединительнотканной стромы, не сопровождающимся количественными и структурными изменениями клеток. Гипертрофия шейки матки может сопровождаться периодическими болями внизу живота, болезненностью при половом акте, полименореей, белями, ощущением выпадения половых органов, бесплодием. Диагноз гипертрофии шейки матки основан на данных кольпоскопии, гормонального исследования, УЗИ органов малого таза с цервикометрией. В лечении гипертрофии шейки матки применяют диатермокоагуляцию, электроэксцизию, криодеструкцию, ампутацию шейки матки, реконструктивную пластику.
Общие сведения
Гипертрофия шейки матки – изменение размеров шейки матки за счет утолщения стенок и ее элонгации (удлинения). Гипертрофия может затрагивать одну или обе губы влагалищной части шейки матки. При малой степени гипертрофии возможно удлинение только передней части шейки матки, которая выступая вперед, прикрывает заднюю губу. При значительных размерах гипертрофии наружный зев шейки матки выдвигается из половой щели. Гипертрофия шейки матки может наблюдаться как при нормальном положении матки, так и при опущении ее дна. Данное состояние не оказывает прямого влияния на быстроту наступления беременности, но косвенно, как проявление другой гинекологической патологии, может снижать фертильность и повышать возможность осложнений в период гестации.
Гипертрофия шейки матки
Причины
Гипертрофия шейки матки может быть следствием различных патологических процессов, однако иногда может быть обусловлена генетической предрасположенностью и анатомическими особенностями строения внутренних половых органов женщины.
Чаще гипертрофия шейки матки формируется на фоне стойкого воспалительного процесса слизистой цервикального канала (эндоцервицита), перехода воспаления на более глубокую строму с развитием хронического цервицита. Длительно протекающее воспаление вызывает уплотнение и утолщение шейки матки. Из-за отека и набухания тканей шейки матки происходит облитерация выводных протоков желез с нарушением оттока секрета и образованием небольших, до 6 мм в диаметре, тонкостенных ретенционных пузырьков - наботовых кист. Пузырьки, заполненные прозрачным секретом, могут полностью погружаться в разбухшую строму, формируя фолликулярную форму гипертрофии.
Кроме воспаления, гипертрофия может быть спровоцирована неоднократным повреждением шейки матки в процессе родов или при абортах (в отсутствии полноценного лечения микротрещин и разрывов). При этом возникает выворот слизистой оболочки цервикального канала в полость влагалища. Воздействие неблагоприятной кислой среды влагалища на эндоцервикс приводит к появлению отека, увеличению и уплотнению слизистой и подлежащих тканей, разрастанию эпителия, появлению патологических выделений с возможной примесью гноя или крови.
Регенерация тканей цервикального канала и стромы на месте повреждений протекает с образованием рубцов, приводящих к увеличению размеров шейки матки, потере свойственной ей эластичности. Посттравматическое нарушение трофики, микроциркуляции и обменных процессов гипертрофированной шейки матки создают благоприятные условия для развития инфекции, способствуя рецидивированию воспаления, развитию фоновых предраковых заболеваний. Изменения гормонального фона, а также расположенные вблизи или с захватом шейки матки миоматозные узлы (пришеечные и шеечные) также могут становиться причиной ее гипертрофии.
Симптомы гипертрофии шейки матки
Формирование гипертрофии шейки матки проходит несколько этапов:
- I стадия - наружный зев шейки матки расположен выше половой щели;
- II стадия - наружный зев опускается на уровень половой щели, но не выступает за ее пределы;
- III стадия - гипертрофированная шейка матки выходит за границы половых губ.
На начальной стадии развития гипертрофия шейки матки клинически ничем не проявляется и в последующем не имеет специфически выраженных симптомов. В случае длительной гипертрофии шейки матки пациентку могут беспокоить непостоянные, периодически возникающие неприятные ощущения или тянущие боли в нижней части живота, области паха и крестца, болезненность при половом акте, гиперполименорея, бели. Может иметь место бесплодие без очевидных причин. Основным симптомом II –III стадии гипертрофии шейки матки выступает ощущение провисания или выпадения внутренних половых органов.
Диагностика
При гипертрофии шейки матки выполняется комплексное гинекологическое обследование, включающее осмотр с помощью зеркал, простую и расширенную кольпоскопию, оценку гормонального статуса, УЗИ органов малого таза с цервикометрией, цитологическое исследование мазков из шейки матки.
Дополнительно могут использоваться цервикоскопия, диагностическое выскабливание цервикального канала, прицельная биопсия шейки матки, ПЦР - диагностика. Визуализация позволяет провести оценку состояния внутренних половых органов, определить размеры и структуру шейки матки, ее расположение относительно других органов малого таза, особенности кровотока, изменения эндоцервикса. Дифференцируют гипертрофию шейки матки от рака шейки матки, внематочной шеечной беременности.
Лечение гипертрофии шейки матки
Методы лечения шейки матки подбираются гинекологом индивидуально, с учетом характера фоновой патологии, провоцирующей заболевание. При легкой степени гипертрофии шейки матки в отсутствие факторов риска показаны наблюдение с ежегодной кольпоскопией, запрет на поднятие тяжестей (более 5 кг). При гипертрофии шейки матки в сочетании с воспалительным процессом цервикального канала или шеечной миомой в гинекологии используется консервативная тактика - антибиотикотерапия, интенсивная иммуностимуляция или гормонотерапия. При гипертрофии шейки матки эффективно применение малоинвазивных техник – диатермокоагуляции, электроэксцизии и криодеструкции избыточной ткани. Вскрытие наботовых кист не всегда результативно и противопоказано при остром и подостром воспалении. К перспективным способам лечения гипертрофии шейки матки относят радиоволновую конизацию.
При значительной гипертрофии показано хирургическое вмешательство - частичная резекция, ампутация (клиновидная, конусовидная, высокая) или полное удаление шейки матки, а также реконструктивно-пластическая коррекция с обязательной кольпоперинеолеваторопластикой. Важно определить оптимальное количество ткани, подлежащей иссечению. Операция позволяет уменьшить длину и объем шейки матки, повысить репродуктивный потенциал и восстановить сексуальную активность. При резкой гипертрофии шейки, сочетающейся с выпадением матки, у пациенток, не планирующих деторождение, проводится гистерэктомия (удаление матки) вместе с удалением шейки.
Прогноз и профилактика
В отсутствие лечения гипертрофии шейки матки может иметь негативные последствия. Запущенные случаи могут привести к механическому или гормональному бесплодию, кровотечению (при миоме шейки матки или самопроизвольном прорыве наботовых кист), дистрофической трансформации, развитию лейкоплакии шейки матки и предраковых состояний.
Профилактика основана на предупреждение заболеваний шейки матки, рациональном питании, занятиях спортом, (включая упражнения Кегеля для укрепления мышц тазового дна в период беременности и после родов), бережном ведении родов во избежание родовых травм, своевременном лечении воспалительных процессов цервикса.