Экстрапирамидный синдром что это такое
что это такое и в чем проявляются
Экстрапирамидная система регулирует мышечный тонус, отвечает за скорость двигательных реакций. Благодаря взаимосвязи со всеми участками нервной системы человеку доступны высшие формы нервной деятельности.
При нарушении тонуса мышц изменяется активность движений. В таком случае диагностируются экстрапирамидные расстройства, которые сопровождаются недостаточностью либо чрезмерностью движений. Синдром возникает в результате гибели мозговых клеток либо приёма антидепрессантов, лития, нейролептиков.
Характеристика и классификация нарушений
Понятие «экстрапирамидные расстройства» включает ряд патологических состояний, развивающихся в результате повреждения клеточной структуры базальных ганглиев. Обычно это происходит после продолжительного применения нейролептиков. Препараты этой группы провоцируют развитие нервных тиков, паркинсонизма, стереотипии, тремора, хореи и других заболеваний. Подобные нарушения приводят к ограничению двигательной активности, появлению непроизвольных импульсов.
Нейролептические расстройства проявляются в гипокинетических нарушениях, ограничивающих подвижность, и в гиперкинетических – учащение непроизвольных рефлексов.
Гипокинетические проявления (гипокинезия)
Подобная дисфункция сопровождается снижением двигательной активности. Это выражается в акинезе, когда нарушается инициация двигательных актов, и в брадикинезии, когда движения замедляются. Болезненные состояния провоцируют мышечный гипертонус, ригидность мускулатуры.
Гипepкинeтичecкиe проявления (гиперкинез)
Такие нарушения выражаются следующими симптомами:
- тремором, когда повторяющиеся мышечные сокращения вызывают ритмические колебания туловища;
- хореей, при которой нерегулярно двигаются разные части тела;
- баллизмом, сопровождающимся более размашистыми и резкими движениями по сравнению с хореей;
- дистонией, при которой мышцы сокращаются на протяжении длительного периода, что приводит к скручиванию и нездоровому положению частей тела;
- акатизией, когда человек не может находиться на одном месте, он хочет суетиться, двигаться, ходить;
- миоклонусом, при котором нерегулярно синхронно подёргиваются конечности;
- тиками, которые проявляются в стереотипных нерегулярных движениях.
Расстройства этой группы могут быть рефлекторными (миоклония), спонтанными (баллизм, хорея), акционными (дистония, дискинезия, тремор), специфическими (спазмы при игре на пианино, при вышивании).
Исходя из выраженности двигательного акта, гиперкинетические нарушения классифицируют на ритмические, когда периодически сокращаются мышцы антагонисты и агонисты, тонические, когда одновременно подёргиваются мышцы, и на быстрые клонические.
По локализации гиперкинезы дифференцируют на сегментарные, мультифокальные, фокальные, генерализованные.
Первые симптомы расстройства
Изначально признаки экстрапирамидного синдрома выражаются в агрессивности, чрезмерной раздражительности. Постепенно присоединяется подёргивание конечностей, мышц лица. Первичные проявления дисфункций пирамидной системы являются отдельными болезнями. Подобные патологии связаны с атрофией мозговых клеток и с разрушением нейронов.
К таким заболеваниям относится паркинсонизм, когда появляется тремор, чрезмерное слюнотечение, застывшее выражение лица. По мере развития формируется деменция, нарушаются речевые умения. Выделяют расстройства, характеризующиеся патоморфологическими симптомами, – тремор, дистония. У больного подёргиваются конечности, спазмируется мускулатура шеи, головы.
Описание и лечение отдельных форм расстройств
Понятие «экстрапирамидный синдром» объединяет группу заболеваний, признаки и лечение которых зависят от дислокации и степени поражения.
Болезнь Паркинсона
Заболевание относится к категории дегенеративных патологий центральной нервной системы. К болезни приводит разрушение нейронов и некоторых участков экстрапирамидной системы. В медицинской практике отдельно дифференцируют первичную форму болезни Паркинсона и вторичную – одноимённый синдром. Первичная форма обусловлена генетическим фактором. Вторичный синдром – признак поражения нервной системы.
Примечание! Установлено, что паркинсонизм является генетическим заболеванием.
По мере развития болезни пациент отмечает скованность движений, человек не может полноценно писать, нарушается мелкая моторика. При прогрессировании патологии нарастают такие состояния:
- тремор, затрагивающий конечности, подбородок;
- гипертонус скелетной мускулатуры, проявляющийся в сутулости;
- изменение походки, пациент «семенит» маленькими шажками, не может установить равновесие;
- лицо человека застывает в одной гримасе, отсутствует мимика;
- утрачиваются речевые умения, больной невнятно произносит слова;
- ухудшаются мыслительные способности, внимание;
- отсутствует мотивация, пропадает интерес к жизни;
- происходят сбои в вегетативном функционировании – запоры, снижение либидо, проблемы с мочеиспусканием.

Врачи назначают лекарственные препараты при выраженных двигательных ограничениях: леводопы, синергисты дофамина, ингибиторы моноаминоксидазы, антихолинергические медикаменты.
Особенностью терапевтического курса является необходимость регулярного повышения дозировок лекарственных средств. Это приводит к формированию ряда побочных эффектов. Для снижения их развития нужно начинать терапию с минимальных доз медикаментов. Наиболее эффективный метод лечения – комбинирование лекарств с разным механизмом воздействия. Больному также требуется симптоматическое лечение. При развитии депрессивных состояний, сопровождающихся бессонницей и тревожностью, назначаются антидепрессанты.
Эссенциальный тремор
Заболевание обычно диагностируется одновременно у нескольких здоровых членов одной и той же семьи. Патология характеризуется генетическим механизмом передачи. Часто выявляется у людей средней возрастной категории. Не установлены причины, вызывающие это экстрапирамидное расстройство.
Любопытный факт! Приём малых доз алкогольных напитков снижается интенсивность тремора.
Тремор фиксируется в кистях рук и голове, не распространяясь на ноги. Голос может начать дрожать. Постепенно дрожание нарастает, но человек не утрачивает трудоспособность. К терапии подобной аномалии приступают не сразу, поскольку лечение будет длиться всю жизнь. При слабо выраженных проявлениях болезни лечение не нужно.
Синдром Стила-Ричардсона-Ольшевского
Паралич имеет дегенеративный характер. Развивается вследствие разрушения нейронов головного мозга. Сопровождается уменьшением концентрации дофамина – гормона радости. Патология чаще диагностируется у мужчин пожилого возраста.
Яркий симптом заболевания – офтальмоплегия, которая со временем дополняется горизонтальным парезом и нарушением движений глазных яблок. Наблюдается дистония и ригидность мускулатуры, гипокинезия. Пациент часто падает из-за мышечной ригидности и офтальмоплегии.
По характеру течения синдром схож с болезнью Паркинсона. К дифференцирующим симптомам, различающим патологии, относятся парезы взора, гипертонус разгибателей тела, отсутствие дрожания конечностей. На последних стадиях болезни проявляется рвота, нарастают разгибательные и сухожильные рефлексы, человек плачет либо смеётся без причины. Снижаются интеллектуальные способности.

Медикаментозная терапия не оказывает должного воздействия. Продолжительность жизни больного – не более 10 лет. Для устранения гипокинезии требуется приём дофаминергических препаратов. Чтобы улучшить речевые навыки и походку, назначаются антидепрессанты, холиноблокаторы. Несмотря на лечебные меры, патология прогрессирует, постепенно истощая человека.
Дегенерация кортикобазального характера
Болезнь выявляется у пожилых людей. Аномалия выражается в поражении конечностей из-за разрушения нейронов и мозговой коры. Клиническая картина схожа с проявлениями паркинсонизма, но противопаркинсонические препараты не оказывают терапевтического действия.
Изначально развивается апраксия, затем появляется афазия, деменция, агнозия, снижение сенсорной восприимчивости. Болезнь прогрессирует, человек становится инвалидом и умирает.
Торсионная дистония
Заболевание развивается в результате неправильного функционирования базальных ядер. Патология не вызывает иных неврологических расстройств, кроме гиперактивных движений, странных поз. При появлении патологических признаков в детском возрасте поражаются мышцы нижних конечностей. Затем болезненный процесс захватывает мускулатуру лица, шеи, всего тела.
Эта форма имеет неблагоприятный прогноз. Большинство больных становится инвалидами. Требуется симптоматическая терапия, которая не оказывает надлежащего лечебного воздействия.
Сегментарная дистония
Эта разновидность дистонии отличается от торсионной тем, что неестественные мышечные движения наблюдаются на определённых участках тела. Развивается блефароспазм – сокращение окологлазных мышц. Формируется оромандибулярная дистония, которая выражается неконтролируемыми спазмами жевательных мышц, вытягиванием губ.
Отдельной формой сегментарной дистонии выступает кривошея, когда голова человека двигается в одну сторону. Изначально признаки носят временный характер, по мере развития экстрапирамидное расстройство становится хроническим. Возможны ремиссии, которые не оказывают влияния на прогрессирование болезни.

Фармакологическое лечение неэффективно. Изредка симптомы устраняются после применения Карбамазепина, Диазепама. При нарушении мышечного тонуса вводится Ботулотоксин А.
Спиноцеребеллярная дегенерация
Патология часто диагностируется у португальцев 30-40 лет. Симптоматика проявляется в снижении рефлекторных действий, нейропатии, мозжечковых нарушениях. Интеллектуальные способности остаются на прежнем уровне. Терапия патологии не разработана.
Синдром Жиль де ла Туретта
Болезнь характеризуется неизвестной этиологией. Не установлено взаимосвязи между появлением заболевания и воздействием социальных либо перинатальных факторов. Нарушение начинает развиваться в 5-15 лет обычно у мальчиков. Выявлено немало семейных случаев. Предполагается, что причиной формирования расстройства выступает повышенная активность рецепторов дофамина.
Любопытный факт! Среди подобных пациентов чаще выявляются левши.
Яркий признак заболевания – голосовые и двигательные тики, проявляющиеся морганием, подёргиванием бровей, закрытием век. По мере развития патологии появляется кряхтение, мычание, покашливание, свист. Зачастую пациенты непроизвольно произносят различные бранные фразы, повторяют услышанное.
Пострадавшие подпрыгивают, вредят здоровью: выдёргивают волосы, кусают руки. Состояние сопровождается неврозом, навязчивыми идеями, депрессией, суицидальными мыслями. Таким пациентам требуется продолжительная симптоматическая терапия. Обычно назначают Клонидин, несмотря на развитие ряда побочных эффектов. Также эффективен Галоперидол.
Экстрапирамидные расстройства представляют большую группу неврологических синдромов, которые существенно снижают качество жизни больного. Своевременная терапия может облегчить состояние, устранив симптоматические нарушения, но полностью вылечить подобные заболевания невозможно.
Для подготовки статьи использовались следующие источники:
Левин О. С., Аникина М. А., Васенина Е. Е. Когнитивные и нейропсихиатрические расстройства при экстрапирамидных заболеваниях // Журнал Неврология, нейропсихиатрия, психосоматика — 2012.
Пизова Н. В. Экстрапирамидные расстройства у лиц, перенесших острое нарушение мозгового кровообращения // Журнал Анналы клинической и экспериментальной неврологии — 2014.
Экстрапирамидные расстройства - это... Что такое Экстрапирамидные расстройства?
Нейролептический синдром (более распространённое название — экстрапирамидные расстройства) — комплекс проявляющихся двигательными нарушениями неврологических осложнений, связанных с применением препаратов-нейролептиков (антипсихотиков). В широком смысле термин «экстрапирамидные расстройства» включает себя также нарушения, вызванные приёмом других средств, изменяющих дофаминергическую активность: например, препаратов леводопы, антидепрессантов, антагонистов кальция, антиаритмических препаратов, антиэпилептических препаратов, холиномиметиков[1], лития и вальпроевой кислоты[2], антипаркинсонических препаратов, антиконвульсантов[3].
Впервые термин введен Делеем и Деникером в 1960 году (син. синдром Делеей-Деникера, психический синдром 4560 RP).
Общая характеристика экстрапирамидных расстройств и факторы риска
Патогенез нейролептического синдрома не до конца ясен, но фармакологические свойства антипсихотиков позволяют предположить, что в его основе лежит блокада дофаминовых рецепторов в нигростриарном пути и связанное с этим высвобождение глутамата, что приводит к дисбалансу нейротрансмиттеров, повреждению базальных ганглиев и подкорково-таламических связей[4], а также компенсаторному усилению синтеза и высвобождения дофамина[5]. Более выражены экстрапирамидные расстройства при приёме галоперидола и трифтазина, даже в сочетании с антихолинергическими препаратами[6]; в меньшей степени — при приёме атипичных нейролептиков: рисперидона (рисполепта), оланзапина (Зипрексы), клозапина (азалептина), кветиапина (сероквеля), арипипразола (абифилая) и т. п., хотя такие случаи отмечаются тоже[7][8][9]; при использовании, например, амисульприда (солиана) риск экстрапирамидных расстройств, по результатам одного из исследований, составляет 14,9%[10]. По сравнению с низкопотентными антипсихотиками первого поколения, такими как хлорпромазин (аминазин) и тиоридазин (сонапакс), лишь клозапин, оланзапин, рисперидон[11] и, возможно, кветиапин[12] реже вызывают нейролептический синдром.
По длительности возникновения экстрапирамидные расстройства можно разделить на острые, они же ранние (возникают вскоре после начала приёма нейролептика и проходят сразу после отмены препарата), затяжные (возникают при длительном приёме нейролептиков и исчезают постепенно в течение нескольких месяцев после отмены) и хронические, они же поздние (возникают при многолетнем приёме и не проходят даже после отмены). Они снижают качество жизни пациентов, их трудовую и социальную активность, приводят к когнитивным нарушениям[13][14][15]. В некоторых случаях психопатологические проявления (высокая тревожность, негативная симптоматика и когнитивные расстройства), обычно трактующиеся как симптомы шизофрении, могут быть обусловлены экстрапирамидной симптоматикой при приеме нейролептиков (например, акатизией)[16].
Развитие острых экстрапирамидных расстройств является фактором риска возникновения в дальнейшем хронических, таких как, например, поздняя дискинезия[17]. При лечении экстрапирамидной симптоматики часто используются антихолинергические препараты, но применение их целесообразно лишь при острых расстройствах, а преимущества долгосрочного лечения с использованием таких препаратов сомнительны, поскольку они вызывают другие побочные эффекты со стороны нервной системы[18].
Лекарственный паркинсонизм, он же акинетогипертонический синдром (см. также болезнь Паркинсона)
Встречается в 15—60% случаев при приёме антипсихотиков[19], обусловлен снижением дофамина в нигростриарном пути[20] и связанным с этим повышением глутамата и ацетилхолина.
Клинические проявления и факторы риска.
Симптоматика включает в себя брадикинезию (замедленный темп движений, трудность начальных движений, трудность поворотов), ригидность (скованность, напряжённость мышц), симптом зубчатого колеса (прерывистость, ступенчатость движений), постуральную неустойчивость (неспособность удерживать равновесие, трудности ходьбы, падения), тремор конечностей, головы, языка, маскообразное лицо, замедление речевой деятельности, сгорбленную позу, семенящую походку и гиперсаливацию (слюнотечение), микрографию, себорею. Если эти симптомы достигают выраженной степени, может развиваться акинезия, неотличимая от кататонии, вплоть до полной обездвиженности. Паркинсонизм часто сочетается с дискинезиями и дистониями[15].
Данный синдром появляется, как правило, после нескольких недель терапии и наиболее часто встречается у пожилых людей, женщин, людей, имеющих родственников с болезнью Паркинсона, а также в случаях, когда двигательные нарушения наблюдались и ранее[1], и/или у пациентов, принимающих высокопотентные нейролептики. Кроме того, велик риск паркинсонизма у пациентов, страдающих когнитивными нарушениями[21]. Особенно часто лекарственный паркинсонизм развивается в ходе терапии типичными антипсихотиками, в первую очередь теми из них, которые имеют слабую аффинность к серотониновым и холинорецепторам (галоперидол, фторфеназин, трифтазин и др.)[15]. При применении атипичных нейролептиков (клозапин, оланзапин, кветиапин и др.) паркинсонизм почти не встречается, за исключением рисперидона в дозе 8 мг/сут и выше.
Лекарственный паркинсонизм традиционно считается обратимым, но иногда (по меньшей мере в 10% случаев) его симптомы могут сохраняться длительное время даже после отмены нейролептика.[1]
Лечение.
Лучшее лечение паркинсонизма — профилактика, в частности отказ от назначения могущих вызвать его препаратов, если назначение это не является строго необходимым[1]. В случае, если на фоне уже развившихся симптомов антипсихотический препарат нельзя отменить, снизить дозу или заменить его препаратом, связанным с меньшим риском экстрапирамидных расстройств, необходимо назначить фиксированную дозировку корректора (например, антихолинергического средства: циклодола, акинетона, биперидена — или антагониста глутаматных рецепторов амантадина сульфата) и уменьшить дозу нейролептика до минимально эффективной. Кроме того, желательно назначение витамина B6[5]. Дофаминергические препараты при лекарственном паркинсонизме обычно неэффективны[15]. Амантадин реже вызывает побочные действия, чем циклодол[22], и гораздо более эффективен при паркинсонизме[15]. Использование антихолинергических средств увеличивает риск поздней дискинезии; кроме того, ухудшает когнитивные показатели и ослабляет воздействие нейролептиков на позитивные расстройства[23][24][25].
У пожилых больных должны использоваться более низкие дозы антипаркинсонических средств (например, 1 мг бензтропина 2 раза в сутки). В некоторых случаях может помочь переход на низкопотентные нейролептики (особенно тиоридазин), но предпочтителен перевод пациента на атипичные антипсихотики.
Гиперкинетогипертонический синдром
На фоне повышенного тонуса мышц возникают различные гиперкинезы (тики, тремор, состояния неусидчивости).
Гиперкинетический синдром
Состояние, характеризующееся наличием гипрекинезов на фоне нормального тонуса скелетной мускулатуры. Проявляется в виде акатизии (неусидчивости) — непоседливости, чувства «беспокойства» в ногах, обычно с оттенком тревоги, бессонницы и тасикинезии — стремления постоянно менять положение тела. Кроме того, этот синдром может проявляться в виде хореоформных (сложных движений, похожих на насильственный танец), атетоидных (непроизвольных резких движений конечностей), оральных (непроизвольных движений мышц лица).
Поздняя дискинезия (ПД) представляет собой синдром длительно сохраняющихся или постоянных аномальных непроизвольных движений. Наиболее часто поздняя дискинезия вызывается длительным приемом типичных нейролептиков (около 5% больных в год). Клинически поздняя дискинезия проявляется в виде непроизвольных движений языка, мышц лица и шеи, верхних и нижних конечностей, мышц тела или, иногда, мышечных групп, способствующих актам дыхания и глотания. Вначале обычно появляются движения щечно-язычных и жевательных мышц в виде «толкания» языка (часто доступное наблюдению как выталкивание языка через щеки или губы), высовывания языка, чмоканья губами, сжатия губ, жевательных движений и надувания щек. На начальных этапах ПД могут отмечаться чрезмерные бесцельные движения лицевых мышц, включая гримасничанье, моргание и быстрые, подобные тику, движения лицевых или периорбитальных мышц. Хотя эти движения иногда бывает тяжело отличить от стереотипных поз, возникающих спонтанно у хронически больных психозами, симптомы ПД в целом кажутся менее произвольными и носят больше хореоатетоидный характер.
ПД редко появляется у пациентов, принимающих нейролептики меньше 3-6 месяцев. Существует лишь один твёрдо установленный фактор риска развития ПД — это применение типичных нейролептиков у лиц старше 50 лет. Некоторые данные указывают на то, что у женщин, по сравнению с мужчинами, риск ПД выше. Имеются противоречивые данные о том, что у пациентов с аффективными расстройствами риск развития ПД выше. Прерывистый режим приема нейролептиков (особенно у больных с аффективными расстройствами) также повышает риск развития ПД. Нет достоверных сведений, что тот или иной из типичных нейролептиков чаще или реже других вызывает ПД. Нет также четкой корреляции между развитием паркинсонизма в ходе лечения нейролептиками и риском ПД. Имеются данные, что хроническое использование антихолинергических средств может увеличивать риск ПД. Поэтому их использование по возможности нужно сводить к минимуму.
С появлением атипичных нейролептиков, принимая решение о продолжении лечения пациентов, получающих типичные нейролептики и имеющих риск развития ПД, врач должен учитывать множество факторов. Выбор может зависеть от клинической ситуации. Встречаются пациенты, у которых отмечается очень хороший эффект нейролептиков без развития поздней дискинезии; пациенты с хорошим эффектом и минимально выраженной ПД; пациенты с хорошим эффектом и умеренной или тяжелой ПД; пациенты с недостаточным эффектом и минимально выраженной ПД и, наконец, пациенты с плохим эффектом и тяжелой ПД. Исключая группу пациентов с хорошим антипсихотическим эффектом и отсутствием ПД, все остальные варианты требуют рассмотрения вопроса о переводе больного на терапию атипичными антипсихотиками. Первый курс терапии всем пациентам, особенно имеющим высокий риск развития ПД (пожилые больные и другие группы риска) или с наличием ПД в анамнезе, следует проводить атипичными антипсихотиками. Мы считаем, что необходимо переводить с типичных на атипичные антипсихотики даже тех больных, у которых отмечается хороший антипсихотический эффект при отсутствии ПД. Конечно, перед изменением терапии у пациентов, имеющих риск причинения вреда себе или окружающим, всегда следует проводить тщательную клиническую оценку состояния.
ПД часто возникает в то время, когда пациент еще принимает антипсихотик. Однако антипсихотические препараты могут маскировать симптомы ПД, и аномальные непроизвольные движения становятся очевидными лишь после отмены или снижения дозы препарата. Когда спустя несколько дней или недель подобные симптомы исчезают, они расцениваются как дискинезия отмены. Если они приобретают стойкий характер, то определяются как ПД. Хотя не существует надёжных данных, подтверждающих, что дискинезия отмены предвещает появление ПД при продолжении терапии нейролептиками, при ее появлении целесообразно прекратить лечение традиционными нейролептиками и назначить атипичные антипсихотики.
В литературе существуют противоречивые данные относительно прогноза течения ПД у больных, продолжающих принимать типичные нейролептики. В некоторых исследованиях было обнаружено прогрессирование ПД; другие наблюдали, что, развившись, симптомы ПД могут достигать фазы плато или в некоторых случаях уменьшаться.
Поздняя дистония, синдром отставленной рефрактерной дистонии, редко отмечается у больных шизофренией, длительно получающих типичные нейролептики. Ее клинические проявления могут перекрывать картину ПД. Истинная природа и факторы риска этого синдрома изучены плохо.
Профилактика.
Лечения ПД не существует. Поэтому наиболее оптимальным подходом является предотвращение ее развития путём ограничения использования типичных нейролептиков лишь теми ситуациями, когда они действительно показаны. В частности, пациенты с аффективными нарушениями, тревожными или личностными расстройствами не должны принимать типичные нейролептики в течение длительного периода времени, если не имеется абсолютных доказательств того, что клиническая польза перевешивает потенциальный риск развития ПД. В связи с высоким риском развития ПД целесообразно также избегать длительного применения типичных нейролептиков при лечении больных с задержкой умственного развития, органическими синдромами, а также у пожилых лиц.
Перед началом антипсихотической терапии врач всегда должен тщательно обследовать больного. Лучше всего использовать стандартизированную шкалу аномальных движений, такую как Шкала аномальных непроизвольных движений (AIMS), изданную Национальным институтом психического здоровья. Данное обследование необходимо повторять не реже чем раз в 6 месяцев, по ходу антипсихотической терапии. Если лечение нейролептиками должно продолжаться год, то врачу следует попытаться снизить дозу или отменить препарат и проводить оценку после снижения дозы или во время паузы в приеме препарата. Если обнаружены данные в пользу развития ПД, врач должен обсудить осложнения с пациентом и его семьёй, чтобы получить информированное согласие в отношении продолжения антипсихотической терапии или перехода на атипичный антипсихотик.
Дифференциальный диагноз.
Существует множество первичных неврологических расстройств, сходных с ПД.
Болезнь Вильсона
Болезнь Хантингтона
Новообразования мозга
Синдром Фара (Fahr)
Идиопатические дистонии (включая блефароспазм, мандибулярную дистонию, лицевые тики)
Синдром Мейжа (Meige) (спонтанные оральные дискинезии)
Торсионная дистония (семейное расстройство без психических симптомов)
Постгипоксические или постэнцефалитические экстрапирамидные симптомы
Лекарственные средства и токсины, применением которых могут вызываться сходные расстройства
Антидепрессанты
Литий
Антихолинергические средства
Фенитоин
L-допа и агонисты дофамина
Амфетамины и родственные им стимуляторы
Магний и другие тяжёлые металлы
Лечение. Хотя существует множество терапевтических стратегий, включающих применение лития, лецитина, физостигмина или бензодиапезинов, эффективного лечения ПД не существует. Ранее указывалось на то, что профилактика витамином E может предотвратить развитие или ухудшение поздней дискинезии, но последующие исследования были менее обнадёживающими.
Синдром Куленкампфа-Тарнова
Напряжение мышц языка, глотательных и жевательных мышц, при котором возникает непреодолимое желание высунуть язык.
Окулогирный криз
Насильственное закатывание глаз и запрокидывание головы.
Злокачественный нейролептический синдром
Наиболее тяжёлое осложнение при приёме нейролептиков, наблюдается примерно у 0,1% стационарных пациентов. Наблюдается характерная тетрада клинических признаков: гипертермия, повышение мышечного тонуса, вегетативная «буря» и психические расстройства. В основном диагноз ЗНС ставится методом исключения, так как прежде всего необходимо исключить другие возможные заболевания (например, инфекции) у пациентов, могущие привести к аналогичной клинической картине. Этиология ЗНС остаётся неясной. Наиболее распространены представления о вмешательстве нейролептиков в обмен дофамина в терморегулирующих центрах таламуса. В последнем обзоре литературы по ЗНС выделены следующие факторы риска в порядке убывания их значимости: наличие эпизодов ЗНС в анамнезе, мужской пол и молодой возраст (от 20 до 40 лет). Предшествовавшие заболевания мозга тоже выделяются как факторы риска, но по разрозненным сообщениям их значимость определить очень трудно; острый энцефалит среди них - наиболее серьёзный предиктор.
Лечение злокачественного нейролептического синдрома
- Отмена нейролептиков.
- Слежение за жизненно важными функциями, коррекция баланса жидкости и кислотно-основного равновесия.
- Лоразепам 1–2 mg q8h IM/IV (1–8 mg/day), реланиум - 5-10 мг 2-3 раза в сутки
- Амантадин 100 mg q8h PO/NG (200-400/day) (ПК-Мерц, Мидантан)
- Бромкриптин 2.5–5 mg q8h PO/NG (<30 mg/day)
- Дантролен 1-2.5 mg/kg IV (1 mg/kg q6h)
- ЭСТ: 6-10 билатеральных сеансов
Литература
- Авруцкий Г. Я., Недува А. А. Лечение психически больных. — 2-е изд.. — М.: Медицина, 1998. — С. 292. — 528 с. — ISBN 5-225-00052-5
Примечания
- ↑ 1 2 3 4 Mena MA, de Yébenes JG (November 2006). "Drug-induced parkinsonism". Expert Opin Drug Saf 5 (6): 759–71. DOI:10.1517/14740338.5.6.759. PMID 17044803.
- ↑ Nguyen N, Pradel V, Micallef J, Montastruc JL, Blin O (2004). "Drug-induced parkinson syndromes" (in French). Therapie 59 (1): 105–12. PMID 15199676.
- ↑ Blanchet PJ (March 2003). "Antipsychotic drug-induced movement disorders". Can J Neurol Sci 30 Suppl 1: S101–7. PMID 12691483.
- ↑ Victor M, Ropper AH. Adams and Victor’s principles of neurology. New York: McGraw-Hill. 2001.
- ↑ 1 2 Федорова Н.В., Ветохина Т.Н. Диагностика и лечение нейролептических экстрапирамидных синдромов: Учебно-методическое пособие. — Российская Медицинская Академия Последипломного Образования
- ↑ Satterthwaite TD, Wolf DH, Rosenheck RA, Gur RE, Caroff SN (December 2008). "A meta-analysis of the risk of acute extrapyramidal symptoms with intramuscular antipsychotics for the treatment of agitation". J Clin Psychiatry 69 (12): 1869–79. PMID 19192477.
- ↑ Bharadwaj R, Grover S (July 2008). "Parkinsonism and akathisia with quetiapine: three case reports". J Clin Psychiatry 69 (7): 1189–91. PMID 18687022.
- ↑ López-Torres E, Salomón J, Vicario F, Peñas-Lledó E, Dorado P, Llerena A (June 2008). "Aripiprazole-induced parkinsonism and its association with dopamine and serotonin receptor polymorphisms". J Clin Psychopharmacol 28 (3): 352–3. DOI:10.1097/JCP.0b013e318172757f. PMID 18480698.
- ↑ Sahoo S, Ameen S (April 2007). "Acute nocturnal akathisia induced by clozapine". J Clin Psychopharmacol 27 (2): 205. DOI:10.1097/01.jcp.0000248618.49789.55. PMID 17414247.
- ↑ Müller M, Eich F, Regenbogen B, Sachse J, Härtter S, Hiemke C (May 2009). "Amisulpride doses and plasma levels in different age groups of patients with schizophrenia or schizoaffective disorder". J. Psychopharmacol. (Oxford) 23 (3): 278–86. DOI:10.1177/0269881108089806. PMID 18562411.
- ↑ Leucht S, Corves C, Arbter D, Engel RR, Li C, Davis JM (January 2009). "Second-generation versus first-generation antipsychotic drugs for schizophrenia: a meta-analysis". Lancet 373 (9657): 31–41. DOI:10.1016/S0140-6736(08)61764-X. PMID 19058842.
- ↑ Tarsy D, Baldessarini RJ, Tarazi FI (2002). "Effects of newer antipsychotics on extrapyramidal function". CNS Drugs 16 (1): 23–45. PMID 11772117.
- ↑ Kim JH, Byun HJ (March 2009). "Non-motor cognitive-perceptual dysfunction associated with drug-induced parkinsonism". Hum Psychopharmacol 24 (2): 129–33. DOI:10.1002/hup.1009. PMID 19204914.
- ↑ Kim JH, Kim SY, Byun HJ (2008). "Subjective cognitive dysfunction associated with drug-induced parkinsonism in schizophrenia". Parkinsonism Relat. Disord. 14 (3): 239–42. DOI:10.1016/j.parkreldis.2007.07.009. PMID 17851106.
- ↑ 1 2 3 4 5 Ветохина Т.Н., Федорова Н.В., Воронина Е.Ф. (2006) Особенности клинических проявлений и течения нейролептического паркинсонизма и подходы к его коррекции: Психиатрия и психофармакотерапия. Том 08/N 1.
- ↑ Gebhardt S, Härtling F, Hanke M, Theisen FM, von Georgi R, Grant P, Mittendorf M, Martin M, Fleischhaker C, Schulz E, Remschmidt H (February 2008). "Relations between movement disorders and psychopathology under predominantly atypical antipsychotic treatment in adolescent patients with schizophrenia". Eur Child Adolesc Psychiatry 17 (1): 44–53. DOI:10.1007/s00787-007-0633-0. PMID 17876506.
- ↑ Sachdev P (June 2004). "Early extrapyramidal side-effects as risk factors for later tardive dyskinesia: a prospective study". Aust N Z J Psychiatry 38 (6): 445–9. DOI:10.1111/j.1440-1614.2004.01382.x. PMID 15209837.
- ↑ Gray R, Gournay K (June 2000). "What can we do about acute extrapyramidal symptoms?". J Psychiatr Ment Health Nurs 7 (3): 205–11. PMID 11249313.
- ↑ Hardie RJ, Lees AJ (June 1988). "Neuroleptic-induced Parkinson's syndrome: clinical features and results of treatment with levodopa". J. Neurol. Neurosurg. Psychiatr. 51 (6): 850–4. PMID 2900293.
- ↑ Tysnes OB, Vilming ST (September 2008). "Atypical parkinsonism" (in Norwegian). Tidsskr. Nor. Laegeforen. 128 (18): 2077–80. PMID 18846125.
- ↑ Montastruc JL, Llau ME, Rascol O et al. Drug-induced parkinsonism: a review Fundamental Clinical Pharmacol 1994; 8: 293–306.
- ↑ Fann WE, Lake CR (August 1976). "Amantadine versus trihexyphenidyl in the treatment of neuroleptic-induced parkinsonism". Am J Psychiatry 133 (8): 940–3. PMID 782262.
- ↑ Calev A. Anticholinergic drugs and memory. Br J Psychiatry 1983; 143: 422–3.
- ↑ Patamianos G, Kellett JM. Anticholinergic drugs and memory: the effects of benzhexol on memory in a group of geriatric patients Br J Psychiatry 1982; 140: 470–2.
- ↑ Pullen GP, Best NR, Maguire J (September 1984). "Anticholinergic drug abuse: a common problem?". Br Med J (Clin Res Ed) 289 (6445): 612–3. PMID 6432211.
Wikimedia Foundation. 2010.
Двигательные (Экстрапирамидные) расстройства
Экстрапирамидные расстройства – группа неврологических нарушений. Характеризуются тремором, замедленными или избыточными непаралитическими движениями. Экстрапирамидные расстройства – не самостоятельное заболевание, а группа двигательных патологией, которые встречаются при многих неврологических болезнях.
Причины
Экстрапирамидные двигательные расстройства возникают из-за поражения базальных ганглиев – подкорковых структур головного мозга. Базальные ганглии отвечают за движения и вегетативные функции в организме.
Симптомы
Экстрапирамидные расстройства сопровождают такие болезни и патологические состояния:
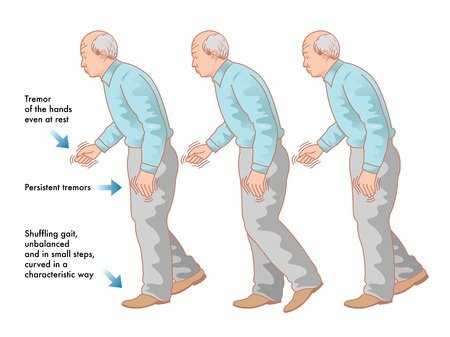
Болезнь Паркинсона
Клиническая картина заболевания характеризуется тремором в спокойствии, ригидности мускулов и замедленными движениями.
Болезнь Паркинсона проявляется в одной из трех форм:
- акинетико-ригидная форма: замедляются движения, мышцы ригидны, нарушается ходьба;
- Дрожательная форма: преобладают дрожащие движения в спокойствии;
- смешанная форма – это комбинация двух предыдущих форм.
Паркинсоновские синдромы
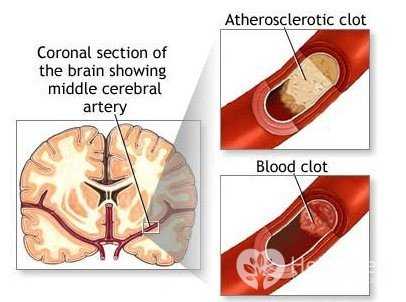
Сосудистый паркинсонизм
Возникает при нарушении кровообращения головного мозга. Клинически проявляется в одной из трех форм:
- акинетико-ригидная форма: замедление движений, ригидность мышц и нарушение ходьбы; расстройство вовлекает преимущественно нижнюю часть тела;
- сочетание экстрапирамидных, пирамидных, мозжечковых, псевдобульбарных и умственных нарушений; клинически проявляется нарушением движений, координации, снижением интеллекта, затруднением глотания, сиплостью голоса и нарушением четкости речи;
- односторонний акинетико-ригидный синдром; проявляется классической триадой симптомов, дрожанием конечностей в спокойствии.
Симптомы возникают быстро, чаще всего после инсульта или транзиторной ишемической атаки.
Постэнцефалический паркинсонизм
Расстройство чаще всего возникает после осложнений на фоне гриппа, ВИЧ-инфекции, герпетического энцефалита, нейросифилиса.
Клиническая картина: судороги взора, глазодвигательные нарушения, избыточное потоотделение и слюноотделение, нарушение мышечного тонуса, тики, дневная сонливость, кататонический синдром, обсессивно-компульсивное расстройство. Интеллект снижается редко.
Токсический паркинсонизм
Возникает при интоксикации тяжелыми металлами, героином, марганцем, эфедроном.
Клиническая картина: высокоамплитудные дрожания конечностей, туловища и головы; нарушение ходьбы, частые падения, застывание; нарушение четкости речи, нарушение глотания и сиплость голоса; спазмы мышц, сопровождающиеся сильной болью; снижение мимики лица.
Лекарственный паркинсонизм
Возникает после приема типичных нейролептиков (Галоперидол, Аминазин). Симптомы развиваются спустя 2–12 недель после начала лечения. Лекарственный паркинсонизм также вызывается Резерпином, Цинниразином, Амлодипином.
Клиническая картина: смешанный двусторонний тремор, стереотипные движения, неприятные ощущения двигательного беспокойства.
Другие нарушения экстрапирамидной системы
Эссенциальный тремор
Предполагается, что расстройство передается генетически, аутосомно-доминантным наследованием.
Клиническая картина: тремор при попытке удержать позу (например, удержать руки вверх), тремор при движении, тремор головы, сиплость голоса. Эссенциальный тремор поражает конечности с двух сторон.
Дистония
Характеризуется медленными или насильственными повторяющимися быстрыми движениями, которые приводят к вращению и сгибанию туловища, сгибанию или разгибанию рук и ног. Обязательное условие дистонии – симптомы возникают при осознанной попытке сделать движение.
Хорея
Клиническая картина болезни Гентингтона:
- непроизвольные неконтролируемые движения по типу акатазии, тремора, дистонии или хореи;
- произвольные движения: замедление движений, нарушение удержания позы, нечленораздельная речь, затруднение глотать;
- снижение интеллекта, трудности в организации быта, трудности в общении;
- депрессия, агрессия, вспышки ярости, паранойя, сексуальные нарушения.
Хорея Гентингтона протекает в одной из 4-х форм: гиперкинетическая, ювенильная, психическая и акинетико-ригидная.
Тики
В основе клинической картины – клонические гиперкинезы и неритмические повторяющиеся движения, которые одномоментно вовлекают одну мышцу или группу мышц.
Симптомы:
- двигательные: моргание, зажмуривание, подпрыгивания, насильственное повторение движений, повторение неприличных высказываний;
- вокальные: покашливание, насильственное повторение слов за другими людьми, повторение собственных слов;
- чувствительные: мигрирующие неприятные ощущения по телу, которые принуждают к действию.
Отличительная особенность тиков при синдроме Туретта – они не проходят ночью, но могут подавляться волей человека.
Мультисистемная атрофия
Клиническая картина проявляется такими экстрапирамидными и неврологическими нарушениями:
- акинетико-ригидный синдром;
- нарушение координации;
- нарушение четкости речи и глотания, сиплость голоса;
- снижение мимики.
При мультисистемной атрофии повреждаются базальные ганглии, стволовые ядра головного мозга, вовлекается мозжечок и боковые рога спинного мозга.
Деменция с тельцами Леви
Это прогрессирующее заболевание, которое проявляется психическими, экстрапирамидными и вегетативными нарушениями.
Клиническая картина: постепенное снижение интеллекта, зрительные галлюцинации, спонтанно возникающие симптомы паркинсонизма, колебание артериального давления, депрессия.
Прогрессирующий надъядерный паралич
Наиболее выраженные двигательные нарушения:
- трудности в удержании позы;
- акинетико-ригидный синдром;
- парез взора.
Другие нарушения: снижение интеллекта, сиплость голоса, расстройства речи, трудности глотания.
Болезнь Пика
Клиническая картина: выраженное снижение интеллекта, акинетико-ригидный синдром, утрата критики к собственной личности, признаки паркинсонизма, нарушение социализации и контроля за своим поведением, расстройства речи.
Диагностика и лечение
Чтобы диагностировать экстрапирамидные двигательные расстройства, клиническая картина должна соответствовать диагностическим критериям болезни. Например, диагностические критерии болезни Паркинсона:
- впервые симптомы появляются односторонне;
- тремор в спокойствии;
- болезнь постепенно прогрессирует;
- болезнь длится более 10 лет;
- симптомы уходят при приеме Л-ДОФА.
Чтобы подтвердить болезнь с экстрапирамидным расстройством, нужны данные инструментальных методов исследования: магнитно-резонансная томография, компьютерная томография, электроэнцефалография, электронейромиография.
Болезни и синдромы с экстрапирамидными расстройствами лечатся такими подходами:
- Нейропротекторная терапия. Она направлена на предотвращение или замедление дегенерации клеток головного мозга.
- Симптоматическая терапия. Направлена на устранение конкретных симптомов.
- Патогенетическая терапия. Направлена на восстановление химических процессов в головном мозгу, устраняет нейрофизиологический дисбаланс.
- Терапия двигательных и недвигательных осложнений.
- Психотерапия.
Не нашли подходящий ответ?
Найдите врача и задайте ему вопрос!
Смотрите также:
что это такое, патология, симптомы, лечение синдрома
Экстрапирамидные расстройства – это большая группа патологий неврологического характера. Всех их объединяют симптомы, связанные с искажением нормальной двигательной активности. У больных наблюдается затрудненность движений либо их чрезмерная произвольная активность.
В основе возникновения расстройств данного типа лежит поражение базальных ганглиев – внутренних структур головного мозга, отвечающих за внешние движения мускулатуры. Часто такого рода нарушения становятся реакцией на прием нейролептиков. Возможно развитие экстрапирамидных патологий после черепно-мозговых травм, перенесенных заболеваний центральной нервной системы.
Экстрапирамидные расстройства сильно ухудшают качество жизни человека, могут привести к нетрудоспособности, инвалидности. Некоторые из них практически неизлечимы, хотя при своевременном лечении возможно значительное улучшение состояния.
Что относят к экстрапирамидным расстройствам
Согласно МКБ-10, код этой группы патологий – G20-G26.
Все экстрапирамидные нарушения принято подразделять на гипокинетические и гиперкинетические патологии.
Гипокинетические расстройства – это различные формы снижения двигательной активности из-за мышечной ригидности, повышенного тонуса (гипертонуса) мускулатуры. К таким нарушениям относятся:
- брадикинезия – замедление движений;
- акинез – нарушение механизма движения при передаче нервного импульса;
- паркинсонизм – нарушения речи, координации и движений.
Общее название данного вида патологических состояний – гипокинезия.
Гиперкинетические расстройства характеризуются наличием произвольных невольных движений, которые больной не способен самостоятельно контролировать. Разновидности гиперкинеза:
- тики – нерегулярные стереотипные движения;
- хорея – неодинаковое, неконтролируемое, нерегулярное движение частей тела;
- баллизм – неконтролируемые движения большой амплитуды, размаха;
- тремор – дрожание частей тела, которое сопровождается колебаниями туловища;
- дистония – неестественное положение тела из-за продолжительных сокращений мышц;
- акатизия – полная неспособность находиться в неподвижном положении;
- миоклонус – синхронное периодическое подергивание рук или ног;
- синдром беспокойных ног – постоянные движения ногами.

Общее название этих заболеваний – гиперкинезы.
Кроме того, по степени монотонности движения при экстрапирамидных заболеваниях относят к четырем группам:
- акционные движения – например, тремор, дискинезия, дистония;
- рефлекторные – миоклонус;
- спонтанные – хорея и баллизм;
- специфические – спазмы мышц рук при вышивании, шитье, игре на пианино, наборе текста на компьютере и т.п. видах деятельности.

Общая характеристика экстрапирамидных расстройств
Причиной экстрапирамидных расстройств является поражение центральной нервной системы человека. Это может происходить в результате заболеваний, но также быть проявлением побочного эффекта от приема нейролептиков. Известны случаи возникновения подобных расстройств также по причине лечения антидепрессантами, приеме холиномиметиков, антиаритмических препаратов.
В основе нарушений лежит патология экстрапирамидной системы ЦНС – части мозга, включающего часть мозгового ствола и базальные ганглии. Экстрапирамидная система отвечает за сокращения мускулатуры, координацию и скорость движений, способность мышц к согласованным действиям для удержания равновесия и обеспечения мобильности и т.п. Кроме того, данная система тесно связана с эмоциями и высшей нервной деятельностью: концентрацией внимания, уравновешенностью, памятью, интеллектуальными способностями. Поэтому нарушения в экстрапирамидной сфере приводят к снижению социальной активности, нетрудоспособности, социальной изоляции, трудностями при самообслуживании.
По продолжительности и характеру течения выделяются три формы экстрапирамидных расстройств:
- Острая форма – патологические проявления возникают быстро как реакция на прием препаратов, но после прекращения приема так же быстро исчезают.
- Затяжная форма – симптомы проявляются не сразу, а только после длительного лечения нейролептиками; после отмены препарата они постепенно проходят.
- Хроническая форма – расстройство возникает после нескольких лет лечения препаратами и остается на всю жизнь, независимо от дальнейшего приема лекарства.
Если экстрапирамидное расстройство развивается при поражении ЦНС на почве заболевания ЦНС, травмы головы, то его симптомы могут значительно затруднять лечение основной патологии.

Особенности клинической картины
Каждая патология экстрапирамидного характера отличается своими симптоматическими особенностями. В зависимости от вида заболевания, оно может проявляться по-разному, затрагивать разные мышцы и части тела. Например, при гиперкинезах наблюдаются неконтролируемые движения или дрожание мышц – тремор. При гипокинезах картина противоположна: нарушения мышечного тонуса ограничивают подвижность.
В настоящее время в медицинской литературе стало чаще использоваться другое название данных расстройств, классифицируя их на гипер- и гипокинетический синдромы. Однако оба вида таких синдромов являются более широким понятием. С одной стороны, они могут возникать с поражением любой части ЦНС: мозжечка, коры головного мозга или его ствола, спинного мозга, части периферической нервной системы. Однако известны случаи развития болезни без поражения ЦНС. К таким случаям относятся гиперкинезы, вызванные психогенными факторами, а также мышечный тремор (дрожание мышц) на почве функциональных физиологических нарушений. Различают несколько разновидностей этого недуга.

Гиперкинетогипертонический синдром
Основная черта этого вида нарушений – повышенный тонус мышц, который и становится причиной гиперкинетических состояний. К таким состояниям относятся тремор, мышечные тики, а также некоторые виды болезненной неусидчивости.
Гиперкинетический синдром
Для этого синдрома также характерны гиперкинезы, однако они развиваются при нормальном мышечном тонусе. К подобным патологиям причисляют тревожную неусидчивость – акатизию, длительные бессонницы, неуемное желание менять позы (тасикинезию). При гиперкинезах возможны различные виды непроизвольных движений: оральные (движения лицевых мышц), хореоформные (движения сложной конфигурации, напоминающие танцевальные), атетоидные (резкие жесты рук или ног).

Дискинетический синдром (Поздняя дискинезия)
Поздняя дискинезия развивается длительным, иногда в течение нескольких лет (но не менее 3-6 месяцев) приемом нейролептиков, реже антидепрессантов, препаратов лития и других. Основной фактор риска – так называемые типичные нейролептики, назначаемые пациентам старше 50 лет.
Заболевание требует длительной терапии, при этом поддается лечению с большим трудом.
Первые признаки данного синдрома – непроизвольные жевательные движения, выталкивание языка в стенки щек, высовывание языка. Затем начинаются моргания, гримасничанье и другие бесцельные множественные движения мышц лица. Иногда они напоминают стереотипные движения пациентов с психическими заболеваниями, но отличаются большей непроизвольностью. Поздняя дискинезия особенно опасна поражением внутренней мускулатуры, отвечающей за процессы дыхания и глотания.

Краткое описание отдельных форм
Болезнь Паркинсона и паркинсонизм
Различают болезнь Паркинсона, которая обусловлена генетически, и паркинсонизм – синдром, вызываемый поражением ЦНС. У больного нарушена мелкая моторика, возникает тремор подбородка и конечностей, нарушается речь, понижаются когнитивные способности, на лице застывает гримаса-маска из-за скованности лицевых мимических мышц. Также у человека начинается апатия с потерей интереса к жизни. Может развиться депрессивное состояние. Паркинсонизм нередко протекает в сочетании с другими расстройствами схожей природы – дискинезией, дистонией.
Заболевание с трудом поддается излечению. Пациенту оказывается в основном симптоматическая помощь.

Эссенциальный тремор
Болезнь передается генетически, обнаруживается нередко у ближайших родственников. Механизм развития эссенциального тремора неясен. Чаще всего болеют люди среднего возраста. Основной симптом – дрожание рук, головы и голоса. При этом речь и возможность передвигаться не нарушаются. Лечение этого заболевание длится всю жизнь, но если его проявления слабые, терапия не применяется.
Синдром Стила-Ричардсона-Ольшевского
Заболевание представляет собой дегенеративный паралич, вызываемый разрушением нейронов и снижением уровня гормона дофамина. Симптоматика напоминает паркинсонизм, но отличается тем, что отсутствует тремор конечностей и головы. Большинство пациентов – мужчины среднего возраста. Характеризуется слабостью мускулатуры, нарушениями зрения, трудностями движений глазных яблок, офтальмоплегией (параличом глазодвигательных мышц). Все это приводит к падениям во время ходьбы из-за плохой ориентации в пространстве. У больного становится невнятной речь, снижаются память и внимание, на последних стадиях нарушается эмоциональная сфера (беспричинный плач, смех). Это опасный синдром, который практически не поддается медикаментозной терапии и приводит к летальному исходу в течение максимум 10 лет.

Дегенерация кортикобазального характера
Болеют пожилые люди. Причиной являются дегенеративные процессы в коре мозга и нейронах. Симптомы заболевания напоминают проявления паркинсонизма, но медикаменты, которые используются для его лечения, не оказывают никакого воздействия. Заболевание сопровождается деменцией. Оно неизлечимо и чревато летальным исходом.
Торсионная дистония
Поражение базальных ядер приводит к их неправильной работе. В случае торсионной дистонии у больного нет никаких симптомов, кроме неестественных поз, «перекрученных» положений отдельных частей тела. Болезнь начинается с ног, по мере развития захватывает лицо, шею, в конечном итоге – все мышцы тела. Обычно пациенты становятся инвалидами на всю оставшуюся жизнь.

Сегментарная дистония
В отличие от торсионной дистонии, при сегментарной разновидности заболевания патология распространяется только на мышцы некоторых частей тела. Могут поражаться окологлазные, жевательные мышцы, шейная мускулатура (развивается кривошея). Человек может непроизвольно открывать рот, высовывать язык. При своевременном, раннем начале лечения болезнь можно вылечить, в противном случае она приобретает хроническую форму. Лечение проводится симптоматическое. Как правило, удается облегчить состояние больного и остановить дальнейшее развитие недуга. Но периоды ремиссий не помогают избавиться от недуга окончательно.

Спиноцеребеллярная дегенерация
Чаще всего возникает в 30-40 лет. Болезнь не затрагивает интеллектуальные способности, память, внимание. Она проявляется в нарушениях равновесия, связанных с угнетением функции мозжечка, нейропатии, снижением двигательных рефлексов. Эффективного лечения заболевания пока не существует.

Синдром Жиль де ла Туретта
Первые симптомы чаще всего обнаруживаются у мальчиков в детском возрасте от 5 до 15 лет, причем большинство пациентов – левши. Причины и механизм развития заболевания не установлены, но предполагается, что в организме нарушается функция дофаминовых рецепторов.
Проявления данного синдрома – двигательные и речевые тики, дергание век, бровей, монотонное мычание, свист, повторение слов и фраз. Вторая группа симптомов относится к нарушениям психических реакций. У больного появляются признаки депрессии, невроза, вплоть до мелкого членовредительства и мыслей о самоубийстве. Пациентам необходима симптоматическая медикаментозная помощь с тщательным подбором препарата и дозировки. Хотя не исключены побочные эффекты, их вред зачастую бывает меньшим, чем польза. Для улучшения состояния больному требуется длительное лечение.
Заключение
Экстрапирамидные расстройства очень осложняют жизнь заболевшего человека. Неврологические нарушения не только выматывают человека, неспособного справиться с простыми движениями, но и вызывают боль, вызывают депрессивные состояния, затрудняют общение с другими людьми. Только своевременно поставленный диагноз и безотлагательное лечение дают шанс такому человеку вернуться к нормальной жизни.
Экстрапирамидные симптомы | Компетентно о здоровье на iLive
Симптомы экстрапирамидных расстройств
Симптомы экстрапирамидных расстройств в основном обладают подострым развитием, симметричностью проявлений, эндокринными нарушениями. Для них характерно непрогрессирующее течение, незначительная выраженность и отсутствие грубых постуральных нарушений.
- Синдром Паркинсонизма. Симптоматика включает в себя трудность начальных движений, поворотов, чрезмерная медленность, скованность и напряженность мышц. Не исключены признаки зубчатого колеса, заключающиеся в прерывистости и ступенчатости движений. Проявляет себя тремор конечностей, слюнотечение и маскообразное лицо. В случае если симптоматика достигает выраженной степени, может развиться акинезия. Иногда появляется мутизм и дисфагия. Типичный тремор отмечается редко, чаще встречается грубый генерализованный тремор, который проявляет себя как в состоянии покоя, так и при движении. В основном синдром Паркинсонизма отражается на психической сфере. Наступает эмоциональная индифферентность, отсутствие удовольствия от деятельности, ангедония, заторможенность мышления, трудности в концентрации внимания, снижение энергии. В некоторых случаях наблюдаются и вторичные признаки. Они заключаются в абулии, уплощении аффекта, бедности речи, ангедонии и эмоциональной отгороженности.
- Острая дистония. Для клинической картины проявлений характерно внезапное начало дистонических спазмов мышц головы и шеи. Неожиданно появляется тризм, высовывание языка, открывание рта, насильственные гримасы, кривошея с поворотом, стридор. У ряда пациентов наблюдаются окулогирные кризы, для которых характерны насильственные содружественные отведения глазных яблок. Длится этот процесс, может от нескольких минут, до часов. У некоторых пациентов возникает блефароспазм или расширение глазных щелей. Если вовлечена туловищная мускулатура, то появляется опистотонус, поясничный гиперлордоз, сколиоз. Что касается моторных нарушений, то они могут быть локальными или генерализованными. Симптоматика заключается в общем моторном возбуждении с аффектами страха, тревоги и вегетативными нарушениями. Дистонические спазмы выглядят отталкивающе. Перенести их сложно. Порой они настолько выражены, что могут привести к вывиху суставов.
- Акатизия. Представляет собой неприятное ощущение неусидчивости. Человеку постоянно нужно двигаться. Пациенты становятся суетливыми, вынужденными постоянно ходить. Они не могут находиться на одном месте. Движение частично облегчает беспокойство. Клиническая картина включает в себя сенсорный и моторный компонент. Первый вариант заключается в присутствии неприятных внутренних ощущений. Пациенты не знают, что с ними происходит, но вынуждены постоянно двигаться. Их переполняет тревога, внутреннее напряжение, раздражительность. Двигательный компонент имеет иные проявления. Человек может ёрзать на стуле, постоянно менять позу, закидывать ногу за ногу, стучать пальцами, застегивать и расстегивать пуговицы и т.д. Акатазия способна усугубить состояние больного. В данном случае экстрапирамидные симптомы носят более выраженный характер.
Первые признаки экстрапирамидных расстройств
Первые признаки экстрапирамидных расстройств могут быть ранними и поздними. Многое зависит от состояния человека и его наследственности. Некоторые симптомы проявляются в возрасте 30-40 лет, другие характеризуются более ранней картиной -15-20 лет.
Изначально человека начинает мучить раздражительность, повышенная эмоциональность. Со временем к этому прибавляется нервное подергивание лица, конечностей.
Первичные признаки нарушений представляют собой самостоятельные заболевания. Это могут быть болезни связанные с гибелью нейронов и атрофией определенных структур головного мозга. К их числу относят болезнь Паркинсона и Гентингтона. Изначально у человека появляется тремор конечностей, обильное слюноотделение и маскообразное выражение лица. Человек не способен сконцентрировать внимание. Со временем появляется слабоумие и скудность речи. Есть и заболевания, для которых характерны определенные патоморфологические изменения. Это дистония и тремор. Человек подергивает конечностями. Кроме того, у него могут происходить спазмы шеи и головы. Неожиданно проявляет себя тризм. Человек корчит насильственные гримасы, высовывает язык. Со временем первые экстрапирамидные симптомы прогрессируют, и состояние значительно ухудшается.
Симптомы поражения экстрапирамидной системы
Симптомы поражения экстрапирамидной системы проявляются по-разному. В основном возникает атетоз, хорея, торзионный спазм, тик, миоклонии, гемибаллизм, лицевой гемиспазм, хорея Гентингтона, гепатоцеребральная дистрофия, Парксионизм.
- Атетоз. Проявляется он на пальцах. Человек осуществляет меленные, извивающиеся, червеобразные движения. Если проблема коснулась мышц лица, то проявляется все в виде искривления рта, подергивания губ и языка. Напряжение мышц сменяется полным расслаблением. Такое проявление характерно для повреждения хвостатого ядра экстрапирамидной системы.
- Хорея. Человек выполняет разнообразные быстрые насильственные движения мышц туловища и конечностей, шеи и лица. Они не отличаются ритмичностью и последовательностью. Возникают на фоне сниженного мышечного тонуса.
- Торзионный спазм – дистония мышц туловища. Заболевание может проявиться в любом возрасте. В основном заметны проявления при ходьбе. Это перегибающиеся, штопороподобные, вращательные в мышцах шеи и туловища. Первые проявления начинаются с мышц шеи. Для них характерны насильственные боковые повороты головы.
- Тик представляет собой постоянное подергивание отдельных мышц. Чаще это заметно на лице, веках и шее. Человек запрокидывает голову, дергает плечом, подмигивает, морщит лоб. Все движения имеют однотипный характер.
- Миоклонии. Это быстрые короткие подергивания. В некоторых мышцах они молниеносные.
- Гемибаллизм. Это односторонние подбрасывающие, размашистые движения конечностей (зачастую рук). Встречаются при поражении луисова тела.
- Лицевой гемиспазм. Для него характерно сведение мышц половины лица, языка, шеи. При этом человек закрывает глаза, перетягивает рот. Возможно проявление насильственного смеха, плача, появление различных гримас. Проявляются судороги, нарушения точности и целенаправленности движений.
- Хорея Гентингтона. Это тяжелое наследственное заболевание, начинает оно себя проявлять в 30-40 лет. Для него характерно развивающееся слабоумие. Дегенеративный процесс поражает скорлупу, хвостатое ядро, клетки лобной доли мозга.
- Гепатоцеребральная дистрофия относится к числу наследственных заболеваний. Начаться может в любом возрасте. Человек начинает совершать «полет крыльев». Состояние прогрессивно ухудшается. К нему добавляются психические нарушения. Это может быть эмоциональная лабильность, слабоумие.
- Паркинсонизм. Для этого состояния характерны неспецифические движения, нарушения мыслительных процессов и эмоциональная бедность. Все вышеописанное представляет собой экстрапирамидные симптомы, проявляющие себя при нарушении экстрапирамидной системы.
Экстрапирамидная система — Википедия
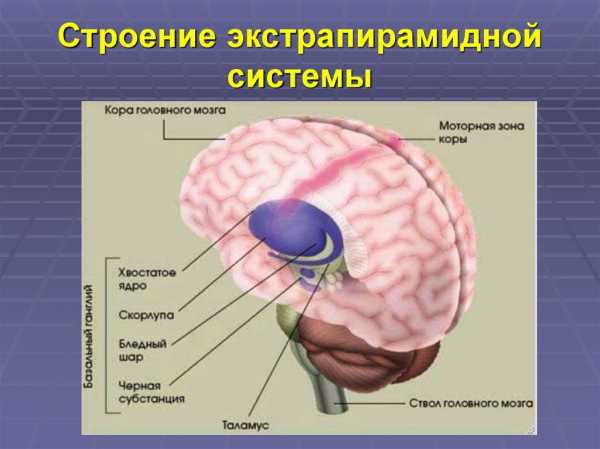
Экстрапирамидная система (лат. extra — вне, снаружи, в стороне и pyramis, др.-греч. πυραμίς — пирамида) — совокупность структур головного мозга, участвующих в управлении движениями, поддержании мышечного тонуса и позы, минуя пирамидную систему. К элементам экстрапирамидной системы, расположенной в больших полушариях и стволе головного мозга, относят: базальные ядра, красное ядро, крышу мозга, чёрную субстанцию, ретикулярную формацию и мозжечок[1][2].
Экстрапирамидные проводящие пути образованы нисходящими проекционными нервными волокнами (лат. neurofibrae projectiones descendentes), по происхождению не относящимися к гигантским пирамидным клеткам коры больших полушарий мозга. Эти нервные волокна обеспечивают связь нейронов подкорковых структур головного мозга со всеми отделами нервной системы, расположенными дистальнее[3].
По сравнению с пирамидной, экстрапирамидная система является эволюционно более древней и находится в соподчинённом положении[1][4]. Она имеет особое значение в построении и контроле движений, не требующих активации внимания[2]. Является функционально более простым регулятором по сравнению с регуляторами пирамидной системы[3].
Экстрапирамидная система состоит из следующих структур головного мозга[2]:
Первичными центрами системы являются хвостатое и чечевицеобразное ядра полосатого тела, субталамическое ядро, красное ядро и чёрное вещество среднего мозга. Кроме того, в экстрапирамидную систему в качестве интеграционных входят центры коры большого мозга, ядра таламуса, мозжечок, преддверные и оливные ядра, ретикулярная формация. Частью экстрапирамидной системы является стриопаллидарная система, которая объединяет ядра полосатого тела и их афферентные и эфферентные пути. В стриопаллидарной системе выделяют филогенетически новую часть — стриатум, к которой относятся хвостатое ядро и скорлупа чечевицеобразного ядра, и филогенетически старую часть — паллидум (бледный шар). Стриатум и паллидум различаются по своей нейроархитектонике, связям и функциям.
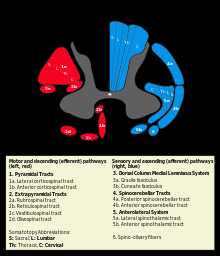 Проводящие пути спинного мозга (англ.)
Проводящие пути спинного мозга (англ.)К полосатому телу проходят волокна из коры большого мозга, центрального ядра таламуса и чёрного вещества. Эфферентные волокна из полосатого тела направляются в бледное ядро, а также в чёрное вещество. Из бледного шара волокна идут в таламус, гипоталамус, к субталамическому ядру и в ствол головного мозга. Последние образуют чечевицеобразную петлю и частично оканчиваются в ретикулярной формации, частично идут к красному ядру, преддверным и оливным ядрам. Следующее звено экстрапирамидных путей составляют ретикулярно-спинномозговой, красноядерно-спинномозговой, преддверно-спинномозговой и оливоспинномозговой пути, оканчивающиеся в передних столбах и промежуточном сером веществе спинного мозга. Мозжечок включается в экстрапирамидную систему посредством путей, соединяющих его с таламусом, красным ядром и оливными ядрами.
Экстрапирамидная система осуществляет непроизвольную регуляцию и координацию движений, регуляцию мышечного тонуса, поддержание позы, организацию двигательных проявлений эмоций (смех, плач)[1]. Обеспечивает плавность движений, устанавливает исходную позу для их выполнения[5].
При поражении экстрапирамидной системы нарушаются двигательные функции (например, могут возникнуть гиперкинезы, паркинсонизм, отсутствующие во сне), снижается мышечный тонус[1][6]. В клинике выделяют два синдрома поражения экстрапирамидальной системы: гипокинетически-гипертонический, обнаруживаемый при дрожательном параличе или болезни Паркинсона; и гиперкинетико-гипотонический синдром, приводящий к различным гиперкинезам (хорея, атетоз, спастическая кривошея и др.)[6]
В целях исследования экстрапирамидальной системы и выявления её патологий используют различные инструментальные и лабораторные методы. Инструментальные: электроэнцефалография, реоэнцефалография, пневмоэнцефалография, ангиография, радионуклидная сцинтиграфия, компьютерная рентгеновская и позитронно-эмиссионная томография; регистрация состояния нервно-мышечной системы (электромиография, миотонометрия, треморография, кимография гиперкинезов в покое и при раздражении, кинорегистрация движений ускоренной съёмкой с замедленной проекцией и др.). Лабораторные: уровень норадреналина, дофамина, серотонина, ГАМК в крови и цереброспинальной жидкости.
- Гусев Е. И., Коновалов А. Н., Бурд Г. С. Неврология и нейрохирургия. — Медицина, 2000. — С. 347.
Экстрапирамидные синдромы - Симптомы и лечение. Журнал Медикал
Экстрапирамидные расстройства – это изменения мышечного тонуса, нарушение двигательной активности, появление гиперкинезов (подергиваний) или гипокинезии (обездвиженности) и их сочетаний.
Появляются такие симптомы при поражении особых структур головного мозга – экстрапирамидной системы. Это – зрительный бугор, базальные ганглии, подбугорная область, внутренняя капсула.
В процессе развития экстрапирамидных нарушений лежит нарушение нейромедиаторного обмена – нарушение равновесия между допаминергическими медиаторами и холинергическими, а также взаимосвязей с пирамидной системой. В результате возникает дискоординация движений.
Экстрапирамидная система обеспечивает регуляцию позы, тонуса, изменением мышечного тонуса обеспечивает готовность к движению, плавность, быстроту, точность движений, содружественные движения (например, при ходьбе взмахи рук и движения ног). Благодаря связям с корой мозга, гипоталамусом и лимбической системой экстрапирамидные образования принимают участие в обеспечении высшей нервной деятельности, особенно в эмоциональной сфере.
Экстрапирамидные гипокинезы возникают при поражении лобных долей, черной субстанции и ретикулярной формации. Гиперкинезы возникают при поражении стриарного ядра, таламуса, красного ядра, мозжечково-таламического пути.
Экстрапирамидные гиперкинезы – это избыточные, непроизвольные, насильственные движения.
Атетоз – проявляется в пальцах, – медленные, извивающиеся, червеобразные движения. Атетоз мышц лица проявляется искривлением рта, подергиванием губ и языка. Напряжение мышц сменяется снижением тонуса и расслаблением. Чаще появляются при поражении хвостатого ядра, нарушении взаимосвязей бледного шара и красного ядра. такие нарушения возможны при родовой травме, эпидемическом энцефалите, черепно – мозговых травмах, атеросклерозе, сифилисе.
Атетоз
Хорея – разнообразные быстрые насильственные движения мышц туловища и конечностей, шеи и лица, не ритмичные и не последовательные, возникающие на фоне сниженного мышечного тонуса.
Торзионный спазм – это дистония мышц туловища. Заболевание может начаться в любом возрасте. Гиперкинезы появляются при ходьбе – перегибающиеся, штопороподобные, вращательные в мышцах шеи и туловища. Первые проявления могут начаться с мышц шеи – торзионная кривошея – насильственные боковые повороты головы. Торзионная кривошея может быть изолированной патологией, без поражения других групп мышц. Может заболевание проявляться как «писчий спазм». При письме пальцы приходят в состояние гипертонуса, напрягаются и мелкие движения становятся невозможными, нельзя разжать кисть. В определенные моменты, во время мышечного спазма больные как бы застывают в одной позе. Развивается торзионный спазм при воспалительных заболеваниях - энцефалитах, наследственных дегенеративных заболеваниях. Применяют для лечения миорелаксанты – мидокалм, баклофен., седативные средств, витамины В.
Спастическая кривошея
Тик – повторяющиеся судорожные подергивания отдельных мышц, чаще лица, век, шеи – подергивание шеей, запрокидывание головы, подергивания плечом, подмигивание, наморщивание лба - однотипные движения. Чаще проявляется при нервном напряжении, стрессе. В лечении используют седативные препараты и миорелаксанты – таблетки валерианны, дормиплант, новопассит, седавит, афобазол, пантокальцин, мидокалм, витамин В6, рефлексотерапию.
Миоклонии - быстрые, короткие подергивания, молниеносные в отдельных мышцах или группе мышц. Бывают при кожевниковской эпилепсии, энцефалите.
Гемибаллизм – односторонние подбрасывающие, размашистые движения конечностей (чаще рук). Возникает при поражении луисова тела туберкуломой, сифилитической гуммой, метастазами опухолей, при энцефалите, сосудистых заболеваниях.
Все перечисленные гиперкинезы могут быть изолированными, могут сочетаться. Например, хореоатетоз.

Хореоатетоз
Гиперкинезы усиливаются при волнении, физическом напряжении и исчезают во сне.
Тремор – дрожание – ритмичные быстрые движения небольшой амплитуды. Постуральный тремор возникает при удержании позы, например, вытянутых вперед рук. Кинетический тремор возникает при движениях. Интенционный тремор возникает при приближении к цели, например, при попытке попасть пальцем в нос – чем ближе к носу – тем сильнее тремор. Тремор покоя возникает в покое и уменьшается при движениях, что характерно для болезни Паркинсона.
Различают тремор первичный – эссенциальный и вторичный, как проявление заболевания соматического (печени, почек, щитовидной железы) и нервной системы (дегенеративные заболевания – Коновалова – Вильсона, Паркинсона, мозжечковые дегенерации, черепно-мозговые травмы, опухоли) или интоксикации (алкоголь, марганец, ртуть, ряд лекарственных препаратов – психотропные, бронхорасширяющие, наркотики). При появлении любого тремора нужно обратиться к неврологу и пройти индивидуально назначенные обследования.
Лицевой гемиспазм – тоническое сведение мышц половины лица, шеи и языка, при этом закрывается глаз, перетягивается рот.
При поражении экстрапирамидной системы возможен насильственный смех, плач, различные гримасы.
При появлении любых судорог, подергиваний, изменений мышечного тонуса, нарушении точности и целенаправленности движений нужно обратиться к неврологу. Невролог Вас осмотрит, проведет ряд тестов на проверку функций экстрапирамидной системы и общий неврологический осмотр. Для определения патологического процесса понадобятся анализы крови, осмотр окулиста, компьютерная и (или) магниторезонансная томография. Самостоятельно разобраться в такой патологии больной не сможет. Дифференциальный диагноз проводится с энцефалитами, сосудистыми и инфекционными заболеваниями мозга (туберкулез, сифилис…). Требуется исключение онкопатологии.
Хорея Гентингтона (пляска святого Вита) – тяжелое прогрессирующее наследственное заболевание. Начинается в 30-40 лет появлением хореиформными гиперкинезами и прогрессирующей деменцией (слабоумием). Гиперкинезы медленные, размашистые, гипотонии мышц нет. Дегенеративный процесс поражает скорлупу, хвостатое ядро, клетки лобной доли мозга. В крови повышено содержание тирозина, который имеет большую роль в биохимии экстрапирамидной системы.
На электроэнцефалограмме можно обнаружить диффузное изменение активноти мозга, отсутствие альфа ритма, появление медленных волн. При компьютерной томографии – атрофические процессы. В лечении используют абиксу (мемантин), антагонисты допамина – трифтазин, допегит, резерпин,витамины группы В, нейропротекторы.
Заболевание тяжелое, в диагностике играет роль семейный анамнез. При прогрессировании приводит к инвалидности. Больные наблюдаются неврологом, нуждаются в помощи психиатра.
Гиперкинезы при хорее Гентингтона и зона поражения в головном мозге
Гепатоцеребральная дистрофия (Коновалова – Вильсона) – наследственное заболевание нарушения обмена меди, при котором нарушается синтез белка церулоплазмина и медь откладывается в тканях – печени, мозга, роговице глаза, а не выводится из организма. Может начаться в любом возрасте, но чем раньше, тем тяжелее течение и тем быстрее летальный исход. Различают брюшную форму, ригидно – аритмогиперкинетическую, дрожательную,дрожательно – ригидную, экстрапирамидно – корковую. Чаще встречается дрожательная и дрожательно – ригидная форма. Начало в 15-20 летнем возрасте с размашистых гиперкинезов – руки совершают «полет крыльев», мышечной ригидности. Описаны атипичные формы с началом с писчего спазма или торзионной дистонии. Состояние прогрессивно ухудшается, добавляются психические нарушения – эмоциональная лабильность, расторможенность – слабоумие. Возможны эпилептические приступы. Течение болезни медленно прогрессирующее, без ремиссий. На ранних стадиях необходимо дифференцировать с рассеянным склерозом, опухолью мозга, энцефалитом, хореей Гентингтона, ранним дебютом Паркинсона. В диагностике имеет значение осмотр окулиста, который обнаружит при осмотре на щелевой лампе буровато – зеленое кольцо (Кайзера – Флейшера), в крови содержание меди и церулоплазмина понижено, в моче – содержание меди повышено. Поражается печень – цирроз, почки. Специфическая терапия проводится пожизненно – D-пеницилламин, купренил. Используют курсами унитиол, витамины группы В, нейропротекторы, антиоксиданты, при необходимости противоэпилептические препараты. Наблюдаются больные пожизненно у невролога, гастроэнтеролога.
Атетоз при болезни Коновалова – Вильсона
Паркинсонизм – хроническое, прогрессирующее нейродегенеративное заболевание, при котором возникают специфические нарушения движений – акинезии, тремор, мышечная ригидность, нарушения вегетативной регуляции, когнитивные (мыслительные) нарушения, эмоциональная бедность. Может существовать паркинсонизм как болезнь Паркинсона, а может развиться вторично при инфекционных заболеваниях, токсических, травматических, сосудистых поражениях нервной системы – вторичный симптоматический паркинсонизм. Подробнее в статье Болезнь Паркинсона, паркинсонизм.
При сосудистых заболеваниях – атеросклерозе, гипертонической болезни развивается хроническое нарушение мозгового кровообращения – дисциркуляторная энцефалопатия, одним из симптомов которой может быть экстрапирамидная недостаточность, а в тяжелых случаях и паркинсонический синдром. При лечении уделяется внимание основному заболеванию, используют гипотензивные, противосклеротические, сосудистые препараты, седативные, нейропротекторы, санаторно курортное лечение. Лечение назначается врачом – неврологом.
Еонсультация врача по экстрапирамидным синдромам:
Вопрос: как лечится эссенциальный тремор?
Ответ: Исключить нервно – эмоциональные перегрузки, ограничить прием кофе и обратиться к неврологу. Используют лекарственные препараты – витамин В6 в больших дозировках, пантокальцин, пропранолол, препараты габапентина (габантин, гатонин,габагама), афобазол, ноофен, адаптол, психотерапию, рефлексотерапию.
Врач невролог Кобзева С.В.
Экстрапирамидные нарушения - это... Что такое Экстрапирамидные нарушения?
Нейролептический синдром (более распространённое название — экстрапирамидные расстройства) — комплекс проявляющихся двигательными нарушениями неврологических осложнений, связанных с применением препаратов-нейролептиков (антипсихотиков). В широком смысле термин «экстрапирамидные расстройства» включает себя также нарушения, вызванные приёмом других средств, изменяющих дофаминергическую активность: например, препаратов леводопы, антидепрессантов, антагонистов кальция, антиаритмических препаратов, антиэпилептических препаратов, холиномиметиков[1], лития и вальпроевой кислоты[2], антипаркинсонических препаратов, антиконвульсантов[3].
Впервые термин введен Делеем и Деникером в 1960 году (син. синдром Делеей-Деникера, психический синдром 4560 RP).
Общая характеристика экстрапирамидных расстройств и факторы риска
Патогенез нейролептического синдрома не до конца ясен, но фармакологические свойства антипсихотиков позволяют предположить, что в его основе лежит блокада дофаминовых рецепторов в нигростриарном пути и связанное с этим высвобождение глутамата, что приводит к дисбалансу нейротрансмиттеров, повреждению базальных ганглиев и подкорково-таламических связей[4], а также компенсаторному усилению синтеза и высвобождения дофамина[5]. Более выражены экстрапирамидные расстройства при приёме галоперидола и трифтазина, даже в сочетании с антихолинергическими препаратами[6]; в меньшей степени — при приёме атипичных нейролептиков: рисперидона (рисполепта), оланзапина (Зипрексы), клозапина (азалептина), кветиапина (сероквеля), арипипразола (абифилая) и т. п., хотя такие случаи отмечаются тоже[7][8][9]; при использовании, например, амисульприда (солиана) риск экстрапирамидных расстройств, по результатам одного из исследований, составляет 14,9%[10]. По сравнению с низкопотентными антипсихотиками первого поколения, такими как хлорпромазин (аминазин) и тиоридазин (сонапакс), лишь клозапин, оланзапин, рисперидон[11] и, возможно, кветиапин[12] реже вызывают нейролептический синдром.
По длительности возникновения экстрапирамидные расстройства можно разделить на острые, они же ранние (возникают вскоре после начала приёма нейролептика и проходят сразу после отмены препарата), затяжные (возникают при длительном приёме нейролептиков и исчезают постепенно в течение нескольких месяцев после отмены) и хронические, они же поздние (возникают при многолетнем приёме и не проходят даже после отмены). Они снижают качество жизни пациентов, их трудовую и социальную активность, приводят к когнитивным нарушениям[13][14][15]. В некоторых случаях психопатологические проявления (высокая тревожность, негативная симптоматика и когнитивные расстройства), обычно трактующиеся как симптомы шизофрении, могут быть обусловлены экстрапирамидной симптоматикой при приеме нейролептиков (например, акатизией)[16].
Развитие острых экстрапирамидных расстройств является фактором риска возникновения в дальнейшем хронических, таких как, например, поздняя дискинезия[17]. При лечении экстрапирамидной симптоматики часто используются антихолинергические препараты, но применение их целесообразно лишь при острых расстройствах, а преимущества долгосрочного лечения с использованием таких препаратов сомнительны, поскольку они вызывают другие побочные эффекты со стороны нервной системы[18].
Лекарственный паркинсонизм, он же акинетогипертонический синдром (см. также болезнь Паркинсона)
Встречается в 15—60% случаев при приёме антипсихотиков[19], обусловлен снижением дофамина в нигростриарном пути[20] и связанным с этим повышением глутамата и ацетилхолина.
Клинические проявления и факторы риска.
Симптоматика включает в себя брадикинезию (замедленный темп движений, трудность начальных движений, трудность поворотов), ригидность (скованность, напряжённость мышц), симптом зубчатого колеса (прерывистость, ступенчатость движений), постуральную неустойчивость (неспособность удерживать равновесие, трудности ходьбы, падения), тремор конечностей, головы, языка, маскообразное лицо, замедление речевой деятельности, сгорбленную позу, семенящую походку и гиперсаливацию (слюнотечение), микрографию, себорею. Если эти симптомы достигают выраженной степени, может развиваться акинезия, неотличимая от кататонии, вплоть до полной обездвиженности. Паркинсонизм часто сочетается с дискинезиями и дистониями[15].
Данный синдром появляется, как правило, после нескольких недель терапии и наиболее часто встречается у пожилых людей, женщин, людей, имеющих родственников с болезнью Паркинсона, а также в случаях, когда двигательные нарушения наблюдались и ранее[1], и/или у пациентов, принимающих высокопотентные нейролептики. Кроме того, велик риск паркинсонизма у пациентов, страдающих когнитивными нарушениями[21]. Особенно часто лекарственный паркинсонизм развивается в ходе терапии типичными антипсихотиками, в первую очередь теми из них, которые имеют слабую аффинность к серотониновым и холинорецепторам (галоперидол, фторфеназин, трифтазин и др.)[15]. При применении атипичных нейролептиков (клозапин, оланзапин, кветиапин и др.) паркинсонизм почти не встречается, за исключением рисперидона в дозе 8 мг/сут и выше.
Лекарственный паркинсонизм традиционно считается обратимым, но иногда (по меньшей мере в 10% случаев) его симптомы могут сохраняться длительное время даже после отмены нейролептика.[1]
Лечение.
Лучшее лечение паркинсонизма — профилактика, в частности отказ от назначения могущих вызвать его препаратов, если назначение это не является строго необходимым[1]. В случае, если на фоне уже развившихся симптомов антипсихотический препарат нельзя отменить, снизить дозу или заменить его препаратом, связанным с меньшим риском экстрапирамидных расстройств, необходимо назначить фиксированную дозировку корректора (например, антихолинергического средства: циклодола, акинетона, биперидена — или антагониста глутаматных рецепторов амантадина сульфата) и уменьшить дозу нейролептика до минимально эффективной. Кроме того, желательно назначение витамина B6[5]. Дофаминергические препараты при лекарственном паркинсонизме обычно неэффективны[15]. Амантадин реже вызывает побочные действия, чем циклодол[22], и гораздо более эффективен при паркинсонизме[15]. Использование антихолинергических средств увеличивает риск поздней дискинезии; кроме того, ухудшает когнитивные показатели и ослабляет воздействие нейролептиков на позитивные расстройства[23][24][25].
У пожилых больных должны использоваться более низкие дозы антипаркинсонических средств (например, 1 мг бензтропина 2 раза в сутки). В некоторых случаях может помочь переход на низкопотентные нейролептики (особенно тиоридазин), но предпочтителен перевод пациента на атипичные антипсихотики.
Гиперкинетогипертонический синдром
На фоне повышенного тонуса мышц возникают различные гиперкинезы (тики, тремор, состояния неусидчивости).
Гиперкинетический синдром
Состояние, характеризующееся наличием гипрекинезов на фоне нормального тонуса скелетной мускулатуры. Проявляется в виде акатизии (неусидчивости) — непоседливости, чувства «беспокойства» в ногах, обычно с оттенком тревоги, бессонницы и тасикинезии — стремления постоянно менять положение тела. Кроме того, этот синдром может проявляться в виде хореоформных (сложных движений, похожих на насильственный танец), атетоидных (непроизвольных резких движений конечностей), оральных (непроизвольных движений мышц лица).
Поздняя дискинезия (ПД) представляет собой синдром длительно сохраняющихся или постоянных аномальных непроизвольных движений. Наиболее часто поздняя дискинезия вызывается длительным приемом типичных нейролептиков (около 5% больных в год). Клинически поздняя дискинезия проявляется в виде непроизвольных движений языка, мышц лица и шеи, верхних и нижних конечностей, мышц тела или, иногда, мышечных групп, способствующих актам дыхания и глотания. Вначале обычно появляются движения щечно-язычных и жевательных мышц в виде «толкания» языка (часто доступное наблюдению как выталкивание языка через щеки или губы), высовывания языка, чмоканья губами, сжатия губ, жевательных движений и надувания щек. На начальных этапах ПД могут отмечаться чрезмерные бесцельные движения лицевых мышц, включая гримасничанье, моргание и быстрые, подобные тику, движения лицевых или периорбитальных мышц. Хотя эти движения иногда бывает тяжело отличить от стереотипных поз, возникающих спонтанно у хронически больных психозами, симптомы ПД в целом кажутся менее произвольными и носят больше хореоатетоидный характер.
ПД редко появляется у пациентов, принимающих нейролептики меньше 3-6 месяцев. Существует лишь один твёрдо установленный фактор риска развития ПД — это применение типичных нейролептиков у лиц старше 50 лет. Некоторые данные указывают на то, что у женщин, по сравнению с мужчинами, риск ПД выше. Имеются противоречивые данные о том, что у пациентов с аффективными расстройствами риск развития ПД выше. Прерывистый режим приема нейролептиков (особенно у больных с аффективными расстройствами) также повышает риск развития ПД. Нет достоверных сведений, что тот или иной из типичных нейролептиков чаще или реже других вызывает ПД. Нет также четкой корреляции между развитием паркинсонизма в ходе лечения нейролептиками и риском ПД. Имеются данные, что хроническое использование антихолинергических средств может увеличивать риск ПД. Поэтому их использование по возможности нужно сводить к минимуму.
С появлением атипичных нейролептиков, принимая решение о продолжении лечения пациентов, получающих типичные нейролептики и имеющих риск развития ПД, врач должен учитывать множество факторов. Выбор может зависеть от клинической ситуации. Встречаются пациенты, у которых отмечается очень хороший эффект нейролептиков без развития поздней дискинезии; пациенты с хорошим эффектом и минимально выраженной ПД; пациенты с хорошим эффектом и умеренной или тяжелой ПД; пациенты с недостаточным эффектом и минимально выраженной ПД и, наконец, пациенты с плохим эффектом и тяжелой ПД. Исключая группу пациентов с хорошим антипсихотическим эффектом и отсутствием ПД, все остальные варианты требуют рассмотрения вопроса о переводе больного на терапию атипичными антипсихотиками. Первый курс терапии всем пациентам, особенно имеющим высокий риск развития ПД (пожилые больные и другие группы риска) или с наличием ПД в анамнезе, следует проводить атипичными антипсихотиками. Мы считаем, что необходимо переводить с типичных на атипичные антипсихотики даже тех больных, у которых отмечается хороший антипсихотический эффект при отсутствии ПД. Конечно, перед изменением терапии у пациентов, имеющих риск причинения вреда себе или окружающим, всегда следует проводить тщательную клиническую оценку состояния.
ПД часто возникает в то время, когда пациент еще принимает антипсихотик. Однако антипсихотические препараты могут маскировать симптомы ПД, и аномальные непроизвольные движения становятся очевидными лишь после отмены или снижения дозы препарата. Когда спустя несколько дней или недель подобные симптомы исчезают, они расцениваются как дискинезия отмены. Если они приобретают стойкий характер, то определяются как ПД. Хотя не существует надёжных данных, подтверждающих, что дискинезия отмены предвещает появление ПД при продолжении терапии нейролептиками, при ее появлении целесообразно прекратить лечение традиционными нейролептиками и назначить атипичные антипсихотики.
В литературе существуют противоречивые данные относительно прогноза течения ПД у больных, продолжающих принимать типичные нейролептики. В некоторых исследованиях было обнаружено прогрессирование ПД; другие наблюдали, что, развившись, симптомы ПД могут достигать фазы плато или в некоторых случаях уменьшаться.
Поздняя дистония, синдром отставленной рефрактерной дистонии, редко отмечается у больных шизофренией, длительно получающих типичные нейролептики. Ее клинические проявления могут перекрывать картину ПД. Истинная природа и факторы риска этого синдрома изучены плохо.
Профилактика.
Лечения ПД не существует. Поэтому наиболее оптимальным подходом является предотвращение ее развития путём ограничения использования типичных нейролептиков лишь теми ситуациями, когда они действительно показаны. В частности, пациенты с аффективными нарушениями, тревожными или личностными расстройствами не должны принимать типичные нейролептики в течение длительного периода времени, если не имеется абсолютных доказательств того, что клиническая польза перевешивает потенциальный риск развития ПД. В связи с высоким риском развития ПД целесообразно также избегать длительного применения типичных нейролептиков при лечении больных с задержкой умственного развития, органическими синдромами, а также у пожилых лиц.
Перед началом антипсихотической терапии врач всегда должен тщательно обследовать больного. Лучше всего использовать стандартизированную шкалу аномальных движений, такую как Шкала аномальных непроизвольных движений (AIMS), изданную Национальным институтом психического здоровья. Данное обследование необходимо повторять не реже чем раз в 6 месяцев, по ходу антипсихотической терапии. Если лечение нейролептиками должно продолжаться год, то врачу следует попытаться снизить дозу или отменить препарат и проводить оценку после снижения дозы или во время паузы в приеме препарата. Если обнаружены данные в пользу развития ПД, врач должен обсудить осложнения с пациентом и его семьёй, чтобы получить информированное согласие в отношении продолжения антипсихотической терапии или перехода на атипичный антипсихотик.
Дифференциальный диагноз.
Существует множество первичных неврологических расстройств, сходных с ПД.
Болезнь Вильсона
Болезнь Хантингтона
Новообразования мозга
Синдром Фара (Fahr)
Идиопатические дистонии (включая блефароспазм, мандибулярную дистонию, лицевые тики)
Синдром Мейжа (Meige) (спонтанные оральные дискинезии)
Торсионная дистония (семейное расстройство без психических симптомов)
Постгипоксические или постэнцефалитические экстрапирамидные симптомы
Лекарственные средства и токсины, применением которых могут вызываться сходные расстройства
Антидепрессанты
Литий
Антихолинергические средства
Фенитоин
L-допа и агонисты дофамина
Амфетамины и родственные им стимуляторы
Магний и другие тяжёлые металлы
Лечение. Хотя существует множество терапевтических стратегий, включающих применение лития, лецитина, физостигмина или бензодиапезинов, эффективного лечения ПД не существует. Ранее указывалось на то, что профилактика витамином E может предотвратить развитие или ухудшение поздней дискинезии, но последующие исследования были менее обнадёживающими.
Синдром Куленкампфа-Тарнова
Напряжение мышц языка, глотательных и жевательных мышц, при котором возникает непреодолимое желание высунуть язык.
Окулогирный криз
Насильственное закатывание глаз и запрокидывание головы.
Злокачественный нейролептический синдром
Наиболее тяжёлое осложнение при приёме нейролептиков, наблюдается примерно у 0,1% стационарных пациентов. Наблюдается характерная тетрада клинических признаков: гипертермия, повышение мышечного тонуса, вегетативная «буря» и психические расстройства. В основном диагноз ЗНС ставится методом исключения, так как прежде всего необходимо исключить другие возможные заболевания (например, инфекции) у пациентов, могущие привести к аналогичной клинической картине. Этиология ЗНС остаётся неясной. Наиболее распространены представления о вмешательстве нейролептиков в обмен дофамина в терморегулирующих центрах таламуса. В последнем обзоре литературы по ЗНС выделены следующие факторы риска в порядке убывания их значимости: наличие эпизодов ЗНС в анамнезе, мужской пол и молодой возраст (от 20 до 40 лет). Предшествовавшие заболевания мозга тоже выделяются как факторы риска, но по разрозненным сообщениям их значимость определить очень трудно; острый энцефалит среди них - наиболее серьёзный предиктор.
Лечение злокачественного нейролептического синдрома
- Отмена нейролептиков.
- Слежение за жизненно важными функциями, коррекция баланса жидкости и кислотно-основного равновесия.
- Лоразепам 1–2 mg q8h IM/IV (1–8 mg/day), реланиум - 5-10 мг 2-3 раза в сутки
- Амантадин 100 mg q8h PO/NG (200-400/day) (ПК-Мерц, Мидантан)
- Бромкриптин 2.5–5 mg q8h PO/NG (<30 mg/day)
- Дантролен 1-2.5 mg/kg IV (1 mg/kg q6h)
- ЭСТ: 6-10 билатеральных сеансов
Литература
- Авруцкий Г. Я., Недува А. А. Лечение психически больных. — 2-е изд.. — М.: Медицина, 1998. — С. 292. — 528 с. — ISBN 5-225-00052-5
Примечания
- ↑ 1 2 3 4 Mena MA, de Yébenes JG (November 2006). "Drug-induced parkinsonism". Expert Opin Drug Saf 5 (6): 759–71. DOI:10.1517/14740338.5.6.759. PMID 17044803.
- ↑ Nguyen N, Pradel V, Micallef J, Montastruc JL, Blin O (2004). "Drug-induced parkinson syndromes" (in French). Therapie 59 (1): 105–12. PMID 15199676.
- ↑ Blanchet PJ (March 2003). "Antipsychotic drug-induced movement disorders". Can J Neurol Sci 30 Suppl 1: S101–7. PMID 12691483.
- ↑ Victor M, Ropper AH. Adams and Victor’s principles of neurology. New York: McGraw-Hill. 2001.
- ↑ 1 2 Федорова Н.В., Ветохина Т.Н. Диагностика и лечение нейролептических экстрапирамидных синдромов: Учебно-методическое пособие. — Российская Медицинская Академия Последипломного Образования
- ↑ Satterthwaite TD, Wolf DH, Rosenheck RA, Gur RE, Caroff SN (December 2008). "A meta-analysis of the risk of acute extrapyramidal symptoms with intramuscular antipsychotics for the treatment of agitation". J Clin Psychiatry 69 (12): 1869–79. PMID 19192477.
- ↑ Bharadwaj R, Grover S (July 2008). "Parkinsonism and akathisia with quetiapine: three case reports". J Clin Psychiatry 69 (7): 1189–91. PMID 18687022.
- ↑ López-Torres E, Salomón J, Vicario F, Peñas-Lledó E, Dorado P, Llerena A (June 2008). "Aripiprazole-induced parkinsonism and its association with dopamine and serotonin receptor polymorphisms". J Clin Psychopharmacol 28 (3): 352–3. DOI:10.1097/JCP.0b013e318172757f. PMID 18480698.
- ↑ Sahoo S, Ameen S (April 2007). "Acute nocturnal akathisia induced by clozapine". J Clin Psychopharmacol 27 (2): 205. DOI:10.1097/01.jcp.0000248618.49789.55. PMID 17414247.
- ↑ Müller M, Eich F, Regenbogen B, Sachse J, Härtter S, Hiemke C (May 2009). "Amisulpride doses and plasma levels in different age groups of patients with schizophrenia or schizoaffective disorder". J. Psychopharmacol. (Oxford) 23 (3): 278–86. DOI:10.1177/0269881108089806. PMID 18562411.
- ↑ Leucht S, Corves C, Arbter D, Engel RR, Li C, Davis JM (January 2009). "Second-generation versus first-generation antipsychotic drugs for schizophrenia: a meta-analysis". Lancet 373 (9657): 31–41. DOI:10.1016/S0140-6736(08)61764-X. PMID 19058842.
- ↑ Tarsy D, Baldessarini RJ, Tarazi FI (2002). "Effects of newer antipsychotics on extrapyramidal function". CNS Drugs 16 (1): 23–45. PMID 11772117.
- ↑ Kim JH, Byun HJ (March 2009). "Non-motor cognitive-perceptual dysfunction associated with drug-induced parkinsonism". Hum Psychopharmacol 24 (2): 129–33. DOI:10.1002/hup.1009. PMID 19204914.
- ↑ Kim JH, Kim SY, Byun HJ (2008). "Subjective cognitive dysfunction associated with drug-induced parkinsonism in schizophrenia". Parkinsonism Relat. Disord. 14 (3): 239–42. DOI:10.1016/j.parkreldis.2007.07.009. PMID 17851106.
- ↑ 1 2 3 4 5 Ветохина Т.Н., Федорова Н.В., Воронина Е.Ф. (2006) Особенности клинических проявлений и течения нейролептического паркинсонизма и подходы к его коррекции: Психиатрия и психофармакотерапия. Том 08/N 1.
- ↑ Gebhardt S, Härtling F, Hanke M, Theisen FM, von Georgi R, Grant P, Mittendorf M, Martin M, Fleischhaker C, Schulz E, Remschmidt H (February 2008). "Relations between movement disorders and psychopathology under predominantly atypical antipsychotic treatment in adolescent patients with schizophrenia". Eur Child Adolesc Psychiatry 17 (1): 44–53. DOI:10.1007/s00787-007-0633-0. PMID 17876506.
- ↑ Sachdev P (June 2004). "Early extrapyramidal side-effects as risk factors for later tardive dyskinesia: a prospective study". Aust N Z J Psychiatry 38 (6): 445–9. DOI:10.1111/j.1440-1614.2004.01382.x. PMID 15209837.
- ↑ Gray R, Gournay K (June 2000). "What can we do about acute extrapyramidal symptoms?". J Psychiatr Ment Health Nurs 7 (3): 205–11. PMID 11249313.
- ↑ Hardie RJ, Lees AJ (June 1988). "Neuroleptic-induced Parkinson's syndrome: clinical features and results of treatment with levodopa". J. Neurol. Neurosurg. Psychiatr. 51 (6): 850–4. PMID 2900293.
- ↑ Tysnes OB, Vilming ST (September 2008). "Atypical parkinsonism" (in Norwegian). Tidsskr. Nor. Laegeforen. 128 (18): 2077–80. PMID 18846125.
- ↑ Montastruc JL, Llau ME, Rascol O et al. Drug-induced parkinsonism: a review Fundamental Clinical Pharmacol 1994; 8: 293–306.
- ↑ Fann WE, Lake CR (August 1976). "Amantadine versus trihexyphenidyl in the treatment of neuroleptic-induced parkinsonism". Am J Psychiatry 133 (8): 940–3. PMID 782262.
- ↑ Calev A. Anticholinergic drugs and memory. Br J Psychiatry 1983; 143: 422–3.
- ↑ Patamianos G, Kellett JM. Anticholinergic drugs and memory: the effects of benzhexol on memory in a group of geriatric patients Br J Psychiatry 1982; 140: 470–2.
- ↑ Pullen GP, Best NR, Maguire J (September 1984). "Anticholinergic drug abuse: a common problem?". Br Med J (Clin Res Ed) 289 (6445): 612–3. PMID 6432211.
Wikimedia Foundation. 2010.
Постинсультные экстрапирамидные расстройства - Неврология — LiveJournal
Согласно эпидемиологическим данным, экстрапирамидные расстройства наблюдаются у ≈ 1 - 4% больных, перенесших инсульт, примерно в равных соотношениях у мужчин и женщин (возможно, распространенность постинсультных экстрапирамидных нарушений сильно занижена, так как они могут развиваться отсроченно - через несколько лет).Постинсультные экстрапирамидные расстройства (далее - ПЭР) представлены, как правило, односторонними контралатеральными очагу инсульта нарушениями или ипсилатеральными симптомами [при инсульт в стволе мозга или мозжечке], но возможна и двусторонняя симптоматика. Поражение мелких сосудов с развитием мелких немых [или симптомных] инфарктов (т.е. небольших глубинных инфарктов на фоне микроангиопатии) является наиболее частым подтипом инсульта, при котором возникают экстрапирамидные расстройства. Однако описаны случаи ПЭР после кардиоэмболического или атеротромботического инсульта, а также после паренхиматозного или субарахноидального кровоизлияния.
читайте также пост: Болезнь мелких сосудов (на laesus-de-liro.livejournal.com) [читать]
К наиболее распространенным ПЭР относятся гемихорея (в сочетании с гемибаллизмом [используют термин гемихорея-гемибаллизм] или без гемибаллизма), дистония, тремор, [сосудистый] паркинсонизм. Изолированный постинсультный тремор и миоклонии [в рамках ПЭР] встречаются крайне редко. Постинсультные дискинезии представлены более стертой картиной; они могут быть вариабельны, включать несколько компонентов и их трудно классифицировать (в литературе описаны преходящие дискинезии как проявление транзиторных ишемических атак, связанных с односторонними или двусторонними стенозами каротидных артерий или ишемией в вертебрально-базилярном бассейне).
читайте также пост: Сосудистый паркинсонизм (на laesus-de-liro.livejournal.com) [читать]
Время возникновения экстрапирамидных расстройств при ОНМК значительно варьирует. ПЭР могут развиваться [1] остро, наряду (одновременно) с другими очаговыми проявлениями инсульта (наиболее частым экстрапирамидным расстройством в остром периоде инсульта являются гемихорея и гемибаллизм) и [2] отсроченно (через несколько недель, месяцев и даже лет), а также [3] прогрессировать со временем. Показано, что хорея появляется в среднем через 4,3 дня после инсульта, в то время как паркинсонизм – гораздо позже (в среднем через 117,5 дней после инсульта), а дистония - от 1 дня до 5 лет ( Alarcon F. et al., 2004). Описаны варианты трансформации гиперкинезов от гемибаллизма в остром периоде в гемихорею и позднее в гемидистонию (как правило хорея проявляется значительно раньше, чем симптомы паркинсонизма).
В молодом возрасте дебют ПЭР может быть отсрочены на длительный период (описаны случаи дебюта гемидистонии на стороне гемипареза через 42,8 года). Феномен отсроченного дебюта ПЭР в молодом возрасте характерен не только для инсульта, но и для черепно-мозговой травмы (в качестве объясняющей его гипотезы рассматривается роль синаптической пластичности, которая приводит к постепенному образованию новых функциональных связей в системе подкорково-корковых кругов, изменению баланса активирующих и тормозных влияний и в результате формированию аномальных двигательных паттернов; [!!!] также отсроченное развитие ПЭР предположительно связывают с аномальным восстановлением, которое сопровождается аберрантным спраутингом нейронов и установлением патологических межнейронных связей, либо с денервационной гиперчувствительностью).
Обнаружена корреляция между характером ПЭР и возрастом пациентов. При инсульте у молодых чаще встречается дистония, в старших возрастных группах - хорея. Кроме того, для молодых пациентов характерна тенденция к генерализации гиперкинеза, в то время как для пожилых - фокальные или сегментарные формы дистонии.
При ПЭР чаще всего в патологический процесс вовлечены [1] базальные ганглии и [2] таламус, но и другие области могут быть ответственными за развитие ПЭР:
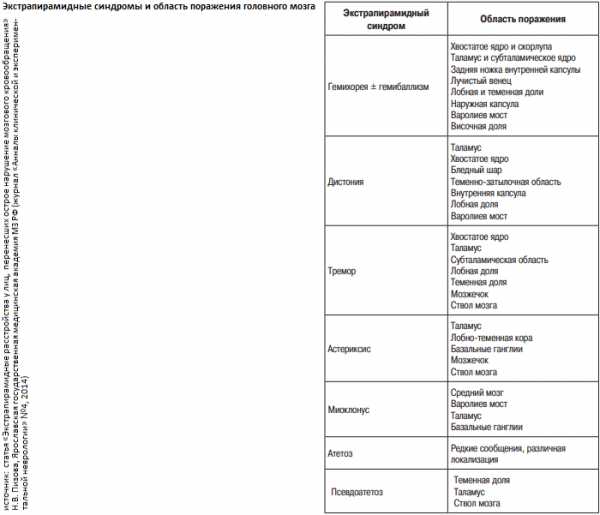
Таким образом, у пациентов, перенесших ОНМК, остро или подостро могут развиваться как [1] гиперкинетические, так и [2] гипокинетические синдромы, большинство из которых вызваны поражением базальных ганглиев и таламуса. Однако следует помнить, что нарушение функций экстрапирамидной системы, которое возникло после инсульта с очагами поражения головного мозга вне зоны подкорковых узлов, может быть связано с феноменом метаболического диашиза (транссинаптической функциональной деактивации, которая возникает на расстоянии от очага поражения вследствие или непосредственного повреждения путей, или нарушения модулирующего влияния различных нейротрансмиттерных систем) и клинически имеют полиморфную картину.
читайте также пост: Почему важно диагностировать инфаркт таламуса (на laesus-de-liro.livejournal.com) [читать]
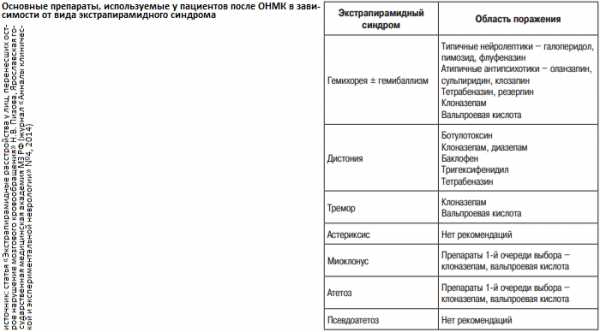
Подробнее о ПЭР в следующих источниках:
статья «Экстрапирамидные нарушения при цереброваскулярных заболеваниях» Е.А. Катунина, Н.Н. Сотникова, Д.А. Катунин; Российский национальный исследовательский медицинский университет им. Н.И. Пирогова (журнал «Эффективная фармако-терапия» №25, 2016) [читать];
источник: статья «Экстрапирамидные расстройства у лиц, перенесших острое нарушение мозгового кровообращения» Н.В. Пизова, Ярославская государственная медицинская академия МЗ РФ (журнал «Анналы клинической и экспериментальной неврологии» №4, 2014) [читать];
статья «Клинико-параклинические сопоставления при ранних экстрапирамидных нарушениях у больных после ишемического инсульта с очагами поражения вне зоны подкорковых узлов» О.Е. Коваленко, Н.Н. Оводюк; Национальная медицинская академия последипломного образования им. П.Л. Шупика; Государственное научное учреждение «Научно-практический центр профилактической и клинической медицины» Государственного управления делами Украины (журнал «Медицина» №7, 2013) [читать]
читайте также пост: Сосудистая (постинсультная) хорея (на laesus-de-liro.livejournal.com) [читать]
ЛЕКЦИЯ № 5. Экстрапирамидная система. Синдромы ее поражения. Нервные болезни: конспект лекций
ЛЕКЦИЯ № 5. Экстрапирамидная система. Синдромы ее поражения
Экстрапирамидная система включает в себя проводящие и двигательные пути, которые не проходят через пирамиды продолговатого мозга. Данные пути регулируют обратную связь между спинным мозгом, стволом мозга, мозжечком и корой. В состав экстрапирамидной системы включены хвостатое ядро, скорлупа чечевицеобразного ядра, бледный шар, субталамическое ядро, черное вещество и красное ядро.
Центром данной системы является спинной мозг. Ретикулярная формация расположена в покрышке спинного мозга. Полосатое тело получает импульсы от разных участков коры головного мозга. Большая часть импульсов поступает от лобной двигательной коры. Волокна являются тормозящими по своему действию. Другая часть волокон поступает к полосатому тела таламуса.
Афферентные волокна от хвостатых ядер и скорлупы чечевицеобразного ядра идут к бледному шару, а именно к его латеральному и медиальному сегментам. Эти сегменты отделяются друг от друга внутренней медуллярной пластинкой, также имеется связь между корой головного мозга и красным ядром, черной субстанцией, ретикулярной формацией и субталамическим ядром. Все вышеперечисленные волокна являются афферентными.
Черное вещество имеет связи со скорлупой и хвостатым ядром. Афферентные волокна уменьшают тормозную функцию полосатого тела. Эфферентные волокна оказывают тормозное влияние на нигростриарные нейроны.
Первый вид волокон – допаминергические, второй – ГАМК-эргические. Часть эфферентных волокон полосатого тела проходит через бледный шар, его медиальный сегмент. Волокна образуют толстые пучки, один из которых – лентикулярная петля. Большая часть данных волокон от бледного шара направляется к таламусу. Данная часть волокон составляет паллидоталамический пучок, заканчивающийся в передних ядрах таламуса. В заднем ядре таламуса заканчиваются волокна, берущие начало из зубчатого ядра мозжечка.
Ядра таламуса имеют двусторонние связи с корой. Имеются волокна, которые идут от базальных ядер к спинному мозгу. Данные связи помогают выполнять произвольные движения плавно. Функция некоторых образований экстрапирамидной системы не выяснена.
Семиотика экстрапирамидных расстройств. Главными симптомами нарушений экстрапирамидной системы являются дистония (нарушения тонуса мышц) и расстройства непроизвольных движений, которые проявляются гиперкинезами, гипокинезами и акинезами.
Экстрапирамидные расстройства можно разделить на два клинических синдрома: акинетико-ригидный и гиперкинетико-гипотонический. Первый синдром в своей классической форме проявляется при болезни Паркинсона.
При данной патологии повреждение структур нервной системы является дегенеративным и приводит к утрате нейронов черного вещества, содержащих меланин, а также к утрате допаминергических нейронов, связанных с полосатым телом. Если процесс является одностороннем, то проявление локализуется на противоположной стороне тела.
Однако болезнь Паркинсона обычно является двусторонней. Если патологический процесс наследственный, то речь идет о дрожательном параличе. Если причина утраты нейронов является другой, то это болезнь Паркинсона или паркинсонизм. Такими причинами могут быть церебральный сифилис, церебральный атеросклероз, тиф, поражение среднего мозга при опухоли или травме, интоксикация различными веществами, длительный прием резерпина или фенотиозина. Выделяется также постэнцефалитический паркинсонизм, являющийся следствием летаргического энцефалита. Акинетикоригидный синдром характеризуется триадой симптомов (акинезом, ригидностью, тремором).
Акинез проявляется медленным снижением подвижности, с постепенным выпадением мимических и экспрессивных движений. Больному трудно начать ходьбу. Начав какое-либо движение, больной может остановиться и сделать несколько ненужных движений или шагов. Это происходит вследствие замедления контриннервации, что носит названия пропульсии, ретропульсии или латеропульсии и зависит от направления дополнительных движений.
Выражение лица характеризуется гипо– или амимией, что объясняется заторможенностью движения мимических мышц. Страдает также речь в результате ригидности и тремора мышц языка. Она становится дизартричной и монотонной. Движения больного становятся медленными и неоконченными. Все тело находится в состоянии антефлексии. Ригидность проявляется в мышцах разгибателях.
При обследовании выявляется феномен зубчатого колеса. Он заключается в том, что при пассивных движениях в конечностях отмечается ступенчатое снижение тонуса мышц антагонистов. Часто проводится тест падение головы: если поднятую голову лежащего на спине больного резко отпустить, то она постепенно отпускается обратно, а не падает. Повышения рефлексов не наблюдается, также как и патологических рефлексов и парезов.
Все рефлексы становятся трудно вызываемыми. Тремор является пассивным. Частота его составляет 4–8 движений в секунду, при паркинсонизме тремор является антагонистическим, т. е. возникает в результате взаимодействия противоположных по функции мышц.
Данный тремор прекращается при выполнении целенаправленных движений. Механизмы возникновения триады симптомов при паркинсонизме полностью не выяснены. Имеется предположение, что акинез возникает в результате утраты передачи импульсов в полосатое тело.
Другой причиной акинеза может быть поражение нейронов черного вещества, приводящее к прекращению эфферентной импульсации тормозного действия. Ригидность мышц также может возникать вследствие потери нейронов черного вещества. При утрате данных нейронов не происходит торможения эфферентной импульсации к полосатому телу и бледному шару. Антагонистический тремор при паркинсонизме может развиваться в клетках спинного мозга, которые начинают передавать импульсы к мотонейронам в ритмическом порядке. В то же самое время передаваемые через эти же клетки тормозные импульсы от полосатого тела не поступают к спинному мозгу.
Гиперкинетико-гипотонический синдром возникает в результате повреждения полосатого тела. Гиперкинезы при данном синдроме появляются при повреждении тормозных нейронов неостриатума.
В норме импульсы от этих нейронов поступают к бледному шару и черному веществу. При повреждении данных клеток к нейронам нижележащих систем поступает избыточное количество возбуждающих импульсов. Вследствие этого развиваются атетоз, хорея, спастическая кривошея, торсионная дистония, баллизм.
Атетоз, как правило, развивается в результате перинатального поражения полосатого тела. Характеризуется медленными, червеобразными непроизвольными движениями. Отмечается переразгибание дистальных отделов конечностей. Мышечное напряжение спастически повышается поочередно в мышцах-агонистах и мышцах-антагонистах. Произвольные движения нарушаются, так как отмечаются спонтанно возникающие гиперкинетические движения. Эти движения могут захватывать мышцы лица и языка. В некоторых случаях отмечаются спастические приступы смеха или плача.
Лицевой параспазм представляет собой тоническое сокращение мышц лица симметричного характера. Может отмечаться геми– или блефароспазм. Данная патология заключается в изолированном сокращении круговых мышц глаз. В некоторых случаях это сокращение сочетается с судорогами мышц языка или рта клонического характера. Лицевой параспазм не проявляется во сне, усиливается при ярком освещении или волнении.
Хореический гиперкинез появляется в виде коротких подергиваний непроизвольного характера. Эти движения развиваются беспорядочно в различных группах мышц, вызывая разнообразные движения. Первоначально отмечается движение в дистальном, а затем в проксимальном отделах конечности. Такой гиперкинез может затрагивать мышцы лица, вызывая появление гримас.
Спастическая кривошея, а также торсионная дистония являются наиболее важными синдромами дистонии. Они развиваются в результате поражения нейронов скорлупы, центромедианного ядра таламуса и других ядер экстрапирамидной системы. Спастическая кривошея проявляется спастическими сокращениями мышц шеи.
Эта патология проявляется в виде непроизвольных движений головы, таких как повороты и наклоны. Также в патологический процесс могут вовлекаться грудино-ключично-сосцевидная и трапециевидная мышцы. Торсионная дистония проявляется движениями туловища, а также проксимальных отделов конечностей в виде вращения и поворотов.
Иногда эти движения выражены настолько, что больной не может ходить и даже стоять. Торсионная дистония бывает симптоматической и идиопатической. Симптоматическая возникает при родовой травме, энцефалите, гепатоцеребральной дистрофии, желтухе и ранней хорее Гентингтона.
Баллистический синдром заключается в довольно быстрых сокращениях мышц проксимальных отделов конечностей, которые носят вращающий характер. Движения при этой патологии являются размашистыми вследствие сокращения достаточно крупных групп мышц. Причиной патологии является поражение субталамического ядра, а также его связи с бледным шаром. Данный синдром появляется на стороне, противоположной очагу поражения.
Миоклонические подергивания возникают в результате поражения красного ядра, центрального покрышечного пути или мозжечка. Проявляются быстрыми сокращениями разных групп мышц, которые носят беспорядочный характер.
Тики проявляются в виде быстрых сокращений мышц непроизвольного характера. В большинстве случаев поражаются мышцы лица.
Консервативные методы лечения далеко не всегда приводят к положительному эффекту. Применяется стереотаксическое вмешательство, которое основывается на том, что при поражении полосатого тела утрачивается его тормозное действие на бледный шар и черное вещество, что приводит к избыточному стимулирующему влиянию на эти образования.
Предполагается, что гиперкинезы возникают под воздействием патологической импульсации к ядрам таламуса и к коре головного мозга. Важным является прерывание данной патологической импульсации.
В пожилом возрасте часто развивается церебральный атеросклероз, приводящий к гиперкинезам и паркинсоноподобным нарушениям. Чаще всего проявляется повторением фраз, слов или слогов, а также некоторых движений. Данные изменения связаны с некротическими очагами в полосатом теле и бледном шаре. Эти очаги обнаруживаются посмертно в виде небольших кист и рубцов – лакунарный статус.
Автоматизированные действия представляют собой разнообразные движения и сложные двигательные акты, которые протекают без контроля сознания.
Клинически проявляются на стороне очага поражения, причиной патологии является нарушение связи коры головного мозга с базальными ядрами. При этом сохраняется связь последних со стволом мозга.
Данный текст является ознакомительным фрагментом.Читать книгу целиком
Поделитесь на страничкеСледующая глава >
Синдром экстрапирамидный - это... Что такое Синдром экстрапирамидный?
- Синдром экстрапирамидный
- общее название различных сочетаний признаков поражения экстрапирамидной системы (например, акипетико-ригидный синдром).
1. Малая медицинская энциклопедия. — М.: Медицинская энциклопедия. 1991—96 гг. 2. Первая медицинская помощь. — М.: Большая Российская Энциклопедия. 1994 г. 3. Энциклопедический словарь медицинских терминов. — М.: Советская энциклопедия. — 1982—1984 гг.
- Синдро́м экспанси́вно-конфабулято́рный
- Синдро́м эксфолиати́вный
Смотреть что такое "Синдром экстрапирамидный" в других словарях:
синдром экстрапирамидный — (syndromum extrapyramidale) общее название различных сочетаний признаков поражения экстрапирамидной системы (напр., акинетико ригидный синдром) … Большой медицинский словарь
Экстрапирамидный синдром — (экстра греч. pyramidos – пирамида) – проявление дисфункции экстрапирамидной (стриопаллидарной) системы в виде симптомокомплекса, который представляют следующие основные признаки: 1. мышечная гипертония; 2. гипокинезия (олигокинезии), то есть… … Энциклопедический словарь по психологии и педагогике
Ио синдром — (Йончев, 1979) хронический экстрапирамидный (подкорковый) синдром с двигательным беспокойством и диэнцефально эндокринными нарушениями, осложнение при лечении нейролептиками (Ио персонаж “Метаморфоз” Овидия; обращена Зевсом в корову, постоянно… … Энциклопедический словарь по психологии и педагогике
Нейролептические экстрапирамидные расстройства — комплекс проявляющихся двигательными нарушениями неврологических осложнений, связанных с применением препаратов нейролептиков (антипсихотиков). Термин «лекарственные экстрапирамидные расстройства» включает в себя также нарушения, вызванные… … Википедия
Абилифай — Действующее вещество ›› Арипипразол* (Aripiprazole*) Латинское название Abilify АТХ: ›› N05AX12 Арипипразол Фармакологическая группа: Нейролептики Нозологическая классификация (МКБ 10) ›› F20 Шизофрения ›› F31.2 Биполярное аффективное… … Словарь медицинских препаратов
Черепно-мозговая травма — I Черепно мозговая травма Черепно мозговая травма механическое повреждение черепа и (или) внутричерепных образований (головного мозга, мозговых оболочек, сосудов, черепных нервов). Составляет 25 30% всех травм, а среди летальных исходов при… … Медицинская энциклопедия
Вифенд — Действующее вещество ›› Вориконазол* (Voriconazole*) Латинское название Vfend АТХ: ›› J02AC03 Вориконазол Фармакологическая группа: Противогрибковые средства Нозологическая классификация (МКБ 10) ›› A41 Другая септицемия ›› B37 Кандидоз ›› B37.7… … Словарь медицинских препаратов
Бетамакс — Действующее вещество ›› Сульпирид* (Sulpiride*) Латинское название Betamaks АТХ: ›› N05AL01 Сульпирид Фармакологическая группа: Нейролептики Нозологическая классификация (МКБ 10) ›› F05 Делирий, не вызванный алкоголем или другими психоактивными… … Словарь медицинских препаратов
Нейролептический паркинсонизм — синдром, связанный с применением антипсихотиков (нейролептиков) и проявляющийся снижением спонтанной двигательной активности, скованностью и напряжённостью мышц, иногда тремором и постуральными расстройствами (трудностями удерживания… … Википедия
СУЛЬПИРИД — Действующее вещество ›› Сульпирид* (Sulpiride*) Латинское название Sulpirid АТХ: ›› N05AL01 Сульпирид Фармакологическая группа: Нейролептики Нозологическая классификация (МКБ 10) ›› F10.4 Абстинентное состояние с делирием ›› F10.5 Психоз… … Словарь медицинских препаратов
Сульпирид Белупо — Действующее вещество ›› Сульпирид* (Sulpiride*) Латинское название Sulpiride Belupo АТХ: ›› N05AL01 Сульпирид Фармакологическая группа: Нейролептики Нозологическая классификация (МКБ 10) ›› F10.4 Абстинентное состояние с делирием ›› F10.5 Психоз… … Словарь медицинских препаратов