Гипокинез сердца что это такое
Гипокинезия сердца - это... Что такое Гипокинезия сердца?
- Гипокинезия сердца
-
уменьшение амплитуды сердечных сокращений.
1. Малая медицинская энциклопедия. — М.: Медицинская энциклопедия. 1991—96 гг. 2. Первая медицинская помощь. — М.: Большая Российская Энциклопедия. 1994 г. 3. Энциклопедический словарь медицинских терминов. — М.: Советская энциклопедия. — 1982—1984 гг.
- Гипокине́з
- Гипокинезия
Смотреть что такое "Гипокинезия сердца" в других словарях:
гипокинезия сердца — (hypokinesia cordis) уменьшение амплитуды сердечных сокращений … Большой медицинский словарь
Гипокинезия — Эту статью следует викифицировать. Пожалуйста, оформите её согласно правилам оформления статей. Гипокинезия вынужденное уменьшение объема произвольных движений вследствие характера трудовой деятельности; малая подвижность, недостаточная… … Википедия
Гипокинезия — вынужденное уменьшение объема произвольных движений вследствие характера трудовой деятельности; малая подвижность, недостаточная двигательная активность (ДА) человека. Внедрение научно технического прогресса в производство привело к… … Российская энциклопедия по охране труда
Кардиомиопати́и — (греч. kardia сердце + mys, myos мышца + pathos страдание, болезнь) группа болезней сердца, общим для которых является избирательное первичное поражение миокарда неизвестной этиологии, патогенетически не связанное с воспалением, опухолью,… … Медицинская энциклопедия
Эхокардиография — I Эхокардиография (греч. ēchō отголосок, эхо + kardia сердце + graphō писать, изображать: синоним ультразвуковая кардиография) метод исследования и диагностики нарушений морфологии и механической деятельности сердца, основанный на регистрации… … Медицинская энциклопедия
Дилатационная кардиомиопатия — МКБ 10 I42.042.0 МКБ 9 425.4425.4 OMIM … Википедия
ДКМП — Дилатационная кардиомиопатия (ДКМП) заболевание миокарда, характеризующееся развитием дилатации полостей сердца, с возникновением систолической дисфункции, но без увеличения толщины стенок. Характерно развитие прогрессирующей сердечной… … Википедия
Ста́рость. Старе́ние — Старость, старение. Старость закономерно наступающий период возрастного развития, заключительный этап онтогенеза. Старение неизбежный биологический разрушительный процесс, приводящий к постепенному снижению адаптационных возможностей организма;… … Медицинская энциклопедия
Гиподинамия — I Гиподинамия снижение нагрузки на мышцы и ограничение общей двигательной активности организма. В ряде случаев вместо понятия «гиподинамия» употребляют термин «гипокинезия». Гиподинамия возникает в результате малоподвижного образа жизни, в… … Медицинская энциклопедия
Нейролептический паркинсонизм — синдром, связанный с применением антипсихотиков (нейролептиков) и проявляющийся снижением спонтанной двигательной активности, скованностью и напряжённостью мышц, иногда тремором и постуральными расстройствами (трудностями удерживания… … Википедия
Физиология труда — раздел физиологии, изучающий закономерности протекания физиологических процессов и особенности их регуляции при трудовой деятельности человека, т. е. трудовой процесс в его физиологических проявлениях. Ф. т. решает две основные задачи:… … Большая советская энциклопедия
Гипокинезия и ее последствия для организма
Гипокинезией называют особое состояние организма, которое обусловлено недостаточностью двигательной активности, вызванной различными причинами. Иногда она может привести кразвитию гиподинамии.

Причины возникновения гипокинезии
Изменения условий жизни, быта и труда современных людей привели к снижению их двигательной активности – гипокинезии. Больше всего эти негативные перемены коснулись экономически развитых стран, что связано с исчезновением видов деятельности, для которых необходимо приложение значительной силы и выносливость. Широкое распространение общественного и личного транспорта также приводит к снижению общей суммы мышечных усилий, что в конечном итоге и определяет особенность режима жизни современного человека.
В зависимости от вызывавших гипокинезию причин можно выделить несколько видов этого состояния организма:
- Физиологическая, возникающая под влиянием генетических факторов, наличия моторной «дебильности» или аномалий развития;
- Привычно-бытовая, связанная с привыканием к малоподвижному образу жизни, бытовому комфорту, пренебрежению физическими упражнениями и наличием сниженной двигательной инициативы;
- Клиническая, развивающаяся на фоне травм или болезней, приводящих к вынужденному продолжительному постельному режиму. Также причиной клинической гипокинезии могут быть болезни опорно-двигательного аппарата;
- Профессиональная, вызываемая ограничением объема движений по производственной необходимости;
- Климато-географическая, развивающаяся по причине неблагоприятных климатических или географических условий, ограничивающих двигательную активность;
- Школьная, возникающая у детей из-за неправильной организации учебно-воспитательного процесса: игнорирования физического и трудового воспитания, перегрузки учебными занятиями, отсутствия увлечений и свободного времени.
Если гипокинезия определяется врачами как снижение двигательной активности, то гиподинамия – это совокупность негативных морфо-функциональных изменений организма, вызванных длительной гипокинезией.
Гипокинезия и ее последствия
Проблема предупреждения развития гипокинезии и гиподинамии имеет большое значение для здоровья. Это связано с глубокой перестройкой микро и макрофункциональных структур организма человека как биосистемы, а пониженный уровень питательной активности оказывает сложное воздействие на человеческий организм.
Учеными установлено, что снижение объема мышечной деятельности ускоряет процессы старения организма, ведет к росту сердечно-сосудистых болезней, возникновению расстройств пищеварения, снижению устойчивости организма к различным инфекциям.
Гипокинезия и ее последствия являются предметом многих исследований, поскольку многообразие причин дефицита движений, степени его выраженности и длительности способствуют возникновению достаточно широкого диапазона осложнений в организме – от незначительных адаптационно-физиологических до патологических.
Если в обычной жизни такая физиологическая перестройка не всегда заметна, то в экстремальных условиях, когда возникает необходимость мобилизовать резервные возможности организма, следствия гипокинезии проявляются более очевидно.
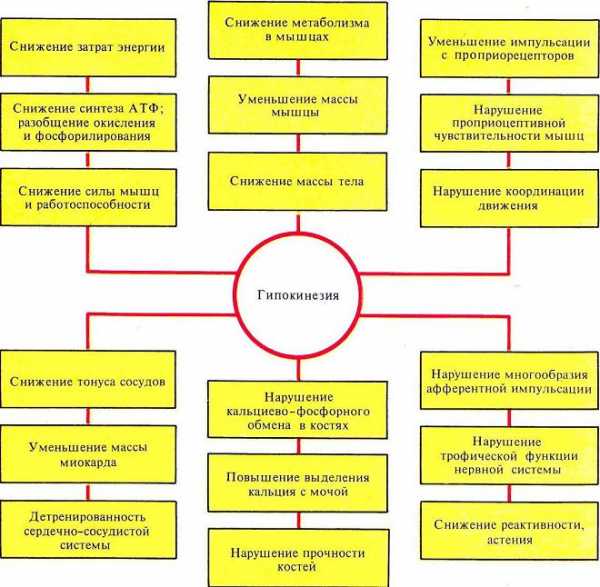
Снижение двигательной активности в первую очередь отражаются в мышечной системе, постепенно вовлекая все основные системы организма. Гипокинезия и гиподинамия приводят к атрофическим мышечным изменениям, общей физической детренированности, нарушениям сердечно-сосудистой системы, понижению ортостатической устойчивости, изменению водно-солевого баланса, деминерализации костей. Гипокинезия приводит к:
- Снижению функциональной активности органов и систем;
- Ухудшению снабжения тканей кислородоми интенсивности обменных процессов;
- Уменьшению жизненной емкости легких и интенсивности газообмена;
- Снижениюсилы сердечных сокращений, что связано с уменьшением венозного возврата в предсердия;
- Сокращению минутного объема и массы сердца;
- Ухудшению устойчивости к различным неблагоприятным факторам;
- Нарушению координации движений.
Наиболее устойчивыми к развитию признаков гипокинезии считаются мышцы антигравитационного характера (шеи, спины). Быстрее всего атрофируются мышцы живота, что негативно сказывается на кровообращении, дыхании и пищеварении.

Лечение гипокинезии
Малоподвижный образ жизни является противоестественным состоянием для человека. Гипокинезия и гиподинамия особенно опасны в сочетании с избыточным питанием. Это может привести к ожирению и связанным с ним осложнениям.
Практически все исследования подтверждают, что физическая активность является естественным стимулятором различных жизненно важных функций организма. Поэтому лечение гипокинезии является профилактикой развитияопасных для жизни нарушений.
Поскольку недостаточность двигательной активности довольно часто вызывается именно образом жизни, прежде всего, следует подумать о мотивации к его изменению. Первым шагом к преодолению гипокинезии считается регулярная утренняя зарядка. Это хороший способ повысить тонус перед рабочим днем и наиболее простой метод увеличения физической активности. В утреннем комплексе можно использовать различные упражнения, сохраняя правильную последовательность:
- Ходьба и потягивания;
- Упражнения для рук и плечевого пояса, мышц живота, туловища и ног;
- Силовые упражнения;
- Упражнения на расслабление;
- Ходьба, бег и дыхательные упражнения.
Для лечения гипокинезии хорошо подходит ходьба. Считается, что 10 000 шагов в день обеспечивают минимум необходимой двигательной активности для здорового человека. Также нужно стараться не пользоваться лифтом, а выходные дни посвящать активному отдыху.
это что? Гипокинезия: определение, виды и лечение
Гипокинезия – это что такое? Ответ на поставленный вопрос вы сможете узнать из данной статьи. Кроме того, мы подробно расскажем вам о том, по каким причинам такое патологическое состояние возникает, опишем его виды и представим способы лечения.

Общие сведения
Гипокинезия – особое состояние организма, обусловленное недостаточной двигательной активностью. Следует отметить, что такое отклонение не представляет собой опасности для жизни пациента. Однако в отдельных случаях, когда у больного наблюдается выраженная обездвиженность, оно может привести к довольно серьезным осложнениям (эмболии легочной артерии, сепсису и проч.).
Несмотря на то что такое состояние встречается не очень часто, гипокинезия все же требует к себе особого внимания, так как приводит пациента к существенным социальным и функциональным ограничениям.
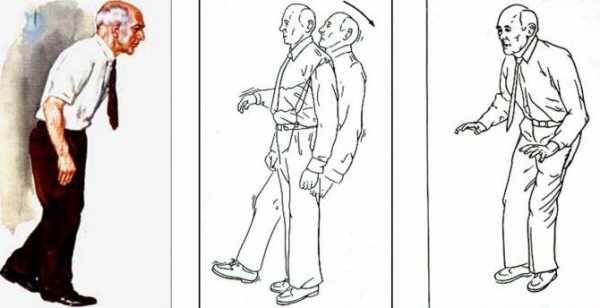
Причины возникновения
Гипокинезия – это ограничение подвижности человека, которое может возникнуть вследствие разных причин. Рассмотрим некоторые из них более подробно:
- Инфекции ЦНС довольно часто вызывают нарушения, которые становятся причинами развития гипокинезии.
- Фармакологические средства иногда также вызывают подобное отклонение. Как правило, это происходит вследствие блокирования нейрорецепторов.
- Различные травмы нередко вызывают такое патологическое состояние, как гипокинезия. Это может произойти после огнестрельных ранений, падений, сильных ударов по голове и проч.
- При интоксикации также поражаются специфические нейроны, которые приводят к частичной обездвиженности или заторможенности человека.
- Сосудистые расстройства часто становятся причинами изолированного инфаркта, что приводит к развитию гипокинезии. Кстати, такое отклонение нередко проявляется при мультиинфарктном состоянии.
- Дегенеративные расстройства могут довольно легко привести к потере специфических клеток с нейротрансмиттерами, которые отвечают за физиологическое назначение человека.

Другие причины
Гипокинезия – это комплекс двигательных расстройств, которые могут возникнуть на фоне психиатрической нестабильности человека.
- Депрессия. Подобное состояние довольно быстро и легко приводит к психомоторной заторможенности. Так, вследствие затяжной депрессии спонтанные движения вполне здорового человека могут стать ограниченными и замедленными.
- Кататония. Данное отклонение сопровождается выраженным ограничением спонтанных движений. Как правило, это происходит вследствие того, что человек находится в неподвижном состоянии довольно длительное время. Внешне такие люди выглядят, как только что проснувшиеся. Неофициально данный феномен называют «восковой гибкостью».
Помимо всего прочего, причиной развития гипокинезии могут послужить и метаболические расстройства, в том числе гипотиреоз. Обычно такие отклонения сопровождаются общим замедлением всех двигательных функций. Кроме этого, упомянутое состояние нередко возникает на фоне нервно-мышечных расстройств. Такое патологическое состояние характеризуется выраженной ригидностью мышечных тканей, замедлением темпа движений, особенно в мускулатуре верхних и нижних конечностей.
Виды гипокинезии
Теперь вам известно, что такое гипокинезия. Следует отметить, что в медицинской практике отмечают несколько видов такого патологического состояния. Рассмотрим их более подробно.
- Физиологический вид. Данное отклонение может возникнуть вследствие влияния генетических факторов, аномалии в развитии человека и наличия моторной «дебильности».
- Привычно-бытовой вид. Такое состояние появляется из-за излишнего бытового комфорта, который приводит к снижению двигательной инициативности, а также привыканию к малоподвижному образу жизни. Кроме этого, данное отклонение может возникнуть вследствие пренебрежения физической культурой.
- Клинический вид (нозогенный). В этом случае ограничение объема движений возникает вследствие производственной необходимости. Также данное отклонение может образоваться из-за заболеваний опорно-двигательного аппарата и различных травм, которые требуют длительного постельного режима.
- Школьный вид. В данном случае гипокинезия развивается вследствие неправильной организации учебно-воспитательного процесса (например, при перегрузке учебными занятиями, отсутствии свободного времени, игнорировании физического воспитания и проч.).
- Климатогеографический вид. Гипокинезия, возникающая из-за неблагоприятных климатических или географических условий.
- Экспериментальный вид. Данное состояние представляет собой моделирование пониженной двигательной активности с целью проведения медико-биологических исследований.
Гипокинезия и гиподинамия
Как видите, гипокинезия может развиться на фоне различных психических и неврологических расстройств. Помимо этого, подобное состояние нередко вызывается малоподвижным характером рабочей деятельности человека или же его образом жизни в целом. В таких случаях данное отклонение может привести к гиподинамии.
Гипокинезия – что это такое? На этот вопрос мы ответили чуть выше. Сейчас же следует рассказать о том, что представляет собой гиподинамия. Данное слово образовалось от греческого и буквально означает пониженную подвижность.
Такое отклонение сопровождается нарушениями функций организма (кровообращения, опорно-двигательного аппарата, пищеварения и дыхания) при заметном ограничении двигательной активности человека, а также снижении силы сокращения мышц. Распространенность гиподинамии все больше возрастает в связи с урбанизацией, механизацией и автоматизацией труда.
По утверждению специалистов, гиподинамия является следствием освобождения людей от физического труда. Очень часто такое отклонение неофициально называют «болезнью цивилизации».
Чем опасно?
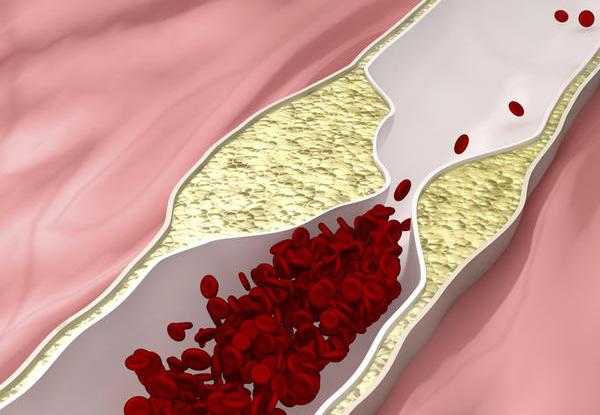
Гиподинамия особенно сильно влияет на сердечно-сосудистую систему. Ведь вследствие такого отклонения у человека уменьшается трудоспособность, ослабевает сила сокращений сердца, а также снижается тонус сосудов. Пагубное влияние сказывается и на обмене энергии и веществ. Результатами гиподинамии могут стать атеросклероз и ожирение.
Другие отклонения
Говоря о гипокинезии, практически всегда подразумевают состояние человеческого организма, которое сопровождается пониженной двигательной активностью. Однако нередко такой медицинский термин используют и для обозначения заболеваний внутренних органов. Так, у пациентов довольно часто наблюдается гипокинезия желчного пузыря. Данное отклонение характеризуется замедленным опорожнением представленного органа. Как правило, такое заболевание приводит к нарушению пищеварения у детей и взрослых. Более того, если у человека имеется наследственная предрасположенность, то недуг может легко вызвать желчнокаменную болезнь. Для лечения такой патологии пациентам рекомендуют принимать желчегонные средства или отвары из растительных трав, обладающие такими же целебными свойствами.
Помимо всего прочего, у людей может наблюдаться гипокинезия сердца, пищевода, желчевыводящих путей, желудка, кишечника и проч.
Профилактика
Основной профилактикой такого отклонения является постоянное движение человека, физические нагрузки, а также соблюдение здорового образа жизни. Пациентам, у которых имеется предрасположенность к гипокинезии или гиподинамии, рекомендуется отказаться от курения и других вредных привычек, поскольку они способны только усугубить и так нелегкое состояние больного.
Следует также отметить, что разумный двигательный режим человека должен обязательно сочетаться с рациональным питанием, регулярными пешими прогулками и утренней зарядкой.

Лечение
Гипокинезия и гиподинамия, вызванные каким-либо хроническим или острым заболеванием, требуют обязательного медицинского обследования. После выявления причин такого отклонения врачи приступают к его устранению.
Следует отметить, что в клиниках ортопедии и нервных болезней проводится эффективное комплексное восстановление организма человека после периода гиподинамии. Как правило, при таких процедурах присутствуют неврологи, ортопеды, диетологи, массажисты и инструкторы лечебной физкультуры. Индивидуальные занятия проводятся в сочетании с массажем и аппаратной физиотерапией, что помогает восстановить мышечный тонус. Кроме этого, для таких пациентов предусматривается отдельная программа питания, способствующая нормализации массы тела и стабилизации функций внутренних органов. Разработанные двигательные стереотипы сохраняют результативность в течение длительного времени.
гипокинезия сердца - это... Что такое гипокинезия сердца?
- гипокинезия сердца
- (hypokinesia cordis) уменьшение амплитуды сердечных сокращений.
Большой медицинский словарь. 2000.
- гипокинезия
- гипоконид
Смотреть что такое "гипокинезия сердца" в других словарях:
Гипокинезия — Эту статью следует викифицировать. Пожалуйста, оформите её согласно правилам оформления статей. Гипокинезия вынужденное уменьшение объема произвольных движений вследствие характера трудовой деятельности; малая подвижность, недостаточная… … Википедия
Гипокинезия — вынужденное уменьшение объема произвольных движений вследствие характера трудовой деятельности; малая подвижность, недостаточная двигательная активность (ДА) человека. Внедрение научно технического прогресса в производство привело к… … Российская энциклопедия по охране труда
Кардиомиопати́и — (греч. kardia сердце + mys, myos мышца + pathos страдание, болезнь) группа болезней сердца, общим для которых является избирательное первичное поражение миокарда неизвестной этиологии, патогенетически не связанное с воспалением, опухолью,… … Медицинская энциклопедия
Эхокардиография — I Эхокардиография (греч. ēchō отголосок, эхо + kardia сердце + graphō писать, изображать: синоним ультразвуковая кардиография) метод исследования и диагностики нарушений морфологии и механической деятельности сердца, основанный на регистрации… … Медицинская энциклопедия
Дилатационная кардиомиопатия — МКБ 10 I42.042.0 МКБ 9 425.4425.4 OMIM … Википедия
ДКМП — Дилатационная кардиомиопатия (ДКМП) заболевание миокарда, характеризующееся развитием дилатации полостей сердца, с возникновением систолической дисфункции, но без увеличения толщины стенок. Характерно развитие прогрессирующей сердечной… … Википедия
Ста́рость. Старе́ние — Старость, старение. Старость закономерно наступающий период возрастного развития, заключительный этап онтогенеза. Старение неизбежный биологический разрушительный процесс, приводящий к постепенному снижению адаптационных возможностей организма;… … Медицинская энциклопедия
Гиподинамия — I Гиподинамия снижение нагрузки на мышцы и ограничение общей двигательной активности организма. В ряде случаев вместо понятия «гиподинамия» употребляют термин «гипокинезия». Гиподинамия возникает в результате малоподвижного образа жизни, в… … Медицинская энциклопедия
Нейролептический паркинсонизм — синдром, связанный с применением антипсихотиков (нейролептиков) и проявляющийся снижением спонтанной двигательной активности, скованностью и напряжённостью мышц, иногда тремором и постуральными расстройствами (трудностями удерживания… … Википедия
Физиология труда — раздел физиологии, изучающий закономерности протекания физиологических процессов и особенности их регуляции при трудовой деятельности человека, т. е. трудовой процесс в его физиологических проявлениях. Ф. т. решает две основные задачи:… … Большая советская энциклопедия
Гипокинез миокарда это krupnoopt.ru
Что такое гипокинезия левого желудочка
СОЗДАТЬ НОВОЕ СООБЩЕНИЕ.
Но Вы — неавторизованный пользователь.
Если Вы регистрировались ранее, то «залогиньтесь» (форма логина в правой верхней части сайта). Если вы здесь впервые, то зарегистрируйтесь.
Если Вы зарегистрируетесь, то сможете в дальнейшем отслеживать ответы на свои сообщения, продолжать диалог в интересных темах с другими пользователями и консультантами. Помимо этого, регистрация позволит Вам вести приватную переписку с консультантами и другими пользователями сайта.
Гипокинезия – это что такое? Ответ на поставленный вопрос вы сможете узнать из данной статьи. Кроме того, мы подробно расскажем вам о том, по каким причинам такое патологическое состояние возникает, опишем его виды и представим способы лечения.

Общие сведения
Гипокинезия – особое состояние организма, обусловленное недостаточной двигательной активностью. Следует отметить, что такое отклонение не представляет собой опасности для жизни пациента. Однако в отдельных случаях, когда у больного наблюдается выраженная обездвиженность, оно может привести к довольно серьезным осложнениям (эмболии легочной артерии, сепсису и проч.).
Несмотря на то что такое состояние встречается не очень часто, гипокинезия все же требует к себе особого внимания, так как приводит пациента к существенным социальным и функциональным ограничениям.
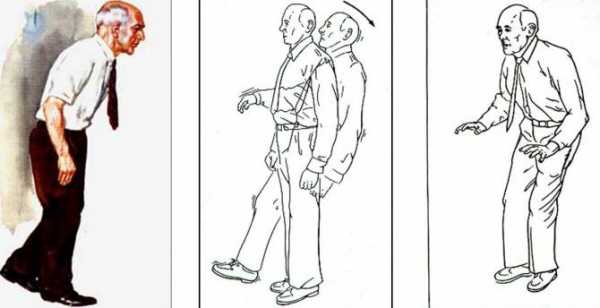
Причины возникновения
Гипокинезия – это ограничение подвижности человека, которое может возникнуть вследствие разных причин. Рассмотрим некоторые из них более подробно:
- Инфекции ЦНС довольно часто вызывают нарушения, которые становятся причинами развития гипокинезии.
- Фармакологические средства иногда также вызывают подобное отклонение. Как правило, это происходит вследствие блокирования нейрорецепторов.
- Различные травмы нередко вызывают такое патологическое состояние, как гипокинезия. Это может произойти после огнестрельных ранений, падений, сильных ударов по голове и проч.
- При интоксикации также поражаются специфические нейроны, которые приводят к частичной обездвиженности или заторможенности человека.
- Сосудистые расстройства часто становятся причинами изолированного инфаркта, что приводит к развитию гипокинезии. Кстати, такое отклонение нередко проявляется при мультиинфарктном состоянии.
- Дегенеративные расстройства могут довольно легко привести к потере специфических клеток с нейротрансмиттерами, которые отвечают за физиологическое назначение человека.

Другие причины
Гипокинезия – это комплекс двигательных расстройств, которые могут возникнуть на фоне психиатрической нестабильности человека.
- Депрессия. Подобное состояние довольно быстро и легко приводит к психомоторной заторможенности. Так, вследствие затяжной депрессии спонтанные движения вполне здорового человека могут стать ограниченными и замедленными.
- Кататония. Данное отклонение сопровождается выраженным ограничением спонтанных движений. Как правило, это происходит вследствие того, что человек находится в неподвижном состоянии довольно длительное время. Внешне такие люди выглядят, как только что проснувшиеся. Неофициально данный феномен называют «восковой гибкостью».
Помимо всего прочего, причиной развития гипокинезии могут послужить и метаболические расстройства, в том числе гипотиреоз. Обычно такие отклонения сопровождаются общим замедлением всех двигательных функций. Кроме этого, упомянутое состояние нередко возникает на фоне нервно-мышечных расстройств. Такое патологическое состояние характеризуется выраженной ригидностью мышечных тканей, замедлением темпа движений, особенно в мускулатуре верхних и нижних конечностей.
Виды гипокинезии
Теперь вам известно, что такое гипокинезия. Следует отметить, что в медицинской практике отмечают несколько видов такого патологического состояния. Рассмотрим их более подробно.
- Физиологический вид. Данное отклонение может возникнуть вследствие влияния генетических факторов, аномалии в развитии человека и наличия моторной «дебильности».
- Привычно-бытовой вид. Такое состояние появляется из-за излишнего бытового комфорта, который приводит к снижению двигательной инициативности, а также привыканию к малоподвижному образу жизни. Кроме этого, данное отклонение может возникнуть вследствие пренебрежения физической культурой.
- Клинический вид (нозогенный). В этом случае ограничение объема движений возникает вследствие производственной необходимости. Также данное отклонение может образоваться из-за заболеваний опорно-двигательного аппарата и различных травм, которые требуют длительного постельного режима.
- Школьный вид. В данном случае гипокинезия развивается вследствие неправильной организации учебно-воспитательного процесса (например, при перегрузке учебными занятиями, отсутствии свободного времени, игнорировании физического воспитания и проч.).
- Климатогеографический вид. Гипокинезия, возникающая из-за неблагоприятных климатических или географических условий.
- Экспериментальный вид. Данное состояние представляет собой моделирование пониженной двигательной активности с целью проведения медико-биологических исследований.
Гипокинезия и гиподинамия
Как видите, гипокинезия может развиться на фоне различных психических и неврологических расстройств. Помимо этого, подобное состояние нередко вызывается малоподвижным характером рабочей деятельности человека или же его образом жизни в целом. В таких случаях данное отклонение может привести к гиподинамии.
Гипокинезия – что это такое? На этот вопрос мы ответили чуть выше. Сейчас же следует рассказать о том, что представляет собой гиподинамия. Данное слово образовалось от греческого и буквально означает пониженную подвижность.
Такое отклонение сопровождается нарушениями функций организма (кровообращения, опорно-двигательного аппарата, пищеварения и дыхания) при заметном ограничении двигательной активности человека, а также снижении силы сокращения мышц. Распространенность гиподинамии все больше возрастает в связи с урбанизацией, механизацией и автоматизацией труда.
По утверждению специалистов, гиподинамия является следствием освобождения людей от физического труда. Очень часто такое отклонение неофициально называют «болезнью цивилизации».
Чем опасно?
Гиподинамия особенно сильно влияет на сердечно-сосудистую систему. Ведь вследствие такого отклонения у человека уменьшается трудоспособность, ослабевает сила сокращений сердца, а также снижается тонус сосудов. Пагубное влияние сказывается и на обмене энергии и веществ. Результатами гиподинамии могут стать атеросклероз и ожирение.
Другие отклонения
Говоря о гипокинезии, практически всегда подразумевают состояние человеческого организма, которое сопровождается пониженной двигательной активностью. Однако нередко такой медицинский термин используют и для обозначения заболеваний внутренних органов. Так, у пациентов довольно часто наблюдается гипокинезия желчного пузыря. Данное отклонение характеризуется замедленным опорожнением представленного органа. Как правило, такое заболевание приводит к нарушению пищеварения у детей и взрослых. Более того, если у человека имеется наследственная предрасположенность, то недуг может легко вызвать желчнокаменную болезнь. Для лечения такой патологии пациентам рекомендуют принимать желчегонные средства или отвары из растительных трав, обладающие такими же целебными свойствами.
Помимо всего прочего, у людей может наблюдаться гипокинезия сердца, пищевода, желчевыводящих путей, желудка, кишечника и проч.
Профилактика
Основной профилактикой такого отклонения является постоянное движение человека, физические нагрузки, а также соблюдение здорового образа жизни. Пациентам, у которых имеется предрасположенность к гипокинезии или гиподинамии, рекомендуется отказаться от курения и других вредных привычек, поскольку они способны только усугубить и так нелегкое состояние больного.
Следует также отметить, что разумный двигательный режим человека должен обязательно сочетаться с рациональным питанием, регулярными пешими прогулками и утренней зарядкой.

Гипокинезия и гиподинамия, вызванные каким-либо хроническим или острым заболеванием, требуют обязательного медицинского обследования. После выявления причин такого отклонения врачи приступают к его устранению.
Следует отметить, что в клиниках ортопедии и нервных болезней проводится эффективное комплексное восстановление организма человека после периода гиподинамии. Как правило, при таких процедурах присутствуют неврологи, ортопеды, диетологи, массажисты и инструкторы лечебной физкультуры. Индивидуальные занятия проводятся в сочетании с массажем и аппаратной физиотерапией, что помогает восстановить мышечный тонус. Кроме этого, для таких пациентов предусматривается отдельная программа питания, способствующая нормализации массы тела и стабилизации функций внутренних органов. Разработанные двигательные стереотипы сохраняют результативность в течение длительного времени.
Только верное мнение
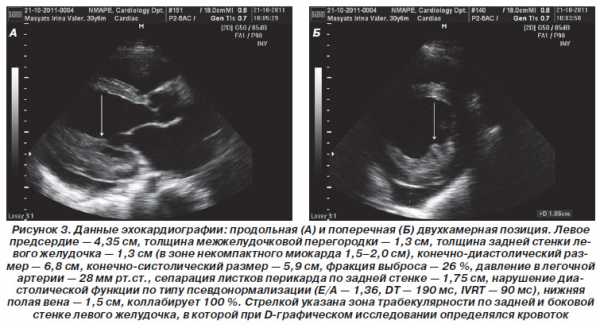 Выделяются также три типа нарушения регионарной сократимости левого желудочка. Петля Т ориентирована в зону III октанта. Внизу: формулы расчета массы миокарда левого желудочка, используемые в компьютерных программах. Изменяется ориентация моментных векторов петли QRS 0,02 — 0,04 с; они располагаются в зоне VIII и V октантов. Постинфарктное ремоделирование левого желудочка. Это называется ранней дилатацией левого желудочка.
Выделяются также три типа нарушения регионарной сократимости левого желудочка. Петля Т ориентирована в зону III октанта. Внизу: формулы расчета массы миокарда левого желудочка, используемые в компьютерных программах. Изменяется ориентация моментных векторов петли QRS 0,02 — 0,04 с; они располагаются в зоне VIII и V октантов. Постинфарктное ремоделирование левого желудочка. Это называется ранней дилатацией левого желудочка. Повышение эл. активности ПП. Изменения миокарда с признаками снижения кровоснабжения в передней и верх… В конце лета при ходьбе появились в области левой лопатки сперва похолодание, «беганье мурашек», онемение, потом переходило в сильное жжение. Судя по описанию, данным ЭКГ и, особенно, ЭхоКГ, Вы летом перенесли на ногах инфаркт миокарда. Граница между акинетичным и нормальным миокардом иногда хорошо визуализируется.
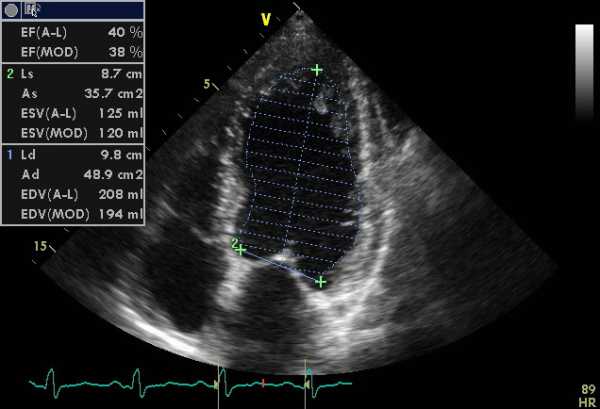
ВКГ при инфарктах миокарда (переднеперегородочный — заднебоковой)
Несмотря на упомянутые ограничения, эхокардиографическое исследование в покое, дает ценную информацию при ишемической болезни сердца. Отсутствие нарушений локальной сократимости ЛЖ во время болей в грудной клетке практически исключает ишемию или инфаркт миокарда в качестве причины болей (при хорошей визуализации сердца).
Учебно-методическое пособие предназначено для студентов, обучающихся пропедевтике внутренних болезней в системе Высшего профессионального образования по специальности «Стоматология»
Кроме того, следует сравнивать локальную сократимость различных сегментов ЛЖ, исследовать эхо-структуру ткани миокарда в исследуемой области. Для описания выявленных нарушений локальной сократимости ЛЖ и количественного их выражения прибегают к делению миокарда на сегментов. Нарушения локальной сократимости в бассейнах правой и левой коронарных артерий обнаруживаются при эхокардиографическом исследовании с примерно одинаковой частотой. Рисунок 5.6. Эффект частоты сердечных сокращений на исследование диастолического наполнения левого желудочка.
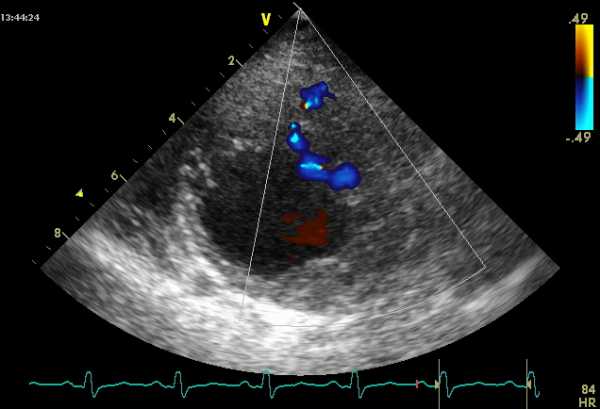
Частота сердечных сокращений в данном случае равна 95 мин–1. Е — кровоток раннего диастолического наполнения левого желудочка, А — кровоток во время систолы предсердий. Изменения формы ЛЖ при различных заболеваниях сердца недостаточно изучены и редко обсуждаются в эхокардиографической литературе.
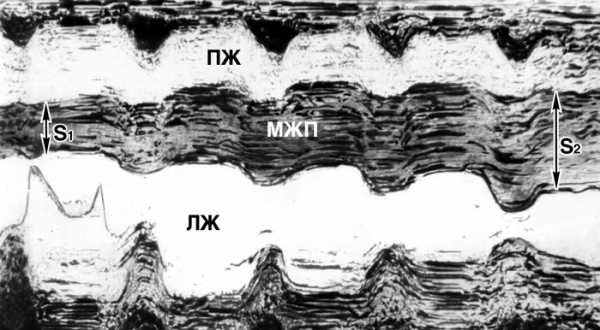
Нарушается электрическая активация желудочков в пределах 0,01 — 0,015 с и частично 0,02 с. На ВКГ при этом отсутствует начальное отклонение. Петля QRS располагается сзади и почти горизонтально оси Y и левой поперечной плоскости. Преобладают потенциалы передней стенки левого желудочка, в результате чего пространственная ориентация векторов петли QRS сдвигается вперед от очага поражения. Гипокинез, представляющий собой снижение амплитуды движения и утолщения миокарда исследуемой области.
Осложнения инфаркта миокарда. Эхокардиографическая диагностика этих осложнений позволяет не только уточнить диагноз, но и в ряде случаев изменить тактику ведения пациентов с инфарктом миокарда. У больного, перенесшего острый инфаркт миокарда, уже в первые 72 ч в сердце происходит растяжение и истончение миокарда в зоне инфаркта. Поздняя дилатация может продолжаться в течение долгого времени после инфаркта миокарда.
Умеренная легочная гипертензия СДЛА -36 мм рт.ст. Заключение ЭКГ в этот же день: Синусовая аритмия с ЧСС 60-71 уд. в минуту. ЛЖ. Раньше ( год назад) на УЗИ не было гипокинезии и ФВ была 68%, на ЭКГ тоже не было очаговых изменений. Почему появилась гипокинезия на уЗИ и очаговые изменения на ЭКГ, и значительно снизилась ФВ? Надо ли к этому серьезно отнестись?
Именно следствием его явились явления гипокинезии на ЭХО, очаговые изменения на ЭКГ и небольшое снижение фракции выбоса, которая все-таки остается в пределах нормы. Отнестись к этому надо серьезно. Чаще всего в комбинации с ними мы назначаем бета-блокаторы. Но у Вас бронхиальная астма, ХОБЛ. Тут можно попробовать очень маленькие дозы (конкор кор по 1,25 — 2,5 мг один раз в день) и посмотреть на реакцию.
Инфаркт миокарда характеризуется формированием процесса структурно-геометрических изменений левого желудочка, которое обозначается термином ремоделирование. Дискинез, когда исследуемый участок левого желудочка движется в направлении, противоположном нормальному. Рисунок 5.5. Исследование диастолической функции левого желудочка: допплеровское исследование трансмитрального кровотока в импульсном режиме.
Гипокинезия - это... Что такое Гипокинезия?
комплекс двигательных расстройств (понижение двигательной активности и замедленность движений), развивающихся при поражениях ц.н.с. Ограничение подвижности, обусловленное образом жизни, особенностями профессиональной деятельности, постельным режимом в период заболевания, иммобилизацией (гипсовые повязки, скелетное вытяжение) и сопровождающееся дефицитом мышечной нагрузки, носит название гиподинамии. Гипокинезия наблюдается у больных Паркинсонизмом различной этиологии (см. Акинетико-ригидный синдром) вследствие нарушения функций экстрапирамидной системы. Г., достигающая степени акинезии, может быть фрагментом синдромов, развивающихся вследствие блокады активирующего влияния ретикулярной формации среднего мозга (например, апаллического синдрома (Апаллический синдром)).Длительная Г. ведет к детренированности гомеостатических механизмов, к снижению приспособительных и компенсаторных реакций, предрасполагает к ряду заболеваний. Специфическими же последствиями Г. являются изменения функциональной и структурной основы локомоций (тугоподвижность суставов, дискоординация движений, изменение стереотипа двигательной активности).
Патологическое снижение двигательной активности с нарушением нормальных статокинетических рефлексов вызывает комплекс полиморфных расстройств. Постепенно снижаются энергетический обмен с тенденцией к отрицательному азотистому балансу, основной обмен и потребление кислорода; возрастает кислородная задолженность при малоизменившемся внешнем дыхании. Повышается выделение с мочой азота, серы, фосфора и особенно кальция, развивается остеопороз. Происходят отрицательные сдвиги в процессах обмена электролитов, воды, микроэлементов, кортикостероидов, ферментов, витаминов. Утрачивается аппетит, снижается моторная функция кишечника, уменьшается масса тела. Отмечается перестройка нейрогуморальных регуляций вегетативно-висцеральных функций, особенно сердечно-сосудистой системы. На ЭКГ обнаруживают признаки нарушения трофики миокарда с явлениями замедления проводимости и сдвигами фазовой структуры сердечного цикла. Изменяется реактивность сердечно-сосудистой системы на фармакологические воздействия. В связи с угнетением иммунореактивности активируется условно-патогенная флора, возникают острые или обостряются хронические инфекционные процессы. Лечение Г. и нарушений, вызванных ею, требует комплексного подхода, учета характера синдрома, вызванного основным заболеванием. Больным рекомендуются занятия с методистом; лечебная физкультура должна сочетаться с медикаментозной терапией (назначение препаратов, улучшающих нервно-мышечную проводимость, регулирующих мышечный тонус). Библиогр.: Лобзин В.С., Михайленко А.А. и Панов А.Г. Клиническая нейрофизиология и патология гипокинезии, Л., 1979.гипокинезия задней стенки левого желудочка что это
Н. И. АРИНЧИН, член-корреспондент АН БССР
Специалисты вполне обоснованно утверждают, что гипокинезия (снижение двигательной активности)—один из наиболее опасных факторов риска сердечно-сосудистых заболеваний, в частности ишемической болезни сердца и таких ее проявлений, как стенокардия, инфаркт миокарда. Но вот вопрос: почему, когда бездействуют скелетные мышцы, обеспечивающие различные движения, страдает сердце? Казалось бы, ответ давно найден: интенсивная деятельность крупных групп скелетных мышц, периодические сокращения мышц рук, ног, корпуса, шеи способствуют увеличению вентиляции легких, усилению процессов обмена веществ в организме, лучшему снабжению кислородом, питательными веществами всех органов и систем, не исключая и сердце. Но, как выясняется, дело не только в этом.
Известно, что в организме имеются экстракардиальные, то есть внесердечные, факторы, или механизмы, кровообращения. К ним относятся грудной, брюшной, диафрагмальный насосы, венозные помпы, призванные облегчать продвижение крови главным образом по -венозным сосудам.
Для движения крови по артериальным сосудам вполне достаточно того высокого давления, под которым она выталкивается из левого желудочка в аорту,—120 миллиметров ртутного столба. Но по мере прохождения крови по многочисленным артериальным путям давление ее постепенно падает и в капиллярах снижается до 10—15 миллиметров ртутного столба. А для того, чтобы поднять кровь по венам, скажем, нижних конечностей, обратно к сердцу, необходимо давление 60 и даже 100 (в зависимости от роста человека) миллиметров ртутного столба. Вот здесь-то не обойтись без вне-сердечных механизмов кровообращения, таких, например, как диафрагма, отделяющая грудную полость от брюшной. При вдохе она опускается, и объем грудной полости увеличивается, давление в ней падает, а в брюшной полости повышается. В результате кровь из вен брюшной полости поступает в вены грудной полости. А во время выдоха диафрагма поднимается, и тогда увеличивается объем брюшной полости, давление в ней падает, и кровь из вен нижних конечностей поднимается в вены брюшной полости, чтобы при вдохе устремиться в венозные сосуды грудной полости и затем достичь правого предсердия сердца.
Подумайте о своем труженике—сердце. Оно тоже устает, и ему необходимо помогать, причем повседневно, всю жизнь!
Лишь в условиях двигательной активности совершенствуются и эффективно работают периферические «сердца»—скелетные мышцы. В бездеятельности они атрофируются, страдает их насосная функция, а значит, и функция сердца.
Больше ходите пешком, не бойтесь пройти марш-другой по лестнице, ежедневно утром делайте зарядку, играйте в спортивные игры, ходите в туристские походы, плавайте. Словом, двигайтесь, двигайтесь, двигайтесь!
считали лишь потребителями крови. Усиление же кровоснабжения скелетных мышц в 40—60 раз при физической работе (так называемая рабочая гиперемия) расценивалось как дополнительная нагрузка на сердце. Из чего, естественно, вытекало, что охранительным режимом для сердца является мышечный покой. Но даже снижение двигательной активности, не говоря уже о полном покое, обернулось отрицательными последствиями не только для здорового, но и больного сердца. По наблюдениям клиницистов, пациенты, перенесшие инфаркт миокарда, выздоравливали тем быстрее, чем раньше они начинали двигаться. Не случайно ранняя оптимальная двигательная активность и лечебная физкультура, которые назначаются с учетом характера заболевания, возраста больного, возможностей его организма, получают все большее применение в кардиологической практике. Такая тактика способствует скорейшему выздоровлению, более полной реабилитации больных, страдающих сердечнососудистыми заболеваниями.
Объяснить это можно вот чем. Как показали исследования, проведенные, в частности, в Институте физиологии АН БССР, скелетные мышцы, усиленно функционируя, не только не затрудняют работу сердца, а, напротив, активно помогают ему гнать кровь по сосудам организма.
В экспериментах удалось выяснить, что скелетная мышца действует подобно нагнетающе-присасывающему насосу. С помощью приборов исследователи регистрировали объем и давление крови в венозном сосуде сразу на выходе его из скелетной мышцы. Как и следовало ожидать, когда мышца находилась в покое, то из вены вытекало мало крови, и давление ее было низким. Если же мышцу заставляли работать, то и объем крови увеличивался, и резко возрастали цифры давления. Скелетная мышца, функционируя, нагнетала кровь в вену под давлением, которое ничуть не уступало давлению крови в аорте, а порой и превышало его, достигая 200—260 миллиметров ртутного столба. Причем мышца проявляла себя как мощный насос и при ритмических сокращениях, характерных для бега, ходьбы, и при длительных статических, так называемых те-танических, напряжениях (удержание тяжестей).
Когда исследователи пережимали артерию, доставляющую кровь к мышце, она начинала усиленно забирать, присасывать остатки • крови из артерии. В результате давление в артериальном сосуде падало, а в некоторых случаях даже становилось отрицательным.
К тому же скелетная мышца оказалась способной самостоятельно гнать кровь по сосудам. Изолированная от организма и подсоединенная к системе стеклянных и резиновых трубочек, она, сокращаясь и расслабляясь, успешно гнала кровь по искусственному кругу кровообращения.
Вопрос о помощниках сердца волновал ученых и врачей давно. Еще в XVII веке английский естествоиспытатель и врач Вильям Гарвей, открывший основные законы кровообращения, утверждал, что движению крови помогают сокращающиеся скелетные мышцы. В начале нашего века выдающийся русский врач М. В. Яновский высказал идею о существовании периферических «сердец» в кровеносных сосудах. Вокруг этой гипотезы развертывались острые дискуссии. Но поскольку ученый искал эти «сердца» в сосудистой системе и не находил, то дискуссии закончились отрицанием наличия в организме артериальных периферических «сердец».
Да, действительно, артериальных периферических «сердец» нет. Но есть—сегодня мы можем это утверждать— мышечные периферические «сердца». В организме человека на- • считывается более 600 скелетных мышц, а значит, и 600 периферических «сердец». Они вместе с другими эк-стракардиальными механизмами помогают сердцу и обеспечивают движение крови по венозному рурлу, без чего невозможна ее циркуляция по замкнутой системе кровообращения.
И теперь ясно, что губительное влияние гипокинезии на сердечно-сосудистую систему кроется прежде всего в том, что двигательный покой снижает насосную деятельность скелетных мышц. Мышцы, которые слабо и редко сокращаются, становятся только иждивенцами, только потребителями крови, а сердце, не получая от них должной помощи, излишне напрягается и преждевременно изнашивается.
Источник: www.bibliotekar.ru
Н. И. АРИНЧИН, член-корреспондент АН БССР
Специалисты вполне обоснованно утверждают, что гипокинезия (снижение двигательной активности)—один из наиболее опасных факторов риска сердечно-сосудистых заболеваний, в частности ишемической болезни сердца и таких ее проявлений, как стенокардия, инфаркт миокарда. Но вот вопрос: почему, когда бездействуют скелетные мышцы, обеспечивающие различные движения, страдает сердце? Казалось бы, ответ давно найден: интенсивная деятельность крупных групп скелетных мышц, периодические сокращения мышц рук, ног, корпуса, шеи способствуют увеличению вентиляции легких, усилению процессов обмена веществ в организме, лучшему снабжению кислородом, питательными веществами всех органов и систем, не исключая и сердце. Но, как выясняется, дело не только в этом.
Известно, что в организме имеются экстракардиальные, то есть внесердечные, факторы, или механизмы, кровообращения. К ним относятся грудной, брюшной, диафрагмальный насосы, венозные помпы, призванные облегчать продвижение крови главным образом по -венозным сосудам.
Для движения крови по артериальным сосудам вполне достаточно того высокого давления, под которым она выталкивается из левого желудочка в аорту,—120 миллиметров ртутного столба. Но по мере прохождения крови по многочисленным артериальным путям давление ее постепенно падает и в капиллярах снижается до 10—15 миллиметров ртутного столба. А для того, чтобы поднять кровь по венам, скажем, нижних конечностей, обратно к сердцу, необходимо давление 60 и даже 100 (в зависимости от роста человека) миллиметров ртутного столба. Вот здесь-то не обойтись без вне-сердечных механизмов кровообращения, таких, например, как диафрагма, отделяющая грудную полость от брюшной. При вдохе она опускается, и объем грудной полости увеличивается, давление в ней падает, а в брюшной полости повышается. В результате кровь из вен брюшной полости поступает в вены грудной полости. А во время выдоха диафрагма поднимается, и тогда увеличивается объем брюшной полости, давление в ней падает, и кровь из вен нижних конечностей поднимается в вены брюшной полости, чтобы при вдохе устремиться в венозные сосуды грудной полости и затем достичь правого предсердия сердца.
Подумайте о своем труженике—сердце. Оно тоже устает, и ему необходимо помогать, причем повседневно, всю жизнь!
Лишь в условиях двигательной активности совершенствуются и эффективно работают периферические «сердца»—скелетные мышцы. В бездеятельности они атрофируются, страдает их насосная функция, а значит, и функция сердца.
Больше ходите пешком, не бойтесь пройти марш-другой по лестнице, ежедневно утром делайте зарядку, играйте в спортивные игры, ходите в туристские походы, плавайте. Словом, двигайтесь, двигайтесь, двигайтесь!
считали лишь потребителями крови. Усиление же кровоснабжения скелетных мышц в 40—60 раз при физической работе (так называемая рабочая гиперемия) расценивалось как дополнительная нагрузка на сердце. Из чего, естественно, вытекало, что охранительным режимом для сердца является мышечный покой. Но даже снижение двигательной активности, не говоря уже о полном покое, обернулось отрицательными последствиями не только для здорового, но и больного сердца. По наблюдениям клиницистов, пациенты, перенесшие инфаркт миокарда, выздоравливали тем быстрее, чем раньше они начинали двигаться. Не случайно ранняя оптимальная двигательная активность и лечебная физкультура, которые назначаются с учетом характера заболевания, возраста больного, возможностей его организма, получают все большее применение в кардиологической практике. Такая тактика способствует скорейшему выздоровлению, более полной реабилитации больных, страдающих сердечнососудистыми заболеваниями.
Объяснить это можно вот чем. Как показали исследования, проведенные, в частности, в Институте физиологии АН БССР, скелетные мышцы, усиленно функционируя, не только не затрудняют работу сердца, а, напротив, активно помогают ему гнать кровь по сосудам организма.
В экспериментах удалось выяснить, что скелетная мышца действует подобно нагнетающе-присасывающему насосу. С помощью приборов исследователи регистрировали объем и давление крови в венозном сосуде сразу на выходе его из скелетной мышцы. Как и следовало ожидать, когда мышца находилась в покое, то из вены вытекало мало крови, и давление ее было низким. Если же мышцу заставляли работать, то и объем крови увеличивался, и резко возрастали цифры давления. Скелетная мышца, функционируя, нагнетала кровь в вену под давлением, которое ничуть не уступало давлению крови в аорте, а порой и превышало его, достигая 200—260 миллиметров ртутного столба. Причем мышца проявляла себя как мощный насос и при ритмических сокращениях, характерных для бега, ходьбы, и при длительных статических, так называемых те-танических, напряжениях (удержание тяжестей).
Когда исследователи пережимали артерию, доставляющую кровь к мышце, она начинала усиленно забирать, присасывать остатки • крови из артерии. В результате давление в артериальном сосуде падало, а в некоторых случаях даже становилось отрицательным.
К тому же скелетная мышца оказалась способной самостоятельно гнать кровь по сосудам. Изолированная от организма и подсоединенная к системе стеклянных и резиновых трубочек, она, сокращаясь и расслабляясь, успешно гнала кровь по искусственному кругу кровообращения.
Вопрос о помощниках сердца волновал ученых и врачей давно. Еще в XVII веке английский естествоиспытатель и врач Вильям Гарвей, открывший основные законы кровообращения, утверждал, что движению крови помогают сокращающиеся скелетные мышцы. В начале нашего века выдающийся русский врач М. В. Яновский высказал идею о существовании периферических «сердец» в кровеносных сосудах. Вокруг этой гипотезы развертывались острые дискуссии. Но поскольку ученый искал эти «сердца» в сосудистой системе и не находил, то дискуссии закончились отрицанием наличия в организме артериальных периферических «сердец».
Да, действительно, артериальных периферических «сердец» нет. Но есть—сегодня мы можем это утверждать— мышечные периферические «сердца». В организме человека на- • считывается более 600 скелетных мышц, а значит, и 600 периферических «сердец». Они вместе с другими эк-стракардиальными механизмами помогают сердцу и обеспечивают движение крови по венозному рурлу, без чего невозможна ее циркуляция по замкнутой системе кровообращения.
И теперь ясно, что губительное влияние гипокинезии на сердечно-сосудистую систему кроется прежде всего в том, что двигательный покой снижает насосную деятельность скелетных мышц. Мышцы, которые слабо и редко сокращаются, становятся только иждивенцами, только потребителями крови, а сердце, не получая от них должной помощи, излишне напрягается и преждевременно изнашивается.
Источник: lechebnik.info
Гипертрофия миокарда левого желудочка сердца
Левый желудочек – это камера сердца, которая представляет собой полость, принимающую артериальную кровь из левого предсердия через митральный клапан и выталкивающую ее в аорту через аортальный клапан для дальнейшего продвижения крови по сосудам организма. Толщина мышечной стенки левого желудочка в области верхушки составляет около 14 мм, в области перегородки между правым и левым желудочками – 4 мм, в боковых и задних отделах – 11 мм. Функция мышечных клеток желудочка состоит в том, чтобы расслабляться в фазу диастолы и принимать кровь, а затем сокращаться в фазу систолы и изгонять кровь в аорту, и чем больше крови поступит в желудочек и сильнее растянет его стенки, тем сильнее будет мышечное сокращение.
Если в желудочек поступает больше крови или его стенки должны преодолеть большее сопротивление при выталкивании крови в аорту, чем обычно, то развивается перегрузка желудочка объемом или давлением соответственно. При этом постепенно происходит компенсаторная (приспособительная) реакция миокарда желудочка на перегрузку, которая проявляется утолщением и удлинением мышечных клеток, увеличением количества внутриклеточных структур в них и увеличением общей массы миокарда. Этот процесс носит название гипертрофии миокарда. В результате увеличения массы миокарда возрастает потребность его в кислороде, но она не удовлетворяется имеющимися коронарными артериями, что приводит к кислородному голоданию мышечных клеток (гипоксии).
Гипертрофия миокарда левого желудочка классифицируется следующим образом:
1. Концентрическая и эксцентрическая .
Концентрическая гипертрофия развивается при перегрузке желудочка давлением, например, при аортальном стенозе или артериальной гипертонии, и характеризуется равномерным утолщением его стенки с возможным уменьшением полости желудочка. Мышечная масса желудочка наращивается для того, чтобы протолкнуть кровь в суженный клапан или спазмированные сосуды при гипертонии.
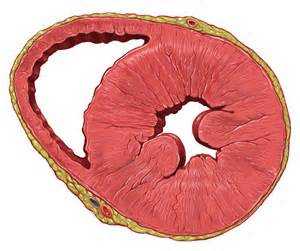
Сердце в поперечном срезе. Уменьшение полости левого желудочка.
Эксцентрический тип гипертрофии развивается при перегрузке объемом, например, при недостаточности митрального, аортального клапанов, а также при алиментарно – конституциональном ожирении (пищевого происхождения) и характеризуется расширением полости желудочка с утолщением стенок или сохранением их нормальной толщины, при этом типе увеличивается общая масса левого желудочка. Левый желудочек не столько утолщается, сколько заполняется кровью и раздувается, как шарик, наполненный водой.
Подобное разделение важно понимать врачу и пациенту, так как при первом типе величина сердечного выброса может оставаться неизменной, а при втором уменьшается, то есть при втором типе сердце плохо справляется с выталкиванием крови в аорту.
2. С обструкцией выносящего тракта, без обструкции и ассиметрический типы .
Обструкция выносящего тракта означает утолщение мышечной стенки и выбухание ее в просвет желудочка, с сужением полости желудочка в месте выхода аорты, что приводит к субаортальному стенозу и еще большему усугублению системного кровотока. При этом полость желудочка может быть разделена на две части подобно песочным часам. Обструкция не развивается при равномерной, диффузной гипертрофии концентрического типа. Ассиметрическая гипертрофия характеризуется утолщением межжелудочковой перегородки и может быть как с обструкцией, так и без нее.
3. По степени утолщения мышечной стенки — до 21 мм, от 21 до 25 мм, более 25 мм.
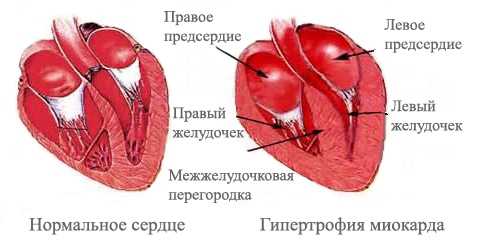
На рисунке видно утолщение сердечной мышцы по сравнению с нормальным миокардом.
Опасность гипертрофии в том, что нарушаются процессы расслабления и сокращения миокарда, а это приводит к нарушениям внутрисердечного тока крови и, как следствие, нарушению кровоснабжения других органов и систем. Также повышается вероятность развития ишемической болезни сердца, острого инфаркта миокарда, инсульта, хронической сердечной недостаточности.
Причины гипертрофии левого желудочка сердца
Привести к тому, что стенки желудочка утолщаются и растягиваются, может перегрузка его давлением и объемом, когда сердечной мышце необходимо преодолеть препятствие току крови при изгнании ее в аорту либо вытолкнуть гораздо больший объем крови, чем происходит в норме. Причинами перегрузки могут быть такие заболевания и состояния, как:
— артериальная гипертония (90% всех случаев гипертрофии связано с повышенным артериальным давлением на протяжении длительного времени, так как развивается постоянный спазм сосудов и повышенное сосудистое сопротивление)
— пороки сердца врожденные и приобретенные – аортальный стеноз, недостаточность аортального и митрального клапанов, коарктация (сужение участка) аорты
— атеросклероз аорты и отложение солей кальция в створках аортального клапана и на стенках аорты
— эндокринные заболевания – болезни щитовидной железы (гипертиреоз), надпочечников (феохромоцитома), сахарный диабет
— ожирение пищевого происхождения или вследствие гормональных нарушений
— частое (ежедневное) употребление алкоголя, табакокурение
— занятия профессиональным спортом – у спортсменов развивается гипертрофия миокарда как ответ на постоянную нагрузку на скелетную мускулатуру и сердечную мышцу. Гипертрофия у данного контингента лиц не опасна в том случае, если не нарушается ток крови в аорту и большой круг кровообращения.
Факторами риска развития гипертрофии являются:
— отягощенная наследственность по сердечным заболеваниям
— ожирение
— пол (чаще мужской)
— возраст (старше 50 – ти лет)
— повышенное потребление поваренной соли
— нарушения обмена холестерина
Симптомы гипертрофии левого желудочка сердца
Клиническая картина гипертрофии миокарда левого желудочка характеризуется отсутствием строго специфичных симптомов и складывается из проявлений основного заболевания, приведшего к ней, и проявлений сердечной недостаточности, нарушений ритма, ишемии миокарда и других последствий гипертрофии. В большинстве случаев период компенсации и отсутствия симптомов может длиться годами, пока пациент не пройдет плановое УЗИ сердца или не заметит появление жалоб со стороны сердца.
Заподозрить гипертрофию можно в том случае, если наблюдаются следующие признаки:
— длительно существующее повышение артериального давления, в течение многих лет, особенно плохо поддающееся медикаментозной коррекции и с высокими цифрами АД (более 180/110 мм рт ст)
— появление общей слабости, повышенной утомляемости, одышки при выполнении тех нагрузок, которые ранее переносились хорошо
— возникают ощущения перебоев в работе сердца или явные нарушения ритма, чаще всего мерцательная аритмия, желудочковая тахикардия
— отеки на ногах, кистях рук, лице, чаще возникающие к концу дня и проходящие утром
— эпизоды сердечной астмы, удушья и сухого кашля в положении лежа, чаще в ночное время суток
— цианоз (посинение) кончиков пальцев, носа, губ
— приступы болей в сердце или за грудиной при нагрузке или в покое (стенокардия)
— частые головокружения или потеря сознания
При малейшем ухудшении самочувствия и появлении сердечных жалоб необходимо обратиться к врачу для дальнейшей диагностики и лечения.
Гипертрофию миокарда можно предположить при осмотре и опросе пациента, особенно если в анамнезе есть указание на пороки сердца, артериальную гипертонию или эндокринную патологию. Для более полной диагностики врач назначит необходимые методы обследования. К ним относятся:
— лабораторные методы – анализы крови общий и биохимический, кровь на исследование гормонов, анализы мочи.
— рентгенография органов грудной клетки – могут определяться значительное увеличение тени сердца, увеличение тени аорты при недостаточности аортального клапана, аортальная конфигурация сердца при аортальном стенозе – подчеркивание талии сердца, смещение дуги левого желудочка влево.
— ЭКГ – в большинстве случаев на электрокардиограмме выявляются увеличение амплитуды зубца R в левых, а зубца S в правых грудных отведениях, углубление зубца Q в левых отведениях, смещение электрической оси сердца (ЭОС) влево, смещение сегмента ST ниже изолинии, могут наблюдаться признаки блокады левой ножки пучка Гиса.
— Эхо – КГ (эхокардиография, УЗИ сердца) позволяет точно визуализировать сердце и увидеть внутренние его структуры на экране. При гипертрофии определяются утолщение верхушечной, перегородочной зон миокарда, передней или задней его стенок; могут наблюдаться зоны сниженной сократимости миокарда (гипокинезия). Измеряется давление в камерах сердца и крупных сосудах, рассчитываются градиент давления между желудочком и аортой, фракция сердечного выброса (в норме 55-60%), ударный объем и размеры полости желудочка (КДО, КСО). Кроме этого, визуализируются пороки сердца, если таковые явились причиной гипертрофии.
— нагрузочные пробы и стресс – Эхо – КГ – проводится регистрация ЭКГ и УЗИ сердца после выполнения физической нагрузки (тредмил тест, велоэргометрия). Необходимы для получения информации о выносливости сердечной мышцы и толерантности к физическим нагрузкам.
— суточное мониторирование ЭКГ назначается для регистрации возможных нарушений ритма, если они не были зарегистрированы на стандартных кардиограммах ранее, а пациент предъявляет жалобы на перебои в работе сердца.
— могут быть назначены по показаниям инвазивные методы исследования, например, коронарография с целью оценки проходимости коронарных артерий при наличии у пациента ишемической болезни сердца.
— МРТ сердца для точнейшей визуализации внутрисердечных образований.
Лечение гипертрофии левого желудочка
Лечение гипертрофии в первую очередь направлено на лечение основного заболевания, приведшего к ее развитию. Сюда относится коррекция артериального давления, медикаментозное и хирургическое лечение пороков сердца, терапия эндокринных заболеваний, борьба с ожирением, алкоголизмом.
Основными группами препаратов, направленных непосредственно на предотвращение дальнейшего нарушения геометрии сердца, являются:
— ингибиторы АПФ (хартил (рамиприл), фозикард (фозиноприл), престариум (периндоприл) и др) обладают оранопротективными свойствами, то есть не только защищают органы – мишени, поражаемые при гипертонии (мозг, почки, сосуды), но и предотвращают дальнейшее ремоделирование (перестройку) миокарда.
— бета – адреноблокаторы (небилет (небивалол) , анаприлин (пропранолол) , рекардиум (карведилол) и др) уменьшают частоту сердечных сокращений, снижая потребность мышцы в кислороде и уменьшая гипоксию клеток, вследствие чего дальнейшее склерозирование и замена зон склероза гипертрофированной мышцей замедляются. Также предотвращают прогрессирование стенокардии, уменьшая частоту возникновения приступов болей в сердце и одышки.
— блокаторы кальциевых каналов (норваск (амлодипин), верапамил, дилтиазем) снижают содержание кальция внутри мышечных клеток сердца, предотвращая наращивание внутриклеточных структур, приводящее к гипертрофии. Также уменьшают ЧСС, снижая потребность миокарда в кислороде.
— комбинированные препараты – престанс (амлодипин +периндоприл), нолипрел (индапамид + периндоприл) и другие.
Кроме этих препаратов, в зависимости от основной и сопутствующей сердечной патологии могут быть назначены:
— антиаритмические препараты – кордарон, амиодарон
— диуретики – фуросемид, лазикс, индапамид
— нитраты – нитроминт, нитроспрей, изокет, кардикет, моночинкве
— антикоагулянты и антиагреганты – аспирин, клопидогрель, плавикс, курантил
— сердечные гликозиды – строфантин, дигоксин
— антиоксиданты – мексидол, актовегин, коэнзим Q10
— витамины и препараты, улучшающие питание сердца – тиамин, рибофлавин, никотиновая кислота, магнерот, панангин
Хирургическое лечение применяется для коррекции пороков сердца, имплантации искусственного кардиостимулятора (искусственного водителя ритма или кардиовертера – дефибриллятора) при частых пароксизмах желудочковых тахикардий. Хирургическая коррекция непосредственно гипертрофии применяется при выраженной обструкции выносящего тракта и заключается в проведении операции Морроу – иссечении части гипертрофированной сердечной мышцы в области перегородки. При этом может быть одновременно проведена операция на пораженных клапанах сердца.
Образ жизни с гипертрофией левого желудочка
Образ жизни при гипертрофии мало чем отличается от основных рекомендаций для других сердечных заболеваний. Нужно соблюдать основы здорового образа жизни, в том числе исключить или хотя бы ограничить количество выкуриваемых сигарет.
Можно выделить следующие составляющие образа жизни:
— режим. Следует больше гулять на свежем воздухе и выработать адекватный режим труда и отдыха с достаточным по продолжительности сном, необходимым для восстановления организма.
— диета. Блюда желательно готовить в отварном, паровом или запеченном виде, ограничивая приготовление жареных блюд. Из продуктов разрешаются нежирные сорта мяса, птицы и рыбы, кисломолочные продукты, свежие овощи и фрукты, соки, кисели, морсы, компоты, крупяные изделия, жиры растительного происхождения. Ограничивается обильный прием жидкости, поваренной соли, кондитерских изделий, свежего хлеба, животных жиров. Исключаются алкоголь, острая, жирная, жареная, пряная пища, копчености. Принимать пищу следует не реже четырех раз в день небольшими порциями.
— физическая активность. Ограничиваются значительные физические нагрузки, тем более при выраженной обструкции выносящего тракта, при высоком функциональном классе ИБС или на поздних стадиях сердечной недостаточности.
— комплоэнтность (приверженность к лечению). Рекомендуется регулярно принимать назначенные препараты и своевременно посещать лечащего врача с целью профилактики развития возможных осложнений.
Трудоспособность при гипертрофии (для работающего контингента лиц) определяется основным заболеванием и наличием/ отсутствием осложнений и сопутствующих заболеваний. Например, при тяжелом инфаркте, инсульте, выраженной сердечной недостаточности экспертной комиссией может быть принято решение о наличии стойкой утраты трудоспособности (инвалидности), при ухудшении течения гипертонии наблюдается временная нетрудоспосбность, регистрируемая по больничному листу, а при стабильном течении гипертонии и отсутствии осложнений трудоспособность полностью сохраняется.
Осложнения гипертрофии левого желудочка
При выраженной гипертрофии возможно развитие таких осложнений, как острая сердечная недостаточность, внезапная сердечная смерть, фатальные нарушения ритма (фибрилляция желудочков). При прогрессировании гипертрофии постепенно развивается хроническая сердечная недостаточность и ишемия миокарда, которая может стать причиной острого инфаркта миокарда. Нарушения ритма, например, мерцательная аритмия, могут привести к тромбоэмболическим осложнениям – инсульт, тромбоэмболия легочной артерии.
Наличие гипертрофии миокарда при пороках или гипертонии достоверно повышает риск развития хронической недостаточности кровообращения, ИБС и инфаркта миокарда. По данным некоторых исследований, пятилетняя выживаемость пациентов с гипертонией без гипертрофии составляет более 90%, в то время как с гипертрофией уменьшается и составляет менее 81%. Тем не менее, при условии регулярного приема препаратов с целью регрессии гипертрофии, риск развития осложнений уменьшается, и прогноз остается благоприятным. В то же время при пороках сердца, например, прогноз определяется степенью нарушения кровообращения, вызванного пороком и зависит от стадии сердечной недостаточности, так как на поздних ее стадиях прогноз неблагоприятный.
Источник: medicalj.ru
Что такое гипокинезия и гиподинамия?

Исследования показывают, что тенденция уменьшения физической нагрузки по сравнению с прошлыми столетиями сильно увеличилась. А последнее столетие, для человеческих мышц, оказалось критическим, усилия были снижены с 94% до 1 %. Гипокинезия стремительно развивается по всему земному шару и уже стала одной из главных проблем наших дней.
Что такое гипокинезия?
Хочется отметить, что подобное заболевание не является очень опасным для жизни. Однако такая болезнь, может привести к очень серьезным и тяжёлым осложнениям. Гипокинезия – это определенное состояние человеческого организма, которое наступает в результате отсутствия или недостаточности двигательной активности, вследствие, самых различных причин.
- из-за инфекций центральной нервной системы;
- из-за блокирования нейрорецепторов после приёма лекарств;
- при получении травм, ранений, падения иди ударов по голове;
- при интоксикации;
- при сосудистых расстройствах;
- при дегенеративных расстройствах.
- в случае депрессии;
- из-за кататонии.
Гипокинезия и гиподинамия - разница
Для того, чтобы человеческий организм нормально функционировал, ему необходима очень хорошая активность мышц скелета. Достаточная работа мышц повышает выработку энергии, способствует образованию тепла, активность еще нужна для правильного функционирования, как минимум дыхательной и сердечно-сосудистой системы. Снижение двигательной активности, гипокинезия, может привести к нарушению нормального функционирования всех систем организма.
Противоположное действие на организм может оказывать гиперкинезия. Такое заболевание выражается в непроизвольном сокращении мышц, может развиться на фоне поражения центральной нервной системы, при частых и длительных стрессовых ситуациях. Понятия гипокинезия и гиперкинезия не имеют одного значения, но заболевания одинокого опасны и отрицательно влияют на весь организм.
Когда говорят о гипокинезии, зачастую подразумевают гиподинамию. Она наступает на фоне того, что человек перестает двигаться не в результате наступавшей болезни, а по причине бытового снижения физического труда. Такая произвольная обездвиженность приводит также к негативным последствиям для всего организма. Что такое гипокинезия и гиподинамия - это в обоих случаях снижение двигательной активности организма.

Гипокинезия - симптомы
Такая болезнь проявляется постепенно, но по мере ее прогрессирования симптомы становят все ярче и выявить патологию можно без труда. Гипокинезия сопровождается всегда рядом основных симптомов.
- человек чувствует постоянную усталость;
- у мужчин может нарушаться эрекция;
- появляется беспричинная нервозность;
- возникают частые переломы;
- появляется бессонница;
- появляется головная боль, как слабая, так сильная;
- снижается работоспособность;
- прибавление в весе, ожирение.
Влияние гипокинезии на организм человека
Как и любое другое заболевание, данное также оказывает ряд неблагоприятных, порой серьезный изменений. Последствия гипокинезии в запущенных случаях бывают необратимыми для организма человека.
- снижается тонус мышц скелета, это приводит к их атрофии;
- нарушается обмен веществ в волокнах мышц;
- со стороны центральной нервной - системы тормозные процессы одерживают верх;
- после перенесенного инфаркта миокарда и вследствие иммобилизации формируется стереотип неподвижности;
- нарушается работа эндокринных желез;
- появляется риск возникновения венозных тромбов;
- может быть застойное воспаление легких;
- развиваются нарушения липидного обмена;
- появляется болезни сердечно-сосудистой системы.
Польза гипокинезии
Нельзя недооценивать интеллектуальный труд. Но мышечные нагрузки у людей интеллектуальных профессий сведены к простейшему минимуму, а то и вовсе практически отсутствуют. По этой причине гипокинезия характерна для представителей интеллектуальных профессий чаще, чем для других. Такие люди подвержены эмоциональному напряжению, пониженной реактивности.
Пользы от умственного труда в ущерб физическому, будет не много. Для избежания плачевных последствий следует совмещать работу с физической нагрузкой в течения дня. Проделывать легкий набор упражнений, разработанных для офисных работников. Рекомендуется дважды в неделю посещать спортзал или любую спортивную секцию. В выходные отправляться в пешие походы.
Вред гипокинезии
Последствия от сокращения или отсутствия движений очень серьезны для организма. Синдром гипокинезии все чаще ставят врачи. Важно помнить, что это не приговор. Организм способен к самовосстановлению, а вред причиненный болезнью может постепенно уменьшится. Больше всех при болезни пострадает сердечно-сосудистая система. Гипокинезией болеют не только взрослые, но дети. Движение и физические нагрузки нужны человеку в любом возрасте.