Очаговый атрофический гастрит бульбит что это такое
Очаговый бульбит : причины, симптомы, диагностика, лечение
Очаговый бульбит, как и любое другое заболевание органов ЖКТ, предусматривает комплексное лечение, включающее в себя прием медикаментов, травяных отваров, витаминных комплексов в сочетании с физиотерапией и соблюдением специальной лечебной диеты.
Начинать лечение нужно сразу же с изменения образа жизни пациента. Ему придется пересмотреть свои вкусовые предпочтения, ограничивая себя и в способах приготовления пищи, и в ее количестве за один прием, отдавая предпочтение дробному питанию. Важным условием эффективного лечения заболеваний органов ЖКТ считается отказ от курения и употребления спиртных напитков, оказывающих раздражающее действие на слизистую желудка и ДПК. Возможно придется пересмотреть и лекарственный арсенал в домашней аптечке.
Медикаментозная терапия также является многокомпонентной, поскольку одновременно преследует несколько целей:
- Уменьшение проявлений диспепсических явлений и улучшение самочувствия больного. С этой целью применяются противовоспалительные препараты и антациды (в частности препараты висмута): Вобэнзим, Альмагель, Гастал и др.
- Нормализация моторики желудка и двенадцатиперстной кишки за счет снятия спазмов гладкой мускулатуры органов ЖКТ. Уменьшение неврологической симптоматики. Для этого применяют спазмолитики (Но-шпа, Спазмил и др.) и препараты антагонисты допаминовых рецепторов (Мотиллиум, Церукал и т.п.).
- Улучшение процессов обмена веществ в слизистой луковицы ДПК, что ускоряет процесс заживления повышение устойчивости тканей к негативному воздействию агрессивных факторов (биогенные стимуляторы и препараты, улучшающие метаболизм тканей – Солкосерил, Актовегин, масло облепихи, а также средства защитного свойства с противовоспалительным и обволакивающим действием– Ликвиритон, настой корня солодки).
- Борьба с бактериальной инфекцией, ставшей причиной развития воспалительного процесса, при помощи антибиотиков (Амоксициллин, Клариромицин и Метронидазол по специальным лечебным 2-х компонентным и 3-компонентным схемам), ингибиторов протонной помпы Омез, Омепразол, Пантопразол, которые применяют по схеме вместе с антибиотиками, препаратов висмута (Де-нол, Новобисмол и т.п.), блокаторов гистаминовых Н2 -рецепторов (Ранитидин, Фамотидин и др.).
Схемы антибактериального лечения применяют те же, что и в терапии гастрита с повышенной кислотностью, вызванного Helicobacter pylori.
Хорошо себя зарекомендовала в этом плане и фитотерапия. Пациентам назначают специальные травяные сборы, нормализующие работу ЖКТ. Такие сборы продаются практически во всех аптеках.
Помимо лекарственных препаратов и травяных сборов пациентам назначают витамины и витаминно-минеральные комплексы, позволяющие восполнить недостаток необходимых организму полезных веществ, возникший вследствие некорректной работы пищеварительной системы. Включение в лечебную схему витаминов позволяет:
- эффективно бороться с проявлениями анемии,
- значительно снизить проявления болезни, связанные с вегетативной системой,
- улучшить общее состояние пациентов при хроническом и скорее привести к выздоровлению при остром течении болезни.
Физиотерапевтическое лечение при очаговом бульбите также может быть многоплановым. Основные его цели – это уменьшение воспаления и снятие болевого синдрома. Хорошо зарекомендовали себя магнитотерапия, УВЧ-процедуры, УФО, электрофорез с лекарственными препаратами спазмолитического и анальгезирующего действия (Папаверин, Новокаин).
Пациентам с очаговым бульбитом показано санаторно-курортное лечение, которое нужно проходить 2 раза в год, с обязательным приемом лечебных минеральных вод. Минеральные воды можно включать в рацион и при домашнем лечении. Эффективными окажутся «Боржоми», «Ессентуки № 4», «Ессентуки № 17», «Трускавец» и др.
К оперативному лечению врачи прибегают, если другие методы не дают результатов, и то в основном в случае эрозивного очагового бульбита, сопровождающегося кровотечениями. По показаниям проводятся операции стволовой или проксимальной ваготомии с пресечением нервов, отвечающих за выработку соляной кислоты.
При кровотечениях проводится экстренная хирургическая операция по перевязке кровоточащих сосудов или наложению специальной клипсы во время гастродуоденоскопии Если есть подозрение на язву 12-перстной кишки проводится дуоденоскопия с последующим ушиванием язвы.
Медикаментозная терапия при очаговом бульбите
Не будем подробно останавливаться на антихеликобактерной терапии, о методах которой можно узнать из статьи о лечении гастрита с повышенной кислотностью. Рассмотрим некоторые препараты, помогающие улучшить состояние пациентов с очаговым бульбитом, вызванным как Helicobacter pylori, так и другими причинами.
Итак, для снятия воспаления в луковице ДПК и повышения защитных сил организма, позволяющих эффективно противостоять болезни, полезным окажется препарат «Вобэнзим». Довольно часто этот препарат назначают при эрозивном гастрите (без склонности к кровотечениям), чтобы предотвратить его переход в язвенную болезнь.
Данный препарат окажется полезным и при проведении антибиотикотерапии, так как способен нормализовать микрофлору кишечника, не допуская развития дисбактериоза.
Способ применения и дозировка. Выпускается препарат в виде таблеток для перрорального приема, которые нужно принимать в целом виде, не измельчая. Делать это желательно как минимум за полчаса до еды, запивая лекарство стаканом своды.
Дозировка устанавливается врачом индивидуально в зависимости от возраста пациента, установленного диагноза и формы заболевания. Для взрослых рекомендованная доза составляет от 3 до 10 таблеток трижды в день, для детей от 5 до 12 лет эффективная доза устанавливается исходя из веса пациента (1 таблетка на каждые 6 кг массы тела).
Терапевтический курс при этом может составлять от 2 недель до 3 месяцев, а при хроническом течении повторяется курсами до полугода.
Во время терапии антибиотиками в течение 2 недель рекомендуется принимать препарат по 5 таблеток 3 раза в течение суток.
Противопоказаний к применению препарата не так уж и много. Это возраст до 5 лет, при повышенной вероятности кровотечений, при проведении гемодиализа. Ну и конечно же лекарственное «Вобэнзим» не назначают при гиперчувствительности к препарату.
Побочные эффекты препарата сводятся к изменениям вида и запаха каловых масс, появлению аллергической реакции (крапивница). Последняя требует коррекции дозы.
Снизить интенсивность диспепсических явлений (тошнота, рвота, отрыжка, изжога, вздутие живота и т.п.) поможет широко известный препарат «Мотиллиум».
Принимать препарат в виде таблеток или суспензии (вариант для детей) лучше всего до еды. При этом разовая доза для таблеток – 1-2 штуки 3 или 4 раза в день, для суспензии 10-20 мг также 3 или 4 раза вдень. Для детей младше 12 лет с массой тела ниже 35 кг дозировка рассчитывается исходя из веса пациента.
Препарат не назначают при проктиланоме, кровотечениях из ЖКТ, прободении язвы, непроходимости кишечника, серьезных нарушениях работы печени, гиперчувствительности к компонентам лекарства.
При назначении препарата во время лечения антибиотиками нужно учитывать, что он не совместим с некоторыми из них, например, с «Кларитромицином», используемым для борьбы с Helicobacter pylori, а также другие лекарственные взаимодействия.
Побочные эффекты, которые могут возникнуть у пациентов, принимающих «Мотиллиум» ограничиваются повышенной тревожностью, снижением сексуального влечения, сонливостью, сухостью во рту, нарушениями стула, аменореей, нарушениями менструального цикла, крапивницей. Некоторые пациенты отмечают дискомфорт в области молочных желез (боли, набухание и т.п.).
Для ускорения процесса регенерации тканей и улучшения обмена веществ при очаговом бульбите как нельзя лучше подойдет препарат «Актовегин», который выпускается в виде инъекционного раствора, таблеток и мазей.
Препарат в виде раствора используют для внутримышечных инъекций и внутривенных инфузий. Таблетки предназначены для перрорального приема.
Инъекционное введение препарата проводится по двум схемам: 1) ежедневно, 2) 3 или 4 раза в неделю. При этом разовая доза составляет 5 (в/м) или 10 (в/в) мл раствора.
Таблетки принимают перед едой в количестве 1-2 штук. Кратность приема – 3 раза в день. Терапевтический курс довольно длительный – от 1 до 1,5 месяцев.
Препарат не используют в терапии пациентов с гиперчувствительностью к его компонентам. Прием препарата может сопровождаться развитием различных аллергических реакций на фоне повышенной чувствительности.
«Ликвиритон» - препарат на основе корня солодки, обладающий многими полезными свойствами. Он обволакивает слизистую желудка и 12-перстной кишки, образуя защитную пленку, оберегающую ткани от воздействия агрессивных факторов, дает хороший противовоспалительный, спазмолитический и легкий кислотопонижающий эффект.
Выпускается препарат в виде таблеток для перрорального приема, которые нужно принимать 1-2 штуки от 3 до 4 раз в день ежедневно. Делать это нужно за полчаса до приема пищи в течение 4-5 недель.
Не назначают препарат при повышенной чувствительности к его компонентам. Побочные эффекты в виде аллергических реакций возникают именно на этом фоне.
Народное лечение очагового бульбита
Думаю, многим понятно, что избавиться от бактериальной инфекции в ЖКТ при помощи народных средств вряд ли удастся, но вот облегчить состояние таких пациентов методам нетрадиционной медицины вполне под силу. А если очаговый бульбит вызван не бактериальной причиной, то в некоторых случаях народное лечение плюс соблюдение диеты являются основными методами борьбы с болезнью.
Для снятия болевого синдрома и воспаления, а также ускорения заживления эрозий на слизистой используют настойку прополиса, приобретенную в аптеке или приготовленную самостоятельно из 50 г прополиса и стакана 70% спирта (настоять в течение недели!). Настойку употребляем, разведя 20 ее капель в ½ стакана молока и выпив за час-полтора до еды. Кратность приема – 3 раза в день. Курс лечения – 3-4 недели.
Эффективен при очаговом бульбите и сироп шиповника, приготовленный из 0,5 кг измельченных плодов растения, 0,5 кг сахара и 3 стаканов воды. Принимать сироп нужно по 1 столовой ложке 3 раза в день.
Для снижения агрессивного действия соляной кислоты на слизистую ДПК применяют свежий сок картофеля (по полстакана 2-3 раза в день натощак).
Полезны также обволакивающие отвары (рисовый и овсяный), приготовленные без соли, а также чай из корня солодки.
Неоценимую помощь в терапии бульбита оказывают травы. Лечение травами считается более щадящим, когда речь заходит о поврежденной слизистой органов ЖКТ. Полезными в этом плане окажутся солодка, аир болотный, подорожник (листья и семена), ромашка, зверобой, исландский мох и лекарственные сборы на основе этих растений.
Гомеопатия
Щадящее, но эффективное действие на больной желудок и 12-перстную кишку при очаговом бульбите окажет и гомеопатия.
Тот же самый Висмут, препараты которого помогают нормализовать кислотную функцию желудка и бороться с бактериальной инфекцией, нужно принимать при болях в области эпигастрии, изжоге, послаблении стула.
Ацидум ацетикум также поможет снизить уровень соляной кислоты в желудке, унять рвоту, остановить кровотечения при эрозивном бульбите.
Снять неврологическую симптоматику при болезнях ЖКТ помогает Агарикус.
При болях и вздутии живота, горечи во рту и тяжести в области печени помогут препараты алоэ.
Гентиана окажется полезной при отрыжке, метеоризме и тошноте. При этом она способна также стимулировать аппетит.
Гомеопатических средств, применяемых для лечения органов ЖКТ, великое множество. Но название, способ применения и дозировка прописанных препаратов, зависит от назначения врача. Разведения гомеопатических средств осуществляются в разных потенциях. При хроническом течении болезни показаны более высокие потенции (12, 30), а при остром бульбите гомеопат назначит те же препараты, но уже в более низких потенциях (3 и 6).
Диета при очаговом бульбите
Диета при заболеваниях пищеварительной системы, в том числе и при очаговом бульбите, это не способ борьбы с лишним весом, а лечебная процедура, не менее значительная, чем другие назначения врача. И здесь уже важно, чтобы питание было полноценным, но щадящим для желудка и ДПК.
Из рациона больного исключаются блюда, которые могут вызвать раздражение слизистой ДПК или спровоцировать повышенную выработку желудочного сока (слишком соленые или сладкие, острые, кислые, жареные блюда, острые соусы, приправы и т.д.).
На какое-то время придется отказаться от консервации, различных солений, продуктов с грубой клетчаткой, кофе и содержащих его напитков, крепкого чая.
Исключена еда всухомятку. Блюда должны быть жидкими или в виде пюре с ограниченным добавлением масла. Пища должна быть не горячей, и не холодной.
Пациентам идеально подходят мясо, рыба и овощи, приготовленные на пару, но можно включать в рацион вареные, тушеные и запеченные без масла блюда, овощные бульоны, фрукты (не кислые) и овощи (не в свежем виде), компоты и травяные чаи.
Рекомендовано дробное питание. При этом частота приема пищи увеличивается, а порции урезаются.
[16]
причины, симптомы и методы лечение
Хронический бульбит протекает в виде воспаления. Заболевание поражает луковицу двенадцатиперстной кишки. Возникновение патологии связано с неправильным питанием. Поэтому бульбит появляется вследствие невылеченного гастрита. Воспалительный процесс луковицы происходит из-за инфекций и бактерий, которые паразитируют в кишечнике.
Что это такое — хронический бульбит?
Появление патологии связано с одной из форм дуоденита. Это заболевание в медицине обозначается МКБ-10 и имеет код К29.8. Воспалительный процесс при этой болезни протекает в луковице, которая находится в двенадцатиперстной кишке. Хронический бульбит часто наблюдается с гастритом. Обнаружить заболевание бывает трудно из-за похожей симптоматики. Поэтому при диагностировании хронической формы врачи используют обозначение – бульбит желудка.
Опасность болезни заключается в луковице поджелудочной железы. Её функция основана на пищеварительном процессе. Когда продукты попадают в желудок, то происходит их переваривание под воздействием соляной кислоты. Желудочному соку нельзя попадать в кишечник. В ином случае произойдёт разрушение микрофлоры.
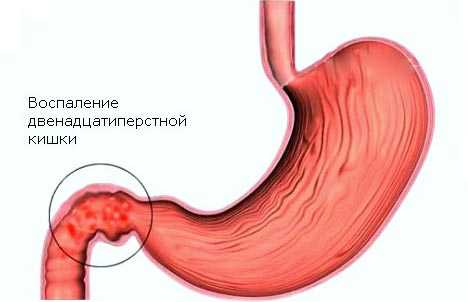
Луковица отвечает за нейтрализацию концентрированного желудочного сока. Во время продвижение пищевого кома по двенадцатиперстной кишке, выделяемая секреция создаёт безопасную микрофлору для дальнейшего продвижения продуктов по кишечнику. Происходит ситуация, когда непереваренная еда переносит с собой соляную кислоту. Такой пищевой комок попадает в кишечник, и его микрофлора нарушается.
Во время прохождение перевариваемых продуктов через бульбу (луковицу), желудочный сок нейтрализуется. Когда нарушается целостность оболочки железы, то проникновение в неё бактерий или вирусов, создают воспалительные процессы. Вследствие этого нарушается работа всего пищеварения. Хронический бульбит имеет поверхностную, эрозивную и катаральную формы.
Заболевание сложнее протекает в эрозивном типе. Хронический бульбит имеет осложнение в виде язвенной болезни двенадцатиперстной кишки. Во время патологии происходит поражение луковицы, что выражается в специфичных симптомах.
Причины возникновения заболевания
Патология возникает из-за таких основных причин:
- паразитные инвазии;
- инфекционные поражения;
- гастрит в любой форме.
Хронический бульбит появляется из-за глистных инвазий. Паразиты попадают в организм вместе с едой и располагаются в кишечнике. В этом месте они прикрепляются к стенкам слизистой и выделяют продукты жизнедеятельности. Это вызывает воспалительные процессы в кишечнике и приводит к малозаметному бульбиту. Это заболевание тяжело диагностируется и поэтому протекает в латентной форме.
Попавшая инфекция в органы жкт становится причиной появления гастрита и бульбита. Бактерии своей деятельностью нарушают работу кишечника и повреждают его микрофлору. Когда человек заболевает гастритом, то вместе с этой патологией образуется хронический бульбит. Возникает это из-за близкого расположения луковицы к желудку. Появление нарушений в работе пищеварительного органа отражается и на бульбе.
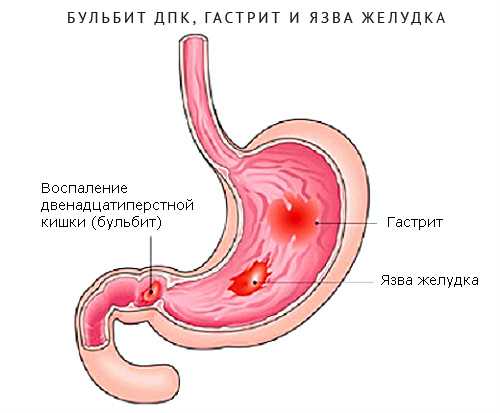
Если гастрит протекает с повышенной кислотностью, то нагрузка на луковицу увеличивается. Слизистая оболочка этой железы воспаляется, и возникает нарушение её целостности. Это приводит к бульбиту желудка.
Поверхностный бульбит образуется вследствие злоупотребления алкогольными напитками и курением. Вредные привычки воздействуют на слизистую оболочку кишечника, желудка и поджелудочной железы, раздражая их. В этом случае симптомы проявятся в ближайшее время.
Однако заболевание появляется из-за ослабления иммунитета и генетической предрасположенности. Хронический бульбит по причине возникновения идентичен гастриту и образуется вследствие неправильного питания, нехватки витаминов и микроэлементов в организме. Патологию ещё называют гастробульбит из-за схожести с другим заболеванием желудка.
Катаральный бульбит проявляется, как промежуточная стадия заболевания. Возникает вследствие повышенной кислотности желудочного сока, что располагается рядом с луковицей. Этому способствуют бактерии хеликобактер и воспаление слизистой. Болезнь имеет ярко выраженные симптомы.
Симптомы при хроническом бульбите
Хроническое заболевание имеет идентичные симптомы, которые проявляются в острой форме. Бульбит обнаруживается при следующих признаках:
- болевые синдромы опоясывающего, локализованного или голодного характера;
- нарушение стула;
- изжога и отрыжка;
- тяжесть после приёма пищи;
- снижается вес;
- частые головные боли;
- общая слабость;
- снижение иммунитета и частые болезни.
Болевые ощущения в области живота у больного возникают ночью. Это становится причиной тошноты утром. Вместе с этим появляется чувство заполненности желудка. В некоторых случаях человека мучают приступы рвоты, которые проявляются с выделением крови. Это облегчает состояние больного, но не избавляет от неприятных ощущений полностью.

Проявление нарушения стула происходит независимо от приёма пищи. После еды, в течение 2 часов, возникает ноющая боль в области живота, которая снимается лекарствами или кисломолочными продуктами. Хронический бульбит имеет осложнение, которое проявляется в болезни Крона. Вследствие течения патологии больной теряет массу тела. В некоторых случаях повышается температура из-за воспалительных процессов.
Хроническая форма бульбита проявляется без выраженных признаков. Патология не воспаляет слизистую до степени появления эрозий или язв. Однако существует острая симптоматика, которая проявляется болевым синдромом живота и в расстройстве вегетативной системы.
Диагностика
Чтобы распознать хронический бульбит обращаются к гастроэнтерологу. Многие анализы не всегда предоставляют результат воспаления в луковице. По показателям общего анализа мочи и крови судят о проявлении воспаления. Для подтверждения заболевания специалисты используют такие методы диагностики:
- Рентгенологическое обследование.
- Бактериологическое исследование.
- Ультразвуковое обследование желудка и кишечника.
- Гастроэнтерография.
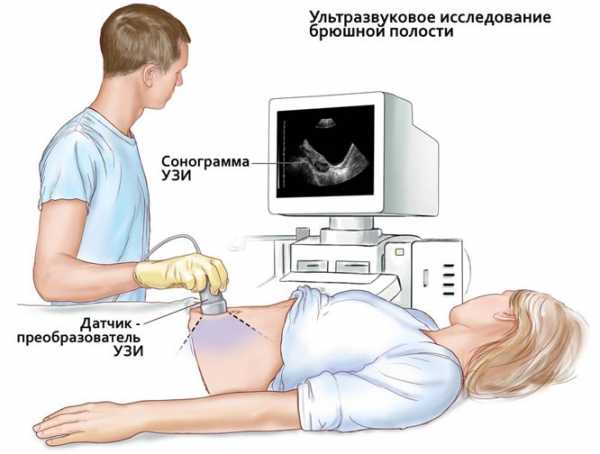
Специалисты прибегают к применению дуоденоскопии, чтобы определить бульбит желудка. Процедуру проводят с помощью тонкой трубочки, на конце которой располагается камера. В рот пациента вводят это устройство и его продвигают до двенадцатиперстной кишки. Врачи проводят осмотр по монитору всех отделов органа. Результатом обследования становится выявление микроповреждений луковицы, которые сопровождают бульбит.
Проявление очагового бульбита имеет разные симптомы. При диагностике патология обнаруживается с помощью эндоскопического обследования. Специалист наблюдает очаги воспаления, отёки и гиперемию слизистой оболочки желудка.
Методы лечения
Восстановительный процесс направлен на предупреждение обострения заболевания. Терапия предполагает применение диеты с комплексом лекарственных препаратов при булбите. Все средства направлены на снижение концентрации желудочного сока.
Терапия в зависимости от признаков и вида бульбита
Патология имеет специфичные методы лечения в зависимости от вида болезни. Могут назначать антацидные лекарства Алмагель или Маалокс. Эти препараты снимают неприятные симптомы на некоторое время. Медикаменты назначают в комплексном применении.
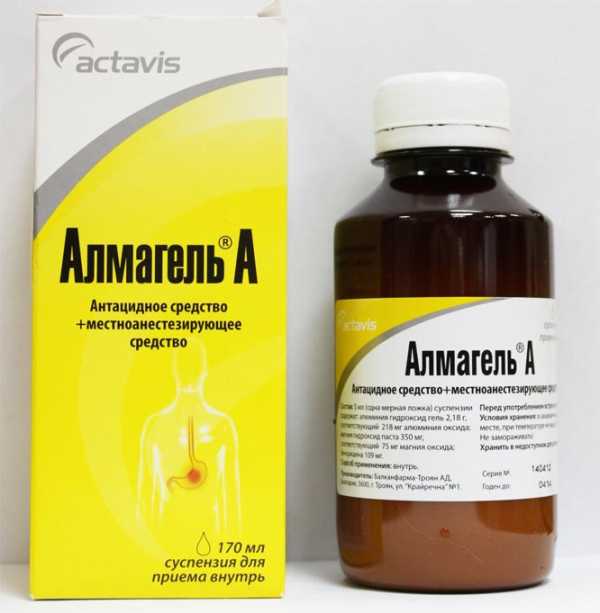
Вместе с антацидами выписывают антибактериальные, противопаразитарные, гистаминоблокаторы, гастропротекторы и регуляторы моторики желудочно-кишечного тракта. Для поддержания тонуса организма и его иммунной системы рекомендуют принимать витамины группы В6, А и В12.
Патология поверхностного характера не имеет выраженной боли. Болезнь обнаруживают врачи при лабораторном исследовании – фиброгастроскопии. Для выявления существуют такие признаки, как отёчность слизистой с яркой окраской. Лечащий врач назначает диету в комплексе лекарственных средств. Если болезнь протекает с повышенной кислотностью, то выписывают антацидные препараты. В зависимости от симптомов и причин бульбита, лечение проводится с использованием гормонных медикаментов и иммуномодуляторов.
Хирургическое вмешательство назначается из-за попадания в пищевод инородного тела. В ином случае операцию проводят при болезни Крона.
Терапия диетическим питанием
Во время лечебной диеты рекомендуют готовить блюда на пару. При хроническом бульбите любой формы исключают жирную, копчёную и острую пищу со специями и приправами. Больному не рекомендуется употреблять жареные блюда, алкоголь, крепкий кофе, чай, свежие овощи, кислые и неспелые ягоды.

Чтобы восстановительный процесс оказывал положительные результаты, в пищу принимают сухарики из пшеничного хлеба, макароны, крупы и диетическое мясо. После 14 дней такого питания советуют пить молочные продукты. Необходимо учитывать, что они должны быть без добавок и сахара.
Осложнения
Опасность патологии заключается в скрытном характере протекания. Если лечение стало производиться несвоевременно, то это приводит к язвенной болезни, болевому не купируемому синдрому, воспалению тканей поджелудочной железы и рефлюксу.
Когда заболевание запущено или человек занимается самолечением, то возникают полипы и новообразования в двенадцатиперстной кишке.
Профилактика
Основными профилактическими мерами считается:
- диетическое питание.
- ведение здорового образа жизни.
- стараться не злоупотреблять спиртосодержащими напитками и курением.
- редко принимать жирную пищу и питаться в забегаловках.
Если желудок постоянно нагружать тяжёлой пищей, то это приводит к заболеваниям жкт и печени. В качестве профилактики используют народную медицину. Больные делают отвары из зверобоя, ромашки и череды. Эффективным народным средством, против бульбита, выступает кашица из мёда, каланхоэ и подорожника. Перед применением необходима консультация у врача.
Использование трав и сборов индивидуальны в зависимости от вида заболевания. Если запустить патологию, то возникнут осложнения. Восстановительный процесс будет продолжаться долго и безрезультатно.
Информация на нашем сайте предоставлена квалифицированными врачами и носит исключительно ознакомительный характер. Не занимайтесь самолечением! Обязательно обратитесь к специалисту!
Автор: Румянцев В. Г. Стаж 34 года.
Гастроэнтеролог, профессор, доктор медицинских наук. Назначает диагностику и проводит лечение. Эксперт группы по изучению воспалительных заболеваний. Автор более 300 научных работ.
Очаговый бульбит: симптомы, причины, лечение
Бульбит двенадцатиперстной кишки является распространенным заболеванием, которое представляет собой поражение слизистой оболочки бульбарного отдела. В основном, явление наблюдается на фоне проникновения содержимого желудка в луковицу, отчего происходит инфицирование бактериями Хеликобактера. В качестве основного признака бульбита выступает сильная боль в области проекции кишки. Интенсивность болевого синдрома бывает разной. Если не приступить к своевременной терапии воспаления, есть риск развития осложнений.

Различают несколько распространенных форм бульбита. Одной из них является поверхностная, которая протекает на фоне тошноты и болей после приема пищи. Эрозивная форма бульбита сопровождается воспалением слизистой оболочки, в результате которого развивается кровотечение и язвы. Часто причиной подобного недомогания выступает гастрит, имеющий схожую симптоматику.
Этиология очагового бульбита
Заниматься самолечением запрещено, так как очаговый бульбит может привести к опасным осложнениям. Очаговый бульбит представляет собой патологию, имеющую форму воспалительного процесса, который поражает начальный отдел кишки двенадцатиперстной. Данная область носит наименование – луковица. Находится она за пилорическим или конечным желудочным отделом.
Локализация воспаления сосредоточена в слизистой оболочке, у которой имеются такие же складки, что и в области желудка. В этом месте происходит открытие выводных протоков из поджелудочной железы и желчного пузыря. Поджелудочная железа обладает одинаковой системой кровообращения с луковицей и прочими частями кишки двенадцатиперстной. Физиологическая и анатомическая связь между органами определяет последствия патологии для всех остальных отделов желудочно-кишечного тракта.
Во время проведения эндоскопического исследования можно обнаружить очаги воспаления и поражения в форме отечности, гиперемии слизистой оболочки, сочетающимися с изменениями в различных отделах пищеварительного органа. Очаговый бульбит не имеет возрастных, половых ограничений.
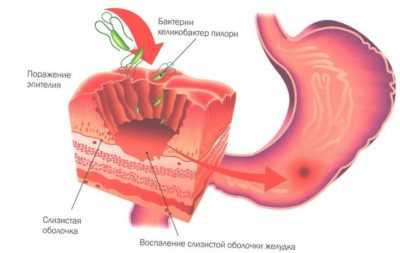
Основные причины очагового бульбита:
- повышенная кислотность желудочного сока;
- хеликобактер пилори – главный этиологический фактор, который фигурирует во всех язвенных и воспалительных поражениях желудочно-кишечного тракта;
- нарушенная перистальтика органа, обусловленная изменением формы двенадцатиперстной кишки, а также наследственной патологической подвижностью. Кроме этого, причиной может стать гуморальная регуляция и неправильная нервная моторика кишечника;
- травма, полученная на фоне проникновения инородного тела;
- неуравновешенность эмоционального характера, которая приводит к сосудистым спазмам, нарушенному кровообращению;
- отравление химикатами или алкогольными напитками.
В качестве постоянных провоцирующих факторов выступают: неправильное и несбалансированное питание, наличие лямблиоза или глистных инвазий, патология Крона, которая поражает все отделы желудочно-кишечного тракта.
Особенности ДПК и классификация бульбита
Двенадцатиперстная кишка находится в начальной части тонкого кишечника. Она обладает подковообразной формой. Верхняя часть выступает в качестве анатомического продолжения желудочного привратника, называется луковицей.
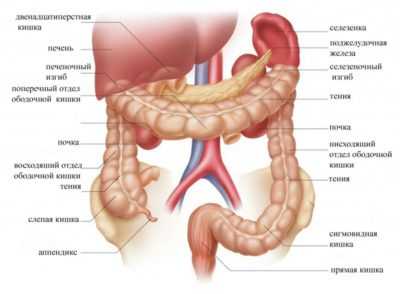
В области нисходящего отдела есть специальное образование, которое носит название большой сосок, где расположены протоки поджелудочной железы и желчного пузыря. По этим протокам проходят пищевые ферменты, желчь в кишечный просвет, обеспечивающие правильное и полноценное пищеварение.
Основные функции двенадцатиперстной кишки:
- регулировка продуцирования пищевых ферментов, желчи в определенной концентрации;
- подготовка пищевого комка к последующей обработке, создание нужного рН;
- гуморальное воздействие на деятельность секреторных клеток желудка.
Выделяют следующие формы данного заболевания:
- эрозивная – многочисленные эрозии на поверхности слизистой оболочки;
- атрофическая – тотальная атрофия слизистой оболочки, истончение, уплощение ворсинок;
- очаговая – обширная область поражения, эрозии в форме скоплений очагов поражения;
- поверхностная – дистрофические процессы, поражающие верхнюю часть эпителия.
Патогенез заболевания

В большинстве случаев болезнь приобретает хронический характер. Она сочетается с признаками язвенного заболевания и гастрита. При обострении патологии имеется действие агрессивной внешней природы.
В большинстве случаев пациентов беспокоит сильный болевой синдром, сосредоточенный в подложечной или эпигастральной области желудка. Присутствует иррадиация в правое или левое подреберье. Характер боли – ноющий, который периодически усиливается. Чаще всего, болевой синдром проявляется через несколько часов после приема пищи либо в ночное время. Купировать боль помогает антацидное средство – Альмагель, Маалос и Гастал.
Среди основной симптоматики следует отметить диспепсический синдром (тошнота, отрыжка, изжога, наличие горького привкуса в ротовой полости, понос или затрудненная дефекация). Если патология длится слишком долго, может проявиться общая симптоматика: слабость, пониженная работоспособность, головная боль, дрожь, чрезмерная потливость, чувство голода, нарушение иммунной и вегетативной системы.
Поставить диагноз может только врач на основании диагностики и осмотра. Для этого проводится фиброгастроскопия, дуоденальное зондирование, а также анализ крови.
Особенности терапии
Подбор медикаментозных препаратов зависит от причины недомогания и особенностей человеческого организма. Если обнаружена хеликобактерная инфекция, применяется терапия антибактериальными лекарствами, а также препаратами Висмута, которые назначаются гастроэнтерологом. Используются также противоязвенные средства, принадлежащие к группе блокаторов помпы протонной – Омепразол и Омез. Хорошо помогают препараты, которые уменьшают продуцирование соляной кислоты (Квамател и Фамотидин).
Чтобы нормализовать моторную функцию и перистальтику, назначаются прокинетики, к которым относится Мотилиум. В случае сильных болей назначают спазмолитические препараты – Дротаверин и Папаверин, при изжоге — антациды. Для терапии хронических очагов воспаления используют Тонзиллит, Кариес. Если причиной патологии является стресс, то назначаются седативные средства.
Бульбит очаговой формы – это стадия, которая предшествует язвенной болезни двенадцатиперстной кишки, поэтому нужен грамотный подход к терапии. Чтобы прогноз был благоприятным, важно начать своевременное лечение, соблюдать диету и не заниматься самолечением.
Эрозивный гастрит и бульбит: диагностика и лечение
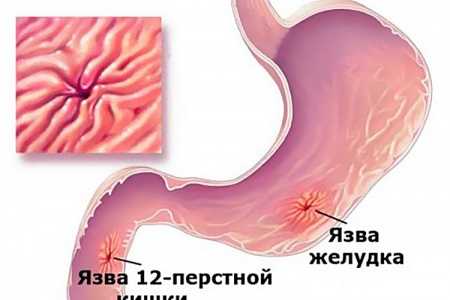
Эрозивный гастрит (который по-другому называется еще эрозивно-язвенным) — это патология, которая поражает слизистую и подслизистую оболочки желудка. Причем отличием от обычного гастрита служит наличие так называемых эрозий, очагов деструкции и гиперемии, которые возникают прямо на эндотелиальном слое внутренней поверхности желудка. Если обычный гастрит — это просто воспалительный процесс, то в данном случае речь уже идет о нарушениях функционирования органа, которые вызваны истончением оболочки, возможными кровотечениями и прочими осложнениями, вплоть до возникновения прободной язвы.
Многие путают эрозивно-язвенный гастрит с геморрагическим. Несмотря на некоторые схожие симптомы, необходимо понимать, что в любом случае, это разные заболевания, патогенез которых принципиально друг от друга отличается. Например, в случае с эрозивно-язвенным гастритом, патологический процесс охватывает непосредственно эндотелиальные клетки и подслизистую оболочку желудка, а при геморрагическом гастрите в первую очередь страдает гематомикроциркуляторное русло, сосуды которого пронизывают стенку желудка, что приводит к значительным кровоизлияниям.
В любом случае, прогноз в плане выздоровления и течения заболевания при эрозивно-язвенном гастрите (как и при геморрагическом) намного менее благоприятный, чем в случае с обычным воспалением слизистой и подслизистой желудка, поскольку затрагиваются более глубоко расположенные гистологические слои. Еще одно различие между эрозивно-язвенным гастритом и геморрагическим: если в первом случае можно рассматривать оба состояния как закономерное следствие перехода одного в другое, то геморрагический гастрит коренным образом отличается по своему происхождению от остальных разновидностей рассматриваемой патологии. Если эрозивно-язвенный гастрит и обычный тип этого заболевания носят хеликобактрассоциированный характер, то геморрагический гастрит вызывается, как правило, действием химически агрессивных сред, по типу кислот или щелочей.
Эрозивно-язвенный бульбит - это заболевание некоторые исследователи называют дуоденитом, что в принципе несколько неточно, так как не дает полного представления о локализации процесса. Единственное отличие этого заболевания от эрозивно-язвенного гастрита заключается в том, что поражается нижележащий отдел пищеварительного канала, расположенный несколько дистальнее по отношению к желудку (это заболевание поражает слизистую и подслизистую луковицы двенадцатиперстной кишки). Вся патоморфология, в принципе, ничем не отличается.
Причины возникновения
Главенствующим этиологическим фактором, приводящим к манифестации гастрита, является инфекция Хеликобактер пилори. Что самое интересное — этот микроорганизм есть в желудке у каждого человека, только проявляет себя он далеко не у каждого. Например, только один из десяти человек начинает отмечать у себя признаки диспепсического синдрома, которые в дальнейшем переходят в гастрит. Почему так получается? Всему виной факторы риска, которые способствуют манифестации рассматриваемой патологии:
- Наследственность. Этот фактор является одним из самых главных, так как его влияние никак нельзя изолировать.
- Нарушение кратности приема пищи, употребление некачественных продуктов, а также пищи, приводящей к снижению рН желудочного сока, что провоцирует активность хеликобактерной инфекции, инвазирующей слизистую и подслизистую оболочки желудка.
- Употребление чрезмерного количества алкогольных напитков и курение.
- Нарушения иммунитета, которые могут быть как первичными, так и вторичными. Обратите внимание на то, что из-за снижения сопротивляемости организма патологическим инфекциям, в том числе и хеликобактерной, они без проблем себя проявляют и манифест заболевания выходит «на передний план».
Вывод: Хеликобактер пилори является этиологическим фактором, участие которого в развитии рассматриваемой нозологической формы научно доказано, а способствуют этому факторы риска, повышающие многократно вероятность патологической манифестации.
Кроме хеликобактерной инфекции, этиологическими факторами, способствующими манифестации эрозивно-язвенного гастрита или бульбита могут стать следующие условия:
- Ожог слизистой химически агрессивными средами — кислотами или щелочами, которые в принципе человек может выпить как случайно, так и преднамеренно, с суицидальной целью.
- Нерациональная терапия ульцерогенными препаратами, главными из которых являются нестероидные противовоспалительные средства, зачастую становится причиной нарушения гистологической структуры слизистой оболочки и формирования эрозивно-нектротических очагов.
- При неправильном проведении фиброгастроэзофагодуоденоскопии возможно повреждение слизистой желудка или же луковицы двенадцатиперстной кишки, которое станет в дальнейшем непосредственной причиной развития дегенеративно-дистрофических процессов, происходящих в толще слизистой и подслизистой оболочек.
Типичная симптоматика эрозивно-язвенного гастрита и бульбита
При данной нозологии патогномоничным является диспепсический синдром, манифестирующий следующим образом:
- изжога;
- тошнота, а также возможны приступы рвоты;
- отрыжка кислым;
- боль в верхних отделах желудка, резко усиливающаяся при малейшем прикосновении к указанной анатомической области;
- в том случае, если же язвенно-некротический процесс затрагивает сосуд, пролегающий в толще желудка, то вероятно развитие желудочного кровотечения.

Указанные симптомы - наиболее характерные проявления гастрита, характеризующегося эрозивно-язвенным течением. Кроме того, через некоторое время наблюдается снижение массы тела, вызванное недостатком усвоения пищи, а также анемия, так как нарушается усвоение витамина В6. Но это уже более отсроченные явления, которые проявляются в случае отсутствия адекватного лечения на протяжении определенного периода времени.
Это важно! Эрозийный гастрит очень часто является следствием нарушения кратности рациона питания, причем в таких случаях больные обычно не обращаются за помощью при первых признаках заболевания, когда на этапе обычного гастрита ситуацию можно быстро исправить, а затягивают до того, пока все станет намного тяжелее
Диагностика
На самом деле, диагностировать рассматриваемую не так-то просто, особенно если брать во внимание то, что необходимо не просто поставить диагноз «эрозивно-язвенный гастрит», но и определить его происхождение, понять, почему он возник. Виновата ли здесь хеликобактерная инфекция или же гастрит возник по причине действия неблагоприятных факторов. Есть ли какие-то фоновые заболевания, отягощающие течения основного? Именно эти факторы имеют принципиальное значение для определения тактики ведения больного, так как перед лечащим врачом в данном случае стоят три основные задачи:
- Устранить этиологический фактор, который непосредственно приводит к развитию приведенного патологического процесса.
- Разорвать всю патогенетическую цепочку нарушений, из-за которой собственно и происходит поражение слизистой и подслизистой оболочек желудка, со всеми вытекающими от сюда последствиями.
- Купировать симптомы заболевания, которые собственно и приводят к жалобам больного на ухудшение общего состояния.
Диагностические и лечебные алгоритмы по отношению к эрозивному гастриту, точно такие же, как и к эрозивному бульбиту. Разница в локализации воспалений в данном случае никакого значения не имеет
Какие методы используются для установки и последующей верификации диагноза «эрозивно-язвенный гастрит»?
Необходимо в первую очередь собрать жалобы больного, оценить данные анамнеза и объективных данных. С учетом того, что будут определены некоторые из перечисленных выше признаков, потребуется проведение дополнительных методов исследование с целью более детальной верификации клинического диагноза, определения происхождения заболевания и характера его течения.
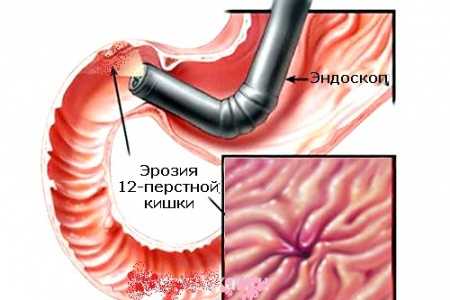
Лучшей диагностики эрозивно-язвенного гастрита, чем фиброгастроэзофагодуоденоскопия (ФГДС), еще не изобрели. Это исследование позволяет визуально идентифицировать органическое поражение слизистой оболочки желудка, а также определить с точностью локализацию эрозивно-деструктивных процессов, установить места возможного возникновения кровотечения. Кроме ФГДС неплохо было бы пройти еще и ультразвуковое исследование органов брюшной полости — это исследование позволит идентифицировать другие патологии, которые могут возникнуть параллельно с эрозивно-язвенным гастритом или бульбитом, а даже в некоторых случаях отягощать течение патологического процесса.
Не лишними будут и общеклинические исследования, благодаря которым можно будет уточнить наличие сопутствующих патологий и точнее характеризовать общее состояние больного. Проводится биохимия крови с подсчетом основных показателей почечно-печеночного комплекса и электролитов, общие анализы крови и мочи, обязательно надо будет выполнить анализ кала на скрытую кровь, так как иногда даже опытный эндоскопист не видит признаков поражения слизистой оболочки воспалительным процессом.
Обратите внимание! В том случае, если у больного уже диагностирован эрозивный гастрит, то эрозивный бульбит у него тоже будет отмечен с большой долей вероятности. Чем более распространен процесс, тем тяжелее его лечить
Подходы к лечению
Обычно рекомендуется использовать следующие группы фармакологических препаратов:
- антибактериальные средства — рекомендовано использование антибиотиков пенициллинового, цефалоспоринового ряда, макролидов или тетрациклинов. Все препараты последних поколений из приведенных выше групп доказали свою эффективность при лечении хронического гастрита, имеющего эрозивно-язвенное течение;
- блокаторы протонной помпы позволяют снизить кислотность желудочного сока, благодаря которой возникает поражение слизистой и подслизистой оболочек желудка;
- обволакивающие средства позволяют защитить слизистую и подслизистую оболочки от раздражающего действия. К этой категории лекарственных средств относится Фосфалюгель
- препараты висмута оказывают гастропротективное действие.

Однако медикаментозное лечение является только незначительной частью всех проводимых терапевтических комплексов, которые необходимы для исцеления больного. В обязательном порядке показана диета, которая базируется на следующих принципах:
- Исключение из рациона всех продуктов, повышающих секрецию желудочного сока. Сюда относятся фруктовые соки, алкоголь, цитрусовые и многие другие продукты.
- Жирная, жаренная, перченная, соленая и маринованная пища исключается из рациона в принципе.
- Еда должна быть теплой, ни в коем случае не слишком горячей или слишком холодной. Это позволит существенно снизить патологическое раздражение слизистой оболочки желудка.
- Не менее важное значение имеет также и оптимизация кратности приема продуктов питания. Необходимо кушать не менее 5-6 раз за сутки, причем дробными порциями.
Только с неукоснительным соблюдением всех приведенных выше требований станет возможно не то, чтобы полное исцеление от эрозивно-язвенного гастрита или дуоденита, но хотя бы достижение стойкой клинической ремиссии. Будьте здоровы!
Очаговый атрофический гастрит бульбит что это такое – gastris.ru
Очаговый бульбит – это воспалительный процесс, развивающийся в области двенадцатиперстной кишки, где она прилегает к желудку. Болезнь похожа своими симптомами на гастрит. Наиболее часто эта патология встречается у женщин. Иногда возникает еще в детстве и постепенно развивается.

Причины развития патологии и ее виды
Основная причина – инфекция, распространяемая микробом хеликобактер пилори. Но также развитию болезни способствует повышенная кислотность желудочного сока и механическое травмирование желудка. Патология протекает как в острой, так и хронической форме. Первая провоцируется лекарственными средствами, спиртными напитками, табаком. Вторая чаще всего обусловлена лямблиозом или болезнью Крона.
- поверхностный бульбит – поражает верхнюю область слизистой желудка;
- эрозивный – язвы на слизистой;
- очаговый – для него характерны скопления язвенных образований;
- атрофический – поражает двенадцатиперстную кишку;
- геморрагический – воспаляется слизистая и появляется кровотечение.
Симптомы и диагностика болезни
Симптоматика схожа с язвенным заболеванием двенадцатиперстной кишки. У пациента появляются болевые ощущения под ложечкой. Это сопровождается вздутием, отрыжкой, тошнотой, иногда появляются запоры. Скрытая форма бульбита может протекать годами, не давая о себе знать.
- Болевые ощущения, возникающие под ложечкой. Иногда они переходят в область пупка, сопровождаются спазмами.
- Болевые ощущения после 2-3 часов, после еды. Он проходит после приема антацидных средств, погашающих избыток образовавшейся кислоты в желудке.
- Очаговый бульбит часто сопровождается рвотой.
- Хронический бульбит вызывает ощущение слабости. У пациента наблюдается потливость и быстрая утомляемость.
Обострения болезни проявляются в период авитаминоза. Продолжительность их – 1-2 месяца. Иногда патология сопровождается кровотечением.
Диагностируется заболевание при помощи рентгеноскопического исследования желудка и кишечника. Иногда врачи проводят дуоденальное зондирование – исследование секреторной функции ЖКТ.
Для лечения заболеваний ЖКТ, люди успешно используют метод Галины Савиновой. Читать далее >>>
Диагностика должна проводиться как на основе анамнеза, так и лабораторных анализов. Болезнь корректируется при помощи лекарств, которые снижают кислотность, устраняют инфицирование. Помимо этого, врачи назначают растительные средства, которые устраняют психогенные факторы патологии.
Медикаментозное лечение патологии
Терапия назначается после диагностики в индивидуальном порядке. Обычно лечение включает такие этапы:
- использование антацидных препаратов – они понижают кислотность в кишечнике и желудке;
- антимикробная терапия – совмещаются антимикробные лекарства с ингибиторами протонной помпы;
- противоглистная терапия – проводится, если у больного обнаружены глисты;
- фототерапия, народные методики.
Если доктор обнаружил наличие в желудке бактерий, то назначает лечение, включающее антибиотики. Иногда показано применение гормональных средств. Если выявлен неврастенический синдром, то врач может прописать седативные препараты.
Лечение народными средствами
Такие средства отлично дополняют медикаментозное лечение. Они часто оказываются очень эффективными при борьбе с данной патологией. Можно применять такие травы, как календула, тысячелистник, ромашка. Они отличаются антимикробным действием, хорошо борются с воспалением. Не забывайте, что эффекта можно достигнуть, только в сочетании народных методик с терапией, прописанной доктором.
- Морковный сок – хорошо помогает при лечении желудка. Берется морковка и натирается на маленькой терке, после чего выжимается. Сок нужно пить по ¼ стакана за сорок минут перед едой три раза в день.
- Две ст. л. сушеного зверобоя заливаются стаканом кипятка, настаиваются около часа. Пить настой следует непосредственно перед принятием пищи по четверти стакана 4 раза в сутки.
- Неплох сок подорожника, продающийся в аптеках. 45 миллилитров сока смешиваются с ч. л. меда и сразу нужно все выпить. Курс лечения – неделя, по три раза в день.
Другие полезные средства:
- отвар коры дуба;
- спиртовая настойка прополиса;
- отвар из солодки, ромашки, подорожника.
Диета, показанная при заболевании
Лечение должно сопровождаться щадящей диетой (стол №1):
- фруктовые кисели;
- сухари;
- кисломолочные продукты;
- куриный бульон;
- вареное мясо.
Питаться нужно дробно – минимум четыре раза в день. Рекомендуется, есть только измельченную теплую пищу. Блюда тушатся, пекутся или отвариваются. В ежедневном рационе должны присутствовать каши и супы. Больному следует полностью отказаться от спиртных напитков и табака.
Когда патология обостряется – врачи рекомендуют поголодать несколько дней. Затем желудок следует промыть раствором марганцовки. Неплохой эффект дает употребление минералки. Предварительно из нее нужно выпустить газ.
В первую неделю диеты включают каши, супы, кисломолочные продукты и яичный омлет. В один из дней можно добавить рыбу нежирных сортов. Количество хлеба нужно минимизировать. Во вторую неделю можно есть сметану, творог и сливочное масло. Овощи и фрукты в сыром виде не рекомендуются. Их нужно либо тушить, либо печь. Но можно делать из них сок. Такая диета показана к соблюдению до шести месяцев.
Правильное питание является залогом здоровья и качества жизни. Если у вас появляется тревога по этому поводу, то не тяните с обращением к врачу. Он определит, есть ли у вас болезнь, и поможет от нее избавиться на начальном этапе, назначив подходящее индивидуальное лечение. А регулярны профилактические осмотры нужно проходить раз в полгода. Они помогут выявить патологию на ранней стадии и оперативно от нее избавиться.
Очаговый бульбит желудка в начальной стадии не имеет ярко выраженных симптомов, тем не менее, многие пациенты жалуются на приступы тошноты, изжогу и неприятные ощущения, появляющиеся вместе с чувством голода.
Генезис очагов бульбита воспалительного характера проявляется не сразу и может развиваться достаточно медленно, периодически напоминая о себе в течение нескольких лет.
Что такое очаговый бульбит
Воспалительное проявление хронических процессов, локализующихся в слизистой оболочке луковицы (небольшого участка начального отдела двенадцатиперстной кишки), носит название очаговый бульбит.
Несмотря на то, что симптомы его проявления очень похожи на симптомы язвы, это заболевание представляет собой одну из форм дуоденита.
Симптомы и формы заболевания
Основные симптомы заболевания – нарушения в работе пищеварительного тракта, сопровождающиеся болевыми ощущениями. Вместе с тем, пациент обычно страдает от регулярных, а чаще, хронических запоров.
В зависимости от проявления симптоматики появления воспаления, различают несколько его форм:
- Острая форма воспаления луковицы двенадцатиперстной кишки – острый бульбит, сопровождающийся общим недомоганием, слабостью, головокружениями, сильными головными болями, тошнотой, изжогой, рвотой, учащенным сердцебиением и ознобом. При пальпации больной испытывает ощутимую боль в области пупка.
- Поверхностный бульбит является начальной формой поражения слизистой оболочки луковицы. Из-за отсутствия глубоких нарушений слизистого слоя ярко выраженные симптомы могут отсутствовать. Однако заболевание сопровождается рядом вегетативных расстройств (присутствует ощущение слабости, головные боли, недомогания, слабый иммунитет).
- Атрофический бульбит может сопровождаться упорной изжогой, частой отрыжкой с горьким, а чаще кислым привкусом. По мере прогрессирования этого недуга их частота увеличивается. Наряду с такими симптомами больного могут беспокоить вздутия живота, чувство тяжести, урчание в желудке.
- Катаральный очаговый бульбит желудка. Пациент испытывает ноющую или схваткообразную боль, иногда появляющуюся в ночное время, иногда натощак днем. Неприятные ощущения могут «отстреливать» в область пупка или лопатки. Здесь характерны приступы изжоги, рвоты, частые отрыжки с неприятным запахом, чувства горечи во рту.
- Для эрозивного типа очагового бульбита характерно появление боли в области желудка и пупка. Обычно неприятные ощущения носят ноющий (реже схваткообразный) характер, проявляющиеся в основном через несколько часов после приема пищи. Наряду с болью проявляются приступы тошноты, рвоты с желчью, горькая отрыжка, вегетативные расстройства.
Возникновение подобных дисфункций может привести к таким последствиям, как:
- Снижению уровня полноценной жизни: ухудшается работоспособность, приходится отказываться от привычного образа жизни и привычной пищи, постоянные приступы боли приносят ощутимый дискомфорт.
- Нарушение иммунитета. Пищеварительная система человека является своеобразным барьером для многих вирусных и инфекционных заболеваний.
- Заболевания желудка, нарушения и сбои в работе системы ЖКТ не только ослабляют защитные функции организма, но они наносят вред всем жизненно важным системам.
- Вместе с чувством голода появляются постоянные головные боли, ощущение слабости, дрожь в конечностях.
С течением времени недуг начинает постепенно прогрессировать.
Вследствие воспаления луковицы двенадцатиперстной кишки и нарушений ее слизистого слоя, часть переваренной пищи, поступающей из желудка, не перемещается по системе ЖКТ, а забрасывается назад в желудок. Поэтому у больного начинаются постоянные приступы отрыжки с горечью и рвоты с желчью.
Причины заболевания
Воспаление слизистой луковицы двенадцатиперстной кишки не имеет возрастных ограничений, им могут страдать люди обоих полов. Хотя современная практика доказывает, что чаще от симптомов поверхностного очагового бульбита страдают женщины.
Частые причины, способствующие появлению данного заболевания это, прежде всего:
- Инфицирование микроорганизмом Helicobacter pylori – основным возбудителем инфекционных и язвенных заболеваний в системе ЖКТ.
- Наследственные патологические изменения формы луковицы или нарушения моторики кишечника.
- Приобретенные нарушения нервной и гуморальной регуляции кишечника.
- Повышенное выделение соляной кислоты в желудке.
- Психоэмоциональная неуравновешенность пациента, провоцирующая частые спазмы сосудов и нарушение кровоснабжения, вызывающие атрофический бульбит.
- Присутствие инородных тел в системе ЖКТ.
- Злоупотребление алкоголем, токсическими веществами, лекарственными препаратами.
Диагностика и лечение очагового бульбита желудка
Первичную диагностику воспаления луковицы двенадцатиперстной кишки определяют с помощью пальпации. При наличии заболевания легко обнаружить напряжение брюшной стенки в околопупочной области, при этом больной ощущает слабовыраженную боль.
Кроме того, о присутствии заболевания свидетельствует специфический желтый налет на языке.
Если при первичном осмотре выявляются симптомы бульбита, то врачами гастроэнтерологами назначается проведение необходимых исследований функционирования желудка для подтверждения диагноза.
С помощью определенных методов диагностики определяют причину возникновения бульбита.
Лечение подобной болезни желудка обычно носит комплексный характер. Он состоит из применения лекарственных препаратов, физиотерапии, фитотерапии, соблюдения специальных лечебных диет.
Так как основной причиной возникновения заболевания являются хеликобактерии, то для эрадикации возбудителя обычно назначают терапию антибиотиками и препаратами, ускоряющими процесс репарации тканей системы ЖКТ. Не менее действенны в этом случае препараты висмута.
Диетическое питание
В первую очередь пациенту необходимо отказаться от грубой пищи. Не допускается употребление острой, копченой, пряной, маринованной, соленой, жареной, слишком горячей или холодной еды. Прием пищи должен происходить дробно, не менее 6-8 раз за сутки, при этом кушать следует небольшими порциями.
Рацион больного должен состоять из жидких и пюреобразных блюд, причем их температура не должна быть ниже комнатной. В период обострения болезни можно есть кисломолочные продукты, кисели, отварное мясо, бульоны.
Лечебная диета включает использование травяных сборов, в составе которых должны присутствовать листья и соцветия чистотела, ромашки, тысячелистника, зверобоя, фенхеля, липы. В состоянии ремиссии острой формы бульбита рекомендуется употребление минеральных вод «Ессентуки №4», «Ессентуки №17» и «Боржоми».
Профилактика заболевания
Предупреждение развития очагового бульбита сводится к выполнению простых правил. Данное заболевание желудка не проявится, если:
- Соблюдать режимы полноценного питания, без употребления вредных излишеств.
- Соблюдать гигиену питания, рук и полости рта.
- Следить за состоянием зубов и своевременно лечить появляющиеся стоматологические заболевания.
- Отказаться от вредных привычек.
- Внимательно прислушиваться к сигналам собственного организма и вовремя обращаться к врачу.
- Ежегодный диспансерный осмотр может предупредить не только заболевания системы ЖКТ, но и предостеречь от других рисков для здоровья.
Сочетание процессов патологического характера, возникающих по причине продолжительного воспаления в фолликулах…
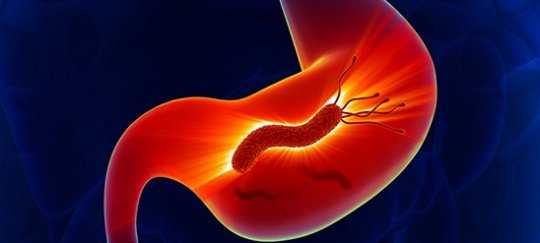
Бульбит как диагноз встречается нечасто, хотя является распространённой патологией пищеварительного тракта. Он имеет симптомы, очень сходные с гастритом, считается частной формой дуоденита, а именно воспаление бульбарного отдела. Обе болезни чаще всего сопутствуют друг другу. Бульбит желудка – что это такое, каковы его причины, симптомы, лечение?
Что такое бульбит?
Двенадцатиперстной кишке (ДПК) отведена важнейшая функция в процессе переваривания пищи. Именно туда поступают главные пищеварительные жидкости – желчь и панкреатический сок. В них содержатся ферменты, которые нужны для дальнейшего усвоения пищи в тонком кишечнике.
Наиболее уязвимой частью ДПК выступает луковица (бульбус) – круглое утолщение, располагающееся сразу за сфинктером желудка, соединяющим его с кишкой. Луковица может воспаляться из-за несанкционированного поступления содержимого желудка, особенно с повышенной кислотностью, попадания патогенной микрофлоры (бактерий хеликобактер пилори) из желудка или паразитов из желчных путей. Такое воспаление называется бульбитом.
Бульбит всегда вторичен, самостоятельно заболевание встречается крайне редко. Это означает, что воспаление начинается под влиянием внешних или внутренних факторов. Одним из самых частых «провокаторов» является гастрит. Отсюда не совсем корректное название болезни «бульбит желудка». На самом деле воспаление локализуется не в желудке, а ниже по пищеварительному тракту.
Не стесняйтесь разбираться в интересующей Вас проблеме, мы поможем. Задать вопрос >>>
Особенность бульбита заключается в том, что дифференцировать его от других заболеваний ЖКТ возможно только при тщательном обследовании, включающем фиброгастродуоденоскопию.
Причины заболевания
Причины воспаления луковицы условно разделяют на внешние и внутренние.
- Гастриты. Хронические, острые.
- Заражение паразитами (гельминтами и лямблиями).
- Гормональные сбои, в частности из-за нарушения функции надпочечников.
- Сниженный иммунитет.
- Инфекции, вызванные микробами хеликобактер пилори.
Внешние факторы риска:
- Погрешности питания. Сюда можно отнести вредную пищу – острую, солёную, копчёную, жареную, а также её нерегулярный приём, периоды длительного голодания, связанные с диетами для похудения.
- Вредные привычки – употребление алкоголя, курение.
- Продолжительный приём лекарств, особенно антибиотиков и нестероидных противовоспалительных препаратов.
- Частое эмоциональное перенапряжение.
У детей бульбит может развиться из-за травмы от попавшего в пищеварительный тракт постороннего предмета.
Симптомы
Поскольку ДПК тесно связана с желудком, признаки бульбита не являются специфическими, они характерны для гастрита, язвы и дуоденита. На начальной стадии возникают следующие симптомы:
- Урчание в животе.
- Чувство голода после еды.
- Голодные боли неопределённого характера.
- Появление жёлтого налёта на языке.
Боли носят ноющий или схваткообразный характер, часто появляются в ночное время. Локализуются в подложечной области, отдают в пупок, под лопатку, в правое подреберье. На более поздней стадии болезни к ним присоединяются:
- Отрыжка и изжога.
- Кислый привкус во рту, особенно по утрам.
- Тошнота и рвота.
- Неприятный запах изо рта, возникающий из-за задержки пищи в ДПК.
- Поносы или запоры.
- Повышенное газообразование и вздутие.
В острый период, за счёт нарушения пищеварения, наблюдается симптомы общей интоксикации организма: повышение температуры, лихорадка, мышечная слабость, головная боль, повышенная потливость, головокружение.
Диагностика
Диагностика бульбита начинается с пальпации живота. При ощупывании можно заметить напряжение передней брюшной стенки в области эпигастрия, сопровождающееся умеренными болевыми ощущениями.
Для более точной диагностики используют рентгенологические исследования, суточное измерение уровня кислотности желудочного сока, антродуаденальную манометрию. Эти методы позволяют выявить патологические изменения двенадцатиперстной кишки. Нередко при бульбите наблюдается бульбостаз – серьёзное нарушение моторики, может сопровождаться отёком, деформацией складок, увеличением объёма луковицы.
Виды бульбита
Классификация бульбита строится на форме течения заболевания и видах его проявления. Различают две формы – острую и хроническую. Если лечение начато своевременно, то заболевание излечивается полностью и без последствий. В противном случае оно принимает хроническое течение, что доставляет немало неприятностей больному. Виды заболевания различаются по проявлениям, тяжести течения и последствиям.
Поверхностный
Это один из самых лёгких, хорошо поддающихся лечению видов заболевания. Поверхностным бульбит называется, потому что затрагивает лишь слизистую оболочку. При этом она воспаляется, образуется болезненность и отёк, который затрудняет выход в двенадцатиперстную кишку пищеварительных соков. В результате появляется застой желчи и недостаток ферментов для полноценного переваривания пищи.
Поверхностный бульбит имеет две формы – острую и хроническую. Острая форма чаще всего носит инфекционный характер. Для хронической характерна смена периодов обострения и ремиссии.
Катаральный
Катаральный бульбит является более тяжёлой стадией длительно протекающей поверхностной формы бульбита. Его отличает не только отёк и воспаление, но и расширение капилляров на поверхности слизистой, нарушение перистальтики кишечника, заброс содержимого желудка в пищевод (рефлюкс), выделение большого количества мутной слизи. Для катарального бульбита типичны сезонные обострения. Возможен длительный бессимптомный период. Провокацией обычно становится острая пища, стресс или алкоголь.
Эрозивный
При эрозивном бульбите происходит более глубокое поражение тканей луковицы вплоть до мышечного слоя. Чаще всего причиной эрозий являются хеликобактерии в сочетании с гастритом. Также эрозии могут возникать вследствие повреждения желез, производящих секрет, нейтрализующий кислоту желудочного сока. Эрозивный бульбит подразделяется на несколько типов в зависимости от глубины поражения.
Хроническая форма обычно протекает безболезненно, больной испытывает лишь дискомфорт после еды (чувство переполненного желудка). Иногда по ночам может приходить ноющая боль. Сильная болезненность чувствуется при пальпации. При эрозивно-геморрагическом бульбите возможна примесь крови в каловой массе. При своевременном адекватном лечении эрозий прогноз благоприятный. В запущенных эпизодах они приводят к образованию язвы.
Очаговый
Диагноз «очаговый бульбит» врач ставит в том случае, если поражения луковицы являются не единичными, а охватывают целые участки слизистой. Они могут распространяться как в сторону кишечника, так и по направлению к желудку. Клинические проявления не являются специфическими. Они также характерны для язвенной болезни и эрозивного бульбита. Очаговая форма может быть результатом гормональных сбоев в организме. Обострения часто вызываются авитаминозом, продолжительным голоданием, жёсткими диетами.
Фолликулярный
Во время фиброгастродуоденоскопии на внутренней поверхности луковицы просматриваются мелкие узелковые образования – фолликулы. Таким способом на воспаление реагируют лимфатические сосуды, расположенные в стенке двенадцатиперстной кишки. Возбудителями инфекции являются паразиты – гельминты и лямблии. Развитию болезни способствует нарушение гигиены, сниженный иммунитет, имеющийся в анамнезе гастрит и погрешности в питании. Симптомы характерны для всех видов заболевания. Часто возникает у детей как результат не до конца пролеченного гастрита. Фолликулярный бульбит хорошо поддаётся лечению и имеет благоприятный прогноз.
Лечение медикаментами
Лечение бульбита требует комплексного подхода. Обычно оно состоит из медикаментозной терапии, строгой диеты и народных методов. В зависимости от вида заболевания применяются разные препараты:
- Если заболевание появилось на фоне инфекции, применяются антибиотики (Сумамед, Флемоксин, Клацид) в комплексе с гастропротекторами (Де-Нол, Новобисмол) и противопаразитарными средствами.
- Во всех случаях назначаются лекарства, снижающие кислотность желудочного сока (Нольпаза, Омез, Париет), а также обволакивающие средства (Алмагель, Фосфалюгель, Маалокс).
- При сильных болях используют болеутоляющие и спазмолитики (Баралгин, Но-Шпу, Папаверин).
- При недостаточной ферментной активности назначают заместительную терапию (Креон, Фестал, Мезим).

Если причиной болезни стал стресс, к перечисленным лекарствам добавляют успокоительные средства, антидепрессанты. В редких случаях, когда консервативное лечение не приносит результата, прибегают к оперативному вмешательству.
Диета
Правильная диета при бульбите обеспечивает успех лечения. При острой форме ограничивается количество потребляемой пищи. Исключена любая горячая и холодная еда. Категорически противопоказаны продукты, раздражающие слизистую. Из рациона исключаются бобовые, грибы, наваристые бульоны, свежий хлеб, шпинат и капуста. Предпочтение отдаётся легкоусвояемой пище.
Запрещены любые консервы, крепкий чай и кофе. Еда должна быть приготовлена на пару или запечена в духовке без добавления масла и специй. Желательно подавать её больному в виде пюре. Следует избегать грубой пищи, способной механически травмировать слизистую. Пища должна приниматься маленькими порциями 7 – 8 раз в день.
Категорически запрещается алкоголь, кофе, какао, лимонады, чипсы.
В целях профилактики рекомендуется:
- Исключение вредных привычек.
- Нормализация суточных ритмов.
- Исключение стрессовых ситуаций.
- Своевременная диспансеризация.
Природные лекарства
Врачи рекомендуют сочетать приём лекарств и домашние методы лечения. Народная медицина накопила большое количество рецептов, отлично помогающих справляться с бульбитом.
Выздоровление ускорит приём сока подорожника с мёдом. Смесь не только снимает боль и воспаление, но и помогает слизистой быстро восстановиться. Настой ромашки и исландского мха оказывает противовоспалительное действие. С паразитами помогут справиться гвоздика, пижма и горькая полынь. Хорошим противопаразитарным средством является берёза (листья), особенно в сочетании с душицей и девясилом. Полезен чай из зверобоя и настойка прополиса. Эрозивный бульбит эффективно лечит дубовый отвар.

Бульбит, особенно в острой форме, снижает качество жизни больного. Избежать этого можно, ведь основные факторы риска зависят от человека. Самолечение недопустимо, необходима тщательная диагностика и назначения врача в зависимости от результатов обследования. При адекватном лечении прогноз для жизни благоприятный.