Петлевой диуретик что это такое
механизм действия и список препаратов
 Почки играют очень важную роль и обеспечивают нормальное функционирование организма. Они выполняют, роль фильтра, выводят из полости организма жидкость и соли.
Почки играют очень важную роль и обеспечивают нормальное функционирование организма. Они выполняют, роль фильтра, выводят из полости организма жидкость и соли.
Препараты, усиливающие их фильтрационную способность, называются петлевыми диуретиками.
Эти лекарства стимулируют расслабление гладкой мускулатуры сосудов, повышают почечный кровоток, способствуют продуцированию простагландинов Е2 и И2 в клетках сосудов, повышают клубочную фильтрацию.
За счет всех этих процессов наблюдается усиление мочегонного эффекта.
Содержание статьи
Общая характеристика
Петлевые диуретики наделены способностью, тормозить процесс обратного всасывания ионов хлора, натрия, а также магния с первичной мочи.
Они стимулируют выведение последнего.
Медикаментозные средства данной группы параллельно с этим улучшают выведение кальция, стимулируя клубочковую фильтрацию, кровообращение в почках и уменьшая нагрузку на сердечную мышцу и тонус венозных стенок.
При всем этом увеличивается диурез.
Показания к применению
 В подавляющем большинстве случаев петлевые диуретики используются для устранения проявлений гипертонической болезни и отечных процессов различного генеза, а также при почечной или застойной форме сердечной недостаточности.
В подавляющем большинстве случаев петлевые диуретики используются для устранения проявлений гипертонической болезни и отечных процессов различного генеза, а также при почечной или застойной форме сердечной недостаточности.
Лекарства рекомендуется применять при диагностировании таких патологических состояний и процессов как:
- Сердечные, печеночные и почечные отеки. Их выписывают сразу же, после диагностирования данных патологий.
- Хроническая почечная недостаточность. Средства наделены способностью улучшать почечный кровоток и ускорять выведение мочи при анурии.
- Гиперкальциемия. Стимулируют выведение кальция из полости организма.
- Гипертоническая болезнь, но только в том случае если у больного наблюдается сердечная недостаточность. Во всех остальных случаях оправданным считается назначение тиазидных диуретиков.
Используют их также с целью проведения форсированного диуреза при отравлениях, а также для оказания неотложной помощи при диагностировании отека легких или мозга.
Противопоказания у употреблению
Согласно инструкции по применению петлевые диуретики запрещается принимать при:
- прекращении поступления мочи в мочевой пузырь;
- нарушениях ритма сердца;
- наличии аллергии на препараты, которые относятся к сульфаниламидной группе;
- беременности и лактации.
Механизм действия
Терапевтическое воздействие петлевых диуретиков начинается уже через 30 минут. Они наделены способностью, оказывать расслабляющее влияние на сосудистую стенку, а также увеличивать кровоток в почках. Происходит это за счет того, что лекарства стимулируют выработку простагландинов в эндотелиальных клетках сосудов.
Эффект от применения лекарств данной группы продолжается на протяжении 4-6 часов.
Петлевые диуретики приводят к сбою в противоточно-поворотном механизме петли Генле и увеличению скорости клубочковой фильтрации. Все это способствует усилению мочегонного эффекта.
Совместимость с другими медикаментами
Перед тем как начать лечение препаратами из группы петлевых диуретиков, рекомендуется ознакомиться с информацией об их совместимости с другими медикаментами. Это позволит предупредить развитие побочных реакций и осложнений.
Обратите внимание, прием петлевых диуретиков нежелательно сочетать с применением противовоспалительных и противодиабетических лекарств.
Если одновременно принимать петлевые диуретики и:
- Пробенецид или препараты с противовоспалительным эффектом будет наблюдаться снижение терапевтического воздействия первых.
- Лекарства, которые способствуют разжижению крови, появляется риск развития кровотечения.
- Дигиталис (препарат растительного происхождения) может наблюдаться формирование аритмии.
- Литий, могут появляться расстройства стула в виде диареи и рвоты.
- Пропранолол, может замедляться сердечный ритм, будет появляться брадикардия.
- Препараты, которые используются для лечения сахарного диабета будет наблюдаться усиление эффективности последних.
Препараты из группы петлевых диуретиков и их характеристика
Быстрее терапевтический эффект наступает от приема таких петлевых диуретиков как:
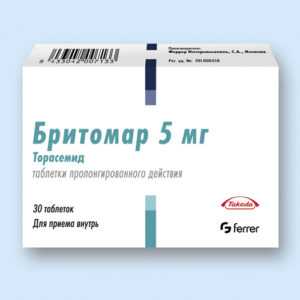 Бритомар. Таблетки обладают мочегонным эффектом, они содержат в своем составе 5 или 10 мг действующего вещества. Принимать лекарства можно в любое время. Доза препарата для каждого конкретного случая и вида заболевания подбирается врачом. Действовать медикаментозный препарат начинает через час после приема, терапевтический эффект продолжается в течение десяти часов.
Бритомар. Таблетки обладают мочегонным эффектом, они содержат в своем составе 5 или 10 мг действующего вещества. Принимать лекарства можно в любое время. Доза препарата для каждого конкретного случая и вида заболевания подбирается врачом. Действовать медикаментозный препарат начинает через час после приема, терапевтический эффект продолжается в течение десяти часов.- Фуросемид. Выпускается в таблетированной форме (40 мг) и инъекционной по 10 мг. Принимать лекарства лучше в утренние часы суток, доза может колебаться от 40 до 160 мг. Действовать лекарства начинают уже через 30 минут, эффект поддерживается в течение 4 часов.
- Этакриновая кислота. Выпускается в таблетированной и инъекционной форме. Для одного приема доза составляет 50 мг, однако в случае необходимости она может увеличиваться.
- Буфенокс. Таблетки (1 мг) рекомендуется пить утром перед едой. Сначала их принимают по одной таблетке в течение 4 дней, после чего по 1-2 еще трое суток. Наступление эффекта можно ожидать через 2 часа.
- Диувер. Таблетированный препарат, который выпускается по 5 и 10 мг. Доза может колебаться в зависимости от того для лечения какого патологического состояния он используется. Эффект от применения наступает через 2 часа и продолжается почти пол сутки.
- Лазикс. Таблетки содержат в своем составе 40 мг действующего вещества и начинают действовать через 2 часа.
Средства в ампулах
Инъекционная форма мочегонных препаратов в большинстве случаев назначается в тяжелых случаях, когда необходимо, чтобы положительный эффект наступил как можно скорее или когда пациент не в состоянии принять таблетированные медикаментозные средства. Препараты выбора это:
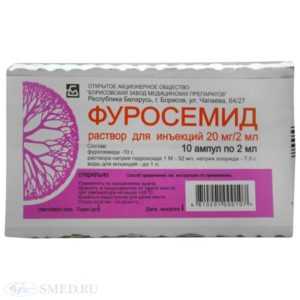 Буфенокс в инъекционной форме, используется для внутривенного и внутримышечного введения. Доза может колебаться от 0,1 до 1,5 мг, следующий укол можно делать, соблюдая интервала в 4-6 часов. Терапевтический курс должен длиться в течение трех-четырех суток.
Буфенокс в инъекционной форме, используется для внутривенного и внутримышечного введения. Доза может колебаться от 0,1 до 1,5 мг, следующий укол можно делать, соблюдая интервала в 4-6 часов. Терапевтический курс должен длиться в течение трех-четырех суток.- Этакриновая кислота. Инъекционная форма препарата предназначена для внутривенного введения, доза составляет 50 мг. Наступление терапевтического эффекта можно ожидать уже через 30 минут, длится он в течение 8 часов.
- Фуросемид. Раствор может использоваться как для внутримышечного, так и для внутривенного введения, доза при этом колеблется от 20 до 40 мг. Эффект наступает уже через несколько минут и продолжается в течение 8 часов.
- Лазикс. Вводится внутривенно или внутримышечно. При повышении артериального давления принимать лекарства можно дважды в сутки.
Самими распространенными препаратами считается:
- Лазикс;
- Фуросемид;
- Этакриновая кислота.
Что касается негативных сторон инъекционных препаратов данной группы, то ими считаются болевые ощущения, которые возникают при введении средства и невозможность самостоятельного применения.
Обратите внимание, вид препарата и его дозу должен назначать только врач, учитывая особенности пациента, вид и тяжесть течения заболевания.
Полезная информация
Обратите внимание, петлевые диуретики практически не применяются для лечения гипертонической болезни. Объясняется это тем, что они обладают кратковременным эффектом и приводят к формированию большего количества побочных реакций по сравнению с другими медикаментозными средствами, которые используются для лечения этой патологии.
Оправданным считается их назначение, если наблюдается присоединение сердечной или почечной недостаточности. Петлевые диуретики отличаются высоким уровнем эффективности для купирования гипертонических кризов.
Применение лекарств с данной группы может привести к таким побочным реакциям как:
Подводя итог, хочется отметить, что, несмотря на то, что петлевые диуретики, на первый взгляд препараты безобидные, не рекомендовано самостоятельно принимать их для устранения отеков или излишнего веса.
Назначать их должен только квалифицированный специалист, ведь в противном случае может наблюдаться формирование усложнений и побочных реакций с тяжелым течением. Будьте внимательными к своему организму, берегите здоровье, ведь это самый ценный дар дарованный человеку.
Петлевые диуретики: препараты, механизм действия, показания
Мочегонные средства, действие которых приходится на часть нефрона, соединяющую ближние и дальние канальцы, называются "петлевыми диуретики". Они оказывают воздействие на фильтрационную способность почек, позволяя утилизировать из организма жидкость и соли.
Такие лекарства обладают быстрым и сильным диуретическим эффектом, они не формируют предпосылок для появления сахарного диабета, а также не оказывают воздействия на холестерин и представляют собой медикаменты средней мощности.
Побочные реакции считаются большим минусом подобных препаратов. Петлевые диуретики — разновидность мочегонных средств, которые оказывают целевое воздействие на функционирование нефрона почек.
Когда нужно принимать лекарства?
Главными назначениями к употреблению петлевых мочегонных средств являются следующие состояния:
- Отечность, которая вызвана чрезмерным содержанием натрия в организме.
- Высокое кровяное давление.
- Заболевания сердца.
- Повышенное содержание кальция и калия в крови.
- Поражения почек.
Противопоказания
Медицинские специалисты отмечают следующие запреты на использование петлевых мочегонных медикаментов:
- Отсутствие поступления урины в мочевой пузырь.
- Беременность.
- Патологическое состояние, которое приводит к нарушению частоты, а также ритмичности и последовательности возбуждения и сокращения сердца.
- Аллергия.
- Ухудшение микроциркуляции крови.
- Лактация.
Как действуют?
Петлевые диуретики начинают действовать уже спустя 30 минут. Спектр действия мочегонных лекарств базируется на расслаблении сосудов и усилении почечного кровотока, препараты улучшают соединение простагландинов в эндотелиальных клетках капилляров.
Препараты начинают действовать примерно спустя 30-60 минут, а заканчивают примерно через шесть часов. Петлевые диуретики вызывают нарушения в противоточно-поворотном механизме нефрона и повышают гломерулярную фильтрацию.
Кроме этого, механизм действия петлевых диуретиков заключается в снижении обратной абсорбции ионов хлора и натрия, а в нефроне происходит притормаживание всасывания магния, тем самым повышается объем его совместного выведения с уриной.
Петлевые мочегонные лекарства влияют на почечный кровоток. Кроме этого, они понижают сердечные нагрузки, а также тонус вен и повышают объем урины.
С какими препаратами петлевые диуретики вступают в связь?
Такие мочегонные средства лучше не сочетать с противовоспалительными, а также противодиабетическими и другими медикаментами.
Больному, который начал употреблять петлевой диуретик, следует обратить внимание на его совместимость с другими лекарственными группами. Большинство сочетаний имеют определенные ограничения и провоцируют отрицательное действие:
- Противовоспалительные средства сильно понижают воздействие петлевых диуретиков.
- Препараты для разжижения крови могут стать причиной кровотечений.
- Дигиталис, который считается лекарственным растением, может повлиять на ритм сердца.
- Препараты лития вызывают рвотные позывы и понос.
- "Пробенецид" снижает влияние петлевых мочегонных средств.
- "Анаприлин" притормаживает сердцебиение.
- Противодиабетические препараты провоцируют уменьшение сахара в крови.
Какие препараты - петлевые или тиазидные диуретики - лучше всего принимать?
Тиазидная группа лекарств считается наиболее щадящей. В большинстве случаев именно такие препараты назначают больным, y которых существуют небольшие отклонения в работе почек, а также печени и других органов. Петлевые и другие диуретические средства запрещены к употреблению в этих случаях. Минусами является слабая клиническая фармакология, человеку предстоит пройти долгий курс терапии при устранении гипертензии. При помощи петлевых диуретиков можно ускорить процесс выздоровления, но они не всем разрешены к приему.
Побочные реакции
Существует целый ряд отрицательных явлений:
- Дегидратация (постепенное обезвоживание организма, то есть потеря жидкости, в результате которой может наступить летальный исход для больного).
- Уменьшение уровня хлоридов в крови.
- Снижение вырабатывания инсулина.

Петлевые диуретики: список препаратов
Наиболее быстродействующими лекарствами являются:
- "Бритомар" — это таблетки, обладающие мочегонным действием, количество действующего вещества, в которых составляет 5 либо 1 мг. Употреблять препарат можно в любое удобное для человека время, независимо от приема пищи. Использовать диуретическое средство при возникновении отеков при заболеваниях сердца следует по 10-20 мг один раз в сутки. Если возникли отеки при болезни почек, рекомендуется принимать 20 мг один раз в день. Если отеки появились при болезни печени, то специалисты назначают 5-10 мг в сутки (совместно с другими лекарствами). При повышенном кровяном давлении — 5 мг в сутки.
- "Фуросемид" продается как в таблетированной форме (40 мг), так и в виде раствора для уколов (10 мг). Перорально препарат принимают с утра, начиная с 40 мг в сутки, при необходимости дневную дозировку повышают до 160 мг. Положительный эффект проявляется спустя полчаса и сохраняется до 4 часов. Раствор применяется как внутримышечно, так и внутривенно по 20-40 мг в сутки и начинает действовать уже спустя 4 минуты.
- "Этакриновая кислота" производится в таблетированной форме и в растворе. Перорально препарат начинают употреблять с дозировки в 50 мг, постепенно повышая концентрацию лекарства (при необходимости). Внутривенно (для достижения наиболее быстрого эффекта) назначают по 50 мг. Положительный эффект можно наблюдать примерно через 30 минут, он может продолжаться до восьми часов.
Кроме этого, препаратами группы петлевых диуретиков являются:
- "Буфенокс".
- "Диувер".
- "Лазикс".
Далее эти лекарства будут рассмотрены более подробно.
"Буфенокс"
Препарат выпускается в форме таблеток (1 мг) и раствора для уколов (0.025 %). Таблетки необходимо употреблять в утренние часы натощак по 1 штуке в течение пяти суток, а после по две штуки еще на протяжении трех дней.
Раствор применяется либо внутривенно, либо внутримышечно, по 0.5—1.5 мг, уколы можно делать примерно через каждые четыре-восемь часов. Продолжительность лечения составляет четыре дня. Положительное действие наступает в течение двух часов.
В профилактических целях для предотвращения гипокалиемии назначается диета, обогащенная калием. Пациентам, которые получают большие дозировки "Буфенокса", во избежание появления гипонатриемии и гипохлоремического алкалоза нельзя ограничивать поступление в организм поваренной соли. Высока вероятность возникновения нарушений водно-электролитного баланса у людей с почечной недостаточностью.
При терапии нужно регулярно осуществлять контроль содержания электролитов плазмы, а также остаточного азота. При возникновении либо усилении азотемии и олигурии у людей с тяжелыми прогрессирующими поражениями почек нужно приостановить прием "Буметанида".
Кроме этого, следует соблюдать особую осторожность при приеме алкоголя, а также при длительном стоянии либо выполнении физических упражнений, при жаре и резком переходе в вертикальное положение из лежачего в связи усилением ортостатических гипотензивных действий.
"Диувер"
Медикамент входит в перечень петлевых препаратов-диуретиков. "Диувер" представляет собой таблетки с дозировкой 5 и 10 мг. При различных отеках использовать лекарство нужно по 5 мг один раз в день, при необходимости повышая дозу до 40 мг. При высоком кровяном давлении принимают половину таблетки (2,5 мг) один раз в сутки.
При употреблении повышенных концентраций "Диувера" в течение долгого периода времени увеличивается вероятность появления гипокалиемии, а также гипонатриемии и метаболического алкалоза, в связи с чем следует придерживаться диеты.
Подбор правильной дозировки препарата для больных с асцитом, который появился в результате цирроза печени, необходимо осуществлять в условиях медицинского учреждения. Помимо этого, у таких пациентов следует постоянно контролировать уровень электролитов в плазме крови.
У людей, страдающим сахарным диабетом, следует часто проверять содержание глюкозы в урине и крови. В связи с вероятностью острой задержки мочи нужно контролировать диурез пациентам, у которых имеется сужение мочеточников и гиперплазия простаты, а также больным в бессознательном состоянии.
"Лазикс"
Препарат производится в форме раствора для инъекций и таблеток. Раствор вливается внутривенно. При отеках препарат назначают в количестве 20-40 мг в сутки, при легочных отеках — 40 мг. При высоком артериальном давлении — 80 мг в день (два приема). При высоком кровяном давлении — 80 мг в день (два приема). Диуретическое средство начинает "работать" спустя два часа после употребления.
Перед началом терапии петлевым диуретиком человек должен обследоваться на предмет нарушения функционирования почек, особенно если дневной диурез сильно понижен. Дело в том, что механизм петлевых диуретиков базируется на расслаблении сосудов и усилении почечного кровотока.
Во время лечения лекарством необходимо также контролировать работу жизненно важных органов, особенно если больной вынужден употреблять "Лазикс" в больших концентрациях. Самовольное повышение дозировки может привести к появлению симптомов отравления и выраженной гиповолемии.
Петлевые диуретики - общие сведения. Сайт о лечении гипертонии. Учим, как снизить давление до нормы
Петлевые диуретики более эффективны, чем тиазидные диуретики, в плане освобождения организма от соли и воды, но в меньшей степени понижают кровяное давление. Их преимущество состоит в том, что при лечении артериальной гипертензии они не повышают уровень холестерина в крови и не стимулируют диабет, в отличие от тиазидных диуретиков. Однако у петлевых диуретиков намного больше побочных эффектов, и они менее эффективны в плане предотвращения осложнений гипертонии и смертельных исходов.
Петлевые диуретики снижают содержание в организме не только натрия, но и кальция и магния. Препараты этой группы обладают достаточно сильным действием и могут привести к значительному снижению уровня натрия в крови, если их принимать в больших дозах. Они могут также вызвать сильное снижение содержания калия.
Эти негативные свойства петлевых диуретиков снижают их эффективность в плане лечения артериальной гипертензии по сравнению с тиазидными диуретиками.
Петлевые диуретики практически не используются для «регулярного» лечения гипертонии, если у пациента нет сопутствующих заболеваний. Это связано с тем, что они обычно действуют непродолжительно (до 6 часов), а также вызывают больше побочных эффектов, чем тиазидные диуретики. Петлевые диуретики назначают гипертоникам, у которых уже развилась сердечная или почечная недостаточность, а также имеются выраженные застойные явления, т. е. отеки. При внутривенном введении петлевые диуретики вызывают быстрое расслабление сосудов и таким образом снижают артериальное давление. Поэтому их применяют для купирования гипертонических кризов.
Некоторые фармакологические особенности петлевых диуретиков
| Препарат | Биодоступность, % | Пути выведения | Длительность действия (часы) | Доза (мг/сутки) | Сколько раз в сутки принимать | |
|---|---|---|---|---|---|---|
| Начальная | Максимальная | |||||
| Фуросемид | 10-90 | почки — 60%, печень — 40% | 6-8 | 20-40 | 250-500 | 1-2 (3) |
| Этакриновая кислота* | 30-35 | почки — 65%, печень — 35% | 6-8 | 25-50 | 200 | 1 |
| Торасемид | 80-100 | почки — 20%, печень — 80% | 12-24 | 2,5-5; 5-10 | 100-200 | 1 |
Примечание: * Использование этакриновой кислоты в США прекращено, из-за высокого риска ототоксичности (повреждения слуха у пациента)
Петлевые диуретики могут вызывать значительные побочные эффекты:
- Снижение слуха или звон в ушах.
- Повышение уровня мочевой кислоты в крови, что может впоследствии привести к возникновению подагры — болезненных отеков суставов, особенно на больших пальцах ног.
- У людей с повышенной чувствительностью к сульфаниламидам может быть реакция на эти препараты, в том числе на препараты для лечния диабета, в частности, таких как диабеназ и толиназ, а также ряд серосодержащих антибиотиков.
При приеме петлевых диуретиков следует учитывать совместимость с другими препаратами, принимаемыми одновременно. Некоторые сочетания могут вызывать осложнения.
- Противовоспалительные препараты: понижают эффективность диуретиков.
- Разжижители крови: вызывают склонность к кровотечениям.
- Дигиталис: приводит к нарушению сердечного ритма. Литий: понос и рвота.
- Пробенецид: снижает эффективность мочегонных препаратов.
- Анаприлин: сильно замедляет сердцебиение.
- Производные сульфанилмочевины: низкий уровень сахара в крови.
По химическому составу петлевые диуретики отличаются друг от друга, в отличие от препаратов группы тиазидных диуретиков.
Петлевые диуретики опасно принимать при заболеваниях почек и при чувствительности к тому или иному конкретному медикаменту или сульфаниламидным препаратам. Не стоит принимать препараты этой группы в период беременности и во время кормления грудью — в этом случае для выбора подходящего препарата проконсультируйтесь со своим врачом.
Для снижения кровяного давления петлевые диуретики назначают в невысоких дозах. Например, фуросемид — 20-40 мг в сутки. Доза лекарства может быть повышена в случае сердечной или почечной недостаточности. Другие препараты из группы петлевых диуретиков назначают в эквивалентных фуросемиду дозах. Подробнее см. заметку «Петлевые диуретики — остальные препараты«.
Петлевые диуретики действуют непродолжительно (до 4-6 часов), за исключением торасемида и этакриновой кислоты, продолжительность действия которых составляет 12 часов. Поэтому если уж использовать эти лекарства, то целесообразно принимать их 2 раза в сутки.
Применение петлевых диуретиков в лечении гипертонических кризов
У пациентов с гипертоническими кризами среди диуретиков используются петлевые мочегонные средства (фуросемид, торасемид), которые вводятся внутривенно. Петлевые диуретики, в соответствии с международными рекомендациями, больше не применяются в качестве единственного препарата для терапии при гипертоническом кризе. В то же время их внутривенное введение (в некоторых случаях — длительная внутривенная инфузия) до настоящего времени рекомендуется в качестве одного из компонентов комбинированного лечения. Например, в сочетании с нитратами, эналаприлатом или бета-блокаторами у больных с гипертоническом кризом, осложнившимися острым коронарным синдромом или отеком легких.
Внутримышечное введение этих петлевых диуретиков может применяться для купирования неосложненных гипертонических кризов, обычно в комбинации с другими лекарствами от гипертонии, используемыми перорально или сублингвально (под язык).
В таблице представлены дозы петлевых диуретиков, которые можно использовать для внутривенного инфузионного введения (с учетом степени поражения почек пациента).
Дозы петлевых диуретиков, используемые при внутривенном инфузионном введении
| Петлевой диуретик | Внутривенная нагрузочная доза, мг | Скорость инфузии в зависимости от уровня креатинина сыворотки крови, мг/час* | ||
|---|---|---|---|---|
| > 0,5 ммоль/л | 0,2-0,5 ммоль/л | < 0,5 ммоль/л | ||
| Фуросемид | 40 | 20, затем 40 | 10, затем 20 | 10 |
| Торасемид | 20 | 10, затем 20 | 5, затем 10 | 5 |
Примечание: * При увеличении скорости инфузии целесообразно вновь ввести нагрузочную дозу препарата
таблетки мягкого и мощного действия
Отклонения в работе почек, кардиальных структур сопровождаются массой негативных проявлений. Нарушается интенсивность выведения жидкости, фильтрации, а значит, вода задерживается, провоцирует повышение нагрузки на сердце, весь организм.
Это может закончиться ростом артериального давления, гипертоническим кризом, прочими явлениями. Отеки — всего лишь один из возможных вариантов, распространенных симптомов.
Мочегонные средства — широкая группа медикаментов нескольких типов, которые активно используются в практике нефрологов и специалистов по болезням сердца в качестве вспомогательных препаратов.
Они категорически не подходят для самостоятельного применения, поскольку велика вероятность негативной реакции, побочных эффектов. Существует несколько типов рассматриваемых медикаментов.
Мочегонное средство при отеках должно быть безопасным, важно соблюсти принцип целесообразности, потому как нет смысла применять неадекватно мощные препараты.
По этой причине необходимо сначала тщательно обследоваться, только потом под контролем врача принимать назначенные препараты.
Нужно также учесть, что мочегонные категорически не годятся для постоянного применения, это скорее средства для недолгого курсового или однократного ситуативного, по потребностям приема.
Механизм действия
Несмотря на то, что мочегонные отнесены в одну группу, пути, которыми медикаменты влияют на организм, кардинально отличаются.
Вопрос нужно рассматривать в индивидуальном разрезе. Всего существует четыре типа медикаментов рассматриваемого вида.
- Калийсберегающие. Наиболее безопасные средства, эффект относительно мягкий. Таковые имеют массу положительных моментов. Основной же минус — недостаточно быстрый и в то же время не столь значительный эффект, что делает медикамент неприменимым в качестве средства первой помощи.
В основе механизма работы калийсберегающего диуретика лежит способность уменьшать скорость транспортировки ионов кальция в организме. Снижается активность альдостерона.
По этой причине наблюдается изменение характера фильтрации в почках. Жидкость отводится быстрее.
Однако, если сравнивать калийсберегающие мочегонные препараты и прочие, эффект первых будет несколько слабее и наступает он позднее.
Это легкие мочегонные средства, подходят для терапии отеков лица, ног, рук на фоне начальных стадий сердечной недостаточности, проблем с почками без выраженной дисфункции.
- Тиазидные мочегонные. Считаются средними по силе. Они мощнее калийсберегающих, однако, не такие агрессивные как петлевые (см. ниже). Потому могут применяться в более широком перечне клинических случаев.
Для медикаментов данного типа характерно снижение скорости фильтрации в почечных канальцах за счет обратного всасывания натрия.
Средство, однако, выводит калий. Что можно считать негативной чертой. Хотя и не так агрессивно, как прочие препараты.
Эффект отсроченный, наступает спустя несколько часов, и продолжается 4-5 часов. Выведение активного вещества отмечается примерно, через 12 часов.
Внимание:Для длительного применения не подходят, потому как провоцируют проблемы с сердцем. Неадекватные дозировки также создают риск развития почечной недостаточности.
Подробное описание тиазидных диуретиков со списком препаратов смотрите в этой статье.
- Петлевые мочегонные средства. Наиболее агрессивные медикаменты рассматриваемого типа. Механизм действия сложный, основан на снижении скорости транспортировка калия, натрия и хлора, что в системе и приводит к недостаточному обратному всасыванию жидкости из первичной мочи и активному отделению урины.
Применение петлевых препаратов имеет смысл только при выраженных, тяжелых отеках. Влияние медикамента наблюдается практически сразу, спустя 10-15 минут и продолжается относительно мало.
Средство не селективно в плане выведения минеральных веществ, потому электролитический баланс нарушается всегда. Основания для применения петлевых диуретиков должны быть вескими.
- Осмотические средства. Также считаются мощными препаратами. Основаны на способности снижать давление в плазме.
Эффект быстрый. Продолжается минимальное количество времени (около 4-5 часов максимум, пик действия приходится на первые 60 минут).
Поскольку эти средства крайне активны, их в основном применяют в рамках экстренной помощи при травмах головного мозга, выраженных проблемах с сердцем. Отеки — дополнительное основание.
Показания
Медикаменты диуретического ряда используются в строго ограниченном числе случаев. Показания зависят от клинической ситуации.
Примерный перечень таковых:
- Сердечная недостаточность. Нарушение сократительной функции миокарда, по причине чего наблюдается скудное снабжение тканей кислородом и полезными веществами.
- Почечные проблемы. В компенсированной фазе, но при развитии отечности.
- Пиелонефрит, прочие патологии, которые провоцируют задержку жидкости.
Все названные основания, так или иначе, обуславливают отеки: ног, лица. Мочегонные используются в качестве средств для купирования симптома.
Внимание:Это не основа лечения, а всего лишь способ снятия проявления, основной диагноз никуда не девается.
Классификация и список препаратов
Группы фармацевтических средств уже были названы. Следует остановиться на них подробнее.
| Группа | Наименование |
|---|---|
| Калийсберегающие (слабые) |
|
| Тиазидные и тиазидоподобные (умеренные) |
|
| Осмотические (мощные) | |
| Петлевые (мощные) |
|
Калийсберегающие
Медикаменты данного типа практически не используются в рамках монотерапии. То есть необходимо параллельное применение других лекарств. В том числе мочегонных иного типа: петлевыми или тиазидами.
Щадящие препараты в такой ситуации выполняют функцию поддержки, не позволяя случиться выраженному нарушению электролитического баланса.
Действие калийсберегающих мочегонных не дает возможности добиться значимого снижения артериального давления даже в высоких дозировках, потому перечень оснований для использования лекарств ограниченный.
Как правило, диуретики этого вида принимаются на начальных стадиях сердечной недостаточности. Реже при артериальной гипертензии и асците (скоплении жидкости в брюшной полости) в качестве вспомогательной меры.
Мягкий эффект, однако, позволяет использовать калийсберегающие медикаменты на протяжении продолжительного периода времени (сравнительно) у большего числа пациентов.
Потому как побочных эффектов меньше, риск развития таковых также ниже.
Список наиболее распространенных наименований:
- Верошпирон. Мягкое мочегонное, назначается особенно часто для снятия умеренных отёков в качестве меры систематической помощи, не для однократного использования.
Используется в качестве вспомогательного медикамента в рамках комплексной терапии артериальной гипертензии.
Подходит для широкой группы пациентов, имеет минимум противопоказаний и в целом едва ли не самый безопасный препарат среди мочегонных вообще.

- Спиронолактон. Отечественный аналог Верошпирона. Обладает полностью идентичными фармакологическими характеристиками. Они взаимозаменяемы и могут использоваться на равных основаниях.
- Триамтерен. Считается более мощным медикаментом рассматриваемой группы. Подходит для лечения сердечной и почечной недостаточности. Артериальной гипертензии. Но также в системе.
Интенсивность действия позволяет назначать Триамтерен на начальных стадиях названных болезней в качестве изолированного, монотерапевтического средства.
- Схожими свойствами обладает Амилорид, но он провоцирует больше побочных эффектов, потому назначается с осторожностью, если пациент плохо переносит прочие наименования.
Во всех случаях эффект от применения калийсберегающих мочегонных отсроченный. Наступает спустя 1-2 часа, продолжается еще порядка 6 часов и более.
Тиазиды
Считаются медикаментами средними по интенсивности влияния. Подходят для самостоятельного применения в некоторых случаях.
Например, при терапии артериальной гипертензии на ранних стадиях или в качестве медикаментов для купирования отеков при циррозе печени, гепатитах, сердечной недостаточности в компенсированной фазе или чуть позже.
Однако, в рамках лечения проблем с почками применяться средство в изолированном виде не может.
Эффект минимален. Потому показано параллельное использование с другими мочегонными. Среди типичных наименований:
- Индапамид. Назначается, преимущественно, в структуре комбинированной терапии артериальной гипертензии, в том числе с высокими стабильными показателями давления.
В качестве самостоятельного средства практически не применяется. Для медикамента характерно частое развитие побочных эффектов.
Основным считается синусовая тахикардия, потому нередки случаи индивидуальной непереносимости Индапамида, приходится отменять препарат и пересматривать курс.

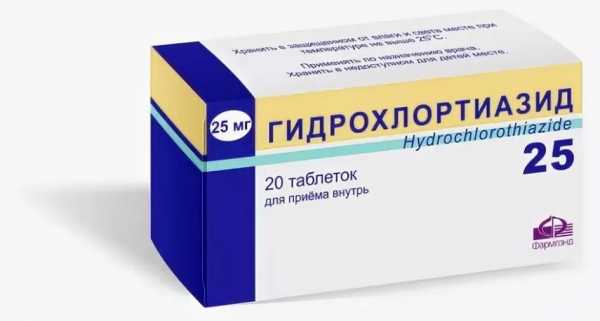
- Гидрохлортиазид. Более мягкие таблетки, если сравнивать их с предыдущими, реже провоцируют побочные реакции.
Препарат используется во многих клинических случаях, не только при артериальной гипертензии, но и на фоне цирроза печени, сердечной недостаточности в системе с прочими лекарствами.
Есть один нюанс относительно Гидрохлортиазида: они повышает чувствительность дермальных покровов к ультрафиолетовому излучению.
Потому после применения не рекомендуется долгое время находиться под солнцем. Это может быть опасно, ожоги возникают много быстрее.
- Клопамид. Средство с точки зрения показаний идентично Гидрохлортиазиду. Однако оно куда более тяжелое и хуже переносится пациентами.
Медикамент активно выводит калий из организма, потому для продолжительного и даже долгого курсового приема категорически не годится.
Допустимо использование Клопамида при беременности, но в строго ограниченном числе случаев, по назначению специалиста и при полном контроле лабораторных показателей.
Мочегонные тиазидной группы начинают действовать спустя 1-2 часа. Противоотечный эффект продолжается порядка 12 часов, однако, пик приходится на первые 120-180 минут, зависит от индивидуальных особенностей организма.
Петлевые диуретики
Считаются наиболее мощными среди всех препаратов рассматриваемой фармацевтической группы.
Действуют без разбора, выводят калий, натрий, провоцируют электролитические нарушения, особенно при длительном применении или использовании в высокой дозировке.
В основном медикаменты данного типа принимают при выраженных нарушениях работы почек, сердечной недостаточности, артериальной гипертензии. Во всех ситуациях петлевые диуретики — это сильное мочегонное от отеков.
Применять его имеет смысл в крайних случаях по показаниям и по назначению лечащего специалиста.
В отличие от тиазидной группы, петлевые средства определяются куда более мощным мочегонным эффектом, но он кратковременный и заканчивается спустя 1-2 часа.
То есть в основном это медикаменты для срочного применения. Если рассматривать препараты петлевого типа как мочегонные таблетки при отеках ног, смысла в применении таковых мало, если речь идет о временных и несущественных нарушениях водно-солевого обмена.
Средство слишком мощное, вероятность развития побочных эффектов высокая. Потому нужно обсудить вопрос с врачом.
Какие наименования принимают наиболее часто:
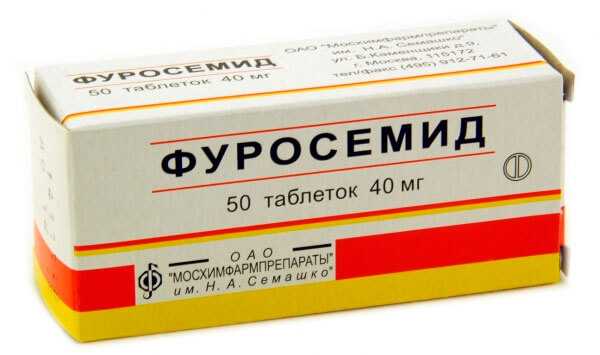
- Фуросемид. Форма выпуска: таблетки и ампулы для инъекций. Назначается в большинстве случаев, если требуется срочно купировать отечность или нормализовать артериальное давление.
Однако эффект от применения его столь велик, что при гипертонических кризах требуется точное дозирование, чтобы не спровоцировать резкого падения показателя АД.
Для продолжительного использования не подходит, также как и для курсового применения. Только ситуативно.
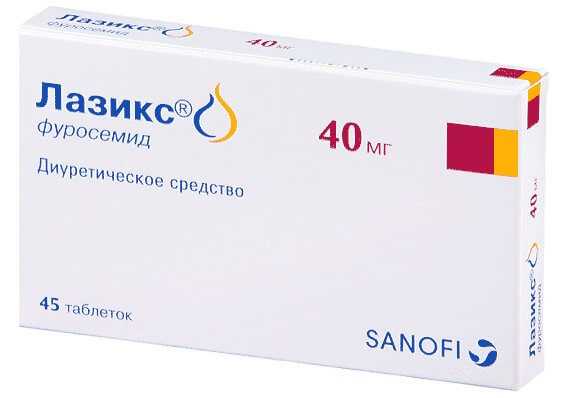
- Лазикс. Выпускается в таблетированной и инъекционной форме. Считается полным аналогом Фуросемида, не имеет принципиальных отличий от такового. Оба взаимозаменяемы.
Существуют и другие лекарства, на названные в списке. Например, Диувер.
Принципиальной разницы между петлевыми диуретиками нет, потому вопрос стоит скорее об индивидуальной переносимости того или иного медикамента.
Осмотические
Их причисляют к лекарствам средней силы, примерно наравне с тиазидными. Используются в рамках экстренной помощи в системе с прочими препаратами, а также в период стационарного этапа лечения и восстановления после гипертонических кризов, травм головы, конечностей, в прочих случаях.
Эффект основывается на понижении давления в плазме крови. За счет чего достигается повышение объемов выведения жидкости.
Побочные эффекты развиваются сравнительно редко, медикаменты переносятся пациентами достаточно легко, если сравнивать с теми же петлевыми средствами. Основное название— Маннитол, выпускается в форме раствора для инъекций.

Имеет ли смысл применять растительные препараты?
Есть и так называемые фитотерапевтические средства. Насколько обосновано использование таковых в рамках терапии отеков?
С точки зрения официальной медицины, лекарствами различные травяные сборы не считаются.
Однако, если у пациента нет выраженных проблем с сердцем, почками, артериальной гипертензии, то есть органических причин нарушения выведения жидкости, назначать растительные средства можно. И даже нужно, потому как они окажутся наиболее щадящим вариантом терапии.
Список мочегонных таблеток на растительной основе:
- Канефрон;
- Фларонин;
- Цистон;
- Нефролепин.
В некоторых случаях имеет смысл применять травяные сборы даже при наличии заболеваний почек и сердечнососудистой системы. Зависит от конкретной клинической ситуации.
Важно иметь в виду, что для постоянного применения даже растительные средства не годятся.
Тем самым, имеет смысл назначать фито препараты при отеках лица, ног.
Противопоказания
Основания для отказа от приема медикаментов мочегонного ряда зависят от конкретной группы средств.
Если говорить об усредненном перечне:
- Выраженная почечная недостаточность. Тем более, когда есть высокий риск развития комы. Потому как повышается нагрузка на выделительную систему. Организм этого не выдержит.
- То же касается тяжелых ситуаций сердечной дисфункции.
- Категорически противопоказано назначать диуретики при пороках кардиальных структур с выраженной декомпенсацией.
- Аллергическая реакция, непереносимость активных компонентов препарата или вспомогательных составляющих.
- Множественный иммунный ответ на медикаменты. Встречается сравнительно редко.
Часто основанием для отказа считается беременность, период грудного вскармливания. Вопрос тонкий, нужно уточнять у врача и основываться на аннотации к конкретному лекарственному средству. Это не аксиома, есть масса нюансов назначения у женщин в гестации.
То же самое касается детей. Применение медикаментов противопоказано вообще или до трех лет. Необходимо уточнять по факту.
Побочные эффекты
Таковых множество. В той или иной мере опасны все мочегонные, однако риски неодинаковы. Если брать примерный перечень негативных явлений:
- Резкое падение артериального давления. Особенно часто после использования осмотических средств и диуретиков петлевого типа. Может спровоцировать коллапс, инсульт, коматозное состояние.
- Нарушения работы сердца. Аритмии, прочие опасные явления.
- Диспепсия. Тошнота, рвота, изжога, отрыжка, проблемы с пищеварением. Также запоры, поносы. Чередование одного и другого.
- Головная боль, нарушения ориентации в пространстве. Рвота.
- Дисфункция со стороны органов чувств. В том числе снижение остроты зрения, слуха, шум в ушах.
- Аллергические реакции.
- Падение скорости выведения мочи после окончания действия препарата. У пациентов мужского пола с аденомой простаты. Однако встречается подобное явление сравнительно редко.
Мочегонные препараты при периферических отеках применяются в качестве средств для выведения лишней жидкости из тканей и, частично, борьбы с первопричиной ее избыточного накопления.
Но чтобы добиться эффекта, необходима комплексная терапия. Одних диуретиков недостаточно. Кроме того, они не подходят для продолжительного использования.
список препаратов, побочные эффекты, механизм действия
Мочегонные лекарственные средства, воздействие которых приходится на петлю Генле (часть нефрона, соединяющего ближние и дальние канальцы), называются «петлевые диуретики». Они оказывают влияние на фильтрационную способность почек, позволяя выводить из организма жидкость и соли. Данные препараты имеют быстрый и сильный мочегонный эффект, не создают предпосылок для развития диабета, не оказывают влияния на холестерин и представляют собой средства средней мощности. Впрочем, побочные эффекты петлевых диуретиков являются существенным минусом данных лекарственных препаратов.
 Петлевые диуретики — вид мочегонных, оказывающих целевое влияние на работу нефрона почек.
Петлевые диуретики — вид мочегонных, оказывающих целевое влияние на работу нефрона почек.Показания
Основными показаниями для применения петлевых диуретиков являются:
- отеки, провоцируемые переизбытком натрия в организме;
- повышенное артериальное давление;
- сердечная недостаточность;
- повышенная концентрация кальция и калия в плазме крови;
- почечная недостаточность.
Противопоказания
Врачи отмечают следующие противопоказания к приему петлевых диуретиков:
- отсутствие поступления мочи в мочевой пузырь;
- аритмия;
- аллергические реакции на лекарственные средства сульфонамидной группы;
- уменьшение объема циркулирующей крови;
- период беременности и кормления грудью.
Механизм действия
Петлевые диуретики вступают в действие уже через полчаса.Механизм работы диуретических препаратов базируется на расслаблении мускулатуры сосудов и увеличении почечного кровотока, благодаря тому, что лекарственные средства увеличивают синтез простагландинов в эндотелиальных клетках сосудов. Действие препарата начинается уже спустя 0,5 —1 час, но зачастую заканчивается быстро — через 4—6 часов. Петлевые диуретики провоцируют сбой в противоточно-поворотном механизме петли Генле и увеличивают гломерулярную фильтрацию (фильтрация жидкости, которая не содержит белковых соединений), за счет чего происходит усиление мочегонного действия.
Кроме того, диуретики петлевые уменьшают обратное всасывание ионов хлора и натрия, а в петле Генле тормозят всасывание магния, увеличивая количество его выведения вместе с мочой. После уменьшения магния в организме снижается и продукция гормона, вырабатываемого паращитовидными железами, благодаря чему уменьшается обратное всасывание кальция. Петлевые диуретики влияют на почечный кровоток, снижают сердечные нагрузки и венозный тонус и увеличивают объем мочи.
Вернуться к оглавлениюСовместимость
Петлевые мочегонные лучше не комбинировать с противоспалительными, противодиабетическими и др. препаратами.Пациенту, который начал принимать петлевой диуретик, нужно обратить внимание на его совместимость с другими лекарственными средствами. Многие сочетания имеют противопоказания и вызывают неблагоприятный эффект:
- противовоспалительные лекарства значительно снижают действие мочегонных препаратов;
- препараты для разжижения крови нередко могут стать причиной кровотечений;
- дигиталис, являющийся лекарственным растением, способен влиять на сердечный ритм;
- «Литий» вызывает рвоту и диарею;
- «Пробенецид» уменьшает действие петлевых диуретиков;
- «Анаприлин» замедляет сердцебиение;
- противодиабетические средства провоцируют понижение уровня сахара в крови.
Список препаратов и способ применения петлевых диуретиков
Наиболее быстродействующими петлевыми диуретиками считаются такие лекарства:
 Петлевые мочегонные представлены на рынке широким ассортиментом иностранных и отечественных препаратов.
Петлевые мочегонные представлены на рынке широким ассортиментом иностранных и отечественных препаратов.- «Бритомар» — это мочегонные таблетки, количество активного компонента в которых составляет 5 или 10 миллиграмм. Употреблять средство следует в любое удобное для пациента время, независимо от приема еды. Применять диуретик в случае отеков при сердечной недостаточности нужно по 10—20 мг 1 раз в день. В случаях отеков при болезни почек — 20 мг 1 раз в день. Отеки при болезни печени требуют 5—10 мг в день в комплексе с другими лекарственными средствами, назначаемыми врачом. При повышенном артериальном давлении — 5 мг в день. Диуретический эффект начинается почти через час после приема и длится до 10 часов.
- «Фуросемид» существует как в виде таблеток (40 миллиграмм), так и в виде раствора для инъекций (10 миллиграмм). Перорально принимают с утра, начиная от 40 мг в день, при необходимости суточную дозировку увеличивают до 160 мг. Эффект проявляется через 0,5 ч и длится до 4 ч. Раствор водится внутримышечно и внутривенно по 20—40 мг в день и начинает действовать через 4 минуты.
- «Фурсемид» производится в форме таблеток (40 миллиграмм) и раствора для инъекций (20 миллиграмм). Таблеточная дозировка устанавливается индивидуально от 1 до 3 таблеток 1 раз в сутки. Раствор вводят внутривенно и внутримышечно, начиная от 20 мг в сутки и увеличивая дозировку, если требуется. Действие наблюдается через 5 минут после введения и длится до 8 часов.
- «Этакриновая кислота» выпускается в форме таблеток (50 миллиграмм) и в растворе (50 миллиграмм). Перорально диуретик начинают принимать с 50 мг, постепенно увеличивая дозу в случаях необходимости. Внутривенно вводят для достижения более быстрого эффекта по 50 миллиграмм. Эффект наблюдается спустя 30 минут и продолжается до 8 часов.
Другие препараты
 Петлевые диуретики доступны и в жидком виде для уколов.
Петлевые диуретики доступны и в жидком виде для уколов.«Буфенокс» представлен в виде таблеток (1 миллиграмм) и раствора для инъекций (0,025%). Таблетки следует принимать с утра на голодный желудок по 1 штуке на протяжении 3—5 дней, а после по 1—2 еще на протяжении 3-х дней. Раствор вводится либо внутривенно, либо внутримышечно, по 0,5—1,5 мг, следующую инъекцию можно произвести спустя 4—8 часов. Курс терапии составляет 3—4 дня. Эффект наступает в течение 2-х часов.
«Диувер» представляет собой таблетки по 5 и 10 миллиграмм. При разнообразных отеках принимать препарат следует по 5 мг один раз в сутки, при необходимости постепенно увеличивая дозировку до 40 мг. При повышенном артериальном давлении употребляют половину 5 мг таблетки раз в сутки. Действие петлевого диуретика начинается через 2 ч и длится до 18 часов.
«Лазикс» выпускается в форме раствора для инфузий (10 миллиграмм) и таблеток (40 миллиграмм). Раствор вводится внутривенно. В случаях нетяжелых отеков применяют 20—40 мг в день, в случае легочных отеков — 40 мг. При повышенном артериальном давлении — 80 мг в день в 2 приема. Перорально употребляется при нетяжелых отеках в дозировке 20—80 мг в день, при повышенном артериальном давлении — 80 мг в день в 2 приема. Диуретик начинает действовать через 2 часа после приема.
Вернуться к оглавлениюВажно запомнить, что верную дозу препаратов может назначить только специалист, исходя из индивидуальных особенностей организма пациента.
Побочные эффекты
Существует целый ряд негативных воздействий, которые причиняют петлевые диуретики организму человека: обезвоживание, пониженное содержание ионов натрия, калия, кальция и магния в плазме крови, уменьшение количества хлоридов, высокое содержание мочевой кислоты, что чревато появлением подагры — болезненных отеков суставов преимущественно на больших пальцах ног, подавление секреции инсулина, повреждение слухового и вестибулярного аппарата.
Проблемы назначения современных мочегонных препаратов у больных ХСН
Владимир Трофимович Ивашкин, академик РАМН, доктор медицинских наук:
- Мы попросим профессора Арутюнова Григория Павловича рассказать нам об адекватной диуретической терапии хронической сердечной недостаточности. Пожалуйста, Григорий Павлович.
00:13
Арутюнов Григорий Павлович, доктор медицинских наук, профессор:
- Большое спасибо, Владимир Трофимович.
Уважаемые коллеги. Синдром хронической сердечной недостаточности – это очень хорошо известный синдром с древних времен. Меняются времена, но всегда остается большая проблема в описании этого синдрома, в описании симптомов, характерных для этого синдрома.
(Демонстрация слайда).
Современный клинический портрет больного, страдающего недостаточностью кровообращения. Зеленые столбики означают мнение врачей. Красные столбики – так встречается в реальной клинической практике. Как и многие века назад, многие десятилетия на первых позициях по-прежнему чувство нехватки воздуха и четкие выраженные отеки, которые встречаются у этих больных.
Какие бы новые симптомы не появлялись в последние годы (например, утомляемость – великолепно описанный синдром в последние десятилетия XX века), сохраняется особое значение старых симптомов, борьба с которыми, по сути, является клинически значимой в сохранении жизни наших пациентов.
Но слово «отеки» в сознании врача-интерниста, терапевта в первую очередь обязательно ассоциируется со словом «мочегонные препараты».
Как современные рекомендации говорят, когда мочегонные препараты должны появиться в схеме лечения недостаточности кровообращения. Возьмем самых простых больных, самых легких. Недостаточность кровообращения, I-II функциональный класс, еще синусовый ритм.
Старт-терапия всегда начинается с ингибитора АПФ, при непереносимости – это АРА. Только потом, когда титрованы ингибиторы АПФ, при наличии отеков терапевт вправе поставить вопрос о мочегонной терапии.
Если больные с мерцательной аритмией, даже в этой ситуации мочегонные препараты не выходят на первую линию. Это все равно препараты, которые корригируют нейрогормональный профиль больного. Это и гликозиды при мерцательной аритмии. Только тогда, когда титрованными препаратами контролируется ритм, на повестку дня ставится вопрос о мочегонных препаратах.
У более тяжелых больных, III-IV функциональный класс, но все еще сохраняется синусовый ритм, терапевт вправе впервые поставить диуретики, первую линию препаратов.
У больных с мерцательной аритмией III-IV функционального класса стартуют три препарата в лечении. Это ингибиторы АПФ, диуретики (обращаю внимание, диуретики на первой линии) и гликозиды.
02:47
Мы с вами проговорили первое условное место для мочегонных препаратов. Начнем с первого закона назначения мочегонных препаратов для терапевта. Без отеков нет мочегонной терапии. Если нет материального субстрата (нет отеков), терапевт не должен задумываться о мочегонной терапии в лечении ХСН.
Однако сами по себе отеки требуют от терапевта осмысления: что это за отеки. Опишем отеки, которые требуют мочегонные препараты. Вспомним Боткина, его описание отеков. Больные с недостаточностью кровообращения должны подчиняться закону симметрии. Симметричные отеки. Пощупай отеки – они должны быть плотные, холодные. Оцени их цвет – они должны быть синие.
Итак, плотные, холодные, симметричные отеки – это отеки, обусловленные гидростатическими проблемами, недостаточностью кровообращения. Тогда на повестку дня выходят мочегонные препараты.
Когда нарушается закон симметрии, отеки становятся односторонними, для мочегонных препаратов нет места. Это хирургическая проблема, которая требует своего решения, обязательно в экстренном порядке.
Терапевт осмысленно посмотрел на отеки, пощупал, оценил их цвет, температуру и принимает решение о назначении мочегонных препаратов.
Чего мы достигаем, назначая мочегонные препараты. В первую очередь, мы будем влиять на выведение из организма натрия и связанного с натрием хлора. Поскольку объем внеклеточной жидкости регламентируется, главным образом, содержанием натрия и хлора в организме, то мы будем влиять на выход жидкости из организма с первичной, затем вторичной мочой.
04:41
Закон мощности мочегонных препаратов. Чем ближе к нефрону, тем сильнее действие мочегонного препарата. В этом правиле есть исключения. Диакарб не подчиняется этому правилу. Он действует рядом с нефроном. Но это не относится к числу мощных мочегонных препаратов.
Ближе всего уровень петли, будут действовать петлевые диуретики (отсюда их название). Дальше будут действовать тиазидные диуретики. Еще дальше будут действовать калий-сберегающие мочегонные препараты. Итак, мы запомнили первое основное правило. Чем ближе к нефрону, тем мощнее действие мочегонного препарата с единственным исключением для препарата Диакарб.
Посмотрим на второй и третий закон. Они всегда должны быть в оперативной памяти терапевта. Диуретики нельзя назначать дискретно. Назначение мочегонных препаратов 1-2 раза в неделю, по четным или нечетным дням не приносит пользу больному. Напротив, начинают раскачивать нейрогормональный профиль пациента.
Что произойдет с пациентом, когда он будет принимать нерегулярно мочегонные препараты. На какое-то количество времени резко возрастет объем выделяемой мочи. Изменится нейрогормональный профиль. В ответ на выведенную жидкость начнется овер-синтез ангиотензина II, норадреналина. Вы начнете раскачивать нейрогормональный профиль.
Диуретики назначаются в ежедневном режиме в малых дозах, но ни в коем случае не дискретно, что сегодня не должно рассматриваться вообще в схемах лечения недостаточности кровообращения.
Очень интересен вопрос истории развития мочегонных препаратов. На заре медицины мочегонными препаратами являлись сборы трав. Потом совершенно случайно в период лечения сифилиса было обнаружено, что ртуть (ртутная мазь применялась в лечении сифилиса) обладает мочегонным эффектом. Конечно, удивительно токсичный мочегонный препарат оказался.
Эра мочегонных препаратов – это послевоенная эра. После Второй мировой войны, когда были синтезированы первые эффективные мочегонные препараты, которые были не столь токсичны, были клинически высокоэффективны.
Процесс синтеза новых препаратов не завершен. На сегодняшний день в XX веке мы говорим о трех новых классах мочегонных препаратов. Это процесс, который, видимо, будет развиваться все время.
Но мы вспомнили историю синтеза мочегонных препаратов только для того, чтобы подойти к четвертому закону назначения мочегонных препаратов. Диуретики терапевтом назначаются по принципу: от слабейшего к сильнейшему. Это оправданно, потому что чем сильнее мочегонный эффект, чем сильнее мочегонный препарат, тем больше его побочное действие, тем больше его токсическое действие.
07:40
Итак, посмотрим на мочегонный препарат, который гораздо слабее, чем петлевые диуретики.
Это тиазидный диуретик. Он будет, в первую очередь, снижать реабсорбцию хлора. Это его самое главное. Вместе с хлором будет оказывать пассивное воздействие на экскрецию натрия и воды, связанной с натрием.
Очень важно посмотреть, что группа тиазидных диуретиков, о которых мы так легко говорим, очень большая группа. В нее входит хорошо нам известный препарат Индапамид, Гидрохлортиазид, Хлорталидон, более известный в других странах, чем у нас. Тем не менее, это совершенно разные препараты.
Это различие мочегонных препаратов приводит к тому, что терапевт должен помнить про период полувыведения. Это слишком разные периоды полувыведения, чтобы сказать о чем-то едином для этой группы. Период полувыведения мочегонного препарата – важнейший показатель мочегонного препарата. Чем больше период полувыведения, тем больше токсический эффект мочегонного препарата, тем меньше его влияние на нейрогормональный профиль нашего пациента.
(Демонстрация слайда).
Посмотрим на тиазидные диуретики.
Хорошо выделенная белая линия. Один из самых главных побочных эффектов мочегонного тиазидного препарата (две стрелки стоят под уровнем калия) – это высокий вывод калия. Следовательно, высокие дозы тиазидных диуретиков всегда будут чреваты развитием тяжелых нарушений ритма. Натрий выводится существенно меньше, чем калий. Это очень существенный момент.
Наконец, тиазидные диуретики оказывают достаточно токсическое действие на скорость клубочковой фильтрации.
09:20
Побочные эффекты. Сегодня завершилась дискуссия о дозе тиазидных диуретиков. Считается, что 12,5 мг вместе с ингибиторами АПФ безопасно. Дозы ниже, чем 12,5 мг безопасны. Это очень важная для нас находка. Но мы помним, что тиазидные диуретики будут вмешиваться в липидный спектр, влиять на уровень холестерина, оказывать, к сожалению, в высоких дозах негативное влияние на уровень глюкозы крови.
Применение. Здесь терапевт должен запомнить простое правило. Чем хуже функция почки, чем ниже скорость клубочковой фильтрации, тем менее эффективны тиазидные диуретики. При цифре 40 мл/мин. (скорость клубочковой фильтрации, рассчитанная по Кокрофту-Голту или по формуле MDRD) тиазидные диуретики практически неэффективны. Это очень важный момент, когда мы будем строить повседневную схему лечения больных.
Петлевые диуретики намного эффективнее, чем тиазидные диуретики. Точка приложения действия петлевого диуретика – это толстый сегмент восходящей части петли Генле. В этом участке будет реабсорбироваться 25% отфильтровавшегося натрия. Если мы заблокируем вход натрия назад, то вместе с натрием уйдет и вода.
Почему такой высокий эффект у петлевых диуретиков. Вместе с натрием уйдут и другие электролиты. Речь идет о кальции, о магнии. Высокие дозы все равно будут вмешиваться в электролитный баланс и могут быть чреваты нарушениями ритма у пациента.
Петлевой диуретик выводит натрий гораздо больше, чем тиазидный диуретик, но вместе с этим он влияет и на уровень выведения калия. Любой мочегонный препарат, вмешиваясь в электролитный баланс, будет чреват нарушениями ритма.
Не будем забывать, что вместе с выведенным натрием уходит большой объем воды. Следовательно, будет прямое влияние на гематокрит. Если вы лечите лежачего пациента, то создадутся идеальные условия для тромбоза глубоких вен голени. Петлевые диуретики в высоких дозах всегда будут давать высокий уровень выведенной воды из организма. Терапевт всегда должен держать в памяти великую вероятность не только нарушений ритма, но и тромбоза глубоких вен голени с возможным эмболическим синдромом в легочную артерию.
Токсический эффект. Самый главный показатель, от которого во многом зависит продолжительность жизни пациента – это скорость клубочковой фильтрации. Здесь при умеренных дозах нет негативного влияния. Однако появится резкое снижение скорости клубочковой фильтрации при высоких дозах петлевых диуретиков.
12:32
Подойдем к классу петлевых диуретиков.
Они тоже очень разнятся между собой. Это и этакриновая кислота, и Фуросемид и Торасемид. Принципиальный показатель, по которому они разнятся – это период полувыведения. Второй показатель – это метаболизм мочегонного препарата. Чем больше мочегонного препарата выводится через почку, тем более токсичен и негативен его эффект, особенно у больных с изначально измененной функцией почки (как у наших пациентов с недостаточностью кровообращения).
Я хочу привлечь ваше внимание к тем дозам, которые рекомендованы Мировыми рекомендациями для введения, например, Фуросемида. Пероральный, конечно, прием 40 мг, 160 мг – это доза не повседневной практики, однако такая практика существует в мире. Мы должны быть готовы, что дозы петлевых диуретиков не пройдут бесследно.
Где будет негативный эффект высоких доз при повседневном или дискретном приеме? Если мы блокируем всасывание натрия, то мы должны совершенно четко вспомнить, что после прекращения циркуляции препарата в крови произойдет, к сожалению, синдром отскока. Это будет постдиуретическая реабсорбция. Количество натрия, которое будет всасываться с первичной мочи, будет резко возрастать.
Период полувыведения мочегонного препарата становится доминирующим. Мы должны стремиться к большому периоду полувыведения, чтобы срезать синдром повышенной постдиуретической реабсорбции. Это первое. Но если больше натрия всасывается, а клетки к этому не готовы, они будут погибать.
Второй момент. Мы заблокировали всасывание натрия на 25%. Значит, натрий двинулся дальше по канальцам. К сожалению, клетки в дальних отделах не готовы к такому количеству натрия. Это приведет к их прямому токсическому повреждению.
Третий момент, о котором терапевт всегда должен помнить – это скорость клубочковой фильтрации. Чем она ниже, тем выше концентрация при обычных дозах препарата, тем больше прямой токсический эффект мочегонного препарата. Этот прямой токсический эффект мочегонного препарата должен держаться нами в оперативной памяти, потому что он ухудшает состояние пациента, раскачивает его нейрогормональный профиль.
Наконец, запомним, что Фуросемид – основной препарат из этой группы. 65% его выводится почками. Давайте запомним эту цифру. Это очень важная цифра. Она очень высокая, потому что Торасемид будет существенно меньше выводить через почку. Это для терапевта становится существенным при выборе длительной, пожизненной терапии мочегонными препаратами.
15:21
Основные побочные эффекты влияния мочегонных препаратов. Первый и неизменный эффект – это влияние на активность ренин-ангиотензин-альдостероновой системы. Мочегонная терапия всегда приведет к тому, что будет увеличиваться активность ангиотензина II, и последуют каскады, которые будут вызывать высокий уровень ангиотензина II. Будет повышаться общее периферическое сосудистое сопротивление, будет увеличиваться реабсорбция натрия, приводить к гипертрофии миокарда, гипертрофии гладкомышечных элементов.
Второй момент – это нефротоксичный эффект. Любой мочегонный препарат не остается безразличным для почки. Он действует на почку. Наконец, надо помнить, что мы снижаем качество жизни пациента. После назначения мочегонного препарата возрастает количество мочеиспусканий. Это существенно.
Представьте себе реально работающего пациента со вторым функциональным классом, которому вы прописали мочегонный препарат. После приема утром мочегонного препарата на несколько часов возрастает количество мочеиспусканий. В это время он должен двигаться на работу. Мы создаем параметры, которые будут ухудшать его качество жизни.
Очень долго мы знали, что мочегонные препараты не влияют на увеличение продолжительности жизни. Если сказать по мета-анализам, то приводили даже к большей вероятности летальных исходов, к сожалению.
Так было до ключевого исследования, которое было выполнено препаратом Торасемид. Впервые было показано, что мочегонные препараты снижают риски смерти у больных с недостаточностью кровообращения.
17:05
Итак, больной получил петлевой диуретик. Однако вы видите, что наступает некоторая характерность: терапевт не может добиться адекватного выделения мочи. Что должен сделать терапевт у больного с недостаточностью кровообращения. В первую очередь задуматься над pH мочи. Надо закислить мочу.
Хорошо известно, что для этого существует мочегонный препарат из «группы резерва». Речь идет о препарате Диакарб. Назначение Диакарба коротким курсом 5-7 дней меняет pH мочи и повышает эффективность мочегонной терапии петлевыми диуретиками.
Это тоже очень интересная история появления Ацетозоламида. Это был препарат, который вообще появился из антибиотиков. Как антибиотик его сейчас никто и не вспомнит. Но это очень интересный мочегонный препарат, влияющий в первую очередь на pH мочи, помогающий действовать петлевым диуретикам.
Мы подходим к наиболее слабым по мочегонному эффекту препаратам. Это минералкортикоиды. Есть два препарата. Спиронолактон – это оправданно. Эплеренон – это немного условно. Эплеренон – это антагонист рецепторов альдостерона, обладающий мочегонным эффектом.
Они отличаются только одним. Эплеренон отличается от Спиронолактона тем, что у него отрезаны два радикала, которые оказывали половое воздействие. У каждого десятого мужчины, находящегося на Спиронолактоне, развивалась гинекомастия. Эплеренон лишен этого эффекта. Это очень интересное присоединение.
Это препарат, который рассматривается не как самостоятельный мочегонный препарат, а как препарат, присоединяемый к уже существующей мочегонной схеме. В обычных дозах нет какого-либо токсического влияния. Надо запомнить схемы назначения этого препарата.
Когда используются большие дозы. Когда терапевт осознанно идет на применение больших доз. Тогда, когда есть декомпенсация кровообращения и обычная терапия петлевыми диуретиками не позволяет «размочить» больного, добиться стойкого мочегонного эффекта (тогда оправданны большие дозы).
Существуют более часто назначаемые малые дозы (25 – 50 мг). Это дозы, которые прописаны постоянно, пожизненно. Пациенту с III-IV функциональным классом, поскольку там мы достигаем не столько мочегонного эффекта (я очень прошу обратить на это внимание), там мы достигаем эффект блокады D-позиции коллагенов.
Мы впервые говорим о дополнительном действии мочегонного препарата, вообще не относящемся к почке. Мы говорим о блокаде D-позиции коллагена в организме человека, страдающего недостаточностью кровообращения.
19:50
Вернемся к классу мочегонных препаратов. Они все разнятся. В первую очередь, мы обращаем внимание на периоды полувыведения. Это на добровольцах, молодых людях показано, что самый высокий период полувыведения у Торасемида. Чем выше период полувыведения, тем безопасней мочегонный препарат.
Что мы должны помнить из фармакокинетики Торасемида. Самый главный препарат. Там, где неэффективно применение, например, Фуросемида, более эффективен будет Торасемид.
Большой период полувыведения позволяет запомнить две вещи. Его можно применять у больных с изначально измененной функцией почки. У пожилого пациента не надо видоизменять дозировку.
Запомним самую главную вещь. 80% введенного Торасемида метаболизируется в печени. Значит, через почку выделяется всего 20%. Это означает, что можно применять этот препарат у пациентов с изначально измененной функцией почки. Это выделяет Торасемид из всего класса петлевых диуретиков, делая его безопасным и широко применяемым.
Что делает Торасемид ? Посмотрите на слово «альдостерон». Это гормон. Локально в почке из-за того, что у больного недостаточность кровообращения, включилась ренин-ангиотензин-альдостероновая система. Альдостерон, помимо влияния на уровень натрия, будет оказывать влияние на локальный синтез и D-позицию коллагена. Насколько это серьезно. Давайте зададим этот вопрос и посмотрим ответ на него чуть позже.
Концентрация калия и магния не имеет пикообразного снижения. Значит не надо ожидать или, по крайней мере, вероятность тяжелых нарушений ритма не будет очень высокая.
21:41
Еще один момент. Самое главное для пациента. Он знает про уровень калия и натрия, но от твердо видит количество мочеиспусканий, которое возникает после приема мочегонного препарата. Торасемид имеет плавную линию. Это очень важно. Не произойдет резкого ухудшения качества жизни пациента после приема этого мочегонного препарата.
Индекс массы миокарда левого желудочка снижается. Зададим вопрос: почему? Мы второй вопрос задали. Почему уменьшается масса миокарда левого желудочка и зачем надо влиять на уровень коллагена? Достаточно легко объяснить. Действительно улучшается трансмитральный поток крови, потому что вы изменяете объем циркулирующей крови. Это просто объяснить. Но как объяснить индекс массы миокарда левого желудочка?
Еще на одну вещь посмотрим – на гормоны. Изменился объем циркулирующей крови, мозговой натрийуретический пептид уменьшился. Это понятно. Но что произошло с альдостероном. Мочегонный препарат Торасемид оказывает помимо мочегонного эффекта прямое влияние на уровень активности альдостерона.
К чему это приводит? В первую очередь, к уменьшению фиброза. Когда мы с вами родились, то у каждого из нас расстояние между капиллярами и мышечными пучками миокарды было детерминировано генетически. Это расстояние, которое гарантировало равномерное поступление нутриентов и кислорода, было гарантировано количеством коллагена между мышечными пучками.
В молодом возрасте тонкие и нежные нити – это коллаген. У больного с недостаточностью кровообращения прижизненный биоптат. Канаты коллагена, которые депонируются в миокарде, раздвигают пучки, делают миокард толстым и электрически нестабильным. Это, конечно, крайне плохо.
Мочегонный препарат, который может не только уменьшить объем циркулирующей крови, но и повлиять на эту D-позицию коллагена, будет очень важен для нас.
(Демонстрация слайда).
Мощные розовые поля сверху – это на Фуросемиде. Отсутствие розовых полей внизу – это на Торасемиде. Нет коллагена не только в почке, но и в миокарде. Что дает такой эффект применения Торасемида. Мы выбрали Торасемид из целого класса петлевых диуретиков. Достоверно уменьшает госпитализацию. Суммарное количество госпитализации уменьшается. Самое главное – уменьшается просто среднее пребывание пациента на койке.
Почему для нас важны эти цифры? Это не просто механическое уменьшение пребывания пациента в больнице. Это меньше тромбозов глубоких вен, меньшее влияние на нозокомиальные инфекции и меньше эмболий в легочную артерию.
24:29
Больного лечили Фуросемидом, затем перевели на Торасемид. Добьемся ли мы успеха? Да. Применение Торасемида после длительной терапии привело к резкому снижению количества госпитализаций. Это существенная вещь.
Впервые показано, что терапия мочегонным препаратом привела к снижению не только общей смерти, но что существенно важнее, к снижению внезапной смерти. За счет уменьшения D-позиции коллагена, что привело к электрической гомогенизации миокарда. Нет разобщенности, нет электрической нестабильности (по крайней мере, ее намного меньше). Естественно, уменьшение нагрузки, объема. Это очень важные данные для повседневной практики.
Я специально в качестве контраста показываю исследования, которые были выполнены задолго до нашего понимания периода полувыведения мочегонных петлевых диуретиков. До появления Диувера мета-анализ, выполненный на Фуросемиде, плацебо линия выше, чем линия Фуросемида. Это означает, что количество летальных исходов было меньше на терапии без мочегонных препаратов.
Как же тогда помочь больному с недостаточностью кровообращения. Мы все равно встали перед проблемой выбора мочегонного препарата. Когда мы учли период полувыведения, когда мы учли факт того, что Диувер вмешивается в D-позицию коллагена, это привело к снижению смертности и сокращению госпитализации пациентов.
Исследование "TORIC" важно для нас еще и потому, что мы твердо говорили, что мочегонный препарат всегда приводит к увеличенному выведению калия из организма. Значит, ожидаются тяжелые нарушения ритма. Эффект Торасемида мягче по сравнению с Фуросемидом в действии на уровень калия. Нет пикообразного снижения калия.
26:36
Еще один момент. Мы сейчас позволим сами себе сказать, что Диувер обладает продолжительным действием. Это очень важно. Нет пикообразного колебания уровня нейрогормонов. Вопрос второй: нет пикообразного изменения уровня калия, что говорит о том, что навряд ли произойдут тяжелые нарушения ритма.
Для терапевта очень важен факт: внезапная смерть снижается практически на 70%. Мы впервые говорим, что мочегонный препарат может оказать такую мощную антиаритмическую эффективность. Но все-таки в повседневной практике терапевта очень часты ситуации, когда у него рефрактерная почка, когда он не может добиться адекватного количества мочи. Как быть.
Начнем с самой распространенной причины рефрактерности. Это некомплаентность. Пациенты забывают принимать мочегонные либо не пьют его регулярно. Есть сопутствующая терапия, которая требует приема нестероидных противовоспалительных препаратов.
Есть еще один момент. Это, к сожалению, катастрофическое снижение скорости клубочковой фильтрации. Если скорость ниже 40, то первое, что должен сделать терапевт – отказаться от назначения Гидрохлортиазида и подумать о переводе пациента на повседневный прием петлевого диуретика.
Еще один вопрос, на который нужно обратить внимание. Мочегонные препараты никогда не будут эффективны, если вы не контролируете ренин-ангиотензин-альдостероновую систему. Ингибиторы АПФ обязательны у любого пациента, который получает терапию мочегонными препаратами.
Дальше начинается высший пилотаж терапевта – это комбинированная диуретическая терапия. Если вы не достигли эффекта на простой терапии, подумайте о комбинации.
Этапы комбинации. Нет эффекта на простом петлевом диуретике – увеличьте дозу. Нет эффекта – подумайте о способе введения. Возможно, отечный синдром таков, что внутримышечное введение или пероральное не будет эффективно. Тогда надо переходить на внутривенный прием. Если внутривенный прием, терапевт должен знать, что разные скорости окажут разный мочегонный эффект.
Давайте их вспомним. Введение болюсно будет менее эффективно, чем введение капельно на протяжении длительного временного интервала. Если вы не достигли эффекта на петлевом диуретике, комбинируйте его либо с тиазидным (это страшно токсично для почки, но будет эффективно по объему выведенной воды) или комбинируйте со Спиронолактоном. Когда вы добавляете или убираете мочегонный препарат, всегда помните о том, что на Торасемиде наименьшее количество побочных эффектов.
29:21
Но самым главным для нас эффектом будет закон, который звучит так: достигнув эффекта, титруй мочегонный препарат на меньшие дозы. Дольше всех живут больные с ХСН, получающие минимальные дозы мочегонных препаратов. Это крайне важно. Таков срез современного применения мочегонных препаратов в современном лечении ХСН.
Что нас ждет в будущем? Несколько новых классов препаратов. Блокаторы рецепторов аденозина. Они сейчас уже вышли на этап клинических исследований. Это Ролофилин. Это обязательно антагонисты рецепторов вазопрессина (селективные или неселективные). Они уже вышли в повседневную практику. Это пептиды с натрийуретическим эффектом.
Терапия мочегонными препаратами как была, так и остается трудной главой в повседневной практике терапевта, требующей глубоких знаний и высокого пилотажа терапевта в назначении мочегонных препаратов.
Благодарю вас за внимание и честь, которую вы мне оказали.
Владимир Ивашкин: Спасибо большое. Если проанализировать или вспомнить имена всех тех, кто своим вкладом внес в создание этой лестницы эффективности диуретиков, как вы думаете, ученый, который обнаружил мочегонное действие дигиталиса, и вообще нашел дигиталис, получил бы он Нобелевскую премию? Или все-таки был отодвинут другими более современными производителями или создателями мочегонных средств?
Григорий Арутюнов: Нет, я думаю, что ему бы обязательно дали, потому что он повернул вектор клинического мышления. Все-таки интернист, и его осмысление пациента было повернуто раз и навсегда. Стало совершенно другое восприятие пациента, совершенно другое виденье будущего этого пациента. Я думаю, что вклад, который он внес в историю, невозможно переоценить.
Владимир Ивашкин: У него не было химической лаборатории с большим количеством сотрудников. Он просто думал.
Григорий Арутюнов: Он был врач, который смотрел на больного, щупал, слушал, понимал.
Владимир Ивашкин: Спасибо большое.