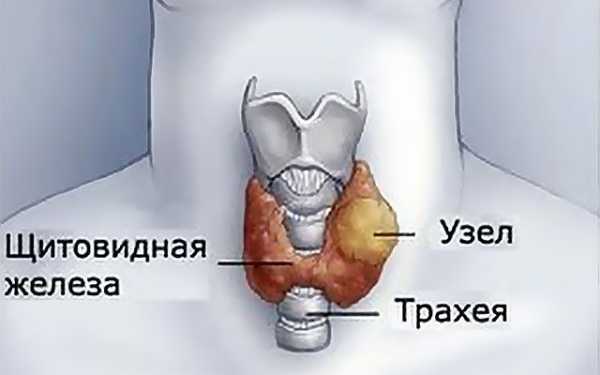
Тиреоидит с узлообразованием что это такое
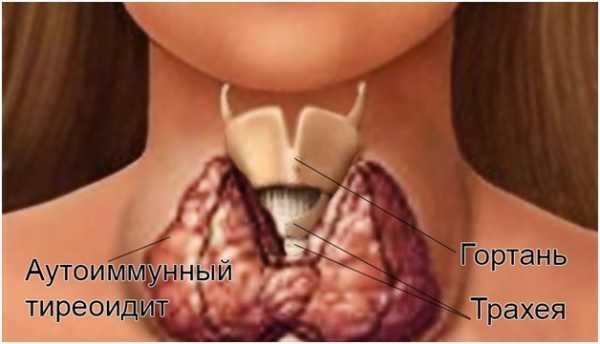
Хронический аутоиммунный тиреоидит с образованием узлов — Щитовидная железа
В понятие «тиреоидит» объединяют большую группу заболеваний, которые различаются по форме, этиологии и патогенезу.
Во всех случаях тиреоидит сопровождается воспалением щитовидной железы.
При узловой форме болезни в железистой ткани щитовидки возникают фиброзные очаги, более плотные, жесткие и не способные к производству гормонов.
Клиническая картина
Диагноз «хронический тиреоидит», ставится в том случае, если болезнь имеет затяжной характер.
Бессистемное или неправильное лечение приводит к переходу острого воспаления в хроническое.
В результате функция щитовидной железы нарушается, формируются очаговые изменения.
Фолликулы щитовидки увеличиваются в размерах, появляются узлы. Хронический тиреоидит имеет 2 разновидности:
- Фиброзный. При фиброзном тиреоидите происходит изменения тканей щитовидки, объем соединительной ткани увеличивается, а железистой — уменьшается.
- Аутоиммунный. Иммунная система производит антитела, которые маркируют клетки щитовидной железы, как чужеродные. В результате иммунная система отторгает ткани щитовидной железы и формирует очаг воспалительного процесса.
Оба эти хронические формы тиреоидита, фиброзный и аутоиммунный, нередко сопровождаются узлообразованием в паренхиме щитовидки.
В группе риска по образованию узлов
находятся пациентки старше 65 лет.
Более 75% от всех, кто получил диагноз – это женщины.
Факторы, приводящие к заболеванию
Тиреоидит может развиться, как самостоятельное заболевание, или как вторичная патология.
При сборе анамнеза, эндокринолог старается вычислить факторы, которые привели к появлению болезни.
Если врачу удалось это сделать, есть надежда на успешное лечение. Что способствует воспалению щитовидки:
- Наследственность. Если в семье у человека есть родные, страдающие от патологий эндокринной или иммунной системы, риск возникновения болезни увеличивается.
- Осложненная форма вирусной и бактериальной инфекции.
- Аллергия. Она негативно влияет на иммунитет человека и может спровоцировать тиреоидит.
- Воздействие солнечного излучения. Риск возникает у светлокожего человека, когда он переезжает в южные страны с повышенной солнечной активностью.
- Активное воздействие радиации. Люди, проживающие на территориях с повышенным радиационным фоном, часто страдают от разнообразных болезней щитовидной железы.
- Курение. Никотин неблагоприятно воздействует на весь организм в целом, в том числе и провоцирует возникновение тиреоидита.
- Постоянные стрессы. Они могут вызвать серьезное нарушение иммунитета, а также поражение щитовидки.
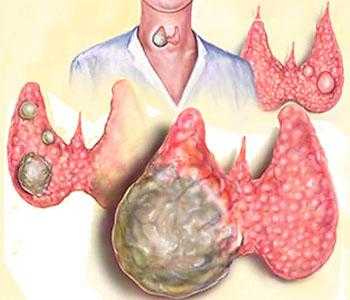 Помимо этого, болезнь может развиваться на фоне химической зависимости.
Помимо этого, болезнь может развиваться на фоне химической зависимости.
Алкоголики и наркоманы входят в группу риска по патологиям эндокринной системы.
Нарушения метаболизма у этой категории пациентов могут привести не только к аутоиммунному тиреоидиту, но и к множественным узлам в щитовидной железе.
Почему возникают узлы?
По мнению эндокринологов, одной из главных причин возникновения единичных и множественных узлов в щитовидке, является нехватка йода.
Это вещество является необходимым элементом для синтеза гормонов, вырабатываемых щитовидной железой.
Помимо недостатка йода существуют и другие причины возникновения узлов:
- неблагоприятная экология;
- радиационное облучение;
- операции и механические повреждения, которые приводят к рубцеванию.
Важное отличие соединительной ткани от железистой в том, что она не может синтезировать гормоны.
Патологический процесс развивается последовательно:
- Для восполнения дефицита гормонов, щитовидная железа начинает работать активнее и увеличивается в размерах.
При этом не все ее участки работают одинаково.
- Интенсивная деятельность в некоторых местах провоцирует расширение сосудов.
Фолликулы, группы клеток щитовидки, получают неравномерное питание.
По форме фолликулы представляют собой сферу. Узел возникает, когда некоторые из них наполняются коллоидным веществом и увеличиваются в диаметре.
Такое увеличенное новообразование называется макрофолликулом.
- Таким образом, формируется узел. Он представляет собой часть щитовидной железы, измененную по структуре.
Обнаружить такое новообразование можно с помощью УЗИ.
Опасность состоит в том,
что клетки узлов выходят из-под контроля иммунной системы, быстро размножаются и образовывают злокачественные или доброкачественные опухоли.
Симптомы хронического тиреоидита
В течение долгого времени хронический тиреоидит щитовидной железы протекает бессимптомно.
Нередко пациенты даже не подозревают о наличии патологии.
Заболевание выявляется по жалобам пациента, при пальпации или при УЗИ.
На начальных этапах болезнь сопровождается следующими симптомами:
|
|
|
|
|
|
|
|
|
|
|
|
При таких симптомах пациенты обычно не обращаются к специалистам, считая, что это последствия недосыпания или недостатка отдыха.
Большинство занимается самолечением.
Последствиями этого может стать
быстрое прогрессирование патологии и переход острого тиреоидита в хроническую форму.
Диагностика хронического тиреоидита
Если у человека наблюдаются симптомы тиреоидита, в первую очередь, проводится пальпация щитовидной железы.
Провести самостоятельную диагностику можно в домашних условиях.
Если по ощущениям наблюдается увеличение органа, необходимо обратиться к эндокринологу.
В диагностике хронического тиреоидита помогают следующие процедуры:
Хронический тиреоидит может сочетаться с сахарным диабетом, надпочечниковой недостаточностью и анемией, поэтому врач по показаниям назначает и другие анализы.
Опасность для огранизма
Хронический тиреоидит с образованием узлов очень опасен для пациента, ведь во время болезни могут серьезно пострадать все функции организма.
От неправильной работы щитовидки ущерб получает:
Дыхательная система, ведь отечность в районе горла сдавливает трахею.
Пищеварительная система, колебания уровня гормонов вызывают сбои в пищеварении.
Терморегуляция и сердечно-сосудистая система.
Обмен веществ и работа других органов эндокринной системы.
Состояние волос, ногтей и кожи.
Психика и нервная система.
Если своевременно обратиться к специалисту, заболевание можно полностью излечить.
Если диагностика выявляет образование злокачественного характера, его удаляют оперативно.
Если узел оказался доброкачественным, выбор метода лечения зависит от его размера.
В том случае, когда узлообразование мешает нормально дышать и глотать, то назначают лечение радиоактивным йодом, в особых случаях – хирургическое вмешательство.
Другое дело – небольшие доброкачественные коллоидные узлы. В основном, их вообще не надо лечить.
В таких случаях пациенту рекомендуют
периодически наблюдаться у эндокринолога, сдавать необходимые анализы и выполнять ультразвуковое исследование щитовидной железы.
После обследования врач составляет план лечения, в который могут входить и народные методы.
Лечение народными средствами
Народная медицина при узловом тиреоидите направлена на восполнение дефицита йода и на профилактику ухудшения состояния пациента.

Если поставили диагноз хронический тиреоидит, фитотерапевты советуют лечиться следующими народными средствами:
- Для приготовления настоя понадобятся 2 пачки сосновых почек и водка.
Сосновые почки можно приобрести в аптеке. Их измельчают и заливают 0,5 литром водки.
Смесь в теплое место и выжидают 21 день. Этот настой необходимо процедить.
Средство необходимо втирать в область щитовидной железы трижды в день.
Важно следить, чтобы шея на коже не краснела и не возникало аллергии.
При аутоиммунном воспалении щитовидки аллергические реакции – не редкость.
- Средство для лечения хронического аутоиммунного тиреоидита готовится очень просто.
Нужно взять 30 грецких орехов, стакан меда и литр водки. Орехи необходимо очистить и измельчить.
Затем все ингредиенты необходимо тщательно перемешать до однородной массы и оставить настаиваться на две недели.
По истечении этого срока, настойка процеживается.
Принимать ее следует утром по одной чайной ложке ежедневно.
Хронический тиреоидит –
серьезное заболевание и без консультации с эндокринологом лечение народными средствами проводить нельзя.
Если все же пациента больше привлекает народная медицина, то ее следует сочетать с наблюдением у эндокринолога.
Диагноз нужно подтверждать хотя бы 1 раз в полгода.
Для отслеживания динамики выздоровления требуется анализ крови и УЗИ.
Аутоиммунный тиреоидит с узлообразованием
В настоящее время подтвержден факт увеличения частоты как тиреоидной патологии вообще, так и аутоиммунных заболеваний щитовидной железы (ЩЖ) в частности. Элементы аутоиммунизации могут присутствовать в патогенезе многих патологических состояний и являться причиной диффузных, узловых и диффузно-узловых гиперплазий органа, а также фактором риска развития злокачественных новообразований исследуемой локализации. Наиболее частым показанием к проведению тонкоигольной аспирационной биопсии (ТАПБ) при аутоиммунным тиреодите (АИТ) является наличие узловых образований в ЩЖ, требующих проведения дифференциального диагноза с аденомами или рака щитовидной железы.
Особое значение в рассматриваемом здесь вопросе, т. е. в степени риска трансформации АИТ в РЩЖ, имеет узлообразование. При любом гистологическом варианте АИТ на фоне диффузных изменений могут возникать аденомы из А и В клеток ЩЖ, имеющие трабекулярное или папиллярное строение. Наибольший интерес, применительно к данной теме, представляют данные о дифференциальной морфологии узловых форм АИТ и РЩЖ. Обращаясь к ультразвуковой диагностике (УЗИ) опухолей ЩЖ, нужно заметить, что в отношении доброкачественных узлов или тиреоаденом, сонография является необходимым и достаточным средством верификации диагноза. Мы фокусировали внимание на анализе разноплановых, точнее неоднозначных данных, полученных в процессе цитологических, гистологических исследований с использованием ТАПБ.
Целью данного исследования стала выработка оптимальной тактики хирургического лечения больных с узловыми образованиями ЩЖ на фоне АИТ после полученного цитологического заключения фолликулярная опухоль.
Уточнить диагноз заболевания во многих ситуациях, в том числе и при АИТ с узлообразованием помогает ТАПБ, особенно в сочетании с ультразвуковым контролем положением иглы. Однако ее эффективность значительно снижается при наличии в ЩЖ множественных узловых образований и по мере увеличения размеров узла. Неуклонный рост заболеваемости раком щитовидной железы заставляет искать новые пути выявления ранних его форм и совершенствовать тактику обследования и лечения узловых образований щитовидной железы.
В работе представлены результаты оперативного лечения 164 пациентов с диагнозом фолликулярная опухоль после проведенной ТАПБ на фоне АИТ с узлообразованием. В ряде случаев даже при получении необходимого цитологического материала возникали определенные сложности в его оценке. Так, если папиллярный, медуллярный и анапластический рак при цитологическом исследовании выявляются с достаточно высокой степенью достоверности, то отличить фолликулярную форму рака от аденомы из фолликулярных клеток крайне сложно. Прежде всего, это связано с тем, что при ТАПБ невозможно выявить два очень важных признака злокачественности: наличие клеток в сосудах и прорастание капсулы узла. При такой цитологической картине показано оперативное лечение.
При послеоперационном морфологическом исследовании диагностированы различные заболевания щитовидной железы. Эти данные представлены в таблице №1.
Таблица №1
Гистологические заключения у больных с цитологическим диагнозом фолликулярная опухоль на фоне АИТ с узлообразованием
| ТАБ / Гистология | Фолликулярная опухоль |
| Фолликулярная аденома | 103 (62,8%) |
| Фолликулярный рак | 23 (14,02%) |
| Фолликулярно - папиллярный рак | 16 (9,7%) |
| Медулярный рак | 2 (1,2%) |
| Папиллярный рак | 3 (1,8%) |
| Токсическая аденома | 2 (1,2%) |
| Онкоцитарная аденома | 3 (1,8%) |
| Коллоидный зоб | 2 (1,2%) |
| Аутоиммунный тиреодит с узлообразованием | 10 (6,1%) |
| Всего | 164 |
Результаты гистологического исследования после проведенного оперативного вмешательства с диагнозом фолликулярная опухоль на фоне АИТ делили на две категории: Доброкачественные изменения - группа больных, которых составила 72,5%. Фолликулярные аденомы встретились у 62,8% больных, оперированных с цитологической картиной фолликулярная опухоль. Тиреодиты составили 6,1%, токсическая аденома 1,2%, коллоидный зоб составил 1,2%, а также онкоцитарная аденома 1,8%. Злокачественные изменения, выявлены у 26,9% больных. Гистологическое заключение представлено на диаграмме №1.
Диаграмма №1
Злокачественные изменения с диагнозом фолликулярная опухоль
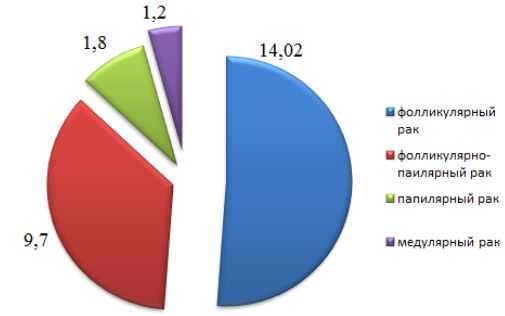
Доля фолликулярного рака составила 14,02%, фолликулярно-папиллярного 9,7%, папиллярного 1,8% и медуллярного 1,2%. Выбор объема оперативного вмешательства на щитовидной железе строился с учетом морфологической структуры, распространенности патологического процесса в железе и необходимости соблюдения принципов радикальности. При цитологически подтвержденной папиллярной карциноме, фолликулярном раке и более распространенной папиллярной карциноме выполняли тиреоидэктомию с билатеральным удалением клетчатки с лимфоузлами VI зоны шеи. При медулярном раке гистологически исследованного удаленного препарата выявлены множественные микроочаги медуллярного рака ЩЖ на фоне С-клеточной гиперплазии.
Особенности хирургических вмешательств при АИТ обусловлены патогенезом этого заболевания. Как известно, в его основе лежит аутоиммунный процесс с образованием антител к тиреоглобулину, микросомальному тиреоидному антигену, поверхностному антигену тиреоцитов, а также тиреоидстимулирующих аутоантител (антитела к ТТГ- рецептору) и т. д. Однако в аутоиммунное воспаление вовлекаются не только клетки ЩЖ, но и окружающие ткани, и органы (фасции, мышцы, трахея, пищевод, гортанные нервы, сосуды). У большинства больных АИТ, у некоторых пациентов с раком ЩЖ, аденоматозным и коллоидным зобом, вследствие перенесенного аутоиммунного воспаления наблюдается интенсивное спаяние фасций шеи между собой, мышцами шеи, с ЩЖ, сосудами, что отмечалось уже в начале оперативного вмешательства.
Выводы: Сопоставление данных ТАПБ с результатами окончательного гистологического исследования тканей с диагнозом фолликулярная опухоль на фоне АИТ, удаленных во время операции, показало, что данный метод является довольно чувствительным и специфичным в диагностике природы очаговых поражений щитовидной железы. Клинический опыт показывает, что ранние формы рака щитовидной железы до настоящего времени далеко не всегда выявляются даже современными инструментальными методами. Вместе с тем, возвращаясь к ранее проведенному анализу с результатами интраскопического, точнее УЗ-исследования ЩЖ, нельзя не признать, что клинических и интраскопических данных недостаточно для надежной диагностики, тем более для дифференциальной диагностики этих заболеваний.
Очевидно, что клиническое обследование и интроскопию ЩЖ нужно дополнять другими средствами и методами. Таким дополнением, существенно повышающим эффективность УЗИ и сонографии ЩЖ, является ТАПБ ткани ЩЖ. В целом, нужно признать, что ТАПБ, дополняемая набором современных лабораторно-морфологических методик оценки биоптатов, позволяет с большой точностью диагностировать АИТ с узлообразованием, а также информативна в диагностике предопухолевых и опухолевых образований на фоне этих тиреопатий. Не случайно, после операции и соответствующего гистологического исследования нередки случаи уточнения, вернее, пересмотра диагноза не только от АИТ или РЩЖ, но и наоборот. В этой связи, есть необходимость совершенствовать этот объективный метод диагностики, уточняя показания, улучшая технику и обогащая методическое сопровождение ТАПБ. АИТ может имитировать казуистически редко встречающийся диффузный склерозирующий папиллярный рак - гистологический подвариант папиллярного рака, характеризующийся диффузным вовлечением целой доли щитовидной железы или даже всего органа. Таким образом, сочетание узловых образований щитовидной железы с АИТ не является исключением в плане показаний к ТАПБ.
В целом, можно заключить, что в соответствии с приведёнными и принятыми большинством экспертов во всем мире показаниями к ТАПБ щитовидной железы, каковыми являются пальпируемые и/или превышающие 1,5 см в диаметре узловые образования, факт сочетания последних с какими-либо заболеваниями щитовидной железы не имеет особого значения. Независимо от результатов цитологического исследования при наличии клинических признаков злокачественной трансформации следует добиваться хирургического лечения и гистологического уточнения диагноза.
Хронический тиреоидит: аутоиммунный с узлообразованием
Хронический тиреоидит — длительное воспалительное заболевание щитовидной железы. Под воздействием внешних и внутренних факторов, с которыми организм ранее не вступал в контакт, заболевание часто переходит в острую форму.
Мучает какая-то проблема? Введите в форму "Симптом" или "Название болезни" нажмите Enter и вы узнаете все лечении данной проблемы или болезни.Сайт предоставляет справочную информацию. Адекватная диагностика и лечение болезни возможны под наблюдением добросовестного врача. У любых препаратов есть противопоказания. Необходима консультация специалиста, а также подробное изучение инструкции! Здесь можно записаться на прием к врачу.
Болезнь протекает в разных формах и сопровождается симптомами, как повышенной, так и пониженной функции щитовидной железы. Орган может увеличиваться в размерах или атрофироваться.
Причины и формы
Гормональный сбой, приводящий к возникновению хронического тиреоидита, появляется под воздействием разных факторов:
- Острый тиреоидит вызывается острыми или хроническими инфекциями дыхательных путей, травмами или может быть последствием лучевой терапии.
- Подострая форма заболевания развивается вследствие острых и хронических инфекционных заболеваний.
- Хронический аутоиммунный тиреоидит может проявиться после инфекционных заболеваний вирусной или бактериальной формы, особенно на фоне наследственной предрасположенности.
На хроническое течение влияют факторы:
- Неблагоприятной экологии;
- Интоксикации;
- Гормональной перестройки;
- Воздействия радиоактивного фона;
- Избытка йода.
Различают несколько форм тиреоидита:
- Острый тиреоидит;
- Подострый тиреоидит;
- Хронический аутоиммунный;
- Хронический фиброзный.
Хронический форма с узлообразованием
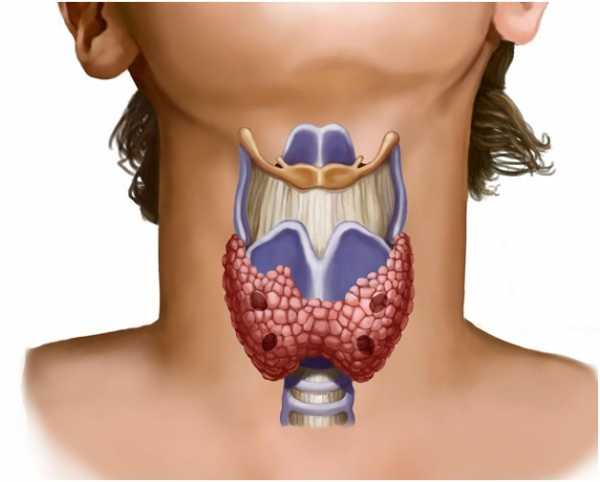
 Узлы щитовидной железы — это очаговые новообразования органа различной формы, они ограничены капсулой, определяются при осмотре и во время пальпации.
Узлы щитовидной железы — это очаговые новообразования органа различной формы, они ограничены капсулой, определяются при осмотре и во время пальпации.
Эти образования имеют разные морфологические формы и проявления.
В своем большинстве такие формирования доброкачественны:
- Аденома;
- Коллоидный зоб;
- Киста.
Кисты имеют полость, которая заполнена жидкостью. Опасность представляет нагноение и злокачественное перерождение.
В случаях наблюдается неравномерное увеличение железы, где гипотиреоз менее вероятен — это тиреоидит с узлообразованием.
Очаги фолликулярного воспаления с различной степенью выраженности формируются под влиянием аутоиммунных реакций.
Если при ультразвуковом исследовании выявили узлы, проводят биопсию всех образований и цитологическое исследование. После определения очага патологического развития выполняется хирургическое вмешательство, иначе операция облегчает жизнь только 20% пациентов.
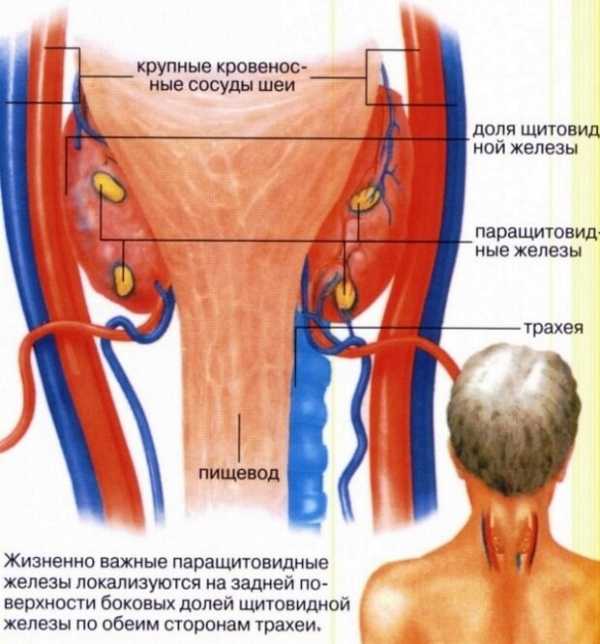
Все чаще применяют консервативное лечение образований узлов. Таблетки обычно назначаются один раз в сутки с утра натощак и полностью компенсируют гипотиреоз. Операцию по удалению железы проводят в случае перерождения ткани узлов.
Видео
Особенности болезни Хашимото
Впервые изменения щитовидной железы в итоге гормонального сбоя, которому характерны аутоиммунные изменения и формирования атак на клетки органа, описал в 1912 году японский хирург Хашимото.
Аутоиммунной формой тиреоидита страдает 1% населения, женщины в 4 раза чаще мужчин. Эта форма чаще возникает между 40 и 50 годами и свидетельствует о проявлении первичной формы гипотиреоза.
Эта проблема протекает неравномерно, этапами — вспышки повышения работы железы чередуются с ее нормализацией, а снижение активности возникает на последних стадиях. И клиническая картина имеет переменчивый характер. Железа претерпевает изменения и в определенный момент становится интактной.
Симптомы и признаки
 В начале возникновения болезни проявляются:
В начале возникновения болезни проявляются:
- Раздражительность;
- Слабость;
- Учащенное сердцебиение;
- Нарушение зрительных функций;
- Больной как бы чувствует ком в горле, сдавленность, возникает дискомфорт во время глотания;
- Осиплость голоса.
Первую фазу болезни орган не поврежден, и на массивную атаку антител отвечает сильным выбросом гормонов в кровь.
Начальными признаками являются:
- Потеря веса;
- Тахикардия;
- Сухость и зуд кожного покрова;
- Повышенная психическая и двигательная активность.
На более поздних сроках возникают признаки гипотиреоза:
- Заторможенность;
- Частая лихорадка, даже в теплое время;
- Снижение памяти;
- Брадикардия;
- Депрессивное состояние.
Исследования на последних этапах выявляют увеличение железы. При пальпации она подвижна и возникает впечатление автономности. Болевых ощущений пациент не испытывает, лимфоузлы увеличиваются и уплотняются.
Методы диагностики
Для выявления тиреоидита любой формы проводится:
- Анализ крови, который при болезни показывает сдвиг лейкоцитарной формулы влево, повышение СОЭ, нейтрофильный лейкоцитоз;
- Ультразвуковое исследование железы, которое выявляет очаговое или диффузное изменение, абсцессы и узлы;
- Сцинтиграфия органа, в ходе чего уточняется размер и характер очага повреждения. Это исследование при фиброзном варианте болезни дает возможность обнаружить размеры, примерные контуры и изменения железы.
При нем определяется насыщенность тканей большим количеством лимфоцитов и клеток плазмы, изменения железистых клеток.
Иммунное исследование определяет снижение тиреоглобулина и много антител.
В качестве дифференциальной диагностики проводят пробы с преднизолоном 10 — 20 мг в сутки. По истечении 7 — 10 дней наблюдается снижение плотности органа, что присуще для болезни Хашимото.
Возможные способы лечения
Лечение хронического аутоиммунного тиреоидита проводится в зависимости от этапов повреждения щитовидной железы.
Существует 3 варианта лечения:
- Медикаментозная терапия;
- Хирургическое вмешательство;
- Компьютерная рефлексотерапия.
На первых этапах болезни в период гипертиреоза не применяется медикаментозное лечение, ввиду его короткого периода от 1 до 6 месяцев. В процессе гипотиреоза используется гормональное заместительное лечение с помощью тиреоидных гормонов.
Лекарства придется принимать больному всю жизнь, а они наделены побочными эффектами — влияние на сердечно-сосудистую систему, менструальный цикл. Эта терапия не влияет на аутоиммунную систему, а только уменьшает на определенный период симптомы заболевания. Функции органа продолжают разрушаться.
Полное удаление железы не остановит аутоиммунные процессы, а только ускорит их. После вмешательства человек приобретает пожизненный гипотиреоз.
Хирургическое вмешательство показано только в крайних случаях, при увеличении органа или серьезных осложнениях.
Компьютерная рефлексотерапия — это наиболее эффективный способ лечения. Метод показан в любой период болезни, приводит к полному восстановлению функций органа даже на этапе гипертиреоза и эутиреоза.
Суть лечения состоит в восстановлении нейро-иммуно-эндокринной регуляции, последующем восстановлением функций и структуры органа.
Метод лечения — регулярное влияние на биологические точки сверхмалым током.
Это лечение дает возможность:
- Восстановить иммунную систему;
- Снизить активность аутоиммунных процессов;
- Полностью восстановить поврежденные материи и функции органа.
Разные варианты последствий
 Часто заболевание не выявляется на первых стадиях, последствием запущенной болезни является образование зоба.
Часто заболевание не выявляется на первых стадиях, последствием запущенной болезни является образование зоба.
Возникает гипотиреоз, который ведет к нарушению гормонального баланса, что накладывает отпечаток на работу всех органов и систем организма.
Самое серьезное осложнение заболевания — это гипотиреоидная кома, которая приводит к летальному исходу.
В случае малейшего подозрения на это заболевание не следует затягивать с посещением эндокринолога.
4.5 / 5 ( 11 голосов )
Аутоиммунный тиреоидит и узловой зоб
Симптомы воспаления щитовидной железы
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения щитовидки наши читатели успешно используют Монастырский чай. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
 Первый признак воспаленной щитовидной железы – затрудненное глотание. Но не всегда человек может правильно определить причину такого симптома и безрезультатно лечится от простуды. Избавиться от дискомфорта в горле удается только после визита к эндокринологу.
Первый признак воспаленной щитовидной железы – затрудненное глотание. Но не всегда человек может правильно определить причину такого симптома и безрезультатно лечится от простуды. Избавиться от дискомфорта в горле удается только после визита к эндокринологу.
АИТ и ХАИТ щитовидной железы, симптомы
Тиреоидит – воспаление щитовидной железы, симптомы которого доставляют дискомфорт человеку и снижают качество его жизни. Такая патология диагностируется часто. Врачи объясняют высокую заболеваемость тиреоидитами плохой экологической обстановкой, напряженным ритмом жизни, дефицитом йода во многих регионах страны.
АИТ – аутоиммунный тиреоидит
Характерные симптомы увеличенной щитовидной железы начинают проявляться, когда иммунные клетки человека распознают ее как чужеродную. Обычно это происходит при заражении вирусной инфекцией. В организме активно вырабатываются антитела, разрушающие щитовидку, вызывающие ее воспаление. Страдает и секреторная функция. Результатом аутоиммунных процессов может стать избыточный (тиреотоксикоз) или недостаточный (гипотериоз) синтез гормонов. Заболевание называют подострым тиреоидитом, или тиреоидитом де Кервена.
Процесс воспаления проходит несколько стадий с постепенно нарастающей симптоматикой. В первую очередь начинают проявляться местные изменения:
- боль в горле, отдающая в нижнюю челюсть и ухо;
- повышенная температура тела.
На этой стадии еще не проявляется избыток или недостаток гормона щитовидной железы, поэтому люди не спешат обращаться к эндокринологу. Большинство пациентов принимают эти признаки за банальную простуду. При отсутствии адекватного лечения состояние ухудшается:
- болезненность в горле чувствуется не только при глотании, но и при простом прикосновении;
- появляется слабость;
- железа увеличивается с одной стороны;
- может наблюдаться ломота в суставах;
- потливость;
- дрожание рук;
- раздражительность.
Последние симптомы являются характерными для заболеваний щитовидки, они помогают провести дифференциальную диагностику и не путать тиреоидит де Кервена с фарингитом. Аутоиммунное воспаление щитовидки чаще фиксируется у женщин детородного возраста.
ХАИТ – хронический аутоиммунный тиреоидит
Тиреоидит аутоиммунный хронический (зоб Хашимото) – это следствие рецидива подострой формы болезни. Тиреоидит принимает неуправляемый характер, иммунные клетки разрушают ткани железы, образуются уплотнения и развивается гормональная недостаточность. Кроме основного заболевания приходится проводить лечение узлового зоба щитовидной железы.
Заподозрить зоб Хашимото можно по таким признакам:
- снижение памяти и внимания;
- слабость, утомляемость;
- головная боль;
- озноб;
- нервозность и психическая неустойчивость.
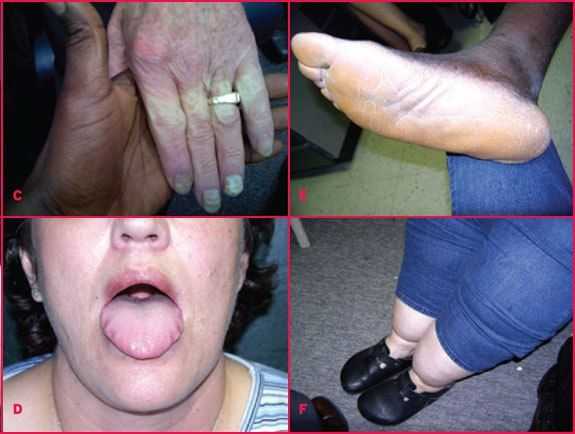
что это такое, лечение, симптомы
Хронический тиреоидит – это воспалительное заболевание щитовидной железы аутоиммунной природы, которое встречается в наши дни все чаще. Это связано с проблемами экологии, широким развитием международного туризма, в результате которого нередко серьезно сбивается работа иммунной системы. В норме щитовидная железа имеет гладкую форму. Этот важнейший орган внутренней секреции отвечает за обмен веществ в организме, выделяет гормоны, которые дают нам огромную жизненную энергию: способность двигаться, работать, активно жить.

Хронический тиреоидит – это воспалительное заболевание щитовидной железы аутоиммунной природы, которое встречается в наши дни все чаще.
При воспалении этого необходимого органа происходят опасные изменения. Меняется структура железы. Она становится неровной, образуются гранулемы. Нарушаются ее функции.
Причины заболевания
Тиреоидит щитовидной железы может развиваться:
- Как первичное поражение организма.
- Вторичная компенсированная форма патологии, которая часто обостряется.
Это важно понимать, чтобы уменьшить воздействие условий, оказывающих влияние на возникновение этой аутоиммунной болезни.
При воспалении этого необходимого органа происходят опасные изменения. Меняется структура железы.
Факторы, способствующие развитию заболевания:
- Наследственная предрасположенность. Если родные человека имеют хронический тиреоидит, ему угрожает повышенный риск возникновения этой патологии.
- Тяжелая форма бактериальной, вирусной инфекции. Вирус гриппа атакует щитовидную железу и повреждает ее клетки.
- Интенсивное воздействие радиации.
- Инсоляция – воздействие солнечного излучения. Риск увеличивается, если светлокожий человек с голубыми глазами, организм которого рассчитан на определенный спектр излучения, приезжает в южные страны с активной инсоляцией.
- У человека с аллергией страдает его иммунитет.
- Если мужчина или женщина курят, это является одним из опасных условий.
- Стресс усугубляет воздействие всех перечисленных факторов, может вызвать серьезное нарушение системы иммунитета, поражение щитовидной железы.
Патогенез заболевания
Сам организм вырабатывает антитиреоидные антитела. Эти вещества ведут борьбу с собственной щитовидной железой, поскольку организм больного ошибочно считает эту железу внутренней секреции чужеродным агентом.
Такие антитела в норме выполняют защитную функцию, но у пациента с аутоиммунными нарушениями они встраиваются в мембраны клеток, вызывают их повреждение, воспаление щитовидной железы и ее разрушение.
В норме щитовидная железа имеет гладкую форму. Этот важнейший орган внутренней секреции отвечает за обмен веществ в организме, выделяет гормоны, которые дают нам огромную жизненную энергию.
Эндокринная железа в форме бабочки увеличивается в размерах, становится болезненной. Когда ее клетки разрушаются, высвобождается и попадает в кровь огромное количество гормонов. При отсутствии правильного лечения может произойти утрата функций важной эндокринной железы. Она перестает нормально работать.
Симптомы заболевания
Изменения, происходящие в первой фазе болезни:
- Часто эта патология протекает без температуры, боли, но она мешает работе железы.
- Люди нередко даже не подозревают о наличии у них этой патологии.
- Клинические признаки хронического воспаления щитовидной железы развиваются медленно, постепенно.

Чаще всего при этой патологии щитовидной железы страдает репродуктивная система женщин. Нарушается менструальный цикл.
Поломка некоторых звеньев иммунной системы приводит к разрушительным процессам в организме:
-
- Боль в шее в результате увеличения железы в размерах, воспалительного процесса и отека.
- Повышенная температура, которая связана с усиленным выделением гормонов и реакцией организма на эту патологию.
- Возникает сильная боль, ощущение инородного тела и першение в горле, которое сопровождается ознобом.
- Болевые ощущения при глотании.
- Недомогание.
- Головные боли неясной этиологии.
- Человек без видимой причины набирает лишний вес.
- Отмечается тремор – быстрое непроизвольное сокращение мышц рук.
- Возникает дисбаланс гормонов в организм. На первом этапе болезни развивается тиреотоксикоз.
- Происходит кратковременная избыточная выработка биологически активных органических соединений в кровеносной системе.
Больной ощущает значительный дискомфорт в результате сильной потливости, сердцебиения, ощущения постоянной жажды, слабости, выпадения волос, нервозности, плаксивости, раздражительности. Эти признаки могут быть сигналом начала развития хронического тиреоидита.
Чаще всего при этой патологии щитовидной железы страдает репродуктивная система женщин. Нарушается менструальный цикл. При регулярном цикле не получается забеременеть. В этих случаях пациентки попадают на консультацию к эндокринологу по направлению гинеколога.
Обычно больные не обращаются к врачу и занимаются самолечением, считая, что им просто нужно больше отдыхать и расслабляться. Это совершенно неверная трактовка болезненного состояния, которая приводит к быстрому прогрессированию аутоиммунного тиреоидита.
К этой проблеме нужно подходить комплексно, поскольку хронический лимфоцитарный тиреоидит может сочетаться с другими болезнями: сахарным диабетом, анемией, надпочечниковой недостаточностью, болезнью Альцгеймера, системной красной волчанкой.

Обычно больные не обращаются к врачу и занимаются самолечением, считая, что им просто нужно больше отдыхать и расслабляться.
Поздние стадии заболевания:
- Очень часто люди понимают, что у них имеется заболевание щитовидной железы, когда уже утрачивается ее функция. Железа разрушена, гормоны выброшены в кровь.
- Теперь гормонов в организме недостаточно. Развивается гипотиреоз.
- Этот клинический синдром проявляется редким пульсом, запором, забывчивостью, утомляемостью, нарушением сна, частыми головными болями.
- Появляется постоянная апатия, общая слабость.
- Больному ничего не хочется делать.
- Настроение всегда плохое, но раздражительности нет.
Подробнее о симптомах, причинах и лечении хронического аутоиммунного тиреоидита (ХАИТ) читайте здесь >>
Диагностика заболевания
Если человек обнаруживает у себя какие-либо признаки этой аутоиммунной патологии, для проведения обследования ему нужно обязательно обратиться к эндокринологу.
Ему будут предложены диагностические процедуры:
- Анализы крови на уровень гормонов и наличие воспаления в организме.
- Чтобы полностью подтвердить диагноз, необходимо сделать изотопное сканирование щитовидной железы.
- Ультразвуковое исследование этого органа точно показывает изменения, характерные для хронического тиреоидита.
- Если уровень гормонов и РОЭ в крови повышен, это является свидетельством развития у больного первой стадии аутоиммунного тиреоидита.

Ультразвуковое исследование этого органа точно показывает изменения, характерные для хронического тиреоидита.
Специальная диагностика дает возможность выявить:
- Наличие антител.
- Уровень гормонов в кровеносной системе.
Эффективны:
- Функциональное исследование сердечно-сосудистой системы и совокупности нервных структур.
- Профессиональный клинический осмотр пациента врачом-эндокринологом.
- Чтобы диагностировать хронический тиреоидит с узлообразованием, выполняется биопсия.
Лечение аутоиммунного тиреоидита
Врачи лечат тиреоидит щитовидной железы, решая две главные задачи:
- Нужно убрать воспаление. С этой целью используются нестероидные противовоспалительные препараты. В тяжелых случаях можно использовать стероидные гормоны.
- Нужно уменьшить симптомы большой концентрации в кровеносной системе гормонов щитовидной железы. Для этого используются бета-блокаторы. Эти препараты купируют симптомы.
В результате правильной терапии воспалительный процесс прекращается, щитовидная железа уменьшается в размерах. Пациент выздоравливает, если осталось не менее 5% жизнеспособных тканей щитовидной железы.
Хронический тиреоидит представляет серьезную опасность для пациента. Но такое заболевание можно полностью излечить, если вовремя обратиться к специалисту.
Щитовидную железу необходимо тщательно беречь, выполняя все назначения врача.
что это такое, лечение, симптомы, особенности при беременности, осложнения, профилактика
Хронический тиреоидит – это группа длительных воспалительных процессов, протекающих в щитовидной железе. Болезнь обусловлена сбоем в работе иммунной системы. Организм начинает вырабатывать антитела, которые повреждают или разрушают клетки щитовидки. Наиболее подвержены этому заболеванию женщины старше 40 лет.
Хронический тиреоидит – это группа длительных воспалительных процессов, протекающих в щитовидной железе.
Причины и механизм развития
При тиреоидите гормоны, вырабатываемые щитовидной железой, воспринимаются иммунной системой человека как чужеродные. Лимфоциты начинают активно их уничтожать, что приводит к гибели фолликулярного аппарата. Погибшие клетки железы постепенно замещаются фиброзной тканью. В результате функция щитовидки снижается, и она не может вырабатывать достаточное количество гормонов, необходимых организму.
Первым предположил, что причины тиреоидита носят аутоиммунный характер, японский ученый-хирург Хашимото.
Факторы, влияющие на возникновение хронического тиреоидита щитовидной железы, делятся на три категории: внешние, внутренние и болезни, которым сопутствует тиреоидит.

К внутренним причинам развития тиреоидита относится период беременности.
К внутренним причинам относятся генетическая предрасположенность, а также сбои в работе иммунной системе в период взросления, при беременности и родах, при старении. В это время отмечаются гормональные всплески.
Внешние причины, которые могут спровоцировать заболевание, включают:
- загрязненность химическими отходами атмосферы, что негативно влияет на иммунную систему;
- применение ядовитых химических препаратов в сельском хозяйстве;
- избыточное употребление в пищу продуктов, содержащих йод;
- повышенный уровень радиоактивного излучения;
- заболевания ЛОР органов, инфекционные заболевания;
- травмирование области расположения щитовидной железы с последующим кровоизлиянием внутрь органа;
- длительное нахождение в состоянии стресса.
К болезням, которые могут спровоцировать возникновение тиреоидита, относятся аденома или раковая опухоль щитовидной железы, Базедова болезнь, эндемический зоб.
Как проявляется тиреоидит
Симптомы хронического тиреоидита могут не проявляться в течение длительного времени. К общим признакам, которые свидетельствуют о снижении функциональности органа, относятся:
- ощущение плотной опухоли в горле, затрудненное глотание;
- ломкость и расслаивание ногтей;
- секущиеся волосы, выпадение их в больших количествах;
- кожный зуд;
- быстрый набор лишнего веса;
- перепады настроения, депрессия, апатия, сонливость;
- ломота суставов;
- расстройства кишечника из-за нарушения работы пищеварительной системы;
- аритмия;
- бледность кожных покровов;
- отечность лица.

Один из симптомов хронического тиреоидита – быстрый набор лишнего веса.
Специфические признаки проявляются на более поздних стадиях. К таковым относятся увеличение железы, боль при пальпации, при повороте головы, при глотании и дыхании.
Диагностика
При обнаружении первых признаков начинающегося заболевания следует незамедлительно обратиться к эндокринологу, который проведет внешний осмотр пациента и назначит ряд лабораторных анализов. К методам диагностики заболевания относятся:
- Забор крови на общий и развернутый анализ, который поможет определить уровень лимфоцитов.
- Посредством иммунограммы определяется присутствие антител к тиреоглобулину, тиреопероксидазе, тиреоидным гормонам.
- Анализ крови на гормоны Т3 и Т4, а также на ТТГ (тиреотропного гормона), что позволяет определить стадию заболевания щитовидной железы.
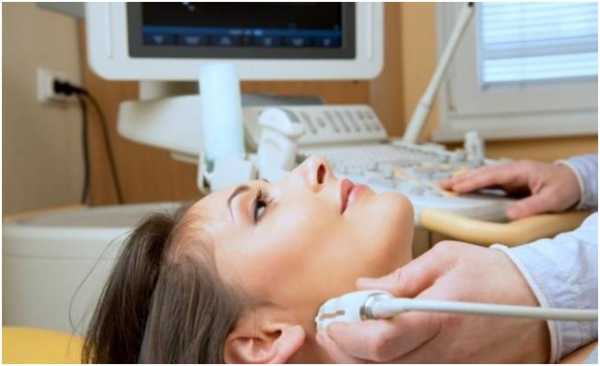
- УЗИ щитовидной железы, на котором видны размеры органа, развивающиеся патологии в структуре.
- С помощью биопсии устанавливается концентрация лимфоцитов.
Метод диагностики заболевания – УЗИ щитовидной железы.
Особенности заболевания при беременности
Поскольку тиреоидит является аутоиммунным заболеванием, во время беременности проявление характерных симптомов уменьшается либо отсутствует вовсе. Происходит это потому, что в период вынашивания плода сокращается выработка антител по причине подавления иммунитета. Процесс разрушения клеток щитовидки замедляется. Женщина, страдающая патологией, в период беременности ощущает улучшение состояния.
Но после родов болезнь начинает прогрессировать. Появляются все характерные симптомы, состояние стремительно ухудшается. При отсутствии лечения в течение 8-12 месяцев возникает стойкий гипотиреоз (недостаточный уровень гормонов щитовидной железы).
Наличие патологии может негативно сказаться на протекании беременности и спровоцировать следующие осложнения:
- выкидыш;
- несвоевременные роды;
- задержка развития зародыша;
- токсикоз и гестоз;
- снижение содержания гемоглобина в крови;
- кровотечения в период вынашивания и во время родов.
Наличие патологии щитовидного органа может спровоцировать преждевременные роды.
Эти осложнения негативно влияют на развитие плода и могут привести к тяжелым последствиям: внутриутробной гибели зародыша, рождению неполноценного ребенка.
Каким должно быть лечение при хроническом тиреоидите
Заболевание трудно поддается лечению. Основными средствами являются медицинские препараты, действие которых направлено на устранение того или иного фактора, влияющего на развитие тиреоидита.
Принимать лекарства следует только по предписанию лечащего врача-эндокринолога.
Самолечение категорически запрещается, поскольку часто приводит к тяжелым последствиям.
Медикаменты
После установления точного диагноза врачом в первую очередь назначаются тиреоидные препараты, в состав которых входят гормоны щитовидной железы. Доза, которая необходима организму, устанавливается в зависимости от степени тяжести патологии. В случаях развития гипотериоза (прекращение выработки гормонов щитовидкой) принятие тиреоидных медикаментов становится пожизненным.

Глюкокортикостероиды принимаются при обострениях, так как эти препараты обладают сильным противовоспалительным действием.
Глюкокортикостероиды принимаются при обострениях, так как эти препараты обладают сильным противовоспалительным действием, обезболивают, регулируют обмен веществ в организме, производят коррекцию гормонального фона. В состав лекарств этой группы входят гормоны надпочечников, помогающие тормозить процесс образования антител к щитовидке. Наиболее ярким представителем глюкокортикостероидов является Преднизолон. При стремительном увеличении органа требуется хирургическое вмешательство.
Народные средства
При лечении хронического тиреоидита наряду с медикаментами используются средства народной медицины. Наибольшим эффектом обладают настои из лекарственных растений с добавлением эфирных масел. Для приготовления следует взять часть сухой лекарственной травы (чистотела, кирказона, дурнишника, череды, донника), растереть, добавить столько же масла, настоять в течение месяца.
Если щитовидная железа воспалилась и область ее расположения чешется, рекомендуется на ночь смазывать приготовленным настоем.
Противовоспалительным действием обладает средство, приготовленное из перегородок грецких орехов, которые следует измельчить, залить небольшим количеством спирта или водки и настоять в течение 15 дней в стеклянной посуде. Принимать по 20 капель перед каждым приемом пищи.

Для стимулирования выработки гормонов щитовидки применяется настойка из почек сосны.
Для стимулирования выработки гормонов щитовидки применяется настойка из почек сосны. Для приготовления необходимо сосновые почки залить водкой или спиртом, настоять 15 суток, процедить и натирать зону зоба перед сном.
Соки из овощей, фруктов и ягод останавливают процесс разрушения клеток щитовидки, предотвращают образование злокачественных опухолей, восстанавливают функцию железы.
Сок из ягод облепихи стимулирует выработку натуральных гормонов. Тормозят процесс разрушения тканей соки, приготовленные из капустных листьев или лимона. Одуванчик, свекла и морковь способствуют укреплению иммунной системы. Сок из шпината содержит большое количество витаминов, необходимых организму в борьбе с заболеванием.
Диета
При наличии патологии врачи-эндокринологи настоятельно рекомендуют придерживаться диеты.Из рациона необходимо исключить жирную, жареную и острую пищу. Категорически запрещается употреблять спиртные напитки, крепкий кофе и чай.
Чтобы поддержать организм и помочь ему справиться с болезнью, нужно учесть следующие советы специалистов:
- Обязательно ежедневно употреблять фрукты и овощи (как в сыром, так и в вареном виде), чтобы обеспечить организм необходимым количеством витаминов.
- Мясо должно быть нежирным (кролик, курица, говядина). При гипотериозе полезен рыбий жир.
- Достаточное количество углеводов содержится в злаковых кашах, хлебе. При приготовлении каш нельзя использовать сливочное масло, лучше добавить чуть-чуть подсолнечного.
- Необходимо включить в рацион молочные продукты, нежирный сыр, куриные яйца.
- Употреблять как можно больше жидкости. При этом исключить газированные напитки, отдавать предпочтение минеральной воде без газа, фруктовым или овощным сокам.
- Принимать пищу часто и в небольших количествах. Последний прием пищи должен быть не позднее 3 часов перед сном.
Возможные осложнения
Хронический аутоиммунный (лимфоцитарный) тиреоидит при отсутствии лечения может привести к ряду осложнений, отражающихся на работе всех органов организма.

Хронический аутоиммунный (лимфоцитарный) тиреоидит при отсутствии лечения может спровоцировать депрессию.
- Нервная система. Раздражительность, приступы депрессии, апатия, потеря интереса к жизни свойственны людям, больным тиреоидитом.
- Сердечно-сосудистая система. Приступы тахикардии, острая сердечная недостаточность, гипертония, повышение уровня холестерина в крови.
- Узлообразование ведет к формированию зоба. Существует риск перерождения клеточной ткани в злокачественную опухоль.
- Мочеполовая система. Гормональный сбой провоцирует тяжелые заболевания яичников, приводит к бесплодию.
Профилактика
В профилактических целях необходимо своевременно проходить медицинское обследование на предмет наличия гормональных сбоев, особенно женщинам старше 40 лет и в послеродовой период. Наибольшему риску подлежат люди, в роду которых встречалось подобное заболевание.
Для того чтобы не подвергнуть себя риску заболеть тиреоидитом, нужно придерживаться следующих правил:
- регулярно снабжать организм витаминами, поддерживая в норме работу иммунной системы;
- правильно питаться;
- следить за своим психическим здоровьем;
- контролировать вес;
- обращаться за медицинской помощью при первых признаках инфекционных и вирусных заболеваний.
хронический тиреоидит
При раннем выявлении тиреоидита и соблюдении всех рекомендаций врача прогноз болезни благоприятный. В большинстве случаев функцию железы удается восстановить.
Лимфоцитарный тиреоидит щитовидной железы
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения щитовидки наши читатели успешно используют Монастырский чай. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Хронический тиреоидит — это воспалительное заболевание щитовидной железы аутоиммунной природы, которое встречается в наши дни все чаще. Это связано с проблемами экологии, широким развитием международного туризма, в результате которого нередко серьезно сбивается работа иммунной системы. В норме щитовидная железа имеет гладкую форму. Этот важнейший орган внутренней секреции отвечает за обмен веществ в организме, выделяет гормоны, которые дают нам огромную жизненную энергию: способность двигаться, работать, активно жить.
При воспалении этого необходимого органа происходят опасные изменения. Меняется структура железы. Она становится неровной, образуются гранулемы. Нарушаются ее функции.
Причины заболевания
Тиреоидит щитовидной железы может развиваться:
- Как первичное поражение организма.
- Вторичная компенсированная форма патологии, которая часто обостряется.
Это важно понимать, чтобы уменьшить воздействие условий, оказывающих влияние на возникновение этой аутоиммунной болезни.
Факторы, способствующие развитию заболевания:
- Наследственная предрасположенность. Если родные человека имеют хронический тиреоидит, ему угрожает повышенный риск возникновения этой патологии.
- Тяжелая форма бактериальной, вирусной инфекции. Вирус гриппа атакует щитовидную железу и повреждает ее клетки.
- Интенсивное воздействие радиации.
- Инсоляция — воздействие солнечного излучения. Риск увеличивается, если светлокожий человек с голубыми глазами, организм которого рассчитан на определенный спектр излучения, приезжает в южные страны с активной инсоляцией.
- У человека с аллергией страдает его иммунитет.
- Если мужчина или женщина курят, это является одним из опасных условий.
- Стресс усугубляет воздействие всех перечисленных факторов, может вызвать серьезное нарушение системы иммунитета, поражение щитовидной железы.
Патогенез заболевания
Сам организм вырабатывает антитиреоидные антитела. Эти вещества ведут борьбу с собственной щитовидной железой, поскольку организм больного ошибочно считает эту железу внутренней секреции чужеродным агентом.
Такие антитела в норме выполняют защитную функцию, но у пациента с аутоиммунными нарушениями они встраиваются в мембраны клеток, вызывают их повреждение, воспаление щитовидной железы и ее разрушение.
Эндокринная железа в форме бабочки увеличивается в размерах, становится болезненной. Когда ее клетки разрушаются, высвобождается и попадает в кровь огромное количество гормонов. При отсутствии правильного лечения может произойти утрата функций важной эндокринной железы. Она перестает нормально работать.
Симптомы заболевания
Изменения, происходящие в первой фазе болезни:
- Часто эта патология протекает без температуры, боли, но она мешает работе железы.
- Люди нередко даже не подозревают о наличии у них этой патологии.
- Клинические признаки хронического воспаления щитовидной железы развиваются медленно, постепенно.
Поломка некот
Аутоиммунный тиреоидит: 18 симптомов, лечение
В этой статье вы узнаете:

При обсуждении симптомов аутоиммунного тиреоидита большинство обычно ссылаются на традиционные симптомы нехватки гормонов щитовидной железы — усталость, чувствительность к холоду, выпадение волос, запоры и другие. АИТ нарушает способность щитовидки вырабатывать гормоны, необходимые организму для поддержания нормального метаболизма (а именно — преобразование кислорода и калорий в энергию), это продолжается до тех пор, пока связанное с этим воспаление щитовидной железы не вызывает гипотиреоз.
Частые симптомы
Хотя большинство людей с аутоиммунным тиреоидитом на ранних стадиях не имеют явных симптомов, у некоторых может наблюдаться умеренный отек в передней части горла (зоб), вызванный прямым воспалением железы.
Болезнь обычно прогрессирует медленно, в течение многих лет, и вызывает такое повреждение щитовидной железы, которое приводит к снижению выработки гормонов.
В то время как некоторые люди используют термины «АИТ» и «гипотиреоз» как синонимы, «АИТ» более точно характеризуется как расстройство, которое часто, но не всегда, приводит к гипотиреозу
Можно заметить, что симптомы этих заболеваний совпадают. Наиболее распространенные из них:
- Усталость
- Повышенная чувствительность к холоду
- Запор
- Бледная и сухая кожа
- Отечность лица
- Ломкость ногтей
- Выпадение волос
- Распухание языка
- Необъяснимое увеличение веса, несмотря на отсутствие изменений в вашем рационе и образе жизни
- Мышечные боли (миалгия)
- Боль в суставах (артралгия)
- Мышечная слабость
- Сильное менструальное кровотечение
- Нерегулярные менструации
- Депрессия
- Провалы в памяти («туман в голове»)
- Снижение сексуальной активности
- Задержка роста у детей
Осложнения
Аутоиммунный тиреоидит может привести к необратимому повреждению щитовидки, так как для выработки большего количества гормонов, железа начинает увеличиваться, что приводит к развитию зоба.
Существуют разные виды зоба:
- Диффузный, характеризуется одним плавным отеком;
- Узловой, характеризуется комочком;
- Мультинодулярный, характеризуется большим количеством комочков;
- Загрудинный.
Иногда маленький зоб не нуждается в лечении, для более крупных часто необходим радиоактивный йод, чтобы уменьшить их размер. Загрудинный зоб иногда требует хирургического удаления, особенно если он мешает дыханию или глотанию.
Прогрессирующее нарушение обмена веществ, растущий дисбаланс гормонального фона могут оказать влияние на другие органы, что приведёт в дальнейшем к каскаду осложнений.
Бесплодие
Низкий уровень гормонов щитовидки может повлиять на гормональный механизм, регулирующий менструальный цикл и овуляцию. Это может привести к бесплодию. Согласно исследованию, опубликованному в международном журнале эндокринологии, этот диагноз может затронуть до 50 процентов женщин с аутоиммунным тиреоидитом. Даже при успешном лечении гипотиреоза, нет никаких гарантий, что фертильность будет полностью восстановлена.
Сердечные заболевания
Даже легкий гипотиреоз может оказать сильное влияние на здоровье вашего сердца. Нарушение гормональной регуляции щитовидной железы провоцирует повышение уровня «плохого» холестерина ЛПНП (липопротеинов низкой плотности), что приводит к уплотнению артерий (атеросклерозу) и повышает риск сердечных приступов и инсульта.
Перикардит — скопление жидкости вокруг сердца — может поражать от 30 до 80 процентов людей с гипотиреозом.
Тяжелая стадия гипотиреоза может привести к тампонаде перикарда — состоянию, при котором сердцу сложнее качать кровь. В некоторых случаях это может привести к сокращению артериального давления и летальному исходу.
Осложнения беременности
Поскольку гормон щитовидной железы матери жизненно важен для развития плода, гипотиреоз, который не лечат, во время беременности может привести к потенциально серьезным осложнениям, как для матери, так и для ребенка.
Согласно исследованиям, гипотиреоз почти вдвое увеличивает риск преждевременных родов и значительно увеличивает риск низкой массы тела при рождении, преждевременного разрыва плаценты, нарушения сердечного ритма и дыхательной недостаточности плода.
Даже при субклиническом гипотиреозе (при котором отсутствуют типичные симптомы), беременные женщины подвергаются большему риску гестационного диабета, послеродового кровотечения и послеродовой депрессии, чем женщины без заболеваний щитовидки.
Энцефалопатия Хашимото
Энцефалопатия Хашимото является редким осложнением, при котором отек мозга может вызывать тяжелые неврологические симптомы. Это заболевание поражает только 2 из 100 000 человек в год и обычно в возрасте от 41 до 44 лет. Женщины болеют в четыре раза чаще, чем мужчины.
Заболевание обычно проявляется одним из двух способов:
- Устойчивое снижение когнитивных функций, приводящее к тремору, сонливости, туману в голове, галлюцинациям, деменции и в редких случаях коме;
- Судороги или внезапные приступы, похожие на инсульт.
Энцефалопатию Хасимото обычно лечат с помощью внутривенных кортикостероидных препаратов, таких как преднизон, для быстрого уменьшения отека мозга.
Микседема
Микседема — это тяжелая форма гипотиреоза, при которой обмен веществ замедляется до такой степени, что человек может впасть в кому. Это связано с заболеванием, которое не лечат, и может быть распознано по характерным изменениям кожи и других органов. Могут встречаться следующие признаки:
- Опухшая кожа;
- Опущенные веки;
- Сильная нетерпимость к холоду;
- Падение температуры тела;
- Замедленное дыхание;
- Крайнее истощение;
- Замедленное движение;
- Психоз.
При микседеме требуется неотложная медицинская помощь.
Рак
Аутоиммунный тиреоидит подвергает вас повышенному риску не только рака щитовидной железы, но и рака горла. На самом деле, нарушение регуляции гормональной активности в результате действия болезни приводит к увеличению риска всех видов рака в 1,68 раза, согласно исследованию из Тайваня, в котором приняли участие 1521 человек с данным диагнозом и 6084 человека без него.
Рак имеет тенденцию развиваться у людей с аутоиммунным тиреоидитом в возрасте от 35 до 55 лет. Исследования показывают, что заболевание связано не менее чем с 4,76-кратным увеличением риска развития рака горла и с 11,8-кратным увеличением риска рака щитовидки.
Именно поэтому в случае диагностирования АИТа стоит усилить меры по профилактике рака щитовидной железы. А именно, внести изменения в рацион, соблюдать диету. И в случае высокого риска следует преждевременно удалить железу до наступления необратимых последствий.
Диагностические мероприятия
Диагностика аутоиммунного тиреоидита основана проходит в несколько этапов.
- Сбор жалоб и истории развития болезни. Пациент должен рассказать врачу, какие симптомы и как давно он у себя отмечает, в каком порядке они появились. По возможности определяются факторы риска.
- Лабораторная диагностика – определяет уровень тироидных гормонов. При аутоиммунном тиреоидите уровень тироксина будет снижен, а ТТГ повышен. Кроме того, определяются антитела к тиреопероксидазе, тиреоглобулину, или к тироидным гормонам щитовидной железы.
- Инструментальная диагностика всего подразумевает ультразвуковое исследование органа. При АИТ щитовидная железа будет увеличенной, структура ткани измененная, эхогенность снижена. На фоне темных участков могут визуализироваться более светлые участки – псевдоузлы. В отличии от настоящих узлов они состоят не из фолликулов железы, а представляют собой воспаленный и пропитанный лимфоцитами участок органа. В неясных случаях, чтобы уточнить строение образования, проводят его биопсию.
Обычно для диагностики АИТа этих шагов достаточно.
Лечение АИТ
Лечение аутоиммунного тиреодита проводится в течении всей жизни пациента. Такая тактика значительно замедляет прогрессирование болезни и положительно сказывается на длительности и качестве жизни пациента.
К сожалению, до нашего времени специфическое лечение аутоиммунного тиреоидита отсутствует. Основным направлением остается симптоматическое лечение.
- При гипертиреозе назначают препараты, угнетающие функцию щитовидки – тиамазол, мерказолил, карбимазол.
- Для лечения тахикардии, повышенного артериального давления, тремора назначают бета-адреноблокаторы. Они уменьшают частоту сердечных сокращений, снижают АД, устраняют дрожь в теле.
- Чтобы устранить воспаление и снизить выработку антител назначают нестероидные противовоспалительные средства – диклофенак, нимесулид, мелоксикам.
- Если к аутоиммунному тиреоидиту присоединяется подострый, назначают глюкокортикоиды – преднизолон, дексаметазон.
- При гипотиреозе, в качестве заместительной терапии назначают L-тироксин – синтетический аналог тироидных гормонов.
- Если имеет место гипертрофическая форма, сдавливающая внутренние органы, показано хирургическое лечение.
- Как терапию сопровождения назначают иммунокорректоры, витамины, адаптогены.
Лечение тиреотоксического кризиса или комы проводится в отделении реанимации и интенсивной терапии и направлено на устранение проявлений тиреотоксикоза, восстановление водно-электролитного баланса, нормализацию температуры тела, регуляцию АД и частоты сердечных сокращений. Применение тиростатиков в этом случае нежелательно.
Когда обратиться к врачу
Будучи в значительной степени «невидимым» заболеванием на ранних стадиях, АИТ часто обнаруживается только во время обследования, когда уровень гормонов щитовидной железы аномально низок.
Поскольку аутоиммунный тиреоидит имеет тенденцию распространяться в семьях, вам следует пройти обследование, если у кого-то из членов вашей семьи есть заболевание, или у вас наблюдаются классические признаки гипотиреоза, включая постоянную усталость, отечность лица, сухость кожи, выпадение волос, ненормальные периоды и увеличение веса, несмотря на снижение потребления калорий. Ранняя диагностика и лечение почти всегда дают успешные результаты.
Диффузные изменения щитовидной железы по типу аит что это
admin Главная страница » Прощитовидку Просмотров: 5870Диффузные изменения щитовидной железы — заключение о состоянии органа, определяемое при помощи ультразвуковой диагностики. Заболевание щитовидной железы встречаются достаточно часто, в особенности у людей, входящих в группу риска.
Большинство обследований по итогу имеют настолько расплывчатую формулировку, которая ссылается на наличие аутоиммунной патологии органа.
Щитовидная железа — неприметный орган, который сможет назвать не каждый человек. Щитовидка имеет небольшие размеры, но является важной составляющей эндокринной системы.
Внутри неё идет выработка гормона тироксина. Он осуществляет контроль над протеканием метаболических процессов во всем человеческом организме.
Аутоиммунные патологии развиваются вследствие повышенной защиты организма против самого себя, при отторжении собственных клеток и восприятии их вражескими. Подобное расстройство ведет к тому, что иммунитет воспринимает собственные ткани, как чужеродные, и потому атакует.
Классификация
Диффузные изменения — не совсем диагноз, поскольку обозначает происходящие изменения в щитовидке в результате развития патологий. Ультразвуковая диагностика органа, как правило, показывает изменение эхогенности тканей — их плотности.
Всего существует четыре вида изменений, которые отличаются не только по причине возникновения, но и по типу лечения.
Кратко все изменения характеризуются следующим образом:
- тип АИТ — развитие аутоиммунного заболевания, в частности тиреоидита;
- тип ХАИТ — причиной становится хронический тиреоидит;
- вследствие острого тиреоидита;
- вследствие зоба различного происхождения (щитовидный орган увеличивается в размерах).
Очевидно, что чаще всего диффузный сдвиг происходит в результате развития заболеваний щитовидной железы: зоб и тиреоидит (воспалительный процесс). Более распространены изменения по типу АИТ.
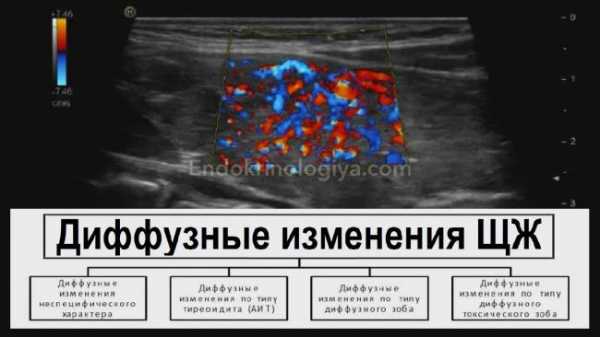
Диффузные изменения щитовидной железы по типу тиреоидита
Какие факторы провоцируют заболевание
Существует ряд «безопасных» и опасных проблем развития изменений в органе. Первые, при своевременном выявлении, можно быстро и результативно вылечить, со вторыми дело обстоит сложнее.
Выделяется несколько основных причин, влекущих негативные последствия:
- Недостаток йода в организме человека. Йод является одним из веществ, обеспечивающих здоровое функционирование щитовидки. Его недостаток ведет к изменению тканей.
- Иммунитет воспринимает щитовидную железу как чужеродный элемент. Вырабатываемые им антитела начинают атаковать воспаленный орган.
- Несбалансированное питание — причина кроется в недостатке йода. Человек не употребляет достаточно продуктов, богатых этим элементом. Йод содержится в большом количестве в морепродуктах и водорослях, а также молочных продуктов и ряде фруктов.
- Экология — такие изменения окружающей среды, как радиационное заражение, химические выбросы и пр., влекут за собой изменение щитовидки.
Другая крупная группа проблем — заболевания, развивающиеся вследствие произошедших изменений. Если они появились, то лечение значительно осложняется, а диффузные сдвиги усугубляются.
Могут развиваться следующие заболевания — воспалительный процесс (тиреоидит), гипертиреоз и зоб. Все они имеют разную клиническую картину.
Тиреоидит
Название является собирательным для множества видов воспаления тканей щитовидной железы, которые различаются по симптомам, причинам возникновения и характеру протекания.
Тиреоидит характеризует воспаление неизмененного органа, причем наиболее часто встречается аутоиммунный хронический — он же «тиреоидит Хашимото». В результате него значительно снижается функция железы, из-за чего развивается гипотиреоз.
Характерно, что каждый вид имеет собственные проявления, а значит,и курс лечения будет отличаться:
- Острый тип (часто гнойный) характеризуется болевыми ощущениями в области шеи, переходящими в затылок и челюсть. Особенно боль усиливается при движении и глотании. Увеличиваются шейные лимфоузлы, повышается температура тела и появляется озноб. При негнойном виде симптомы менее выраженные.
- Подострый — боль в области шеи, головная боль, снижение двигательной активности и повышение температуры. Начинается проявление с учащенного сердцебиения, потоотделения и тремора рук. Больной часто теряет вес. При этом орган увеличен, имеет болезненную плотность.
- Хронический тип — железа увеличивается в размерах, плотная и неподвижная. Присущи все симптомы аутоиммунного заболевания.
Своевременное выявление и лечение первых двух типов позволяет избежать осложнений. Возможны рецидивы, если не соблюдать профилактические рекомендации и переохлаждать организм. Хронический тип зачастую переходит в другое заболевание, из-за чего курс лечения меняется.
Симптоматика
Клиническая картина диффузных изменений обширна. Даже не являясь самостоятельным заболеваниям, они влекут за собой множество негативных последствия для организма человека.
Основной симптом — изменение органа, выявляемое при ультразвуковом исследовании. Однако специалист УЗИ не может поставить точный диагноз, поскольку этим занимается эндокринолог.
Изменения могут быть следующими:
- Неоднородная структура тканей щитовидной железы. Изменяется плотность поверхности, появляется рыхлость, очевидная даже при исследовании через кожу.
- Существенное различие в объеме щитовидки в сравнении с прежними исследованиями или установленными нормами. Рост тканей приводит к образованию зоба — паренхима (мягкая ткань) увеличивается в размерах.
- Контуры органа размыты, картинка выходит нечеткая.
Таких признаков уже достаточно для постановки правильного диагноза. Далее следует пройти множество обследовании, чтобы определить тип заболевания, но зачастую УЗИ бывает достаточно для постановки диагноза.
Изменения также можно разделить по типу нарушения гормонального фона:
Любая перемена влечет за собой внешние симптомы, характеризующие появление заболевания щитовидной железы.
Следующие признаки могут сигнализировать о проблемах:
- сухие, ломкие волосы с множество секущихся кончиков;
- ломкие ногти с белыми пятнами и заусеницами;
- постоянные вирусные заболевания вследствие ослабленного иммунитета — вся защита уходит на сопротивление щитовидной железе, после признания её чужеродной;
- человека постоянно знобит;
- появляется мышечная слабость;
- быстрая утомляемость от выполнения обычных дел;
- значительно снижается работоспособность, особенно в интеллектуальной сфере — сбой в гормональном фоне из-за щитовидки влечет ухудшение умственных способностей;
- появляется постоянное раздражение, развитие невротического состояния или даже депрессия;
- возникают проблемы с обычными процессами, например, с запоминанием информации, концентрацией внимания на чем-либо или даже усидчивостью на одном месте;
- изменяется вес — либо становится избыточным, либо человек стремительно худеет. Часто изменения не связаны с количество питания или рационом больного;
- гормональный дисбаланс в организме, который развивается вследствие нарушения функционирования эндокринной системы;
- возникают проблемы с возбуждением — у мужчин нарушается потенция, у женщин развивается фригидность;
- появляются проблемы со стороны кишечника: запоры, не связанные с рационом питания.
Иногда диффузные изменения протекают бессимптомно, потому невозможно своевременно заметить развитие заболевания. Но наиболее частой причиной становится гормональный сбой.
Диагностика и лечение
Диффузные изменения определяются на УЗИ, однако окончательный диагноз ставит врач-эндокринолог.
При выявлении сдвигов или изменении органа, назначаются клинические обследования: КТ, МРТ и анализы крови на содержание гормонов, синтезируемых щитовидкой. Пальпация позволяет определить изменение размеров, плотность органа и однородность структуры.
Лечение направлено на устранение причин, следовательно, для начала увеличивают употребление продуктов с йодом. При более тяжелых проявлениях назначают гормонотерапию — прием гормонов, которые не способна выработать щитовидная железа.
В обязательном порядке назначается иммунноподдерживающая терапия с приемом витаминных комплексов. Хирургическое лечение проводится в критических случаях, заключается в иссечении органа.
Профилактические меры
Профилактика достаточно проста, если соблюдать всего несколько рекомендации:
- Кушать больше продуктов с йодом.
- Устранить экологические проблемы, например, переехать в пригород.
- Регулярно проходить обследование.
- Вести правильный образ жизни.
- Колебания веса обязательно следует лечить, а не ослаблять организм диетами.
Негативные изменения самочувствия — повод обратиться к врачу за помощь. Стоит помнить о том, что полноценное лечение назначает только лечащий врач.
Любые попытки самолечения народными методами в этом случае приведут к развитию осложнений.
Хронический тиреоидит
Хронический лимфоматозный тиреоидит — группа патологий разной этиологии, характеризующиеся узлообразованием щитовидной железы. Равномерное прогрессирование роста тканей — основные симптомы образования струмита. Различают острый, подострый и хронический тип АИТа, лечение которого требует хирургического вмешательства.
Этапы развития болезни и формы
Хронический тиреоидит щитовидной железы определяет нарушение фолликулов щитовидки при разных патоморфологических картинах, определяющих оперативное или плановое лечение. Характерные симптомы позволяют классифицировать болезнь по степени тяжести и форме:
Острый.
Подострый:
- Гранулематозный тип, при котором проводится консервативно-терапевтическое лечение.
- Лимфоцитарный.
Хронический тиреоидит:
- Лимфоцитарная форма, сопровождающаяся локальным узлообразованием.
- Фиброз щитовидной железы.
Признаки острого воспаления
 Хронический тиреоидит на раннем уровне развития характеризуется уплотнением железы с появлением абсцесса (гнойника). Его лечение направлено на подавление гормонального сбоя в воспаленном участке. Острое локальное воспаление щитовидной железы начинается при ознобе с повышенной частотой сердечного сердцебиения. Отметка на градуснике 40 гр.
Хронический тиреоидит на раннем уровне развития характеризуется уплотнением железы с появлением абсцесса (гнойника). Его лечение направлено на подавление гормонального сбоя в воспаленном участке. Острое локальное воспаление щитовидной железы начинается при ознобе с повышенной частотой сердечного сердцебиения. Отметка на градуснике 40 гр.
Важно! Хронический аутоиммунный тиреоидит сопровождается острыми болями при глотании и кашле.
Срочное лечение необходимо, если наблюдаются симптомы:
- Резкая слабость.
- Болевые ощущения в области суставов и мышц.
- Болит голова.
Хронический аутоиммунный тиреоидит приравнивается к тяжелому. Локальное расширение щитовидной железы образует резкие болевые симптомы при пальпации. На первом этапе — плотная опухоль, при расплавлении гноя появляется абсцесс и участок размягчается. Верхняя часть кожи краснеет и повышается в температуре. Проводится лечение.
Хронический аутоиммунный тиреоидит определяют симптомы в виде увеличенных лимфатических узлов щитовидной железы. Возможно осложнение с проникновением гноя из очага в трахеи, пищевод и средостение. Реже производится гененрализация инфекции с появлением сепсиса. Лечение проводится в отделении интенсивной терапии для больных с гнойной инфекцией.
Возможные осложнения
Симптомы: гнойник, способный прорваться внутрь или наружу. При проникновении в ткани имеется риск затекания в пространство около сердца. Прогрессирование гнойника на шее приводит к сепсису.
Своевременное лечение щитовидной железы позволит предупредить необратимую недостаточность щитовидки. Продолжительность болезни достигает до 1-2 мес. Если симптомы болезни отсутствуют, анализы крови и температуры тела совпадают с нормой, пациент считается здоровым. Наружное вскрытие абсцесса или в анатомическое пространство в средних отделах грудной полости, в трахею (воспаление легочной ткани) и гипотиреоз — негативный исход.
Диагностика на содержание гормонов
Протекание процесса производится по типу асептического воспаления. Симптомы менее выражены, нежели при гнойных скоплениях. В сыворотке крови — нейтрофильный лейкоцитоз, нарушение лейкоцитарных формул со сдвигом влево, высокое СОЭ, концентрация Т3 и Т4 без изменений. Дифференциальный диагноз проводится с подострым тиреоидитом, кровоизлиянием в щитовидку.
После диагностики могут назначить компрессы для согрева (с 50% спирта), хирургическое вмешательство.
Подострое воспаление
Различают подострый гранулематозный и лимфоцитарный тиреоидит. Гранулематозный тип болезни встречается под разными названиями: Зоб де Кервена, вирусное воспаление.
Симптомы проявляются при вирусной атаке дыхательной системы или паротита, гриппа и Эпштейна-Барра. Женский пол подвержен в 8 раз чаще мужского. Возраст 30 — 50 лет, период лето — осень.
Продолжительность болезни составляет 6 мес. и включает фазы:
- I фаза (6 недель). Сопровождается болью в щитовидке и тиреотоксикозом (частыми сердечными сокращениями от 90 ударов в мин., нервозностью, быстрой речью и эффектом испуганных глаз).
- II фаза (переходная). Отсутствие явных признаков.
- III фаза (продолжительность достигает до 3 мес.). Снижена гормональная активность.
- IV фаза (реабилитационная). Нормализация функций.
Подострая форма
Безболевая молчащая или послеродовая, лимфоцитарная форма ПЛТ протекает после родов и в спорадических проявлениях:
- В первом случае появление нарушений проявляется после рождения ребенка и длится 1-2 мес. Возможен риск повторных образований после родов. Безболевой спорадический тиреоидит изначально имеет слабо выраженную симптоматику гипотиреоза, а на последней стадии перерастает в эутиреоидную форму.
- При протекании ПЛТ острое проявление симптомов свидетельствует о тиреотоксикозе (повышение дыхания, уменьшение в весе), что сопровождается высокой концентрацией гормонов (Т3, Т4). Болезнь принимает лимфоцитарную форму или фиброз.
Хроническая форма
Выделяют лимфоцитарный (АИТ) или фиброзный тип воспаления.
АИТ классифицируют на подвиды:
Атрофический. Без увеличения щитовидной железы. Проявляется в возрасте от 50 лет или при облучении, характеризуется низким уровнем гормонов.
Гипертрофический АИТ характерен при равномерном или узелковом расширении органа, встречаются комбинированные варианты. Проявляется тиреотоксикозом или нормальной функциональностью.
Фиброзная разновидность заболевания:
- Зоб Риделя.
- Фиброзная инвазия
- Деревянистая опухоль.
Воспаление способствует деструкции и соединительной ткани с плотным наростом, вызванным злоупотреблением антибиотиков, вирусных воздействий. Проявляется в виде болезненного глотания или сухом кашле. Это вызвано давлением на трахею, пищевод. Последняя форма выражена в виде гипопаратироза и судорог.
Клиническое лечение
Назначается антибактериальная терапия. Исследуются микроорганизмы, прогрессирующие пульпацию на реакцию к антибиотикам. При отсутствии возможности ее проверки, назначают антибактериальные средства общего действия (цефалоспорин и пенициллин).
Предусмотрен ряд антигистаминных или антисеротониновых препаратов:
- Тавегила.
- Супрастина.
- Перитола.
- Диазолина.
Важно много употреблять жидкости наряду с введением гемодезового, солевого, реополиглюкиновоого раствора в кровь через вену. Это позволит снизить уровень интоксикации.
Если опухоль переросла в абсцесс, требуется его вскрытие. Удаляются расплавившиеся ткани и размещают дренаж. Для выздоровления потребуется 1,5-2 мес.
Как предупредить болезнь?
При закаливании и достаточном употреблении витаминов, своевременном лечении зубов и носоглотки можно предупредить болезнь. Причиной возникновения нередко возникает вирусная инфекция.
Похожие записи:
Безболевой тиреоидит - причины, симптомы, диагностика и лечение
Безболевой тиреоидит – это заболевание щитовидной железы, характеризующееся лимфоидной инфильтрацией и иммунодеструктивным процессом в железистых тканях. Проявляется симптоматикой транзиторного тиреотоксикоза при отсутствии болевого синдрома. Пациенты жалуются на раздражительность, усталость, общую слабость, снижение веса, учащение сердцебиения. Диагностика включает УЗИ и сцинтиграфию щитовидной железы, исследование крови на Т4, ТТГ, анти-ТПО. Лечение медикаментозное, направлено на устранение симптомов тиреотоксикоза, восстановление баланса гормонов (глюкокортикоиды, НПВС, β-адреноблокаторы, тироксин).
Общие сведения
Безболевой тиреоидит был выделен в 1970-х годах и описывался как оккультный подострый тиреоидит, преходящий гипертиреоз у пациентов с лимфатическим тиреоидитом. В настоящее время большинство исследователей считают его вариантом подострого тиреоидита, реже – формой тиреоидита Хашимото. Синонимичными названиями являются молчащий, безмолвный, немой, спорадический тиреоидит, гипертиреоидит, транзиторный тиреоидит с гипертиреозом, безболевой лимфоцитарный тиреоидит. Иногда к этой разновидности заболевания относят более специфическую форму – послеродовой тиреоидит. Эпидемиология среди всех форм тиреотоксикоза достигает 1%. Распространенность в два раза выше среди женщин.
Безболевой тиреоидит
Причины
Этиологические факторы молчащего тиреоидита не выяснены. Возможные причины и механизмы развития данного заболевания продолжают изучаться. Наиболее распространена инфекционная теория запуска аутоиммунных реакций, поражающих щитовидную железу. Ключевой причиной болезни считаются вирусные инфекции верхних дыхательных путей. Ответная реакция системы иммунитета приводит к лимфоцитарной инфильтрации железистых тканей и активному синтезу аутоантител, под действием которых подавляется производство гормонов ЩЖ.
Патогенез
Заболевание развивается в результате провокации активности иммунной системы инфекционными агентами. В клинической эндокринологии эта теория рассматривается как наиболее вероятная. По лимфатическим и кровеносным сосудам вирусы поступают к тиреоцитам. Внутри клеток они производят атипичные белки, которые распознаются иммунной системой как чужеродные. Запускаются процессы воспаления, активируется синтез аутоантител к рецептору-ТТГ и АТ-ТПО. Возникает деструкция фолликулов и фолликулярных клеток ЩЖ.
Течение безболевого тиреоидита имеет фазовую структуру. Первая фаза – гипертиреоидная. Она обусловлена деструкцией фолликулов, выходом гормонов в кровоток. Продолжается 3-4 месяца и сменяется эутиреоидным состоянием, сохраняющимся в течение 1-1,5 месяцев. Этот период характеризуется улучшением самочувствия больного, редукцией симптомов болезни. После него наступает фаза гипотиреоза: функции железы снижаются, клеточные запасы гормонов иссякают. Продолжительность – до 4-х месяцев. В фазе выздоровления активность железистых клеток нормализуется.
Симптомы безболевого тиреоидита
Клиническая картина изменяется согласно фазам заболевания. На начальном этапе преобладают симптомы тиреотоксикоза легкой и средней тяжести. Пациенты раздражительны и эмоционально лабильны, плохо спят по ночам, днем беспокойны и тревожны, быстро утомляются и устают. Больные часто испытывают приливы жара, плохо переносят нахождение под солнцем или в душных помещениях. Сердцебиение учащенное, кровяное давление повышенное. Из-за незначительной продолжительности гипертиреоза потеря веса и миопатия наблюдаются редко.
Вторая фаза – бессимптомная. Плазматический уровень йодсодержащих гормонов нормализуется, пациенты чувствуют себя лучше и на этом этапе нередко самостоятельно прекращают лечение, полагая, что наступило выздоровление. Спустя 4-6 недель разворачивается гипотиреоз. Первыми симптомами становятся зябкость, сонливость, снижение кровяного давления. Отмечается медлительность движений, некоторая заторможенность эмоциональных реакций и мыслительных процессов. Кожные покровы бледные и сухие, появляются отеки на лице и конечностях, возникают головные боли. В период выздоровления симптомы постепенно редуцируются, однако возможен переход транзиторного гипотиреоза в перманентный.
Осложнения
При отсутствии адекватной терапии безболевой тиреоидит приобретает рецидивирующее течение. У многих больных после нескольких эпизодов чередующихся тиреотоксических, эутиреотических и гипотиреотических фаз формируется перманентный гипотиреоз – стойкое снижение продукции тиреоидных гормонов, требующее постоянной заместительной терапии. Возможным осложнением немого тиреоидита на фоне острого проявления тиреотоксикоза является сердечно-сосудистая недостаточность. Описаны случаи, когда пациенты нуждались в срочной госпитализации в кардиологическое отделение.
Диагностика
Обследование больных с подозрением на безболевой тиреоидит проводит врач-эндокринолог. Характер жалоб зависит от фазы заболевания, чаще всего пациенты обращаются за медицинской помощью при появлении тиреотоксикоза. Они сообщают о тахикардии, дискомфортных ощущениях в области сердца, чувстве жара в теле, раздражительности, беспокойном сне. При осмотре размеры ЩЖ обычные или немного увеличены, во время пальпации чувствительность снижена. Проводится комплекс специфических диагностических процедур:
- Сцинтиграфия. Визуальный анализ сцинтиграфии щитовидной железы позволяет оценить форму и размеры органа, интенсивность накопления препарата и особенности его распределения. Характерен пониженный захват радиофармпрепарата, относительно равномерное распределение холодных зон.
- Сонография. По данным УЗИ щитовидной железы определяется равномерное снижение эхогенности. При обнаружении узловых образований выполняется УЗИ в динамике, тонкоигольная аспирационная биопсия с последующим цитологическим исследованием.
- Анализы крови. По результатам общего анализа выявляется повышенная СОЭ, иногда – лимфоцитоз, лейкопения, легкая анемия. Уровень ТТГ слегка снижен, концентрация Т4 несколько выше нормы (в первой фазе тиреоидита), титр ТПО-АТ в полтора раза превышает пороговое значение.
Дифференциальная диагностика подразумевает различение безболевого тиреоидита с послеродовым тиреоидитом, болезнью Грейвса, тиреоидитом Хашимото. При послеродовом тиреоидите патогенетические механизмы и клинические проявления аналогичны, но беременность и роды являются пусковым моментом для развития аутоиммунных процессов. Отличительная особенность базедовой болезни – повышенное поглощение радиоизотопов йода железой, более стойкие и выраженные признаки гипертиреоза. При тиреоидите Хашимото наблюдается пестрая картина сканограммы (неравномерный захват радиопрепарата), стойкие симптомы гипотиреоза.
Лечение безболевого тиреоидита
Специфические методы терапии не разработаны. Пациентам назначается симптоматическое лечение, нацеленное на поддержание нормального уровня гормонов, купирование сердечно-сосудистых нарушений, снижение выраженности процессов воспаления, угнетение аутоиммунного компонента, коррекцию активности иммунных реакций. Применяются препараты следующих групп:
- Глюкокортикостероиды. Лекарственные средства снижают титр антител, устраняют воспаление. Продолжительность курса лечения и дозировка определяются индивидуально, зависят от выраженности аутоиммунного процесса.
- Бета-адреноблокаторы. Используются у больных с яркими сердечно-сосудистыми симптомами. Препараты купируют тахикардию, снижают артериальное давление, усиливают реакции перехода активного тироксина в неактивный трийодтиронин.
- НПВС. Нестероидные противовоспалительные средства эффективны при легких и умеренных проявлениях тиреоидита. Они подавляют воспаление в железистой ткани, угнетают активность иммунитета, чем замедляют производство аутоантител.
- Препараты тироксина. С целью профилактики гипотиреоза на эутиреоидной стадии вводится прием синтетического аналога тироксина (L-тироксин). В процессе лечения осуществляется периодический контроль сывороточного уровня ТТГ. При развитии стойкого гипотиреоза сроки гормонозаместительной терапии увеличиваются.
Прогноз и профилактика
У большинства пациентов тиреоидит имеет благоприятный исход, фазы тиреотоксикоза и гипотиреоза носят транзиторный характер, при правильном лечении не возобновляются. Частота развития перманентного гипотиреоза составляет менее 2% случаев. Меры профилактики не разработаны, поскольку окончательно не установлены причины болезни. Для минимизации риска заболевания необходимо своевременно лечить инфекции, особенно ОРВИ, при наличии предрасположенности к аутоиммунной патологии ЩЖ регулярно проходить профилактические обследования.