Вертеброгенная радикулопатия что это такое
Радикулопатия (корешковый синдром), причины, симптомы и лечение
Лечение радикулопатии
Пациенту с корешковым синдромом следует придерживаться постельного режима и спать на специальном матрасе. Для снятия боли ему назначают обезболивающие лекарства и нестероидные противовоспалительные препараты. При отсутствии положительного эффекта используют лечебные блокады.
Полезно сочетать прием медикаментов с физиотерапией. К эффективным процедурам относятся магнитотерапия, УВЧ и электрофорез. При стихании обострения рекомендуется делать массаж и остеопатические техники. Для профилактики рецидивов следует применять хондропротекторы. Чтобы разгрузить мышцы спины и обеспечить дополнительную защиту пациент должен носить специальный корсет. Восстановить нервные импульсы помогут сеансы иглоукалывания.
Если радикулопатия вызвана остеохондрозом, то в курс лечения включают ферменты, глюкокортикостероиды, мази для улучшения кровообращения и снятия боли. Эффективно при остеохондрозе делать грязевые аппликации и прогревание. Отлично зарекомендовали себя рефлексотерапия, ультразвуковая терапия и гидромассаж. Они не только улучшают кровоток и снимают боль, но и пробуждают силу, бодрость и энергию.
При длительном течении корешкового синдрома с постоянной болью пациенту назначают антидепрессанты. Если у него наблюдаются нейротрофические расстройства, то необходимо использовать ганглиоблокаторы. Для снятия мышечных спазмов эффективно применение миорелаксантов. Нормализовать обменные процессы помогут витамины группы B.
При необходимости увеличения межпозвонкового расстояния и снижения негативного влияния на спинальный корешок применяют тракционную терапию. В период реабилитации рекомендуется озокеритолечение, радоновые ванны и парафинотерапию.
Если консервативное лечение не показало желаемого результата, то потребуется оперативное вмешательство. При грыжах эффективно проводить дискэктомию или микродискэктомию.
Для лечения радикулопатии в сети клиник ЦМРТ применяют разные методы:
Вертеброгенная радикулопатия - симптомы и лечение
Содержание:
 Вертеброгенная радикулопатия относится к заболеваниям вторичного вида, при этом корешок, который отходит от спинного мозга, сдавливается в своеобразном туннеле, который может быть образован различными патологическими структурами. Это может быть и грыжа диска, и остеофиты, и опухоль, и отёкшие мягкие ткани.
Вертеброгенная радикулопатия относится к заболеваниям вторичного вида, при этом корешок, который отходит от спинного мозга, сдавливается в своеобразном туннеле, который может быть образован различными патологическими структурами. Это может быть и грыжа диска, и остеофиты, и опухоль, и отёкшие мягкие ткани.
Из-за постоянного развития дегенеративного воспалительного процесса стенки такого туннеля сужаются, вызывая сильное сдавливание и появление болевых ощущений. Чаще всего патология образуется на уровне шестого шейного, седьмого шейного, пятого грудного и первого поясничного позвонков.
Компрессией и объясняются болевые ощущения, которые возникают не только в спине, но и имеют проекцию на руки и ноги. Причём основные симптомы, к которым следует отнести парезы, нарушение чувствительности, снижение сухожильных и других видов рефлексов, появляются далеко не сразу от начала заболевания.
Второй важный признак поражения корешков – ограничение двигательной активности за счёт спазма мышц. Длительность заболевания чаще всего исчисляется не неделями, а месяцами, и может составлять от 2 месяцев до полугода и больше.
Симптомы
Вертеброгенная радикулопатия поясничного и других отделов позвоночника имеет свои симптомы, которые позволяют довольно быстро поставить диагноз. Первый, и самый главный симптом – боль. Причём оно есть не только при движении, но и в покое, например, по ночам.
Такое заболевание регистрируется не только на уровне поясницы, но и в районе шеи. Здесь уже может быть не только боль в спине, но и головные боли. Кроме того, может появиться нарушение координации, головокружение, тошнота, ухудшение слуха.
Если это область грудной клетки, тогда симптомы могут напоминать стенокардию или даже инфаркт миокарда. Однако отличить одно заболевание от другого довольно быстро помогает правильно проведённая диагностика.
И, наконец, ещё один важный симптом при поражении поясницы – это изменения походки, которые появляются из-за постоянной болезненности в ногах.
Диагностика
Самое первое, что делает врач – назначает диагностические процедуры. В стандартный набор обычно входит рентгенография в передней и боковой проекции. Но такая диагностика считается только относительно важной, ведь показать, насколько именно поражены нервные корешки, она не может.
Поэтому большинство пациентов сразу же отправляются на МРТ – исследование, которое покажет и причину заболевания, и какой корешок задет, и насколько сильно страдают окружающие ткани. При невозможности сделать МРТ, проводится КТ исследование, которое помогает также довольно быстро поставить диагноз и начать правильное лечение.
Консервативная терапия
Вертеброгенная радикулопатия лечится в основном консервативным методом. Есть даже специально предназначенные для этого лекарства, а их назначение чётко прописано в стандартах оказания медицинской помощи.
Основными препаратами являются обезболивающие и противовоспалительные препараты. Причём в самом начале лечения применять лучше те, что выпускаются в форме инъекций, а по мере улучшения переходить на таблетки. А вот от препаратов, которые выпускаются в форме мазей, стоит отказаться, так как при сильном болевом синдроме и запущенном заболевании, например, многолетнем остеохондрозе, они окажутся бессильны.
 Основной упор делается на применение баралгина, нурофена, диклофенака, кетонала и мовалиса. Эти лекарства необходимо принимать лишь после назначения врача, так как у них немало противопоказаний и побочных эффектов. При самостоятельном назначении они могут нанести серьёзный вред.
Основной упор делается на применение баралгина, нурофена, диклофенака, кетонала и мовалиса. Эти лекарства необходимо принимать лишь после назначения врача, так как у них немало противопоказаний и побочных эффектов. При самостоятельном назначении они могут нанести серьёзный вред.
При наличии выраженного мышечного спазма используется такое лекарство, как мидокалм. Оно должно применяться только в условиях стационара. Также обязательны к приёму средства, предназначенные для улучшения микроциркуляции в позвоночнике, — это пентоксифиллин или трентал.
Если такого лечения оказывается недостаточно, применяют лечебные блокады, при помощи которых блокируются импульсы, исходящие от повреждённого корешка. Однако такое лечение имеет симптоматический характер и никак не устраняет причину болевых ощущений. Через некоторое время все симптомы чаще всего возвращаются снова.
Операция
Если после длительного лечения лекарствами не наступает улучшения, тогда следует подумать о проведении операции. Она поможет избавиться от злокачественной или доброкачественной опухоли, которая сдавливает нервные корешки, а также от грыжи диска, которая и является основной причиной заболевания.
Назначить оперативное лечение может только врач, ведь у такого метода также имеются свои противопоказания, и здесь всё зависит от возраста, общего здоровья и от других не менее важных факторов.
Вертеброгенная радикулопатия- что это такое?
 Радикулопатия.
Радикулопатия.В статье поговорим о радикулопатии- медицинском термине, часто встречающимся в последние годы, происхождение и значение которого не понятное многим людям. Обсудим подробнее, что этотакое- вертеброгенная радикулопатия, примеры обозначения некоторых заключений и диагнозов, содержащих этот термин.
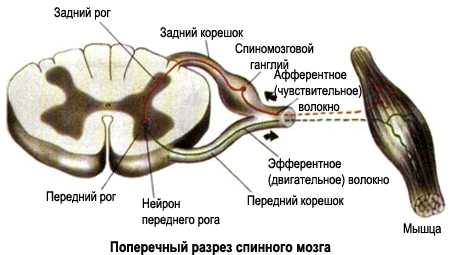
Спинномозговой корешок – это пучок нервных волокон, выходящих/входящих из спинного мозга на определенном уровне, впоследствии образующий спинальный (спинномозговой) нерв.
Радикулопатия- это комплекс симптомов, возникающих в результате поражения спинномозгового корешка. Что означает поражение?- любой патологический процесс, который может привести к нарушению его функции. Этих процессов может быть очень много, перечислим основные из них: компрессия корешка- самый частый фактор, приводящий к нарушению его функции. Разрушение корешка в следствии травмы и других патологических процессов. Инфекционно- воспалительное поражение – в результате какой-либо инфекции или другого воспалительного процесса (аутоиммунное воспаление).
Радикулопатия, как медицинское заключение/диагноз, выносится после осмотра врача, так как является клиническим комплексом симптомов и может выставляться без дополнительных исследований- на основании, так называемого, неврологического статуса (неврологического осмотра). Данные МРТ, рентгенографии в данном случае играют дополнительную, но не основную роль в установлении причины симптомов, например болей в спине или шее.
Поэтому первым и главным действием является консультация врача, при таких жалобах как: боли в спине и (или) ноге, боли и нарушение подвижности в шее, чувство скованности, онемения в ноге (ногах) или руке (руках) и т.д. О вероятных источниках боли в спине читайте подробнее в статье причины боли в спине.
Пример и расшифровка диагноза с термином “радикулопатия”:
ДДЗП. Спондилогенная радикулопатия l4-l5, l5-s1 слева на фоне грыжеобразований м/п дисков l4-l5, l5-s1 с нарушением статики и динамики в поясничном отделе позвоночника, в фазе обострения.
ДДЗП- дегенеративно-дистрофическое заболевание позвоночника (группа заболеваний позвоночного столба).
Спондилогенная- причиной которого явилось повреждение позвонков.
Радикулопатия l4-l5, l5-s1 слева- повреждение спинномозговых корешков, выходящих между 4-м и 5-м поясничными сегментами и 5-м поясничным и 1-м крестцовым сегментами спинного мозга слева.
Нарушение статики и динамики- нарушение двигательной функции (например ограничение подвижности) в поясничном отделе, нарушение статики- затруднение длительного пребывания в одном положении (например человек не может находится в положении сидя за рулем более 30 минут, начинаются выраженные боли и онемение).
Фаза обострения, думаю, вы поняли- обострение заболевания, период в который интенсивность симптомов и жалоб достигла своего пика.
В зависимости от локализации, вертеброгенная радикулопатия может быть и в грудном или шейном отделах позвоночника. В шейном отделе локализация радикулопатии обозначается латинскими буквами “с”, наприме “с5-с6”- между 5 и 6-м шейными сегментами. В грудном отделе обозначение имеет вид латинских символов “Th”, например Th5-Th5..Th6-Th7 и т.д.
Вертеброгенная шейная радикулопатия: симптомы, синдромы и лечение шейной радикулопатии
 Боль в шее - весьма распространенная жалоба, отмечается примерно 20-40% взрослых лиц. Одна из основных причин этого симптома - шейный радикулит, или шейная (цервикальная) радикулопатия.
Боль в шее - весьма распространенная жалоба, отмечается примерно 20-40% взрослых лиц. Одна из основных причин этого симптома - шейный радикулит, или шейная (цервикальная) радикулопатия.
Шейная радикулопатия- это совокупность симптомов, включающих нейрогенные боли в шее и плечевом поясе, головные боли, а также иррадиирующие боли в верхних конечностях из-за компрессии нервных структур в шейном отделе позвоночника. Боль в шее, служащая поводом для обращения к врачу, периодически возникает у 10-12% пожилых лиц, а примерно у 5% в популяции наблюдается более или менее длительная утрата трудоспособности. Пик заболеваемости приходится на возраст 50-55 лет.
Наиболее часто встречается вертеброгенная шейная радикулопатия, вызванная изменениями в позвоночнике и околопозвоночных тканях. Иногда причинами шейной радикулопатии могут быть опоясывающий герпес, сахарный диабет, опухоли, васкулиты, саркоидоз, но обычно эти заболевания сопровождаются и другими характерными симптомами, которые позволяют исключить их при тщательном общем и неврологическом осмотре, с помощью дополнительных исследований.
В дальнейшем мы будем рассматривать вертеброгенную шейную радикулопатию.
Симптомы шейной радикулопатии
Вертеброгенная шейная радикулопатия чаще всего начинается без особых провоцирующих причин. Пациенты жалуются на боли в шее, головные боли, боли в плече, руке. Боль может быть как острой, так и подострой, и возникает чаще всего утром, но возможно появление периодических болевых ощущений и в течение дня. Характерным симптомом является также ощущение скованности в мышцах шеи.
При обследовании пациентов, страдающих шейной радикулопатией, выявляются ограничение подвижности шейного отдела и напряжение шейных мышц - паравертебральных (проходящих вдоль позвоночника), верхних участков трапецевидной мышцы (плоская широкая поверхностная мышца, расположенная в задней части шеи и в верхнем отделе спины). Боль при шейной радикулопатии усиливается при натяжении этих мышц, кашле, чихании, может иррадиировать в руку, в плечевую и межлопаточную область. Зона иррадиации боли зависит от локализации поражения. Возможны ощущения онемения и покалывания в зоне иннервации сдавленных нервных корешков. слабость и двигательные нарушения в пораженной конечности. В целом ощущение онемения выявляется в 50-80% случаев, слабость мышц - примерно в 1/3 случаев, изменение рефлексов - в 70%.
Иногда у пациентов с шейной радикулопатией возникает сдавление шейного отдела спинного мозга, что может привести к миелопатии.
Вертеброгенная шейная радикулопатия - этиология и патогенез
Этиология вертеброгенной шейной радикулопатии включает грыжу диска, стеноз позвоночного канала, образование остеофитов в позвонках, шейный спондилез и спондилоартроз. Непосредственной причиной всего комплекса болевых синдромов при цервикальной радикулопатии является компрессия (сдавление) спинномозговых корешков, кровеносных сосудов, а также спинного мозга и сосудистых сплетений. Компрессия может вызываться грыжей диска, реже протрузией, остеофитами в позвонках и фасеточных суставах. Такие же последствия может вызывать спондилолистез. Возможны и другие причины радикулопатии, в том числе травмы позвоночника, инфекционные и онкологические заболевания.
Межпозвонковые грыжи могут быть медиальными (срединными) - возникают довольно редко и могут привести к сдавливанию спинного мозга (миелопатии), но при этом практически не вызывают болевого синдрома. Компрессия спинномозговых корешков и интенсивные боли характерны для латеральных (боковых) грыж. Чаще грыжи диска выявляются на уровне позвоночных двигательных сегментов (ПДС) С5-С6 и С6-С7, приводя к поражению соответственно корешков С6 и С7.
Наиболее часто страдает шейный корешок С7 (60% случаев), реже - С6 (до 20% случаев), что объясняется более высокой нагрузкой на нижние суставы шейного отдела позвоночника.
Непосредственной причиной болевого синдрома при ветреброгенной шейной радикулопатии являются два фактора: раздражение болевых рецепторов (ноцицепторов) в наружных слоях поврежденного диска и окружающих его тканях, и повреждение нервных волокон корешка в результате компрессии, воспаления и отека, нарушения питания в окружающих тканях.
Корешковый синдром при шейной радикулопатии часто сопровождается формированием в мышцах шеи, плечевого пояса, рук болезненных триггерных точек, которые могут дополнительно усиливать болевой синдром.
Компрессионные синдромы при шейной радикулопатии различной локализации
В зависимости от локализации места ущемления либо раздражения нервного корешка симптоматика шейной радикулопатии несколько различается. По клиническим признакам можно выделить следующие радикулопатии в зависимости от локализации источника болевого синдрома.
Радикулопатии С2-С4
При поражении верхних шейных корешков чаще всего диагностируется спондилез. Двигательные нарушения отмечаются редко. Боль локализуется:
- при поражении корешка С2 - в затылочной области от большого затылочного отверстия до макушки
- при поражении корешка С3 - в области ушной раковины, сосцевидного отростка, угла нижней челюсти, наружной части затылка
- при поражении корешка С4 - преимущественно в шее и надплечье
Радикулопатия С5
Поражение корешка С5 отмечается примерно в 5% случаев шейной радикулопатии и обычно вызвано грыжей диска С4-C5. Радикулопатия С5 проявляется следующими клиническими признаками:
- боль локализуется в шее, надплечье и по передней поверхности верхней части плеча
- нарушения чувствительности выявляются по наружной поверхности плеча
- возможны парез мышцы в плечевой области, ослабление рефлексов двуглавой мышцы плеча и плечелучевой мышцы
Радикулопатия С6
Поражение корешка С6 наблюдается примерно в 20-25% случаев шейной радикулопатии и чаще бывает следствием грыжи диска С5-С6. Радикулопатия С6 проявляется следующими клиническими признаками:
- боль по наружному краю плеча и заднелатеральной поверхности предплечья до I-II пальцев
- нарушения чувствительности по латеральной поверхности кисти особенно в области I и II пальцев
- парез в первую очередь может затронуть двуглавую мышцу плеча, значительно реже - другие мышцы предплечья и кисти;
- возможно снижение сухожильных рефлексов с двуглавой мышцы плеча и плечелучевой мышцы
Радикулопатия С7
Поражение корешка С7 наблюдается примерно в 60% случаев шейной радикулопатии, чаще в связи с грыжей диска С6-С7. Радикулопатия С7 проявляется следующими клиническими признаками:
- боль по задней поверхности предплечья;
- нарушения чувствительности локализуются в области III и IV пальцев кисти;
- парез в первую очередь захватывает трехглавую мышцу, но могут пострадать передняязубчатая, большая грудная, широчайшая мышца спины, а также мышцы предплечья и кисти;
- снижение сухожильного рефлекса с трехглавой мышцы плеча.
Стоит отметить, что при радикулопатии С7 описан феномен псевдомиотонии, который характеризуется невозможностью быстро разжать кулак. В отличие от истинной миотонии сам процесс расслабления мышц не страдает, но при попытке разжать пальцы возникает их парадоксальное сгибание.
Радикулопатия С8
Поражение корешка С8 отмечается примерно в 10% случаев шейной радикулопатии и чаще вызвано грыжей диска С7-Т1. Радикулопатия С8 проявляется следующими клиническими признаками:
- боль по медиальной поверхности плеча и предплечья
- нарушения чувствительности в основном выявляются по медиальной поверхности кисти и мизинца
- парез может захватить все мышцы кисти
- может снижаться рефлекс со сгибателей пальцев;
Следует учитывать, что слабость разгибателей и сгибателей кисти не позволяет дифференцировать поражение корешков С6, С7 и С8. Задние корешки соседних шейных сегментов часто соединяются интрадуральными коммуникативными волокнами. Особенно постоянны связи между задним корешком и вышележащим шейным сегментом. В связи с этим возможна ошибочная локализация уровня поражения на 1 сегмент выше, чем это есть на самом деле.
Лечение шейной радикулопатии
Хирургическое вмешательство при шейной радикулопатии показано только при симптомах сдавления спинного мозга (спондилогенная шейная миелопатия) и резко выраженном болевом.
У подавляющего большинства пациентов с вертеброгенной шейной радикулопатией консервативная терапия показывает хорошие результаты. Главной задачей на первом этапе лечения является обезболивание. Применяются нестероидные противовоспалительные препараты (НПВП), которые оказывают как анальгезирующее, так и противовоспалительное действие. НПВП должны применяться с первых часов развития заболевания. Выбор препарата определяется соотношением его эффективности и безопасности. Для снижения тяжести болевого синдрома и улучшения состояния больного могут быть использованы некоторые препараты из группы антиконвульсантов и антидепрессанты (при длительности болевого синдрома более 6-7 недель). Для купирования острой боли применяются также комбинированные витаминные препараты группы В (В1, В6, В12), которые оказывают положительное воздействие на процессы в нервной системе (обмен веществ, метаболизм медиаторов, передачу возбуждения) и на регенерацию поврежденных нервов.
В остром периоде показана иммобилизация шеи с помощью мягкого или полужесткого воротника (прежде всего в ночное время), срок которой должен быть ограничен несколькими днями
В последующем проводятся физиотерапия, рефлексотерапия, массаж, лечебная гимнастика. При хроническом болевом синдроме необходим комплексный психофизиологический подход, учитывающий значение как периферических, так и психологических факторов в происхождении боли.
Лечебный пластырь ДОРСАПЛАСТ - повышение эффективности и качества лечения радикулопатии
 Необходимо отметить, что для НПВП характерен относительно высокий риск таких побочных эффектов, как диспепсия, желудочно-кишечные кровотечения, нарушение функции печени, головная боль, дисфункция почек и т.д. Поэтому большой интерес у пациентов и специалистов вызывают современные препараты, которые дают возможность при комплексном применении снизить дозировку НПВП, сократить сроки их применения, повысить эффективность лечения и при этом не вызывают побочных эффектов. Одним из таких препаратов является новый лечебный противовоспалительный пластырь ДОРСАПЛАСТ.
Необходимо отметить, что для НПВП характерен относительно высокий риск таких побочных эффектов, как диспепсия, желудочно-кишечные кровотечения, нарушение функции печени, головная боль, дисфункция почек и т.д. Поэтому большой интерес у пациентов и специалистов вызывают современные препараты, которые дают возможность при комплексном применении снизить дозировку НПВП, сократить сроки их применения, повысить эффективность лечения и при этом не вызывают побочных эффектов. Одним из таких препаратов является новый лечебный противовоспалительный пластырь ДОРСАПЛАСТ.
Лечебный пластырь ДОРСАПЛАСТ показал высокую эффективность при лечении различных заболеваний позвоночника. Он позволяет снять боль и воспаление, улучшить кровообращение в пораженном участке, позволяет снизить дозу обезболивающих и противовоспалительных средств, повышает эффективность их действия.
Для снятия острой симптоматики при лечении вертеброгенной шейной радикулопатии лечебный пластырь применяют от 3 до 5 дней. Продолжительность курсового лечения при хроническом течении заболевании - от 9 дней. Обычно рекомендуется использовать лечебный пластырь с утра на 12 часов, но возможно применять его и на ночь.
При лечении шейной радикулопатии лечебный пластырь ДОРСАПЛАСТ наносится на беспокоящую область шеи, избегая передней поверхности, в особенности зоны сонных артерий и лимфоузлов. Рекомендуется курсовое лечение от 9 дней и более. Обычно рекомендуется использовать пластырь с утра на 12 часов, но возможно применять его и на ночь.
Высокая эффективность, уникальность состава, длительное (до 12 часов!) лечебное воздействие, удобство применения и доступная цена делают ДОРСАПЛАСТ средством выбора в лечении различных форм радикулопатии.