Гиповентиляция базальных отделов легких что это такое
Гиповентиляция лёгких: Причины и лечение
Гиповентиляция - это явление, когда сил организма недостаточно для выполнения необходимого газообмена. По определению это вызывает повышенную концентрацию углекислого газа ( гиперкапния) и респираторного ацидоза.Гиповентиляция не является синонимом респираторного ареста, при котором дыхание полностью прекращается, а смерть происходит в течение нескольких минут из-за гипоксии и быстро приводит к полной аноксии, хотя оба являются медицинскими чрезвычайными ситуациями.
Гиповитация может быть вызвана:
- Медицинское состояние, такое как инсульт, поражающий мозг
- Лекарства или наркотики, как правило, при случайной или преднамеренной передозировке. Известно, что опиоиды вызывают угнетение дыхания.
- Гипокапния, которая стимулирует гиповентиляцию
- В качестве побочного эффекта лекарств или рекреационных препаратов гиповентиляция может стать потенциально опасной для жизни.
- Многие различные депрессанты центральной нервной системы (ЦНС), такие как этанол, бензодиазепины, барбитураты ,
- Сильные опиаты (такие как фентанил, героин или морфин ), барбитураты и некоторые бензодиазепины. При передозировке индивидуум может полностью прекратиться дыхание (перейти в респираторный арест ), который быстро становится фатальным. Опиоиды, находящиеся в передозировке или в сочетании с другими депрессантами, печально известны такими смертельными случаями.
Лечение Гиповентиляции
Респираторные стимуляторы, такие как никамтамид, традиционно использовались для противодействия респираторной депрессии от передозировки депрессанта ЦНС, но предлагали ограниченную эффективность. Исследуется новое лекарственное средство для стимуляции дыхания, называемое BIMU8, которое значительно более эффективно и может быть полезным для противодействия респираторной депрессии, вызванной опиатами и аналогичными препаратами, без компенсации их терапевтических эффектов.
Если респираторная депрессия происходит от передозировки опиоидом, обычно назначают опиоидный антагонист, скорее всего, налоксон. Это быстро уменьшит угнетение дыхания, если оно не будет осложнено другими депрессантами. Однако опиоидный антагонист может также ускорить синдром отмены опиоидов у хронических пользователей.
- Центр лечения заболеваний легких
Если заметили ошибку, выделите фрагмент текста и нажмите Ctrl+Enter
ГИПОВЕНТИЛЯЦИЯ, СВЯЗАННАЯ С ПАТОЛОГИЕЙ ГРУДНОГО ОТДЕЛА ПОЗВОНОЧНИКА
ГИПОВЕНТИЛЯЦИЯ, СВЯЗАННАЯ С ПАТОЛОГИЕЙ ГРУДНОГО ОТДЕЛА ПОЗВОНОЧНИКА
Наблюдается главным образом при выраженном кифозе, кифосколиозе, а также при тяжелых формах анкилозирующего спондилоартрита. Причина кифоза (кифосколиоза) в большинстве случаев неизвестна. Нередко он наблюдается как следствие туберкулезного спондилита, тяжелой травмы позвоночника, остеомаляции и нейромускулярных заболеваний (полиомиелит, сирингомиелия и др.). Одновременно с деформацией позвоночника обычно происходит деформация всего реберного каркаса грудной стенки. При выраженном кифозе (кифосколиозе) наблюдается резкое уменьшение легочных объемов, в частности увеличивается отношение дыхательного объема к уменьшенной ЖЕЛ. В результате увеличение объема вентиляции может осуществляться только за счет учащения, а не углубления дыхания. Это ведет к увеличению удельного веса вентиляции мертвого пространства, объем которого остается постоянным. В условиях, способствующих уменьшению частоты и глубины дыхания (введение седативных, наркотических средств, респираторная инфекция), альвеолярная вентиляция резко ухудшается, в результате чего нарастают гипоксемия и гиперкапния.
Кифосколиоз умеренной, а иногда и значительной, выраженности может длительное время протекать без выраженной дыхательной недостаточности и проявляться лишь в снижении толерантности к значительным нагрузкам. При возникновении дыхательной недостаточности больные начинают жаловаться на одышку, утомляемость, головную боль. Иногда наблюдается апноэ во время сна. Объективно обнаруживаются характерная для кифосколиоза деформация грудной клетки и позвоночника, ограничения дыхательных экскурсий, цианоз. При исследовании газов крови обнаруживаются гиперкапния и гипоксемия. При длительном течении могут развиться гиперглобулия, признаки легочного сердца. Больные обычно подвержены респираторным инфекциям, которые протекают у них тяжело и могут сопровождаться обострением дыхательной недостаточности и летальным исходом.
Помощь при наличии дыхательной недостаточности состоит в ограничении физических нагрузок, кислородотерапии, тщательной профилактике и своевременном интенсивном лечении респираторных инфекций. Седативные средства и наркотики строго противопоказаны. При тяжелой дыхательной недостаточности и выраженной гиперкапнии показаны различные виды вспомогательной и искусственной вентиляции, иногда — трахеостомия, несколько уменьшающая вредное пространство и облегчающая туалет бронхиального дерева. В молодом возрасте применяются пластические операции, устраняющие искривление позвоночника (внутренняя фиксация) и способствующие улучшению вентиляционной функции. Прогноз при выраженных дыхательных нарушениях неблагоприятный.
Анкилозирующий спондилоартрит — редкое, в значительной мере генетически детерминированное заболевание, как правило, поражающее мужчин. В результате анкилоза межпозвоночных и реберно-позвоночных сочленений реберный каркас фиксируется в положении вдоха и вентиляция осуществляется почти исключительно за счет диафрагмы. У некоторой части больных в верхних долях возникают фиброзные изменения с постепенным формированием полостей, содержащих воздух, в которых могут возникать аспергилломы. Патогенез изменений в легочной ткани пока не выяснен.
Клинические проявления развиваются исподволь и вначале мало беспокоят больных. Они состоят в затруднениях при сгибании и разгибании туловища, перемежающихся болях в нижних отделах груди, уменьшении аппетита, потере массы тела, субфебрильной температуре тела. Одышка и другие признаки дыхательной недостаточности наблюдаются редко. При возникновении легочных изменений возникает небольшой кашель со скудной слизистой мокротой, а при присоединении аспергиллеза — кровохарканье. Рентгенологически выявляются признаки анкилозирующего спондилоартрита, а у ряда больных — очаговые и ячеистые изменения в верхних отделах легких, склонные к медленному прогрессированию и содержащие воздух или колонии актиномицетов. При исследовании функции легких выявляются умеренные ограничительные нарушения. Гипоксемия встречается редко.
Лечение разработано недостаточно. Кортикостероиды и иммунодепрессанты обычно оказывают небольшой симптоматический эффект. Попытки резекции пораженных отделов легких заканчивались большим числом осложнений (до 50 % эмпием и бронхиальных свищей). Прогноз для жизни, в общем, благоприятен.
| < Предыдущая | Следующая > |
|---|
Ателектаз легкого - причины, симптомы, диагностика и лечение
Ателектаз легкого – безвоздушность легочной ткани, обусловленная спадением альвеол на ограниченном участке (в сегменте, доле) или во всем легком. При этом пораженная легочная ткань исключается из газообмена, что может сопровождаться признаками дыхательной недостаточности: одышкой, болью в грудной клетке, цианотичным оттенком кожных покровов. Наличие ателектаза устанавливается по данным аускультации, рентгенографии и КТ легкого. Для расправления легкого может назначаться лечебная бронхоскопия, ЛФК, массаж грудной клетки, противовоспалительная терапия. В ряде случаев требуется хирургическое удаление ателектазированного участка.
Общие сведения
Ателектаз легкого (греч. "ateles" - неполный + "ektasis" - растяжение) – это неполное расправление или тотальное спадение легочной ткани, приводящее к уменьшению дыхательной поверхности и нарушению альвеолярной вентиляции. Если спадение альвеол вызвано компрессией легочной ткани извне, то в этом случае обычно используется термин «коллапс легкого». В спавшемся участке легочной ткани создаются благоприятные предпосылки для развития инфекционного воспаления, бронхоэктазов, фиброза, что диктует необходимость применения активной тактики в отношении данной патологии. В пульмонологии ателектазом легкого могут осложняться самые различные заболевания и повреждения легких; среди них на долю послеоперационных ателектазов приходится 10-15%.
Ателектаз легкого
Причины
Ателектаз легкого развивается в результате ограничения или невозможности поступления воздуха в альвеолы, что может быть обусловлено целым рядом причин. Врожденный ателектаз у новорожденных наиболее часто возникает в связи с аспирацией мекония, околоплодных вод, слизи и т. д. Первичные ателектазы легкого характерны для недоношенных детей, у которых снижено образование или отсутствует сурфактант - антиателектический фактор, синтезируемый пневмоцитами. Реже причинами врожденных ателектазов становятся пороки развития легкого, внутричерепные родовые травмы, вызывающие угнетение дыхательного центра.
В этиологии приобретенных ателектазов легкого наибольшее значение принадлежит следующим факторам: закупорке просвета бронха, компрессии легкого извне, рефлекторным механизмам и аллергическим реакциям. Обтурационный ателектаз может возникать в результате попадания в бронх инородного тела, скопления в его просвете большого количества вязкого секрета, эндобронхиального роста опухоли. При этом величина ателектазированного участка прямо пропорциональна калибру обтурированного бронха.
Непосредственными причинами компрессионного ателектаза легкого, могут выступать любые объемные образования грудной полости, оказывающие давление на легочную ткань: аневризма аорты, опухоли средостения и плевры, увеличенные лимфоузлы при саркоидозе, лимфогранулематозе и туберкулезе и пр. Однако наиболее частыми причинами коллапса легкого становятся массивный экссудативный плеврит, пневмоторакс, гемоторакс, гемопневмоторакс, пиоторакс, хилоторакс. Послеоперационные ателектазы нередко развиваются после хирургических вмешательств на легких и бронхах. Как правило, они обусловлены повышением бронхиальной секреции и снижением дренажной функции бронхов (плохим откашливанием мокроты) на фоне перенесенной операционной травмы.
Дистензионные ателектазы легких вызваны нарушением растяжения легочной ткани нижних легочных сегментов вследствие ограничения дыхательной подвижности диафрагмы либо угнетения дыхательного центра. Участки гипопневматоза могут развиваться у лежачих больных, при заболеваниях, сопровождающихся рефлекторным ограничением вдоха (асците, перитоните, плеврите и пр.), отравлении барбитуратами и другими лекарственными средствами, параличе диафрагмы. В ряде случаев ателектаз легкого может возникнуть как следствие бронхоспазма и отека слизистой оболочки бронха при заболеваниях аллергической природы (астмоидном бронхите, бронхиальной астме и др.).
Патогенез
В первые часы в ателектазированном участке легкого отмечается вазодилатация и венозное полнокровие, приводящие к транссудации отечной жидкости в альвеолы. Происходит снижение активности ферментов эпителия альвеол и бронхов и протекающих с их участием окислительно-восстановительных реакций. Спадение легкого и нарастание отрицательного давления в плевральной полости вызывают смещение органов средостения в пораженную сторону. При выраженных нарушениях крово- и лимфообращения возможно развитие отека легких. Через 2-3 суток в очаге ателектаза развиваются признаки воспаления, прогрессирующие в ателектатическую пневмонию. При невозможности расправления легкого в течение длительного времени на месте ателектаза начинаются склеротические изменения с исходом в пневмосклероз, ретенционные кисты бронхов, деформирующий бронхит и бронхоэктазы.
Классификация
По происхождению ателектаз легкого может быть первичным (врожденным) и вторичным (приобретенным). Под первичным ателектазом понимают состояние, когда у новорожденного ребенка по какой-либо причине не происходит расправления легкого. В случае приобретенного ателектаза отмечается спадение легочной ткани, ранее уже участвовавшей в акте дыхания. Данные состояния необходимо отличать от внутриутробного ателектаза (безвоздушного состояния легких, наблюдаемого у плода) и физиологического ателектаза (гиповентиляции, имеющей место у некоторых здоровых людей и представляющей собой функциональный резерв легочной ткани). Оба этих состояния не являются истинным ателектазом легкого.
В зависимости от объема «выключенной» из дыхания легочной ткани ателектазы делятся на ацинозные, дольковые, сегментарные, долевые и тотальные. Они могут быть одно- и двусторонними – последние крайне опасны и могут привести к гибели больного. С учетом этиопатогенетических факторов ателектазы легких подразделяются на:
- обструктивные (обтурационные, резорбционные) – связанные с механическим нарушением проходимости трахеобронхиального дерева
- компрессионные (коллапс легкого) – вызванные сдавлением легочной ткани снаружи скоплением в плевральной полости воздуха, экссудата, крови, гноя
- контракционные – вызванные сдавлением альвеол в субплевральных отделах легких фиброзной тканью
- ацинарные – связанные с дефицитом сурфактанта; встречаются у новорожденных и взрослых при респираторном дистресс-синдроме.
Кроме этого, можно встретить деление ателектазов легких на рефлекторные и послеоперационные, развивающиеся остро и постепенно, неосложненные и осложненные, преходящие и стойкие. В развитии ателектаза легкого условно выделяют три периода: 1- спадение альвеол и бронхиол; 2 – явления полнокровия, транссудации и локального отека легочной ткани; 3 – замещение функциональной ткани соединительной, формирование пневмосклероза.
Симптомы ателектаза легкого
Яркость клинической картины ателектаза легкого зависит от скорости спадения и объема нефункционирующей легочной ткани. Одиночный сегментарный ателектаз, микроателектазы, среднедолевой синдром нередко протекают бессимптомно. Наиболее выраженной симптоматикой отличается остро развившийся ателектаз доли или целого легкого. При этом возникает внезапная боль в соответствующей половине грудной клетки, пароксизмальная одышка, сухой кашель, цианоз, артериальная гипотония, тахикардия. Резкое нарастание дыхательной недостаточности может стать причиной летального исхода.
Осмотр больного выявляет уменьшение дыхательной экскурсии грудной клетки и отставание пораженной половины при дыхании. Над очагом ателектаза определяется укороченный или тупой перкуторный звук, дыхание не прослушивается или резко ослаблено. При постепенном выключении легочной ткани из вентиляции симптомы выражены в меньшей степени. Однако в последующем в зоне гипопневматоза может развиться ателектатическая пневмония. Повышение температуры тела, появление кашля с мокротой, нарастание симптомов интоксикации свидетельствует о присоединении воспалительных изменений. В этом случае ателектаз легкого может осложниться развитием абсцедирующей пневмонии или даже абсцесса легкого.
Диагностика
Основу инструментальной диагностики ателектаза легкого составляют рентгенологические исследования, прежде всего, рентгенография легких в прямой и боковой проекциях. Для рентгенологической картины ателектаза характерно гомогенное затенение соответствующего легочного поля, смещение средостения в сторону ателектаза (при коллапсе легкого - в здоровую сторону), высокое положение купола диафрагмы на пораженной стороне, повышенная воздушность противоположного легкого. При рентгеноскопии легких на вдохе органы средостения смещаются в сторону спавшегося легкого, на выдохе и при кашле – в сторону здорового легкого. В сомнительных случаях данные рентгенографии уточняются с помощью КТ легких.
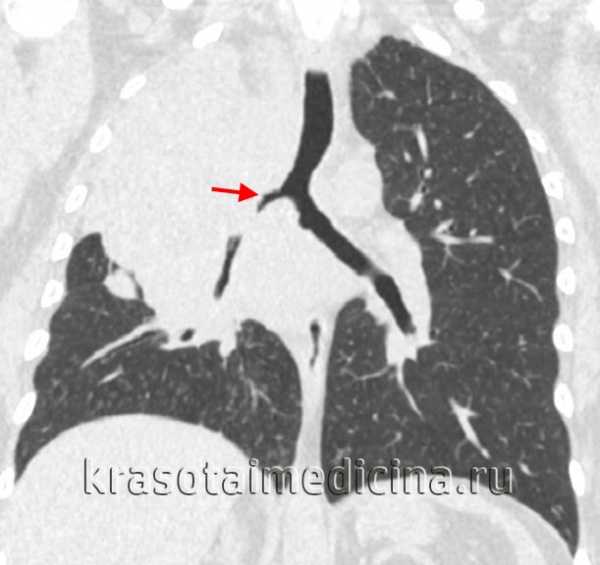
КТ органов грудной клетки. Ателектаз верхней доли правого легкого, обусловленный злокачественной опухолью правого верхнедолевого бронха
Для выяснения причин обструктивного ателектаза легкого информативна бронхоскопия. При длительно существующем ателектазе, для оценки степени поражения производятся бронхография и ангиопульмонография. Рентгеноконтрастное исследование бронхиального дерева выявляет уменьшение участка ателектазированного легкого и деформацию бронхов. По данным АПГ можно судить о состоянии легочной паренхимы и глубине ее поражения. Исследование газового состава крови выявляет значительное снижение парциального давления кислорода. В рамках дифференциальной диагностики исключаются агенезия и гипоплазия легкого, междолевой плеврит, релаксация диафрагмы, диафрагмальная грыжа, киста легкого, опухоли средостения, крупозная пневмония, цирроз легкого, гемоторакс и др.
Лечение ателектаза легкого
Выявление ателектаза легкого требует от врача (неонатолога, пульмонолога, торакального хирурга, травматолога) деятельной, активной тактики. Новорожденным с первичным ателектазом легкого в первые минуты жизни производится отсасывание содержимого дыхательных путей резиновым катетером, при необходимости - интубация трахеи и расправление легкого.
При обтурационном ателектазе, вызванном инородным телом бронха, для его извлечения необходимо проведение лечебно-диагностической бронхоскопии. Эндоскопическая санация бронхиального дерева (бронхоальвеолярный лаваж) необходима в том случае, если спадение легкого вызвано скоплением трудно откашливаемого секрета. С целью устранения послеоперационных ателектазов легкого показано проведение трахеальной аспирации, перкуторного массажа грудной клетки, дыхательной гимнастики, постурального дренажа, ингаляций с бронхолитическими и ферментными препаратами. При ателектазах легких любой этиологии необходимо назначение превентивной противовоспалительной терапии.
При коллапсе легкого, обусловленном наличием в плевральной полости воздуха, экссудата, крови и другого патологического содержимого, показано срочное проведение торакоцентеза или дренирования плевральной полости. В случае длительного существования ателектаза, невозможности расправления легкого консервативными методами, формирования бронхоэктазов ставится вопрос о резекции пораженного участка легкого.
Прогноз и профилактика
Успешность расправления легкого напрямую зависит от причины ателектаза и сроков начала лечения. При полном устранении причины в первые 2-3 суток прогноз в отношении полного морфологического восстановления участка легкого благоприятный. При более поздних сроках расправления легкого нельзя исключить развития вторичных изменений в спавшемся участке. Массивные или стремительно развившиеся ателектазы могут привести к смерти. Для профилактики ателектаза легкого важны недопущение аспирации инородных тел и желудочного содержимого, своевременное устранение причин внешнего сдавления легочной ткани, поддержание проходимости дыхательных путей. В послеоперационном периоде показана ранняя активизация больных, адекватное обезболивание, занятия ЛФК, активное откашливание бронхиального секрета, при необходимости – санация трахеобронхиального дерева.
Ателектаз легкого: причины у детей, симптомы
Закрыть- Болезни
- Инфекционные и паразитарные болезни
- Новообразования
- Болезни крови и кроветворных органов
- Болезни эндокринной системы
- Психические расстройства
- Болезни нервной системы
- Болезни глаза
- Болезни уха
- Болезни системы кровообращения
- Болезни органов дыхания
- Болезни органов пищеварения
- Болезни кожи
- Болезни костно-мышечной системы
- Болезни мочеполовой системы
- Беременность и роды
- Болезни плода и новорожденного
- Врожденные аномалии (пороки развития)
- Травмы и отравления
- Симптомы
- Системы кровообращения и дыхания
- Система пищеварения и брюшная полость
- Кожа и подкожная клетчатка
- Нервная и костно-мышечная системы
- Мочевая система
- Восприятие и поведение
- Речь и голос
- Общие симптомы и признаки
- Отклонения от нормы
- Диеты
- Снижение веса
- Лечебные
- Быстрые
- Для красоты и здоровья
- Разгрузочные дни
- От профессионалов
- Монодиеты
- Звездные
- На кашах
- Овощные
- Детокс-диеты
- Фруктовые
- Модные
- Для мужчин
- Набор веса
- Вегетарианство
- Национальные
- Лекарства
- Антибиотики
- Антисептики
- Биологически активные добавки
- Витамины
- Гинекологические
- Гормональные
- Дерматологические
- Диабетические
- Для глаз
- Для крови
- Для нервной системы
- Для печени
- Для повышения потенции
- Для полости рта
- Для похудения
- Для суставов
- Для ушей
- Желудочно-кишечные
- Кардиологические
- Контрацептивы
- Мочегонные
- Обезболивающие
- От аллергии
- От кашля
- От насморка
- Повышение иммунитета
- Противовирусные
- Противогрибковые
- Противомикробные
- Противоопухолевые
- Противопаразитарные
- Противопростудные
- Сердечно-сосудистые
- Урологические
- Другие лекарства
- Врачи
- Клиники
- Справочник
- Аллергология
- Анализы и диагностика
- Беременность
- Витамины
- Вредные привычки
- Геронтология (Старение)
- Дерматология
- Дети
- Женское здоровье
- Инфекция
- Контрацепция
- Косметология
- Народная медицина
- Обзоры заболеваний
- Обзоры лекарств
- Ортопедия и травматология
- Питание
- Пластическая хирургия
- Процедуры и операции
- Психология
- Роды и послеродовый период
- Сексология
- Стоматология
- Травы и продукты
- Трихология
- Другие статьи
- Словарь терминов
- [А] Абазия .. Ацидоз
- [Б] Базофилы .. Богатая тромбоцитами плазма
- [В] Вазектомия .. Выкидыш
- [Г] Галлюциногены .. Грязи лечебные
- [Д] Дарсонвализация .. Дофамин
- [Ж] Железы .. Жиры
- [З] Заместительная гормональная терапия
- [И] Игольный тест .. Искусственная кома
- [К] Каверна .. Кумарин
- [Л] Лапароскоп
Часть 4. Гиповентиляция и ателектаз
Ателектаз доли может быть вызван обструкцией бронха, например, опухолью, гнойной пробкой, инородным телом, например, у ребенка. Всегда имейте в виду, что нужно искать причину ателектаза или гиповентиляции.
Когда доля легкого не вентилируется, она теряет почти весь свой объем и спадается, причем контур затемнения на рентгенограмме соответствует форме и положению доли. Саму по себе коллабированнную долю увидеть очень трудно - она представляет собой дополнительную тень. Каковы же признаки, которые должны насторожить вас в отношении ателектаза или гиповентиляции:
средостение бывает сдвинуто в больную сторону
корень легкого подтянут кверху или оттянут книзу
главная междолевая щель также может быть смещена
оставшаяся неколлабированная часть легкого должна вздуться, чтобы заполнить гемиторакс, поэтому легочный рисунок на стороне поражения будет обеднен, легкое более прозрачно
можно увидеть причину нарушения бронхиальной проходимости - например, большую опухоль легкого.
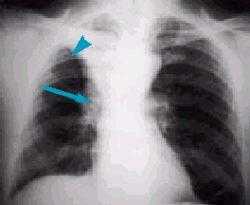 Рисунок 1. Как располагаются доли легкого в норме
Рисунок 1. Как располагаются доли легкого в норме
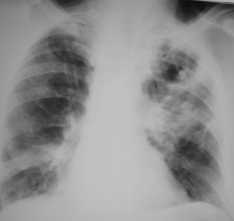
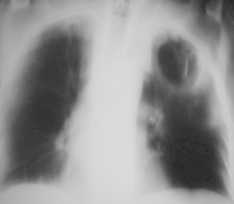
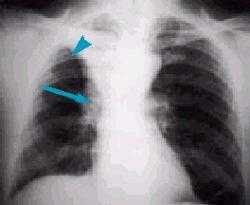 Рисунок 2. Ателектаз верхней доли правого легкого, имеет четкие контуры, малая междолевая щель подтянута кверху. Обратите внимание на компенсаторное вздутие оставшейся легочной ткани справа. Из правого корня исходит образование, это - центральный рак легкого с развитием бронхостеноза, что и привело к появлению обтурационного ателектаза.
Рисунок 2. Ателектаз верхней доли правого легкого, имеет четкие контуры, малая междолевая щель подтянута кверху. Обратите внимание на компенсаторное вздутие оставшейся легочной ткани справа. Из правого корня исходит образование, это - центральный рак легкого с развитием бронхостеноза, что и привело к появлению обтурационного ателектаза.
Синдром ограниченного и тотального затнения
Он может быть обусловлен или инфильтрацией легочной ткани, или плевральным выпотом - то есть жидкостью, гноем или кровью. При тотальном коллабировании легкого и наличии плеврального выпота можно увидеть "плевральное" окошко - это участок воздушной легочной ткани. Наконец, после пульмонэктомии средостение смещается в сторону пустого гемиторакса и остаточная полость заполняется жидкостью и фибрином, в результате чего на рентгенограмме вы увидите тотальное затенение оперированной стороны. Инфильтрация легочной ткани и плевральный выпот, вне зависимости от их причины - это самые часто встречающиеся заболевания, поэтому их необходимо отличать друг от друга. Самая большая проблема заключается в том, что часто они сопутствуют друг другу.
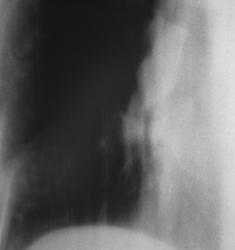
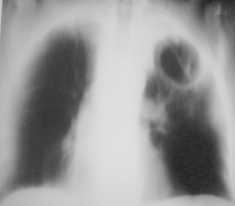
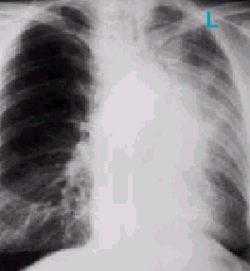 Рисунок 3а. Ателектаз верхней доли правого легкого
Рисунок 3а. Ателектаз верхней доли правого легкого
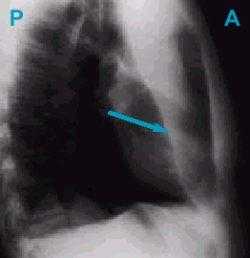 Рисунок 3b . Боковая рентгенограмма - ателектаз верхней доли левого легкого. Затенение на месте верхней доли левого легкого, граница которого имеет четкий контур. Не определяется передняя граница сердца - к ней прилежит коллабированное легкого. Главная междолевая щель смещена кпереди.
Рисунок 3b . Боковая рентгенограмма - ателектаз верхней доли левого легкого. Затенение на месте верхней доли левого легкого, граница которого имеет четкий контур. Не определяется передняя граница сердца - к ней прилежит коллабированное легкого. Главная междолевая щель смещена кпереди.
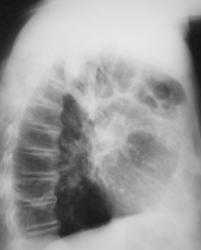
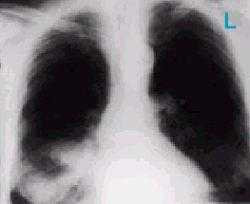 Рисунок 4а. Синдром средней доли. Так как коллабированная доля накладывается на тень сердца, то правый ее контур будет неправильным.
Рисунок 4а. Синдром средней доли. Так как коллабированная доля накладывается на тень сердца, то правый ее контур будет неправильным.
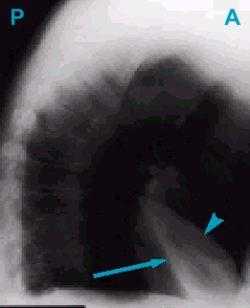 Рисунок 4b. Боковая рентгенограмма. Обратите внимание на форму затенения - оно соответствует средней доле.
Рисунок 4b. Боковая рентгенограмма. Обратите внимание на форму затенения - оно соответствует средней доле.
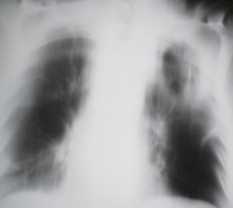
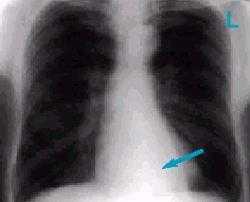 Рисунок 5а. Ателектаз нижней доли левого легкого. Теряется четкость контура диафрагмы, так как на ее изображение наслаивается тень коллабированной доли легкого.
Рисунок 5а. Ателектаз нижней доли левого легкого. Теряется четкость контура диафрагмы, так как на ее изображение наслаивается тень коллабированной доли легкого.
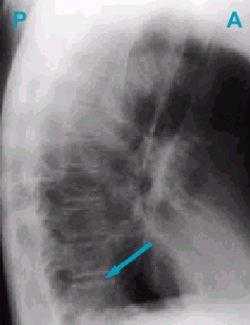 Рисунок 5b. На боковом снимке имеются дополнительные тени сзади, наслаивающиеся на позвоночник.
Рисунок 5b. На боковом снимке имеются дополнительные тени сзади, наслаивающиеся на позвоночник.
Основные признаки плеврального выпота:
Граница жидкости в положении пациента стоя выглядит, как вогнутый мениск
Если выпот большой, то может быть сдвиг средостения в здоровую сторону
При инфильтрации легочной ткани объем гемиторакса обычно не меняется, и средостение располагается по средней линии. Если легкое коллабировано, а в плевральной полости находится жидкость, то смещения иногда не возникает из-за того, что процесс накопления жидкости уравнивается спадением легкого.
Основной признак инфильтрации легочной ткани - это воздушная бронхограмма.
28 Изменение вентиляционных показателей газового состояния крови при дых. Недостаточности и при гипервентиляции. Профилактика и лечение.
Под недостаточностью легочного дыхания понимают неспособность аппарата дыхания обеспечивать на должном уровне насыщение крови кислородом и удаление из нее углекислоты.
Показатели недостаточности внешнего дыхания
К числу показателей, характеризующих недостаточность внешнего дыхания, относятся:
1) показатели вентиляции легких;
2) коэффициент эффективности (диффузии) легких;
3) газовый состав крови;
4) одышка.
Нарушения легочной вентиляцииИзменения легочной вентиляции могут носить характер гипервентиляции, гиповентиляции и неравномерной вентиляции. Практически газообмен происходит только в альвеолах, поэтому истинным показателем вентиляции легких является величина альвеолярной вентиляции (АВ). Она представляет собой произведение частоты дыхания на разницу между дыхательным объемом и объемом мертвого пространства:
АВ – частота дыхания х (дыхательный объем – объем мертвого пространства).
В норме АВ = 12 х (0,5 – 0,14) = 4,3 л/мин.
Гипервентиляция легких означает увеличение вентиляции больше, чем это требуется для поддержки необходимого напряжения кислорода и углекислоты в артериальной крови. Гипервентиляция ведет к повышению напряжения О2 и падению напряжения СО2 в альвеолярном воздухе. Соответственно падает напряжение СО2 в артериальной крови (гипокапния), возникает газовый алкалоз.
По механизму развития различают гипервентиляцию, связанную с заболеванием легких, например, при спадении (коллапсе) альвеол или при накоплении в них воспалительного выпота (экссудата). В этих случаях уменьшение дыхательной поверхности легких компенсируется за счет гипервентиляции.
Гипервентиляция может быть результатом различных поражений центральной нервной системы. Так, некоторые случаи менингита, энцефалита, кровоизлияния в мозг и его травмы приводят к возбуждению дыхательного центра (возможно, в результате повреждения функции варолиева моста, тормозящего бульбарный дыхательный центр).
Гипервентиляция может возникнуть и рефлекторно, например, при болях, особенно соматических, в горячей ванне (перевозбуждение терморецепторов кожи) и т. п.
В случаях острой гипотензии гипервентиляция развивается либо рефлекторно (раздражение рецепторов аортальных и синокаротидных зон), либо центрогенно – гипотензия и замедление кровотока в тканях способствуют повышению рСО2 в них и, как следствие, возбуждению дыхательного центра.Усиление метаболизма, например, при лихорадке или гиперфункции щитовидной железы, как и ацидоз обменного происхождения, приводит к повышению возбудимости дыхательного центра и гипервентиляции.В некоторых случаях гипоксии (например, при горной болезни, анемии) рефлекторно возникающая гипервентиляция имеет приспособительное значение.Гиповентиляция легких. Зависит, как правило, от поражения аппарата дыхания – болезни легких, дыхательных мышц, нарушения кровообращения и иннервации аппарата дыхания, угнетения дыхательного центра наркотиками. Повышение внутричерепного давления и расстройства мозгового кровообращения, угнетающие функцию дыхательного центра, также могут стать причиной гиповентиляции.Гиповентиляция ведет к гипоксии (снижение рО2 в артериальной крови) и гиперкапнии (повышение рСО2 в артериальной крови).Неравномерная вентиляция. Наблюдается в физиологических условиях даже у здоровых молодых людей и в большей степени у пожилых в результате того, что не все альвеолы легких функционируют одновременно, в связи с чем различные участки легких тоже вентилируются неравномерно. Эта неравномерность бывает особенно резко выраженной при некоторых заболеваниях аппарата дыхания.Неравномерная вентиляция может возникнуть при потере эластичности легких (например, при эмфиземе), затруднении бронхиальной проходимости (например, при бронхиальной астме), скоплении экссудата или другой жидкости в альвеолах, при фиброзе легких.Неравномерная вентиляция, как и гиповентиляция, ведет к гипоксемии, но не всегда сопровождается гиперкапнией.Изменения легочных объемов и емкостей. Нарушения вентиляции, как правило, сопровождаются изменениями легочных объемов и емкостей.
Объем воздуха, который легкие могут вместить при максимально глубоком вдохе, называют общей емкостью легких (ОЕЛ). Эта общая емкость складывается из жизненной емкости легких (ЖЕЛ) и остаточного объема.Жизненная емкость легких (в норме она колеблется от 3,5 до 5 л) в основном характеризует ту амплитуду, в пределах которой возможны дыхательные экскурсии. Ее снижение указывает, что какие-то причины препятствуют свободным экскурсиям грудной клетки. Уменьшение ЖЕЛ наблюдается при пневмотораксе, экссудативном плеврите, спазме бронхов, стенозе верхних дыхательных путей, нарушениях движений диафрагмы и других дыхательных мышц.Остаточный объем представляет собой объем легких, занятых альвеолярным воздухом и воздухом мертвого пространства. Его величина в нормальных условиях такова, что обеспечивается достаточно быстрый газообмен (в норме он равен примерно 1/3 общей емкости легких).
При заболеваниях легких величина остаточного объема и его вентиляция меняются. Так, при эмфиземе легких остаточный объем увеличивается значительно, поэтому вдыхаемый воздух распределяется неравномерно, альвеолярная вентиляция нарушается – снижается рО2 и нарастает рСО2. Остаточный объем возрастает при бронхитах и бронхоспастических состояниях. При экссудативном плеврите и пневмотораксе значительно уменьшаются общая емкость легких и остаточный объем.
Для объективной оценки состояния вентиляции легких и его отклонений в клинике определяют следующие показатели:
1) частота дыхания – в норме у взрослых равна 10 – 16 в минуту;
2) дыхательный объем (ДО) – около 0,5 л;
3) минутный объем дыхания (МОД = частота дыханиях х ДО) в условиях покоя колеблется от 6 до 8 л;
4) максимальная вентиляция легких (МВЛ) и др.
Все эти показатели существенно меняются при различных заболеваниях аппарата дыхания.Изменение коэффициента эффективности (диффузии) легкихКоэффициент эффективности падает при нарушении диффузионной способности легких. Нарушение диффузии кислорода в легких может зависеть от уменьшения дыхательной поверхности легких (в норме около 90 м2), от толщины альвеоло-капиллярной мембраны и ее свойств. Если бы диффузия кислорода происходила одновременно и равномерно во всех альвеолах легких, диффузионная способность легких, рассчитанная по формуле Крога, составляла бы около 1,7 л кислорода в минуту. Однако в силу неравномерной вентиляции альвеол коэффициент диффузии кислорода в норме равен 15 – 25 мл/мм рт. ст./мин. Эта величина считается показателем эффективности легких и падение ее – один из признаков недостаточности дыхания.
Изменения газового состава крови
Нарушения газового состава крови – гипоксемия и гиперкапния (в случае гипервентиляции – гипокапния) являются важными показателями недостаточности внешнего дыхания. Гипоксемия. В норме в артериальной крови содержится 20,3 мл кислорода на 100 мл крови (из них 20 мл связаны с гемоглобином, 0,3 мл находятся в растворенном состоянии), насыщение гемоглобина кислородом – около 97 %. Нарушения вентиляции легких (гиповентиляция, неравномерная вентиляция) уменьшают оксигенацию крови. В результате увеличивается количество восстановленного гемоглобина, возникает гипоксия (кислородное голодание тканей), цианоз – синюшная окраска тканей. При нормальном содержании в крови гемоглобина цианоз появляется в том случае, если насыщение артериальной крови кислородом падает до 80 % (содержание кислорода меньше 16 об.%).
Гипер– или гипокапния и нарушения кислотно-щелочного равновесия – это важные показатели недостаточности дыхания. В норме в артериальной крови содержание СО2 равно 49 об.% (напряжение СО2 – 41 мм рт. ст.), в смешанной венозной крови (из правого предсердия) – 53 об.% (напряжение СО2 – 46,5 мм рт. ст.).
Напряжение углекислого газа в артериальной крови увеличивается при тотальной гиповентиляции легких или при несоответствии между вентиляцией и перфузией (легочным кровотоком). Задержка выделения СО2 с повышением его напряжения в крови приводит к изменениям кислотно-щелочного равновесия и развитию ацидоза.
Падение напряжения СО2 в артериальной крови в результате увеличенной вентиляции сопровождается газовым алкалозом.
Недостаточность внешнего дыхания может возникнуть при нарушениях функции или строения дыхательных путей, легких, плевры, грудной клетки, дыхательных мышц, расстройствах иннервации и кровоснабжения легких и изменении состава вдыхаемого воздуха.
Пневмофиброз базального отдела легких — 19 ответов врачей на вопрос на сайте СпросиВрача
Кардиолог, Терапевт, Педиатр
Здравствуйте! Приложите снимок
Принятый ответ
Акушер, Гинеколог, Педиатр
Здравствуйте
Загрузите исследование
Какие препараты использовали?
Какие симптомы сейчас?
Принятый ответ
Кардиолог, Терапевт, Педиатр
Бронхопневмоноия- это очаговое воспаления лёгких . Лечится антибиотиками вполне.
Базальный пневмофиброз- это естественный исход воспалений в прошлом в бронхолегочными системе. Ничего страшного тоже
Кардиолог, Терапевт, Педиатр
Сделайте оак Оам .мазок из зева или бакпосев мокроты с чувствительностью подобрать по ответу антибиотики. Отхаркивающие бронхоорасширябщие препараты. Для снятия интоксикации обильное питье лучше регидрон
Оксана, 7 мая 2019
Клиент
Маргуба, спасибо большое
Педиатр, Терапевт, Массажист
Ничего страшного здесь нет. Это всегда исход пневмонии, рубцевание. У вас лёгких просто рубцовые изменение Там где раньше была бронхопневмония. Нужно грамотный подход, при наличии воспалительных признаках кашля, изменение крови необходимы долечить бронхопневмонию в адекватном порядке. И более ничего. Если нет нарушений дыхания, одышки Это совершенно ничем вам не грозит.
Принятый ответ
Оксана, 7 мая 2019
Клиент
Наталья, спасибо Вам
Гастроэнтеролог, Инфекционист
Здравствуйте! Страшного ничего нет.Надо лечить пневмонию(воспаление легких),затем делать контрольные снимки
Принятый ответ
Оксана, 7 мая 2019
Клиент
Нина, спасибо)
Невролог, Терапевт
Здравствуйте. Вам нужно к доктору с заключением КТ. Бронхопневмония требует лечения. Пневмофиброз - это исход перенесенного воспаления или нынешний случай сходит на нет и уже рубцуются очаги пневмонии. В любом случае, нужно к врачу!
Оксана, 7 мая 2019
Клиент
Виктория, спасибо Вам
Травматолог, Уролог, Хирург
Оксана, здравствуйте !
Нет, это не так страшно как Вы думаете !
Подобное бывает после каждого воспаления лёгких ! В Вашем случае, речь идёт не о состоявшемся воспалении, а продолжающемся ! После того , как бронхопневмония вылечится степень фиброза конечно же убавиться ! Так что , это не страшно, при правильном лечении воспаление исчезнет , связанное с ним уплотнение исчезнет, останется лишь немного фиброза ( рубцового изменения на месте воспаления ) !
Сейчас нужно лечить ( долечивать ) бронхопневмонию либо в стационаре, либо, если нет такой возможности, то амбулаторно, под контролем участкового терапевта. Для этого, было бы правильней определить возбудителя в посеве мокроты и его чувствительность к антибиотикам. Сейчас уже необходимо назначит антибиотик широкого спектра действия , а после получения результата определения чувствительности к антибиотикам, и оценки эффективности назначенного антибиотика, либо продолжить лечение этим же препаратом , либо заменить его. Отхаркивающие препараты, физиотерапевтическое лечение ! Проведут клинический и рентгенологический контроль эффективности проведенного лечения.
Убеждён, что в результате лечения Вы поправитесь !
Удачи Вам !
Если возникнут новые вопросы, - напишите !
Оксана, 7 мая 2019
Клиент
Яков, спасибо Вам большое
Педиатр, Аллерголог-Иммунолог, Терапевт
Здравствуйте Антибиотик пили?
Оксана, 7 мая 2019
Клиент
Елена, да, сейчас дают стационаре
Андролог, Уролог
Ошибки КТ маловероятны. Обратитесь к терапевту или пульмонологу. Вам необходимо пройти лечение. Посетите врача в короткие сроки!
Кардиолог, Терапевт, Педиатр
Бультп здоровы!)
Педиатр, Аллерголог-Иммунолог, Терапевт
Это хорошо
Сдайте кровь на вэб ЦМВ Впг токсоплазму микоплазмы и хламидии респираторные методом ИФА igg м
Пульмонолог, Терапевт
вам нужно выполнить общий анализ крови, мочи, СРБ, прокальцитонин, мокроту на общий анализ, посев и КУМ. это всё вам должны назначить врач терапевт или пульмонолог, при сохраняющейся температуре в настоящее время - госпитализация в отделение. По данным КТ- пневмофиброз-это перенесенное воспаление, а бронхопневмонию лечить это антибиотики вероятнее из группы респираторных фторхинолонов (таваник или флексид), отхаркивающие по ситуации если имеется кашель, при нормализации температуры - возможно физиолечение, избегать переохлаждений и контроль КТ через 14 дней.
Принятый ответ
Синдром средней доли - причины, симптомы, диагностика и лечение
Синдром средней доли - это различные патологические процессы, приводящие к стенозу среднедолевого бронха и вторичным изменениям легочной ткани средней доли правого легкого. Синдром средней доли может протекать бессимптомно или сопровождаться субфебрилитетом, кашлем с небольшим количеством мокроты, кровохарканьем, болями в грудной клетке на стороне поражения. Решающее значение в диагностике синдрома средней доли имеют рентгенологические данные и эндоскопическая картина. В зависимости от причины среднедолевого синдрома и характера изменения легочной паренхимы может проводиться консервативное или хирургическое лечение.
Общие сведения
Синдром средней доли – термин, употребляемый в практической пульмонологии для обозначения ряда патологических состояний, сопровождающихся ателектазом и уменьшением объема средней доли правого легкого. По данным различных авторов, среднедолевой синдром встречается у 0,33-6 % легочных больных, примерно в 2 раза чаще он обнаруживается у мужчин. Синдром средней доли является предварительным клинико-рентгенологическим диагнозом, требующим дальнейшего уточнения причин данного патологического процесса. Некоторые пульмонологи предлагают исключить из этого понятия случаи ателектаза, вызванные опухолевой обтурацией среднедолевого бронха. Между тем, на практике до проведения дифференциальной диагностики и определения этиологии изменений средней доли за данным термином может скрываться, в том числе и бронхогенный рак.
Синдром средней доли
Причины
Выделение данного синдрома обусловлено относительно высокой частотой поражения этого участка правого легкого, что в свою очередь связано с анатомическими особенностями средней доли. По сравнению с другими долевыми бронхами, среднедолевой бронх имеет самый узкий диаметр и наибольшую длину, кроме этого при отхождении от промежуточного бронха он образует острый угол (примерно 30°). Также в непосредственной близости от среднедолевого бронха расположено большое количество бронхопульмональных лимфоузлов, при гиперплазии которых происходит его сдавление извне. Ввиду названных особенностей в средней доле легче всего происходит нарушение легочной вентиляции и бронхиальной проходимости.
Непосредственными причинами, приводящими к возникновению синдрома средней доли, могут служить острая или хроническая пневмония, абсцесс легких, деформирующий бронхит, брохоэктазы, бронхолитиаз, инородное тело бронха, туберкулез, саркоидоз легких, лимфогрануломатоз и др. Механизм развития синдрома средней доли обусловлен гиповентиляцией участка легочной ткани с последующим присоединением вялотекущего инфекционного процесса. Сужение просвета среднедолевого бронха, вызванное компрессией или воспалительным отеком, способствует частичному или полному ателектазу доли.
Симптомы среднедолевого синдрома
Клиническая картина зависит от характера патологических изменений средней доли. Последние могут быть представлены бронхоэктазами, обструктивным пневмонитом, пневмосклерозом и циррозом, фиброателектазом или гнойно-деструктивными процессами.
При наличии бронхоэктазий синдром средней доли протекает в форме гнойного бронхита. В периоды обострений повышается температура тела, усиливается кашель, увеличивается количество гнойной мокроты, иногда отмечается кровохарканье. При обзорной рентгенографии легких определяется усиление и деформация легочного рисунка, в нижних отделах легкого выявляются участки эмфиземы. При проведении бронхографии обнаруживаются мешотчатые или смешанные бронхоэктазы.
Клиника среднедолевого синдрома, протекающего по типу обструктивного пневмонита, напоминает таковую при пневмонии: лихорадка, сильная потливость, головная и мышечная боль, тахипноэ, кашель с рыжеватой мокротой, выраженная слабость. В целях дифференциальной диагностики необходимо выполнение томограмм и определение причины синдрома средней доли. В этом случае чаще всего ей оказывается бронхиолит или инородное тело бронха.
Пневмосклероз и цирроз средней доли обычно являются исходом ранее перенесенной пневмонии или туберкулеза. Данная форма синдрома средней доли чаще встречается у пожилых пациентов. Клиника вариабельна; большую часть больных беспокоят боли в грудной клетке, кашель с небольшим количеством мокроты, периодический субфебрилитет. На рентгенограммах средняя доля значительно уменьшена в объеме и определяется в виде неоднородного затемнения.
Фиброателектаз, как разновидность синдрома средней доли, встречается достаточно редко. Обычно диагноз устанавливается на основании рентгенологических данных. Характерный признак – симптом «ампутации» среднедолевого бронха, хорошо различимый на бронхограммах.
Гнойно-деструктивные процессы в средней доле правого легкого могут быть представлены хронической пневмонией или хроническим абсцессом. Течение такой формы синдрома средней доли сопровождается гипертермией, ознобом, кашлем с гнойной, иногда зловонной мокротой, воспалительными изменениями крови. Рентгенологически на фоне неоднородного затемнения доли определяется одна или несколько полостей.
Диагностика
Решающая роль в диагностике синдрома средней доли отводится рентгенологическим исследованиям (рентгенографии в 2-х проекциях, МРТ легких, бронхографии, КТ легких) и бронхоскопии. Рентгенологическим критерием служит уменьшение объема средней доли – она определяется в виде полоски шириной 2-3 см, тянущейся от корня легкого к реберно-диафрагмальному синусу. При проведении бронхоскопии удается выявить причину нарушения бронхиальной проходимости (внутрибронхиальную обструкцию или сдавление извне), обнаружить слизисто-гнойный или гнойный секрет в устье среднедолевого бронха, произвести биопсию и получить гистологическое подтверждение предположительного диагноза.
Различные варианты синдрома средней доли следует дифференцировать от центрального рака легкого, туберкулеза, междолевого плеврита. Реже возникает необходимость исключить целомическую кисту перикарда и абдомино-медиастинальную липому.
Лечение среднедолевого синдрома
Консервативное лечение синдрома средней доли возможно в случае клинически незначимых изменений, а также у пожилых пациентов или при наличии тяжелой сопутствующей патологии. В таких ситуациях в периоды обострения проводится антибиотикотерапия, лечебные бронхоскопии или санация трахеобронхиального дерева через трахеостому, лекарственные ингаляции, массаж грудной клетки.
При частых обострениях, неэффективности повторной консервативной терапии и выраженных изменениях средней доли (циррозе, деструктивных процессах и пр.) ставится вопрос о хирургическом лечении. Объем оперативного вмешательства зависит от характера поражения и может варьироваться от прецизионной резекции и лобэктомии до пневмонэктомии. Профилактика синдрома средней доли заключается в предупреждении и своевременном лечении первичного заболевания.
гиповентиляция легких - это... Что такое гиповентиляция легких?
- гиповентиляция легких
өкпенің тұмшалануы
Русско-казахский терминологический словарь "Биология". - Академия Педагогических Наук Казахстана. 2014.
- гипнотерапия
- гиповитаминоз
Смотреть что такое "гиповентиляция легких" в других словарях:
Гиповентиляция (Hypoventilation) — аномально поверхностное и замедленное дыхание, в результате которого в крови отмечается резкое увеличение содержания углекислого газа. Альвеолярная гиповентиляция (alveolar hypoventilation) может быть первичной, что встречается крайне редко, или… … Медицинские термины
ГИПОВЕНТИЛЯЦИЯ — (hypoventilation) аномально поверхностное и замедленное дыхание, в результате которого в крови отмечается резкое увеличение содержания углекислого газа. Альвеолярная гиповентиляция (alveolar hypoventilation) может быть первичной, что встречается… … Толковый словарь по медицине
Хроническая обструктивная болезнь легких — Хроническая обструктивная болезнь лёгких Схематичное изображение ткани легких в норме и при ХОБЛ МКБ 10 J44. МКБ 9 … Википедия
Пи́квикский синдро́м — патологическое состояние, характеризующееся хронической прогрессирующей дыхательной недостаточностью (при отсутствии первичной патологии в легких) и постепенным развитием легочного сердца в сочетании с ожирением, сонливостью. Название синдрома… … Медицинская энциклопедия
Крайняя степень ожирения с альвеолярной гиповентиляцией — Сэмюэл Пиквик персонаж, в честь которого названа болезнь. На самом деле мистер Пиквик к данному синдрому не имеет никакого отношения, но в романе «Посмертные записки Пиквикского клуба» встречается парень Джо, который страдал выраженным ожирением… … Википедия
Этимизола раствор 1,5% в ампулах — Действующее вещество ›› Этимизол (Etimizol) Латинское название Solutio Aethimizoli 1,5% in ampullis АТХ: ›› R07AB Стимуляторы дыхательного центра Фармакологическая группа: Стимуляторы дыхания Нозологическая классификация (МКБ 10) ›› J45 Астма… … Словарь медицинских препаратов
Этимизола таблетки 0,1 г — Действующее вещество ›› Этимизол (Etimizol) Латинское название Tabulettae Aethimizoli 0,1 g АТХ: ›› R07AB Стимуляторы дыхательного центра Фармакологическая группа: Стимуляторы дыхания Нозологическая классификация (МКБ 10) ›› J45 Астма ›› J98.8.0* … Словарь медицинских препаратов
Дыхание — I Дыхание (respiratio) совокупность процессов, обеспечивающих поступление из атмосферного воздуха в организм кислорода, использование его в биологическом окислении органических веществ и удаление из организма углекислого газа. В результате… … Медицинская энциклопедия
Дюрогезик Матрикс — Действующее вещество ›› Фентанил* (Fentanyl*) Латинское название Durogesic Matrix АТХ: ›› N02AB03 Фентанил Фармакологическая группа: Опиоиды, их аналоги и антагонисты Нозологическая классификация (МКБ 10) ›› G54.6 Синдром фантома конечности с… … Словарь медицинских препаратов
Туберкулёз о́рганов дыха́ния — Туберкулез органов дыхания. Органы дыхания при туберкулезе (Туберкулёз органов дыхания) поражаются наиболее часто. В соответствии с принятой в нашей стране клинической классификацией туберкулеза различают следующие формы Т. о. д.: первичный… … Медицинская энциклопедия
ХОБЛ — Хроническая обструктивная болезнь лёгких Схематичное изображение ткани легких в норме и при ХОБЛ МКБ 10 J44. МКБ 9 … Википедия
От «ТЭЛА» до ДЕСТРУКЦИИ | Портал радиологов
Катенёв В.Л.
Случай из практики «От «ТЭЛА» до ДЕСТРУКЦИИ».
(Рентгенологическое отделение МУЗ «Красногвардейская центральная районная больница» Белгородской области).
Пациент преклонного возраста, находящийся на лечении в терапевтическом отделении, направлен на рентгенологическое исследование в связи с ухудшением общего состояния (повышение температуры на фоне антибиотиков, возникли боли в грудной полости, резкое «ухудшение показателей» по общему анализу крови). Высказывалось предположение о ТЭЛА, была поставлена задача «выявления» инфаркт – пневмонии. Необходимо отметить, что до настоящего времени, у многих клиницистов ТЭЛА (ЭЛА), как неразлучная пара ассоциируется с инфаркт пневмоний. Статистические данные (отечественные и зарубежные) свидетельствуют о том, что ТЭЛА, только в 10 % случаев сопровождается инфаркт – пневмонией.
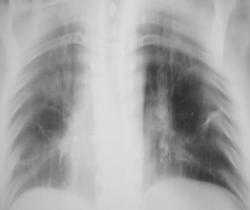
1.JPG
Иллюстрация 1. Обзорная рентгенограмма. С обеих сторон определяется некоторое усиление и обогащение легочного рисунка. Справа умеренное снижение прозрачности легочной ткани. Справа медио-базально, в области хвоста правого корня определяется снижение прозрачности легочной ткани. Средостение несколько смещено вправо. Слева в 3 межреберье участок линейного склероза, левый корень обнажен.
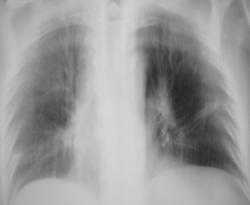
2.JPG
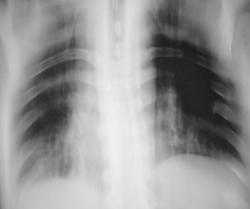
3.JPG
Иллюстрации 2 и 3. Томограммы.
4.JPG
Иллюстрация 4. Томограмма – срез 5 см. Высказано предположении о наличии хронической пневмонии в задне-базальных сегментах.
5..jpg
Иллюстрации 5. На срезе 10 см. справа в корне создается впечатление «наличия увеличенных бронхопульмональных лимфатических узлов» и некоторое «сужение промежуточного бронха».
Было высказано предположение о наличии неопластического процесса в области промежуточного бронха справа, нарушении бронхиальной проходимости справа, с учетом гиповентиляции правого легочного поля, наличии хронической пневмонии в заднее-базальных сегментах правого лёгкого.
Пациент был направлен в областную больницу на СКТ. Протокол приводится ниже.
В обоих лёгких, преимущественно в кортикальных, субплевральных отделах определяются ретикулярные изменения в виде утолщения междольковых перегородок, повышения плотности легочной ткани по типу матового стекла. В нижней доле правого лёгкого определяются участки трапециевидной и клиновидной формы уплотнения легочной ткани с мелкими кальцинатами, широким основанием прилежащие к утолщенным листкам реберной плевры, более выраженные изменения интерстиция за счет перибронхиолярных утолщений. Слева определяется паракостальный плевральный выпот с толщиной слоя жидкости до 8 мм. Трахея – без особенностей. Бронхи 1 – 3 порядка проходимы, не деформированы. Стенки бронхов уплотнены. Сердце обычно расположено; конфигурация его не изменена. Камеры сердца не расширены. Грудной отдел аорты не расширен, стенки с участками кальцинации. Лимфатические узлы повышенной плотности: верхние паратрахеальные справа 5 мм., нижние паратрахеальные – 10 мм., трахеобронхиальные 10 – 12 мм., бифуркационные – 10 мм., бронхопульмональные слева обызвествлены. Мягкие ткани, костные структуры грудной клетки не изменены.
ЗАКЛЮЧЕНИЕ: Патологические изменения в нижней доле правого лёгкого могут соответствовать остаточным явлениям перенесенной пневмонии, инфарктам лёгкого вследствие тромбоэмболии легочной артерии. Паракостальный плевральный выпот слева. Двусторонний пневмофиброз (нельзя исключить ревматоидный артрит, антракоз, фиброзирующий пневмонит).
После проведения СКТ пациент лечится в терапевтическом отделении. Пациент отмечает некоторое улучшение состояния.
6.JPG
Через 4 дня после проведения СКТ состояние пациента резко ухудшается. Зав. терапевтическим отделением, с учетом резкого «изменения клиники» назначает рентгенографию ОГК.
7.JPG
8.JPG
Иллюстрации 6, 7, 8 – рентгенограмма в прямой проекции и фрагменты рентгенограммы с увеличением. Слева в верхней доле больших размеров деструкция, в средних отделах в прикорневой области снижение прозрачности легочной ткани, по всей видимости, за счет инфильтрации.
9.JPG
10.JPG
Иллюстрации 9, 10. В верхней доле левого лёгкого визуализируются множественные полости различных размеров, содержащие некоторое количество жидкости.
11.JPG
Иллюстрация 11. Несколько ниже верхушечного сегмента нижней доли определяется участок снижения прозрачности легочной ткани, величиной примерно с сегмент, неоднородной структуры.
12.JPG
13.JPG
14.JPG
15.JPG
Ниже на иллюстрациях 12 – 17 представлены томограммы и фрагменты с увеличением изображения.
16.JPG
17.JPG
Коллеги! Ваше мнение?
Фиброзные изменения в легких. Что это, причины, фото диффузные, локальные, после пневмонии, послеоперационные. Как лечить
Фиброзные изменения в легких это патологическое образование и разрастание соединительной ткани. Легкие человека состоят из нескольких сотен миллионов пузырьков — альвеол. Через их стенки беспрепятственно проходят кислород и углекислый газ, происходит процесс дыхания.
Когда возникает какое-либо разрушение альвеол, поврежденные ткани организм заменяет рубцовыми, соединительными. Чем больше область повреждений, тем выше риск развития фиброза, когда соединительная ткань растет необратимо и бесконтрольно, затрудняя дыхание все сильнее из-за того, что она не эластична и не пропускает газы.
Сами легкие постепенно увеличиваются в размерах из-за прироста рубцов, а пропускная способность их падает. Соединительная ткань уже не способна стать обыкновенной, соответственно болезнь является неизлечимой, и, при отсутствии лечения, приводит к летальному исходу.
Содержание записи:
Виды патологии
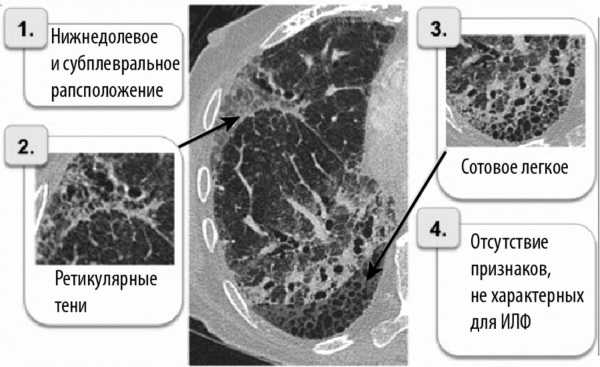
В зависимости от месторасположения фиброзных изменений, различаются диффузный и локальный фиброз в легких.
- Очаговый (локальный) фиброз это разрастание рубцовой ткани в определенном небольшом участке органа. Симптомы в таком случае проявляются медленно, в течение нескольких лет.
- При диффузном (тотальном) типе заболевания изменения затрагивают большие площади легких, состояние больных тяжелее и требует немедленного начала лечения. Такой фиброз прогрессирует быстрее.
- Встречаются случаи, когда участки с локальным и тотальным фиброзом могут чередоваться, тогда присутствуют сразу оба типа заболевания. Болезнью могут быть затронуты как оба легких, так и одно из них, по этому признаку разделяют двухсторонний и односторонний фиброз.
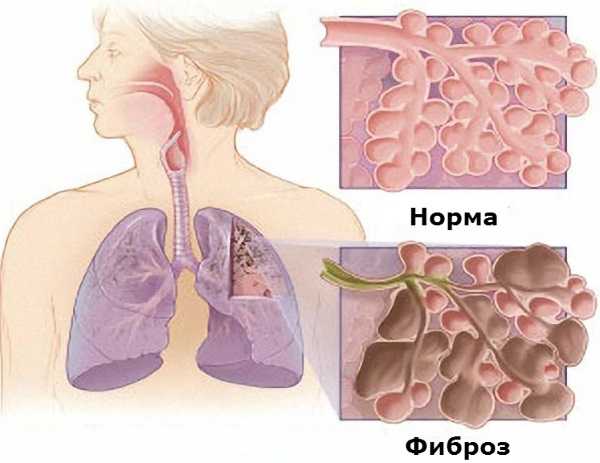 На рисунке показано, как выглядят фиброзные изменения в легких.
На рисунке показано, как выглядят фиброзные изменения в легких.Различается болезнь и по расположению патологии в легких. Рубцовые ткани, растущие в нижнем участке, называются корневым фиброзом, в центральной части — базальным, в верхних областях — апикальным.
Симптоматика фиброза в легких
На начальных этапах заболевания симптомы могут никак не проявляться или быть слабыми. Именно поэтому фиброзные изменения в легких это то, что часто диагностируют уже на поздних, запущенных стадиях.
Чтобы не дать развиться болезни и усложнить тем самым лечение, следует серьезнее относиться к следующим признакам:
- одышка, после нагрузок или в состоянии покоя;
- часто возникающий кашель, сухой или с мокротой;
- боли в грудной клетке с ощущением давления изнутри;
- увеличение частоты дыхания и сердцебиения;
- озноб и небольшое повышение температуры;
- дыхание становится поверхностным, неглубоким;
- кожа рук и слизистой оболочки рта имеет синеватый оттенок из-за недостатка снабжения кислородом;
- повышенная усталость, слабость, снижение выносливости;
- слишком быстрая потеря веса;
- отеки, особенно нижних конечностей;
Причины патологии
Точные причины, по которым начинается фиброз не всегда можно установить, и до сих пор неизвестны ученым. Факторов, которые могут спровоцировать начало заболевания достаточно много, однако их наличие не всегда приводит к болезни у каждого конкретного человека, так что, скорее всего, это зависит от совокупности обстоятельств и генетической предрасположенности.
Причины, которые могут способствовать развитию фиброза следующие:
- Длительное вдыхание загрязненного воздуха, содержащего химикаты, токсины, пыль, мелкую стружку, в том числе на вредном производстве.
- Курение.
- Последствия химиотерапии и лучевой терапии при лечении онкологических заболеваний.
- Длительная аллергическая реакция.
- Долго протекающие инфекции, воспаления, такие как пневмония, туберкулез.
- Другие заболевания, связанные с соединительной тканью, такие как артрит, ревматизм, васкулит.
- Сахарный диабет.
- Возраст старше 40 лет.
Диагностика фиброзных изменений в легких
Фиброзные изменения в легких это состояние, при котором больной сначала обычно идет к терапевту.
После прослушивания дыхания фонендоскопом, во время тщательных расспросов врач устанавливает:
- характер жалоб;
- когда началось проявление симптомов;
- наличие вредной работы;
- наличие подобных заболеваний в семье;
- наличие неблагоприятной экологической обстановки;
- наличие сопутствующих заболеваний;
Первичные признаки можно также установить визуально, например синюшность кожи и увеличенный вид легких. После этого терапевт направляет пациента к пульмонологу и на специальные исследования, как лабораторные так и инструментальные.
Основные методы диагностики:
- Анализ крови — позволяет установить наличие инфекции в организме и уровни основных показателей здоровья человека.
- Рентгенография —врач по снимкам изучает уплотнения и очаги фиброза.
- Тест функции дыхания — врач, пользуясь специальным прибором, оценивает объем легкого.
- Компьютерная томография — дополняет рентгенографию, позволяет сделать более детальные и понятные снимки для изучения.
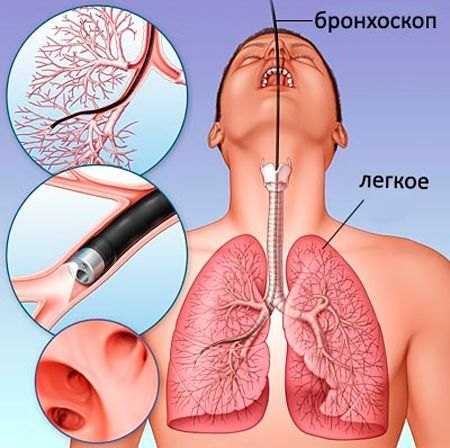
- Бронхоскопия — в бронхи вводится бронхоскоп, с его помощью врач оценивает характер и расположение воспаления, внутреннее состояние бронхов и степень выраженности мокроты.
- Биопсия тканей легкого — во время бронхоскопии или хирургическим путем получают небольшой участок ткани, который исследуется в лаборатории.
Методы лечения патологии
Поскольку фиброзные изменения в легких это необратимое заболевание, и истинных причин его не выяснено, все лечебные мероприятия направлены на облегчение симптомов больного, повышение качества его жизни и замедление разрастания новых соединительных тканей в органе.
Если фиброз является следствием конкретного заболевания, то осуществляют лечение того, что стало причиной. Подход к лечению должен быть индивидуальным. Для лучшего эффекта и прогноза, независимо от выбранных методов, каждый пациент должен стремиться вести здоровый образ жизни и отказаться от курения.
Медикаментозная терапия фиброза в легких
Консервативное комплексное лечение дает устойчивый результат, помогает подавить симптомы и облегчить сопутствующие заболевания, особенно на ранних стадиях развития фиброза.
В зависимости от особенностей течения болезни, пульмонолог может назначать следующие лекарственные препараты:
| Симптомы | Группа препаратов | Примеры | Действие |
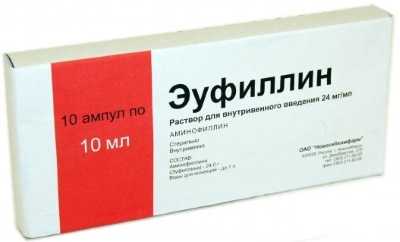
| Одышка, кашель | Бронхолитические | Эуфиллин | Препятствуют сужению бронхов |
| Инфекция, воспалительные процессы | Антибиотики | Стрептомицин | Подавление роста числа микроорганизмов, вызывающих заболевание |
| Отхождение мокроты | Отхаркивающие | Бромгексин | Разжижение мокроты для ускорения выведения |
| Рост соединительной ткани в легких | Кортикостероиды
| Преднизолон | Подавляют образование ткани |
| Иммунодепрессанты | Азатиоприн | Угнетают иммунитет при аутоиммунной природе заболевания | |
| Цитостатики | Циклофосфамид | Замедляют рост опухолей и новообразований |
Хирургическое лечение
Если медикаментозное лечение недостаточно эффективно, например на поздних стадиях заболевания или при его быстром развитии, используют радикальный метод. Операции при данном состоянии переносятся тяжело и восстановление идет долго, поэтому их назначают в крайнем случае, если польза от вмешательства предположительно превышает вред.
Удаление поврежденного участка легких или целого легкого допустимо при четкой локализации очага в каком-то одном месте. Другой метод лечения — трансплантация. Пересадка одного или обоих легких имеет множество противопоказаний, однако позволяет продлить жизнь тяжело больных примерно на 7-8 лет.
Трансплантация самый дорогостоящий метод лечения, к тому же не всегда сразу можно найти донорские легкие, подходящие пациенту. После операции врач назначает пожизненный прием специальных препаратов, которые поддерживают работу и не допускают отторжения пересаженного органа.
Кислородная терапия при фиброзе
Этот метод лечения хорошо переносится и имеет несколько положительных эффектов.
После применения кислородной терапии у больного:
- уменьшается одышка
- улучшается дыхательная функция
- увеличивается объем легких
- легче отходит мокрота
- происходит профилактика застойных явлений
- повышается выносливость и работоспособность
- устраняется кислородное голодание.
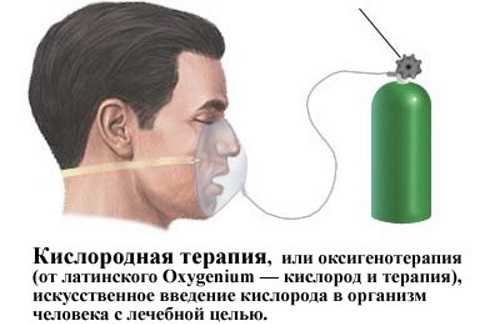
Процедура заключается в том, что больной дышит через кислородную маску очищенным воздухом с повышенным содержанием кислорода.
Массаж при заболевании
Лечебный массаж назначают как дополнительные процедуры к основному методу лечения. Особенно эффективен он при локальном типе заболевания, но во всех случаях массаж улучшает дыхательные функции легких, укрепляет мышцы в области грудной клетки и улучшает кровообращение.
Противопоказаниями к нему являются сердечно-сосудистые нарушения, гнойные процессы в органе и поздние стадии фиброза. Массажист может использовать разные техники, выполнять процедуру с помощью рук или приборов.
Самыми распространенными вариантами являются:
- Медовый массаж. Разогревает кожу, усиливает приток крови к грудной клетке. Не проводится при аллергии на мед и повышенной чувствительности кожи.
- Вакуумный массаж. Массажист использует специальные банки, эффект вакуума способствует усилению кровообращения.
- Вибрационный массаж. Проводится приборами, которые укрепляют мышцы, устраняют гипертонус.
- Массаж барсучьим жиром. Обладает антимикробным местным эффектом, ускоряет выведение мокроты.
В техники массажа руками входят поглаживания и растирания. Основным участком является область груди, а также спина и шея. Массаж необходимо проводить курсами.
Дыхательные гимнастики
Из-за фиброза дыхание слабое и кровь плохо насыщается кислородом, поэтому нужно больше усилий для вдоха. Грудные мышцы и диафрагма сильно напряжены и для их укрепления пациенты могут делать различные дыхательные упражнения. Врач, специализирующийся на лечебной физкультуре и реабилитации обучает больных выполнять их правильно.
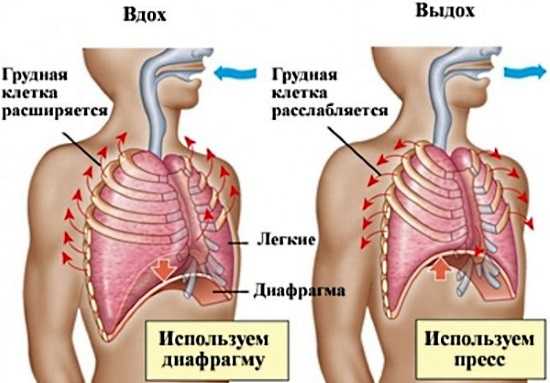
Вот некоторые варианты:
- В положении стоя пациент делает медленный плавный вдох. Грудь не двигается, живот одновременно «надувается». Во время медленного выдоха необходимо втягивать живот настолько сильно, насколько возможно.
- В противоположном варианте предыдущего упражнения больной оставляет неподвижным живот, а грудь интенсивно двигается, поднимается и опускается. Дыхание также должно быть плавным и спокойным.
- В упражнении на полное дыхание необходимо максимально «надуть» живот при вдохе, а затем продолжать вдыхать до конца поднимая грудь. При выдохе нужно сначала плавно втянуть живот, а дальше выдыхать до максимального сужения грудной клетки.
- Очень эффективны упражнения с задержкой дыхания. Чтобы выполнить такую гимнастику, необходимо набрать воздух и не выдыхать его 5-15 секунд сжав губы, следя, чтобы он находился именно в легких, а не во рту. Затем нужно резко с силой выдохнуть немного воздуха. Остаток выдыхать спокойно и плавно.
- Для укрепления мышц полезно выдыхать с сопротивлением. Чтобы выполнить упражнение понадобится стакан воды и пластиковая трубочка для питья. После глубокого вдоха носом нужно сделать медленный выдох в воду через соломинку. Выполнять это нужно 8-10 раз подряд.
- Если есть мокрота, для ускорения выведения можно делать специальное упражнение. В положении лежа на спине пациент поднимает колени к груди и обхватывает их руками на выдохе. Вместе со вдохом следует опустить ноги. После гимнастики может возникнуть кашель, это является нормальной реакцией, со временем мокрота будет отделяться активнее.
Весь комплекс необходимо делать курсом, каждый день по несколько подходов. Только в этом случае будет очевидный эффект.
Народная медицина при фиброзе
Хотя официальная медицина по-разному относится к народным рецептам оздоровления, такие средства эффективны при многих заболеваниях, в том числе при легочных. Необходимо помнить, что настои трав только дополняют медикаменты и гимнастику и не способны заменить помощь специалиста.
Перед использованием рецептов обязательна консультация врача, чтобы исключить аллергии и несовместимое лечение. Наибольшую пользу народные средства могут принести на начальных этапах фиброза. Когда болезнь находится в запущенной стадии, травы могут даже усилить осложнения.

- Для ускорения выведения мокроты применяется отвар девясила и шиповника. 1 столовую ложку корней девясила и ложку шиповника нужно залить 300 мл воды и кипятить 15 минут. Процеженный готовый отвар принимается маленькими порциями в течение дня, лечиться им нужно от 2 месяцев.
- Розмарин обладает общеукрепляющим эффектом и расширяет бронхи. Измельченные веточки необходимо смешать с водой в равных количествах и выдержать смесь в духовке 1.5-2 часа. Пить готовое средство с добавлением меда 2 раза в день по чайной ложке.
- Настойка горицвета, фенхеля и тмина применяется для насыщения кислородом крови. Чтобы ее приготовить, необходимо взять каждого ингредиента по 1 чайной ложке и залить стаканом кипятка в термосе. Выдержанный не менее 7 часов настой выпивают в течение дня.
- Местное воздействие может оказать компресс из лопуха или капусты. Следует размять лист так, чтобы появился сок и положить на грудь под пищевую пленку, затем держать его 5-6 часов.
Правила питания при фиброзе легких
Для успешного лечения больным необходимо придерживаться общих правил здорового разнообразного питания. Нарушение этих правил ведет к сопутствующим заболеваниям и способны ухудшить состояние, замедлить восстановление. Очень важно поддерживать здоровый вес.
Следует избегать некоторых нежелательных продуктов:
- Полуфабрикаты, консервы.
- Еда с большим содержанием пищевых добавок.
- Изделия из теста
- Продукты с большим содержанием растительных и животных масел.
- Алкоголь в любом виде.
Важный совет специалиста, который многими не выполняется, это снижение употребления соли.
Соль в большом количестве негативно влияет на работу мышц и на ослабленные мышцы грудной клетки. Также в питании должны присутствовать нежирные молочные продукты, орехи, овощи и фрукты, особенно с витамином С, злаки, морепродукты. Необходимо восполнять уровень жидкости в организме компотами, отваром шиповника, зеленым чаем, водой без газа.
Прогноз заболевания
Прогноз заболевания неблагоприятный, развитие симптомов постепенно приводит к дыхательной недостаточности, повышен риск инсультов и инфарктов, из-за постоянной нехватки кислорода нарушена работа всех систем и органов. При этом каждый конкретный случай сильно зависит от индивидуальных особенностей и проводимого лечения.
Фиброзные изменения в легких это неизлечимое состояние, однако если постоянно принимать медикаменты, выполнять все рекомендации врача и при необходимости использовать хирургическое вмешательство, жизнь больного может продлиться 8-10 лет и больше.
Всем людям, которые рискуют заболеть фиброзом из-за работы на вредном производстве, курения или наследственных особенностей необходимо регулярно проходить профилактические обследования.
Автор: Виктория (victorysakovich)
Видео о фиброзных изменениях в легких и их симптомах
Упражнения для легких:
Способы диагностики заболеваний легких: