Гиповентиляция легких что это такое
симптомы и лечение. Причины гипервентиляции легких :: SYL.ru
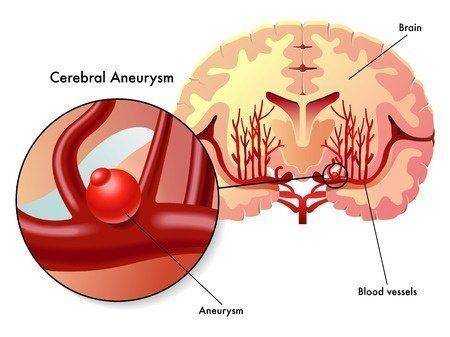
Гипервентиляция легких – это патологический процесс, для которого характерно повышение альвеолярной вентиляции и резкое снижение в крови углекислого газа, что может привести пострадавшего к неприятным последствиям, вплоть до кислородного голодания тканей.

Подробнее о том, что такое гипервентиляция, отчего она возникает и как лечится, мы поговорим в этой статье.
Причины возникновения синдрома гипервентиляции
Каковы причины гипервентиляции легких? Еще совсем недавно эти приступы рассматривались как одно из проявлений вегетососудистой дистонии. Сейчас же считается, что они имеют психогенную природу и могут закрепляться как рефлекс, повторяясь даже при отсутствии явной первопричины.
Но, как правило, органическая основа проявляющейся дисфункции дыхания имеется в наличии. Так, в момент острого или хронического психологического стресса может произойти нарушение кровообращения в ЦНС, которое, в свою очередь, повлечет сбои в регуляции дыхания. Или же хроническое давно имеющееся заболевание вызывает у больного нервное напряжение и, как следствие, влечет за собой невроз, выражающийся дисфункцией дыхания.
Немаловажную роль в возникновении описываемого синдрома играют также и интоксикации, несанкционированное применение медпрепаратов и обменные заболевания. А для нетренированного человека отправной точкой появления синдрома гипервентиляции может оказаться и большая физическая нагрузка.
Симптомы гипервентиляции
Нарушение дыхания при гипервентиляции может существовать постоянно, а может возникать и приступообразно. Оно особенно характерно для панических атак и тревожных расстройств. Человек при этом испытывает сильный необоснованный страх, который сопровождается одышкой и ощущением недостатка воздуха. Во время таких приступов могут наблюдаться как минимум четыре из приведенных ниже симптомов:
- усиленное сердцебиение;
- озноб;
- потливость;
- чувство нехватки воздуха, удушья;
- болезненные ощущения с левой стороны груди;
- подташнивание;
- головокружение;
- ощущение нереальности происходящего;
- покалывание или онемение в нижних или верхних конечностях;
 Синдром гипервентиляции легких чаще всего сопровождается повышением давления, кишечными расстройствами, болью в животе, ощущением приближающегося отключения сознания и небольшим повышением температуры тела. При этом у больного можно наблюдать сразу несколько типов расстройств: эмоциональные, дыхательные и мышечные.
Синдром гипервентиляции легких чаще всего сопровождается повышением давления, кишечными расстройствами, болью в животе, ощущением приближающегося отключения сознания и небольшим повышением температуры тела. При этом у больного можно наблюдать сразу несколько типов расстройств: эмоциональные, дыхательные и мышечные.Как проявляется дыхательное расстройство при синдроме гипервентиляции
Дыхание поддается влиянию как вегетативной, так и соматической нервной системы. То есть, оно находится в тесной взаимосвязи с эмоциональным фоном человека, и если эмоциональное состояние оказывается нестабильным, возникает расстройство дыхания. У человека может участиться этот процесс или наоборот замедлиться, могут возникнуть и так называемые «провалы» дыхания. Чаще всего дыхательное расстройство выражается:
- постоянным или время от времени возникающим ощущением недостатка воздуха;
- больному кажется, что он никак не может глубоко вдохнуть или что воздух не может пройти в легкие;
- приступ сопровождается ощущением затрудненности дыхания;
- его сопровождает сухой навязчивый кашель, сопение, зевота, частые вздохи.

Как проявляется другие расстройства при гипервентиляции
Гипервентиляция легких проявляется и в эмоциональной сфере:
- больного преследует ощущение постоянного напряжения, страха перед грядущей катастрофой;
- он боится больших собраний людей, открытых или закрытых пространств;
- его начинает мучить страх смерти.
И, конечно же, такое эмоциональное напряжение не может не сказаться и на состоянии мышечной системы:
- у больного появляется ощущение онемения верхних и нижних конечностей;
- периодически возникают судороги мышц рук и ног;
- появляется ощущение скованности мышечной области вокруг рта или в руках;
- возникают боли в груди или в области сердца.
Заболевания, вместе с которыми проявляется гипервентиляционный синдром
Перечисленные симптомы могут маскироваться и под различные заболевания органов дыхания, нарушения обмена веществ или проблемы сердечно-сосудистой системы.
Иногда гипервентиляция легких, симптомы которой мы рассматриваем, может развиваться и, как следствие, а иногда – как вторичный признак какого-либо заболевания. Например, данный синдром всегда сопутствует такой патологии, как дисплазия соединительных тканей.

В случаях, когда гипервентиляция оказывается следствием проблем с сердцем, щитовидной железой или легкими, ее лечение направляют, в первую очередь, на устранение этих проблем. Но если у больного так и не будут выявлены серьезные нарушения в этих органах, его следует направить к неврологу.
На что обращают внимание при диагностике
Для того чтобы поставить диагноз «гипервентиляция легких», требуется дифференцировать данное состояние с инфарктом миокарда (для этого проводят электрокардиографию), инсультом (для этого проводится МРТ), бронхиальной астмой (больного обследуют на спирометре), а также эпилепсию (снимаются показания электроэнцефалографа).
В случае отсутствия перечисленных заболеваний исследуется уровень углекислого газа в крови. Для этого больного просят часто и глубоко подышать в течение минуты, после чего берут у него кровь. Кстати, нередко у пациентов при этом появляются и характерные симптомы.
Гипервентиляция легких: лечение
Гипервентиляционный сидром лечится как при помощи медикаментов, так и психотерапевтическими методами. Пациенту назначаются успокоительные препараты: «Глицин», «Валериана», «Пустырник». Но в некоторых случаях могут потребоваться и более серьезные – психотропные лекарственные средства. Назначаются также средства, способствующие устранению метаболических отклонений: «Аспаркам», препараты кальция и магния, глутаминовая кислота, «Сукцинат», «Солкосирил», «Милдронат» и др.
Положительное воздействие оказывают и физиотерапевтические процедуры. Ванны, бассейн, ароматерапия, массаж обладают расслабляющим, а значит, и успокаивающим действием.
Главное, на что направлено внимание врача, – вывод пациента из замкнутого круга. Дело в том, что чем хуже больному в момент приступа, тем он больше боится задохнуться и, естественно, тем чаще и глубже пытается дышать. Такое дыхание кардинально меняет соотношение в крови кислорода и углекислого газа, что ухудшает состояние человека.
Как справиться с приступом гипервентиляции
Чтобы гипервентиляция легких не нанесла серьезного урона организму, нужно запомнить и выполнять несколько нехитрых правил:
- В момент приступа сядьте прямо, закройте глаза и попытайтесь успокоиться, повторяя себе, что ничего сколько-нибудь опасного не происходит.
- Не делайте глубоких вдохов во время приступа, как бы вам этого не хотелось! Дышите ровно, животом и через пару минут баланс углекислого газа в крови восстановится, а приступ затихнет.
- Смените, по возможности, обстановку. Этот маневр отвлечет вас, а, следовательно, затихнет и приступ.

Несколько слов напоследок
Гипервентиляция легких не является синдромом, опасным для жизни, но приступы все же способны отравить качество последней. Именно поэтому пациенты, которые обнаружили у себя симптомы, описанные выше, должны обратиться к врачу. Человек не способен избежать стресса, но он может сделать вред, наносимый им, минимальным.
Для таких случаев подойдут нетрадиционные методики, которые помогают справляться с дыхательными расстройствами – это и дыхательная гимнастика (ци-гун), и йога, и др. Будьте здоровы!
Гипервентиляция — Википедия
Материал из Википедии — свободной энциклопедии
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 14 сентября 2016; проверки требуют 23 правки. Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 14 сентября 2016; проверки требуют 23 правки.Гипервентиляция (от др.-греч. ὑπέρ — над, сверху + лат. ventilatio — проветривание) — интенсивное дыхание, которое превышает потребности организма в кислороде. Различают гипервентиляцию как симптом заболевания и гипервентиляцию в дайвинге (контролируемую и неконтролируемую). Также на основе гипервентиляции существуют специальные дыхательные техники.
Дыхание осуществляет газообмен между внешней средой и альвеолярным воздухом, состав которого в нормальных условиях варьирует в узком диапазоне. При гипервентиляции содержание кислорода повышается (на 40-50% от исходного), но при дальнейшей гипервентиляции (около минуты и более) содержание CO2 в альвеолах значительно снижается, в результате чего уровень углекислоты в крови падает ниже нормального (такое состояние называется гипокапния). Гипокапния в легких при углубленном дыхании сдвигает pH в щелочную сторону, что изменяет активность ферментов и витаминов. Это изменение активности регуляторов обмена веществ нарушает нормальное протекание обменных процессов и ведет к гибели клеток. Для сохранения постоянства CO2 в легких имеются следующие механизмы защиты:
- спазмы бронхов и сосудов;
- увеличение продукции холестерина в печени как биологического изолятора, уплотняющего клеточные мембраны в легких и сосудах;
- снижение артериального давления (гипотония), тормозящее выведение СО2 из организма.
Но спазмы бронхов и сосудов уменьшают приток кислорода к клеткам мозга, сердца, почек и других органов. Уменьшение СО2 в крови повышает связь кислорода и гемоглобина и затрудняет поступление кислорода в клетки (эффект Вериго — Бора). Уменьшение кислородного притока в ткани вызывает кислородное голодание тканей — гипоксию. Гипоксия в свою очередь приводит сначала к потере сознания, а потом к смерти тканей головного мозга.
Контролируемая гипервентиляция[править | править код]
Эффективное использование лёгких является первостепенным фактором в дайвинге. Для повышения запаса дыхательной смеси перед погружением используется контролируемая гипервентиляция — дайвер делает несколько глубоких и быстрых вдохов-выдохов (ни в коем случае не допуская гипокапнии) и ныряет на вдохе. Излишняя гипервентиляция перед погружением может привести к потере сознания на малой глубине (и таким образом стать неконтролируемой).
Неконтролируемая гипервентиляция[править | править код]
Неконтролируемая гипервентиляция может происходить вследствие любой физической нагрузки и приводит к нежелательной гипоксии мозга. Так, это может быть при беге, езде на велосипеде, но особенно опасно при интенсивном плавании, поскольку в последнем случае потеря сознания приведёт к утоплению.
Профилактика потери сознания при гипервентиляции[править | править код]
Для большинства здоровых людей первыми признаками гипоксии являются предобморочное затуманивание или бессознательное состояние, состояние тревоги, отсутствие телесных ощущений, которые по неопытности могут быть замечены слишком поздно. Но при своевременном обнаружении симптомов достаточно прекратить плавание на поверхности воды, перевернуться на спину и задержать дыхание на вдохе, пока не произойдет накопление углекислоты в крови и тканях мозга.
Гипервентиляция как дыхательная техника[править | править код]
Использование дыхательных техник, основанных на гипервентиляции, позволяет входить в изменённое состояние сознания. Однако подобные методики предназначены для эпизодического использования[1].
Гипервентиляция как симптом заболевания[править | править код]
Возникает при тахипноэ (учащённом поверхностном дыхании) без уменьшения дыхательного объёма, при этом наступает увеличение минутного объёма дыхания и альвеолярной вентиляции. Различают хроническую (гипервентиляционный синдром) и временную гипервентиляцию. Существуют различные причины, вызывающие гипервентиляцию, в частности неврологические и психические расстройства[2]. В большинстве случаев причиной становится нервное напряжение. Приступ может длиться часами, но обычная продолжительность приступа гипервентиляции составляет 20-30 минут. Одним из способов прервать подобный приступ (а иногда и предупредить его) может быть дыхание в бумажный пакет, что позволяет возместить выдохнутую больным двуокись углерода[3].
причины, симптомы, диагностика, лечение, профилактика
Представляет собой патологическое состояние, возникающее при частом поверхностном дыхании в том случае, если вдох осуществляется в верхней части грудной клетки, что вызывает снижение в крови уровня углекислого газа.
Причины
Гипервентиляция возникает при сильном эмоциональном потрясении, беспричинных всплесках беспокойства и страха. Иногда подобное состояние может возникать при приступах панического расстройства, истерии, стрессе, сердечнососудистых заболеваниях, застойной форме сердечной недостаточности либо сердечных приступах, острой боли, обусловленной развитием кровотечения, кетоацидозе беременных и подобных медицинских состояниях, приеме возбуждающих средств, заболеваниях легких и инфекционных заболеваниях.
Симптомы
При гипервентиляции легких наблюдается возникновение учащенного дыхания, развитие одышки и чувства удушья. Человеку тяжело сделать вдох, при этом во время вдоха его грудная клетка сильно поднимается, могут быть слышны свист и хрипы, больного мучает удушающий кашель. Также могут наблюдаться и другие симптомы нарушения газового обмена, такие как выраженное головокружение, нарушение зрения и слуха, мелькание мушек перед глазами и потемнение в глазах, потеря сознания, тахикардия, боль в области сердца, бледность кожных покровов, возникновение покалывания или тянущие боли в конечностях, мышечная слабость, нарушения походки, появление судорог, отрыжки, вздутия живота, диареи и других диспепсических расстройств. Одним из типичных признаков гипервентиляции легких является выраженный испуг и сильный страх смерти, что может способствовать ухудшению состояния больного и препятствовать адекватному контролю дыхания.
Диагностика
Установить причину развития гипервентиляции легких несложно. Для этого проводится физикальный осмотр больного, измерение уровня газов в артериальной крови, измерение рН артериальной крови.
Также может потребоваться назначение пневмографии, измерение РаСО2 или чрескожное определение РСО2 во время сна могут быть достаточно информативны и позволяют выявить у таких больных заболевание при подозрении на психогенную причину недуга, поскольку во время сна патология у таких больных исчезает.
Заподозрить повреждение легочной ткани позволяет патология неясного генеза. При поражении легочных сосудов наблюдается появление одышки при физической нагрузке, увеличение Р(A-а)О2 и сохранение гипервентиляции при физической нагрузке.
Лечение
При обнаружении гипервентиляции легких лечение направлено на устранение основного заболевания. В тех случаях, когда заболевание возникает на фоне алкалоза и у пациента наблюдается сужение мозговых сосудов, парестезии, тетания или аритмия, пациенту дают газовую смесь, повышающую РаСО2 .
При тяжелых психогенных формах недуга и нарушении трудоспособности, как правило, достаточно успокоить больного и объяснить ему причину нарушений. В остальных случаях отличные результаты дает применение бета-адреноблокаторов и умеренные физические нагрузки.
Профилактика
При своевременном выявлении негативной симптоматики в большинстве случаев достаточно просто задержать дыхание на вдохе, пока не произойдет накопление углекислоты в крови и тканях мозга.
Гипервентиляция легких: что это такое, симптомы и лечение
Синдром гипервентиляции легких может быть, как контролируемым, так и неконтролируемым процессом, характеризующимся интенсивным, быстрым и глубоким дыханием.
Данное состояние приводит к дисбалансу между углекислым газом и кислородом, из-за чего могут развиться серьезные осложнения. Наша статья расскажет о том, что такое гипервентиляция легких, каковы ее причины, симптомы, как проводится лечение.
- Медикаментозное лечение
- Народная медицина
- Как помочь себе во время приступа?
Понятие гипервентиляции легких
Функция легких заключается в осуществлении обмена между организмом и окружающей средой. Газообмен должен быть в строгом, неизменчивом диапазоне. При гипервентиляционном синдроме наблюдается повышение уровня кислорода, а количество углекислого газа понижается.
В народе бытует ошибочное мнение, что углекислый газ является лишь продуктом утилизации.
Однако роль в организме данного вещества высока:
- Углекислый газ играет главную роль в распределении питательных элементов по всему организму.
 От его количества зависит правильное функционирование процессов обмена веществ.
От его количества зависит правильное функционирование процессов обмена веществ.- Нужное количество углекислого газа является залогом правильной гормональной и ферментной выработки.
- Данное вещество участвует в строительстве белков.
- Его количество влияет на распределение кислорода по органам.
Еще недавно медицина придерживалась мнения, что гипервентиляция является проявлением вегетососудистой дистонии. На сегодняшний день бытует мнение, что этот синдром характеризуется психогенной природой и может закрепиться в качестве рефлекса, который проявляется при отсутствии какой-либо причины. Ниже перечислены факторы, влияющие на развитие данного состояния:
- Нарушения обмена веществ, провоцирующие сбои кровообращения, повышение вентиляции легких.
- Непомерные нагрузки могут привести к сужению сосудов и нарушению дыхания и кровообращения.
- Из-за неконтролируемого приема лекарственных препаратов может развиться интоксикация, приводящая к обморочному состоянию и нарушению функционирования легких.
- Глубокое и быстрое дыхание может привести к непростым биохимическим процессам, проявляющимся в головокружении, увеличении насыщения организма кислородом, защелачивании крови.
- Нарушение эмоционального состояния, к чему приводят частые стрессы, нервные потрясения.
- Бронхиальная астма часто вызывает данный синдром.
Гипервентиляция может носить постоянный характер, а может приступообразный. Для приступообразного проявления характерны нервные потрясения и панические атаки, которые сопровождаются следующими симптомами:
- одышка,
- мышечное напряжение,
- учащенное сердцебиение,
- чувство нехватки воздуха,
 головокружение,
головокружение,- боль в грудной клетке,
- слабость,
- тошнота,
- повышенное потоотделение,
- спазмы в конечностях,
- тревожность,
- депрессия,
- кишечные расстройства,
- кратковременная потеря ощущения реальности.
Приступ гипервентиляции, как правило, сопровождается повышением артериального давления, эмоциональными, мышечными и дыхательными симптомами. Так как этот синдром вызывает дисбаланс углекислого газа и кислорода, то у больного имеется риск развития некоторых осложнений, которые опасны для жизни, к ним относятся:
- паническое состояние,
- потеря сознания,
 потеря контроля над своими действиями,
потеря контроля над своими действиями,- нарушение функционирования головного мозга,
- нарушение сердечного ритма,
- повышение артериального давления,
- сердечные приступы,
- эпилептические припадки,
- нервные перегрузки,
- нарушение дыхания.
Диагностика и терапия недуга
Человеку, страдающему данным недугом, потребуется медицинская помощь в том случае, если он обнаружил следующие симптомы:
 сильно учащенное и глубокое дыхание,
сильно учащенное и глубокое дыхание,- болевые ощущения в грудной клетке,
- любое кровотечение.
Врач после тщательного визуального осмотра обычно для выяснения клинической картины задает следующие вопросы пациенту:
- уверен ли он, что задыхается,
- одновременно с одышкой появляется ли головокружение, кровотечение,
- бывает ли у него повышенное давление, поднимается ли уровень холестерина,
- какие лекарственные средства он принимает,
- появляется ли у него перед отдышкой чувство тревоги,
- насколько интенсивную отдышку он чувствует.
Если в момент посещения доктора у пациента наблюдается нормальное дыхание, то врач может вызвать приступ гипервентиляции и научить, как необходимо верно дышать, чтобы избежать развития осложнений.
Помимо этого, обычно назначают следующее обследование:
 анализ крови на определение количества кислорода и углекислого газа,
анализ крови на определение количества кислорода и углекислого газа,- рентгенографию грудной клетки,
- ЭКГ,
- КТ грудной клетки,
- электроэнцефалограмму,
- МРТ головного мозга,
- контроль вентиляции легких.
Медикаментозное лечение
Гипервентиляция лечится при помощи медикаментозных средств и физиотерапевтических процедур. При назначении психотропных препаратов необходимо следить за общим состоянием пациента, поскольку некоторые из них имеют множество побочных действий, способных вызвать новый приступ и усилить признаки болезни:
- Успокоительные средства, например, Валериана, Пустырник, Глицин.
 Препараты, устраняющие метаболические отклонения, такие как Солкосерил, Аспаркам, Сукцинат, Глутаминовая кислота,
Препараты, устраняющие метаболические отклонения, такие как Солкосерил, Аспаркам, Сукцинат, Глутаминовая кислота,- Препараты, включающие в свой состав магний, кальций (Кальций Д3 никомед).
- Анальгетики, например, Спазмалгон, Вольтарен.
- Транквилизаторы, такие как Буспирон.
- Блокаторы Кальция, Кардил.
- Антидепрессанты, Прозак.
Неплохой успокаивающий эффект дает принятие ванн с мятой или солью, ароматерапия, регулярное посещение бассейна, массаж, можно также лечиться при помощи физиотерапии (массаж, дыхательная гимнастика).
Народная медицина
К сожалению, медикаментозные препараты имеют множество побочных эффектов, вызывают привыкание и оказывают негативное влияние на некоторые сферы жизнедеятельности, которые требуют скорости реакции. Нередко больным, страдающим данным заболеванием, приходит на помощь народная медицина. Ниже приведены наиболее безопасные и эффективные методы:
- настой из хмеля, мяты, мелиссы. Необходимо 1 ст. л. данного сбора залить 1 стак. кипятка, настоять не менее 30 минут, принимать 2 раза в день,
 настой ромашки. 20 г ромашки и мяты залить 1 стак. кипятка, томить на медленном огне на протяжении 20 минут, получившейся настой выпить за день,
настой ромашки. 20 г ромашки и мяты залить 1 стак. кипятка, томить на медленном огне на протяжении 20 минут, получившейся настой выпить за день,- настой боярышника. 3 ст. л. сухих плодов, залить 3 стак. кипятка, настоять на протяжении 2 часов, принимать за 20 минут до еды,
- настой мелиссы. 20 г листьев мелиссы залить 1 стак. кипятка, добавить 2 ст. л. меда, настоять на протяжении 10 минут, принимать небольшими глотками на протяжении дня,
- настой женьшеня. 50 г женьшеня, предварительно измельченного, смешать с 1 кг меда. Данная смесь настаивается на протяжении 2 недель, принимается по 1 ст. л. ежедневно.
Как помочь себе во время приступа?
Для того чтобы гипервентиляция не нанесла серьезного урона организму, во время очередного приступа следует выполнять нижеперечисленные нехитрые способы, помогающие облегчить самочувствие:
- при приближении приступа рекомендуется сесть прямо, закрыть глаза, максимально успокоиться,
 следует оберегать себя от глубоких вдохов, даже при чувстве нехватки воздуха,
следует оберегать себя от глубоких вдохов, даже при чувстве нехватки воздуха,- следует следить за равномерностью брюшного дыхания,
- можно для отвлечения внимания дышать через одну ноздрю, попеременно меняя не другую,
- рекомендуется дышать через сжатые губы, таким образом, словно задувая на выдохе свечку,
- для предупреждения развития приступов следует заниматься дыхательными упражнениями и физкультурой.
Выполнение данных рекомендаций поможет облегчить самочувствие через несколько минут и снять приступ.
Однако стоит помнить, что гипервентиляция легких является довольно серьезным состоянием, которое нуждается во врачебной и психологической помощи.
Загрузка...
Гипервентиляция легких
Из практики известно, что подводные пловцы и ныряльщики довольно часто имеют дело с гипервентиляцией легких. Однако не все из них знают об опасностях, которые подстерегают теоретически неподготовленных и неопытных пловцов. У взрослого человека в состоянии покоя легочная вентиляция составляет 5-6 л/мин. При плавании, беге и других видах физической нагрузки минутный объем дыхания возрастает до 80 л и более.
Если легочная вентиляция превышает потребности организма, возникает гипервентиляция. По данным С. Майлса (1971), гипервентиляция наступает, если минутный объем дыхания у человека, находящегося в покое, превышает 22, 5 л. Следует различать кратковременную произвольную гипервентиляцию легких, производимую перед нырянием, и длительную, непроизвольную, которая, как правило, сопровождается головокружением, потерей сознания и иногда заканчивается смертью от остановки дыхания.
Произвольная гипервентиляция легких делается перед нырянием с целью дольше пробыть под водой. Такая гипервентиляция выполняется путем учащения и углубления дыхания.
Перед погружением в воду ныряльщик может произвести А-6 (а иногда и больше) глубоких и быстрых вдохов и выдохов, не допуская появления головокружения. Если оно возникло, следует задержать дыхание на 20-30 с, дождаться прекращения головокружения, произвести выдох, затем снова глубокий вдох, т. е. сделать запас воздуха, и только после этого нырять. Появление головокружения - признак начавшейся гипоксии (кислородного голодания головного мозга)!
Непроизвольная гипервентиляция может возникнуть у пловцов в ответ на дыхание с некоторым дополнительным сопротивлением. Такое дополнительное сопротивление создает дыхательная трубка, входящая в комплект ╪ 1 легководолазного снаряжения. Особенно подвержены гилервентиляции при таком дополнительном сопротивлении дыханию подростки, а также люди, страдающие неврастенией, и взрослые начинающие спортсмены-подводники.
По данным С. Майлса (1971), у тех, кто овладевает новой техникой, всегда возникает чувство беспокойства, которому может сопутствовать непроизвольная гипервентиляция, иногда приводящая к обмороку. А. А. Аскеров и В. И. Кронштадский-Карев (1971) выявили, что у подростков при дыхании с небольшим дополнительным сопротивлением гипервентиляция возникает в 40% случаев, а у взрослых - начинающих спортсменов-подводников - в 25, 9% случаев. Согласно исследованиям Дж. С. Холдэна и Дж. Г. Пристли (1937), поверхностным дыханием сопровождается даже неврастения. Поэтому лица, страдающие ею, при плавании в комплекте ╪ 1 должны быть особенно осторожны.
Таким образом, плавание с трубкой не такое уж безобидное занятие и требует к себе внимательного отношения как со стороны самих пловцов-подводников, так и тренеров. В литературе по подводному спор ту встречаются описания случаев гибели пловцов-подводников, плававших в комплекте ╪ 1. Причем авторы считают единственной причиной несчастья длительную задержку дыхания при нырянии на глубину и связанную с ней потерю сознания от гипоксии, основываясь на том факте, что погибших обнаружили на дне водоема с дыхательной трубкой, зажатой в зубах.
Однако известны случаи, которые нельзя объяснить подобным образом. Например, в 1973 году в Геленджикской бухте на поверхности воды плавал в комплекте ╪ 1 мальчик К. (возраст 15 лет). Он рассматривал обитателей морского дна. Глубина бухты в этом месте едва достигала 1, 5 м. Случайно родители обратили внимание, что сын очень долго, около 20 мин, находится на одном месте не двигаясь. Когда к нему подошли, оказалось, что он уже мертв. В этом случае единственной причиной гибели могла быть только гипервентиляция, которая привела к тяжелой гипоксии и остановке дыхания.
Дж. С. Холдэн и Дж. Г. Пристли (1937) приводят пример того, как английские зубные врачи успешно использовали в своей практике гипервентиляцию легких. Они просили пациента сделать гипервентиляцию, наступала кратковременная потеря сознания, и удаление зубов производилось без боли, Если пловец обнаружен лежащим на дне водоема, это еще не означает, что он потерял сознание при длительной задержке дыхания на глубине. Так, в 1971 году в Алуште спортсмен-подводник 3., 1949 года рождения, плававший в комплекте ╪ 1, был обнаружен в 300 м от берега на глубине Юм. Дыхательная трубка была зажата в зубах, руки плотно прижаты к груди. (Между прочим, два последних признака характерны для кислородного голодания головного мозга.) После извлечения из воды были выявлены признаки присасывающего действия маски (кровоизлияния в склеры и кровотечение из носа), а также симптомы баротравмы уха (кровотечение из ушей).Известно, что любой спортсмен-подводник, даже начинающий, при погружении на глубину выравнивает давление в подмасочном пространстве с наружным. При этом достаточно произвести легкий выдох носом под маску. Наличие признаков обжима и баротравмы уха у опытного спортсмена-подводника подтверждает, что он пошел ко дну, уже находясь в бессознательном состоянии. Значит, потеря сознания произошла на поверхности в результате гипервентиляции и наступившей затем гипоксии.
Гипервентиляция перед нырянием делается для того, чтобы увеличить запасы кислорода в организме, что позволяет ныряльщику находиться под водой более продолжительное время. Например, В. И. Тюрин приводит данные о том, что гипервентиляция воздухом удлиняет время произвольной задержки дыхания относительно исходной величины в 1, 5 раза, дыхание кислородом в 2, 5 раза, гипервентиляция кислородом - в 3 раза. Важно, что гипервентиляция кислородом исключает потерю сознания у ныряльщика при возникновении даже непроизвольной задержки дыхания.
При гипервентиляции запасы кислорода в организме увеличиваются за счет следующих факторов: повышения его содержания в артериальной крови на 2-%', весьма значительного увеличения парциального давления кислорода в альвеолярном воздухе - на 40-50% против исходного; повышения напряжения кислорода в плазме крови. Следует учитывать, что тканевое дыхание обеспечивается именно физически растворенным в тканях кислородом. В покое в плазме крови содержится 0, 3 мл кислорода на 100 мл крови, а при дыхании чистым кислородом - до 22 мл (С. В. Аничков, 1954). Кислород, растворенный в плазме крови, находится почти в полном равновесии с альвеолярным воздухом и определяет снабжение эритроцитов кислородом (А. М. Чарный, 1961). Поэтому, чем выше парциальное давление кислорода в альвеолярном воздухе, тем большее количество кислорода поступает в плазму крови и межтканевую жидкость. Следовательно, при гипервентиляции создается достаточно большой запас кислорода в организме, что позволяет значительно увеличить время произвольной задержки дыхания и длительность пребывания ныряльщика под водой.
Указанное положительное влияние произвольной гипервентиляции проявляется лишь при ее правильном выполнении. Если произвольная или непроизвольная гипервентиляция затягивается, то в организме возникает ряд нарушений функций некоторых органов и систем органов, которые могут привести не только к потере сознания, но и к остановке дыхания и смерти.
При затянувшейся гипервентиляции одновременно с увеличением содержания в организме кислорода происходит <вымывание> из легких углекислоты и снижение напряжения ее в крови - гипокапния. В норме в альвеолярном воздухе содержание углекислоты сохраняется на постоянном уровне.
Углекислота является конечным продуктом обменных процессов в организме. Это - физиологический раздражитель дыхательного центра и регулятор тонуса кровеносных сосудов. Некоторое количество углекислоты должно постоянно присутствовать в крови. Содержание углекислоты в артериальной крови при обычных условиях составляет 41 мм рт. ст., в венозной - 43-45 мм рт. ст. и в альвеолярном воздухе - около 40 мм рт. ст. После гипервентиляции парциальное давление углекислоты в альвеолярном воздухе снижается до 12- 16 мм рт. ст.
В ответ на <вымывание> углекислоты из легких и крови происходит рефлекторное сужени е сосудов головного мозга. Это предотвращает избыточное удаление углекислоты из тканей мозга. Через суженные кровеносные сосуды поступление крови к мозгу резко уменьшается, и снабжение последнего кислородом падает, что приводит к гипоксии даже при наличии повышенного количества кислорода в артериальной крови после гипервентиляции.
В опытах С. Шварц и Р. Бреслау (1968) гипервентиляция кислородом под давлением 4 ата (0, 4 МПа) не приводила к возникновению кислородных судорог вследствие резкого спазма сосудов головного мозга и уменьшения доставки кислорода к мозгу. Хотя без гипервентиляции под таким давлением кислорода кислородные судороги обычно возникают через 5-15 мин. Дыхание чистым кислородом под повышенным давлением без гипервентиляции также приводит к сужению сосудов головного мозга, но не в такой степени, как в результате гипокапнии. Состояние кислородного голодания головного мозга при гипервентиляции усугубляется развитием гипоксического коллапса. В этом случае происходит снижение тонуса сосудов, расширение кровеносных сосудов и капилляров и, следовательно, депонирование и уменьшение объема циркулирующей крови, что, в свою очередь, вызывает падение артериального кровяного давления и усиление гипоксии.
Кроме сужения сосудов головного мозга <вымывание> углекислоты из легких при гипервентиляции приводит к изменению кислотно-щелочного равновесия в организме в сторону ощелачивания. Возникает газовый алкалоз, так как в организме уменьшается количество кислот. Ощелачивание крови и мозговой ткани приводит к тому, что сродство гемоглобина к кислороду увеличивается, ухудшается диссоциация окси-гемоглобина, т. е. отщепление кислорода от гемоглобина происходит с большим трудом. И даже при наличии в крови достаточного количества кислорода гемоглобин прочно удерживает его и затрудняет переход к тканям мозга. Это явление открыто русским ученым Б. Ф. Вериго в 1892 году, спустя 10 лет подтверждено учениками X. Бора в Копенгагене и в результате получило название эффекта Вериго - Бора.
Дальнейшие исследования вопроса показали, что сродство гемоглобина к кислороду увеличивается также и при сильном закислении крови и тканей мозга, например в состоянии клинической смерти. Газовый алкалоз при гипервентиляции еще более усиливает гипоксию головного мозга и ухудшает состояние человека. Гипоксия при гипервентиляции воздухом является первопричиной всех патологических нарушений в организме. Но это только начальная причина. Дальнейшие события являются результатом развившейся гипоксии. Гипоксия головного мозга и дыхательного центра при затянувшейся гипервентиляции воздухом может привести к остановке дыхания и трагическому исходу.
При гипервентиляции кислородом под атмосферным давлением гипоксии не наступает, хотя <вымывание> углекислоты и сужение сосудов головного мозга происходит точно так же, как и при гипервентиляции воздухом. Но сознание при этом не теряется. Высокое парциальное давление кислорода в этом случае обеспечивает протекание обменных процессов в мозге. Это подтверждает, что причиной потери сознания и остановки дыхания при гипервентиляции воздухом в конечном счете является гипоксия.
Профилактика потери сознания при гипервентиляции
При плавании в комплекте ╪ 1 важным является знание симптомов начинающегося кислородного голодания головного мозга и умение предупредить серьезные последствия, которые могут возникнуть при гипервентиляции. При возникновении гипоксии головного мозга во время гипервентиляции появляются предвестники потери сознания, которые носят название ауры (от лат. aura - дуновение ветерка). Это значит, что начальные симптомы гипоксии выражены настолько слабо, что их трудно уловить. Правда, на суше они более ощутимы. Это головокружение, звон в ушах, состояние легкого оглушения, ощущение ползания мурашек в конечностях, парэстезии, в дальнейшем- тягостное чувство дурноты, тремор конечностей, нарушение координации движений. Во время плавания с дыхательной трубкой аура проявляется лишь чувством непонятной неловкости, легкого оглушения и тревоги, которая переходит в чувство страха, а непосредственно перед потерей сознания-страха смерти, что подгоняет пловца к берегу. Скорость плавания при этом увеличивается, и трагический исход ускоряется. Между тем при возникновении ощущения неловкости и тревоги достаточно прекратить плавание, повернуться на спину и задержать дыхание на вдохе сколько возможно. Произойдет накопление углекислоты в крови и тканях мозга, и хорошее самочувствие восстановится.
Для увеличения продолжительности произвольной задержки дыхания ныряльщики, как правило, производят перед погружением в воду гипервентиляцию - повышенную вентиляцию легких, существенно превышающую ту, которая необходима для удовлетворения обмена веществ [H.M. Vernon, 1909; P.F. Paulev, 1969; A. Igarashi, 1969 et al.]. Сущность ее состоит не столько в накоплении резервов кислорода в организме, сколько в удалении из него возможно большего количества СО2. Интенсивное промывание легких атмосферным воздухом способно повысить содержание кислорода в воздухе альвеол приблизительно с 14-15 % (99,8-106,9 мм рт. ст.) до 16-17 % (114,8-121,2 мм рт. ст.), увеличив таким образом количество этого газа в легких на 100-200 мл. При этом дополнительного насыщения крови кислородом не происходит, так как гемоглобин крови при обычном дыхании почти полностью насыщен кислородом. Самое большое, что может быть дополнительно воспринято кровью, это 50-100 мл. В общем при гипервентиляции количество кислорода в организме возрастает на 300-350 мл, что обеспечит возможность увеличения апноэ в покое в среднем еще на 60 с, а при физической нагрузке, в зависимости от ее интенсивности, только на 15-25 с [Я.А. Эголинский, 1955].
Во время гипервентиляции альвеолярный воздух, содержащий приблизительно 5,0-5,6 % СО2 (35,7 - 39,3 мм рт. ст.), значительно разбавляется атмосферным воздухом. Напряжение СО2 в альвеолярном воздухе резко падает, и углекислота крови усиленно выделяется в легкие в результате того, что поступление СО2 из тканей в крови не увеличено, а выделение ее усилено, содержание углекислоты в крови снижается. Благодаря этому при последующей задержке дыхания гиперкапнический стимул возбуждает дыхательный центр значительно позже, чем в тех случаях, когда усиленная вентиляция легких не производится, и продолжительность апноэ увеличивается.
Возможно, что гипервентиляция увеличивает время задержки дыхания и чисто механически. При ее проведении у человека раздражаются механорецепторы легких, а это снижает чувствительность дыхательного центра к хеморецепторным влияниям.
Спортсмены-ныряльщики после предварительной гипервентиляции легких атмосферным воздухом демонстрируют длительное апноэ. Рекорд мира принадлежит фридайверу из Германии - Тому Ситасу - 8 мин. 58 сек. 12.12.2004.
Наибольшей продолжительности произвольной задержки дыхания удается добиться после гипервентиляции кислородом, она позволяет значительно отсрочить формирование императивного стимула, поскольку на длительное время устраняет развитие в организме гиперкапнии и гипоксемии. В 1959 г. американец Р. Форстер (Ричмонд, Калифорния) после тридцатиминутной усиленной вентиляции легких кислородом пробыл под водой без движения на глубине 5,06 м - 13 мин. 42,5 с (рекорд мира).
В литературе есть напоминание об опасности продолжительной гипервентиляции легких, которая может привести к непроизвольному апноэ и потере сознания [C.R. Bainton, R.A. Michell, 1966; D.J.C. Cunningham, 1974; А.М. Коровин, 1971, 1973]. Между тем ряд исследователей отмечает, что после произвольной гипервентиляции легких остановки дыхания у здоровых людей обычно не наступает [И.С. Бреслав, 1975, 1984; И.С. Бреслав, В.Д. Глебовский, 1981].
Возникновение непроизвольного апноэ и потери сознания при гипервентиляции связываются, главным образом, с быстрым падением напряжения СО2 и увеличением рН в артериальной крови. Установлено, что функциональные нарушения в ЦНС появляются, как правило, при снижении рСО2 в альвеолярном воздухе, а, следовательно, и в артериальной крови ниже 25 мм рт. ст. Это соответствует изменениям рН крови в пределах 7,56-7,62 [G. Weimann, 1976]. Наиболее быстрое падение рАСО2 отмечается в течение первых 5-20 дыхательных движений [I.S. Meyer, F. Goton, 1960]. Даже сравнительно непродолжительная гипервентиляция приводит к сужению кровеносных сосудов головного мозга и, тем самым, вызывает уменьшение церебрального кровотока на 35 %, что имеет немаловажное значение в усилении гипоксических состояний и предрасположенности к развитию обморока.
При гипокапнии изменяются также кривая диссоциации оксигемоглобина влево, и из-за повышенного сродства гемоглобина к кислороду затрудняется переход О2 из крови капилляров в ткани. Так как гипервентиляция представляет некоторую опасность, время ее проведения должно быть строго лимитировано и не превышать 60 с. К тому же более длительная гипервентиляция почти не увеличивает продолжительность апноэ, так как эффективность ее по снижению СО2 в альвеолярном воздухе и артериальной крови ограничена.
Данные обследования спортсменов показали, что гипервентиляция, проводимая в течение 60 с, снижает концентрацию СО2 в воздухе легких с 5,5 до 3,4 % (35,7-24,2 мм рт. ст.). Увеличение времени ее проведения практически не имеет смысла, так как спустя 120 с содержание СО2 падает до 3,2 % (22,8 мм рт. ст.), то есть уменьшается всего на 0,2 %, а через 180 с достигает 2,7 % (19,2 мм рт. ст.) и, таким образом, снижается еще на 0,5 % [В.П. Пономарев, В.Т. Ступак, 1973].
Кроме того, авторы показали, что гипервентиляция продолжительностью 60 с наиболее безопасна для спортсменов. После усиленной вентиляции легких длительностью 60 с средний объем дыхания составлял 93,3 л (75-100 л), 95 % испытуемых правильно оценивали уровень гипоксемии и прекращали задержку дыхания при снижении насыщения крови кислородом до 63 % НвО2 и падении кислорода в альвеолярном воздухе до 6,5 %. После гипервентиляции продолжительностью 120 с средний объем дыхания составлял 173,4 л (127,0-234,0 л), это задание могли выполнить 80 % испытуемых; а после 180 с - объем дыхания в среднем составлял 236,7 л (197-334 л) - лишь 60 %. В период проведения усиленной вентиляции легких как на суше, так и в воде, падение содержания СО2 в крови испытуемых вызывало в отдельных случаях покалывание кожи в области туловища и пальцев рук, тоническое судорожное сокращение мышц кистей и стоп. Признаки выраженной гипокапнии отмечались у 40 % исследуемых на суше и у 60 % в воде.
Таким образом, усиленная вентиляция легких, по мнению указанных авторов, проводимая спортсменом более 60 с, оказывает отрицательное влияние на способность его к самооценке уровня снижения кислородного резерва во время апноэ и может вызвать судороги мышц конечностей, особенно при нахождении в воде.
Предварительная гипервентиляция, увеличивая продолжительность задержки дыхания, приводит к большей утилизации кислорода и, соответственно, более низкому его содержанию в артериальной крови к концу апноэ [A.B. Craig, 1963].
При нырянии такая ситуация может стать опасной, так как “критическое” напряжение кислорода в артериальной крови, при котором еще возможно нормальное функционирование ЦНС, как уже отмечалось, составляет 27 мм рт. ст. Вслед за этим пределом человек может внезапно потерять сознание в результате острой гипоксии головного мозга. На данное обстоятельство указывал Крейг (Craig, 1976, цит. по D.D. Hickey, C.E.G. Lundgren, 1984), который обобщил данные о 58 случаях обмороков при нырянии, 23 из которых закончились гибелью людей.
Гиповентиляция
- альвеолярная вентиляция, недостаточная по отношению к уровню метаболизма. Гиповентиляция ведет к повышению СО2 в альвеолярном воздухе и увеличению напряжения СО2 в артериальной крови (гиперкапния). Компенсаторно развиваются сдвиги КОС, характерные для дыхательного ацидоза - повышаются стандартный бикарбонат (SB), буферные основания (ВВ), и снижается дефицит буферных оснований (BE), который становится отрицательным. Напряжение кислорода в артериальной крови при гиповентиляции падает, развивается гипоксемия. Наиболее частые причины гиповентиляции: нарушения проходимости и увеличение мертвого пространства дыхательных путей, нарушения функции диафрагмы и межреберных мышц, нарушения центральной регуляции дыхания и периферической иннервации дыхательной мускулатуры.
ГИПОВЕНТИЛЯЦИЯ АЛЬВЕОЛЯРНАЯ ПЕРВИЧНАЯ
(центральная альвеолярная гиповентиляция) - патологическое состояние, обусловленное нарушением автоматической регуляции дыхания вследствие снижения чувствительности дыхательного центра к углекислоте. Наблюдается иногда после перенесенного энцефалита, а также при отравлении опиатами. Во многих случаях установить причину не представляется возможным. Состояние встречается чаще у мужчин в возрасте 30-60 лет. Клинически оно проявляется урежением и уменьшением глубины дыхания, сонливостью, головной болью. Нередко наблюдается апноэ во время сна. Как правило, отмечается цианоз. Ощущение одышки обычно отсутствует. Волевым усилием больной может на короткое время увеличить объем дыхания, в результате чего цианоз исчезает. Тесты с задержкой дыхания обычно повышены. В крови выявляются гипоксемия, гиперкапния и компенсаторная гиперглобулинемия с повышением количества гемоглобина. При длительном течении в результате альвеолярной гипоксии могут развиться вторичная легочная гипертензия и легочное сердце.
Лечение разработано недостаточно. Дыхательные аналептики обычно неэффективны. В тяжелых случаях применяется искусственная или вспомогательная вентиляция, особенно в ночное время, когда дыхательная недостаточность нарастает. Предложены методы электростимуляции диафрагмальных нервов, в том числе с имплантацией стимуляторов под кожу. Прогнозирование должно быть осторожным.
ГИПОВЕНТИЛЯЦИЯ ПРИ НАРУШЕНИЯХ ФУНКЦИИ ДИАФРАГМЫ
Диафрагма является основной мышцей, обеспечивающей легочную вентиляцию, и ее значение может быть в определенной мере сопоставлено со значением сердечной мышцы, осуществляющей кровообращение. Декомпенсация функции диафрагмы является важнейшим механизмом танатогенеза у больных, погибающих от дыхательной недостаточности при острой или хронической патологии легких. Однако в настоящей главе будут рассмотрены лишь те нарушения вентиляции, которые возникают в результате патологии собственно диафрагмы. К такой патологии относятся паралич диафрагмы, релаксация диафрагмы, диафрагмальные грыжи различного генеза и некоторые другие состояния.
Причиной наиболее часто встречающегося одностороннего паралича диафрагмы бывает инвазия диафрагмального нерва злокачественной опухолью легкого или средостения. Встречается случайное повреждение нерва во время операции, травмы или же нарушение его функции в результате вирусной инфекции. Операции, специально направленные на создание одностороннего паралича диафрагмы при туберкулезе (френикотомия, френитрипсия, френикоэкзерез, френикоалкоголизация), в настоящее время практически не используются. Двусторонний паралич диафрагмы обычно является следствием поражения шейного отдела спинного мозга. Описаны холодовые повреждения обоих диафрагмальных нервов при местном охлаждении сердца во время внутрисердечных вмешательств. Паралич диафрагмы ведет к резкому одно- или двустороннему уменьшению легочных объемов и соответственному нарушению вентиляции.
Односторонний паралич диафрагмы обычно не дает симптомов или же проявляется снижением толерантности к значительным нагрузкам. При двустороннем параличе отмечается одышка с участием в дыхании вспомогательной мускулатуры. Дыхательная недостаточность усугубляется в горизонтальном положении, когда диафрагма поднимается еще более высоко. При этом обычно хорошо определяется парадоксальное движение передней брюшной стенки, западающей во время вдоха. При рентгеноскопии обнаруживается высокое стояние купола (куполов) диафрагмы, неподвижность или же парадоксальный подъем во время вдоха, особенно при закрытых верхних дыхательных путях. Функциональное исследование при двустороннем параличе выявляет резкое уменьшение общего объема и жизненной емкости легких и дополнительного объема вдоха; при одностороннем - соответствующие объемы снижаются лишь на 20-25 %. В положении больного лежа объемные показатели дополнительно ухудшаются.
Лечение и прогноз паралича диафрагмы зависят от его причин. Односторонние параличи специального лечения не требуют. При двусторонних параличах, связанных с поражением спинного мозга, рекомендуется постоянная электростимуляция одного из диафрагмальных нервов на шее с помощью имплантируемого стимулятора. Поражения нервов, связанные с вирусной инфекцией или холодовой травмой во время сердечных операций, нередко самопроизвольно ликвидируются через 6-8 мес.
Релаксация диафрагмы (идиопатическая релаксация диафрагмы, эвентрация диафрагмы) является редким врожденным дефектом, состоящим в недоразвитии диафрагмальной мышцы; встречается чаще у мужчин, бывает одно- или двусторонней, причем слева релаксация обычно бывает тотальной, а справа - частичной. Нарушения вентиляции сходны с таковыми при параличе диафрагмы. Чаще встречающиеся односторонние релаксации протекают почти бессимптомно. Рентгенологически обнаруживается высокое стояние купола (куполов) диафрагмы, причем справа частичная релаксация, заполняемая выбухающим куполом печени, иногда требует дифференцирования с опухолью (диафрагмы, легкого, печени). Диагноз уточняется с помощью пневмоперитонеума, при котором выбухающая часть купола контрастируется воздухом.
Лечение при односторонних поражениях чаще всего излишне, хотя описаны операции, уменьшающие площадь релаксированного купола диафрагмы и увеличивающие объем соответствующего гемиторакса (диафрагмо-аппликация, пластика синтетической тканью). Тотальная двусторонняя релаксация, по-видимому, не совместима с жизнью, и лечение ее почти не разработано.
Грыжи естественных отверстий диафрагмы (пищеводного отверстия, отверстий Морганьи и Бохдалека) редко вызывают выраженные нарушения вентиляции. Гастроэзофагеальный рефлюкс, характерный для скользящих грыж пищеводного отверстия, может обусловить повторную аспирацию желудочного содержимого, особенно в ночное время, и иметь отношение к патогенезу острых и хронических бронхолегочных заболеваний, в том числе бронхиальной астмы. Оперативное лечение этих грыж (операция Ниссена) в ряде случаев благоприятно сказывается на течении легочной патологии.
Врожденные дефекты (ложные грыжи) диафрагмы у новорожденных, наблюдающиеся чаще слева, обусловливают массивное перемещение брюшных органов в плевральную полость, компрессионный коллапс легкого и смещение средостения в противоположную сторону, что вызывает острую дыхательную недостаточность, проявляющуюся резкой одышкой, цианозом и двигательным беспокойством ребенка. Диагноз уточняется рентгенологическим исследованием, при котором в левой плевральной полости выявляются раздутый газом желудок и петли кишечника, а средостение оказывается смещенным вправо. Ситуация требует немедленного оперативного вмешательства, направленного на восстановление непрерывности купола диафрагмы.
Травматические разрывы (ложные грыжи) диафрагмы наблюдаются при торакоабдоминальных ранениях, а также при закрытых травмах (сдавление груди, живота, падение с высоты). Чаще они наблюдаются слева, поскольку справа печень играет роль пелота. При массивных разрывах в результате перемещения брюшных органов в плевральную полость могут наблюдаться острые дыхательные расстройства в результате коллапса легкого и смещения средостения (одышка, цианоз, тахикардия и т. д.). Небольшие разрывы, особенно при тяжелой сочетанной травме, часто остаются нераспознанными. Небольшой объем первоначально перемещенных через дефект диафрагмы брюшных органов может не оказывать существенного влияния на вентиляцию, и лишь при ущемлении в дефекте, когда объем полых органов, находящихся в плевральной полости, резко увеличивается, могут, наряду с острыми явлениями со стороны желудочно-кишечного тракта (острые боли в правом подреберье, рвота, коллапс), наблюдаться выраженные нарушения вентиляции (одышка, цианоз, гипоксемия).
В любом случае травматический дефект диафрагмы является показанием к ургентной или плановой операции, направленной на его устранение после вправления брюшных органов.
Большое значение в обструктивной патологии легких имеет резкое уплощение диафрагмы при эмфиземе, связанное с увеличением объема легких и повышением внутригрудного давления из-за исчезновения эластической ретракции легких и клапанных нарушений бронхиальной проходимости. Уплощенная диафрагма при сокращении не в состоянии увеличивать внутригрудной объем и, более того, не приподнимает, а стягивает нижние ребра, к которым прикрепляется и, таким образом, препятствует вдоху. Этот феномен наблюдается в терминальных фазах дыхательной недостаточности, и воздействие на него представляется проблематичным.
Так называемый флаттер диафрагмы (диафрагмальный миоклонус, синдром Левенгука) представляет собой крайне редкое страдание, характеризующееся пароксизмально возникающими частыми (около 100 в минуту) сокращениями диафрагмы, как бы накладывающимися на ее дыхательные экскурсии. Во время приступов отмечаются одышка, ощущение подергивания в нижней части груди и видимая на глаз пульсация в эпигастральной области. Частота приступов уменьшается от приема антигистаминных препаратов.
ГИПОВЕНТИЛЯЦИЯ, СВЯЗАННАЯ С НЕЙРОМУСКУЛЯРНОЙ ПАТОЛОГИЕЙ И ПОРАЖЕНИЯМИ СПИННОГО МОЗГА.
В осуществлении дыхательного акта наряду с диафрагмой (см. также гиповентиляция при нарушениях функции диафрагмы) принимают участие межреберные мышцы, вспомогательная дыхательная мускулатура (например, лестничные мышцы) и мышцы брюшной стенки, координированная деятельность которых обеспечивает вдох и выдох. Системные заболевания собственно мышц (мышечные дистрофии, полимиозиты, миотонические дистрофии) и нервно-мышечных синапсов (миастения гравис, ботулизм, синдром Итон-Ламбера и др.), ведущие к снижению функциональных возможностей мышц, обусловливают возникновение гиповентиляционного синдрома, характеризующегося в первую очередь снижением жизненной емкости легких за счет уменьшения резервных объемов вдоха и выдоха при сохраняющейся функциональной остаточной емкости. Дыхательные расстройства при некоторых нейромускулярных заболеваниях, например миастении, могут усугубляться применением антихолинэстеразных препаратов, способствующих бронхоспазму и гиперсекреции, что ведет к необходимости увеличения работы дыхания, возрастанию функциональной остаточной емкости и ускоряет наступление декомпенсации.
Нарушения функции спинного мозга могут обусловливать аналогичные по механизму вентиляционные нарушения. При травме спинного мозга на уровне Th6-L1 страдают мышцы брюшной стенки, что делает невозможным выдох ниже уровня функциональной остаточной емкости. Поражение грудных сегментов парализует сокращения межреберных мышц, что ведет к снижению ЖЕЛ и уменьшению силы активного выдоха. Повреждение шейного отдела ниже С5 выключает функцию всех дыхательных мышц, кроме диафрагмы, в результате чего ЖЕЛ снижается на 30-40 %, а выдох осуществляется только пассивно. Наконец, повреждение спинного мозга в области сегментов С3-С5 парализует диафрагму, вследствие чего возможность спонтанной вентиляции исключается.
При амиотрофическом боковом склерозе в типичных случаях поражаются шейный и грудной отделы спинного мозга, причем в определенной степени избирательно нарушается функция различных групп дыхательных мышц, включая диафрагму, что ведет к тяжелым нарушениям вентиляции, вплоть до полного ее прекращения.
Слабость дыхательной мускулатуры наиболее тонко и притом до возникновения нарушений газового состава крови выявляется с помощью определения максимального статического давления вдоха (МСДвд) и максимального статического давления выдоха (МСДвыд), измеряемых с помощью внутрипищеводного баллона. Для этого больного при закрытых верхних дыхательных путях побуждают осуществить максимальное инспираторное усилие (от уровня остаточного объема) и максимальное экспираторное усилие (от уровня общей емкости легких). Максимальное статическое давление вдоха менее 30 см вод. ст. при жизненной емкости менее 800 мл свидетельствует об угрожающей слабости дыхательной мускулатуры, которая может привести к тяжелым вентиляционным расстройствам.
Дыхательная недостаточность, связанная с нейромускулярной или спинномозговой патологией, клинически проявляется чувством удушья, потливостью, возбуждением, психической неадекватностью, цианозом при поверхностном учащенном дыхании. При нарастании явлений наступают гиперкапническая кома и смерть.
Помощь при нарушениях дыхания, связанных с расстройствами функции дыхательной мускулатуры, состоит в лечении, в первую очередь основного заболевания. При возникновении критических нарушений дыхания показаны различные виды вспомогательной и искусственной вентиляции легких. Кислородотерапия неэффективна и может оказаться даже вредной. При нарушениях бронхиальной проходимости того или иного генеза применяют β2‑адреностимуляторы, метилксантины, тщательный туалет бронхиального дерева. Прогноз, как правило, неблагоприятный.
ГИПОВЕНТИЛЯЦИЯ, СВЯЗАННАЯ С ПАТОЛОГИЕЙ ГРУДНОГО ОТДЕЛА ПОЗВОНОЧНИКА,
наблюдается главным образом при выраженном кифозе, кифосколиозе, а также при тяжелых формах анкилозирующего спондилоартрита. Причина кифоза (кифосколиоза) в большинстве случаев неизвестна. Нередко он наблюдается как следствие туберкулезного спондилита, тяжелой травмы позвоночника, остеомаляции и нейромускулярных заболеваний (полиомиелит, сирингомиелия и др.). Одновременно с деформацией позвоночника обычно происходит деформация всего реберного каркаса грудной стенки. При выраженном кифозе (кифосколиозе) наблюдается резкое уменьшение легочных объемов, в частности увеличивается отношение дыхательного объема к уменьшенной ЖЕЛ. В результате увеличение объема вентиляции может осуществляться только за счет учащения, а не углубления дыхания. Это ведет к увеличению удельного веса вентиляции мертвого пространства, объем которого остается постоянным. В условиях, способствующих уменьшению частоты и глубины дыхания (введение седативных, наркотических средств, респираторная инфекция), альвеолярная вентиляция резко ухудшается, в результате чего нарастают гипоксемия и гиперкапния.
Кифосколиоз умеренной, а иногда и значительной, выраженности может длительное время протекать без выраженной дыхательной недостаточности и проявляться лишь в снижении толерантности к значительным нагрузкам. При возникновении дыхательной недостаточности больные начинают жаловаться на одышку, утомляемость, головную боль. Иногда наблюдается апноэ во время сна. Объективно обнаруживаются характерная для кифосколиоза деформация грудной клетки и позвоночника, ограничения дыхательных экскурсий, цианоз. При исследовании газов крови обнаруживаются гиперкапния и гипоксемия. При длительном течении могут развиться гиперглобулия, признаки легочного сердца. Больные обычно подвержены респираторным инфекциям, которые протекают у них тяжело и могут сопровождаться обострением дыхательной недостаточности и летальным исходом.
Помощь при наличии дыхательной недостаточности состоит в ограничении физических нагрузок, кислородотерапии, тщательной профилактике и своевременном интенсивном лечении респираторных инфекций. Седативные средства и наркотики строго противопоказаны. При тяжелой дыхательной недостаточности и выраженной гиперкапнии показаны различные виды вспомогательной и искусственной вентиляции, иногда - трахеостомия, несколько уменьшающая вредное пространство и облегчающая туалет бронхиального дерева. В молодом возрасте применяются пластические операции, устраняющие искривление позвоночника (внутренняя фиксация) и способствующие улучшению вентиляционной функции. Прогноз при выраженных дыхательных нарушениях неблагоприятный.
Анкилозирующий спондилоартрит - редкое, в значительной мере генетически детерминированное заболевание, как правило, поражающее мужчин. В результате анкилоза межпозвоночных и реберно-позвоночных сочленений реберный каркас фиксируется в положении вдоха и вентиляция осуществляется почти исключительно за счет диафрагмы. У некоторой части больных в верхних долях возникают фиброзные изменения с постепенным формированием полостей, содержащих воздух, в которых могут возникать аспергилломы. Патогенез изменений в легочной ткани пока не выяснен.
Клинические проявления развиваются исподволь и вначале мало беспокоят больных. Они состоят в затруднениях при сгибании и разгибании туловища, перемежающихся болях в нижних отделах груди, уменьшении аппетита, потере массы тела, субфебрильной температуре тела. Одышка и другие признаки дыхательной недостаточности наблюдаются редко. При возникновении легочных изменений возникает небольшой кашель со скудной слизистой мокротой, а при присоединении аспергиллеза - кровохарканье. Рентгенологически выявляются признаки анкилозирующего спондилоартрита, а у ряда больных - очаговые и ячеистые изменения в верхних отделах легких, склонные к медленному прогрессированию и содержащие воздух или колонии актиномицетов. При исследовании функции легких выявляются умеренные ограничительные нарушения. Гипоксемия встречается редко.
Лечение разработано недостаточно. Кортикостероиды и иммунодепрессанты обычно оказывают небольшой симптоматический эффект. Попытки резекции пораженных отделов легких заканчивались большим числом осложнений (до 50 % эмпием и бронхиальных свищей). Прогноз для жизни, в общем, благоприятен.
ГИПОВЕНТИЛЯЦИЯ, СВЯЗАННАЯ С ОЖИРЕНИЕМ
(гиповентиляция при синдроме Пиквика), встречается приблизительно у 15-20 % лиц со значительным избытком массы тела. Ее патогенез нельзя считать окончательно изученным, однако существенную роль, по-видимому, играют такие факторы, как повышенная потребность в кислороде и повышенная продукция углекислоты у ожиревших больных, снижение у этих больных податливости грудной стенки и соответственное возрастание работы дыхания в условиях ожирения и ослабления дыхательной мускулатуры, высокое стояние диафрагмы, которое ведет к уменьшению дыхательных объемов, особенно функциональной остаточной емкости и резервного объема выдоха. Развитию гипоксемии у ожиревших лиц способствует также увеличение объема закрытия мелких дыхательных путей и соответствующее нарушение соотношения между вентиляцией и кровотоком. Обычно расстройства усугубляются в положении лежа на спине из-за еще большего подъема диафрагмы. В результате альвеолярной гиповентиляцин и гипоксемии развиваются легочная гипертензия, гиперглобулинемия и повышение содержания гемоглобина в крови, а также склонность к гиперкоагуляции.
Больные, страдающие нарушениями вентиляции в связи с ожирением, обычно сонливы, вялы, страдают головными болями, выраженной одышкой при небольших физических нагрузках или даже в покое. Отмечается цианоз. Чрезвычайно характерным признаком является апноэ во время сна. Иногда возникают острая дыхательная недостаточность, аритмии, декомпенсация правого сердца и даже внезапная смерть в результате ночного апноэ или тромбоэмболии легочной артерии, характерной для данного синдрома.
Лечение состоит в основном в борьбе с ожирением. Полезны приподнятое положение верхней части туловища во время сна и отдыха, кислородотерапия. Некоторые рекомендуют систематическое применение антикоагулянтов для профилактики тромбоэмболических осложнений.
Прогноз следует определять с осторожностью, однако в случае успеха борьбы с ожирением и значительным уменьшением массы тела функция дыхания, как правило, нормализуется.
Справочник по пульмонологии / Под ред. Н. В. Путова, Г. Б. Федосеева, А. Г. Хоменко.- Л.: Медицина
что это такое, симптомы, причины, последствия, как делать гипервентиляцию
Гипервентиляция легких – это чрезмерно быстрое и глубокое дыхание, которое, вероятно, уже испытывали многие. В фильмах изображают гипервентиляцию – как популярный способ показать людей, находящихся под сильным психическим стрессом: страдальцы внезапно начинают дышать быстрее и глубже, становятся мелово-белыми, и, наконец, кто-то врывается с пластиковым пакетом, в который несчастные должны выдыхать и вдыхать. На самом деле, острое психическое напряжение может привести к острой гипервентиляции, но симптом также может быть хроническим. И это не всегда вина психики. Прочитайте всю важную информацию о «гипервентиляции» и о том, почему пластиковый пакет во многих случаях вполне законен.

Гипервентиляция легких: описание
Термин гипервентиляция легких описывает чрезмерное («гипер») проветривание легких . Поначалу это звучит странно, но это может произойти при учащенном и углубленном дыхании . В результате, так называемое парциальное давление углекислого газа (СО 2 ) в легких и в циркулирующей крови уменьшается, что, в свою очередь, сдвигает рН крови в щелочной (основной) диапазон. Гипервентиляция не имеет ничего общего с нормальным ускорением дыхания при физической нагрузке.
На самом деле, снижение парциального давления CO 2 автоматически вызывает неосознанный рефлекс для снижения дыхательной активности, но при гипервентиляции эта петля нарушается. Все это более подробно:
Легкие ответственны за жизненно важный газообмен крови. Он снабжает его свежим кислородом и, в свою очередь, CO 2, образующийся при клеточном дыхании, который выделяется через легкие. При гипервентиляции дыхание становится более быстрым, но в то же время дыхание становится глубже. Поскольку при нормальном дыхании кровь уже почти на 100 процентов насыщена кислородом, гипервентиляция не вызывает дополнительной оксигенации организма. Тем не менее, концентрация СО 2 в крови все больше и больше снижается, что имеет далеко идущие последствия.
При нормальных обстоятельствах полученный CO 2 растворяется в крови и связывается там как углекислота . Как следует из названия, это, в свою очередь, оказывает подкисляющее влияние на уровень pH в крови. По мере того, как содержание CO 2 и, следовательно, содержание углекислоты уменьшается, происходит подщелачивание крови, таким образом, pH , который должен составлять около 7,4, таким образом, увеличивается. Созданное таким образом состояние называется «респираторный алкалоз».
Гипервентиляция и мозг
Организм человека снабжен целым рядом защитных функций и рефлекторных механизмов, которые обычно очень значимы и хорошо выполняют свою работу. Однако при определенных обстоятельствах такой рефлекторный механизм также может быть невыгодным. Это также верно в случае гипервентиляции в отношении мозгового кровотока.
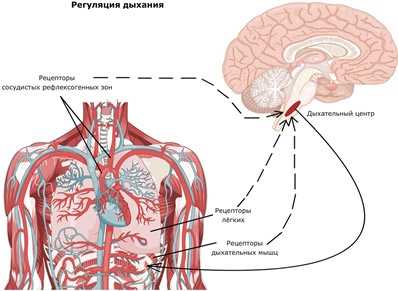
Если в крови повышена концентрация СО 2 , это обычно сопровождается снижением содержания кислорода. Специальные рецепторы в парной сонной артерии и аорте (главной артерии) способны измерять уровень СО 2 в крови и сообщать об этом мозгу, где обрабатывается сигнал. При высокой концентрации углекислого газа, он (сигнал) вызывает расширение кровеносных сосудов в мозге, так что последний лучше снабжается кровью и, следовательно, получает больше кислорода. Таким образом, механизм этот весьма полезен, поскольку, так обеспечивается достаточное снабжение мозга кислородом, даже если в крови растворяется меньше кислорода.
Однако, наоборот, возникает проблема, заключающаяся в том, что сосуды для кровоснабжения становятся более узкими, как только содержание СО 2 в крови падает, что имеет место в случае гипервентиляции. Это может привести к незначительной недостаточности питания мозга и, таким образом, к таким симптомам, как головная боль, головокружение , сонливость, а также нарушения зрения , особенно при хронической гипервентиляции.
Тетания из-за гипервентиляции легких
Считается, что тетания является нервно-мышечной гиперкислотностью из-за недостатка свободного кальция в крови. Гипервентиляция может развить такой (относительный) дефицит кальция у пострадавших, что приводит к постоянным мышечным спазмам, а также к ненормальным ощущениям, таким как онемение или покалывание на коже . Но какое отношение гипервентиляция имеет к дефициту кальция? При описанном выше подщелачивании крови некоторые белки выделяют протоны (положительно заряженные ионы) в кровь. Отрицательно заряженные белки, в свою очередь, могут «захватывать» дважды положительные ионы кальция (Ca2 +), которые свободно плавают в крови, вызывая относительный недостаток кальция . Это означает, что хотя общее содержание кальция в организме не снижается, но для многих важных физиологических задач свободные ионы кальция уменьшаются. В результате могут возникнуть мышечные спазмы, которые часто проявляются сначала на руке ( «положение лапы» ) или вокруг рта ( «рот рыбы» ).
Психические или физические причины гипервентиляции
Гипервентиляцию, которая в основном имеет психическое происхождение, следует отличать от тех, которые имеют материальную физическую причину.
В первом случае гипервентиляция появляется со всеми ее симптомами (такими как вышеупомянутые мышечные судороги и аномалии и дискомфорт центральной нервной системы). Но также может ощущаться одышка , возможное стеснение в груди и внезапный раздражающий кашель . Эти явления не имеют физической причины, но обычно являются реакцией психики на сильные эмоциональные состояния.
Напротив, соматогенная (физическая) гипервентиляция происходит на другом уровне – например, потому что что-то мозг не функционирует должным образом. Хотя, в этом могут быть виноваты также и драматические изменения в обмене веществ.
Важно отличать подлинную гипервентиляцию от ускоренного дыхания, которое пытается компенсировать недостаток кислорода или избыточное количество CO2. Подробнее в главе: «Гипервентиляция: причины и возможные заболевания».
Гипервентиляция: причины и возможные заболевания
В принципе, несколько причин гипервентиляции принимаются во внимание, но во многих случаях имеет место именно психическая реакция.
- Например, некоторые люди начинают гипервентиляцию, когда они испытывают сильный стресс . Например, когда они очень нервные или взволнованные , когда они испытывают сильные чувства, такие как гнев или беспокойство , даже боль и депрессивные состояния могут привести к гипервентиляции. Классика – это паническая атака .
- Пациенты, страдающие этим психогенным синдромом гипервентиляции, часто жалуются на другие психосоматические проблемы, такие как желудочно-кишечные проблемы, сердцебиение и бессонница.
Физические причины
Кроме того, расстройства на физическом уровне могут вызвать гипервентиляцию легких:
- При воспалении мозга ( энцефалит ) наличие многих других симптомов , как лихорадка и расстройство дыхательного центра, может привести к гипервентиляции, головным болям, параличу, проблемам со зрением и т.д.
- Схожая ситуация с некоторыми опухолями головного мозга .
- Также у пациентов после инсульта иногда наблюдается гипервентиляция.
- Кроме того, гипервентиляция может возникать как последствия черепно-мозговой травмы .
В дополнение к этим триггерам, непосредственно влияющим на мозг, иногда серьезные нарушения обмена веществ являются причиной чрезмерно усиленного дыхания. Однако, в отличие от чистой гипервентиляции, это попытка организма предотвратить чрезмерное подкисление крови путем снижения уровня углекислого газа – например,
- отравление
- тяжелые инфекции или заражение крови
- крайняя диарея
- серьезные метаболические дисбалансы, такие как диабет или метаболический синдром
Другой тип «неформальной» гипервентиляции, который может показать схожие симптомы , подобные вышеуказанным, является интенсивное дыхание в ответ на общий недостаток кислорода в тканях. Это может произойти, например, в результате сердечной недостаточности или в сочетании с легочной эмболией и другим газообменным расстройством легочной функции.
Когда вам нужно обратиться к врачу?
При физических причинах гипервентиляция часто является хронической и может привести к другим симптомам, таким как глотание воздуха с метеоризмом , частое мочеиспускание , проблемы с сердцем и судороги из-за абсолютного дефицита кальция и сильной головной боли . Поэтому причины гипервентиляции должны быть найдены и устранены, поэтому в любом случае следует обратиться к врачу.
Напротив, психогенная гипервентиляция обычно острая, и симптомы быстро прекращаются, как только человек немного успокоится и его дыхание нормализуется. Тем не менее, посещение врача также желательно, поскольку гипервентиляция, особенно в случаях повышенной заболеваемости, может серьезно повлиять на точную причину заболевания. При необходимости можно вызвать и психолога.
Что делает доктор?
На основании истории болезни врач может получить представление о том, как часто, в какой степени тяжести и в какой связи возникает гипервентиляция или сохраняется ли она постоянно. При необходимости последуют дальнейшие исследования . Физикальное обследование с прослушиванием ( аускультация ) легкого, анализ газов крови (например, позволяет сделать вывод о pH и концентрации O 2 и CO 2 и свободного кальция в крови).
В случае гипервентиляции, вызванной другими заболеваниями, в первую очередь лечится фактическая причина . Кроме того, к последствиям гипервентиляции, которая часто существовала в течение некоторого времени, необходимо подходить осторожно: например, в случае абсолютного дефицита кальция электролит необходимо искусственно заменять, но с большой осторожностью.
В случае психогенной гипервентиляции, прежде всего, необходимо успокоить пациента и дать ему понять, что текущая проблема не будет иметь каких-либо длительных физических последствий. Когда дыхание нормализуется, симптомы быстро исчезают.
Вы можете сделать это самостоятельно
Тем, кто внезапно начинает испытывать гипервентиляцию легких, следует сосредоточиться на попытках дышать с помощью диафрагмы, а не грудной клетки. В этом случае, может помочь положить одну руку на живот и сконцентрироваться на том, чтобы толкать руку животом при вдохе или выдохе, или рукой, чтобы вытолкнуть воздух обратно «из желудка». Люди, которые испытывали гипервентиляцию и помнят ощущения в определенных ситуациях, могут уже использовать это дыхательное упражнение, чтобы заранее предотвратить гипервентиляцию.
Но когда это происходит и вы, возможно, даже испытываете тетанию с мышечными спазмами или покалыванием, простой пластиковый или бумажный пакет доказывает свою ценность . Если человек вдыхает и выдыхает в мешок в течение определенного периода времени, накапливается углекислый газ, и pH крови может постепенно вернуться к норме. Даже врачи применяют это способ по отношению к пациентам.
Те, кто часто страдают от стрессовых ситуаций, должны изучить специальные упражнения на расслабление или так называемые аутогенные тренировки . С этими методами управление острыми стрессовыми ситуациями может быть успешным. Под руководством психолога, психосоматическая терапия может использоваться по мере необходимости . Таким образом, существует множество способов не получить психогенную гипервентиляцию легких .
Вас также может заинтересовать
Гипервентиляционный синдром: развитие, симптомы, лечение
Гипервентиляционный синдром (ГВС) – дыхательное расстройство, обусловленное психоневрологическими факторами, которые нарушают регуляцию вдохов и выдохов. У больных возникает дисфункция дыхательного центра, расположенного в головном мозге, дыхание аномально учащается, формируется патологический дыхательный ритм, увеличивается легочная вентиляция с развитием алкалоза. Пациенты испытывают страх, паникуют, стараются вдыхать как можно глубже, теряют сознание.
ГВС – проявление нейрогенного расстройства дыхания, связанное с поражением вегетативной нервной системы. Иными словами, это один из симптомов ВСД – вегето-сосудистой дистонии. Он возникает в результате различных причин, нарушающих работу ЦНС. Патология имеет острое или хроническое течение. В первом случае под воздействием стресса возникает внезапный приступ учащенного и глубокого дыхания. При хроническом течении больные испытывают затруднения дыхания в течение долгого времени. Синдром встречается среди лиц различных возрастных групп, но чаще среди женщин 30-40 лет.
Впервые синдром был описан в 19 веке врачом из Америки Да Коста, который дал патологии современное название. Больные того времени задыхались, но чем глубже они пытались вдохнуть, тем хуже становилось их состояние. Такие приступы длились часами. Ученые-медики считали основной причиной патологии стресс. В настоящее время число стрессовых и конфликтных ситуаций значительно возросло. Это привело к увеличению случаев развития гипервентиляции. В процессе активного дыхания кислород в избыточном количестве поступает в легкие, а углекислый газ выводится из организма. Клинически этот процесс проявляется сильным головокружением и затрудненным дыханием. Пониженное содержание углекислоты в крови называется гипокапнией, которой обусловлены все признаки ГВС.
У детей причиной синдрома обычно становится страх. Учащенное и глубокое дыхание приводит к дисбалансу в крови кислорода и углекислоты, замедлению диффузии газов между кровью и тканями. Возникает гипоксия мозга, появляются новые соматические расстройства, развиваются тяжелые осложнения. Только грамотное и скорое лечение может облегчить состояние больных. При отсутствии адекватной терапии недуг может перейти в фобию — боязнь нового приступа удушья. Подобный стресс сам по себе провоцирует болезнь. Формируется замкнутый круг.
Диагностика ГВС основывается на результатах специальных тестов, гипервентиляционной пробы, исследования электролитного состава крови. Лечение недуга комплексное, включающее психотерапевтическое воздействие, релаксационную технику, дыхательные упражнения, лекарственную терапию. Первоначальные функциональные изменения в органах полностью устраняются благодаря адекватному лечению. Если синдром не лечить, появляются органические изменения во внутренних органах, и развиваются хронические заболевания.
Этиология
Основная причина ГВС – нарушение вегетативной регуляции функционирования дыхательной системы, к которому приводят различные факторы и состояния:
- психогенные факторы — неврозоподобные состояния, неврастенические расстройства, истерические припадки, фобии, сильные стрессовые воздействия, тревожные расстройства, депрессия, истерический невроз;
- органическое поражение нервной системы — арахноидит, менингит, энцефалит, новообразования и травматические поражения ЦНС, острое нарушение мозгового кровообращения;
- врожденные аномалии;
- лихорадка различного генеза;
- инфекционно-токсический шок;
- беременность;
- нейроинфекции;
- хронические соматические патологии – сахарный диабет, ревматоидный артрит, гипертоническая болезнь, заболевания сердца и дыхательной системы;
- прием некоторых лекарств;
- тяжелые интоксикации различными ядохимикатами, медицинскими препаратами, газами, алкоголем;
- нарушения метаболизма;
- интенсивная физическая нагрузка для нетренированного человека.
Перечисленные выше причины синдрома ослабляют организм, который становится еще больше подвержен недугу. Пусковые факторы развития патологии: стресс, страх, шок, паника, истерия. У детей причиной гипервентиляции является слабое сердце или родовые травмы. В результате сильного психоэмоционального потрясения у них возникает чувство нехватки воздуха: вдох будто блокирует область гортани и не проходит дальше. Детский страх и паника только усугубляют приступ.
Патогенез
Взаимосвязь дыхательной системы и психоэмоционального состояния легко объяснить способностью людей регулировать глубину вдоха и выдоха, задерживать или усиливать дыхание.
Патогенетические звенья синдрома:
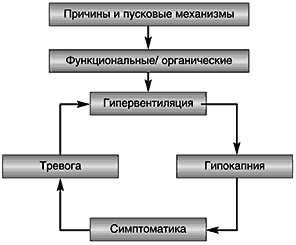
- стресс,
- гипервозбудимость дыхательного центра,
- спазм мышц,
- нарушение чередования вдоха и выдоха,
- дыхательная «аритмия»,
- чувство нехватки воздуха,
- глубокая паника,
- легочная гипервентиляция,
- гипокапния,
- алкалоз,
- изменение активности ферментов и витаминов,
- минеральный дисбаланс,
- нарушение обменных процессов,
- гибель клеток.
Компенсаторно включаются защитные механизмы в легких – бронхи и сосуды спазмируются, снижается артериальное давление, ускоряется синтез холестерина в печени, который уплотняет клеточные мембраны. Эти процессы уменьшают выведение углекислого газа из организма. При условии высокой степени компенсации патологических изменений органов больной человек клинически может некоторое время казаться практически здоровым. Но постепенно спазмы бронхов и сосудов приводят к дефициту кислорода в мозговой ткани, миокарде, почках. Гипоксия проявляется потерей сознания и заканчивается смертью ткани головного мозга.
При гипервентиляции в организме больного возникают одновременно два явления — гипоксия и гипокапния. Недостаточное поступление кислорода в ткани мозга и низкое содержание в крови углекислого газа обуславливают клинические проявления недуга и нарушают работу внутренних органов и систем. У больных нарушается сознание, возникают вегетативные, сенсорные и алгические расстройства. Усиление тревожности поддерживает гипервентиляцию. Так формируется порочный круг, который организм не в состоянии самостоятельно разорвать, даже после прекращения воздействия причинного фактора.
Симптоматика
Особенностью постоянного гипервентиляционного синдрома является его кризовое течение, характеризующееся внезапным появлением клинических признаков, их определенной продолжительностью и быстрым исчезновением. Приступы заболевания повторяются через определенные промежутки времени.

Больные во время приступа жалуются на беспричинную тревожность и беспокойство, одышку, удушье. Они жадно открывают рот и судорожно глотают воздух. Пациенты не в состоянии глубоко вдохнуть, им мешает «ком» в горле. Дыхание становится частым и аритмичным. Постепенно страх усиливается, возникает паника. Больным кажется, что они умирают. Этому способствуют вегетативные проявления – боль в груди, тахикардия, гипертензия. ГВС всегда сопровождается признаками астенизации организма, утратой работоспособности, субфебрильной или фебрильной температурой.
Симптоматика ГВС многообразна и полиморфна. Для синдрома характерна типичная триада клинических признаков: усиленное дыхание, парестезии и тетания. Клиническая картина ГВС состоит из проявлений, которые подразделяют на следующие группы: вегетативные, психоневрологические, моторные, болевые.
- Дыхательные расстройства проявляются чувством нехватки воздуха, сухим кашлем с приступами удушья; неэффективностью вдоха – невозможностью глубоко вдохнуть. Дыхание больных становится более тяжелым и частым по сравнению со здоровыми людьми. В акте дыхания принимает участие вспомогательная мускулатура. Приступы ГВС напоминают таковые при бронхиальной астме. При этом отсутствуют астматические аускультативные признаки. Нарушенное дыхание сопровождается частыми вздохами, кашлем, зевотой, сопением. Эти действия повторяются систематически и беспричинно. Подобные процессы изменяют нормальный газовый состав крови и нарушают рН.
- Сердечные расстройства при ГВС проявляются колюще-давящей болью в сердце; ощущением сердцебиения; скачками давления; тахикардией; мигренью; головокружением; шаткостью походки; шумом в ушах; акроцианозом; гипергидрозом; экстрасистолами. Эти симптомы обусловлены изменением функционального состояния миокарда.
- Нарушения работы ЖКТ проявляются усилением перистальтики, поносом, реже запором, отрыжкой воздухом, сухостью во рту, трудностями при глотании, метеоризмом, рвотой, тянущей болью в эпигастрии.
- Изменение сознания — обмороки, «мушки» и «пелена» перед глазами, расплывчатость зрения, дереализация, нарушение самовосприятия.
- Моторные расстройства — нарушения непроизвольных двигательных актов. Они обусловлены патологическими изменениями в мышечной или нервной системах и проявляются повышением нервно-мышечного напряжения, появлением тремора рук и ног, внутреннего дрожания, судорог.
- Болевые ощущения и нарушение чувствительности — парестезии, онемение лица и кистей, чувство «ползания мурашек» по коже, болезненные ощущения за грудиной и в эпигастральной области, головная боль, миалгия, артралгия, обострение тактильных ощущений.
- Психические расстройства — тревога, страх, бессонница, быстрая смена настроения, беспокойство, печаль и тоска, гиперэмоциональность. Пациенты испытывают постоянное нервное напряжение и не могут полностью расслабиться.
Диагностика
Диагностикой и лечение ГВС занимаются специалисты в области пульмонологии, кардиологии, неврологии и психиатрии. Диагностические мероприятия синдрома начинаются со сбора жалоб и анамнестических данных, визуального осмотра. Поскольку симптоматика недуга неспецифична, специалисты должны исключить у больных органические заболевания внутренних органов, имеющих схожую клиническую картину. Если ГВС развивается у детей, врачи подробно изучают историю беременности матери и наличие осложнений в родах. Чтобы поставить правильный диагноз, необходимы результаты инструментальных и лабораторных методик — УЗИ, кардиографии, спирографии и томографии.
- Существует простой диагностический тест: больного просят глубоко подышать в течение пяти минут, чтобы воспроизвести все симптомы ГВС. После подтверждения или опровержения предполагаемого диагноза симптомы устраняют путем вдыхания воздуха, обогащенным углекислотой, через бумажный или полиэтиленовый пакет.
- Электромиография позволяет определить спастические сокращения мышц, нервно-мышечную гипервозбудимость, тетанию.
- В крови — алкалоз, дефицит кальция и магния.
- Капнография – оценка содержания углекислоты в выдыхаемом в воздухе.
- Исследование газового состава крови при ГВС — пониженное содержание углекислоты и повышенное содержание кислорода.
- На ЭКГ — признаки тахикардии, экстрасистолии, флюктуация ST-сегмента.
- МРТ проводится для исключения заболеваний внутренних органов с аналогичной клинической симптоматикой.
Лечебные мероприятия
Лечение ГВС комплексное, сочетающее фармакотерапию и немедикаментозные методики. Этиотропная терапия направлена на устранение патологических процессов, ставших причиной синдрома. Целью симптоматического лечения является облегчение состояния пациента и уменьшение выраженности клинических симптомов.
Основное лечение недуга направлено на нормализацию нервно-вегетативной сферы и психической деятельности, которая нарушается у больных с ГВС. Для этого проводят лекарственную терапию, психотерапию, физиотерапию, успокоительный массаж, дыхательную гимнастику.
Лекарственное лечение
Медикаментозная терапия ГВС заключается в применении следующих групп препаратов:
- антидепрессантов – «Пароксетин», «Амизол», «Циталон»;
- транквилизаторов – «Феназепам», «Атаракс», «Грандаксин»;
- успокоительных средств – «Новопассит», «Валосердин»;
- антипсихотиков – «Сонапакс», «Нулептил»;
- противосудорожных лекарств – «Карбамазепин», «Финлепсин»;
- препаратов, восстанавливающих ритм сердца – «Конкор», «Эгилок»;
- спазмолитиков и вазодилататоров – «Папаверин», «Трентал», «Пирацетам»;
- β – адреноблокаторов – «Атенолол», «Пропранолол»;
- препаратов кальция и магния – «Панангин», «Магне В6»;
- витаминов группы В – «Мильгамма», «Комбипилен»;
- метаболиков – «Мельфор», «Кавинтон», «Кортексин».
Немедикаментозная терапия
- Сеансы психотерапии помогают пациентам контролировать свое состояние в критических ситуациях и учат их справляться с психоэмоциональным перенапряжением, тревожными мыслями. Методы психического воздействия: психоанализ, самовнушение, поведенческая терапия, релаксационная техника.
- Дыхательная гимнастика предназначена для обучения больных «правильному» дыханию. Она заключается в соблюдении брюшного типа дыхания, определенной длительности вдоха и выдоха, замедлении дыхательного акта. Ежедневные занятия начинают с 5-10 минут и постепенно доводят их до получаса. С помощью специальных упражнений врачи учат пациентов правильно дышать и спокойно себя вести во время гипервентиляционных кризов. Согласно правилам дыхательной гимнастики, больные во время приступа должны дышать через одну ноздрю, прикрывая другую. Это позволит уменьшить поток вдыхаемого кислорода. При начавшемся головокружении следует делать обычный вдох, а выдох сквозь зубы.

- Физиотерапия дает хороший результат. Успешно применяют ванны, бассейн, соляные ингаляции, ароматерапию, магнитотерапию, общеукрепляющий массаж.
- Оптимизация труда и отдыха — запрет на ненормированный рабочий день и ночные дежурства, достаточное количество сна, умеренная физическая нагрузка, исключение компьютерных игр и ограничение просмотра телевизора перед сном, нормализация эмоционального фона в семье и на работе, пешие прогулки, активный отдых на рыбалке или охоте, загородные поездки на дачу. Все эти мероприятия нормализуют психологическую сферу у больных с ГВС.
- Средства народной медицины помогают вылечить ГВС. Для этого применяют успокоительный чай из мелиссы с медом. Его пьют медленно небольшими глотками. Настой или отвар корня валерианы, пустырника и пиона принимают для нормализации работы нервной системы.
- С гипервентиляционным кризом поможет справиться дыхание в ограниченном пространстве — в обыкновенный бумажный или целлофановый пакет. Больные дышат в него, плотно прижавшись губами. Накапливаемая в пакете углекислота восстанавливает газовый состав крови.
После тщательной диагностики и всестороннего обследования больного специалист подберет схему лечения синдрома индивидуально каждому пациенту. Он выберет правильный способ борьбы с недугом и донесет до больного полезную информацию о патологии. Когда пациенты осознают все причинные факторы и механизмы развития недуга, у них пропадет страх и тревога. Чем раньше синдром будет обнаружен, тем быстрее будет получен ожидаемый лечебный эффект.
Адекватное и своевременное лечение обеспечивает полное выздоровление всего за пару месяцев. Чем сильнее больные будут бояться приступов, тем дольше и интенсивнее они будут проявляться.
Прогноз и профилактика
ГВС имеет благоприятный прогноз. Правильно подобранная комплексная терапия позволяет добиться полного выздоровления. Провоцирующие этиопатогенетические факторы при повторном воздействии приводят к рецидиву синдрома. При отсутствии лечения симптоматика недуга усугубляется, качество жизни больных ухудшается.
Профилактические мероприятия при ГВС:
- позитивные мысли и оптимистический настой,
- адекватная реакция на стресс,
- психологическая коррекция имеющихся нарушений,
- лечение заболеваний органов дыхания, сердца, ЖКТ,
- занятия дыхательной гимнастикой, поддерживающие дыхание в норме.
Выполнение этих рекомендаций помогает справиться с затрудненным дыханием, избавляет от тяжелых симптомов ГВС и позволяет полноценно жить.
Видео: о гипервентиляционном синдроме
Гипервентиляция в дыхательных психотехниках.
Идея написать эту статью возникла после того, как я начала организовывать дыхательные тренинги, активно занимаясь дыхательными психотехниками в Европейской школе дыхания.
Меня стали часто спрашивать, не вредно ли дышать часто и глубоко в течение нескольких часов и делать это регулярно? Есть ли отдаленные последствия от влияния усиленного дыхания на организм?
Причина этих вопросов, возможно, заключается в распространении необоснованного мнения о том, что глубоко и часто дышать вредно.
В статьях, посвященных здоровью, рекомендуют дышать поверхностно, не делая глубоких вдохов, из - за опасности гипервентиляции.
«Гипервентиляция – это глубокое, учащенное дыхание, при котором вентиляция легких существенно превышает необходимую, для нормального обмена веществ в данный момент времени».
В учебниках по физиологии дыхания «синдром гипервентиляции» описывается, как стандартный и обязательный физиологический отклик на учащенное дыхание. К симптомам относится знаменитый «карпопедальный спазм» или тетания - непроизвольные подергивания, спазм мышц рук и ног.
Помимо этого, отмечаются боли в грудной клетке, нарастание беспокойства, доходящее до паники, затруднение дыхания. Указывается, что при длительной гипервентиляции возникает гипоксия мозга и происходит потеря сознания, что в дальнейшем приводит к смерти от асфиксии.
При появлении симптомов гипервентиляции советуют немедленно обратиться к врачу. Я не нашла в статьях ни одного описания случая смерти от вышеупомянутого синдрома. Смертельный исход предполагается авторами как логичное продолжение нарастания симптомов, что является ошибкой.
Различают контролируемую (произвольную) гипервентиляцию, когда человек сознательно дышит учащенно (фридайверы перед погружением в воду, практикующие дыхательные психотехники), и неконтролируемую (непроизвольную), когда учащение дыхания происходит вследствие физической нагрузки или встречается у больных истерией, в моменты истерик.
Описаны случаи смерти дайверов от потери сознания под водой. Предполагается, что потеря сознания у них происходит вследствие длительной произвольной гипервентиляции перед погружением, однако точного подтверждения этим предположениям нет.
Так как фридайвинг предполагает помимо гипервентиляции перед погружением, еще и воздействие на организм человека большого количества факторов во время погружения (изменение температуры, плотности окружающей среды, атмосферного давления, психоэмоциональные переживания), что не позволяет отследить воздействие только гипервентиляции, в данной статье, я хочу рассмотреть физиологические изменения в организме во время дыхательного процесса.
Существует целый ряд дыхательных техник, в основе которых лежит учащенное и глубокое дыхание. Ребефинг, холотропное дыхание, вайвейшн, свободное дыхание относятся к их числу.
Рассмотрим ситуацию, когда люди, пришедшие на сессию, дышат лежа, не испытывая физических нагрузок и изменений физических параметров среды. Так проходит большинство дыхательных сессий.
Мой личный опыт говорит о том, что практикуя учащенное и углубленное дыхание в течение часа и более, участвуя в дыхательных сессиях практически ежемесячно, отрицательного влияния на здоровье, как сразу после сессии, так и в последующие годы, не наблюдается.
Наоборот, после сессии, многие испытывают ощущение возрастающей релаксации, легкость в теле, иногда эйфорию.
При регулярных занятиях техниками повышается общий тонус организма, увеличивается работоспособность, снижается потребность во сне, сохраняется позитивный настрой.
Стоит отметить, что во время сессии ребефинга и холотропного дыхания, особенно у новичков, часто наблюдаются симптомы гипервентиляции, которые как правило проходят во время сессии, если дышащий продолжает, либо после того, как он перестает часто и глубоко дышать.
Бывает, что материал, поднятый из бессознательного, вызывает негативные реакции и тогда, какое - то время, человек может чувствовать растерянность и утомление.
Рассмотрим, что происходит в организме при произвольной гипервентиляции.
Человек начинает активно дышать.
«Вначале усиленное дыхание вызывает повышенное вымывание углекислого газа (СО 2) из легких и снижение его концентрации в крови.
В первые 5 -10 минут потери СО2 составляют 1-1,5 л из 120 л имеющихся в организме. Интенсивность дыхания, превышающая обычную в 2-3 раза в этот период обеспечивает наиболее легкое и комфортное вхождение в измененное состояние сознания ( ИСС). С 10 минуты гипервентиляции включаются компенсаторные механизмы, постепенно замедляющие потери СО2.
К ним относятся:
Ø Повышение давления крови в сосудах и как следствие их сужение, т.е спазм.
Спазм сосудов головного мозга препятствует избыточному выведению СО2 из тканей мозга. Поступление крови в Головной Мозг(ГМ) уменьшается. Ограничение поступления крови вызывает торможение коры ГМ, активизируются глубокие структуры мозга, актуализируя воспоминания раннего детства, а также вызывая симптомы слабости, тетании и легкой эйфории. Т.е возникает измененное состояние сознания, что подтверждается субъективными отчетами пациентов и результатами исследования электрической активности головного мозга.
Ø Переход на анаэробный обмен с образованием промежуточных продуктов метаболизма - пирувата и молочной кислоты.
Молочная кислота является превосходным субстратом для процессов окисления и как следствие образования энергии в сердечной мышце и, несмотря на интенсивность физической работы и эмоциональных переживаний, приступов стенокардии у больных - «сердечников» практически не бывает.
Ø Разобщение дыхания и кровообращения.
Т.е дыхание остается интенсивным, а кровоток замедляется и дальнейших потерь СО2 не происходит.
Количественные характеристики периода вхождения в ИСС, его длительность и "крутизна" кривой нарастания зависит от величины гипервентиляции (т.е. от формата). Когда это время упущено, т.е. после включения механизмов компенсации для достижения того же эффекта потребуется значительно большие ( в 5 - 10 раз) усилий - это и будет та "breath work" ("дыхательная работа") по С.Грофу.
После включения компенсаторных механизмов, гипервентиляция и связное дыхание уже лишь только поддерживает достигнутый к тому времени уровень СО2 в крови». Потери СО2 прекращаются и за процесс составляют максимум
2,5 - 3л, что не является для организма критичным. После прекращения дыхания все показатели приходят в норму.
Таким образом, несмотря на интенсивные потери СО2 в первые 5-10 минут гипервентиляции, значительных для организма потерь углекислого газа во время дыхательного процесса не происходит, за счет включения как минимум 3-х компенсаторных механизмов, замедляющих и останавливающих потери СО2.
Глубина погружения в ИСС зависит от интенсивности дыхания в первые 10-15 минут процесса.
Задействование компенсаторных механизмов оказывает оздоравливающий эффект, что проявляется при регулярных занятиях улучшением питания сердечной мышцы, растворением кислых камней в почках, улучшением мозгового кровообращения, за счет образования дополнительных сосудистых коллатералий, которые образуются вследствие тренировки мозга периодическими сеансами гипоксии.
«По данным исследований, время нахождения в измененном состоянии сознания как бы «идет в зачет» времени ночного сна, уменьшая потребность в нем».
Список литературы:
1. Ю.А.Бубеев,И.Б.Ушаков "Механизмы дыхания в условиях длительной произвольной гипервентиляции"
Гипервентиляционный синдром - причины, симптомы, диагностика и лечение
Гипервентиляционный синдром – психоневрологическая патология, приводящая к формированию патологического дыхательного ритма, увеличивающего лёгочную вентиляцию с развитием алкалоза. Сопровождается вариабельными вегетативными, алгическими, мышечно-тоническими, дыхательными, психическими нарушениями. Диагностируется с помощью тестирования, гипервентиляционной пробы, исследования КОС и электролитов крови. Лечение состоит из комбинации немедикаментозных (психотерапия, релаксационные техники, дыхательные упражнения, БОС-терапия) и медикаментозных (психотропные средства, препараты магния, кальция) методов.
Общие сведения
Термин «гипервентиляционный синдром» был введен американским медиком Да Коста в 1871 году. Впоследствии предлагались вариативные синонимичные названия заболевания: «респираторный невроз», «нейрореспираторный синдром», «дыхательная дистония», однако наибольшее распространение сохранилось за первоначальным термином. Гипервентиляционный синдром (ГВС) наблюдается у 6-11% пациентов, обращающихся за медицинской помощью. Заболеванию подвержены люди различных возрастных категорий, включая пожилых и детей. Пик заболеваемости приходится на 30-40 лет. Женщины болеют в 4-5 раз чаще мужчин. ГВС имеет преимущественно хроническое течение, среди заболевших острые случаи составляют лишь 2%.
Гипервентиляционный синдром
Причины
Этиологические триггеры, провоцирующие формирование ГВС, полиморфны и реализуются на фоне привычно неправильного дыхания, возникшего в силу культурологических особенностей, пережитого жизненного опыта, занятий отдельными видами спорта (бегом, плаванием), игры на духовых музыкальных инструментах. Этиофакторы подразделяются на:
- Психогенные. Встречаются в 60% случаев ГВС. Ведущая роль принадлежит психическим нарушениям: тревожному расстройству, депрессии, неврастении, фобическим расстройствам, реже – истерическому неврозу. Спровоцировать гипервентиляционный синдром могут острые и хронические стрессовые ситуации. В ряде случаев фоном для развития заболевания служат психогении детского возраста – ситуации детства, в которых пациент был свидетелем эпизода асфиксии, приступа бронхиальной астмы, удушья тонущего человека.
- Органические. Включают поражения ЦНС (гидроцефалия, арахноидит, дисциркуляторная энцефалопатия) и заболевания внутренних органов (гипертоническая болезнь, рецидивирующий бронхит, сахарный диабет). Действие чисто органических этиофакторов наблюдается у 5% больных ГВС.
- Смешанные. Действие психогенного триггера реализуется на фоне органической патологии. Составляют 35% от общего количества случаев.
Гипервентиляционный синдром могут провоцировать лекарственные средства следующих групп: бета-адреномиметики, салицилаты, метильные производные ксантина, препараты прогестерона.
Патогенез
Функционирование дыхательной системы не столь автономно, как работа других систем и органов. Человек способен регулировать глубину вдоха и выдоха, произвольно задерживать дыхание, усиливать его. Данная особенность обуславливает тесную связь дыхательной функции с психоэмоциональным состоянием. Психогенные триггеры, особенно тревога, провоцируют биохимические сдвиги, приводящие к нарушению кальций-магниевого баланса. Возникают изменения в работе дыхательных ферментов, потенцирующие развитие гипервентиляции. Избыточное выделение углекислого газа ведёт к падению его концентрации в крови – гипокапнии, сдвигу рН крови в щелочную сторону с развитием респираторного алкалоза. Указанные изменения обуславливают клиническую симптоматику: нарушения сознания, вегетативные, сенсорные, алгические расстройства, проявления тетании. Результатом является усиление тревожности, поддерживающей гипервентиляцию. Формируется порочный круг, продолжающий существовать даже после прекращения действия провоцирующего этиофактора.
Симптомы ГВС
Гипервентиляционный синдром отличается многочисленностью и полиморфизмом возникающих симптомов. Среди многообразия симптоматики прослеживается типичная триада: дыхательная дисфункция, нарушения эмоциональной сферы, мышечно-тонические феномены. Расстройства дыхания представлены четырьмя формами. Первая – субъективное ощущение нехватки воздуха («пустое дыхание»), заставляющая больного делать более глубокие и/или частые вдохи. Вторая – затруднённое дыхание, характеризуется пациентами как «зажатость при вдохе», «ком в горле», «поступление воздуха в лёгкие, требующее усилий». Отмечается аритмичное усиленное дыхание с участием вспомогательной дыхательной мускулатуры. Третий вариант – расстройство дыхательного автоматизма, которое сопровождается чувством остановки дыхания, побуждающим больного постоянно следить за дыхательным процессом и сознательно его «корректировать». Четвёртая форма включает гипервентиляционный эквивалент, в качестве которого выступает зевота, глубокие вздохи, сопение, кашель.
Психоэмоциональные нарушения носят характер тревоги, страха. Типично генерализованное тревожное расстройство. Пациенты отмечают постоянное нервное напряжение, повышенное беспокойство, утрату способности расслабляться. Боязнь открытых пространств (агорафобия) и публичных мест (социофобия) подкрепляется усугублением в них дыхательных расстройств. Мышечно-тонический синдром вызван изменениями электролитного состава крови, обуславливающими повышение нервно-мышечной возбудимости. В него входят парестезии (сенсорные расстройства, ощущаемые как «ползание мурашек», онемение, жжение, покалывание в отдельных частях тела), тетанические феномены (тонические судороги дистальных отделов конечностей, мышечные спазмы). Возможен карпопедальный спазм.
Классическая симптоматика заболевания сочетается с алгическими симптомами: головными болями, кардиалгиями, болями в животе. Жалобы со стороны сердечно-сосудистой системы включают дискомфорт в области сердца, сердцебиение, со стороны ЖКТ – диспепсию, неустойчивый стул, метеоризм. Типичны расстройства сознания: неясность, затуманивание, синкопальные состояния.
Осложнения
Гипервентиляционный криз – острое состояние с резко выраженным расстройством дыхательного ритма. Отмечается страх задохнуться. Гипервентиляционный криз относится к паническим атакам, сопровождается типичной для них симптоматикой: гипергидрозом, ознобом, головокружением, тошнотой, сердцебиением, страхом смерти, чувством удушья, приливами жара и/или холода, дискомфортом в кардиальной области. Состояние связано с психологическим дискомфортом. Возникает в местах, где по убеждению пациента ему не смогут оказать надлежащую помощь. Специфической особенностью криза является его купирование при дыхании в целлофановый (бумажный) пакет. Больной вдыхает воздух, который выдохнул в пакет. В воздухе содержится повышенная концентрация СО2, что позволяет быстро снизить дыхательный алкалоз и купировать обусловленные им симптомы.
Диагностика
Полиморфизм проявлений, доминирование дыхательных расстройств приводит к первоначальному ошибочному предположению о наличии патологии дыхательной или сердечно-сосудистой системы. Пациенты обследуются терапевтом, пульмонологом, кардиологом без выявления серьёзной органической патологии. Поводом для консультации невролога или психиатра становится эмоциональная окраска жалоб, выраженная тревожность больного. Диагностировать гипервентиляционный синдром позволяет:
- Психогенный анамнез. Имеют значение указания на психотравмирующую ситуацию, детские страхи, невроз, неврастению, депрессивный синдром.
- Неврологический осмотр. Выявляет дистальный гипергидроз, положительные пробы на скрытую тетанию: симптомы Хвостека, Вейса, Шлезингера, проба Труссо. Дополнительно для подтверждения нервно-мышечной гипервозбудимости и тетании проводится электромиография.
- Психологическое обследование. Включает исследование структуры личности, психологическое тестирование. Используется разработанный в Голландии Наймигенский опросник, в 90% случаев позволяющий обнаружить ГВС.
- Гипервентиляционная проба. Проводится путём произвольной гипервентиляции, осуществляемой пациентом. Положительный результат (возникновение типичных вегетативных, психоэмоциональных, тетанических изменений) позволяет подтвердить диагноз ГВС.
- КОС крови. Кислотно-основное состояние смещено в сторону алкалоза. Падение парциального давления СО2 свидетельствует о респираторном характере изменений КОС.
- Электролиты крови. Отмечается падение концентрации кальция, магния в крови.
- Обследование внутренних органов. Необходимо для исключения органической патологии. Характерна тахикардия, лабильность пульса и АД, возможна экстрасистолия, флюктуация ST-сегмента на электрокардиограмме. Рентгенография легких, исследование ФВД остаются в норме. Обследование ЖКТ выявляет функциональные отклонения в виде различных видов дискинезии.
Гипервентиляционный синдром необходимо дифференцировать с заболеваниями дыхательных органов, гипопаратиреозом. Главное отличие ГВС – затруднённый вдох, ХОБЛ – затруднённый выдох. Гипопаратиреоз сопровождается остеосклерозом, отложением кальция во внутренних органах, понижением уровня паратиреоидного гормона.
Лечение ГВС
Терапия осуществляется комплексно путём сочетания фармакотерапии и немедикаментозных методик. Важную роль имеет проведение разъяснительных бесед, объясняющих природу нарушений, показывающих связь соматических симптомов с эмоциональным состоянием, убеждающих в отсутствии органического заболевания. В лечение входят:
- Психотерапия. Успешно применяются когнитивно-поведенческие, психоаналитические методики. Наличие психогении детства выступает показанием к проведению сеансов психоанализа.
- Формирование правильного дыхания. Осуществляется путём регулярной дыхательной гимнастики. Вспомогательной методикой является обучение техникам релаксации. Гипервентиляционный криз купируется при помощи дыхания в пакет.
- БОС-терапия. С помощью аппаратуры пациент получает объективную информацию о состоянии дыхания, учится регулировать дыхательную функцию с учётом получаемой обратной связи.
- Медикаментозная коррекция психической сферы. Наиболее эффективны антидепрессанты с выраженным анксиолитическим действием (флувоксамин, амитриптилин). Возможно назначение седативных, нейролептиков, транквилизаторов. При кризе используются бензодиазепины (диазепам). Выраженный вегетативный компонент является показанием для применения вегетотропных препаратов.
- Ликвидация электролитных нарушений. Достигается приёмом препаратов кальция и магния. Кальций снижает склонность к тетании, магний обладает успокаивающим, противосудорожным эффектом.
Продолжительность терапии обычно составляет 4-6 месяцев. Для предотвращения рецидивов необходимо последующее наблюдение пациента.
Прогноз и профилактика
Гипервентиляционный синдром не представляет опасности для жизни, но значительно снижает её качество. Отсутствие лечения приводит к дальнейшей реализации порочного круга, усугублению симптоматики. Корректная комплексная терапия способствует выздоровлению. В дальнейшем возобновление действия триггерных факторов может вызвать развитие рецидива. Профилактика ГВС включает формирование доброжелательного оптимистичного взгляда на жизнь, адекватное реагирование на стрессовые ситуации, своевременную коррекцию возникающих психологических проблем.
симптомы, причины, лечение, механизм формирования, дыхательная гимнастика
Гипервентиляционный синдром, либо дыхательный невроз, — расстройство, возникающее на фоне психологического стресса. На первый взгляд несерьезная патология требует длительного лечения и коррекции.
Что это такое?
Гипервентиляционный синдром (далее ГВС) характеризируется периодическими эпизодами нарушения нормального ритма дыхания, когда после вдоха не происходит последующий выдох, а опять возникает вдох.
Это сопровождается ощущением острой нехватки воздуха, появлением ощущения кома в горле, невозможностью вдохнуть достаточный объем воздуха.
Несмотря на то, что дефицита кислорода в организме нет, повторно производится глубокий вдох. Это приводит к завоздушиванию легких.
Из-за чрезмерного поступления кислорода, нарушается кислотно-щелочной баланс, меняется минеральный состав крови, уменьшается количество углекислого газа, который принимает участие в поддерживании pHкрови, делая ее среду щелочной.
Гипервентиляция не опасна для жизни и редко приводит к серьезным последствиям, но воздействие на психическое состояние привело к необходимости вынести ее в отдельную нозологическую единицу.
Часто приступ сопровождается страхом смерти и сердечно-сосудистых осложнений. Многие пациенты пытаются контролировать и тщательно следят за дыханием, так как боятся умереть от удушья.
Согласно международной классификации болезни, код патологии по МКБ 10: R06,4 – гипервентиляция.
Дыхательный невроз достаточно распространенное состояние, которое выявляется у каждого восьмого человека. Преимущественно страдают женщины, у них диагноз обнаруживают в пять раз чаще, чем мужчин. Может возникнуть в любом возрасте, в том числе и у детей.
Механизм формирования гипервентиляции до конца не ясен, но предполагается, что основное значение имеет нарушение психосоматики.
Причины
В большинстве случаев гипервентиляция носит психогенный характер, и сопутствующая органная патология отсутствует. Причиной сбоя является патологическая активность дыхательного центра, расположенного в головном мозге, поэтому часто болезнь называют нейрогенным гипервентиляционным синдромом.
Наиболее распространенными факторами развития синдрома являются следующие:
- психогенные – эпизод возникает на фоне тяжелого стресса либо нарушений психики: тревожное состояние, фобии, депрессии, неврозы, психозы. Причина болезни может скрываться в тяжелых психологических травмах, в особенности детских. Согласно статистике, наблюдение в детстве за больным с острым удушьем: приступ бронхиальной астмы, асфиксия, способствует развитию патологического страха развития удушья у себя и возникновению невроза во взрослом возрасте;
- органические патологии – заболевания сердечно-сосудистой системы, артериальная гипертензия, сахарный диабет, хронический бронхит, а так же поражение ЦНС: гидроцефалия, энцефалопатия и другие, иногда могут спровоцировать гипервентиляционный синдром;
- смешанные – на фоне наличия хронического заболевания увеличивается стресс и тревога.Чаще всего к таким заболеваниям относятся пороки бронхо-легочной системы, хронические бронхиты, бронхиальная астма, сердечно-сосудистые болезни, сопровождающиеся сбоем сердечного ритма;
- прием некоторых групп фармакологических препаратов: бета-адреномиметики, прогестерон, салицилаты могут спровоцировать эпизод дыхательного расстройства.
Важно! Часто пациенты не помнят стрессовой ситуации, которая привела к психологической травме. Выявить ее крайне важно для дальнейшего лечения, поэтому определять причину невроза рекомендуется совместно с психологом.
Симптомы
ГВС достаточно сложная патология, которая сопровождается не только нарушением работы дыхательной системы, но у рядом клинических симптомов и проявлений со стороны сердца, нервной системы и других органов и систем. Также стоит отметить непосредственную связь с психическим состоянием пациента. Хоть зачастую причиной гипервентиляции является стресс, но и само заболевание приводит к нарушению психологического состояния, что провоцирует последующие приступы. Зачастую, симптомы у взрослых более выражены, чем у детей, что способствует более быстрому диагностированию.
Для синдрома характерна симптоматическая триада:
Расстройство дыханияРасстройство дыхания – ощущение острой нехватки кислорода и страх смерти от удушья.
Возникает ощущение поступления недостаточного для жизнеобеспечения количество воздуха, что приводит к попытке сделать еще один вдох максимально глубоко.
Часто эпизод сопровождается чувством перекрытия дыхательных путей «кома в горле».
Делая частые, либо один глубокий вдох, не производится выдох, приводя к чрезмерной завоздушенностилегких. При этом при последующих попытках вдохнуть уже не удается этого сделать, часто на данном этапе возникает одышка.
Возможно появление цианоза носогубного треугольника и конечностей. Далее страх перерастает в паническую атаку. Нарушение деятельности сердечной мышцы проявляется тахикардией, болью за грудиной, повышением артериального давления.
Приступ может продолжаться от нескольких минут до 2-3 часов. Он может привести к нарушению сознания, обмороку.
 Нарушение эмоциональной сферы – до и после приступа пациенты часто ощущают тревогу, необоснованный страх смерти.
Нарушение эмоциональной сферы – до и после приступа пациенты часто ощущают тревогу, необоснованный страх смерти.
Гипервентиляционный синдром и панические атаки, которые часто сопровождают болезнь, не позволяют пациентам расслабиться, ухудшая их психическое состояние.
У большинства присутствует страх закрытого помещения, нахождения в неосвещенном пространстве. Частой причиной обращения к психологу является страх перед большим скоплением людей, боязнь публичных выступлений. Эпизоды дыхательного расстройства только усиливают расстройства психологического состояния;
Мышечно-тоническое расстройство –на фоне нарушения кислотно-щелочного и электролитного баланса гипервентиляция сопровождается неврологическими проявлениями: ощущение ползанья мурашек по коже, нарушение кожной чувствительности: онемение, жжение, покалывание. Повышение нервной возбудимости выражается тоническими судорогами конечностей. Распространенный симптом, из-за которого часто обращаются к врачу – мышечные спазмы, в том числе и карпопедальный: сжатие мышц кисти и стопы.
Справка. Невротическое расстройство часто сопровождается обильным мочеиспусканием. Оно возникает на окончании эпизода, выражаясь выделением большого количества светлой, практически прозрачной мочи.
Диагностика
Для постановки диагноза важно тщательно собрать анамнез болезни и жизни пациента. Гипервентиляционный синдром – диагноз исключения, когда при наличии большого количества жалоб со стороны других органов и систем после тщательного обследования органная дисфункция не выявляется. Схожая симптоматика наблюдается при ВСД, пороках развития легочной и сердечно-сосудистой систем, тяжелых психических расстройствах.
Диагностические мероприятия обязательно включают в себя следующие методы обследования:
- ЭКГ;
- спирография;
- рентгенография грудной клетки;
- УЗИ сердца, брюшной полости и почек;
- общий и биохимический анализ крови;
- КОС крови;
- клинический анализ мочи.
Неврологическое обследование позволяет выявить нервно-мышечную дисфункцию.
Работа с психологом позволяют выявить расстройства эмоционального характера.
Одним из распространенных методов диагностики – стимуляция приступа. Его осуществляют только в условиях поликлиники или в стационаре, для оказания неотложной помощи при положительном результате. Пациента просят на протяжении 5 минут часто и глубоко дышать. Появление симптомов гипервентиляции подтверждают наличие болезни. Важно при их появлении купировать острое состояние: дать подышать воздухом, содержащим 5% углекислого газа.
Также специалисты составили тест – Наймигенский опросник, который помогает подтвердить либо опровергнуть диагноз.
Важно! Клинические проявления заболевания схожи с тяжелыми органными патологиями, опасными для жизни пациента. Обследование направленно в первую очередь на исключение таких состояний.
Лечение
Основной целью лечения является нормализация психологического состояние пациента.
Они убеждены, что страдают смертельным недугом, излечить который практически невозможны, и каждый приступ воспринимают как смертельную опасность.
Врачу важно объяснить больному, что гипервентиляционный синдром не несет опасности для его жизни, не приводит к органной дисфункции и умереть от него невозможно.
Помочь принять данную информацию о заболевании больному может работа с психологом, которые также поможет справиться с психологическими травмами детства и эмоциональными расстройствами.
Популярными методиками являются:
- психоанализ;
- метод внушения;
- поведенческая терапия;
- аутотренинг.
Эти методы помогают выявить истинную причину болезни, например детскую травму, либо стрессовую ситуацию.
Часто работы с подсознанием больного достаточно для положительного результата. В более тяжелых случаях прибегают к медикаментозной терапии, которая включает в себя применение следующих препаратов: бета-адреноблокаторы, транквилизаторы, метаболические средства. Курс медикаментозной терапии зачастую длится не менее 2 месяцев. Для устранения неврологической симптоматики назначают препараты кальция и магния. Они купируют тремор, спазмы и нормализируют сердечную деятельность. Курс приема – не менее 4 месяцев.
Для купирования приступа назначают Анаприлин либо Платифиллин.
Важно! самостоятельное применение препаратов без назначения врача может усугубить состояние. Применение любых лекарственных средств возможно только после консультации со специалистом.
Нормализация образа жизни – обязательное условие для выздоровления. Достаточное количество сна, отдыха, пребывания на свежем воздухе необходимы при гипервентиляции. Также стоит отказаться от работыс ненормированным графиком и ночными сменами.
Дыхательная гимнастика
Обучение технике правильного дыхания – неотъемлемая часть лечения.
Упражнения, направленные на нормализацию легочной деятельности, не только обеспечивают необходимое количество кислорода и углекислого газа, но и помогают справиться с тревогой, снять нервное напряжение, расслабить нервную систему.
Это способствует улучшению психологического состояния, что также необходимо для выздоровления.
Купировать приступ удается с помощью дыхания в пакет. Важно не отрывать лицо, продолжая производить последовательные вдохи-выдохи в пакет, не отрываясь от него. Скопившийся в пакете углекислый газ устранит гипервентиляцию.
Для профилактики гипервентиляции больного обучают технике брюшного дыхания. Учат правильному акту вдох-выдох 1:2, замедляя его и ускоряя. Несмотря на то, что для здорового человека такие упражнения кажутся легкими, пациентам с гипервентиляцией вначале сложно их выполнять, поэтому начинать необходимо с 1-2 минут, постепенно увеличивая их продолжительность.
Метод обратной биологической связи – пациента обучают контролировать свое дыхание, менять его характер, интенсивность и частоту. Осознание того, что эта функция организма полностью подвластна и может контролироваться – помогает справиться со страхом удушья и смерти.
Осложнения
Болезнь не опасна для жизни и здоровья. Но, дискомфорт, тревожность и постоянное нахождение в стрессе существенно ухудшают качество жизни. Из-за постоянного ожидания обострения болезни и смертельного исхода, пациенты вынуждены во многом отказывать себе. Основная задача врачей и психологов – убедить его в необоснованности этих ожиданий и отсутствии рисков для жизни.
Что нужно запомнить?
- Гипервентиляционный синдром – невроз дыхания, при котором из-за чрезмерного количества вдохов происходит завоздушивание легких.
- ГВС – нарушение психологического характера, в основе которого психологические травмы и стрессы.
- Во время приступа появляется ощущение острой нехватки воздуха, невозможность осуществить вдох.
- Работа с психологом и проработка страхов и травм помогут избавиться от гипервентиляции.
- Умение контролировать свое дыхание и купирование приступов с помощью упражнений ускоряют процесс выздоровления.
- Несмотря на ярко выраженную симптоматику – болезнь не опасна для жизни и не приводит к смерти.
Литература
- Абросимов В.Н. О некоторых патофизиологических механизмах гипервентиляционного синдрома / В.Н.Абросимов, Ю.Ю.Бяловский // Патология нервной системы у женщин репродуктивного возраста. -Рязань, 1993. С. 95 — 97.
- Абросимов Викт.Н. Нарушения регуляции дыхания / Викт.Н. Абросимов. М.: Медицина, 1990. — 244 с.
- Бобейко Л. А. Роль гипервентиляции и нервно-мышечной возбудимости в клинике и патогенезе инфекционных цефалгий / Л.А. Бобейко, И.В. Молдовану, О.А. Колосова // Журн. неврологии и психиатрии им. С.С.Корсакова. 1994. — Вып.5. — С. 10-12.
- Бодрова Т.Н. Патофизиологическая классификация недостаточности внешнего дыхания /Т.Н. Бодрова, Ф.Ф. Тетенев // Пробл. туберкулеза. -1990. № 4. — С.23-25.
- Пик JI.JI. Регуляция дыхания и ее нарушения / J1.J1. Пик //Руководство по клинической физиологии дыхания. Д., 1980. -С.209-230.
- Adams L. Ehe measumerent of breathlessness induced in normal subjects invalidity of two sealing thechniques / L. Adams, G. Chronos, R Lane, A. Guz // Clin. Sei. 1985. — Vol.69, N 1. -P. 7-16.
- Ames F. The hyperventilation syndrome / F. Ames // J. Ment. Science.- 1955.- Vol.101.- P.468-525.
- Anxiogenic effects of CO2 and hyperventilations in patients with panic disordes/ Gorman J.M., Papp L.A., Coplan J.D. et al.// Am. J. Psychiatry.- 1994.- Vol.151, №4.- P.547-553.