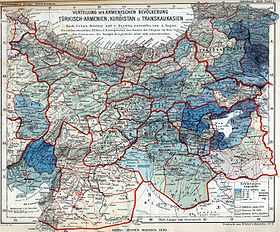
Малая хорея что это такое
Ревматическая хорея — Википедия
Ревматическая хорея (хорея Сиденгама, малая хорея, пляска святого Вита, острая хорея, английская хорея, обыкновенная хорея[1]) — одно из основных проявлений острой ревматической лихорадки, возникающее преимущественно у детей. Основными клиническими симптомами ревматической хореи являются спонтанные и непроизвольные движения (собственно хореические гиперкинезы), мышечная слабость, нарушения координации и статики, вегетативная дисфункция и психические расстройства[2][3]. Входит в число больших клинико-диагностических критериев острой ревматической лихорадки Киселя-Джонса (ревматическую клиническую пентаду).
Термин «хорея» происходит от др.-греч. χορός — танец, пляска[4]. Сначала значение этого термина отличалось от современного: с XIII века «хореей» («хореоманией») называли психогенное расстройство движений — диссоциативные конвульсии, иногда широко распространяющиеся среди средневекового населения в виде «эпидемий плясок [en]». Пораженные танцевальной манией группы людей совершали похожие на танец движения на фоне суженного сознания, вероятно, выплескивая нервное потрясение, вызванное эпидемиями чумы[4].
Св. Вит стал ассоциироваться с хореей по нескольким причинам. В IX веке после чудес, произошедших во время передачи его мощей из Сен-Дени в Саксонию, возник культ этого святого как покровителя больных, страдающих эпилепсией и хореей. Люди с этими расстройствами в праздник святого Вита отправлялись в паломничество к той или иной церкви и там танцевали, чтобы преодолеть свои страхи и боль[5]. В XVI веке в Священной Римской империи распространилось поверье, что станцевавший перед статуей святого в день его именин (15 июня), получит заряд бодрости на весь год. Поэтому в этот день многие люди эмоционально танцевали возле таких статуй. Жители Страсбурга, охваченного в 1518 году танцевальной чумой, направлялись магистратом к часовне святого Вита в Цаберне (ныне — Саверн), где происходило их «исцеление»[6].
Впервые отдельно от психогенных видов хореи, малую хорею под называнием chorea naturalis (с лат. — ««настоящая» хорея») описал в XVI в. Парацельс[4]. Детей, страдающих ревматической хореей, впервые описал Грегор Хорст (Хорстий) (нем.) в 1625 году[7] .
Томас Сиденхем в 1686 году впервые выделил ревматическую хорею как отдельное детское заболевание и особую форму гиперкинезов, а также очень точно и подробно описал её основные симптомы[4]. В качестве синонима он применял термин «пляска святого Вита», начавший с того времени носить новое значение[8]. Это вносило некоторую путаницу, так как под одним термином обозначалось и органическое заболевание (малая, или английская хорея), и психогенное расстройство (большая, или немецкая хорея). Несмотря на то, что Сиденхем также описал ревматическую лихорадку и её суставные симптомы, связи между ней и хореей он не нашел[9].
Уильям Ослер — один из наиболее известных исследователей малой хореиК проявлениям ревматизма малую хорею впервые отнёс английский врач Брайт в 1831 году[4]. Однако очерченной нозологической единицей малая хорея окончательно стала только во второй половине XIX века. В конце 1860-х годов Дж. Джексон и У. Бродбент (англ.) первыми определили, что причиной хореи Сиденхема является дисфункция стриатума. В то же время, они ошибочно полагали, что нарушение функции полосатого тела вызвано его эмболией. В 1887 году Уильям Ослер представил 410 случаев клинических наблюдений ревматической хореи, а в 1894 году опубликовал монографию «On Chorea and Choreiform Affections» — одно из самых широко цитируемых северо-американских исследований XIX века, где показал её связь с ревматическими артритами и эндокардитами [4]. В своей книге он чётко отделял психогенную («большую») хорею от ревматической («малой»)[9]. У. Говерс, один из первых исследователей хореи как неврологического синдрома, в книге «Manual of the diseases of the nervous system» (1886-1888) наряду с другими формами, описал хорею Сиденхема, основываясь на своём опыте лечения 120 пациентов, страдающих от этого заболевания в Национальном госпитале для парализованных и эпилептиков (англ.). В 1894 году из мозга умершего от малой хореи был выделен диплококк. По результатам дальнейших исследований, во время которых удавалось высеять разные кокки, учёные предположили, что малая хорея является бактериальным менингоэнцефалитом. Однако тот факт, что бактерии удавалось выделить не всегда, вызывал сомнения в правильности этой теории [9]. Открытие в начале 1930-х годах того, что антистрептолизин О является маркером бактериальных инфекционных процессов, вызываемых стрептококками группы А, дало возможность установить, что все проявления острой ревматической лихорадки, в том числе малая хорея, являются последствиями перенесенной стрептококковой инфекции. Сфокусироваться на борьбе с инфекционным агентом, который приводил к развитию ревматической хореи, дало возможность открытие антибактериальных препаратов. Начиная с 1930-1940-х годов применение сульфаниламидов и пенициллина дало возможность осуществлять не только лечение, но и первичную и вторичную профилактику ревматизма, поэтому заболеваемость, в том числе на малую хорею, как одно из его проявлений, упала[9]. В 1976 году исследования Г. Хасби и его коллег продемонстрировали, что хорея Сиденхема вызвана вызвана не инфекцией как таковой, а является результатом нарушения иммунных механизмов.
Согласно МКБ-10 различают ревматическую хорею с вовлечением сердца и без такового.
Клинически выделяют легкие, средней тяжести и тяжелые формы ревматической хореи, которые отличаются преимущественно степенью выраженности гиперкинезов, гипотонии и изменений психики[10].
Чаще всего ревматической хореей страдают дети возрастом 6-15 лет. Случаи хореи, выявленные после этого возраста, как правило — рецидивы болезни, наблюдавшейся в детстве. После 10-летнего возраста в 2 раза чаще болеют девочки, в 15—25-летнем возрасте — почти исключительно женщины, что может быть связано с эндокринными факторами [11]. Хорея при ревматизме развивается в 6-38 % случаев, поэтому вероятно, что к её развитию существует предрасположенность, связанная с генетическими и средовыми факторами, а также патогенности разных штаммов стрептококка[12]. В заболеваемости малой хореей отмечаются существенные колебания, причина которых изучена не до конца. Во второй половине XX века в связи с широким применением антибиотикотерапии и улучшением качества жизни в развитых странах распространённость малой хореи резко снизилась[12].
Ревматическая хорея — результат иммунного ответа организма на антигены бета-гемолитического стрептококка группы А (в частности, М-протеин[en]), общие с антигенами тканей мозга человека. В зависимости от вариации М-протеина выделяют отдельные серотипы Streptococcus pyogenes, причём малую хорею чаще всего вызывают ревматогенные штаммы М5, М6, М19 и М24[12]. В результате перекрёстной реактивности антитела, вырабатывающиеся против стрептококков, также реагируют с белковыми эпитопами цитоплазматических антигенов базальных ганглиев — хвостатого и субталамического ядра[en][13] и скорлупы[14], нанося им повреждения. Проводятся исследования, направленные на уточнение роли аутоантител в нанесении повреждений нервным клеткам, в том числе, выраженности их патогенного потенциала, эффекта, который они оказывают на нейроны и условий, в которых становится возможным взаимодействие антител с антигенами[12].
Существует другая гипотеза, что стрептококковая инфекция вызывает чрезмерное выделение и нарушение метаболизма некоторых антигенов, которые находятся внутри нервных клеток, поэтому к этим нейронам нарушается аутотолерантность иммунной системы. Согласно ещё одному предложению, при хорее Сиденхема антигены стрептококка действуют как суперантигены, способствуя презентации иммунной системе антигенов, находящихся за гематоэнцефалическим барьером (секвестрированных)[12].
Определённую роль играют изменение в стенке мелких артерий и артериол мозга. Половые различия в заболеваемости, характерные среди ревматических расстройств только для малой хореи, и проявляющиеся только после 10 лет, могут объясняться тем, что стероидные женские половые гормоны повышают чувствительность постсинаптических дофаминовых рецепторов в полосатом теле.
В связи с тем, что аутоиммунная реакция повреждает подкорково-лобные нейронные круги, которые замыкаются через стриатум, развиваются хореические гиперкинезы и психические расстройства.
Чаще всего хорею Сиденхема сопровождают другие синдромы острой ревматической лихорадки, такие как кардит (75 % случаев) и полиартрит, но в 5—7 % случаев она является единственным проявлением ревматизма (изолированная, или «чистая» хорея)[8]. Она возникает через 1-8 месяцев после перенесенной стрептококковой инфекции или обострения ревматизма[15]. Чаще ревматическая хорея развивается у пациентов с отягощённым неврологическим анамнезом.
Как правило, заболевание начинается подостро, и только иногда — стремительно, в течение нескольких часов, с расстройств поведения (повышенной раздражительности, эмоциональной лабильности), неловкости движений и трудности при письме. Больные становятся суетливыми, у них нарушается сон, часто отмечается головная боль, головокружение, гиперестезия. Часто первые проявления болезни родители пациента считают «шалостью» или «вредной привычкой», и только с развитием заболевания осознают их патологичность. Малая хорея может начинаться с психических нарушений[16]. Очень редко ревматическая хорея может начинаться с судорог, мозжечковых, пирамидных расстройств и отёка диска зрительного нерва[8]. Иногда наблюдается поражение черепных нервов. Сухожильные и периостальные рефлексы сниженные или неравномерные, патологические — отсутствуют. Расстройства чувствительности не наблюдаются[17].
Особенности хореических гиперкинезов[править | править код]
Изображение мальчиков, страдающих хореей Сиденхема (1880-е годы).Общая характеристика хореических гиперкинезов при хорее Сиденхема: распространённость (генерализация), неритмичность и беспорядочность, некоординированость, непроизвольность (их невозможно задержать усилием воли), постоянство, усиление при волнении и произвольных движениях, и исчезновение во сне[1]. Интенсивность хореических гиперкинезов зависит от эмоционального напряжения[18]. Как правило, хореические гиперкинезы возникают в мимических мышцах и дистальных отделах конечностей, а затем распространяются на другие группы мышц. Обычно они носят генерализованный характер, реже — асимметричные, и только в 20 % случаев — односторонние[8]. Вначале болезни непроизвольные движения единичные, непродолжительные, маловыраженные и усиливаются только при волнении, затем происходит их генерализация, и в развёрнутой стадии заболевания они наблюдаются практически постоянно, исчезая только во сне и при медикаментозной седации («бешенная пляска»[1], «хореическая буря»[17]). В таких случаях больной не может ходить, стоять, сидеть, принимать пищу. Хореические гиперкинезы наблюдаются в разных группах мышц. Например, одним из их проявлений является симптом «руки доярки» — кисти рук поочередно сжимаются и расслабляются, как будто при доении[19]. У больных нарушается походка, иногда принимающая характер пританцовываний и подпрыгиваний, наблюдаются сальтаторные судороги (лат. spasmus saltatorius — плясовая судорога: при попытке больного стать на ноги возникает клоническое сокращение мышц и он подпрыгивает, реже подобное их сокращение происходит при касании к подошвам стоп лежа). В 15—40 % случаев при малой хорее за счёт непроизвольных сокращений мышц нарушается произношение, в тяжелых случаях — глотание. В связи с непроизвольными сокращениями мышц гортани больной может издавать мычащие звуки. Иногда речь настолько затруднена, что возникает хореический мутизм — пациент полностью воздерживается от разговора[1]. Могут наблюдаться фасцикуляции языка («мешок червей»). Описаны следующие «малые» формы гиперкинезов («микро-гиперкинезы»)[2]:
- симптом «глаза и языка», или «язык хамелеона» («змеи», «мухоловки», «язык-тромбон»)[20] — высунутый при закрытых глазах язык невозможно удержать дольше 15 секунд, он сразу же возвращается в рот;
- симптом (проба) «кольца» С. Ф. Розина — больному трудно удержать соединёнными в виде кольца дистальные фаланги большого и остальных пальцев[18].
- симптом «пожатия руки» Н. Ф. Филатова — при рукопожатии врач ощущает неравномерность напряжения мышц пациента;
- симптом «перекатывания глазных яблок» — ощущение движения глаз при смыкании век;
- проба М. И. Йогихеса — при попытке копировать движения врача вытянутой рукой наблюдается гиперкинез;
- проба М. Б. Цукер — с целью обнаружить малейшие гиперкинезы больной сидится на стул напротив врача, прикасаясь к нему коленями, а врач держит в своих руках обе руки ребёнка и разговаривает с ним.
- проба Ягера-Кинга — для выявления скрытых гиперкинезов пациента просят собрать мелкие предметы (например, мозаику)[21].
- симптом «раздевания» С. Ф. Широкова — гиперкинезы становятся заметными, когда больной снимает одежду.
Могут наблюдаться атипичные варианты гиперкинезов: тикозный, миоклонический, «дистальный»[3], торсионно-дистонический (англ.), и хореиформный (отличается от хореического локальностью, стереотипностью и длительным течением), атетоидный[уточнить].
Мышечная гипотония[править | править код]
Хореические гиперкинезы сопровождает снижение тонуса и силы мышц, сопровождающееся излишним сгибанием и разгибанием в суставах. Тонус мышц при малой хорее не столько снижен, сколько неравномерно распределён в разных мышечных группах и быстро меняется[10]. Реже, обычно при тяжелом течении, ревматическая хорея начинается с выраженной общей мышечной гипотонии, напоминающей вялый паралич, иногда односторонний (лат. chorea mollis[17] — «мягкая», или псевдопаралитическая хорея)[8]. В этом случае ребёнок не может начать произвольные движения, а непроизвольные движения редкие или вообще отсутствуют. О мышечной слабости свидетельствует ряд симптомов[2]:
Статико-координаторные нарушения[править | править код]
В связи с нарушениями координации больной плохо выполняет точные движения, например, ему трудно застегнуть одежду («симптом пуговицы»), он не может играть на музыкальных инструментах. Нарушается выполнение координаторных проб. Может наблюдаться дисдиадохокинез (англ.), доходящий до уровня адиадохокинеза (англ.). Описаны симптомы статико-координаторных нарушений[2]:
- симптом Черни (парадоксальное дыхание Черни (англ.)) — в связи с поражением хореей дыхательных мышц (англ.) и диафрагмы при вдохе у пациента поднимается диафрагма, а брюшная стенка втягивается, при этом само дыхание становится судорожным.
- симптом графической атаксии, описанный Р. А. Херсонским — характерное нарушение почерка: пациенты пишут разные по размеру буквы, у них наблюдается беспорядочность в нажиме пером и расстановке строчек. Также проводят пробу Херсонского — пациенту дают задание что-то написать с закрытыми глазами.
Вегетативные нарушения[править | править код]
Вегетативные нарушения при ревматической хорее имеют фазный характер[10]. В первую неделю заболевания преобладает повышенный тонус симпатической нервной системы. В последующем преобладают парасимпатикотропные реакции проявляющиеся в виде кожных сосудистых реакций (мраморности кожи, её синюшной окраски и похолодания в дистальных отделах конечностей), снижения артериального давления, потливости и так далее. Вместе с этим могут наблюдаться нормотонические и некоторые симпатикотропные реакции. Мочеиспускание и дефекация не нарушены[24].
Психические расстройства[править | править код]
Для малой хореи типичны психические расстройства невротического и психотического регистров.
Одним из ранних невротических проявлений ревматической хореи, которое иногда предшествует гиперкинезам, является астения, которая проявляется лабильностью эмоций, раздражительностью, рассеянностью, нарушением памяти[уточнить], повышенной утомляемостью, капризностью, плаксивостью, ведущими у школьников к ухудшению успеваемости[18]. На высоте заболевания эмоциональна неустойчивость особенно выражена, преобладает эйфория, однако она быстро меняется Депрессивно-раздражительным настроением. Возможна . Может наблюдаться дереализация, деперсонализация, ипохондрически-сенестопатические явления, аффективные расстройства (пароксизмально возникающая тоска, страх, апатия, дисфория).
Другой вариант начала хореи Сиденхема — кратковременные обморочные состояния или пароксизмальные состояния спутанности сознания с психомоторным возбуждением. При малой хорее могут наблюдаться псевдоистерические симптомы: комок в горле, истерический плач, пуэрилизм, аффективные разряды, психогенные сумеречные помрачения сознания.
Редко, почти исключительно у подростков после 15 лет, малая хорея начинается остро с онейроида или делирозных состояний с оглушённостью, которые сопровождаются потерей ориентации, страхом, тревогой, устрашающими, быстро меняющимися галлюцинациями и псевдогаллюцинациями, фантастическими сценоподобными переживаниями, и отрывочными бредовыми идеями[25]. Их отличительной чертой таких психозов является обилие сенестопатий и тактильных и висцеральных галлюцинаций[16]. Возможны шизофреноподобные состояния, бред и бредоподобные фантазиии.
Также определённую роль играет личностная реакция на заболевание.
Для диагностики ревматической хореи необходимо собрать анамнеза, в частности, эпидемиологического, провести общий и неврологический осмотр и лабораторно-инструментальные исследования. Важную роль играет наличие системных проявлений ревматизма и его лабораторных признаков[уточнить]. Исследование ликвора обычно малоинформативно[26]. На ЭЭГ появляется диффузная медленноволновая активность мозга. При нейровизуализации могут выявляться преходящие очаговые изменения полосатого тела. Кроме того используют МРТ или СКТ головного мозга[27].
Дифференциальный диагноз[править | править код]
Ревматическая хорея является одним из наиболее сложных для дифференциальной диагностики проявлений острой ревматической лихорадки[14]. Перед тем, как установить диагноз ревматической хореи, необходимо исключить другие наследственными и приобретёнными заболеваниями, которые вызывают хореические гиперкинезы. Среди генетических болезней малую хорею стоит отличать от болезни Хантингтона и хантингтоноподобных синдромов[en], доброкачественной наследственной хореи[en], нейроакантоцитоза, болезни Вильсона-Коновалова, некоторых форм спиноцеребеллярных атаксий и ряда других заболеваний[28][12].
| Критерии | Ревматическая хорея | Болезнь Хантингтона |
|---|---|---|
| Возраст начала болезни | 6-15 лет | Обычно около 40 лет (описан дебют в детском и пожилом возрасте) |
| Этиология | Инфекционно-аллергическое заболевание, возникающее после инфицирования Streptococcus pyogenes | Наследственная болезнь |
| Симптомы ревматизма | Часто | Не встречаются |
| Наследственность | Не отягощена | Положительный семейный анамнез |
| Молекулярно-генетическая диагностика[en] | Не показана | ДНК-тестирование[уточнить] |
| Хореический гиперкинез в сочетании с психическими расстройствами | Обязательный признак | Обязательный признак |
| Деменция | Не бывает | Обязательный признак |
| Эффективность лечения | Часто полный регресс симптомов | Малоэффективное |
| Прогноз | Благоприятный | Неблагоприятный |
Помимо хореи Сиденхема частой причиной приобретённых хореических гиперкинезов могут быть сосудистые болезни мозга (инсульт), коллагенозы (системная красная волчанка), антифосфолипидный синдром, гипертиреоз, гипопаратиреоз, гипонатриемию, гипокальциемию. Хорею, которую стоит отличать от ревматической, может вызвать СПИД, нейросифилис, а также интоксикация, вызванная разными инфекционными заболеваниями: тонзиллитом, туберкулёзом, болезнями печени, лямблиозом. Лекарственную хорею у ранее здоровых людей могут вызывать лекарства, например, антипсихотики, леводопа, препараты лития, дигоксин. Редко у пациентов, перенесших ревматическую хорею в детстве, хореический гиперкинез появляется как симптом других болезней: истинной полицитемии, гипертиреоза, церебральных васкулитов[en], вирусных инфекций ЦНС, опухолей головного мозга.
Проводится с гиперкинезами при неврозах, в том числе, обсессивно-компульсивном расстройстве[29]. Необходимо проводить дифференциальную диагностику малой хореи с PANDAS.
При дебюте малой хореи в виде острого психоза отличить её от разных форм шизофрении, в том числе гебефренической, для которой характерно манерно-дурашливое поведение с гримасничанием, позволяют характерные гиперкинезы, изменения речи, выраженные нарушения внимания и лабильность эмоций[16], а также отсутствие расщепления психических процессов[3], и типичная для шизофрении динамика симптомов.
Иногда трудно различить аффективные синдромы, связанные с ревматической хореей, от дебюта какого-либо аффективного расстройства. Помогает это сделать тщательное исследование динамики заболевания, а также наличие при хорее неврологической и соматической симптоматики.
В остром периоде пациент должен соблюдать постельный режим и находиться в изолированном от внешних воздействий помещении. Хореические гиперкинезов устраняют с помощью бензодиазепинов, вальпроата натрия или барбитуратов[уточнить]. В более тяжелых случаях применяют кортикостероиды: преднизолон 6-10 дней в дозе до 1,5 мг/кг веса. Назначения нейролептиков стараются избегать из-за риска развития поздней дискинезии[26][уточнить].
Первичная профилактика малой хореи заключается в мероприятиях, направленных на повышение иммунитета и адаптационных возможностей организма, а также своевременном и адекватном лечении А-стрептококковых инфекций глотки — тонзиллита и фарингита. Вторичная профилактика направлена на предупреждение рецидивов и прогрессирования болезни. Она предусматривает регулярное, 1 раз в 3-4 недели, постоянное внутримышечное введение антибиотика пролонгированного действия бензатина бензилпенициллина. В некоторых случаях применяют пероральные антибиотики и сульфаниламиды: феноксиметилпенициллин, сульфадиазин/сульфизоксазол[en]), или макролиды (например, эритромицин, азитромицин). В то же время, даже при тщательном приёме пероральных препаратов, риск рецидива выше. Длительность вторичной профилактики определяется индивидуально в зависимости от наличия факторов риска рецидивов. Больным, перенесшим приступ острой ревматической лихорадки, в том числе хорею, без сопутствующего кардита, вторичную профилактику, по разным рекомендациям, проводят либо до 18 лет (рекомендации ВОЗ[30][31][32], либо до 21 года (согласно рекомендациям Американской ассоциации сердца[en])[33][34], но не меньше 5 лет после последней атаки, если пациент в процессе лечения достиг это возраста (принцип «что дольше»). При развитии кардита длительность вторичной профилактики увеличивается в зависимости от того, привёл он к формированию порока сердца, или нет.
Разрабатывается вакцина против Streptococcus pyogenes, с помощью которой можно будет осуществить иммунопрофилактику острой ревматической лихорадки, в том числе, малой хореи, как одного из её проявлений[35].
В целом прогноз благоприятный. Длительность симптомов, по разным данным, составляет от 3-6[26] до 12-15 недель[15]. При течении без осложнений обычно наступает полное выздоровление. Однако в некоторых случаях болезнь может длиться до 2-х и более лет. Такие случаи чаще имеют место при более тяжелом течении заболевания, например, генерализованной хорее, или у пациентов с кардитом. У части пациентов, особенно при длительном течении заболевания, сохраняются изменения в виде лёгких гиперкинезов, тиков, церебрастении, изменений на ЭЭГ. Может меняться характер (повышается сенситивности, появляется склонность к раздражительности, обидчивости, упрямству)[25], иногда развивается истеризация личности, тревожно-депрессивные расстройства[en], обсессивно-компульсивный синдром, СДВГ. В течение периода от нескольких месяцев до 3-6 лет у 35% больных ревматическая хорея может рецидивировать[26]. У 5–10% больных возникает два рецидива и более с промежутками в 1,5–2,5 года. Чаще они возникают спонтанно, хотя могут быть связаны с новым инфицированием стрептококком. Рецидивирующая хорея среди атипичных форм в плане исхода и в отношении лечения наименее благоприятна. Иногда после перенесенной ревматической хореи гиперкинезы могут усилиться или возникнуть снова при приеме даже в малых дозах психостимуляторов, леводопы, агонистов дофаминовых рецепторов[en], фенитоина. Вызванную пероральными контрацептивами хорею также связывают с тем, что их приём может способствовать рецидиву малой хореи, перенесенной в детстве[36]. В ряде случаев хорея беременных[en] является рецидивом хореи Сиденхема: её перенесли в анамнезе как минимум 35% таких пациентов, а 4% ранее страдали острой ревматической лихорадкой[37][38][39]. Течение ревматизма при хорее относительно доброкачественное[3]. Летальный исход бывает редко. Однако в связи с сопутствующим эндокардитом у таких больных может развиться порок сердца, который может привести к тяжелым осложнениям и смерти.
Хорея — Википедия
Материал из Википедии — свободной энциклопедии
Хорея (хореический гиперкинез, также известная как «виттова пляска», или «пляска святого Вита»; от греческого χορεία, вид танца) — синдром, характеризующийся беспорядочными, отрывистыми, нерегулярными движениями, сходными с нормальными мимическими движениями и жестами, но различные с ними по амплитуде и интенсивности, то есть более вычурные и гротескные, часто напоминающие танец.
Чаще наблюдается в детском и юношеском возрасте у страдающих ревматизмом. Болезнь может начаться на фоне явных проявлений ревматизма с поражением сердца и суставов в случаях скрытого, вялотекущего ревматизма.
- Первичные наследственные формы:
- Хорея как синдром в составе наследственных «экстрапирамидных» заболеваний:
- Вторичные хореи, связанные с поражением базальных ядер головного мозга. По повреждающему агенту выделяют:
- вирусные
- бактериальные
- сосудистые
- травматические
- дизиммунные (малая хорея)
- метаболические
- токсические
- смешанные
Во всех случаях обнаруживается поражение базальных ганглиев различной степени тяжести, сопровождающееся повышением активности дофаминэргических структур при неизмененном уровне самого дофамина.
Не выяснена. Считают, что причиной заболевания могут служить истощение, малокровие, особенно в молодом возрасте, наследственное предрасположение, поражения головного (ганглиев в основании головного мозга, путей ножек мозжечка к подкорковым ганглиям) или спинного мозга.
- Этиотропная терапия — направленная непосредственно на причину, вызвавшую расстройство. Используется при лечении вторичных хорей.
- при инфекционном генезе назначаются антибиотики и противовирусные препараты,
- при сосудистом и травматическом — антиагреганты, ноотропы, сосудорасширяющие и тромболитические препараты,
- при дизиммунном — иммуносупрессоры и антибиотики,
- при метаболическом — коррекция обмена веществ.
- Симптоматическая терапия — действие непосредственно на симптом, то есть на саму хорею. Для этого применяют препараты ряда нейролептиков, чаще всего галоперидол.
- Болезни нервной системы / Под ред. Н. Н. Яхно, Д. Р. Штульмана, П. В. Мельничука. — М.: Медицина, 1995.
Ревматическая хорея (I02) > Справочник заболеваний MedElement > MedElement
Клинические симптомы малой хореи развиваются постепенно; у большинства больных - при нормальной температуре и отсутствии выраженных изменений крови.
Характерные клинические симптомы малой хореи:
1. Гиперкинезы. Отличаются следующими особенностями: неритмичные, нестереотипные, напоминают произвольные движения, совершаются с легкостью, постоянные. Гиперкинезы усиливаются при выполнении активных движений и во время эмоциональных реакций; становятся слабее в состоянии статического и психического покоя; во время сна прекращаются.
2. Нарушение активных движений - движения не координированы, больной не может сохранять стойкие положения, нарушена совместная работа мышц синергистов и антагонистов, расстроена речь (эксплозивная речьЭксплозивная речь - неритмичная речь, при которой на фоне задержек, растягивания звуков и слов происходят своеобразные словесные "выбросы", характеризующиеся скачкообразным ускорением, непроизвольно форсированной громкостью звуков
, мутизмМутизм - отсутствие речевого общения больного с окружающими при сохранности речевого аппарата, отказ от речи
).
3. Нарушение мышечного тонуса. Характерные проявления: тонус и сила мышц снижены, наблюдаются гипотонияГипотония - сниженный тонус мышцы или мышечного слоя стенки полого органа.
и дистония, тонус изменяется быстро и неравномерно (позы, гиперкинезы).
4. Нарушение рефлексов – рефлексы снижены и неравномерны, наблюдается положительный симптом Гордона-2 (при вызывании коленного рефлекса наблюдается более продолжительное, чем у здорового, разгибание голени).
6. Нарушение вегетативных реакций - раздражение обоих отделов, фазность симпатикотонии и ваготонии.
Кроме этого, малая хорея может сочетаться с другими проявлениями ревматизма. Из них наиболее часто отмечается ревмокардит, реже - полиартрит, и крайне редко - кольцевидная эритема, ревматические узелки и.т.д.
причины, симптомы, диагностика и лечение
Малая хорея — это заболевание, которое проявляется в виде ревматической инфекции неврологического характера. Малую хорею называют также хореей Сиденгама, ревматической или инфекционной хореей. В некотором смысле — это энцефалит ревматической породы. Данное заболевание головного мозга имеет мышечное происхождение и проявляется в виде гиперкинезов, которые развиваются как следствие поражения структур головного мозга, обеспечивающих функцию координации движений и отвечают за мышечный тонус. В основе заболевания лежит поражение сосудов головного мозга, страдают преимущественно подкорковые узлы. Малая хорея ревматически поражает и сердце.
Содержание статьи:
По статистике, девочки болеют в два раза чаще, чем мальчики. Проявление приходится на возраст 6-15 лет зачастую в холодное время года. Факт более частой заболеваемости девочек связан с гормональными особенностями растущего организма и выработкой женских половых гормонов. Весомое значение имеет факт вовлечения в патологический процесс мозжечка и стриарных мозговых структурах. Проявляется в виде неконтролируемых атак, длительность которых составляет около трех месяцев, в отдельных случаях может продолжаться до полугода или даже нескольких лет. Малая хорея может иметь рецидив.
Малой хореей болеют и взрослые в возрасте 30-45 лет. В этом случае клиническая картина сопровождается в первую очередь тяжелыми расстройствами психики, чаще всего необратимыми.
Причины малой хореи
Заболевание имеет инфекционную природу. Установлено, что причиной развития малой хореи можно считать перенесение инфекции бета-гемолитического стрептококка группы А. Такая инфекция в основном поражает верхние дыхательные пути и провоцирует развитие тонзиллитов и ангин. В процессе борьбы с заболеванием в организме человека вырабатываются антитела, которые борются с бактериями стрептококка. Иногда происходит так называемый аутоиммунный ответ — одновременно с этими антителами начинают вырабатываться также антитела к базальным ганглиям головного мозга. Далее возникает атака нервными клетками базальных ганглиев, что провоцирует воспалительные процессы в подкорковых образованиях головного мозга, которые и проявляются в виде гиперкинезов.
Главными провокаторами выработки антител к базальным ганглиям головного мозга можно считать:
- генетическую предрасположенность;
- нестабильность нервной системы, например, излишняя эмоциональность;
- гормональные сбои;
- слабую иммунную систему;
- развитие воспалительных процессов в верхних дыхательных путях;
- зубной кариес;
- худощавое строение тела.
Наличие бета-гемолитического стрептококка может спровоцировать выработку антител и к другим структурам человеческого организма (сердце, суставы, почки), и стать причиной ревматического поражения этих органов. Это станет причиной рассмотрения заболевания как варианта ревматического процесса в целом.
Современная неврология все еще исследует вопрос о природе и причине развития малой хореи. Предположение об инфекционной природе заболевания было высказано еще в конце XVIII века ученым Штолом. Сегодня этот вопрос все еще находится в стадии исследования.
Симптомы малой хореи
Клиническая картина малой хореи видна уже через несколько недель после перенесения инфекционного заболевания (ангины или тонзиллита).
Основные клинические проявления малой хореи — двигательные нарушения (непроизвольное подергивание рук и ног). Это называется хореическим гиперкинезом — быстрые, хаотические, неконтролируемые сокращения мышц. Хореические гиперкинезы могут проявлять себя в области лица, кистей рук, конечностей в целом. Могут затрагивать гортань и язык, диафрагму или даже все тело одновременно.
При начальной стадии гиперкинезы почти незаметны, очень часто на них не обращают внимания. Неловкость и онемение пальцев или едва заметное подергивание мышц лица может восприниматься сначала как гримасничанье ребенка. Более заметными подергивания становятся при волнении или других эмоциональных всплесках. Со временем гиперкинезы становятся более выраженными и длительными, могут проявляться в виде так называемой «хореической бури», когда неконтролируемые подёргивания возникают одновременно во всем теле.
Чтобы диагностировать заболевание как можно раньше, необходимо обращать внимание на симптомы следующих гиперкинезов в самом начале их проявления:
- Неловкие движения при письме или рисовании. Ребенок с трудом держит карандаш или кисточку, не может сконцентрироваться, чтобы начертить ровную линию, ставит кляксы, делает помарки в большем количестве, чем раньше; иногда можно наблюдать синдром «доярки», когда кисти рук непроизвольно сжимаются и расслабляются.
- Неконтролируемое кривляние (высовывание языка, гримасы). Многие списывают эти признаки на невоспитанность ребенка, но если присутствуют и другие разновидности гиперкинезов, то на них стоит обратить внимание.
- Неспособность долго удерживать заданную позу.
- Непроизвольное выкрикивание слов или звуков. Это может быть связано с сокращением мышц гортани.
- Нечеткость и смешанность слов при разговоре. Это можно объяснить непроизвольными сокращениями гортанных мышц и языка. Если ребенок, который ранее не отличался дефективной речью вдруг начинает нечетко произносить слова, речь становится нечленораздельной, то следует обратиться к невропатологу, особенно если были замечены и другие признаки гиперкинеза.
В тяжелых случаях гиперкинез мышц гортани и языка приводит к полному отсутствию речи («хореический мутизм»).
Иногда гиперкинез затрагивает и дыхательные мышцы диафрагмы. При этом возникает так называемый синдром Черни или парадоксальное дыхание. При вдохе живот западает вовнутрь, а не выпячивается, как в норме. Ребенок не может сконцентрировать взгляд на одном предмете. Глазное яблоко постоянно бегает в разных направлениях.
По мере прогрессирования гиперкинеза становится затруднительным самообслуживание (процесс употребления пищи, одевание, ходьба). Признаки гиперкинеза исчезают, когда ребенок спит, но и процесс отхода ко сну сопровождается определенными трудностями.
Другие симптомы малой хореи
- Снижение мышечного тонуса. Чаще всего понижение тонуса соответствует локализации гиперкинезов. Но встречаются такие формы малой хореи, когда признаков гиперкинезов почти нет, а мышечный тонус понижен настолько, что ребенок становится практически обездвижен.
- Нарушения психоэмоционального состояния. Зачастую именно этот симптом является первым тревожным признаком данного заболевания, но такие проявления связывают с малой хореей только после проявления гиперкинезов. Ребенок ведет себя неадекватно, часто плачет и капризничает, наблюдается частая забывчивость и отсутствие концентрации внимания. В некоторых случаях наоборот ребенок проявляет апатию к окружающему миру, становится вялым.
При обращении к невропатологу, врач может выявить еще несколько симптомов в ходе осмотра и тестирования ребенка:
- Феномен Гордона. При проверке коленного рефлекса нога на несколько секунд застывает в разогнутом положении (гиперкинез бедренной мышцы).
- «Симптом дряблых плеч» — когда больного ребенка поднять за подмышки, то его голова сильно утопает в плечах.
- «Язык хамелеона» — ребенок не может держать высунутым язык, если у него закрыты глаза.
- «Хореическая кисть» — при вытянутых руках возникает особенное расположение кистей.
Диагностика малой хореи
Диагностику малой хореи обычно начинают с анамнеза жизни пациента. Диагноз ставится на основе исследования анализа крови, при котором выявляются маркеры стрептококковой инфекции. Проводится также электромиография (исследование биопотенциалов скелетных мышц), электроэнцефалограмма, КТ, МРТ, которые выявляют очаговые изменения в головном мозге.
Лечение малой хореи
Лечение малой хореи происходит в стационарном режиме. Пациенту внутримышечно вводятся антибиотики, противовоспалительные лекарства, салицилаты. Иногда применяют гормональные препараты. В остром периоде необходимо создать ребенку максимально комфортные для него условия с минимальными раздражителями — свет, звуки.
Прогноз и профилактика при малой хорее
Прогноз при малой хорее в большинстве случаев положительный. При раннем ее выявлении лечение можно считать успешным, хотя и могут встречаться рецидивы на фоне обострения инфекционных заболеваний.
Профилактика малой хореи состоит в своевременном приеме антибиотиков при вирусно-инфекционных заболеваниях, а также адекватном и раннем лечении ревматоидных проявлений, что предотвращает прогрессирование заболевания в детском возрасте.
Ревматическая хорея без вовлечения сердца (I02.9)
Клинические симптомы малой хореи развиваются постепенно; у большинства больных - при нормальной температуре и отсутствии выраженных изменений крови.
Характерные клинические симптомы малой хореи
Гиперкинезы
Отличаются следующими особенностями: неритмичные, нестереотипные, напоминают произвольные движения, совершаются с легкостью, постоянные. Гиперкинезы усиливаются при выполнении активных движений и во время эмоциональных реакций; становятся слабее в состоянии статического и психического покоя; во время сна прекращаются.
У больного хореей ребенка в состоянии бодрствования почти постоянно наблюдаются разнообразные излишние движения, которые имеют непроизвольный, нецеленаправленный, неритмичный характер. Подобные насильственные движения охватывают мышцы туловища, конечностей, лица, языка, шеи. В результате ребенок не может спокойно сидеть и все время двигается на стуле: приподнимается; сгибает, поворачивает и выпрямляет туловище; меняет положение конечностей; совершает ненужные движения головой, языком, гримасничает.
При выраженных гиперкинезах больной ребенок также не может спокойно стоять или идти. Он находится в постоянном движении, как будто пританцовывает, при этом не остаются в покое не только ноги, но и другие части тела.
Когда больных малой хореей собирают вместе, то их движения создают впечатление своеобразной хороводной пляски, откуда и произошло название болезни ("хорея" - от греч. "танец").
При хорее наблюдаются беспорядочные гиперкинезы, которые могут встречаться в различном сочетании и последовательности. Характерная картина подобных гиперкинезов может выглядеть следующим образом: ребенок скрещивает руки на груди, потом может заложить их за спину, прячет руки в карманы, поводит плечами, совершает движения в локтевом или плечевом суставе, может повернуть голову в сторону или запрокинуть назад, открывает рот, высовывает язык, щелкает языком, приподнимает брови, вытягивает губы вперед или растягивает их в улыбку, далее может зажмурить глаза, приподнять брови и т.д..
Хотя разнообразные движения выполняются легко, их постоянное наличие очень утомляет ребенка. Поэтому больной ищет возможность освободиться от непроизвольных движений на какой-нибудь промежуток времени: старается «застыть» в каком-то положении, иногда ребенок весом своего туловища придавливает руки, как бы пытаясь их успокоить. Однако эти действия обычно не дают результата, и чем большее внимание уделяется освобождению от гиперкинезов, тем более сильной становится их выраженность. При эмоциональном напряжении или активных движениях гиперкинезы усиливаются. При этом они прекращаются во время сна и уменьшаются в состянии психического и статистического покоя.
Нарушение активных движений
Движения не координированы, больной не может сохранять стойкие положения, нарушена совместная работа мышц синергистов и антагонистов, расстроена речь (эксплозивная речьЭксплозивная речь - неритмичная речь, при которой на фоне задержек, растягивания звуков и слов происходят своеобразные словесные "выбросы", характеризующиеся скачкообразным ускорением, непроизвольно форсированной громкостью звуков
, мутизмМутизм - отсутствие речевого общения больного с окружающими при сохранности речевого аппарата, отказ от речи
).
Волевые движения совершаются неловко и порывисто. Нарушены плавность и точность движений, появляется дисметрия, наблюдаются угловатые, размашистые, несоразмеренные, некоординированные движения. Больной не в состоянии выполнять некоторые точные целенаправленные движения (писать, причесываться, застегивать пуговицы, выполнять пальце-носовую и коленно-пяточную пробы).
Больной хореей ребенок обычно не может фиксировать взгляд (не может смотреть на один предмет дольше 3-4 секунд), не может удержать спокойно высунутым язык, протянутой руку или кисть ("симптом глаз и языка" Филатова).
Невозможность сохранять стойкие положения проявляется также при испытании пожатия руки: больного просят пожать руку, при этом с его стороны ощущается несколько разносильных пожатий.
Для активных движений больных хореей типично нарушение совместной работы мышц антагонистов (не могут совершать попеременных противоположных, быстросменяющихся движений).
Существуют характерные особенности дыхания при хорее - у больных иногда наблюдается парадоксальное движение диафрагмы и мышц передней брюшной стенки, указывающее на нарушение совместной работы мышц синергистов (симптом Черни - при вдохе диафрагма поднимается вверх, а брюшная стенка втягивается).
В некоторых случаях у больных хореей детей отмечаются расстройства речи.
Нарушение мышечного тонуса Характерные проявления: тонус и сила мышц снижены, наблюдаются гипотонияГипотония - сниженный тонус мышцы или мышечного слоя стенки полого органа.
и дистония, тонус изменяется быстро и неравномерно (позы, гиперкинезы).
Определить гипотонию возможно при осмотре и пальпации мышц, а также при испытании пассивных движений.
Если поднять больного хореей ребенка за плечи, то создается впечатление, что его голова "проваливается" в плечи ("симптом дряблых плеч").
Гиперфлексия (излишнее сгибание суставов) и гиперэкстензия (излишнее разгибание в суставах) также являются проявлениями сниженного мышечного тонуса.
Нарушение рефлексов
Рефлексы снижены и неравномерны, наблюдается положительный симптом Гордона-2 (при вызывании коленного рефлекса наблюдается более продолжительное, чем у здорового, разгибание голени).
Типичные проявления: снижение силы и подвижности основных нервных процессов - возбуждения и торможения; развитие утомляемости, вялости, апатии, рассеянности и невнимательности; возможны расстройства сна.
Нарушение вегетативных реакций - раздражение обоих отделов, фазность симпатикотонии и ваготонии.
Малая хорея - что это
Малая хорея считается детским заболеванием, которое преимущественно возникает у детей в возрасте от 5 до 16 лет. Во время него возникает непроизвольная повышенная двигательная активность.
Болезнь имеет неврологический характер, при этом проявляется ревматической инфекцией. У детей, которые болеют малой хорей, ярко выражены психоэмоциональные расстройства.
Патология поддаётся лечению, при этом стоит понимать, что сама терапия может занять продолжительный период времени. Если же не принять меры своевременно, тогда прогнозы для ребёнка будут крайне неблагоприятными.
Причины
Малая хорея у детей считается по своей сути ревматическим энцефалитом. Он поражает головной мозг, непосредственно оказывает воздействие на базальные ганглии. Если болезнь возникла в раннем возрасте, тогда примерно после 25 лет может появиться её рецидив. Именно поэтому люди будут вынуждены всю жизнь придерживаться профилактических мер, чтобы можно было исключить вероятность повторения малой хореи.
Следует отметить, что проблему способны спровоцировать разные факторы. При этом основным из них является прогрессирование в организме инфекции. В группу риска входят дети, которым от 5 до 15 лет. Стоит отметить, что в этот период организм является слабым, поэтому подвержен многим заболеваниям.
Чаще всего малая хорея диагностируется именно у девочек, при этом у них должно быть худощавое телосложение, а также слишком чувствительная психика. При этом болезни подвержены и мальчики, поэтому родителям важно проявить осторожность, потому как важно своевременно выявить симптомы недуга.

Выделить можно ряд факторов, которые провоцируют появление малой хореи:
- Недостаток веса. Причём астеничность может быть природной, и даже в этом случае она может привести к развитию патологии.
- Наличие инфекции, вызванной стрептококками. Это тоже может поспособствовать появлению малой хореи.
- Кариес, который своевременно не начали лечить. При появлении зубных болезней важно вовремя обратиться к врачу, чтобы можно было улучшить своё состояние.
- Различные психологические факторы. Малая хорея может быть последствием подобных травм.
- Ощутимо низкий уровень иммунной системы. Родителям нужно следить за тем, чтобы с этим показателем было всё в порядке. В ином случае возможно появление ревматической хореи.
- Наличие гайморита и тонзиллита. Подобные болезни тоже нужно вовремя начинать лечить, иначе они могут привести к образованию малой хореи.
- Повышенная чувствительность центральной нервной системы. Подобная особенность ребёнка может привести к тому, что у него появится малая хорея.
- Повышенная склонность к вирусным болезням. Даже если ребёнок часто простужается, он всё равно может столкнуться с ревматической хореей.
- Прогрессирование инфекции дыхательных путей. Запускать подобные болезни опасно, потому как они способны приводить к разным нарушениям, в том числе к непроизвольным движениям.
- Наследственная предрасположенность. Если хотя бы один из родителей страдал от малой хореи, тогда и ребёнок может с ней столкнуться.
- Гормональные сбои в организме. Они могут приводить к разным негативным последствиям, и одним из них является ревматическая хорея.

Независимо от причины, обязательно потребуется начать лечение для того, чтобы улучшить самочувствие человека. Малая хорея требует длительного лечения, причём чем раньше человек её начнёт, тем будет лучше. Стоит обязательно знать основные симптомы заболевания, чтобы понимать, в каких ситуациях нужно сразу обращаться к врачу. Не стоит ждать, пока состояние здоровья значительно усугубится, и появятся серьёзные осложнения.
Симптомы
Для начала стоит отметить, что ревматическая хорея бывает разных типов. От этого напрямую зависят симптомы, с которыми столкнётся человек. В частности болезнь бывает следующих форм: латентная, подострая, рецидивирующая, а также острая. В первой ситуации симптомы могут проявляться очень слабо или полностью отсутствовать.
При этом подострая и острая форма максимально ярко проявляется, поэтому признаки малой хореи сложно будет не заметить. Что касается рецидивирующего типа, то для него характерны вспышки патологии. При этом ребёнку становится то лучше, то снова хуже.

Обязательно стоит рассмотреть симптомы малой хореи, чтобы можно было своевременно заподозрить заболевание:
- Непроизвольные движения, а также мышечные сокращения, которые ребёнок не может контролировать.
- Ощутимое понижение мышиного тонуса, слабость.
- Повышенная активность мимики. При малой хорее ребёнок будет часто гримасничать.
- Отсутствие возможности продолжительный период находиться в одной позе.
- Пациенту сложно выполнять даже простые действия руками.
- Психические и эмоциональные нарушения. При малой хорее ребёнок может быть слишком агрессивным, капризным, а также у него нередко наблюдаются трудности с засыпанием.
- Невозможность зафиксировать свой взгляд на одной точке.
- Во время волнения несовершеннолетний начнёт себя одёргивать, почёсывать или выполнять другие однотипные манипуляции.
- При напряжении мышц гортани, вызванном малой хореей, ребёнок может издавать странные звуки и даже хрипы.
- Неожиданные логопедические проблемы. Может случиться так, что у ребёнка не будет способности разговаривать.
- Нарушение походки при малой хорее считается естественным симптомом. Ребёнок не сможет обычно передвигаться, он будет подпрыгивать.
- Резкое повышение температуры тела до отметки 38 градусов.
Врачи отмечают, что ревматическая хорея может быть заподозрена по базовым симптомам. У ребёнка будут проблемы с походкой, изменится мимика, а также почерк. В этом случае стоит обратиться к врачу, тогда врач сможет подтвердить наличие хореи сиденхама.
Диагностика
Если у ребёнка подозревается ревматическая хорея, тогда обязательно потребуется пройти диагностику. Для этого врачи назначают ряд исследований, с помощью которых можно выявить наличие отклонений. Прежде всего, пациента направляют на магнитно-резонансную томографию. Данное исследование позволяет понять, есть ли у ребёнка ревматическая хорея. Также могут отправить на компьютерную томографию, с помощью которой проводится анализ мозга.
При малой хореи нередко назначается общий анализ крови, потому как могут быть обнаружены отклонения в показателе. Пациента могут отправить на электроэнцефалографию, чтобы понять, есть ли нарушения в мозговой активности. Все данные исследования позволяют понять, имеется ли у человека хорея сиденхаема.

Обязательно врач в целом проанализирует состояние ребёнка, чтобы можно было подтвердить или опровергнуть диагноз. Малая хорея у детей должна лечиться только под контролем специалиста, чтобы можно был достигнуть положительных результатов.
Способы терапии
Если хорея сиденгама находится в острой форме, тогда потребуется в обязательном порядке лечь в стационар. Больному следует соблюдать постельный режим, а также находиться в спокойной обстановке. Быстрому выздоровлению от малой хореи поспособствует сон, именно поэтому врачи будут успокаивать нервную систему.
Важно будет ограничить физическую активность пациента. Врачи при хорее сиденгама часто назначают пирамидон, а также средства, в составе которых имеется кальций. Важно пациенту принимать витаминные комплексы, чтобы можно было улучшить своё самочувствие. Лечение малойхореи в редких случаях может осуществляться гипофизарными гормонами.
Если ребенок уже идёт на поправку, тогда ему для восстановления мелкой моторики рекомендовано вязать, рисовать, лепить или заниматься шитьём. При этом при лечении ревматической хореи следует гулять на свежем воздухе хотя бы два часа в суки.
Непосредственно лечебные процедуры призваны улучшить кровоснабжение голоного мозга, а также метаболизм. Нередко требуется оказать противовоспалительное действие. Для этого при малой хорее сиденхема нередко назначают соленые хвойные ванны, УВЧ лобной доли, электрофорез натрия салицилата, ультрафиолетовое облучение.

Если у ребёнка была хорея сиденгама, тогда родители должны пересмотреть рацион его питания. Важно добавить больше витаминов, а также продуктов, которые содержат белок. В частности при ревматической хорее будут полезны творог, рыба, нежирное мясо, а также молоко.
Для того чтобы быстрее излечить хорею сиденгама, ребёнку нужно будет получать больше положительных эмоций. Также обязательно нужно постоянно наблюдаться у врача, потому как нужно внимательно следить за состоянием пациента. В большинстве случаев лечение малой хореи даёт хорошие результаты, если длительное время осуществлять полезные для человека процедуры.
Малая хорея
Патология нервной системы для которой характерны беспорядочные мышечные сокращения и двигательные нарушения. Заболевание проявляется гиперкинетической активностью, которую сменяет нормальное поведение, пониженным мышечным тонусом, психоэмоциональной неустойчивостью, повышенной нервозностью, раздражительностью и плаксивость. Во время припадка пациенты не способны координировать свои движения. Для установления и подтверждения анализа врач анализирует симптомы, изучает историю болезни, проводит неврологический осмотр и назначает дополнительные обследования. Как правило, выполняют лабораторные исследования крови, энцефалографию, люмбальную пункцию с гистологическим исследованием цереброспинальной жидкости, магнитно-резонансную либо компьютерную томографию, а также позитронно-эмиссионную томографию. Медикаментозное лечение включает прием иммунодепрессантов, успокоительных, гормональных, противовоспалительных, антигистаминных и антибактериальных препаратов. Если припадок не купируется из-за употребления седативных средств, больному выписывают кортикостероидные препараты. Немаловажную роль играет психотерапия. Хореическая атака, обычно, продолжается 3 месяца, но может затягиваться на полгода, а в некоторых случаях на годы.
Причины малой хореи
Наиболее часто болезнь дебютирует в десятилетнем возрасте. Одними из распространенных провокаторов заболевания являются стрептококковая инфекция (ангина, фарингит, тонзиллит) и ревматизм. Также существенную роль играет генетическая предрасположенность. Однако причины развития малой хореи до конца не изучены и исследуются до сих пор. Считается, что недуг может образоваться на фоне гормональных нарушений, пониженного иммунитета, психологических отклонений, хронических инфекционных процессов в верхних дыхательных путях, а также кариозных дефектов.
Симптомы малой хореи
Выраженность симптоматики может отличаться, однако у всех пациентов возникает неконтролируемая гиперкинетическая активность в форме приступов, которые сменяются стабильным состоянием. Во время припадка больные не способны координировать свои движения. Также недуг проявляется сниженным мышечным тонусом, психоэмоциональной неустойчивостью, повышенной нервозностью, раздражительностью и плаксивостью.
Основная симптоматика патологии может наблюдаться на протяжении нескольких недель. Кроме того, у больных наблюдается гиперкинез гортани, который выражается странными звуками пугающими других людей. Именно потому, многие дети не могут посещать школу длительное время. Если заболевание постоянно рецидивирует, их переводят на домашнее обучение. Гиперкинетические атаки поражают мимические мышцы, руки, ноги и все тело. Когда приступ прекращается, ребенок ненадолго замирает. Также отмечается неусидчивость, беспокойство, и чрезмерная активность. Редко болезнь сопровождается нарушениями акта глотания и проблемами с дикцией.
Психические нарушения характеризуются эмоциональной лабильностью, повышенной тревожностью, снижением памяти, а также трудностями концентрации внимания. Как правило, данные признаки возникают во время манифестации недуга, однако не исчезают между приступами. Тем не менее в некоторых случаях, симптомы выражены незначительно и дети практические не отличаются от здоровых одногодок.
Заболевание может осложнятся приобретенными пороками сердца (аортальной недостаточностью, митральным стенозом).
Диагностика малой хореи
Для установления и подтверждения анализа врач анализирует симптомы, изучает историю болезни, проводит неврологический осмотр и назначает дополнительные обследования. Как правило, выполняют лабораторные исследования крови, энцефалографию, люмбальную пункцию с гистологическим исследованием цереброспинальной жидкости, магнитно-резонансную либо компьютерную томографию, а также позитронно-эмиссионную томографию.
Лечение малой хореи
Медиками осуществляется комплексная терапия, направленная на купирование симптомов и лечение причины недуга. Психические нарушения корректируют психотерапией с применением иммунодепрессантов и успокоительных препаратов. Гиперкинетические атаки устраняют с помощью противовоспалительных, антигистаминных, противосудорожных, снотворных, нейролептических, гормональных, а также антибактериальных средств. Специалисты постоянно контролируют течение недуга и эффективность лечения. Во время острого периода, больным рекомендован покой. Если припадок не купируется из-за употребления седативных средств, ребенку выписывают кортикостероидные препараты.
Профилактика малой хореи
Специфические меры профилактики не разработаны. Необходимо вовремя выявлять и лечить ревматизм и другие стрептококковые инфекции.
Малая хорея Википедия
Ревматическая хорея (хорея Сиденгама, малая хорея, пляска святого Вита, острая хорея, английская хорея, обыкновенная хорея[1]) — одно из основных проявлений острой ревматической лихорадки, возникающее преимущественно у детей. Основными клиническими симптомами ревматической хореи являются спонтанные и непроизвольные движения (собственно хореические гиперкинезы), мышечная слабость, нарушения координации и статики, вегетативная дисфункция и психические расстройства[2][3]. Входит в число больших клинико-диагностических критериев острой ревматической лихорадки Киселя-Джонса (ревматическую клиническую пентаду).
История
Термин «хорея» происходит от др.-греч. χορός — танец, пляска[4]. Сначала значение этого термина отличалось от современного: с XIII века «хореей» («хореоманией») называли психогенное расстройство движений — диссоциативные конвульсии, иногда широко распространяющиеся среди средневекового населения в виде «эпидемий плясок[en]». Пораженные танцевальной манией группы людей совершали похожие на танец движения на фоне суженного сознания, вероятно, выплескивая нервное потрясение, вызванное эпидемиями чумы[4].
Св. Вит стал ассоциироваться с хореей по нескольким причинам. В IX веке после чудес, произошедших во время передачи его мощей из Сен-Дени в Саксонию, возник культ этого святого как покровителя больных, страдающих эпилепсией и хореей. Люди с этими расстройствами в праздник святого Вита отправлялись в паломничество к той или иной церкви и там танцевали, чтобы преодолеть свои страхи и боль[5]. В XVI веке в Священной Римской империи распространилось поверье, что станцевавший перед статуей святого в день его именин (15 июня), получит заряд бодрости на весь год. Поэтому в этот день многие люди эмоционально танцевали возле таких статуй. Жители Страсбурга, охваченного в 1518 году танцевальной чумой, направлялись магистратом к часовне святого Вита в Цаберне (ныне — Саверн), где происходило их «исцеление»[6].
Впервые отдельно от психогенных видов хореи, малую хорею под называнием chorea naturalis (с лат. — ««настоящая» хорея») описал в XVI в. Парацельс[4]. Детей, страдающих ревматической хореей, впервые описал Грегор Хорст (Хорстий) (нем.) в 1625 году[7].
Томас Сиденхем в 1686 году впервые выделил ревматическую хорею как отдельное детское заболевание и особую форму гиперкинезов, а также очень точно и подробно описал её основные симптомы[4]. В качестве синонима он применял термин «пляска святого Вита», начавший с того времени носить новое значение[8]. Это вносило некоторую путаницу, так как под одним термином обозначалось и органическое заболевание (малая, или английская хорея), и психогенное расстройство (большая, или немецкая хорея). Несмотря на то, что Сиденхем также описал ревматическую лихорадку и её суставные симптомы, связи между ней и хореей он не нашел[9].
Уильям Ослер — один из наиболее известных исследователей малой хореиК проявлениям ревматизма малую хорею впервые отнёс английский врач Брайт в 1831 году[4]. Однако очерченной нозологической единицей малая хорея окончательно стала только во второй половине XIX века. В конце 1860-х годов Дж. Джексон и У. Бродбент (англ.) первыми определили, что причиной хореи Сиденхема является дисфункция стриатума. В то же время, они ошибочно полагали, что нарушение функции полосатого тела вызвано его эмболией. В 1887 году Уильям Ослер представил 410 случаев клинических наблюдений ревматической хореи, а в 1894 году опубликовал монографию «On Chorea and Choreiform Affections» — одно из самых широко цитируемых северо-американских исследований XIX века, где показал её связь с ревматическими артритами и эндокардитами[4]. В своей книге он чётко отделял психогенную («большую») хорею от ревматической («малой»)[9]. У. Говерс, один из первых исследователей хореи как неврологического синдрома, в книге «Manual of the diseases of the nervous system» (1886-1888) наряду с другими формами, описал хорею Сиденхема, основываясь на своём опыте лечения 120 пациентов, страдающих от этого заболевания в Национальном госпитале для парализованных и эпилептиков (англ.). В 1894 году из мозга умершего от малой хореи был выделен диплококк. По результатам дальнейших исследований, во время которых удавалось высеять разные кокки, учёные предположили, что малая хорея является бактериальным менингоэнцефалитом. Однако тот факт, что бактерии удавалось выделить не всегда, вызывал сомнения в правильности этой теории[9]. Открытие в начале 1930-х годах того, что антистрептолизин О является маркером бактериальных инфекционных процессов, вызываемых стрептококками группы А, дало возможность установить, что все проявления острой ревматической лихорадки, в том числе малая хорея, являются последствиями перенесенной стрептококковой инфекции. Сфокусироваться на борьбе с инфекционным агентом, который приводил к развитию ревматической хореи, дало возможность открытие антибактериальных препаратов. Начиная с 1930-1940-х годов применение сульфаниламидов и пенициллина дало возможность осуществлять не только лечение, но и первичную и вторичную профилактику ревматизма, поэтому заболеваемость, в том числе на малую хорею, как одно из его проявлений, упала[9]. В 1976 году исследования Г. Хасби и его коллег продемонстрировали, что хорея Сиденхема вызвана вызвана не инфекцией как таковой, а является результатом нарушения иммунных механизмов.
Классификация
Согласно МКБ-10 различают ревматическую хорею с вовлечением сердца и без такового.
Клинически выделяют легкие, средней тяжести и тяжелые формы ревматической хореи, которые отличаются преимущественно степенью выраженности гиперкинезов, гипотонии и изменений психики[10].
Эпидемиология
Чаще всего ревматической хореей страдают дети возрастом 6-15 лет. Случаи хореи, выявленные после этого возраста, как правило — рецидивы болезни, наблюдавшейся в детстве. После 10-летнего возраста в 2 раза чаще болеют девочки, в 15—25-летнем возрасте — почти исключительно женщины, что может быть связано с эндокринными факторами[11]. Хорея при ревматизме развивается в 6-38 % случаев, поэтому вероятно, что к её развитию существует предрасположенность, связанная с генетическими и средовыми факторами, а также патогенности разных штаммов стрептококка[12]. В заболеваемости малой хореей отмечаются существенные колебания, причина которых изучена не до конца. Во второй половине XX века в связи с широким применением антибиотикотерапии и улучшением качества жизни в развитых странах распространённость малой хореи резко снизилась[12].
Этиология и патогенез
Ревматическая хорея — результат иммунного ответа организма на антигены бета-гемолитического стрептококка группы А (в частности, М-протеин[en]), общие с антигенами тканей мозга человека. В зависимости от вариации М-протеина выделяют отдельные серотипы Streptococcus pyogenes, причём малую хорею чаще всего вызывают ревматогенные штаммы М5, М6, М19 и М24[12]. В результате перекрёстной реактивности антитела, вырабатывающиеся против стрептококков, также реагируют с белковыми эпитопами цитоплазматических антигенов базальных ганглиев — хвостатого и субталамического ядра[en][13] и скорлупы[14], нанося им повреждения. Проводятся исследования, направленные на уточнение роли аутоантител в нанесении повреждений нервным клеткам, в том числе, выраженности их патогенного потенциала, эффекта, который они оказывают на нейроны и условий, в которых становится возможным взаимодействие антител с антигенами[12].
Существует другая гипотеза, что стрептококковая инфекция вызывает чрезмерное выделение и нарушение метаболизма некоторых антигенов, которые находятся внутри нервных клеток, поэтому к этим нейронам нарушается аутотолерантность иммунной системы. Согласно ещё одному предложению, при хорее Сиденхема антигены стрептококка действуют как суперантигены, способствуя презентации иммунной системе антигенов, находящихся за гематоэнцефалическим барьером (секвестрированных)[12].
Определённую роль играют изменение в стенке мелких артерий и артериол мозга. Половые различия в заболеваемости, характерные среди ревматических расстройств только для малой хореи, и проявляющиеся только после 10 лет, могут объясняться тем, что стероидные женские половые гормоны повышают чувствительность постсинаптических дофаминовых рецепторов в полосатом теле.
В связи с тем, что аутоиммунная реакция повреждает подкорково-лобные нейронные круги, которые замыкаются через стриатум, развиваются хореические гиперкинезы и психические расстройства.
Патологическая анатомия
Клиническая картина
Чаще всего хорею Сиденхема сопровождают другие синдромы острой ревматической лихорадки, такие как кардит (75 % случаев) и полиартрит, но в 5—7 % случаев она является единственным проявлением ревматизма (изолированная, или «чистая» хорея)[8]. Она возникает через 1-8 месяцев после перенесенной стрептококковой инфекции или обострения ревматизма[15]. Чаще ревматическая хорея развивается у пациентов с отягощённым неврологическим анамнезом.
Как правило, заболевание начинается подостро, и только иногда — стремительно, в течение нескольких часов, с расстройств поведения (повышенной раздражительности, эмоциональной лабильности), неловкости движений и трудности при письме. Больные становятся суетливыми, у них нарушается сон, часто отмечается головная боль, головокружение, гиперестезия. Часто первые проявления болезни родители пациента считают «шалостью» или «вредной привычкой», и только с развитием заболевания осознают их патологичность. Малая хорея может начинаться с психических нарушений[16]. Очень редко ревматическая хорея может начинаться с судорог, мозжечковых, пирамидных расстройств и отёка диска зрительного нерва[8]. Иногда наблюдается поражение черепных нервов. Сухожильные и периостальные рефлексы сниженные или неравномерные, патологические — отсутствуют. Расстройства чувствительности не наблюдаются[17].
Особенности хореических гиперкинезов
Изображение мальчиков, страдающих хореей Сиденхема (1880-е годы).Общая характеристика хореических гиперкинезов при хорее Сиденхема: распространённость (генерализация), неритмичность и беспорядочность, некоординированость, непроизвольность (их невозможно задержать усилием воли), постоянство, усиление при волнении и произвольных движениях, и исчезновение во сне[1]. Интенсивность хореических гиперкинезов зависит от эмоционального напряжения[18]. Как правило, хореические гиперкинезы возникают в мимических мышцах и дистальных отделах конечностей, а затем распространяются на другие группы мышц. Обычно они носят генерализованный характер, реже — асимметричные, и только в 20 % случаев — односторонние[8]. Вначале болезни непроизвольные движения единичные, непродолжительные, маловыраженные и усиливаются только при волнении, затем происходит их генерализация, и в развёрнутой стадии заболевания они наблюдаются практически постоянно, исчезая только во сне и при медикаментозной седации («бешенная пляска»[1], «хореическая буря»[17]). В таких случаях больной не может ходить, стоять, сидеть, принимать пищу. Хореические гиперкинезы наблюдаются в разных группах мышц. Например, одним из их проявлений является симптом «руки доярки» — кисти рук поочередно сжимаются и расслабляются, как будто при доении[19]. У больных нарушается походка, иногда принимающая характер пританцовываний и подпрыгиваний, наблюдаются сальтаторные судороги (лат. spasmus saltatorius — плясовая судорога: при попытке больного стать на ноги возникает клоническое сокращение мышц и он подпрыгивает, реже подобное их сокращение происходит при касании к подошвам стоп лежа). В 15—40 % случаев при малой хорее за счёт непроизвольных сокращений мышц нарушается произношение, в тяжелых случаях — глотание. В связи с непроизвольными сокращениями мышц гортани больной может издавать мычащие звуки. Иногда речь настолько затруднена, что возникает хореический мутизм — пациент полностью воздерживается от разговора[1]. Могут наблюдаться фасцикуляции языка («мешок червей»). Описаны следующие «малые» формы гиперкинезов («микро-гиперкинезы»)[2]:
- симптом «глаза и языка», или «язык хамелеона» («змеи», «мухоловки», «язык-тромбон»)[20] — высунутый при закрытых глазах язык невозможно удержать дольше 15 секунд, он сразу же возвращается в рот;
- симптом (проба) «кольца» С. Ф. Розина — больному трудно удержать соединёнными в виде кольца дистальные фаланги большого и остальных пальцев[18].
- симптом «пожатия руки» Н. Ф. Филатова — при рукопожатии врач ощущает неравномерность напряжения мышц пациента;
- симптом «перекатывания глазных яблок» — ощущение движения глаз при смыкании век;
- проба М. И. Йогихеса — при попытке копировать движения врача вытянутой рукой наблюдается гиперкинез;
- проба М. Б. Цукер — с целью обнаружить малейшие гиперкинезы больной сидится на стул напротив врача, прикасаясь к нему коленями, а врач держит в своих руках обе руки ребёнка и разговаривает с ним.
- проба Ягера-Кинга — для выявления скрытых гиперкинезов пациента просят собрать мелкие предметы (например, мозаику)[21].
- симптом «раздевания» С. Ф. Широкова — гиперкинезы становятся заметными, когда больной снимает одежду.
Могут наблюдаться атипичные варианты гиперкинезов: тикозный, миоклонический, «дистальный»[3], торсионно-дистонический (англ.), и хореиформный (отличается от хореического локальностью, стереотипностью и длительным течением), атетоидный[уточнить].
Мышечная гипотония
Хореические гиперкинезы сопровождает снижение тонуса и силы мышц, сопровождающееся излишним сгибанием и разгибанием в суставах. Тонус мышц при малой хорее не столько снижен, сколько неравномерно распределён в разных мышечных группах и быстро меняется[10]. Реже, обычно при тяжелом течении, ревматическая хорея начинается с выраженной общей мышечной гипотонии, напоминающей вялый паралич, иногда односторонний (лат. chorea mollis[17] — «мягкая», или псевдопаралитическая хорея)[8]. В этом случае ребёнок не может начать произвольные движения, а непроизвольные движения редкие или вообще отсутствуют. О мышечной слабости свидетельствует ряд симптомов[2]:
Статико-координаторные нарушения
В связи с нарушениями координации больной плохо выполняет точные движения, например, ему трудно застегнуть одежду («симптом пуговицы»), он не может играть на музыкальных инструментах. Нарушается выполнение координаторных проб. Может наблюдаться дисдиадохокинез (англ.), доходящий до уровня адиадохокинеза (англ.). Описаны симптомы статико-координаторных нарушений[2]:
- симптом Черни (парадоксальное дыхание Черни (англ.)) — в связи с поражением хореей дыхательных мышц (англ.) и диафрагмы при вдохе у пациента поднимается диафрагма, а брюшная стенка втягивается, при этом само дыхание становится судорожным.
- симптом графической атаксии, описанный Р. А. Херсонским — характерное нарушение почерка: пациенты пишут разные по размеру буквы, у них наблюдается беспорядочность в нажиме пером и расстановке строчек. Также проводят пробу Херсонского — пациенту дают задание что-то написать с закрытыми глазами.
Вегетативные нарушения
Вегетативные нарушения при ревматической хорее имеют фазный характер[10]. В первую неделю заболевания преобладает повышенный тонус симпатической нервной системы. В последующем преобладают парасимпатикотропные реакции проявляющиеся в виде кожных сосудистых реакций (мраморности кожи, её синюшной окраски и похолодания в дистальных отделах конечностей), снижения артериального давления, потливости и так далее. Вместе с этим могут наблюдаться нормотонические и некоторые симпатикотропные реакции. Мочеиспускание и дефекация не нарушены[24].
Психические расстройства
Для малой хореи типичны психические расстройства невротического и психотического регистров.
Одним из ранних невротических проявлений ревматической хореи, которое иногда предшествует гиперкинезам, является астения, которая проявляется лабильностью эмоций, раздражительностью, рассеянностью, нарушением памяти[уточнить], повышенной утомляемостью, капризностью, плаксивостью, ведущими у школьников к ухудшению успеваемости[18]. На высоте заболевания эмоциональна неустойчивость особенно выражена, преобладает эйфория, однако она быстро меняется Депрессивно-раздражительным настроением. Возможна . Может наблюдаться дереализация, деперсонализация, ипохондрически-сенестопатические явления, аффективные расстройства (пароксизмально возникающая тоска, страх, апатия, дисфория).
Другой вариант начала хореи Сиденхема — кратковременные обморочные состояния или пароксизмальные состояния спутанности сознания с психомоторным возбуждением. При малой хорее могут наблюдаться псевдоистерические симптомы: комок в горле, истерический плач, пуэрилизм, аффективные разряды, психогенные сумеречные помрачения сознания.
Редко, почти исключительно у подростков после 15 лет, малая хорея начинается остро с онейроида или делирозных состояний с оглушённостью, которые сопровождаются потерей ориентации, страхом, тревогой, устрашающими, быстро меняющимися галлюцинациями и псевдогаллюцинациями, фантастическими сценоподобными переживаниями, и отрывочными бредовыми идеями[25]. Их отличительной чертой таких психозов является обилие сенестопатий и тактильных и висцеральных галлюцинаций[16]. Возможны шизофреноподобные состояния, бред и бредоподобные фантазиии.
Также определённую роль играет личностная реакция на заболевание.
Диагностика
Для диагностики ревматической хореи необходимо собрать анамнеза, в частности, эпидемиологического, провести общий и неврологический осмотр и лабораторно-инструментальные исследования. Важную роль играет наличие системных проявлений ревматизма и его лабораторных признаков[уточнить]. Исследование ликвора обычно малоинформативно[26]. На ЭЭГ появляется диффузная медленноволновая активность мозга. При нейровизуализации могут выявляться преходящие очаговые изменения полосатого тела. Кроме того используют МРТ или СКТ головного мозга[27].
Дифференциальный диагноз
Ревматическая хорея является одним из наиболее сложных для дифференциальной диагностики проявлений острой ревматической лихорадки[14]. Перед тем, как установить диагноз ревматической хореи, необходимо исключить другие наследственными и приобретёнными заболеваниями, которые вызывают хореические гиперкинезы. Среди генетических болезней малую хорею стоит отличать от болезни Хантингтона и хантингтоноподобных синдромов[en], доброкачественной наследственной хореи[en], нейроакантоцитоза, болезни Вильсона-Коновалова, некоторых форм спиноцеребеллярных атаксий и ряда других заболеваний[28][12].
| Критерии | Ревматическая хорея | Болезнь Хантингтона |
|---|---|---|
| Возраст начала болезни | 6-15 лет | Обычно около 40 лет (описан дебют в детском и пожилом возрасте) |
| Этиология | Инфекционно-аллергическое заболевание, возникающее после инфицирования Streptococcus pyogenes | Наследственная болезнь |
| Симптомы ревматизма | Часто | Не встречаются |
| Наследственность | Не отягощена | Положительный семейный анамнез |
| Молекулярно-генетическая диагностика[en] | Не показана | ДНК-тестирование[уточнить] |
| Хореический гиперкинез в сочетании с психическими расстройствами | Обязательный признак | Обязательный признак |
| Деменция | Не бывает | Обязательный признак |
| Эффективность лечения | Часто полный регресс симптомов | Малоэффективное |
| Прогноз | Благоприятный | Неблагоприятный |
Помимо хореи Сиденхема частой причиной приобретённых хореических гиперкинезов могут быть сосудистые болезни мозга (инсульт), коллагенозы (системная красная волчанка), антифосфолипидный синдром, гипертиреоз, гипопаратиреоз, гипонатриемию, гипокальциемию. Хорею, которую стоит отличать от ревматической, может вызвать СПИД, нейросифилис, а также интоксикация, вызванная разными инфекционными заболеваниями: тонзиллитом, туберкулёзом, болезнями печени, лямблиозом. Лекарственную хорею у ранее здоровых людей могут вызывать лекарства, например, антипсихотики, леводопа, препараты лития, дигоксин. Редко у пациентов, перенесших ревматическую хорею в детстве, хореический гиперкинез появляется как симптом других болезней: истинной полицитемии, гипертиреоза, церебральных васкулитов[en], вирусных инфекций ЦНС, опухолей головного мозга.
Проводится с гиперкинезами при неврозах, в том числе, обсессивно-компульсивном расстройстве[29]. Необходимо проводить дифференциальную диагностику малой хореи с PANDAS.
При дебюте малой хореи в виде острого психоза отличить её от разных форм шизофрении, в том числе гебефренической, для которой характерно манерно-дурашливое поведение с гримасничанием, позволяют характерные гиперкинезы, изменения речи, выраженные нарушения внимания и лабильность эмоций[16], а также отсутствие расщепления психических процессов[3], и типичная для шизофрении динамика симптомов.
Иногда трудно различить аффективные синдромы, связанные с ревматической хореей, от дебюта какого-либо аффективного расстройства. Помогает это сделать тщательное исследование динамики заболевания, а также наличие при хорее неврологической и соматической симптоматики.
Лечение
В остром периоде пациент должен соблюдать постельный режим и находиться в изолированном от внешних воздействий помещении. Хореические гиперкинезов устраняют с помощью бензодиазепинов, вальпроата натрия или барбитуратов[уточнить]. В более тяжелых случаях применяют кортикостероиды: преднизолон 6-10 дней в дозе до 1,5 мг/кг веса. Назначения нейролептиков стараются избегать из-за риска развития поздней дискинезии[26][уточнить].
Профилактика
Первичная профилактика малой хореи заключается в мероприятиях, направленных на повышение иммунитета и адаптационных возможностей организма, а также своевременном и адекватном лечении А-стрептококковых инфекций глотки — тонзиллита и фарингита. Вторичная профилактика направлена на предупреждение рецидивов и прогрессирования болезни. Она предусматривает регулярное, 1 раз в 3-4 недели, постоянное внутримышечное введение антибиотика пролонгированного действия бензатина бензилпенициллина. В некоторых случаях применяют пероральные антибиотики и сульфаниламиды: феноксиметилпенициллин, сульфадиазин/сульфизоксазол[en]), или макролиды (например, эритромицин, азитромицин). В то же время, даже при тщательном приёме пероральных препаратов, риск рецидива выше. Длительность вторичной профилактики определяется индивидуально в зависимости от наличия факторов риска рецидивов. Больным, перенесшим приступ острой ревматической лихорадки, в том числе хорею, без сопутствующего кардита, вторичную профилактику, по разным рекомендациям, проводят либо до 18 лет (рекомендации ВОЗ[30][31][32], либо до 21 года (согласно рекомендациям Американской ассоциации сердца[en])[33][34], но не меньше 5 лет после последней атаки, если пациент в процессе лечения достиг это возраста (принцип «что дольше»). При развитии кардита длительность вторичной профилактики увеличивается в зависимости от того, привёл он к формированию порока сердца, или нет.
Разрабатывается вакцина против Streptococcus pyogenes, с помощью которой можно будет осуществить иммунопрофилактику острой ревматической лихорадки, в том числе, малой хореи, как одного из её проявлений[35].
Прогноз
В целом прогноз благоприятный. Длительность симптомов, по разным данным, составляет от 3-6[26] до 12-15 недель[15]. При течении без осложнений обычно наступает полное выздоровление. Однако в некоторых случаях болезнь может длиться до 2-х и более лет. Такие случаи чаще имеют место при более тяжелом течении заболевания, например, генерализованной хорее, или у пациентов с кардитом. У части пациентов, особенно при длительном течении заболевания, сохраняются изменения в виде лёгких гиперкинезов, тиков, церебрастении, изменений на ЭЭГ. Может меняться характер (повышается сенситивности, появляется склонность к раздражительности, обидчивости, упрямству)[25], иногда развивается истеризация личности, тревожно-депрессивные расстройства[en], обсессивно-компульсивный синдром, СДВГ. В течение периода от нескольких месяцев до 3-6 лет у 35% больных ревматическая хорея может рецидивировать[26]. У 5–10% больных возникает два рецидива и более с промежутками в 1,5–2,5 года. Чаще они возникают спонтанно, хотя могут быть связаны с новым инфицированием стрептококком. Рецидивирующая хорея среди атипичных форм в плане исхода и в отношении лечения наименее благоприятна. Иногда после перенесенной ревматической хореи гиперкинезы могут усилиться или возникнуть снова при приеме даже в малых дозах психостимуляторов, леводопы, агонистов дофаминовых рецепторов[en], фенитоина. Вызванную пероральными контрацептивами хорею также связывают с тем, что их приём может способствовать рецидиву малой хореи, перенесенной в детстве[36]. В ряде случаев хорея беременных[en] является рецидивом хореи Сиденхема: её перенесли в анамнезе как минимум 35% таких пациентов, а 4% ранее страдали острой ревматической лихорадкой[37][38][39]. Течение ревматизма при хорее относительно доброкачественное[3]. Летальный исход бывает редко. Однако в связи с сопутствующим эндокардитом у таких больных может развиться порок сердца, который может привести к тяжелым осложнениям и смерти.
См. также
Примечания
- ↑ 1 2 3 4 5 Гл. ред. А. М. Прохоров. Хорея (рус.). Большая медицинская энциклопедия (1969—1978). Дата обращения 27 сентября 2018.
- ↑ 1 2 3 4 Аллаз оглы Н. А. Клинические формы нейроревматизма // Клиника, современная классификация, методы диагностики и лечения нейроревматизма. — Ташкент: Самаркандский государственный Медицинский институт, 2004.
- ↑ 1 2 3 4 Михеев В. В. Клинические формы нероревматизма // Коллагенозы в клинике нервных заболеваний. — Москва: Медицина, 1971.
- ↑ 1 2 3 4 5 6 С.А. Клюшников. Хорея: история и современность (рус.). Национальное общество по изучению болезни Паркинсона и расстройств движений. Дата обращения 23 сентября 2018.
- ↑ La danse de saint Guy (фр.). Expressio.fr. Дата обращения 24 сентября 2018.
- ↑ Бруенок. Пляска святого Вита (рус.). Большая российская энциклопедия. Дата обращения 27 сентября 2018.
- ↑ Sydenham's chorea (неопр.). Whonamedit?. Дата обращения 25 сентября 2018.
- ↑ 1 2 3 4 5 Петрухин А.С. Ревматическая хорея (хорея Сиденгама, малая хорея) // Детская неврология. — Москва: ГЭОТАР-Медиа, 2012. — Т. 2. — С. 498. — 560 с. — ISBN 978-5-9704-2263-2.
- ↑ 1 2 3 4 Thiago Cardoso Vale, Francisco Cardoso. Chorea: A Journey through History : [англ.] // Tremor Other Hyperkinet Mov (N Y). — 2015. — № 5. — doi:10.7916/D8WM1C98.
- ↑ 1 2 3 Ревматическая хорея (рус.). Ваш медицинский портал (4 февраля 2011). Дата обращения 11 октября 2018.
- ↑ Малая хорея (рус.). Медицинская энциклопедия. Дата обращения 2 октября 2018.
- ↑ 1 2 3 4 5 6 Левин О. С. Современные представления о патогенезе, диагностике и лечении малой хореи // Журнал неврологии и психиатрии им. С. С. Корсакова. — 2005. — № 5. — С. 67-71.
- ↑ Husby G, van de Rijn I, Zabriskie JB, Abdin ZH, Williams RC Jr. Antibodies reacting with cytoplasm of subthalamic and caudate nuclei neurons in chorea and acute rheumatic fever (англ.) // J Exp Med. — 1976. — 1 October (vol. 144, no. 4). — P. 1094—110. — PMID 789810.
- ↑ 1 2 Кантемирова М. Г., Новикова Ю. Ю., Коровина О. А., Дроздова И. М., Дегтярева Е. А., Овсянников Д. Ю., Колтунов И. Е. Клиническая и лабораторно-инструментальная характеристика ревматической хореи у детей // Вестник Российского университета дружбы народов. — 2017. — Т. 21, № 1. — С. 51-60. — doi:10.22363/2313-0245-2017-21-1-51-60.
- ↑ 1 2 Zühlke LJ, Beaton A, Engel ME, Hugo-Hamman CT, Karthikeyan G, Katzenellenbogen JM, Ntusi N, Ralph AP, Saxena A, Smeesters PR, Watkins D, Zilla P, Carapetis J. Group A Streptococcus, Acute Rheumatic Fever and Rheumatic Heart Disease: Epidemiology and Clinical Considerations // Curr Treat Options Cardiovasc Med.. — 2017. — Vol. 19(2), № 15 (февраль). — doi:10.1007/s11936-017-0513-y.
- ↑ 1 2 3 Личко А. Е. Психозы при нейроинфекциях // Подростковая психиатрия. — 2-е, доп. и перераб.. — Ленинград: Медицина, 1985. — С. 375. — 416 с. — 20 000 экз.
- ↑ 1 2 3 Жмуров В.А. Малая хорея // Психиатрия. Энциклопедия. — 3629 с.
- ↑ 1 2 3 Ревматизм и нервная система // Соматоневрология / Под. ред. А. А. Скоромца. — Санкт-Петербург: СпецЛит, 2009. — С. 359. — 655 с. — (Руководство для врачей). — ISBN 978-5-299-00379-6.
- ↑ Оценка движений у детей. Хорея - симптом доярки, атетоз, дистопия (рус.). Meduniver.com. Дата обращения 27 сентября 2018.
- ↑ William W. Campbell. Chapter 20. The Hypoglossal Nerve // DeJonh's the neurologic examination. — 7th ed.. — Lippincott Williams & Wilkins. — С. 331. — ISBN 978-1-4511-0920-7.
- ↑ Никифоров А.С. Неврология. Полный толковый словарь. Проба Ягера-Кинга (рус.). Национальная психологическая энциклопедия (2010). Дата обращения 1 октября 2018.
- ↑ Гордона (коленный) симптом (2) <феномен> (неопр.). Саратовский Неврологический Портал. Дата обращения 26 сентября 2018.
- ↑ Полный толковый словарь по неврологии - симптом маятника (рус.). Вокабула. Дата обращения 1 октября 2018.
- ↑ Захарченко М. А. Детская хорея. Chorea minor // Курс нервных болезней. — М.-Л. : ГИЗ РСФСР, 1930. — С. 932.
- ↑ 1 2 Ушаков Г. К. Менингоэнцефалиты с хроническим течением // Детская психиатрия. — Москва: Медицина, 1973. — С. 239—240. — 75 000 экз.
- ↑ 1 2 3 4 Аммосова Е. П., Сивцева Е. Н., Кривошапкин В. Г. Ревматическая хорея у ребёнка // Вестник СВФУ. — 2013. — Т. 10, № 5. — С. 133-136.
- ↑ Sydenham chorea: MedlinePlus Medical Encyclopedia (англ.). medlineplus.gov. Дата обращения 11 октября 2019.
- ↑ Селивёрстов Ю. А., Клюшников С. А. Дифференциальная диагностика хореи // Нервные болезни. — 2015. — С. 6-15.
- ↑ Джеймс Л. Джекобсон, Алан М. Джекобсон. Обсессивно-компульсивное расстройство детского и подросткового возраста // Секреты психиатрии / Под ред. П. И. Сидорова. — 2-е издание. — Москва: МЕДпресс-информ, 2007. — 576 с. — 3000 экз. — ISBN 5-98322-216-3.
- ↑ Ревматизм и ревматическая болезнь сердца: доклад Исследовательской группы ВОЗ : [рус.]. — Женева : Всемирная организация здравоохранения, 1989. — С. 22-25. — 58 с. — (Серия технических докладов). — ISBN 5-225-01829-7.
- ↑ WHO Model Prescribing Information: Drugs Used in the Treatment of Streptococcal Pharyngitis and Prevention of Rheumatic Fever (англ.). Essential Medicines and Health Products Information Portal A World Health Organization resource (1999). Дата обращения 8 октября 2018.)
- ↑ Rheumatic fever and rheumatic heart disease : report of a WHO Expert Consultation, Geneva, 29 October — 1 November 2001 : [англ.]. — Женева, 2004. — С. 91-96. — ISBN 92 4 120923 2.
- ↑ Carrie Armstrong. AHA Guidelines on Prevention of Rheumatic Fever and Diagnosis and Treatment of Acute Streptococcal Pharyngitis : [англ.] // Am Fam Physician. — 2010. — Vol. 81, № 3 (1 February). — P. 346-359.
- ↑ Белов Б.С., Кузьмина Н.Н., Медынцева Л.Г. Профилактика острой ревматической лихорадки: современные аспекты // Научно-практическая ревматология. — 2017. — Т. 55, № 4. — С. 403-408. — doi:10.14412/1995-4484-2017-403-408.
- ↑ Geethanjali Devadoss Gandhi, Navaneethakrishnan Krishnamoorthy, Ussama M. Abdel Motal, and Magdi Yacoub. Towards developing a vaccine for rheumatic heart disease : [англ.] // Glob Cardiol Sci Pract. — 2017. — Vol. 2017, № 1 (31 March). — doi:10.21542/gcsp.2017.4.
- ↑ Miranda M, Cardoso F, Giovannoni G, Church A. Oral contraceptive induced chorea: another condition associated with anti-basal ganglia antibodies : [англ.] // J Neurol Neurosurg Psychiatry. — 2004. — Vol. 75, № 2 (February). — P. 327-328.
- ↑ Хорея беременных (рус.). Медицинская энциклопедия. Дата обращения 15 октября 2018.
- ↑ Prentiss Willson, Alec A. Preece. Chorea Gravidarum : [англ.] // Arch Intern Med (Chic). — 1932. — Vol. 49, № 3 (March). — P. 471-533. — doi:10.1001/archinte.1932.00150100128011.
- ↑ Prentiss Willson, Alec A. Preece. Chorea Gravidarum : [англ.] // Arch Intern Med (Chic). — 1932. — Vol. 49, № 4 (April). — P. 671-697. — doi:10.1001/archinte.1932.00150110134008.
ХОРЕЯ — Большая Медицинская Энциклопедия
ХОРЕЯ (chorea; греческий choreia пляска) — форма гиперкинеза, проявляющаяся быстрыми, беспорядочными, неритмичными, нестереотипными, насильственными движениями различных мышечных групп.
Термин «хорея» предложил Парацельс. Раньше в качестве синонима применяли термин «пляска святого Витта», связанный с преданием об излечении больных, страдавших истерическими судорогами, у часовни святого Витта в Цаберне (Франция).
В процессе изучения хронического гиперкинезов (см. Гиперкинезы) были выделены следующие нозологические формы: малая хорея, описанная Т. Сиденгамом в 1686 году (см. Ревматизм), и хорея Гентингтона — наследственное прогрессирующее заболевание, в клинической картине которого гиперкинез сочетается с глубокими психическими расстройствами (см. Гентингтона хорея). Другие хореические гиперкинезы в настоящее время трактуют как синдромы, развивающиеся при энцефалитах (см.), черепно-мозговых травмах (см.), детских церебральных параличах (см. Детские параличи), при беременности (см.) и др.
В основе развития хореических гиперкинезов лежат патологические изменения полосатого тела (см. Базальные ядра). Как правило, патологический процесс, в результате которого гибнут нейроны полосатого тела, распространяется и на другие отделы головного мозга, функционально связанные с полосатым телом. Характер и локализация патологического процесса определяются особенностями того или иного заболевания, степенью выраженности и распространенности диффузных и очаговых изменений головного мозга. При хорее Гентингтона и малой хорее наблюдаются значительные изменения нейронов полосатого тела, что приводит к гибели последних, а иногда и нервных волокон. При этом остальные структуры полосатого тела сохраняются, что расценивают как неполный некроз этого отдела мозга (см. Головной мозг, патологическая анатомия). Гибнут преимущественно малые нейроны полосатого тела при относительной или полной сохранности крупных нейронов и выраженной пролиферации нейроглиоцитов. При хорее, обусловленной нарушениями мозгового кровообращения (см.), характерны очаговые изменения (инфаркты, кровоизлияния, неполные некрозы) и изменения, нередко распространяющиеся и на другие отделы головного мозга (при этом гиперкинез сочетается с другими неврологическими симптомами). Известны случаи развития гемихореи (см. ниже) при инфарктах мозга, локализующихся в полушариях головного мозга и разрушающих хвостатое тело. Хореический гиперкинез иногда наблюдается при разрушении красных ядер и верхних ножек мозжечка, таламуса (чаще с вовлечением в патологический процесс и полосатого тела). Хореический гиперкинез наблюдается при локализации зоны инфаркта в бассейне ветвей задней мозговой артерии (см. Мозговое кровообращение). Описаны также случаи хореического гиперкинеза при множественных поверхностных кровоизлияниях в коре мозжечка (см.) и при двусторонней субдуральной гематоме (см. Подоболочечные кровоизлияния).
При хорее одновременно могут сокращаться мышцы, расположенные на значительном удалении друг от друга и различные по функциональному назначению. Разнообразные раздражения, особенно эмоциональные, усиливают хореический гиперкинез, в покое он уменьшается, во сне — исчезает. Хореический гиперкинез затрудняет произвольные движения. При резко выраженных хореических насильственных движениях становятся невозможными привычные двигательные стереотипы — ходьба, стояние, целенаправленные движения рук и др. Тонус мышц при хорее обычно понижен. Сухожильные и кожные рефлексы, как правило, сохранены, патологические рефлексы не характерны. Исключение составляют гемихорея, врожденная и сенильная хорея (см. ниже), при которых часто обнаруживаются патологические рефлексы (см. Рефлексы патологические), а тонус мышц бывает повышенным.
Хореический гиперкинез, как правило, не является единственным клиническим признаком болезни. Обычно при тех или иных поражениях головного мозга он сочетается с другими симптомами.
Настоящая статья посвящена относительно редким и обособленным формам хореи — хорее беременных, электрической хорее Дубини, эпилептической хорее, судорожной хорее Морвана, пароксизмальному хореатетозу Маунта — Рибека, доброкачественной наследственной хорее, гемихорее, врожденной, сенильной и полиморфной хорее. Названия этих форм отражают своеобразие клинических проявлений хореического гиперкинеза или являются традиционно сложившимися. В связи с тем, что этиология и патогенез основного заболевания, на фоне которого возникает хорея, не всегда выяснены, лечение многих из этих гиперкинезов носит в основном симптоматический характер. Течение и прогноз большинства из приводимых ниже форм хореи зависят главным образом от основного заболевания.
Хорея беременных возникает чаще при первой беременности у молодых, особенно астеничных, женщин, лишь в редких случаях развивается при последующих беременностях. В ее основе лежит органическое поражение центральной нервной системы с преимущественным вовлечением экстрапирамидной системы (см.). В 1867 году Роже (Н. Roger) отметил связь хореи с ревматизмом и частое сочетание хореического гиперкинеза с поражением сердца и суставов. Ж. Жарко считал, что хорея беременных представляет собой одну из форм токсикоза беременных (см.), а ревматизм рассматривал как предрасполагающий фактор. В анамнезе у большинства больных имеются указания на ревматизм; кроме того, могут отмечаться признаки ревматического поражения сердца и другие соматические проявления ревматизма (см.). Однако связь с ревматизмом удается проследить не во всех случаях хореи беременных. Примерно в 1-3 случаев хорея беременных является рецидивом перенесенной в детстве малой хореи.
Для хореи беременных характерен определенный полиморфизм структурных изменений в головном мозге, который обусловлен степенью выраженности, локализацией и давностью деструктивных изменений в нем, а также нередким сочетанием их с патологией внутренних органов. Некоторые исследователи, рассматривающие хорею беременных как обострение ревматизма или рецидив перенесенной в детстве малой хореи, подчеркивают, что она часто сочетается с эндокардитом (см.), миокардитом (см.), перикардитом (см.), острым суставным ревматизмом. Наиболее постоянные изменения обнаруживаются в полосатом теле, а также в таламусе, подбугорной области, черном веществе, коре и белом веществе больших полушарий. Там происходят значительные нарушения структуры и гибель нейронов, преимущественно малых, с формированием очагов неполного некроза, глиозом (см.), периваскулярными лимфоцитарными инфильтратами, а также с развитием белых (ишемических) и красных (геморрагических) инфарктов (см. Инсульт) в результате тромбоза и эмболии сосудов головного мозга. Ряд исследователей отмечают при хорее беременных поражение полосатого тела (преимущественно хвостатого ядра) и подчеркивают отсутствие морфологических признаков ревматизма.
Клинические признаки хореи беременных появляются в первом либо во втором триместре беременности. Насильственные движения при этой форме гиперкинеза такие же, как при малой хорее. Однако общая картина заболевания, как правило, значительно тяжелее: гиперкинезы выражены резче, изменения психики встречаются чаще и более выражены. Хорея беременных обычно развивается постепенно . Симптомами-предвестниками являются беспокойный сон, повышенная раздражительность, общая слабость, головные боли, эмоциональная лабильность, обидчивость, слезливость. Через несколько дней появляются насильственные сокращения мышц, причем вначале обычно поражается одна из верхних конечностей и лицо. Затем гиперкинезы захватывают другие конечности и туловище, их амплитуда возрастает. Больные находятся в состоянии тревоги, беспокойства, много говорят, несмотря на нарушения артикуляции. Мышечный тонус понижен. Насильственные движения усиливаются при эмоциональных нагрузках и целенаправленных движениях, при ходьбе. В состоянии покоя гиперкинез уменьшается, во сне исчезает. У ряда больных симптомы-предвестники отсутствуют, и гиперкинез развивается остро. Появившись в одной из конечностей, насильственные движения уже через несколько часов захватывают другие конечности, а также лицо, язык, туловище; амплитуда их быстро нарастает.
При хорее беременных часто возникают психические нарушения. Деятельность больных становится хаотичной, характерны суетливость, эйфория, быстрая смена настроения. Нередко возбужденное состояние сменяется депрессией. Иногда возникают приступы «двигательной бури» (больные пытаются куда-то бежать, вырываются, бессвязно говорят). После прекращения приступа психомоторного возбуждения интенсивность гиперкинезов нередко на нек-рое время значительно снижается.
При обследовании больных можно выявить ряд характерных симптомов. Так, в положении стоя с закрытыми глазами (см. Ромберга симптом) больная падает назад, а при открытых глазах не может стоять на одной ноге. В положении сидя, при попытке больной поднять обе ноги, на стороне поражения нога резко опускается (симптом Грассе). Наблюдается также симптом Томаса — резкая пронация кисти поднятой вверх руки.
Течение хореи беременных и ее исход определяются степенью выраженности гиперкинеза, гипотонии мышц, явлений общего истощения психики и симптомов интоксикации. В легких случаях и при средней тяжести течения хореи чаще удается сохранить беременность, и роды заканчиваются благополучно. При тяжелом течении хореи беременных нередко происходит выкидыш (см. Аборт) либо наступают преждевременные роды (см.). Плод при этом, как правило, нежизнеспособен.
Лечение хореи беременных комплексное. Назначают строгий постельный режим и полный покой, поскольку всякие раздражающие факторы усиливают гиперкинез. Пища больных должна быть разнообразной, богатой витаминами, содержать ограниченное количество углеводов. Медикаментозное лечение включает противоревматические препараты и седативные средства. Одновременно с целью гиносенсибилизации применяют антигистаминные препараты. Используют витамины группы В, а также аскорбиновую кислоту и рутин. Для снятия гиперкинеза и психомоторного возбуждения назначают нейролептики, фенобарбитал и бромиды. Наркотические средства беременным не рекомендуются. При наличии симптомов интоксикации (см.) используют средства, направленные на борьбу с токсикозом беременных (см.). При выраженных психических нарушениях решают вопрос о направлении больной в психиатрический стационар.
Искусственное прерывание беременности показано в случаях тяжелого и упорного течения хореи при неэффективности проводимого консервативного лечения, наличии интенсивных гиперкинезов, выраженных психических нарушений и признаков декомпенсации сердечной деятельности. После искусственного прерывания беременности гиперкинезы не всегда полностью устраняются, хотя интенсивность их значительно уменьшается. В связи с этим после аборта, а также нормальных родов рекомендуется продолжать комплексную консервативную терапию.
Прогноз, как правило, благоприятный. В редких случаях хорея не исчезает после родов.
Принято считать, что женщины, перенесшие в детстве малую хорею, до'лжны избегать беременности в молодом возрасте. Женщинам, перенесшим хорею при первой беременности, в течение нескольких лет противопоказана повторная беременность.
Электрическая хорея Дубини. Эта форма хореи описана Дубини (A. D Tibini) в 1846 году; название «электрическая» связано с тем, что проявления этого гиперкинеза напоминают сокращения мышц при раздражении электрическим током. Характерно острое начало болезни, высокая температура, наличие эпилептических припадков, атрофических параличей. Для электрической хореи Дубини характерен так наз. ритмический гиперкинез, наступающий одновременно во многих мышечных группах и иногда переходящий в общий эпилептический припадок. Течение тяжелое. Лечение симптоматическое. Прогноз неблагоприятный.
Эпилептическая хорея описана в 1897 году В. М. Бехтеревым. Она является особой формой эпилепсии. Судороги во время припадка имеют характер хореического гиперкинеза. В отличие от малой хореи, насильственные движения при эпилептической хорее возникают только приступообразно, сопровождаются потерей сознания и другими симптомами, характерными для эпилепсии (см.). Отсутствуют типичные для ревматизма изменения сердца. Однако возможно сочетание эпилептической хореи с ревматическим поражением головного мозга, что проявляется чередованием периодов хореических гиперкинезов с периодами эпилептических припадков.
Лечение симптоматическое; применяют противосудорожные препараты, транквилизаторы. При ревматическом поражении центральной нервной системы проводят также противоревматическое лечение. Прогноз для жизни благоприятный.
Судорожная хорея Морвана. Развивается при энцефалитах. Она возникает при тяжелых формах энцефалита на фоне гипертермии (см. Гипертермический синдром), вегето-сосудистой дистонии, нарушении трофики и обмена веществ. К хореическим гиперкинезам могут присоединяться миоклонии (см.), нередко наблюдаются генерализованные тоникоклонические судороги (см.) с развитием коматозного состояния (см. Кома)
Лечение направлено на основное заболевание. Возможен летальный исход при некупирующемся судорожном статусе и гипертермической коме.
Пароксизмальный хореоатетоз Маунта — Рибека описан в 1940 году. Он наследуется по аутосомно-доминантному типу, появляется в детском возрасте. Заболевание характеризуется периодическими приступами хо-реоатетоза лица и дистальных отделов конечностей. Приступы длятся от нескольких минут до нескольких часов, могут повторяться по нескольку раз в сутки. У взрослых они провоцируются курением, приемом алкоголя, кофе, переутомлением. В межпристунном периоде никаких неврологических отклонений не выявляется. Лечение симптоматическое, отмечен терапевтический эффект в результате приема фенобарбитала. Прогноз для жизни благоприятный.
Доброкачественная наследственная хорея описана в 1967 году Херером (A. F. (Haerer) с сотр. Заболевание наследуется но аутосомно-доминантному типу, патогенез не ясен. Характеризуется генерализованным хореическим гиперкинезом с ретенционным дрожанием. Заболевание не прогрессирует и не сопровождается психическими нарушениями. Лечение симптоматическое. Прогноз для жизни благоприятный.
Гемихорея (хорея одной половины тела) впервые описана В. М. Бехтеревым. Возникает при одностороннем повреждении полосатого тела, главным образом сосудистого генеза. Гиперкинез охватывает половину тела, противоположную очагу поражения. Лечение сосудорасширяющими средствами и препаратами, улучшающими метаболизм в головном мозге, может привести к улучшению состояния больного или к исчезновению гемихореи.
Врожденная хорея — синдром, проявляющийся двусторонним хореическим гиперкинезом аналогично двустороннему атетозу (см.). Врожденная хорея возникает сразу после рождения ребенка и обусловлена поражением подкорковых узлов во внутриутробном периоде или во время родов. В отличие от атетоза (дубль-атетоза) характеризуется гиперкинезом хореического, а не атетозного типа, экстра пирамидным повышением тонуса мышц — ригидностью. Лечение симптоматическое, назначают транквилизаторы, миорелаксанты, ЛФК, массаж. Прогноз для жизни благоприятный.
Сенильная хорея развивается у лиц пожилого возраста на почве церебрального атеросклероза с нарушениями мозгового кровообращения. В ткани головного мозга обнаруживаются разнообразные сочетания патол. изменений, напр, инфаркты в белом веществе лобной доли, очаги гибели малых нейронов полосатого тела, диффузное разрежение белого вещества полушарий мозга, пролиферация астроцитов; изменения малых нейронов полосатого тела с инфарктом в скорлупе чечевицеобразного ядра, пролиферацией нейроглиоцитов в полосатом теле и коре полушарий головного мозга; атрофия головного мозга с гибелью нейронов и пролиферацией нейроглиоцитов в полосатом теле; гибель нейронов в коре задней центральной извилины с пролиферацией нейроглиоцитов, инфарктом в таламусе и отсутствием изменений в полосатом теле. Сенильная хорея имеет некоторое сходство с хореей Гентингтона, но отличается от нее тем, что начинается в более пожилом возрасте, не Носит наследственного характера, имеет более монотонное течение и может не сопровождаться типичными для хореи Гентингтона расстройствами психики.
Лечение направлено на коррекцию церебральной микроциркуляции и метаболизма мозга, назначают сосудорасширяющие препараты, биостимуляторы. При сенильной хорее часто отмечается склонность к замедлению и даже приостановке процесса.
Полиморфная хорея впервые описана Бриссо (E. Brissaud). По мнению М. И. Аствацатурова, она связана с врожденной неполноценностью стриарной системы. Гиперкинезы возникают неожиданно и также неожиданно исчезают, при этом не отмечается ни закономерности течения, ни однообразия проявлений. Заболевание наблюдается в детском возрасте, обычно на фоне инфантилизма (см.), характеризуется длительным интермиттирующим течением.
Лечение симптоматическое. В зрелом возрасте гиперкинезы, как правило, ослабевают, но могут оставаться выраженными в течение всей жизни.
Библиогр.: Бадалян И. О., Таболин В.А. и Вельтищев Ю. Е. Наследственные болезни у детей, М., 1971; Боголепов Н. К. Клинические лекции по невропатологии, с. 48, М., 1971; Боголепов Н. К. и др. Клинические проявления хореи беременных, Врач, дело, JSfe 1, с. 102, 1977; Верещагин Н. В. Патология вертебрально-базилярной системы и нарушения мозгового кровообращения, с. 207, М., 1980; Гоберман A. И. Нервные заболевания и беременность, с. 54, М., 1929; Гусев В. А. Этиологические факторы и особенности клинического течения хореического синдрома у беременных, Вопр. охр. мат. и дет., т. 22, JsTs 10, с. 73, 1977; Маккьюсик В. А. Наследственные признаки человека, пер. с англ., с. 283, М., 1976; Многотемное руководство по неврологии, под ред. С. Н. Да-виденкова, т. 3, кн. 2, М., 1962; Патологическая анатомия болезней плода и ребенка, под ред. Т. Е. Ивановской и Б. С. Гусман, т. 2, с. 96, М., 1981; Психопрофилактика в акушерстве и гинекологии, под ред. И. 3. Вельвовского, с. 88, Киев, 1967; A d a m s J. E. а. M а 1 a m u d N. Severe chorea with degeneration of the nucleus centrum medianum, Arch. Neurol. (Chic.), v. 24, p. 101, 1971; Handbook of clinical neurology, ed. by P. J. Vinken a. G. W. Bruyn, v. 6, Amsterdam a. o., 1975; I с h i k a w a K. a. o. Chorea gravidarum, Arch. Neurol. (Chic.), v. 37, p. 429, 1980; S a r i s S. Chorea caused by candate infarction, ibid., v. 40, p. 590, 1983.
H. Б. Маньковский, М. Б. Цукер, В. А. Моргунов (пат. ан.).
Сенильная хорея - причины, симптомы, диагностика и лечение
Сенильная хорея — вариант хореического гиперкинеза, отличающийся дебютом у лиц старше 60-ти лет, медленным прогрессированием, отсутствием связи заболевания с инфекционными, цереброваскулярными, опухолевыми и т. п. факторами, интелектуально-мнестической и психической сохранностью пациентов. Гиперкинезы могут иметь фокальный характер и затрагивать только периоральную область. Диагностика осуществляется по данным неврологического статуса, исследования крови на наличие акантоцитов, анализа уровня С-реактивного белка и ревматоидного фактора, результатам ЭЭГ, МРТ головного мозга, генеалогического анализа и ДНК-диагностики. Терапия симптоматическая, проводится преимущественно бензодиазепинами и блокаторами дофаминовых рецепторов.
Общие сведения
Сенильная (старческая) хорея — хореический гиперкинез, проявляющийся непроизвольными движениями, схожими с нормальной жестикуляцией и мимикой, но являющимися насильственными, дискоординированными и чрезмерно вычурными. В отличие от малой хореи, хореи Гентингтона, нейроакантоцитоза, которые возникают в более раннем возрасте, сенильная хорея дебютирует у пожилых лиц, в возрасте старше 60 лет. Длительный период сенильная хорея существовала в неврологии как отдельная нозологическая единица. Многие неврологи ассоциировали ее с вторичной атеросклеротической или цереброваскулярной хореей, развивающейся у пациентов с хронической ишемией головного мозга или после перенесенных ишемических и геморрагических инсультов, приводящих к дегенеративным изменениям в области стриатума. В настоящее время все больше авторов склонны считать, что сенильная хорея является поздней манифестацией различных генетических вариантов хореи.
Сенильная хорея
Причины сенильной хореи
Сенильная хорея развивается в результате первично-дегенеративных изменений в стриатуме — полосатом теле. Поздний дебют болезни дает основание предполагать возрастной характер происходящих дегенеративных процессов. В связи с этим данный вариант хореи и носит название сенильный или старческий. Стриатум является ведущим центром т. н. экстрапирамидной системы, участвующей в обеспечении произвольных движений человека. Термин «полосатое тело» возник благодаря тому, что данная подкорковая структура имеет вид чередующихся полос белого и серого церебрального вещества. Сенильная хорея может также возникать при дегенерации других структурных компонентов экстрапирамидной системы, непосредственно связанных с полосатым телом.
Несмотря на предположение о том, что сенильная хорея представляет собой поздний дебют первичных генетически детерминированных форм хореи, у большинства заболевших не прослеживается семейный характер патологии. В отдельных случаях пациенты отмечают связь начала хореи с предшествующим удалением зубов или выпадением нескольких зубов за короткий промежуток времени (т. н. «хорея беззубых»).
Симптомы сенильной хореи
Клиника сенильной хореи манифестирует у пациентов, преодолевших 60-летний возрастной рубеж. Типично постепенное, медленно нарастающее прогрессирование патологических симптомов. Интеллектуальная деградация с переходом в деменцию, характерная для хореи Гентингтона, отсутствует. Ведущим симптомокомплексом является хореический синдром. Появляются непроизвольные, не зависящие от пациента движения, обусловленные несогласованным и беспорядочным сокращением отдельных мышечных групп. Гиперкинезы характеризуются быстротой и отсутствием координации. Они значительно затрудняют выполнение произвольных движений. Сопровождаются понижением мышечного тонуса.
Зачастую сенильная хорея проявляется фокальными гиперкинезами, захватывающими лишь мимическую мускулатуру, чаще всего — область рта (орофациальный гиперкинез). При этом происходит непроизвольное причмокивание, разведение углов рта, высовывание языка. Насильственные движения мешают работе артикуляционной мускулатуры, в результате развивается дизартрия — нарушение речи, обусловленное патологией артикуляции.
В ряде случаев сенильная хорея сопровождается генерализованными гиперкинезами, захватывающими все мимические мышцы, мускулатуру конечностей и тела. При этом наблюдается гримасничанье, хаотичные суетливые движения конечностей, особенно выраженные в дистальных отделах и напоминающие жестикуляцию, насильственные приседания и скрещивания ног, пританцовывающая походка.
Диагностика сенильной хореи
В неврологическом статусе определяются толчкообразные движения глазных яблок, возможен нистагм. Мышечная сила сохранена, тонус мышц понижен, сухожильные рефлексы с конечностей усилены, чувствительность в норме. Выраженность гиперкинезов варьирует от минимальной до умеренной. Наблюдается умеренная дизартрия, пританцовывающая походка. В позе Ромберга — шаткость, легкая дискоординация при выполнении проб.
С целью дифференцировки старческой хореи от других заболеваний, сопровождающихся хореическим синдромом: энцефалита, внутримозговой опухоли, цереброваскулярной патологии — проводится целый ряд дополнительных обследований. Отсутствие в клиническом анализе крови специфических акантоцитов (звездчатых эритроцитов) исключает диагноз нейроакантоцитоза. Биохимический анализ крови в пределах нормы. Нормальные показатели ревматоидного фактора и С-реактивного белка исключают наличие малой хореи. Электроэнцефалография выявляет диффузный характер изменений биоэлектрической активности. МРТ головного мозга диагностирует наличие участков дегенерации церебрального вещества в области стриатума и субталамического ядра. Томография позволяет исключить опухолевую или постинсультную этиологию хореи.
Сенильная хорея прежде всего дифференцируется с хорей Гентингтона. Последняя манифестирует до 50-летнего возраста. Имеет более быстрое прогрессирование, сопровождается психическими расстройствами (депрессия, наклонность к суициду, галлюцинации), интеллектуальным снижением вплоть до слабоумия. Хорея Гентингтона является генетической аутосомно-доминантной патологией. Окончательно дифференцировать ее и старческую хорею помогает консультация генетика. Отсутствие характерного наследования по результатам генеалогического исследования и отрицательный ДНК-анализ позволяют исключить хорею Гентингтона.
Лечение и прогноз сенильной хореи
В отношении старческой хореи проводится преимущественно симптоматическая терапия. Для снижения выраженности гиперкинезов назначают блокаторы дофаминовых рецепторов (трифлуоперазин, резерпин, фторфеназин, галоперидол, хлорпромазин), бензодиазепиновые фармпрепараты (клоназепам, диазепам), ГАМКергические средства (N-никотиноил-гамма-аминобутировая кислота, баклофен), препараты вальпроевой кислоты. Все чаще предлагается использование атипичных нейролептиков (клозапин, рисперидон, оланзапин). Могут применяться некоторые противосудорожные средства (топирамат), блокаторы глутаматергических рецепторов (мемантин, амантадин). В некоторых случаях в схему лечения входи комбинация нейролептика с противосудорожным или антиглутаматергическим препаратом.
Сенильная хорея имеет неблагоприятный для выздоровления прогноз. Гиперкинезы значительно затрудняют трудовую деятельность. Однако медленное прогрессирование и отсутствие интеллектуально-психических нарушений позволяет пациентам сохранять способность к самообслуживанию.
Ревматическая хорея — Википедия. Что такое Ревматическая хорея
Ревматическая хорея (хорея Сиденгама, малая хорея, пляска святого Вита, острая хорея, английская хорея, обыкновенная хорея[1]) — одно из основных проявлений острой ревматической лихорадки, возникающее преимущественно у детей. Основными клиническими симптомами ревматической хореи являются спонтанные и непроизвольные движения (собственно хореические гиперкинезы), мышечная слабость, нарушения координации и статики, вегетативная дисфункция и психические расстройства[2][3]. Входит в число больших клинико-диагностических критериев острой ревматической лихорадки Киселя-Джонса (ревматическую клиническую пентаду).
История
Термин «хорея» происходит от др.-греч. χορός — танец, пляска[4]. Сначала значение этого термина отличалось от современного: с XIII века «хореей» («хореоманией») называли психогенное расстройство движений — диссоциативные конвульсии, иногда широко распространяющиеся среди средневекового населения в виде «эпидемий плясок[en]». Пораженные танцевальной манией группы людей совершали похожие на танец движения на фоне суженного сознания, вероятно, выплескивая нервное потрясение, вызванное эпидемиями чумы[4].
Св. Вит стал ассоциироваться с хореей по нескольким причинам. В IX веке после чудес, произошедших во время передачи его мощей из Сен-Дени в Саксонию, возник культ этого святого как покровителя больных, страдающих эпилепсией и хореей. Люди с этими расстройствами в праздник святого Вита отправлялись в паломничество к той или иной церкви и там танцевали, чтобы преодолеть свои страхи и боль[5]. В XVI веке в Священной Римской империи распространилось поверье, что станцевавший перед статуей святого в день его именин (15 июня), получит заряд бодрости на весь год. Поэтому в этот день многие люди эмоционально танцевали возле таких статуй. Жители Страсбурга, охваченного в 1518 году танцевальной чумой, направлялись магистратом к часовне святого Вита в Цаберне (ныне — Саверн), где происходило их «исцеление»[6].
Впервые отдельно от психогенных видов хореи, малую хорею под называнием chorea naturalis (с лат. — ««настоящая» хорея») описал в XVI в. Парацельс[4]. Детей, страдающих ревматической хореей, впервые описал Грегор Хорст (Хорстий) (нем.) в 1625 году[7].
Томас Сиденхем в 1686 году впервые выделил ревматическую хорею как отдельное детское заболевание и особую форму гиперкинезов, а также очень точно и подробно описал её основные симптомы[4]. В качестве синонима он применял термин «пляска святого Вита», начавший с того времени носить новое значение[8]. Это вносило некоторую путаницу, так как под одним термином обозначалось и органическое заболевание (малая, или английская хорея), и психогенное расстройство (большая, или немецкая хорея). Несмотря на то, что Сиденхем также описал ревматическую лихорадку и её суставные симптомы, связи между ней и хореей он не нашел[9].
К проявлениям ревматизма малую хорею впервые отнёс английский врач Брайт в 1831 году[4]. Однако очерченной нозологической единицей малая хорея окончательно стала только во второй половине XIX века. В конце 1860-х годов Дж. Джексон и У. Бродбент (англ.) определили, что причиной хореи Сиденхема является дисфункция стриатума. В 1887 году Уильям Ослер представил 410 случаев клинических наблюдений ревматической хореи, а в 1894 году опубликовал монографию «On Chorea and Choreiform Affections» — одно из самых широко цитируемых северо-американских исследований XIX века, где показал её связь с ревматическими артритами и эндокардитами[4]. По результатам исследований, проведённых в 1910-1920-х годах, учёные предположили, что малая хорея является бактериальным менингоэнцефалитом. В 1976 году исследования Г. Хасби и его колег продемонстрировали, что хорея Сиденхема вызвана вызвана не инфекцией как таковой, а является результатом нарушения иммунных механизмов.
Классификация
Согласно МКБ-10 различают ревматическую хорею с вовлечением сердца и без такового.
Клинически выделяют легкие, средней тяжести и тяжелые формы ревматической хореи, которые отличаются преимущественно степенью выраженности гиперкинезов, гипотонии и изменений психики[10].
Эпидемиология
Чаще всего ревматической хореей страдают дети возрастом 6-15 лет. Случаи хореи, выявленные после этого возраста, как правило — рецидивы болезни, наблюдавшейся в детстве. После 10-летнего возраста в 2 раза чаще болеют девочки, в 15—25-летнем возрасте — почти исключительно женщины, что может быть связано с эндокринными факторами[11]. Хорея при ревматизме развивается в 6-38 % случаев, поэтому вероятно, что к её развитию существует предрасположенность, связанная с генетическими и средовыми факторами, а также патогенности разных штаммов стрептококка[12]. В заболеваемости малой хореей отмечаются существенные колебания, причина которых изучена не до конца. Во второй половине XX века в связи с широким применением антибиотикотерапии и улучшением качества жизни в развитых странах распространённость малой хореи резко снизилась[12].
Этиология и патогенез
Ревматическая хорея — результат иммунного ответа организма на антигены бета-гемолитического стрептококка группы А (в частности, М-протеин[en]), общие с антигенами тканей мозга человека. В зависимости от вариации М-протеина выделяют отдельные серотипы Streptococcus pyogenes, причём малую хорею чаще всего вызывают ревматогенные штаммы М5, М6, М19 и М24[12]. В результате перекрёстной реактивности антитела, вырабатывающиеся против стрептококков, также реагируют с белковыми эпитопами цитоплазматических антигенов базальных ганглиев — хвостатого и субталамического ядра[en][13] и скорлупы[14], нанося им повреждения. Проводятся исследования, направленные на уточнение роли аутоантител в нанесении повреждений нервным клеткам, в том числе, выраженности их патогенного потенциала, эффекта, который они оказывают на нейроны и условий, в которых становится возможным взаимодействие антител с антигенами[12].
Существует другая гипотеза, что стрептококковая инфекция вызывает чрезмерное выделение и нарушение метаболизма некоторых антигенов, которые находятся внутри нервных клеток, поэтому к этим нейронам нарушается аутотолерантность иммунной системы. Согласно ещё одному предложению, при хорее Сиденхема антигены стрептококка действуют как суперантигены, способствуя презентации иммунной системе антигенов, находящихся за гематоэнцефалическим барьером (секвестрированных)[12].
Определённую роль играют изменение в стенке мелких артерий и артериол мозга. Половые различия в заболеваемости, характерные среди ревматических расстройств только для малой хореи, и проявляющиеся только после 10 лет, могут объясняться тем, что стероидные женские половые гормоны повышают чувствительность постсинаптических дофаминовых рецепторов в полосатом теле.
В связи с тем, что аутоиммунная реакция повреждает подкорково-лобные нейронные круги, которые замыкаются через стриатум, развиваются хореические гиперкинезы и психические расстройства.
Патологическая анатомия
Клиническая картина
Чаще всего хорею Сиденхема сопровождают другие синдромы острой ревматической лихорадки, такие как кардит (75 % случаев) и полиартрит, но в 5—7 % случаев она является единственным проявлением ревматизма (изолированная, или «чистая» хорея)[8]. Она возникает через 1-8 месяцев после перенесенной стрептококковой инфекции или обострения ревматизма[15]. Чаще ревматическая хорея развивается у пациентов с отягощённым неврологическим анамнезом.
Как правило, заболевание начинается подостро, и только иногда — стремительно, в течение нескольких часов, с расстройств поведения (повышенной раздражительности, эмоциональной лабильности), неловкости движений и трудности при письме. Больные становятся суетливыми, у них нарушается сон, часто отмечается головная боль, головокружение, гиперестезия. Часто первые проявления болезни родители пациента считают «шалостью» или «вредной привычкой», и только с развитием заболевания осознают их патологичность. Малая хорея может начинаться с психических нарушений[16]. Очень редко ревматическая хорея может начинаться с судорог, мозжечковых, пирамидных расстройств и отёка диска зрительного нерва[8]. Иногда наблюдается поражение черепных нервов. сухожильные и периостальные рефлексы сниженные или неравномерные, патологические — отсутствуют. Расстройства чувствительности не наблюдаются[17].
Особенности хореических гиперкинезов
Изображение мальчиков, страдающих хореей Сиденхема (1880-е годы).Общая характеристика хореических гиперкинезов при хорее Сиденхема: распространённость (генерализация), неритмичность и беспорядочность, некоординированость, непроизвольность (их невозможно задержать усилием воли), постоянство, усиление при волнении и произвольных движениях, и исчезновение во сне[1]. Интенсивность хореических гиперкинезов зависит от эмоционального напряжения[18]. Как правило, хореические гиперкинезы возникают в мимических мышцах и дистальных отделах конечностей, а затем распространяются на другие группы мышц. Обычно они носят генерализованный характер, реже — асимметричные, и только в 20 % случаев — односторонние[8]. Вначале болезни непроизвольные движения единичные, непродолжительные, маловыраженные и усиливаются только при волнении, затем происходит их генерализация, и в развёрнутой стадии заболевания они наблюдаются практически постоянно, исчезая только во сне и при медикаментозной седации («бешенная пляска»[1], «хореическая буря»[17]). В таких случаях больной не может ходить, стоять, сидеть, принимать пищу. Хореические гиперкинезы наблюдаются в разных группах мышц. Например, одним из их проявлений является симптом «руки доярки» — кисти рук поочередно сжимаются и расслабляются, как будто при доении[19]. У больных нарушается походка, иногда принимающая характер пританцовываний и подпрыгиваний, наблюдаются сальтаторные судороги (лат. spasmus saltatorius — плясовая судорога: при попытке больного стать на ноги возникает клоническое сокращение мышц и он подпрыгивает, реже подобное их сокращение происходит при касании к подошвам стоп лежа). В 15—40 % случаев при малой хорее за счёт непроизвольных сокращений мышц нарушается произношение, в тяжелых случаях — глотание. В связи с непроизвольными сокращениями мышц гортани больной может издавать мычащие звуки. Иногда речь настолько затруднена, что возникает хореический мутизм — пациент полностью воздерживается от разговора[1]. Могут наблюдаться фасцикуляции (англ.) языка («мешок червей»). Описаны следующие «малые» формы гиперкинезов («микро-гиперкинезы»)[2]:
- симптом «глаза и языка», или «язык хамелеона» («змеи», «мухоловки», «язык-тромбон»)[20] — высунутый при закрытых глазах язык невозможно удержать дольше 15 секунд, он сразу же возвращается в рот;
- симптом (проба) «кольца» С. Ф. Розина — больному трудно удержать соединёнными в виде кольца дистальные фаланги большого и остальных пальцев[18].
- симптом «пожатия руки» Н. Ф. Филатова — при рукопожатии врач ощущает неравномерность напряжения мышц пациента;
- симптом «перекатывания глазных яблок» — ощущение движения глаз при смыкании век;
- проба М. И. Йогихеса — при попытке копировать движения врача вытянутой рукой наблюдается гиперкинез;
- проба М. Б. Цукер — с целью обнаружить малейшие гиперкинезы больной сидится на стул напротив врача, прикасаясь к нему коленями, а врач держит в своих руках обе руки ребёнка и разговаривает с ним.
- проба Ягера-Кинга — для виявления скрытых гиперкинезов пациента просят собрать мелкие предметы (например, мозаику)[21].
- симптом «раздевания» С. Ф. Широкова — гиперкинезы становятся заметными, когда больной снимает одежду.
Могут наблюдаться атипичные варианты гиперкинезов: тикозный, миоклонический, «дистальный»[3], торсионно-дистонический (англ.), и хореиформный (отличается от хореического локальностью, стереотипностью и длительным течением), атетоидный[уточнить].
Мышечная гипотония
Хореические гиперкинезы сопровождает снижение тонуса и силы мышц, сопровождающееся излишним сгибанием и разгибанием в суставах. Тонус мышц при малой хорее не столько снижен, сколько неравномерно распределён в разных мышечных группах и быстро меняется[10]. Реже, обычно при тяжелом течении, ревматическая хорея начинается с выраженной общей мышечной гипотонии, напоминающей вялый паралич, иногда односторонний (лат. chorea mollis[17] — «мягкая», или псевдопаралитическая хорея)[8]. В этом случае ребёнок не может начать произвольные движения, а непроизвольные движения редкие или вообще отсутствуют. О мышечной слабости свидетельствует ряд симптомов[2]:
Статико-координаторные нарушения
В связи с нарушениями координации больной плохо выполняет точные движения, например, ему трудно застегнуть одежду («симптом пуговицы»), он не может играть на музыкальных инструментах. Нарушается выполнение координаторных проб. Может наблюдаться дисдиадохокинез (англ.), доходящий до уровня адиадохокинеза (англ.). Описаны симптомы статико-координаторных нарушений[2]:
- симптом Черни (парадоксальное дыхание Черни (англ.)) — в связи с поражением хореей дыхательных мышц (англ.) и диафрагмы при вдохе у пациента поднимается диафрагма, а брюшная стенка втягивается, при этом само дыхание становится судорожным.
- симптом графической атаксии, описанный Р. А. Херсонским — характерное нарушение почерка: пациенты пишут разные по размеру буквы, у них наблюдается беспорядочность в нажиме пером и расстановке строчек. Также проводят пробу Херсонского — пациенту дают задание что-то написать с закрытыми глазами.
Вегетативные нарушения
Вегетативные нарушения при ревматической хорее имеют фазный характер[10]. В первую неделю заболевания преобладает повышенный тонус симпатической нервной системы. В последующем преобладают парасимпатикотропные реакции проявляющиеся в виде кожных сосудистых реакций (мраморности кожи, её синюшной окраски и похолодания в дистальных отделах конечностей), снижения артериального давления, потливости и так далее. Вместе с этим могут наблюдаться нормотонические и некоторые симпатикотропные реакции. Мочеиспускание и дефекация не нарушены.
Психические расстройства
Для малой хореи типичны психические расстройства невротического и психотического регистров.
Одним из ранних невротических проявлений ревматической хореи, которое иногда предшествует гиперкинезам, является астения, которая проявляется лабильностью эмоций, раздражительностью, рассеянностью, нарушением памяти[уточнить], повышенной утомляемостью, капризностью, плаксивостью, ведущими у школьников к ухудшению успеваемости[18]. На высоте заболевания эмоциональна неустойчивость особенно выражена, преобладает эйфория, однако она быстро меняется Депресивно-раздражительным настроением. Возможна . Может наблюдаться дереализация, деперсонализация, ипохондрически-сенестопатические явления, аффективные расстройства (пароксизмально возникающая тоска, страх, апатия, дисфория).
Другой вариант начала хореи Сиденхема — кратковременные обморочные состояния или пароксизмальные состояния спутанности сознания с психомоторным возбуждением. При малой хорее могут наблюдаться псевдоистерические симптомы: комок в горле, истерический плач, пуэрилизм, аффективные разряды, психогенные сумеречные помрачения сознания.
Редко, почти исключительно у подростков после 15 лет, малая хорея начинается остро с онейроида или делирозных состояний с оглушённостью, которые сопровождаются потерей ориентации, страхом, тревогой, устрашающими, быстро меняющимися галлюцинациями и псевдогаллюцинациями, фантастическими сценоподобными переживаниями, и отрывочными бредовыми идеями[24]. Их отличительной чертой таких психозов является обилие сенестопатий и тактильных и висцеральных галлюцинаций[16]. Возможны шизофреноподобные состояния, бред и бредоподобные фантазиии.
Также определённую роль играет личностная реакция на заболевание.
Диагностика
Для диагностики ревматической хореи необходимо собрать анамнеза, в частности, эпидемиологического, провести общий и неврологический осмотр и лабораторно-инструментальные исследования. Важную роль играет наличие системных проявлений ревматизма и его лабораторных признаков[уточнить]. Исследование ликвора обычно малоинформативно[25]. На ЭЭГ появляется диффузная медленноволновая активность мозга. При нейровизуализации могут выявляться преходящие очаговые изменения полосатого тела.
Дифференциальный диагноз
Ревматическая хорея является одним из наиболее сложных для дифференциальной диагностики проявлений острой ревматической лихорадки[14]. Перед тем, как установить диагноз ревматической хореи, необходимо исключить другие наследственными и приобретёнными заболеваниями, которые вызывают хореические гиперкинезы. Среди генетических болезней малую хорею стоит отличать от болезни Хантингтона и хантингтоноподобных синдромов[en], доброкачественной наследственной хореи[en], нейроакантоцитоза[en], болезни Вильсона-Коновалова, некоторых форм спиноцеребеллярных атаксий и ряда других заболеваний[26][12].
| Критерии | Ревматическая хорея | Болезнь Хантингтона |
|---|---|---|
| Возраст начала болезни | 6-15 лет | Обычно около 40 лет (описан дебют в детском и пожилом возрасте) |
| Этиология | Инфекционно-аллергическое заболевание, возникающее после инфицирования Streptococcus pyogenes | Наследственная болезнь |
| Симптомы ревматизма | Часто | Не встречаются |
| Наследственность | Не отягощена | Положительный семейный анамнез |
| Молекулярно-генетическая диагностика[en] | Не показана | ДНК-тестирование[уточнить] |
| Хореический гиперкинез в сочетании с психическими расстройствами | Обязательный признак | Обязательный признак |
| Деменция | Не бывает | Обязательный признак |
| Эффективность лечения | Часто полный регресс симптомов | Малоэффективное |
| Прогноз | Благоприятный | Неблагоприятный |
Помимо хореи Сиденхема частой причиной приобретённых хореических гиперкинезов могут быть сосудистые болезни мозга (инсульт), коллагенозы (системная красная волчанка), антифосфолипидный синдром, гипертиреоз, гипопаратиреоз, гипонатриемию, гипокальциемию. Хорею, которую стоит отличать от ревматической, может вызвать СПИД, нейросифилис, а также интоксикация, вызванная разными инфекционными заболеваниями: тонзиллитом, туберкулёзом, болезнями печени, лямблиозом. Лекарственную хорею у ранее здоровых людей могут вызывать лекарства, например, антипсихотики, леводопа, препараты лития, дигоксин. Редко у пациентов, перенесших ревматическую хорею в детстве, хореический гиперкинез появляется как симптом других болезней: истинной полицитемии, гипертиреоза, церебральных васкулитов[en], вирусных инфекций ЦНС, опухолей головного мозга.
Проводится с гиперкинезами при неврозах, в том числе, обсессивно-компульсивном расстройстве[27]. Необходимо проводить дифференциальную диагностику малой хореи с PANDAS.
При дебюте малой хореи в виде острого психоза отличить её от разных форм шизофрении, в том числе гебефренической, для которой характерно манерно-дурашливое поведение с гримасничанием, позволяют характерные гиперкинезы, изменения речи, выраженные нарушения внимания и лабильность эмоций[16], а также отсутствие расщепления психических процессов[3], и типичная для шизофрении динамика симптомов.
Иногда трудно различить аффективные синдромы, связанные с ревматической хореей, от дебюта какого-либо аффективного расстройства. Помогает это сделать тщательное исследование динамики заболевания, а также наличие при хорее неврологической и соматической симптоматики.
Лечение
В остром периоде пациент должен соблюдать постельный режим и находиться в изолированном от внешних воздействий помещении. Хореические гиперкинезов устраняют с помощью бензодиазепинов, вальпроата натрия или барбитуратов[уточнить]. В более тяжелых случаях применяют кортикостероиды: преднизолон 6-10 дней в дозе до 1,5 мг/кг веса. Назначения нейролептиков стараются избегать из-за риска развития поздней дискинезии[25][уточнить].
Профилактика
Первичная профилактика малой хореи заключается в мероприятиях, направленных на повышение иммунитета и адаптационных возможностей организма, а также своевременном и адекватном лечении А-стрептококковых инфекций глотки — тонзиллита и фарингита. Вторичная профилактика направлена на предупреждение рецидивов и прогрессирования болезни. Она предусматривает регулярное, 1 раз в 3-4 недели, постоянное внутримышечное введение антибиотика пролонгированного действия бензатина бензилпенициллина. В некоторых случаях применяют пероральные антибиотики и сульфаниламиды: феноксиметилпенициллин, сульфадиазин/сульфизоксазол[en]), или макролиды (например, эритромицин, азитромицин). В то же время, даже при тщательном приёме пероральных препаратов, риск рецидива выше. Длительность вторичной профилактики определяется индивидуально в зависимости от наличия факторов риска рецидивов. Больным, перенесшим приступ острой ревматической лихорадки, в том числе хорею, без сопутствующего кардита, вторичную профилактику, по разным рекомендациям, проводят либо до 18 лет (рекомендации ВОЗ[28][29][30], либо до 21 года (согласно рекомендациям Американской ассоциации сердца[en])[31][32], но не меньше 5 лет после последней атаки, если пациент в процессе лечения достиг это возраста (принцип «что дольше»). При развитии кардита длительность вторичной профилактики увеличивается в зависимости от того, привёл он к формированию порока сердца, или нет.
Разрабатывается вакцина против Streptococcus pyogenes, с помощью которой можно будет осуществить иммунопрофилактику острой ревматической лихорадки, в том числе, малой хореи, как одного из её проявлений[33].
Прогноз
В целом прогноз благоприятный. Длительность симптомов, по разным данным, составляет от 3-6[25] до 12-15 недель[15]. При течении без осложнений обычно наступает полное выздоровление. Однако в некоторых случаях болезнь может длиться до 2-х и более лет. Такие случаи чаще имеют место при более тяжелом течении заболевания, например, генерализованной хорее, или у пациентов с кардитом. У части пациентов, особенно при длительном течении заболевания, сохраняются изменения в виде лёгких гиперкинезов, тиков, церебрастении, изменений на ЭЭГ. Может меняться характер (повышается сенситивности, появляется склонность к раздражительности, обидчивости, упрямству)[24], иногда развивается истеризация личности, тревожно-депрессивные расстройства[en], обсессивно-компульсивный синдром, СДВГ. В течение периода от нескольких месяцев до 3-6 лет у 35% больных ревматическая хорея может рецидивировать[25]. У 5–10% больных возникает два рецидива и более с промежутками в 1,5–2,5 года. Чаще они возникают спонтанно, хотя могут быть связаны с новым инфицированием стрептококком. Рецидивирующая хорея среди атипичных форм в плане исхода и в отношении лечения наименее благоприятна. Иногда после перенесенной ревматической хореи гиперкинезы могут усилиться или возникнуть снова при приеме даже в малых дозах психостимуляторов, леводопы, агонистов дофаминовых рецепторов[en], фенитоина. Вызванную пероральными контрацептивами хорею также связывают с тем, что их приём может способствовать рецидиву малой хореи, перенесенной в детстве[34]. В ряде случаев хорея беременных[en] является рецидивом хореи Сиденхема: её перенесли в анамнезе как минимум 35% таких пациентов, а 4% ранее страдали острой ревматической лихорадкой[35][36][37]. Течение ревматизма при хорее относительно доброкачественное[3]. Летальный исход бывает редко. Однако в связи с сопутствующим эндокардитом у таких больных может развиться порок сердца, который может привести к тяжелым осложнениям и смерти.
См. также
Примечания
- ↑ 1 2 3 4 5 Гл. ред. А. М. Прохоров. Хорея (рус.). Большая медицинская энциклопедия (1969—1978). Проверено 27 сентября 2018.
- ↑ 1 2 3 4 Аллаз оглы Н. А. Клинические формы нейроревматизма // Клиника, современная классификация, методы диагностики и лечения нейроревматизма. — Ташкент: Самаркандский государственный Медицинский институт, 2004.
- ↑ 1 2 3 4 Михеев В. В. Клинические формы нероревматизма // Коллагенозы в клинике нервных заболеваний. — Москва: Медицина, 1971.
- ↑ 1 2 3 4 5 6 С.А. Клюшников. Хорея: история и современность (рус.). Национальное общество по изучению болезни Паркинсона и расстройств движений. Проверено 23 сентября 2018.
- ↑ La danse de saint Guy (фр.). Expressio.fr. Проверено 24 сентября 2018.
- ↑ Бруенок. Пляска святого Вита (рус.). Большая российская энциклопедия. Проверено 27 сентября 2018.
- ↑ Sydenham's chorea. Whonamedit?. Проверено 25 сентября 2018.
- ↑ 1 2 3 4 5 Петрухин А.С. Ревматическая хорея (хорея Сиденгама, малая хорея) // Детская неврология. — Москва: ГЭОТАР-Медиа, 2012. — Т. 2. — С. 498. — 560 с. — ISBN 978-5-9704-2263-2.
- ↑ Thiago Cardoso Vale, Francisco Cardoso. Chorea: A Journey through History : [англ.] // Tremor Other Hyperkinet Mov (N Y). — 2015. — № 5. — DOI:10.7916/D8WM1C98.
- ↑ 1 2 3 Ревматическая хорея (рус.). Ваш медицинский портал (4 февраля 2011). Проверено 11 октября 2018.
- ↑ Малая хорея (рус.). Медицинская энциклопедия. Проверено 2 октября 2018.
- ↑ 1 2 3 4 5 6 Левин О. С. Современные представления о патогенезе, диагностике и лечении малой хореи // Журнал неврологии и психиатрии им. С. С. Корсакова. — 2005. — № 5. — С. 67-71.
- ↑ Husby G, van de Rijn I, Zabriskie JB, Abdin ZH, Williams RC Jr. Antibodies reacting with cytoplasm of subthalamic and caudate nuclei neurons in chorea and acute rheumatic fever (англ.) // J Exp Med. — 1976. — 1 October (vol. 144, no. 4). — P. 1094—110. — PMID 789810.
- ↑ 1 2 Кантемирова М. Г., Новикова Ю. Ю., Коровина О. А., Дроздова И. М., Дегтярева Е. А., Овсянников Д. Ю., Колтунов И. Е. Клиническая и лабораторно-инструментальная характеристика ревматической хореи у детей // Вестник Российского университета дружбы народов. — 2017. — Т. 21, № 1. — С. 51-60. — DOI:10.22363/2313-0245-2017-21-1-51-60.
- ↑ 1 2 Zühlke LJ, Beaton A, Engel ME, Hugo-Hamman CT, Karthikeyan G, Katzenellenbogen JM, Ntusi N, Ralph AP, Saxena A, Smeesters PR, Watkins D, Zilla P, Carapetis J. Group A Streptococcus, Acute Rheumatic Fever and Rheumatic Heart Disease: Epidemiology and Clinical Considerations // Curr Treat Options Cardiovasc Med.. — 2017. — Vol. 19(2), № 15 (февраль). — DOI:10.1007/s11936-017-0513-y.
- ↑ 1 2 3 Личко А. Е. Психозы при нейроинфекциях // Подростковая психиатрия. — 2-е, доп. и перераб.. — Ленинград: Медицина, 1985. — С. 375. — 416 с. — 20 000 экз.
- ↑ 1 2 3 Жмуров В.А. Малая хорея // Психиатрия. Энциклопедия. — 3629 с.
- ↑ 1 2 3 Ревматизм и нервная система // Соматоневрология / Под. ред. А. А. Скоромца. — Санкт-Петербург: СпецЛит, 2009. — С. 359. — 655 с. — (Руководство для врачей). — ISBN 978-5-299-00379-6.
- ↑ Оценка движений у детей. Хорея - симптом доярки, атетоз, дистопия (рус.). Meduniver.com. Проверено 27 сентября 2018.
- ↑ William W. Campbell. Chapter 20. The Hypoglossal Nerve // DeJonh's the neurologic examination. — 7th ed.. — Lippincott Williams & Wilkins. — С. 331. — ISBN 978-1-4511-0920-7.
- ↑ Никифоров А.С. Неврология. Полный толковый словарь. Проба Ягера-Кинга (рус.). Национальная психологическая энциклопедия (2010). Проверено 1 октября 2018.
- ↑ Гордона (коленный) симптом (2) <феномен>. Саратовский Неврологический Портал. Проверено 26 сентября 2018.
- ↑ Полный толковый словарь по неврологии - симптом маятника (рус.). Вокабула. Проверено 1 октября 2018.
- ↑ 1 2 Ушаков Г. К. Менингоэнцефалиты с хроническим течением // Детская психиатрия. — Москва: Медицина, 1973. — С. 239—240. — 75 000 экз.
- ↑ 1 2 3 4 Аммосова Е. П., Сивцева Е. Н., Кривошапкин В. Г. Ревматическая хорея у ребёнка // Вестник СВФУ. — 2013. — Т. 10, № 5. — С. 133-136.
- ↑ Селивёрстов Ю. А., Клюшников С. А. Дифференциальная диагностика хореи // Нервные болезни. — 2015. — С. 6-15.
- ↑ Джеймс Л. Джекобсон, Алан М. Джекобсон. Обсессивно-компульсивное расстройство детского и подросткового возраста // Секреты психиатрии / Под ред. П. И. Сидорова. — 2-е издание. — Москва: МЕДпресс-информ, 2007. — 576 с. — 3000 экз. — ISBN 5-98322-216-3.
- ↑ Ревматизм и ревматическая болезнь сердца: доклад Исследовательской группы ВОЗ : [рус.]. — Женева : Всемирная организация здравоохранения, 1989. — С. 22-25. — 58 с. — (Серия технических докладов). — ISBN 5-225-01829-7.
- ↑ WHO Model Prescribing Information: Drugs Used in the Treatment of Streptococcal Pharyngitis and Prevention of Rheumatic Fever (англ.). Essential Medicines and Health Products Information Portal A World Health Organization resource (1999). Проверено 8 октября 2018.)
- ↑ Rheumatic fever and rheumatic heart disease : report of a WHO Expert Consultation, Geneva, 29 October — 1 November 2001 : [англ.]. — Женева, 2004. — С. 91-96. — ISBN 92 4 120923 2.
- ↑ Carrie Armstrong. AHA Guidelines on Prevention of Rheumatic Fever and Diagnosis and Treatment of Acute Streptococcal Pharyngitis : [англ.] // Am Fam Physician. — 2010. — Vol. 81, № 3 (1 February). — P. 346-359.
- ↑ Белов Б.С., Кузьмина Н.Н., Медынцева Л.Г. Профилактика острой ревматической лихорадки: современные аспекты // Научно-практическая ревматология. — 2017. — Т. 55, № 4. — С. 403-408. — DOI:10.14412/1995-4484-2017-403-408.
- ↑ Geethanjali Devadoss Gandhi, Navaneethakrishnan Krishnamoorthy, Ussama M. Abdel Motal, and Magdi Yacoub. Towards developing a vaccine for rheumatic heart disease : [англ.] // Glob Cardiol Sci Pract. — 2017. — Vol. 2017, № 1 (31 March). — DOI:10.21542/gcsp.2017.4.
- ↑ Miranda M, Cardoso F, Giovannoni G, Church A. Oral contraceptive induced chorea: another condition associated with anti-basal ganglia antibodies : [англ.] // J Neurol Neurosurg Psychiatry. — 2004. — Vol. 75, № 2 (February). — P. 327-328.
- ↑ Хорея беременных (рус.). Медицинская энциклопедия. Проверено 15 октября 2018.
- ↑ Prentiss Willson, Alec A. Preece. Chorea Gravidarum : [англ.] // Arch Intern Med (Chic). — 1932. — Vol. 49, № 3 (March). — P. 471-533. — DOI:10.1001/archinte.1932.00150100128011.
- ↑ Prentiss Willson, Alec A. Preece. Chorea Gravidarum : [англ.] // Arch Intern Med (Chic). — 1932. — Vol. 49, № 4 (April). — P. 671-697. — DOI:10.1001/archinte.1932.00150110134008.