Поверхностный эзофагит что это такое
Поверхностный эзофагит: причины, симптомы, лечение
Поверхностный эзофагит – часто встречающаяся форма воспаления пищевода. В 30% случаев он протекает без выраженных симптомов. Наибольшую опасность представляет хроническая форма поверхностного эзофагита.
СодержаниеСвернуть
Давайте узнаем, по каким признакам можно заподозрить у себя эзофагит. Чем он опасен? Какие заболевания сопровождаются эзофагитом? Чем лечить и как правильно питаться при этом заболевании?
Катаральный эзофагит
Причины и механизмы развития патологии
Поверхностный эзофагит – это катаральная форма болезни. Она характеризуется воспалительными изменениями только слизистой оболочки пищевода, не затрагивая более глубоких слоёв. При эндоскопическом обследовании слизистая отёчна и гиперемирована. Чаще всего катаральный эзофагит локализуется в дистальном отделе пищевода. Поверхностный эзофагит характеризуется податливостью к медикаментозному лечению. По течению различают 2 формы заболевания:
- острая;
- хроническая.
Причиной острого эзофагита является одномоментный повреждающий фактор:
- Пищевой фактор: горячая, холодная или слишком острая пища. Механически грубые продукты также вызывают повреждения пищевода.
- Ожоги едкими щелочами, кислотами или крепкими спиртовыми растворами.
- Травматические факторы развиваются после проглатывания острых или режущих предметов. Повреждение может вызвать медицинская зондовая манипуляция (гастрофибродуоденоскопия).
- Аллергическая реакция на продукты питания.
Хронический поверхностный дистальный эзофагит развивается постепенно. Воспаление слизистой пищевода вызвано различными заболеваниями желудочно-кишечного тракта:
- Рефлюкс-эзофагит.
- Инфекции. Дифтерия, грипп, корь, скарлатина являются причиной поражения дистального отдела пищевода.
- Грибковые инфекции.
- Диафрагмальная грыжа.
- Гастродуоденит.

Боль в эпигастральной области может быть симптомом гастродуоденита
Острый поверхностный эзофагит чаще проходит без последствий. Наиболее тяжёлая форма острого эзофагита возникает после ожогов химическими веществами.
Признаки острого процесса
Воспаление развивается остро после повреждающего фактора. Оно проявляется такими симптомами:
- сильное жжение за грудиной, отдающее в спину и шею;
- изжога;
- нарушение глотания;
- повышенное слюноотделение.
В тяжёлых случаях после отравления химическими веществами появляется рвота с кровью, заболевание может протекать в тяжёлой форме вплоть до токсического шока.
Осложнения химического ожогового эзофагита могут развиваться спустя 2–3 месяца. Через несколько дней после воздействия химических веществ наступает период мнимого благополучия. Но без адекватного медикаментозного лечения на месте ожога образуются рубцы, которые приводят к деформации и сужению пищевода. Прогрессирование заболевания приводит к формированию стеноза пищевода. Он обусловливает заброс пищи в пищевод и проявляется нарушением глотания.
Признаки хронического воспалительного процесса
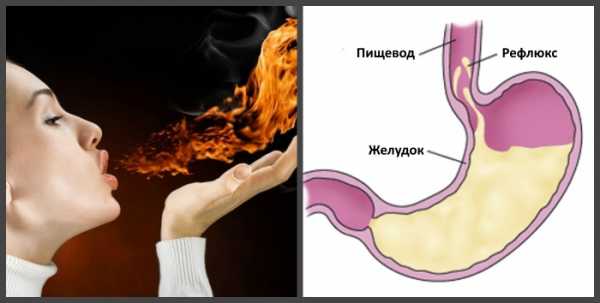
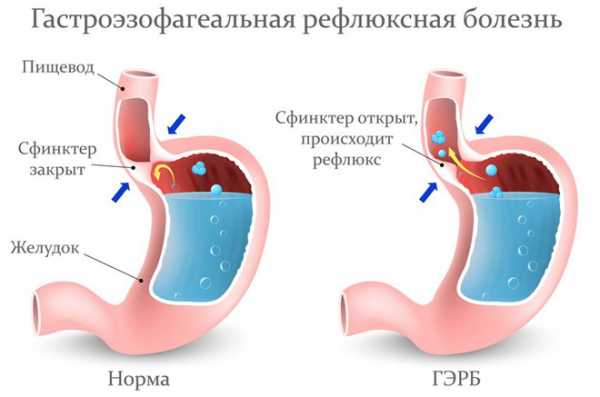
Гастроэзофагеальная рефлюксная болезнь
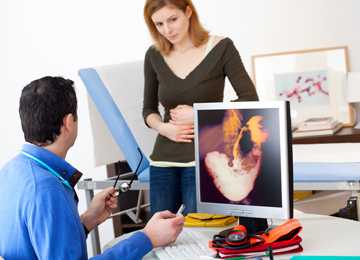
Основной причиной поверхностного воспаления пищевода является рефлюкс-эзофагит. При этой форме болезни соляная кислота, попадая в пищевод, раздражает слизистые оболочки, в результате чего развивается воспаление. Хроническая форма поверхностного гастрита и эзофагита, длящегося годами, представляет опасность. Систематический заброс кислой пищи повреждает нормальные клетки пищевода. Прогрессирование процесса приводит к перерождению клеток в раковую опухоль. Такая опасность существует при быстром течении поверхностного эзофагита. Симптомы заболевания:
- изжога за грудиной, появляющаяся после приёма острой, кислой и жирной пищи, употребления кофе и газированных напитков;
- горькая или кислая отрыжка, усиливающаяся при наклоне туловища и в горизонтальном положении;
- боли за грудиной во время глотания;
- расстройства дыхания в виде спазма гортани в ночное время;
- дискомфорт во время глотания твёрдой пищи.
Появление нескольких таких признаков – это повод для посещения гастроэнтеролога. Если причина рефлюкс-эзофагита известна, проблему решает медикаментозное лечение. Но основа комплексной терапии заложена в правильном питании.
Внимание! Чтобы поверхностный рефлюкс-эзофагит не перешёл в эрозивную или язвенную форму, необходимо соблюдать рекомендации врача.
Признаки хронического поверхностного дистального эзофагита
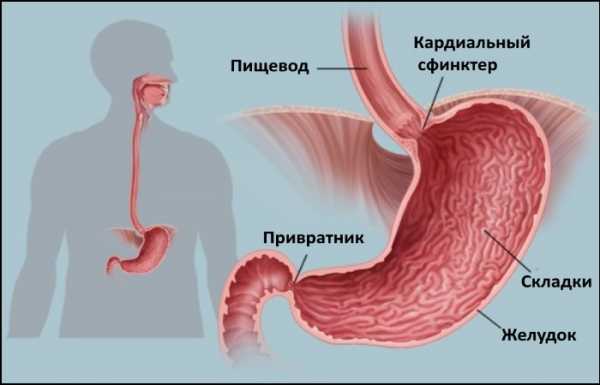
Снижение тонуса НПС влечет за собой заброс содержимого желудка в пищевод
Воспаление пищевода в его нижней части – это дистальный эзофагит. Причиной его часто бывает недостаточность кардии – ослабление тонуса нижнего пищеводного сфинктера. Он представляет собой мышечный жом и расположен между желудком и пищеводом. Фактически он является входом в пищевод. В норме жом всегда закрыт, но во время прохождения пищи по пищеводу, сфинктер открывается.
При некоторых заболеваниях или состояниях тонус нижнего сфинктера ослаблен, и кислая пища легко попадает в пищевод. Это наблюдается при диафрагмальной грыже или во время беременности. Жом может открыться при переполнении желудка пищей или после употребления газированных напитков.
Растяжение сфинктера происходит при частом переедании. Забросу желудочного содержимого в пищевод способствует употребление кислой, горькой, острой пищи и кофе. Они вызывают повышенную секрецию соляной кислоты, которая раздражает пищеводный сфинктер. При этом он открывается, и соляная кислота попадает в пищевод. Так формируется воспаление дистального отдела пищевода.
Причиной дистального эзофагита являются инфекции – скарлатина, дифтерия, корь. При этих заболеваниях происходит заброс кислого желудочного содержимого в пищевод, где постоянная щелочная среда.
Лечение острого эзофагита
Комплекс лечебных мер при остром эзофагите заключается в следующем:
- устранение фактора, вызвавшего острый эзофагит;
- применение лечебного питания – стол № 1б;
- лечение средствами для восстановления слизистой оболочки пищевода;
- применение прокинетиков – Мотилиум;
- антациды – Маалокс, Фосфалюгель;
- блокаторы протонной помпы – Омепразол.
Ингибитор протонного насоса
Лечение острого эзофагита проводится в стационаре. Врач подбирает лечение индивидуально в зависимости от причины острого воспаления пищевода.
Лечение хронического поверхностного эзофагита
Терапия рефлюкс-эзофагита и дистального эзофагита включает комплекс лечебных мероприятий:
- Лечебное питание стол № 1;
- Блокатор протонной помпы Омепразол.
- Антациды Фосфалюгель, Маалокс, Гастал.
- Метоклопрамид. Этот препарат назначают для повышения тонуса сфинктера пищевода. Он также ускоряет продвижение пищи в желудочно-кишечном тракте.
- Для защиты слизистой желудка применяют Вентер 3 раза в день и перед сном.
- Блокаторы H2рецепторов уменьшают воспаление пищеводной стенки. Циметидин, Гастроцепин или Ранитидин применяют в день 2 раза. Эти препараты имеют противопоказания, их нельзя назначать самому себе.
- Рекомендуется использовать также масло шиповника и облепихи.

Масло облепихи традиционно используется для лечения заболеваний системы пищеварения
Важно! Комплекс лечебных препаратов врач подбирает индивидуально каждому пациенту. Самолечение переводит заболевание в запущенную стадию с тяжёлыми осложнениями.
Лечебное питание при поверхностном эзофагите
Диетическое питание при поверхностном эзофагите представляет основу для успешного лечения. При правильном питании медикаменты действуют эффективнее. Смысл диеты заключается в исключении продуктов, которые вызывают кислотообразование или переполнение желудка газами. Лечебный стол №1 исключает такие продукты:
- Жирную пищу, которая долго переваривается и стимулирует выработку кислоты.
- Острую и кислую пищу, вызывающую образование соляной кислоты.
- Специи – горчица, перец, хрен и лавровый лист. Они раздражают слизистую пищевода, усиливая воспаление.
Рацион включает пищевые продукты, не вызывающие кислото- и газообразование:
- Белковую пищу получают из нежирной рыбы, мяса, крольчатины.
- Углеводы пополняют за счёт гречневой, манной, рисовой каши.
- Рекомендуются протёртые овощные или слизистые овсяные супы.
- Молочные продукты должны быть не кислые, поэтому их лучше готовить дома.
Мясные продукты готовят на пару или употребляют в отварном виде. Пищу нужно хорошо прожёвывать. Питание должно быть дробным 4–5 раз в день. Во время лечебного питания исключается употребление алкоголя.
Подведя итоги, акцентируем главные моменты. Поверхностный гастрит протекает остро после кратковременного повреждающего фактора. Обычно болезнь протекает легко и поддаётся лечению. Хронический поверхностный эзофагит вызван длительно протекающими заболеваниями. Он опасен тяжёлыми осложнениями из-за постоянного раздражения пищевода соляной кислотой. Медикаментозное лечение назначает врач в зависимости от причины болезни. В комплексную терапию обязательно входит лечебное питание.
Поверхностный рефлюкс эзофагит - что это такое
Периодические боли в груди, кислые отрыжки часто списывают на недоброкачественную пищу, нерегулярное питание.
Однако многие не догадываются, что за подобными ощущениями скрывается поверхностный рефлюкс эзофагит.
Пренебрежительное отношение к заболеванию грозит внутренним кровотечением и злокачественными опухолями.
Заболевание
Эзофагит пищеварительных органов, или рефлюкс эзофагит, развивается при обратном продвижении окисленной пищи из желудка в пищевод.
Патология может протекать самостоятельно или сопутствовать язве двенадцатиперстной кишки, хроническому холециститу, грыже пищеводного канала, повышенному кровяному давлению в воротной вене, которая несет кровь от желудка.
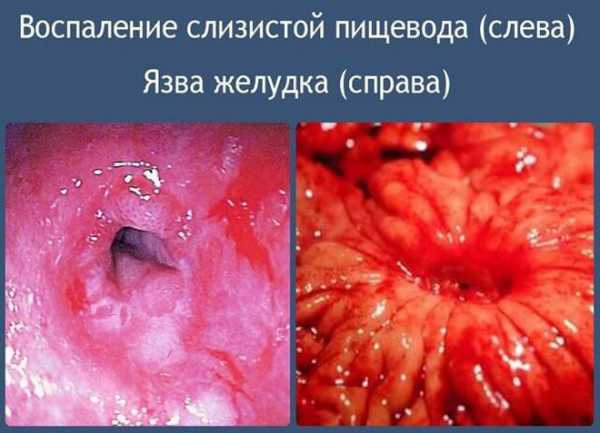
Патология является катаральной формой заболевания. Обусловливается воспалительным процессом внутренней оболочки пищевода без затрагивания глубоких его слоев.
Оболочка характеризуется отечностью, увеличенным количеством крови вследствие ее усиленного притока. Поверхностный вид болезни подается медикаментозному лечению, имеет две категории: острую и хроническую.
Причины
Фактором зарождения острой формы является одномоментное условие, как то:
- чрезмерно горячая, острая, пересоленная, холодная пища, некоторые грубые продукты, повреждающие пищеводный канал;
- крепкие алкогольные напитки, щелочь, кислота вызывают химический ожог;
- острые металлические предметы после проглатывания оставляют механические повреждения.
Аллергические индивидуальные реакции на некоторые продукты питания также могут подтолкнуть к развитию патологии.

Хронический поверхностный эзофагит развивается воспалением оболочки вследствие таких заболеваний:
- рефлюкс-эзофагит;
- воспаление носоглотки, гортани, дыхательных путей, грипп, другие острые инфекционные заболевания;
- грибковые заражения;
- грыжа пищеводного канала;
- гастрит двенадцатиперстной кишки.
Острая форма болезни часто проходит без осложнений. Наиболее тяжелая форма возникает вследствие химического ожога.
Симптомы
Признаки патологии проявляются следующими симптомами:
- изжогой, горечью в грудине вследствие приема чрезмерно острых, соленых, жирных продуктов, газированных, тонизирующих напитков;
- кислой отрыжкой, которая усиливается при наклонах либо принятии горизонтального положения;
- болезненными ощущениями при глотании пищи, питья;
- расстройством дыхания, судорожными сокращениями мышц гортани во время ночного отдыха.
Важно! Отсутствие должного внимания к заболеванию грозит переходом в эрозивную форму, образованием язвы, онкологией.
Лечение
Терапия этой болезни обусловливается комплексом лечебных мероприятий:
- лечебная диета № 1 в течение 6-12 мес., включающая диетическое мясо, рыба, овощи, приготовленные на пару, овощные супы, каши, макаронные изделия, сладкие соки;
- Омепразол для блокирования вырабатывания соляной кислоты на последней стадии;
- Маалокс, Альмагель, Ренни, Гастал снижают кислотную среду, поглощают избыток газов;
- Метоклопрамид усиливает сократительные движения пищеварительных органов, заживляет язвы желудка, двенадцатиперстной кишки;
- Вентер активизирует регенерационные процессы, препятствует образованию язв;
- Ранитидин, Лансопразол, Гистак улучшают кровообращение, блокируют рецепторы аллергических реакций, уменьшают воспалительные процессы.
Тяжелая форма болезни лечатся с помощью хирургического вмешательства путем поднятия желудка к пищеводному каналу. Народное лечение практикует прием внутрь масла шиповника, облепихи.

Заключение
Поверхностный рефлюкс эзофагит — это такое заболевание, при котором постоянно раздражается внутренняя стенка пищеводного отверстия.
Обычная форма болезни поддается медикаментозному лечению, диетой, народными средствами. Запущенная, тяжелая требует хирургического вмешательства.
причины, стадии, диагностика и методы лечения
Врачи-гастроэнтерологи во всём мире весьма обеспокоены резким ростом зафиксированных случаев эзофагита. Доступность экзотических блюд (чрезмерно острых, сильно прожаренных, обжигающе горячих или замороженных, сырых) становится частой причиной воспаления пищевода. Не последнюю роль в распространении заболевания играет массовое употребление алкоголя и табака. Эзофагит пищевода совместным решением врачей на американском симпозиуме в 2001 году объявлен болезнью XXI века.
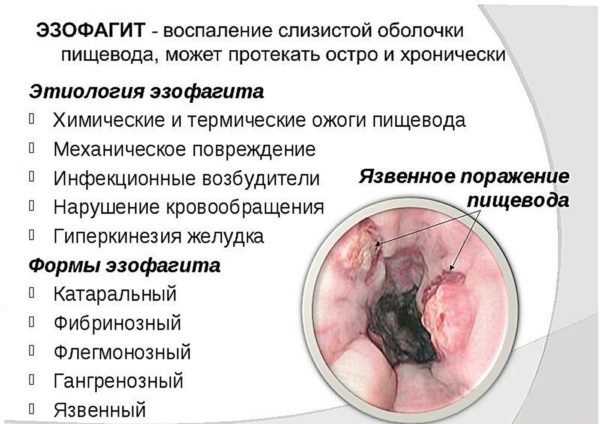
Определение и причины эзофагита
Эзофагит – это такое воспалённое состояние слизистой оболочки пищевода. Заболевание полиэтиологическое (имеющее множество разных причин) как самостоятельный недуг появляется редко. Чаще возникает как симптом других поражений ЖКТ. Воспаление слизистой пищевода имеет пять характерных проявлений: боль, отёк, покраснение, повышение местной температуры и нарушение функции органа. Наиболее ярко наблюдаются при остром течении процесса. Хроническое течение отличается размытостью клинической картины, периодами затухания и обострения.
Что происходит со стенками пищевода
В начальной стадии поражения слизистой оболочки наблюдается небольшой отёк и расширение мелких сосудов. Происходит выпот катарального экссудата. Гиперемия нарастает, отёк усиливается. Далее слизистая пищевода изъязвляется, язвы могут кровоточить. Ранки инфицируются, появляются нагноения, характер экссудата меняется – он содержит примеси крови и гноя.
При переходе острого процесса в хронический глубокие ранки заживают с образованием рубцовой ткани. Истончается слизистый и мышечный слой. Пищевод теряет эластичность, не выполняет свою работу.
Почему возникает эзофагит
Причины возникновения эзофагита делятся на инфекционные и неинфекционные.
Инфекционные причины
Течение инфекционного процесса отличается высокой температурой, рвотой, тошнотой. Осложнением инфекционного эзофагита являются множественные кровоточащие эрозии на слизистом слое органа.
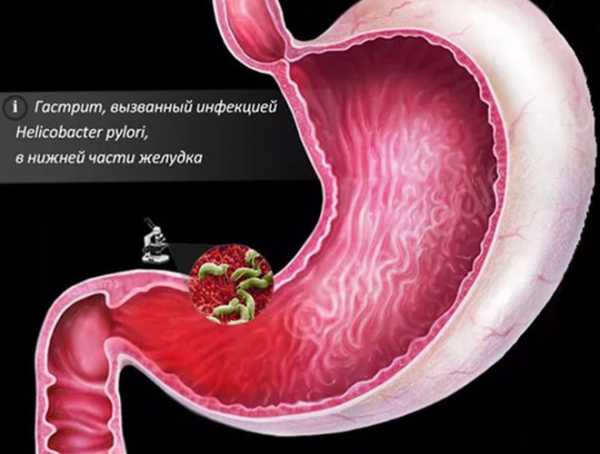
Грибки, бактерии и вирусы – виновники воспаления:
- грибки кандиды;
- вирус герпеса;
- вирус гриппа;
- цитомегаловирус;
- сыпной тиф;
- брюшной тиф;
- скарлатина;
- дифтерия;
- корь.
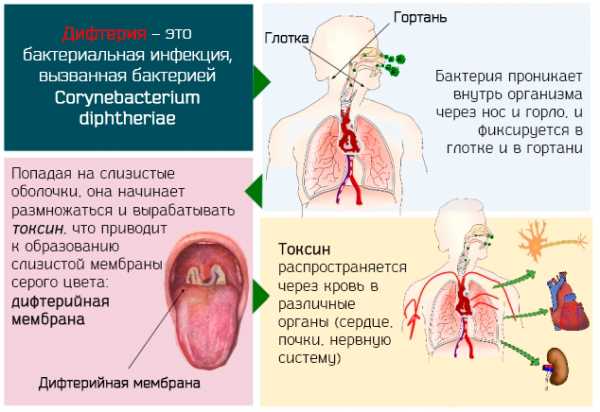
Причиной эзофагита могут стать даже не пролеченные зубы – постоянное воздействие кариозной микрофлорой вызывает стоматит, гингивит, эзофагит.
Неинфекционные причины
Незаразные причины эзофагита достаточно разнообразны – это образ жизни, профессиональная деятельность, наследственная предрасположенность, перенесённые ранее заболевания и оперативные вмешательства.
Наиболее распространены:
- пищевые привычки – плохо пережёванные, сухие, колючие куски повреждают нежную слизистую пищевода. Обжигающе горячие блюда и напитки вызывают термический ожог. От употребления спиртных напитков развивается химический ожог пищевода;
- рефлюкс-эзофагит или гастроэзофагеальная рефлюксная болезнь (ГЭРБ) обусловливают подавляющее число эзофагита у взрослых. Кислое содержимое желудка, а иногда и 12-перстной кишки попадает на стенки желудка и раздражает их. Хронический рефлюкс возникает вследствие недостаточности нижнего пищеводного сфинктера (НПС). Его просвет не закрывается полностью. Соляная кислота из желудка проникает в полость пищевода. Если наблюдается нарушение жома (смыкания) пилорического сфинктера (мышечного кольца между желудком и 12-перстной кишкой), эзофагеальная слизистая добавочно раздражается желчными и панкреатическими ферментами. Сопутствующими заболеваниями при таком виде эзофагита являются гастрит, язва желудка;
- грыжа пищеводного отверстия диафрагмы, или сокращённо грыжа пищевода, также способствует снижению тонуса сфинктера пищевода. Через расширенное хиатальное отверстие диафрагмы выходит абдоминальная часть пищеводной трубки и НПС. Его устье смыкается недостаточно плотно, провоцируя обратный заброс кислого содержимого желудка в пищеводный канал;
- вредные условия производства – вдыхание паров кислот, щелочей, солей тяжёлых металлов, фенола, бензола. Из-за химического раздражения воспаляются пищеводные стенки. Образуются отёки, гиперемия, возникают язвы и эрозии слизистой;
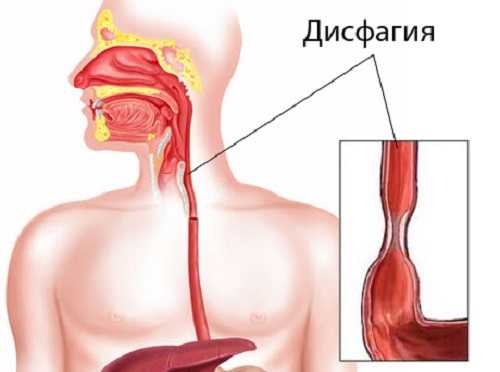
- дисфагия – нарушение процесса продвижения пищевого кома по пищеводной трубке приводит к застою пищи, гниению или брожению с выделением токсичных для слизистой веществ;
- при недостаточном поступлении с пищей витаминов, минералов, белков происходит общее нарушение обмена веществ, дистрофия слизистого и мышечного слоя, анемия, упадок сил;
- появление в просвете пищеводной трубки доброкачественных или злокачественных опухолей вызывает застой пищи, появление язв и эрозий, кровотечений из повреждённых сосудов опухоли;
- приём некоторых лекарств – стероидных и нестероидных противовоспалительных препаратов, ингибиторов протонного насоса. Их длительный прием провоцирует недостаточность НПС, атрофические изменения слизистой органов ЖКТ;
- лечение онкологии методом лучевой или химиотерапии приводит к воспалению стенок пищеводного канала.
К локальному воспалительному процессу приводят травмы пищевода, как проникающие извне, так и попадающие внутрь острые предметы – иглы, кости, жёсткие части растений.
Признаки и стадии эзофагита
Признаки заболевания зависят от причины, стадии, темпов развития патологического процесса.
Симптомы эзофагита
Острый процесс отличается интенсивно нарастающими признаками. Возникает резкая сильная боль при глотании. Температура может повышаться даже при неинфекционной природе заболевания. Мучительное жжение пищеводного канала, усиленное выделение слюны, общий упадок сил вследствие обширного воспаления – основные симптомы эзофагита острой формы. Больного преследуют жгучие боли за грудиной, затруднённое прохождение пищи по пищеводному каналу. Кажется, что ком застрял в горле.
При хроническом кислотном рефлюксе или пищеводной грыже главной проблемой является изжога. Она усиливается через 20 минут после приёма пищи, в положении лёжа или наклоне. Кашель при эзофагите – следствие заброса кислой отрыжки в носовую полость и аспирации лёгкими соляной кислоты.
У алкоголиков частое явление – утренняя «голодная» рвота слизью с примесью кровяных алых прожилок. Сильное кровотечение из язв и эрозий окрашивает кал в коричневый тёмный оттенок – цвет переваренной крови. Болезненное глотание приводит к отсутствию аппетита, сильному исхуданию больного, нарушению обмена веществ.
Хронический процесс протекает латентно, характеризуется размытостью симптомов или их мимикрией под другие заболевания. Яркая клиника видна в ходе обострения при воздействии одного или комплекса провоцирующих факторов.
Стадии эзофагита
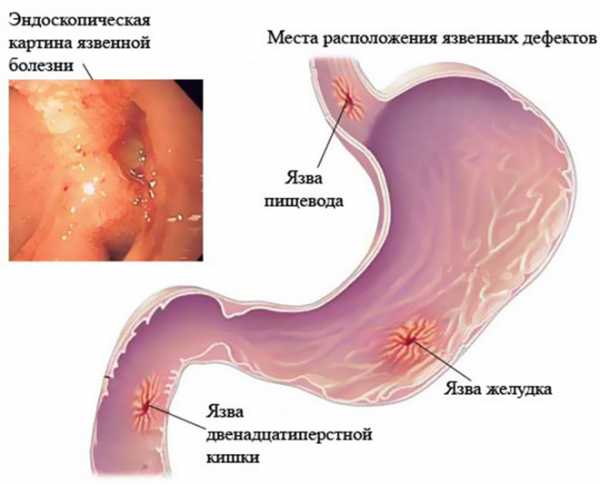
В зависимости от зоны поражения тканей пищеводного канала различают 4 степени эзофагита:
- эзофагит А степени – поражается участок слизистой до 0,5 см в диаметре, и область поражения ограничена складками слизистой;
- В степень недуга означает, что имеются два и более поражения до 1 см в диаметре, окружённых здоровыми складками слизистой;
- степень С наблюдается, когда патология распространилась на две и более складки слизистой, но общее поражение окружности органа не превышает 3/4;
- при степени D отмечают расползание дефектов слизистой на более чем 3/4 окружности пищеводной трубки.

По глубине проникновения дефектов тканей выделяют поверхностную и атрофическую разновидность недуга. Поверхностный эзофагит затрагивает исключительно слизистый слой, часто обнаруживается в абдоминальной части пищеводного канала. Выявляют на А–С стадиях.
Атрофический эзофагит характеризуется хроническим течением, когда здоровые ткани постепенно теряют свои функциональные способности и патологически перерождаются. Является угрожающим предраковым состоянием. Возникает на D стадии.
Диагностика эзофагита
Раннее выявление и диагностика эзофагита основана на прохождении регулярных медосмотров. При возникновении эпизодов изжоги чаще 2 раз в неделю необходимо обратиться к врачу по специальности «гастроэнтерология».
Медик назначит:
- эзофагогастроскопию с возможным взятием материала для микроскопии;
- исследование пищевода методом рН-метрии с помощью тонкого гибкого зонда;
- рентгенографию с контрастным веществом для диагностики возможной пищеводной грыжи, наличия опухолей;
- измерение давление в полости пищеводной трубки – манометрия;
- ультразвуковое или магниторезонансное исследование органов грудной и брюшной полости;
- анализы крови, кала, мочи.
Крайне важно установить достоверный диагноз для выбора оптимальной тактики лечения заболевания органа пищеварения.
Лечение эзофагита
Эзофагит подлежит лечению как медикаментозными, так и не медикаментозными (хирургическими) способами. Дополняют лечение эзофагита изменением пищевого поведения, установлением распорядка дня, средствами народной медицины.
Медикаментозное лечение
Лечение воспалений пищевода, вызванных кислотным рефлюксом, заключается в применении:
- антацидов на основе магния и алюминия – Алмагель, Фосфалюгель, Маалокс, Гевискон, Ренни. Приём антацидов нейтрализует соляную кислоту в желудке и препятствует её проникновению в пищевод;
- ингибиторов протонного насоса – группы препаратов (Омез, Лосек, Париет, Берета, Нексиум), снижающих секрецию кислоты железами желудка. Долго лечиться ими нельзя, возможны осложнения в виде кист и полипов железистой ткани желудка;
- прокинетиков – Мотилиум, Мотониум, Домстал, которые стимулируют моторику желудка, восстанавливают тонус нижнего пищеводного сфинктера;
- антибиотиков, способных вылечить воспаление пищевода, вызванное бактериальной и грибковой инфекцией;
- пробиотиков, пребиотиков, витаминно-минеральных комплексов для восстановления кишечной микрофлоры и правильного обмена веществ.
Терапия кашля при эзофагите заключается в использовании Бромгексина, Лазолвана, Линкаса, грудного сбора.
Хирургические методы
Лечение эзофагита пищевода оперативным методом применяют при несостоятельности лекарственной терапии. Кислотный рефлюкс устраняют фундопликацией по Ниссену или Тупе, оборачивая фундальную часть желудка вокруг пищевода и формируя плотную муфту. Таким образом, предотвращается обратный заброс содержимого желудка в пищеводный канал. При соблюдении правил питания рефлюкс-эзофагит можно излечить навсегда после фундопликации.
Расширить суженный неэластичными рубцами пищевод можно бужированием. В просвет трубки вводят конический зонд, который растягивает суженные участки. Если восстановить функции органа не получается, применяют другое средство для лечения – гастростомию. Суть операции – доставка пищи в желудок через трубочку, выведенную от желудка наружу из передней брюшной стенки.
В тяжелых случаях проводят хирургическое лечение пищевода путём эзофагопластики – создания пищеводной трубки из частей толстого или тонкого кишечника.
Народные рецепты
Народная медицина располагает разнообразными рецептами, помогающими лечить эзофагит. Мощным противовоспалительным, обезболивающим, бактерицидным действием обладает сбор из равных частей сухого измельчённого сырья:
- корней большого лопуха;
- корней девясила высокого;
- цветков ромашки аптечной;
- цветков календулы;
- травы зверобоя;
- травы сушеницы болотной;
- травы шалфея.

Две чайные ложки сбора заварить 400 мл кипятка в термосе. Настоять час, процедить, принимать тёплым по 100 мл за 30 минут до еды 4 раза в день.
Питание при воспалении пищевода
Дневной рацион равномерно делится на 5 умеренных порций. Исключаются продукты, способные вызвать изжогу, – мята, кофе, шоколад, цитрусы, томаты, газировки. Назначается диета из отварных овощей, разваренных каш, протёртых супов, киселей. В план питания включается отварное нежирное мясо птицы и рыбы, паровые омлеты, творожные запеканки, суфле из печени. Кроме ограничений в питании, необходимо отказаться от курения и алкоголя. Лёгкие физические упражнения укрепят мышцы, повысят жизненный тонус.
Эзофагит – воспаление пищеводного канала – проявляется острым или хроническим течением, распределяется по 4 стадиям. Больного преследует изжога, отрыжка, ком в горле. Излечиться от недуга можно лекарствами или операцией. При любом способе лечения соблюдается диета и здоровый образ жизни.
Информация на нашем сайте предоставлена квалифицированными врачами и носит исключительно ознакомительный характер. Не занимайтесь самолечением! Обязательно обратитесь к специалисту!
Автор: Румянцев В. Г. Стаж 34 года.
Гастроэнтеролог, профессор, доктор медицинских наук. Назначает диагностику и проводит лечение. Эксперт группы по изучению воспалительных заболеваний. Автор более 300 научных работ.
Очаговый эзофагит – особенности, причины и правильное лечение
Очаговый эзофагит – распространенное заболевание, характеризующееся воспалением пищевода в одном или нескольких местах, не затрагивает глубокие слои тканей. Заболевание имеет несколько форм, в большинстве случаев является хроническим заболеванием. При отсутствии должной терапии приводит к осложнениям. Основные симптомы – жжение за грудиной, отрыжка, боль во время глотания.
Содержание статьи
Что это такое
Очаговый рефлюкс-эзофагит провоцирует соляная кислота, которая попадает в пищевод при некоторых обстоятельствах. Предпосылкой является повышенная либо пониженная кислотность, ослабление тонуса сфинктера, что отделяет желудок от пищевода. Заброс содержимого желудка влечет за собой развитие сопутствующих заболеваний – гастрит, гастродуоденит, энтерит и др. Провоцирующими факторами выступает неправильный образ жизни, рацион, нарушенный режим, вредные привычки, неблагоприятная психоэмоциональная обстановка.
В большей степени заболеванию подвержены взрослые люди из-за неправильного образа жизни, привычек, нарушенного режима питания, нервных стрессов. В силу патологических врожденных процессов очаговый рефлюкс-эзофагит развивается у детей разного возраста.
Как выглядит, фото
Для подтверждения диагноза, определения степени поражения пищевода, тяжести заболевания, осуществляют инструментальную диагностику. Как выглядит эзофагит, зависит от формы болезни, давности патологического процесса, причин его провоцирующих. Очаговая форма характеризуется воспалением верхнего слоя слизистой, не происходит разрушение клеток, их мутация. При более тяжелом течении заболевания наблюдаются единичные либо множественные эрозии, переходящие в язвы. Слизистая пищевода отекает, краснеет. В воспалительный процесс вовлекается весь орган либо отдельные его части.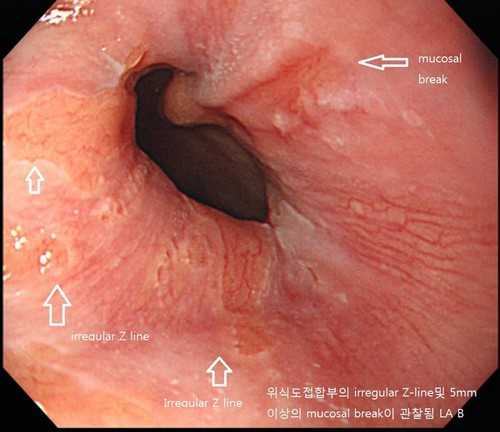
Причины
Болезнь развивается вследствие негативного воздействия внутренних, внешних факторов.
Главными причинами являются:
- Ослабление тонуса сфинктера;
- Повышение внутрибрюшного давления;
- Снижение способности пищевода к самоочищению;
- Нарушение пищеварения, медленное продвижение пищи из желудка в кишечник;
- Неспособность слизистой противостоять содержимому желудочного сока.
Внутренние провоцирующие факторы:
- Генетическая предрасположенность;
- Патологии пищеварительных органов;
- Аутоиммунные нарушения;
- Гормональный дисбаланс;
- Беременность;
- Хронические заболевания пищеварительного тракта.
Внешние провокаторы:
- Нарушенный режим питания. Пищеварительная система постоянно находится в движении, выделяет желудочный сок для расщепления пищи. Если еда не поступает, желудок начинает переваривать сам себя. Со временем такая ситуация приводит к воспалительному процессу, повышению кислотности. Негативно действует на работу пищеварительного тракта длительное голодание, а также переедание, когда ЖКТ не справляется с поставленной задачей, замедляется пищеварение, повышается внутрибрюшное давление.
- Неправильный рацион. Провоцируют повышение кислотности, замедление пищеварения, брожение, вздутие – острая пища, соленая, жирная, жареная. А также сладости, газированные напитки, кофе натощак, бобовые, томаты, капуста, фаст-фуды, продукты с содержанием химических составляющих – ароматизаторы, пищевые добавки, усилители вкуса.
- Вредные привычки. Распространенный внешний фактор для мужчин – алкоголь, курение. Также, часто возникает очаговый рефлюкс-эзофагит у подростков, которые подражают взрослым, пьют алкогольные коктейли, энергетики, кофе, пиво, начинают курить, пробовать наркотики.
- Стрессы. Нервные переживания, стрессы, эмоциональное напряжение, переутомление приводят к появлению спазма, который провоцирует нарушение пищеварения, боль за грудиной, невозможность сфинктера выполнять свои функции. Довольно часто очаговый эзофагит появляется у студентов, старшеклассников, солдат во время службы в армии, людей, проживающих в неблагоприятной психоэмоциональной обстановке.
- Медикаменты, гормональные препараты. Лекарства раздражают слизистую желудка, повышают кислотность, что способствует появлению изжоги, отрыжки.
- Неправильный образ жизни. Провоцируют заброс содержимого желудка в пищевод физические нагрузки, выполняемые в течение 20 минут после еды, а также привычка ложиться отдыхать в течение часа после трапезы. Провоцируют отрыжку наклоны, поднятия тяжести, приседания, тесная одежда, сдавливающая грудную клетку.
- Отравление химическими веществами. Данная ситуация часто связана с профессиональными обязанностями человека. Токсические вещества, попавшие в дыхательные пути, обжигают слизистую пищевода, провоцируют немедленное либо постепенное воспаление.
Для лечения, профилактики заболевания очень важно минимизировать влияние негативных факторов, особенно если имеет место генетическая предрасположенность.
Формы
Очаговый рефлюкс-эзофагит подразделяется на несколько форм:
- Острая. Характеризуется ярко выраженной симптоматикой, продолжается около недели. Основные симптомы – изжога, отрыжка, болезненные ощущения в процессе глотания.
- Катаральная. В воспалительный процесс вовлекается верхние слои слизистой пищевода, характеризуется отечностью, болью во время проглатывания пищи, ощущением инородного тела в горле. В свою очередь, катаральная форма бывает острой, хронической с периодическими обострениями.
- Эрозивная. Является осложнением первых двух форм, характеризуется образованием эрозий, язв. Человек ощущает неимоверную боль во время приема пищи, постоянную изжогу, отрыжку и другие неприятные симптомы, связанные с работой пищеварительного тракта.
Острая первичная форма очагового эзофагита может перейти в хроническую с частыми обострениями, если симптомы игнорируются, не проведено соответствующее лечение, не устранены неблагоприятные факторы.
Симптомы
Изжога, отрыжка появляется у всех людей при определенных обстоятельствах. Часто провоцируют подобное явление застолье с множеством блюд, алкоголем, газированные напитки, кофе натощак, поздний, плотный ужин, физические нагрузки сразу после еды. При устранении неблагоприятных факторов ситуация нормализуется даже без специального лечения. Проявления очагового эзофагита отличаются продолжительным действием, частотой.
- Определить наличие изжоги можно по наличию неприятного жжения за грудиной, в горле.
- Отрыжка сопровождается выходом воздуха из желудка, кислых, горьких масс.
- Кроме этого, появляется неприятный запах, налет на языке, горький, кислый привкус.
- Дополнительно, из-за нарушения пищеварения присутствует вздутие, метеоризм, тяжесть в желудке.
- Воспаление пищевода приводит к трудности во время глотания, нередко присутствует ощущение кома в горле.
Патологические процессы в пищеводе могут провоцировать боль в горле, сухой кашель. Приступы изжоги усиливаются по утрам. Во время сна человек расслабляется, сфинктер, лежачее положение способствует проникновению желудочного сока в пищевод, затем в рот.
Диагностика
Обследование начинается со сбора информации. Записываются жалобы больного, состояние, длительность патологического процесса, выясняются возможные провоцирующие факторы. Для обследования берут кровь, кал мочу. Кровь показывает наличие воспалительного процесса, общее состояние здоровья. Моча является индикатором работы выводящих путей, желчного пузыря. По калу определяют функции пищеварительной системы, наличие непереваренных комочков свидетельствуют о нарушении.
Основными методами определения очагового эзофагита являются инструментальные методы обследования:
- Эндоскопическое. Специалисты с помощью специального датчика определяют состояние слизистой, степень и масштабы поражения, давность патологического процесса.
- Суточная рн-метрия. Продолжительная процедура, позволяющая измерить уровень кислотности в разных отделах желудочно-кишечного тракта. Выявляет количество забрасываемого содержимого в пищевод, частоту.
- Манометрическое исследование сфинктера. Позволяет определить тонус пищеводных сфинктеров.
- Рн-импедансометрия пищевода. Комбинированный метод, в процессе которого исследуют перистальтику кишечника, кислые, щелочные, газовые рефлюксы.
После анализа полученных данных, специалисты подтверждают диагноз, назначают лечение.
Код по МКБ 10
Эзофагит может выступать, как самостоятельная болезнь либо один из симптомов других заболеваний пищеварительного тракта. В Международной классификации болезней патологии пищеварительных органов занимают большой раздел К00-К93. К20-К31 относятся болезни желудка, пищевода, двенадцатиперстной кишки. Непосредственно эзофагиты числятся под кодом К20.
Лечение
Методы терапии направлены на устранение неприятной симптоматики, нормализацию пищеварения. Схема терапии при высокой, низкой кислотности несколько отличается. В первом случае основными медикаментами являются антациды, ингибиторы протонной помпы для снижения кислотности, во втором – прокинетики, улучшающие пищеварение, снижающие внутрибрюшное давление. В остальном лечение идентичное.
- Антациды, альгинаты. Препараты защищают слизистую желудка от раздражения, нейтрализуют соляную кислоту. Дополнительно обладают обезболивающим эффектом, устраняют тошноту, отрыжку, боль в области эпигастрии, повышенное слюноотделение, нормализуют аппетит. В аптеке представлен широкий ассортимент продукции, производятся медикаменты в форме суспензии, таблеток для рассасывания. Часто назначают Алмагель в разных его вариациях, Маалокс, Фосфалюгель, Ренни, Гевискон, Гастал. Принимают за 20 минут до еды либо через полчаса после приема пищи. За сутки разрешается использовать около 4 доз. Длительность терапии зависит от сложности симптоматики – от 7 дней до месяца.
- Ингибиторы протонной помпы. Снижают выработку соляной кислоты, чем способствуют устранению изжоги, отрыжки. Принимать нужно курсом не менее 1 месяца. Современные средства хорошо переносятся, не вызывают побочных эффектов, однако перед началом терапии следует проконсультироваться со специалистом. Дополнительно средства защищают слизистую от раздражения, разрушения, стимулируют заживление эрозий, язв, предупреждают их появление. В данную группу медикаментов входят Омез, Омепразол, Ранитидин, Панторазол, Рабепразол, Де-Нол, препараты висмута.
- Прокинетики. Основные препараты для лечения эзофагита на фоне пониженной кислотности, а также дополняют действие кислотнопонижающих препаратов. Средства улучшают пищеварение, снижают внутрибрюшное давление, способствуют устранению тошноты, тяжести в желудке, повышают упругость сфинктера. В данную категорию лекарств входит Домрид, Домпиредон, Мотилиум, Мотиллак. При щелочном рефлюксе показан Урсосан, Урсофалк. Для ускорения пищеварения также прописывают Панкреатин, Мезим. Курс терапии от нескольких недель до 6 месяцев.
Кроме этого, специалисты могут назначить антигистаминные препараты, седативные, спазмолитики. Лечение обязательно дополняют диетическим питанием, народными средствами в виде чаев на основе лекарственных трав.
Диета, правильное питание
При незначительных проявлениях очагового эзофагита диетическое питание способно остановить воспалительный процесс, в тяжелых случаях ускоряет процесс выздоровление. Основная цель – облегчить пищеварение, разгрузить органы ЖКТ. Исключаются из рациона продукты, требующие большого количества ферментов для расщепления, а также ингредиенты, провоцирующие брожение, метеоризм. По мере исчезновения болезненной симптоматики диета становится не такой строгой. Правильного питания нужно придерживаться постоянно во избежание рецидивов.
Диета в стадии обострения:
- Суп на некрутом овощном, курином бульоне.
- Каша молочная либо на сливочном масле, перетертая. Разрешается гречка, рис, овсянка, манная крупа.
- Овощное пюре – картофель, морковь, лук репчатый.
- Кисломолочная продукция – творог, йогурт домашнего приготовления, ряженка, нежирная сметана.
- Яйца вареные, сырые перепелиные.
- Мясо в виде фарша, рулетов – курица, индейка ,кролик, нежирная свинина.
- Рыба.
Правильное питание – разрешенные продукты:
- Рис;
- Гречка;
- Овсянка;
- Манная крупа;
- Тыква;
- Кабачок;
- Картофель;
- Свекла;
- Молоко;
- Кисломолочная продукция;
- Огурцы;
- Помидоры в ограниченном количестве;
- Дыня;
- Арбуз;
- Банан;
- Негазированная минеральная вода;
- Компот из сухофруктов;
- Кисель;
- Хлеб белый;
- Печенье крекер, сушка, баранки, песочное;
- Какао в ограниченном количестве.
При очаговом эзофагите следует ограничить употребление:
- Кофе;
- Шоколада;
- Крепкого чая;
- Специй;
- Капусты;
- Бобовых;
- Субпродуктов;
- Варенья;
- Сладостей.
При пониженной кислотности помогает нормализовать состояние цитрусовые, капустный сок, мед, холодное молоко. С высоким содержанием желудочного сока эти продукты запрещаются, молоко разрешается употреблять теплым.
Категорически отказаться от:
- Алкоголя;
- Кваса;
- Газированных напитков;
- Фаст-фудов;
- Продукции с содержанием химических добавок4
- Жирных блюд.

Кушать нужно небольшими порциями, не разговаривать во время еды, тщательно пережевывать. Блюда готовить на пару, варить, запекать, тушить. Ужин должен быть легким, не позднее, чем за 2 часа до сна. Ночью пищеварительной системе сложнее переваривать еду.
Лечение народными средствами
Легкую стадию очагового эзофагита можно пролечить народными средствами, в тяжелых случаях они лишь выступают дополнением к основной терапии.
- Отвар семян льна. Заливают водой, кипятят 20 минут на маленьком огне, дают остыть. Пьют по 50 мл за один раз между приемом пищи. Длительность терапии около месяца.
- Картофельный сок. Пьют только свежий, пока не почернеет. Доза на 1 раз не менее 100 мл. Поскольку картофельный сок на вкус пресный, разрешается разбавить морковным, который обладает аналогичным эффектом.
- Молоко. При повышенной кислотности пьют теплое молоко, при пониженной – холодное с медом.
- Минеральная вода. В терапевтических целях используют только негазированную. Пьют маленькими глотками по одному стакану за раз. В сутки требуется выпить не менее 1,5 л. Подходит лечение при высокой кислотности.
- Апельсиновый сок. Быстрая помощь при эзофагите с низким содержанием соляной кислоты. Выдавливают сок одного апельсина, выпивают за один раз. Повторять процедуру разрешается до 4 раз за сутки.
Народных средств для лечения эзофагита огромное количество, важно изначально узнать, какой уровень кислотности провоцирует заболевание. Неправильное применение рецептов только усугубит ситуацию.
Осложнения
Очаговый рефлюкс-эзофагит является легкой стадией патологического процесса. При правильном подходе симптомы устраняются за неделю, эрозии залечиваются в течение месяца. Отсутствие квалифицированного лечения приводит к множеству осложнений.
- Болезнь Барретта;
- Сужение пищевода;
- Стриктуры;
- Эрозии, язвы;
- Рак;
- Дисфагия – затрудненное глотание;
- Нарушение функций дыхательной системы;
- Внутреннее кровотечение.
А также развитие болезней желудка, кишечника, поджелудочной железы, других внутренних органов из-за наличия хронического воспалительного процесса. Постоянный заброс содержимого желудка в пищевод разрушает зубную эмаль, способствует появлению стоматита.
Противопоказания
Запрещается проводить лечение без консультации специалиста, предварительного обследования, если симптомы не прекращаются в течение недели. Не следует надеяться только на целебные свойства лекарственных трав, лечение должно быть комплексным. Не стоит игнорировать диету, правильное питание.
Профилактика
Чтобы избавиться от очагового эзофагита, предотвратить его появление, необходимо откорректировать образ жизни, питание, отказаться от вредных привычек.
- Исключить употребление запрещенных продуктов;
- Отказаться от курения, чрезмерного употребления алкоголя;
- Кушать не спеша, тщательно пережевывать пищу, не разговаривать во время еды;
- Избегать стрессов, депрессии;
- Принимать лекарства только при особой необходимости, не злоупотреблять гормональными средствами;
- Своевременно проводить лечение заболеваний, не допускать хронического течения4
- Вести подвижный образ жизни;
- Исключить физические нагрузки сразу после еды;
- Нормализовать режим питания.
Кроме этого, нужно направить максимальное усилие на укрепление иммунитета, повышение устойчивости организма к неблагоприятным факторам. При наличии генетической предрасположенности, следовать диете обязательно.
Отзывы
Дорогие читатели, нам очень важно ваше мнение — поэтому мы будем рады отзыву об очаговом эзофагите в комментариях, это также будет полезно другим пользователям сайта.
Инна: «Почти полгода был эзофагит, жжение ужасное, изжога, отрыжка невозможная. Лечилась народными средствами, медикаментами, не особо помогало. Пошла обследоваться, пролежала 2 недели в больнице, потом дали консультацию, что делать дома. Пока обострений нет 2 года.»
Светлана: «Очаговый эзофагит не вылечивается, это хроническая патология, с которой надо научиться жить. Постоянная диета, отказ от вредных привычек, периодические курсы с таблетками. В противном случае будет гастрит, язва и прочие осложнения.»
Видео
причины, симптомы, лечение с помощью диет, мегаментозно, хирургическим путем
Виды хронических и острых эзофагитов
Симптомы и способы лечения эзофагита зависят от морфологического вида. И острый, и хронический тип делятся на несколько видов, различающихся проявлениями и причинами возникновения.
Острый эзофагит возникает в трех случаях – при поражении слизистой бактериями, после непосредственного воздействия на нее чересчур горячей пищи/питья или токсических веществ и при попадании в него инородного тела, травмирующего поверхность. Бактериальное воспаление возникает чаще всего при скарлатине, дифтерии, тифе, грибковых инфекциях.
По морфологическим признакам выделяют 8 типов острого эзофагита:
- Катаральный – возникает при резком воздействии негативных факторов (пищи повышенной температуры, остроты, маринадов, специй, токсических веществ, жесткой пищи). Пища с высоким содержанием щелочи, йода также провоцирует воспаление слизистой. При наличии физиологических отклонений (грыжа пищеводного отверстия диафрагмы, стеноз или недостаточность отделов пищевода, ахалазия, давление в брюшине) соляная кислота из желудка может попадать в пищевод и вызывать раздражение и проявления катаральной формы.
- Отечный – в него переходит катаральный эзофагит без должного внимания. Существующая отечность значительно увеличивается, снижается просвет пищевода, прием пищи затрудняется или становится невозможным.
- Эрозивный – вызывается острыми инфекционными заболеваниями либо раздражающими веществами, разъедающими стенку пищевода. На поверхности слизистой при эрозивной форме появляются язвы, которые впоследствии могут привести к кровотечению, нагноению и даже разрыву стенки пищевода.
- Геморрагический – провоцируется вирусами и бактериями (сыпной тиф, грипп). Редкая разновидность эрозивной формы. Проявляется воспалением III-IV степени по Bassett. В некоторых случаях слизистая отслаивается, могут наблюдаться сильные кровотечения, кровавая рвота.
- Псевдомембранозный – вызывается бактериями и вирусами (скарлатина, дифтерия), на внутренней поверхности пищевода в этих случаях появляется фиброзный экссудат.
- Эксфолиативный – следствие химического ожога (кислоты, щелочи), наличия сепсиса. Может вылиться в осложнения в виде перфорации стенки или абсцесса.
- Некротическая – возникает как реакция на инфекционные заболевания – тиф, корь, уремия, скарлатина. Отличается омертвением крупных участков слизистой. При их отделении появляются глубокие язвы, которые длительное время не заживают.
- Флегмозный – провоцируется механическим воздействием на пищевод, например, может возникнуть при застревании инородного тела, попытке сделать эзофагоскопию и т.д. Выражается в разлитом гнойном воспалении.
В зависимости от локализации эзофагит также подразделяют на тотальный, проксимальный и дистальный по разделам пищевода. При обнаружении боли в пищеводе, жжения, невозможности проглатывать пищу, которые наблюдаются на фоне повышенной температуры или общего недомогания, необходимо своевременно обратиться к врачу. Вовремя назначенная терапия позволит избавиться от неприятных симптомов через 1-2 недели (в зависимости от формы заболевания).
Этиология и патогенез хронических форм также различаются. Как правило, они вызваны длительным и регулярным воздействиям на пищевод негативных факторов:
- алиментарный – при злоупотреблении спиртным, горячей и острой пищей;
- застойный – возникает при наличии стенозов пищевода и других заболеваний/повреждений, при которых пища застревает в пищеводе и вызывает раздражение;
- дисметаболический – является следствием недостаточности железа, например, синдрома Пламмера-Винсона, тканевой гипоксии, портальной гипертензии;
- аллергический – провоцируется пищевой аллергией или бронхиальной астмой.
Помимо перечисленных типов хронического и острого эзофагита существует еще целый ряд специфических видов, например, идиопатический ульцерозный эзофагит, гранулематоз пищевода, рефлюкс-эзофагит. Первичный эзофагит (не вызванный другими болезнями или отклонениями) встречается всего в 0,3% случаев, вторичное поражение наблюдается гораздо чаще. 80-90% всех случаев составляют поверхностные формы, редко проявляются язвенный или эрозивный эзофагит.
К причинам возникновения заболевания у детей относятся те же факторы, что и у взрослых, однако риск появления воспаления у детей повышается, во-первых, за счет частых инфекционных заболеваний, во-вторых, из-за неосторожного обращения с химическими веществами (например, моющими средствами).
У новорожденных симптоматика проявляется на фоне слабости нижнего сфинктера, из-за которой кислота из желудка попадает в пищевод, или слабости и незрелости всего нервно-мышечного аппарата. Определить наличие болезни можно по беспокойству и регулярным срыгиваниям. У подростков причина может заключаться в асинхронном росте пищевода и туловища в целом, или проблемах со сфинктерами между пищеводом и желудком.
Катаральный эзофагит: что это такое?
Эзофагит – что это такое?
Эзофагит – это воспалительный процесс, поражающий стенку пищевода. Пациенты могут испытывать трудности с глотанием, а также боль в грудной клетке – изжогу. Это заболевание намного чаще встречается у взрослых. Эзофагит может быть острым или хроническим. Острый эзофагит дифференцируют на катаральный (поверхностный) или флегмонозный, а хронический – на гипертрофический или атрофический. В некоторых случаях нелеченный катаральный эзофагит может привести к изменениям структуры и функционирования пищевода.
По данным статистических исследований, эзофагит встречается у 2 – 5% людей старше 55 лет. При быстром и правильном установлении диагноза прогноз этого заболевания обычно благоприятен. Кроме этого, прогноз зависит от протекания основного заболевания.
Симптомы эзофагита
Симптомы и признаки, наиболее часто встречаемые при эзофагите:
- Боль в животе.
- Одинофагия – боль при глотании.
- Дисфагия – трудность при глотании.
- Ощущение застревания еды в пищеводе.
- Тошнота и иногда рвота.
- Кашель.
- Боль во время еды, изжога.
- Раны в ротовой полости.
У маленьких детей признаками наличия эзофагита могут быть трудности с кормлением и последующий плохой набор веса. В этом возрасте большинство детей еще не могут описать свои жалобы и симптомы.
Причины эзофагита
Эзофагит могут вызвать несколько состояний. Наиболее часто его причиной является гастроэзофагеальная рефлюксная болезнь (ГЭРБ). Иногда эзофагит может быть вызван более чем одним фактором. Воспаление пищевода может иметь следующие причины:
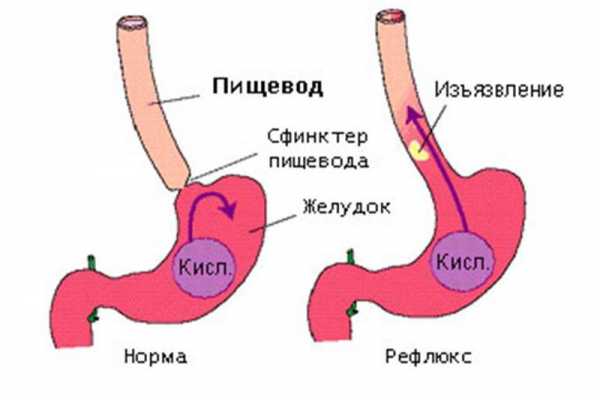
- ГЭРБ – известна как рефлюкс-эзофагит. Дистальный конец пищевода имеет клапан, который предотвращает попадание в него кислоты из желудка. Этот клапан называется пищеводным сфинктером или кардией. Недостаточность кардии позволяет содержимому желудка попадать в пищевод. Компонентом желудочного содержимого является кислота, которая раздражает слизистую пищевода, приводя к развитию эзофагита.
- Аллергии – они могут стать причиной эозинофильного эзофагита. Эозинофилы – это вид лейкоцитов. Их количество в крови вырастает, если есть аллергическая реакция или паразитарная инфекция. Если в стенке пищевода увеличивается количество эозинофилов, он становится воспаленным.
- Определенные лекарственные средства (медикаментозный эзофагит) – если некоторые препараты, принятые перорально, длительное время контактируют со слизистой оболочкой пищевода, они могут вызвать воспаление. Это случается в тех случаях, когда человек не запивает лекарственные средства достаточным количеством воды, чтобы смыть их в желудок. Частица таблетки или капсулы может остаться в пищеводе. Чаще всего, эзофагит может возникнуть при употреблении обезболивающих средств, антибиотиков, препаратов для лечения дефицита калия (калия хлорид) и некоторых медикаментов для лечения остеопороза (например, алендроната).
- Некоторые инфекционные заболевания (инфекционный эзофагит). Люди с ослабленным иммунитетом более склонны к развитию инфекционного эзофагита, который может быть вызван грибками, вирусом простого герпеса, цитомегаловирусом. При проведении эндоскопии врач может выявить источник инфекции.
- Другие причины – это злоупотребление алкоголем, лучевая терапия, назогастральный зонд, химическое повреждение от проглатывания растворов щелочей или кислот.
Факторы риска развития эзофагита
Шансы на развитие рефлюкс-эзофагита увеличивают следующие факторы:
- Избыточный вес или ожирение.
- Грыжа пищеводного отверстия диафрагмы.
- Беременность.
- Курение.
- Регулярное употребление некоторых продуктов и напитков в больших количествах. К ним относятся томатные продукты, цитрусовые фрукты, шоколад, чеснок, лук, пряная пища, спиртные напитки и кофеин.
- Аллергические реакции. Люди с аллергией имеют повышенный риск развития эозинофильного эзофагита.
- Прием лекарственных средств. Повысить риск развития медикаментозного эзофагита может прием больших по размеру таблеток или капсул, прием медикаментов в лежачем положении, употребление лекарственных средств незадолго до сна.
- Инфекционные заболевания. Наличие ослабленной иммунной системы может повысить риск развития инфекционного эзофагита, который также может возникнуть у людей, прошедших лучевую терапию или получивших другое лечение рака, у больных ВИЧ или СПИД, прошедших пересадку органов и принимающих иммунодепрессанты.
Как диагностируют эзофагит?
После опроса пациента о его симптомах и анамнезе, врач проводит физикальное обследование и может назначить дальнейшие диагностические тесты:
- Рентгенконтрастное обследование с барием. Пациент выпивает раствор бария, который прилипает к слизистой оболочке пищевода и желудка и помогает врачам определить наличие сужений или структурных нарушений в этих органах. Примерами таких нарушений в пищеводе могут быть грыжа или опухоль.
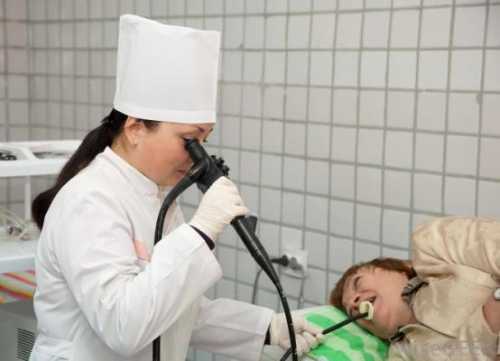
- Эндоскопия. С помощью эндоскопа (длинной гибкой трубки с камерой на дистальном конце) врач может посмотреть на пищевод изнутри. Этот прибор заводится через горло в пищевод, в котором врач может увидеть определенные патологические изменения, включая воспаление. С помощью эндоскопа также можно взять частицу ткани на гистологическое исследование (биопсию) в лаборатории. Рассмотрев пищевод, врач иногда может определить причину воспаления.
- Образцы тканей (биопсия). Для того чтобы определить, что именно послужило причиной воспаления – микроорганизмы (бактерии, грибки, паразиты или вирусы), аллергии, рак или предраковые изменения – нужно взять на анализ небольшое количество тканей пищевода.
- Тест на аллергию. Для определения наличия повышенной чувствительности к одному или нескольким аллергенам могут быть проведены анализы на аллергию. С этой целью можно использовать кожные тесты или последовательное устранение продуктов из рациона питания.
Как избавиться от эзофагита?
Лечение эзофагита зависит от причины воспаления.
Рефлюкс-эзофагит:
- Ингибиторы протонной помпы – препараты для снижения выработки желудочной кислоты.
- Фундопликация – операция по лечению ГЭРБ и грыжи пищеводного отверстия диафрагмы, при которой укрепляется нижний пищеводный сфинктер, что предотвращает попадание кислоты в пищевод.
Аллергии:
- Кортикостероиды – эти препараты уменьшают аллергическое воспаление, позволяя пищеводу исцелиться. Длительное их употребление может повлиять на плотность костной ткани, замедлить рост у детей, увеличить риск развития сахарного диабета и угрей, изменить настроение.
- Ингаляционные стероиды – используются, в основном, для лечения астмы. Они могут уменьшить симптомы эозинофильного эзофагита.
- Ингибиторы протонной помпы – пациенты с аллергическим эзофагитом могут получить облегчение от употребления этих препаратов, если у них также есть заброс кислоты в пищевод.
- Аллергия на продукты питания – для лечения нужно просто устранить продукты, которые вызывают аллергическую реакцию.
Медикаментозный эзофагит – врач может назначить другой препарат, изменить форму приема (из таблеток на раствор), объяснить пациенту, что нужно запивать лекарства большим количеством воды и что нужно после этого пребывать в вертикальном положении.
Инфекционный эзофагит – врач может назначить специфическое лечение, которое зависит от вида возбудителя (вирусы, грибки, паразиты или бактерии).
Изменение образа жизни и домашние рецепты:
- Следует избегать продуктов, которые повышают рефлюкс. Это могут быть спиртные напитки, кофеин, шоколад и мятные продукты.
- Нужно всегда запивать таблетки большим количеством воды. Нельзя ложиться после перорального приема препаратов в течение 30 минут.
- Снижение веса.
- Отказ от курения.
- Следует избегать определенных лекарственных средств – например, обезболивающих препаратов, антибиотиков.
- Нельзя сутулиться или сгибаться сразу после приема пищи.
- Нельзя ложиться после еды. Нужно подождать как минимум три часа после приема пищи, а затем – ложиться.
- Необходимо поднять головной конец кровати на 15 – 20 см.
ЭЗОФАГИТ: 10 главных симптомов
Если долго не лечить это безобидное на первый взгляд нарушение, больной рискует столкнуться с осложнениями. Из этой статьи вы узнаете о 10 характерных для эзофагита симптомах.
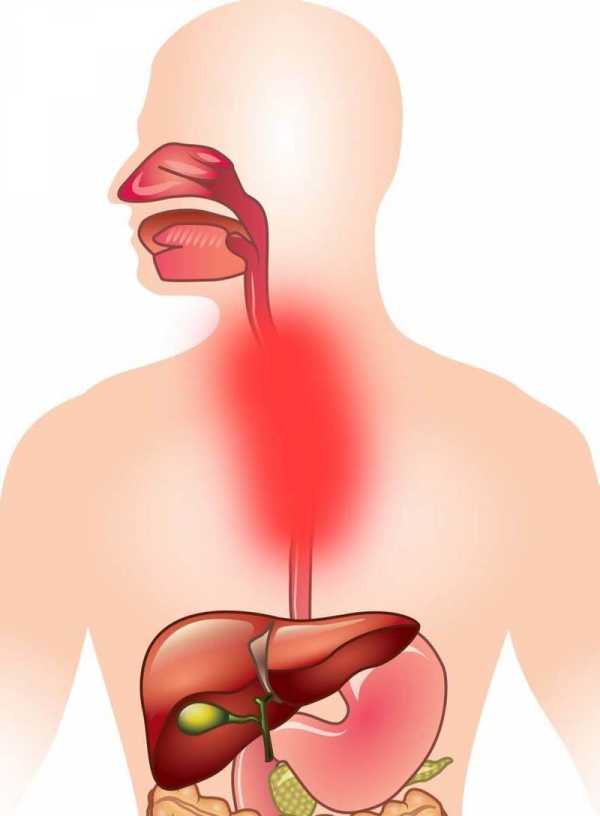
Эзофагит – это воспаление тонкой мышечной трубки, которая доставляет пищу в желудок – пищевода. Если это заболевание не лечить, воспаление со временем повредит слизистую оболочку органа и нарушит его функцию. Также незалеченное воспаление пищевода приводит к образованию рубцов или сужению органа, в результате чего появляются серьёзные трудности с глотанием. У данной болезни много разновидностей. В некоторых случаях её причина скрывается сразу в нескольких факторах.
Каковы причины эзофагита?
Рефлюкс эзофагит
В нижней части пищевода расположена мышца в виде сжимающегося кольца – нижний пищеводный сфинктер. Он выполняет функцию клапана, который открывается для перемещения пищи в желудок и закрывается с целью предотвращения возврата еды в пищевод. Отсюда и название – рефлюкс, что означает обратный ток содержимого полых органов.
Подписывайтесь на наш аккаунт в INSTAGRAM!
Если нижний пищеводный сфинктер открывается без необходимости или не закрывается полностью, кислое содержимое желудка «забрасывается» в пищевод. Это называется гастроэзофагеальным рефлюксом, о котором вы прочитаете в этой статье. Рефлюкс эзофагит развивается в том случае, если желудочный сок очень часто попадает в пищевод и в результате орган воспаляется. Со временем это приводит к повреждению тканей и дальнейшим осложнениям.
Эозинофильный эзофагит
Эозинофилы – это белые кровяные клетки, которые выполняют ключевую роль в аллергических реакциях. Эозинофильный эзофагит встречается у пациентов с высокой концентрацией эозинофилов в пищеводе. Скорее всего, такое происходит в ответ на проникновение аллергена или желудочной кислоты в пищевод.
Во многих случаях эозинофильный эзофагит провоцирует потребление отдельных продуктов – молока, яиц, пшеницы, сои, арахиса, фасоли, ржи и говядины. Тем не менее традиционные тесты на аллергию не позволяют на 100% идентифицировать, какой именно продукт виноват.
Лица с эозинофильным воспалением пищевода могут иметь другие – непищевые аллергии. Иногда причина воспаления скрывается в ингаляционном аллергене, например, в пыльце.
Инфекционный эзофагит
Бактериальная, вирусная или грибковая инфекция, которая проникла в ткани пищевода, способна вызвать его воспаление. Такое встречается сравнительно редко и в основном только у лиц с ослабленным иммунитетом. К таким относят людей, которые страдают от ВИЧ/СПИДа или онкологического заболевания.
Распространённой причиной инфекционного воспаления пищевода является гриб, который обычно обнаруживается в ротовой полости – Кандида альбиканс. Чаще всего от этой инфекции страдают люди с ослабленным иммунитетом, онкологическим заболеванием, сахарным диабетом, а также те, кто принимает антибиотики или стероидные препараты.
Лимфоцитарный эзофагит
Это необычное воспаление, при котором в слизистой оболочке пищевода наблюдается повышение концентрации лимфоцитов. Причина этого явления может скрываться в повышенном количестве эозинофилов или гастроэзофагеальном рефлюксе.
Подписывайтесь на наш канал Яндекс Дзен!
Медикаментозный эзофагит
Некоторые пероральные препараты повреждают ткани пищевода, если слишком долго контактируют со слизистой оболочкой. Например, если проглотить таблетку без воды или выпить её совсем мало, таблетка или её остатки могут какое-то время оставаться в пищеводе.
Препараты, которые провоцируют воспаление пищевода, включают:
- Обезболивающие – аспирин, ибупрофен, напроксен,
- Антибиотики тетрациклин и доксициклин,
- Хлорид калия, который назначают для лечения дефицита калия в организме,
- Бисфосфонаты, включая алендронат – данный препарат назначают для лечения остеопороза,
- Хинидин, который принимают при болезнях сердца.
Для снижения риска развития медикаментозного эзофагита рекомендуется:
- Запивать таблетки большим количеством воды, если это не противоречит рекомендациям по приёму лекарства.
- Не принимать лекарства лежа.
- Не принимать таблетки перед самым сном.
- По возможности перед приемом крупных или необычных по форме таблеток – дробить их на части.
Как распознать симптомы эзофагита?
10 самых распространённых признаков этого заболевания включают:
- Трудности с глотанием,
- Боль при глотании,
- Боль в груди, особенно за грудиной, которая появляется во время еды,
- Застрявшую в пищеводе еду,
- Изжогу – из-за кислотного рефлюкса,
- Кашель,
- Неприятный привкус во рту,
- Охриплость,
- Тошноту,
- Рвоту.
При каких симптомах эзофагита нужно быстрее идти к врачу?
Обязательно обратитесь к гастроэнтерологу, если симптомы:
- Беспокоят неделю или дольше,
- Не исчезают или не улучшаются после приёма антацидов,
- Вызывают трудности с приёмом пищи,
- Сопровождаются симптомами, которые характерны для гриппа – головная боль, высокая температура и боли в теле.
Как врачи обнаруживают воспаление пищевода?
Диагностика этого нарушения выполняется на основании жалоб и физического осмотра пациента. Также в большинстве случаев гастроэнтеролог назначит гастроскопию, а иногда – лабораторную диагностику.
С помощью гастроскопии врачи получают возможность заглянуть внутрь пищевода. Для этого используется эндоскоп – тонкая гибкая трубка с системой освещения и крошечной камерой на кончике. Когда эндоскоп опускается в пищевод, изображение выводится на экран монитора в увеличенном виде. Только с помощью этой процедуры можно на 100% подтвердить воспаление пищевода. При необходимости врач удаляет застрявшую пищу или берет маленький кусочек ткани для дальнейшего исследования.
Лабораторная диагностика проводится в том случае, если во время эндоскопии врач взял образец ткани. В дальнейшем его отправляют на исследование.
В зависимости от причины эзофагита, лабораторное исследование помогает:
- Диагностировать бактериальную, вирусную или грибковую инфекцию,
- Определить концентрацию эозинофилов,
- Обнаружить аномальные клетки, которые могут указывать на предраковое состояние или рак пищевода.
Как вылечить эзофагит?
Стратегия лечения этого заболевания зависит от первопричины, а также симптомов:
- Если воспаление образовалось из-за бактерии, вируса или грибка, задача лечения – уничтожить инфекцию. Для этого могут потребоваться антибиотики.
- Если причина скрывается в кислотном рефлюксе, лечение эзофагита будет направлено на снижение или блокирование выработки соляной кислоты в желудке. Также в данном случае гастроэнтеролог порекомендует внести изменения в образ жизни и рацион. Подробнее об этих рекомендациях вы прочитаете из статьи про изжогу.
- Если причина скрывается в приёме отдельных лекарств, пациенту может потребоваться отказ или замена препаратов на альтернативные средства. Ни в коем случае не останавливайте приём лекарств без предварительной консультации у врача.
- Если причина эзофагита скрывается в аллергии, пациенту назначают кортикостероиды.
- Если в органе образовался разрыв или его блокирует патологическое новообразование, больному потребуется операция.
Воспаление пищевода: возможные осложнения
Если долго не лечить это безобидное на первый взгляд нарушение, больной рискует столкнуться с осложнениями. Некоторые из них – очень серьёзные:
- Стриктура пищевода – сужение просвета органа, которое впоследствии сильно затрудняет проглатывание пищи,
- Разрыв органа из-за частых рвотных позывов или застревания пищи,
- Синдром Барретта – самое опасное осложнение, при котором клетки слизистой оболочки пищевода замещаются кишечными клетками. Небольшое количество людей с синдромом Барретта сталкивается с аденокарциномой пищевода.
Заметили у себя характерные симптомы? Не ждите осложнений и не бойтесь обратиться к гастроэнтерологу. Диагностика и лечение эзофагита не представляют собой абсолютно ничего страшного.опубликовано econet.ru.
Задайте вопрос по теме статьи здесь
P.S. И помните, всего лишь изменяя свое потребление - мы вместе изменяем мир! © econet
Острый эзофагит - причины, симптомы, диагностика и лечение
Острый эзофагит – повреждение слизистой пищевода воспалительного характера, которое может быть спровоцировано различными факторами.Типичными симптомами являются боль за грудиной, нарушение глотания, диспепсические явления. Основные методы диагностики – рентгеноскопия пищевода и эзофагоскопия. Лечение определяется формой заболевания: назначаются местные противовоспалительные, вяжущие, обволакивающие, анальгетические препараты, проводится антибактериальная и противовирусная терапия. В некоторых случаях (при формировании не поддающихся бужированию стриктур, кровотечениях, перфорации) лечение хирургическое.
Общие сведения
Острый эзофагит – острое воспаление пищевода, которое, согласно критериям, принятым в гастроэнтерологии, длится не более трех месяцев; в большинстве случаев - от нескольких дней до недель. Распространенность острого эзофагита составляет примерно 3-5 случаев на 100 человек, причем большую часть пациентов составляют иммунокомпрометированные лица. В зависимости от морфологических изменений, выделяют 4 стадии данной патологии. Первая характеризуется отеком и гиперемией слизистой. На второй стадии на фоне тех же изменений формируются единичные эрозии. Третья стадия протекает с выраженным отеком, обширными эрозиями, слизистая оболочка кровоточит. Основным признаком четвертой стадии служит появление кровоточащих очагов при малейшем прикосновении эндоскопа к слизистой.
Острый эзофагит
Причины острого эзофагита
Этиология острого эзофагита весьма разнообразна. В зависимости от повреждающего фактора выделяют несколько типов патологического процесса: алиментарный, профессиональный, застойный, аллергический, радиационный, лекарственный, инфекционный и др.
Алиментарный острый эзофагит развивается вследствие воздействия чрезмерно горячей или острой пищи, а также крепких спиртных напитков. Повреждение пищевода парами едких щелочей или кислот, солей тяжелых металлов, а также другими веществами, используемыми на производстве, относят к профессиональным эзофагитам. Воспаление слизистой застойного типа возникает при ее раздражении скопившейся пищей в случае стеноза или ахалазии кардии, дивертикулах пищевода. При изменении реактивности организма, особенно в детском возрасте, формируется аллергический острый эзофагит (чаще всего такое состояние развивается при бронхиальной астме, пищевой аллергии). Слизистая пищевода также может повреждаться под действием радиационного облучения. Прием некоторых препаратов (нестероидных противовоспалительных средств, тетрациклина, доксициклина и других) провоцирует лекарственный эзофагит (по сути, он является химическим, без ожога).
Вызывать острый эзофагит могут также инфекционные агенты. Наиболее часто регистрируются случаи воспаления слизистой пищевода, вызванные возбудителями дифтерии, скарлатины, кори, цитомегаловирусом, вирусом герпеса, микобактериями туберкулеза. На фоне угнетения иммунной системы цитостатической или радиационной терапией, приемом иммунодепрессантов или при ВИЧ-инфекции вызывать данный патологический процесс могут возбудители гриппа, парагриппа, аденовирусы, грибы рода Candida. Причиной острого эзофагита может быть и массивный заброс содержимого желудка и двенадцатиперстной кишки при упорной рвоте, в случае длительной интубации. Тяжелое химическое повреждение возникает при приеме кислот и щелочей, концентрированного раствора перманганата калия (обычно такие случаи возникают у детей при хранении опасных веществ в зоне их доступа, а также у пациентов с суицидальными попытками). Также острый эзофагит развивается при травматизации пищевода инородными телами, повреждении парами анестетиков при выполнении ингаляционного наркоза.
Симптомы острого эзофагита
Острый эзофагит развивается вследствие действия очень разнородных факторов. Это отражается не только на патогенезе заболевания, но и на морфологических изменениях и клинической картине.
Катаральное воспаление является наиболее распространенной и самой легкой формой острого эзофагита. Данный процесс может развиваться вследствие практически всех вышеперечисленных причин. Морфологическим субстратом являются отек, гиперемия и лимфоцитарная инфильтрация слизистой. Основными симптомами катарального эзофагита служат чувство жжения за грудиной, изжога; редко регистрируются покалывающие или жгучие боли за грудиной. Все указанные признаки усиливаются во время еды, вследствие чего пациенты иногда отказываются от приема пищи. Также характерна гиперсаливация, отрыжка. Общее состояние пациента не страдает. В большинстве случаев клиника катарального острого эзофагита самостоятельно регрессирует даже без проведения лечения.
Эрозивный острый эзофагит является следствием прогрессирования катарального. На поверхности слизистой формируются эрозии разных размеров, иногда проникающие в подслизистый слой. Симптоматика аналогична таковой при катаральной форме, но проявления более интенсивные. В тяжелых случаях дефекты слизистой приводят к развитию кровотечений.
Геморрагический острый эзофагит развивается при тяжелых инфекционных заболеваниях с бактериемией. На слизистой пищевода образуются множественные очаги микрокровоизлияний, характерна геморрагическая экссудация. Клиническая картина определяется симптомами кровотечения из верхних отделов ЖКТ: характерны кровавая рвота, мелена, обильное срыгивание слизью с кровью. Может возникать жизнеугрожающее профузное кровотечение. Классические симптомы эзофагита (боль, дисфагия) также имеют место, но отходят на второй план.
Псевдомембранозный острый эзофагит формируется при дифтерии, скарлатине. Характерной особенностью данной формы заболевания является образование фибринозного экссудата, формирующего на поверхности пищевода серую пленку. В тяжелых случаях экссудат пропитывает всю слизистую оболочку и подслизистый слой. Преобладающие симптомы – выраженная загрудинная боль, нарушение глотания. Во время рвоты отделяются пленки, при этом оголяется поверхность эрозий и возникают кровотечения.
Эксфолиативный острый эзофагит чаще всего имеет место при химическом повреждении пищевода. На поверхности слизистой оболочки образуются плотные пленки, спаянные с подлежащими тканями. Их отторжение приводит к обнажению крупных язв. Основные симптомы – выраженная дисфагия, интенсивная боль и кровотечения.
Флегмонозный острый эзофагит развивается при повреждении стенки пищевода инородным телом (например, когда слизистую прокалывает рыбная кость). Данная форма является тяжелой, поскольку в патологический процесс вовлекаются окружающие ткани и органы, в том числе средостение. В зоне повреждения формируется очаг гнойного воспаления, подслизистый слой расплавляется, слизистая некротизируется, возможно ее отслоение. Интенсивный болевой синдром сопровождается интоксикацией, определяющей состояние пациента; характерна гиперсаливация, рвота, припухлость шеи на стороне повреждения, ограничение ее подвижности. Крайне высок риск перфорации пищевода.
Некротический острый эзофагит является наиболее тяжелой формой, развивается у пациентов с ослабленным иммунитетом вследствие инфекционного повреждения. На слизистой образуются множественные очаги некроза, которые отторгаются с обнажением обширных длительно не заживающих язв. Формируется обильный гнойно-геморрагический экссудат. Клиника определяется течением основного заболевания, на фоне которого возникают выраженные боли и дисфагия.
Диагностика острого эзофагита
В диагностика данного заболевания важную роль играет консультация гастроэнтеролога, изучение анамнеза, что в большинстве случаев позволяет заподозрить определенную клинико-морфологическую форму. Данные лабораторных методов исследования неспецифичны, выявляют признаки воспаления (лейкоцитоз с нейтрофильным сдвигом, ускорение СОЭ). Рентгеноскопия пищевода дает возможность выявить неровность его контуров, отек складок слизистой, наличие язвенных дефектов, а также нарушение моторики, расширение просвета вследствие снижения тонуса. При флегмонозном остром эзофагите определяется расширенная тень средостения, снижение подвижности трахеи при дыхании, при перфорации органа – признаки эмфиземы средостения.
Наиболее информативный метод диагностики – эзофагоскопия. В зависимости от формы патологии выявляется отек и гиперемия слизистой оболочки пищевода, слизистые, гнойные или фибринозные налеты, точечные кровоизлияния, различных размеров язвенные дефекты, пленки фибрина, легко снимающиеся (при псевдомембранозной форме) или спаянные с подлежащими тканями (в случае эксфолиативного варианта). При подозрении на флегмонозный острый эзофагит проведение данного исследования опасно в связи с высоким риском перфорации органа.
Лечение острого эзофагита
Лечение острого эзофагита зависит от этиологии процесса. Крайне важно устранение повреждающего фактора, терапия основной патологии. Максимально должна быть снижена нагрузка на пищевод: назначается диета №1 либо полный отказ от питания per os. При легких формах фармакотерапия заключается в назначении антацидов, антисекреторных препаратов, прокинетиков, вяжущих и обволакивающих средств; при выраженном болевом синдроме применяют анальгетики. Обязательно используются местные противовоспалительные препараты (нитрат серебра, танин, коллоидное серебро).
В случае подтвержденной инфекционной природы острого эзофагита проводится соответствующее этиотропное лечение (антибиотики, противовирусные лекарственные средства). При вариантах заболевания, сопровождающихся массивным повреждением слизистой (флегмонозном, некротическом эзофагите), целесообразен полный переход на парентеральное питание и введение препаратов; назначается массивная антибактериальная и дезинтоксикационная терапия. Выполняется удаление инородного тела, повредившего пищевод, дренирование очагов гнойного воспаления (при их наличии). В случае формирования стриктур пищевода производится бужирование. При неэффективности консервативной терапии, развитии осложнений (массивных кровотечений, перфорации), а также безуспешном бужировании лечение хирургическое – выполняется эзофагопластика.
Прогноз и профилактика острого эзофагита
Прогноз при диагностированном остром эзофагите зависит от тяжести повреждения. В случае катарального, эрозивного варианта полное выздоровление наступает за несколько дней, в то время как флегмонозная и некротическая форма являются опасными для жизни и сопровождаются высоким риском осложнений (массивных кровотечений, перфорации пищевода, аспирационной пневмонии). Специфической профилактики данной патологии нет; важно своевременное лечение заболеваний, которые могут стать причиной острого эзофагита.
Эзофагит: причины, симптомы, лечение, профилактика
Наиболее распространенными симптомами эзофагита являются изжога и боли при глотании. Если вовремя не выявить и не лечить эзофагит, это может вызвать проблемы с глотанием, образование язв, рубцов в пищеводе или «пищевод Барретта», который может быть предвестником рака пищевода.
Причины возникновения и виды эзофагита
Эзофагит развивается в результате инфекций или раздражения пищевода. Бактерии, вирусы и грибки могут быть причиной инфекции. Люди с ослабленной иммунной системой более восприимчивы к этим инфекциям и риск развития эзофагита у них значительно более высок.
К инфекциям, вызывающим эзофагит относятся:
- Кандида (Candida) – дрожжевая инфекция пищевода (кандидоз пищевода). У людей с ослабленной иммунной системой, например, при диабете или во время прохождения курса химиотерапии, или людей, которые недавно проходили курс антибиотикотерапии, дрожжевая инфекция Candida может распространиться на пищевод, вызывая воспаление и боль. Кандидоз пищевода поддается лечению с помощью противогрибковых препаратов.
- Герпес – вирусная инфекция, которая может развиваться в пищеводе, когда иммунная система организма ослаблена. Этот вирус, как правило, лечиться с помощью антивирусных препаратов.
Раздражение внутренней слизистой поверхности пищевода может быть причиной эзофагита. Рефлюкс желудочной кислоты в пищевод является частой причиной раздражения пищевода. Это может произойти из-за нескольких заболеваний или патологических состояний:
- Гастроэзофагеальная рефлюксная болезнь (ГЭРБ). Слабость мышц, расположенных между желудком и пищеводом (нижним пищеводным сфинктером) может вызвать попадание желудочной кислоты в пищевод (кислотный рефлюкс), вызывая раздражение внутренней оболочки слизистой. В тяжелых случаях этой болезни может возникать эрозивный эзофагит. Узнайте о гастроэзофагеальной рефлюксной болезни (ГЭРБ).
- Рвота. Заболевания, которые приводят к частой или хронической рвоте также может стать причиной кислотного повреждения пищевода. Чрезмерная или форсированная рвота вызывает небольшие разрывы внутренней стенки пищевода, что может привести к их дальнейшему повреждению.
- Грыжи. Часть желудка может сместиться выше диафрагмы, вызывав грыжу пищеводного отверстия диафрагмы. Это нарушение может привести к оттоку желудочной кислоты в пищевод.
- Ахалазия. Это заболевание, при котором нижняя часть пищевода не способна нормально открываться. В результате этого, пища часто застревает в пищеводе или срыгивается.
- Синдром Золлингера-Эллисона. Состояние при котором в организме развиваются опухоли (гастриномы), увеличивающие выработку гормона гастрина, что приводит к повышенной секреции желудочной кислоты. В результате этого, избыточная кислота с легкостью способна повредить слизистую пищевода во время кислотного рефлюкса, что и приводит к эзофагиту. Узнайте больше о синдроме Золлингера-Эллисона.
Лечение, как причина эзофагита
Лечебные процедуры, такие как хирургические операции, лечение лекарственными средствами и прочие виды лечения, могут привести к развитию эзофагита.
Хирургическое лечение
Некоторые типы бариатрической хирургии (хирургия ожирения) могут привести к повышенному риску возникновения эзофагита.
Лекарственные средства
 Аспирин и другие противовоспалительные препараты могут раздражать слизистую оболочку пищевода. Они также могут привести к повышенной выработке кислоты в желудке, что приводит к кислотному рефлюксу. Прием больших таблеток без достаточного количества воды или прием непосредственно перед сном может привести к их растворению или застреванию в пищеводе, вызывая раздражение.
Аспирин и другие противовоспалительные препараты могут раздражать слизистую оболочку пищевода. Они также могут привести к повышенной выработке кислоты в желудке, что приводит к кислотному рефлюксу. Прием больших таблеток без достаточного количества воды или прием непосредственно перед сном может привести к их растворению или застреванию в пищеводе, вызывая раздражение.
Облучение грудной клетки
Во время лучевой терапии при лечении раковых заболеваний, облучение грудной клетки может вызвать ожоги, приводящие к образованию рубцов и воспалению пищевода.
Другие причины эзофагита
Существуют также и некоторые другие причины возникновения эзофагита, к которым относятся:
- Глотание опасных токсичных веществ может раздражать, повреждать или вызывать ожоги на слизистой оболочке пищевода, что приводит к эзофагиту.
- Употребление алкоголя и курение может также увеличить риск развития эзофагита.
- При отсутствии лечения воспаление пищевода может привести к изменениям в клетках, выстилающих внутреннюю оболочку слизистой поверхности пищевода. Это заболевание называется «пищевод Барретта», в результате возникновения которого увеличивается риск развития рака пищевода.
- Эозинофильный эзофагит – воспаление пищевода из-за чрезмерной пролиферации лейкоцитов (эозинофилов) в слизистой оболочке стенки пищевода, которое чаще всего возникает в детском возрасте. Это приводит к нарушению моторики пищевода и затрудненному глотанию. Это заболевание, как полагают, связано с различными типами аллергических реакций у людей, склонных к сенной лихорадке, риниту и дерматиту. Читайте подробно - Эозинофильный эзофагит у детей: причины, симптомы, лечение.
Симптомы эзофагита
При эзофагите вы можете испытывать следующие симптомы:
- Затрудненное и/или болезненное глотание, особенно если есть ощущение застревания пищи при ее прохождении по пищеводу.
- Изжога, кислотный рефлюкс или неприятный привкус во рту.
- Боль в горле или охриплость.
- Язвы во рту.
- Тошнота, рвота или расстройство желудка.
- Боли в груди (в центре груди), иррадиирующая в спину, как правило, связанная с глотанием или возникающая вскоре после еды.
- Неприятный запах изо рта.
- Чрезмерная отрыжка.
Когда обращаться за медицинской помощью
Если вы испытываете боль в груди, длящуюся более нескольких минут, особенно если это сопровождается одышкой или потоотделением, или если симптомы рефлюкса сопровождаются повышением температуры тела, одышкой, чрезмерным кашлем, удушьем или рвотой, вам следует немедленно обратиться в скорую помощь.
Если ваши симптомы слабо выражены, но сохраняются на протяжении нескольких дней, обратитесь за консультацией к врачу.
Диагностика эзофагита
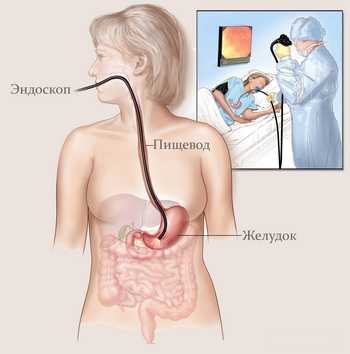 После того, как врач выполнил тщательный медицинский осмотр и изучил историю болезни пациента, может быть назначен ряд препаратов для облегчения симптомов эзофагита. Если лекарства не помогают, врач может направить пациента к гастроэнтерологу (врачу, специализирующемуся на желудочно-кишечных заболеваниях).
После того, как врач выполнил тщательный медицинский осмотр и изучил историю болезни пациента, может быть назначен ряд препаратов для облегчения симптомов эзофагита. Если лекарства не помогают, врач может направить пациента к гастроэнтерологу (врачу, специализирующемуся на желудочно-кишечных заболеваниях).
Гастроэнтеролог может рекомендовать проведение некоторых диагностических процедур для выявления причины и степени эзофагита. Он может рекомендовать следующие диагностические процедуры:
- Верхняя эндоскопия. Это процедура, при которой для осмотра пищевода и желудка используется эндоскоп, который вводится непосредственно в пищевод и желудок. Это обычно делается в амбулаторных условиях при легком наркозе. Во время этой процедуры могут быть взяты образцы ткани (биопсия) для оценки тяжести повреждения пищевода.
- Рентгенография верхних отделов ЖКТ с глотанием бария. Это диагностическая процедура, при которой выявляются проблемы горла, пищевода, желудка и тонкой кишки. Благодаря рентгенографии верхних отделов ЖКТ, врач может увидеть расположение и степень повреждения пищевода.
Лечение эзофагита
При лечении эзофагита, врач всегда отталкивается от причины его возникновения.
- Если эзофагит вызван инфекцией, он лечится с помощью лекарственных средств, использующихся для подавления этой инфекции.
- Если эзофагит обусловлен кислотным рефлюксом, он лечится с помощью препаратов, блокирующих выработку кислоты, например, с помощью лекарств от изжоги. При этом могут быть использованы различные типы лекарственных средств, в зависимости от причины рефлюкса.
- Если эзофагит обусловлен медицинской процедурой, возможно пациенту будет назначен прием препаратов, блокирующих кислоту, на постоянной основе.
- Если причиной эзофагита стал прием лекарственных средств, возможно, потребуется заменить эти лекарства другими. Всегда консультируйтесь с врачом перед прекращением приема назначенных препаратов или их заменой на другие.
Диета при рефлюкс-эзофагите
Правильный рацион питания часто является ключом к устранению симптомов эзофагита. Диета при рефлюкс-эзофагите (гастроэзофагеальной рефлюксной болезни или ГРЭБ) направлена на снижение кислотного рефлюкса, который является основной причиной эзофагита.
- избегайте употребления жирной пищи
- избегайте употребления острой пищи
- избегайте употребления кислых продуктов (цитрусовые и помидоры) и кислых соков
- ешьте небольшими порциями
- ешьте мягкую пищу, которая легко переваривается
- избегайте употребления кофе (даже без кофеина), алкоголя, газированных напитков и шоколада
Узнайте больше о том, что можно есть при эзофагите, а чего нельзя - Диета при эзофагите: что можно, а чего нельзя.
 Диета при эзофагите является важным фактором в лечении и профилактике этого заболевания
Диета при эзофагите является важным фактором в лечении и профилактике этого заболеванияИзменения в образе жизни при эзофагите
Некоторые изменения в образе вашей жизни также могут помочь облегчить симптомы ГЭРБ и эзофагита:
- прекратите курить
- оставайтесь в вертикальном положении во время и после еды
- ешьте небольшими кусочками, тщательно и медленно пережевывая пищу
- последний прием пищи должен быть за 3 часа до сна, не более
- приведите в норму свою массу тела (см. Правильное питание - как похудеть)
- носите свободную одежду
Лечение эзофагита в клинической медицине
- Если эзофагит диагностирован достаточно рано, применение лекарственных средств и изменений в рационе питания или образе жизни достаточно, чтобы помочь организму выздороветь.
- Если повреждения слизистой оболочки пищевода значительны или приводят к образованию рубцовой ткани, вызывая трудности при глотании, может потребоваться проведение инвазивного лечения.
- Эндоскопия может быть использована для удаления любых фрагментов таблеток, пищи или инородных тел, застревающих в пищеводе. При эндоскопии также может быть проведено растяжение (дилатация) пищевода.
- Для удаления поврежденных участков пищевода может понадобиться хирургическая операция. В случае пищевода Барретта, повышающего риск развития рака, может также быть показана хирургическая операция.
- При эозинофильном эзофагите может понадобиться аккуратное растяжение пищевода (дилатация) и применение лекарственных средств, помогающих уменьшить количество белых кровяных клеток в слизистой оболочке пищевода.
- Если прием препаратов не способствует улучшению состояния при ахалазии, может потребоваться проведение растяжения пищевода (дилатация).
Препараты при эзофагите
Лечение эзофагита с помощью лекарственных средств зависит от причины возникновения этого заболевания.
- Для устранения боли и уменьшения воспаления используют обезболивающие средства и противовоспалительные препараты, такие как кортикостероиды. Их можно использовать в качестве вспомогательных средств при лечении любого вида эзофагита.
- При кандидозном эзофагите используют противогрибковые препараты, такие как Флуконазол (Дифлюкан) или Нистатин (Биостатин, Микостатин, Микостатин пастилки, Nilstat), которые могут быть введены внутривенно или перорально.
- Герпетический эзофагит лечат противовирусными препаратами, такими как Ацикловир (Зовиракс), которые могут быть введены внутривенно или перорально.
- Кислотный рефлюкс лечат антацидами, такими как карбонат кальция (Тамс, Маалокс и т.д.) и Гевискон. Врач может прописать лекарственные средства, снижающие выработку кислоты в желудке. Эти препараты называются блокаторами h3-гистаминовых рецепторов (Ранитидин [Зантак], Фамотидин [Pepcid], Циметидин [Тагамет] и низатидин [Аксид]) или ингибиторы протонной помпы (Пантопразол [Протоникс], Эзомепразол [Нексиум], Рабепразол [Ацифекс], Лансопразол [Превацид] и Омепразол [Омез]).
- Пищевод Барретта изначально лечат ингибиторами протонного насоса. Если они не помогают, пациентам часто назначают Метоклопрамид (Реглан), который помогает усилить нижний пищеводный сфинктер и уменьшить рефлюкс.
- Эозинофильный эзофагит лечат ингибиторами протонной помпы и Флутиказона пропионатом (Фловент), который представляет собой ингаляционный стероид, уменьшающий пролиферацию белых кровяных клеток (эозинофилов) и воспаление.
- Ахалазию лечат нитратами (Изосорбида динитрат [Изокет]) и блокаторами кальциевых каналов, (Нифедипин [Прокардия] и Верапамил [Калан]). Это заболевание также лечат введением мышечных релаксантов в виде инъекций непосредственно в пищевод, таких как токсин ботулизма.
Профилактика эзофагита
Следуя рекомендациям, относительно рациона питания и образа жизни, которые мы рассмотрели выше, вы можете предотвратить развитие некоторых видов эзофагита.
Если вы испытываете некоторые симптомы эзофагита, обратитесь к врачу для своевременного выявления этого заболевания и начните лечение незамедлительно, чтобы предотвратить более серьезное воспаление.
Читайте также: Рефлюкс-эзофагит: лечение народными средствами.
Прогноз
В целом, эзофагит, вызванный инфекцией или воспалением, очень хорошо поддается лечению лекарственными средствами с соблюдением диеты и избеганием факторов риска, способных ухудшить симптомы заболевания. В некоторых же случаях может понадобиться хирургическое вмешательство. Большинство людей в результате лечения полностью выздоравливают, однако у некоторых может наблюдаться хроническое воспаление, которое можно контролировать диетой и лекарственными средствами.
У некоторых пациентов, страдающих ГЭРБ, может развиться пищевод Баррета. Менее, чем у 1% пациентов с пищеводом Барретта развивается рак. Тем не менее, все пациенты с пищеводом Баррета находятся в группе повышенного риска развития рака пищевода, и им настоятельно рекомендуется регулярно наблюдаться у гастроэнтеролога.
Прогноз для пациентов с эозинофильным эзофагитом достаточно благоприятен. Это хроническое, рецидивирующее заболевание обычно не представляет угрозы для жизни. Лечение обычно включает использование различных иммуномодуляторов для того, чтобы уменьшить аллергия- подобных реакций.
Ахалазия является прогрессирующим заболеванием, но поддается лечению. Тщательный контроль со стороны гастроэнтеролога обязателен. У незначительного количества людей с ахалазией может развиться плоскоклеточный рак (карцинома).
Коротко об эзофагите
Эзофагит представляет собой воспаление слизистой оболочки пищевода. Причинами эзофагита являются инфекция или раздражение пищевода.
Виды эзофагита:
- кандидозный эзофагит
- герпетический эзофагит
- рефлюкс-эзофагит
- эозинофильный эзофагит
К наиболее распространенным симптомам эзофагита относятся:
- изжога
- дисфагия
- кислотный рефлюкс
- боль в горле
- расстройство желудка
- боль в груди
- неприятный запах изо рта
- тошнота и рвота
Лечение эзофагита зависит от причины.
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ): симптомы, лечение
Закрыть- Болезни
- Инфекционные и паразитарные болезни
- Новообразования
- Болезни крови и кроветворных органов
- Болезни эндокринной системы
- Психические расстройства
- Болезни нервной системы
- Болезни глаза
- Болезни уха
- Болезни системы кровообращения
- Болезни органов дыхания
- Болезни органов пищеварения
- Болезни кожи
- Болезни костно-мышечной системы
- Болезни мочеполовой системы
- Беременность и роды
- Болезни плода и новорожденного
- Врожденные аномалии (пороки развития)
- Травмы и отравления
- Симптомы
- Системы кровообращения и дыхания
- Система пищеварения и брюшная полость
- Кожа и подкожная клетчатка
- Нервная и костно-мышечная системы
- Мочевая система
- Восприятие и поведение
- Речь и голос
- Общие симптомы и признаки
- Отклонения от нормы
- Диеты
- Снижение веса
- Лечебные
- Быстрые
- Для красоты и здоровья
- Разгрузочные дни
- От профессионалов
- Монодиеты
- Звездные
- На кашах
- Овощные
- Детокс-диеты
- Фруктовые
- Модные
- Для мужчин
- Набор веса
- Вегетарианство
- Национальные
- Лекарства
- Антибиотики
- Антисептики
- Биологически активные добавки
- Витамины
- Гинекологические
- Гормональные
- Дерматологические
- Диабетические
- Для глаз
- Для крови
- Для нервной системы
- Для печени
- Для повышения потенции
- Для полости рта
- Для похудения
- Для суставов
- Для ушей
- Желудочно-кишечные
- Кардиологические
- Контрацептивы
- Мочегонные
- Обезболивающие
- От аллергии
- От кашля
- От насморка
- Повышение иммунитета
- Противовирусные
- Противогрибковые
- Противомикробные
- Противоопухолевые
- Противопаразитарные
- Противопростудные
- Сердечно-сосудистые
- Урологические
- Другие лекарства
- Врачи
- Клиники
- Справочник
- Аллергология
- Анализы и диагностика
- Беременность
- Витамины
- Вредные привычки
- Геронтология (Старение)
- Дерматология
- Дети
- Женское здоровье
- Инфекция
- Контрацепция
- Косметология
- Народная медицина
- Обзоры заболеваний
- Обзоры лекарств
- Ортопедия и травматология
- Питание
- Пластическая хирургия
- Процедуры и операции
- Психология
- Роды и послеродовый период
- Сексология
- Стоматология
- Травы и продукты
- Трихология
- Другие статьи
- Словарь терминов
- [А] Абазия .. Ацидоз
- [Б] Базофилы .. Богатая тромбоцитами плазма
- [В] Вазектомия .. Выкидыш
- [Г] Галлюциногены .. Грязи лечебные
- [Д] Дарсонвализация .. Дофамин
- [Ж] Железы .. Жиры
- [И] Игольный тест .. Искусственная кома
- [К] Каверна .. Кумарин
- [Л] Лапароскоп .. Лучевая терапия
- [М] Магнитотерапия .. Мутация
- [Н] Наркоз .. Нистагм
- [О] Общий анализ крови .. Отек
- [П] Паллиативная помощь .. Пульс
- [Р] Реабилитация .. Родинка (невус)
- [С] Секретин .. Сыворотка крови
- [Т] Таламус .. Тучные клетки
- [У] Урсоловая кислота
- [Ф] Фагоциты .. Ф
симптомы, диагностика, лечение и осложнения
Когда возникают частые заболевания желудка и кишечника, это приводит к появлению эзофагитов. Причины для образования воспалительных изменений на слизистой пищевода существует множество. Патология разделяется на несколько форм. Когда протекает хронический эзофагит, то заболевание способно развиться первично. В некоторых случаях болезнь образуется из-за плохо вылеченной острой формы.
Что это такое эзофагит?
Любое проявление эзофагита относится к воспалительному процессу слизистой оболочки пищевода. При этом выделяют несколько форм протекания болезни:
- хронический;
- острый.
Когда патология развивается, то воспаление затрагивает не только верхний слизистый эпителий, но и поражаются глубокие слои. По статистике, люди заболевают в 40% случаев. При этом выделяют особенность патологии, что болезнь развивается без выраженных признаков.
Редко встречается хроническая форма. При этом заболевание образуется у взрослых. Хронический эзофагит подразделяется на разновидности, которые зависят от факторов возникновения воспалительного процесса. По статистике, патология развивается в 5% случаев. Под риск попадают люди, которые ведут неправильный образ жизни и не соблюдают сбалансированное питание.
Классификация хронической формы
Развивается хронический эзофагит из-за острого или подострого протекания воспаления. В большинстве случаев возникает вследствие отсутствия лечения. Однако выделяют, что заболевание способно возникать вследствие первичных предпосылок хронического происхождения. При этом выделяют:
- употребление сухой пищи;
- механические повреждения слизистого эпителия;
- приём лекарств;
- частое употребление крепкого алкоголя.
Когда протекает хронический эзофагит, то заболевание считается рецидивирующим. При этом имеются случаи обострения и ремиссии. Если воспаление слизистого эпителия происходит длительное время, то образуются эрозии и рубцы на стенках пищевода. Заболевание разделяют по степени распространённости. Хроническая форма выделяет проксимальную разновидность. В этом случае воспалительный процесс поражает только начальные отделы пищевода.
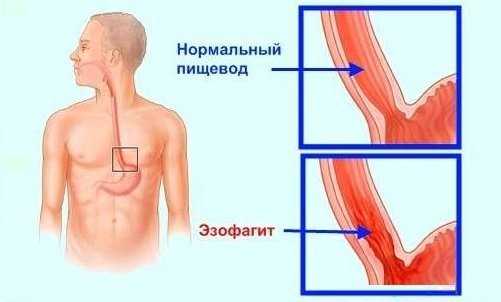
Патология способна поражать нижнюю часть, которая располагается перед входом в желудок. Такое распространение называют дистальным. При этом часто встречается эзофагит терминальный, который протекает в нижнем отделе пищевода. Заболевание выделяется неприятными осложнениями в виде отёков и точечных кровотечений. Терминальный эзофагит – это такая патология, которая характеризуется воспалением на участке поблизости к желудку.
Маленькие дети подвержены терминальному виду заболевания. Это связано с неразвитостью органов пищеварения.
Заболевание способно распространяться тотально, что приводит к поражению всего слизистого эпителия пищевода. Кроме этого, болезнь классифицируют по типу изменения слизистого эпителия. По такому критерию выделяют:
На степень распространения и изменения стенок пищевода влияют различные факторы.
Почему возникает эзофагит?
Появление воспалительного процесса в пищеводе связывают с заболеваниями внутренних органов. Развитие хронической формы относят к прогрессированию ГЭРБ. Рефлюксная болезнь становится частым фактором болезни. Однако если питание и образ жизни человека негативно влияют на весь организм, то выделяют алиментарный эзофагит. При этом больной часто употребляет сухую, горячую и жирную пищу. Пищевод и желудок после этого раздражаются или получают травму, что приводит к воспалению.
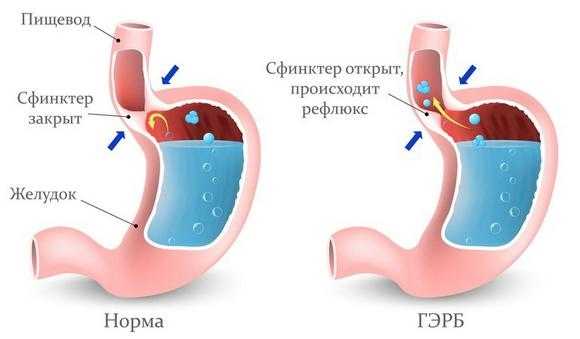
Некоторые виды профессиональной деятельности вызывают раздражение слизистого эпителия. Человек часто вдыхает горячий воздух или испарения вредных веществ. Из этого выделяют профессиональную причину появления воспаления. Фактором возникновения хронического эзофагита считают скопление пищи. При этом застойное проявление возникает вследствие других заболеваний, к которым относят:
- ахалазию кардии;
- дивертикулы;
- опухоли в пищеводе;
- стеноз пищевода.
Кроме заболеваний, связанных с пищеварительным органом из-за аллергических процессов, патология может сопровождаться с другими нарушениями. При этом наблюдается бронхиальная астма или пищевая аллергия. Эзофагит бывает специфического проявления. Такое заболевание возникает у больных туберкулёзом, микозами или склеродермией. Однако развивается патология и после сифилиса.
Недостаток витаминов и микроэлементов также сказывается на формировании болезни. При этом выделяют дисметаболический тип хронического эзофагита. Заболевание возникает и при анемии, гипоксии или ожогах пищевода. Из этого следует травматический тип патологии. Выделяют особые разновидности заболевания. Встречается язвенный, регионарный и идиопатический эзофагит.
О факторе проявления язвенного типа патологии гастроэнтерология не имеет представления. Однако врачи проводят схожие черты протекания с неспецифическим язвенным колитом. Учёные предполагают, что оба заболевания имеют общую причину развития.
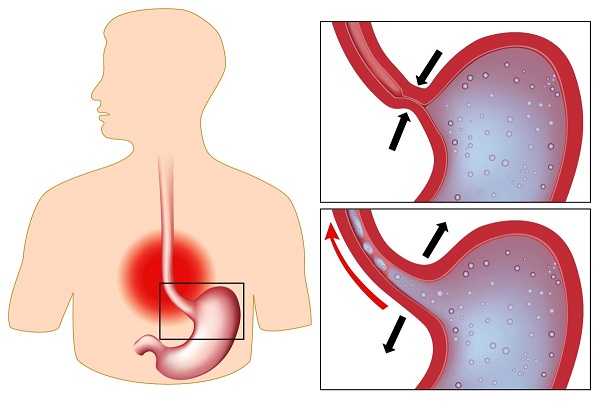
Поражение слизистой оболочки всего пищевода происходит при регионарном стенозирующем неспецифическом эзофагите, который протекает в хронической форме. Когда развивается патология, то воспаляются все слои стенки. При диагностике наблюдаются изменения слизистого эпителия, которые похожи на болезнь Крона. Если вовремя не начать лечение этого типа болезни, то для пациента такое обернётся неприятными последствиями в виде осложнений.
При хроническом протекании выделяют билиарный рефлюкс-эзофагит, который напоминает ГЭРБ. Однако заболевание имеет отличие в причине образования. Выявлено, что в полости двенадцатиперстной кишки вырабатывается большое количество желчного секрета. Вещество отрицательно воздействует на стенки, и происходит их раздражение. Когда сфинктер начинает раскрываться, то содержимое попадает в желудок и возвращается в пищевод. Из-за этого билиарный рефлюкс-эзофагит нарушает моторику ЖКТ.
Острый эзофагит возникает вследствие нечастого фактора воздействия, который стимулирует воспалительный процесс или раздражение. Если длительное время не лечится основная причина заболевания, то патология переходит в хроническую форму. При этом выделяют инфекционные процессы, травмирование слизистой, химический ожог и аллергию. Больному тяжело переносить и лечить стенки пищевода после повреждения токсическими веществами.
Симптоматика заболевания
При хроническом протекании патологии признаки зависят от типа болезни. Первичные клинические проявления не наблюдаются. Больной на начальном этапе развития заболевания ощущает основные симптомы, которые проявляются в чувствительности к температуре блюд. В дальнейшем патология проявляется изжогой. При возникновении дискомфорта ощущается острая боль в грудной области. Типичным признаком считается повышенное слюноотделение. Однако симптом можно спутать с другими заболеваниями или интоксикацией организма.

К серьёзным проявлениям патологии относят нарушение дыхания. Этот симптом рефлюксного эзофагита сопровождается сухим кашлем. Больному становится трудно глотать из-за появления сильной боли за грудиной. Вследствие этого возникает отрыжка с кислым или горьким привкусом. При серьёзном течении заболевания возникает приступ рвоты. В этом случае биомасса изрыгается вместе с примесью крови.
Признаки при хронической форме не ярко выражаются. Однако наблюдаются болевые ощущения за грудиной. Дискомфорт отдаёт в район мочевого пузыря.
Появляется заболевание у беременных. Происходит это из-за нарушения моторной функции пищевода. Поэтому во время вынашивания ребёнка женщина подвержена билиарному рефлюксному эзофагиту. Признак наличия нарушений в организме — частая изжога.
Как проводится диагностика?
Чтобы установить диагноз, гастроэнтеролог проводит опрос пациента. При этом происходит ознакомление с жалобами, а затем больного направляют на лабораторные исследования. Сначала требуется пройти эндоскопию. Это помогает выявить изменения в слизистом эпителии. Для обследования используют зонд, который предоставляет картину воспалительного процесса. В зависимости от происходящих изменений на стенках пищевода врачи выделяют 4 степени эзофагита.
На начальной стадии болезни наблюдается отёк и покраснение эпителия. При этом просвет обильно заполняется слизью.
На следующей стадии, кроме отёка, образуются эрозии на слизистой. Вследствие этого происходит гиперемия.
Третья степень эзофагита характеризуется большим количеством эрозий. Отёк становится выраженным. Воспаление слизистой оболочки выделяется ярким цветом. При этом сосуды становятся ломкими, что приводит к частым кровоизлияниям.
Последняя стадия отличается тотальным распространением эрозий по пищеводу. При любом соприкосновении со стенками возникает кровотечение. Просвет пищевода заполняется вязким секретом желтоватого цвета, который напоминает налёт.
Кроме эндоскопии, где наблюдают степень развития патологии, используют метод эзофагоманометрии. Во время обследования происходит фиксация изменения моторной функции пищевода. Затем направляют на рентгенологическое обследование. Это помогает определить изменения анатомического характера. При воспалении пищевода дополнительно проводят оценку кислотности. Это помогает в определении развития хронического рефлюкс-эзофагита.
Методы лечения хронического эзофагита
Чтобы вылечить эзофагит, используют комплексные меры. В первую очередь рекомендуют придерживаться лечебной диеты. При химическом ожоге пищевода проводят промывание желудка. Если произошло бактериальное или вирусное инфицирование, то выписывают антибиотики. Когда причиной становится рефлюксная болезнь, то применяют лекарства для снижения выработки желудочного сока.
Терапия эзофагита заключается в физиопроцедурах. Для этого выписывают назначение на амплипульстерапию или бальнеотерапию. Во время лечения исключают из рациона вредные продукты. Нельзя употреблять алкоголь, кофе и шоколад. Больному требуется снизить приём горячей, острой и жирной пищи.
При хронической форме болезни рекомендуется пить некрепкий чай с молоком. В качестве народных средств принимают отвары из отрубей.
Лечение в домашних условиях проводится как дополнительная терапия. Для восстановления и поддержания кислотности применяют картофельный сок. Кроме этого, напиток полезен при устранении симптома изжоги. Из средств народной медицины рекомендуется использовать мятный чай или отвар из ромашки. Справиться с воспалением в пищеводе помогает настой укропа.

Когда протекает острый эзофагит, нельзя употреблять мяту, одуванчик или рябину в виде отваров. При использовании народных средств рекомендуется проконсультироваться со специалистом. Некоторые средства способны усугубить состояние.
Осложнения заболевания
При неправильном лечении или несоблюдении рекомендаций возникают неприятные последствия. Осложнениями эзофагита в хронической форме выступают заболевания пищеварительного органа. Из-за воспаления развивается пептическая язва пищевода. Возникает сильная деформация слизистой в виде рубцов.
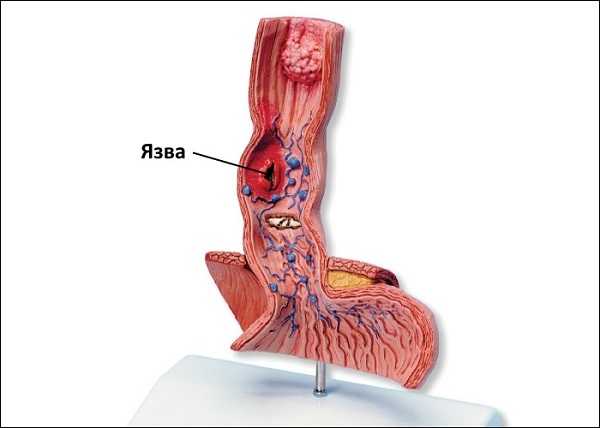
Вследствие частого обострения болезни возникает сужение просвета пищевода. Это приводит к нарушению моторики желудка. Больной начинает терять массу тела. Опасным осложнением считается прободение стенки пищевода. При этом пациенту проводят операцию. К этому же относят развитие пищевода Баррета. Такое возникает вследствие рефлюкс-эзофагита. Без правильного лечения происходит перерождение стенки пищевода.
Развитие хронического эзофагита относят к последствиям заболеваний желудочно-кишечного тракта. Протекает патология на ранних стадиях бессимптомно. Поэтому больной начинает задумываться о здоровье, когда возникает изжога или внезапно появляется острая боль за грудиной. Особенно после приёма пищи этот признак усиливается и не проходит длительное время. Чтобы избежать осложнений, требуется провести медицинское лечение. Для предупреждения заболевания хронического характера стоит устранить признаки, когда протекает острый эзофагит или другое заболевание, которое становится причиной развития патологии.
Информация на нашем сайте предоставлена квалифицированными врачами и носит исключительно ознакомительный характер. Не занимайтесь самолечением! Обязательно обратитесь к специалисту!
Автор: Румянцев В. Г. Стаж 34 года.
Гастроэнтеролог, профессор, доктор медицинских наук. Назначает диагностику и проводит лечение. Эксперт группы по изучению воспалительных заболеваний. Автор более 300 научных работ.