Смешанная гастропатия что это такое
Что такое гастропатия: симптомы, разновидности, когда бывает и как ее лечить
Впервые услышав о гастропатии, люди путают поставленный диагноз с гастритом. Между тем, это два совершенно разных понятия. Гастритом называют воспаление слизистой желудка. Но если у человека обнаружены несколько желудочных заболеваний, которые сопровождаются незначительным воспалением эпителия, повреждением сосудов, другими патологиями, ему ставят диагноз гастропатия. Согласно МКБ-10, заболевание имеет код К29.
Общая информация
Итак, в вашей медицинской карте появилась запись гастропатия – что это такое, в чем отличие от гастрита? Официальная медицина разделяет эти понятия и классифицирует гастропатию как нарушение пищеварения. Болезнь сопровождается дискомфортом, болями в животе различного характера. Верхние отделы поражаются после приема лекарств, оказывающих раздражающее воздействие на эпителиальную ткань.
Основное отличие в том, что воспаление выражено слабо. Изменения эпителия незначительны, но деятельность желез нарушена. В результате, происходит сбой процессов пищеварения.
Согласно официальной статистике, каждый второй житель имеет проблемы с пищеварительной системой. На начальной стадии гастропатия никак не проявляет себя, поэтому быстро переходит в хроническую форму. Болеют взрослые и дети. Среди женщин болезнь встречается чаще – это объясняется гормональной перестройкой организма.
Классификация заболевания
Выделяют четыре стадии. Они зависят от таких факторов, как состояние эпителия, длительность недуга и эффективность проведенного лечения.
- На начальной стадии слизистая слегка воспаляется. Однако ее структура остается неизменной.
- Если болезнь запущена, была диагностирована слишком поздно, наступает хроническая стадия. Возможно появление ран, поражение желез.
- Игнорируя хроническую стадию, можно заработать атрофию. Стенки видоизменяются, отдельные участки замещаются соединительной тканью. Самочувствие больного резко ухудшается.
- Четвертая стадия. Стенки гипертрофированы, покрыты кистами, аденомами. Больной тает на глазах, катастрофически теряет вес.
Острый приступ гастропатии возникает в результате воздействия химических веществ (кислота или щелочь, выпитые по ошибке), инфекции или алкогольных напитков. Впрочем, даже хроническая стадия болезни может протекать бессимптомно. Эпителий меняется и атрофируется, функции желудка снижаются. Возможно превращение эпителиальных клеток в соединительную ткань.
Факторы риска. Что вызывает болезнь?
Риск заболеть гастропатией существенно возрастает, если:
- Человеку исполнилось 50 и более лет.
- Имеются другие хронические заболевания.
- В организме происходят гормональные изменения.
- Медицинские препараты принимаются бесконтрольно.
- Все проблемы со здоровьем пренебрегаются.
Бывает такое, что кто-то из родных болел гастропатией. Может быть генетическая предрасположенность. К другим причинам, провоцирующим недуг, относятся:
- Наличие в организме инфекций.
- Питание неправильное и нерегулярное.
- Вредные привычки: прием наркотических веществ, алкогольных напитков, курение.
- Желудок выделяет недостаточное количество ферментов, необходимых для пищеварения.
- Больной принимал антибиотики или НПВС на протяжении длительного времени, получил внутренний ожог и пр.
- Плохое кровоснабжение тканей, заброс желчи.
Какие симптомы?
Сложность диагностики заключается в том, что гастропатия может развиваться годами, не проявляя себя. Первые симптомы напоминают гастрит – поэтому болезни так часто путают. Появляется тяжесть, дискомфорт в желудке, не проходящий метеоризм, тошнота.
Следующий симптом – рвота, после которой человеку становится легче. Аппетит заметно снижается. Тонус кишечника нарушен, желчь образуется плохо. Не исключены запоры. Когда патология возникает в антральном отделе (так называемая антральная гастропатия), возможны незначительные кровотечения. Стул приобретает красноватый оттенок. Иногда примеси крови видны даже в рвотных массах.
Детская гастропатия. В чем особенность?
Первое место в списке распространенных детских болезней занимает ОРВИ, второе досталось гастропатии. В отличие от «взрослой версии», детская протекает стремительно. Она может возникнуть внезапно в грудном возрасте, когда малыш переходит на искусственное вскармливание. Аллергия на пищу – еще одна причина. Спровоцировать недуг могут молочные смеси, желудочно-кишечные инфекции, просроченные продукты.
Основные симптомы детской гастропатии:
- Сильные боли.
- Слабость, беспокойство.
- Тошнота, диарея.
- Рвота, плохой аппетит.
Острая форма может перерасти в хроническую – и тогда болезнь затянется на долгие годы.
Разновидности
Понятие «гастропатия» предполагает огромное количество желудочных заболеваний. Чтобы установить точный диагноз, врач оценивает состояние слизистой оболочки, размеры желудочных стенок, патологии и симптомы. Для интерпретации используют самые разные методы клинической диагностики, нередко подключают биопсию. Официальная медицина предлагает такую классификацию гастропатии:
Антральная
Нетрудно догадаться, что данная форма локализуется в антральном отделе. Именно он отвечает за измельчение пищи, продвижение в 12-перстную кишку. Пищеварительный орган выделяет слизь, принимает участие в выработке серотонина.
Из-за возникшей патологии качество переработки снижается. Начинаются застойные процессы – они сопровождаются тяжестью. Если не лечить антральную гастроскопию, возникают язвы и эрозии. К счастью, избавиться от недуга несложно.
Индуцированная, ассоциированная
Само слово индуцировать означает «влиять». То есть, заболевание возникло под влиянием чего-либо. При лечении различных заболеваний людям часто приходится употреблять нестероидные противовоспалительные препараты. Однако они имеют ряд побочных эффектов, один из которых – повреждение слизистой. Вызванная приемом НПВП гастропатия протекает бессимптомно, диагностируется случайно. Не исключены кровотечения и непроходимость органа.
Атрофическая
Одна из наиболее опасных форм. Клетки перестают справляться с основными задачами. Происходит аутоиммунная реакция – порождение новых клеток. Соляная кислота почти не вырабатывается, зато слизи в желудке всегда много. Мутация может повлечь образование злокачественных опухолей, поэтому гастропатия атрофическая подлежит немедленному лечению.
Гиперемическая
Основной признак болезни – аномально высокий прилив крови к желудку. Слизистая краснеет, появляется сильная отечность. Гиперемическая гастропатия возникает на небольших участках или поражает целые отделы.
Гипертрофическая
Происходит деформация слизистой, мышечной оболочки. К счастью, новообразования доброкачественные, могут быть легко удалены даже при проведении ФГДС. Основная причина – злоупотребление алкоголем и никотином, обилие жирной и острой пищи в рационе. Чаще встречается среди мужчин.
Уремическая
Какие характерные особенности имеет уремическая форма гастропатии? Обычно ее находят у больных, которые страдают хронической недостаточностью почек. Из-за проблем с расщеплением мочевины в желудке начинает образовываться аммиак. Он не только отравляет организм, но и повышает секрецию. Слизистая воспаляется, появляются мелкие ранки и кровотечения.
Впрочем, уремическая гастропатия может протекать и по другому сценарию. Обкладочные клетки становятся менее чувствительными к гастрину. На фоне этой особенности кислотность начинает снижаться, слизистая атрофируется.
Гиперпластическая
Клетки желудка при гиперпластической форме начинают увеличиваться. Это приводит к разрастанию тканей, появлению складок, наростов. Гиперсекреторный гастрит, заболевание Золлингера-Эллисона, синдром Менетрие – все они относятся к данной патологии.
Диффузная
Симптоматика напоминает гастрит. Поражает всю полость желудка. При диффузной гастропатии происходят структурные изменения.
Застойная
 Если моторика пищеварительной системы нарушена, возникает застойная гастропатия. При обследовании желудка врач находит многочисленные язвы в антральной области, в верхних отделах кишечника. Кровоснабжение часто бывает нарушено. Что провоцирует такой недуг? В первую очередь, активация бактерии Хеликобактер, употребление алкоголя.
Если моторика пищеварительной системы нарушена, возникает застойная гастропатия. При обследовании желудка врач находит многочисленные язвы в антральной области, в верхних отделах кишечника. Кровоснабжение часто бывает нарушено. Что провоцирует такой недуг? В первую очередь, активация бактерии Хеликобактер, употребление алкоголя.
Застойная форма примечательна тем, что со временем воспалительные процессы возникают в почках и печени. Не исключено образование опухолей в поджелудочной железе.
Катаральная
Поверхностная катаральная гастропатия – простейшая форма заболевания. Воспаление не проникает внутрь, а затрагивает верхний слой. Соляная кислота вырабатывается с избытком, но возможен и обратный процесс. Основная причина катаральной формы – сильное пищевое отравление, травмы.
Зернистая
В группе риска – мужчины после 40 лет. При обследовании на стенках желудка выявляют микроскопические наросты, форма которых напоминает зёрнышки. Размеры – от 1 до 10 мм. На начальной стадии человека ничего не беспокоит, в дальнейшем возможен дискомфорт и спазмы. Обмен белков нарушается.
Лимфоцитарная
Лимфоидная или лимфоцитарная форма – редкое явление. Эпителиальная ткань покрывается лимфоцитами, имеющими вид фолликулов. Почему разрастается лимфоидная ткань, откуда складки и лимфоциты? Главный виновник патологии – бактерия Хеликобактер.
Папулёзная
Официальная медицина выделяет такую форму, как папулезная гастропатия. На слизистой оболочке вырастают папулы, которые легко поддаются лечению. Папулы бывают множественными и одиночными, поражают различные отделы. Спровоцировать появление эрозий могут спиртные напитки, бесконтрольный прием лекарств, химические ожоги.
Эрозивная
При папулезной гастропатии папулы небольшие, но при эрозивной размер ранок может достигать 7 сантиметров. Они имеют вид прыщиков с впадиной. Даже при таких серьезных поражениях эрозивная гастропатия может не проявлять себя. В редких случаях возможны желудочные кровотечения. Болезненные ощущения возникают с правой стороны, в области подреберья.
Что провоцирует эрозии? Причин действительно много – от ожогов и сахарного диабета до печеночной недостаточности и злоупотребления аспирином.
Портральная
Из-за аномального расширения сосудов возникает портральная гастропатия. Давление в венах становится высоким, происходит расширение капилляров. Они наполняются кровью, образуя мозаичные структуры на слизистой. Воспалительный процесс отсутствует, болезненных ощущений портральная гастропатия не вызывает.
Язвенная
Образование глубоких язв имеет характерные симптомы, чем-то напоминающие отравление: рвота, боли в желудке, диарея. Если больной обнаружил сгустки крови в рвотных массах, следует немедленно вызвать врача. Это поможет избежать осложнений.
Кстати, о негативных последствиях гастропатии. Если недуг не лечить, терапия была начата не вовремя или оказалась неэффективной, развивается анемия. Моторика желудка нарушается, пищеварительная система работает со сбоями. Новообразования сопровождаются кровотечениями, не исключены злокачественные опухоли.
Смешанная
Известны случаи, когда у пациентов развивалось сразу несколько форм. Например, эрозивная, катаральная и гипертрофическая. Им ставят диагноз смешанная гастропатия и проводят комплексное лечение.
Особенности диагностики
Чтобы установить точный диагноз, недостаточно просто изучить анамнез и симптоматику. В обязательном порядке назначается лабораторная, дифференциальная диагностика, не обходится и без инструментальных обследований. Кусочек ткани берут для анализа, проводят тесты на пепсин, кислотность. Также выясняют, есть ли в организме Хеликобактер. Дополнительные средства диагностики: рентгеноскопия, ультразвуковая эндоскопия.
Основная задача обследований – дифференцирование гастропатии и других схожих болезней (гастрита, язвенной болезни, панкреатита или хронического холецистита).
Как вылечить гастропатию?
Стандартная схема лечения, которую используют при гастритах, здесь не подойдет. Безусловно, врач может назначить средства, снижающие выработку кислоты, а также обезболивающие препараты. Но вместе с ними придется пить некоторые желудочные ферменты, гастроцитопротекторы. Обнаружена бактерия Хеликобактер? Подавить ее активность смогут только антибиотики.
Когда поставлен диагноз гастропатия, нельзя оттягивать лечение. При некоторых формах недуга возможно возникновение кровотечения. Остановить его консервативными методами удается не всегда. И врачи прибегают к лапароскопии. Помимо лекарственных препаратов, рекомендована диета и прием витаминов.
Обострение снято? Медикаментозное лечение может быть дополнено физиотерапевтическим. Устранить заболевание помогают такие методы:
- Магнитотерапия.
- Лечение минеральной водой.
- Аэротерапия, УВЧ и криотерапия.
- Прием хвойных, минеральных ванн.
Профилактические меры
Практически любую патологию пищеварительной системы можно предупредить или хотя бы снизить риск ее появления. В случае с гастропатией обезопасить себя от возникновения болезни вполне реально. Достаточно придерживаться 5 несложных правил:
- Внимательно следить за рационом, не допуская употребления вредной пищи.
- Как можно реже пить спиртные напитки, а лучше полностью от них отказаться.
- Не злоупотреблять противовоспалительными средствами. Иногда боль действительно можно перетерпеть. Или найти альтернативу НПВП. Особую опасность представляют препараты из класса сульфонанилидов. Они сильно раздражают слизистую. Например, спровоцировать ассоциированную гастропатию может даже одна доза нимесила.
Выводы
Вопреки распространенному мнению, гастрит и гастропатия – это два совершенно разных заболевания. Симптоматика, причины возникновения и схемы терапевтического лечения тоже отличаются. При своевременном лечении болезнь не представляет никакой опасности для жизни. Однако недооценивать ее не стоит. В запущенном виде гастропатия чревата негативным прогнозом – вплоть до злокачественных новообразований и пернициозной анемии.
Похожие записи
Гиперемическая гастропатия - причины, симптомы и лечение
Патология желудка, для которой характерно покраснение слизистой, ее отекание, возникновение кровоподтеков вследствие повышения наплыва крови к желудку, носит название гиперемическая гастропатия. Данная патология может поражать различные отделы пищеварительного органа или распространяется на небольшие участки желудка.
Содержание статьи
Подробнее о заболевании
Термин «гиперемическая гастропатия» можно встретить в эндоскопическом заключении больного, оно говорит о том, что при обследовании имеет место покраснение, кровоподтеки и отечность слизистых желудка. Результатом этого процесса является повышение ранимости желудочных оболочек, усиленное выделение слизи и гиперемия. В медицине практически все заболевания, касающиеся ЖКТ, вписываются в общее название «гастропатия».
Можно сказать, что это тот же поверхностный гастрит хронической формы, характеризующийся, как незначительными, так и обширными воспалениями желудочно-кишечного отдела. Гиперемическая гастропатия, это не болезнь, по сути, а, сопутствующее гастриту, осложнение, с типичной симптоматикой.
Классификация заболевания
Различают два вида гиперемической гастропатии:
- Распространенная. Гиперемия в этом случае охватывает обширные и разные зоны желудка, может локализоваться в одном месте;
- Очаговая. Покраснение возникает на одном небольшом участке слизистой оболочки желудка.
По степени развития недуга гастропатия бывает:
- 1 степени, что проявляется в несильном изменении слизистой желудка, а также небольшим снижением выработки соляной кислоты;
- 2 степень, что обуславливается более сильными патологическими процессами, нарушение клеток и омертвление эпителия желудка проходит быстрее, чем в первом случае. Но эти изменения конвертируемы, если своевременно начать лечение.
Стадии болезни зависят от ее длительности, характера течения, эффективности лечения, а также от состояния эпителия желудка. Выделяют следующие стадии гастропатии:
- Начальная стадия, характеризующаяся небольшим воспалением слизистой без изменения ее структуры;
- Хроническая, что обуславливается появлением эрозий и язв, поражением желез органа. Обычно такая стадия наступает, если заболевание запущено, поздно диагностировалось или не лечилось должным образом;
- Стадия атрофии, проявляющаяся в вырождении стенок желудка, замещении некоторых участков соединительной тканью, плохом самочувствии;
- Гипертрофия, что выступает самой тяжелой стадией, при которой происходит утолщение и огрубение стенок желудка, образование кист и аденом.
По форме болезнь делится на:
- Острую гастропатию, что возникает при воздействии на желудок алкоголя, кислот или щелочей, инфекций;
- Хроническую, характеризующуюся медленным течением с постепенным изменением эпителия органа, его атрофией, снижением функций желудка. В частых случаях данная форма недуга протекает бессимптомно;
- Умеренную гастропатию, что обуславливается превращением клеток эпителия в соединительную ткань.
Причины возникновения
Патологические явления в пищеварении могут происходить по причине наследственной предрасположенности. Гастропатию считают следствием влияния внешних (экзогенных) или внутренних (эндогенных) раздражающих факторов. К экзогенным относят:
- неправильное питание;
- употребление крепкого алкоголя и наркотиков;
- курение.
Под эндогенными понимают:
- заброс желчи из двенадцатиперстной кишки;
- приём лекарственных препаратов, в том числе нестероидных противовоспалительных средств;
- длительные застойные процессы;
- ожоги и травмы;
- недостаточное снабжение кровью стенок желудка.
Факторы риска
К факторам риска относится любая из причин, способная вызвать гастропатию. Это и бесконтрольный приём медикаментозных средств, и нерегулярное питание, содержащее грубую жирную и острую пищу, никотин и некачественный алкоголь. Преклонный возраст, женский пол, ревматоидный артрит, а также игнорирование проблем со здоровьем являются серьёзной зоной риска для развития гастропатий.
Патогенез
Патогенез гастропатий заключается в полном или частичном изменении структуры слизистой оболочки желудка, сбоев функций клеток его желез, что ведёт к нарушениям его пищеварительной и сократительной деятельности. По сути это хронический гастрит, который длится продолжительное время, не лечился либо неправильно лечился и привёл к патологическим изменениям. Воспалительного процесса при этом нет или он незначительный.
Симптоматика заболевания
Почти всегда сопутствующими заболеваниями при гиперемии являются гастрит, язва желудка, дуоденит. Реже с гиперемией (переполнение кровью сосудов кровеносной системы какого-либо органа или области тела) (переполнение кровью сосудов кровеносной системы какого-либо органа или области тела) связаны болезни, которые не имеют отношения к желудочно-кишечной системе.
Так, для разных форм гастрита характерны такие симптомы:
- Симптомы гиперемии (переполнение кровью сосудов кровеносной системы какого-либо органа или области тела) (переполнение кровью сосудов кровеносной системы какого-либо органа или области тела) слизистой желудка. Слизистая желудка очагово гиперемирована, есть налет с беловатой пенообразной слизью на поверхностях органа в «слизистых озёрцах», складки уплотнены и не полностью разглаживаются с помощью воздуха.
- При отмирании клеток поверхность истончается, бледнеет. В данном случае очаги болезни не гиперемируются, хорошо видна сосудистая паутинка.
- При поверхностной форме гастрита слизистая поверхность желудка (полый мышечный орган, часть пищеварительного тракта, лежит между пищеводом и двенадцатиперстной кишкой) гиперемирована на всем протяжении или только в теле и антральном отделе желудка. Иногда гиперемия носит очаговый характер либо может располагаться диффузно.
- Если есть фиброзный гастрит, гиперемия проявляется сильнее всего, при этом она очаговая и отличается наличием гноя. Спровоцировать такое воспаление может инфекция кори либо скарлатины. Пациент может часто рвать кровью.
- Флегмонозную форму болезни может спровоцировать травма желудка острыми предметами, такими как рыбьи кости. В таких случаях это обозначает возможные гиперемические очаги.
- Бульбит характеризуется отёками и покраснениями, утолщением складок в антральном отделе. Из причин — хеликобактериальная инфекция антрального отдела желудка (полый мышечный орган, часть пищеварительного тракта, лежит между пищеводом и двенадцатиперстной кишкой) и вредное питание.
- Почечная дисфункция (разная степень отёчности).
- Депрессия и перманентный стресс также провоцируют гиперемию.
К основным симптомам гастропатии стоит отнести:
- гиперемию слизистой;
- боль в области желудка;
- тошноту, рвоту;
- тяжесть, слабость;
- потерю аппетита.
При появлении подобных симптомов больным следует пройти обследование и обратиться к врачу — эндоскописту, который и назначит по результатам диагностики противогастритную терапию. В случае необходимости при сильном проявлении патологии в желудке будет назначена эндоскопическая резекция. Прогнозы после проведения операции вполне благоприятные.
Осложнения
Не вовремя начатое или неэффективное лечение недуга может поспособствовать развитию анемии, появлению новообразований, кровотечений в желудке, нарушению пищеварения и моторики желудка. В некоторых случаях длительное протекание болезни может вести к развитию онкологии.
Гастропатия у детей
В детском возрасте данное заболевание стоит на втором месте после ОРВИ. При этом недуг обычно возникает внезапно и протекает стремительно. Гастропатия может наблюдаться в грудном возрасте в период перехода на искусственное вскармливание или как аллергическая реакция на пищу. Также часто недуг провоцируют инфекции, прием медикаментов, молочные смеси и просроченные продукты.
Гастропатия проявляется слабостью, беспокойством, болевым синдромом в области живота, отсутствием аппетита, диареей, тошнотой и рвотой. Острая форма нередко переходит в хроническую, характеризующуюся болями, чувством дискомфорта в желудке.
Такое состояние может наблюдаться у ребенка очень долгое время.
Диагностика патологии
Чтобы обнаружить недуг – даже если с желудком почти нет проблем – записывайтесь на прием к гастроэнтерологу.
Требуется провести комплексную диагностику, так как специфической клинической картины нет. Гастроэнтеролог после визуального осмотра и сбора анамнеза может назначить следующее:
- общий клинический и биохимический анализ крови;
- общий анализ мочи;
- общий анализ каловых масс;
- рН-метрия;
- ПЦР-тестирование;
- эндоскопическое исследование ЖКТ;
- эзофагогастродуоденоскопия;
- рентгенография желудка с контрастным веществом;
- ИФА.
На усмотрение врача диагностическая программа может быть дополнена другими лабораторными или инструментальными методами исследования.
В чем заключается лечение?
Для устранения подобной патологии при поражении в ЖКТ, вызванном НПВС, назначается Нексиум. Возможно применение Нексиума в целях профилактики пожилым людям, когда язва или гастрит желудка наблюдаются практически у каждого.
Именно препараты группы h4, гистаминоблокаторы, ранитидин способны устранить неприятные симптомы и хронический гастрит, привести к нормализации слизистой желудка.
При гастропатии возможно назначение вяжущих препаратов, антацидов, ингибиторов протонной помпы.
Стандартная схема лечения, которую используют при гастритах, здесь не подойдет. Безусловно, врач может назначить средства, снижающие выработку кислоты, а также обезболивающие препараты. Но вместе с ними придется пить некоторые желудочные ферменты, гастроцитопротекторы. Обнаружена бактерия Хеликобактер? Подавить ее активность смогут только антибиотики.
Когда поставлен диагноз гастропатия, нельзя оттягивать лечение. При некоторых формах недуга возможно возникновение кровотечения. Остановить его консервативными методами удается не всегда. И врачи прибегают к лапароскопии. Помимо лекарственных препаратов, рекомендована диета и прием витаминов.
Иногда не обойтись без проведения оперативного вмешательства по иссечению пораженных участков в желудке инструментами.
Если не обращаться своевременно к гастроэнтерологу при появлении неприятных симптомов, то возможны осложнения в виде язвы желудка, опасной диабетической гастропатии, когда слизистая воспалена на фоне диабета.
В дальнейшем такая ситуация может привести к параличу желудка, замедлению его своевременного опорожнения на фоне поражения нервной системы или атрофии работы мышц ЖКТ, параличу всех органов пищеварительного тракта. Не остается незамеченным и сердце, которое тоже будет подвержено патологическим изменениям, развитию аномалий. Может возникнуть дисфункция сердечной мышцы, затем сердечная недостаточность. Также выйдет из строя печень при скоплении гепатоцитов на фоне избыточного накопления жира, разовьется кома при диабете, инсулиновой недостаточности, нарушится метаболизм. Состояние станет угрожающим для жизни.
Кроме медикаментозной терапии, используют физиотерапевтическую. После снятия острого периода назначают проведение магнитотерапии, аэротерапии, принятие хвойных и минеральных ванн, использование инфразвука и гальванизации.
Рекомендации по питанию при патологии
Очень часто гиперемию не нужно лечить, ведь это значит, что ваше тело пробует восстановить себя само, саморегенерируется. Гиперемия (переполнение кровью сосудов кровеносной системы какого-либо органа или области тела) ускоряет метаболизм в тканях, но такой диагноз нормален только, если это артериальная гиперемия, но чаще покраснение и отёк являются предвестниками гастрита.
Для лечения и профилактики болезни используют диету ученого М. И. Певзнера. Диета Певзнера представляет собой систему терапевтических таблиц, которые дифференцированы по различным типам заболеваний. Диета Певзнера №1 предназначена для людей, страдающих гастритом и язвой. Её также назначают в период восстановления после хирургических вмешательств и при язве двенадцатиперстной кишки.
Из диеты полностью исключены трудноперевариваемые продукты, а также продукты, которые активно раздражают слизистую (оболочка (лат. tunica mucosa), часто просто слизистая — внутренняя оболочка полых органов, сообщающихся со внешней средой). Те, кто придерживается этой диеты, употребляют меню, состоящее из ягод и фруктов, сгущенного молока и сливок, риса, гречихи, овсянки, рыбы и птицы. Все продукты, включенные в этот диетический стол, необходимо использовать либо тушенными, либо приготовленными на пару. В любом случае воспрещается есть жирное мясо, соленую рыбу, свежую выпечку, горячие блюда и молочные продукты, которые повышают кислотность.
Лечение народными средствами
Отвары из травяных сборов мягко, но эффективно стимулируют моторику желудка, обволакивают слизистую, восполняют потери витаминов, минералов. Для приготовления сбора берут по чайной ложке сухой травы каждого вида, смешивают. Столовую ложку полученной смеси заваривают 500 мл кипятка в термосе, настаивают час. Принимают по 100–150 мл тёплого отвара за полчаса до еды. Лечатся травяными чаями до двух недель, затем следует перерыв на 20 дней и смена целебного сбора.
Сбор № 1 предназначен для эритематозной, гиперемической гастропатии: ромашка, тысячелистник, шалфей, одуванчик.
Сбор № 2 поможет при застойной форме болезни: цветки липы, льняное семя, корень солодки, мята перечная.
Сбор № 3 рекомендован от воспалительных изменений в желудке: ромашка аптечная, плоды фенхеля, корень пырея ползучего, льняное семя, тысячелистник. Хорошие результаты показывает облепиховое масло. Оно обволакивает, снижает кислотность желудочного сока, заживляет эрозии. Чайную ложку масла употребляют внутрь за 20 минут до еды по 3 раза в день. Курс лечения — 10 дней.
Прогноз и профилактика
Если заболевание своевременно и эффективно лечить, оно не представляет опасности для жизни. Негативный прогноз будет в том случае, когда болезнь запущена и приводит к развитию новообразований злокачественного характера, а также при наличии пернициозной анемии.
Изучив причины развития гастропатий, рекомендуется сконструировать таким образом методы профилактики, чтобы обезопасить свой организм от негативных внешних и внутренних воздействий. Прежде всего, нужно следить за своим рационом, отказаться от пагубных привычек, не злоупотреблять медицинскими препаратами, избегать стрессовых ситуаций. С целью минимизации рисков рецидивов при гастропатии, предупреждения дальнейшего развития больным необходимо:
- соблюдать все рекомендации и предписания врача;
- искоренить вредные привычки;
- постоянно бороться с лишним весом;
- отрегулировать питание.
Источники
https://gastri.ru/gastropatiya-chto-eto-takoe.html http://teamhelp.ru/gastroenterologiya/giperemicheskaya-gastropatiya-chto-eto-takoe.html https://gastrit.guru/lechenie/gastropatiya-chto-eto-takoe.html https://ilive.com.ua/health/gastropatiya-zheludka-chto-eto-takoe-i-kak-lechit_124297i15938.html https://etozheludok.ru/zabolevania/osnovnye/gastropatiya-zheludka.html https://gastrit.pro/lechenie/gastropatiya/ https://lovenlive.ru/gastropatiya-zheludka-chto-eto-takoe-i-kak-lechit.html
что это такое? Особенности лечения
Многие люди задаются вопросом, услышав диагноз «гастропатия», что это такое, и довольно часто путают ее с гастритом, хотя эти положения в медицине совсем различные.
Если гастрит – это патология слизистой оболочки желудка, сопровождающаяся его воспалением, то гастропатия – это наименование разных желудочных заболеваний, которые характеризуются повреждениями эпителия, сосудистой системы желудка с возможным незначительным его воспалением. При этом недуге исследования покажут покраснение поверхности органа.
По МКБ-10 код этого заболевания такой же, как и у гастрита – К29.
Описание
В медицине гастропатия желудка представляет собой нарушение функции пищеварения, которые сопровождаются ощущением дискомфорта и болями в животе, а также поражение верхних отделов ЭКТ, что появляются в результате приема медицинских препаратов, имеющих раздражающее и повреждающее воздействие на эпителий желудка и двенадцатиперстной кишки.
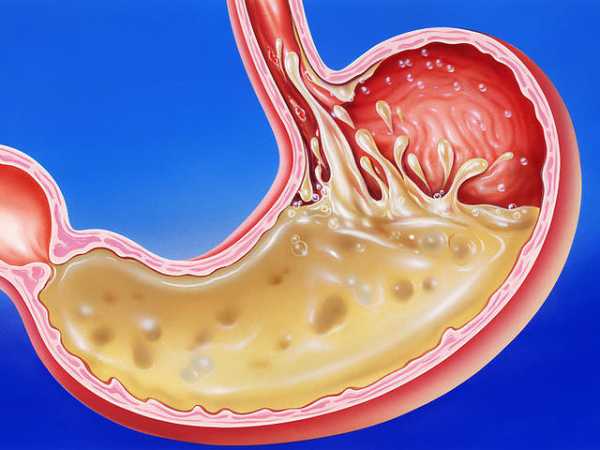
Данное заболевание выражается в неполном изменении строения эпителия желудка, нарушении деятельности клеток его желез, способствующих сбою пищеварения и сокращения органа. При этом воспаления здесь нет или оно слабо выражено.
Эпидемиология
В настоящее время каждый второй человек на планете имеет заболевания органов пищеварения. Более 60% людей приходится на возраст выше пятидесяти лет. Картина приобретает огромные масштабы, если учитывать тот факт, что болезнь на начальных стадиях себя не проявляет.
Гастропатия встречается как у мужчин, так и у женщин, наблюдается она и у детей. У представительниц слабого пола недуг диагностируется немного чаще, связано это с проблемами на гормональном уровне.
Классификация
В медицине существует несколько классификаций гастропатии. По одной из них недуг делят на острый и хронический, согласно другой различают заболевание по стадиям, а третьи выделяют степени развития патологии. По степени развития недуга гастропатия бывает:
- 1 степени, что проявляется в несильном изменении слизистой желудка, а также небольшим снижением выработки соляной кислоты;
- 2 степень, что обуславливается более сильными патологическими процессами, нарушение клеток и омертвление эпителия желудка проходит быстрее, чем в первом случае. Но эти изменения конвертируемы, если своевременно начать лечение.
Стадии болезни зависят от ее длительности, характера течения, эффективности лечения, а также от состояния эпителия желудка. Выделяют следующие стадии гастропатии:
- Начальная стадия, характеризующаяся небольшим воспалением слизистой без изменения ее структуры;
- Хроническая, что обуславливается появлением эрозий и язв, поражением желез органа. Обычно такая стадия наступает, если заболевание запущено, поздно диагностировалось или не лечилось должным образом;
- Стадия атрофии, проявляющаяся в вырождении стенок желудка, замещении некоторых участков соединительной тканью, плохом самочувствии;
- Гипертрофия, что выступает самой тяжелой стадией, при которой происходит утолщение и огрубение стенок желудка, образование кист и аденом.
По форме болезнь делится на:
- Острую гастропатию, что возникает при воздействии на желудок алкоголя, кислот или щелочей, инфекций;
- Хроническую, характеризующуюся медленным течением с постепенным изменением эпителия органа, его атрофией, снижением функций желудка. В частых случаях данная форма недуга протекает бессимптомно;
- Умеренную гастропатию, что обуславливается превращением клеток эпителия в соединительную ткань.
Причины и факторы риска
Разные виды заболевания в настоящее время диагностируются часто. Причины появления недуга медики разделяют на внутренние и внешние. К ним относят:
- Неправильный рацион питания, употребление алкоголя и никотина, кофе, наличие инфекций;
- Недостаточное выделение ферментов в организме, которые нужны для пищеварения;
- Продолжительный прием медикаментов, ожоги и прочие травмы;
- Заброс желчи в желудок, застойные процессы;
- Неполное кровоснабжение желудка из-за образования внутренних патологий;
- Генетическая предрасположенность.

Факторами риска при данном заболевании выступают: возраст более пятидесяти лет, наличие хронических болезней, гормональные нарушения, бесконтрольный прием медицинских препаратов, пренебрежение проблемами со здоровьем.
Симптоматика
Сначала болезнь не проявляет никаких признаков. В частых случаях первые симптомы закрываются теми, что присущи иным недугам, на плане которых развивается гастропатия. Спустя некоторое время гастропатия симптомы имеет, как и при гастрите, она сопровождается болевыми ощущениями и тяжестью в желудке, метеоризмом, тошнотой и изжогой.
Кроме этого нарушается аппетит, появляются рвоты, после которых самочувствие больного становится лучшим. У половины пациентов наблюдается нарушение образования желчи, нарушается тонус толстого кишечника, образуются запоры.
Если есть патология антрального отдела желудка, то возможно появление кровотечений в органе, стул становится красноватого оттенка, в рвотных массах есть примесь крови.
Гастропатия у детей
В детском возрасте данное заболевание стоит на втором месте после ОРВИ. При этом недуг обычно возникает внезапно и протекает стремительно. Гастропатия может наблюдаться в грудном возрасте в период перехода на искусственное вскармливание или как аллергическая реакция на пищу. Также часто недуг провоцируют инфекции, прием медикаментов, молочные смеси и просроченные продукты.
Гастропатия проявляется слабостью, беспокойством, болевым синдромом в области живота, отсутствием аппетита, диареей, тошнотой и рвотой. Острая форма нередко переходит в хроническую, характеризующуюся болями, чувством дискомфорта в желудке.
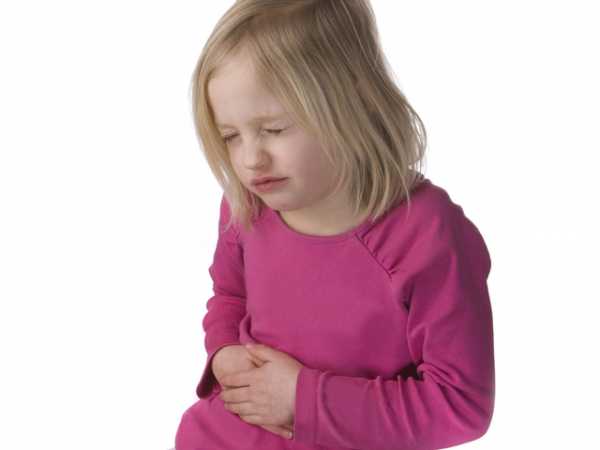
Такое состояние может наблюдаться у ребенка очень долгое время.
Разновидности
Рассматривая, что такое гастропатия, необходимо отметить, что под данным термином подразумевается большое количество заболеваний желудка. Разновидности этих недугов зависит от описания, интерпретации болезни, а также от окончательного заключения.
При описании дают оценку слизистой оболочки желудка, размеру его стенок, наличия патологий. Интерпретация делается на основе кинической диагностики, заключение проводится исходя из результатов биопсии. Сегодня существует множество разновидностей гастропатии.
Антральная гастропатия
Данный вид гастропатии развивается в атральном отделе желудка, что отвечает за измельчение пищи и дальнейшее ее продвижение в двенадцатиперстную кишку. Здесь происходит выделение слизи, способствующей нейтрализации соляной кислоты, а также выработке гормонов серотонина, гастрина и эндорфина.
Даная патология вызывает понижение скорости переработки пищи, поэтому появляются застойный эффект и брожение. Больной начинает ощущать тяжесть и болевой синдром. Несвоевременное лечение приводит к развитию язв, которые легко излечить.
Ассоциированная и индуцированная гастропатия
К этим видам заболевания относятся патологии, что появились в результате приема НПВП при лечении различных болезней. Такие препараты способны вызывать повреждения слизистой оболочки желудка, развитие язв и эрозий, кровотечения, создавать непроходимость органа.
Обычно такие виды гастропатии не проявляют симптомов, поэтому часто диагностируются, когда наблюдаются осложнения.
Гастропатия атрофическая
При данном виде заболевания клетки желудочных желез утрачивают способность справляться со своими задачами, они порождают себе подобных в результате аутоиммунной реакции, происходит мутация, которая приводит к выработке слизи вместо соляной кислоты. Особую опасность при этом являет развитие злокачественных новообразований.
Гастропатия гиперемическая
Эта патология характеризуется повышением наплыва крови к желудку, что приводит к покраснению слизистой, ее отечности и появлению кровоподтеков. Гиперемическая гастропатия может распространяться на различные отделы органа или размещаться на небольших его участках.
Гипертрофическая гастропатия
Патология выступает в виде деформации слизистой и мышечной оболочек желудка, в результате чего появляются доброкачественные новообразования.

Они могут быть единичными и множественными, развиваются в результате употребления алкоголя, никотина, жирной пищи, поэтому чаще всего наблюдается у представителей сильного пола.
Гастропатия гиперпластическая
При этом заболевании наблюдается сильное увеличение клеток желез желудка, поэтому ткани разрастаются, появляются складки и наросты внутри органа. К данной патологии относят такие недуги, как синдром Менетрие, болезнь Золлингера-Эллисона, а также гиперсекреторный гастрит.
Диффузная гастропатия
Эта патология распространяется на все тело желудка, она проявляется в структурных изменениях слизистой оболочки органа и проявляет такие же симптомы, как и гастрит. Заболевание может иметь острую или хроническую форму.
Гастропатия застойная
Характеризуется застойная гастропатия нарушением моторики ЖКТ. Она проявляется образованием язв и эрозий в антральной части органа и верхнем отделе кишечника. При этом нарушается кровоснабжение этих органов в результате пагубного влияния никотина и алкоголя, инфицирования бактерией Хеликобактер.
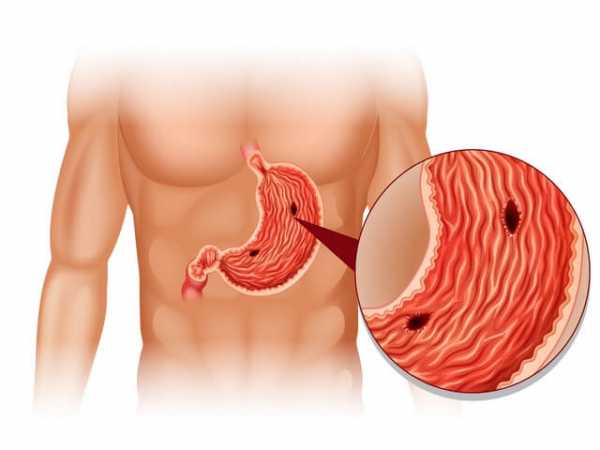
Эта патология сопровождается нарушением деятельности печени и почек, наличием опухоли поджелудочной железы, а также язвой желудка.
Зернистая гастропатия
При этом заболевании наблюдается образование на стенках желудка наростов в виде зерен, размер которых может колебаться от нескольких миллиметров до одного сантиметра. Недуг в основном наблюдается у представителей сильного пола, которым больше сорока лет. Начальная стадия болезни не проявляет симптомов, дальнейшее ее развитие приводит к нарушению обмена белков.
Гастропатия катаральная
Катаральная поверхностная гастропатия является самой простой формой недуга, характеризующимся распространением воспалительного процесса на верхний слой слизистой оболочки органа. Это может провоцировать увеличение выработки соляной кислоты или, наоборот, ее недостаточность.
Главной причиной развития недуга является пищевое отравление, травмы и прочее.
Лимфоидная (лимфоцитарная) гастропатия
Данное заболевание встречается очень редко. Оно характеризуется образованием на эпителии желудка лимфоцитов, которые имеют вид фолликулов. Происходит это из-за воздействия бактерии Хеликобактер, что провоцирует разрастание складок лимфоидной ткани.
Гастропатия папулезная
В медицине папулезная гастропатия выступает эрозией, которая не затрагивает глубокий слой эпителия желудка и поддается лечению. Патология обуславливается появлением папул в различных отделах органа. Папулы могут быть как одиночными, так и множественными.
Портральная гастропатия
Патология слизистой желудка возникает из-за расширения сосудов. Так, в венах повышается давление, капилляры расширяются, наполняясь кровью. При данной патологии на слизистой оболочке наблюдаются мозаичные рисунки, красные фрагменты или черно-коричневый рисунок.
Воспалительный процесс при этом недуге отсутствует.
Гастропатия эрозивная
При воздействии различных факторов на слизистую оболочку желудка может возникнуть эрозивная гастропатия, характеризующаяся наличием эрозий от одного до семи сантиметров, что похожи на прыщи с впадиной. Патология может не проявлять никаких симптомов, в некоторых случаях возникает болевой синдром в подреберье с правой стороны, а также желудочные кровотечения.
Язвенная гастропатия
Этот вид заболевания носит острую форму и обуславливается появлением таких симптомов, что и при интоксикации. Если при этом наблюдаются сгустки крови в рвотных массах, немедленно нужно обратиться в медицинское учреждение, чтобы избежать негативных последствий.
Осложнения
Не вовремя начатое или неэффективное лечение недуга может поспособствовать развитию анемии, появлению новообразований, кровотечений в желудке, нарушению пищеварения и моторики желудка. В некоторых случаях длительное протекание болезни может вести к развитию онкологии.
Диагностика
Для установления точного диагноза не достаточно изучение анамнеза и проявлений заболевания, поэтому гастроэнтеролог проводит лабораторную, инструментальную и дифференциальную диагностику. Сначала берется для анализа часть ткани желудка, затем применяют тест на кислотность и пепсин.
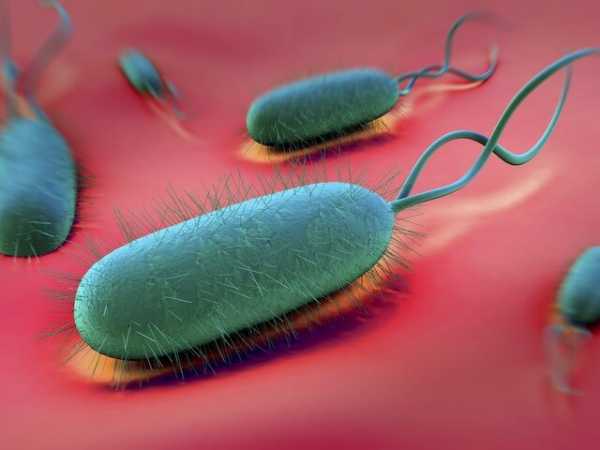
Также необходимо исследовать организм на бактерию Хеликобактер. С целью диагностики часто используют ультразвуковую эндоскопию и рентгеноскопию.
Лечение
Любая гастропатия лечение требует ферментами, обезболивающими препаратами и гастроцитопротекторами. Также могут быть назначены средства, которые снижают выработку соляной кислоты в желудке.
При обнаружении бактерии Хеликобактер врачи назначают больному антибиотики. Хирургическое вмешательство проводят тогда, когда возникло кровотечение в желудке, которое нельзя остановить. В этом случае применяют лапароскопию.

Вместе с лечением лекарственными препаратами врачи приписывают особую диету и комплекс витаминов.
Прогноз и профилактика
Если заболевание своевременно и эффективно лечить, оно не представляет опасности для жизни. Негативный прогноз будет в том случае, когда болезнь запущена и приводит к развитию новообразований злокачественного характера, а также при наличии пернициозной анемии.
Изучив причины развития гастропатий, рекомендуется сконструировать таким образом методы профилактики, чтобы обезопасить свой организм от негативных внешних и внутренних воздействий. Прежде всего, нужно следить за своим рационом, отказаться от пагубных привычек, не злоупотреблять медицинскими препаратами, избегать стрессовых ситуаций.
Одноклассники
Вконтакте
Мой мир
Застойная гастропатия: что это такое, симптомы, как лечить, диета
Застойная гастропатия чаще всего имеет вторичный характер, причины её возникновения названы выше. Поэтому лечение, в первую очередь, должно быть направлено на их искоренение. Существует множество лекарственных средств для лечения недуга: блокаторы Н2-рецепторов гистамина, антациды, цитопротекторы, ингибиторы протонной помпы, антибиотики, препараты, улучшающие циркуляцию крови. Задача врача подобрать эффективное средство, имеющее наименьшие побочные влияния на организм пациента. Главная роль в лечении застойной гастропатии отводится веществам, блокирующим выработку соляной кислоты - основного повреждающего кислотно-пептического фактора. Наиболее эффективные из них – ингибиторы протонной помпы (ИПП).
Лекарства
Ингибиторы протонной помпы блокируют фермент, участвующий в секреции соляной кислоты. Для возобновления его выработки необходимо до 18 часов. После окончания курса лечения блокада секреции продолжается ещё неделю. К тому же у них низкое взаимодействие с другими лекарствами, они достаточно безопасны при длительном приёме, всё это делает ИПП предпочтительнее других веществ. К лекарствам ИПП относятся такие препараты, как рабепразол, лансопразол, омепразол, пантопразол.
Рабепразол – покрытые оболочкой таблетки, одноразовая доза 10-20мг. Схема лечения: частота и длительность приёма определяется врачом. Противопоказан беременным и кормящим матерям, а также при индивидуальной непереносимости. Побочные действия могут возникать в виде тошноты, рвоты, отрыжки, метеоризма, запоров, головокружений, бессонницы, может быть кашель.
Лансопразол – капсулы, принимаются перорально 30мг в один приём в сутки. Длительность курса лечения 4 недели. При необходимости можно продлить ещё на 2-4 недели. Имеет противопоказания при беременности в первом триместре, во время лактации, при аллергии на препарат. Побочные эффекты незначительны - редко высыпания на теле, поносы, запоры.
Существует 5 поколений блокаторов Н2-гистаминовых рецепторов. К ним относятся циметидин, ранитидин, фамотидин, квамател, роксатидин и др.
Квамател – порошок белого цвета и прозрачный растворитель для приготовления составов для инъекций. Вводится внутривенно, при дозе 20-40мг подавляет выработку соляной кислоты на 10-12 часов. Рекомендуется колоть дважды в сутки по 20мг. Противопоказан в случае гиперчувствительности, беременности, кормлении грудью, детям, злокачественных новообразованиях. При приёме препарата может возникать сухость во рту, тошнота, дискомфорт в животе, повышенная усталость, аллергические проявления.
Антацидные препараты представлены на фармацевтическом рынке такими препаратами, как алка-зельтцер, алмагель, гастал, гастерин, маалокс, натрия гидрокарбонат, ренни, фосфалюгель и др.
Ренни – таблетки, эффект от приёма которых наступает через 3-5 мин. Во рту разжёвываются или держатся до полного растворения. Разовая доза – 1-2 таблетки, но не более 16 в сутки. Повторять приём можно после 3 часов после предыдущего. Не рекомендуются при почечной недостаточности, гиперкальцемии, повышенной чувствительности к препарату. Могут возникать редкие побочные явления в виде высыпаний на коже. Для беременных не представляет опасности.
Задача цитопротекторов - обеспечение целостности слизистой оболочки желудка и её устойчивости против агрессивной среды. Такими средствами являются препараты висмута: де-нол, сукральфат, мизопростол, пентоксифиллин.
Сукральфат – выпускается в таблетках, в гелевой форме, в суспензии. Единоразово принимается 0,5г 4 раза в сутки, можно сделать 2 приёма по 1г. Длительность терапии месяц-полтора. При необходимости продлевается до 3 месяцев. Противопоказан при аллергиях на компоненты, детям до 4 лет, при почечной недостаточности. Применение препарата может сопровождаться тошнотой, рвотой, сухостью слизистой рта, головными болями, кожными аллергиями.
Витамины
Застойная гастропатия часто приводит к торможению всасывания витамина В12 (цианокобаламина), следствием чего становится его недостаток в организме. Роль цианокобаламина в процессах жизнедеятельности человека очень большая: нормализация жирового обмена, перенос водорода, выработка протеина, анаболическое действие, укрепление иммунитета, регуляция кроветворных процессов, нормализация давления, поддержка репродуктивной функции. Его дефицит приводит к хронической усталости, шуму в ушах, головокружению, головным болям, ухудшению зрения, снижению умственных способностей, эмоциональной подавленности. Витамин может вводится подкожно, внутримышечно и внутривенно один или два раза в день. Разовая доза составляет 0,1-0,2г. Он плохо всасывается, но одновременный приём с фолиевой кислотой улучшает этот процесс. Витамин В12 содержится в таких продуктах, как морская капуста, печень, соя, молоко, сыр, яйца, говядина, домашняя птица, рыба. Параллельный приём с большим количеством витамина С снижает его впитывание из пищи.
Физиотерапевтическое лечение
Физиотерапевтическое лечение застойный гастропатии должно, в первую очередь, включать в себя, физические упражнения и дыхательную гимнастику, направленные на укрепление мышечной ткани внутренних пищеварительных органов и брюшных мышц живота. Хорошо тонизируют организм, усиливают моторику и улучшают кровоснабжение желудка умеренная физическая нагрузка и дозированная ходьба на свежем воздухе. При наличии болевого синдрома применяют электрофорез с новокаином, папаверином. Тепловые процедуры при наличии эрозий, язвенных процессов, полипов не применяются. Из бальнеологических процедур рекомендуются минеральные воды внутрь и ванны из них. Для лечения большое значение имеет температура воды и время приёма относительно приёма пищи. Внутрь при застойной гастропатии принимается по пол стакана тёплой минеральной воды за 1-1,5 часа до еды. При возникновении кровотечений, перерождённых язвах в злокачественные опухоли водолечение противопоказано.
Народное лечение
Народное лечение предлагает свои рецепты лечения застойных гастропатий, которые применяются в комплексе с основным лечением. Один из них – это ложка растительного нерафинированного масла, лучше оливкового, натощак перед едой. Также используется мумиё, растворённое в молоке. Принимать до еды по трети стакана в течение 10 дней. После трёхдневного перерыва можно повторить. Во многих народных рецептах упоминается мёд. Вот несколько таких: в пол стакана тёплого отвара овса (1 стакан зёрен на литр воды, томить на медленном огне 2-2,5 часа) добавить чайную ложку мёда, принимать за 20 мин. до еды; в сок моркови добавлять мёд, пить по ¼ стакана 3 раза в день перед приёмом пищи; в 100мл свежего картофельного сока размешать чайную ложку мёда, принимать натощак несколько раз в день.
[69], [70], [71], [72], [73], [74]
Лечение травами
Используя для лечения травы, необходимо обращать внимание на характер их воздействия на слизистую – угнетают выработку желудочного сока или же способствуют этому. Так, при пониженной кислотности применяют аир болотный: корневище растения измельчают, чайную ложку кладут в стакан кипятка, пол часа настаивают. Пьют до еды по трети стакана. Очень популярно при лечении гастритов и гастропатий алоэ. Это растение обладает бактерицидным, противовоспалительным, иммуностимулирующим действием. Оказывает хорошее лечебное действие при эрозиях, повышенной кислотности, заживляет воспалённые участки слизистой. Для получения сока используют растение не моложе 3 лет. Свежий сок пьют за 30мин. до еды по чайной ложке, можно добавлять мёд. Мягкое, но сильное положительное влияние на органы желудочно-кишечного тракта оказывает календула. Настой календулы (2 ст. ложки на литр воды) пьют перед едой 3-4 раза в день. Возможны сочетания с другими травами, помогающими при застойной гастропатии: ромашкой, тысячелистником, зверобоем, корнем алтея и др.
Гомеопатия
Гомеопатия наравне с другими консервативными методами лечения применяется для борьбы с застойной гастропатией. На её вооружении такие препараты, как гастрикумель, гастро-гран, гастрокинд, иберогаст, меркурид, язбин и др.
Гастро-гран – имеет широкий спектр действия на патологии желудочно-кишечного тракта. В период обострений класть под язык 7 гранул 3-5 раз в день. В период ремиссии достаточно двух раз по 5 гранул, для профилактики – 5 штук раз утром натощак. Побочные эффекты не выявлены, противопоказаний нет.
Гастрокинд – нормализует работу пищеварительных органов, устраняет тяжесть в желудке, тошноту, метеоризм. Применяется в педиатрии. Детям до 6 лет назначается одна таблетка под язык или в измельчённом виде до 5 раз в день за пол часа до или после приёма пищи, старше – 2 таблетки до 6 раз в сутки. Противопоказан пациентам к гиперчувствительностью к компонентам средства и с лактазной недостаточностью. На начальной стадии лечения может возникнуть аллергия. В этом случае требуется снизить дозу.
Иберогаст – нормализует перистальтику органов желудочно-кишечного тракта, снижает симптомы диспепсии, спазмы. Доза приёма для детей – 6-15 капель, в зависимости от возраста, до еды 3 раза в сутки; 20 капель для взрослых, запивая небольшим количеством воды. Противопоказанием есть индивидуальная непереносимость препарата. Возможны побочные действия в виде тошноты, рвоты, аллергий.
Меркурид – показан при гастритах, язвенных явлениях желудочно-кишечного тракта, полипах. Рекомендуемая доза – детям 3 гранулы 3 раза на протяжении суток, взрослым – 7 гранул. Препарат принимается за 15 минут до еды, либо через час после. Курс лечения до месяца.
Язбин – изготовлен из ингредиентов растительного и животного происхождения с цитопротекторным, противовоспалительным действием, стимулирует пищеварительный процесс. Принимается за 15-20 минут до еды по 2 таблетки 2 раза в день. Редко может проявляться побочный эффект в виде тошноты, диареи, кожных высыпаний. Противопоказан детям до 10 лет, при язвенных кровотечениях, варикозе пищевода, беременным и в период лактации.
Оперативное лечение
При застойной гастропатии возникают случаи, требующие оперативного вмешательства. Оперативное лечение состоит в удалении повреждённых участков желудка. Может проводиться полноценная операция или же прибегают к лапараскопическому методу. Последний носит название гибридной операции или же мануально-ассистированной. Специальные приборы вводят внутрь через маленькие надрезы, хирург управляет ими, следя за своими действиями на мониторе, проводя необходимые манипуляции, например, по иссечению язвы или удалению опухоли. Такие операции ещё не очень распространены, но очень эффективны, т. к. значительно снижают продолжительность и травматичность вмешательства.
Диета при застойной гастропатии
Одним из важных условий успешного лечения застойных гастропатий является соблюдение диеты. В данном случае не требуется жёстких ограничений в еде, но необходимо воздерживаться от употребления продуктов, раздражающих слизистую, грубой пищи. Главный рецепт – не есть большие объёмы еды, делая паузы между приёмами 2-3 часа. От острого, жирного, сильно горячего и холодного необходимо воздерживаться.
[75], [76], [77], [78], [79]
гастропатия - причины, симптомы, диагностика и лечение
НПВП-гастропатия – патологическое изменение слизистой оболочки желудка, вызванное приемом нестероидных противовоспалительных препаратов. Заболевание проявляется «голодной» или ночной болью в эпигастрии, тошнотой, изжогой, метеоризмом. В половине случаев симптомы болезни отсутствуют или слабо выражены. Диагностика гастропатии основывается на выявлении связи патологической симптоматики с началом приема НПВП, данных ЭГДС и гастрографии. Во время лечения по возможности отменяют НПВП, назначают Н2-блокаторы, ингибиторы протонной помпы, аналоги простагландина Е1. При развитии осложнений проводят хирургическое вмешательство, предполагающее остановку кровотечения, ушивание дефекта или резекцию желудка.
Общие сведения
НПВП-гастропатия (нестероидная гастропатия) - поражение верхних отделов желудочно-кишечного тракта, которое развивается на фоне приема НПВП. Нестероидные противовоспалительные средства являются наиболее востребованной группой препаратов, применяемых для снятия воспаления и уменьшения боли в ревматологической, кардиологической, хирургической практике. За последние 10 лет потребление нестероидных медикаментов выросло в 3 раза. Термин «НПВП-гастропатия» впервые был предложен в 1986 г. американским ученым С. Ротом для обозначения повреждений слизистой желудка на фоне терапии НПВС, отличных от дефектов при язвенной болезни. Нестероидная гастропатия развивается у 30% пациентов, длительно принимающих НПВС. Подавляющее большинство составляют лица пожилого и старческого возраста.
НПВП-гастропатия
Причины НПВП-гастропатии
Заболевание возникает при непрерывном лечении нестероидными препаратами в течение 4-х и более недель. Существует ряд дополнительных факторов, наличие которых увеличивает риск формирования гастропатии. К ним относятся:
- Пожилой возраст. У пациентов старше 65 лет ввиду возрастных изменений ЖКТ (сокращения числа секреторных клеток, уменьшения выработки соляной кислоты и желудочных ферментов, снижения моторной функции, атрофических изменений оболочек желудка) повышается вероятность развития гастропатии во время приема НПВС.
- Язвенная болезнь желудка в анамнезе. Прием нестероидных лекарственных средств оказывает негативное воздействие на скомпрометированную слизистую оболочку, вызывая повторные эрозивные изменения. Наличие Halicobacter pylori усугубляет течение заболевания, провоцируя формирование изъязвлений.
- Большая лекарственная нагрузка (высокие дозы, продолжительная терапия и/или совместный прием нескольких НПВП). Превышение рекомендуемой суточной дозы увеличивает риск возникновения гастропатии в 4 раза. При комбинированном приеме различных НПВП побочные действия препаратов суммируются. Максимальный риск развития гастропатии отмечается на первом месяце употребления медикаментов. Затем вероятность несколько снижается. Данный феномен можно объяснить адаптацией слизистой ЖКТ к действию НПВС.
- Сочетание НПВП с другими лекарственными препаратами. Совместное использование НПВС и глюкокортикостероидов увеличивает риск развития поражений ЖКТ в несколько раз. Прием НПВС на фоне лечения антикоагулянтами повышает вероятность возникновения эрозивного кровотечения.
- Женский пол. По статистике, женщины чаще и не всегда оправданно употребляют нестероидные препараты (при менструальной боли в животе, головной боли на фоне усталости и стресса).
- Вредные привычки. Курение и алкоголь оказывают губительное действие на гастродуоденальную слизистую, вызывая ее раздражение и воспаление. Пагубные зависимости в сочетании с приемом НПВП увеличивают риск появления эрозивно-язвенных изменений.
В современной гастроэнтерологии вероятность возникновения болезни оценивается, исходя из количества факторов риска у пациента, принимающего НПВС. Градация определяет вероятность формирования НПВП-гастропатии и ассоциированных с ней осложнений. Выделяют 3 степени риска:
- Высокая. Предполагает наличие 2-х и более факторов риска или/и осложненной язвы желудка в прошлом. Пациентам рекомендовано избегать назначения НПВС. При необходимости нестероидные препараты следует назначать с осторожностью: в минимальной дозе, под «прикрытием» протекторной терапии.
- Умеренная. Формируется при одновременном воздействии 1-2 факторов риска, при наличии неосложненной язвы в анамнезе. При назначении НПВП пациенты должны получать протекторную терапию.
- Низкая. Предполагает отсутствие факторов риска. В этом случае пациентам не требуется назначение профилактических препаратов.
Патогенез
Современные представления о природе развития НПВП-гастропатии базируются на циклооксигеназной теории. Механизм действия нестероидных препаратов заключается в ингибировании фермента циклооксигеназы (ЦОГ), который играет важную роль в синтезе простагландинов (ПГ) - медиаторов воспаления. Подавление выработки ЦОГ приводит к уменьшению воспаления. Существуют 2 разновидности фермента: ЦОГ-1 и ЦОГ-2. Первый влияет на синтез ПГ, которые регулируют целостность слизистой ЖКТ, функцию тромбоцитов и скорость почечного кровотока. Второй принимает участие в синтезе ПГ непосредственно в очаге воспаления.
Токсический эффект НПВП связан с неселективным подавлением ПГ. Если снижение выработки ЦОГ-2 вызывает уменьшение воспаления, то ингибирование ЦОГ-1 приводит к ухудшению микроциркуляции и питания слизистой, уменьшению защитной функции преимущественно в антральной части желудка. Нарушение трофики ведет к формированию изъявлений и эрозий. Системное действие НПВП не зависит от способа употребления медикаментов (пероральный, парентеральный, ректальный). В первые дни приема препаратов развивается местное токсическое действие на слизистую желудка. При пероральном использовании НПВП трансформируются в кислой среде желудка и проникают в эпителиоциты, вызывая их разрушение. На месте повреждения клеток образуются микроэрозии.
Симптомы НПВП-гастропатии
Клинические проявления заболевания различны. В 40-50% случаев патология протекает бессимптомно, а диагностировать болезнь удается на этапе развития осложнений. В остальных случаях отмечается тошнота, чувство тяжести и болезненные ощущения в области эпигастрия, метеоризм, снижение аппетита. Боль возникает на голодный желудок, чаще в ночное время суток. Обращает внимание несоответствие результатов эндоскопического исследования клинической картине болезни. У ряда пациентов при отсутствии боли и диспепсических явлений отмечаются множественные изъязвления слизистой желудка и, наоборот, у пациентов с выраженной симптоматикой отсутствуют эндоскопические изменения слизистой оболочки.
Осложнения
Наиболее частым осложнением болезни является кровотечение из язвенных дефектов. При отсутствии экстренных гемостатических мер данное состояние может привести к развитию геморрагического шока и летальному исходу. Перфорация язвы способствует проникновению желудочного содержимого в брюшную полость, что влечет за собой развитие перитонита. При попадании токсинов в кровоток формируется выраженная интоксикация. Продолжительное течение перитонита с признаками нагноения может привести к проникновению патогенных микроорганизмов в кровь и возникновению сепсиса.
Диагностика
Ввиду вариабельности симптомов, расхождений в клинической и эндоскопической картине болезни диагностика НПВП-гастропатии вызывает значительные трудности. При постановке диагноза целесообразно провести следующие исследования:
- Осмотр гастроэнтеролога. Специалист после расспроса и сбора анамнеза выявляет четкую связь развития симптомов болезни с началом приема НПВП.
- Эзофагогастродуоденоскопия. ЭГДС позволяет определить локализацию и остроту эрозивного процесса, количество изъязвлений и состояние слизистой ЖКТ. НПВП-индуцированные эрозии характеризуются преимущественно антральной локализацией, небольшими размерами, отсутствием воспалительных изменений и гистологических признаков гастрита. В ходе исследования проводится биопсия язв, эрозий для морфологического исследования. При развитии небольшого кровотечения эндоскопист выполняет хирургический гемостаз.
- Рентгенография желудка с контрастированием. Используется при невозможности проведения ЭГДС. Для лучшего результата выполняют двойное контрастирование, с помощью которого визуализируется дефект слизистой в виде контрастного пятна стенки желудка.
- Лабораторные обследования. Играют второстепенную роль в диагностике гастропатии. При подозрении на инфицирование хеликобактер назначают тесты на выявление бактерии (ИФА, ПЦР, исследование биоптатов и др.). Для исключения кровотечения проводят анализ кала на скрытую кровь. рН-метрия позволяет определить кислотность желудочного сока и обнаружить агрессивные факторы риска.
Дифференциальная диагностика патологии проводится с язвенной болезнью желудка. Нестероидная гастропатия чаще поражает верхний отдел ЖКТ и, в отличие от классической ЯБЖ, возникает у пожилых людей. Болезнь дифференцируют со злокачественными новообразованиями желудка, синдромом Золлингера-Эллисона. Для исключения сопутствующей патологии со стороны печени, поджелудочной железы, желчного пузыря выполняют УЗИ брюшной полости.
Лечение НПВП-гастропатии
Лечение заболевания направлено на эпителизацию эрозивно-язвенного дефекта, коррекцию НПВП-терапии, предупреждение осложнений болезни. В первую очередь необходимо решить вопрос об отмене нестероидного противовоспалительного препарата. Если такая возможность существует, пациенту показано применение блокаторов Н2-рецепторов второго и третьего поколений. Если отменить НПВП не представляется возможным, больному назначаются ингибиторы протонной помпы (ИПП). Терапия проводится непрерывно в течение 1-2 месяцев. Для профилактики и лечения используются аналоги простагландинов Е1, которые обладают цитопротекторным действием, увеличивая образование слизи в желудке, подавляя ночную и стимулированную (пищей, гистамином) секрецию. При выявлении хеликобактер пилори проводят эрадикационную терапию антибактериальными препаратами.
При возникновении осложнений (кровотечение, перфорация) выполняют хирургическое вмешательство. Для прекращения кровотечения проводят эндоскопические гемостатические мероприятия с одновременным парентеральным введением коагулянтов. При массивном кровотечении, больших язвенных дефектах, прободении язвы выполняют иссечение и ушивание дефекта, резекцию желудка, гастроэнтеростомию.
Прогноз и профилактика
При грамотном применении НПВП, своевременном выявлении факторов риска и проведении медикаментозной профилактики гастропатии прогноз заболевания благоприятный. Бесконтрольный прием нестероидных препаратов, длительное течение болезни с развитием осложнений может вызывать серьезные жизнеугрожающие последствия (перитонит, сепсис). Профилактика нестероидной гастропатии включает выявление и уменьшение количества факторов риска, прием НПВП только по назначению врача. При использовании НПВП предпочтение следует отдавать селективным препаратам, блокирующим преимущественно ЦОГ-2. Пациентам с эрозивно-измененной слизистой необходимо раз в полгода проходить эндоскопическое исследование ЖКТ.
причины, симптомы, диагностика и лечение
Если задуматься, то у всех людей на планете были или есть проблемы с пищеварением. Многие даже не догадываются о том, что в их организме «созревает» бомба. Неправильное питание, несоблюдение диеты и режима, небрежность в приготовлении пищи или слишком эксцентричные вкусовые пристрастия могут проявить себя в будущем не с самой лучшей стороны.
Застойная гастропатия: что это такое? Как лечить?
Все результаты воспалительного процесса в желудке можно условно разделить на две категории. Это знакомые всем гастриты и гастропатии. При гастрите поражается слизистая желудка, на ней видны эрозии и незначительные изъязвления. При этом человек испытывает дискомфорт после приема слишком острой, горячей или холодной пищи. Каждый хоть раз в жизни сталкивался с ним, особенно в то время, когда был молод и жил отдельно от родителей.
При гастропатии никаких существенных изменений в слизистой желудка не происходит. На ней видны небольшие участки воспаления – и только. Однако это благополучие обманчиво. На клеточном уровне повреждения все же есть. Клетки эпителия разрушены, а их восстановление замедленно, по сравнению с нормой.
Застойной же гастропатией называют нарушение моторики желудка и пассаж ее по пищеварительному каналу вплоть до тонкого кишечника.
Лечение патологии включает в себя медикаментозную терапию, прием витаминов, определенную диету и отказ от вредных привычек. Также рекомендуется вести здоровый образ жизни, включающий прогулки на свежем воздухе.
Распространенность
Врачи по всему миру регистрируют заболевания желудочно-кишечного тракта, а затем сводят полученную информацию в общую статистику, чтобы знать, какие меры предпринять для ограничения заболеваемости.
Застойная гастропатия является довольно частым патологическим процессом, даже на фоне остальных нозологий. Она возникает не только на фоне неправильного питания, но так же и при приеме некоторых лекарств, после длительного стресса, а так же ввиду несчастных случаев и как осложнение других соматических заболеваний.
Более четверти пациентов, принимающих нестероидные противовоспалительные, отмечают боли в желудке, процент гастропатий после ожогов, травм и оперативных вмешательств уже доходит до восьмидесяти. Цирроз печени и гипертоническая болезнь также вносят свою лепту в общий «котел». А учитывая, что пациенты либо не обращают внимания на симптомы, либо скрывают их от своего врача, то цифры статистики сильно занижены.

Этиология
Застойная гастропатия вызывается частым и неконтролируемым приемом неселективных НПВС (нестероидных противовоспалительных препаратов). Они назначаются часто, так как оказывают сразу несколько положительных эффектов: снижают воспаления, уменьшают температуру и отек, убирают боль. Но пациенты должны придерживаться определенных условий, которые они часто игнорируют или считают несущественными.
Второй причиной гастропатий можно назвать заболевания других систем и органов:
- опухоль поджелудочной железы;
- цирроз печени;
- портальная гипертензия.
Следующими в рейтинге идут несчастные случаи, связанные с употреблением химически активных веществ. На четвертом месте перманентный стресс и травмы головы. И только в конце списка появляются болезни ЖКТ, такие как рефлюкс желчи или кишечного содержимого обратно в желудок, антиперистальтика.
Факторы риска
Застойная гастропатия не возникает на пустом месте. Ей всегда сопутствуют действия или условия, которые усугубляют или провоцируют действие этиологического фактора.
К ним относятся:
- частое употребление алкоголя;
- большой стаж курения;
- возраст старше шестидесяти лет;
- наличие хронических заболеваний;
- наличие в желудке хеликобактер пилори (микроорганизм, вызывающий один из видов гастрита);
- язва;
- длительный неконтролируемый прием лекарств.
Некоторые из этих факторов человек не в состоянии контролировать, но чтобы развилась болезнь, необходимо иметь сочетание двух или трех пунктов из списка.
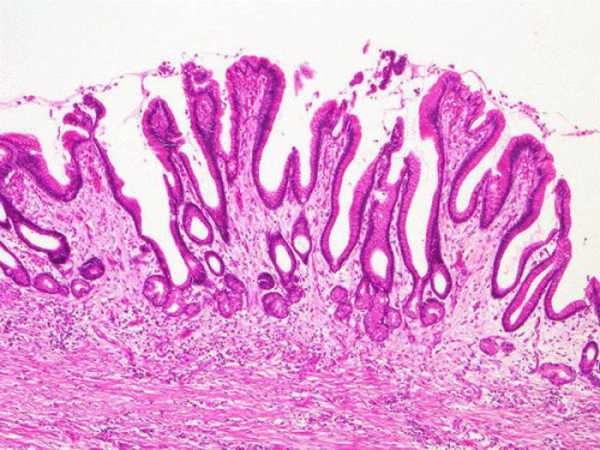
Патогенез
Грубая, горячая или острая пища в большом количестве попадает в желудок, который не в состоянии справиться с таким объемом работы. Из-за этого площадь слизистого слоя увеличивается, появляется больше складок, они становятся выше и утолщаются. Повышается микроциркуляция и проницаемость сосудов, вырабатывается больше слизи и соляной кислоты. Орган пытается справиться с перегрузками.
Антральный отдел желудка перерастягивается, что приводит к неплотному смыканию сфинктера между желудком и двенадцатиперстной кишкой. Из-за этого содержимое тонкого кишечника вместе с желчью и ферментами поджелудочной железы попадает обратно в желудок, вызывая ожоги и атрофию слизистой. Это еще больше усложняет процесс пищеварения.

Симптомы
Как же проявляет себя застойная гастропатия? Симптомы могут проявиться намного позже появления самого заболевания. Это связано с тем, что требуется время для формирования гастропатии, и на первых порах человек не замечает никаких дискомфортных для себя изменений в организме.
В более позднем периоде проявляется весь набор диспептических явлений:
- тошнота с рвотой, изжога;
- снижение или отсутствие аппетита;
- слабость;
- чувство тяжести в желудке, боль при надавливании;
- отрыжка и появление желтого налета на языке.
В запущенных случаях, когда пациент упорно игнорирует симптомы, гастропатия может манифестировать клиникой желудочного кровотечения.
Формы
Морфологически выделяют две формы застойной гастропатии – это легкая и тяжелая степень. При легком течении на слизистой обнаруживают мозаичный рисунок из складок и патологически расширенных сосудов. В тяжелых случаях, кроме этого еще имеются кровоизлияния и воспалительные пятна.
Существует еще гастропатия, которая затрагивает только антральный отдел желудка. Он расположен на границе с двенадцатиперстной кишкой, и первый поражается при рефлюксе химуса. При появлении застойных процессов в желудке, пассаж пищи через антральный отдел замедляется, что приводит к закисанию или брожению пищи. Это повышает кислотность среды и повреждает слизистую. Человек ощущает боли по ночам, изжогу, тошноту и рвоту.
Очаговая гастропатия проявляется участками покраснения на фоне гастритически измененной слизистой желудка. На этих местах могут со временем появиться язвы.

Диагностика
Гастропатия желудка не имеет специфических симптомов. Она имитирует сразу несколько заболеваний ЖКТ, поэтому с первого взгляда понять, в чем именно проблема, не в состоянии даже самый опытный врач.
Начинается все с опроса, установления времени появления первых симптомов и сбора жалоб. Затем идет осмотр и лабораторно-инструментальная диагностика. В первую очередь врач назначает общий и развернутый анализ крови, биохимические тесты, бактериологическое исследование желудочной среды для выявления хеликобактер пилори. Характерными признаками является снижение гемоглобина и уровня тромбоцитов.
Фиброгастроскопия является золотым стандартом в вопросах диагностики гастропатий. Она позволяет не только осмотреть слизистую, но и сделать забор материала для гистологического исследования. Биопсию берут из патологически измененных участков желудка.
Если требуется, то пациенту проводят сонографию органов брюшной полости, рентгенографию, КТ или МРТ.

Осложнения
Застойная гастропатия в антруме имеет склонность к осложнениям. К наиболее частым из них относят кровотечения из патологически измененных сосудов желудка. Иногда, это поздний и единственный симптом заболевания. Более чем у половины пациентов с диагнозом "гастропатия" на фиброгастроскопии обнаруживают язвы, эрозии и перфорации.
Наиболее опасным осложнением является развитие опухолевого процесса на слизистой желудка. Так как нарушается процесс восстановления слизистой, и защитная система органа работает «на износ», возможно появление неконтролируемого роста клеток на фоне воспаления.
Дифференциальная диагностика
Застойная гастропатия – крайне сложный диагноз, несмотря на кажущееся обилие симптомов. Так как она мимикрирует под другие нозологические формы, встречающиеся в ЖКТ. Самыми распространенными среди них являются гастрит, язва желудка или двенадцатиперстной кишки, стеноз привратника, недостаточность сфинктера антрального отдела, рефлюксная болезнь и другие, более экзотические болезни.
Для того чтобы сделать правильный выбор, врач назначает фиброгастродуоденоскопию, бактериальное исследование, биопсию и другие анализы. Исключив все другие варианты, остается только застойная гастропатия.
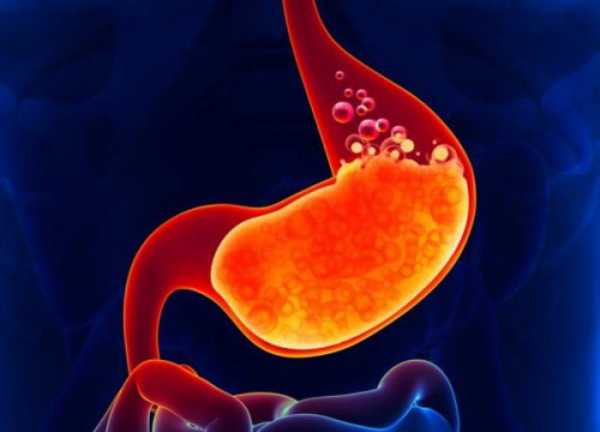
Лечение
Что же можно предпринять пациенту с диагнозом "застойная гастропатия"? Лечение начинается с выявления этиологического фактора и его устранения. Если поражение кишечной трубки имеет вторичный характер, то целесообразно направить все усилия на то, чтобы вылечить первичную патологию.
Для непосредственного купирования симптомов гастропатии используют ингибиторы протонной помпы, блокаторы гистаминовых рецепторов, антациды, антибиотики и препараты, улучшающие микроциркуляцию. Главной задачей врача является подобрать такую комбинацию лекарств, которые преумножали бы свои положительные эффекты и нивелировали побочные действия друг друга.
Не стоит недооценивать и роль поддерживающей терапии. Пациенту необходимо назначить витамины группы В, особенно В12, так как при нарушении работы ЖКТ его количество резко уменьшается. Кроме того, целесообразно принимать витамины С и К. Кроме того, больному советуют больше гулять на свежем воздухе, делать гимнастику и укреплять мышцы брюшного пресса и диафрагмы.
Питание при застойной гастропатии
Для успешного лечения необходимо соблюдать диету. И этот тезис должен прочно укорениться в голове пациента, потому что весь эффект от медикаментозного лечения сойдет на нет, если человек при первых же признаках улучшения вернется к старым пищевым привычкам.
Из рациона исключатся продукты, раздражающие слизистую: слишком горячая пища, острое, копченое, соленое и маринованное. Пищу нужно принимать дробно, мелкими порциями с перерывами в два-три часа.
Гастрит и гастропатия разница
Многие люди задаются вопросом, услышав диагноз «гастропатия», что это такое, и довольно часто путают ее с гастритом, хотя эти положения в медицине совсем различные.
Если гастрит – это патология слизистой оболочки желудка, сопровождающаяся его воспалением, то гастропатия – это наименование разных желудочных заболеваний, которые характеризуются повреждениями эпителия, сосудистой системы желудка с возможным незначительным его воспалением. При этом недуге исследования покажут покраснение поверхности органа.
По МКБ-10 код этого заболевания такой же, как и у гастрита – К29.
Описание
В медицине гастропатия желудка представляет собой нарушение функции пищеварения, которые сопровождаются ощущением дискомфорта и болями в животе, а также поражение верхних отделов ЭКТ, что появляются в результате приема медицинских препаратов, имеющих раздражающее и повреждающее воздействие на эпителий желудка и двенадцатиперстной кишки.
Эпидемиология
В настоящее время каждый второй человек на планете имеет заболевания органов пищеварения. Более 60% людей приходится на возраст выше пятидесяти лет. Картина приобретает огромные масштабы, если учитывать тот факт, что болезнь на начальных стадиях себя не проявляет.
Гастропатия встречается как у мужчин, так и у женщин, наблюдается она и у детей. У представительниц слабого пола недуг диагностируется немного чаще, связано это с проблемами на гормональном уровне.
Классификация
В медицине существует несколько классификаций гастропатии. По одной из них недуг делят на острый и хронический, согласно другой различают заболевание по стадиям, а третьи выделяют степени развития патологии. По степени развития недуга гастропатия бывает:
- 1 степени, что проявляется в несильном изменении слизистой желудка, а также небольшим снижением выработки соляной кислоты;
- 2 степень, что обуславливается более сильными патологическими процессами, нарушение клеток и омертвление эпителия желудка проходит быстрее, чем в первом случае. Но эти изменения конвертируемы, если своевременно начать лечение.
Стадии болезни зависят от ее длительности, характера течения, эффективности лечения, а также от состояния эпителия желудка. Выделяют следующие стадии гастропатии:
- Начальная стадия, характеризующаяся небольшим воспалением слизистой без изменения ее структуры;
- Хроническая, что обуславливается появлением эрозий и язв, поражением желез органа. Обычно такая стадия наступает, если заболевание запущено, поздно диагностировалось или не лечилось должным образом;
- Стадия атрофии, проявляющаяся в вырождении стенок желудка, замещении некоторых участков соединительной тканью, плохом самочувствии;
- Гипертрофия, что выступает самой тяжелой стадией, при которой происходит утолщение и огрубение стенок желудка, образование кист и аденом.
По форме болезнь делится на:
- Острую гастропатию, что возникает при воздействии на желудок алкоголя, кислот или щелочей, инфекций;
- Хроническую, характеризующуюся медленным течением с постепенным изменением эпителия органа, его атрофией, снижением функций желудка. В частых случаях данная форма недуга протекает бессимптомно;
- Умеренную гастропатию, что обуславливается превращением клеток эпителия в соединительную ткань.
Причины и факторы риска
Разные виды заболевания в настоящее время диагностируются часто. Причины появления недуга медики разделяют на внутренние и внешние. К ним относят:
- Неправильный рацион питания, употребление алкоголя и никотина, кофе, наличие инфекций;
- Недостаточное выделение ферментов в организме, которые нужны для пищеварения;
- Продолжительный прием медикаментов, ожоги и прочие травмы;
- Заброс желчи в желудок, застойные процессы;
- Неполное кровоснабжение желудка из-за образования внутренних патологий;
- Генетическая предрасположенность.

Симптоматика
Сначала болезнь не проявляет никаких признаков. В частых случаях первые симптомы закрываются теми, что присущи иным недугам, на плане которых развивается гастропатия. Спустя некоторое время гастропатия симптомы имеет, как и при гастрите, она сопровождается болевыми ощущениями и тяжестью в желудке, метеоризмом, тошнотой и изжогой.
Кроме этого нарушается аппетит, появляются рвоты, после которых самочувствие больного становится лучшим. У половины пациентов наблюдается нарушение образования желчи, нарушается тонус толстого кишечника, образуются запоры.
Если есть патология антрального отдела желудка, то возможно появление кровотечений в органе, стул становится красноватого оттенка, в рвотных массах есть примесь крови.
Гастропатия у детей
В детском возрасте данное заболевание стоит на втором месте после ОРВИ. При этом недуг обычно возникает внезапно и протекает стремительно. Гастропатия может наблюдаться в грудном возрасте в период перехода на искусственное вскармливание или как аллергическая реакция на пищу. Также часто недуг провоцируют инфекции, прием медикаментов, молочные смеси и просроченные продукты.
Гастропатия проявляется слабостью, беспокойством, болевым синдромом в области живота, отсутствием аппетита, диареей, тошнотой и рвотой. Острая форма нередко переходит в хроническую, характеризующуюся болями, чувством дискомфорта в желудке.
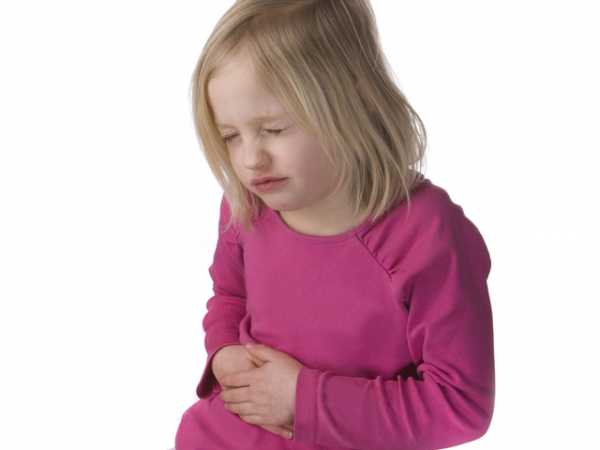
Разновидности
Рассматривая, что такое гастропатия, необходимо отметить, что под данным термином подразумевается большое количество заболеваний желудка. Разновидности этих недугов зависит от описания, интерпретации болезни, а также от окончательного заключения.
Антральная гастропатия
Данный вид гастропатии развивается в атральном отделе желудка, что отвечает за измельчение пищи и дальнейшее ее продвижение в двенадцатиперстную кишку. Здесь происходит выделение слизи, способствующей нейтрализации соляной кислоты, а также выработке гормонов серотонина, гастрина и эндорфина.
Даная патология вызывает понижение скорости переработки пищи, поэтому появляются застойный эффект и брожение. Больной начинает ощущать тяжесть и болевой синдром. Несвоевременное лечение приводит к развитию язв, которые легко излечить.
Ассоциированная и индуцированная гастропатия
К этим видам заболевания относятся патологии, что появились в результате приема НПВП при лечении различных болезней. Такие препараты способны вызывать повреждения слизистой оболочки желудка, развитие язв и эрозий, кровотечения, создавать непроходимость органа.
Гастропатия атрофическая
При данном виде заболевания клетки желудочных желез утрачивают способность справляться со своими задачами, они порождают себе подобных в результате аутоиммунной реакции, происходит мутация, которая приводит к выработке слизи вместо соляной кислоты. Особую опасность при этом являет развитие злокачественных новообразований.
Гастропатия гиперемическая
Эта патология характеризуется повышением наплыва крови к желудку, что приводит к покраснению слизистой, ее отечности и появлению кровоподтеков. Гиперемическая гастропатия может распространяться на различные отделы органа или размещаться на небольших его участках.
Гипертрофическая гастропатия
Патология выступает в виде деформации слизистой и мышечной оболочек желудка, в результате чего появляются доброкачественные новообразования.

Гастропатия гиперпластическая
При этом заболевании наблюдается сильное увеличение клеток желез желудка, поэтому ткани разрастаются, появляются складки и наросты внутри органа. К данной патологии относят такие недуги, как синдром Менетрие, болезнь Золлингера-Эллисона, а также гиперсекреторный гастрит.
Диффузная гастропатия
Эта патология распространяется на все тело желудка, она проявляется в структурных изменениях слизистой оболочки органа и проявляет такие же симптомы, как и гастрит. Заболевание может иметь острую или хроническую форму.
Гастропатия застойная
Характеризуется застойная гастропатия нарушением моторики ЖКТ. Она проявляется образованием язв и эрозий в антральной части органа и верхнем отделе кишечника. При этом нарушается кровоснабжение этих органов в результате пагубного влияния никотина и алкоголя, инфицирования бактерией Хеликобактер.
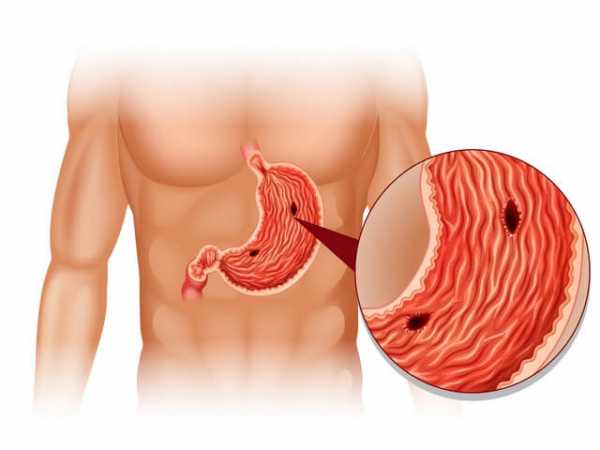
Зернистая гастропатия
При этом заболевании наблюдается образование на стенках желудка наростов в виде зерен, размер которых может колебаться от нескольких миллиметров до одного сантиметра. Недуг в основном наблюдается у представителей сильного пола, которым больше сорока лет. Начальная стадия болезни не проявляет симптомов, дальнейшее ее развитие приводит к нарушению обмена белков.
Гастропатия катаральная
Катаральная поверхностная гастропатия является самой простой формой недуга, характеризующимся распространением воспалительного процесса на верхний слой слизистой оболочки органа. Это может провоцировать увеличение выработки соляной кислоты или, наоборот, ее недостаточность.
Главной причиной развития недуга является пищевое отравление, травмы и прочее.
Лимфоидная (лимфоцитарная) гастропатия
Данное заболевание встречается очень редко. Оно характеризуется образованием на эпителии желудка лимфоцитов, которые имеют вид фолликулов. Происходит это из-за воздействия бактерии Хеликобактер, что провоцирует разрастание складок лимфоидной ткани.
Гастропатия папулезная
В медицине папулезная гастропатия выступает эрозией, которая не затрагивает глубокий слой эпителия желудка и поддается лечению. Патология обуславливается появлением папул в различных отделах органа. Папулы могут быть как одиночными, так и множественными.
Портральная гастропатия
Патология слизистой желудка возникает из-за расширения сосудов. Так, в венах повышается давление, капилляры расширяются, наполняясь кровью. При данной патологии на слизистой оболочке наблюдаются мозаичные рисунки, красные фрагменты или черно-коричневый рисунок.
Воспалительный процесс при этом недуге отсутствует.
Гастропатия эрозивная
При воздействии различных факторов на слизистую оболочку желудка может возникнуть эрозивная гастропатия, характеризующаяся наличием эрозий от одного до семи сантиметров, что похожи на прыщи с впадиной. Патология может не проявлять никаких симптомов, в некоторых случаях возникает болевой синдром в подреберье с правой стороны, а также желудочные кровотечения.
Язвенная гастропатия
Этот вид заболевания носит острую форму и обуславливается появлением таких симптомов, что и при интоксикации. Если при этом наблюдаются сгустки крови в рвотных массах, немедленно нужно обратиться в медицинское учреждение, чтобы избежать негативных последствий.
Осложнения
Не вовремя начатое или неэффективное лечение недуга может поспособствовать развитию анемии, появлению новообразований, кровотечений в желудке, нарушению пищеварения и моторики желудка. В некоторых случаях длительное протекание болезни может вести к развитию онкологии.
Диагностика
Для установления точного диагноза не достаточно изучение анамнеза и проявлений заболевания, поэтому гастроэнтеролог проводит лабораторную, инструментальную и дифференциальную диагностику. Сначала берется для анализа часть ткани желудка, затем применяют тест на кислотность и пепсин.
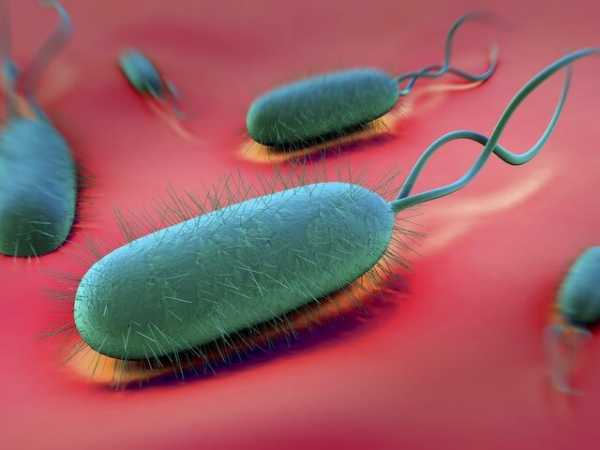
Лечение
Любая гастропатия лечение требует ферментами, обезболивающими препаратами и гастроцитопротекторами. Также могут быть назначены средства, которые снижают выработку соляной кислоты в желудке.
При обнаружении бактерии Хеликобактер врачи назначают больному антибиотики. Хирургическое вмешательство проводят тогда, когда возникло кровотечение в желудке, которое нельзя остановить. В этом случае применяют лапароскопию.

Прогноз и профилактика
Если заболевание своевременно и эффективно лечить, оно не представляет опасности для жизни. Негативный прогноз будет в том случае, когда болезнь запущена и приводит к развитию новообразований злокачественного характера, а также при наличии пернициозной анемии.
Изучив причины развития гастропатий, рекомендуется сконструировать таким образом методы профилактики, чтобы обезопасить свой организм от негативных внешних и внутренних воздействий. Прежде всего, нужно следить за своим рационом, отказаться от пагубных привычек, не злоупотреблять медицинскими препаратами, избегать стрессовых ситуаций.

Сегодня проблемы с желудком есть почти у каждого человека, только не все обращаются к врачам. Каждый второй, обращавшийся в клинику для обследования желудочно-кишечный тракт, получал неутешительный диагноз. Распространению эрозивной гастропатии способствует экология, хаотичное употребление пищи, некачественные продукты, употребление алкоголя и табака, прием лекарств.
Поставив больному диагноз гастропатия, доктор должен уточнить ее форму, так как это слово включает в себя несколько заболеваний желудка – например, гастропатия эрозивная.
Гастрит и гастропатия – разные заболевания, соответственно, история лечения у них различная. При гастрите воспаляется слизистая оболочка желудка, а гастропатия подразумевает изменения ткани стенок и сосудов желудка.
Симптомы гастропатии
После того, как будут проведены клинические исследования и сданы в лабораторию анализы, врач диагностирует форму заболевания. Эпителиальный слой клеток, расположенный на внутренней поверхности желудка, служит защитным барьером – на нем образуется слизь, которая не позволяет соляной кислоте разъедать ткани.
Определив, насколько повреждены стенки желудка, можно поставить точный диагноз, какое именно заболевание имеется у пациента.
| Гиперемическая гастропатия | Слизистая красная, с отечностью, сосуды расширены, в стенках желудка наблюдается усиление кровотока. |
| Геморрагическая | Повреждение тканей сосудистой системы, наблюдаются желудочные кровотечения. |
| Эритематозная | Наблюдаются покраснения на отдельных участках или на всей слизистой оболочке. |
| Застойная гастропатия | Моторика желудка нарушена, на стенках появляются мелкие язвы, нарушается кровоснабжение. |
| Папулезная гастропатия | На тканях желудка появляются папулы в виде небольших припухлостей, они расположены на поверхности; при заживании рубцы не остаются. |
| Эрозивная гастропатия | На слизистой оболочке появляются язвы. |
Стадии заболевания
В зависимости от времени заболевания, качества лечения и состояния желудка можно определить стадию развития болезни.
| Начальная стадия заболевания | Структура слизистой не нарушена, на ней наблюдаются незначительные воспаления. |
| Хроническая стадия заболевания | Появляются язвы и эрозии, происходит поражение секреторной железы. |
| Гипертрофическая стадия заболевания | На слизистой образуются аденомы и кисты. Стенки желудка принимают утолщенную форму и грубеют, такая стадия является самой опасной. |
| Атрофическая стадия заболевания | Происходит вырождение желудочных стенок, на некоторых участках появляется соединительная ткань, свидетельствующая о запущенности болезни. |

У младенца это заболевание может проявиться во время перехода на искусственные смеси. Если малышу не подходит питание, оно может спровоцировать аллергию. Различные инфекции, прием лекарств, неправильно подобранное питание, продукты с просроченным сроком годности – все это может спровоцировать болезни ЖКТ. Дети не могут пожаловаться на боль, поэтому родителям нужно внимательно следить за состоянием ребенка.
Гастропатия эрозивная – что собой представляет заболевание
Эрозивная гастропатия – заболевание, которое может вызвать желудочные кровотечения; на стенках желудка образуются эрозии, язвы. Причины болезни – долгое употребление лекарственных препаратов, раздражающих ткани желудка.
Бактериальные заражения могут спровоцировать обострение. Излияния желчи и травмы могут негативно воздействовать на ЖКТ, провоцировать заболевание. Иногда болезнь протекает незаметно, иногда появляется боль под правым ребром.
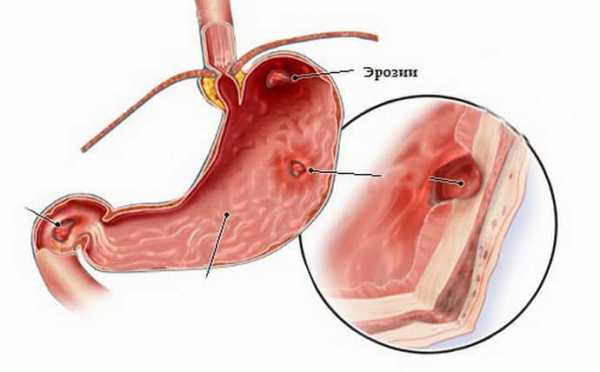
Гастропатия застойная – причины возникновения заболевания
Проявляется болезнь нарушением активности желудочно-кишечного тракта. В верхнем отделе кишечника и в желудке появляются эрозии и язвочки, в результате чего ухудшается снабжение кровью пораженных участков.
Застойная гастропатия может развиваться на фоне заболевания печени, патологии в почках, воспаления поджелудочной железы. Зачастую заболевание появляется от постоянного употребления противовоспалительных нестероидных препаратов. Эти лекарства имеют свойства снимать температуру, уменьшать отеки, снижать воспалительные процессы в организме, уменьшать болевые ощущения.
Такие препараты часто назначают врачи, да и сами больные без контрольно употребляют их, чтобы скорее избавиться от болей, и в итоге получают застойную гастопатию.

Причины возникновения заболевания
- Прием противовоспалительных нестероидных препаратов.
- Болезнь печени, почек, поджелудочной железы.
- Возвращение желчи или содержимого кишечника назад в желудок.
Неправильное питание играет большую роль в возникновении застойной гастропатии у людей среднего и старшего возраста. Чтобы не провоцировать болезнь, им нужно придерживаться определенной диеты.
Диагностика заболевания
Данное заболевание протекает незаметно, специфические симптомы отсутствуют. Распознать болезнь трудно, поэтому назначаются лабораторные обследования и анализы, на основании которых озвучивают диагноз. Перечень необходимых обследований, которые должен пройти больной:
- Общий анализ крови.
- Развернутый анализ крови.
- Биохимические тесты.

- Бактериологические исследования содержания желудка.
- Фиброгастроскопия.
- Биопсия.
- Ренгенография.
- Сонография органов брюшной полости.
- МРТ или КТ.
Лечение
Лечение гастропатии зависит от типа и степени заболевания. Общие рекомендации, которые подойдут для всех больных, заключаются в следующем:
- не употреблять спиртные напитки и не курить;
- вести правильный образ жизни – заниматься спортом, много гулять, соблюдать режим дня, разработать для себя диету и питаться, придерживаясь ее;
- не принимать лекарства, способные усугубить протекание болезни.
Кроме этих рекомендаций, все остальные дает врач. Как уже говорилось выше -лечение гастропатии зависит от тяжести заболевания. Если болезнь протекает в острой форме, следует промыть желудок, ведь обострение может спровоцировать пищевое отравление некачественными продуктами питания. Если у больного хроническое заболевание – лечение назначают после обследования.

Радикальные меры
Операцию назначают в том случае, если в желудке начинается кровотечение, которое нельзя остановить. Иногда рекомендуют оперативное вмешательство, если лечение лекарствами не дает желаемого результата, а больной чувствует себя плохо.
Диета при болезни желудка
Диету назначает врач – она зависит от тяжести заболевания. Вот некоторые рекомендации, которые пригодятся больным, у которых наблюдается проблема с ЖКТ.
| 1. | Суточный объем продуктов делят на мелкие порции, перерывы между едой не должны быть большими. |
| 2. | Еда должна готовиться на пару или вариться, жареные блюда запрещены. Если наступило обострение – пищу принимать только жидкую, протертую. |
| 3. | Сильно горячую или холодную еду употреблять нельзя. |
| 4. | Для восстановления тканей слизистой желудка нужно сбалансировать потребление белков и жиров. Такие пропорции ускорят выздоровление. |
| 5 | Нельзя употреблять пряности, насыщенные бульоны, консервы, свежий хлеб и булочки, жирные и жареные блюда. |
| 6. | Бобовые, ржаной хлеб, редиску – продукты, содержащие грубую растительную клетчатку, также следует исключить. |
| 7. | Чтобы не раздражать стенки желудка, следует ограничить потребление соли. |
Такие рекомендации помогут больному замедлить процесс болезни, и помочь выздороветь.

Лечение народными средствами
Эрозивный желудок можно вылечить сбором , которые рекомендуют заваривать и пить в теплом виде. Каждую траву нужно готовить, придерживаясь рецепта.

Ниже приведен список растений, которые рекомендуют травники:
- Кора дуба
- Ромашка
- Подорожник
- Календула
- Чабрец
- Шалфей
- Зверобой
- Семена льна и т.д.
Гастропатия может маскироваться под другие заболевания такие как: —острый гастрит—, —бульбит—или —дисбактериоз кишечника—. Только врач может поставить точный диагноз и выписать правильное лечение.
Гастропатия – заболевание, которое имеется у многих, поэтому нельзя игнорировать его, в надежде, что оно пройдет само. Это болезнь, которая поддается лечению, но важно ее не запускать. Придерживаясь диеты и ведя правильный образ жизни, можно поддерживать хорошее физическое состояние и минимизировать симптоматику.
Впервые услышав о гастропатии, люди путают поставленный диагноз с гастритом. Между тем, это два совершенно разных понятия. Гастритом называют воспаление слизистой желудка. Но если у человека обнаружены несколько желудочных заболеваний, которые сопровождаются незначительным воспалением эпителия, повреждением сосудов, другими патологиями, ему ставят диагноз гастропатия. Согласно МКБ-10, заболевание имеет код К29.
Общая информация
Итак, в вашей медицинской карте появилась запись гастропатия – что это такое, в чем отличие от гастрита? Официальная медицина разделяет эти понятия и классифицирует гастропатию как нарушение пищеварения. Болезнь сопровождается дискомфортом, болями в животе различного характера. Верхние отделы поражаются после приема лекарств, оказывающих раздражающее воздействие на эпителиальную ткань.
Основное отличие в том, что воспаление выражено слабо. Изменения эпителия незначительны, но деятельность желез нарушена. В результате, происходит сбой процессов пищеварения.
Согласно официальной статистике, каждый второй житель имеет проблемы с пищеварительной системой. На начальной стадии гастропатия никак не проявляет себя, поэтому быстро переходит в хроническую форму. Болеют взрослые и дети. Среди женщин болезнь встречается чаще – это объясняется гормональной перестройкой организма.
Классификация заболевания
Выделяют четыре стадии. Они зависят от таких факторов, как состояние эпителия, длительность недуга и эффективность проведенного лечения.
- На начальной стадии слизистая слегка воспаляется. Однако ее структура остается неизменной.
- Если болезнь запущена, была диагностирована слишком поздно, наступает хроническая стадия. Возможно появление ран, поражение желез.
- Игнорируя хроническую стадию, можно заработать атрофию. Стенки видоизменяются, отдельные участки замещаются соединительной тканью. Самочувствие больного резко ухудшается.
- Четвертая стадия. Стенки гипертрофированы, покрыты кистами, аденомами. Больной тает на глазах, катастрофически теряет вес.
Острый приступ гастропатии возникает в результате воздействия химических веществ (кислота или щелочь, выпитые по ошибке), инфекции или алкогольных напитков. Впрочем, даже хроническая стадия болезни может протекать бессимптомно. Эпителий меняется и атрофируется, функции желудка снижаются. Возможно превращение эпителиальных клеток в соединительную ткань.
Факторы риска. Что вызывает болезнь?
Риск заболеть гастропатией существенно возрастает, если:
- Человеку исполнилось 50 и более лет.
- Имеются другие хронические заболевания.
- В организме происходят гормональные изменения.
- Медицинские препараты принимаются бесконтрольно.
- Все проблемы со здоровьем пренебрегаются.
Бывает такое, что кто-то из родных болел гастропатией. Может быть генетическая предрасположенность. К другим причинам, провоцирующим недуг, относятся:
- Наличие в организме инфекций.
- Питание неправильное и нерегулярное.
- Вредные привычки: прием наркотических веществ, алкогольных напитков, курение.
- Желудок выделяет недостаточное количество ферментов, необходимых для пищеварения.
- Больной принимал антибиотики или НПВС на протяжении длительного времени, получил внутренний ожог и пр.
- Плохое кровоснабжение тканей, заброс желчи.
Какие симптомы?
Сложность диагностики заключается в том, что гастропатия может развиваться годами, не проявляя себя. Первые симптомы напоминают гастрит – поэтому болезни так часто путают. Появляется тяжесть, дискомфорт в желудке, не проходящий метеоризм, тошнота.
Следующий симптом – рвота, после которой человеку становится легче. Аппетит заметно снижается. Тонус кишечника нарушен, желчь образуется плохо. Не исключены запоры. Когда патология возникает в антральном отделе (так называемая антральная гастропатия), возможны незначительные кровотечения. Стул приобретает красноватый оттенок. Иногда примеси крови видны даже в рвотных массах.
Детская гастропатия. В чем особенность?
Первое место в списке распространенных детских болезней занимает ОРВИ, второе досталось гастропатии. В отличие от «взрослой версии», детская протекает стремительно. Она может возникнуть внезапно в грудном возрасте, когда малыш переходит на искусственное вскармливание. Аллергия на пищу – еще одна причина. Спровоцировать недуг могут молочные смеси, желудочно-кишечные инфекции, просроченные продукты.
Основные симптомы детской гастропатии:
- Сильные боли.
- Слабость, беспокойство.
- Тошнота, диарея.
- Рвота, плохой аппетит.
Острая форма может перерасти в хроническую – и тогда болезнь затянется на долгие годы.
Разновидности
Понятие «гастропатия» предполагает огромное количество желудочных заболеваний. Чтобы установить точный диагноз, врач оценивает состояние слизистой оболочки, размеры желудочных стенок, патологии и симптомы. Для интерпретации используют самые разные методы клинической диагностики, нередко подключают биопсию. Официальная медицина предлагает такую классификацию гастропатии:
Антральная
Нетрудно догадаться, что данная форма локализуется в антральном отделе. Именно он отвечает за измельчение пищи, продвижение в 12-перстную кишку. Пищеварительный орган выделяет слизь, принимает участие в выработке серотонина.
Из-за возникшей патологии качество переработки снижается. Начинаются застойные процессы – они сопровождаются тяжестью. Если не лечить антральную гастроскопию, возникают язвы и эрозии. К счастью, избавиться от недуга несложно.
Индуцированная, ассоциированная
Само слово индуцировать означает «влиять». То есть, заболевание возникло под влиянием чего-либо. При лечении различных заболеваний людям часто приходится употреблять нестероидные противовоспалительные препараты. Однако они имеют ряд побочных эффектов, один из которых – повреждение слизистой. Вызванная приемом НПВП гастропатия протекает бессимптомно, диагностируется случайно. Не исключены кровотечения и непроходимость органа.
Атрофическая
Одна из наиболее опасных форм. Клетки перестают справляться с основными задачами. Происходит аутоиммунная реакция – порождение новых клеток. Соляная кислота почти не вырабатывается, зато слизи в желудке всегда много. Мутация может повлечь образование злокачественных опухолей, поэтому гастропатия атрофическая подлежит немедленному лечению.
Гиперемическая
Основной признак болезни – аномально высокий прилив крови к желудку. Слизистая краснеет, появляется сильная отечность. Гиперемическая гастропатия возникает на небольших участках или поражает целые отделы.
Гипертрофическая
Происходит деформация слизистой, мышечной оболочки. К счастью, новообразования доброкачественные, могут быть легко удалены даже при проведении ФГДС. Основная причина – злоупотребление алкоголем и никотином, обилие жирной и острой пищи в рационе. Чаще встречается среди мужчин.
Уремическая
Какие характерные особенности имеет уремическая форма гастропатии? Обычно ее находят у больных, которые страдают хронической недостаточностью почек. Из-за проблем с расщеплением мочевины в желудке начинает образовываться аммиак. Он не только отравляет организм, но и повышает секрецию. Слизистая воспаляется, появляются мелкие ранки и кровотечения.
Впрочем, уремическая гастропатия может протекать и по другому сценарию. Обкладочные клетки становятся менее чувствительными к гастрину. На фоне этой особенности кислотность начинает снижаться, слизистая атрофируется.
Гиперпластическая
Клетки желудка при гиперпластической форме начинают увеличиваться. Это приводит к разрастанию тканей, появлению складок, наростов. Гиперсекреторный гастрит, заболевание Золлингера-Эллисона, синдром Менетрие – все они относятся к данной патологии.
Диффузная
Симптоматика напоминает гастрит. Поражает всю полость желудка. При диффузной гастропатии происходят структурные изменения.
Застойная
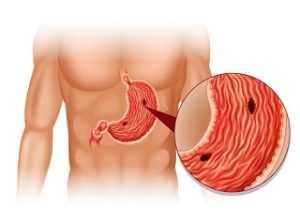 Если моторика пищеварительной системы нарушена, возникает застойная гастропатия. При обследовании желудка врач находит многочисленные язвы в антральной области, в верхних отделах кишечника. Кровоснабжение часто бывает нарушено. Что провоцирует такой недуг? В первую очередь, активация бактерии Хеликобактер, употребление алкоголя.
Если моторика пищеварительной системы нарушена, возникает застойная гастропатия. При обследовании желудка врач находит многочисленные язвы в антральной области, в верхних отделах кишечника. Кровоснабжение часто бывает нарушено. Что провоцирует такой недуг? В первую очередь, активация бактерии Хеликобактер, употребление алкоголя.
Застойная форма примечательна тем, что со временем воспалительные процессы возникают в почках и печени. Не исключено образование опухолей в поджелудочной железе.
Катаральная
Поверхностная катаральная гастропатия – простейшая форма заболевания. Воспаление не проникает внутрь, а затрагивает верхний слой. Соляная кислота вырабатывается с избытком, но возможен и обратный процесс. Основная причина катаральной формы – сильное пищевое отравление, травмы.
Зернистая
В группе риска – мужчины после 40 лет. При обследовании на стенках желудка выявляют микроскопические наросты, форма которых напоминает зёрнышки. Размеры – от 1 до 10 мм. На начальной стадии человека ничего не беспокоит, в дальнейшем возможен дискомфорт и спазмы. Обмен белков нарушается.
Лимфоцитарная
Лимфоидная или лимфоцитарная форма – редкое явление. Эпителиальная ткань покрывается лимфоцитами, имеющими вид фолликулов. Почему разрастается лимфоидная ткань, откуда складки и лимфоциты? Главный виновник патологии – бактерия Хеликобактер.
Папулёзная
Официальная медицина выделяет такую форму, как папулезная гастропатия. На слизистой оболочке вырастают папулы, которые легко поддаются лечению. Папулы бывают множественными и одиночными, поражают различные отделы. Спровоцировать появление эрозий могут спиртные напитки, бесконтрольный прием лекарств, химические ожоги.
Эрозивная
При папулезной гастропатии папулы небольшие, но при эрозивной размер ранок может достигать 7 сантиметров. Они имеют вид прыщиков с впадиной. Даже при таких серьезных поражениях эрозивная гастропатия может не проявлять себя. В редких случаях возможны желудочные кровотечения. Болезненные ощущения возникают с правой стороны, в области подреберья.
Что провоцирует эрозии? Причин действительно много – от ожогов и сахарного диабета до печеночной недостаточности и злоупотребления аспирином.
Портральная
Из-за аномального расширения сосудов возникает портральная гастропатия. Давление в венах становится высоким, происходит расширение капилляров. Они наполняются кровью, образуя мозаичные структуры на слизистой. Воспалительный процесс отсутствует, болезненных ощущений портральная гастропатия не вызывает.
Язвенная
Образование глубоких язв имеет характерные симптомы, чем-то напоминающие отравление: рвота, боли в желудке, диарея. Если больной обнаружил сгустки крови в рвотных массах, следует немедленно вызвать врача. Это поможет избежать осложнений.
Кстати, о негативных последствиях гастропатии. Если недуг не лечить, терапия была начата не вовремя или оказалась неэффективной, развивается анемия. Моторика желудка нарушается, пищеварительная система работает со сбоями. Новообразования сопровождаются кровотечениями, не исключены злокачественные опухоли.
Смешанная
Известны случаи, когда у пациентов развивалось сразу несколько форм. Например, эрозивная, катаральная и гипертрофическая. Им ставят диагноз смешанная гастропатия и проводят комплексное лечение.
Особенности диагностики
Чтобы установить точный диагноз, недостаточно просто изучить анамнез и симптоматику. В обязательном порядке назначается лабораторная, дифференциальная диагностика, не обходится и без инструментальных обследований. Кусочек ткани берут для анализа, проводят тесты на пепсин, кислотность. Также выясняют, есть ли в организме Хеликобактер. Дополнительные средства диагностики: рентгеноскопия, ультразвуковая эндоскопия.
Основная задача обследований – дифференцирование гастропатии и других схожих болезней (гастрита, язвенной болезни, панкреатита или хронического холецистита).
Как вылечить гастропатию?
Стандартная схема лечения, которую используют при гастритах, здесь не подойдет. Безусловно, врач может назначить средства, снижающие выработку кислоты, а также обезболивающие препараты. Но вместе с ними придется пить некоторые желудочные ферменты, гастроцитопротекторы. Обнаружена бактерия Хеликобактер? Подавить ее активность смогут только антибиотики.
Когда поставлен диагноз гастропатия, нельзя оттягивать лечение. При некоторых формах недуга возможно возникновение кровотечения. Остановить его консервативными методами удается не всегда. И врачи прибегают к лапароскопии. Помимо лекарственных препаратов, рекомендована диета и прием витаминов.
Обострение снято? Медикаментозное лечение может быть дополнено физиотерапевтическим. Устранить заболевание помогают такие методы:
- Магнитотерапия.
- Лечение минеральной водой.
- Аэротерапия, УВЧ и криотерапия.
- Прием хвойных, минеральных ванн.
Профилактические меры
Практически любую патологию пищеварительной системы можно предупредить или хотя бы снизить риск ее появления. В случае с гастропатией обезопасить себя от возникновения болезни вполне реально. Достаточно придерживаться 5 несложных правил:
- Внимательно следить за рационом, не допуская употребления вредной пищи.
- Как можно реже пить спиртные напитки, а лучше полностью от них отказаться.
- Не злоупотреблять противовоспалительными средствами. Иногда боль действительно можно перетерпеть. Или найти альтернативу НПВП. Особую опасность представляют препараты из класса сульфонанилидов. Они сильно раздражают слизистую. Например, спровоцировать ассоциированную гастропатию может даже одна доза нимесила.
Выводы
Вопреки распространенному мнению, гастрит и гастропатия – это два совершенно разных заболевания. Симптоматика, причины возникновения и схемы терапевтического лечения тоже отличаются. При своевременном лечении болезнь не представляет никакой опасности для жизни. Однако недооценивать ее не стоит. В запущенном виде гастропатия чревата негативным прогнозом – вплоть до злокачественных новообразований и пернициозной анемии.
что это такое, симптомы, лечение
Гастропатия – что это такое, знают далеко не все. Это патология в желудочно-кишечном тракте, диспепсический синдром при вспышке воспаления в верхних отделах желудка. Основная причина болезни – безмерный прием лекарственных препаратов, оказывающих раздражающее воздействие на слизистую оболочку желудка и двенадцатиперстной кишки.В группу риска входят:
- люди, принимающие нестероидные противовоспалительные средства в больших количествах, антикоагулянты, НПВП и глюкокортикоиды;
- люди, злоупотребляющие курением, алкоголем;
- пожилые люди, у которых изменена структура слизистой в желудке на фоне приема НПВП.
При проведении диагностики, в частности, эндоскопии желудка, слизистая желудка гиперемирована, что свидетельствует о гиперемической гастропатии или гастрите в хронической стадии, обширном воспалении в ЖКТ.
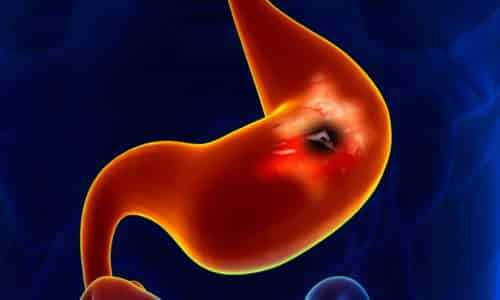
Гастропатия -это патология в желудочно-кишечном тракте, диспепсический синдром при вспышке воспаления в верхних отделах желудка.
Гиперемическая форма болезни
Гиперемическая гастропатия – это одна из форм гастропатии с захватом обширных зон в желудке или локализацией очага воспаления на одном отдельном участке. Она является осложнением на фоне гастрита или язвы.

Патологические явления в пищеварении могут происходить по причине наследственной предрасположенности.
Патологические явления в пищеварении могут происходить по причине наследственной предрасположенности.
К основным симптомам гастропатии стоит отнести:
- гиперемию слизистой;
- боль в области желудка;
- тошноту, рвоту;
- тяжесть, слабость;
- потерю аппетита.
При появлении подобных симптомов больным следует пройти обследование и обратиться к врачу – эндоскописту, который и назначит по результатам диагностики противогастритную терапию.
В случае необходимости при сильном проявлении патологии в желудке будет назначена эндоскопическая резекция. Прогнозы после проведения операции вполне благоприятные.

К основным симптомам гастропатии стоит отнести потерю аппетита.
Эритематозная гастроскопия
Эритематозная гастроскопия – это воспалительный очаг внутри желудка или синдром раздраженного кишечника. Этот вид гастроскопии не является заболеванием. Скорее всего, это патология слизистой желудка на фоне проблем с ЖКТ с появлением болезненности в центральной части желудка. Выявляется путем проведения эндоскопии при обращении к гастроэнтерологу.
У большинства людей при эритематозной гастроскопии появляется отечность, кровотечение даже от незначительного соприкосновения с эндоскопом на слизистой, как первичное поражение органа.
Различают:
- диффузную эритематозную гастроскопию при развитии воспаления практически по всей поверхности слизистой, либо большей ее части;
- очаговую при локализации отдельного очага воспаления на одном каком-то небольшом участке.
Чем раньше будут выявлены причины эритематозной гастроскопии и проведены лечебные меры, тем больше шансов на быстрое выздоровление.

Эритематозная гастроскопия выявляется путем проведения эндоскопии при обращении к гастроэнтерологу.
Эритематозная гастроскопия протекает в хронической и острой форме. Симптомы, как правило:
- тошнота и рвота после приема пищи;
- диспепсические расстройства;
- постоянное чувство переполнения желудка;
- появление изжоги;
- анемия, вялость, слабость;
- резкое снижение веса;
- гастрит, который негативно отражается на волосах, ногтях.
Воспаление в слизистой желудка приводит к нарушению работы ЖКТ и диспепсическим явлениям. Симптомы начинают проявляться в комплексе. Бывает, что тяжесть в желудке возникает после приема обычной воды, ухудшается аппетит, неизбежны запоры при воспалении кишечника или диарея, метеоризм после приема фруктов, овощей. Больной быстро худеет, теряет силы и слабеет. К сожалению, не все люди при появлении подобных симптомов спешат за лечением к врачу.
Гипертрофическиое поражение слизистой желудка
При наличии широких складок и утолщений на слизистой после проведения гистологического обследования выявляется развитие воспалительного процесса или гастрита, гиперплазии железистого эпителия, атрофии слизистой.
Подробнее об атрофии слизистой оболочки желудка можно прочитать в этой статье.
Диагностируется гипертрофическая гастропатия путем проведения биопсии, но представляет трудности для врачей, поскольку введение щипчиков в полость слизистой оболочки в полном объеме невозможно.
При данной форме гастропатии поражению подвержена базальная часть желез, на слизистой появляются валики и ямки, способные мутировать и в дальнейшем образовывать мукоциты. Содержимое ямок постепенно заполняется слизью, а эпителий уплотняется и трансформируется в кишечные эпителиоциты. После чего возможно появление кисты любых размеров, кишечной метаплазии, париетальных тяжей.
В зависимости от очага поражения также возникает и развивается очаговая или диффузная гиперплазия. Гипертрофическая гастропатия наблюдается при наличии инфильтрата лимфоцитов после взятия материала на биопсию. Данная форма встречается у детей или взрослых, быстро трансформируется в атрофический гастрит, что может стать причиной развития опухоли с локализацией в поджелудочной железе, либо хронической язвы желудка, двенадцатиперстной кишки.
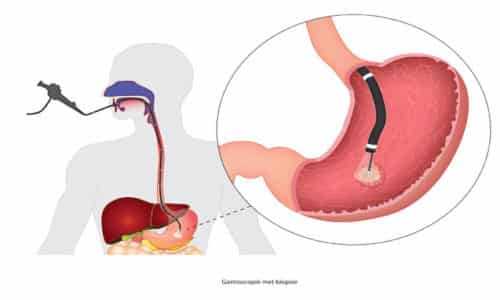
Диагностируется гипертрофическая гастропатия путем проведения биопсии, но представляет трудности для врачей.
При смешанном типе гастропатии происходит продуцирование слизи и клеток в гиперплазию. Наблюдаются лимфоцитарный, ассоциированный гастрит после проведения эндоскопического исследования. При этом увеличены складки в желудке, эпителиальные клетки в слизистой пребывают в большом количестве.
Только проведение эндоскопии или фиброгастродуоденоскопии позволит дать полную оценку состояния слизистой желудка, пищевода и двенадцатиперстной кишки, назначить гастроэнтерологом адекватное лечение в дальнейшем.
В чем заключается лечение?
Для устранения подобной патологии при поражении в ЖКТ, вызванном НПВС, назначается Нексиум. Возможно применение Нексиума в целях профилактики пожилым людям, когда язва или гастрит желудка наблюдаются практически у каждого.
Именно препараты группы h3, гистаминоблокаторы, ранитидин способны устранить неприятные симптомы и хронический гастрит, привести к нормализации слизистой желудка.
При эритематозной, папулезной гастропатии незаменима диета с исключением из рациона всех раздражающих слизистую продуктов. Питание должно быть дробным, мелкими порциями. Обязательно стоит отказаться от вредных привычек: курения, алкоголя.
При гастропатии возможно назначение вяжущих препаратов, антацидов, ингибиторов протонной помпы.
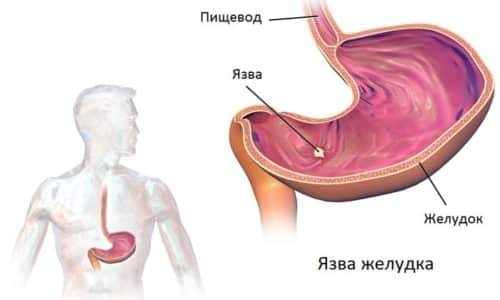
Если не обращаться своевременно к гастроэнтерологу при появлении неприятных симптомов, то возможны осложнения в виде язвы желудка.
Иногда не обойтись без проведения оперативного вмешательства по иссечению пораженных участков в желудке инструментами.
Если не обращаться своевременно к гастроэнтерологу при появлении неприятных симптомов, то возможны осложнения в виде язвы желудка, опасной диабетической гастропатии, когда слизистая воспалена на фоне диабета.
Гиперпластическая гастропатия на фоне диабета может привести к появлению пузырьков на стопах и пальцах рук, незаживающих ранок и язвочек, поражению почек, патологическим изменениям в обменных процессах и в системе кровообращения, структурах кровеносных сосудов.
В дальнейшем такая ситуация может привести к параличу желудка, замедлению его своевременного опорожнения на фоне поражения нервной системы или атрофии работы мышц ЖКТ, параличу всех органов пищеварительного тракта. Не остается незамеченным и сердце, которое тоже будет подвержено патологическим изменениям, развитию аномалий. Может возникнуть дисфункция сердечной мышцы, затем сердечная недостаточность. Также выйдет из строя печень при скоплении гепатоцитов на фоне избыточного накопления жира, разовьется кома при диабете, инсулиновой недостаточности, нарушится метаболизм. Состояние станет угрожающим для жизни.
С целью минимизации рисков рецидивов при гастропатии, предупреждения дальнейшего развития больным необходимо:
- соблюдать все рекомендации и предписания врача;
- искоренить вредные привычки;
- постоянно бороться с лишним весом;
- отрегулировать питание.
[morkovin_vg video=”lQnlE8MJPEo;5O1y61Nyo94″]
Гастропатия сама по себе не опасна и прогноз благоприятный при налаживании питания, ведении правильного образа жизни. Эти симптомы появляются впервые при неприятных болях в желудке, тяжести, тошноте, изжоге. Но в дальнейшем они способны перерасти в серьезные болезни: гастрит, язву или рак желудка, и пренебрегать уже такими симптомами, откладывать поход к врачу не стоит.
Гастродуоденопатия : что это такое, симптомы, лечение, диета
Проявления гастродуоденопатии можно классифицировать по разным признакам. Некоторые проявления гастропатий не являются диагнозами - это заключения после проведения обследований ЖКТ. Рассмотрим более подробно эти состояния.
[16]
Эритематозная гастродуоденопатия
Эритематозная гастродуоденопатия — это не заболевание, а заключение при эндоскопическом исследовании. Отмечают, покраснение слизистой оболочки желудка и ее ранимость. Наиболее часто наблюдается при поверхностном гастрите. Эритематозная гастродуоденопатия подразделяется на очаговую и распространенную.
Причинами эритематозной гастропатии являются:
- нерациональное питание;
- поражения желудка микотической инфекцией и патогенными микроорганизмами;
- нарушениях метаболических процессов;
- повреждения вследствие приема раздражающих веществ (алкоголь, лекарственные средства)
- стрессовые ситуации
- наследственный фактор
- вредные привычки.
[17], [18], [19]
Гиперемическая гастродуоденопатия
Гиперемическая гастродуоденопатия, как и эритематозная не является диагнозом. Это заключение, которое составляет врач при эндоскопическом исследовании. Оно говорит о том, что при обследовании имеет место покраснение, кровоподтеки и отечность слизистой оболочки желудка.
Эрозивная гастродуоденопатия
Эрозивная гастродуоденопатия представляет собой дефектные участки (эрозии) на поверхности слизистой оболочки желудка или кишечника.
Эрозивная гастропатия может развиться при:
- травмах;
- ожога;
- стрессах;
- агрессивном воздействии лекарств, например, аспирина, преднизолона;
- злоупотреблении алкогольсодержащих напитков;
- сахарном диабете,
- сепсисе,
- тяжелых состояниях, которые сопровождаются почечной, сердечной либо печеночной недостаточностью.
Эрозивная гастропатия является следствием недостаточного снабжения кровью слизистой оболочки желудка, чрезмерном выделении соляной кислоты. Возникновению эрозий способствует зараженность ЖКТ микробами (хеликобактер пилори), рефлюкс из кишечника в желудочный просвет.
Дефекты на слизистой образуются бессимптомно или имеют место:
- голодные боли в желудке,
- кислая отрыжка,
- изжога,
- тяжесть в правом подреберье,
- вздутие живота,
- желудочные кровотечения.
Выявляют эрозии при гастроскопии (изучение слизистой желудка при помощи эндоскопического зонда).
Эрозии подразделяют на острые и хронические. Размеры острых язв составляют 1-2 мм. При ликвидации повреждающего фактора заживают не более семи дней. Хронические эрозии по внешнему виду напоминают прыщи, диаметром 3-7 мм, со срединным вдавлением.
Эрозивная гастродуоденопатия сопутствует разным заболеваниям и её терапия определяется основным диагнозом.
[20]
Застойная гастродуоденопатия
Появление застойной гастродуоденопатии является следствием нарушения моторики желудка и кишечника.
Застойная гастродуоденопатия проявляется тем, что пища, содержащаяся в желудке и кишечнике частично перерабатывается. Из-за недостатка ферментов и слабой моторики ЖКТ слизистая оболочка постепенно претерпевает атрофические изменения. При этом пищевой комок (химус) не может полноценно двигаться дальше по ЖКТ.
При застойной гастродуоденопатии возникает дуодено-гастральный рефлюкс - заброс пищевого комка из двенадцатиперстной кишки в желудок, так называемая "отрыжка". Опасны эти явления в первую очередь тем, что в разных отделах ЖКТ находятся свои специфические ферменты и активные вещества, а при попадании их в другие места происходит воздействие на слизистые, что приводит к появлению гастритов и язвенной болезни.
Симптомокомплекс данного патологического состояния стерт или остается незамеченным из-за основного заболевания. Провоцирующие факторы - курение, употребление алкоголя в больших количествах, язвенная болезнь, заражение бактериями Хеликобактер пилори.
Комплекс терапевтических мероприятий сложен. Общей рекомендацией, как и для всех заболеваний ЖКТ, является диета. Из рациона питания исключаются - жирная, острая, пряная, копченая, соленая пища; используются - овощи, фрукты, нежирная свинина, говядина, крольчатина, курятина. Из крупяных изделий - гречневая, овсяная, ограничиваются манная и рисовая.
[21], [22], [23], [24]
Катаральная гастродуоденопатия
Катаральная гастродуоденопатия возникает вследствие заброса желудочного или кишечного содержимого в пищевод. В норме, в пищеводе щелочная среда. Содержимое желудка имеет кислую среду, которая пагубно воздействует на верхние отделы пищеварительного тракта. Основные причины рефлюкса:
- Неправильное питание.
- Заболевания органов пищеварительной системы.
- Повышение внутрибрюшного давления (ношение сильно облегающей одежды, наклоны туловища вперёд после приема пищи, беременность и повышенная масса тела.
- Ослабление нижнего пищеводного сфинктера.
Болезненный процесс не всегда ощутим. Болезнь, до появления более серьёзных поражений слизистой оболочки никак себя не проявляет. Симптоматика катарального эзофагита настолько расплывчата, что по ней трудно определить заболевание.
Признаки катарального эзофагита:
- Появляется чувство жжения за грудиной, возникающее после еды.
- Беспокоит изжога после острой или сухой пищи. Иногда это ощущения царапанья в горле или саднения.
- Отрыжка и тошнота.
- Боль в зоне грудной клетки, являющиеся следствием спазма мышц пищевода.
- Сильное выделение слюны проявляется как защитная реакция на попадание содержимого желудка, имеющего кислую среду в пищевод.
Для постановки диагноза катаральная гастродуоденопатия необходимо пройти комплекс исследований:
- рентгенография пищевода;
- мониторинг уровня кислотности;
- эзофагоскопия;
- эзофагоманометрия (исследования моторной функции органа).
Основным в лечении катаральной гастродуоденопатии является диета и рациональное питание.
[25], [26], [27], [28], [29], [30]
Очаговая и диффузная гастродуоденопатии
Во время проведения исследования желудочной полости с использованием эндоскопа могут обнаруживаться очаговые и диффузные области патологического изменения слизистой оболочки. Одним из нарушений целостности слизистой оболочки является очаговая или диффузная (распространенная) эритематозная гастродуоденопатия. Очаговый вариант диагностируется, если процесс имеет локальное распространение. Когда изменения захватывают большую площадь слизистой оболочки, то говорят о диффузной патологии. Это значит, что цвет слизистой оболочки желудка окрашен в яркий красный цвет. В здоровом состоянии ее цвет - розовый с оттенком серого. Красный оттенок слизистой свидетельствует о том, что клетки испытывают на себе процесс острого воспаления. Может быть поставлен диагноз поверхностного гастрита.
[31], [32], [33], [34], [35]
Поверхностная гастродуоденопатия
Наиболее часто встречаются такие патологии - поверхностный гастрит и поверхностный дуоденит.
Поверхностный гастрит предшествует начальной стадии гастрита, давая о себе знать не значительными проявлениями. Своевременно назначенное и адекватно проведенное лечение поможет избавиться от заболевания, в иначе становится хронической.
Смотря, в каком отделе появилась данная патология выделяют: антральный; фундальный; поверхностный и пангастрит.
Поверхностный дуоденит представляет собой воспаление двенадцатиперстной кишки, при котором утолщаются складки слизистой, может возникать отечность внутренних органов.
Поверхностный дуоденит проявляется как следствие существующих болезней: язва желудка, воспаление слизистой желудка, тонкого кишечника. Как отдельное заболевание поверхностный дуоденит возникает редко.
Протекает волнообразно. Стадии обострений чередуются с ремиссией и постепенно переходят в более тяжелые формы.
Периоды чередуются, пока поверхностный дуоденит не станет хроническим.
Предотвратить язвенный процесс поможет терапия поверхностного гастрита, которая предполагает использование медикаментозных препаратов и рациональное питание. Прекрасно их дополняют народные методы.
Атрофическая гастродуоденопатия
Это общее название патологий при заболевании ЖКТ. Она проявляется в виде атрофического гастрита или дуоденита.
Атрофический гастрит - патология характеризующаяся потерей полноценной работоспособности секреторными железами, которые прекращают в достаточном объеме выработку компонентов желудочного сока. Железы превращаются в более простые функциональные единицы, вырабатывающие слизь вместо желудочного секрета. Обычно эти процессы происходят на фоне сниженной рН желудка.
Опасность атрофического гастрита в том, что она способна повлечь появление онкопроцессов в ЖКТ.
Атрфический дуоденит обычно протекает с некрозом кишечных ворсинок и истончением слизистой оболочки. Нарушение выработки секретина, пакреозимина, соматостатина, мотиллина и др. вызывает нарушение деятельности ниже расположенных отделов ЖКТ, что сказывается на всем организме. Больные с хроническим дуоденитом имеют астенические, психо-эмоциональные и вегетативные изменения.
[36], [37], [38], [39], [40], [41], [42]
Эритематозная гастропатия, что это такое и как лечится
После эндоскопического обследования врач может поставить заключение: эритематозная гастропатия – это патологическое состояние, не является самостоятельным клиническим заболеванием, а выступает в роли тревожного симптома, в основном поверхностного гастрита.
Что собой представляет
При эритематозной гастропатии возникает гиперемия (покраснение) верхнего слоя слизистой оболочки желудка. Происходит это по причине процессов воспаления, обычно не затрагивающих глубокие слои тканей, которые провоцируют отёчность и приток крови, вызванный расширением капилляров.
Воспаление при гастропатии обычно менее выражено, чем при истинном гастрите, и затрагивает лишь поверхностные слои, поэтому часто именуется как поверхностный гастрит.
Встречается в диффузной и очаговой форме.
- Очаговая форма ещё называется эритематозная антральная гастропатия, чаще обнаруживается в антральном отделе желудка. Главным образом отличается локальным характером повреждений, воспаление и отёк слабо выражены.
- Диффузная (распространённая) гастропатия охватывает обширную часть поверхности слизистой в разных отделах. При отсутствии адекватного лечение приводит к гастриту, язве желудка.

По степени тяжести условно разделяют первую и вторую стадии. Отличаются они степенью поражения эпителия.
Причины
Воспаление и эритема желудка может быть вызвана рядом причин:
- Нарушение кровообращения.
- Инфекционные заболевания.
- Химические ожоги.
- Лекарственный (медикаментозный гастрит).
- Неправильное питание.
- Нарушение обменных процессов вследствие других патологий.
- Другие раздражающие факторы (курение, алкоголь).
- Немаловажную роль играет режим дня, стрессоустойчивость.
Вероятность возникновения эритематозной гастропатии зависит от защитных факторов желудка, общей сопротивляемости организма, наследственности.
Симптомы
Поскольку гастропатия это воспаление, она сопровождается типичными симптомами нарушения пищеварения:
- Тяжесть в подреберье.
- Боли в эпигастрии.
- Отрыжка воздухом.
- Тошнота и рвота, после еды.
- Постоянный белый налёт на языке.
На начальных этапах протекает полностью бессимптомно, дальше либо проходит самостоятельно (если провоцирующие факторы оказывали непродолжительное воздействие), либо усугубляется и переходит во вторую, более опасную, стадию.
Диагностика
Раннее обнаружение даёт больше шансов на успешное выздоровление. Диагностируется гастропатия обычно при исследованиях на другие расстройства. Заключение ставится при подтверждении морфологических изменений слизистой, характерных воспалительным процессам и только после фиброгастродуоденоскопии (ФГДС).
Перед диагностикой следует соблюдать некоторые рекомендации, за несколько дней не употреблять алкоголь, жирные блюда, газированные напитки. Исключить, или хотя бы уменьшить, количество выкуриваемых сигарет.
Эндоскопическое исследование иногда становится причиной эритематозной гастропатии, в таких случаях её называют – эндоскопический синдром, обычно специального лечения не требует.
Лечение
Для того чтобы правильно лечить гастропатию, перед началом терапии устанавливают факторы вызвавшие гиперемию, это могут быть разные лекарственные средства или постоянное неправильное питание. Чем быстрее устранить причину, тем быстрее наступит выздоровление.
Важным моментом в лечении является обнаружение сопутствующих заболеваний, ими часто бывает хронический или эрозивный гастрит, гастродуоденит, ГЭРБ.
Медикаменты
Если установлено, что причиной гастропатии являются принимаемые лекарственные средства, желательно попросить врача заменить их. Если в данной ситуации это невозможно, применяют медикаменты, защищающие желудок от пагубных факторов.
Лекарства, которые могут назначаться при эритематозной гастропатии:
Пишите в комментариях.Не стесняйтесь разбираться в интересующей Вас проблеме вместе. Задать вопрос >>>
- Антисекреторные (Омепразол, Нольпаза, Кваметел, Париет). Снижают выработку основного раздражителя слизистой – соляной кислоты.
- Гастропротекторы (Де-нол, Викаир, Викалин). За счёт содержащегося в составе висмута оказывают вяжущее и противовоспалительное действие, защищают стенки органа. Помогают бороться с бактерией, вызывающей язву желудка.
- Антацидные средства (Алмагель, Маалокс, Гастал). Понижают кислотность, следовательно, агрессивность среды желудка. Связывают и выводят патогенные вещества.
- Регулирующие моторику (Ганатон, Итоприд). Могут быть назначены в случае застойных явлений в желудке и, последующим за этим брожением и гниением.
Хорошие результаты даёт комплексное лечение с народными средствами. Используют травы: желудочные сборы, ромашку, фенхель. В основном они направлены на мягкое снятие воспаления, улучшение пищеварения. Семена льна, кисель из овса применяются как обволакивающее, защищающее желудок домашнее средство.
Особенно осторожным нужно быть с лекарствами группы НПВС, из-за своего ульцерогенного действия они часто являются причиной патологий желудка.
Питание
Важной составляющей лечения остаётся правильное питание. Исключаются продукты раздражающие слизистую: кислое, острое, солёное, копчёное, жареное, газировки, алкоголь кофе и другие. Рекомендуется готовить в пароварке и больше внимания уделять таким блюдам, как каши, кисели, бульоны. Противопоказано употребление горячей или холодной пищи.

Прогноз
Гастропатия эритематозного типа не опасна, но требует своевременного лечения, в противном случае она может усугубляться и, без лечения врача, привести к гастриту, язве или гастродуоденопатии.
При появлении первых симптомов быстро и полностью избавиться от недуга позволяет своевременная медикаментозная терапия и правильная диета.
Эритематозная гастропатия : что это такое и как лечить?
Если эритематозная гастропатия возникла как симптом гастрита в хронической форме, её лечат в ходе терапии основной болезни. См. лечение хронического гастрита
Основным методом устранения патологии является соблюдение назначенного пищевого рациона, в который включаются продукты, оказывающие благотворный эффект на желудочную слизистую. При этом порции еды должны быть не слишком большими, а приёмы пищи рекомендуется совершать с интервалом в 2-3 ч.
Важно также полностью отказаться от употребления спиртного и курения. Не следует самостоятельно, без назначения врача, принимать лекарства, способные стать причиной гиперемии слизистой.
Лекарства
Лекарства, которые назначаются при таком заболевании – это Гастрофарм и Гастроцепин. Эти препараты способствуют восстановлению желудочной слизистой.
Таблетки Гастрофарм нужно принимать перед едой (за полчаса) – разжевать и запить водой либо размельчить, смешать с тёплой кипячёной водой и выпить раствор. При лечении гастрита в острой либо хронической форме, а также при повышенном уровне кислотности желудочного сока рекомендуются такие дозировки: для взрослых 1-2 шт., для детей возраста 3-12 лет – 0,5 шт., в возрасте 12-18 лет – 1 шт. Пить 3 р./сут. на протяжении 30 дн. Если в случае острого гастрита требуемый эффект не получен, разрешается повысить в 2 раза суточную дозировку. Эффект от терапии обычно начинает проявляться к концу 1-й недели лечения.
При лечении желудочной язвы либо язвы 12-перстной кишки для взрослых дозировка составляет 3-4 шт. трижды в день на протяжении 30 дн.
Как средство профилактики таблетки нужно пить трижды в день по 1-2 шт. на протяжении 15 дн. Если вы злоупотребляете табаком либо спиртным: 1-2 шт. 2-3 р./сут.
Гастроцепин нужно принимать 2 р./сут. перед едой (за полчаса). Суточная дозировка составляет 50-150 мг, а средняя одноразовая доза – 50 мг. Курс лечения должен длиться 1-1,5 мес. Лекарственный раствор нужно вводить внутримышечно либо внутривенно 2 р./сут. Разовая дозировка составляет 2 мл. Среди побочных эффектов препарата: головные боли, аллергия, ощущение сухости во рту, расширение зрачков, запор, задержка мочеиспускания, расстройство аккомодации, а также тахикардия. Среди противопоказаний: гипертрофия простаты и глаукома.
Народное лечение и лечение травами
Для лечения эритематозной гастропатии рекомендуется часто пить настойки и отвары из трав – как в виде отдельного напитка, так и в виде добавки к некрепкому чаю. Терапию нужно проводить, готовя отвары в соответствии с рецептами, предназначенными именно для устранения гастрита. При этом требуется учитывать уровень кислотности желудочного сока – повышенный либо пониженный.
Если кислотность понижена, самым эффективным средством будет капустный сок – он должен быть свежим, а пить его следует подогретым. Иногда после приёма свежего сока может тошнить – в таком случае необходимо пить его через 4 ч после отжима. Рекомендуется пить по 0,5 стак. 2 р./сут. ежедневно. Готовый сок может храниться в холодильнике 1,5 сут., не теряя своих лечебных свойств.
Если же кислотность повышена и наблюдается сильная изжога, наилучшим средством будет настойка из коры берёзы. Её нужно измельчить, взять 2 ст.л. ингредиента, залить их 2 стак. воды (температура 60 градусов). Далее настаивать на протяжении 3 ч, после чего процедить и пить по 0,5 стак. 3 р./сут. Через 15 минут после употребления настойки нужно съедать по 1 ст.л. растопленного тёплого сливоч.масла, а спустя ещё 15 мин можно начинать приём пищи. Лечебный курс длится 3 нед.
[32], [33], [34], [35]
Оперативное лечение
Оперативное лечение является самой крайней мерой. По сравнению с хирургической операцией более щадящим способом является резекция. Чтобы выполнить её, через рот в желудочную полость вводится узкая длинная трубка, оснащённая видеокамерой, источником света и прочим оборудованием, необходимым для проведения процедуры. Используя эту трубку, врач удаляет участки патологически измененной желудочной слизистой.
Диета при эритематозной гастропатии
Выявив наличие симптомов эритематозной гастропатии, очень важно не переедать во время восстановительного периода. Перегружать свой желудок пищей нельзя, следует есть часто, но маленькими порциями.
Нужно каждый день есть продукты, которые восстанавливают слизистую и не раздражают желудок. Например, следует употреблять кисель, различные каши, а также куриный бульон. Помните, что пища не должна быть очень горячей (такие блюда строго запрещаются) – температура должна быть комфортной, тёплой.
Вместо крепкого чёрного чая и кофе необходимо пить либо травяной чай, либо простую чистую воду. Также нужно обязательно отказаться от спиртных напитков (с любым процентом содержания алкоголя), а также курения.
Такая диета позволяет сделать быстрее процесс восстановления желудочной слизистой, а также предотвращает преобразование эритематозной гастропатии в гастрит в хронической форме либо желудочную язву.
[36], [37], [38]