Висцеральная боль что это такое
Анатомо-физиологические особенности болевого синдрома висцерального генеза
Висцеральные сенсорные пути
Восприятие боли начинается активацией ионицепторов, содержащих свободные окончания малых С-афферентных волокон. Сильная механическая стимуляция, высокая и низкая температура могут активировать эти рецепторы. Кроме того, вещества, образующиеся в месте повреждения или воспаления, такие как брадикинин, гистамин, серотонин и простагнакцины, либо прямо активируют болевые рецепторы (брадикинин).Внешняя иннервация желудочно-кишечного тракта состоит из парасимпатических и симпатически нервов которые осуществляют передачу информации через афферентные (сенсорные) и эфферентные волокна. Сенсорная афферентация от кишечника передается по афферентным волокнам блуждающего нерва или спинномозговым афферентным волокнам. Центральное звено вагусной афферентации находится в ядрах солитарного тракта, а эфферентные волокна идут на периферию в составе симпатических нервов.
Блуждающий нерв не передает боль от кишечника, поскольку висцеральная боль передаются только по спинномозговым афферентным путям. Эти нервные волокна часто идут в составе симпатических нервов. Тела клеток висцеральных афферентных нейронов образуют синапсы с боковыми и другими нейронами в основании задних корешков. Клетки задних рогов, передающих боль, получают информацию также от периферических иононицептивных волокон. Эта двойная иннервация лежит в основе ощущения иррадиирующей боли, которая может сопровождать висцеральные боли.
Спинномозговые афферентные волокна, по-видимому, содержат разнообразные нейротрансмиттеры, такие, как субстанция Р, кальцитонин, холецистокинин, соматостатин, динорфин и аминокислота глутамин. Оказалось, что субпопуляции сенсорных нейронов, иннервирующих различные области, например кровеносные сосуды, кожу и внутренние органы, могут иметь определенные нейротрансмиттеры. Периферические окончания чувствительных нейронов также, вероятно, участвуют в некоторых так называемых «эфферентных» функциях, включающих вазодилатацию, сокращение и расслабление гладкой мускулатуры и деполяризацию эфферентных нейронов в превертебральных ганглиях.
Высшая нервная деятельность может оказывать сильное угнетающее действие на восприятие боли. Нисходящие волокна, берущие начало в среднем мозгу, в перивентрикулярном сером веществе и в хвостатом ядре образуют синапсы с различными структурами афферентных путей передачи боли. Эти волокна участвуют в угнетении передачи болевого ощущения. Нейроны этой системы имеют опиатные рецепторы, а в данных отделах мозга отмечены высокие концентрации эндорфинов. Антагонист морфина, — налоксон снимает угнетение боли, происходящее после активации данной системы. Эти ингибиторные механизмы позволяют центральным отделам модифицироватъ болевые импульсы.
Психологические особенности, культурный и образовательный уровни пациента и даже условия, при которых возникло какое-то повреждение, являются факторами, влияющими на индивидуальное восприятие специфических болевых стимулов. Сильное возбуждение снижает порог чувствительности боли, а уменьшение возбуждения и депрессия значительно его повышают.
Факторы вызывающие появление абдоминальной боли
Органы брюшной полости обычно нечувствительны ко многим стимулам, которые при действии на кожу провоцируют сильную боль. Порез, разрывы или другие повреждения внутренних органов не вызывают болевых ощущений. Основными воздействиями, к которым висцеральные болевые волокна чувствительны, являются растяжение или напряжение стенки кишечника. Это могут быть натяжение брюшины (например, при опухоли), растяжение полого органа (например, при желчной колике) или сильные мышечные сокращения (например, при кишечной непроходимости). Нервные окончания волокон, отвечающих за боль в полых органах (кишечник, желчный пузырь и мочевой пузырь), локализуются в мышечных слоях.В паренхиматозных органах (печень и почки) нервные окончания находятся в их капсуле и отвечают на ее растяжение при увеличении объема органа. Брыжейка, париетальная плевра и перитонеальная выстилка задней стенки брюшной полости чувствительны к боли, тогда как висцеральная плевра и большой сальник — нет. Для появления боли скорость нарастания напряжения должна быть достаточно большой. Постепенное же нарастание напряжения (например, такое, как при опухолевой обструкции желчных путей) может долго протекать безболезненно.
Воспаление и ишемия также способны вызывать висцеральную боль. Более того, воспаление может повышать чувствительность нервных окончаний и снижать порог чувствительности к боли от других стимулов. В механизмах возникновения боли при воспалении участвуют биологически активные вещества, такие, как брадикинин, серотонин, гистамин или простагландины.
Клинические варианты проявлений соматической боли
Боль, исходящую из внутренних органов, разделяют на три категории: висцеральная, париетальная и отраженная боль. Знание различий между ними может быть полезно для понимания характера болевого синдрома в клинике.Висцеральная боль
Ощущается тогда, когда повреждающие факторы воздействуют на внутренние органы. Как правило, боль тупая и нечетко локализована в эпигастрии, мезо- или гипогастрии. Висцеральная боль обычно ощущается около средней линии, так как внутренние органы получают сенсорные пути билатерально. Боль с того места, где она ощущается, грубо проецируется на нервные структуры, из которых вовлеченный в патологию орган иннервируется. А так как органы, в основном, иннервируются из нескольких сегментов, то боль обычно плохо локализована.Кроме того, число нервных окончаний во внутренних органах значительно меньше, чем в коже. Характер болей при этом преимущественно спастический, жгучий или «грызущий». Висцеральные боли часто сочетаются с такими вегетативными эффектами, как потливость, беспокойство, тошнота, рвота, бледность. Больные нередко пытаются принять положение, при котором болезненность становится минимальной.
Париетальная боль
Обусловлена патологической стимуляцией париетальной брюшины, при этом боль, как правило, более выражена и локализована по сравнению с болью ансцерального генеза. Классический пример - локализованная боль в правой подвздошной области при остром аппендиците, вызванная вовлечением в процесс воспаления брюшины. Боль усиливается при изменении положения тела или при кашле, поэтому больные стараются избегать лишних движений. Смещение ощущения париетальной боли латерально может наблюдаться из-за того, что любая область париетальной брюшины иннервируется от одной половины спинного мозга.Отраженная боль
Отраженная боль ощущается в иных участках тела, но иннервируемых тем же нейросегментом спинного мозга, что и вовлеченный в патологию орган. Это является следствием того, что существует отдельный центральный путь для афферентных нейронов из различных структур. Например, висцеральная афферентация от капсулы печени, капсулы селезенки и перикарда поступает в центральную нервную систему по диафрагмальному нерву. Афферентация от желчного пузыря, желудка, поджелудочной железы и тонкой кишки проходит через солнечное сплетение.Типичные примеры: ощущение боли в области плечевого пояса после биопсии печени и боли в области шеи при инфаркте миокарда. В целом отраженные боли ощущаются, когда патологические внутренние стимулы становятся более интенсивными. Например, боли, вызванные баллонным растяжением кишечника, первоначально воспринимаются как висцеральные, но могут иррадиировать в область спины по мере увеличения растяжения. Следствием отраженной боли могут быть гиперестезия кожи и повышенная чувствительность к боли (гипералгезия) мышц.
Л.Ф. Васильева
Опубликовал Константин Моканов
Соматическая боль против висцеральной боли: Что вы должны знать
- Главная
- Анкилозирующий спондилоартрит
- Pages
- новости здоровья
- Воспитание
- симптом
- Здоровье слайд-шоу
- карты тела человека
- оценка состояния здоровья
- Здоровье
- Пробиотики и пищеварительной здоровья
- Простуда и грипп
- Endotough
- опухоль головного мозга
- Cic
- Halobetasol
- Болезнь сердца
- Бессонница
- Прыщи
- Сухость глаз
- Понимание и.т.п.
- Понимание Гемофилия
- Колоректальный рак
- кожа
- гипотиреоз
- Ваше расширенное путешествие рак молочной железы
- Гиперактивный мочевой пузырь
- Простуда
- Каждый день фитнес
- Рабочее здоровье
- Рак полости рта
- аутизм
💉 Соматическая боль против висцеральной боли: что вы должны знать
Обзор
Быстрые факты
- Соматическая боль - это боль, которую вы чувствуете, когда вы поверхностно травмируете себя. Например, вы чувствуете соматическую боль, когда вы режетесь, сжигаете кожу или ломаете кость.
- Висцеральная боль - это боль, которую вы чувствуете, когда ваши внутренние органы повреждены или воспалены. Это более глубокая боль, которую трудно определить.
- Оба типа боли можно лечить путем лечения основного состояния, вызывающего боль.
Боль относится к восприятию нервной системы организма, что происходит повреждение тканей. Боль сложна и варьируется от человека к человеку. Врачи и медсестры часто классифицируют боль в разные категории, причем две из наиболее распространенных соматических и висцеральных. Читайте дальше для некоторых общих симптомов, лечения и основных причин каждого типа боли.
AdvertisementAdvertisementСимптомы
Симптомы и идентификация
Соматическая боль
Соматическая боль возникает, когда активируются болевые рецепторы в тканях (включая кожу, мышцы, скелет, суставы и соединительные ткани). Как правило, стимулы, такие как сила, температура, вибрация или набухание, активируют эти рецепторы. Этот тип боли часто описывается как:
- спазмы
- грызение
- болящий
- острый
Соматическая боль часто локализуется в определенной области. Он постоянно и стимулируется движением. Боль в области таза, головные боли и порезы на коже все подпадают под соматическую боль.
Соматическая боль часто делится на две формы. Первая, называемая поверхностной болью, возникает, когда активируются болевые рецепторы в коже, слизи и слизистых оболочках. Обычные, ежедневные травмы обычно вызывают поверхностную соматическую боль.
Вторая форма соматической боли называется глубокой соматической болью. Глубокая соматическая боль возникает, когда стимулы активируют болевые рецепторы глубже в организме, включая сухожилия, суставы, кости и мышцы. Глубокая соматическая боль обычно больше напоминает «боль», чем поверхностную соматическую боль.
Кроме того, соматическая боль м
что это такое, её виды и причины возникновения.
Внимание! Самолечение может быть опасным для вашего здоровья.
Что такое боль, ее значение
Впервые боль была охарактеризована древнегреческими и древнеримскими врачами, как признак воспалительного повреждения. Сегодня существует несколько определений, которые помогают понять, что такое боль. Наиболее часто она характеризуется как психофизическое состояние человека, являющееся характерной реакцией на различные органические и функциональные нарушения, вызванные действием разнообразных раздражителей.
Боль также определяется как неприятное ощущение при возникновении дисфункции в организме на фоне сбоя в работе различных органов и систем. Главная функция боли - мобилизация внутренних защитных реакций для борьбы с определенной патологией.

Учитывая все вышесказанное, можно понять, что такое боль, и сделать выводы:
- С одной стороны, боль является защитной реакцией, которая заставляет организм бороться с патологиями.
- С другой стороны, боль является предупреждающим фактором, акцентирующим внимание на начинающихся расстройствах в организме.
Механизм действия на организм человека
Механизм возникновения боли - очень сложный процесс. То, что мы называем болевыми ощущениями, связано с запутанным взаимодействием множества нейромедиаторов. Эти биологические вещества передают нервные импульсы между различными клетками тела.
В организме человека механизм воздействия боли непосредственно связан с работой ноцицептивной системы. Ее функции в упрощенном представлении выглядят следующим образом. Вначале происходит раздражение болевых рецепторов вследствие какого-либо внешнего воздействия. К примеру, это может быть давление, укол, порез или ожог. После этого происходит рецепция, то есть определенные виды раздражений преобразуются в нервные импульсы, которые передаются по афферентным волокнам в спинной мозг.
При этом задействованы могут быть различные афферентные волокна:
А-Дельта волокна образуют свободные нервные окончания и отличаются разветвленностью. Они находятся на кожных покровах, на обоих концах пищеварительного тракта, в суставах. Считается, что через них передается острая боль, возникающая по различным причинам.
С - волокна представляют собой особые нервные образования, распределенные равномерно по всем тканям. Считается, что через них передаются импульсы боли, возникающие при хронических патологиях.
Виды боли
Принято выделять два вида болей: физиологическую и патологическую.

Физиологическая
Физиологическая боль всегда является реакцией организма на проявление какого-либо недуга. Как правило, она является симптомом, который позволяет легко диагностировать определенные нарушения в организме человека.
Физиологическая боль может быть вызвана различными воздействиями на кожу и слизистые оболочки. Кроме этого физиологическая боль возникает при внутренних патологических процессах. Очень часто она носит острый характер. Она является сигналом опасности, угрожающей жизни или нарушающей равновесие организма.
Патологическая
Патологическая боль возникает, когда происходит измененное восприятие болевых импульсов. Как правило, это случается при определенных нарушениях в корковых и подкорковых отделах ЦНС.
Даже если будет диагностировано основное заболевание, которое провоцирует возникновение болевых ощущений, от патологической боли не всегда удаётся избавиться. Это связано с тем, что при возникновении данного вида боли формируются определенные нарушения психологического состояния. Это может привести к развитию депрессии и прочих психосоматических нарушений у пациента.
Типы боли
Современная медицина выделяет два типа болей: острую и хроническую. В этом случае ощущения отличаются по своему проявлению и всегда связаны с разными причинами.
Острая боль
Острая боль всегда характеризуется внезапным началом. Такие болевые ощущения имеют четкую локализацию. При устранении основной причины болевой синдром или уменьшается, или полностью исчезает. Острая боль всегда носит предупреждающий характер. Она возникает при повреждении тканей, костей, возникновении нагноений. Также острый болевой синдром может возникать при нарушении функций внутренних органов. В этом случае боль не всегда четко локализована, что несколько затрудняет диагностику. Но по различным дополнительным симптомам ее причина также устанавливается в кратчайшее время. Обычно острая боль не удерживается длительное время.

Хроническая боль
Хроническая боль всегда связана с повреждением, воспалением тканей или нервных волокон. Вследствие этого она может сохраняться длительное время или периодически повторяется. Примечательно то, что болевые ощущения могут сохраняться даже после устранения причины их возникновения или после заживления тканевых повреждений.
Данный вид боли не является защитной реакцией, но при этом приводит к сильному дискомфорту. Хроническая боль влияет на психологическое состояние человека и значительно ухудшает качество жизни. Если стимуляция болевых рецепторов происходит непрерывно в силу каких-либо причин, то порог чувствительности может снижаться, а это значит, что уже даже не болевые импульсы будут вызывать болевой синдром. Иногда развитие хронической боли происходит на фоне недолеченной острой боли.

Классификация боли
Боль — это сложное явление. Классифицироваться она может по различным признакам. Но для успешного лечения боли имеет большое значение определение ее патогенеза. Патогенетическая классификация Лиманского выделяет 4 вида боли: висцеральную, соматическую, нейропатическую и смешанную.
Висцеральная боль
Висцеральная боль связана с нарушениями во внутренних органах. Провоцируют висцеральные боли спазмы гладкой мускулатуры, наиболее частой причиной которых является увеличение давления в полости органа или растяжение его стенки. При этом возникает раздражение болевых рецепторов в мышечном слое стенок органов.
Наиболее частые причины висцеральной боли:
- Желчнокаменная и мочекаменная болезни, в процессе которых может возникать движение камней по желчным протокам и мочеточникам.
- Гастрит, язва желудка или двенадцатиперстной кишки. Происходит нарушение моторно-эвакуаторной функции органа пищеварения и возникает метеоризм. Это приводит к растяжению стенок полого органа, что вызывает боли.
- Ишемия различных внутренних органов, связанная с нарушением кровообращения. Как правило, такая патология возникает у людей старшего возраста.
Особенностью висцеральных болей является то, что у пациентов возникают трудности с указанием места их локализации. Как правило, болевые ощущения носят разлитой характер и охватывают большую часть брюшной полости.
Клиническая классификация
Согласно этой классификации, боль подразделяется на ноцигенную, нейрогенную и психогенную.
Ноцигенная боль
Когда происходит раздражение ноцицепторов (рецепторов, расположенных в коже, внутренних органах и тканях), возникают импульсы, которые достигают головного мозга и отображаются сознанием как болевой синдром. При этом очень часто боль от внутренних органов может ощущаться на определенных участках поверхности тела. В этом случае говорят, что возникает отраженная боль.
Опытный доктор всегда знает, что, если болит определенная часть тела, необходимо проверить конкретные органы на наличие патологий. Наиболее частым примером является такая отраженная боль справа в плече и шее. Она очень часто является симптомом поражения желчного пузыря. Боль в нижней части спины может указывать на патологии мочевого пузыря, а болевой синдром, который проявляется в левой руке и в левой части грудной клетки, является часто свидетельством развития заболеваний сердца.
Нейрогенная боль
Эта боль связана с повреждениями периферической и центральной нервной системы по самым разным причинам. В этом случае не происходит раздражения ноцицепторов. Такая боль чаще всего носит колющий, жгучий и режущий характер.
Очень часто на фоне возникновения нейрогенной боли отмечается частичная потеря чувствительности зоны ее локализации. Кроме того, для данного болевого синдрома характерными являются вегетативные расстройства, в частности, уменьшение кровотока в болевой области.
После приступа нейрогенной боли практически всегда отмечаются реакции на низкоинтенсивные раздражители. К примеру, даже легкое прикосновение или дуновение воздуха может вызывать боль в определенной области.
Нейрогенные боли всегда ухудшают психическое состояние человека, так как не позволяют пациенту полноценно отдыхать в силу внезапности возникновения. Человеку становится трудно засыпать, а когда он, наконец, засыпает, то может быстро проснуться от сильной и резкой боли.
Психогенная боль
Далеко не все специалисты сегодня соглашаются с тем, что боль может быть исключительно психогенного происхождения. Но, тем не менее, никто не отрицает, что личностные качества человека в значительной степени отражаются на интенсивности болевых ощущений. Усиливаться болевой синдром может у эмоциональных и истерических личностей. Менее выраженным он является у уравновешенных пациентов.
Доказано, что люди, относящиеся к различным национальностям, по-разному переносят послеоперационные боли. Европейцы всегда отмечают менее интенсивную боль после хирургических вмешательств в сравнении с неграми, латиноамериканцами и азиатами.
Если возникает какая-либо патология хронического характера, то это в значительной степени влияет на эмоциональное состояние человека, а значит, провоцирует возникновение тревожности и напряженности. Именно эти психогенные факторы являются причиной усиления боли.
Когда болевые ощущения – это норма
Боли могут возникать по разным причинам. Наиболее часто болевой синдром является предупреждением. В этом случае его нельзя оставлять незамеченным, но при этом он является не всегда опасным, а, значит, боль в определенных ситуациях можно считать нормой.

К примеру, если возникают болевые ощущения на фоне гастрита, спровоцированные нарушением диеты, то необходимо сделать выводы и в срочном порядке нормализовать питание. Но, безусловно, следует отметить, что очень часто боль появляется в качестве предупреждающего сигнала уже тогда, когда что-либо предпринимать поздно. Например, поздно начинает проявлять себя диабет, СПИД и прочие серьезные патологии.
Болевой синдром может сопутствовать восстановительным процессам. В этом случае послеоперационные боли, которые свидетельствуют о заживлении тканей и срастании нервных окончаний, можно условно считать нормой. Но при этом, чтобы минимизировать дискомфорт, обычно назначаются обезболивающие препараты. Такая необходимость связана с тем, что даже в этом случае болевой синдром может нанести вред нервной системе.
Часто нормой считаются болевые ощущения, которые возникают при беременности. Они обычно связаны с тем, что матка увеличивается в размерах и оказывает давление на близлежащие органы. Это вызывает боли. После родоразрешения болевые ощущения исчезают, не вызывая каких-либо осложнений.
Боль как диагностический признак
Все болевые ощущения имеют определенные причины. Болевым синдромом тело реагирует на различные воспалительные процессы, травмирование и инфицирование.
Именно поэтому боль является симптомом, который играет важную роль в диагностике различных заболеваний:
- Боли в ногах, если они не связаны с травмами, наиболее часто свидетельствуют о патологиях поясничного отдела позвоночника или непосредственно самих конечностей. Постоянные боли в ногах в сочетании с отеками указывают на заболевание сосудов и могут сигнализировать о начинающемся варикозе.
- Если болят суставы рук и ног, это значит, что происходит изменение их структуры, что может привести к истончению и деградации суставных хрящей.
- Боли в животе указывают на развитие патологии органов брюшной полости. В верхней части живота обычно болит желудок. Это часто связано с развитием гастрита или возникновением язвы. При смещении болевого синдрома вправо можно заподозрить заболевания печени. Если боль локализуется в среднем отделе брюшной полости, то в патологические процессы, скорее всего, вовлечен кишечник или поджелудочная железа. Постоянные тянущие болевые ощущения возникают при панкреатите. Вздутие и постоянные запоры на фоне сильных болей могут свидетельствовать о развитии непроходимости кишечника. Боли внизу живота обычно связаны с патологиями мочеполовой системы.
- Боли в спине часто вызваны защемлением нервных корешков, отходящих от спинного мозга. Кроме этого, болевой синдром в различных частях спины возникает при растяжениях и спазмах мышц. Спровоцировать его может смещение позвонков. Иногда спина начинает болеть на фоне различных заболеваний внутренних органов.
- Боли в шее могут возникать по причине развития остеохондроза; на фоне смещения позвонков, вегетососудистой дистонии, миозита, миалгии, невралгии затылочного нерва и др. Нередко провоцирует боль в шейной области хроническое переутомление.
- Боли в области грудной клетки далеко не всегда связаны с патологиями сердца, хотя эта причина встречается чаще других. Болевой синдром может быть признаком остеохондроза грудного отдела позвоночника, различных болезней легких, невралгии. Иногда боль в груди может возникать по причине развития патологий верхних отделов желудочно-кишечного тракта.
- Самой распространенной причиной возникновения боли в пояснице является искривление позвоночника. Кроме этого, спровоцировать боли могут травмы и ушибы, а также заболевания желудочно-кишечного тракта и мочевыделительной системы. Поясница может болеть при малоподвижном образе жизни, а также на фоне переохлаждения.
Как справиться с болью в домашних условиях
Нередко возникают ситуации, когда боль застает врасплох, и под рукой не оказывается обезболивающих препаратов. Поэтому часто встречается вопрос, как можно побороть боль без применения медикаментозных средств.
Сильную боль в шее может спровоцировать длительная работа за компьютером или нахождение в одном и том же положении долгое время. Для того чтобы снять такие болевые ощущения, нужно начать вращать головой в одну и другую сторону. При этом хруст позвонков не должен настораживать - это нормальное явление.
Довольно часто при длительной ходьбе возникает боль в коленях. Если это случилось, то, придя домой, сразу необходимо постараться купировать боль льдом. Если боли в коленях вызваны остеоартрозом, то периодически необходимо прикладывать компрессы из молока. Эффект объясняется просто: в природном продукте содержатся необходимые для костей кальций и витамин D.
Если боли в ногах возникли по причине усталости, поможет массаж. Снять болевые ощущения можно также ванночками с травами, солью или содой. Кроме того, существуют специальные упражнения, которые помогают держать мышцы в тонусе.

Если возникают боли, связанные с какими-либо хроническими заболеваниями, то не следует спешить принимать обезболивающие средства. Можно попробовать принять удобную позу и некоторое время отдохнуть. Как правило, в таких случаях снимаются спазмы мышц, и болевой синдром отступает.
Иногда боли снимают при помощи тепла. Для этого к больному месту прикладывается грелка. Благодаря повышению температуры на конкретном участке тела мышцы расслабляются, улучшается кровообращение. Но при этом нужно знать, что в некоторых случаях (при развитии воспалительных заболеваний) теплые грелки могут только навредить.
Следует помнить, что усиление любых болей может быть связано с психоэмоциональным состоянием. Поэтому очень важно, когда что-либо начинает болеть, постараться успокоиться. Кроме этого, можно освоить определенные упражнения йоги для релаксации. Такие методы снятия болей уникальны. Но для того, чтобы их освоить, необходимы силы и терпение. Иногда помогает расслаблению музыка и ароматерапия. Не следует забывать и о методах визуализации. Нужно устроиться в наиболее удобном положении и сконцентрироваться на месте, в котором возникает боль. Необходимо представить, как она уходит и начинается процесс заживления. Еще одним действенным методом является переключение на какое-либо другое занятие.
Когда нужно обращаться за помощью к врачу
При любых сильных болях, которые возникли внезапно, необходимо срочно вызывать «Скорую помощь». Особо опасными являются острые болевые ощущения в животе. Также следует посетить доктора, если тупые боли удерживаются несколько дней.
Поводом для обращения к врачу должна стать нарастающая боль, которая сопровождается:
- повышением температуры тела;
- потерей веса;
- возникновением чувства слабости.
В срочном порядке следует посетить доктора, если на фоне болевых ощущений в левой части груди возникает одышка. Это может быть признаком развития серьезных сердечных патологий.
«Скорую помощь» необходимо вызывать, когда возникают опоясывающие боли в области живота. Это может указывать на острый приступ аппендицита, обострение панкреатита и другие серьезные патологии, которые могут привести к летальному исходу без своевременной медицинской помощи.
Особенно опасно, если сильная головная боль сопровождается тошнотой, рвотой, не приносящей облегчения – такие симптомы характерны для менингита и других нейроинфекций.

Обезболивающие средства
При возникновении боли не следует сразу спешить принимать обезболивающие препараты. Очень часто вполне можно обойтись и без них. К примеру, не слишком сильную головную боль можно снять просто полноценным отдыхом. Бесполезными при боли в сердце оказываются анальгетики. Категорически запрещается принимать обезболивающие лекарства при заболеваниях желудка.
Для снятия болевых ощущений широко применяются лекарственные средства, относящиеся к различным группам:
Простые анальгетики. Они широко используются для снятия болевых ощущений разного характера. Наиболее известным лекарством является Анальгин.
Комбинированные анальгетики. В их состав входит несколько компонентов, благодаря которым, помимо обезболивания, достигается еще и противовоспалительное, спазмолитическое и жаропонижающее воздействие. Наиболее широко применяемые препараты – Пенталгин, Ибуклин.
Нестероидные противовоспалительные средства, которые, помимо снятия боли, обладают жаропонижающими свойствами и могут купировать воспалительный процесс. Такие лекарства эффективны при головной, зубной, мышечной и суставной боли. Наиболее часто используются Нурофен, Ибупрофен, Кетанов.
Ингибиторы ЦОГ-2 (коксибы). Такие препараты относятся к группе нестероидных противовоспалительных средств, но при этом способны защищать слизистую оболочку, поэтому могут применяться для снятия болевых ощущений в желудке при развитии язвенной болезни или гастрита. Они эффективны и при заболеваниях суставов. Наиболее известным препаратом данной группы является Целекоксиб.
Спазмолитики. Данный вид лекарственных препаратов снимает спазмы гладкой мускулатуры, что позволяет ликвидировать болевые ощущения. Наиболее распространенным представителем данной группы является Но-шпа.
Наркотические анальгетики назначают в крайних случаях при сильных нестерпимых болях. Их можно приобрести только по рецепту. Такие препараты угнетают передачу болевого импульса, но, помимо этого, способствуют возникновению у больного ощущения эйфории и комфорта. К ним может возникнуть привыкание и развиться зависимость.
Смотреть видео по теме
Что такое соматические боли? - Sammedic.ru
Любая боль вызывает у человека неприятные ощущения и эмоции. Ухудшается работоспособность, некоторые планы приходится вообще отложить или забыть о них. В зависимости от природы боли и интенсивности специалисты разделяют ее на виды.
Соматическая боль
Этот вид боли определяется ноцицепторами. Она возникает в тканях, которые не содержат множества болевых рецепторов. Ноцицепторы вызывают тупую боль, плохо локализирующуюся и весьма продолжительную.
Эта боль может возникнуть в костях, например при переломах, возникает в нервах или в кровяных сосудах. Боли соматические появляются при растяжении суставов.
Проявление висцеральной боли
Кроме соматической есть еще и висцеральная боль. Этот тип боли плохо локализуется, он поражает внутренние органы.
Характер боли разлитой, боль может иррадиировать на поверхность тела в те участки, через которые проходят чувствительные корешки, снабжающие и больной внутренний орган. Такие боли часто сопровождаются переживаниями со стороны больного. В работе вегетативной нервной системы происходят изменения. Соматическая и висцеральная боль по-разному проявляются, но в обоих случаях лишают человека возможности нормально функционировать.
Соматическая боль – проводник к соматической депрессии
Болезненные ощущения не приходят сами собой, есть причины их возникновения, которые не всегда можно быстро устранить, а потому и последствия этих болей могут быть продолжительными. Боли соматические возникают при возбуждении болевых рецепторов, которые находятся в коже, мышцах или суставах. Снять неприятные ощущения можно анальгетиками, наркотическими веществами или противовоспалительными препаратами. На фоне таких физических страданий у человека может развиться депрессия соматическая. Она может возникнуть из-за тяжелых переживаний по поводу болезни. Узнав о тяжелом диагнозе, таком как ВИЧ или рак, люди заболевают депрессией. Мнительные люди с тревожным характером больше склонны к психическому расстройству, они не только переживают о своем здоровье, но еще и преувеличивают симптоматику.

Физические заболевания, провоцирующие соматическую депрессию
С простыми заболеваниями психика здорового человека может справиться. Но чем сложнее заболевание, тем больше вероятность, что человек заболеет депрессией.
Причинами могут быть онкологические опухоли, инфаркты, инсульты, которые производят сбои в работе всего организма. Когда происходит нарушение в работе эндокринной системы, сбои в работе организма тоже бывают очень серьезными и не все морально готовы к таким испытаниям.
Причиной того, что разовьется депрессия соматогенная, может стать вирусный гепатит, расстройство ЖКТ или воспаление легких. Есть ряд заболеваний НС, таких как рассеянный склероз, болезнь Паркинсона или Альцгеймера, при осознании серьезности которых человек может впасть в состояние депрессии.
Возникает соматогенная депрессия на фоне соматических заболеваний. Часто проявляется в пониженном настроении, тревоге или заторможенности и не выражается ярко.

Сила выраженности депрессии в большей мере связана с тем, как протекает основное заболевание. Когда состояние больного улучшается, уменьшаются соматические боли и депрессия редуцируется.
Сложности в установке диагноза соматической депрессии
Количество людей, страдающих депрессией, установить не удается. Многие больные не желают обращаться за помощью. Некоторые даже не могут понять, что они больны, тем более когда есть физическое заболевание, все списывается на него. Больной может даже не догадываться, что у него соматическая депрессия. Симптомы могут не носить ярко выраженного характера.
Человек не обращаться за помощью, потому что связывает депрессию с психическим неблагополучием, а если он психически здоров, то считает, что нет необходимости лечиться. А между тем лечение соматической депрессии включает психотерапию и медикаментозное лечение, справиться с этим самостоятельно невозможно.
У больных качество жизни резко снижается, социальное бремя увеличивается в 1.5-2 раза. Установка диагноза затрудняется тем, что в клинической картине имеются скрытые формы, изменяющие клинику проявления главного заболевания. Депрессия негативно влияет и в том плане, что прогноз основного заболевании ухудшается.
Симптомы соматической депрессии
К депрессивному расстройству применяются разные термины, но «соматическое» является оптимальным определением, потому что охватывает широкий спектр ощущений, которое можно охарактеризовать как нежелательные или такие, что беспокоят человека.
В этот период может происходить расстройство таких жизненно важных функций, как аппетит, сон, пищеварение.

Появляется усталость и ощущение потери энергии.
Самая распространенная форма депрессии – это именно депрессивные расстройства с соматической презентацией. Ключевыми жалобами, о которых говорили больные, были апатия, слабость и утомляемость. Об этом свидетельствовали 73% больных. О сонливости и бессоннице сказали 63%.
При обращении за помощью 65% пациентов имеют сопутствующее заболевание, а это вызывает трудности при постановке диагноза.
Диагностика соматического расстройства
Половина пациентов, больных депрессией, говорит только о соматических жалобах, у 20% можно выявить аффективные симптомы, психологические или когнитивные. В этом большая сложность для постановки диагноза. Если есть больные с хроническим соматическим заболеванием, то из них до 30% страдают и депрессивным расстройством. Большему риску подвержены люди старшего возраста и женский пол. Исследования показывают, что у женщин тревожные расстройства встречаются чаще. Но это касается только соматической депрессии, в чистой депрессии соотношение равно. У женщин она встречается в 1,5 чаще, причем начиная уже с молодого возраста.
В таком заболевании не всегда удается добиться полной ремиссии. Снижение проявления симптомов можно добиться на 50% при терапии антидепрессантами. Но тревоги могут сохраняться и дальше, а также больной может испытывать боли. Это самые частые признаки того, что ремиссия неполная. Здесь есть прямая связь между соматическими болями и приступами депрессии. Чем сильнее боли, тем длительнее и сильнее эпизоды депрессии.
С болью связаны функциональные нарушения и, соответственно, общее ухудшение самочувствия, невозможность работать и частое обращение к врачам. Пациенты с хронической болью в сочетании с признаками депрессии чаще думают о суициде.
Соматические боли в животе
Боль в животе может возникнуть по разным причинам, она является симптомом разных заболеваний.
У человека могут внезапно появиться соматические боли в животе. В течение нескольких дней боль может усиливаться. Еще сильнее она проявляется при любом движении, глубоком дыхании или кашле. Боль обозначена в одном месте, на болезненном участке мышцы могут быть в напряженном состоянии. Париетальная брюшина в это время воспалена (это своеобразная защита организма). Боли соматические возникают как ответ на протекающие в организме болезни и требуют реакции от больного, они не пройдут сами.
Болезни, вызывающие соматические боли в животе
Причинами боли могут быть болезни кишечника и желудка, среди них язвы, непроходимость кишечника, аппендицит, перфорация кишечника, острый энтероколит и гастрит, заболевания желчных путей и печени. Среди перечня болезней значится тромбоз печеночных вен, желчная колика, острый холангит и острый холецистит. Разрыв селезенки и острый панкреатит также вызывают соматические боли.
Среди болезней мочеполовой системы в данную категорию входит острый пиелонефрит, киста или перекрут придатков, почечнокаменная болезнь, острый цистит, воспаление придатков, внематочная беременность. Соматические боли вызваны метаболическими болезнями и болезнями сосудов. Среди болезней сосудов расслоение брюшного отдела аорты, тромбоэмболия брыжеечной артерии, системные васкулиты, тромбоз висцеральных вен.
Боли вызывают болезни желез внутренней секреции: надпочечный, тиреотоксический, гиперкальциемический криз, диабетическую энтеропатию. К списку заболеваний можно еще добавить аллергические заболевания, такие как ангионевротический отек и пищевую гиперчувствительность.
Соматически боли в животе могут проявляться при болезнях органов грудной клетки: плевритов, пневмонии, миокардита, тромбоэмболии легочной артерии, перикардита и инфаркта нижней стенки сердца.
Болезненные ощущения могут вызвать токсины, попавшие в организм: мышьяк, грибы, олово или ртуть. Тупые разрастающиеся боли в животе, вызванные любым из перечисленных заболеваний, требуют обращения в больницу.
Почему развивается ноцицептивная соматическая боль
Как уже было сказано ранее, ноцицептивная соматическая боль имеет тенденцию разрастаться и увеличиваться из дня в день, может быть продолжительной и доставлять своему владельцу сильный дискомфорт. Если болевые рецепторы дают острые приступы боли, то ноцицепторы дают ноющую боль.
Она может возникать при поражении суставов и костей, при повреждении связок и сухожилий, при спазмах скелетных мышц, может прорастать в мягкие ткани (кожу и подкожную клетчатку). Соматическая боль появляется при поражениях любых органов, в которых нет большого количества болевых рецепторов, и роль проявителя проблемы берут на себя ноцицептивные рецепторы.
Если у родственника или знакомого человека возникли такие проблемы, то не нужно заострять внимание на его состоянии, по необходимости сопроводите его к врачу, чтобы он получил помощь специалиста. Облегчить его страдания можно банальной помощью в повседневных делах. Если у больного имеется диагноз соматической депрессии, то нужно помочь ему в соблюдении режима дня. Это несколько облегчит состояние, поможет контролировать сон и питание. Параллельно должно проводиться медикаментозное лечение основного заболевания.
Висцеральная боль: симптомы, причины, диагностика и лечение - Хроническая Боль
Висцеральная боль - это боль, которую вы ощущаете от внутренних органов, таких как желудок, мочевой пузырь, матка или прямая кишка. Это тип ноцицептивной боли, которая означает, что она вызвана медицинскими состояниями, которые вызывают воспаление, давление или травму. Тазовая боль, вызванная инфекцией мочевого пузыря, и боль в животе, вызванная синдромом раздраженного кишечника, являются типами висцеральной боли.
Как это происходит
Вы можете чувствовать висцеральную боль, если у вас есть инфекция, травма, заболевание, рост, кровотечение или что-либо, что вызывает давление, воспаление или повреждение внутренней или внешней части ваших внутренних органов.
У чувствительных нервов в ваших органах есть болевые рецепторы, называемые ноцицепторами, которые посылают сигналы в спинной мозг и мозг, чтобы предупредить вас о болезни или травме. Сенсорные нервы срабатывают, когда нервы внутри и вокруг внутренних органов обнаруживают сжатие, растяжение, разрыв или крошечные области повреждения от инфекционных организмов, таких как вирусы.
Факторы риска
Некоторые люди более предрасположены к боли, чем другие. Например, синдром раздраженного кишечника (СРК) реже вызывает боль у мужчин, и есть доказательства того, что это может быть связано с гормональными различиями между мужчинами и женщинами.
Есть также некоторые свидетельства того, что люди с определенными психическими расстройствами, такими как биполярное расстройство, пограничное расстройство личности и посттравматическое стрессовое расстройство (ПТСР), более подвержены симптомам висцеральной боли. Но данные противоречивы, и было высказано предположение, что хроническая боль может привести к психиатрическим проблемам, а не наоборот.
На что это похоже
Висцеральная боль может варьировать по интенсивности. Обычно он описывается как обобщенный, и его, как правило, сложно определить, хотя есть исключения. Он может быть постоянным или прерывистым, резким или тусклым, глубоким или поверхностным. Часто висцеральная боль вызывает ноющие ощущения. Иногда, как при менструальных болях, может возникнуть ощущение, что что-то сдавливает ваше тело изнутри.
Радиационная и рекомендованная боль
Внутренние органы не имеют высокой плотности ноцицепторов, как кожа, и отображение боли в вашем мозге не детализировано в отношении висцеральной боли. Эти факторы затрудняют выяснение того, откуда возникает боль.
В отличие от поверхностной боли, висцеральная боль имеет тенденцию излучать от первоначального местоположения, чтобы вовлечь другие области тела, что делает боль более рассеянной и неприятной. Например, боль от сердца может распространяться на левую руку и шею, боль в мочевом пузыре может ощущаться в промеж
висцеральная боль | Интересный мир
На востоке пупок считается центром вселенной. Нет ни одного человека, который не знал бы, где располагается его “центр вселенной”. Ведь живот – эта та часть организма, которая постоянно дает о себе знать и чаще всего именно в животе возникает висцеральная боль.
Вверх по лестнице
Терапевты делят живот на несколько этажей, несколько отделов. Если посмотреть на “карту” живота сверху, то можно представить, что это пирамида – верхушка которой – пупок.
Такое разделение живота на сектора просто необходимо, ведь точно указав локализацию боли, станет понятно, какой именно орган страдает. Так, в правом подреберье располагается печень и желчный пузырь. В эпигастрии – желудок. В левом подреберье – поджелудочная железа. В правой подвздошной области – самая опасная зона, где располагается аппендикс. В левой подвздошной области – сигмовидная кишка и левый яичник. Под пупком – тонкий кишечник.
Почему возникает боль в животе?
Боль во внутренних органах называется висцеральной болью и провоцируется изменением давления в органе при его растяжении или при резком сокращении его мускулатуры и изменении кровообращения.
С клинической точки зрения висцеральная боль проявляется как спастическая, приступообразная. Часто спастические боли называют “коликами”, хотя сам термин “колика” в переводе с греческого (“коликос”) означает только лишь “боль в толстой кишке”. На практике же использование таких сочетаний как желчная колика, почечная колика, желудочная колика, кишечная колика встречается постоянно.
Причина сокращения мышц
Полые внутренние органы, в т. ч. матка, желчный пузырь, желудочно-кишечный тракт сокращаются благодаря активности гладкомышечных клеток. Мембраны этих клеток имеют специальные ионные кальциевые каналы, регулирующие поток кальция внутрь клетки, который вызывает сокращение мышечного волокна. При воспалении или под действием некоторых “стрессовых” механизмов, сокращение может приобретать нерегулируемый характер и привести к гладкомышечному спазму, что и выражается в виде “колик”.
Как проявляется боль?
Спастическая боль – это, как правило, повторяющиеся приступы, имеющие четкую локализацию. Довольно часто ощущение боли передается в другие области из-за близко расположенных нервных путей. Поэтому нередко боль при желчной колике может присутствовать в области лопатки, плеча и руки, “опоясывающая” боль характерна для поражения поджелудочной железы. Специалисты различают несколько градаций спастической боли. Она может быть легкой, терпимой и невыносимой, имеющей настолько яркую окраску (при почечной или желчной колике), что человек “готов лезть на стену”. Иногда такая боль проявляется эпизодически, иногда имеет хроническое течение, особенно когда возникает воспаление в пораженном органе.
Как можно контролировать спастическую боль?
Поскольку спастическая боль – это спазм гладкой мускулатуры, то из всех препаратов для ее устранения наиболее широко применяются миотропные спазмолитики.
Механизм их действия сводится к накоплению в клетке ц-АМФ и уменьшению концентрации ионов кальция. Это тормозит соединение актина с миозином, таким образом препятствуя сокращению мышечного волокна. За счет избирательности фармакологического воздействия миотропные спазмолитики не обладают нежелательными системными эффектами, присущими другим препаратам.
Миотропные спазмолитики назначаются в основном при функциональных заболеваниях желудочно-кишечного тракта, таких как неязвенная диспепсия, синдром раздраженной толстой кишки, а также при вторичных спазмах, которые обусловлены органическим заболеванием.
Из неселективных миотропных спазмолитиков сегодня наиболее изучены и чаще применяются папаверин и дротаверин, но последний более предпочтителен в практике. Он отличается высокой избирательностью действия, особенно в отношении гладких мышц желудочно-кишечного тракта (по сравнению с папаверином), не проникает в ЦНС и не действует на вегетативную нервную систему.
Вертебровисцеральный синдром - Неврология — LiveJournal
Рассмотрены [1] нейрофизиологические и [2] клинические проблемы при вертебро-висцеральном и висцеро-вертебральном синдромах.ВВЕДЕНИЕ
Согласно остеогенной концепции нейроортопедических заболеваний, предложенной Е.Л. Соковым, патогенез остеохондроза позвоночника и его неврологических проявлений, в частности вертебровисцерального синдрома, представляется следующим образом: под действием комплекса предрасполагающих и разрешающих факторов возникают дегенеративно-дистрофические изменения костной ткани с нарушением внутрикостного кровотока и повышением внутрикостного давления. При этом перераздражаются внутрикостные, болевые рецепторы, что приводит к понижению сегментарных порогов возбуждения. В этих условиях облегчаются сегментарные афферентные и моторные реакции, уменьшается корковый контроль над сегментарными моторными процессами. Это в свою очередь приводит к формированию болевого, мышечно-тонического и ангиоспастического, нейродистрофического синдромов. Имеющиеся сегментарная иннервация позвоночной артерии, сердца, желудочно-кишечного тракта, урогенитальной сферы, определяют дополнительную клиническую симптоматику, которая проявляется в виде вертебрально-базилярной недостаточности, псевдовисцерального болевого или дискинетического синдрома, либо их сочетания. Спондилогенная ирритация звездчатого узла и позвоночного нерва, симпатического сплетения позвоночной артерии и сердечных симпатических нервов могут приводить к формированию синдрома позвоночной артерии и сегментарной вегетативной дизрегуляции сердечной деятельности. Одновременно с этим восходящий поток болевых импульсов, изменяя функциональное состояние головного мозга, создает предпосылки для формирования эмоциональной дезадаптации и надсегментарной вегетативной дизрегуляции, что усугубляется при одновременном наличии спондилогенной вертебрально-базилярной недостаточности и проявляется психовегетативным синдромом с кардиалгиями, нарушением вариабельности сердечного ритма, синдромом раздраженного кишечника, дискинезией желчного пузыря и др.
Подтверждением вышеуказанных фактов является накопленный опыт, показавший эффективность мануальной терапии при целом ряде заболеваний органов и систем не относящихся к опорно-двигательной системе: ИБС, при которой остеохондроз способствует развитию кардиальгического синдрома сложного генеза, стенокардии положения, миокардиодистрофии, дисциркуляторной энцефалопатии в вертебробазилярном бассейне; нервно-психические заболевания: энурез у детей; холецистопатии, дискинезии желчевыводящих путей; заболевания и дисфункции мочевого пузыря и желудочно-кишечного тракта; заболевания легких, плевры. Это неполный перечень заболеваний, освещенных в литературе, свидетельствующих о патогенетическом влиянии остеохондроза на их патоморфоз (стойкое изменение клинических и морфологических проявлений болезни).
Таким образом, доказан единый вертебровисцеральный и висцеровертебральный механизм. Вот почему в некоторых случаях вертеброгенных болевых синдромов, когда не учитывается висцерально-вертебральный механизм, требующий одновременного лечения и позвоночника, и внутренних органов, мануальная терапия бывает мало эффективна. Без учета патогенетического влияния заболеваний других органов на остеохондроз позвоночника и его клинические проявления, и обратное влияние остеохондроза на эти органы в современной медицине невозможно адекватно программировать и лечебно-реабилитационные, и профилактические мероприятия. Рефлекторные изменения и их точное распознавание при заболеваниях внутренних органов имеет большое практическое значение уже потому, что их можно установить с помощью самых простых средств, постоянно применяемых врачами. Они иногда дают возможность ранней диагностики, которая подтверждается позднее сложными лабораторными методами в больницах.
СИМПТОМАТИКА ВЕРТЕБРОВИСЦЕРАЛЬНЫХ ВЗАИМООТНОШЕНИЙ
Вертебровисцеральные взаимоотношения отличаются сложностью и многообразием. Хорошо известно, что вегетативное обеспечение внутренних органов осуществляется метамерно через определенные сегменты и спинномозговые нервы:
■ сердце, легкие иннервируются сегментами С3-Т3
■ пищевод иннервируется сегментами Т3-Т6
■ желудок иннервируется сегментами Т7-Т8
■ кишечник иннервируется сегментами Т6-Т12
■ печень и желчный пузырь иннервируются сегментами Т8-Т10, L,-L2
■ мочеполовая система иннервируется сегментами Т10-L2, S1-S3.
Существуют висцеросоматические (кожные, мышечные, сосудистые) рефлексы, которые характеризуются отраженными болями, появлением участков гиперестезии, мышечным дефансом в соответствующих метамерах, что может имитировать вертебральную патологию при язвенной болезни желудка и двенадцатиперстной кишки, панкреатите, холецистите, аневризме аорты и других заболеваниях внутренних органов. В основе представлений о соматовисцеральных нарушениях лежат нейрометамерные связи, обеспечивающие взаимодействие составляющих метамера. Так, кожные покровы, позвоночнодвигательный сегмент с его мышечными, фасциольными, связочными структурами, определенные участки висцеры, сосуды имеют функционально связанные механизмы иннервации. Соматические и вегетативные отделы нервной системы взаимно определяют функцию данного метамера. Этим объясняется и возникновение зон Захарьина-Геда при дисфункции того или другого органа, напряжение определенных мышц при раздражении участка брюшины, усиление перистальтики полых органов или ее торможение при дисфункциях позвоночника. Анализируя клинический материал, можно видеть, что существуют как бы соматические эквиваленты висцеральных нарушений, или соматическая маска заболевания того или иного органа. Например при заболеваниях легких (бронхиальная астма, обструктивный бронхит и др.) можно обнаружить нарушения в мышцах, обеспечивающих внешнее дыхание, при гинекологических заболеваниях - нарушения в мышцах таза и поясницы. К тому же можно выявить и компенсаторные нарушения в мышцах, обусловливающих постуральное равновесие в опорно-двигательной системе. Связанные с этим дополнительные нагрузки на опорно-двигательный аппарат манифестируют дисфункциональными болями в определенных частях тела.
К висцеровертебральным неврологическим симптомам относятся:
■ легкий мидриаз;
■ мимический гемиспазм на стороне поражения;
■ контрлатеральный сколиоз;
■ гомолатеральное напряжение мышц с асимметрией брюшных рефлексов;
■ характерные псевдорадикулярные боли по сегменту и отдаленные боли;
■ гиперестезия в зонах Захарьина-Геда;
■ функциональное блокирование соответствующего позвоночного двигательного сегмента.
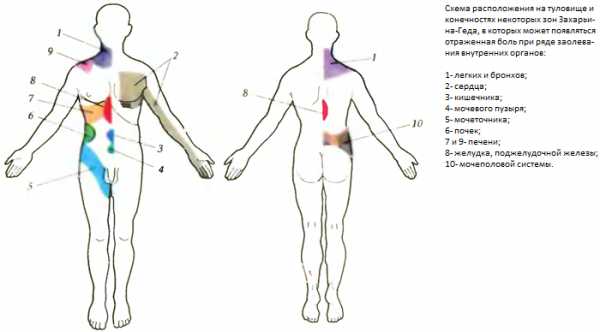
С другой стороны, одно- или двусторонние опоясывающие боли в грудной клетке, области сердца, животе, пояснице могут быть обусловлены различными заболеваниями позвоночника: опухолями, спондилитом, грыжей диска, особенно часто в связи с патологией нижних ребер и реберно-хрящевых соединений, спондилоартрозом, реберно-попереч-ной артропатией, анкилозирующим спондилоартритом, ревматоидным артритом.
Торакалгия, абдоминалгия - обычное проявление рефлекторных и корешковых вертеброгенных грудных синдромов; кардиалгия сопутствует патологии шейного и верхнегудного отделов позвоночника.
Ряд признаков возможен только на стороне локализации: в области головы на стороне пораженного органа постоянно наблюдается расширение зрачка и легкая «мимическая судорога» (мимический гемиспазм), но это не относится к непарным органам, например, к мочевому пузырю или матке (эти симптомы можно обнаруживать при регулярном, не сильном освещении, когда пациент смотрит вдаль).
Общая осанка пациента указывает на сколиоз в здоровую сторону, возникающий в результате мышечного сокращения на стороне пораженного органа. На стороне заболевания часто бывает нарушено дыхание, особенно при заболевании органов грудной клетки.
В соответствующем сегменте возможно повышенное напряжение кожных покровов (зона гипералгезии), подкожной соединительной ткани и мышц. Часто обнаруживается типичный (специфический) мышечный дефанс, например, когда исследуеется растяжение подвздошно-поясничной мышцы при аппендиците. Изменения напряжения могут привести к (легким) изменениям брюшных рефлексов (к снижению или повышению). Как уже отмечалось, рефлекторные изменения можно распознать инструментальными методами.
Некоторые пациенты с висцеровертебральным (висцеросоматическим) синдромом не предъявляют жалоб на боль. Они лишь отмечают ощущение усталости в каком-то отделе спины, чувство дискомфорта или часто меняют положение тела, сидя на стуле, и не указывают на субъективные ощущения. В основе этих нарушений лежат региональная мышечная дистония. Таких больных относят к группе с минимальной соматической дисфункцией.
Рефлекторные изменения, не соответствующие рефлекторным зонам определенных органов, могут заставить изменить диагноз или указать на осложнения. Так, правосторонние рефлекторные изменения при болезнях сердца, поскольку их диагноз не подвергается сомнению, указывают на осложнения, например, набухание печени вследствие сердечной недостаточности. Однако на основании собственного опыта мы не склонны рассматривать односторонние рефлекторные изменения при ишемической болезни сердца как достаточно надежные.
Большое значение имеет рефлекторная симптоматика для прогноза и даже для экспертизы заболеваний внутренних органов и позвоночника. Уменьшение и тем более исчезновение рефлекторных изменений говорят об улучшении состояния. Если рефлекторные изменения отсутствуют, то из этого, по меньшей мере, можно заключить, что пациент не испытывает боли. Более того, когда пациент при отсутствии рефлекторных изменений продолжает жаловаться на боль, в этом смысле диагностика рефлекторных изменений при внутренних болезнях может быть столь же достоверной, как и диагностика вертебральной боли, когда отрицательные данные при мануальной функциональной диагностике позвоночника и отсутствие рефлекторных изменений в сегменте также исключают вертебральное нарушение.
Можно выделить следующие вертебровисцеральные взаимосвязи:
■ первичное вертеброгенное наруше
Болевой синдром в практике гастроэнтеролога | Парфенов А.И.
Боль, связанная с патологией органов пищеварения, может быть вызвана воспалительными и ишемическими поражениями, нарушением проходимости, повышением давления в просвете желудка и кишечника, растяжением органа или сокращением его мышечного аппарата.
Этиология и патогенезРазличают следующие типы боли в брюшной полости: висцеральную, париетальную, рефлекторную и психогенную.
Висцеральная боль. Истинно висцеральная боль может быть вызвана изменениями давления в желудке и кишечнике при растяжении или сокращении мускулатуры, изменениями кровоснабжения. Эта боль обусловлена как чисто функциональными изменениями деятельности органа, так и сочетанием этих изменений с органическими поражениями. Функциональная составляющая определяется порогом висцеральной чувствительности. Висцеральная чувствительность может изменяться в больших пределах. У многих больных синдромом раздраженного кишечника (СРК) и другими функциональными заболеваниями органов пищеварения порог чувствительности к механическим, термическим и химическим раздражителям снижен и боль появляется в ответ на допороговые стимулы. Одним из проявлений висцеральной гиперчувствительности является висцеральная гипералгезия. Гиперчувствительность может распространяться на все отделы ЖКТ.
Висцеральная гиперчувствительность в настоящее время рассматривается в качестве первичного механизма, формирующего возникновение и интенсивность болевого синдрома при СРК [1].
В патогенезе висцеральной гиперчувствительности ведущую роль отводят нейромедиаторам, в частности, серотонину, который через активацию 5–НТ3–рецепторов, локализующихся на первичных афферентных (чувствительных) нейронах (нейроны блуждающего нерва и спинномозговых нервов), вызывает появление периферических восходящих сенсорных импульсов. В коре головного мозга эти сенсорные импульсы формируют болевые ощущения.
Подобные больные дают подробную характеристику своим ощущениям в виде жгучей, колющей, распирающей боли и т.д.
Постепенно развивающаяся висцеральная боль обычно тупая, появляется значительно позже патологического очага, но, появившись, постепенно нарастает и приобретает характер «грызущей» или схваткообразной. Указанные особенности объясняются отсутствием тактильной чувствительности слизистой оболочки и висцерального листка брюшины. Болезненные ощущения возникают при растяжении мышечной оболочки, имеющей окончания симпатических нервных волокон. У больных панкреатитом боль обычно локализуется на уровне нижних грудных позвонков и распространяется на подреберья. В результате отека железы, «упакованной» в плотную капсулу, растяжение последней вызывает при остром процессе нестерпимую боль. При заболеваниях кишечника происхождение висцеральной боли связано с растяжением, ишемией или перистальтикой кишки и больной не может точно указать болезненную точку. Обычно боль ощущается по средней линии живота или вблизи нее, так как она связана с раздражением нервных окончаний всех отделов кишечника.
Париетальная боль. Париетальная боль обусловлена раздражением цереброспинальных нервных окончаний париетальной брюшины или корня брыжейки. Она отражается на соответствующие сегменты кожи и часто ассоциируется с постоянным спазмом (ригидностью) мускулатуры брюшной стенки. Этот тип боли называют также соматическим, поскольку он наиболее часто является результатом воспаления париетальной брюшины или брыжейки, т.е. результатом перитонита. Париетальная (соматическая) боль довольно сильная, строго локализована в области патологического процесса и усиливается при кашле и движениях.
Отраженная (рефлекторная) боль. Впервые изучена и описана Г.А. Захарьиным и Н. Гедом. В результате взаимодействия висцеральных волокон и соматических дерматомов в задних рогах спинного мозга болевые ощущения отражаются на поверхности тела иннервируемой теми же сегментами спинного мозга, что проявляется зонами повышенной кожной чувствительности Захарьина–Геда.
На формирование боли оказывают влияние ЦНС и энтериновая система с ее рецепторным аппаратом, реагирующим на продукцию серотонина и норадреналина. Снижение продукции серотонина ведет к повышению ощущения боли, т.к. снижает порог болевых ощущений, а норадреналин, наоборот, повышает его.
Психогенная боль. Постоянная тупая ноющая боль в брюшной полости, продолжающаяся месяцами и даже годами, без соотношения с физиологическими функциями и при отсутствии объективных изменений в органах брюшной полости, может быть психогенной.
Особенностью ее является отсутствие периферического очага, которым можно было бы объяснить пусковой механизм боли. Психогенная боль наблюдается у лиц с психоэмоциональными нарушениями. Она отличается также неадекватной реакцией на боль, сопровождается нарушением моторики в виде спазмов или атонии желудка и кишечника [2]. По наблюдениям В.А. Полуэктовой, психогенная боль «привязана» к нарушениям эвакуаторной функции кишечника и стихает после стула или отхождения газов [3].
Клинические особенности
Во время беседы с больным врач должен получить сведения об особенностях начала и развития болей, интенсивности и характере, продолжительности и причинах обострения и стихания болей.
Начало боли может быть внезапным, постепенным и медленным. Внезапное начало развивается при париетальном (соматическом) типе боли.
При локализации в правой подвздошной области внезапная схваткообразная боль может быть проявлением синдрома подвижной слепой кишки или спаечного процесса. В этих случаях ее появление связано с изменением положения тела и физической нагрузкой. Обычно она кратковременная.
Боль, постепенно нарастающая в течение нескольких часов, наблюдается при многих заболеваниях. При локализации ее в правой подвздошной области в первую очередь у врача и у больного возникает мысль о возможности острого аппендицита, что часто и подтверждается. Хотя при этом заболевании боль сначала обычно появляется в мезогастрии и лишь спустя некоторое время перемещается из средних отделов живота в правый нижний квадрант.
Имеет значение продолжительность боли: при остром аппендиците анамнез короткий. Но у детей и стариков могут возникнуть трудности с оценкой анамнестических данных. Кроме того, надо помнить о возможности хронического рецидивирующего аппендицита. В этом случае у больного подобные приступы уже возникали прежде, но заканчивались самостоятельно без оперативного вмешательства.
Постепенное начало болей в животе характерно также для тромбоза или эмболии мезентериальных сосудов, внутрибрюшных абсцессов при болезни Крона и дивертикулита толстой кишки.
Постоянная тупая боль в правой подвздошной области нередко наблюдается при запорах и является признаком переполнения и растяжения слепой кишки фекалиями. Причиной болей в правом нижнем квадранте может явиться раздражение слепой и восходящей кишок желчью в случае асинхронного с пищей сокращения желчного пузыря [4].
Интенсивность боли обычно нарастает при непроходимости кишечника, но может и временно ослабевать, если проходимость частично восстанавливается. Смена эпизодов острых болей временным их прекращением особенно свойственна тонкокишечной инвагинации. При остром аппендиците боль также может приобретать волнообразную интенсивность, а при перфорации отростка даже временно стихнуть вследствие падения давления в его просвете.
Нарастание и ослабление болей. Связь болей с положением тела особенно характерна для больных с перитонитом, у которых даже незначительное сотрясение тела вызывает усиление болей в животе. При ишемическом абдоминальном синдроме больные безуспешно пытаются найти положение, при котором боль стала бы менее жестокой. При острым аппендиците с ретроцекальным положением отростка больной лежит на спине с согнутой в бедре и колене правой ногой. Больной с обострением хронического панкреатита часто принимает колено–локтевое положение, при котором уменьшается давление на поджелудочную железу располагающихся над нею органов и тканей.
Боль при заболеваниях желудка, желчевыводящих путей и поджелудочной железы появляется вскоре после еды. При патологии тонкой кишки она возникает на высоте кишечного пищеварения, т.е. во второй половине дня. При патологии левых отделов толстой кишки боль нарастает перед стулом или в связи с метеоризмом, а уменьшается после отхождения газов и стула. Нередко боль в животе и позывы к дефекации возникают после каждого приема пищи, что связано с повышенным гастроцекальным рефлексом и особенно часто наблюдается у больных СРК.
Боль, усиливающаяся после стула, при ходьбе и сотрясении тела, обычно свидетельствует о спаечном процессе и воспалении стенки желудка или кишечника, распространяющемся на висцеральную брюшину.
При функциональных заболеваниях боль связана с нарушениями тонуса желудка или кишечника и воспринимается как тупая или спастическая. Она возникает в разное время после еды, нередко провоцируется эмоциональным напряжением. Боль редко будит пациентов, но часто мешает уснуть. Болезненные ощущения могут продолжаться многие годы, варьируя по интенсивности и продолжительности в различные дни, но без заметного прогрессирования. Механизм подобной боли связан с сильными ритмическими или постоянными мышечными сокращениями или растяжением кишки газом, а также с изменением рецепторной чувствительности раздраженного кишечника. При пальпации болевые точки совпадают с проекцией ободочной кишки.
Приступообразная боль может быть результатом как функционального спазма желудка, желчного пузыря или кишечника, так и непроходимости больного органа вследствие сужения его просвета воспалительного или опухолевого происхождения, наличия конкремента в желчном пузыре.
Боль в брюшной полости сопутствует различным заболеваниям или повреждениям центральной и периферической нервной системы.
Клиническими проявлениями висцеральной гиперчувствительности являются симптомы гипералгезии и аллодинии. Гипералгезия может проявляться в виде повышенной чувствительности к болевым стимулам и ощущением боли, вызванным неболевыми стимулами. Аллодинией называется расстройство функции, вызываемое болевыми воздействиями. Такие симптомы СРК, как метеоризм, нарушение моторики, транзита и акта дефекации, рассматриваются как вторичные, вызванные синдромом боли.
Далеко не всегда удается определить пусковой момент, повлекший за собой нарушение функции органа. В развитии заболевания большое значение имеет состояние высшей нервной деятельности и тип личности больного. Считается, что по характеру выраженности нервно–психических реакций больные с СРК составляют пограничную группу между нормой и психопатологией.
Диагноз, дифференциальный диагноз
Объективная оценка болевых ощущений затруднена. Интенсивность их зависит от ряда факторов: типа высшей нервной деятельности, эмоционального фона, обстановки, в которой больной находится. Можно объективизировать интенсивность болей по визуально–аналоговой шкале.
Оценку боли должен проводить сам больной. Ответ на вопрос: «Насколько сильную боль вы ощущаете?» может быть представлен в виде горизонтальной линии длиной 100 мм с надписями на концах: «Боли совсем не было» (слева) и «Нестерпимая боль» (справа). Больному предлагают ответить на вопрос, поставив метку на линии. Шкалу следует обязательно использовать в случаях проведения клинических исследований.
При объективном обследовании необходимо иметь в виду, что боль может быть связана с кожным покровом живота и мышцами брюшного пресса. Интенсивность болевых ощущений в животе зависит от степени чувствительности нервных сплетений. Солнечное сплетение располагается в глубине брюшной полости влево и вверх от пупка. Кнаружи и несколько вниз от пупка расположены брыжеечные сплетения – верхнее справа и нижнее слева от пупка.
Характер боли обычно не играет решающей роли в дифференциальной диагностике. Тем не менее, если боль продолжается годами, не связана с физиологическими функциями и у больного отсутствуют изменения внутренних органов, которыми можно было бы ее объяснить, можно предполагать психогенный генез болевых ощущений.
Таким образом, правильная интерпретация болевого синдрома и знание его особенностей при различных заболеваниях позволяет врачу определить: а) предварительный диагноз; б) степень остроты патологического процесса и в) лечебную тактику.
Лечение
При появлении болей в животе, особенно хронических, больные принимают лекарства еще до обращения к врачу. Наиболее часто пользуются дротаверином, антацидными препаратами, желчегонными средствами и панкреатическими ферментами. Дротаверин обычно оказывает временный обезболивающий эффект при болях в желудке, кишечнике и желчевыводящих путях спастического характера. Желчегонные и ферментные препараты могут способствовать стиханию болей, вызываемых растяжением кишечника газами. Прекращение боли после приема антацидных средств характерно для кислотозависимых заболеваний.
Принципы симптоматической терапии при болях зависят от их происхождения. При висцеральной боли, связанной со спазмами гладкой мускулатуры, болеутоляющее действие оказывают спазмолитические и холинолитические средства с различным механизмом действия.
К традиционным антихолинергическим и спазмолитическим препаратам относятся атропин, дротаверин, папаверина гидрохлорид, платифиллина гидротартрат и метацин (0,002 г х 2 раза в сутки), а также гиасцина бутилбромид, назначаемый по 10 мг х 3 раза в сутки, блокатор м1–холинорецепторов пирензепин (0,05 г х 2–3 раза в сутки), м–холиноблокатор дицикловерин – вводят в/м по 0,02 г.
В настоящее время чаще применяют блокаторы натриевых и кальциевых каналов. Представителями последнего поколения подобных препаратов являются гидрохлорида мебеверин, пинаверия бромид и альверина цитрат.
Мебеверин блокирует натриевые каналы, что ограничивает приток калия и предотвращает таким образом мышечный спазм. Препарат избирательно действует на кишечник и билиарный тракт. Назначают его по 0,2 г (1 капсула) 2 раза в сутки, за 15–20 мин до еды.
Пинаверия бромид представляет собой спазмолитик миотропного действия. Препарат избирательно блокирует потенциал–зависимые кальциевые каналы L–типа гладкой мускулатуры кишечника и препятствует избыточному поступлению кальция внутрь клетки. Препарат не обладает антихолинергическим, вазодилататорным и антиаритмическим действием. Его назначают по 0,05 г 3 раза в сутки, до еды.
Альверина цитрат содержит миотропный спазмолитик цитрат альверина и пеногаситель симетикон. Альверин обладает модулирующим действием на моторику, а симетикон снижает газообразование в кишечнике. Препарат назначают по 1 капсуле 3 раза в сутки перед едой.
Попытки применения синтетических аналогов энкефалина в качестве регуляторов моторики, уменьшающих боли, привели к созданию тримебутина. Эффект тримебутина обусловлен влиянием на опиоидные рецепторы ЖКТ. Установлено, что он снижает висцеральную гиперчувствительность слизистой кишечника [5,6].
Тримебутин назначают по 0,1—0,2 г 3 раза в сутки, перед едой, продолжительность лечения 2–4 недели.
Для лечения больных СРК с выраженной висцеральной гиперчувствительностью, психогенными болями следует применять трициклические антидепрессанты (например, амитриптилин). Установлено, что антидепрессанты и нейролептики оказывают влияние на психогенную боль и способны повышать порог висцеральной чувствительности [7].
Отраженная боль, появляющаяся при воспалительных заболеваниях органов пищеварения, может уменьшаться под влиянием анальгетиков – антипиретиков, нестероидных противовоспалительных, препаратов, понижающих чувствительность нервных окончаний и ганглиоблокаторов.
Боль, появляющаяся вследствие раздражения цереброспинальных нервных окончаний париетальной брюшины или корня брыжейки, является результатом перитонита и купируется лишь наркотическими анальгетиками.
Литература
1. Whitehead WE, Crowell MD, Davidoff AL et al. Pain from rectal distension in women with irritable bowel syndrome. Dig Dis Sa, 1997; 42: p.796–804.
2. Григорьев П.Я., Яковенко Э.П.. Абдоминальные боли: этиология, патогенез, диагностика, врачебная тактика. Практикующий врач. 2002:1: 39–41.
3. Полуэктова В.А. Боль в животе при функциональных расстройствах кишечника. Клинические перспективы в гастроэнтерологии, гепатологии. 2001:2:27–33.
4. Парфенов А.И. Болезни илеоцекальной области. М.: Анахарсис, 2005. – 275 c.
5. Kountouras J, Efficacy of trimebutine therapy in patients with gastroesophageal reflux disease and irritable bowel syndrome. Hepatogastroenterology 2002;49(43):193–7.
6. Delvaux M, Wingate D. Trimebutine: mechanism of action, effects on gastrointestinal function and clinical results. J. Internation. Medical Res. 1997; 25(5): 225 – 46.
7. Drossman D.A.The Functional Gastrointestinal Disorders and the Rome III Process.Gastroenterology 2006;130:5:1377–13.
Боли в животе (стр. 1 из 3)
Министерство образования Российской Федерации
Пензенский Государственный Университет
Медицинский Институт
Кафедра Травматологии, ортопедии и военно-экстремальной хирургии
Зав. кафедрой д.м.н., -------------------
Доклад
на тему:
«Боли в животе»
Выполнила: студентка V курса ----------
----------------
Проверил: к.м.н., доцент -------------
Пенза
2008
1. Типы абдоминальной боли
· Висцеральная боль
· Соматическая боль
· Иррадиирущая боль
2. Происхождение абдоминальных болей
· Интраабдоминальное
· Экстраабдоминальное
· Метаболическое
· Нейрогенное
3. Клинический подход к больному с острой болью в животе
4. Диагностические исследования
· Стандартное рентгенологическое исследование
· Исследование с использованием бария
· Ультразвуковое исследование
· Радиоизотопное исследование
· Лапароскопия
5. Аналгезия
Литература
Жалобы на боли в животе наиболее часто предъявляются больными в отделении неотложной помощи. Однако у 40 % больных этиология боли остается невыясненной. Более того, почти в 30 % случаев (по опубликованным данным) ставится неправильный диагноз. Как предполагается, использование микрокомпьютеров в клинической практике способно улучшить эту неутешительную статистику.
1. ТИПЫ АБДОМИНАЛЬНОЙ БОЛИ
В происхождении абдоминальной боли могут участвовать различные механизмы: различают три типа болевой реакции: висцеральная, соматическая и отраженная. Понимание механизмов возникновения этих болевых реакций помогает клиницисту в их дифференциальной диагностике.
Висцеральная боль
Висцеральная (спланхническая) абдоминальная боль обусловлена растяжением волокон вегетативной нервной системы, которые располагаются вокруг полых или плотных висцеральных органов. Причиной подобных болей часто является обструкция. Боль может описываться как своеобразная судорога, спастическая колика или ощущение распирания газов и часто носит преходящий характер. Чисто висцеральная боль ощущается по средней линии; ее точная локализация зависит от эмбриологического происхождения вовлеченного внутрибрюшного органа. Структуры передней кишки (желудок, двенадцатиперстная кишка, панкреатикобилиарное дерево) классически относят к эпигастрии. Структуры средней кишки (тонкий кишечник, восходящая ободочная кишка) относят к области вокруг пупка. Структуры задней кишки (нисходящая ободочная кишка) относят к надлобковой области или нижней части спины. Несмотря на эти типичные ориентиры, висцеральная боль обычно бывает трудно определимой и диффузной, поэтому больной может быть удивлен несоответствием локализации своих болевых ощущений и болезненности, отмечаемой при пальпации. Висцеральная боль — это раннее проявление многих расстройств, включая аппендицит, холецистит, обструкцию кишечника и почечную колику.
Соматическая боль
Соматическая (париетальная) боль возникает тогда, когда болевые волокна, локализующиеся в париетальной брюшине, раздражаются химическими агентами или бактериальным воспалением. Соматическая боль, как правило, более острая и постоянная, ее локализация точнее соответствует области поражения. Она обусловлена воспалением, возникающим вследствие обструкции висцеральных органов. Обычно отмечается пальпаторная болезненность в области поражения — важный диагностический признак.
Иррадиирущая боль
Иррадиирущей болью называют любую боль, ощущаемую в отдалении от пораженного органа. Таким образом, некоторые типы висцеральной и соматической боли, строго говоря, являются отраженной болью. Иррадиируюшая боль, как правило, соответствует определенной классической топографии. Так, например, раздражение диафрагмы вследствие поддиафрагмального скопления крови или гноя часто иррадиирует в надключичную область. Боль при мочеточниковой колике обычно иррадиирует в нижний квадрант живота, гениталии или по внутренней поверхности бедра.
Тщательно собранный анамнез и внимательный (нередко повторный) осмотр больного, а также знание вышеприведенной классификации болей позволят врачу точнее распознать причинные факторы боли. Например, больные с аппендицитом в классических случаях сообщают о начальных болевых ощущениях в области вокруг пупка или в эпигастрии, что представляет висцеральную боль, соответствующую обструкции и растяжению просвета аппендикса. Пальпаторная болезненность в этой начальной фазе, как правило, неопределенна и трудно локализуется. Позднее, по мере прогрессирования воспаления аппендикс все больше раздражает окружающую его париетальную брюшину, и боль мигрирует в правый нижний квадрант живота. Это соматическая боль сопровождается развитием болезненности в точке McBurney. Таким образом, бдительный врач всегда обратит внимание на самые незначительные изменения в симптоматике и физических признаках при осмотре больного.
2. ПРОИСХОЖДЕНИЕ АБДОМИНАЛЬНЫХ БОЛЕЙ
Абдоминальные боли могут иметь различное происхождение: интраабдоминальное, экстраабдоминальное, метаболическое и нейрогенное.
Интраабдоминальное происхождение
Боли интраабдоминального происхождения могут быть разделены на три категории: боли, связанные с воспалением брюшины; вследствие обструкции полого висцерального органа; обусловленные сосудистыми заболеваниями.
Воспаление брюшины
Перитонит характеризуется соматической болью, вызываемой воспалением брюшины при ее раздражении. Раздражитель может иметь асептическое (например, желудочный сок, желчь, сок поджелудочной железы, кровь или моча) или бактериальное происхождение. Воспаление брюшины может быть первичным или (чаще) вторичным. Первичный (спонтанный) перитонит — довольно редкое заболевание, вызываемое в основном пневмококком, стрептококком, E.coli или микобактерией туберкулеза. Это чаще всего наблюдается у больных с циррозом печени или с асцитом. Причина подобного перитонита точно не известна. Вторичный перитонит обусловлен заболеванием или повреждением висцеральных органов и брюшной полости или в полости малого таза. Он вызывается микробной флорой, присущей кишечнику, и часто имеет полимикробное происхождение с участием, как аэробов, так и анаэробов. Многие причинные факторы синдрома острого живота, такие как аппендицит, холецистит и инфаркт в бассейне брыжеечных артерий, в конечном итоге приводят к воспалению брюшины.
Обструкция полого органа
При обструкции кишечника, мочеточника или желчных протоков возникают типичные колики, характерные для висцеральной боли. Обструкция кишечника обычно приводит к абдоминальной колике, тошноте и рвоте. Чем проксимальнее кишечная обструкция, тем упорнее рвота. При этом количество газов в прямой кишке может уменьшаться. Увеличение объема живота поначалу может выявляться лишь рентгенологически, но, в конце концов, становится клинически явным. Наиболее часто причиной непроходимости кишечника служат спайки вследствие предшествующих операций, но возможно также вовлечение грыжи, неоплазмы и заворота кишки.
Васкулярные нарушения
Основными васкулярными состояниями, проявляющимися острой болью в животе и требующими неотложного вмешательства, являются инфаркт кишечника, и расслоение брюшной аорты с кровотечением в толщу ее стенки или с разрывом. Диагноз ишемии или инфаркта кишечника довольно труден и редко бывает своевременным. В классических случаях ранним симптомом является сильная диффузная боль в животе при минимуме физических признаков. Позднее наблюдается системная интоксикация с лихорадкой, ацидозом и шоком. Кровавая рвота и жидкий кровянистый стул обычно являются поздними симптомами. Эта патология чаще возникает у пожилых людей с предшествующим сердечнососудистым заболеванием. Смертность при этом высока.
Нарастающая или кровоточащая аневризма брюшной аорты — истинно васкулярное неотложное состояние, характеризующееся абдоминальными болями, иррадиирующими в спину, бока или гениталии, и в конечном итоге развитием гипотензии и кардиоваскулярного коллапса. Эту боль легко спутать с болью при почечной колике, поэтому при обследовании пациентов с предполагаемой почечной коликой врач должен помнить о возможном присутствии аневризмы брюшной аорты.
Экстраабдоминальное происхождение
Существует ряд экстраабдоминальных источников боли, субъективно воспринимаемой больным как боль в животе. К ним относятся стенка брюшной полости, таз и грудная клетка. Боли в стенке брюшной полости возникают вследствие травмы и могут быть вызваны перенапряжением мышц брюшного пресса, гематомой или контузией. Боль обычно усиливается при напряжении мышц брюшной стенки.
Заболевания органов грудной полости, в том числе пневмония, ТЭЛА, пневмоторакс и поражение пищевода, могут проявляться абдоминальными болями. Дети с воспалением легких часто жалуются скорее на боль в животе, нежели в легких. Острая ишемия миокарда может иметь различные клинические нюансы, особенно у пожилых и диабетиков. Проявлениями этого жизнеугрожающего заболевания могут быть лишь тошнота, рвота, профузный пот и некоторый абдоминальный дискомфорт. Поэтому при обследовании больных старше 40 лет с болями в верхней части живота необходимо проведение ЭКГ.
Боли тазового происхождения обычно воспринимаются женщинами детородного возраста как абдоминальные. Боль в животе часто отмечается при таких заболеваниях, как сальпингит, тубоовариальный абсцесс, перекрутили разрыв кисты яичника, а также при аборте. В качестве причины острых болей в животе все чаще фигурирует внематочная беременность, поэтому у пациенток с такими болями она должна быть включена в дифференциальную диагностику.
Ноцицептивная боль
Анатомия ноцицептивной системы
Восприятие повреждающих воздействий осуществляется ноцицепторами.Ноцицепторы, впервые обнаруженные в 1969 г. E.Perl и A.Iggo, представляют из себя неинкапсулированные окончания А8 и С-иффсрентов.
В зависимости от модальности (природы возбуждающего стимула) ноцицепторы разделяют на механоноцицепторы, термоноцицепторы и полимодальные ноцицепторы.
Первый нейрон ноцицептивного пути от туловища и конечностей распологается в спинальных ганглиях, от головы и пица - в тригеминальной ганглии.
Большая часть ноцицептивных афферентов попадает спинной мозг через задние корешки и оканчиваются на нейронах заднегo рога. Шведский нейрогистолог B.Rexed в 1952 году предложил разделение серого вещества спинного мозга, которое в настоящее время носит его имя - пластины Рекседа.
Обработанная спинальными нейронами ноцицептивная информация устремляется в головной мозг по спиноталамическому (включающему нео- и палеоспиноталамический тракт), спиномезенцефальному,
спиноретикулярному трактам и задним столбам спинного мозга. Задача ноцицептивной информации - обеспечить узнавание повреждающего воздействия и его локализацию, активировать реакцию избегания блокировать чрезмерный ноцицептивный поток. Ноцицептивная информация от головы и лица передается по системе тройничного нерва.
Классификация боли
Различают три основных типа болевых синдромов:• соматогенные (ноцицептивная боль),
• неврогенные (нейропатическая боль),
• психогенные (психогенная боль).
К ноцицептивным относят синдромы, возникающие при активации ноцицепторов при травме, воспалении, ишемии, растяжении тканей. Ноцицептивную боль разделяют на соматическую и висцеральную. Клинически выделяют посттравматический и послеоперационный болевыe синдромы, боль при воспалении суставов, мышц, онкологическую боль, боль при желчнокаменной болезни и многие другие.
Нейропатическая боль - это боль, возникающая как прямое следствие повреждения или болезни, затрагивающей соматосенсорную систему (Neu PSIG of IASP, 2007). Наиболее яркими примерами нейропатической боли являются невралгии, фантомный синдром, боль при периферической невропатии, деафферентационная боль и таламический болевой синдром.
Психогенная боль возникает вне зависимости от соматических, висцеральных или нейрональных повреждений и в большей степени определяется психологическими и социальными факторами. Считают, что определяющим в механизме возникновения психогенной боли является психическое состояние человека. Вероятно, под маской психогенной боли скрывается нейропатическая боль, механизм которой мы еще не знаем.
В клинической практике чаще приходится встречаться с микстными формами болевых синдромов (сочетанный болевой синдром), что целесообразно отражать в диагнозе для построения лечебной тактики.
Весьма важным является разделение боли по временным параметрам на острую и хроническую. Острая боль возникает в результате ноцицептивного воздействия, которое может быть обусловлено травмой, заболеванием, а также дисфункцией мышц и внутренних органов. Этот тип боли обычно сопровождается нейро-эндокринным стрессом, выраженность которого пропорциональна интенсивности воздействия.
Острая боль "предназначена" для обнаружения, локализации и ограничения повреждения тканей, поэтому ее еще называют ноцицептивной болью. Наиболее распространенные виды острой боли: посттравматическая, послеоперапионая. боль в родах, а также боль, сопряженная с острыми заболеваниями внутренних органов.
В большинстве случаев острая боль разрешается самостоятельно или в результате лечения в течение нескольких дней или недель. В тех случаях, когда вследствие нарушенной регенерации или неправильного лечения боль сохраняется, она переходит в категорию хронической. Хроническая боль характеризуется тем, что сохраняется после разрешения острой фазы заболевания или по истечении времени, достаточного для излечения. В большинстве случаев этот период варьирует от 1 до 6 мес.
Причиной хронической боли может быть периферическое ноцицептивное воздействие, а также дисфункция периферической или центральной нервной системы. Нейроэндокринная реакция на стресс ослаблена или отсутствует, отмечаются выраженные нарушения сна и аффективные pастройства.
Важной с теоретических и клинических позиций является классификация, предложенная Г.Н.Крыжановским (1997,2005), разделившим боль на физиологическую и патологическую. В норме боль - механизм физиологической защиты Ее появление вызывает адаптационные реакции, направленные на устранение ноцицептивного воздействия боли.
Патологическая боль теряет свои защитные функции, она имеет дезадаптивное и патологическое значение для организма. Непреодолимая, тяжелая, патологическая боль вызывает психические и эмоциональные расстройства, дезинтеграцию деятельности ЦНС, нередкие суицидальные действия, структурно-функциональные изменения и повреждения во внутренних органах и сердечно-сосудистой системе, дистрофические изменения тканей, нарушение вегетативных функций и эндокринной системы, вторичный иммунный дефицит.
Миологическая боль может возникать при различных формах соматической патологии и патологии нервной системы, приобретая статус самостоятельной нозологии.
Проявления патологической боли (Крыжановский Г.Н., 1997):
• Каузалгия
• Гиперпатия
• Гипералгезия
• Аллодиния
• Расширение и появление новых рецептивных зон
• Отраженная боль
• Спонтанные приступы боли без провокации
• Нарастание интенсивности боли во время спонтанного или спровоцированного приступа
• Постоянная, непреходящая боль, не зависящая от стимуляции
Обнаружив перечисленные клинические признаки, врач может диагностировать наличие у пациента патологической боли с возможными подчас фатальными последствиями. Особо хотелось бы остановиться на объяснении терминов, связанных с понятием "боль", поскольку в практической деятельности врачи не всегда их верно употребляют.
Объяснение терминов, связанных с понятием "боль"
|
Аллодиния |
Восприятие неноцицептивной стимуляции как |
|
Аналгезия |
Отсутствие восприятия боли |
|
Анестезия |
Отсутствие восприятия всех видов чувствительности |
|
Anestesia dolorosa |
Ощущение боли в области тела, которая находится в состоянии анестезии |
|
Дизестезия |
Неприятные или патологические ощущения как при стимуляции, так и при ее отсутствии |
|
Гипоалгезия |
Ослабленная реакция на ноцицептивный стимул |
|
Гипералгезия |
Чрезмерная реакция на ноцицептивный стимул |
|
Гиперестезия |
Чрезмерная реакция на слабый ненопипептивный стимул |
|
Гиперпатия |
Сочетание гиперестезии, аллодинии и гипер-алгезии, обычно сопряженное с повышенной реактивностью и сохраняющееся после прекращения раздражения. |
|
Гипоестезия |
Снижение кожной чувствительности (т.е. тактильной, температурной и чувства давления) |
|
Невралгия |
Боль в зоне иннервации одного или нескольких нервов |
|
Парестезия |
Патологические ощущения, воспринимаемые при отсутствии явной стимуляции |
|
Каузалгия |
Интенсивная, жгучая, нередко - непереносимая боль |
Ноцицептивная боль
Ноцицептивные болевые синдромы возникают в результате активации ноцицепторов в поврежденных тканях.Характерно появление зон постоянной болезненности и повышения болевой чувствительности (снижение порогов) в месте повреждения (гипералгезия). Со временем зона повышенной болевой чувствительности может расширяться и охватывать здоровые участки ткани. Выделяют первичную и вторичную гипералгезию.
Первичная гипералгезия развивается в области повреждения тканей, вторичная гипералгезия -вне зоны повреждения, распространяясь на здоровые ткани. Для зоны первичной гипералгезии характерно снижение порога боли (ПБ) и порога переносимости боли (ППБ) на механические и температурные стимулы. Зоны вторичной гипералгезии имеют нормальный ПБ и сниженный ППБ только на механические раздражители.
Причина первичной гипералгезии заключается в сенситизации ноцицепторов - неинкапсулированных окончаний А8 и С-афферентов. Сеситизация ноцицепторов возникает в результате действия патогенов: выделяющихся из поврежденных клеток (гистамин, серотонин. АТФ, лейкотриены, интерлейкин 1. фактор некроза onухоли а, эндотелины, простагландины и др.), образующихся в плазме крови (брадикинин), выделяющихся из терминалей С-ефферентов (субстапия Р, нейрокинин А).
Появление зон вторичной гипералгезии после повреждения тканей обусловлено сенситизацией центральных ноцицептивных нейронов, главным образом задних рогов спинного мозга. Зона вторичной гипералгезии может быть значительно удалена от места повреждения, или даже находиться на противоположной стороне тела.
Как правило, сенситизация ноцицептивных нейронов, вызванная повреждением тканей, сохраняется несколько часов и даже дней. Во многом это обусловлено механизмами нейрональной пластичности. Массивный вход кальция в клетки через NMDA-регулируемые каналы анресссирует гены раннего реагирования, которые в свою очередь через эффекторные гены изменяют и метаболизм нейронов и рецепторный ансамбль на их мембране, вследствие чего нейроны на длительное время становятся гипервозбулимыми. Активация генов раннего регулирования и нейропластические изменения происходят уже через 15 минут после повреждения тканей.
В дальнейшем сенситизация нейронов может происходить и в структурах, расположенных выше дорсального рога, включая сенсомоторную кору больших полушарий, формируя морфологический субстрат патологической алгической системы.
Клинические и экспериментальные данные свидетельствуют о том, что кора большого мозга играет значительную роль в перцепции боли и функционировании антиноцицептивной системы. Существенную роль в этом играет опиоидергическая и серотонинергическая системы, а кортикофугальный контроль является одним из компонентов в механизмах аналгетического действия ряда лекарственных средств.
Экспериментальные исследования показали, что удаление соматосенсорной коры, ответственной за перцепцию боли, задерживает развитие болевого синдрома, вызываемого повреждением седалищного нерва, но не предотвращает его развитие в более поздние сроки.
Удаление же фронтальной коры, ответственной за эмоциональную окраску боли, не только задерживает развитие, но и купирует возникновение болевого синдрома у значительного числа животных. Разные зоны соматосенсорной коры неоднозначно относятся к развитию патологической алгической системы (ПАС).
Удаление первичной коры (S1) задерживает развитие ПАС, удаление вторичной коры (S2), напротив способствует развитию ПАС.
Висцеральная боль возникает в результате заболеваний и дисфункций внутренних органов и их облочек. Описано четыре подтипа висцеральной боли: истинная локализованная висцеральная боль; локализованная париетальная боль; иррадиирующая висцеральная боль; иррадиирующая париетальная боль.
Висцеральная боль нередко сопровождается вегетативной дисфункцией (тошнотой, рвотой, гипергидрозом, нестабильностью артериального давления и сердечной деятельности). Феномен иррадиации висцеральной боли (зоны Захарьина-Геда) обусловлен конвергенцией висцеральных и соматических импульсов на нейронах широкого динамического диапазона спинного мозга.
Р.Г. Есин, О.Р. Есин, Г.Д. Ахмадеева, Г.В. Салихова
Опубликовал Константин Моканов