Воротниковое пространство что это такое
ТВП плода по неделям (10,11,12,13, 14) таблица
Что же значит известная многим беременным женщинам аббревиатура ТВП? Эту аббревиатуру расшифровывают как “толщина воротникового пространства”. Будущим мамочкам будет полезно знать, что значат эти загадочные слова, а также для чего проводят оценку ТВП с помощью УЗИ. Кроме того, знание нормативов данного параметра также не повредит любому ответственному родителю.
Итак, у каждого плода имеется щелевидный участок между кожей и мышцами и связками, который покрывает позвоночник человеческого зародыша. Этот щелевидный участок располагается на задней части шеи эмбриона. Проверка воротникового пространства происходит в первом триместре беременности во время УЗИ.
Именно этот эхографический маркер плода стал «золотым стандартом» на сроке 11—14 недель. С помощью этого маркера рассчитывают индивидуальный риск рождения плода с хромосомными заболеваниями.
После 14 недели беременности это пространство начинает уменьшаться и в скором времени совсем исчезает. В очень редких случаях жидкость не всасывается лимфатической системой плода, а переходит в отек шеи или гигрому.
УЗИ зоны ТВП проводится для того, чтобы врачи, ведущие беременность могли точно оценить риски образования аномалий у будущего малыша.
Как проводят обследование ТВП?
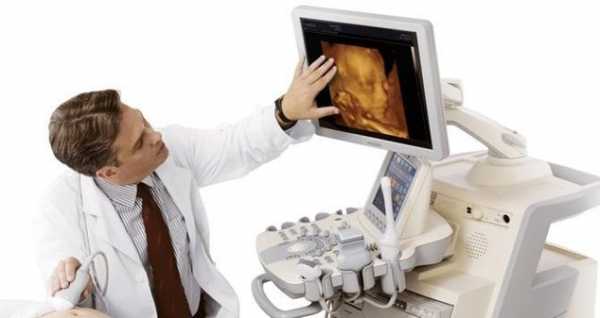
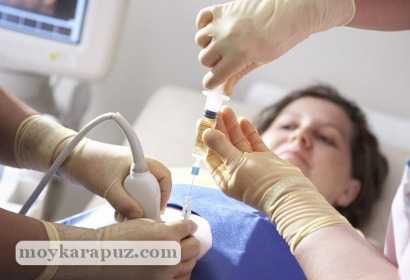
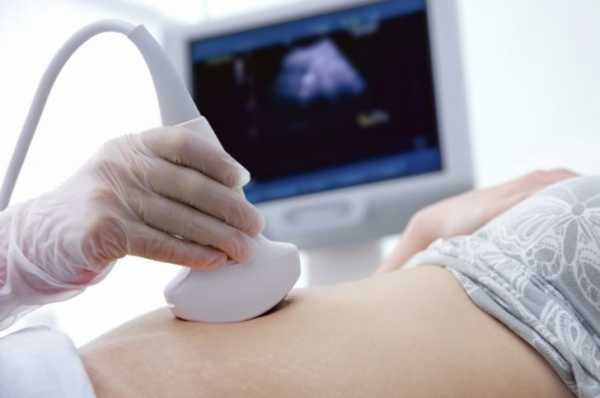
Измерение зоны ТВП проводят во время обычного УЗИ, когда женщина лежит на кушетке, а врач устанавливает датчик ей на живот и выводит на экране изображения плода. В некоторых случаях, если на сроке 11,12,13,14 недель ребеночек еще не очень хорошо виден при трансабдоминальном УЗИ, врач проводит измерения используя влагалищный датчик. Это ультразвуковое исследование проводят, как правило, на аппаратуре экспертного класса.
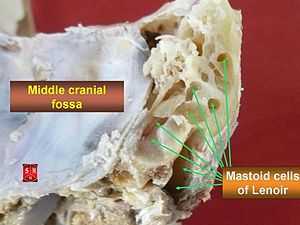
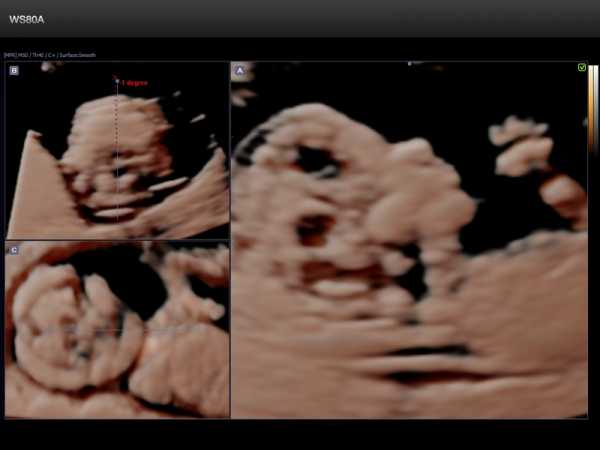
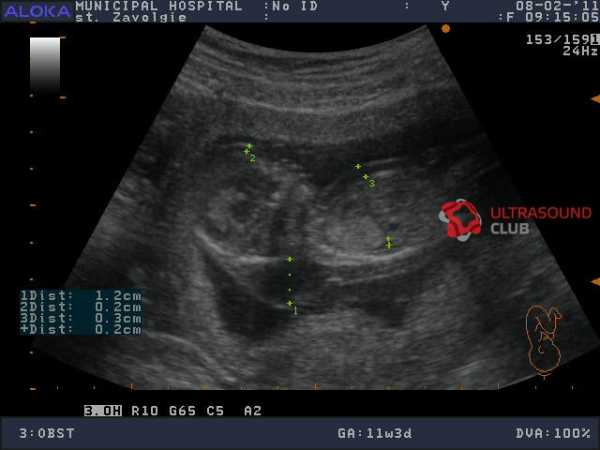
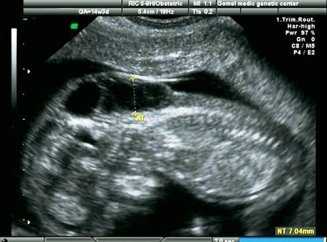
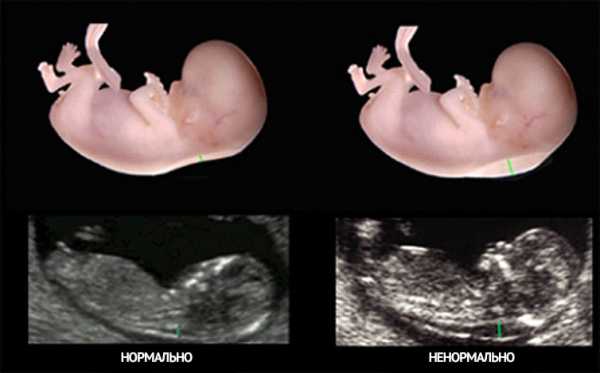
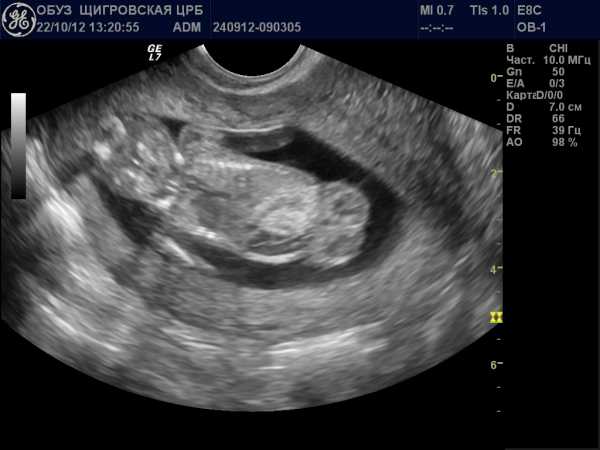
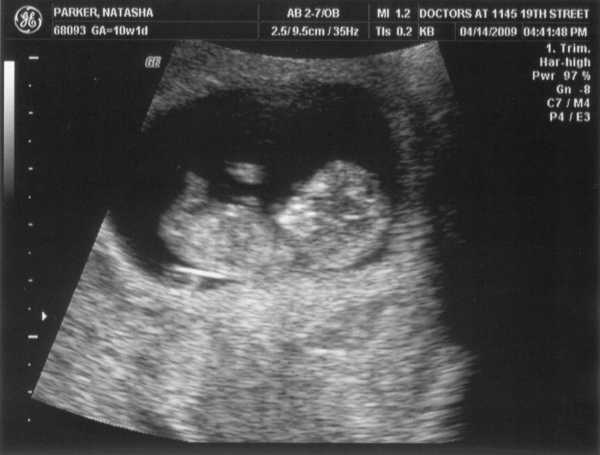
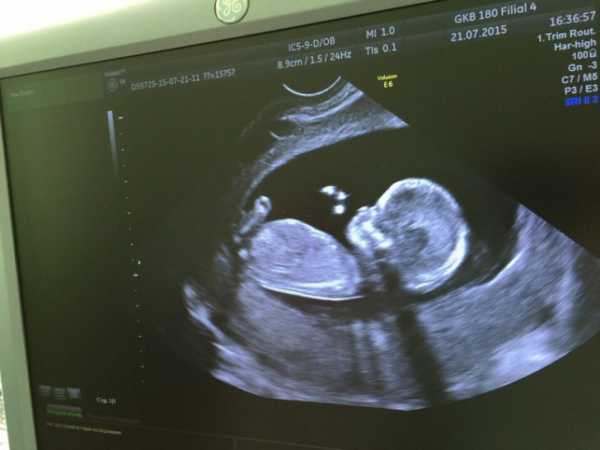
Перед измерением ТВП врач измеряет длину плода, то есть его КТР. Это крайне необходимо, потому что толщина воротникового пространства меняется в зависимости от срока беременности. Потом эхографист выводит на экран верхнюю часть туловища и головку плода строго в боковой проекции, при этом в одном срезе должны быть одновременно кости и кожа спинки носа, полости 4 желудочка и кость верхней челюсти. Используя масштабирование увеличивает область шеи. Затем измеряет наибольшую толщину скопления жидкости по задней поверхности шеи под кожей. Жидкость изображается на экране черным цветом, а кожа и мягкие ткани белыми. После проведенных измерений врач сравнивает полученный результат с нормативной таблицей.
Стоит отметить, что во время проведения измерения головка ребенка должна находиться в нейтральном положении. Если она будет слишком запрокинута назад, то можно получить завышенные измерения, или наоборот, если подбородок сильно поджат к груди, то измерения будут ниже реального значения. Для того чтобы измерение было выполнено правильным образом, возможно, необходимо будет подождать, пока плод расположится правильно при спонтанном его движении, либо поспособствовать его движениям посредством легких надавливаний на брюшную полость матери или предложить пациентке покашлять.
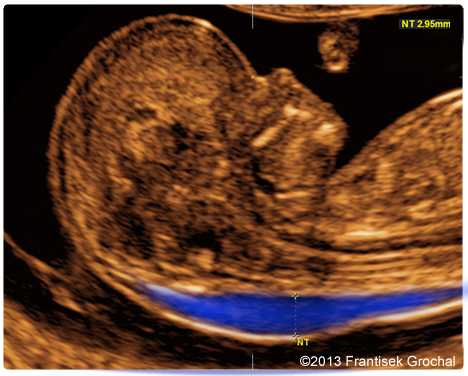
Синим цветом на фотографии УЗИ выделено воротниковое пространство, толщина которого является важным параметром.
Кому показано данное обследование?
В настоящее время первый ультразвуковой скрининг в обязательном порядке включает в себя измерение ТВП (толщины воротникового пространства) на сроке 11,12, 13 недель 6 дней. При этом таблица нормальных значений разработана для сроков, когда копчико-теменной размер плода составляет минимум 45 мм, а максимум 84 мм.
Почему у плода могут появляться отклонения ТВП от нормы?
Причин, которые ведут к увеличению количества жидкости в шейной области и расширению зоны воротникового пространства у плода.. К этому могут приводить:
- анемия,
- нарушения работы сердца,
- патологии развития соединительной ткани,
- скопление крови и застойные явления крови в верхних отделах туловища,
- нарушения оттока лимфатической жидкости,
- морфологические (касающиеся строения) аномалии лимфатической системы,
- гипопротеинемия,
- инфекции
- нарушения строения скелета.
Эти патологические механизмы встречаются при различных генетических аномалиях, но больше всего расширение ТВП ассоциируют с синдромом Дауна (трисомией по 21 хромосоме), Эдвардса (трисомией по 18 хромосоме), Патау (трисомия по 13 хромосоме), синдромом Тернера (отсутствием одной из Х хромосом). Трисомия – это наличие дополнительной хромосомы в кариотипе человека, которое приводит к различным отклонениям в развитии.
Кроме того, расширение ТВП бывает более чем при 50 различных пороках развития плода и при внутриутробной гибели плода. Тем не менее, большое число случаев с увеличенной толщиной воротниковой зоны заканчивается появлением на свет здоровых малышей.
Если во время исследования выявляется увеличение ТВП, то женщине назначают дополнительное УЗИ через 1-2 недели, а также рекомендуют сдать анализ крови на определение рисков хромосомных аномалий. Для этого проводят анализ двух веществ, вырабатываемых плацентой (PAPP-A и свободный бета-ХГЧ), которые у плодов, пораженных хромосомными аномалиями, имеют показатели, отличающиеся от тех, что обнаруживаются у плодов с нормальным хромосомным набором. Именно такое совокупное обследование позволяет максимально точно установить индивидуальный риск наличия хромосомной патологии у плода. При этом еще обязательно учитывают и возраст беременной женщины.
Нормальные значения толщины воротникового пространства
Норма ТВП, разработанная для каждого срока беременности, представлена в таблице 1.
Таблица 1.
| Срок беременности | Норма значения ТВП, мм |
| 10 недель 0 дней – 10 недель 6 дней | 0,8 – 2,2 |
| 11 недель 0 дней – 11 недель 6 дней | 0,8 – 2,4 |
| 12 недель 0 дней – 12 недель 6 дней | 0,7 – 2,5 |
| 13 недель 0 дней – 13 недель 6 дней | 0,7 – 2,7 |
Если у вашего будущего ребенка во время УЗИ выявлено ТВП больше нормы, не стоит сразу впадать в панику, так как выше мы уже описали, что этому может быть много причин, в том числе и совершенно здоровое его состояние.
Но всё-таки плоды с ТВП более 3,0 мм в сроке 11-14 недель имеют высокий риск хромосомных аномалий.
Также измеряется ТВП для прогноза возможных рисков беременности. У плодов с нормальным кариотипом и увеличением ТВП возрастает риск преждевременных родов, пороков сердца и других аномалий плода.
Значения ТВП на 12 неделе беременности
Итак, исходя из данных, приведенных в нашей таблица можно сделать вывод, что если женщина находится на 12 неделе беременности, то размер ТВП будет 1,6 мм (норма в среднем). Норма минимума для ТВП на данном сроке – 0,7 мм, а максимальная граница нормального значения – 2,5 мм. Что означает увеличение показателей ТВП выше нормы на 12 неделе беременности? В таком случае риск того, что у зародыша будут выявлены генетические (хромосомные) аномалии и врожденные пороки органов, сильно увеличивается.
Сравнение нормальной и ненормальной толщины воротникового пространства
Зародыш с синдромом Дауна в 95% случаев обнаруживает показатель ТВП больше 3,4 мм. Размер ТВП более 5,5 мм на сроке 12 недель в 70% случаев означает синдром Эдварса.
Значения ТВП на 13 неделе беременности
Нормальные показатели толщины воротникового пространства в 13 недель составляют в среднем 1,7 мм.
Минимально определяемое значение ТВП равно 0,7 мм, а верхняя граница нормы – 2,7 мм. При значении ТВП больше 2,7 мм у плода в сроке 13 нед возрастает риск развития хромосомных заболеваний или врожденных пороков развития.
При трисомиях по 21, 18 и 13 хромосомам эхографические изменения выражаются в увеличении ТВП примерно на 2,5 мм по сравнению с средним значением для данного срока беременности. При синдроме Тернера значение ТВП примерно на 8 мм больше среднего нормального значения ТВП для здоровых плодов.
Также выявлена закономерность, что при ТВП от 3 до 4 мм риск синдрома Дауна составляет лишь 7 %, от 4 до 5 мм – 27 %, от 5 до 6 мм – 53 %, от 6 до 7 мм – 49%, от 7 до 8 мм – 83 %, от 8 до 9 – 70%, а при 9 мм и более, риск уже равен 78 %.
Но помимо толщины воротникового пространства необходимо учитывать результаты биохимического скрининга. Если же и они повышены, то женщине предлагается провести забор крови из пуповины плода или исследовать околоплодные воды для достоверной оценки количества хромосом у плода. Но такое исследование рекомендуется проводить только после 16 недели беременности. Если набор хромосом оказывается нормальным, то беременность ведется дальше в обычном режиме. Но если же всё-таки у плода выявляют изменения набора хромосом, несовместимые с жизнью, женщине рекомендуют прервать беременность по медицинским показаниям.
Значения ТВП на 14 неделе беременности и позже
В норме после 14 недели беременности зона воротникового пространства начинает постепенно уменьшаться.
Если увеличение ТВП продолжает регистрироваться и при исследовании в 14 неделю и позже или скопление жидкости переходит в отек шеи или в генерализованный отек плода, то это указывает на высокую вероятность инфекционного заражения малыша или наличия у него генной патологии. При этом следует исследовать крови беременной женщины в первую очередь на наличие токсоплазмоза, цитомегаловируса и парвовируса В 19. Также в этой ситуации показаны регулярные повторные УЗИ каждые четыре недели для выявления динамики отека.
Таким образом, УЗИ, а в частности измерение ТВП в 11,12,13,14 недель беременности, помогают установить и в некоторых случаях предупредить рождение детей с хромосомными патологиями. Поэтому женщинам крайне не рекомендуется избегать прохождения 1-го скрининга.
Больше снимков
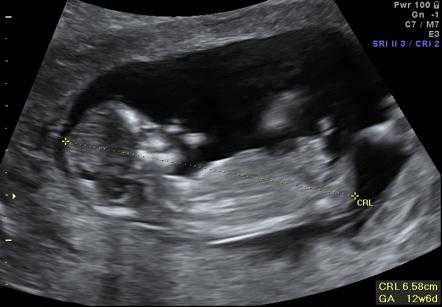
Толщина воротникового пространства по неделям у плода при беременности. Норма, таблица
Один из основных параметров – толщина воротникового пространства (ТВП) – измеряется на 10–12 неделе беременности. Это делается для раннего выявления хромосомных аномалий.
Содержание статьи:
Что такое ТВП
ТВП – это небольшая, тонкая, заполненная жидкостью область, находящаяся позади шеи развивающегося плода. До определённого срока гестации она заполнена жидкостью.
В аномальных случаях с 10 по 13 неделю количество жидкости увеличивается на 1–2 мм еженедельно, поэтому на ранних сроках беременности ТВП измеряется с помощью сканирования и используется в качестве инструмента скрининга для выявления различных хромосомных и генетических аномалий. Превышение жидкости в этом пространстве указывает на вероятность развития синдрома Дауна.
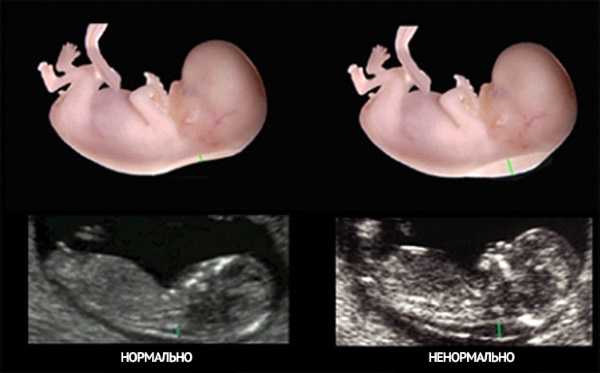 Измерение толщины воротникового пространства производится на 10-12 неделе беременности в рамках первого скриннингового обследования и позволяет выявить вероятность врожденных аномалий плода
Измерение толщины воротникового пространства производится на 10-12 неделе беременности в рамках первого скриннингового обследования и позволяет выявить вероятность врожденных аномалий плодаПосле 14 недели жидкость начинает рассасываться и обнаружить риск возникновения патологии становится затруднительно.
Определение толщины воротникового пространства на УЗИ
Толщина воротникового пространства 10–12 недельного ребёнка в рамках первого скринингового обследования является одним из важных показателей.
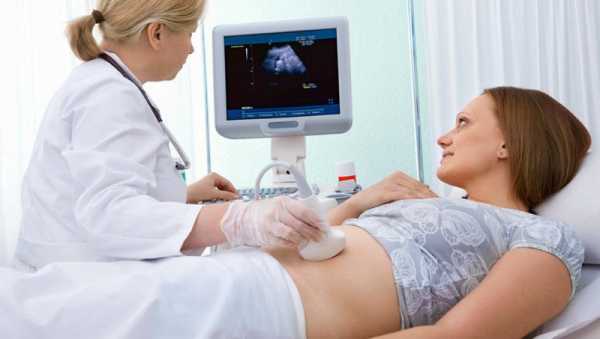
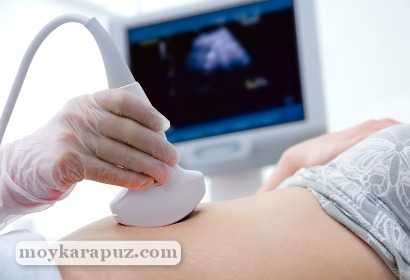
Размер складки определяется с помощью датчика УЗИ, который устанавливается на область живота беременной.
При определении толщины воротниковой складки следует точно соблюдать сроки обследования. Ранние или поздние сроки не будут иметь диагностической ценности. Сложность определения на 12 неделе определяется малым размером плода.
Более поздние исследования, на 14 и далее неделях будут неинформативными, поскольку скопившаяся жидкость впоследствии поглощается лимфо-системой, которая развивается и активируется в этот период.
 Если воротниковая зона имеет утолщение, то также обращают внимание на размер носовой косточки. Её параметры при хромосомных отклонениях не соответствуют гестационному сроку развития плода. Косточка может быть в несколько раз меньше нормы.
Если воротниковая зона имеет утолщение, то также обращают внимание на размер носовой косточки. Её параметры при хромосомных отклонениях не соответствуют гестационному сроку развития плода. Косточка может быть в несколько раз меньше нормы.
Результаты расшифровываются при помощи генетической программы. Составляется формула, куда вносится показатели ТВП, возраст женщины, и в результате рассчитывается степень риска.
Какие значения ТВП считаются нормальными
Толщина воротникового пространства 12-недельного ребёнка должна составлять от 0,7 до 2,5 мм по норме. Определение этого параметра раньше 10 акушерских недель врачами считается нецелесообразным, поскольку фиксированных норм для этого периода не имеется. После 14 недель гестации жидкость начинает рассасываться. Измерение ТВП считается обязательным для первого обследования.
Таблица норм ТВП плода на 10-14 неделях беременности
Для каждой длины эмбриона существуют нормы толщины воротникового пространства:
| Длина эмбриона | Толщина воротникового пространства |
| 45 мм | не более 2,2 мм |
| 84 мм | не более 2,8 мм |
Нормальные показатели толщины воротника по неделям:
| Время беременности | Нормальные показатели ТВП |
| 10 акушерских недель | от 0,8 мм до 2,2 мм |
| 11 акушерских недель | от 0,8 мм до 2,4 мм |
| 12 акушерских недель | от 0,7 мм до 2,5 мм |
| 13 акушерских недель | от 07 мм до 2,8 мм |
Если отклонение толщины происходит в меньшую сторону, это считается нормой для развития ребёнка. И лишь увеличение толщины воротникового пространства означает возможность развития анормальности.
Какие патологии выявляет ТВП
Расширенное воротниковое пространство свидетельствует о том, что могут развиться патологии:
- Синдром Дауна. Наиболее распространённый вид заболевания, известное как трисомия 21. Оно вызвано присутствием всей или части третьей копии 21 хромосомы. Заболевание характеризуется задержкой физического роста, умственными нарушениями в лёгкой степени, характерными чертами лица.
- Синдром Тернера. Этот генетическое состояние, при котором часто у женщин отсутствует Х-хромосома. Это расстройство не наследуется от родителей и возраст матери не играет роли. Женщины с таким синдромом имеют меньшую продолжительность жизни, страдают от сердечных заболеваний и диабета.
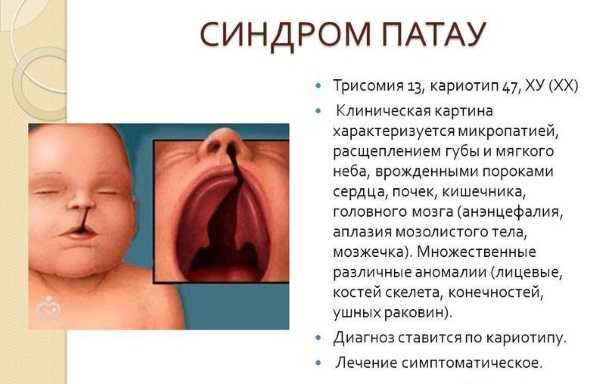
- Трисомия 13 или синдром Патау. Аномалия заключается в том, что все клетки организма содержат дополнительный материал из 13 хромосомы. Он нарушает нормальное развитие, вызывая множественные пороки и дефекты органов.
- Трисомия 18 или синдром Эдвардса. Генетическое заболевание, вызванное третьей копией всей или части 18 хромосомы. Дети часто рождаются маленькими, имеют проблемы с сердцем, интеллектуальную недееспособность.
- Триплоидия. Заболевание, при котором у плода происходит развитие трёх копий каждой хромосомы, вместо двух по норме. Большинство эмбрионов с таким набором хромосом не доживают до рождения. Выкидыши происходят обычно на ранних стадиях развития.
С какими заболеваниями связаны изменения размера ТВП
Женщины, имеющие расширение ТВП у плода, входят в группу риска по приобретению врождённых пороков для ребёнка, даже при отсутствии хромосомных нарушений.
Самыми распространёнными пороками развития плода являются:
- Порок развития сердца: дефект межжелудочковой перегородки.
- Аномалии развития кишечной трубки: атрезия и стеноз.
- Отставание в развитии.
- Смерть плода.
- Пороки мочеполовой системы.
- Изъяны в развитии скелетно-мышечной системы.
- Кистозная гигрома.
- Пороки в развитии мочеполовой системы.
Факторы, влияющие на точность измерения
Толщина воротникового пространствам в 11–12 недель, исследуемая с помощью УЗИ, может отклониться от нормы по следующим причинам:
- Если возраст беременной старше 38, а возраст отца выше 45 лет.
- В случае получения будущей мамой длительного радиационного облучения.
- Имеющийся акушерский анамнез у женщины (наличие в прошлом мертворождённых детей, недоношенных).
- Если в семье имеются дети с хромосомными заболеваниями.
В некоторых случаях завышенные показатели шейного пространства получаются на изображении по техническим причинам:
- Неверно выбранный масштаб на экране.
- Неопытность врача, проводившего УЗИ.
- Неправильный ракурс головы ребёнка, когда она находится в состоянии разгибания, повернута или наклонена.
- Несоблюдение сроков проведения ТВП.
- Неправильно выбранная для измерения область шейной складки.
В любом случае женщине предложат повторное УЗИ перед проведением дальнейших обследований.
Что означают отклонения от нормы
Затылочная прозрачность оценивается между 11 и 13 неделями. Существует два вида измерений – полупрозрачность затылка, она измеряется в начале беременности и в конце 1 триместра. Для этой даты существует более низкий порог толщины. В конце второго триместра измеряется затылочная складка.
Сканирование помогает подтвердить жизнеспособность плода. При увеличении полупрозрачности шейной складки увеличивается вероятность хромосомной аномалии и смертности. При размере больше 6,5 мм у 65% рождённых детей имеются генетические расстройства, а летальность при этом размере составляет 20%.
Причины увеличения толщины воротникового пространства у плода
Увеличение ТВП – это не порок развития, это лишь признак, требующий углубленного обследования, и это может встретиться у абсолютно здорового ребёнка.
Причины могут быть связаны с беременной:
- Анемия у матери.
- Наличие инфекционных заболеваний: токсоплазмоза, герпеса, половых инфекций.
- Паталогически низкий уровень общего белка в крови, развивающийся из-за неправильного питания, нарушений в образовании белка.
Вторая группа причин связана с внутриутробным развитием плода:
- Пороки строения сердца.
- Хромосомные нарушения.
- Неправильное строение и развитие костной, соединительной ткани.
- Застой лимфы, образовавшийся вследствие нарушений в лимфатической системе.
Обследование при обнаружении аномалии
Толщина воротникового пространства 12-недельного ребёнка, как и другие скрининговые тесты, не определит диагноз, потому что эти тесты не являются диагностическими. Они не идентифицируют, есть ли у ребёнка синдром Дауна, они определяют детей с повышенным риском развития этого синдрома. Чаще проверка затылочной части плода совмещается с анализом крови.
Дополнительные факторы, которые берутся в расчет:
- возраст мамы;
- проверка кости носа;
- длина от макушки до копчика.
Если все полученные результаты выше нормы, то женщина направляется на биопсию ворсин хориона и амниоцентез.
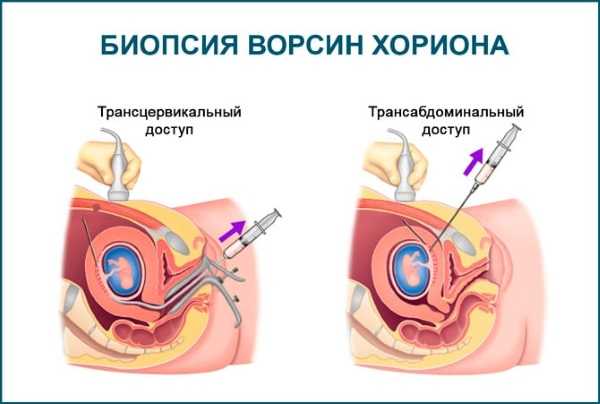
Биопсия ворсин хориона
Это пренатальный тест, который диагностирует хромосомные аномалии, такие как синдром Дауна и другие генетические изменения. Проба берётся из крошечных выступов на плаценте, которые называются ворсины хориона или плацентарная ткань, и отправляется в лабораторию для генетического анализа. Преимущество этого вида анализа перед другими, в том, что его можно делать между 10 и 13 неделями.
 Для чего он проводится:
Для чего он проводится:
- Для диагностики и исключения внутриутробной инфекции.
- Для проверки здоровья ребёнка, в том случае если у матери отрицательный резус-фактор.
- Для оценки зрелости лёгких ребёнка, если рассматривается возможность преждевременных родов.
- Для обнаружения хромосомных расстройств, включая синдром Дауна, трисомию 13, трисомию 18 и аномалии половой хромосомы (синдром Тернера).
- Тест используется для поиска генетических нарушений: муковисцидоза, серповидно-клеточной анемии, болезнь Тея-Сакса (редкое наследственное заболевание нервной системы).
- Позволяет определить дефекты нервной трубки, расщелину позвоночника и анэнцефалию.
Амниоцентез
Пренатальный тест, который позволяет врачу собирать информацию о здоровье ребёнка из образца амниотической жидкости, называется амниоцентез. Тест производит кариотип – изображение хромосом ребёнка. Проводится на 16–20 неделе беременности для выявления тех же аномалий, что и при исследованиях ворсин хориона.
Тест инвазивен, имеет небольшой риск выкидыша. Процедура занимает от 20 до 30 мин. Перед проведением проводится УЗИ для измерения ребёнка и проверки его базовой анатомии. Во время процедуры врач вводит длинную тонкую полую иглу через брюшную стенку в мешок с жидкостью, окружающий плод. С помощью иглы забирается некоторое количество околоплодных вод.
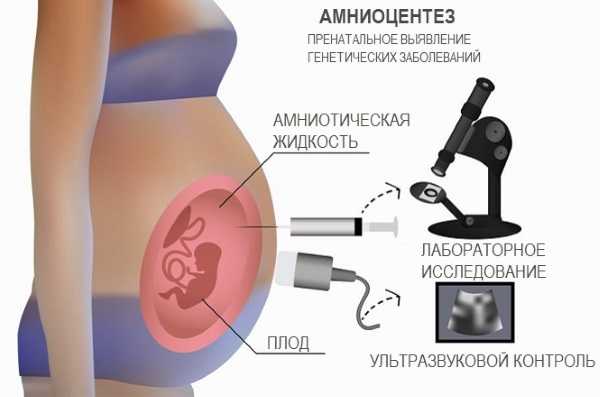 Сама процедура забора продолжается не более 30 сек. В это время женщина может почувствовать спазмы.
Сама процедура забора продолжается не более 30 сек. В это время женщина может почувствовать спазмы.
Врождённые дефекты плода, такие как расщелина губы или нёба, с помощью этого теста определить невозможно. Они могут быть обнаружены при УЗИ, сделанным во втором триместре. В том случае, если у женщины резус-отрицательный фактор, то после проведения амниоцентеза делается прививка антирезусного иммуноглобулина.
УЗИ
Толщину воротникового пространства можно увидеть с помощью звукового исследования. Оно должно проводиться на сроке от 11 до 13 недель и 6 дней, однако, врачи считают оптимальным сроком 12 недель и 6 дней.
Точного представления о заболевании оно не даст, но поможет определить, требуются ли дополнительные тесты. Как правило, УЗИ проводится обычным способом, лишь в некоторых случаях предлагается проведение вагинального УЗИ.
При сканировании выбирается один из двух способов:
- Трансабдоминальное. Оно включает исследование нижней части живота. Небольшое количество геля распределяется по поверхности живота, а затем ультразвуковой зонд сканирует нижнюю часть тела. Гель помогает улучшить контакт между зондом и кожей.
- Трансвагинальное УЗИ. Производится сканирование с ультразвуковым датчиком, лежащим во влагалище. Звуковой зонд, 2 см в диаметре, покрыт одноразовой защитной оболочкой. Небольшое количество геля помещается на конце зонда, а затем с его помощью осторожно вводится во влагалище датчик. Этот вид УЗИ безопасен, не вредит ребёнку и вызывает меньший дискомфорт, чем взятие мазка.
Иногда с помощью УЗИ можно получить точные ответы на причины увеличенного воротникового пространства.
 Что определяют при просмотре:
Что определяют при просмотре:
- Длину плода от копчика до макушки. Для определения ТВП длина ребёнка должна составлять минимум 45 мм и максимум 84 мм. Только при такой длине эмбриона возможна правильная оценка ТВП.
- Сердцебиение ребёнка.
- Расположение плаценты.
- Количество околоплодных вод.
- Размер шейной складки.
- Бипариентальный размер плода (между висками).
- Средний внутренний диаметр плодного яйца.
После проведения УЗИ, консультаций с врачом-генетиком, который не выявил отклонений, проводится повторное звуковое исследование в сроки 18-20 недель. Если ширина воротникового пространства нормализуется к этому периоду, то родить ребёнка, даже при большой величине ТВП в начале беременности, шансы достаточно велики.
Кровь из вены
Все скрининговые тесты требуют анализа крови матери. Биохимические маркеры в крови измеряются в лаборатории, а результаты используются для расчёта риска возникновения у ребёнка синдрома Дауна. Анализы крови проводятся для измерения уровня различных гормонов и белков в крови, которые вырабатываются плацентой или развивающимся ребёнком.
Биохимические маркеры включают в себя:
- Альфа-фетопротеин.
- Хорионический гонадотропин человека.
- Неконъюгированный эстриол.
- Димерный белок, ингибин.
- Связанный с беременностью белок плазмы.
 Проводятся два основных скрининговых теста для выявления риска синдрома Дауна:
Проводятся два основных скрининговых теста для выявления риска синдрома Дауна:
- Комбинированный скрининг-тест. Он объединяет результаты сканирования ширины шейного воротника с результатами анализа крови на белок плазмы и гонадотропин.
- 4-х этапный скрининг-тест, основанный на результатах анализа крови, проведенного между 14 неделей и 2 днями и 20 неделей гестации. Он проводится без использования результатов УЗИ.
Для точной оценки риска должны быть объединены все результаты скрининга.
Всем женщинам рекомендовано пройти скрининговый тест на ранних сроках беременности, на основании которого выявляется уровень опасности.
Рекомендации врачей, основанные на уровнях риска:
| Уровень риска | Соотношение уровня | Рекомендации врача |
| Повышенный | 1:50 | Женщина направляется на генетическую консультацию |
| Низкий | 1:1000 | Не рекомендовано проходить дополнительные исследования для выявления синдрома Дауна |
| Промежуточный | от 1:50 до 1:1000 | Рекомендовано пройти скрининговое обследование на 16 гестационной неделе |
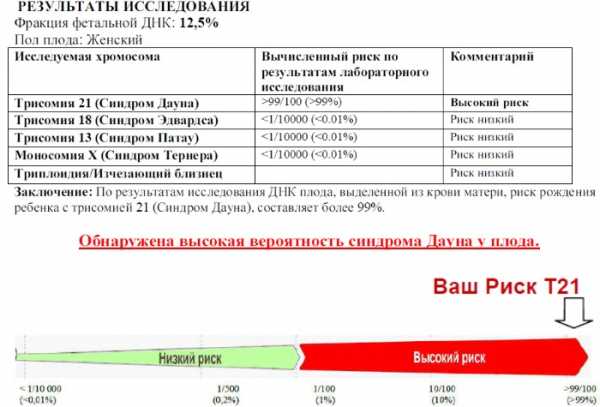 Расчёт определяет, что чем выше знаменатель, тем ниже уровень. Так, 1:100 означает один случай возникновения аномального развития на 100 женщин, которые прошли проверку.
Расчёт определяет, что чем выше знаменатель, тем ниже уровень. Так, 1:100 означает один случай возникновения аномального развития на 100 женщин, которые прошли проверку.
Последствия выявленных отклонений
Частота хромосомных нарушений связана не с появлением воротникового утолщения, а с его размером. К началу второго триместра воротниковая область может уменьшаться или увеличиваться.
Развитие её пойдёт двумя путями:
1. Регрессия. Если с хромосомами всё в порядке, то плод будет развиваться в норме.
2. Увеличение ТВП, что приводит:
- к затылочному отёку, опоясывающему опухшую область шейки плода;
- кистозной гигроме шеи плода, доброкачественному образованию, возникшему при нарушении развития лимфатической системы, расположенной в области шеи.
Повышение ТВП связано также с пороком сердца у плода, поэтому врач может назначить электрокардиограмму эмбриона на 20 неделе. Увеличение уровня ТВП может повлиять на преждевременные роды.
Исследование толщины воротникового пространства в период с 10 по 12 недели является важным исследованием, которое не должна пропускать беременная женщина.
От результатов анализов зависит не только дальнейшая полноценная жизнь ребёнка, но и его родителей.
Видео на тему: толщина воротникового пространства (ТВП) — важный показатель для оценки состояния плода
Толщина воротникового пространства — показатель оценки состояния плода:
Толщина воротникового пространства: нормы и причины увеличения
ТВП (расшифровывается как толщина воротникового пространства) – это параметр, исследуемый при УЗИ. С помощью него можно заподозрить у плода хромосомные аномалии и другие патологии. Если ТВП превышает норму, рекомендуется более тщательная диагностика для подтверждения или опровержения диагноза.
Итак, у каждого плода имеется щелевидный участок между кожей и мышцами и связками, который покрывает позвоночник человеческого зародыша. Этот щелевидный участок располагается на задней части шеи эмбриона. Проверка воротникового пространства происходит в первом триместре беременности во время УЗИ.
Как проводят обследование ТВП?
Измерение зоны ТВП проводят во время обычного УЗИ, когда женщина лежит на кушетке, а врач устанавливает датчик ей на живот и выводит на экране изображения плода. В некоторых случаях, если на сроке 11,12,13,14 недель ребеночек еще не очень хорошо виден при трансабдоминальном УЗИ, врач проводит измерения используя влагалищный датчик. Это ультразвуковое исследование проводят, как правило, на аппаратуре экспертного класса.
Перед измерением ТВП врач измеряет длину плода, то есть его КТР. Это крайне необходимо, потому что толщина воротникового пространства меняется в зависимости от срока беременности. Потом эхографист выводит на экран верхнюю часть туловища и головку плода строго в боковой проекции, при этом в одном срезе должны быть одновременно кости и кожа спинки носа, полости 4 желудочка и кость верхней челюсти. Используя масштабирование увеличивает область шеи. Затем измеряет наибольшую толщину скопления жидкости по задней поверхности шеи под кожей. Жидкость изображается на экране черным цветом, а кожа и мягкие ткани белыми. После проведенных измерений врач сравнивает полученный результат с нормативной таблицей.
Стоит отметить, что во время проведения измерения головка ребенка должна находиться в нейтральном положении. Если она будет слишком запрокинута назад, то можно получить завышенные измерения, или наоборот, если подбородок сильно поджат к груди, то измерения будут ниже реального значения. Для того чтобы измерение было выполнено правильным образом, возможно, необходимо будет подождать, пока плод расположится правильно при спонтанном его движении, либо поспособствовать его движениям посредством легких надавливаний на брюшную полость матери или предложить пациентке покашлять.
Что такое ТВП и скрининг первого триместра?
Воротниковое пространство – это скопление жидкости в области шеи у плода Пока плод еще маленький, он имеет особенности развития, такие, как скопление жидкости в области шеи. По мере развития, начиная со 2 триместра, эта особенность исчезает. Это пространство между оболочками (непосредственно кожа и мягкие ткани шейного отдела позвоночника) и называется толщиной воротникового пространства. Этот показатель учитывается при скрининге первого триместра, который проводится на 11-12 неделе беременности.
Толщина воротникового пространства является важным показателем многих патологий плода, связанных с внутриутробным развитием и хромосомными аномалиями. Проводить подобное исследование целесообразно только с 10 по 14 неделю. До 10-ой недели плод еще слишком маленький и рассмотреть все тонкости с помощью ультразвукового обследования трудно.
Начиная с 14 недели, лишняя жидкость в тканях плода начинает рассасываться, поэтому определить аномалию становится труднее.
Помимо ТВП в скрининг первого триместра входят:
- Биохимический скрининг. У женщины берут кровь для определения уровня белка и гормона ХГЧ. Если этот показатель слишком низкий, есть вероятность самопроизвольного прерывания беременности. Если слишком высокий, существует риск рождения ребенка с синдромом Дауна.
- Оценка расположения и размеров плода. Размеры оцениваются по многим показателям, одним из которых является ТВП. Если размер плода меньше положенного, говорят о задержке развития или замершей беременности.
- Определение неразвивающейся беременности. Очень важно вовремя заметить замершую беременность, чтобы своевременно удалить плод из матки. Если он будет длительное время находиться в теле женщины, могут начаться осложнения и воспалительные процессы. Как правило, это определяют с помощью поиска сердцебиения и оценки размеров всего тела плода соответственно сроку.
- Оценка сердечно-сосудистой системы плода. На этом сроке определяется сердцебиение плода, а также можно увидеть работу его сердца и сосудов, что позволяет вовремя выявить врожденные пороки сердца. Стоит помнить, что большинство тестов говорят о риске той или иной аномалии, но далеко не всегда их результат следует воспринимать как приговор.
Для начала стоит сказать о том, что же такое воротниковое пространство. Это место скопления жидкости между шеей младенца и его верхней кожной оболочкой. Данное образование чаще всего имеет продолговатую форму.
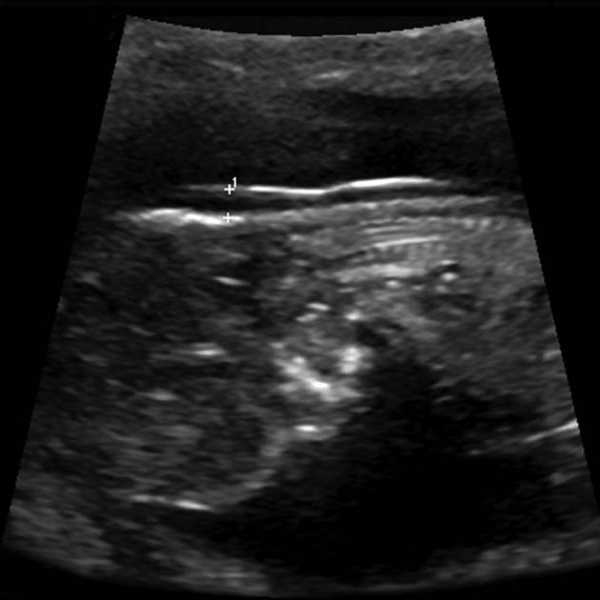
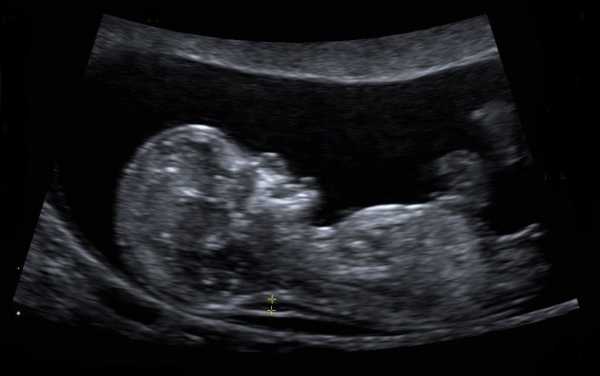
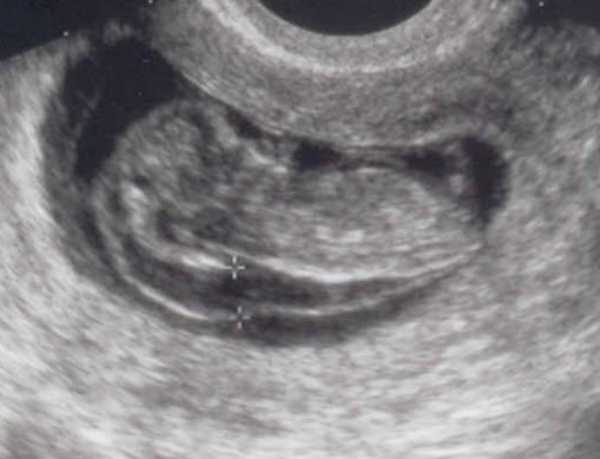
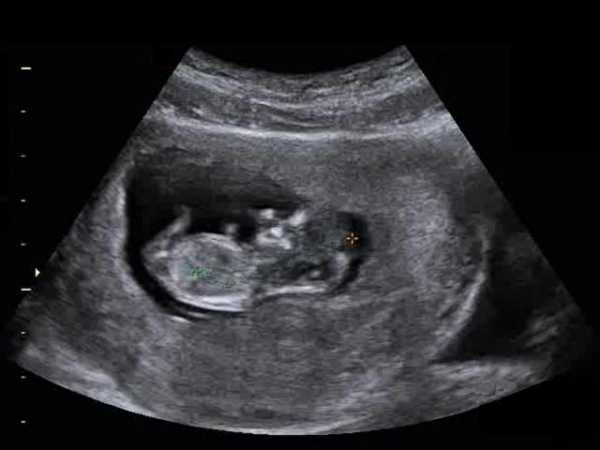
На мониторе ультразвукового аппарата оно отображается черным цветом. Тогда как кожные покровы имеют белы оттенок. Замер ширины осуществляется в самом широком месте данного образования.
Кому проводится исследование и для чего
Измерение воротниковой зоны плода является обязательным этапом ультразвукового обследования во время первого скрининга. Поэтому показатель вычисляется для каждой беременной. Однако выделяют группы риска, для которых воротниковое пространство играет большую роль в диагностике возможных хромосомных болезней.
Наибольшее внимание на ТВП у плода уделяют, если:
- Возраст будущей роженицы превышает 35 лет, а отца – более 42.
- В семье уже есть дети с хромосомными заболеваниями.
- У будущей матери отягощенный семейный или акушерско-гинекологический анамнез (мертворождение, самопроизвольные выкидыши, рождение детей с множественными пороками развития).
- У беременной либо ее мужа (отца ребенка) имеется подтвержденная хромосомная аберрация или мозаицизм.
- Имелся длительный контакт с мутагенными факторами (радиация, например).
Цель исследования направлена на своевременное обнаружение расширения воротникового пространства у плода. В то же время, это несет большую диагностическую ценность при выявлении отклонений в биохимических анализах на гормоны. Само по себе увеличение ТВП не всегда служит маркером генетических аномалий.
Для того чтобы на УЗИ толщина воротникового пространства в 12 недель была измерена верно, врачу-диагносту следует соблюдать ряд правил:
- достоверное определение срока беременности, так как на более поздних неделях этот показатель не несет ценной информации;
- правильное определение копчико-теменного размера, который должен составлять 46-85 мм;
- проведение обследования в строго сагиттальной плоскости.
Также существуют факторы, способные повлиять на истинные размеры воротниковой зоны эмбриона:
- опыт врача-УЗД, который проводит эхо-сканирование;
- состояние и модель ультразвуковой аппаратуры, поскольку чем новее и оснащенней оборудование, тем лучше и четче эхокартина;
- сроки выполнения УЗИ;
- неправильная техника измерения, то есть по внутреннему контуру шейной складки, а не по внешнему;
- положение плода, в частности, его головки.
Если говорить о расположении ребенка, то, к примеру, разгибание головы может увеличить воротниковое пространство примерно на 0,5 мм. В противном случае (при прижатии головки к груди) – показатель уменьшается от истинных значений на 0,3-0,4 мм.
Почему у плода могут появляться отклонения ТВП от нормы?
Причин, которые ведут к увеличению количества жидкости в шейной области и расширению зоны воротникового пространства у плода.. К этому могут приводить:
- анемия,
- нарушения работы сердца,
- патологии развития соединительной ткани,
- скопление крови и застойные явления крови в верхних отделах туловища,
- нарушения оттока лимфатической жидкости,
- морфологические (касающиеся строения) аномалии лимфатической системы,
- гипопротеинемия,
- инфекции
- нарушения строения скелета.
Эти патологические механизмы встречаются при различных генетических аномалиях, но больше всего расширение ТВП ассоциируют с синдромом Дауна (трисомией по 21 хромосоме), Эдвардса (трисомией по 18 хромосоме), Патау (трисомия по 13 хромосоме), синдромом Тернера (отсутствием одной из Х хромосом). Трисомия – это наличие дополнительной хромосомы в кариотипе человека, которое приводит к различным отклонениям в развитии.
Кроме того, расширение ТВП бывает более чем при 50 различных пороках развития плода и при внутриутробной гибели плода. Тем не менее, большое число случаев с увеличенной толщиной воротниковой зоны заканчивается появлением на свет здоровых малышей.
Если во время исследования выявляется увеличение ТВП, то женщине назначают дополнительное УЗИ через 1-2 недели, а также рекомендуют сдать анализ крови на определение рисков хромосомных аномалий.
Для этого проводят анализ двух веществ, вырабатываемых плацентой (PAPP-A и свободный бета-ХГЧ), которые у плодов, пораженных хромосомными аномалиями, имеют показатели, отличающиеся от тех, что обнаруживаются у плодов с нормальным хромосомным набором. Именно такое совокупное обследование позволяет максимально точно установить индивидуальный риск наличия хромосомной патологии у плода. При этом еще обязательно учитывают и возраст беременной женщины.
Измерение толщины воротникового пространства
Толщина воротникового пространства должна исследоваться при каждой беременности на первом скрининге в период с 10 до 14 недели. Данное обследование показано абсолютно всем женщинам, поскольку является одним из самых достоверных критериев нормального развития плода. Толщина воротниковой зоны определяется вместе с особенностями строения носовой кости – еще одним маркером наличия аномалий развития.
На первом скрининге помимо ультразвуковой диагностики проводится биохимический анализ крови на гормоны плаценты, которые могут также указать на возможность наличия у плода хромосомных аномалий. Однако если данный тест в норме, а ТВП расширено, женщина должна пройти обследование у генетика для уточнения диагноза.
Внимание! Расширение ТВП у плода при первом скрининге еще не говорит о стопроцентной вероятности наличия врожденных аномалий, поэтому будущим матерям не следует сразу впадать в панику, нужно провести повторное УЗИ у другого врача или дополнительные исследования.
Измерение ТВП при беременности должно проводиться квалифицированным специалистом во избежание неприятных стрессовых ситуаций у будущей матери. Данный параметр измеряется строго в период между 10 и 14 неделями беременности, поскольку до этого он не может быть выявлен, а после жидкость в воротниковой зоне рассасывается и не просматривается во время УЗИ. Копчико-теменной размер плода должен составлять от 4,5 до 8,4 см.
При измерении ТВП должны быть соблюдены следующие правила:
- датчик узи должен находиться в сагиттальной плоскости;
- будущий ребенок не должен быть прижат к матке;
- на изображении должна находиться лишь голова и половина грудной клетки;
- голова должна находиться в свободном положении, не быть согнута или разогнута;
- твп определяется по самому широкому размеру шейной складки.
Диагностика и норма
В норме ТВП составляет менее 3-х мм Диагностика проводится с помощью УЗИ. Это абсолютно безопасная для матери и ребенка процедура. Ультразвуковое исследование применяется несколько раз во время беременности и безопасно на любом сроке.
Норма толщины воротникового пространства в норме составляет от 0,7 до 2,7 мм в зависимости от того, на какой неделе беременности проводится скрининг. Максимального размера воротниковое пространство достигает на 14-ой неделе, а затем начинает уменьшаться.
Достоверность процедуры зависит от многих факторов: профессионализма врача, аппаратуры, правильно определенного срока беременности, расположения плода и т.д.
Сама процедура УЗИ для определения ТВП проходит в несколько этапов:
- УЗИ во время беременности проводится либо трансвагинальным, либо абдоминальным способом. Если это трансвагинальное УЗИ, перед процедурой рекомендуется сходить в туалет и опорожнить мочевой пузырь.
- Абдоминальное УЗИ требует обратной подготовки. Чтобы лучше рассмотреть плод, необходим полный мочевой пузырь, поэтому за полчаса до процедуры женщине рекомендуется выпить пару стаканов чистой негазированной воды и не мочиться это время. При абдоминальном УЗИ обследование проводится через брюшную стенку. Гель наносится на кожу живота. Врач прикладывает датчик и водит им по животу, слегка надавливая.
- При трансвагинальном УЗИ женщина раздевается до пояса и ложится на кушетку на спину. Колени необходимо согнуть и расставить. Специальный вытянутый датчик УЗИ с защитной одноразовой насадкой смазывается гелем и вводится неглубоко во влагалище. Неприятных или болезненных ощущений при этом возникать не должно. Если появились боли внизу живота, необходимо сообщить об этом врачу. Небольшое количество крови на датчике считается нормой. Кровь перестанет мазаться в течение дня.
Результат выдается пациентке в виде заполненной формы для УЗИ. Ее необходимо отнести врачу. Биохимический скрининг обычно готов в течение нескольких дней.
Нормальные значения толщины воротникового пространства
Норма ТВП, разработанная для каждого срока беременности, представлена в таблице 1.
Таблица 1.
| Срок беременности | Норма значения ТВП, мм |
| 10 недель 0 дней – 10 недель 6 дней | 0,8 – 2,2 |
| 11 недель 0 дней – 11 недель 6 дней | 0,8 – 2,4 |
| 12 недель 0 дней – 12 недель 6 дней | 0,7 – 2,5 |
| 13 недель 0 дней – 13 недель 6 дней | 0,7 – 2,7 |
Если у вашего будущего ребенка во время УЗИ выявлено ТВП больше нормы, не стоит сразу впадать в панику, так как выше мы уже описали, что этому может быть много причин, в том числе и совершенно здоровое его состояние.
Но всё-таки плоды с ТВП более 3,0 мм в сроке 11-14 недель имеют высокий риск хромосомных аномалий.
Также измеряется ТВП для прогноза возможных рисков беременности. У плодов с нормальным кариотипом и увеличением ТВП возрастает риск преждевременных родов, пороков сердца и других аномалий плода.
Возможные отклонения от нормы
Увеличение ТВП у плода может говорить о хромосомных аномалиях, причем, чем больше отклонение от нормы, тем выше вероятность неприятного диагноза. Чаще всего расширение шейной складки наблюдается при синдромах Дауна (три 23 хромосомы), Патау (три 13 хромосомы), Эдвардса (три 18 хромосомы), Тернера (одна Х хромосома).
Расширение ТВП образуется вследствие патологий, вызванных хромосомными аномалиями:
- Нарушение сердечной деятельности плода.
- Нарушение оттока лимфы.
- Застой крови в верхних отделах туловища.
- Аномалии скелета.
Не всегда увеличенная толщина воротниковой зоны говорит о хромосомных аномалиях. Иногда данный показатель может быть выше нормы вследствие анемии, внутриутробной инфекции или других генетических заболеваний, не связанных с изменением числа хромосом. Порой ТВП увеличена из-за неправильного измерения или особенности развития плода, которая никак не проявит себя после рождения.
Хромосомные причины повышения ТВП
Чаше всего изменение ТВП свидетельствует о синдроме Дауна При увеличенной ТВП женщина включается в группу риска. Чем сильнее превышена норма, тем больше вероятность развития хромосомной аномалии у ребенка. Стоит помнить, что речь идет именно о вероятности, то есть гарантия, что ребенок имеет патологию, дается далеко не всегда.
Скрининг проводится только после информирования женщины. Она может добровольно отказаться от обследования. Если говорить о хромосомных причинах увеличенной толщины воротникового пространства, то вероятны как трисомия (лишняя хромосома), так и моносомия (отсутствие одной хромосомы).
Среди хромосомных аномалий, которые можно определить с помощью скрининга, встречаются:
- Синдром Дауна. Это одна из наиболее распространенных хромосомных аномалий, сопровождающихся в появлении лишней хромосомы. Причины возникновения этой патологии определить трудно, в группу риска входят женщины после 35 лет, возрастные первородящие. Дети с синдромом Дауна имеют характерные черты внешности: круглое плоское лицо, раскосый разрез глаз, маленькие уши, короткие пальцы. Также для этих детей характерна умственная отсталость и мышечная слабость.
- Синдром Патау. При этом заболевании копируется 13-ая хромосома. Выживаемость детей при синдроме Патау довольно низкая. Велика вероятность внутриутробной смерти. После рождения более 90% детей с этой патологией умирают еще до года. Характерными симптомами являются множественные пороки развития, пороки сердца, гидроцефалия или микроцефалия, «заячья губа», «волчья пасть».
- Синдром Тернера. При этом заболевании отсутствует одна Х-хромосома. Риск возникновения этой патологии никак не связан с возрастом матери. У детей с синдромом Тернера наблюдается выраженный половой инфантилизм, короткая шея, деформация суставов, нередко встречаются пороки сердца. Интеллект обычно сохранен, но встречается и олигофрения.
При синдроме Дауна у ребенка женщине предоставляется выбор: прервать беременность или же сохранить. Если хромосомная аномалия несовместима с жизнью, рекомендуется сделать аборт.
О чем могут говорить отклонения от нормы
Как указывалось выше, отклонение от нормы воротникового пространства не всегда является достоверным признаком тяжелой хромосомной мутации. Подтверждается патология с помощью гормонального и генетического скрининга, а в ряде случаев – путем амниоцентеза (выполняется прокол амниона и забор небольшого количества околоплодных вод для анализов).
Частые причины утолщения воротниковой зоны на УЗИ:
- Синдром Дауна – врожденная генетическая патология, характеризующаяся множественными внутренними пороками развития и характерным фенотипом.
- Синдром Шершевского-Тернера – такие дети имеют дисгенезию или агенезию гонад (недоразвитие либо полное отсутствие половых желез), отставание в физическом развитии и типичные морфологические критерии (лимфатический отек на стопах и кистях, большое количество кожных складок на шее, низкий рост и аномалии костного скелета).
- Синдром Патау – неизлечимое хромосомное заболевание, в клинической картине которого фигурирует тяжелое нарушение интеллекта и костного развития, множественные пороки внутренних (пищеварительный тракт, мочеполовая система, сердце и т. д.) и внешних органов.
- Синдром Эдвардса, или трисомия 18 – аномалии развития как внутренних органов, так и костного аппарата. Сочетается с полным отсутствием интеллекта.
- Внутриутробная инфекция, пороки сердца, тяжелая анемия плода, аномалии строения лимфососудов, дисплазия соединительной ткани.
В конце ультразвукового сканирования врач УЗИ выносит в заключении свои выводы и обращает внимание на патологические показатели. Лишь только врач-гинеколог решает касательно дальнейшей тактики беременной и при необходимости направляет ее на дополнительные методы обследования.

Таким образом, правильное выполнение УЗИ воротниковой зоны позволяет с высокой вероятностью заподозрить у плода наличие генетической аномалии и предостеречь будущих родителей.
Последствия утолщения воротниковой зоны
При обнаружении на УЗИ увеличения воротниковой зоны следует повторить исследование и провести биохимический анализ крови на гормоны плаценты. Если результаты данных обследований находятся вне нормальных значений, женщине рекомендуется проведение дополнительных инвазивных методов диагностики. К ним относят амниоцентез (исследование околоплодных вод), кордоцентез (взятие крови из пуповины) и хориобиопсию (взятие ворсин хориона на исследование).
Если с помощью дополнительных методов исследования обнаружена тяжелая аномалия развития плода, а срок беременности составляет менее 22 недель, специалисты рекомендуют сделать женщине аборт по медицинским показаниям. Данная процедура безопасна в условиях стационара. Через некоторое время можно вновь попытаться завести ребенка.
Если срок беременности составляет 22 недели и более, женщине предлагается ее прерывание с помощью искусственных родов, либо сохранение плода. Будущая мать должна быть качественно проинформирована специалистами о последствиях и сделать свой осознанный выбор. При использовании инвазивных методов диагностики ложноположительные результаты составляют не более 0,5% от всех исследований. Поэтому, если женщина не готова воспитывать ребенка с патологиями, стоит отдать предпочтение прерыванию беременности.
ИСТОЧНИК:https://uziprosto.ru/ultrazvuk/pri-beremennosti/tvp-ploda-nedelyam-tablica.html#__14https://mymammy.info/beremennost/87-tvp.htmlhttp://diagnozlab.com/uzi/pregnancy/tolshhina-vorotnikovogo-prostranstva.htmlhttp://fb.ru/article/177774/norma-tolschinyi-vorotnikovogo-prostranstva-v-nedel-u-ploda
Толщина воротникового пространства (ТВП) плода при беременности
Воротниковое пространство – заполненный жидкостью участок, расположенный от кожи до мягких тканей на шее будущего ребенка. Данная структура выявляется у каждого плода, однако при различных аномалиях развития наблюдается изменение ее размеров, она является критерием нормального внутриутробного развития.ТВП (расшифровывается как толщина воротникового пространства) – это параметр, исследуемый при УЗИ. С помощью него можно заподозрить у плода хромосомные аномалии и другие патологии. Если ТВП превышает норму, рекомендуется более тщательная диагностика для подтверждения или опровержения диагноза.
Содержание:
Толщина воротникового пространства должна исследоваться при каждой беременности на первом скрининге в период с 10 до 14 недели. Данное обследование показано абсолютно всем женщинам, поскольку является одним из самых достоверных критериев нормального развития плода. Толщина воротниковой зоны определяется вместе с особенностями строения носовой кости – еще одним маркером наличия аномалий развития.
На первом скрининге помимо ультразвуковой диагностики проводится биохимический анализ крови на гормоны плаценты, которые могут также указать на возможность наличия у плода хромосомных аномалий. Однако если данный тест в норме, а ТВП расширено, женщина должна пройти обследование у генетика для уточнения диагноза.
Внимание! Расширение ТВП у плода при первом скрининге еще не говорит о стопроцентной вероятности наличия врожденных аномалий, поэтому будущим матерям не следует сразу впадать в панику, нужно провести повторное УЗИ у другого врача или дополнительные исследования.
Измерение ТВП при беременности должно проводиться квалифицированным специалистом во избежание неприятных стрессовых ситуаций у будущей матери. Данный параметр измеряется строго в период между 10 и 14 неделями беременности, поскольку до этого он не может быть выявлен, а после жидкость в воротниковой зоне рассасывается и не просматривается во время УЗИ. Копчико-теменной размер плода должен составлять от 4,5 до 8,4 см.
При измерении ТВП должны быть соблюдены следующие правила:
- датчик узи должен находиться в сагиттальной плоскости;
- будущий ребенок не должен быть прижат к матке;
- на изображении должна находиться лишь голова и половина грудной клетки;
- голова должна находиться в свободном положении, не быть согнута или разогнута;
- твп определяется по самому широкому размеру шейной складки.
До 10 недели беременности ТВП не может быть достоверно измерена, далее показатель должен находиться в определенных значениях, которые практически не изменяются до 14 недели. С увеличением срока гестации среднее значение параметра увеличивается всего на 1-2 мм каждые 7 дней. Толщина воротникового пространства на 12 неделе беременности в среднем составляет 1,6 мм, но ее увеличение до 2,5 мм включительно считается нормой.
Толщина воротникового пространства в течение 13 недели в среднем составляет 1,7 мм, в норме возможно ее увеличение до 2,7 мм. После 14 недели ТВП не измеряется, поскольку жидкость в шейной складке имеет тенденцию к рассасыванию в данный период.
Таблица норм толщины воротниковой зоны:
| Неделя гестационного срока | Норма ТВП в мм |
| 10 | 0,8 – 2,2 |
| 11 | 0,8 – 2,4 |
| 12 | 0,7 – 2,5 |
| 13 | 0,7 – 2,7 |
| 14 | 0,8 – 2,8 |
Возможные отклонения от нормы
Увеличение ТВП у плода может говорить о хромосомных аномалиях, причем, чем больше отклонение от нормы, тем выше вероятность неприятного диагноза. Чаще всего расширение шейной складки наблюдается при синдромах Дауна (три 23 хромосомы), Патау (три 13 хромосомы), Эдвардса (три 18 хромосомы), Тернера (одна Х хромосома).
Расширение ТВП образуется вследствие патологий, вызванных хромосомными аномалиями:
- Нарушение сердечной деятельности плода.
- Нарушение оттока лимфы.
- Застой крови в верхних отделах туловища.
- Аномалии скелета.
Не всегда увеличенная толщина воротниковой зоны говорит о хромосомных аномалиях. Иногда данный показатель может быть выше нормы вследствие анемии, внутриутробной инфекции или других генетических заболеваний, не связанных с изменением числа хромосом. Порой ТВП увеличена из-за неправильного измерения или особенности развития плода, которая никак не проявит себя после рождения.
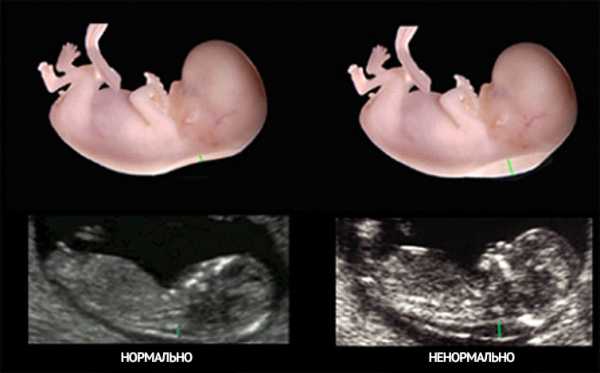
При обнаружении на УЗИ увеличения воротниковой зоны следует повторить исследование и провести биохимический анализ крови на гормоны плаценты. Если результаты данных обследований находятся вне нормальных значений, женщине рекомендуется проведение дополнительных инвазивных методов диагностики. К ним относят амниоцентез (исследование околоплодных вод), кордоцентез (взятие крови из пуповины) и хориобиопсию (взятие ворсин хориона на исследование).
Если с помощью дополнительных методов исследования обнаружена тяжелая аномалия развития плода, а срок беременности составляет менее 22 недель, специалисты рекомендуют сделать женщине аборт по медицинским показаниям. Данная процедура безопасна в условиях стационара. Через некоторое время можно вновь попытаться завести ребенка.
Если срок беременности составляет 22 недели и более, женщине предлагается ее прерывание с помощью искусственных родов, либо сохранение плода. Будущая мать должна быть качественно проинформирована специалистами о последствиях и сделать свой осознанный выбор. При использовании инвазивных методов диагностики ложноположительные результаты составляют не более 0,5% от всех исследований. Поэтому, если женщина не готова воспитывать ребенка с патологиями, стоит отдать предпочтение прерыванию беременности.
Толщина воротникового пространства плода: нормы в 11-13 недель
В первом триместре беременности все женщины проходят плановое УЗИ, на котором врач определяет различные показатели, отражающие состояние и развитие плода. Среди них внимание уделяется показателю толщины воротникового пространства (ТВП). Его измерения определяют риск рождения малыша с синдромом Дауна, Эдвардса, Патау и другими хромосомными отклонениями.
Что значит воротниковое пространство
Воротниковое пространство — подкожное скопление жидкости в шее на затылке, отображающееся на УЗИ, как черная полоса. Оценка толщины воротникового пространства плода информативна только на сроке между 11 и 13 недель, при копчико-теменном размере 45-84 мм. После 13 недель скопление этой подкожной жидкости рассасывается.
Показатель нормы ТВП
Толщина воротникового пространства составляет до 3 мм. Однако увеличение данного показателя не свидетельствует о наличии у плода хромосомного отклонения, оно лишь зачисляет женщину в группу риска. Точность диагноза можно подтвердить только после прохождения дополнительных исследований.
Норма ТВП по неделям
| Срок беременности | Толщина воротникового пространства, мм |
| 11 неделя | от 0,8 до 2,2 |
| 12 неделя | от 0,8 до 2,5 |
| 13 неделя | от 0,7 до 2,7 |
Что делать при повышенном ТВП
При увеличении ТВП также будут учитывать и наличие других признаков хромосомных отклонений, как размер носовой кости, нарушение кровотока в венозном протоке, гиперэхогенный фокус (яркость небольшого участка сердечной мышцы на УЗИ) в сердце. Исходя из этих данных беременной могут порекомендовать пройти биопсию ворсин хориона или амниоцентез для уточнения диагноза. Все эти диагностики могут стать причиной выкидыша, поэтому их проводят только в случае высокого риска генетической патологии.
Биопсия ворсин хориона
Забор анализа может проводиться через шейку матки или живот на сроке между 11-13 недели. При брюшной биопсии кожу живота обрабатывают йодным раствором, затем место обезболивают и вводят в брюшную полость длинную тонкую иглу, через которую производится забор кусочка ткани плаценты. При проведении трансцервикальной биопсии влагалище обрабатывают антисептиком, затем зонд вводится в плаценту и производится забор ткани для исследования.
 Оба способа биопсии проходят под УЗИ, которое позволяет определить точное направление иглы или зонда. В среднем длительность процедуры составляет около 15-20 минут. После процедуры полученный образец ткани отправляется в лабораторию для исследования.
Оба способа биопсии проходят под УЗИ, которое позволяет определить точное направление иглы или зонда. В среднем длительность процедуры составляет около 15-20 минут. После процедуры полученный образец ткани отправляется в лабораторию для исследования.
Амниоцентез
Процедура проводится между 15 и 18 неделей беременности. Небольшой участок кожи живота обрабатывают антисептиком и применяют местную анестезию. При помощи УЗИ определяют расположение плода и плаценты, затем вводят в брюшную полость длинную тонкую иглу и собирают небольшое количество амниотической жидкости, которая отправляется в лабораторию для исследования.
После процедуры у беременной могут появиться колики и небольшой дискомфорт в области живота. Остаток дня беременная должна провести лежа, нельзя поднимать тяжести и следует воздержаться от полового акта.
Причины увеличения ТВП у плода
Скопление жидкости в складке шеи может быть вызвано несколькими причинами. Некоторые связаны с наличием у плода хромосомных нарушений:
- Синдром Дауна — присутствует лишняя хромосома (47 вместе 46). Характеризуется аномальным строением лица, тела, недоразвитием психики и внутренних органов у плода.
- Синдром Патау — также наблюдается лишняя хромосома (47). Проявляется недоразвитием головного мозга, внутренних органов, аномальным строением лица, наличием лишних пальцев на руках и ногах.
- Синдром Тернера — наличие у плода только одной хромосомы Х. Встречается только у девочек. Характеризуется низким ростом, деформацией ушных раковин, локтей, щитоподобной грудной клеткой, пигментацией кожи, умственной отсталостью.
Существуют причины, не связанные с хромосомными аномалиями:
- железодефицитная анемия;
- пороки сердца;
- нарушения в развитии скелета;
- нарушения в формировании соединительной ткани;
- сниженное количество белка в плазме крови;
- отклонения в работе лимфатической системы.
Факторы, которые могут повлиять на исследование
 На результаты исследования ТВП могут повлиять некоторые факторы, которые способны исказить данные:
На результаты исследования ТВП могут повлиять некоторые факторы, которые способны исказить данные:
- профессионализм врача УЗИ-диагноста;
- состояние аппарата УЗИ;
- проведение измерения по внутреннему контуру шейной складки, а не по внешнему;
- положение головы плода при проведения УЗИ.
Стоит уделить внимание положению головки плода во время проведения исследования, которое может повлиять на показатель толщины воротниковой зоны. Разгибание головки плодом может увеличить этот показатель на 0,6 мм, а прижимание ее к груди — уменьшит показатель на 0,4 мм. Поэтому, измерение параметра ТВП не способно дать однозначные ответы на вопрос, присутствует патология или нет.
Если в ходе дополнительных исследований (амниоцентез или биопсия ворсин хориона) выявляется наличие у плода хромосомных отклонений, то женщине рекомендуется искусственное прерывание беременности.
Просмотров: 7426.Толщина воротникового пространства / Норма и отклонения на УЗИ
Воротниковое пространство плода – это особая область тела зародыша, представляющая собой скопление небольшого количества жидкости, которое располагается в районе шеи плода. ТВП – это особый показатель, который исследуется при ультразвуковом обследовании. Он показывает расстояние между нижним слоем кожи зародыша и верхней частью мягких тканей, которые располагаются в области шейных позвонков.
Исследование толщины воротникового пространства нужно для того, чтобы на раннем сроке беременности выявить отклонения в формировании плода, которые обусловлены появлением хромосомных отклонений в процессе развития зародыша.Обследование необходимо проводить на довольно раннем сроке: в первом триместре беременности с 11 по 13 неделю и никак не позже, потому что, чем позже, тем менее точными будут результаты, а уже на 14 неделе эта область исчезает, и провести исследование будет уже невозможно. Именно поэтому только на этом сроке изучение толщины воротниковой зоны помогает определить возникновение многих хромосомных заболеваний, наиболее известным из которых является синдром Дауна. Вместе с изучением биохимических маркеров, ТВП позволяет дать наиболее точную картину об особенностях здоровья плода и помогает выявить опасные хромосомные отклонения на раннем сроке, когда ещё есть возможность прервать беременность с минимальным риском для женщины.
Помимо изучения верхней воротниковой зоны плода, также немаловажно обследование печени, желудка, поджелудочной железы и селезенки плода.Эти показатели являются важным следствием правильного развития организма. Также важно и состояние кровотока зародыша. Для этого обследуется верхняя брыжеечная артерия, а также сосуды, которые обеспечивают снабжение печени и селезенки кровью.
Когда производится измерение
Измерение показателей ТВП производится на сроке беременности 10-14 недель, когда плод уже становится достаточно большим, чтобы можно было провести более точное исследование. В это время размер варьируется от 4-9 см, и исследуемая область становится максимально доступной для изучения.
Верхняя граница срока диагностики – четырнадцатая неделя беременности.
После этого скопление жидкости в данной зоне быстро рассасывается лимфатической системой, и изучение плода на предмет хромосомных патологий становится невозможным.Оптимальным считается проведение обследования на сроке от одиннадцатой до тринадцатой недели.
Толщина воротниковой зоны изучается во время планового ультразвукового исследования, предназначенного для выявления патологий в формировании плода. Такое УЗИ обязательно проводится в первом триместре, а затем – еще несколько раз на протяжении всего срока беременности, а именно – не реже, чем один раз в течение каждого триместра.
Диагностика печени, селезенки, поджелудочной железы, желудка и других внутренних органов производится уже на более позднем сроке, когда они станут достаточно большого размера.Примерно в то же время может быть исследована верхняя брыжеечная артерия и сосуды печени и селезенки.
Как проводится УЗИ
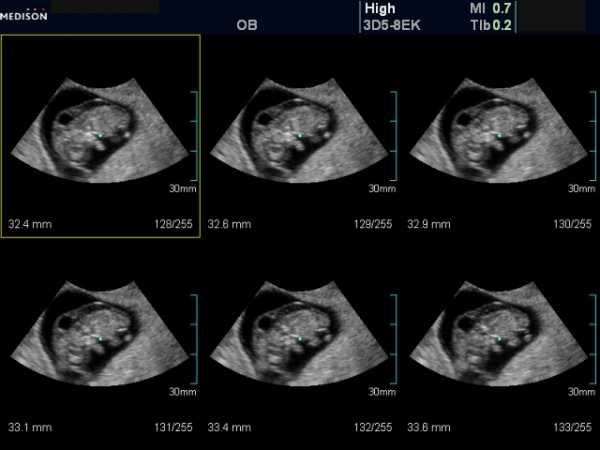
В большинстве случаев для нормального изучения показателей толщины и размеров верхней воротниковой зоны плода на данном сроке беременности достаточно обычного внешнего УЗИ обследования.
Трансвагинальная ультразвуковая диагностика показана лишь в той ситуации, когда зародыш расположен так, что измерение размеров провести невозможно.Наиболее удачным положением является боковая позиция плода, при которой можно легко рассмотреть его профиль.
Во время исследования беременная женщина находится в положении лежа, а врач изучает плод при помощи ультразвукового датчика, чтобы определить, все ли в норме или есть патологии. Для того чтобы измерить толщину и размеры верхней воротниковой зоны, врач направляет на нее датчик, который считывает информацию и выводит ее на экран.
Норма по неделям
В норме размер воротникового пространства у плода колеблется от 0,7 до 2,6 мм в зависимости от того, на какой неделе срока происходило проведение исследования.
Если при обследовании оказывается, что ТВЗ больше 2,6 мм, это показатель того, что у плода развиваются серьезные хромосомные патологии.В этой ситуации для более точного исследования проводится дополнительный анализ биохимических маркеров, раскрывающий клиническую картину и вместе с данными о размере ТВП позволяющий определить, все ли в норме или возникли хромосомные патологии.
Также на толщину верхней ВЗ влияет такой показатель, как расположение головы плода, которое должен учитывать врач в процессе проведения исследования.
| Неделя | ТВП |
|---|---|
| 10-11 | 0,8-2,1 мм |
| 11-12 | 0,8-2,1 мм |
| 12-13 | 0,8-2,4 мм |
| 13-14 | 0,8-2,6 мм |
Если показатель не соответствует норме
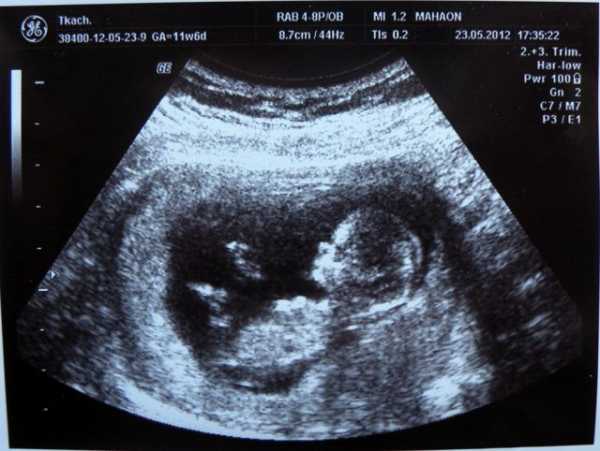
Если толщина данной области плода не соответствует верхней границе нормы, на этой же неделе беременности назначаются следующие анализы:
- Изучение амниотической жидкости;
- Анализ клеток плаценты;
- Анализ крови из пуповины.
После проведения добавочной диагностики врач точно может ответить, есть ли патологии у плода или же хромосомный набор зародыша в норме.
В том случае, когда было диагностировано, что плод имеет 23 пары хромосом, беременность женщины продолжается в нормальном режиме под наблюдением врачей. Если же количество хромосом неверно, женщине крайне рекомендовано прерывание беременности по медицинским показаниям, так как в большинстве случаев такие отклонения становятся причиной нежизнеспособности плода.В той ситуации, когда подтверждается синдром Дауна, у родителей есть выбор, прервать беременность или же растить больного ребенка.
Также увеличение размеров воротникового пространства может являться причиной следующих заболеваний: порок сердца, неверное образование соединительных тканей, костных структур и неправильная циркуляция лимфатической жидкости. Помимо этого следует обратить внимание, что причинами слишком большого размера верхней воротниковой зоны могут подобные патологии: анемия, парвовирус, таксоплазмоз и цитомегаловирус. В таких случаях врач назначает постоянное наблюдение за состоянием беременной, консультация доктора по генетике и дополнительные анализы.
Другие исследования показателей плода
После того как генетические заболевания не были подтверждены и беременность продолжается, по мере роста и развития плода необходимо провести ряд других обследований, которые помогут проследить, насколько правильно формируются внутренние органы.Это важно для того, чтобы быть уверенным, что ребенок развивается без опасных патологий.
Во второй половине беременности возможно заметить такие отклонения, как увеличение селезенки плода. Ее хорошо видно позади желудка во время поперечного и продольного сканирования. Увеличение селезенки может быть вызвано различными причинами.
Подобная патология может быть следствием внутриутробных инфекций, сердечной недостаточности, различных новообразований, а также синдромом Беквита-Видемана, синдромом Дауна и гематологических нарушений.При такой патологии селезенки также часто наблюдается смещение желудка зародыша и его неправильная форма.
Размер желудка – тоже во многом явный показатель отклонений зародыша. Если величина желудка слишком маленькая, это явный признак аномального развития плода, который может впоследствии привести к неприятным последствиям вплоть до выкидыша. При смещении желудка, различных включениях в нем, аномальной форме и утолщении стенок показано наблюдение за состоянием ребенка и дополнительные обследования.
Исследование поджелудочной железы зародыша возможно только при внимательном осмотре в особом расположении плода. При стандартном плановом УЗИ заметить особенности поджелудочной железы зачастую невозможно в силу ее расположения, тем не менее, исследование этого органа важно, так как увеличение или, наоборот, уменьшение поджелудочной железы также показывает на неверное развитие плода.
При скрининговом обследовании печени плода можно на раннем этапе выявить образование опухоли или кисты. Смещение, увеличение или уменьшение размеров печени также можно увидеть при подобном обследовании. Изучение патологий печени на столь раннем этапе беременности позволяет своевременно определить особенности развития плода.
Обследование сердца, печени, селезенки, поджелудочной железы, желудка и других внутренних органов и тканей дает возможность получить полную клиническую картину течения беременности. Все эти показатели позволяют вовремя заметить развивающиеся патологии. При своевременной диагностике значительно повышается шанс успешной терапии или же прерывания беременности с минимальным риском для женщины, если патологии не поддаются лечению (синдром Патау, синдром Эдвардса и другие).
Также немаловажным является не только обследование внутренних органов зародыша, но и оценка его кровотока. При этом особо изучается верхняя брыжеечная артерия, которая снабжает кровью кишечник, артерии селезенки и желудка. Низкие показатели пропускной способности артерий могут указывать на задержку развития зародыша. Не нормальная верхняя брыжеечная артерия также может косвенно указывать на развитие синдрома ЗВРП.
Воротниковое пространство в 12 недель: толщина, норма ТВП плода
Девченки сколько у вас Расшифруем результаты УЗИ на сроке 12 недель как поняла всё что до 3 мм является нормой. Это самый главный показатель на скрининге!
Вот что пишут в инете.
Один из важнейших параметров, измеряемых на первом плановом УЗИ – толщина воротникового пространства (или шейной складки), обозначаемая ТВП. Оценка ТВП является достаточно точным (но отнюдь не стопроцентным!) методом ранней диагностики хромосомных аномалий и других пороков развития плода.
Воротниковое пространство – это подкожное скопление жидкости в затылочной области шеи, при ультразвуковом исследовании отображаемое как анэхогенная (черная) полоса. Оценка ТВП информативна на сроках от 11 до 13 недель, при копчико-теменном размере 45-84мм, так как в течение второго триместра скопление подкожной жидкости рассасывается.
Кроме того, на толщину шейной складки при измерении может влиять положение плода – при разгибании головки она может увеличиться на 0.6 мм, а если подбородок прижат к груди – уменьшиться на 0.4 мм. Поэтому два измерения, даже проведенные в один день, могут дать немного отличающиеся результаты. Правильный замер должен проводиться при нейтральном положении головки.
В норме толщина воротникового пространства составляет менее 3х мм. Ее утолщение не свидетельствует о патологии, а выявляет среди беременных группу риска, которой следует провести дополнительные обследования. Прежде всего нужно оценить степень риска, учитывая другие «мягкие» признаки хромосомных аномалий (длина носовой кости, гиперэхогенный фокус в сердце, нарушения кровотока в венозном протоке) и возраст беременной. Исходя из этих данных генетик может порекомендовать биопсию ворсин хориона или амниоцентез, проводимые уже в конце первого триместра, или тройной тест в 16 недель, а уже по его результатам решать вопрос об инвазивной диагностике. Ранний амниоцентез (до 15 недель) может стать причиной выкидыша, поэтому его проводят только при очень высоком риске генетических патологий. Однако это единственный точный метод диагностики, в отличие от УЗИ и тройного теста.
Измерение толщины воротникового пространства не дает однозначного ответа о наличии у ребенка каких-либо патологий, он всего лишь выявляет степень риска. Причем чем больше отклонение от нормы, тем выше вероятность патологии. Так, при ТВП 3мм хромосомные нарушения выявляются у 7% плодов, при ТВП 4мм – у 27%, 5мм – у 53% и т.д. В любом случае нужно провести дополнительные исследования, которые могут как подтвердить, так и опровергнуть наличие каких-либо патологий.
Толщина воротникового пространства в 12 недель: норма, таблица, отклонения
В настоящее время существует немало методов обследований беременной женщины с целью определения состояния организма плода, но самым информативным и приоритетным является УЗИ. В период вынашивания ребенка женщины неоднократно проходят ультразвуковую диагностику.
При этом особое внимание уделяется толщине воротникового пространства. Величина позволяет выявить хромосомные отклонения у плода, начиная с первого триместра беременности.
ТВП: что это такое?
Воротниковое пространство – это скопление жидкости в шейной области малыша. Главное значение имеет ее объем, поскольку, расширение воротникового пространства может указывать на хромосомные изменения.
Увеличенная толщина воротникового пространства говорит о потенциальном риске. Правда, одного лишь эхографического маркера недостаточно для точного определения генетической аномалии.
Впервые щелевидный участок шеи ребенка исследуется в 11-14 недель беременности. При нормальном развитии крохи после 15 недели беременности воротниковое пространство уменьшится, а позднее исчезнет вовсе. В исключительных ситуациях лимфа не справляется с всасыванием жидкости, из-за чего образуется отек либо гигрома.
Определение размера воротникового пространства у плода на 12 или 13 неделе беременности – это обязательная процедура первого скрининга. Кроме того, существуют категории семей, для которых измерение ТВП имеет особое значение:
- потенциальной маме больше 34 лет, а отцу – 41;
- у пары уже имеется ребенок с хромосомной аберрацией;
- в анамнезе женщины аборт или случаи мертворождения;
- у одного из родителей установлена хромосомная аберрация или мозаицизм;
- потенциальная мать или отец находились в зоне радиации или контактировали с иным мутагенным фактором.

Как определяют толщину воротникового пространства?
Зачастую измерение ТВП у плода проводят обычным трансобдоминальным методом ультразвуковой диагностики. На ранних сроках беременности (в 11, 12, 13, 14 недель) иногда применяют трансвагинальный метод. В основном обследование при помощи вагинального датчика назначают, если малыша плохо видно при обычном УЗИ.
При трансвагинальной диагностике женщине необходимо раздеться до пояса. Болезненных ощущений во время процедуры быть не должно, но незначительное количество крови на приборе считается нормой.
Прежде чем замерить толщину складки в воротниковой зоне, специалист вычислит рост плода, а точнее расстояние от темени крохи до его копчика. При определении ТВП важно, чтобы голова ребеночка находилась в нейтральном положении. При несоответствующей позе показатель будет увеличен или занижен. Чтобы получить достоверный результат, нужно обязательно подождать пока малыш примет правильную позу (для этого беременной рекомендуют покашлять).
При помощи масштабирования эхографист увеличит зону шеи плода, после чего произведет замеры воротниковой складки и скопившейся под ней жидкости. На экране жидкость имеет черный оттенок, а кожные покровы и ткани малыша – белый. На снимке воротниковое пространство обозначено синим цветом. После вычисления специалист сравнивает значения с установленными нормами.
Нормы толщины воротникового пространства
Оптимальный срок для проведения исследования – 12 полных акушерских недель, но допустимо проводить скриниг на 7 дней раньше или позже указанного срока. При этом КТР плода должен достигнуть отметки в 45 мм и при этом не превышать величину в 84 мм.
Норма ТВП составляет 0,7-2,8 мм в зависимости от недели беременности. Подробнее о нормах ТВП в соответствии с гестационным возрастом плода можно узнать из таблицы.
| Неделя беременности | Нормы ТВП | ||
| Минимально допустимое значение, мм | Среднее значение, мм | Максимально допустимое значение, мм | |
| 10 | 0,9 | 1,4 | 2,3 |
| 11 | 0,9 | 1,5 | 2,3 |
| 12 | 0,7 | 1,5 | 2,5 |
| 13 | 0,7 | 1,7 | 2,8 |
Если в результате диагностики определено, что показатель толщины воротникового пространства ниже нормы, повода для беспокойства нет. Риск вероятности хромосомной аберрации существует только при завышенных показателях.
Если толщина воротникового пространства превышает отметку в 3,4 мм или равна ему, значит, речь может идти о синдроме Дауна. Расширение ТВП больше 5,5 мм может указывать на хромосомную болезнь Эдвардса.
При утолщении воротникового пространства обязательно определяется длина верхней челюсти и носовой кости. Несоответствие размерам также свидетельствуют о патологии. Кроме того, значение имеет внутричерепное пространство, норма у плода на 12 неделе беременности равна 1,5-2,5 мм.
Что означают отклонения от нормы?
В большинстве случаев, когда при диагностике была обнаружена слишком широкая шейная склада, малыши рождались здоровыми. О вероятном присутствии хромосомного отклонения говорят, когда, кроме расширения воротникового пространства, получены другие результаты обследования, которые подтверждают патологию.
Достоверность измерений ТВП зависит не только от опыта специалиста и состояния аппаратуры, но и от положения головы ребеночка во время диагностики. Так, при неправильном размещении крохи, последствиями будут погрешности – показатель снизится приблизительно на 0,4 мм, если дитя прижмет головку к грудной клетке, и повысится на 0,6 мм, если малыш слишком запрокинет ее назад. При этом величину следует замерять строго по внутреннему контуру шейной складки. Также большое значение имеет правильно установленный срок беременности.
Стоит отметить ряд причин, влияющих на увеличение объема жидкости в воротниковой зоне:
- нарушения сердечной системы;
- инфекционное заболевание;
- анемия;
- плохое кровообращение;
- патологии сосудистой системы;
- пониженное содержание белка в сыворотке крови;
- нарушения костной системы.
Данные патологические проблемы характерны для различных хромосомных аберраций. Так, расширение складки в области шеи встречается более, чем при пятидесяти патологиях генетического происхождения, а также при гибели зародыша в утробе. Наиболее распространены следующие хромосомные аберрации:
- синдром Дауна;
- трисомия по 13 хромосоме;
- синдром Шершевского-Тернера;
- синдром Эдвардса.
Что делать при обнаружении аномалии?
Выяснить, есть ли у ребенка хромосомный недуг, можно лишь при обширном обследовании. Если величина ТВП больше нормы, беременным рекомендуют через неделю пройти ультразвуковую диагностику повторно. Также проводится исследование биохимических маркеров в крови – свободного бета-ХГЧ и PAPP-A. При этом обязательно учитывается возраст потенциальной матери.
По итогу скрининга выдается заключение, где обозначен риск рождения малыша с хромосомной аномалией. При большой вероятности наличия хромосомной аберрации беременную направят на ряд других исследований. При этом любое из них проводится лишь по желанию женщины, она вправе отказаться. В качестве дополнительного обследования могут быть назначены:
- биопсия хориона – проверка маленькой частички хориона;
- биопсия плаценты – изучение клеток плаценты;
- амниоцентез – исследование амниотической жидкости, назначается, если полученный результат биопсии неточен или образец хориона разрушился при изучении в лаборатории;
- кордоцентез – диагностика крови из пуповины или материала из ворсинок зародыша.
Целью каждого из исследований является определение набора хромосом. Если он состоит из 23 хромосом, это означает, что все нормально. При наличии критических показателей, рекомендовано прерывание беременности.
Врач акушер-гинеколог, репродуктолог, консультант по грудному вскармливанию, окончила ЧГУ им. Ульянова со специализацией гинекология, маммология Подробнее »Поделитесь с друьями!
Определение толщины воротникового пространства | Благотворительный фонд "Даунсайд Ап"
Ультразвуковое исследование, которое позволяет определить вероятность рождения ребенка с синдромом Дауна. Речь идет о скоплении подкожной жидкости на задней поверхности шеи плода, которое измеряют на сроке 11-13 недель. Некоторое количество жидкости присутствует в каждом случае, но у многих детей с синдромом Дауна ее количество сильно превышает норму. Точный диагноз можно поставить только на основании дополнительных исследований: биопсии хориона или амниоцентеза. Однако, их проведение чревато небольшим риском прерывания беременности.
Определение толщины воротникового пространства не дает точного представления о состоянии ребенка, но помогает определить, требуется ли назначение более глубокого диагностического теста. 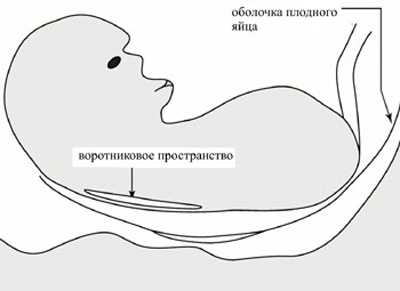
Определение толщины должно проводиться на этапе от 11 до 13 недель плюс 6 дней. Раньше этого срока выполнить его будет сложно, ведь ребенок еще слишком мал, а позже излишки жидкости поглощаются его лимфатической системой. Как правило, измерения проводятся обычным способом, лишь иногда требуется сделать вагинальное УЗИ.
Для того, чтобы точно определить срок беременности, врач УЗИ, измеряет плод от макушки до копчика (это называется копчико-теменной размер КТР). Затем доктор устанавливает толщину воротникового пространства. При этом кожа выглядит на мониторе белой линией, а подкожная жидкость — черной.
На 11-й неделе беременности нормой является ширина в 1-2 мм, а на сроке 13 недель и 6 дней – 2,8 мм. Толщина воротникового пространства растет пропорционально росту ребенка. Высокий показатель не всегда указывает на наличие проблемы. У некоторых детей, не предрасположенных к синдрому Дауна, содержание подкожной жидкости иногда бывает выше нормы. Девять из десяти детей с показателем 2,5-3,5 мм рождаются абсолютно нормальными.
Чем выше показатель толщины воротникового пространства, тем выше риск развития синдрома Дауна и других хромосомных нарушений.
Вероятность рождения такого ребенка существует у каждой женщины, и с возрастом она увеличивается. Для определения степени риска учитывается возраст будущей мамы и результат теста на определение толщины воротникового пространства. Специальная программа помогает определить эту вероятность для женщины определенного возраста – ее называют фоновым показателем. Личные показатели используют для определения степени риска в каждом конкретном случае. Эта степень может быть выше или ниже фонового показателя.
Большинство женщин с высокой степенью риска рожают здоровых детей. Ребенок с синдромом Дауна появляется в одном из 150 случаев присутствия высокого риска или даже реже. В ситуации, когда риск настолько высок, что составляет 1 из 5, стоит помнить, что сохраняется шанс четыре против одного, что ребенок родится здоровым. Единственная возможность точной диагностики вероятности появления хромосомных отклонений – диагностический тест, такой как биопсия хориона или амниоцентез.
Одним из преимуществ теста на определение толщины воротникового пространства является то, что его делают на ранних сроках беременности. Поэтому биопсия ворсин хориона (БВХ) также может быть сделана в первом триместре.
У 75% детей, страдающих синдромом Дауна, отклонения были выявлены во время исследования толщины воротникового пространства.
Иногда измерения демонстрируют вероятность наличия порока у здоровых детей. Такой результат называется ложноположительным, это 5% от общего числа. Таким образом, у одной из 20 женщин ошибочно определяется высокая степень риска рождения ребенка с отклонениями. Наиболее точный результат можно получить при совмещении показателей теста на определение толщины воротникового пространства и анализа крови. Последний выявляет уровень свободного бета-ХГЧ и концентрацию протеина PAPP-A (ассоциированного с беременностью плазменного белка А). У детей с синдромом Дауна обычно наблюдается высокий уровень свободных бета-ХГЧ и низкая концентрация протеина PAPP-A. УЗИ для определения толщины воротникового пространства в сочетании с анализом крови в 90% случаев дает точный результат. Это исследование называется двойным тестом.
Воротниковое пространство плода. исследование воротникового пространства плода., шейно воротниковое пространство у плода расширение твп у плода что это
В последние годы при ультразвуковых скрининговых исследованиях в ранние сроки беременности особое внимание уделяется оценке толщины воротникового пространства (ТВП) плода. Подавляющим большинством авторов были опубликованы сведения отом, что оценка ТВП плода в ранние сроки беременности является чувствительным и эффективным скрининговым методом пренатальной диагностики хромосомных аномалий (ХА) и в первую очередь синдрома Дауна. Вместе с тем расширение ТВП может отмечаться не только при ХАу плода, но и при различных врожденных пороках развития (ВПР), многие из которых потенциально могут быть диагностированы только в более поздние сроки беременности.
В 1996 г. нами был предложен русский термин этого ультразвукового маркера-«воротниковое пространство», который широко используется отечественными специалистами. Сегодня оценка ТВП у плода используется при скрининговом ультразвуковом исследовании в 11-14 нед беременности уже более чем в 40 странах мира.
ТВП — это область между внутренней поверхностью кожи плода и наружной поверхностью мягких тканей, покрывающих шейный отдел позвоночника. Для того, чтобы повысить точность оценки ТВП и, соответственно, эффективность скринингового обследования, следует строго соблюдать два правила:
1) оценка ТВП проводится в 11-14 нед беременности при численных значениях копчико-теменного размера плода от 45 до 84 мм;
2) измерение ТВП осуществляется строго в сагиттальной плоскости сканирования.

Шейная область плода хорошо визуализируется при трансабдоминальном исследовании. По данным большинства диагностических центров, ТВП доступна для измерения в 95-100% наблюдений. Трансвагинальный доступ следует использовать только в тех случаях, когда оценка структур плода затруднена.
Наиболее низкие показатели возможности оценки ТВП (58 и 66%), полученные L. Kornman и соавт. и S. Bewley и соавт., вероятно, объясняются тем, что обследование проводилось не в 11-14, а в 8-13 нед беременности. В наших исследованиях оценка ТВП оказалась возможной в 94% случаев. Неудачи измерения (6%), на наш взгляд, можно объяснить в первую очередь неудобным положением плода.
Чтобы избежать ошибок и достичь хороших результатов в оценке ТВП наряду с основными правилами необходимо придерживаться следующих положений.
1. Правильный выбор величины изображения плода
Для повышения точности измерения ТВП изображение плода наэкране монитора должно занимать не менее 2/3 от общей площади эхографической картины. По данным A. Herman и соавт. величина изображения плода достоверно влияет на результат измерения ТВП (р > 0,02).
2. Оценка положения плода
Численные значения ТВП увеличиваются при запрокинутой голове плода и уменьшаются в тех случаях, когда подбородок плода прижат к груди (рис. 8.3). I. Chatzipapas и соавт. доказали, что при разгибании головы величина ТВП оказывается в среднем больше на 0,62 мм (индивидуальные колебания — 0,53-0,70 мм) по сравнению с «нейтральным» положением, а при ее сгибании — меньше на 0,40 мм (0,34-0,47 мм).
3. Положение каллиперов
Каллиперы необходимоустанавливать на линии внутреннего контура воротникового пространства, что является общепринятым стандартом. Согласно исследованиям A. Herman и соавт., исследовании приняли участие 4 опытных специалиста, которые произвели 1200 измерений. В ходе анализа полученных результатов было установлено, что расхождение между измерениями ТВП, осуществленными одним врачом, составило в среднем 0,27 мм, а между измерениями, выполненными двумя специалистами у одного плода, — 0,31 мм. В тех случаях, когда измерения проводились дважды и за окончательный результат принималось максимальное значение ТВП, расхождение было меньше и составляло в среднем 0,22 мм. Данные, полученные входе этой работы, позволили авторам сделать вывод о том, что опытные специалисты легко достигают высокой воспроизводимости результатов измерения ТВП.
Исследование, проведенное другой группой специалистов из Великобритании, было посвящено изучению воспроизводимости измерения ТВП опытным специалистом и двумя врачами, проходящими обучение ультразвуковому скрининговому обследованию в ранние сроки беременности. В ходе работы было установлено, что опытному специалисту удалось измерить ТВП у плода при использовании трансабдоминального сканирования в 94% случаев, при трансвагинальной эхографии — в 93%, а при комбинированном применении обоих доступов — в 100% наблюдений. Коэффициент воспроизводимости составлял в среднем 0,40 мм при трансабдоминальном сканировании и 0,24 мм — при использовании трансвагинальной эхографии. Показатели врачей, проходящих обучение, были значительно хуже в начале исследования, но в последней серии (80трансабдоминальных и 100 трансвагинальных ультразвуковых исследований) была достигнута высокая воспроизводимость между измерениями опытного перинатолога и обучающихся специалистов. По мнению авторов статьи, врачи, осуществляющие скрининговые ультразвуковые исследования в ранние сроки беременности, должны проходить обязательную подготовку в центрах пренатальной диагностики и выполнить под контролем опытного специалиста не менее 100 измерений ТВП. Высокая воспроизводимость результатов является непременным условием допуска к работе врача, проводящего скрининговые исследования в ранние сроки беременности.
В наших исследованиях было установлено, что расхождение между двумя измерениями ТВП у одного плода, осуществленными двумя врачами-экспертами, было минимальным и составило в среднем 0,27 мм у специалиста I и 0,29 мм — у специалиста II. Нами также был проведен анализ воспроизводимости метода в зависимости от использованного доступа сканирования (трансвагинальный, трансабдоминальный) и в зависимости от величины копчико-теменного размера плода (от 45 до 64 мм и от 65 до 84 мм). Проведенные исследования позволили установить, что при трансвагинальном сканировании как у специалиста I, так и у специалиста II была установлена более высокая воспроизводимость измерения ТВП плода в сравнении с трансабдоминальным сканированием — 0,26 и 0,30 мм и 0,28 и 0,31 мм соответственно. При оценке воспроизводимости измерения ТВП в зависимости от численных значений копчико-теменного размера плода установлена прямо пропорциональная зависимость между величиной ошибки измерения и копчико-теменным размером плода-0,25 и 0,29 мм и 0,28 и 0,29 мм соответственно. Однако эти различия также были недостоверными.
Улучшение показателя воспроизводимости результатов измерения ТВП не является основной целью скринингового ультразвукового исследования, а имеет принципиальное значение для клинической практики. Повышение точности оценки ТВП позволяет более корректно сформировать среди пациенток группу риска и своевременно провести соответствующее обследование. По данным Е. Pajkrt и соавт., повышение надежности определения ТВП и, соответственно, воспроизводимости измерения в течение трех лет позволило увеличить выявляемость синдрома Дауна в ранние сроки беременности с 50 до 86%. Полагаем, что дальнейшие комментарии будут лишними.
По мнению подавляющего большинства специалистов, расширение воротникового пространства является одним из самых значимых пренатальных эхографических маркеров ХА. Данные о частоте встречаемости этого признака важны для определения объема инвазивных диагностических процедур с целью изучения кариотипа плода. Частота выявления расширенного воротникового пространства у плода в ранние сроки беременности, поданным, полученным разными группами исследователей в конце прошлого столетия, варьировала в достаточно широком диапазоне — от 0,41 до 6,4%.
Цифры, полученные в нашей стране, также характеризовались достаточно высокой вариабельностью — 1,95-6,4%. Значительный разброс в показателях свидетельствует о существовании индивидуальных особенностей проведения ультразвукового скрининга, например, в количестве беременных старшей возрастной группы. Однако основной причиной, на наш взгляд, является отсутствие единого критерия оценки ТВП.
В последние годы большинством зарубежных исследователей для оценки ТВП используются либо процентильные значения этого показателя, либо компьютерная программа, разработанная под эгидой Fetal Medicine Foundation. Эта программа создана на основе процентильных показателей ТВП и поэтому учитывает срок обследования, а также возраст пациентки. В последней версии программы также могут быть использованы результаты биохимического скрининга в ранние сроки беременности. Результатом анализа является заключение о степени риска рождения ребенка с ХА. Большинством исследователей в качестве порогового уровня, что служит основанием для рекомендации пренатального кариотипирования, выбираются значения ниже 1:250 или 1:300. Поэтому в настоящее время частота регистрации увеличения ТВП в разных странах перестала характеризоваться столь выраженными колебания В соответстви с этими рекомендациями S. Yagel и соавт. провели сравнение прогностической ценности двух методов оценки ТВП: по 95-му процентилю и по традиционному критерию > 3,0 мм. Было установлено, что методы обладают одинаковой чувствительностью в диагностике хромосомных аномалий (85,7%), но специфичность процентильных кривых выше — 87,9 и 94,6% соответственно.
По мнению разных авторов, применение процентильных кривых может уменьшить число инвазивных процедур в ранние сроки беременности без снижения уровня выявляемости ХА. Основанием для такого вывода послужил фактувеличения ТВП в интервале 10-14 нед беременности. Аналогичная закономерность была отмечена и в наших исследованиях, посвященных разработке первых отечественных процентильных кривых ТВП.
Сравнительный анализ разработанных нами процентильных значений ТВП с зарубежными аналогами показал, что они практически совпадают с нормативными кривыми, разработанными Fetal Medicine Foundation под руководством К. Nicolaides, и результатами, полученными во Франции (рис. 8.7). В то же время отмечаются некоторые различия с нормативами центров пренатапь-ной диагностики Испании и Тайваня. Кроме этого, анализ данных, полученных в разных регионах нашей страны, также демонстрирует некоторые различия верхней границы нормативных значений ТВП. И хотя они не носят достоверных различий, их необходимо учитывать при проведении ультразвуковых скрининговых исследований в ранние сроки беременности. Например, если в Красноярске или Санкт-Петербурге у плода при ультразвуковом исследовании в 13 нед 3 дня будет обнаружено, что ТВП составляет 2,6 мм, то пациентке следует рекомендовать пренатапьное кариотипирование для исключения ХА у плода, а при использовании наших нормативов это значение ТВП будет находиться в пределах нормативных значений.
Правда, в исследованиях В. Thilaganathan и соавт. не было установлено достоверных отличий в численных значениях ТВП в разных этнических группах. Незначительные колебания некоторых показателей не потребовали внесения специальных поправок.
Подводя итог сказанному, можно сделать вывод о том, что методика измерения ТВП, сроки проведения скринингового ультразвукового исследования для его оценки и критерии увеличения воротникового пространствахорошо разработаны и могут эффективно использоваться в клинической практике в целях улучшения ранней диагностики и профилактики врожденной и наследственной патологии.
Норма толщины воротникового пространства в 13 недель у плода
Во время пребывания малыша в утробе, женщина проходит многочисленные исследования и сдает анализы. Подобные диагностики необходимы для того, чтобы знать состояние здоровья будущей мамы и ее младенца. Обязательным обследованием во время беременности является ультразвуковое сканирование. Именно данная диагностика позволяет выявить возможные отклонения и нарушения в развитии эмбриона. В данной статье речь пойдет о том, какова норма толщины воротникового пространства в 13 недель. Вы узнаете, как проводится обследование данного образования. Также познакомитесь с возможными проблемами, которые возникают в случае, если воротниковое пространство малыша не укладывается в допустимые значения. Стоит сказать несколько слов и о том, что нужно делать в случае отклонения от нормы.

Что такое воротниковый отдел у плода
Для начала стоит сказать о том, что же такое воротниковое пространство. Это место скопления жидкости между шеей младенца и его верхней кожной оболочкой. Данное образование чаще всего имеет продолговатую форму.
На мониторе ультразвукового аппарата оно отображается черным цветом. Тогда как кожные покровы имеют белы оттенок. Замер ширины осуществляется в самом широком месте данного образования.

Норма толщины воротникового пространства в 13 недель: как проводится обследование
На таком сроке будущую маму обследуют при помощи трансабдоминального датчика. В некоторых случаях, когда трудно установить нужное положение плода, может быть использован и трансвагинальный метод.
Женщина располагается на плоской кушетке на спине. Специалист перед началом диагностики обязательно использует проводящий гель. Он облегчает движения датчика и улучшает звуковую проводимость.
Положение плода во время диагностики должно быть боковое. Только в таком состоянии специалист может увидеть точный срез и провести измерение шейного отдела.
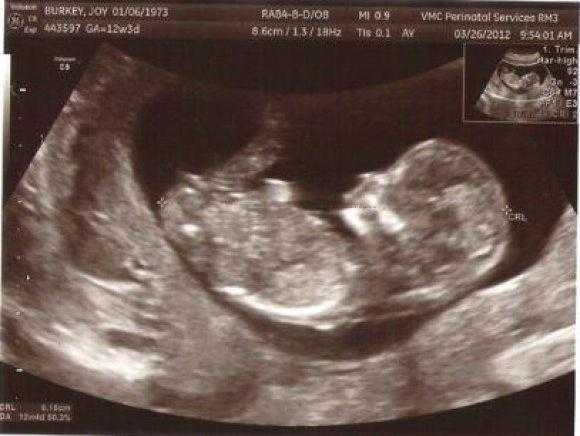
Как зависит воротниковое пространство (норма) от срока беременности
Измерение данного объекта должно производиться в срок с 11 до 14 недель развития малыша. Такое ограничение обусловлено следующим. В 10 недель размер плода еще очень маленький и у некоторых специалистов не получается уловить нужное положение крохи. После 14 недель беременности начинается постепенное убавление (рассасывание) данного скопления жидкости. В связи с этим диагностика на данном сроке может быть неинформативной.
Воротниковое пространство (норма) увеличивается в размере от 10 до 13 недель беременности. После данного периода оно начинает постепенно уменьшаться, практически исчезая к 16 неделе развития эмбриона.
Норма ширины шейного отдела плода
Существует установленная для всех толщина воротникового пространства (норма). Таблица допустимых значений приведена в данной статье.
Если будущая мама проходит ультразвуковую диагностику в 11 недель развития малыша, то для данного плода допустимые значения ширины образования находятся в диапазоне от 0.8 до 2.2 миллиметров.
В том случае, когда диагностика осуществляется на сроке 12 недель беременности, норма воротниковой зоны имеет границы, аналогичные прошлому сроку. Так, диапазон значений составляет от 0.8 до 2.2 миллиметров. Но стоит отметить, что у одного и того же плода не может быть одинаковых данных на разных неделях беременности.
Норма толщины воротникового пространства 13 недель следующая: от 0.7 до 2.5 миллиметров. На несколько дней позднее расстояние может уже достигать 2.7 миллиметров, что тоже является нормальным показателем.
Помимо допустимой ширины специалист также отмечает минимальные границы. Норма толщины воротникового пространства в 13 недель или же ранее не должна быть меньше 0.3 миллиметров. В противном случае речь может идти об утончении данной зоны.
Также при измерении стоит учитывать положение плода. Голова эмбриона должна лежать горизонтально и находиться на одном уровне с туловищем. Если будущий малыш сгибает шею и прижимает подбородок к груди, то ширина воротниковой зоны может быть занижена. Также происходит и в обратном случае. Если кроха отклоняет головку назад, то происходит расширение данного сегмента. Эти условия необходимо учитывать при снятии замеров.
Отклонения от нормальных значений
Если диагностировано, что не укладывается в диапазон допустимых значений воротниковое пространство в 13 недель (норма не выявлена), каковы должны быть дальнейшие действия в этом случае? Чаще всего такой результат говорит о возможной хромосомной аномалии. Так, истончение или расширение воротникового пространства у плода свидетельствует о наличии синдрома Дауна.
В этом случае специалист выдает протокол ультразвукового обследования с заключением, которое говорит о возможности патологии. Чаще всего врач назначает дополнительное обследование, которое проводится через одну или две недели (если позволяет время). Также будущей маме рекомендуют сдать анализ крови на определение рисков. Именно такая диагностика в совокупности с ультразвуковым обследованием позволяет максимально точно установить наличие хромосомной патологии.
Что делать при обнаружении аномалии
Если дополнительное обследование показало наличие синдрома Дауна или другого генетического заболевания, то женщине предлагают провести ряд дополнительных исследований. Чаще всего диагностика заключается во взятии материала из пуповины или плодного пузыря. После проведенного обследования выносится достоверное заключение. В случае подтверждения врожденных пороков женщина может принять решение о прерывании беременности.
У всех ли норма в 13 недель беременности одинакова
Стоит отметить, что нельзя полагаться на данные своих знакомых или же родственников. Если у одного плода толщина воротниковой зоны составила, например, 1.3 миллиметра, а у другого 2.0 миллиметра, то это является нормальным значением. Не стоит бить тревогу и говорить о том, что второй ребенок имеет риски. Данные укладываются в допустимые значения и это важнее всего.
Часто нормальные значения могут быть несколько смазаны. На разных аппаратах и в различные дни ширина данного образования может отличаться на несколько миллиметров. Это не является критичным.
Каждая беременность индивидуальна. То, что было в первый раз, может кардинально отличаться от всего происходящего во второй.
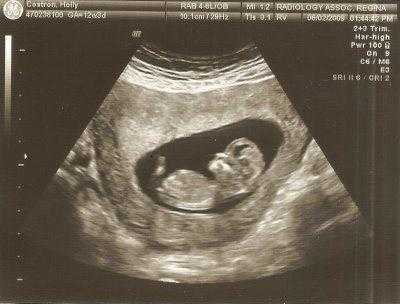
Подведение итогов и заключение
Обязательно проходите все, назначенные врачом исследования. Только в этом случае вы будете уверены в здоровье и нормальном развитии своего будущего ребенка. Никогда не отказывайтесь от первого скринингового исследования. Ведь именно данная диагностика позволяет выявить возможные отклонения в развитии плода.
Ширина шейного отдела является важным показателем. Теперь вы знаете, какова норма толщины воротникового пространства в 13 недель беременности и в более раннее (позднее) время. Старайтесь проходить ультразвуковую диагностику у одного и того же специалиста. В этом случае данные будут максимально достоверными. Легкой вам беременности и хороших результатов толщины воротникового пространства плода!