Антимускариновый эффект что это такое
Антимускариновые препараты: основные сведения
Антимускариновые препараты: основные сведения
Прототипом антимускариновых препаратов являются алкалоиды беладонны , такие как атропин , скополамин и гиосциамин . Диффузный холинергический антагонизм и короткий период полувыведения обеспечили развитие синтетических антимускариновых препаратов с более специфическим сходством к различным подтипам рецепторов, минимальными побочными эффектами и продолжительным действием. Антимускариновые препараты, используемые в ветеринарной медицине, приведены в табл. 1(cat23) .
Пропантелин ( про-бантин , Roberts) является широко распространенным синтетическим четвертичным аммонийным соединением, который используют для расслабления мочевого пузыря. По силе он сходен с атропином. Этот препарат увеличивает вместимость мочевого пузыря и подавляет рефлекс опорожнения у здоровых людей, что приводит к увеличению объема мочи до первого сокращения, тем самым повышая общую вместимость мочевого пузыря и уменьшая амплитуду непроизвольных сокращений у людей с неврологической дисфункцией мочевого пузыря. В ветеринарной медицине пропантелин рекомендуют для лечения недержания побуждения, которое характеризуется неприемлемым мочеиспусканием, поллакиурией и недержанием мочи у собак. В одном исследовании пропантелин назначали (7,5 мг перорально каждые 8 часов) колли с несостоятельностью уретры и идиопатической нестабильностью мышцы-сжимателя, для другой собаки этот препарат был эффективен только частично. Рекомендуемой начальной дозой для собак является 7,5-15 мг перорально каждые 12 часов, иногда требуется общая доза 30 мг каждые 8 часов.
Пропантелина бромид также рекомендуется для симптоматического лечения необструктивного заболевания мочевыводящих путей у кошек. В одном небольшом исследовании было, однако, отмечено, что пропантелин (7,5 мг на кошку 1 раз п/о) не ускорил снижения клинических симптомов по сравнению с плацебо. У кошек пропантелин (5-7,5 мг на кошку п/о) оказывает продолжительное действие, и дополнительные дозы могут не потребоваться еще 2-3 дня.
Оксибутинина хлорид ( дитропан , ALZA Corporation) и дицикломина гидрохлорид ( бентил или бентилол , Marion Merrell Dow) являются антимускариновыми и спазмолитическими веществами, структурно сходными с пропантелином. У этих препаратов меньшая антимускариновая активность, чем у атропина и пропантелина, но они обладают сходным с папаверином расслабляющим действием на гладкую мускулатуру желудочно-кишечного и мочеполового тракта. Оксибутинин также обладает местным обезболивающим и антигистаминным действием на мочевыводящие пути, и его действие похоже на действие пропантелина у людей. Внутрипузырное введение оказалось очень эффективным для собак и людей с непереносимостью перорального назначения препарата. Этот путь введения связан с минимальными побочными эффектами, но вряд ли его можно применять в обычной ветеринарной практике. Оксибутинин продолжительного действия ( дитропан XL , ALZA Corporation) и более урологически селективный антагонист мускариновых рецепторов - толтеридина тартрат ( денрол , Pharmacia and Upjohn) недавно были введены в гуманной медицине.
Оксибутинин (0,5 мг перорально каждые 12 часов) приводит к устранению недержания мочи, связанного с нестабильностью сжимателя, обусловленной лейкемией кошек . Увеличение порогового объема и давления было зафиксировано с помощью цистометрии. Устранение недержания мочи и улучшение уродинамических параметров также было зафиксировано у двух собак с идиопатической нестабильностью сжимателя. У одной собаки, которую прежде лечили пропантелином , наблюдалось только частичное исчезновение недержания. Автор считает оксибутинин эффективным для лечения зафиксированной и предполагаемой нестабильности сжимателя, рефрактерного недержания мочи, для молодых собак с мочеполовыми нарушениями и компромиссной вместимостью мочевого пузыря.
Оксибутинин продают в таблетках по 5 мг и в виде сиропа с концентрацией 1 мг/мл. Для кошек и собак эффективна общая дозировка 0,5-1,0 мг перорально каждые 8-12 часов, для средних и крупных собак нужна дозировка 1,25-3,75 мг/собаку перорально каждые 8-12 часов. Для молодых животных интервалы между применениеми должны быть больше. Высокие дозы, которые рекомендуют, повсеместно, не требуются и могут быть даже опасны.
Имипрамин ( тофранил , Geigy) является трициклическим антидепрессантом с разнообразным действием на мочевыводящие пути. Трициклические антидепрессанты обладают антихолинергическим, антигистаминным и адренергическим действием, а также расслабляющим мышцы, седативным и обезболивающим свойствами. Антихолинергическое и небольшое стимулирующее действие на альфа- и бета-адренергические рецепторы облегчает накопление мочи. На сжиматель они оказывают прямое и сильное ингибирующее действие, которое может быть обусловлено антагонизмом к ионам кальция, блокадой норэпинефрина и местным обезболиванием. Трициклические антидепрессанты рекомендуют для лечения женщин с недержанием побуждения и стрессовым недержанием мочи . Имипрамин также используют для лечения детей с функциональным энурезом и некоторых пациентов с фиброзным и плохо растяжимым мочевым пузырем. Иногда этот препарат используют для лечения недержания мочи у собак. Рекомендуемая доза - 5-20 мг/собаку перорально каждые 12 часов и 2,5-5 мг/кошку перорально каждые 12 часов. Хотя клинический опыт использования имипрамина не зафиксирован, пробное лечение назначают, когда другие препараты оказываются неэффективными.
В законченном автором исследовании оксибутинин (2,5 мг перорально каждые 8 часов), дицикломин (10 мг перорально каждые 8 часов) и имипрамин (10 мг перорально каждые 8 часов) назначали 12 здоровым собакам породы бигль (весом от 9 до 12 кг). Сравнивали цистометрические параметры и профиль уретрального давления до и после лечения различными препаратами. При цистометрии солевым раствором значения порогового объема и отношение порогового объема к весу тела после применения дицикломина были слегка выше, чем до лечения и после применения оксибутинина и имипрамина (значение порогового объема и отношение порогового объема к весу тела в первом случае - 5,3 и 5,4 мл/кг, во втором случае и перед лечением - 4,2 и 3,7 мл/кг). Подобным образом сход фазы наполнения (измерение растяжимости и эластичности мочевого пузыря) был меньше после назначения дицикломина (31,1 см и относительное значение 22,5 см Н20/дл после дицикломина, и 53,9 и 54,9 см Н2О/дл до лечения). Сравнимый, но более сглаженный эффект наблюдался при цистометрии углекислым газом. При изучениях дозировки не было отмечено значительных расхождений в цистометрических параметрах после лечения оксибутинином и имипрамином и до лечения. Максимальные значения давления уретрального закрытия после лечения оксибутинином и имипрамином сук породы бигль были слегка ниже, чем у кобелей. Не было отмечено никакой значительной реакции уретры после назначения дицикломина. Расхождения этих параметров внутри контрольных групп не позволили оценить значение этих результатов, однако цистометрический метод слишком грубый инструмент, чтобы оценить нюансы действия антимускариновых препаратов на здоровых собак. Более явные результаты можно ожидать при использовании этих препаратов для больных собак. Имеет смысл продолжать дальнейшие исследования действия дицикломина, тем более, что его стоимость в 2-4 раза ниже оксибутинина.
Эмепрониума бромид ( цетиприн , Kabi-Vitrum) является антихолинергическим препаратом, действующим на ганглионные и эффекторные клетки. Этот препарат не продают в Северной Америке, но его можно найти в Европе. Данный препарат назначали 21 суке с недержанием мочи, которое не поддавалось повторной гормональной терапии. Только у 6 из 21 собаки наблюдалось явное улучшение, у 3 собак улучшение было временным. Улучшение также наблюдалось у 2 собак с нестабильностью сжимателя и у одной собаки с подозрением на недержание мочи.
Флавоксат ( уриспар , SmithKline Beecham) является другим релаксантом гладкой мускулатуры с некоторым местным обезболивающим действием, похожим на действие оксибутинина и дицикломина. Флавоксат менее эффективен, чем другие мышечные релаксанты мочевыводящих путей, но он имеет слабое антимускариновое действие. Этот препарат используют в основном для снятия болезненности и дизурии при заболеваниях мочевыводящих путей.
Ссылки:
Использование антихолинергических препаратов при заболеваниях мочевыводящих путей
Антихолинергические препараты иногда используют при лечении нарушений мочевыводящих путей, связанных с частым мочеотделением, внезапным мочеотделением, недержанием мочи и болями. Эти рекомендации дают на основании холинергического действия на сократимость мочевого пузыря. Если уменьшить чрезмерную сократимость мочевого пузыря, можно ожидать нормального накопления и удержания мочи. В данной статье суммирована информация по холинергической фармакологии, а также показания, действие, побочные эффекты и сведения по ветеринарному использованию антихолинергических препаратов.
Нейрофизиология
По своему действию антихолинергические препараты конкурируют с ацетилхолином в преганглиях нервных окончаний мозгового вещества надпочечников и в симпатических и парасимпатических вегетативных ганглиях (никотиновых рецепторах), а также там, где постганглии нервных волокон парасимпатической вегетативной нервной системы (мускариновые рецепторы) иннервируют окончания. Ацетилхолин также является главным нейротрансмиттером в соматических нейромышечных соединениях и в некоторых частях центральной нервной системы (никотиновых рецепторах). В обычных дозах антихолинергические препараты действуют главным образом как конкурентные ингибиторы мускариновых рецепторов, и их чаще называют антимускариновыми препаратами (рис. 1). Таким образом, их основное действие направлено на клетки-эффекторы парасимпатической нервной системы, но может наблюдаться и дополнительное физиологическое действие из-за их влияния на холинергическую передачу по всему организму.
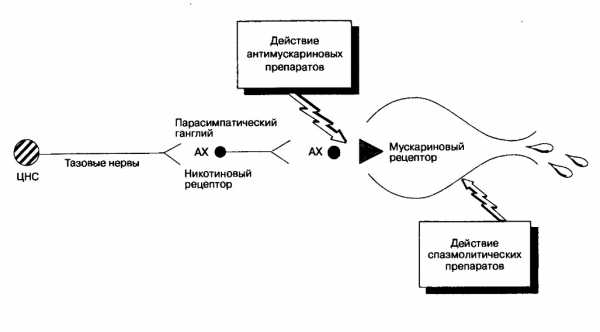
Рис. 1. Схема парасимпатической иннервации мочевого пузыря и области действия
антимускариноных и спазмолитических препаратов
В мочевыводящих путях парасимпатические импульсы передаются через половой нерв в ганглий стенки мочевого пузыря и в мускариновые рецепторы в гладкой мышце-сжимателе (рис. 1). Во время нормального накопления мочи парасимпатический сигнал подавляется, благодаря чему мочевой пузырь медленно наполняется. Минимальные изменения внутрипузырного давления или колебания сенсорной активности развиваются до достижения порогового объема. В это время может произойти сознательное опорожнение мочевого пузыря или оно будет подавлено до подходящего момента. Для эффективного накопления мочи необходимы целостный контроль центральной нервной системы, адекватная растяжимость и аккомодация мышцы-сжимателя и адекватное сопротивление началу опорожнения. Антимускариновые препараты, многие из которых обладают спазмолитическим и обезболивающим действием, применяются для облегчения накопления мочи, потому что они действуют путем блокирования сокращающих реакций на действие ацетилхолина и облегчают расслабление мышцы-сжимателя.
Показания
Показаниями для назначения антимускариновых препаратов являются непроизвольные сокращения мыщцы-сжимателя, при которых рефлексы данной мышцы запускаются малым объемом мочи в мочевом пузыре или давлением. Причинами гиперсократимости мочевого пузыря могут быть невропатические нарушения (гиперрефлексия мыщцы-сжимателя), воспалительные или раздражающие нарушения (сенсорная гиперрефлексия) и идиопатические нарушения (нестабильность мыщцы-сжимателя). При гиперактивном сжимателе непроизвольные сокращения не могут подавляться, что приводит к ощущению позыва и просачиванию небольшого количества мочи. С клинической точки зрения гиперсократимость мочевого пузыря проявляется в недержании мочи и поллакиурии. Недержание мочи может быть сходно с остаточным перемежающимся недержанием, наблюдаемым при уретральной дисфункции или связанным с изменением положения тела (вставанием, ходьбой или прыжками). Часто очень трудно определить, было ли опорожнение мочевого пузыря сознательным или непроизвольным. Нестабильность сжимателя или пороговый объем можно зафиксировать при помощи цистометрии, когда внутрипузырное давление измеряется во время наполнения мочевого пузыря. Синдром снижения накопительной функции мочевого пузыря, при котором снижены вместимость и аккомодация мочевого пузыря, но не зафиксированы непроизвольные сокращения, также может быть отдельным клиническим случаем, приводящим к перемежающемуся недержанию мочи.
Антимускариновые и спазмолитические препараты также используют для симптоматического облегчения болезненных и раздражающих состояний мочевого пузыря, включая инфекцию мочевыводящих путей, неоплазию мочевыводящих путей, фиброз мочевого пузыря и идиопатическое заболевание мочевыводящих путей у кошек. При большинстве этих заболеваний главное значение имеет лечение основного нарушения, а антимускариновые препараты имеют минимальную эффективность.
Антимускариновые препараты
Прототипом антимускариновых препаратов являются алкалоиды беладонны, такие как атропин, скополамин и гиосциамин. Диффузный холинергический антагонизм и короткий период полувыведения обеспечили развитие синтетических антимускариновых препаратов с более специфическим сходством к различным подтипам рецепторов, минимальными побочными эффектами и продолжительным действием. Антимускариновые препараты, используемые в ветеринарной медицине, приведены в таблице 1.
| Таблица 1. Рекомендуемые дозы и режимы применения антимускариновых препаратов | ||||
|---|---|---|---|---|
| Основное название | Торговая марка | Основное действие | Рекомендуемая дозировка | Комментарии |
| Пропантелин | Про-Бантин | Анти мускари новое | Собаки: 7,5-30 мг п/о каждые 8-24 часа; 0,25-0,5 мг/кг п/о каждые 8 часов Кошки: 5-7,5 мг п/о каждые 24-72 часа | Пероральная абсорбция различна, окончательная доза строго индивидуальна |
| Оксибутинин | Дитропан | Спазмолитическое, антимускариновое, местное обезболивающее | Собаки: 0,2 мг/кг п/о каждые 8-12 часов; 1,25-3,75 мг п/о каждые 12 часов для большинства собак Кошки: 0,5-1,0 мг п/о каждые 8-12 часов | |
| Дицикломин | Бентил или Бентилол | Спазмолитическое, антимускариновое | Собаки: 10 мг п/о каждые 6-8 часов | |
| Имипрамин | Тофранил | Антимускариновое, адренергический агонист, мышечный релаксант | Собаки: 5-15 мг п/о каждые 12 часов Кошки: 2,5-5 мг п/о каждые 12 часов | Возможны тремор и седативный эффект |
| Флавоксат | Уриспар | Мышечный релаксант | Собаки и кошки: 100-200 мг п/о каждые 6-8 часов | |
Пропантелин (Про-Бантин, Roberts) является широко распространенным синтетическим четвертичным аммонийным соединением, который используют для расслабления мочевого пузыря. По силе он сходен с атропином. Этот препарат увеличивает вместимость мочевого пузыря и подавляет рефлекс опорожнения у здоровых людей, что приводит к увеличению объема мочи до первого сокращения, тем самым повышая общую вместимость мочевого пузыря и уменьшая амплитуду непроизвольных сокращений у людей с неврологической дисфункцией мочевого пузыря. В ветеринарной медицине пропантелин рекомендуют для лечения недержания побуждения, которое характеризуется неприемлемым мочеиспусканием, поллакиурией и недержанием мочи у собак. В одном исследовании пропантелин назначали (7,5 мг перорально каждые 8 часов) колли с несостоятельностью уретры и идиопатической нестабильностью мышцы-сжимателя, для другой собаки этот препарат был эффективен только частично (LappinandBarsanti, 1987). Рекомендуемой начальной дозой для собак является 7,515 мг перорально каждые 12 часов, иногда требуется общая доза 30 мг каждые 8 часов.
Пропантелина бромид также рекомендуется для симптоматического лечения необструктивного заболевания мочевыводящих путей у кошек. В одном небольшом исследовании было, однако, отмечено, что пропантелин (7,5 мг на кошку 1 раз п/о) не ускорил снижения клинических симптомов по сравнению с плацебо (Barsantietal., 1982). У кошек пропантелин (5-7,5 мг на кошку п/о) оказывает продолжительное действие, и дополнительные дозы могут не потребоваться еще 2-3 дня.
Оксибутинина хлорид (Дитропан, ALZACorporation) и дицикломина гидрохлорид (Бентил или Бентилол, MarionMerrellDow) являются антимускариновыми и спазмолитическими веществами, структурно сходными с пропантелином. У этих препаратов меньшая антимускариновая активность, чем у атропина и пропантелина, но они обладают сходным с папаверином расслабляющим действием на гладкую мускулатуру желудочно-кишечного и мочеполового тракта. Оксибутинин также обладает местным обезболивающим и антигистаминным действием на мочевыводящие пути, и его действие похоже на действие пропантелина у людей. Внутрипузырное введение оказалось очень эффективным для собак и людей с непереносимостью перорального назначения препарата.
Этот путь введения связан с минимальными побочными эффектами, но вряд ли его можно применять в обычной ветеринарной практике. Оксибутинин продолжительного действия (Дитропан XL, ALZACorporation) и более урологически селективный антагонист мускариновых рецепторов — толтеридина тартрат (Денрол, Pharmaciaand. Upjohn) недавно были введены в гуманной медицине.
Оксибутинин (0,5 мг перорально каждые 12 часов) приводит к устранению недержания мочи, связанного с нестабильностью сжимателя, обусловленной лейкемией кошек. Увеличение порогового объема и давления было зафиксировано с помощью цистометрии (LappinandBarsanti, 1987). Устранение недержания мочи и улучшение уродинамических параметров также было зафиксировано у двух собак с идиопатической нестабильностью сжимателя. У одной собаки, которую прежде лечили пропантелином, наблюдалось только частичное исчезновение недержания (LappinandBarsanti, 1987). Автор считает оксибутинин эффективным для лечения зафиксированной и предполагаемой нестабильности сжимателя, рефрактерного недержания мочи, для молодых собак с мочеполовыми нарушениями и компромиссной вместимостью мочевого пузыря. Оксибутинин продают в таблетках по 5 мг и в виде сиропа с концентрацией 1 мг/мл. Для кошек и собак эффективна общая дозировка 0,5-1,0 мг перорально каждые 8-12 часов, для средних и крупных собак нужна дозировка 1,25-3,75 мг/собаку перорально каждые 8-12 часов. Для молодых животных интервалы между применениеми должны быть больше. Высокие дозы, которые рекомендуют, повсеместно, не требуются и могут быть даже опасны.
Имипрамин (Тофранил, Geigy) является трициклическим антидепрессантом с разнообразным действием на мочевыводящие пути. Трициклические антидепрессанты обладают антихолинергическим, антигистаминным и адренергическим действием, а также расслабляющим мышцы, седативным и обезболивающим свойствами. Антихолинергическое и небольшое стимулирующее действие на альфа- и бета-адренергические рецепторы облегчает на-копление мочи. На сжиматель они оказывают прямое и сильное ингибирующее действие, которое может быть обусловлено антагонизмом к ионам кальция, блокадой норэпинефрина и местным обезболиванием. Трициклические антидепрессанты рекомендуют для лечения женщин с недержанием побуждения и стрессовым недержанием мочи. Имипрамин также используют для лечения детей с функциональным энурезом и некоторых пациентов с фиброзным и плохо растяжимым мочевым пузырем. Иногда этот препарат используют для лечения недержания мочи у собак. Рекомендуемая доза — 5-20 мг/собаку перорально каждые 12 часов и 2,5-5 мг/кошку перорально каждые 12 часов. Хотя клинический опыт использования имипрамина не зафиксирован, пробное лечение назначают, когда другие препараты оказываются неэффективными.
В законченном автором исследовании оксибутинин (2,5 мг перорально каждые 8 часов), дицикломин (10 мг перорально каждые 8 часов) и имипрамин (10 мг перорально каждые 8 часов) назначали 12 здоровым собакам породы бигль (весом от 9 до 12 кг). Сравнивали цистометрические параметры и профиль уретрального давления до и после лечения различными препаратами. При цистометрии солевым раствором значения порогового объема и отношение порогового объема к весу тела после применения дицикломина были слегка выше, чем до лечения и после применения оксибутинина и имипрамина (значение порогового объема и отношение порогового объема к весу тела в первом случае — 5,3 и 5,4 мл/кг, во втором случае и перед лечением — 4,2 и 3,7 мл/кг). Подобным образом сход фазы наполнения (измерение растяжимости и эластичности мочевого пузыря) был меньше после назначения дицикломина (31,1 см и относительное значение 22,5 см НгО/дл после дицикломина, и 53,9 и 54,9 см НгО/дл до лечения). Сравнимый, но более сглаженный эффект наблюдался при цистометрии углекислым газом. При изучениях дозировки не было отмечено значительных расхождений в цистометрических параметрах после лечения оксибутинином и имипрамином и до лечения. Максимальные значения давления уретрального закрытия после лечения оксибутинином и имипрамином сук породы бигль были слегка ниже, чем у кобелей. Не было отмечено никакой значительной реакции уретры после назначения дицикломина. Расхождения этих параметров внутри контрольных групп не позволили оценить значение этих результатов, однако цистометрический метод слишком грубый инструмент, чтобы оценить нюансы действия антимускариновых препаратов на здоровых собак. Более явные результаты можно ожидать при использовании этих препаратов для больных собак. Имеет смысл продолжать дальнейшие исследования действия дицикломина, тем более, что его стоимость в 2-4 раза ниже оксибутинина.
Эмепрониума бромид (Цетиприн, Kabi-Vitrum) является антихолинергическим препаратом, действующим на ганглионные и эффекторные клетки. Этот препарат не продают в Северной Америке, но его можно найти в Европе. Данный препарат назначали 21 суке с недержанием мочи, которое не поддавалось повторной гормональной терапии. Только у 6 из 21 собаки наблюдалось явное улучшение, у 3 собак улучшение было временным. Улучшение также наблюдалось у 2 собак с нестабильностью сжимателя и у одной собаки с подозрением на недержание мочи (Holt, 198А).
Флавоксат (Уриспар, SmithKlineBeecham) является другим релаксантом гладкой мускулатуры с некоторым местным обезболивающим действием, похожим на действие оксибутинина и дицикломина. Флавоксат менее эффективен, чем другие мышечные релаксанты мочевыводящих путей, но он имеет слабое антимускариновое действие. Этот препарат используют в основном для снятия болезненности и дизурии при заболеваниях мочевыводящих путей.
Побочные эффекты антимускариновых препаратов
Потенциальными побочными эффектами антихолинергических препаратов являются седация, илеус, рвота, констипация и задержка мочи. У людей неблагоприятными осложнениями после приема антихолинергических препаратов являются сухость слизистых оболочек ротовой полости и конъюнктивы глаз, тахикардия, также наблюдаются обострения глаукомы. У собак и кошек самым распространенным побочным эффектом применения антихолинергических препаратов является рвота, которая уменьшается при снижении дозы и частоты назначения. У некоторых кошек после перорального введения антихолинергических препаратов наблюдается сильное слюнотечение, которое можно минимизировать, давая препараты в капсулах. При изучении автором действия оксибутинина, имипрамина и дицикломина на здоровых биглей не было отмечено каких-либо побочных эффектов, кроме небольшого снижения веса.
Антимускариновые препараты следует с большой осторожностью назначать животным с заболеваниями сердца, гипертиреозом, аритмией, гипертензией и обструктивными нарушениями мочевыводящих путей. Глаукома является абсолютным противопоказанием. Имипрамин нельзя назначать животным с заболеваниями почек и печени, судорогами и гематологическими нарушениями.
Учитывая побочные эффекты, основным показанием для назначения антимускариновых препаратов является предполагаемая или зафиксированная нестабильность мышцы-сжимателя мочевого пузыря. При необходимости лечения антимускариновыми препаратами терапию следует начинать с низких доз, которые медленно повышают до получения желаемого действия без значительных побочных эффектов. Всегда следует выявлять и корректировать нейрогенные нарушения. Для выявления роли антимускариновых препаратов в лечении урологических нарушений нужны дополнительные исследования их действия на собак и кошек.
Гиперактивный мочевой пузырь. Медикаментозная терапия
Стенограмма лекции
XXV Всероссийской Образовательной Интернет Сессии для врачей
Общая продолжительность: 24:23
00:00
Оксана Михайловна Драпкина, секретарь межведомственного Научного Совета по терапии РАМН, доктор медицинских наук, профессор:
- Мы приступаем к следующей секции. Из гепатологии мы переходим в урологию. Профессор Школьников Максим Евгеньевич: «Гиперактивный мочевой пузырь. Медикаментозная терапия».
Максим Евгеньевич Школьников, профессор:
- Добрый день, уважаемые коллеги! Сегодня еще раз вернемся к распространенной теме гиперактивного мочевого пузыря.
Вы видите на этом слайде: согласно эпидемиологическим исследованиям, гиперактивный мочевой пузырь встречается от 10% до 15% населения земного шара. С возрастом его частота увеличивается.
Сама проблема гиперактивного мочевого пузыря возникает и нарушает функцию нижних мочевых путей, а именно фазу накопления мочи. Все симптомы, которые возникают в этой ситуации, имеют место, когда моча накапливается в мочевом пузыре. Очень важно, чтобы в этот момент в пузыре сохранялось низкое давление, чтобы он мог накопить достаточное количество мочи. Когда этого не происходит, может возникнуть это состояние.
Согласно современной терминологии, ведущим симптомом гиперактивного мочевого пузыря является ургентность. Она заключается в ощущении внезапного труднопреодолимого позыва на мочеиспускание, который трудно сдержать. Часто этот симптом также сопровождается учащенным мочеиспусканием, а также недержанием мочи.
Считают, что в основе гиперактивного мочевого пузыря лежит детрузорная гиперактивность. Это, в свою очередь, уже уродинамическое понятие. Оно заключается в непроизвольном сокращении детрузора во время фазы накопления мочи.
Основной механизм сокращения гладких мышц детрузора связывают с наличием мускариновых рецепторов, активация которых приводит к сокращению гладких миоцитов. Основную сократительную функцию выполняют М3 рецепторы, которые приводят к сокращению, но также определенную роль играют и М2 рецепторы. Они блокируют механизм расслабления гладких миоцитов, активированный ?3 адренорецепторами.
02:39
Сегодня говорят об участии других структур стенки мочевого пузыря, которые также могут приводить к возникновению тех или иных симптомов гиперактивного мочевого пузыря.
Уротелий. Видите на этом слайде: он содержит огромное количество различных рецепторов, которые реагируют на химические и физические раздражители. Также он может выделять ряд нейромедиаторов (ацетилхолин, оксид азота, АТФ), что влияет и модулирует активность гладких миоцитов детрузора, а также может приводить к активации периферических нервных волокон. Они, в свою очередь, могут приводить к возникновению того самого симптома ургентности.
Кроме этого, определенную роль отводят интерстициальным клеткам, расположенным в субуротелиальном пространстве. Они обладают определенными электрическими свойствами и содержат ряд рецепторов, активация которых может приводить к генерации электрического сигнала, его усилению и передаче на сенсорные волокна, что воспринимается центральной нервной системой как желание помочиться.
На этом слайде суммировано огромное количество лекарственных препаратов. Это данные Международной консультации по недержанию мочи. Они основаны на принципах доказательной медицины. Вы видите, что единственными препаратами, которые четко, с доказанной эффективностью в отношении симптомов мочевого пузыря, являются (единственный класс) – антимускариновые препараты.
Есть еще такие препараты, как «Оксибутинин» и «Пропиверин», обладающие смешанным действием. Их антимускариновый эффект сочетается с прямым спазмолитическим эффектом.
Еще один препарат с I А уровнем доказанности. Это «Десмопрессин», который относится к аналогам вазопрессина.
Все остальные группы препаратов, а именно – ?-блокаторы, ?-адреноагонисты, НПВС – пока еще не обзавелись достаточной доказательной базой, чтобы мы могли четко и смело их рекомендовать для лечения больных с симптомами гиперактивного мочевого пузыря.
05:17
Итак, на сегодняшний день в аптеках России мы можем приобрести следующие антимускариновые препараты.
Оксибутинин. Наверняка всем специалистам, которые занимаются проблемой гиперактивного мочевого пузыря, известный препарат. Он существует на рынке приблизительно с 1960-х годов прошлого века. Очень старый препарат. Используется в качестве средства сравнения для новых разработок. Но, забегая вперед, скажу, что это наиболее токсичный из всех существующих на рынке препаратов на сегодняшний день.
Троспия хлорид. Тоже достаточно старый препарат, но зарекомендовавший себя как высокоэффективный. Забегая вперед, скажу, что у него есть довольно много необычных, уникальных особенностей, которые позволяют выделить его среди всей группы антимускариновых средств.
Толтеродин. На сегодняшний день на российском рынке существует исключительно в виде дженерика.
Солифенацин. Новый препарат (относительно новый). Он тоже хорошо себя зарекомендовал. Мы ожидаем новых данных, касающихся эффективности этого препарата у разных пациентов, больных.
Несмотря на то, что М3 рецепторы являются основными в механизме сокращения мочевого пузыря, они находятся в меньшинстве по сравнению с М2 рецепторами в стенке детрузора. Приблизительно это составляет 2:3. Имеются данные, что такие состояния как сахарный диабет, неврологические заболевания, инфраренальная обструкция, а также возрастные изменения способствуют тому, что М2 рецепторы еще больше увеличиваются по сравнению с М3 рецепторами.
Что должен представлять из себя идеальный антимускариновый препарат? Во-первых, он должен обладать максимальной тропностью к М2 и М3 рецепторам. Должен обладать максимальной уроселективностью, то есть оказывать свой эффект исключительно на нижние мочевые пути, потому что всем известно: мускариновые рецепторы также располагаются и в других гладкомышечных органах, а также слюнных железах и головном мозге. Воздействие на них может вызывать ряд практически неприемлемых побочных эффектов.
Препарат должен не влиять на другие медикаментозные средства, дабы не изменять их фармакокинетику и фармакодинамику.
Наконец, препарат должен просто применяться. В идеальном случае – один раз в день, чтобы, как говорится, выпил и забыл.
08:35
Среди представленных на рынке препаратов относительно их тропности к мускариновым рецепторам, вы видите, что троспия хлорид (или спазмекс) обладает максимальной тропностью ко всем типам мускариновых рецепторов.
Если говорить непосредственно об М3 и М2 рецепторах, то все препараты можно разделить на три основные группы. Это равносильные препараты: с одинаковой тропностью к М2 и М3. Относительно селективные М3 препараты. Суперселективные М3 препараты.
Троспия хлорид, толтеродин относятся к относительно равносильным препаратам. Вы видите, что равносильная тропность – это когда их соотношение является единицей. У троспия хлорида она 1,3, у толтеродина 3,2.
Солифенацин, оксибутинин – это относительно селективные препараты.
Наконец, дарифенацин, который пока еще отсутствует на рынке (проходит фазу исследований), относится к суперселективным М3 рецепторам.
На сегодняшний день до сих не утихли споры о том, является ли М3 селективность преимуществом или наоборот недостатком, потому как прямых сравнительных исследований, к сожалению, пока не существует.
Следующий момент, по которому можно сравнивать антимускариновые препараты. Их химическая структура. Вы видите, что большинство их них, а можно сказать практически все за исключением троспия хлорида, являются производными амина и имеют три связи азота. В отличие от троспия хлорида, который имеет четыре связи и заряженный атом азота.
Такие физико-химические свойства препарата позволяют троспию хлориду, в отличие от других средств, практически не проникать в ЦНС. Более того, есть данные, что в барьерных клетках существует специальный гликопротеин. Это молекула, которая активно выводит троспия хлорид из ЦНС.
10:58.
Взгляните. На этом слайде показано: физико-химические свойства троспия хлорида приводят к тому, что он обладает крайне высокой гидрофильностью и низкой липофильностью. Соответственно, он не проникает через гематоэнцефалический барьер.
Если препарат не проникает через гематоэнцефалический барьер, он обладает значительно лучшим профилем побочных эффектов. Особенно связанных с действием на ЦНС. Особенно это важно у детей, а также у пожилых пациентов, у которых имеется ряд сопутствующих заболеваний, отражающихся на функции головного мозга. К примеру, энцефалопатии, инсульты. Такие больные могут принимать большой ряд других препаратов, которые уже влияют на ЦНС.
Низкое проникновение через гематоэнцефалический барьер является определенным преимуществом троспия хлорида по сравнению с другими средствами.
Каким еще образом можно сравнить имеющиеся антимускариновые средства?
Вы видите на этой таблице, что троспия хлорид в отличие от оксибутинина, толтеродина, солифенацина практически не метаболизируется в печени. Он не имеет метаболитов с антихолинергическим эффектом, с которым, как правило, связывают большинство побочных эффектов. За счет этого он, естественно, не влияет никак на фармакокинетику других препаратов, которые пациенты могут принимать параллельно с антимускариновыми средствами.
Еще один интересный момент. Троспия хлорид, в отличие от других препаратов, в практически неизмененной форме выделяется почками с мочой. Это позволяет ему оказывать определенный местный эффект, что очень важно.
Считается, что ацетилхолин выделяется не только из нервных волокон, но также он выделяется и из уротелия в ответ на его растяжение. Он активирует мускариновые рецепторы, расположенные в уротелиальных клетках. Те выделяют аденозин-3 фосфорную кислоту. Она активирует адренергические рецепторы на сенсорных волокнах и вызывает ощущение ургентности.
Находясь в моче, троспия хлорид способен блокировать мускариновые рецепторы уротелия, нарушая таким образом один из компонентов, одно из звеньев патогенеза гиперактивного мочевого пузыря (по сравнению с другими средствами, которые не проникают в мочу, а действуют, находясь исключительно в сыворотке крови).
14:00
Известна высокая эффективность этих препаратов. В среднем, считается, что у 77% пациентов антимускариновые средства уменьшают имеющиеся симптомы. Я не буду повторять, приводить сравнительные таблицы. Покажу лишь данные 2009-го и 2010-го годов. Это данные исследования троспия хлорида, на которых хорошо видно, как использование препарата меняет структуру ургентности.
Если вначале лечения преобладает средняя и сильная ургентность, то в результате применения препарата больные отмечают либо легкую ургентность, либо она вообще исчезает.
На этом слайде представлены данные нашей кафедры. Мы использовали препарат у пациентов с различными видами гиперактивного мочевого пузыря. Это идиопатический активный мочевой пузырь и его сочетание с доброкачественной гиперплазией предстательной железы.
Также, вы знаете, есть гиперактивный мочевой пузырь без детрузорной гиперактивности. Это очень сложная категория больных с непонятным механизмом возникновения симптомов. Также у больных с нейрогенной детрузорной гиперктивностью в результате заболеваний позвоночника и болезни Паркинсона.
Препарат хорошо себя показал в виде уменьшения числа количества мочеиспусканий в сутки, увеличения объема мочеиспускания, что подтверждено уродинамическими данными в виде увеличения цистометрической емкости.
Тем не менее, я повторю, что во всех группах результаты оказались достоверными, за исключением гиперактивного мочевого пузыря без детрузорной гиперактивности. Это, по-видимому, обусловлено тем, что симптомы связаны не с мускариновыми механизмами, а с какими-то иными: пуринергическими либо адренергическими.
Что очень важно?
Эффект троспия хлорида, по нашим данным, может сохраняться достаточно длительное время. На этом слайде показано, что в течение 2 лет те пациенты, которые остались под нашим наблюдением (17 пациентов из 47), сохранили хороший эффект в виде уменьшения числа мочеиспусканий и ургентных позывов. Он не только не уступал исходным данным, полученным через три месяца, но даже в ряде случаев его превосходил.
16:45
Еще одни любопытные данные. На сегодня троспия хлорид существует в аптеках в дозе 5 и 15 мг. В Европе он еще существует в дозе 30 мг. Наконец, с лета этого года она будет продаваться в наших аптеках. Пациенты смогут приобретать троспий в дозе 30 мг в одной таблетке.
Если вы взглянете на эти диаграммы, они отражают исследование-опрос более 3000 докторов. Это врачи общей практики, урологи и гинекологи (к сожалению, гинекологи не поместились на этом слайде). Вы видите, что большинство докторов общей практики предпочитают изначальную дозу 30 мг в сутки, тогда как специалисты-урологи уже более смелы в своем выборе и используют (четверть урологов использует) дозу 45 мг в сутки.
Чем хорош препарат? Препарат очень легко титруется. Его дозу можно как уменьшать, так и увеличивать в зависимости от желаемого эффекта и выраженности побочных проявлений. Если врачи общей практики использовали максимальную дозировку в основном 60 мг в сутки, то урологи абсолютно безболезненно увеличивают эту дозировку до 90 мг в сутки.
Есть научные исследования, которые подтверждают полную безопасность препарата в такой высокой дозировке.
Как правило, врачи общей практики предпочитают назначать препарат один или два раза в сутки, тогда как специалисты его назначают два или три раза в сутки.
В нижней части слайда, обратите внимание, очень интересные данные. Если препарат троспия хлорид назначить в разовой дозировке 45 мг, то уровень его концентрации практически такой же, как и у толтерадина пролонгированной формы. Это говорит о том, что препарат не нуждается в какой-то новой форме, которая бы позволяла ему медленно выделяться, чтобы снизить число побочных эффектов и избавить препарат от наличия пиковых концентраций и колебаний.
Несмотря на наличие определенного выбора и обилия препаратов, на мой взгляд, наиболее оптимальным с точки зрения лечения больных гиперактивным мочевым пузырем я считаю препарат троспия хлорид за счет его определенных свойств.
Не проникновение через гематоэнцефалический барьер, отсутствие центральных побочных эффектов, отсутствие метаболизма в печени и перекрестного взаимодействия с другими средствами, локального действия на уротелий, возможность гибкого подбора оптимальной дозировки от 15 до 90 мг в сутки.
Препарат начинает действовать достаточно быстро – от 3 до 7 дней. Если после недели нет эффекта, нет необходимости ждать и заставлять больного мучиться с имеющимися симптомами. Можно подбирать другие средства.
Наконец, фармакокинетика препарата позволяет применять его не только три раза в сутки, как рекомендуется, но можно использовать его 1 и 2 раза в сутки, что не влияет на его колебания в сывороточной концентрации и позволяет достичь хорошего клинического эффекта.
Спасибо.
20:45
Оксана Драпкина: Спасибо большое. Есть вопросы.
Максим Школьников: Итак, вопрос.
Каковы первые симптомы гиперактивного мочевого пузыря у женщин? С какими заболеваниями проводить дифференциальный диагноз?
Очень хороший вопрос. Я бы не делил вопросы на первые и вторые. Есть единственный основной симптом – это ургентность (возникновение внезапного сильного позыва, который человек не может терпеть).
Безусловно, этот симптом может возникать и при других очевидных урологических заболеваниях: камень мочевого пузыря, цистит, аденома предстательной железы. Когда вы исключите все эти очевидные урологические заболевания и не найдете никакой причины, которая могла бы объяснять наличие этих симптомов, именно такому пациенту можно поставить диагноз «гиперактивный мочевой пузырь».
Второй вопрос.
Как долго пациенты с гиперактивным пузырем вынуждены принимать антимускариновые препараты?
Тоже вопрос актуальный, поскольку мы вынуждены говорить о том, что препараты действуют, пока их принимаешь. Как только пациенты перестают принимать антимускариновые средства, к сожалению, симптомы, как правило, возвращаются.
Международные рекомендации советуют продлевать курс лечения порядка трех месяцев. В дальнейшем пациент может прекратить прием и оценить свои симптомы. Если симптомы не возвращаются, замечательно. Мы помогли, мы вылечили. Если симптомы возвращаются, к сожалению, пациенты опять вынуждены принимать эти препараты.
22:29
Оксана Драпкина: У вас еще есть очень интересный вопрос. Можно я его прочитаю, чтобы люди слышали?
Максим Школьников: Конечно.
Оксана Драпкина: Эквивалентны ли по своей сути понятия «синдром гиперактивного мочевого пузыря» и «синдром раздраженной кишки»?
Максим Школьников: Тоже хороший вопрос. Я считаю, что эти состояния действительно эквивалентны: и там и здесь пациенты вынуждены часто посещать туалет. В одном случае, чтобы помочиться. В другом случае – чтобы опорожнить прямую кишку. Уже с этой точки зрения они эквивалентны.
Но даже если рассматривать патогенетические механизмы, то, на мой взгляд, здесь тоже все схоже, потому что гиперактивный мочевой пузырь можно так же назвать раздраженным мочевым пузырем, притом, что мы не имеем никаких видимых очевидных причин, которые могли бы приводить к этому состоянию. Так же, как и при СРК.
Валентин Фадеев: В ветеринарной практике в силу определенного строения, скажем так, совмещенного у ряда животных (у птиц, по-моему) это было бы нечто единое патогенетически.
Оксана Драпкина: Интересная идея!
Валентин Фадеев: Использовать у животных? У собак, чтобы реже с ними ходить гулять!
Оксана Драпкина: Максим Евгеньевич, все, о чем вы нам сегодня рассказываете. Видите, как полезно нам общаться! Вся Россия нас сейчас смотрит. Я думаю, разные тематики, которые мы сегодня обсуждаем, порождают разные вопросы. До этого был синдром раздраженной кишки. Сейчас синдром гиперактивного мочевого пузыря. Эти вопросы сами рождаются. Это сила внутренних болезней!
Везикар (солифенацин) в лечении гиперактивного мочевого пузыря — ЗдоровьеИнфо
Гиперактивный мочевой пузырь (ГАМП) является повсеместно распространенным хроническим заболеванием. На фармацевтическом рынке существует достаточное количество антимускариновых средств, как неселективных (оксибутинин, толтеродин, троспия хлорид, пропиверин), так и селективных (солифенацин, дарифенацин), используемых для лечения ГАМП. Представлены результаты многочисленных рандомизированных многоцентровых исследований по оценке эффективности и безопасности солифенацина (Везикара). Установлено, что прием этого препарата достоверно снижает выраженность проявлений ГАМП и ведет к улучшению качества жизни пациентов. Неоспоримым преимуществом солифенацина являются возможность варьирования доз в зависимости от тяжести симптомов, а также простота применения (1 раз в сутки). Обладая минимальным числом побочных эффектов, солифенацин (Везикар) может быть рекомендован в качестве “золотого” стандарта в лечении ГАМП у всех групп пациентов.
Гиперактивный мочевой пузырь (ГАМП) является повсеместно распространенным хроническим заболеванием. По данным проведенных эпидемиологических исследований, симптомы ГАМП отмечают около 16,6 % взрослого населения США и приблизительно 100 млн людей во всем мире [1, 2].
Впервые термин “гиперактивный мочевой пузырь” предложил Poul Abrams в 1997 г. [3]. При этом он предполагал изолированное развитие таких симптомов данного заболевания, как ургентность, ургентная инконтиненция, учащенное мочеиспускание и ноктурия. Со времени первого представления данной патологии в виде синдрома понятие о ГАМП существенно эволюционировало, что отражает более полное понимание природы этого заболевания. C учетом очевидного несоответствия первого определения заболевания современным представлениям о ГАМП Международное общество по удержанию мочи (International Continence Society – ICS) в 2002 г. предложило его новое определение: “ургентность с ургентным недержанием мочи или без наличия такового, обычно сопровождающееся учащенным мочеиспусканием и ноктурией” [4].
ГАМП не может быть диагностирован в отсутствие ургентности, и это говорит о том, что ургентность, определяемая ICS как “внезапный сильный труднопреодолимый позыв на мочеиспускание” [4], является единственным обязательным симптомом заболевания и играет ведущую роль в его клинической картине. Широко известно, что различные патологические состояния могут проявляться схожими с ГАМП-симптомами, что требует их исключения перед постановкой диагноза “гиперактивный мочевой пузырь”. Нарушенная почечная функция, камни МП и мочевая инфекция могут приводить к учащенному мочеиспусканию и появлению ургентности. Запоры способны вызвать затруднение опорожнения МП, сахарный диабет – приводить к учащенному мочеиспусканию, а сердечная недостаточность – к ноктурии [5, 6]. У пациентов с деменцией (болезнь Альцгеймера) сохранен нормальный физиологический механизм мочеиспускания, однако ввиду неспособности головного мозга различать импульсы о наполнении МП может развиться недержание мочи [6, 7]. У мужчин с доброкачественной гиперплазией простаты заболевание может проявляться ургентностью, учащенным мочеиспусканием и инконтиненцией [8]. Терапия диуретическими препаратами также может привести к учащенному мочеиспусканию и ноктурии [5].
Диагностировать ГАМП и назначать эффективную терапию заболевания можно лишь на основании субъективной и объективной его оценки. Поскольку заболевание проявляется симптомами, лечение ГАМП по большей части зависит от субъективной оценки. В то же время объективные данные, получаемые при использовании дневников мочеиспускания и уродинамических исследований, позволяют выявить патофизиологические механизмы ГАМП, в т. ч. гиперактивность детрузора [9].
Пациенты с предполагаемым ГАМП подвергаются ряду физикальных и лабораторных исследований. Диагноз может быть установлен на уровне первичного звена медицинской помощи на основании сбора анамнеза и полного физикального обследования. При недостаточном эффекте от проводимой поведенческой и медикаментозной терапии пациенты могут быть направлены в стационар для проведения более детального обследования [10, 11].
Поведенческая терапия у пациентов с ГАМП включает несколько методик, направленных на тренировку МП. Пациентам предлагается вести дневник мочеиспускания, выполнять мочеиспускание через определенные промежутки времени и тренировать мышцы тазового дна. Заполняя дневник мочеиспускания, пациент предоставляет врачу важнейшую информацию касательно своего питьевого режима, коррекция которого может снизить интенсивность ургентного недержания мочи, поскольку зачастую пациенты бесконтрольно потребляют большое количество жидкости [13]. Тщательное заполнение пациентом всех граф дневника позволяет получить информацию о возможном наличии триггеров симптомов, что несомненно имеет важнейшее значение для выбора правильной тактики поведенческой терапии [12].
В работе Ostaszkiewicz J. и соавт. (2004) был проведен анализ клинических исследований по изучению эффективности применения такого метода поведенческой терапии, как мочеиспускание через определенные промежутки времени (мочеиспускание по часам). Основной целью при этом являлось снижение числа эпизодов ургентной инконтиненции. В одном из исследований в группе пациентов, использовавших поведенческую терапию, включавшую мочеиспускание по часам, лишь 20 % больных отмечали эпизоды недержания мочи, тогда как в контрольной группе этот показатель достигал 80 %. В другом исследовании в группе, использовавшей тактику мочеиспускания по часам, наблюдалось снижение числа эпизодов недержания мочи в дневное и ночное время в сравнении с контрольной группой [14].
Burgio K.L. в своей работе высказал предположение о “порочном круге”, представляющем собой причинно-следственную связь между наличием ГАМП, учащенным мочеиспусканием и прогрессивным снижением емкости МП [15]. Исходя из этого автор предложил пациентам, страдающим ГАМП, применить тактику постепенного удлинения интервалов между эпизодами мочеиспускания. Был выполнен систематический обзор клинических исследований, посвященных тренировке МП у взрослых пациентов с ГАМП. Критерием эффективности лечения являлись эпизоды ургентного недержания мочи. В одном из проанализированных исследований тактика увеличения интервалов между эпизодами мочеиспускания оказалась в 1,7 раз эффективнее применения оксибутинина [16]. Тренировка мышц тазового дна чаще применяется у больных со стрессовым недержанием мочи, реже у пациентов с ГАМП [12, 13]. При этом наблюдается более выраженное торможение непроизвольных сокращений детрузора [12].
Несмотря на достаточное количество вариантов поведенческой терапии, в целом ее эффективность остается невысокой. Поэтому в настоящее время первой линией терапии ГАМП является фармакотерапия.
В норме процесс мочеиспускания контролируется сложным механизмом с вовлечением в процесс центральных и периферических центров мочеиспускания (рис. 2). При накоплении в МП около 200 мл мочи происходит передача импульсов в спинной, а затем головной мозг, где формируется сознательное решение совершить акт мочеиспуска-ния. Назад информация поступает по симпатическим, парасимпатическим и соматическим нервам. При положительном решении о мочеиспускании парасимпатические нервы высвобождают ацетилхолин, который связывается с мускариновыми рецепторами детрузора и приводит к его сокращению, что и проявляется мочеиспусканием. Известно, что М3-мускариновые рецепторы в МП непосредственно определяют сокращение детрузора, а М2-рецепоры тормозят его расслабление, вызываемое симпатической нервной системой, косвенно содействуя сокращению. При отрицательном решении симпатические нервы высвобождают норадреналин, который связывается с β-адренорецепторами, вызывая расслабление детрузора [18–20].
В настоящее время для фармакотерапии ГАМК применяются в основном препараты, блокирующие связывание ацетилхолина с мускариновыми рецепторами, находящимися в стенке МП [17]. Это препятствует возникновению непроизвольных сокращений детрузора и уменьшает симптомы ургентности, учащенного мочеиспускания и ургентной инконтиненции [19]. Помимо МП как М2-, так и М3-рецепторы локализуются в других тканях организма. М2-рецепто-ры обнаруживаются в ЦНС, сердце и желудочно-кишечном тракте, а М3-рецепторы – в слезной железе глаза, слюнных железах, желудочно-кишечном тракте и гладкой мускулатуре сосудов. Так как антимускариновые препараты блокируют мускариновые рецепторы во всех тканях, где они расположены, это может привести к таким побочным явлениям, как запоры, сухость во рту, размытое зрение и т. п. Снизить частоту возникновения побочных эффектов позволило появление селективных препаратов, воздействующих исключительно на М3-рецепторы. В настоящее время на фармацевтическом рынке существует достаточное количество антимускариновых средств, как неселективных (оксибутинин, толтеродин, троспия хлорид, пропиверин), так и селективных (солифенацин, дарифенацин).
Одним из наиболее часто применяемых при ГАМП препаратов в настоящее время является Везикар. Входящий в его состав солифенацина сукцинат является активным метаболитом солифенацина – антагониста мускариновых М3-рецепторов. По этой причине Везикар принадлежит к классу препаратов, известных как антихолинергические или антимускариновые средства [21]. Солифенацин избирательно блокирует мускариновые М3-рецепторы, проявляя небольшую аффинность к другим типам мускариновых рецепторов или вовсе не взаимодействуя с ними.
В исследованиях на животных по оценке силы воздействия различных антимускариновых препаратов на рецепторы, расположенные в МП и слюнной железе, у солифенацина была обнаружена более высокая аффинность к рецепторам МП [22]. Эта относительная селективность препарата по отношению к МП выражается в сравнительно низкой частоте возникновения сухости во рту при его применении, что было доказано в последующих исследованиях.
В клиническом исследовании II фа-зы изучался ответ пациентов с идиопатической гиперактивностью детрузора на применение солифенацина в различных дозировках. Больные были рандомизированы к приему в течение 4 недель солифенацина в дозах 2,5; 5,0; 10,0 или 20,0 мг 1 раз в день или плацебо [23]. Всего в исследовании приняли участие 225 пациентов. Авторы пришли к выводу, что при применении 5, 10 и 20 мг солифенацина был достигнут больший эффект, чем при приеме плацебо (рис. 3). Частота побочных эффектов была выше при приеме 20 мг препарата. Поэтому дозировки 5 и 10 мг были отобраны для дальнейшей клинической оценки в исследованиях III фазы [22].
Известны результаты четырех плацебо-контролируемых исследований III фазы [25–28]. В них было включено более 3000 пациентов с ГАМК. Везикар назначался в дозах 5 и 10 мг в течение 12 недель [24]. После обобщения данных оказалось, что солифенацин был эффективнее плацебо при оценке эпизодов мочеиспускания за 24 часа, эпизодов инконтиненции, ургентности и ноктурии к моменту окончания терапии. Около 50 % пациентов, страдавших от недержания до начала лечения, не отмечали эпизодов инконтиненции после его окончания (табл. 1).
| Таблица 1. Оценка эффективности солифенацина. Обобщенные данные 4 клинических исследований III фазы [21] |
| Показатель | Плацебо,% | Везикар 5 мг, % | Везикар 10 мг, % |
| Число эпизодов мочеиспускания за 24 часа | -12 | -19 * | -23 * |
| Число ургентных эпизодов за 24 часа | -32 | -49 * | -55 * |
| Число эпизодов недержания мочи за 24 часа | -38 | -58 * | -62 * |
| Число эпизодов ноктурии | -22 | -30 | -33 * |
| Число прокладок за 24 часа | -27 | -46 * | -48 * |
| Объем мочи / мочеиспускание | +5 | +21 * | +26 * |
Целью многоцентрового рандомизированного двойного исследования STAR было сравнение эффективности и переносимости солифенацина и толтеродина ER в рекомендуемых дозах в лечении ГАМК [29]. После 2-недельного вводного периода приема плацебо пациенты, отвечающие всем критериям включения, были рандомизированы в группы приема солифенацина 5 мг или толтеродина ER 4 мг 1 раз в день. Через 4 недели терапии пациенты могли либо увеличить дозу препарата до 10 мг, либо оставить ту же дозировку в зависимости от степени удовлетворенности эффективностью и/или переносимостью лечения, а также в зависимости от мнения исследователя. В соответствии с дизайном исследования дозировка толтеродина ER 4 мг не могла быть увеличена. В исследовании оценивали число эпизодов мочеиспускания, ургентности, ноктурии, всех эпизодов недержания и эпизодов ургентного недержания мочи за сутки. Оказалось, что лечение солифенацином было по крайней мере не менее эффективным, чем толтеродином, по данным определения частоты эпизодов мочеиспускания за сутки (рис. 4). Солифенацин в дозах 5 и 10 мг статистически более эффективно, чем толтеродин ER 4 мг, снижал показатели ургентности, ургентного недержания и всех эпизодов недержания (рис. 5). Из пациентов, исходно отмечавших недержание мочи, 59 % больных, получавших солифенацин, стали удерживать мочу к концу исследования. Аналогичный показатель в группе толтеродина ER 4 мг составил 49 %. Разница была статистически достоверной.
Через 4 недели после начала лечения 21,5 % пациентов, получавших солифенацин 5 мг, и 29,2 % больных, получавших толтеродин ER 4 мг, посчитали, что их лечение недостаточно эффективно, и потребовали увеличения дозы (что было сделано лишь в группе солифенацина). Среди пациентов, потребовавших увеличить дозу, к концу исследования все еще считали, что их лечение недостаточно эффективно: 12,8 % больных – из группы солифенацина и 20 % – из группы толтеродина ER. Авторы пришли к выводу, что солифенацин в режиме переменной дозы по эффективности превосходил толтеродин ER 4 мг в отношении большинства проанализированных показателей эффективности [29].
В США проведено несколько исследований безопасности и эффективности солифенацина, в т. ч. рандомизированное двойное слепое плацебо-контролируемое исследование VENUS, в котором участвовали 62 центра [30]. В нем оценивали эффективность солифенацина 5 и 10 мг (переменная доза) при лечении ургентности, ассоциированной с синдромом ГАМК. После скрининга пациенты были рандомизированы в группы приема солифенацина или плацебо в течение 12 недель. Все пациенты группы солифенацина в течение первых 4 недель получали препарат в дозе 5 мг. На 4-й неделе доза этого препарата могла быть увеличена до 10 мг. На 8-й неделе пациент также мог увеличить дозу с 5 до 10 мг или, наоборот, снизить ее с 10 до 5 мг. Основное внимание в исследовании было уделено эпизодам ургентности, изменение которых после лечения являлось первичным критерием оценки эффективности исследуемого препарата.
Через 4 недели после начала терапии 44 % пациентов попросили увеличить дозу солифенацина, после 12 недель лечения среднесуточное число эпизодов ургентности снизилось на 3,91 в группе солифенацина и на 2,73 в группе плацебо ( табл. 2).
| Таблица 2. Динамика числа эпизодов ургентности за сутки в группах солифенацина и плацебо. Исследование VENUS [30] | ||
| Показатель | Солифенацин 5/10 мг (n = 348) | Плацебо (n = 336) |
| Исходное значение, среднее | 6,15 | 6,03 |
| Конечное значение, среднее | 2,24 | 3,30 |
| Динамика показателя, среднее | -3,91 * | -2,73 |
| Процентная динамика показателя, среднее | -64,6 % | -41,8 % |
| * p плацебо. | ||
В данном исследовании также оценивалось “время отсрочки” – время от возникновения ургентного позыва до акта произвольного мочеиспускания или эпизода недержания мочи. Так как “время отсрочки” определяет период, за который пациент может найти туалет, увеличение данного показателя позволит пациенту остаться “сухим”. Через 12 недель от начала лечения медиана “время отсрочки” достоверно увеличилась в группе солифенацина по сравнению с плацебо (p = 0,0321; табл. 3). Среднее “время отсрочки” при приеме солифенацина оказалось на 2 ми-нуты больше, чем при примене-нии плацебо.
| Таблица 3. Изменение “времени отсрочки” в группах солифенацина и плацебо. Исследование VENUS [30] | ||
| Показатель, с | Солифенацин 5/10 мг | Плацебо |
| Исходное значение, среднее | 136,4 | 161,6 |
| Изменение исходного показателя до конечного значения, среднее | 186,4 | 54,7 |
| Исходное значение, медиана | 67,8 | 65,0 |
| Изменение исходного показателя до конечного значения, медиана | 31,5 * | 12,0 |
| * p = 0,0321 по сравнению с плацебо. | ||
К концу исследования число пациентов, исходно определявших ургентность как умеренную или тяжелую, но изменивших оценку ургентности на легкую и умеренную, оказалось в группе солифенацина больше, чем в группе плацебо. Авторы пришли к выводу, что солифенацин является первым антимускариновым препаратом, достоверно увеличивающим “время отсрочки” и снижающим тяжесть ургентности при применении в одобренных дозах у пациентов с ГАМП, что было определено с использованием нескольких методов оценки в одной популяции пациентов.
Второе многоцентровое исследование, проведенное в США, носит название VERSUS. Оно было спланировано для установления наличия дополнительной эффективности при применении солифенацина у пациентов, у которых не отмечено облегчения симптомов ГАМП после проведения курса терапии толтеродином ER в дозе 4 мг [31]. После 14-дневного периода “отмывки”, во время которого прием толтеродина ER был прекращен, больные получали солифенацин 5 мг в течение 4 недель. На 4-й неделе дозировку солифенацина можно было оставить прежней или увеличить до 10 мг. На 8-й неделе участники исследования также могли изменить дозу препарата. Первичным оцениваемым параметром было среднесуточное число эпизодов ургентности, оцененное после 4, 8 и 12 недель лечения в сравнение с уровнем до периода “отмывки”. Также определяли динамику числа эпизодов ургентного недержания мочи, частоты мочеиспускания, ноктурии.
Через 4 недели после начала лечения просили увеличить дозу солифенацина 44,1 % больных (164 из 372), а 47,3 % продолжили прием препарата в дозе 5 мг (оставшиеся 32 (8,6 %) пациента выбыли из исследования). В группе плацебо захотели увеличить дозу после 4 недель лечения 58,9 % пациентов (216 из 367), а сохранили ее на прежнем уровне 32,2 % (118 из 367). Выбыли из исследования в этой группе 33 (8,9 %) пациента. На 8-й неделе 9,6 % пациентов, получавших солифенацин в дозе 10 мг, снизили его дозировку до 5 мг. В ходе исследования установлено, что прием солифенацина обеспечивал достоверное снижение числа эпизодов ургентности, мочеиспускания и недержания мочи по сравнению со значениями этих показателей до периода “отмывки” и после него.
VERSUS стало первым исследованием, в котором доказано, что при переходе с одного антимускаринового препарата на другой может быть достигнуто статистически достоверное ослабление симптомов ГАМП по сравнению с предыдущим режимом лечения [31]. Авторы пришли к выводу, что пациенты, не удовлетворенные результатами 4-недельной терапии толтеродином ER, могут получить дополнительную пользу от приема солифенацина в дозе 5 или 10 мг. Больные хорошо переносят прием этого препарата, который эффективно снижает число эпизодов недержания, частоту мочеиспускания, число эпизодов ургентности и ночных мочеиспусканий (табл. 4) [31].
| Таблица 4. Оценка эффективности солифенацина. Исследование VERSUS [31] | ||||||||
| Показатель | До периода “отмывки” | После периода “отмывки” | Конечное значение | |||||
| Число ургентных эпизодов за 24 часа | Среднее | 6,03 | 6,86 | 2,62 | ||||
| Среднее изменение от исходного | -3,41 * | -4,24 ** | ||||||
| Число эпизодов мочеиспускания за 24 часа | Среднее | 10,59 | 11,26 | 9,02 | ||||
| Среднее изменение от исходного | -1,57 * | -2,26 ** | ||||||
| Число эпизодов инконтиненции за 24 часа | Среднее | 3,04 | 3,79 | 1,18 | ||||
| Среднее изменение от исходного | -1,86 * | -2,61 ** | ||||||
| Число эпизодов ноктурии | Среднее | 2,32 | 2,25 | 1,53 | ||||
| Среднее изменение от исходного | -0,79 * | -0,74 ** | ||||||
| * p ** p | ||||||||
В открытом исследовании VOLT оценивали изменения степени обеспокоенности симптомами ГАМП и качества жизни после применения больными ГАМП солифенацина в дозах 5 и 10 мг [32]. Исследование длилось 12 недель, его проводили в 207 клиниках США. После 7-дневного периода “отмывки” пациенты, соответствовавшие критериям включения, получали солифенацин 5 мг в течение 4 недель. После этого дозу солифенацина можно было оставить прежней или увеличить до 10 мг. На 8-й неделе участники исследования могли снизить дозу препарата до 5 мг.
После 4-недельного лечения 45 % пациентов продолжили прием солифенацина в дозе 5 мг, 52 % больных решили увеличить его дозу (оставшиеся 3 % выбыли из исследования), причем 8,5 % из них на 8-й неделе вернулись к начальной дозе 5 мг. С другой стороны, на 8-й неделе 18 % пациентов, продолжавших прием 5 мг солифенацина, повысили его дозу до 10 мг.
На основании анализа результатов исследования VOLT был сделан вывод, что лечение солифенацином снижает степень обеспокоенности симптомов ГАМП, улучшает восприятие пациентом состояния своей мочевой системы и улучшает качество жизни больных. Полученные данные подтверждают эффективность Везикара при ГАМП, отмеченную в плацебо-контролируемых исследованиях [32].
На XXIV ежегодном конгрессе Европейской ассоциации урологов (EAU), прошедшем в Стокгольме в марте 2009 г., были представлены результаты последнего, проведенного в Европе исследования солифенацина. Основной целью этого рандомизированного двойного слепого многоцентрового исследования IV фазы была оценка воздействия солифенацина на качество жизни пациентов. При этом авторами был использован опросник OAB-q. Пациенты, отмечавшие симптомы ГАМП в течение 3 месяцев или более были рандомизированы в группы солифенацина (5/10 мг; n = 386) или плацебо (n = 382) и получали лечение в течение 12 недель. Обследование больных проводили в течение 3 дней до начала терапии, а затем каждые 4 недели. Побочные эффекты документировались на протяжении всего периода терапии.
К исходам 4-й, 8-й и 12-й недель солифенацин достоверно снижал среднюю сумму баллов по шкале “Обеспокоенность симптомами” оп-росника OAB-q по сравнению с исходным значением. Также отмечено улучшение всех показателей шкалы “Качество жизни”, снижение числа эпизодов ургентности и недержания мочи, а также частоты мочеиспускания по сравнению с группой плацебо (в отличие от эпизодов ноктурии). К концу терапии в группе солифенацина по сравнению с плацебо отмечено достоверное улучшение средних значений по шкалам РРВС и TS-VAS (p плацебо (p плацебо), удовлетворенность лечением – 80 против 59 %, желание продолжить тера-пию – 79 против 60 % (для всех показателей p плацебо были сухость во рту (13 против 2 %), запоры (8 против 2 %) и ощущение сухости в глазах (2,0 против 0,3 %).
Авторы пришли к выводу, что солифенацин в переменной дозе 5/10 мг значительно ослабляет симптомы ГАМП по сравнению с плацебо. Он также достоверно улучшает качество жизни, представление пациента о состоянии МП, эффективность и удовлетворенность лечением, вызывает желание продолжить терапию. Препарат снижает количество эпизодов ургентности днем, число эпизодов недержания мочи и частоту мочеиспускания [33].
На сегодняшний день в литературе имеются сообщения о многочисленных, проведенных в различных странах мира рандомизированных многоцентровых исследованиях по оценке эффективности и безопасности солифенацина, которые к настоящему времени могут считаться доказанными. Прием препарата достоверно снижает выраженность проявлений ГАМП и ведет к улучшению качества жизни пациентов. Неоспоримым преимуществом солифенацина являются возможность варьирования доз в зависимости от тяжести симптомов, а также простота применения (1 раз в сутки). Мы считаем, что солифенацин (Везикар), обладая минимальным числом побочных эффектов, может быть рекомендован в качестве “зо-лотого” стандарта в лечении ГАМП у всех групп пациентов.
ЛИТЕРАТУРА
1. Milsom I, Abrams P, Cardozo L, et al. How widespread are the symptoms of an overactive bladder and how are they managed? A population-based prevalence study. BJU Int 2001;87:760–66.
2. Stewart WF, Van Rooyen JB, Cundiff GW, et al. Prevalence and burden of overactive bladder in the United States. World J Urol 2003;20:327–36.
3. Abrams P, Wein AJ. The overactive bladder: from basic science to clinical management. Urology 1997;50(Suppl. 6A):1–144.
4. Abrams P, Cardozo L, Fall M, et al. The standardisation of terminology of lower urinary tract function: Report from the Standardisation Subcommittee of the International Continence Society. Neurourol Urodyn 2002;21:167–78.
5. Cardozo L, Robinson D. Special considerations in premenopausal and postmenopausal women with symptoms of overactive bladder. Urology 2002;60(Suppl. 5A):64−71.
6. Ouslander JG. Geriatric considerations in the diagnosis and management of overactive bladder. Urology 2002;60(Suppl. 5A):50–55.
7. Yap P, Tan D. Urinary incontinence in dementia. A practical approach. Aus Fam Physician 2006;35:237–41.
8. Djavan B. Lower urinary tract symptoms/benign prostatic hyperplasia: fast control of the patient’s quality of life. Urology 2003;62(3 Suppl. 1):6–14.
9. Abrams P, Artbani W, Gajewski JB, Hussain I. Assessment of treatment outcomes in patients with overactive bladder: importance of objective and subjective measures. Urology 2006;68(Suppl. 2A):17–28.
10. International Continence Society. Management recommendations. In: Abrams P, Cardozo L, Khoury S, Wein A (eds). 3rd International Consultation on Incontinence, 2005.
11. Hampel C, Hohenfellner M, Abrams P, et al. European Association of Urology. Guidelines on incontinence. 1999.
12. Wein AJ. Diagnosis and treatment of the overactive bladder. Urology 2003;62(Suppl. 5B):20–27.
13. Norton P, Brubaker L. Urinary incontinence in women. Lancet 2006;367:57–67.
14. Ostaszkiewicz J, Johnston L, Roe B. Timed voiding for the management of urinary incontinence in adults. Cochrane Database Syst Rev 2004.
15. Burgio KL. Influence of behavior modification on overactive bladder. Urology 2002;60(Suppl. 5A):72–77.
16. Wallace SA, Roe B, Williams K, et al. Bladder training for urinary incontinence in adults. Cochrane Database Syst Rev 2003; CD001308.
17. Salvatore S, Soligo M, Proietti F, et al. Overactive bladder syndrome: considerations in pharmacotherapy and new perspectives. Eur J Obstet Gynecol Reprod Biol 2005;120:129–33.
18. Marieb EN. The urinary system. In: Human anatomy & physiology. 5th ed. San Francisco: Benjamin Cummings, 2001.
19. Dmochowski RR, Appell RA. Advancements in pharmacologic management of the overactive bladder. Urology 2000;56(Suppl. 6A):41–49.
20. Hegde SS. Muscarinic receptors in the bladder: from basic research to therapeutics. Br J Pharmacology 2006;147:S80–S87.
21. Vesicare. Summary of product characteristics, September 2005.
22. Ohtake A, Ukai M, Hatanaka T, et al. In vitro and in vivo tissue selectivity profile of solifenacin succinate (YM905) for urinary bladder over salivary gland in rats. Eur J Pharmacol 2004;492:243–50.
23. Chapple CR, Arano P, Bosch JLHR, et al. Solifenacin appears effective and well tolerated in patients with symptomatic idiopathic detrusor overactivity in a placebo- and tolterodine-controlled phase 2 dose-finding study. BJU Int 2004;93:71–77.
24. Brunton S, Kuritzky L. Recent developments in the management of overactive bladder. Curr Med Res Opin 2005;21:71–80.
25. Chu F, Smith N. Efficacy and safety of 10 mg solifenacin succinate, a once-daily antimuscarinic agent, in a randomised, double-blind, placebo-controlled trial in patients with overactive bladder. IN PROGRESS.
26. Govier FE, Smith N. A randomised, double-blind, placebo-controlled study to assess the efficacy and safety of 10 mg solifenacin succinate trial in patients with overactive bladder syndrome. IN PROGRESS.
27. Chapple CR, Rechberger T, Al-Shukri S, et al. Randomized, double-blind placebo- and tolterodine-controlled trial of the once-daily antimuscarinic agent solifenacin in patients with symptomatic overactive bladder. BJU Int 2004;93:303–10.
28. Cardozo L, Lisec M, Millard R, et al. Randomized, double-blind placebo controlled trial of the once daily antimuscarinic agent solifenacin succinate in patients with overactive bladder. J Urol 2004;172:1919–24.
29. Chapple CR, Martinez-Garcia R, Selvaggi L, et al. A comparison of the efficacy and tolerability of solifenacin succinate and extended-release tolterodine at treating overactive bladder syndrome: Results of the STAR Trial. Eur Urol 2005;48:464–70.
30. Toglia M, Andoh M, Hussain I. Solifenacin improves urgency symptoms as assessed by voiding diaries and patient-reported outcomes (PRO) in patients with overactive bladder. International Continence Society annual meeting, 2006. Abstract 155.
31. Chancellor M, Whitmore K, Snyder J, et al. Solifenacin treatment of overactive bladder in patients previously treated with tolterodine extended release. Obstet Gynecol. Details TBC.
32. Garely AD, Kaufman JM, Sand PK, Smith N, Andoh M. Symptom bother and health-related quality of life outcomes following solifenacin treatment for overactive bladder: the Vesicare Open-Label Trial (VOLT). Clin Ther 2006;28:1935–46.
33. Samuels TA, Mitcheson HD, Vardy MD, et al. Solifenacin significantly improves overactive bladder symptoms, symptom-associated bother and other patient-related outcomes:Results from VIBRANT, a double-blind, placebo-controlled trial. EAU annual meeting, 2009. Abstract 190.
Антимускариновые препараты: побочные эффекты
Антимускариновые препараты: побочные эффекты
Потенциальными побочными эффектами антихолинергических препаратов являются седация, илеус , рвота , констипация и задержка мочи . У людей неблагоприятными осложнениями после приема антихолинергических препаратов являются сухость слизистых оболочек ротовой полости , сухость конъюнктивы глаз , тахикардия , также наблюдаются обострения глаукомы . У собак и кошек самым распространенным побочным эффектом применения антихолинергических препаратов является рвота, которая уменьшается при снижении дозы и частоты назначения. У некоторых кошек после перорального введения антихолинергических препаратов наблюдается сильное слюнотечение , которое можно минимизировать, давая препараты в капсулах. При изучении автором действия оксибутинина , имипрамина и дицикломина на здоровых биглей не было отмечено каких-либо побочных эффектов, кроме небольшого снижения веса. Антимускариновые препараты следует с большой осторожностью назначать животным с заболеваниями сердца , гипертиреозом , аритмией , гипертензией и обструктивными нарушениями мочевыводящих путей . Глаукома является абсолютным противопоказанием. Имипрамин нельзя назначать животным с заболеваниями почек и болезнями печени , судорогами и гематологическими нарушениями .
Учитывая побочные эффекты, основным показанием для назначения антимускариновых препаратов является предполагаемая или зафиксированная нестабильность мышцы-сжимателя мочевого пузыря. При необходимости лечения антимускариновыми препаратами терапию следует начинать с низких доз, которые медленно повышают до получения желаемого действия без значительных побочных эффектов. Всегда следует выявлять и корректировать нейрогенные нарушения. Для выявления роли антимускариновых препаратов в лечении урологических нарушений нужны дополнительные исследования их действия на собак и кошек.
Ссылки:
Антихолинергические препараты для лечения больных с гиперактивным мочевым пузырем
Гиперактивный мочевой пузырь (ГМП) является распространенным и в значительной степени снижающим качество жизни состоянием, возникающим вследствие нарушения функции накопления мочи в мочевом пузыре. Распространенность ГМП в мире оценивают приблизительно в 12% в равной степени у мужчин и женщин (3).
Таблица. Сравнение фармакокинетических свойств антихолинергических препаратов
По определению международного общества по удержанию (ICS), ГМП – это клинический синдром, включающий ургентное мочеиспускание с наличием или без ургентного недержания мочи, обычно в сочетании с учащенным мочеиспусканием (число мочеиспусканий > 8 раз в сутки) и ноктурией (2 и более ночных пробуждений для мочеиспускания) (1). ICS характеризует ГМП как синдром, не имеющий явной причины, а диагноз устанавливают на основании имеющихся симптомов нарушения мочеиспускания (1, 2). Для лечения больных ГМП используют различные поведенческие методики, тренировку мочевого пузыря, медикаментозные средства, физиотерапию, нейромодуляцию, внутридетрузорное введение ботулинического токсина (как в виде монотерапии, так и в сочетании) и оперативные вмешательства.
Медикаментозные средства первой линии для лечения больных с ГМП – антихолинергические препараты. Они являются антагонистами мускариновых рецепторов, расположенных на гладких миоцитах детрузора, которые участвуют в регуляции тонуса детрузора парасимпатическими нервными волокнами. Несмотря на то, что антихолинергические препараты уже в течение многих лет являются основными при лечении таких больных, их применение ограничено рядом аспектов, связанных с побочными эффектами. Первым препаратом из этой группы, одобренным FDA (США) в 1970 г., был флавоксат. Препарат обладал слабым антихолинергическим эффектом, но обладал прямым спазмолитическим действием на гладкие миоциты. По некоторым данным, препарат оказывает местное анестезирующее действие и имеет способность ингибировать фосфодиэстеразу (4). Несмотря на определенный положительный клинический эффект у больных с детрузорной гиперактивностью, в рандомизированных плацебо контролированных исследованиях (РПКИ) не получено данных о его эффективности (5). Позднее, в 1972 г., был представлен оксибутинин, который до недавнего времени оставался «золотым стандартом» медикаментозного лечения больных ГМП. Опуская сведения о ряде ранее использовавшихся препаратов, в настоящей статье представлены данные о современных пероральных антихолинергических средствах – оксибутинин, толтеродин, троспий и солифенацин, используемых в России для лечения больных ГМП.
Как уже было отмечено, антимускариновый эффект этих препаратов заключается в блокировании мускариновых рецепторов (которые активируются ацетилхолином, выделяющимся из парасимпатических нервных окончаний) в детрузоре, и тем самым подавляет непроизвольные сокращения детрузора. Исследования показывают, что основное действие антихолинергических препаратов проявляется во время фазы накопления мочи, когда отсутствует активность парасимпатических волокон, подавляя ургентность (ощущения внезапного непреодолимого позыва к мочеиспусканию) и улучшая накопительную способность мочевого пузыря (6). В настоящее время эффективность антихолинергических препаратов оценивают еще и по способности подавлять афферентные импульсы от мочевого пузыря (6).
Антихолинергические препараты отличаются по химической структуре, что отражается на их метаболизме, абсорбции, селективности и способности блокировать мускариновые рецепторы. Антихолинергические препараты разделяют на третичные и четвертичные амины. Третичные амины обладают высокой липофильностью (7), тогда как четвертичные – высокой гидрофильностью, что обуславливает их низкую способность проникать через гематоэнцефалический барьер. Отсюда четвертичные амины вызывают минимальную частоту побочных эффектов, связанных с действием на центральную нервную систему (ЦНС), таких, как когнитивные нарушения и нечеткость зрения (7). Такая особенность может играть важную роль при выборе антихолинергического препарата для лечения пожилых больных с возможными имеющимися когнитивными расстройствами вследствие возрастных нарушений кровообращения головного мозга или принимающих другие лекарственные препараты с антихолинергичеким эффектом. Высокая гидрофильность также влияет на всасывание из желудочно-кишечного тракта, что может потребовать подбора индивидуальной дозы препарата (8).
В организме человека выделяют 5 типов мускариновых рецепторов (М1-М5). У здоровых людей М2 рецепторы могут участвовать в регуляции сокращения, однако их роль в сокращении детрузора значительно возрастает при патологических состояниях, включая ГМП (9). Основными рецепторами с прямым сократительным эффектом в детрузоре являются М3 (10). Парасимпатические нервные волокна, иннервирующие детрузор, также имеют мускариновые рецепторы, расположенные на пресинаптической мембране. Они могут как стимулировать (М1), так и ингибировать (М4) выделение ацетилхолина (11). Точная роль этих рецепторов еще не определена. Также пока нет данных о функциональной роли М5 в нижних мочевых путях. Тем не менее следует отметить, что М1 рецепторы являются одними из основных в ЦНС (12) и возникновение когнитивных нарушений может быть вызвано связыванием этого подтипа рецепторов. Повышение селективности антихолинергических препаратов к М3 рецепторам дает надежду на уменьшение побочных эффектов препаратов при сохранении терапевтического действия. Однако клинических подтверждений этому пока не получено.
Существуют различия между антихолинергическими препаратами по их метаболизму и пути выведения. Метаболизм препарата печеночными ферментами цитохрома Р-450 может приводить к взаимодействию с другими препаратами, используемыми для лечения сопутствующих заболеваний и имеющими такой же метаболизм. Поэтому препараты, не подвергающиеся метаболизму в печени (четвертичные амины), имеют определенное преимущество, в частности, у пожилых людей с ГМП, как правило, имеющих «букет заболеваний», требующих медикаментозного лечения. Кроме этого выведение активной формы препарата с мочой обеспечивает дополнительное локальное действие на уротелий и может увеличивать продолжительность клинического эффекта.
Понимание этих различий, обуславливающих терапевтический эффект и безопасность антихолинергических препаратов, является важным при решении вопросов медикаментозного лечения и позволяет врачу сделать осознанный выбор для конкретного пациента. Перечисленные особенности препаратов суммированы в таблице.
Оксибутинин был синтезирован в 1960 г. для лечения повышенной моторики желудочно-кишечного тракта. Однако его клиническое использование показало эффективность при ГМП. По химической структуре оксибутинин относится к группе третичных аминов. Являясь антагонистом М2 и М3 холинорецепторов, он обладает антихолинергическим, спазмолитическим и анестезирующим действием. По данным 15 РПКИ, включавших 476 больных, среднее снижение числа эпизодов недержания мочи составило 52% и числа мочеиспусканий в сутки – 33%. Суммарно субъективное улучшение симптомов отметили 74% (от 61 до 100%) больных (13). Несмотря на то что оксибутинин на протяжении более 3 десятилетий оставался «золотым стандартом» при лечении ГМП, он обладает рядом побочных эффектов (сухость во рту, сонливость, головокружение, нарушение зрения, запоры), связанных с его более выраженным избирательным действием на мускариновые рецепторы коры головного мозга и слюнных желез, которые отмечают 70% больных (от 17 до 93%). Высокая частота побочных эффектов требует подбора дозы от 2,5 до 15 мг/сут. Оксибутинин метаболизируется в печени, и его побочные эффекты связаны с его метаболитом N-дезитилоксибутинином, концентрация которого в крови в 2-5 раз превышает концентрацию самого оксибутинина и который имеет большее сродство слюнным железам. Это предположение явилось основанием для разработки медленно высвобождающейся формы (МВФ) и кожных пластырей с препаратом. Использование МВФ позволило снизить частоту побочных эффектов. Наиболее частым из них была сухость во рту, которую при дозе МВФ 10 мг/сут отмечали 29% больных (14). Клиническая эффективность кожных пластырей с оксибутинином аналогична обычной форме препарата. Недостатком этой формы являются кожные побочные эффекты в виде покраснения и зуда у 39% больных (15).
Толтеродин тартрат специально синтезирован для лечения больных ГМП. Он имеет практически одинаковую селективность к разным подтипам мускариновых рецепторов, но в то же время обладает органной специфичностью действия в отношении мочевого пузыря. Рекомендуемая дозировка 2 мг 2 раза в день не требует титрования. Доказана практически одинаковая эффективность толтеродина и оксибутинина в отношении улучшения симптомов ГМП. В то же время переносимость толтеродина оказалась лучше. Например, 9- и 12-месячные курсы лечения толтеродином закончили 91 и 85% больных соответственно и только 18% больных продолжали принимать быстро высвобождающуюся форму оксибутинина в течение 6 мес. Частота побочных эффектов при применении толтеродина практически не отличается от группы плацебо, за исключением сухости во рту, которая отмечается у 39% больных, принимавших толтеродин, и у 16% группы плацебо (16). Медленно высвобождающаяся форма толтеродина 4 мг отличается более значимым снижением эпизодов ургентного недержания мочи и лучшей переносимостью по сравнению с быстро высвобождающейся формой. Сухость во рту отмечали 23% больных, получавших МВФ, по сравнению с 30%, получавших быстро высвобождающуюся форму и 16%, получавших плацебо (17).
Троспия хлорид является антимускариновым препаратом с атропиноподобным действием. Его применяют для лечения больных ГМП уже более 20 лет. Препарат относится к группе четвертичных аминов и обладает всеми выше описанными свойствами этой химической группы. Будучи гидрофильным производным атропина и имея положительно заряженную молекулу, он практически не проникает через гематоэнцефалический барьер, медленно всасывается из желудочно-кишечного тракта и обладает низкой биодоступностью (около 10%). Хотя биодоступность троспия хлорида уступает таковой третичных аминов, это не оказывает влияния на его эффективность, а только определяет необходимость его применения в более высоких дозах. Обычно препарат назначают в индивидуально подобранных дозировках от 15 мг 3 р/сут в зависимости от клинической картины и тяжести заболевания. Препарат рекомендуется принимать до еды, т.к. при приеме совместно с пищей его биодоступность значительно снижается.
Троспия хлорид лишь в незначительной степени подвергается печеночному метаболизму, что определяет низкую вероятность его фармакокинетического взаимодействия с другими лекарственными препаратами. Таким образом, применение троспия хлорида особенно показано пациентам, постоянно принимающим несколько медикаментозных препаратов. Другим важным следствием указанных особенностей метаболизма троспия хлорида является выделение большей части (до 80%) препарата с мочой в неизмененном виде, в то время как для оксибутинина и толтеродина этот показатель не превышает 6%. Накопление троспия хлорида в мочевом пузыре может приводить к дополнительному местному воздействию, существование которого показано в исследованиях его внутрипузырного применения (18). Кроме этого в недавнем исследовании K.S. Lip и соавт. показали, что уротелиальные клетки могут синтезировать ацетилхолин – и более того депонировать ацетилхолин, выделяющийся из нервных окончаний (19). Транспорт ацетилхолина через клеточную мембрану в уротелии осуществляется при помощи специальных белковых образований на клеточной мембране – органических катионных переносчиков. В исследовании продемонстрировано, что троспий в дозозависимой форме ингибирует активность всех трех типов органических катионных переносчиков уротелиальных клеток у человека, что значительно повышает его потенциал в улучшении накопительной способности мочевого пузыря.
При обычных условиях эффект от лечения наступает через неделю после начала приема. В клинических исследованиях у больных ГМП применение троспия в дозе 20 мг 2 р/сут в среднем снижало частоту мочеиспускания в сутки на 2,7, число эпизодов ургентного недержания мочи в неделю на 16,1 и увеличивало объем мочеиспускания в среднем на 35,6 мл (21, 22). Сравнительные исследования показывают, что эффективность троспия аналогична оксибутинину и толтеродину и в ряде исследований даже выше (23, 24). При этом троспий демонстрирует лучшую переносимость и меньшую частоту побочных эффектов по сравнению с оксибутинином (7, 25). Как и у остальных антихолинергических средств, типичными побочными эффектами троспия является сухость во рту (20%) и запоры. В настоящее время проходит клиническое испытание МВФ троспия, которая при сохранении эффективности оказывает меньшее число побочных эффектов. При этом частоту сухости во рту оценивают как наименьшую среди всех пероральных препаратов антихолинергического ряда (26).
В нашей клинике также проводили исследования троспия хлорида у больных с разными формами ГМП: нейрогенной детрузорной гиперактивностью вследствие вертеброгенных заболеваний (n = 36) и болезнью Паркинсона (n = 11) и идиопатической детрузорной гиперактивностью (n = 15). Через 24 недели лечения в дозе 15 мг/сут (5 мг 3 раза в день) отмечено снижение частоты мочеиспусканий за сутки во всех исследуемых группах. У больных с вертеброгенными заболеваниями – на 39,1% (р
Другим исследованием была оценка эффективности троспия в комплексном лечении женщин с сочетанием пролапса гениталий и симптомов ГМП (28).
Солифенацин относится к группе третичных аминов и является высоко селективным антагонистом М3 мускариновых рецепторов. Предполагается, что высокая селективность позволит снизить частоту побочных эффектов, связанных с действием на другие подтипы мускариновых рецепторов, тем не менее М3 также присутствуют в гладкой мускулатуре кишечника, слюнных железах, глазе и головном мозге, в связи с этим не исключены побочные эффекты в виде запоров, сухости во рту, нечеткости зрения и когнитивных нарушений. Эффективность, переносимость и безопасность солифенацина доказана в РПКИ. Препарат достоверно уменьшает симптомы ургентности и ноктурии, снижает число эпизодов ургентного недержания мочи. Дозировки солифенацина 5 и 10 мг уменьшают ургентность соответственно на 52 и 55% (29). Подтверждено положительное влияние лечения солифенацином на показатель качества жизни больных ГМП (30). В сравнительных исследованиях с толтеродином солифенацин имел преимущества в улучшении симптомов, при этом была отмечена аналогичная частота побочных эффектов (30). Наиболее частыми побочными эффектами солифенацина является сухость во рту (11 и 28% при 5 и 10 мг соответственно), запоры, тошнота и нечеткость зрения.
Сегодня выбор антихолинергического препарата в основном определяется его стоимостью и реже – переносимостью. Систематические обзоры исследований эффективности антихолинергических средств отмечают лучшую переносимость препаратов пролонгированного действия, принимаемых однократно, по сравнению с препаратами, требующими многократного приема. Однако препараты для многократного приема позволяют более точно титровать дозу для достижения наименьшего числа побочных проявлений при сохранении их терапевтического эффекта (31). Понимание врачом различий и особенностей существующих средств позволит сделать правильный выбор для каждого пациента. Несмотря на то, что клиническая эффективность препаратов практически одинакова, существенно различается профиль их побочных эффектов. Отличия в метаболизме и пути выведения четвертичного амина троспия хлорида делает его более привлекательным с точки зрения отсутствия взаимодействия с другими лекарственными средствами и более прицельного локального эффекта на мочевой пузырь со стороны уротелия по сравнению с третичными аминами. В дополнение к этому особенности молекулы троспия обуславливает его ограниченное проникновение через гематоэнцефалический барьер, что способствует минимизации побочных эффектов со стороны ЦНС. Такая особенность крайне важна при выборе препарата для лечения пожилых пациентов с ГМП. К сожалению, отказ больных от лечения из-за побочных эффектов является одной из нередких причин неудачного консервативного лечения ГМП. Теоретически высокая селективность к М3 рецепторам позволит сократить частоту побочных эффектов, однако требуются дальнейшие клинические исследования для прямого сравнения переносимости антихолинергических препаратов и совершенствования выбора средства для индивидуального больного. Доказанная эффективность, безопасность и переносимость антихолинергических препаратов при лечении больных ГМП, значительно улучшающих качество их жизни, на сегодняшний день делает эти препараты средством первого выбора при медикаментозном лечении синдрома ГМП.
Средства, блокирующие холинорецепторы, страница 4
другой этиологии. Однако кишечный «паралич», вызываемый антимускариновыми препаратами, длится ограниченное время, так как местные механизмы (глава 6) обычно восстанавливают перистальтику, по крайней мере частично, спустя 1 -3 дня после начала терапии антимускариновыми средствами.
Некоторые синтетические антимускариновые препараты, как полагают, имеют «спазмолитическую» активность, превышающую их антимускариновые эффекты. Способность этих средств расслаблять кишечник как в отсутствие, так и в присутствии холинергических стимуляторов, является результатом отбора препаратов в скрининговых тестах на изолированных тканях.
6. Мочеполовая система. Гладкие мышцы уретры и стенок мочевого пузыря под влиянием антимускаринового действия атропина и его аналогов расслабляются, и опорожнение замедляется (рис. 8-5). Это воздействие полезно при лечении спазма, вызванного умеренным воспалительным процессом, но оно создает риск возникновения задержки мочеиспускания у пожилых пациентов с аденомой простаты. Антимускариновые препараты не оказывают значительного влияния на матку.
7. Потовые железы. Атропин угнетает терморегуляторное выделение пота. Мускариновые рецепторы потовых желез иннервированы симпатическими холинергическими окончаниями и чувствительны к антимускариновым препаратам, У взрослых в этой связи температура повышается только после приема больших доз атропина, а у младенцев и детей даже обычные дозы могут вызвать «атропиновую лихорадку».
II. Клиническая фармакология средств, блокирующих мускариновые рецепторы
Терапевтическое применение
А. Заболевания центральной нервной системы. 1. Болезнь Паркинсона. Терапия паркинсонизма часто является «упражнением» в комбинировании лекарств (глава 27), так как нет какого-либо одного достаточно эффективного средства для лечения это
го заболевания (обычно продолжительного). Большинство антимускариновых препаратов, предложенных для лечения этой болезни (табл. 27-1), было разработано до появления леводопы. Их использование сопровождалось всеми побочными эффектами, описанными в этой главе, однако эти вещества остаются в арсенале антипаркинсонических препаратов как средства дополнительной терапии.
2. Болезни движения. Антимускариновыми препаратами корригируются определенные вестибулярные расстройства. Скополамин — одно из старейших лекарств против морской болезни, его эффективность не ниже, чем у любого из вновь предложенных препаратов. Его можно назначать в виде инъекций, энтерально или трансдермально (в виде пластыря). Аппликация пластыря обеспечивает значимое повышение концентрации препарата в крови в течение 24-48 часов. К сожалению, терапевтические дозы препарата, вводимые любым способом, обладают выраженным седативным действием и вызывают сухость во рту.
Б. Офтальмологические заболевания. Точное определение рефракции хрусталика, например у маленьких детей, требует обеспечения цилиарного паралича. К тому же офтальмоскопическое исследование сетчатки облегчается при мидриазе. Поэтому антимускариновые препараты, применяемые местно в виде глазных капель или мазей, необходимы для выполнения полного обследования. Для взрослых и детей старшего возраста предпочтительны короткодействующие препараты (табл. 8-2). Для детей младшего возраста необходим более эффективный атропин, однако при этом повышается возможность антимускаринового отравления. Вытекание препарата из конъюнктивального мешка через носослезный проток в носоглотку можно уменьшить, используя мази.
Антимускариновые препараты не должны использоваться для получения мидриаза, если не тре-
ТАБЛИЦА 8-2. Антимускариновые препараты, применяемые в офтальмологии
| Препарат | Длительность мидриаза(дни) | Длительность циклоплегии(дни) |
| Атропин 7-10 Скополамин 3-7 Гоматропин 1 -3 Циклопентолат 1 Тропикамид ¼ | 7-12 3-7 1-3 ¼-1 ¼ | |
буется пролонгированное действие или циклоплегия. Стимуляторы а-адренорецепторов, например фенилэфрин, вызывают кратковременный мидриаз, обычно достаточный для офтальмоскопического обследования (глава 9).
Второе офтальмологическое показание для использования антимускариновых препаратов — предотвращение образования синехий (адгезии) при увеитах и иритах. Препараты пролонгированного действия, особенно содержащие гоматропин, являются препаратами выбора в этих случаях.
В. Заболевания желудочно-кишечного тракта. Антимускариновые препараты использовались, главным образом, при пептических язвах, пока не были предложены блокаторы Н^-гистаминовых рецепторов (глава 64, том 2). В настоящее время антимускариновые средства редко принимают по этому показанию, хотя развитие селективных M1-блокаторов, подобных Пирензепину, может изменить тенденцию. Из более старых препаратов, применяемых в этом случае, предпочтение можно отдать четвертичным аммонийным антимускариновым средствам, хотя для значительного уменьшения желудочной секреции требуются большие дозы (табл. 8-3).
ТАБЛИЦА 8-3. Антимускариновые препараты, применяемые для лечения желудочно-кишечных и мочеполовых заболеваний
| Препараты | Обычная доза(мг) |
| Четвертичные амины | |
| Анизотропин | 50 (3 раза в день) |
| Клидиниум | 2.5 (3-4 раза в день) |
| Гликопирролат | 1 (2-3 раза в день) |
| Гексоциклиум | 25 (4 раза в день) |
| Изопропамид | 5 (2 раза вдень) |
| Мепензолат | 25-50 (4 раза в день) |
| Метантелин | 50-100 (4 раза в день) |
| Метскополамин | 2.5 (4 раза вдень) |
| Оксифенониум | 5-10 (4 раза в день) |
| Пропантелин | 15 (4 раза вдень) |
| Третичные амины | |
| Атропин | 0.4 (3-4 раза в день) |
| Дицикломин | 10-20 (4 раза в день) |
| Оксибутинин | 5 (Зраза в день) |
| Оксифенциклимин | 10(2 раза в день) |
| Скополамин | 0.4(3 раза в день) |
| Тридигексетил | 25-50 (3-4 раза в день) |
Гиперактивный мочевой пузырь. Медикаментозная терапия.
Гиперактивный мочевой пузырь. Медикаментозная терапия.
Видеолекция о медекаментозной терапии гиперактивного мочевого пузыря. Профессор Школьников М.Е. Видео из программы "XXV Всероссийская Образовательная ИНТЕРНЕТ-СЕССИЯ для врачей".XXV Всероссийская Образовательная Интернет Сессия
“Проблемы интерниста. Семинары по внутренним болезням”,
01 марта 2011 года (вторник).
«Интернет для интерниста»
Научный руководитель: председатель межведомственного Научного Совета по терапии РАМН академик РАМН, доктор медицинских наук, профессор Владимир Трофимович Ивашкин
Исполнительный директор: секретарь межведомственного Научного Совета по терапии РАМН доктор медицинских наук, профессор Оксана Михайловна Драпкина
Ответственный секретарь Интернет Сессии: Дуболазова Юлия Викторовна
Программа Интернет-Сессии
Программа XXV Всероссийской Образовательной Интернет Сессии
Стенограмма
Стенограмма лекции
XXV Всероссийской Образовательной Интернет Сессии для врачей
Общая продолжительность: 24:23
00:00
Оксана Михайловна Драпкина, секретарь межведомственного Научного Совета по терапии РАМН, доктор медицинских наук, профессор:
- Мы приступаем к следующей секции. Из гепатологии мы переходим в урологию. Профессор Школьников Максим Евгеньевич: «Гиперактивный мочевой пузырь. Медикаментозная терапия».
Максим Евгеньевич Школьников, профессор:
- Добрый день, уважаемые коллеги! Сегодня еще раз вернемся к распространенной теме гиперактивного мочевого пузыря.
Вы видите на этом слайде: согласно эпидемиологическим исследованиям, гиперактивный мочевой пузырь встречается от 10% до 15% населения земного шара. С возрастом его частота увеличивается.
Сама проблема гиперактивного мочевого пузыря возникает и нарушает функцию нижних мочевых путей, а именно фазу накопления мочи. Все симптомы, которые возникают в этой ситуации, имеют место, когда моча накапливается в мочевом пузыре. Очень важно, чтобы в этот момент в пузыре сохранялось низкое давление, чтобы он мог накопить достаточное количество мочи. Когда этого не происходит, может возникнуть это состояние.
Согласно современной терминологии, ведущим симптомом гиперактивного мочевого пузыря является ургентность. Она заключается в ощущении внезапного труднопреодолимого позыва на мочеиспускание, который трудно сдержать. Часто этот симптом также сопровождается учащенным мочеиспусканием, а также недержанием мочи.
Считают, что в основе гиперактивного мочевого пузыря лежит детрузорная гиперактивность. Это, в свою очередь, уже уродинамическое понятие. Оно заключается в непроизвольном сокращении детрузора во время фазы накопления мочи.
Основной механизм сокращения гладких мышц детрузора связывают с наличием мускариновых рецепторов, активация которых приводит к сокращению гладких миоцитов. Основную сократительную функцию выполняют М3 рецепторы, которые приводят к сокращению, но также определенную роль играют и М2 рецепторы. Они блокируют механизм расслабления гладких миоцитов, активированный ?3 адренорецепторами.
02:39
Сегодня говорят об участии других структур стенки мочевого пузыря, которые также могут приводить к возникновению тех или иных симптомов гиперактивного мочевого пузыря.
Уротелий. Видите на этом слайде: он содержит огромное количество различных рецепторов, которые реагируют на химические и физические раздражители. Также он может выделять ряд нейромедиаторов (ацетилхолин, оксид азота, АТФ), что влияет и модулирует активность гладких миоцитов детрузора, а также может приводить к активации периферических нервных волокон. Они, в свою очередь, могут приводить к возникновению того самого симптома ургентности.
Кроме этого, определенную роль отводят интерстициальным клеткам, расположенным в субуротелиальном пространстве. Они обладают определенными электрическими свойствами и содержат ряд рецепторов, активация которых может приводить к генерации электрического сигнала, его усилению и передаче на сенсорные волокна, что воспринимается центральной нервной системой как желание помочиться.
На этом слайде суммировано огромное количество лекарственных препаратов. Это данные Международной консультации по недержанию мочи. Они основаны на принципах доказательной медицины. Вы видите, что единственными препаратами, которые четко, с доказанной эффективностью в отношении симптомов мочевого пузыря, являются (единственный класс) – антимускариновые препараты.
Есть еще такие препараты, как «Оксибутинин» и «Пропиверин», обладающие смешанным действием. Их антимускариновый эффект сочетается с прямым спазмолитическим эффектом.
Еще один препарат с I А уровнем доказанности. Это «Десмопрессин», который относится к аналогам вазопрессина.
Все остальные группы препаратов, а именно – ?-блокаторы, ?-адреноагонисты, НПВС – пока еще не обзавелись достаточной доказательной базой, чтобы мы могли четко и смело их рекомендовать для лечения больных с симптомами гиперактивного мочевого пузыря.
05:17
Итак, на сегодняшний день в аптеках России мы можем приобрести следующие антимускариновые препараты.
Оксибутинин. Наверняка всем специалистам, которые занимаются проблемой гиперактивного мочевого пузыря, известный препарат. Он существует на рынке приблизительно с 1960-х годов прошлого века. Очень старый препарат. Используется в качестве средства сравнения для новых разработок. Но, забегая вперед, скажу, что это наиболее токсичный из всех существующих на рынке препаратов на сегодняшний день.
Троспия хлорид. Тоже достаточно старый препарат, но зарекомендовавший себя как высокоэффективный. Забегая вперед, скажу, что у него есть довольно много необычных, уникальных особенностей, которые позволяют выделить его среди всей группы антимускариновых средств.
Толтеродин. На сегодняшний день на российском рынке существует исключительно в виде дженерика.
Солифенацин. Новый препарат (относительно новый). Он тоже хорошо себя зарекомендовал. Мы ожидаем новых данных, касающихся эффективности этого препарата у разных пациентов, больных.
Несмотря на то, что М3 рецепторы являются основными в механизме сокращения мочевого пузыря, они находятся в меньшинстве по сравнению с М2 рецепторами в стенке детрузора. Приблизительно это составляет 2:3. Имеются данные, что такие состояния как сахарный диабет, неврологические заболевания, инфраренальная обструкция, а также возрастные изменения способствуют тому, что М2 рецепторы еще больше увеличиваются по сравнению с М3 рецепторами.
Что должен представлять из себя идеальный антимускариновый препарат? Во-первых, он должен обладать максимальной тропностью к М2 и М3 рецепторам. Должен обладать максимальной уроселективностью, то есть оказывать свой эффект исключительно на нижние мочевые пути, потому что всем известно: мускариновые рецепторы также располагаются и в других гладкомышечных органах, а также слюнных железах и головном мозге. Воздействие на них может вызывать ряд практически неприемлемых побочных эффектов.
Препарат должен не влиять на другие медикаментозные средства, дабы не изменять их фармакокинетику и фармакодинамику.
Наконец, препарат должен просто применяться. В идеальном случае – один раз в день, чтобы, как говорится, выпил и забыл.
08:35
Среди представленных на рынке препаратов относительно их тропности к мускариновым рецепторам, вы видите, что троспия хлорид (или спазмекс) обладает максимальной тропностью ко всем типам мускариновых рецепторов.
Если говорить непосредственно об М3 и М2 рецепторах, то все препараты можно разделить на три основные группы. Это равносильные препараты: с одинаковой тропностью к М2 и М3. Относительно селективные М3 препараты. Суперселективные М3 препараты.
Троспия хлорид, толтеродин относятся к относительно равносильным препаратам. Вы видите, что равносильная тропность – это когда их соотношение является единицей. У троспия хлорида она 1,3, у толтеродина 3,2.
Солифенацин, оксибутинин – это относительно селективные препараты.
Наконец, дарифенацин, который пока еще отсутствует на рынке (проходит фазу исследований), относится к суперселективным М3 рецепторам.
На сегодняшний день до сих не утихли споры о том, является ли М3 селективность преимуществом или наоборот недостатком, потому как прямых сравнительных исследований, к сожалению, пока не существует.
Следующий момент, по которому можно сравнивать антимускариновые препараты. Их химическая структура. Вы видите, что большинство их них, а можно сказать практически все за исключением троспия хлорида, являются производными амина и имеют три связи азота. В отличие от троспия хлорида, который имеет четыре связи и заряженный атом азота.
Такие физико-химические свойства препарата позволяют троспию хлориду, в отличие от других средств, практически не проникать в ЦНС. Более того, есть данные, что в барьерных клетках существует специальный гликопротеин. Это молекула, которая активно выводит троспия хлорид из ЦНС.
10:58.
Взгляните. На этом слайде показано: физико-химические свойства троспия хлорида приводят к тому, что он обладает крайне высокой гидрофильностью и низкой липофильностью. Соответственно, он не проникает через гематоэнцефалический барьер.
Если препарат не проникает через гематоэнцефалический барьер, он обладает значительно лучшим профилем побочных эффектов. Особенно связанных с действием на ЦНС. Особенно это важно у детей, а также у пожилых пациентов, у которых имеется ряд сопутствующих заболеваний, отражающихся на функции головного мозга. К примеру, энцефалопатии, инсульты. Такие больные могут принимать большой ряд других препаратов, которые уже влияют на ЦНС.
Низкое проникновение через гематоэнцефалический барьер является определенным преимуществом троспия хлорида по сравнению с другими средствами.
Каким еще образом можно сравнить имеющиеся антимускариновые средства?
Вы видите на этой таблице, что троспия хлорид в отличие от оксибутинина, толтеродина, солифенацина практически не метаболизируется в печени. Он не имеет метаболитов с антихолинергическим эффектом, с которым, как правило, связывают большинство побочных эффектов. За счет этого он, естественно, не влияет никак на фармакокинетику других препаратов, которые пациенты могут принимать параллельно с антимускариновыми средствами.
Еще один интересный момент. Троспия хлорид, в отличие от других препаратов, в практически неизмененной форме выделяется почками с мочой. Это позволяет ему оказывать определенный местный эффект, что очень важно.
Считается, что ацетилхолин выделяется не только из нервных волокон, но также он выделяется и из уротелия в ответ на его растяжение. Он активирует мускариновые рецепторы, расположенные в уротелиальных клетках. Те выделяют аденозин-3 фосфорную кислоту. Она активирует адренергические рецепторы на сенсорных волокнах и вызывает ощущение ургентности.
Находясь в моче, троспия хлорид способен блокировать мускариновые рецепторы уротелия, нарушая таким образом один из компонентов, одно из звеньев патогенеза гиперактивного мочевого пузыря (по сравнению с другими средствами, которые не проникают в мочу, а действуют, находясь исключительно в сыворотке крови).
14:00
Известна высокая эффективность этих препаратов. В среднем, считается, что у 77% пациентов антимускариновые средства уменьшают имеющиеся симптомы. Я не буду повторять, приводить сравнительные таблицы. Покажу лишь данные 2009-го и 2010-го годов. Это данные исследования троспия хлорида, на которых хорошо видно, как использование препарата меняет структуру ургентности.
Если вначале лечения преобладает средняя и сильная ургентность, то в результате применения препарата больные отмечают либо легкую ургентность, либо она вообще исчезает.
На этом слайде представлены данные нашей кафедры. Мы использовали препарат у пациентов с различными видами гиперактивного мочевого пузыря. Это идиопатический активный мочевой пузырь и его сочетание с доброкачественной гиперплазией предстательной железы.
Также, вы знаете, есть гиперактивный мочевой пузырь без детрузорной гиперактивности. Это очень сложная категория больных с непонятным механизмом возникновения симптомов. Также у больных с нейрогенной детрузорной гиперктивностью в результате заболеваний позвоночника и болезни Паркинсона.
Препарат хорошо себя показал в виде уменьшения числа количества мочеиспусканий в сутки, увеличения объема мочеиспускания, что подтверждено уродинамическими данными в виде увеличения цистометрической емкости.
Тем не менее, я повторю, что во всех группах результаты оказались достоверными, за исключением гиперактивного мочевого пузыря без детрузорной гиперактивности. Это, по-видимому, обусловлено тем, что симптомы связаны не с мускариновыми механизмами, а с какими-то иными: пуринергическими либо адренергическими.
Что очень важно?
Эффект троспия хлорида, по нашим данным, может сохраняться достаточно длительное время. На этом слайде показано, что в течение 2 лет те пациенты, которые остались под нашим наблюдением (17 пациентов из 47), сохранили хороший эффект в виде уменьшения числа мочеиспусканий и ургентных позывов. Он не только не уступал исходным данным, полученным через три месяца, но даже в ряде случаев его превосходил.
16:45
Еще одни любопытные данные. На сегодня троспия хлорид существует в аптеках в дозе 5 и 15 мг. В Европе он еще существует в дозе 30 мг. Наконец, с лета этого года она будет продаваться в наших аптеках. Пациенты смогут приобретать троспий в дозе 30 мг в одной таблетке.
Если вы взглянете на эти диаграммы, они отражают исследование-опрос более 3000 докторов. Это врачи общей практики, урологи и гинекологи (к сожалению, гинекологи не поместились на этом слайде). Вы видите, что большинство докторов общей практики предпочитают изначальную дозу 30 мг в сутки, тогда как специалисты-урологи уже более смелы в своем выборе и используют (четверть урологов использует) дозу 45 мг в сутки.
Чем хорош препарат? Препарат очень легко титруется. Его дозу можно как уменьшать, так и увеличивать в зависимости от желаемого эффекта и выраженности побочных проявлений. Если врачи общей практики использовали максимальную дозировку в основном 60 мг в сутки, то урологи абсолютно безболезненно увеличивают эту дозировку до 90 мг в сутки.
Есть научные исследования, которые подтверждают полную безопасность препарата в такой высокой дозировке.
Как правило, врачи общей практики предпочитают назначать препарат один или два раза в сутки, тогда как специалисты его назначают два или три раза в сутки.
В нижней части слайда, обратите внимание, очень интересные данные. Если препарат троспия хлорид назначить в разовой дозировке 45 мг, то уровень его концентрации практически такой же, как и у толтерадина пролонгированной формы. Это говорит о том, что препарат не нуждается в какой-то новой форме, которая бы позволяла ему медленно выделяться, чтобы снизить число побочных эффектов и избавить препарат от наличия пиковых концентраций и колебаний.
Несмотря на наличие определенного выбора и обилия препаратов, на мой взгляд, наиболее оптимальным с точки зрения лечения больных гиперактивным мочевым пузырем я считаю препарат троспия хлорид за счет его определенных свойств.
Не проникновение через гематоэнцефалический барьер, отсутствие центральных побочных эффектов, отсутствие метаболизма в печени и перекрестного взаимодействия с другими средствами, локального действия на уротелий, возможность гибкого подбора оптимальной дозировки от 15 до 90 мг в сутки.
Препарат начинает действовать достаточно быстро – от 3 до 7 дней. Если после недели нет эффекта, нет необходимости ждать и заставлять больного мучиться с имеющимися симптомами. Можно подбирать другие средства.
Наконец, фармакокинетика препарата позволяет применять его не только три раза в сутки, как рекомендуется, но можно использовать его 1 и 2 раза в сутки, что не влияет на его колебания в сывороточной концентрации и позволяет достичь хорошего клинического эффекта.
Спасибо.
20:45
Оксана Драпкина: Спасибо большое. Есть вопросы.
Максим Школьников: Итак, вопрос.
Каковы первые симптомы гиперактивного мочевого пузыря у женщин? С какими заболеваниями проводить дифференциальный диагноз?
Очень хороший вопрос. Я бы не делил вопросы на первые и вторые. Есть единственный основной симптом – это ургентность (возникновение внезапного сильного позыва, который человек не может терпеть).
Безусловно, этот симптом может возникать и при других очевидных урологических заболеваниях: камень мочевого пузыря, цистит, аденома предстательной железы. Когда вы исключите все эти очевидные урологические заболевания и не найдете никакой причины, которая могла бы объяснять наличие этих симптомов, именно такому пациенту можно поставить диагноз «гиперактивный мочевой пузырь».
Второй вопрос.
Как долго пациенты с гиперактивным пузырем вынуждены принимать антимускариновые препараты?
Тоже вопрос актуальный, поскольку мы вынуждены говорить о том, что препараты действуют, пока их принимаешь. Как только пациенты перестают принимать антимускариновые средства, к сожалению, симптомы, как правило, возвращаются.
Международные рекомендации советуют продлевать курс лечения порядка трех месяцев. В дальнейшем пациент может прекратить прием и оценить свои симптомы. Если симптомы не возвращаются, замечательно. Мы помогли, мы вылечили. Если симптомы возвращаются, к сожалению, пациенты опять вынуждены принимать эти препараты.
22:29
Оксана Драпкина: У вас еще есть очень интересный вопрос. Можно я его прочитаю, чтобы люди слышали?
Максим Школьников: Конечно.
Оксана Драпкина: Эквивалентны ли по своей сути понятия «синдром гиперактивного мочевого пузыря» и «синдром раздраженной кишки»?
Максим Школьников: Тоже хороший вопрос. Я считаю, что эти состояния действительно эквивалентны: и там и здесь пациенты вынуждены часто посещать туалет. В одном случае, чтобы помочиться. В другом случае – чтобы опорожнить прямую кишку. Уже с этой точки зрения они эквивалентны.
Но даже если рассматривать патогенетические механизмы, то, на мой взгляд, здесь тоже все схоже, потому что гиперактивный мочевой пузырь можно так же назвать раздраженным мочевым пузырем, притом, что мы не имеем никаких видимых очевидных причин, которые могли бы приводить к этому состоянию. Так же, как и при СРК.
Валентин Фадеев: В ветеринарной практике в силу определенного строения, скажем так, совмещенного у ряда животных (у птиц, по-моему) это было бы нечто единое патогенетически.
Оксана Драпкина: Интересная идея!
Валентин Фадеев: Использовать у животных? У собак, чтобы реже с ними ходить гулять!
Оксана Драпкина: Максим Евгеньевич, все, о чем вы нам сегодня рассказываете. Видите, как полезно нам общаться! Вся Россия нас сейчас смотрит. Я думаю, разные тематики, которые мы сегодня обсуждаем, порождают разные вопросы. До этого был синдром раздраженной кишки. Сейчас синдром гиперактивного мочевого пузыря. Эти вопросы сами рождаются. Это сила внутренних болезней!
Длительный прием антимускариновых препаратов в ежедневной практике: систематический обзор
Цель
Антимускариновые препараты, как известно, имеют ряд побочных эффектов, и, как следствие этого, проблемы с длительным приемом при необходимости терапии с их использованием. В данном систематическом исследовании мы изучили отдаленные результаты (более 6 месяцев) комплаентности пациентов с выбранным режимом лечения антимускариновыми препаратами в амбулаторной практике, а также определили факторы, которые приводят к отказу от препарата и, наоборот, сохранению исходного режима приема.
Материалы и методы
Был выполнен поиск по современной литературе в соответствии с принципами PRISMA, использовались базы данных PubMed и Embase с поисковыми словами, включающими недержание мочи и его синонимы, гиперактивный мочевой пузырь и антимускариновые препараты в сочетании с синонимами термина приверженности к выбранному препарату и режиму лечения.
Результаты
Всего был выполнен скрининг 1245 названий статей, среди которых абстракты были изучены у 102. Четырнадцать исследований были включены в анализ, в рамках которых осуществлялось лечение 190 279 уникальных пациентов со средним возрастом 69,5 лет. Независимо от того, какой антимускариновый препарат был выбран для лечения, персистенция приема была очень плохой. Уровень сохранения приема препарата (персистенции) для всех препаратов вместе составил от 12,0% до 39,4% (со значениями для некоторых препаратов до 75,5% в отдельных исследованиях) к 12 месяцам, от 8,0% до 15,0% к 18 месяцам и от 6,0% до 12,0% к 24 месяцам. К 36 месяцам персистенция приема варьировала от 0,0% (дарифенацин) до 16,0% (троспий). Факторы риска прекращения приема были идентифицированы в нашем анализе, самыми важными факторами при этом были более молодой возраст пациентов, использование оксибутинина и использование форм препаратов с немедленным выделением последнего.
Заключение
Улучшения в комплаентности лечения пациентов с использованием антимускариновых препаратов должно быть важной целью для разработки новых препаратов для пациентов с гиперактивным мочевым пузырем и недержанием мочи.
Ключевые слова: антимускариновые препараты, недержание мочи, гиперактивный мочевой пузырь, комплаентность, продолжение лечения, персистенция лечения, отказ от лечения.
Long-Term Adherence to Antimuscarinic Therapy in Everyday Practice: A Systematic ReviewТематики и теги
Отравление антимускариновыми средствами | EUROLAB
Антимускариновые средства. Атропин, алкалоиды, родственные белладонне (гиосциамин и скополамин), и синтетические производные (бензтропин циклопентолат, гоматропин, метантелин, пропантелин) - это лекарственные препараты, часто назначаемые больным. Они входят в состав многих патентованных микстур.
Индивидуальная чувствительность к токсическим эффектам алкалоидов белладонны различна: одни больные умирают после приема 10 мг атропина, в то время как у других доза в 500 мг не приводила к летальному исходу. Дети младшего возраста особенно чувствительны к отравлению алкалоидами белладонны. Люди более старшего возраста, по-видимому, более чувствительны к действию этих лекарственных средств на центральную нервную систему. Поскольку атропин гидролизуется в печени и экскретируется неизмененным в мочу, развитие почечной или печеночной недостаточности может привести к отравлению такими его дозами, которые во всех других случаях считаются терапевтическими.
Самые характерные симптомы отравления атропином - признаки, обусловленные парасимпатической блокадой: сухость слизистых оболочек, жажда, дисфагия, хрипота, ксерофтальмия, расширенные зрачки, затуманивание зрения, повышение внутриглазного давления, приливы крови, сухость кожи и подъем кожной температуры, лихорадка, тахикардия, гипертензия, задержка мочи и растяжение живота. Эти проявления распространенной парасимпатической блокады служат почти диагностическим подтверждением отравления белладонной. Подтвердить этот диагноз можно после устранения блокады физостигмином (2 мг внутривенно в течение нескольких минут).
Симптомы поражения центральной нервной системы наблюдаются также очень часто; атропин и скополамин вызывают сходные токсические психозы. Двигательное возбуждение, раздражение, спутанность сознания и дискоординация предшествуют развитию маниакального синдрома, галлюцинаций и делирия. У больных с отравлением скополамином нередко наблюдаются скорее летаргия и сонливость, а не возбуждение. Для тяжелых интоксикаций, как правило, характерны угнетение центральной нервной системы и кома. В случаях летального исхода его причиной служат развитие сосудистого коллапса и дыхательной недостаточности.
При лечении по поводу отравления белладонной у больного следует вызывать рвоту или промыть желудок, затем ввести ему активированный уголь. Симптоматическое лечение направлено на снижение температуры тела, увлажнение слизистых оболочек, в случае задержки мочи проводится катетеризация мочеиспускательного канала. При возбуждении и судорогах необходима соответствующая терапия. Больным, находящимся в глубокой коме, с угрожающими жизни сердечными аритмиями, тяжелыми галлюцинациями или тяжелой гипертензией вводили физостигмин; это приводило к некоторому обратному развитию этих состояний. Однако не было получено подтверждений того, что применение физиостигмина уменьшило показатели смертности.
Летальный исход наступает менее чем в 1% случаев отравления атропином или скополамином. Устойчивых последствий таких отравлений не наблюдали, но соответствующие их проявления отмечались у больных в течение нескольких дней.
Отравление антимускариновыми средствами - симптомы болезни, профилактика и лечение Отравления антимускариновыми средствами, причины заболевания и его диагностика на EUROLAB
Что такое Отравление антимускариновыми средствами -
Атропин, алкалоиды, родственные белладонне (гиосциамин и скополамин), и синтетические производные (бензтропин циклопентолат, гоматропин, метантелин, пропантелин) это лекарственные препараты, часто назначаемые больным. Они входят в состав многих патентованных микстур.
Патогенез (что происходит?) во время Отравления антимускариновыми средствами:
Индивидуальная чувствительность к токсическим эффектам алкалоидов белладонны различна: одни больные умирают после приема 10 мг атропина, в то время как у других доза в 500 мг не приводила к летальному исходу. Дети младшего возраста особенно чувствительны к отравлению алкалоидами белладонны. Люди более старшего возраста, повидимому, более чувствительны к действию этих лекарственных средств на центральную нервную систему. Поскольку атропин гидролизуется в печени и экскретируется неизмененным в мочу, развитие почечной или печеночной недостаточности может привести к отравлению такими его дозами, которые во всех других случаях считаются терапевтическими.
Симптомы Отравления антимускариновыми средствами:
Самые характерные проявления отравления атропином признаки, обусловленные парасимпатической блокадой: сухость слизистых оболочек, жажда, дисфагия, хрипота, ксерофтальмия, расширенные зрачки, затуманивание зрения, повышение внутриглазного давления, приливы крови, сухость кожи и подъем кожной температуры, лихорадка, тахикардия, гипертензия, задержка мочи и растяжение живота. Эти проявления распространенной парасимпатической блокады служат почти диагностическим подтверждением отравления белладонной. Подтвердить этот диагноз можно после устранения блокады физостигмином (2 мг внутривенно в течение нескольких минут).
Симптомы поражения центральной нервной системы наблюдаются также очень часто; атропин и скополамин вызывают сходные токсические психозы. Двигательное возбуждение, раздражение, спутанность сознания и дискоординация предшествуют развитию маниакального синдрома, галлюцинаций и делирия. У больных с отравлением скополамином нередко наблюдаются скорее летаргия и сонливость, а не возбуждение. Для тяжелых интоксикаций, как правило, характерны угнетение центральной нервной системы и кома. В случаях летального исхода его причиной служат развитие сосудистого коллапса и дыхательной недостаточности.
Лечение Отравления антимускариновыми средствами:
При лечении по поводу отравления белладонной у больного следует вызывать рвоту или промыть желудок, затем ввести ему активированный уголь. Симптоматическое лечение направлено на снижение температуры тела, увлажнение слизистых оболочек, в случае задержки мочи проводится катетеризация мочеиспускательного канала. При возбуждении и судорогах необходима соответствующая терапия. Больным, находящимся в глубокой коме, с угрожающими жизни сердечными аритмиями, тяжелыми галлюцинациями или тяжелой гипертензией вводили физостигмин; это приводило к некоторому обратному развитию этих состояний. Однако не было получено подтверждений того, что применение физиостигмина уменьшило показатели смертности.
Летальный исход наступает менее чем в 1 % случаев отравления атропином или скополамином. Устойчивых последствий таких отравлений не наблюдали, но соответствующие их проявления отмечались у больных в течение нескольких дней.
К каким докторам следует обращаться если у Вас Отравление антимускариновыми средствами:
- Токсиколог
- Психолог
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Отравления антимускариновыми средствами, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Если Вами ранее были выполнены какие-либо исследования, обязательно возьмите их результаты на консультацию к врачу. Если исследования выполнены не были, мы сделаем все необходимое в нашей клинике или у наших коллег в других клиниках.
У Вас ? Необходимо очень тщательно подходить к состоянию Вашего здоровья в целом. Люди уделяют недостаточно внимания симптомам заболеваний и не осознают, что эти болезни могут быть жизненно опасными. Есть много болезней, которые по началу никак не проявляют себя в нашем организме, но в итоге оказывается, что, к сожалению, их уже лечить слишком поздно. Каждое заболевание имеет свои определенные признаки, характерные внешние проявления – так называемые симптомы болезни. Определение симптомов – первый шаг в диагностике заболеваний в целом. Для этого просто необходимо по несколько раз в год проходить обследование у врача, чтобы не только предотвратить страшную болезнь, но и поддерживать здоровый дух в теле и организме в целом.
Если Вы хотите задать вопрос врачу – воспользуйтесь разделом онлайн консультации, возможно Вы найдете там ответы на свои вопросы и прочитаете советы по уходу за собой. Если Вас интересуют отзывы о клиниках и врачах – попробуйте найти нужную Вам информацию в разделе Вся медицина. Также зарегистрируйтесь на медицинском портале Eurolab, чтобы быть постоянно в курсе последних новостей и обновлений информации на сайте, которые будут автоматически высылаться Вам на почту.
Другие заболевания из группы Травмы, отравления и некоторые другие последствия воздействия внешних причин:
| Аритмии и блокады сердца при кардиотропных отравлениях |
| Вдавленные переломы черепа |
| Внутри- и околосуставные переломы бедра и голени |
| Врожденная мышечная кривошея |
| Врожденные пороки развития скелета. Дисплазия |
| Вывих полулунной кости |
| Вывих полулунной кости и проксимальной половины ладьевидной кости (переломовывих де Кервена) |
| Вывих зуба |
| Вывих ладьевидной кости |
| Вывихи верхней конечности |
| Вывихи верхней конечности |
| Вывихи и подвывихи головки лучевой кости |
| Вывихи кисти |
| Вывихи костей стопы |
| Вывихи плеча |
| Вывихи позвонков |
| Вывихи предплечья |
| Вывихи пястных костей |
| Вывихи стопы в суставе Шопара |
| Вывихи фаланг пальцев стопы |
| Диафизарные переломы костей голени |
| Диафизарные переломы костей голени |
| Застарелые вывихи и подвывихи предплечья |
| Изолированный перелом диафиза локтевой кости |
| Искривление носовой перегородки |
| Клещевой паралич |
| Комбинированные повреждения |
| Костные формы кривошеи |
| Нарушения осанки |
| Нестабильность коленного сустава |
| Огнестрельные переломы в сочетании с дефектами мягких тканей конечности |
| Огнестрельные повреждения костей и суставов |
| Огнестрельные повреждения таза |
| Огнестрельные повреждения таза |
| Огнестрельные ранения верхней конечности |
| Огнестрельные ранения нижней конечности |
| Огнестрельные ранения суставов |
| Огнестрельные раны |
| Ожоги от контакта с португальским корабликом и медузой |
| Осложненные переломы грудного и поясничного отделов позвоночника |
| Открытые повреждения диафиза голени |
| Открытые повреждения диафиза голени |
| Открытые повреждения костей кисти и пальцев |
| Открытые повреждения костей кисти и пальцев |
| Открытые повреждения локтевого сустава |
| Открытые повреждения стопы |
| Открытые повреждения стопы |
| Отморожения |
| Отравление аконитом |
| Отравление анилином |
| Отравление антигистаминными средствами |
| Отравление ацетаминофеном |
| Отравление ацетоном |
| Отравление бензолом, толуолом |
| Отравление бледной поганкой |
| Отравление вехом ядовитым (цикута) |
| Отравление галогенированными углеводородами |
| Отравление гликолем |
| Отравление грибами |
| Отравление дихлорэтаном |
| Отравление дымом |
| Отравление железом |
| Отравление изопропиловым спиртом |
| Отравление инсектицидами |
| Отравление йодом |
| Отравление кадмием |
| Отравление кислотами |
| Отравление кокаином |
| Отравление красавкой, беленой, дурманом, крестовиком, мандрагором |
| Отравление магнием |
| Отравление метанолом |
| Отравление метиловым спиртом |
| Отравление мышьяком |
| Отравление наркотиками индийской конопли |
| Отравление настойкой чемерицы |
| Отравление никотином |
| Отравление окисью углерода |
| Отравление паракватом |
| Отравление парами дыма концентрированных кислот и щелочей |
| Отравление продуктами перегонки нефти |
| Отравление противодепрессивными препаратами |
| Отравление салицилатами |
| Отравление свинцом |
| Отравление сероводородом |
| Отравление сероуглеродом |
| Отравление снотворными средствами (барбитуратами) |
| Отравление солями фтора |
| Отравление стимуляторами центральной нервной системы |
| Отравление стрихнином |
| Отравление табачным дымом |
| Отравление таллием |
| Отравление транквилизаторами |
| Отравление уксусной кислотой |
| Отравление фенолом |
| Отравление фенотиазинами |
| Отравление фосфором |
| Отравление хлорсодержащими инсектицидами |
| Отравление хлорсодержащими инсектицидами |
| Отравление цианидом |
| Отравление этиленгликолем |
| Отравление эфирами этиленгликоля |
| Отравления антагонистами ионов кальция |
| Отравления барбитуратами |
| Отравления бета-адреноблокаторами |
| Отравления метгемоглобинобразователями |
| Отравления опиатами и наркотическими анальгетиками |
| Отравления ртутью |
| Отравления хинидиновыми препаратами |
| Патологические переломы |
| Перелом верхней челюсти |
| Перелом дистального отдела лучевой кости |
| Перелом зуба |
| Перелом костей носа |
| Перелом ладьевидной кости |
| Перелом лучевой кости в нижней трети и вывих в дистальном луче-локтевом суставе (повреждение Галеацци) |
| Перелом нижней челюсти |
| Перелом основания черепа |
| Перелом проксимального отдела бедренной кости |
| Перелом свода черепа |
| Перелом челюстей |
| Перелом челюсти в области альвеолярного отростка |
| Перелом черепа |
| Переломовывихи в суставе Лисфранка |
| Переломовывихи таранной кости |
| Переломовывихи шейных позвонков |
| Переломы II-V пястных костей |
| Переломы бедра в области коленного сустава |
| Переломы бедренной кости |
| Переломы в вертельной области |
| Переломы венечного отростка локтевой кости |
| Переломы вертлужной впадины |
| Переломы вертлужной впадины |
| Переломы головки и шейки лучевой кости |
| Переломы грудины |
| Переломы диафиза бедренной кости |
| Переломы диафиза плечевой кости |
| Переломы диафизов обеих костей предплечья |
| Переломы диафизов обеих костей предплечья |
| Переломы дистального конца плечевой кости |
| Переломы ключици |
| Переломы костей |
| Переломы костей голени |
| Переломы костей заднего отдела стопы |
| Переломы костей кисти |
| Переломы костей переднего отдела стопы |
| Переломы костей предплечья |
| Переломы костей среднего отдела стопы |
| Переломы костей среднего отдела стопы |
| Переломы костей стопы и пальцев |
| Переломы костей таза |
| Переломы костей у детей |
| Переломы локтевого отростка локтевой кости |
| Переломы лопатки |
| Переломы мыщелка плеча |
| Переломы надколенника |
| Переломы основания I пястной кости |
| Переломы плечевой кости |
| Переломы плюсневых костей |
| Переломы позвоночника |
| Переломы проксимального конца большеберцовой кости |
| Переломы проксимального конца плечевой кости |
| Переломы пяточной кости |
| Переломы ребер |
| Переломы таза, осложненные повреждением тазовых органов |
| Переломы таза, осложненные повреждением тазовых органов |
| Переломы таранной кости |
| Переломы фаланг пальцев кисти |
| Переломы фаланг пальцев стопы |
| Повреждение менисков коленного сустава |
| Повреждение переферических нервов |
| Повреждения связок кистевого сустава |
| Повреждения боковых связок, нестабильность локтевого сустава |
| Повреждения голеностопного сустава |
| Повреждения голеностопного сустава |
| Повреждения грудного и поясничного отделов позвоночника |
| Повреждения коленного сустава |
| Повреждения коленного сустава |
| Повреждения копчика |
| Повреждения крестца |
| Повреждения лопатки |
| Повреждения магистральных кровеносных сосудов |
| Повреждения магистральных кровеносных сосудов |
| Повреждения периферических нервов |
| Повреждения пояса верхней конечности |
| Повреждения таза |
| Повреждения, обусловленные ядовитыми рыбами |
| Подвертельные переломы |
| Подвывихи позвонков |
| Подтаранные вывихи стопы |
| Поражение электрическим током |
| Привычный вывих в локтевом суставе |
| Разрыв вращательной "манжеты" плеча |
| Разрыв сухожилия длинной головки двуглавой мышцы |
| Разрывы боковых связок пястнофалангового и проксимального межфалангового суставов |
| Разрывы межпозвоночных дисков |
| Раны и ожоги, вызываемые кораллами |
| Родовые повреждения |
| Сдавление головного мозга |
| Синдром длительного сдавления |
| Синдром Клиппеля-Фейля |
| Синовиты коленного сустава |
| Сотрясение головного мозга |
| Субарахноидальное кровоизлияние |
| Субдуральное кровоизлияние |
| Термические ожоги |
| Токсическая гепатопатия |
| Токсическая нефропатия |
| Токсическое поражение нервной системы |
| Травма глаза |
| Травма глазницы |
| Травма головы |
| Травма губы |
| Травма конъюнктивы |
| Травма носа |
| Травма слизистой оболочки рта |
| Травма уха |
| Травматическая болезнь |
| Травматический вывих головки бедренной кости |
| Травмы связок шейного отдела позвоночника |
| Укус змеи |
| Укус клеща |
| Укус клопов-хищнецов |
| Укус паука Черная вдова |
| Укус паука-отшельника |
| Укус скорпиона |
| Укус ядовитой ящерицы |
| Укусы перепончатокрылых насекомых |
| Утопление и состояние, близкое к утоплению |
| Ушиб локтевого сустава |
| Ушиб глазного яблока |
| Ушиб головного мозга |
| Ушиб зуба |
| Ушибы кистевого сустава |
| Ушибы суставов пальцев кисти |
| Химические отравления |
| Химический ожог |
| Черепно-мозговая травма |
| Шейные ребра |
| Экзотоксический шок и токсикогенный коллапс |
| Электротравма и электроожоги |
| Эпидуральное кровоизлияние |
| Эрозия (ссадина) роговицы |