Колит что это такое симптомы лечение
что это такое, причины, симптомы, лечение, диагностика, прогноз

Многие люди считают, что колит – это обычные колики, возникающие в области живота. Однако именно данное неверное понимание приводит к тому, что болезнь запускается и долгое время не лечится. Колит состоит из двух слов, которые в переводе означают «толстый кишечник» и «воспалительный процесс». Поговорим о таком непростом и распространенном заболевании, как колит, все о котором знают специалисты на vospalenia.ru.
Что это такое – колит?
Что такое колит? Так называют заболевание, при котором воспалительный процесс возникает в слизистой толстого кишечника. По каким причинам развивается данная болезнь? Ученые расходятся во мнениях, несмотря на то, что далее будет указан перечень основных факторов. У больных наблюдается сниженный иммунитет, однако, что стало первопричиной – сниженный иммунитет вызвал колит или колит снизил иммунитет? Часто воспаление толстого кишечника наблюдается у людей, склонных к аллергическим реакциям на некоторые продукты, а также эмоционально нестабильных.
Сам процесс возникает на фоне изменения микрофлоры в толстом кишечнике, в результате чего патогенных бактерий, которые всегда находятся в кишке, становится больше нормы. Они размножаются, чем и вызывают воспалительный процесс – реакцию иммунной системы. Если бактерии проникнут в тонкий кишечник, тогда разовьется энтероколит. При проникновении полезных бактерий из толстого в тонкий кишечник просто возникает вздутие живота.
Чем колики отличаются от колита? Тем, что колики – это всего лишь симптом, который может возникать при обычном метеоризме или при серьезном заболевании. Колит является отдельным заболеванием с соответствующими ему симптомами.
Классификация по формам и видам:
- Аутоиммунный делится на:
- Язвенный – образование язвенных патологий на слизистой;
- Воспалительное заболевание кишечника;
- Болезнь Крона (гранулематозный).
- Идиопатический делится на:
- Микроскопический;
- Лимфоцитарный;
- Коллагеновый.
- Ятрогенный – возникает в отключенной кишке.
- Ишемический – на фоне сосудистых заболеваний (нарушение кровообращения).
- Инфекционный делится на:
- Истинно-инфекционный;
- Паразитарный;
- Геморрагический;
- Грибковый.
- По формам делится на:
- Острый – часто возникает быстро с яркой симптоматикой;
- Хронический – развивается при не лечимой острой форме, периодически обостряется. Даже во время ремиссий могут наблюдаться некоторые симптомы слабой формы.
- Алиментарный – в результате неправильного питания.
- Спастический – состояние больных удовлетворительное, однако постепенно начинают атрофироваться мышцы и функции кишечника.
- Катаральный – является лишь переходным этапом, который длится до 3 дней и проявляется в ярко выраженной симптоматике.
- Атрофический – часто проявляется вместе со спастическим колитом на более поздних стадиях его развития. Характеризуется атрофированием мышц по причине застойных явлений длительного характера.
- Эрозивный – не выделяется отдельно, а наблюдается на начальной стадии язвенного колита.
- Диффузный – характеризуется поражением не только толстого, но и тонкого кишечника, при котором ярко проявляются все симптомы гастрита и энтерита.
- Псевдомембранозный – бывает трех форм: легкий, среднетяжелый и тяжелый.
- Энтероколит.
- Аллергический – при непереносимости отдельных продуктов питания.
- Токсический (лекарственный).
- Радиационный.
- Антибиотикоассоциированный – развивается в результате антибиотикотерапии.
- По локализации:
- Панколит – все отделы кишки;
- Тифлит – воспаление слизистой слепой кишки;
- Трансверзит – воспаление слизистой поперечно ободочной кишки;
- Сигмоидит – воспаление слизистой сигмовидной кишки;
- Проктит – воспаление слизистой прямой кишки;
- Поражение сразу двух отделов приводит к их смешению, например, проктосигмоидит.
Причины
Какие медики выделяют причины, провоцирующие воспаление слизистой в толстом кишечнике? Здесь нет единого мнения, поскольку факторы еще не изучены полностью. Однако дается список вероятных причин:
- Инфекционное поражение. Люди часто употребляют много неполезной и даже просроченной пищи, которая вкусно приправлена. То, что не чувствует язык, хорошо воспринимает толстый кишечник. Попадающая в него пища, зараженная, протухшая, испорченная, вызывает нарушения в микрофлоре и размножение патогенных бактерий. Если пища была заражена инфекцией, тогда они запускают механизм воспаления. В данном случае болезнь не является заразной.
- Неправильное питание является вторым фактором, на который указывают ученые. Фаст-фуд, неполная клетчаткой пища, алкоголь, нерегулярное употребление еды – это приводит к развитию колита.
- Генетическая предрасположенность. Не следует исключать факт того, что человек может быть предрасположен к нарушениям в работе толстого кишечника и развитию патологической микрофлоры.
- Злоупотребление лекарствами. Многие медицинские препараты в большом количестве негативно сказываются на ЖКТ;
- Болезненное состояние организма, например, сниженный иммунитет или болезнь других органов. Когда человек болеет, колит может развиться на фоне.
- Токсическое воздействие металлов и элементов как извне (например, на вредном производстве), так и изнутри организма через пищу.
- Аллергическая реакция на некоторые продукты питания.
- Механическое воздействие, например, при злоупотреблении постановки клизм и свечей.
Симптомы и признаки колита слизистой толстого кишечника
В зависимости от формы, в которой протекает колит слизистой толстого кишечника, различают те или иные симптомы. Признаками острой формы являются:
- Дискомфортные болевые ощущения, которые усиливаются после приема пищи, при ходьбе, беге, тряске, надавливании и даже постановке клизм.
- Расстройство стула – чередование запора и поноса. Данный признак нельзя назвать характерным только для колита, поскольку многие заболевания толстого кишечника (например, дивертикулит) сопровождаются им. Однако при колите наблюдаются бесцветные или зеленоватые прожилки или примесь крови.
- Тяжесть в животе.
- Повышенная температура до 38ºС.
- Метеоризм.
- Ложные позывы к опорожнению, иногда могут сопровождаться болевыми ощущениями и дефекацией малого количества кала.
- Вздутие.
- Спазмы и схваткообразные тупые боли.
- Потливость.
- Головокружение.
- Бледность кожи.
- Сонливость.
- Рвота.
- Утомляемость.
- Снижение веса.
Симптомы хронической формы:
- Метеоризм.
- Тяжелые формы запоров, поскольку нарушена перистальтика кишечника.
- Урчание в животе, возникающее после приема пищи.
- Кожная сыпь в результате токсического воздействия невыводимого кала.
- Слабые боли после стресса или физических нагрузок.
- Тошнота.
- Сухость во рту.
- Жажда.
- Слабость.
- Боли в голове.
- Потеря аппетита.
Признаки язвенного колита, который часто встречается среди больных:
- Ложные позывы к испражнению.
- Внезапные запоры.
- Примеси в стуле: кровь, слизь, гной.
- Интоксикация: частое сердцебиение, слабость, тошнота, лихорадка, рвота, отсутствие аппетита.
- Возможны поносы, которые приводят к обезвоживанию.
- Развитие признаков, не связанных с ЖКТ: зуд, нарушение зрения, боль в суставах, кожная сыпь, образование тромбов, нарушение работы печени и желчного пузыря.
Колит у детей
Колит у детей наблюдается часто в возрасте до 7 лет. Частыми причинами становятся неправильное питание ребенка, генетическая предрасположенность. Организм еще слаб перед тем, чтобы бороться с инфекциями, поэтому попадание зараженной или испорченной пищи сказывается на нарушениях в работе кишечника.
перейти наверхКолит у взрослых
Колит у взрослых развивается на фоне нерегулярного и неправильного питания. Употребление алкоголя, а также нездоровой и быстрого приготовления пищи приводит к развитию воспаления слизистой толстого кишечника. У мужчин и у женщин он развивается в возрасте 25-40 лет, а также после 55 лет.
перейти наверхДиагностика
Диагностика воспаления слизистой толстой кишки начинается со сбора жалоб, предшествующих событий и рациона пищи, а также общего осмотра. Разработаны эффективные лабораторные и инструментальные методы, которые позволяют более точно установить состояние и форму колита:
- Анализ крови;
- Копрограмма;
- Посев кала на бактерии и инфекции;
- ПЦР-диагностика;
- Контрастная ирригоскопия;
- Фиброилеоколоноскопия;
- Ультразвуковое исследование;
- МРТ;
- Биопсия с целью исключения онкологии;
- Осмотр проктологом прямой кишки и ануса пальцевым методом.
Лечение
Лечение колита назначается в зависимости от формы и тяжести течения. Здесь самой главной становится диета:
- Пища должна быть мягкой, сделанной на пару или при варке;
- Сократить нагрузку на кишечник при помощи исключения арахисов, отрубей, копченостей, маринадов, семян тыквы и подсолнуха, сырых фруктов и овощей, соленых, кислых, сладких блюд;
- Лучше употреблять перетертую пищу по 6 раз день в небольшом количестве;
- Пить много жидкости, поскольку организм обезвоживается.
Чем лечить колит?
При помощи лекарств:
- Антибиотиков и противомикробных препаратов. Назначаются, если колит обладает инфекционной природой.
- Противогельминтных препаратов при гельминтозе.
- Преднизолона при всех видах колита.
- Спазмолитиков для снятия болей.
- Использование свечей при проктите и проктосигмоидите.
- Проводятся очистительные клизмы и назначаются вяжущие средства для устранения запоров и поносов.
- Назначаются пробиотики, ферменты и энтеросорбенты для нормализации микрофлоры толстого кишечника. При лечении гибнут не только вредные, но и полезные бактерии. Нужно восстановить баланс.
Какие физиотерапевтические методы проводятся?
- Электрофорез с использованием Папаверина и Дротаверина.
- УВЧ терапия.
- Парафиновые аппликации на живот.
- Магнитотерапия.
- Облучение ультрафиолетом местного характера.
- Грязевые аппликации.
Язвенный колит лечится дольше, чем острый. Здесь используются свечи, клизмы, таблетки, кортикостероиды.
При аутоиммунной природе заболевания назначаются иммунодепрессоры и витамины.
В домашних условиях болезнь не лечится. Можно лишь упустить время и запустить болезнь, довести до хронического состояния. Предлагается лишь лечение низкоэнергетическим лазером, что проводится врачом. По окончанию лечения, а также при хронической форме колита рекомендуется посещение санаторной лечебницы. Рекомендуется ходьба, дыхательные упражнения, самомассаж в области живота.
перейти наверхПродолжительность жизни
Сколько живут при колите? Само заболевание не вызывает смертельных исходов, однако часто приводит к различным осложнениям, которые могут значительно укоротить продолжительность жизни. Острая форма хоть и легко лечится, но часто быстро переходит в хроническую. Особенно данная тенденция наблюдается у детей. У взрослых наблюдаются осложнения:
- Язва,
- Перитонит,
- Внутреннее кровотечение,
- Сепсис.
Функции кишечника значительно снижаются, если болезнь не лечится. Это приводит к общей интоксикации теми веществами, которые находятся в кишке, и всем ее симптомам. Это не способствует здоровому образу существования. Если вдруг возникает кишечная непроходимость, тогда больному угрожает риск смерти. Здесь без хирургического вмешательства не обойтись.
Язвенный колит — Википедия
Язвенный колит, или неспецифический язвенный колит (НЯК) — хроническое воспалительное заболевание слизистой оболочки толстой кишки, возникающее в результате взаимодействия между генетическими факторами и факторами внешней среды, характеризующееся обострениями. Обнаруживается у 35—100 человек на каждые 100 тыс. жителей, то есть затрагивает менее 0,1 % популяции.
Этиология НЯК точно не известна. В настоящее время рассматриваются следующие причины.
- Генетическая предрасположенность (наличие у родственников болезни Крона или язвенного колита повышает риск развития язвенного колита у пациента). Изучается большое число генов, для которых выявляется связь с развитием заболевания. Однако в настоящее время не доказана роль только генетических факторов, то есть наличие мутаций определенного гена не обязательно вызовет развитие язвенного колита.[источник не указан 3538 дней]
- Бактерии, вирусы — роль этих факторов до конца не ясна.
- Факторы внешней среды вызывают значительный рост числа воспалительных заболеваний кишечника. Наиболее исследованы: употребление оральных контрацептивов, влияние курения и диет.
Иммунологические нарушения и аутосенсебилизация — факторы, несомненно участвующие в патогенезе заболевания [источник не указан 3538 дней]
Защитные факторы[править | править код]
- Аппендэктомия в молодом возрасте по поводу «истинного» аппендицита считается защитным фактором, снижающим риск развития язвенного колита.[источник не указан 3538 дней]
- Потребление олеиновой кислоты с пищевыми продуктами на 90 % снижает риск развития болезни. Кислота предупреждает развитие язвенного колита, блокируя химические вещества в кишечнике, которые усугубляют воспаление при заболевании. Двух-трёх столовых ложек оливкового масла в день достаточно для проявления защитного эффекта его состава[3][4].
- Грудное вскармливание: Имеются противоречивые сообщения о защитном эффекте грудного вскармливания в развитии воспалительного заболевания кишечника. Одно итальянское исследование показало потенциальный защитный эффект.[5]
- Никотин: корреляция заболевания с курением давно известна, однако подробные исследования выявили меньшую распространенность язвенного колита у курильщиков, чем у некурящих[6][7][8], в отличие от болезни Крона, но вероятность развития заболевания многократно возрастает у бросивших курить.[5][9] Исследования эффективности использования накладок никотинового пластыря показали клиническое и гистологическое улучшение.[10] В одном двойном слепом, плацебо-контролируемом исследовании, проведенном в Великобритании, 48,6 % пациентов, которые использовали никотиновый пластырь, в сочетании с их стандартным лечением, полностью избавились от симптомов. Другое рандомизированное, двойное слепое плацебо-контролируемое централизованное клиническое исследование, проведенное в США показало, что 39 % пациентов, которые использовали пластырь показали значительное улучшение, по сравнению с 9 % тех, кто получал плацебо.[11] Использование только пластыря без других стандартных средств, имеет частоту рецидивов сходную с методами лечения без никотина.
- Железосодержащие препараты: Постепенная потеря крови из желудочно-кишечного тракта, а также хроническое воспаление, часто приводит к анемии, поэтому профессиональные рекомендации предлагают регулярный мониторинг количества железа с помощью анализов крови раз в три месяца при обострении болезни и ежегодно при стабилизации состояния.[12] Разные руководства по лечению рекомендуют разные типы добавок железа, но все сходятся в мнении о необходимости введения парентерального железа при случаях тяжелой анемии (уровень гемоглобина менее 100 г/л).
В острой стадии язвенного колита отмечаются экссудативный отек и полнокровие слизистой оболочки с утолщением и сглаженностью складок. По мере развития процесса или перехода его в хронический нарастает деструкция слизистой оболочки и образуются изъязвления, проникающие лишь до подслизистого или, реже, до мышечного слоя. Для хронического язвенного колита характерно наличие псевдополипов (воспалительных полипов). Они представляют собой островки слизистой оболочки, сохранившейся при её разрушении, или же конгломерат, образовавшийся вследствие избыточной регенерации железистого эпителия.
При тяжелом хроническом течении заболевания кишка укорочена, просвет её сужен, отсутствуют гаустры. Мышечная оболочка обычно не вовлекается в воспалительный процесс. Стриктуры для язвенного колита нехарактерны. При язвенном колите могут поражаться любые отделы толстой кишки, однако прямая кишка всегда вовлечена в патологический процесс, который имеет диффузный непрерывный характер. Интенсивность воспаления в разных сегментах может быть различной; изменения постепенно переходят в нормальную слизистую оболочку, без четкой границы.
При гистологическом исследовании в фазе обострения язвенного колита в слизистой оболочке отмечаются расширение капилляров и геморрагии, образование язв в результате некроза эпителия и формирование крипт-абсцессов. Наблюдается уменьшение количества бокаловидных клеток, инфильтрация lamina propria лимфоцитами, плазматическими клетками, нейтрофилами и эозинофилами. В подслизистом слое изменения выражены незначительно, за исключением случаев проникновения язвы в подслизистую основу.
- Частый понос или кашицеобразный стул с примесью крови, гноя и слизи.
- «Ложные позывы» на дефекацию, «императивные» или обязательные позывы на дефекацию.
- боль в животе (чаще в левой половине).
- лихорадка (температура от 37 до 39 °C в зависимости от тяжести заболевания).
- снижение аппетита.
- потеря веса (при длительном и тяжелом течении).
- водно-электролитные нарушения различной степени.
- общая слабость
- боли в суставах
Некоторые из перечисленных симптомов могут отсутствовать или выражены минимально.
Внекишечные проявления: нодулярная эритема, гангренозная пиодермия, афтозный стоматит, артралгии и анкилозирующий спондилит, эписклерит, увеит, первичный склерозирующий холангит.
Постановка диагноза язвенный колит в большинстве случаев не вызывает затруднений. Клинически он проявляется наличием крови и слизи в стуле, учащение стула, болью в животе. Объективное подтверждение диагноза происходит после проведения фиброилеоколоноскопии с осмотром подвздошной кишки и гистологическим исследованием биоптатов, до этого момента диагноз является предварительным.
В клиническом анализе крови — признаки воспаления (увеличение общего количества лейкоцитов, палочкоядерных лейкоцитов, тромбоцитов, повышение СОЭ) и анемии (снижение уровня эритроцитов и гемоглобина).
В биохимическом анализе крови — признаки воспалительного процесса (повышение уровня С-реактивного белка, гамма-глобулинов), анемии (снижение уровня сывороточного железа), иммунного воспаления (повышены циркулирующие иммунные комплексы, иммуноглобулины класса G).
Один из современных маркеров диагностики воспалительных заболеваний кишечника (в том числе и язвенного колита) является фекальный кальпротектин. При обострении его уровень повышается (выше 100—150).
В ряде случаев диагноз язвенного колита может быть выставлен ошибочно. Имитируют это заболевание другие патологии, в частности, острые кишечные инфекции (дизентерия), протозойные инвазии (амебиаз), болезнь Крона, глистные инвазии, рак толстой кишки.
Для исключения инфекций необходимо получить отрицательные бак посевы кала, отсутствие антител к возбудителям в крови. Ряд кишечных инфекций определяются или исключаются путём определения возбудителя методом ПЦР в кале. Этим же методом определяют наличие гельминтов в кале (желательно также проводить определение антител к гельминтам в крови пациента). Необходимо помнить, что выявление гельминтов не исключает диагноз язвенного колита.
Трудным является проведение дифференциальной диагностики между язвенным колитом и болезнью Крона. Язвенный колит поражает только толстую кишку (в редких случаях при тотальном поражении толстой кишки наблюдается ретроградный илеит, когда при илеоколоноскопии выявляется неспецифическое воспаление слизистой подвздошной кишки). Для язвенного колита характерно непрерывное поражение слизистой толстой кишки, тогда как при болезни Крона это чаще всего сегментарное поражение (например, сигмоидит и илеит). Важно также проведение гистологического исследования взятых из разных отделов толстой и подвздошной кишок. Определение специфических антител нередко помогает отличить язвенный колит от болезни Крона. Так, например, антитела к цитоплазме нейтрофилов с перинуклеарным типом свечения (р-ANCA) более характерны для язвенного колита (выявляются у 35—85 % пациентов), а при болезни Крона их находят только в 0—20 % случаев.
В период слабого или умеренного обострения показано амбулаторное лечение.
При язвенном колите — диета: с момента обострения назначается диета № 4а, при стихании воспалительных процессов — диета 4б, в период ремиссии — диета 4в, затем обычная диета с исключением продуктов, плохо переносимых пациентом. В случае тяжелого обострения язвенного колита — назначение парентерального (через вену) и/или энтерального питания.
Медикаментозное лечение[править | править код]
Основные препараты для лечения язвенного колита — препараты 5-аминосалициловой кислоты. К ним относятся сульфасалазин и месалазин. Эти препараты обладают противовоспалительным действием и оказывают заживляющий эффект на воспаленную слизистую толстой кишки. Важно помнить, что сульфасалазин может вызывать большее количество побочных эффектов, чем месалазин, и нередко оказывается менее эффективен при лечении. Кроме того, препараты, содержащие месалазин как действующее вещество (салофальк, месакол, самезил, пентаса, мезавант), оказывают эффект в разных отделах кишечника. Так, пентаса начинает действовать ещё в двенадцатиперстной кишке, месакол, салофальк — начиная с толстой кишки. Мезавант (благодаря уникальной технологии MMX) позволяет молекулам 5-аминосалициловой кислоты высвобождаться равномерно на всем протяжении толстой кишки.
Применяются следующие формы препаратов месалазина: таблетированные (салофальк, пентаса, месакол, мезавант) и местные. К местным формам относятся микроклизмы (в России зарегистрированы лишь клизмы Салофальк объемом 30 мл (2 г) и 60 мл (4 г)), свечи (Салофальк 250 и 500 мг, Пентаса 1 г), ректальная пена (Салофальк 1 г).
Препараты 5-аминосалициловой кислоты (5-АСК) относятся к средствам базисной терапии язвенного колита и применяются в большинстве случаев его лечения. На выбор лекарственной формы 5-АСК влияет распространенность поражения толстой кишки и активность заболевания.
При язвенном проктите (поражение ограничено только прямой кишкой) легкой и средней степени тяжести в качестве терапии первой линии рекомендовано лечение свечами в дозе не более 1 г в сутки (эффективность большей дозы не доказана). Альтернатива — ректальная пена с месалазином в дозе 1 г в сутки. Клизмы с месалазином менее эффективны, чем свечи. Эффективность таблетированных форм 5-АСК при проктите низка. При отсутствии ремиссии заболевания — рекомендовано добавление местных форм стероидов. Рефрактерный проктит требует добавления иммуносупрессоров (азатиоприн, метотрексат) или даже назначения биологической терапии (инфликсимаб).
Также для лечении язвенного колита существует тофацитиниб (tofacitinib). Результаты исследования эффективности данного препарата опубликованы в New England Journal of Medicine.[13]. Всего было проведено 3 исследования, в которых приняли участие 1732 человека. В испытаниях OCTAVE Induction 1 и 2 было отобрано 1139 пациентов с язвенным колитом средней и тяжелой степени, не ответившие на терапию антагонистами фактора некроза опухоли. Пациенты получали тофацитиниб или плацебо 2 раза в сутки в течение 8 недель. В третьем испытании OCTAVE Sustain (593 человека) принимали участие только пациенты, ответившие на лечение тофацитинибом (пациенты принимали 5 мг, 10 мг или плацебо в течение года). По итогам OCTAVE Induction 1, у 19 % пациентов на фоне тофацитиниба наступала ремиссия язвенного колита (в плацебо группе — у 8 %). По итогам OCTAVE Induction 2 ремиссия наступила у 17 % пациентов в тофацитиниб-группе, у 4 % — в плацебо-группе. В испытаниях поддерживающей дозы через год применения 5 мг тофацитиниба ремиссия наблюдалась у 34 %, а в случае 10 мг — у 40 % (только 11 % в плацебо-группе).
Левосторонний колит (поражение выше прямой кишки и ограничено селезеночным изгибом ободочной кишки) легкой или средней степени тяжести требует назначения комбинации месалазина в виде таблеток в дозе не менее 2 гр в сутки и месалазина в виде микроклизм. При недостаточной эффективности — добавляются топические стероиды (клизмы с будесонидом, ректальные капельницы с гидрокортизоном). Отдельное назначение местных форм гормонов менее эффективно, чем комбинация их с месалазином. В случае отсутствия эффекта — назначение системных стероидов.
Гормоны — преднизолон, дексаметазон — назначаются при недостаточной эффективности препаратов 5-АСК или при тяжелой атаке язвенного колита. Обычно их комбинируют с сульфасалазином или месалазином. В случаях среднетяжелого и/или тяжелого заболевания преднизолон или его аналоги вводятся внутривенно в дозах от 180 до 240 мг в сутки и выше в зависимости от активности заболевания. Через 3—7 дней при наличии терапевтического эффекта гормоны назначаются перорально в таблетированной форме. Обычно стартовая дозировка составляет 40—60 мг в сутки в зависимости от активности заболевания и массы тела больного. В последующем доза преднизолона снижается по 5 мг в неделю. Гормональные препараты не заживляют слизистую толстой кишки, они лишь снижают активность обострения. Ремиссия не поддерживается при назначении гормонов на длительное время.
Внутривенное введение устекинумаба в дозах 6 мг/кг и 130 мг в течение 8 недель позволило достичь клинической ремиссии у большего числа пациентов, со среднетяжелой и тяжелой формой язвенного колита, чем в группе плацебо. Однако в группах контроля и активного лечения наблюдалась примерно одинаковая частота развития побочных явлений. При этом в группе применения устекинумаба в дозе 6 мг/кг была зафиксирована смерть одного пациента в результате массивного кровотечения[14][15].
Другие препараты — ведолизумаб.
Федеральным центром для лечения язвенного колита у детей в РФ является гастроэнетрологическое отделение с гепатологической группой ФГАУ «Научный Центр Здоровья Детей» Минздрава России[16].
- ↑ 1 2 3 Disease Ontology release 2019-05-13 — 2019-05-13 — 2019.
- ↑ 1 2 3 4 Monarch Disease Ontology release 2018-06-29sonu — 2018-06-29 — 2018.
- ↑ Eating more olive oil could help prevent ulcerative colitis
- ↑ Ulcerative Colitis, Olive Oil can Help (неопр.) (недоступная ссылка). Дата обращения 7 августа 2010. Архивировано 18 октября 2010 года.
- ↑ 1 2 Corrao G, Tragnone A, Caprilli R, Trallori G, Papi C, Andreoli A, Di Paolo M, Riegler G, Rigo GP, Ferraù O, Mansi C, Ingrosso M, Valpiani D (1998). "Risk of inflammatory bowel disease attributable to smoking, oral contraception and breastfeeding in Italy: a nationwide case-control study. Cooperative Investigators of the Italian Group for the Study of the Colon and the Rectum (GISC)" // International Journal of Epidemiology. — 1998 (№ 27 (3)). — С. 397–404. — doi:10.1093/ije/27.3.397. — PMID 9698126.
- ↑ B. M. Calkins. A meta-analysis of the role of smoking in inflammatory bowel disease // Digestive Diseases and Sciences. — 1989-12-01. — Т. 34, вып. 12. — С. 1841–1854. — ISSN 0163-2116.
- ↑ Jimmy Levine, Carol J. Ellis, Julie K. Furne, John Springfield, Michael D. Levitt. Fecal Hydrogen Sulfide Production in Ulcerative Colitis (англ.) // The American Journal of Gastroenterology. — 1998-01-01. — Vol. 93, iss. 1. — P. 83–87. — ISSN 0002-9270. — doi:10.1111/j.1572-0241.1998.083_c.x.
- ↑ Peter Laszlo Lakatos, Tamas Szamosi, Laszlo Lakatos. Smoking in inflammatory bowel diseases: good, bad or ugly? // World Journal of Gastroenterology. — 2007-12-14. — Т. 13, вып. 46. — С. 6134–6139. — ISSN 1007-9327.
- ↑ Kornbluth A, Sachar DB (July 2004). "Ulcerative colitis practice guidelines in adults (update): American College of Gastroenterology, Practice Parameters Committee" (англ.) // American Journal of Gastroenterology. — 2004. — Vol. 99, no. 7. — P. 1371–1385. — ISSN 0002-9270. — doi:10.1111/j.1572-0241.2004.40036.x. — PMID 15233681. Архивировано 7 ноября 2009 года.
- ↑ M. Guslandi. Nicotine treatment for ulcerative colitis // British Journal of Clinical Pharmacology. — 1999-10-01. — Т. 48, вып. 4. — С. 481–484. — ISSN 0306-5251.
- ↑ W. J. Sandborn, W. J. Tremaine, K. P. Offord, G. M. Lawson, B. T. Petersen. Transdermal nicotine for mildly to moderately active ulcerative colitis. A randomized, double-blind, placebo-controlled trial // Annals of Internal Medicine. — 1997-03-01. — Т. 126, вып. 5. — С. 364–371. — ISSN 0003-4819.
- ↑ Andrew F. Goddard, Martin W. James, Alistair S. McIntyre, Brian B. Scott, British Society of Gastroenterology. Guidelines for the management of iron deficiency anaemia // Gut. — 2011-10-01. — Т. 60, вып. 10. — С. 1309–1316. — ISSN 1468-3288. — doi:10.1136/gut.2010.228874.
- ↑ Tofacitinib as Induction and Maintenance Therapy for Ulcerative Colitis
- ↑ J&J's Stelara succeeds in chronic bowel disease study (англ.). Reuters (8 October 2018). Дата обращения 12 октября 2018.
- ↑ Устекинумаб продемонстрировал эффективность в терапии язвенного колита (рус.). Remedium (11 октября 2018). Дата обращения 12 октября 2018.
- ↑ Отделение гастроэнтерологии - Научный Центр Здоровья Детей | Федеральное государственное автономное учреждение (неопр.) (недоступная ссылка). nczd.ru. Дата обращения 24 сентября 2016. Архивировано 27 сентября 2016 года.
симптомы и лечение у взрослых народными средствами
При упоминании об этом заболевании у многих людей возникают ассоциации с коликами в животе. На самом деле это разные вещи. Недуг, о котором идет речь, представляет собой воспаление кишечника. При обострении этого заболевания человек испытывает массу неприятных ощущений, а отсутствие надлежащего лечения приводит к печальным последствиям. Зная это, вы должны более внимательно относиться к своему здоровью. Изучите колит кишечника, его симптомы и лечение у взрослых, чтобы знать, как действовать при появлении угрозы здоровью. Итак, давайте обсудим эту проблему более детально.
 Статьи по теме
Статьи по теме Что такое колит
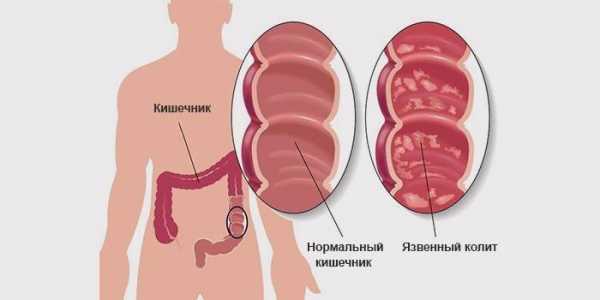
С латинского языка слово «kolon» переводится как «толстая кишка». Приставка «-it» указывает на то, что заболевание носит воспалительный характер. Исходя из этого, приходим к простому выводу: колит кишечника – не что иное, как воспаление внутренней слизистой оболочки толстого кишечника. Это опасное заболевание может возникать в силу различных обстоятельств. К самым распространенным причинам возникновения кишечного колита причисляют следующие факторы:
- Присутствие в организме кишечной инфекции. Возбудителями колита могут выступать многочисленные бактерии, грибки, вирусы и простейшие.
- Продолжительное применение мощных антибиотиков и других лекарств. Это могут быть слабительные, нейролептики и т.д.
- Нарушение кровообращения в кишечнике. Этот фактор часто приводит к воспалению толстого кишечника у людей преклонного возраста.
- Нарушение питания. Колит кишечника может развиваться при избыточном употреблении животной/мучной пищи, злоупотреблении острыми блюдами/алкоголем и одноразовом питании.
- Наследственные факторы. Если кто-то из ваших родителей страдал хроническим воспалением толстого кишечника, будьте начеку.
- Заражение гельминтами. При отсутствии надлежащего лечения глистные инвазии приводят к воспалению толстого кишечника и другим заболеваниям органов ЖКТ.


Симптомы воспаления кишечника
Медицина выделяет несколько разновидностей кишечного колита. Каждая из них отличается своей этиологией, патогенезом, симптоматикой, диагностикой. Детальное изучение всех этих аспектов – задача для врачей. Среднестатистическому гражданину нужно иметь хотя бы общее представление о проявлениях этих заболеваний, чтобы знать, когда необходимо обращаться за медицинской помощью. В приведенном ниже списке вы найдете общие симптомы, характерные для всех типов кишечного колита:
- Дискомфортные/болевые ощущения в нижней части живота. Такого рода проявления сопровождают кишечный колит в 90% случаев. Обострение боли отмечается после проведения терапевтических процедур, приема пищи, и воздействия механических факторов (тряска в транспорте, бег, ходьба и т.д.).
- Тенезмы (ложные позывы к испражнению). Этот симптом может указывать на ряд заболеваний ЖКТ. В этом плане колит отличается редким появлением тенезм – не более двух-трех раз в день. Если воспалительный процесс локализуется в сигмовидной или прямой кишке, позывы становятся более мучительными. Как правило, они возникают по ночам и завершаются выделением малых объемов каловых масс. В некоторых случаях имеют место примеси крови/слизи/гноя.
- Расстройство (нестабильный стул). Этот симптом нельзя считать основным, однако при наличии других признаков он может с высокой степенью точности указывать на кишечный колит. Главное отличие стула при этом заболевании от всех остальных случаев – примеси зеленоватых или бесцветных прожилок слизи и/или капель темной крови.
- Тяжесть в животе.
- Метеоризм.
- Вздутие.
Чтобы определить тип заболевания более конкретно, нужно обращать внимание на характерные признаки и симптомы. Некоторые из них не так просто зафиксировать, однако, при внимательном наблюдении за состоянием здоровья все же можно поставить предварительный диагноз с высокой степенью точности. Ознакомившись с приведенной ниже таблицей, вы узнаете, как проявляет себя воспаление толстой кишки разных форм.
|
Хронический колит |
|
|
Спастический колит |
|
|
Ишемический колит |
|
|
Катаральный колит |
|
Методы лечения колита
Борьба с воспалением толстого кишечника представляет собой сложный длительный процесс, в ходе которого больному запрещается употреблять вредные продукты и подвергать себя интенсивным физическим нагрузкам. Традиционная медицина практикует лечение колита медикаментами в форме таблеток и инъекций. Наряду с этим существует множество эффективных народных рецептов для борьбы с воспалением кишечника. Комбинирование методик обеспечивает наискорейшее выздоровление.

Медикаментами
Обширный арсенал фармацевтических лекарственных средств позволяет быстро остановить процесс воспаления, укрепить внутренние защитные силы организма и облегчить общее состояние больного. В наше время врачи часто используют препараты из приведенного ниже списка:
- «Но-шпа» (отечественный аналог – «Дротаверин»). Применяется для снятия спазмов. Этот препарат поможет заглушить симптомы до тех пор, пока врачи точно не скажут, чем лечить воспаление кишечника.
- «Колибактерин». Эффективное лекарственное средство, способствующее нормализации микрофлоры кишечника. «Колибактерин» восполняет погибшие микроорганизмы, повышая сопротивляемость при поражении слизистых оболочек толстого кишечника.
- «Декамевит». Успокаивающее средство, нормализующее протекание обменных и пищеварительных процессов.
- «Левомицетин». Препараты тетрациклинового ряда давно называют желудочными антибиотиками, поскольку они эффективно борются с множеством заболеваний и расстройств органов ЖКТ. Левомицетин обеспечивает мощное противовоспалительное и антибактериальное воздействие, не причиняя большого ущерба полезным бактериям кишечника.


Народными средствами
На ранних стадиях воспаления кишечника можно запросто обойтись без фармацевтики. Справиться с заболеванием в зародыше помогут народные лекарства. Если у вас имеются причины остерегаться этого недуга, запишите для себя некоторые бабушкины рецепты:
- Мумиё. Поместите в небольшую металлическую емкость (например, в турку для кофе) 1 грамм этого средства и добавьте 250 мл воды. Один раз в день выпивайте по 40-45 мл получившегося раствора. Для повышения эффективности лечения кишечного колита используйте ректальные свечи с мумиё. Максимальная суточная доза этого средства составляет 0,2 грамма. Помните об этом, чтобы не навредить своему кишечнику.
- Прополис. Антибактериальные свойства этого средства оставляют далеко позади многие фармацевтические препараты против колита. Если вы не знаете, как лечить кишечник, и даже не до конца уверены в том, что это необходимо, начните ежедневно принимать 20%-ю настойку прополиса на водке, по 80-90 капель в сутки. Такая профилактика нормализует состояние ЖКТ и ничем не навредит.
- Микроклизмы. При помощи небольшой спринцовки или простого медицинского шприца через задний проход введите 55-65 мл масла облепихи или шиповника. Проследите за тем, чтобы лекарство не вытекло наружу. Лягте на левый бок и попытайтесь уснуть до утра. За ночь обострение кишечного колита заметно облегчится.
- Мед с водой. Простое домашнее средство, демонстрирующее высокую эффективность в борьбе с кишечным колитом. Начните систематически пить мед с водой за полчаса до приема трапезы, и через несколько дней воспаление пройдет. Спустя несколько дней симптомы заболевания исчезнут окончательно.
- Травяные настои. Отвар зверобоя поможет вылечить кишечный колит за считанные дни. Смешайте 10 грамм сухих листьев и 50 мл водки, разделите общий объем на три равные порции и выпейте в течение дня. Проделывайте описанные действия каждый день, и спустя 2 недели воспаление кишечника отступит.
Видео: Симптомы и лечение язвенного колита кишечника
Внимание! Информация, представленная в статье, носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению, исходя из индивидуальных особенностей конкретного пациента.
Нашли в тексте ошибку? Выделите её, нажмите Ctrl + Enter и мы всё исправим! Рассказать друзьям:Острый колит - причины, симптомы, диагностика и лечение
Острый колит – это острая воспалительная реакция слизистой толстой кишки в ответ на воздействие инфекционных, токсических, фармакологических или эндогенных факторов. Проявляется болями преимущественно в левой половине живота, жидким водянистым стулом с примесями слизи, крови и гноя, высокой температурой и симптомами дегидратации. Для диагностики проводят сбор жалоб и анамнеза, пальпацию толстого кишечника, колоноскопию, ректороманоскопию, общий анализ крови, клинический и микробиологический анализ кала. Для лечения острой формы колита назначаются антибактериальные средства, эубиотики, спазмолитики; осуществляется терапия, направленная на борьбу с обезвоживанием.
Общие сведения
Острый колит – это патология толстого кишечника, которая характеризуется развитием воспаления слизистой оболочки с нарушением ее функции. Данная нозологическая форма чаще всего встречается в возрасте от 15 до 40 лет. Второй пик заболеваемости приходится на 60-80 лет. При этом женщины и мужчины страдают колитом примерно с равной частотой. Ученые доказали, что представители белой расы болеют чаще, чем азиаты и афроамериканцы. На сегодняшний день ежегодно в Европе регистрируется более полумиллиона случаев заболевания острым колитом.
В этиологии заболевания основную роль играют инфекционные агенты, прием лекарственных препаратов и ишемия толстой кишки в результате мезентериального атеросклероза. В большинстве случае процесс заканчивается выздоровлением при условии правильно проведенного лечения. Однако иногда острое воспаление толстого кишечника может переходить в хроническое. Лечением патологии занимаются специалисты в таких областях медицины, как клиническая проктология и гастроэнтерология.
Острый колит
Причины
Острый колит может быть вызван различными причинами, основной из которых является попадание в организм инфекционных агентов. Заболевание провоцируется вирусами, бактериями, грибками и простейшими. Чаще всего причиной острого колита являются такие инфекционные болезни, как дизентерия, сальмонеллез и пищевые токсикоинфекции. Кроме того, в развитии этого патологического процесса определенную роль играют неспецифические возбудители, такие как стрептококки или стафилококки. Инфекционный агент попадает в организм с грязной водой или немытыми продуктами, например, фруктами или овощами. При попадании патогенных микроорганизмов на слизистую оболочку кишечника возникает местное воспаление, которое приводит к развитию колита. Также инфекционные возбудители вырабатывают токсины, которые проникают в системный кровоток и вызывают общую интоксикацию организма.
Кроме того, острый колит может провоцироваться приемом антибактериальных препаратов и других лекарственных средств, например, слабительных. У пожилых людей колит часто возникает на фоне атеросклероза мезентериальных сосудов, при котором развивается ишемия толстой кишки. Из редких причин развития заболевания можно отметить радиационное поражение, пищевую аллергию и отравление химическими веществами. В некоторых случаях точно установить причину возникновения острого колита не удается.
Классификация
Острый колит классифицируют в зависимости от этиологии и локализации воспалительного процесса. Соответственно, колит может быть бактериальным, паразитарным, вирусным, ишемическим, токсическим, радиационным, антибиотикоассоциированным и аутоиммунным. В зависимости от локализации патологического процесса острый колит разделяется на такие формы, как сигмоидит, трансверзит, левосторонний, правосторонний и тотальный колит.
Симптомы острого колита
Вне зависимости от причины развития заболевание сопровождается метеоризмом, спастическими болями по ходу толстого кишечника, тенезмами и выраженной диареей. Частота стула при этом может достигать 20-25 раз в день. В кале зачастую отмечаются примеси слизи, гноя и даже крови. На начальных этапах развития патологического процесса стул имеет зловонный характер. В последующем он становится водянистым за счет нарушения всасывания воды в кишечнике.
Кроме местных проявлений, острый колит сопровождается общей симптоматикой различной степени выраженности. У больных отмечается гипертермия, температура зачастую превышает 38 градусов. Связано это с попаданием токсинов в кровь. На фоне выраженной потери жидкости наблюдается сухость кожи, появляется серый налет на языке. Вследствие интоксикации у больных острым колитом прогрессирует общая слабость и потеря аппетита. Как правило, заболевание протекает быстро и при условии правильного лечения нормальное состояние восстанавливается в течение нескольких дней. При тяжелой форме течение болезни может принимать затяжной характер. Кроме того, в ряде случаев возможно развитие осложнений, таких как дегидратационный шок, подпеченочный абсцесс, перитонит, пиелит, сепсис.
Диагностика
На начальном этапе для диагностики острого колита врач-проктолог проводит сбор жалоб и анамнеза. Эти клинические методы позволяют заподозрить причину, которая могла бы вызвать заболевание. Кроме того, проводится пальпация живота в области толстого кишечника, при которой определяется болезненность и урчание преимущественно в левой половине, что свидетельствует в пользу колита.
В диагностике острого колита используются инструментальные и лабораторные методы. Из инструментальных методик наибольшую информативность имеет эндоскопия, в частности, колоноскопия и ректороманоскопия. При проведении этих исследований выявляется гиперемия и отек слизистой оболочки кишечника. В случае тяжелого течения заболевания во время эндоскопии на стенках толстого кишечника визуализируется гной, кровоизлияния, эрозии и даже язвы.
Из лабораторных методов проводится общий анализ крови, микробиологическое исследование кала. При остром колите в общем анализе крови отмечается повышение количества лейкоцитов, палочкоядерных форм и ускорение СОЭ. Это неспецифические признаки воспаления, которые позволяют оценить выраженность воспалительного процесса в толстой кишке. В анализе кала (копрограмме) обращает на себя внимание большое количество слизи и элементов крови. Стул зачастую имеет водянистый характер. При микроскопии кала может обнаруживаться обилие лейкоцитов, что свидетельствует о бактериальном характере воспаления. Для выявления конкретного возбудителя проводят микробиологическое исследование кала. Оно позволяет не только обнаружить возбудителя, но и определить его чувствительность к антибиотикам.
Лечение острого колита
Требуется соблюдать покой и голод несколько дней. Разрешается только теплое питье, например, чай или лимонный сок. Через несколько дней диета расширяется путем добавления в рацион каши, нежирного мяса и бульонов. В последующие две недели больным рекомендуют воздерживаться от острой, жирной или жареной пиши, а также от овощей и алкоголя, которые раздражают кишечник. Эта диета соответствует столу № 4. Если заболевание было вызвано употреблением пищи, зараженной патогенной микрофлорой или токсинами, проводят промывание желудка и толстой кишки при помощи теплого содового раствора параллельно с назначением слабительных препаратов.
При остром колите, который сопровождается сильной приступообразной болью в кишечнике, подкожно вводятся спазмолитики: платифиллин, папаверин или атропин. Назначение наркотических анальгетиков не рекомендуется. Помимо этого, для лечения острого колита используются сульфаниламидные препараты, антестезин и активированный уголь. С первых дней назначается эмпирическая антибиотикотерапия, которая после получения результатов бактериологического исследования кала корректируется с учетом чувствительности возбудителя. Параллельно с антибиотиками пациентам назначают эубиотики и пробиотики для нормализации кишечной микрофлоры.
В случае тяжелого течения заболевания эти лечебные мероприятия дополняют терапией, направленной на борьбу с дегидратацией и коллапсом. С этой целью больным острым колитом вводят кордиамин или бензоат натрия. При развитии сердечной недостаточности на фоне обезвоживания показаны сердечные гликозиды. Кроме того, параллельно проводится инфузионная терапия физиологическим раствором или 5% глюкозой в объеме до 2 литров в день. Если у больного острым колитом отмечается стойкая интенсивная рвота, то ему вводят метоклопрамид или хлорпромазин.
Прогноз и профилактика
Для профилактики острого колита необходимо строго соблюдать правила личной гигиены, которые предусматривают тщательное мытье рук перед употреблением пищи. Следует всегда мыть фрукты и овощи, принимаемые в пищу. Профилактика предусматривает термическую обработку мяса и рыбы, а также кипячение воды. Кроме того, рекомендованы профилактические мероприятия, направленные на борьбу с вирусными инфекциями, которые могут вызвать острый колит.
Прогноз при остром колите, как правило, благоприятный. При назначении своевременного правильного лечения симптомы заболевания обычно купируются в течение нескольких дней. При тяжелой форме острого колита и отсутствии адекватной терапии возможно более затяжное течение с развитием осложнений.
Ишемический колит - причины, симптомы, диагностика и лечение
Ишемический колит – это острое или хроническое воспалительное заболевание толстого кишечника, которое возникает вследствие нарушения кровоснабжения его стенок. Проявляется болями в животе разной интенсивности, неустойчивым стулом, кровотечениями, метеоризмом, тошнотой, рвотой и снижением массы тела (при хроническом течении). В тяжелых случаях повышается температура тела, появляются симптомы общей интоксикации. С целью диагностики проводят ректороманоскопию, ирригоскопию, колоноскопию и ангиографию нижней брыжеечной артерии. Лечение на начальных этапах консервативное, при неэффективности – хирургическое.
Общие сведения
Ишемический колит – это сегментарное нарушение кровообращения в стенках толстого кишечника вследствие окклюзии или сужения кровеносных сосудов, которое ведет к воспалению, стриктуре и некрозу участка кишки. Впервые термин «ишемический колит» был введен в 1966 году. Заболевание регистрируется в основном у людей старшего возраста. На долю пациентов, которым больше 50-ти лет, выпадает 80% случаев ишемического колита. Встречается с одинаковой частотой у мужчин и женщин, распространен равномерно во всех странах и на всех континентах. По разным данным, около трети всех заболеваний толстого кишечника у пациентов старшей возрастной группы вызвано именно нарушением кровообращения в его стенках. Лечением и диагностикой занимаются врачи-проктологи, хотя первоначально пациенты с симптомами ишемического колита могут госпитализироваться в отделение гастроэнтерологии или общей хирургии.
Ишемический колит
Причины
Существует большое количество причин ишемического колита, связанных со спазмом сосудов, кровоснабжающих толстый кишечник, их окклюзией, снижением общего артериального давления. Окклюзия сосудов может возникнуть вследствие атеросклероза, эмболии либо тромбоэмболии сосудов брыжейки, аллергических реакций, травм, послеоперационных осложнений, системного васкулита, ДВС-синдрома. Ишемический колит, как следствие сниженного артериального давления, вызывают шоковые состояния, острые аллергические реакции, расслоение аневризмы аорты, тяжелые анемии, существенное обезвоживание организма (кровопотеря, кишечная инфекция с профузным поносом).
При окклюзии сосудов чаще всего развивается некроз или гангрена стенки кишечника. Площадь поражения зависит от диаметра сосуда, полного или неполного перекрытия его просвета, длительности окклюзии, возможности развития коллатерального кровотока. Если просвет сосуда перекрывается постепенно, например, при атеросклерозе, ишемический колит может приобретать хроническое течение с формированием стриктур.
Толстый кишечник - один из наиболее слабо снабжаемых кровью органов, особенно в тех участках, где есть сосудистые анастомозы. Его функциональная активность сопровождается еще большим снижением кровотока. Поэтому шоковые состояния, сердечная недостаточность (острая или хроническая), потеря крови при травмах, операциях или потеря жидкости при кишечных инфекциях очень быстро ведут к развитию ишемии и, как следствие, ишемического колита.
Патогенез
Наиболее часто ишемический колит развивается в сигмовидной и поперечной ободочной кишке, особенно в тех случаях, когда его причиной выступает атеросклероз. Но это не исключает того, что могут быть задействованы и другие отделы. В первую очередь страдает слизистая оболочка, но со временем может вовлекаться подслизистая основа и мышечный слой. Если наступает окклюзия больших артерий, процесс развивается стремительно с участием всех слоев кишечной стенки. Ишемические изменения могут быть обратимыми и необратимыми. Если не наступил некроз, и нет гангрены, слизистая после возобновления кровотока довольно быстро приходит в норму. При хроническом ишемическом колите изменения нарастают постепенно, это может привести к появлению воспаления, язв и в конечном итоге – к развитию стриктур.
Классификация
Ишемический колит по течению может быть острым или хроническим. Острый колит развивается с инфарктом слизистой, подслизистого слоя и всей стенки кишечника. Хронический колит может со временем осложняться стриктурами толстого кишечника. В клинической проктологии также выделяют транзиторную форму ишемического колита (с обратным развитием симптомов и морфологических изменений), стенозирующую (с формированием стриктур), гангренозную (с образованием язв, некроза всех слоев кишечной стенки, частыми осложнениями и прогрессирующими морфологическими изменениями без обратного развития).
Симптомы ишемического колита
Патология развивается остро или подостро. Специфических симптомов это заболевание не имеет, поэтому диагностировать его бывает довольно затруднительно. В основном больные жалуются на боли в животе, периодически повторяющиеся кишечные кровотечения, неустойчивый стул. Поносы чередуются с запорами; преобладает склонность к учащенному жидкому стулу с большим количеством слизи и примесями крови. При пальпации живота выявляется болезненность в левой подвздошной области, возле пупка. При пальцевом ректальном исследовании можно выявить кровь, слизистые и гнойные выделения в прямой кишке. Интенсивность той или иной симптоматики зависит от формы ишемического колита и размеров пораженного участка.
Обратимая форма ишемического колита развивается тогда, когда период нарушения кровообращения был коротким или быстро стали развиваться коллатерали. Характеризуется периодическими болями в животе слева или возле пупка. Иногда их интенсивность и продолжительность настолько малы, что пациенты не обращают на них внимания. Боли появляются через полчаса после еды или после физической нагрузки и могут самостоятельно исчезать на протяжении нескольких часов. По своему характеру ощущения похожи на боль при стенокардии или при перемежающей хромоте. Через некоторое время могут присоединиться тенезмы, у больного появляется жидкий стул с кровью и слизью. Кровь в кале иногда выявляется через несколько дней или недель после начала заболевания.
При дальнейшем развитии патологического состояния симптомы могут самостоятельно проходить или нарастать, если ишемический колит переходит в необратимую форму. В последнем случае у пациента усиливаются боли, стул становится обильным, жидким, с выделениями крови, слизи, гнилостным запахом. Общее состояние ухудшается, может появиться гипертермия, тошнота, рвота, симптомы общей интоксикации.
Осложнения
Профузные кровотечения, даже при тяжелом течении ишемического колита, возникают крайне редко. Массивный некроз стенок кишечника может стать причиной перфорации толстой кишки и спровоцировать развитие перитонита. Хронический ишемический колит часто приводит к формированию стриктур, кишечной непроходимости, образованию раковых опухолей в месте сужения толстой кишки.
Диагностика
Наиболее информативны при диагностике ишемического колита инструментальные методы исследования. Ректороманоскопия помогает предположить диагноз, но не дает полной картины. При обратимой форме ишемического колита в прямой и сигмовидной кишке видны небольшие кровоизлияния в слизистую оболочку. При некротической форме можно увидеть язвы с четкими краями и фибриновыми пленками на фоне бледной слизистой. Получить больше диагностических данных можно при выполнении биопсии.
Ирригоскопия – одно из самых информативных диагностических исследований при ишемическом колите. При обратимых изменениях в местах ишемии можно увидеть дефекты в виде пальцевых вдавливаний. Через короткое время они могут исчезнуть, поэтому исследование нужно проводить сразу же при первых подозрениях на ишемический колит. Некротические изменения видны в виде стойких язвенных дефектов. При выполнении ирригоскопии можно диагностировать и стриктуры. Колоноскопия позволяет более четко увидеть морфологические изменения в стенках всего толстого кишечника, взять биопсию из участков с ишемией или со стриктурами толстой кишки, особенно если возникает подозрение на их злокачественное перерождение.
Для выяснения причины и уровня обструкции сосудов проводят ангиографию нижней брыжеечной артерии. При осложнениях ишемического колита для оценки состояния пациента выполняют общие и биохимические анализы крови. Для коррекции антибиотикотерапии проводят бакпосев кала и крови с определением чувствительности к препаратам.
Дифференциальный диагноз при ишемическом колите проводят с инфекционными заболеваниями (дизентерия, амебиаз, гельминтозы), неспецифическим язвенным колитом, болезнью Крона, злокачественными новообразованиями. При инфекционных заболеваниях на первый план выходят симптомы общей интоксикации, есть соответствующий эпидемиологический анамнез. Язвенный колит и болезнь Крона развиваются постепенно, в более молодом возрасте. Развитие раковых опухолей толстого кишечника происходит на протяжении длительного времени, часто на протяжении нескольких лет.
Лечение ишемического колита
На первом этапе заболевания проводят консервативную терапию. Назначают щадящую диету, легкие слабительные, препараты, улучшающие кровоток (сосудорасширяющие) и реологию крови (антиагреганты). Улучшают результаты комплексного лечения ишемического колита такие препараты, как дипиридамол, пентоксифиллин, комплексы витаминов. При тяжелом состоянии больного проводят дезинтоксикационную терапию, коррекцию водно-электролитного баланса, иногда выполняют переливание крови. Большое значение для разгрузки кишечника имеет парентеральное питание. При бактериальных осложнениях ишемического колита назначают антибиотики и сульфаниламидные препараты.
Хирургическое лечение ишемического колита показано при обширном некрозе, гангрене толстого кишечника, перфорации и перитоните. Пораженный участок кишечника удаляют в пределах здоровых тканей, затем проводят ревизию и оставляют послеоперационный дренаж. Поскольку возраст пациентов с ишемическим колитом в основном пожилой, осложнения после таких операций довольно часты. При стриктурах, которые перекрывают или сужают просвет кишечника, проводят плановые операции.
Прогноз и профилактика
Прогноз ишемического колита зависит от формы заболевания, течения и наличия осложнений. Если кровоток возобновился, и некроз не развился, прогноз достаточно благоприятный. При некрозе все зависит от обширности процесса, своевременной диагностики и правильно проведенного оперативного вмешательства. Также течение патологии зависит от возраста, общего состояния больного и сопутствующих заболеваний.
Поскольку ишемический колит возникает в большинстве случаев как осложнение атеросклероза, сердечной недостаточности, послеоперационного периода при вмешательствах на кишечнике, желудке, органах малого таза, то основа профилактики – адекватное лечение первичных заболеваний. Большое значение имеет также правильное питание, регулярные профилактические медицинские осмотры.
симптомы и лечение у взрослых, диета

Колит кишечника – воспаление слизистой оболочки толстой кишки, которое протекает хронически или остро. Зачастую встречается у женщин 20-60 лет и мужчин 40-60 лет. Симптомы колита кишечника у ребенка встречаются реже и возникают по причине несформированного защитного барьера слизистой органа.
Существует мнение, что колит встречается у каждого 2-го пациента с заболеванием органов пищеварения. Его появлению способствуют воспалительные болезни аноректальной зоны, употребление пищи с малым содержанием клетчатки и снижение общей сопротивляемости.
Хронический колит кишечника зачастую формируется на фоне других заболеваний – энтерита и гастрита.
С каждым годом уровень заболеваемости слизистой толстой кишки растет. Это связано с появлением на прилавках магазинов большого количества пищевого «мусора» - продуктов, содержащих красители, усилители вкуса, стабилизаторы и консерванты. Кишечник не знает, как справляться с такой едой, в результате чего появляются всевозможные заболевания пищеварительной системы.
Что такое колит кишечника
Это воспаление толстой кишки из-за поражения кишечника простейшими бактериями, которые попадают на его слизистую. Есть множество причин, которые приводят к подобной ситуации. В результате стенки толстой кишки отекают, она начинает неправильно сокращаться, что приводит к появлению симптоматики. Чаще всего развивается хроническая форма заболевания.
В медицине выделяют неспецифический язвенный колит кишечника, этиология которого остается неясной до сих пор. Это очень серьезное заболевание, которым болеют каждые 35-100 человек на 100 000 жителей. Одной из его разновидностей считается очаговый колит кишечника. Что это за болезнь? Для нее характерны хорошо очерченные участки воспалительного процесса, которые локализуются в одном месте толстой кишки.
Несмотря на то, что этиология неспецифического язвенного колита кишечника остается загадкой, сегодня рассматриваются три причины развития болезни:
- Попадание вирусов и бактерий на слизистую кишечника.
- Генетическая предрасположенность. Ученым не удается доказать роль только генетических факторов в развитии язвенного колита. Есть другие причины его появления.
- Факторы внешней среды – жесткие диеты, курение, прием пероральных контрацептивов.
Поставить диагноз заболевания можно достаточно быстро. Клинически оно проявляется сильной болью в животе, частым посещением туалета, наличием слизи и крови в стуле.
Существует такое понятие, как психосоматика колита кишечника. В течение двух лет были проведены четыре исследования (Wirsching, Stierlin, Wirsching, Uexkull), которые доказали, что больные колитом отличаются высокой сплоченностью в семье. Они поздно покидают дом родителей и сохраняют взаимовыгодные полезные связи с ними. У больных язвенным колитом кишечника выявляются классические особенности личности, которые, по мнению психологов, и являются почвой для развития болезни. У таких больных наблюдаются:
- Сильное стремление к опеке и зависимости.
- Высокая чувствительность к личным неудачам.
- Низкая самооценка.
Поэтому, если правильное питание при колите кишечника не помогает, возможно, стоит обратиться за помощью психотерапевта, который поможет разобраться в себе.
Виды колита
Существует две формы заболевания: острая и хроническая. Для острого колита кишечника характерны ярко выраженные симптомы, которые протекают параллельно с гастритом желудка и воспалением тонкого кишечника. При этом заболевании воспаляется слизистая пищеварительного органа, после чего перестает функционировать. Острый колит встречается в подростков и людей возрастом 55-70 лет. У людей пожилого возраста ослабленная пищеварительная система, а молодые люди чаще всего контактируют с множеством инфекций. Все это приводит к развитию заболевания.
Хроническая форма проявляется угасанием признаков острого колита, которые время от времени активизируются и напоминают о себе. Встречается у пациентов любого возраста. Основное значение имеет своевременный анализ симптомов, в редких случаях колоноскопия с биопсией слизистой оболочки и ректороманоскопия. Сложно сказать, как проявляется колит кишечника хронической формы у разных пациентов. У одних случаях течение заболевания малосимптомное и длительное, а в других наблюдается стремительное прогрессирующее с ремиссиями и обострениями. При несвоевременном лечении колита кишечника хронической формы в стенке кишечника начинают развиваться атрофические изменения. Возможные такие осложнения как:
- Спаечный процесс.
- Сужение просвета кишки.
- Кишечные кровотечения.
- Образование язв.
К основным факторам риска развития хронического колита относят хронические заболевания ЖКТ, поражения кишечного тракта простейшими бактериями и перенесенные кишечные инфекции.
В зависимости от этиологии развития заболевания различают следующие виды колита:
- Язвенный – хроническое, длительно протекающее заболевание, которое приводит к воспалению прямой и толстой кишки. Симптомы периодически стихают или наоборот обостряются. Среди ярких признаков стоит выделить: кровотечения из прямой кишки, диарею, сильные боли внизу живота и пассаж слизи. В настоящее время на вопрос, можно ли вылечить язвенный колит кишечника навсегда, врачи дают неутешительный ответ. Полностью избавиться от болезни нельзя. Остается только придерживаться рекомендаций врача и правильного питания.
- Инфекционный – появляется из-за патогенной микрофлоры, которая бывает трех видов: условно-патогенной, банальной и специфической. К первой относят кишечную палочку, ко второй стафилококки и стрептококки, к третьей дизентерийный колит. В некоторых случаях инфекционный колит кишечника является осложнением сифилиса и туберкулеза. У пациентов со слабым иммунитетом заболевание могут вызывать грибки.
- Ишемический – появляется вследствие преходящего снижения кровотока в толстой кишке. Чаще всего встречается у пожилых людей (60+). Одной из причин развития ишемического колита кишечника врачи называют атеросклероз мелких сосудов. Кроме этого, заболевание может развиваться в результате оперативного лечения аневризмы брюшной аорты.
- Токсический – причиной заболевания становятся отравления лекарствами и ядами. При несвоевременном лечении наблюдаются дистрофия и воспаление толстой, тонкой кишки, тканей желудка. Зачастую токсический колит развивается остро в течение 2 суток с момента контактирования пациента с токсическим веществом.
- Радиационный – заболевание, вызванное воздействием на организм больного ионизирующего излучения.
В зависимости от того, где именно находится колит, он бывает нескольких видов:
- Тифлит - указывает на воспалительные процессы, происходящие на слизистой оболочке слепой кишки. Заболевание появляется из-за нарушений ее опорожнения, атипичного брожения или гниения, а также длительной задержки каловых масс.
- Панколит - воспаление толстой кишки по всей ее длине. Характерные симптомы: вздутие живота, понос, урчание в кишечнике, резкие боли в животе, частая дефекация.
- Трансверзит - в воспаление вовлекается поперечная ободочная кишка. О заболевании говорит диспепсия, запоры, диарея, боль в верхней части живота и рядом с пупком. С целью диагностирования используется УЗИ брюшной полости, колоноскопия, анализ испражнений, бактериальный посев кала и другие методы.
- Сигмоидит – воспалительные процессы в сигмовидной кишке. Заболевание не сопровождается нарушением целостности эпителия кишки и протекает параллельно с патологическим процессом ее поверхностных слоев.
- Проктит – колит, при котором воспаляется сигмовидная кишка или слизистые оболочки прямой кишки. Появляется из-за запущенного острого заболевания или наличия других болезней – гонореи, сифилиса, туберкулеза.
Симптомами и лечением колита кишечника у взрослых занимаются гастроэнтерологили и врачи-колопроктологи. Если появляются первые признаки заболевания, не стоит откладывать визит к доктору, ведь несвоевременное лечение чревато серьезными последствиями.
Причины колита
Главная причина колита – проникновение инфекции в слизистую оболочку кишечника. Среди других факторов, способствующих появлению заболевания, врачи относят:
- Неправильное пищевое поведение.
- Голодание.
- Самолечение, употребление антибиотиков и других лекарственных средств, которые нарушают кислотно-щелочной баланс кишечной среды.
- Прием алкоголя в больших количествах.
- Стрессы.
- Переедания.
- Переутомления.
- Употребление некачественных продуктов, в которых содержатся стабилизаторы, консерванты и другие химические вещества.
- Воспалительные и инфекционные заболевания ЖКТ.
- Патологии сердечно-сосудистой системы.
Также одной из причин развития колита является генетическая предрасположенность человека к заболеванию. В некоторых случаях регистрируются врожденные патологии. Симптомы колита кишечника у мужчин, которые не придерживаются личной гигиены, встречаются чаще. Это связано с тем, что инфекционный агент может попасть на слизистую кишки из окружающей среды.
Симптомы колита
Симптоматика заболевания проявляется в зависимости от места его локализации и степени поражения.
При хроническом колите появляются:
- тянущие, постоянные, режущие, сильные боли в области прямой кишки;
- расстройство дефекации;
- боль в животе;
- чувство тяжести;
- метеоризм;
- вздутие.
Симптомы колита кишечника у женщин часто появляются после еды. Провоцировать боль может клизма, бег, ходьба, занятия спортом.
Катаральный колит кишечника говорит о начальной стадии заболевания толстой кишки. Зачастую он появляется в результате употребления сезонных овощей и фруктов. Часто его путают с классическим расстройством кишечника и не обращаются за медицинской помощью. В будущем это может привести к хронизации заболевания.
Для катарального колита кишечника характерны такие симптомы как:
- боли в районе живота;
- общая слабость;
- запоры;
- раздражительность;
- быстрая утомляемость;
- понос.
В развитии этого типа колита главное значение имеют расстройства иммунитета, кишечные инфекции, запоры, дисбактериоз и недостаток необходимых витаминов и микроэлементов.
Для спастического колита кишечника характерны такие признаки как:
- чередование спастических поносов и запоров;
- расстройство моторики толстого кишечника, вместе с которым пациенты жалеются на болезненные спазмы внизу живота;
- примеси крови и слизь в кале.
Выявить другие симптомы заболевания позволяет своевременная диагностика (копрограмма, УЗИ, анализ кала и крови). Среди них отечность и гиперемия стенок толстой кишки.
Для эрозивного колита кишечника характерны:
- металлический привкус во рту;
- сильные и резкие боли в животе;
- кровотечения.
На данном этапе заболевания кровь из поврежденных сосудов встречается в кале. Из-за повреждения слизистой любая инфекция легко может попасть в кровеносную систему.
В результате длительного воспаления толстой кишки и отсутствия лечения появляется атрофический колит кишечника, для которого характерны следующие признаки:
- истончение и растяжение стенок кишки;
- частые запоры;
- появление свищей и язв.
Поверхностный колит кишечника говорит о наличии патологического процесса в верхнем слое слизистой оболочки кишки. Зачастую он протекает бессимптомно и не дает о себе знать долгое время. В этом кроется опасность, так как заболевание усугубляется и может привести к последствиям.
При колите кишечника симптомы в левом боку говорят о микроскопическом ишемическом воспалении толстой кишки. Среди признаков – неприятные ощущения в животе, боли в брюшной области и в левом подреберье, которые появляются после задержки стула и употребления еды. Боль в левом боку может указывать на синдром раздраженного кишечника, при котором наблюдаются запор или диарея, ощущение давления в органе, боль в животе, вздутие.
При колите кишечника симптомы в правом боку могут говорить о язвенном колите, СРК и болезни Крона. Чаще всего больные жалуются на отек в области живота, судороги, болевые ощущения в области пупка. Реже встречаются такие признаки как общая слабость, потеря веса и кровавые выделения в кале.
Диагностика
Во время диагностирования врач-гастроэнтеролог должен исключить наличие других заболеваний, среди которых геморрой, атипичный аппендицит, энтерит, рак. У всех этих заболеваний похожая симптоматика. Для определения признаков колита кишечника и его лечения используются современные методы диагностирования и эффективная медикаментозная терапия.
Диагностика колита предполагает:
- Осмотр врача, анализ типичных жалоб пациента.
- Сбор анамнеза.
- Физикальное обследование.
- Инструментальные методы диагностирования.
- Лабораторные исследования.
- Анализ кала на яйца гельминтов.
- Внутривенную ангиографию, если имеются подозрения на ишемический колит. Используется для визуализации проходимости сосудов, которые доставляют полезные вещества в кишечник.
Среди инструментальных методов диагностики чаще всего используется ирригоскопия, ректороманоскопия и эндоскопия. Благодаря им удается визуально контролировать состояние слизистой и определить тип колита.
Дополнительные методы диагностирования:
- Анализ мочи и крови.
- Рентгенография и компьютерная томография.
- Биопсия.
Своевременная диагностика заболевания способна предупредить хронизацию колита, предотвратить серьезные последствия и осложнения.
Лечение
Лечение колита чаще всего проводится в проктологическом отделении, реже – в специальных инфекционных отделах больниц (при инфекционной природе заболевания). Важную роль в выздоровлении играет правильное питание. Врач назначает диету при колите кишечника с запорами, диареей, частой дефекацией, болями и другими симптомами. Также рекомендуется медикаментозное лечение, которое предполагает употребление ряда препаратов:
- Обезболивающих с целью снятия спазмов и болей.
- Антибактериальные средства. Используются в случае, когда воспаление кишечника вызвано патогенной флорой.
- Пробиотиков для лечения дисбактериоза.
- Солевого слабительного.
- Инфузии физиологического раствора внутривенно.
- Сульфатных препаратов с антибиотиками.
- Щелочных минеральных вод.
При хроническом колите обязательно постоянное наблюдение у лечащего врача. Таким больным нужно знать, что нельзя есть при колите кишечника, какого питания стоит придерживаться, какие анализы сдавать. Им рекомендуется избегать сильных нагрузок, стрессов, принимать препараты для повышения иммунитета и снижения воспалительных процессов в кишечнике. Сырые помидоры при колите кишечника во время обострения употреблять запрещено, как и многие другие необработанные овощи. Обязательным является прием витаминов и микроэлементов. Чтобы одни и те же блюда не надоедали, рекомендуется каждый раз менять меню при язвенном колите кишечника на неделю.
Физиотерапия
Она нацелена на улучшение секреторной и моторно-эвакуаторной функции кишечника. В лечении колита используют такие методы физиотерапии как:
- УВЧ.
- Электрофорез.
- Ультрафиолетовое облучение.
- Магнитная терапия.
- Грязевые аппликации.
Хороший эффект дает курс лечения в санатории, специализирующемся на реабилитации больных с заболеваниями ЖКТ.
Операция
Хирургическое вмешательство показано в том случае, если медикаментозное лечение не дало положительного результата. Операция проводится только 10% пациентов. Хирургический метод при ишемическом колите применяется, если в брюшной аорте или ее ответвлениях были обнаружены тромбы.
Осложнения
Если заболевание пустить на самотек или пройти лечение не до конца, это чревато следующими осложнениями:
- Дисбактериоз.
- Анемия.
- Обезвоживание.
- Интоксикация.
- Рак.
- Нарушения двигательной функции кишечника.
- Перитонит.
- Мигрень.
Большую опасность представляет хроническая форма колита, которая может перерасти в рак желудочно-кишечного тракта, привести к септическому процессу и перитониту в кровеносной системе, что опасно серьезными осложнениями и даже смертью пациента. Всего этого можно избежать, если своевременно обратиться за медицинской помощью, вести правильный образ жизни и не игнорировать симптомы заболевания.
Профилактика
Болезнь лучше предотвратить, чем лечить. В случае с колитом кишечника сделать это несложно. Основные профилактические меры заболевания предполагают:
- Соблюдение правильного питания, отказ от вредных продуктов.
- Своевременное лечение запоров, диареи и других заболеваний, указывающих на раздражение кишечника.
- Отказ от вредных привычек, особенно алкоголя, который повышает проницаемость кишечной стенки, способствует всасыванию токсинов.
- Избегание стрессовых ситуаций и сильных физических нагрузок.
- Прохождение ежегодного медицинского обследования.
- Соблюдение правил безопасности во время работы с ядовитыми и токсичными веществами.
- Прием медикаментов исключительно по предписанию врача. Самолечение может привести к ухудшению течения заболевания и появлению серьезных осложнений.
Прогноз при этом недуге вполне благоприятный, если установить точный диагноз и начать лечение колита. При отсутствии своевременной медицинской терапии болезнь будет прогрессировать и давать более серьезные последствия. К примеру, эрозивный колит при игнорировании лечения становится одной из разновидностей язвенного колита. Если произойдет хронизация заболевания, пациенту уже никто не сможет помочь. Ему придется жить с симптомами колита, которые время от времени будут давать о себе знать. Кроме этого, придется пожизненно придерживаться диеты во избежание обострения болезни.
Оцените материал: