Микоплазма у женщин что это такое
что это и как лечить.
Дискуссии на тему, является ли микоплазма хоминис (Mycoplasma hominis) патогенной для женщин, периодически возобновляются.
Но мнение, что такие микроорганизмы все же причиняют вред женскому организму, является доминирующим.
Слишком часто находят микоплазм у женщин с признаками вагинита, кольпита, цервицита и сальпингита.
Длительное носительство инфекции достоверно приводит к бесплодию или патологии беременности.
В то же время, на фоне противомикробного лечения, параллельно с очищением организма от микоплазмы хоминис, стихают и воспалительные явления.
Возвращается способность беременеть и выносить здорового ребенка.
Содержание статьи
- Характеристика микоплазмы хоминис
- Каковы признаки заражения
- Как заражаются?
- Какие заболевания бывают от микоплазм у женщин
- Вагинит и кольпит
- Цервицит
- Сальпингит и сальпингоофорит
- Эндометрит, параметрит
- Пельвиоперитонит
- Уретрит и цистит
- Отсроченные проявления у женщин
- Диагностика
- Показания для обследования женщин
- Микроскопия
- Серодиагностика
- Генодиагностика
- Культуральный способ
- Лечение у женщин
- Беременность и лечение
- Комплексный подход к лечению
Характеристика микоплазмы хоминис
Биологически, микоплазмы представляют собой уникальные микроорганизмы. Содержат одновременно ДНК и РНК, но не имеют клеточной стенки. Они вынуждены получать необходимые для жизнедеятельности вещества из других клеток, то есть, по сути, являются паразитами.
Семейство многочисленное, включает в себя несколько видов микроорганизмов.
Для дерматовенерологии наиболее актуальны следующие:
- М. hominis
- М. genitalium
- М. orale
- М. primatum
- М. fermentans
- Ureaplasma
В человеческой популяции наиболее распространены Mycoplasma hominis. Связано это со скудностью клинической картины, слабыми проявлениями воспаления и высокой заразностью инфекции.
Люди симптомы не замечают и продолжают распространять возбудителей. Но совершенно бесследно микоплазменная инфекция не проходит. Достаточно серьезные последствия ожидают женщин.
Микробы паразитируют на поверхности мембран эпителиальных клеток и внутриклеточно. В процессе жизнедеятельности выделяют перекиси и ферменты, повреждающие клетки хозяина. Наиболее чувствительным к микоплазме хоминис оказался эпителий мочеполовых путей человеческого организма. Там они и паразитируют достаточно успешно, вызывая вялое хроническое воспаление.
Инфекция очень заразна, так как из-за отсутствия клеточной стенки, наш иммунитет практически не замечает микоплазм. То есть даже при попадании небольшого числа микробов на чувствительный эпителий, заболевание разовьется практически 100%.
Интересно, что первые Mycoplasma hominis были обнаружены и идентифицированы у мужчин. Но женщины чаще узнают, что симптомы воспаления и разные осложнения со стороны репродуктивных органов вызваны микоплазмой.
Каковы признаки заражения
Симптомы у женщин обусловлены воспалительным процессом в том или ином отделе половых и мочевыделительных органов.
Как заражаются?
Основной путь передачи инфекции – незащищенный секс.
Определенное значение в заражении урогенитальным микоплазмозом имеют и такие варианты:
- обсемененные предметы домашнего обихода
- недостаточно простерилизованные гинекологические инструменты
- загрязненные руки
Кроме поражения мочеполовых органов, иногда встречается микоплазмоз дыхательных путей, но предметом данной статьи он не является. Женщины заражаются при попадании микроорганизмов на слизистую оболочку влагалища при незащищенном половом акте.
Отдельного внимания заслуживает способность микоплазм прикрепляться к сперматозоидам. При эякуляции, подвижные спермии заносят возбудителей прямо в полость матки и маточные трубы. Этим объясняется микоплазменное воспаление внутренних органов женской репродуктивной системы.
Впрочем, у многих женщин микоплазмы хоминис находят при профилактических обследованиях. Сами пациентки при этом никаких жалоб не выдвигают, признаки воспаления не обнаруживаются или минимальны.
Какие заболевания бывают от микоплазм у женщин
Mycoplasma hominis не способны активно двигаться. Поэтому первичный очаг воспаления всегда возникает в том участке, на который попали возбудители. Затем возбудители с током крови и лимфы постепенно распространяются по всем половым органам.
Типичные патологические процессы у женщин, вызываемые микоплазмой хоминис:
- вагинит, кольпит
- цервицит
- сальпингит, сальпингоофорит
- эндометрит, параметрит
- пельвиоперитонит
- уретрит, быстро переходящий в цистит
Это – «ранние» заболевания, которые развиваются спустя относительно короткое время после заражения. Есть и отдаленные последствия, осложнения: поражение суставов, бесплодие.
Вагинит и кольпит
Наиболее частые проявления у женщин. Причина понятна: именно влагалище и наружные половые органы раньше всего контактируют с возбудителями.
Будь они на поверхности пениса, коже руки или в эякуляте. Воспаление развивается после инкубационного периода в 7-14 дней. Он может сокращаться до 3 или растягиваться до 25 дней.
Затем появляются симптомы:
- небольшой зуд в области наружных половых органов и во влагалище
- скудные выделения серозного характера, часто их можно обнаружить только по пятнышку на белье
- жжение при попадании мочи на вульву
 Особенность микоплазменных вагинитов – слабо выраженные симптомы, многие женщины их вообще не замечают. Слизистые покровы влагалища и вульвы через неделю после секса могут покраснеть, отекать. Могут появиться обильные серозные или серозно-гнойные выделения. Скорее всего такие симптомы вызваны другой патогенной флорой.
Особенность микоплазменных вагинитов – слабо выраженные симптомы, многие женщины их вообще не замечают. Слизистые покровы влагалища и вульвы через неделю после секса могут покраснеть, отекать. Могут появиться обильные серозные или серозно-гнойные выделения. Скорее всего такие симптомы вызваны другой патогенной флорой.
Вместе с микоплазмой хоминис часто передаются гонококки, хламидии, трихомонады и возбудители других ИППП. В подобных случаях воспаление протекает остро. Увеличиваются паховые лимфоузлы, чего при изолированном заражении M. hominis не бывает.
Цервицит
Воспаление эпителия, выстилающего канал шейки матки, еще менее заметно, чем вагинит и кольпит. Некоторые женщины чувствуют дискомфорт в нижней части живота, малом тазу, усиливающийся в середине месячных. Иногда отмечаются скудные, капельного характера, выделения из наружных половых органов. На этом – все.
Если цервицит протекает ярко, с болью, обильными выделениями, то его причиной стала не Mycoplasma hominis, а другая флора: M. genitalium, гонококки и так далее.
Сальпингит и сальпингоофорит
Микоплазмы способны на поверхности сперматозоидов быстро проникать во внутренние половые органы женщины. Поэтому воспаление маточных труб (сальпингит) отдельно, и в сочетании с поражением яичников (сальпингоофорит), далеко не редкость.
Инкубационный период при этом немного сокращается. Воспаление можно заметить по слабо выраженному дискомфорту в нижней части живота.
Со временем присоединяются расстройства менструаций: сбивается цикл, месячные становятся более обильными, более болезненными.
Эндометрит, параметрит
Благодаря постоянному обновлению эндометрия во время месячных, существенный вред матке не наносится.
Многие женщины даже не замечают никакого дискомфорта и считают себя полностью здоровыми. Так продолжается до момента зачатия.
Задержка обновления эндометрия приводит к тому, что он колонизируется микоплазмами, теряет свою функциональность.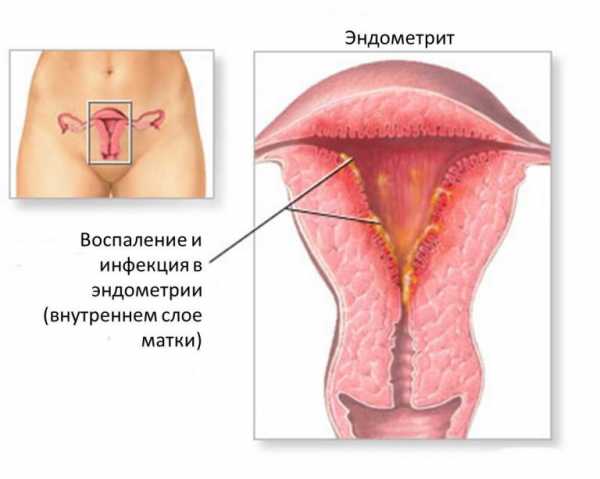 По статистике, до 40% случаев замирания плода на ранних сроках связаны с не диагностированной вовремя микоплазменной инфекцией.
По статистике, до 40% случаев замирания плода на ранних сроках связаны с не диагностированной вовремя микоплазменной инфекцией.
Воспаление околоматочной клетчатки (параметрит), микоплазмой хоминис провоцируется редко. Протекает без выраженной клинической картины.
Могут беспокоить жалобы на дискомфорт внизу живота, легкое недомогание, небольшое повышение температуры тела.
Пельвиоперитонит
Редкий процесс, когда возбудители на сперматозоидах (чаще) или другими путями (с лимфой, реже) проходят через маточные трубы и попадают на брюшину, выстилающую полость малого таза.
В подобных случаях отмечается боль внизу живота, становится болезненным мочеиспускание, повышается температура.
Уретрит и цистит
Изолированный уретрит у женщин встречается редко, более характерно для них сочетание уретрита и цистита.
При этом обращают на себя внимание такие явления:
- учащение позывов к мочеиспусканию
- постоянный дискомфорт в области мочевого пузыря
- болезненность и жжение при мочеиспускании
Из-за раздражения мочой воспаленных слизистых оболочек вульвы, в паузах между походами в туалет остается беспокоящий и досаждающий зуд половых органов.
Отсроченные проявления у женщин
Для всех ранних процессов, вызываемых микоплазмой хоминис у женщин, характерно вялое, скрытое и часто бессимптомное течение. Но это не означает, что инфекция проходит бесследно и не сказывается на здоровье в дальнейшем.
Длительное носительство Mycoplasma hominis, а вернее – тлеющее воспаление внутренних половых органов женщины, приводит к нескольким серьезным проблемам:
- зарастание маточных труб спайками – трубное бесплодие
- хроническая интоксикация организма
- проблемы с зачатием, ранние выкидыши
- патология беременности
- риски обострения генитальных инфекций при малейших эпизодах ослабления иммунитета
Суставные проблемы для заражения микоплазмой хоминис не характерны, тем не менее – встречаются. Причина в микст-инфекции.
Женщины очень редко заражаются изолированно штаммом M. hominis, обычно одновременно «цепляются» сразу несколько ИППП. В таком случае, спустя 6-10 месяцев после заражения могут начать болеть суставы.
Что касается бесплодия, то оно имеет двоякую природу. Одним женщинам не удается зачать, потому что яйцеклетка не проходит в полость матки через запаянные маточные трубы. Другие сталкиваются с постоянными выкидышами.
Вред микоплазмы хоминис при беременности заключается в том, что микробы обсеменяют плаценту. Она при этом воспаляется, местами некротизируется. Такие повреждения приводят к хронической фето-плацентарной недостаточности с гипотрофией и аномалиями развития плода.
Также опасны роды через естественные родовые пути: если младенец не заразится внутриутробно, то при родах такое случится точно. А это опасно в плане тяжелых респираторных форм микоплазменной инфекции у новорожденных. Они, как правило, ослаблены, и прогноз в подобных случаях достаточно сложный.
Из-за таких особенностей, всем женщинам со сложностями в зачатии или вынашивании, рекомендуется пройти обследование на предмет микоплазмоза.
Диагностика
Традиционные методы, используемые для диагностики бактериальных инфекций, в отношении микоплазм часто пасуют. Причина – особенности строения этих микроорганизмов. Очень мелкие размеры, расположение прямо на клеточной мембране эпителия или даже внутриклеточная локализация возбудителей.
В связи с этим, оптимальными считаются четыре подхода:
- специальные техники микроскопии
- серодиагностика
- генодиагностика
- культуральный метод
У каждого из них есть свои особенности, недостатки и преимущества. Поэтому врачам венерологам приходится подбирать диагностический метод индивидуально для каждой пациентки.
Показания для обследования женщин
Скрининг, массовое обследование, из-за описанных выше сложностей, не делается.
Показаниями к проведению лабораторных тестов являются:
- хронические рецидивирующие воспалительные явления со стороны репродуктивной системы
- беспокоящий зуд половых органов
- расстройства месячных
- проблемы с зачатием
- ранее отмечавшиеся выкидыши на ранних сроках
- признаки воспаления (кольпит), выявленные при визуальном профилактическом осмотре в зеркалах
В отдельных случаях врачи могут назначать обследование на микоплазмы хоминис при суставной патологии, ассоциированной с инфекционным процессом половых органов.
Микроскопия
Привычная окраска по Граму и другие варианты в отношении выявления микоплазм абсолютно не эффективны. Единственно, что можно заметить в мазке – это признаки воспаления, кольпита или цервицита. Но это не означает, что у врача венеролога нет возможности сделать быстрый анализ мазка на микоплазмы хоминис. Для этого придумали реакцию иммунофлюоресценции.
Прямая (РПФ) и непрямая (РНИФ) позволяют обнаружить видоспецифические антигены микробов. То есть анализ показывает, что воспаление у женщины вызвали именно микоплазмы хоминис, а не другие представители этого семейства. Вкратце – образец (мазок из уретры, влагалища или цервикального канала) обрабатывают сывороткой, содержащей меченые люминофором антитела к Mycoplasma hominis.
То есть анализ показывает, что воспаление у женщины вызвали именно микоплазмы хоминис, а не другие представители этого семейства. Вкратце – образец (мазок из уретры, влагалища или цервикального канала) обрабатывают сывороткой, содержащей меченые люминофором антитела к Mycoplasma hominis.
После промывания препарата, образец смотрят под микроскопом в ультрафиолетовом освещении. Если лаборант находит 10 и более светящихся гранул, результат считается положительным.
Иммунофлюоресценция отнимает всего 1,5-2 часа и по скорости не имеет себе равных.
Положительные результаты не оставляют места сомнениям: нужно лечиться. Но на отрицательные результаты РНИФ или РПФ при наличии явных признаков воспаления половых органов, опираться особо не стоит. Так как при низкой степени обсеменения микоплазмы могут просто не попасть в образец для исследования. Тогда врач венеролог продолжает диагностический поиск.
Серодиагностика
Непосредственно в кровь возбудители практически никогда не попадают, чтоб это случилось, иммунитет должен практически отсутствовать. Также иногда развивается послеродовая септицемия.
Зато антитела к этим возбудителям появляются в крови уже спустя несколько дней от момента заражения.
Диагностическая ценность серологических методов состоит в том, что с их помощью можно контролировать эффективность назначенного лечения: по мере очищения организма женщины от микоплазм, концентрация антител (титр) к ним будет снижаться. Такая информация очень важна в плане подготовки к беременности.
Если ранее отмечались эпизоды невынашивания, а при первичном обследовании в анализах выявлены высокие титры антител к Mycoplasma hominis. Диагностический материал – венозная кровь. Искомый компонент – видоспецифичные иммуноглобулины (антитела к микоплазмам) или антигены возбудителей.
Искомый компонент – видоспецифичные иммуноглобулины (антитела к микоплазмам) или антигены возбудителей.
Применяемые методы:
- Реакция агрегат-гемагглютинации (РАГА). Проводится за 3-4 часа, результат трактуется по 4-крестной системе (отрицательный, слабоположительный, положительный, резкоположительный). Допускается оценка титров – количественный анализ
- Иммуноферментный анализ (ИФА). Достаточно распространен и изучен, обладает отличной чувствительностью. Но такие анализы на микоплазмы хоминис требуют до суток времени на обработку. Широкий диапазон титрования (до 1 к 200) и аппаратная детекция результатов реакции делают ИФА очень востребованным
- Реакция пассивной гемагглютинации. Похожа на РАГА, но вместо антигенов микоплазмы хоминис, РПГА рассчитана на поиск антител к ним. Результат трактуется также по 4-крестной системе, минимальный диагностический титр – 1:32
Назначают такие анализы врачи венерологи, гинекологи.
Первые для того, чтоб найти источник хронического воспаления, зуда и дискомфорта в области половых органов женщины.
Вторые же, хотят оценить риски для зачатия и успешного протекания беременности в отношении женщин с неблагоприятными исходами предыдущих вынашиваний.
Недостаток серологических анализов на микоплазмы хоминис в недостаточно высокой специфичности. То есть результаты могут быть положительными при выявлении М. genitalium, М. orale, М. primatum, М. fermentans или U. urealyticum. Но возможность отслеживать по динамике титров эффективность лечения не позволяет отказываться от таких методов.
Генодиагностика
Здесь имеются в виду молекулярно-генетические методики. Наиболее известная и распространенная – ПЦР (полимеразно-цепная реакция). Основана на поиске уникальных последовательностей ДНК, присущих только микоплазмам хоминис.
Преимуществом является высокая точность результатов, быстрое проведение. Также плюс, что в качестве диагностического материала используется мазок.
Недостаток – существенная стоимость и редкие случаи ложноположительных срабатываний на погибшие в процессе лечения микоплазмы.
Альтернативой являются новые методы, основанные на поиске уникальных РНК. Такие тесты тоже высокочувствительны и исключают ложные срабатывания. Но стоят дорого и потому широкого клинического распространения пока не получили.
Культуральный способ
Если бы не длительность постановки, то этого метода хватало бы врачам венерологам с лихвой.
Диагностическая ценность посева несомненна:
- широкий выбор диагностического материала – мазок, моча, цервикальный соскоб, околоплодные воды
- высочайшая чувствительность
- непревзойденная специфичность
- оценка медикаментозной стойкости возбудителей, выявленных у конкретной пациентки
- возможность оценки динамики заболевания и отклика на лечение
Суть проста. Собранный диагностический материал помещают на специальные питательные среды, на которых ничто кроме микоплазм хоминис расти не может. Дальше ставят на культивацию в термостат и спустя 2-7 суток оценивают результат. Кроме дорогостоящего ПЦР в реальном времени, только культуральный посев позволяет провести грань между здоровьем, носительством и болезнью.
Показатель называется КОЕ (колониеобразующие единицы).
Отображает число колоний микоплазм, выросших из 1 мл диагностического материала на питательной среде:
- нет роста – норма, женщина здорова
- КОЕ мочи меньше 10 в 3 степени, а КОЕ мазка меньше 10 в 4 степени, расценивается как условная норма, вопрос о необходимости лечения решается индивидуально
- КОЕ больше указанных выше цифр – у женщины микоплазмоз, терапия необходима
При положительном результате выделенную чистую культуру пересевают и проверяют на чувствительность к отдельным антибиотикам. Это отнимает еще несколько дней. Зато позволяет исключить из курса терапии неэффективные препараты.
Заменив их теми, к которым сохранена чувствительность микоплазм у пациентки индивидуально.
Лечение у женщин
Решение о начале терапии микоплазмоза принимает врач. Поэтому при малейших признаках воспаления половых органов или расстройств месячных, женщине следует показаться специалисту венерологу, гинекологу.
Поводов для назначения лекарств два:
- данные анализов об активном размножении микоплазм хоминис (высокий титр иммуноглобулинов в крови, большое число КОЕ в мазке)
- сомнительные данные анализов (умеренные титры и КОЕ), но явные, заметные при осмотре признаки воспаления – кольпит, цервицит и так далее
В идеале, схема лечения должна составляться после получения результатов чувствительности микоплазмы у конкретной женщины.
Если же времени ждать нет, то допускается назначение антибиотиков по одной из рекомендованных Минздравом схем:
- Тетрациклин по 500 мг 2 раза в день, 3 дней
- Азитромицин по 250 мг один раз в день, 3 дней
- Ципрофлоксацин по 500 мг 1 раз в день, 3-5 дней или по 750 мг дважды в день на протяжении 2 дней
- Офлоксацин по 200 мг дважды в день на 2-5 дней
- Доксициклин по 100 мг в день на 3-5 дней
Если анализы точно показывают микоплазму хоминис, то не следует применять эритромицины. Этот микроорганизм к ним стоек. Такие назначения допускаются при рутинном лечении или в плане подготовки к беременности.
Большинство препаратов применяются перорально, в виде таблеток.
Хороший эффект дает попутное местное лечение вагинальными свечами на основе антибиотиков.
Парентеральные формы лекарств (уколы, капельницы) обычно не требуются.
Острая инфекция протекает в основном благоприятно. При хроническом течении необходимость в уколах тоже невысока. Зато в виде инъекций часто выпускаются вспомогательные препараты – иммуномодуляторы, витамины.
Также бывают нужны уколы для лечения сопутствующих венерических инфекций.
Беременность и лечение
К женщинам «в положении» необходим особый подход. Системную терапию (в виде таблеток и уколов) из-за рисков для плода стараются не назначать. Тогда основные мероприятия отводятся местному лечению, санации родовых путей женщины.
Тогда основные мероприятия отводятся местному лечению, санации родовых путей женщины.
Допускается применение свечей на основе азитромицина или других, активных в отношении микоплазмы хоминис препаратов.
Что касается ванночек с антисептиками, использования ферментов, то сейчас такие назначения носят индивидуальный характер. Например, при высокой устойчивости возбудителей к традиционным антибиотикам.
Комплексный подход к лечению
Опытный и квалифицированный венеролог всегда поможет консультацией, полноценным обследованием и эффективным лечением.
Избавиться от M. hominis надолго можно, если:
- обследовать и лечить полового партнера женщины
- предвидеть возможные осложнения лечения (дисбактериоз) и предупредить их
- вести пациентку под строгим лабораторным контролем эффективности терапии
- провести после окончания курса контрольные анализы крови и мазков с получением негативных результатов
Проблема в том, что в наше время каждый незащищенный сексуальный контакт представляет риск в плане заражения микоплазмой хоминис.
Так что только барьерные методы контрацепции оказываются для женщин эффективным средством профилактики при контакте с зараженным мужчиной.
И еще очень полезна своевременная консультация квалифицированного венеролога. Особенно, если микоплазма снова вскоре обнаружилась после лечения. Это обычно является следствием игнорирования комплексного терапевтического подхода, описанного чуть выше.
При подозрении на микоплазму хоминис обращайтесь к автору этой статьи – венерологу в Москве с многолетним опытом работы.
Микоплазмоз у женщин
Урогенитальный инфекционный процесс, способный вызвать уретрит, вагинит, цервицит, эндометрит, сальпингит либо аднексит. Возбудителями заболевания являются анаэробные бактерии рода Mycoplasma hominis или Mycoplasma genitalium. Инфекция длительное время может протекать латентно. К основным симптомам недуга относят: генитальный зуд, жжение во время мочеиспускания, прозрачные необильные бели, болевые ощущения в нижних сегментах живота или в области поясницы, межменструальные кровотечения, привычный выкидыш и бесплодие. Чтобы установить и подтвердить диагноз, врач анализирует клиническую картину, собирает анамнез, проводит гинекологический осмотр и направляет больного на дополнительные лабораторные и инструментальные обследования. В рамках диагностики могут выполнять полимеразную цепную реакцию, бактериологический посев, антибиотикограмму, микробиологический анализ, иммуноферментный анализ и ультразвуковое исследование. Если в организме женщины обнаружены бактерии, но не наблюдается воспалительный процесс, лечение отсутствует. Терапию проводят лишь в случае урогенитальных воспалений, бесплодия либо планирования беременности. Заболевание лечат антибактериальными препаратами тетрациклиновой, цефалоспориновой и фторхинолоновой группы, а также макролидами и аминогликозидами.
Причины микоплазмоза у женщин
Возбудителями недуга являются мельчайшие бактерии рода Mycoplasma hominis или Mycoplasma genitalium. Чаще всего женщина инфицируется во время незащищенного полового акта либо орально-генитального контакта. Болезнь также может сопровождаться кандидозом, хламидиозом, генитальным герпесом, трихомониазом и гонореей. Также микоплазмоз передается контактно-бытовым путем через полотенца, мочалки, постельное белье и сидение унитаза. Существует вероятность передачи микоплазм ребенку в период гестации либо во время родоразрешения.
Симптомы микоплазмоза у женщин
У каждой 10-й пациентки, заболевание протекает бессимптомно, однако стресс-факторы могут спровоцировать проявление инфекционного процесса. Чаще всего первые признаки недуга появляются спустя 2 недели после заражения, но иногда могут возникнуть и через 2 месяца. Урогенитальная инфекция может быть представлена вульвовагинитом, цервицитом, эндометритом, сальпингитом, оофоритом, аднекситом, уретритом, циститом и пиелонефритом. Клиническая картина может существенно отличаться в зависимости от типа недуга. При вагините или цервиците симптоматика выражается необильными прозрачными выделениями из половых путей, зудом, жжением во время мочеиспускания, а также болью во время полового акта. Если воспалена матка и придатки, у пациентки возникают болевые ощущения в нижних сегментах живота и в области поясницы. Цистит и пиелонефрит проявляются фебрильной температурой, болезненным мочеиспусканием, резями в животе и болями в пояснице. При эндометрите отмечаются межменструальные кровотечения и нарушения менструального цикла.
Диагностика микоплазмоза у женщин
Чтобы установить и подтвердить диагноз, врач анализирует клиническую картину, собирает анамнез, проводит гинекологический осмотр и направляет больного на дополнительные лабораторные и инструментальные обследования. В рамках диагностики могут выполнять полимеразную цепную реакцию, бактериологический посев, антибиотикограмму, микробиологический анализ, иммуноферментный анализ и ультразвуковое исследование. Всем женщинам, которые планируют беременность необходимо обязательно сдать анализы на выявление микоплазмы.
Лечение микоплазмоза у женщин
Терапию проводят лишь в случае урогенитальных воспалений, бесплодия либо планирования беременности. Заболевание лечат антибактериальными препаратами тетрациклиновой (тетрациклин, доксициклин), цефалоспориновой и фторхинолоновой группы, а также макролидами и аминогликозидами. Локально применяются вагинальные мази либо таблетки с клиндамицином и метронидазолом. Медикаментозная схема может дополняться противогрибковыми средствами, иммуномодуляторами, поливитаминными комплексами, эубиотиками. Важно вылечить болезнь не только у женщины, но у ее полового партнера. В период гестации, если инфекционный процесс не представляет опасности для беременной и плода, терапию не проводят.
Профилактика микоплазмоза у женщин
Специфические методы профилактики не разработаны. Необходимо использовать барьерные контрацептивы при половом акте, а также регулярно проходить гинекологические обследования, чтобы своевременно выявлять и лечить урогенитальные инфекции.
причины, признаки и симптомы, диагностика и лечение
Микоплазмоз представляет собой инфекционное заболевание, которое вызывают микоплазмы. Это мельчайшие микроорганизмы, занимающие промежуточное положение между бактериями и вирусами. Помимо инфицирования органов репродуктивной системы человека, они могут поражать дыхательную систему, вызывая респираторные заболевания. Каковы же причины возникновения и симптомы микоплазмоза? Является ли это заболевание опасным? Каковы принципы его диагностики и лечения? Ответы на эти вопросы приведены ниже.
Причины возникновения микоплазмоза у женщин
Mycoplasma hominis относится к числу условно-патогенных микроорганизмов, входящих в состав вагинального биоценоза женщины. К увеличению ее количества и преобладанию над полезной микрофлорой могут привести следующие предрасполагающие факторы:
- Снижение защитных сил организма, вызванное переохлаждением, хроническим стрессом, несбалансированным питанием, иммунодефицитными состояниями.
- Беременность. Если инфекция была выявлена во время вынашивания ребенка, возникает дополнительная опасность инфицирования малыша во время его прохождения по родовым путям. В таком случае говорят о натальном пути заражения микоплазмозом. Новорожденные девочки более подвержены подобному инфицированию по сравнению с мальчиками.
Микоплазмоз при беременности опасен также тем, что может привести к проблемному течению и невынашиванию беременности.
- Изменение соотношения полезных и условно-патогенных микроорганизмов, обусловленное изменением вагинальной кислотности.
В отличие от Mycoplasma hominis, Mycoplasma genitalium является представителем патогенной флоры. Заражение этим микроорганизмом происходит исключительно половым путем.
Симптомы и признаки микоплазмоза у женщин
Данное заболевание часто протекает бессимптомно (в особенности это касается хронического микоплазмоза). Для его активации и появления характерных признаков необходимо снижение иммунитета. В таком случае болезнь можно узнать по следующим симптомам:
- Появление необильных прозрачных или серовато-белых вагинальных выделений, сопровождающихся зудом и жжением во влагалище.
- Болезненность, возникающая во время или после полового акта.
- При распространении инфекции на матку и придатки возможны боли в нижней части живота. Боль может иррадиировать в область крестца и поясницы. Возможен подъем температуры тела до субфебрильных отметок.
- Если инфекционный процесс при урогенитальном микоплазмозе распространился через уретру на мочевой пузырь или почки, возможно развитие цистита и пиелонефрита. В таком случае пациентка жалуется на частые позывы к деуринации, боль в поясничном отделе спины, повышение температуры тела.
Лечение микоплазмоза у женщин
Так как данное заболевание часто имеет смазанную симптоматику, для постановки точного диагноза важно проведение анализов на микоплазмоз. Это может быть исследование методом ПЦР венозной крови или соскоба, полученного из урогенитального тракта. Также можно возможно проведение лабораторных исследований методами ИФА, РИФ и бак. посева на микоплазмоз.
Если во время обследования у женщины были обнаружены Mycoplasma hominis, вопрос о необходимости лечения является спорным, так как эти микроорганизмы входят в состав вагинального биоценоза. Кстати, подобное утверждение актуально и для уреаплазмоза.
Если же анализы показали наличие Mycoplasma genitalium, лечение необходимо. Для его проведения используется прием внутрь антибиотиков, иммуномодуляторов, витаминных комплексов. Для местного применения назначают вагинальные спринцевания, интравагинальное введение суппозиториев, гелей и кремов.
Терапию должна проходить не только женщина, но и ее партнер. Если мужчина не пройдет лечение, возможно повторное заражение. После окончания курса лечения обоим партнерам необходимо сдать повторные анализы на микоплазмоз для оценки эффективности терапии.
Для получения консультации гинеколога в СПб при подозрении на микоплазмоз вы можете обратиться в медицинские центры «ЭкспрессМедСервис»
Источники:- Кубанова A. А., Рахматулина М. Р. Урогенитальные инфекционные заболевания, вызванные генитальными микоплазмами. Клинические рекомендации. Вестн. дерматологии и венерологии. – 2009. – № 3. – С. 78-82.
- Немченко О. И. Урогенитальный микоплазмоз (обзор литературы). Consilium Medicum. – 2007. – № 1. – С. 45-51.
- В. Н. Прилепская, В. И. Кисина, Е. В. Соколовский. К вопросу о роли микоплазм в генитальной патологии. Гинекология. –2007. –Т. 9, №1. – С. 31-38.
- Раковская И. В. Персистенция Mycoplasma hominis и Ureaplasma urealyticum в организме инфицированных животных. И. В. Раковская, Л. Г. Горина, О. И. Бархатова и др. Журн. микробиологии, эпидемиологии и иммунологии. –2009. – № 4. – С. 81-85.
- Bayraktar M. R. Prevalence and antibiotic susceptibility of Mycoplasma hominis and Ureaplasma urealyticum in pregnant women. M. R. Bayraktar, I. H. Ozerol, N. Gucluer, O. Celik. Int. J. Infect. Dis. – 2010. – Vol. 14, No 2. – P. 90-95.
- Berger A. Intrauterine infection with Ureaplasma species is associated with adverse neuromotor outcome at 1 and 2 years adjusted age in preterm infants. A. Berger, A. Witt. J.of perinatal. medicine. – 2008. – Vol. 37, No 1. – P.72-78.
- Мандельштам А. Э. Семиотика и диагностика женских болезней, Л., Медицина, 1976. Манухин И.Б., Тумилович Л.Г., Геворкян М.А. Клинические лекции по гинекологической эндокринологии: Руководство для врачей. 2-е изд. // И.Б. Манухин, Л.Г. Тумилович, М.А. Геворкян. – 2007. – 320 с.
Микоплазмоз у женщин: причины возникновения, симптомы, лечение
Микоплазмоз является инфекционным заболеванием, передающимся половым путем. Вызывают его микоплазмы. Эти организмы осуществляют внутриклеточный паразитизм, однако иногда они жить и в бесклеточной среде. Они занимают место между одноклеточными и вирусными или бактериальными инфекциями, поэтому выявить заражение оптическим микроскопом невозможно. Микоплазмоз у женщин, причины возникновения которого заключаются в основном в половом контакте, имеет свои особенности.
Так как эти организмы не могут жить самостоятельно, микоплазмы на продолжении долгого времени могут находиться в микрофлоре внутренних органов и никаким образом не выдавать себя. Чаще всего инфицированию подвергаются женщины. От микоплазмоза страдает слизистая половых органов или дыхательных путей. Заболевание поражает бронхи, горло, легкие, шейку матки, влагалище и мочеиспускательный канал. Продолжительность инкубационного периода болезни 5–20 дней.
Виды микоплазмоза
Микоплазмоз у женщин делится на несколько видов, исходя из которых выделяют разные причины и симптомы его возникновения. Отмечают также, что эти организмы бывают как условно-патогенными, так и абсолютно-патогенными возбудителями.
Заражение вызывают всего четыре вида микоплазм:
- Mycoplasma genitalium;
- Mycoplasma hominis;
- Ureaplasma urealiticum;
- Mycoplasma pneumonia.
Первые три из них приводят к урогенитальным заболеваниям, а последний – к респираторным болезням. Урогенитальный тип инфекции возникает вследствие незащищенного полового акта и не имеет бытового характера.
Это заболевание может протекать без симптомов или же иметь острую или хроническую форму. Проявляется этот вид инфекции в виде воспаления на слизистой влагалища или мочеиспускательного канала.
Респираторный вид бактерий поражает дыхательные органы. Такая разновидность инфекции попадает в организм воздушно-капельным или контактно-бытовым путем. Предрасполагающим фактором для заражения являются генетические особенности, но приобретенный иммунитет после избавления от недуга сохраняется десять лет.
Причины микоплазмоза у женщин

Причины воспаления урогенитального микоплазмоза у женщин абсолютно разные.
- Незащищенный половой акт с инфицированным мужчиной. Заразиться можно вследствие вагинального, анального и даже орального контакта.
- Использование общих полотенец и постельного белья.
- Несоблюдение гигиены в бассейне, ресторане, спортзале и других публичных местах.
Микоплазмоз у женщин может протекать в латентной форме, но если активизации возбудители может перейти в острую. Причины, провоцирующие острую форму инфекции у женщин:
- переохлаждение;
- стресс;
- снижение иммунитета;
- переутомление;
- изменение гормонального фона во время беременности;
- неправильный образ жизни;
- беспорядочные половые связи.
К урогенитальному микоплазмозу у женщин может привести нарушенная микрофлора влагалища и наличие возбудителей других заболеваний, например, трихомониаза, гонореи, хламидиоза или герпеса.
Причиной респираторного микоплазмоза может быть заражение от другого больного или же переносчиков бактерий, то есть тех же домашних животных.
Симптомы и последствия микоплазмоза

Чаще всего микоплазмоз у женщин протекает без особенных симптомов, но могут быть признаки воспалительного процесса в организме женщины:
- выделения желтого или прозрачного цвета, имеющие неприятный запах;
- поясничные боли;
- чувствительность и боль во время полового акта;
- проблемы с мочеиспусканием.
Признаки микоплазмоза появляются через месяц после инфицирования, что осложняет диагностику заболевания. Косвенным симптомом микоплазмоза у женщин также может быть развитие других гинекологических проблем – сальпингита, эндометрита, уретрита, вагинита или аднексита.
Очень важно вовремя обратиться к доктору и получить необходимое лечение, так как микоплазмоз у женщин может иметь довольно сильные последствия в виде острых гинекологических заболеваний, аутоиммунных болезней, бесплодия.
Симптомами респираторного микоплазмоза являются заболевания дыхательной системы: пневмония, трахеит, бронхит и фарингит.
Признаками болезни также может быть наличие:
- кашля;
- скудной мокроты;
- температуры;
- першения в горле;
- заложенность носа;
- гиперемии слизистой глотки и рта.
Иногда наблюдается сухой хрип и жесткое дыхание.
Микоплазмоз при беременности

Единой точки зрения на протекание инфекции во время вынашивания плода нет. Одни гинекологи считают, что микоплазмоз у беременных женщин может иметь очень серьезные последствия, если ей не оказана своевременная помощь.
Они утверждают, что микоплазмоз у беременных женщин может быть чреват:
- есть риск самопроизвольного аборта;
- плод может заразиться и даже погибнуть;
- у ребенка будут врожденные пороки;
- после родов у новорожденного возникнет сепсис;
- дети родятся с массой тела ниже нормы;
- в послеродовой период воспалиться матка.
Другие же врачи настаивают на том, что никакой опасности эта болезнь для беременных не представляет. Они утверждают, что микоплазмы есть у 15-25% беременных женщин, а последствия для плода возникают только в 5-20% случаев и только при определенных условиях.
Причины возникновения заболевания у беременных женщин:
- наличие других патогенных микроорганизмов;
- низкий иммунитет;
- сильное поражение половых органов.
Чтобы выявить заболевание, необходимо обратить внимание на такие симптомы:
- мочеиспускание сопровождается зудом и жжением;
- половой акт вызывает болевые ощущения;
- болит низ живота;
- из влагалища выделяется желтоватая масса;
- околоплодные воды отходят раньше времени;
- тревожит высокая температура.
Если есть подобные симптомы, следует обязательно и незамедлительно обратиться к врачу, чтобы обезопасить себя и плод от возможных последствий.
Лечение

Выявив микоплазмоз, следует пройти полный курс лечения, при этом лечиться надо и женщине, и ее партнеру. Врач прописывает прием антибиотиков. Главными помощниками в терапии являются средства тетрациклинового ряда, макролиды и фторхинолоны. Также может назначаться использование свечей с метронидазолом и спринцевания.
Иногда во время терапии возникают грибковые инфекции и дисбактериоз. Для того чтобы избежать этого, врач может посоветовать прием противогрибковых средств и эубиотиков. На время терапии следует отказаться от любых половых контактов.
Беременным женщинам прописывают средства локального действия: свечи, спринцевания, препараты для орошения горла. Лечение можно начинать не раньше, чем на 14 неделе беременности.
Профилактика микоплазмоза
Чтобы быть полностью уверенным в избавлении от недуга, надо строго соблюдать все рекомендации врача и не пытаться каким-либо образом изменять режим приема лекарств или менять их виды. Ни в коем случае нельзя прерывать или досрочно прекращать лечение, так как отсутствие симптомов инфекции не является гарантией выздоравливания. После курса терапии надо пройти повторное обследование.
Народная медицина в лечении микоплазмоза, по версии врачей, является абсолютно неэффективной и может только несколько притупить неприятные симптомы. Чтобы избежать рецидива заболевания следует прибегнуть к некоторым профилактическим мерам:
- вступать в половую связь исключительно с одним мужчиной;
- обязательно использовать барьерные контрацептивы;
- проходить профилактический гинекологический осмотр;
- своевременно лечить другие половые заболевания;
- поддерживать иммунитет.
Микоплазмоз является сложным заболеванием, а самое сложное в его диагностировании – отсутствие характерных симптомов. Он может иметь достаточно серьезные последствия для женского здоровья, особенно если болезнь протекает во время беременности, поэтому очень важно вовремя обнаружить инфекцию и начать лечение. Увериться в полном излечении от недуга можно только после прохождения полного курса терапии и повторного исследования.
Микоплазма хоминис у женщин: симптомы, осложнения и лечение.
Микоплазма хоминис у женщин – один из часто встречающихся возбудителей воспалительных заболеваний урогенитального тракта.
Микроорганизм передается половым путем.
После инфицирования болезнь может долгое время протекать в латентной форме.
Обострение происходит обычно при воздействии предрасполагающих факторов.
Это снижение иммунитета, применение глюкокортикоидов или иммунодепрессантов, беременность, роды, хирургическая операция, тяжелое соматическое заболевание.
Воспаление мочеполовой системы возникает в самые неподходящие моменты, когда организм ослаблен.
Поэтому от микоплазмы хоминис желательно избавляться заблаговременно.
Эта бактерия может быть выявлена в урогенитальном тракте при профилактическом обследовании.
Симптомы микоплазмы хоминис у женщин
Микоплазма хоминис может вызывать воспалительные процессы влагалища, уретры и цервикса.
Она нередко распространяется и на внутренние половые органы.
Этот микроорганизм часто обнаруживаются у пациенток, страдающих хроническими воспалительными заболеваниями органов таза.
Более высокая частота обнаружения микоплазмы хоминис у женщин с бесплодием говорит о том, что бактерия негативно влияет на фертильность.
Основные симптомы, которые возникают в остром периоде:
- зуд половых органов
- покраснение
- слизистые или слизисто-гнойные выделения, обычно не обильные
- боль при половом акте
- болезненное мочеиспускание
- императивные или частые позывы
Микоплазма хоминис может осложнять течение других венерических болезней: гонореи, трихомониаза, хламидиоза.
Она часто выделяется из влагалища пациенток, страдающих бактериальным вагинозом.
Риск этой патологии возрастает даже при бессимптомной персистенции микоплазмы хоминис.
Диагностика микоплазмы хоминис
По клиническим признакам диагноз установлен быть не может.
Потому что многие бактериальные половые инфекции вызывают одни и те же симптомы.
Иногда можно предположить, с каким возбудителем ассоциировано воспаление.
Но точно определить этиологию врач может только при помощи лабораторных анализов.
Традиционно обследование начинают с взятия мазка и его микроскопии.
Но микоплазма хоминис – самый мелкий микроорганизмов среди возбудителей ЗППП.
Она не может быть выявлена при микроскопии.
Тем не менее, бактериоскопическое исследование позволяет:
- установить факт наличия воспаления по увеличению уровня лейкоцитов
- обнаружить признаки дисбиоза влагалища – часто он выявляется на фоне микоплазмоза
- выявить сопутствующую патогенную флору (трихомонады, гонококки, грибки кандида)
Непосредственно микоплазма хоминис может быть определена одним из двух методов:
- ПЦР – обнаруживается ДНК бактерий, определяется концентрация
- посев – материал высеивается на питательную среду, а после появления колоний проводится идентификация микоплазмы
Поводом для обследования могут стать как воспалительные процессы мочеполового тракта, так и желание провериться на скрытые половые инфекции с профилактической целью.
Скрининг выполняют люди, ведущие активную половую жизнь.
Обследование также делают при:
- бесплодии
- перинатальных потерях (выкидышах)
- перед операциями или инвазивными исследованиями
- при подготовке к беременности или ЭКО
ПЦР может обнаружить даже бессимптомную микоплазменную инфекцию.
Обычно это исследование проводят сразу на все часто встречающиеся ЗППП.
Диагноз микоплазмоз ставится только если:
- выявлена микоплазма хоминис
- не выявлены другие патогены
- имеются признаки воспалительного процесса в организме
Если нет симптомов воспаления и повышенных лейкоцитов, микоплазмоз не ставится.
В этом случае констатируется носительство микоплазм.
Такие больные представляют эпидемиологическую угрозу.
Потому что бактерия продолжает распространяться среди половых партнеров.
К тому же, в будущем возможны обострения, осложнения, проблемы с наступлением и вынашиванием беременности.
Поэтому лечение желательно проводить даже при отсутствии симптомов микоплазмоза.
Норма микоплазмы хоминис у женщин
Врачам трудно определиться, когда нужно лечить женщин с обнаруженной микоплазмой, а когда можно ограничиться наблюдением.
Это связано с тем, что многие случаи заболевания протекают без симптомов.
А раз нет воспаления в урогенитальном тракте, то создается впечатление, что и лечить ничего не нужно.
Вместе с тем, задачей системы здравоохранения является стандартизация подходов к обследованию и лечению пациентов.
Любой врач должен чётко понимать, когда он должен проводить терапию, а когда назначение препаратов не требуется.
Поэтому было введено пороговое значение микоплазм по данным лабораторных исследований.
Ориентируясь на него, врач принимает решение, лечить ли пациентку.
Считается, что пороговой концентрацией является показатель 10 в 4 степени копий ДНК в мл.
Исследования показали, что при таком количестве микоплазм воспалительные процессы урогенитального тракта встречаются в 3 раза чаще по сравнению с женщинами, у которых этот микроорганизм выделяется в количестве ниже порогового значения.
Поэтому многие руководствуются именно этими количественными показателями.
При концентрации микоплазм выше 10 в 4 степени, лечение назначают сразу, даже если симптомов нет.
Если бактерий меньше, считается, что риск воспалительных процессов низкий.
Поэтому антибиотикотерапию можно не проводить.
Но сегодня концентрация микоплазмы хоминис у женщины всё реже принимается во внимание при выборе тактики ведения пациентки.
Причин тому несколько:
- хотя риск воспалений ниже, вероятность обострения заболевания сохраняется
- женщина распространяет инфекцию среди своих половых партнеров
- у неё повышается риск бесплодия, воспалительных процессов органов таза, дисбактериоза влагалища
- в случае наступления беременности возникают проблемы с её вынашиванием
- если беременность завершается родами, ребенок может быть инфицирован (у некоторых детей развивается пневмония)
- количественные показатели весьма вариативны: они постоянно меняются под действием внешних и внутренних факторов, и даже зависят от методики взятия мазка
Поэтому при выявлении микоплазмы хоминис лечение у женщин часто назначается сразу.

Исключение составляют лишь ситуации, когда пациентка:
- не планирует беременеть никогда
- не ведет половой жизни или нет оснований считать, что в ближайшем или отдаленном будущем она поменяет партнера
- не планируются операции, диагностические процедуры, нет тяжелых соматических заболеваний, не используются влияющие на иммунитет препараты и нет никаких других рисков, которые повышают вероятность обострения
Но на практике такие пациентки сидят дома и к врачу не ходят.
Если нет симптомов, и нет причин для профилактического обследования, то женщина не сдает анализы и не знает, что у неё есть микоплазма.
Если же обследование было выполнено, на это были какие-то причины.
Они обычно становятся поводом для назначения лечения, направленного на эрадикацию возбудителя.
ПЦР на микоплазму хоминис
В большинстве случаев заболевание диагностируется при помощи ПЦР.
Из урогенитального тракта берут мазки.
Их исследуют, и уже на следующий день можно получить результаты диагностики.
Выдается заключение, в котором указано:
- выявлено ли ДНК микоплазмы хоминис;
- если да, то в какой концентрации.
Обычно одновременно пациентку обследуют на другие инфекции.
Если прочих возбудителей не выявлено, а воспалительный процесс есть, то при выявлении микоплазмы диагностируется микоплазмоз.
Посев на микоплазму хоминис
Посев используется значительно реже.
Он занимает больше времени, дороже стоит.
К тому же, высеяна может быть только микоплазма хоминис, но не гениталиум.
В то время как ПЦР позволяет одновременно проверить пациентку на наличие обоих этих возбудителей.
И всё же посев продолжает использоваться в медицинской практике.
Ведь он имеет минимум два неоспоримых преимущества перед молекулярно-биологическими методами диагностики:
1. Специфичность исследования 100%.
Посев никогда не дает ложноотрицательных результатов.
Потому что если колонии микоплазмы хоминис выросли на питательной среде, это означает, что в женском организме точно есть живые бактерии.
2. Возможность оценки чувствительности к антибиотикам.
Врач может проверить, к каким препаратам чувствительна микоплазма.
Он назначает правильный антибиотик для лечения, который срабатывает почти всегда.
Вероятность излечения заболевания при первом курсе терапии резко возрастает.
Поэтому посев часто делают при неуспешном первом курсе терапии, при хронических формах инфекции или развитии осложнений.
Определение иммуноглобулинов в крови при микоплазмозе
Антитела к микоплазме хоминис не являются прямым подтверждением наличия этой бактерии в организме.
Поэтому серологические исследования не могут быть подтверждающими.
Их результаты в большинстве случаев не являются поводом для назначения лечения.
Но анализы на иммуноглобулины делают как уточняющие тесты.

Обычно исследование проводится одновременно с ПЦР.
Определяются чаще всего два класса иммуноглобулинов: IgM и IgG.
По их наличию или отсутствию, титру (количеству) и динамике можно судить о:
- давности заражения
- активности инфекционного процесса
- вероятности осложнений
- успешности терапии
Первыми появляются иммуноглобулины М.
Они могут быть определены в крови уже через 1-2 недели в минимальных титрах.
То есть, задолго до появления первых симптомов.
Постепенно количество IgM нарастает.
Но они циркулируют в крови недолго.
Уже через 2-3 месяца эти иммуноглобулины не определяются.
Поэтому их отсутствие говорит о том, что острого микоплазмоза у женщины с высокой вероятностью нет.
Она либо вообще не страдает этим заболеванием, либо оно протекает в хронической форме.
Иногда IgM появляются снова на фоне обострения.
Но если они есть, то титры ниже, чем при первичном инфицировании.
У большинства женщин они не определяются на фоне рецидива.
IgG образуются позже.
Минимальные титры могут быть определены через 2-3 недели после заражения.
Они постоянно нарастают.
Максимума достигают в среднем через 2 месяца.
IgG длительно сохраняются в крови даже после излечения болезни.
Но их титр минимальный.
Чтобы анализ крови на антитела к микоплазме хоминис был максимально информативным, исследование проводят:
- с определением минимум двух классов антител: IgG и IgM, иногда дополнительно определяются IgA
- с оценкой титра (концентрации) иммуноглобулинов
- в динамике, с перерывом в 10-15 дней, чтобы понять, нарастает титр иммуноглобулинов или уменьшается
Анализ крови обычно не является основанием для установления диагноза.
Потому что это непрямой метод: он не обнаруживает саму микоплазму хоминис в женском организме.
Часто встречаются ложноположительные или ложноотрицательные анализы.
Бывают случаи перекрестных иммунных реакций, когда антитела образуются даже при отсутствии микоплазмы.
Встречаются и ложноположительные реакции.
У всех людей разная иммунологическая реактивность.
Некоторые к тому же страдают от аутоиммунных заболеваний или иммунодефицитов (ВИЧ).
Все эти состояния искажают результаты тестов.
Лишь изредка по анализу крови ставится диагноз.
Это возможно при сочетании нескольких условий:
- отрицательная ПЦР на микоплазму хоминис
- не выявлено других возбудителей ЗППП
- имеются явные признаки воспаления внутренних половых органов (яичников, матки, фаллопиевых труб)
- обнаруживаются возрастающие титры антител к микоплазме хоминис в крови
Тогда делается вывод, что инфекция протекает в активной форме.
Но бактерии не обнаружены, потому что микоплазма распространилась на вышележащие отделы репродуктивной системы.
При этом она уже не выявляется в нижних отделах мочеполового тракта
Лечение микоплазмы хоминис у женщин
Микоплазмоз лечат антибиотиками.
Эта бактерия чувствительна к таким группам препаратов:
- тетрациклины
- макролиды
- фторхинолоны
Чаще всего назначаются лекарственные средства первых двух групп.
Механизм их действия основан на угнетении синтеза белка.
Это бактериостатические препараты: они не дают бактериальным клеткам делиться, но не уничтожают их.
Поэтому для излечения заболевания нужен длительный курс.

Терапия продолжается минимум 10 дней.
При осложненных или хронических формах микоплазмоза она достигает 2-4 недель.
Чаще всего применяются:
- доксициклин по 100 мг, 2 раза в день
- джозамицин по 500 мг, три раза в день

При хронических формах дополнительно могут быть использованы и другие препараты.
Потому что одни только антибиотики могут не сработать.
Используются ферменты, улучшающие проникновение антибактериальных средств в воспаленные ткани.
Назначаются иммуномодуляторы.
Применяется местное лечение.
Используются свечи с антисептиками.
Иногда требуется промывание уретры антисептическими растворами.
После окончания терапевтического курса подтверждается излеченность.
Для этого врач осматривает женщину, берет мазки.
При бактериоскопии определяют, есть ли повышенные лейкоциты в урогенитальном тракте.
При помощи ПЦР врач оценивает, сохранились ли в организме микоплазмы.
Повторное выявление микоплазм
Иногда лечение оказывается неудачным.
Контрольные анализы показывают, что микоплазма присутствует в мочеполовой системе.
Причин неудач может быть несколько:
1. Изначально неэффективная схема.
Это частое следствие лечения у неопытных врачей.
Либо если терапию назначал доктор, которому не слишком часто приходится иметь дело с микоплазмозом.
Например, это гинеколог или уролог.
Лучше, чтобы терапию подбирал венеролог.
2. Несоблюдение врачебных рекомендаций.
Часто врач назначает человеку схему, которая не работает из-за того, что не соблюдается.
Самые частые варианты:
- человек покупает не все препараты, чтобы сэкономить средства
- принимает меньшие дозы антибиотиков, потому что боится вреда для здоровья или побочных эффектов
- время от времени забывает принять очередную дозу
- заканчивает курс раньше, чем это требуется (обычно вскоре после исчезновения симптомов)
- меняет один препарат на другой (например, на дешевый аналог, который могут любезно предложить в аптеке)
3. Резистентность к антибиотикам.
Иногда бактерия оказывается нечувствительной к используемому препарату.
Нет такого антибиотика, к которому были бы восприимчивы 100% микоплазм.
Поэтому неудачи в лечении случаются, даже при правильно назначенной врачом схеме, которая идеально соблюдается пациентом.
В таких ситуациях проводится посев с антибиотикограммой.
По её результатам назначается повторный курс терапии другими антибактериальными препаратами, к которому микоплазма имеет наиболее высокую чувствительность.
С вероятностью около 95% он оказывается успешным.
Куда обратиться при микоплазмозе
В случае возникновения признаков микоплазмоза, обратитесь в нашу клинику.
У нас можно сдать любые анализы на эту инфекцию.
Одновременно мы проверим вас на сопутствующие ЗППП, так как они обнаруживаются вместе с микоплазмой с вероятностью 40-50% и часто становятся причиной неудач в лечении.
В случае обнаружения патогенов, доктор проведет терапию.
Мы используем современные схемы, куда входят не только антибиотики, но и лекарства, повышающие их эффективность.
Поэтому в большинстве случаев первый курс оказывается эффективным.
Мы успешно лечим даже хронические или осложненные формы микоплазмоза.
После терапии врач снова возьмет анализы для подтверждения излеченности.
Для диагностики и лечения микоплазмы хоминис обращайтесь к автору этой статьи – венерологу в Москве с многолетним опытом работы.
Микоплазма у женщин (микоплазмоз): симптомы, лечение и препараты
В этой статье будет рассмотрена тема микоплазмы у женщин, ее симптомы и лечение. Заражение этой микрофлорой в мире достаточно распространено. Часто оно приводит к невозможности выносить до конца плод у беременных женщин, а родившиеся дети могут иметь отклонения от нормального развития, приобретенные еще в утробе матери.
Содержание статьи
- Профилактика
- Микоплазмоз у беременных
- Правильная гигиена половых органов – как, когда и зачем
- Что такое микоплазма гениталиум
- Респираторный микоплазмоз
- Прогноз и профилактика
- Симптомы
- Диагностика микоплазмоза
- Анализ на микоплазму
- Лечение микоплазмоза
- Какие половые инфекции проходят без лечения
Профилактика
Фотография выделения из половых органов при микоплазмозе
Микоплазмоз у женщин вызывается патогенной флорой под общим названием микоплазма, попадающая в организм женщин во время незащищенных сексуальных контактов, а иногда воздушно-капельным, бытовым путем или во время родов, от матери, переносчика инфекции. Микоплазма не относится ни к бактериям, ни к вирусам, ни к грибкам и имеет очень маленькие размеры. Этот вид микроорганизмов бывает 3-х видов: genitalium, hominis и ureaplasma urealiticum.
Заболевание может иметь латентные, скрытые состояния, это происходит при поражении наружных генитальных органов. Открыто болезнь проявляется в случаях снижения иммунитета или присутствия гормональных нарушений, например, после абортов, при беременности и пр. Иммунитет же понижается из-за стрессов, плохого питания, накопленной усталости, лекарств, и плохих условий жизни.
Женщины чаще всего заражаются микоплазмами гениталиум или хоминис, тела которых поселяются на поверхности или внутри слизистой оболочки влагалища и проникают внутрь клеток женского организма. Ярко выраженных симптомов заболевания часто не бывает. Однако, примерно через неделю — две инкубационного периода, инфекция может поразить урогенитальный тракт внутри тела, после чего могут появиться боли внизу живота, зуд половых органов, гнойные выделения, а процессу мочеиспускания будет сопутствовать жжение.
Чтобы не заразиться, необходимо соблюдать правила профилактики микоплазмы у женщин. Для этого достаточно применять надежные контрацептивы при половых контактах и не допускать случайных связей. В быту нельзя пользоваться чужими предметами личной гигиены, а здоровый образ жизни в сочетании со сбалансированным питанием укрепит иммунитет и предотвратит заражение.
Микоплазмоз у беременных
Фото выделений при заболевании
У женщин во время беременности снижается иммунитет, и это может спровоцировать инфицирование микоплазмой, которая способна во время беременности навредить развитию эмбриона, прервать беременность, заразить плод в утробе или при родах. Поэтому при беременности определение симптомов и лечения микоплазмозов у женщин очень важны как для нее самой, так и для будущего малыша.
Микоплазма при беременности лучше всего лечится народными средствами, так как они не вредят ни матери, ни ее будущему малышу, в отличие от медицинских препаратов имеющих побочные действия.
Если беременность планируется заранее, то очень важно предварительно провести все необходимые тесты на микоплазму у женщин, решивших забеременеть. Когда по результатам обследования установлено наличие микоплазмы, то нужно незамедлительно приступать к лечению микоплазмоза у этой женщины.
Если же микоплазма обнаруживается во время беременности, то она лечится только в случае крайней опасности для плода или для матери. Опасность микоплазмоза у беременных женщин заключается в невынашивани плода и составляет более 20%, а у более половины из них дети рождаются с пороками.
О том, что такое микоплазма и чем она опасна для женщин было сказано достаточно, теперь необходимо сказать о том, какая должна быть схема лечения микоплазмы у женщин. У лечащего врача вопрос о том, как лечить микоплазму, всегда актуален.
Трудность лечения заключается в том, что паразит развивается внутри клеток женского организма, где на него трудно воздействовать медпрепаратами. Для выявления причины появления инфекции и возникновения микоплазмоза, женщин, как правило, направляют на тщательное обследование.
Одним из лабораторных методов обнаружения микоплазмы является иммуноферментный анализ крови, который обнаруживает активность (титр) антител (иммуноглобулинов) LgG и LgM к телам микоплазмы, и они помогают определить давность заражения и фазу течения болезни (острая форма или недавнее заражение).
В ранний послеродовой период бывают случаи выявления пневмонии или воспаления легких у новорожденных, происходит это заражение при движении ребенка по родовым путям. Существует также вероятность внутриутробного микоплазменного заражения будущего ребенка от матери страдающей микоплазмозом, что демонстрирует следующее фото:
Причина того, почему микоплазму у женщин очень трудно лечить заключаются в том, что этот организм не имеет своей оболочки, на разрушение которой обычно нацелены многие антибактериальные препараты. К тому же, этот паразит живет внутри клетки человека, которая защищает его от воздействия лекарств. Если народной медициной микоплазмоз не лечится, то тогда при лечении микоплазмоза применяются антибиотики — тетрациклины.
Правильная гигиена половых органов – как, когда и зачем
В предотвращении микоплазмоза, как и других болезней передающихся половым путем, большую роль играют соблюдения правил личной гигиены. Главное здесь – не пользоваться чужими предметами личной гигиены, а также не своим нательным бельем и пр., так как при выделениях из половых путей у зараженных микоплазмозом людей на эти вещи попадают тела микоплазмы, которые потом могут инфицировать тех, кто этими вещами пользуется.
Что такое микоплазма гениталиум
В отличие от микоплазмы хоминис, приводящей к бактериальному вагинозу, пиелонефриту, воспалению придатков матки, микоплазма гениталиум ответственна за такое заболевание, как уретрит, поражающий мочевыводящие пути.
Респираторный микоплазмоз
Причиной респираторного микоплазмоза является заражение микоплазмой по воздуху. В этом случае инфекция микоплазмы, находящаяся в капельках воды в воздухе, попадает внутрь тела здорового человека и поражает дыхательную систему и легкие и приводит к ОРЗ или атипичной пневмонии. В этом случае пневмония у человека не может быть вылечена обычным путем, а потребуется лечение микоплазмоза.
Прогноз и профилактика
При заболевании микоплазмозом прогноз на излечение обычно положительный и полное выздоровление возможно при правильном и своевременном лечении. Но осложнения также вероятны, особенно при беременности, о чем уже говорилось. При проникновении заражения в матку и придатки, может появиться гнойное воспаление, приводящее к бесплодию. Осложнение в мочевыводящих путях приводит к пиелонефриту.
Профилактика заключается в исключении беспорядочных половых связей, а если это случается, то нужно использовать контрацептивы. В быту обязательно соблюдение правил личной гигиены. Важно укреплять иммунитет, не иметь вредных привычек в сочетании с занятиями спортом и сбалансированным питанием.
Симптомы
Симптомы микоплазмы у женщин могут долго не проявляться. Болезнь может иметь скрытую форму и не иметь симптомов, что представляет определенную опасность распространения заболевания на других людей во время половых контактов.
Если болезнь переходит в острую форму, то тогда симптомы микоплазмоза у женщин проявляются в виде: выделений из влагалища; зуда и жжения, а также болей при сексе; жжения во время мочеиспускания; кровотечений между менструальными циклами; болей в нижней части живота и пояснице; головных болей, слабости, постоянной усталости, плохого сна по причине интоксикации.
Диагностика микоплазмоза
Если у женщин при осмотре обнаруживаются признаки микоплазмоза, это еще не факт, что она заражена этим микробом. Для уточнения диагноза ее необходимо тщательно обследовать методами лабораторного анализа.
Анализ на микоплазму
Лабораторный анализ на микоплазму у женщин дает точное подтверждение подозрений на заражение этим микробом.
Самый точный и быстрый метод — это ПЦР (полимеразно-цепная реакция). С ее помощью обнаруживается ДНК микоплазмы в соскобах клеток эпителия и в крови пациентки. Результат становится известен уже через 30 мин. Но эта процедура очень дорого стоит.
Вторым по значимости считается бактериологический посев микрофлоры на биоматериале заболевшей женщины. Это самый точный метод, но результат становится известным только через неделю.
Следующий метод – иммунофлюоресцентное обнаружение антител к микоплазме при помощи специального красителя. Этот анализ на микоплазму относительно недорогой, достаточно быстрый и самый распространенный среди женщин.
После диагностирования заболевания, необходимо начать лечение микоплазмоза у женщин. Назначением лекарств и определением порядка лечения занимается лечащий врач. При этом подбираются такие препараты, которые способны полностью избавить инфицированную женщину от микоплазмоза.
Лечение микоплазмоза
Важно знать, что лечение микоплазмы у женщин при помощи медицинских препаратов можно назначать только после точного установления, что источником болезни является этот патоген.
Основными в схеме лечения являются антибактериальные препараты, способные воздействовать на болезнетворную флору внутри клеток организма пациента. С первого раза вероятность излечения почти стопроцентная, но в более тяжелых случаях требуется пройти повторный курс, а иногда лечение может быть долгим.
Как дополнение к основному лечению можно применять местное лечение, укрепление иммунной системы, физиотерапию и правильную диету, причем лечится не только женщина, но и ее сексуальный партнер. Только в этом случае возможно стопроцентное выздоровление.
Какие половые инфекции проходят без лечения
Среди болезней, передающихся половым путем, существует немало таких, которые могут проходить сами по себе. К таким инфекциям относятся следующие: вирус папилломы человека, грибок кандида, вызывающий кандидоз, гарднерелла вагиналис, приводящая к гарднереллезу, уреплазма (разновидность микоплазмы), однако при определенных сопутствующих заболеваниях и они могут принести вред человеку.
Самостоятельно может покинуть организм человека и микоплазма, она не такая вредная, но участвует в воспалительном процессе, вызванном другими, более опасными вирусами, поэтому лечить микоплазмоз у женщин, как и у мужчин все-таки нужно.
Что такое микоплазмоз? Причины возникновения у женщин
Микоплазмоз - это группа инфекционных патологий, которые вызывают бактерии рода Микоплазма. Наиболее частая причина возникновения этой инфекции - незащищенный половой акт.
Микоплазма передается во время секса. Урогенитальный микоплазмоз вызывают два вида бактерий: микоплазма хоминис и гениталиум. Наряду с хламидиозом и уреаплазмозом, эта болезнь опасна при беременности. Потому что она повышает риск самопроизвольного аборта. У девочек это заболевание встречается очень часто.
Микоплазмы обнаруживаются у 40% женщин, обратившихся по поводу воспалительных заболеваний урогенитальной системы. Чаще всего патология носит хронический характер. Её последствия могут быть неблагоприятными, особенно у беременных. Заражение осуществляется половым путем. Изредка микоплазма передается контактно-бытовым способом.
Микоплазма гениталиум рассматривается как более патогенный микроорганизм.
Он может вызвать у женщин:
- воспаление мочеиспускательного канала;
- эктоцервицит;
- воспалительные патологии внутренних половых органов;
- патологию беременности.
Микоплазма гениталиум подлежит лечению, независимо от обнаруженной концентрации микроорганизмов в клиническом материале.
Более распространенным микроорганизмом является микоплазма хоминис. Эта бактерия менее патогенная. Она может не вызывать симптомов воспаления, если присутствует на слизистых оболочках мочеполовой системы в небольших количествах.
У женщин без признаков воспаления микоплазма хоминис выделяется в 10-40% случаев. Поэтому они считаются условно-патогенными бактериями. Но при некоторых условиях они могут вызывать воспалительный процесс. Это случается, когда у женщины нарушается иммунитет. В том числе во время беременности, потому что в этот период развивается физиологический иммунодефицит в первом триместре.
Факторы риска:
- возраст до 25 лет;
- невысокий социальный статус и уровень финансового благополучия;
- чрезмерная сексуальная активность;
- больше 5 партнеров за последние 12 месяцев.

Встречается заболевание не только у взрослых, но и у новорожденных детей. Они могут быть инфицированы при прохождении родовыми путями.
Микоплазмоз у женщин: симптомы
Признаки заболевания неспецифичны. Они такие же, как при любой другой инфекции, поражающей мочеполовую систему. Это дизурические явления в виде боли при мочеиспускании. Данным симптомом всегда проявляется уретрит.
Возможно возникновение сильных позывов к мочеиспусканию. Это случается, если воспаление переходит на задний отдел мочеиспускательного канала и начинает распространяться на мочевой пузырь.
Половые контакты могут сопровождаться болевыми ощущениями. Они могут возникать как в процессе коитуса, так и после него.
Микоплазмоз может вызывать не только уретрит, но и кольпит. Воспаление слизистой оболочки влагалища сопровождается субъективными ощущениями, такими как зуд или боль.
Половые контакты болезненны. Наблюдаются выделения - обычно прозрачные, иногда с примесью гноя.
При распространении микоплазмы на шейку матки и возникновении цервицита симптомы, следующие:
- боль в низу живота;
- контактные кровотечения.
После сексуальных контактов часто выделяется кровь. Она также может появиться после обследования у гинеколога. При осмотре врач обнаруживает отечную и покрасневшую слизистую оболочку мочеполового тракта. Стенки уретры инфильтрированы, что проявляется их утолщением. Его врач определяет при пальпировании.
При вагините доктор отмечает небольшое количество выделений, которые скопились во влагалище. В случае цервицита он обнаруживает, что слизистая оболочка шейки матки становится рыхлой. Она воспаляется, краснеет и отекает. Выделения из цервикса могут быть гнойными. Очень часто микоплазмоз сочетается с бактериальным вагинозом. Потому что нарушение нормального биоценоза влагалища является одним из факторов риска этого заболевания.
Пока во влагалище достаточное количество лактобактерий, они поддерживают кислую рН. Высокая кислотность препятствует чрезмерному росту условно-патогенной флоры, в том числе микоплазмы хоминис. Но когда лактобактерий становится мало, появляются микоплазмоз благоприятные условия для других микробов. Поэтому может сопровождаться симптомами дисбиоза. Основным из них являются обильные выделения с неприятным запахом. Его можно охарактеризовать как запах несвежей рыбы.

В целом, патогномоничных симптомов инфекция не имеет. Все признаки, которые может обнаружить врач, указывают лишь на наличие воспалительного процесса в тех или иных женских органах. При этом доктор не способен определить «на глаз», что именно микоплазма стала возбудителем патологического процесса. Поэтому для установления диагноза требуются анализы.
Основные показания к обследованию женщин:
- выявление симптомов воспаления в органах репродуктивной системы;
- воспалительные процессы органов малого таза;
- обнаружение микоплазмоза у партнера;
- подготовка к беременности;
- обследование по поводу бесплодия;
- предстоящие хирургические гинекологические операции или инвазивные диагностические процедуры;
- неблагоприятный акушерский анамнез (самопроизвольные аборты или осложнения во время беременности со стороны плода).
На микоплазмоз также обследуют в случае наличия признаков бактериального вагиноза.
Биоматериал получают из урогенитального тракта. Мазок берут из уретры, влагалища и цервикса.
Важно, чтобы женщина до момента забора клинического материала в течение минимум 1 месяца не принимала антибиотиков. В этом случае диагностика будет максимально точной. Если присутствуют обильные выделения из уретры, то исследования проводится не раньше, чем через 20 минут после последнего мочеиспускания. Если выделений нет или они присутствуют в малом количестве, следует сдавать анализы через 3 и более часа после похода в туалет. Из цервикального канала клинический материал не берут во время менструации, а также в течение первых двух дней после окончания циклических кровотечений.
Взятый клинический материал доктор помещает в пробирку и отправляет в лабораторию. Очень важно, чтобы он был взят правильно. Следует избегать контаминации другой флорой. Потому что это может привести к неправильным результатам анализа на микоплазмоз. Начинают обследование обычно с микроскопии мазка. Микоплазмы таким способом выявить невозможно. Они очень маленькие, их нельзя распознать с помощью микроскопа. Но в мазке видны признаки воспалительного процесса, если он присутствует. В нем повышается уровень лейкоцитов. Кроме того, могут быть обнаружены сопутствующие ИППП, например, гонококк или трихомонада. Наличие вагинита также подтверждает равное соотношение клеток плоского эпителия и полиморфноядерных лейкоцитов. Для идентификации микоплазмы используется чаще всего ПЦР.
Исследование обычно назначают для определения нескольких наиболее распространенных половых инфекций.
Потому что на начало обследования доктор обычно не знает, что искать нужно именно микоплазмоз. Ведь у разных ИППП симптомы одинаковые. Но если исследование проводится уже после лечения, то женщина сдает ПЦР на один только микоплазмоз.
Лечение микоплазмоза у женщин
Основа терапии - это антибактериальные препараты. Они позволяют очистить половые органы от патогенных микроорганизмов.
Показаниями к антибактериальной терапии считаются:
- обнаружение микоплазмы хоминис в количестве 104 копий ДНК в мл;
- обнаружение микоплазмы гениталиум в любых количествах;
- обнаружение возбудителей в сочетании с симптомами воспаления урогенитального тракта;
- рецидивирующие воспаления мочеполовой системы;
- микоплазмоз на фоне бак вагиноза;
- предстоящие диагностические манипуляции или инвазивные лечебные процедуры;
- самопроизвольные аборты в анамнезе;
- осложненное течение настоящей беременности.
Какими антибиотиками лечить инфекцию у женщин, выбирает врач. При этом он руководствуется данными анамнеза и проведенного обследования.
Врач учитывает:
- давность заболевания;
- наличие других ИППП;
- аллергический статус;
- иммунологический статус;
- опыт предыдущего лечения;
- наличие осложнений;
- наличие соматических заболеваний;
- противопоказания к тем или иным антибиотикам и т.д.
Стандартная схема лечения предполагает применение одного из нижеперечисленных препаратов:
- доксициклин;
- джозамицин;
- азитромицин.
Первые 2 антибиотика обычно назначаются курсом 5 дней. Он может быть продлен до 7 дней, если будут медицинские показания.
Азитромицин используется в течение 2 дней.
Потому что этот антибиотик обладает пролонгированным эффектом. Для лечения беременных женщин предпочтение отдается джозамицину. Он применяются в дозе 500 мг, в сутки, внутрь.
Своевременное лечение микоплазмоза позволяет предотвратить осложнения. Кроме того, не произойдет заражения ребенка во время родов.
Спустя 1 месяц после окончания лечения нужно сдать контрольные анализы. Потому что исчезновение симптомов не является критерием излеченности. Нужно убедиться в том, что микоплазмы в урогенитальном тракте отсутствуют. Или что их популяция значительно уменьшилась и достигла безопасного уровня. Поэтому женщина повторно сдает мазки.
В случае отрицательных результатов она считается излечившейся. В случае положительного результата может потребоваться повторный курс лечения. Перед этим целесообразно провести бактериологическое исследование.
Если предыдущий антибиотик оказался неэффективным, то нужно выяснить, к каким препаратам имеет чувствительность микоплазма. Для этого проводится посев материала на питательную среду. После роста колоний в неё добавляют антибиотики разных фармакологических групп.
Так специалисты оценивают, какие препараты способны сильнее всего угнетать рост микоплазм. Впоследствии эти препараты назначаются пациентке для лечения заболевания.
Некоторые женщины пытаются заниматься самолечением. Они в домашних условиях принимают различные травы, обрабатывают влагалище отваром ромашки или перекисью водорода. Таким способом они пытаются вылечиться от микоплазмоза. Но это невозможно.
Болезнь излечивается только антибиотиками. И назначить их должен врач. Иначе вы только навредите своему организму.
Самолечение ведет к осложнениям, а также формированию у микоплазм устойчивости к антибактериальным препаратам. Поэтому в случае возникновения симптомов микоплазмоза, обращайтесь в нашу клинику. Опытные врачи помогут решить проблему.
что это и откуда берется.
Mycoplasma hominis – это один из возбудителей урогенитального микоплазмоза.
Данная бактерия может вызывать воспалительные поражения органов малого таза и становится причиной осложнений при беременности.
Mycoplasma hominis – что это у женщин
Mycoplasma hominis – это возбудитель урогенитального микоплазмоза.
У женщин этот микроорганизм может вызывать воспалительные процессы мочеполовой системы.
В 1986 году Mycoplasma hominis была отнесена к числу венерических инфекций.
Но в международной классификации болезней диагноз микоплазмоз отсутствует.
Поэтому соответствующий диагноз может быть установлен, только если:
- в мочеполовых путях женщины обнаружена Mycoplasma hominis
- имеет место активное воспаление
- не обнаружены другие патогены, которые могли бы его вызвать
В 2006 году микоплазмоз появился в этиологической классификации венерических болезней ВОЗ.
Правда, Mycoplasma hominis не вошла в число возбудителей.
В списке значится только Mycoplasma genitalium.
Это связано с тем, что М. hominis обладает меньшей патогенностью и может длительное время присутствовать в урогенитальном тракте, не вызывая никаких воспалительных заболеваний.
Поэтому она относится к транзиторной флоре.
Особенности Mycoplasma hominis:
- имеет высокую распространенность среди сексуально активного населения
- контагиозность невысокая – риск передачи инфекции во время одного полового контакта минимальный
- часто встречается бессимптомное носительство
- часто наблюдаются случаи самоизлечения, когда Mycoplasma hominis исчезает даже без лечения, под влиянием иммунной системы
- бактерия редко вызывает воспалительные процессы
- если они возникают, то лишь при наличии предрасполагающих факторов
У женщин Mycoplasma hominis может вызывать:
- бактериальный вагиноз
- цервицит
- кольпит
- уретрит
- послеродовой эндометрит
- послеабортную лихорадку
- послеродовую лихорадку
- аднексит
Очень часто микоплазмы становятся причиной воспалительных заболеваний малого таза.
Одно из исследований показало, что у женщин с ВЗОМТ эти бактерии выделяются в 4 раза чаще, чем в среднем в популяции.
Mycoplasma hominis – что это у мужчин
Впервые ученые обнаружили Mycoplasma hominis в 1942 году у мужчин с уретритом.
В 1946 году было впервые выдвинуто предположение, что микоплазмы являются одним из основных возбудителей воспалительных заболеваний мочеиспускательного канала.
В 1981 году ВОЗ признала микоплазму возбудителем уретритов.
Статистика говорит о том, что каждый пятый случай воспаления мочеиспускательного канала у мужчин негонококковой этиологии спровоцирован именно микоплазмой.
Mycoplasma hominis обладает высокой адгезивностью.
Она может прикрепляться к различным клеткам.
В том числе присоединяется к поверхности сперматозоидов.
Поэтому Mycoplasma hominis очень опасна для женщин.
Основная задача сперматозоидов состоит в том, чтобы пробраться в матку, затем – в маточные трубы, и там оплодотворить яйцеклетку.
Есть яйцеклетка или нет, но спермии всё равно будут двигаться по репродуктивным органам женщины восходящим путем.
К ним прикрепляются микоплазмы.
Поэтому они сразу же могут проникать в матку и фаллопиевы трубы.
В последующем это может обернуться воспалением этих органов.
У мужчин Mycoplasma hominis вызывает:
- уретрит
- хронический простатит
Mycoplasma hominis при беременности
Mycoplasma hominis опасна для беременных.
Она вызывает:
- самопроизвольные аборты на ранних сроках
- недостаточный вес плода
- хориоамнионит
- неонатальную инфекцию
- послеродовые инфекционные осложнения (чаще всего эндометрит)
У новорожденных микоплазмы могут стать причиной:
- пневмонии
- бронхолегочной дисплазии
- менингита
- сепсиса
Поэтому при выявлении Mycoplasma hominis на этапе планирования беременности желательно пройти курс лечения.
Это позволяет избежать осложнений беременности.
Как передается Mycoplasma hominis
Mycoplasma hominis имеет несколько путей передачи.
Основной – это половой путь.
Контагиозность у этой бактерии невысокая.
Инфекция обычно протекает в субклинической форме.
Mycoplasma hominis просто живет в урогенитальном тракте, и никому до поры до времени не мешает.
В этот период человек минимально заразен.
Но риск передачи инфекции возрастает, если Mycoplasma hominis вызывает воспаление.
Тогда её популяция увеличивается.
Бактерия начинает активно выделяться во внешнюю среду.
К инфицированию приводит только обычный вид половых контактов.
При оральном или анальном сексе риск заражения минимальный.
Даже если бактерия и выделяется из ротовой полости при помощи ПЦР, долго она во рту не проживет, и патологических симптомов не вызывает.
Ещё один путь заражения – вертикальный.
Микоплазма может проникать в ткани плода внутриутробно.
Она также заражает ребенка во время родов.

Теоретически Mycoplasma hominis может передаваться бытовым путем.
На практике такие случаи не зарегистрированы.
Они маловероятны, учитывая низкую контагиозность инфекции и слабую устойчивость бактерии во внешней среде.
Даже вероятность заражения при разовом сексе минимальная.
Заразиться же от стенки общественного унитаза или в бассейне практически невозможно.
После инфицирования наступает инкубационный период.
Он длится в среднем 1 месяц.
Хотя может продолжаться значительно дольше.
Иногда симптомы не появляются в течение нескольких месяцев после заражения.
Mycoplasma hominis и genitalium – отличия
Mycoplasma genitalium отличается от hominis более высокой патогенностью.
Она является возбудителем уретритов, кольпитов, цервицитов у женщин.
Ассоциируется с патологией беременности.
У мужчин являются частыми возбудителями негонококковых уретритов – приблизительно 20% случаев.
У женщин Mycoplasma genitalium выявляется в случае наличия признаков воспалительного поражения органов таза в 10% случаев.
Распространенность Mycoplasma hominis в популяции более широкая.
Этот микроорганизм менее патогенный.
Он не всегда вызывает воспалительные процессы.
Часто присутствует в урогенитальном тракте, не вызывая никаких проблем или симптомов.
Хотя при увеличении популяции могут становиться причиной воспалений.
Mycoplasma genitalium обнаруживается не только в урогенитальном тракте.
Она также выявляется иногда в смывах с ротоглотки.
Это подтверждает, что микоплазма может передаваться и во время орального секса.
Но никаких симптомов во рту или дыхательных путях эта бактерия не вызывает.
Клетка Mycoplasma genitalium имеет терминальную органеллу.
Благодаря ей она прикрепляется к клеткам эпителия, а также эритроцитам.
Эта бактерия до 2002 года считалась самой мелкой на планете.
Хотя сегодня таковой является Carsonella ruddii, открытая позже.
Микоплазма не имеет собственной клеточной стенки, поэтому она прикрепляется к другим клеткам.
Симптомы Mycoplasma hominis
В большинстве случаев Mycoplasma hominis не вызывает выраженных симптомов.
Могут наблюдаться:
- выделения
- боль во время секса
- покраснение
- дизурия
У женщин при воспалительных поражениях структур малого таза наблюдаются тянущие боли в нижней части живота.
Возможны межменструальные скудные кровянистые выделения.
ДНК Mycoplasma hominis
Для диагностики микоплазмоза используется Real Time PCR.
Данный микроорганизм имеет высокую распространенность в популяции.
Особенно у женщин.
Исследования показывают, что в разных популяциях среди женского населения Mycoplasma hominis выявляется в 20-50% случаев.
У мужчин бактерия обнаруживается реже.
Частота носительства в популяции не превышает 2-5%.
Учитывая высокую распространенность микроорганизма, не каждый случай его обнаружения является показанием к назначению лечения.
Есть несколько критериев, по которым врач определяет, нужна ли терапия.
Один из них – количественные показатели лабораторных анализов.
Провалится количественный или полуколичественный тест на ДНК Mycoplasma hominis.
При проведении количественного показывается количество копий ДНК в клиническом материале.

Пороговым значением, выше которого могут начаться воспалительные процессы, считается 104 копий.
Если количество микоплазм выше порога, в бланке указывается «обнаружено».
Если ниже этого значения, то «не обнаружено».
Обследуют на ДНК Mycoplasma hominis по таким показаниям:
- наличие симптомов воспаления урогенитального тракта
- обнаружение лейкоцитов в мазке на флору
- планирование беременности
- ранние сроки беременности
- иммунодефицитные состояния
- бесплодие
- перинатальные потери в анамнезе
Проводится ПЦР не только для первичной диагностики.
Исследование также назначается после лечения для оценки результатов терапии.
Посев на Mycoplasma hominis
Посев – ещё один эффективный способ прямого обнаружения микроорганизма.
Исследование тоже позволяет оценить количественные показатели.
Поэтому может использоваться для определения показаний к лечению.
А также посев дает возможность оценки чувствительности флоры к антибиотикам.
Чаще всего бактерия высокочувствительна к таким препаратам:
- клиндамицин
- линкомицин
- джозамицин
- доксициклин
- левофлоксацин
Часто встречается низкая чувствительность или резистентность к офлоксацину и азитромицину.
Поэтому для терапии без оценки чувствительности эти препараты лучше не использовать.
Нормы Mycoplasma hominis
Многие источники сообщают, что нормой Mycoplasma hominis считается 10 в 3 степени копий в пробе или КОЕ в мл.
Если же бактерия обнаруживается в концентрации 10 в 4 степени и выше, то требуется лечение.
Большинство врачей с этим не согласны.
Не существует никакой нормы Mycoplasma hominis.
Потому что нет достоверных способов определения её количества в половых органах.
Когда врач берет мазок, у одной и той же пациентки он может взять её с различных участков урогенитального тракта.
При этом результаты будут совершенно разными, от самых низких цифр до самых высоких.
Поэтому многие врачи скептически относятся к количественным показателям.
Наличие Mycoplasma hominis в любом случае нормой не является.
Другой вопрос, насколько опасен этот микроорганизм у данного конкретного пациента.
Если делается вывод, что микоплазма представляет угрозу, проводится лечение.
Если женщина не планирует беременеть, менять партнера, не страдает воспалительными заболеваниями, антибиотики обычно не назначаются.
Антитела к Mycoplasma hominis
Анализ крови на антитела крайне редко используется в клинической практике.
Потому что его результаты не всегда достоверны.
Иногда кровь на антитела берут для скрининга.
То есть, выявления микоплазм в организме клинически здоровых лиц.
Например, при подготовке к беременности.
Организм вырабатывает три вида антител.
Все они могут быть обнаружены в крови.
IgG – поздно появляется и долго циркулируют в крови даже после излечения болезни.
IgМ – рано появляются и быстро исчезают.
Являются признаком острой инфекции.
IgА – быстро появляются и рано исчезают.
Большой титр этих антител говорит о преимущественном поражении слизистых оболочек.
Интерпретация результатов:
- положительный IgG, отрицательный IgМ и IgА – длительно протекающая, возможно перенесенная в прошлом инфекция
- положительный IgG, положительные IgМ и IgА – заражение произошло более 1 месяца назад, но инфекция ещё находится в острой стадии
- отрицательный IgG, положительные IgМ и IgА – заражение произошло совсем недавно, IgG ещё не успели выработаться
- отрицательный IgG, IgМ, IgА – человек не болеет микоплазмозом, возможно вообще не контактировал с этой инфекцией (или заражение произошло меньше 2 недель назад, все антитела не успели выработаться)
Иногда определяется один только IgG.
Но его можно исследовать только в динамике.
Увеличение титра говорит об активной инфекции.
Его уменьшение – о затухании воспалительного процесса.
Нередко ИФА дает неправильные анализы.
ПЦР и посев гораздо точнее.
Но у серологических тестов есть свои плюсы.
Они позволяют установить давность заражения.
Кроме того, можно выявить бактерию, которая паразитирует в недоступных для взятия соскоба участках тела.
Когда требуется лечение Mycoplasma hominis
Mycoplasma hominis выявляется в среднем у 40% женщин.
Большинство из них не имеют никаких симптомов и ни на что не жалуются.
Поэтому не всегда факт обнаружение данной бактерии является показанием к терапии.
Чувствительность современных ДНК тестов очень высокая.
Поэтому они обнаруживают микоплазмы даже в минимальных концентрациях.
Показания к лечению бывают клиническими и эпидемиологическими.
Лечение обычно проводят в таких случаях:
- У женщины есть симптомы воспаления влагалища, мочевого пузыря, внутренних половых органов.
При этом отсутствуют другие возбудители, способные вызывать патологический процесс.
- Mycoplasma hominis присутствует в концентрации более 10 в 4 степени копий ДНК в мл.
- Планируется беременность.
- Пациент меняет полового партнера.
Чтобы не заразить его, лучше пролечиться.
- Бесплодие.
У мужчин лечение часто назначается, даже если у них нет симптомов, и концентрация Mycoplasma hominis не большая.
Потому что бактерия может вызывать хронический простатит.
И вылечить его будет гораздо сложнее, чем микоплазменный уретрит.
В простату антибиотики проникают очень плохо.
Другие врачи не назначают терапию всем подряд.
Они используют антибиотики только по абсолютным показаниям.
Таковыми считаются:
- мужское бесплодие
- астенозооспермия
- негонококковый уретрит
- орхоэпидидимит
- системная инфекция при ВИЧ или другом иммунодефиците
Препараты для лечения Mycoplasma hominis
Основа лечения – это антибиотики.
Mycoplasma hominis может быть уничтожена полностью за 5-7 дней.
После успешной терапии она вообще не определяется в урогенитальном тракте.
Используемые антибиотики:
- кларитромицин
- доксициклин
- джозамицин
- левофлоксацин
В большинстве случаев они работают.
Если нет, возможно пациент не соблюдал врачебные назначения в полной мере.
Или развилась антибиотикорезистентность.
В таком случае требуется повторный курс терапии.
Используют другой препарат.
При неэффективности лечения целесообразно сделать бак посев с определением чувствительности к антибактериальным препаратам.
У беременных назначают джозамицин.
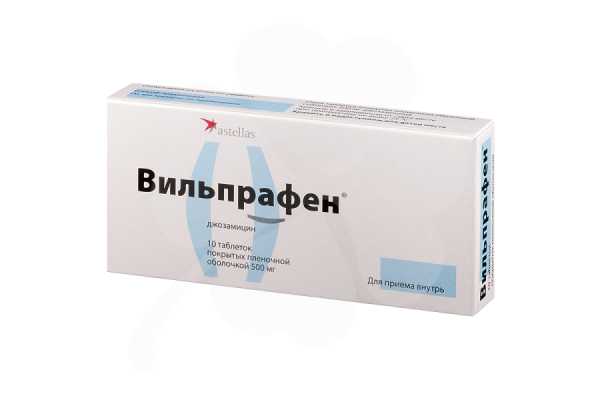
Фторхинолоны и тетрациклины при беременности запрещены.
Они негативно влияют на плод.
Допускается использование азитромицина.
Но к нему микоплазма хоминис не всегда чувствительная.
Дополнительные методы лечения:
- инстилляция уретры растворами серебра
- физиотерапия – при простатите и хроническом воспалении органов малого таза
- массаж простаты и семенных пузырьков
- ферменты – для усиления действия антибиотиков
- иммунные препараты
Мирамистин и хлоргексидин местно не используют.
Они в отношении Mycoplasma hominis неэффективны.
В применении трав и других народных средств смысла нет.
Синдром Рейтера при Mycoplasma hominis
Иногда при Mycoplasma hominis наблюдаются осложнения.
Одним из них может стать синдром Рейтера.
Он проявляется реактивными воспалительными процессами.
Чаще всего поражаются суставы.
Как правило, страдает один крупный сустав нижней конечности.
Воспаление может продолжаться до полугода.
В том числе после излечения Mycoplasma hominis.
Нередко воспаляются связки и сухожилия.
Могут поражаться кожные покровы, а иногда и внутренние органы.
Контрольные анализы после лечения Mycoplasma hominis
Контроль излеченности может осуществляться одним из двух методов:
Чаще используют ПЦР.
Этот метод более точный и быстрый.
Сроки проведения контрольного исследования зависят от того, какие антибиотики применялись для лечения.
Они могут быть бактериостатическими или бактерицидными.
Бактериостатические сдерживают размножение бактерий.
Бактерицидные – убивают их.
Чаще всего используют джозамицин или доксициклин.
Они в большей мере бактериостатические.
После применения этих средств контроль излеченности осуществляется через 6 недель.
Этот период времени равняется двум жизненным циклам уреаплазм.
Иногда для лечения микоплазмоза применяют фторхинолоны.
Они бактерицидные.
Поэтому контроль излеченности можно проводить уже через 3 недели после завершения курса лечения.
Причины неэффективности лечения Mycoplasma hominis
Иногда после лечения у человека все равно обнаруживаются уреаплазмы.
Причиной этого может быть:
- неэффективная схема лечения
- несоблюдение пациентом врачебных назначений
- повторное заражение
- антибиотикорезистентность
Чаще всего причиной становится недостаточно скрупулезное соблюдение пациентом назначений врача.
Препараты назначаются в таблетках, а не инъекциях.
Поэтому врач не может проконтролировать правильность лечения на 100%.
Очень часто пациенты:
- не лечатся до конца
- используют меньшие дозы
- время от времени забывают принимать таблетки
- меняют препарат на другой
Повторное заражение и рецидивы заболевания требуют дополнительного курса терапии.
Для этого выбирается антибиотик другой фармакологической группы.
Профилактика Mycoplasma hominis
Для профилактики заражения Mycoplasma hominis необходимо:
- ограничить количество половых партнеров
- использовать презервативы
- исключить секс с людьми, имеющими признаки воспалительных процессов урогенитального тракта

В рамках вторичной профилактики необходимо обследоваться на Mycoplasma hominis.
Делать это стоит ежегодно, если вы ведете активную половую жизнь.
Одновременно проводится обследование и на другие ИППП.
Важно проходить диагностику на этапе планирования беременности.
Потому что Mycoplasma hominis представляет опасность для плода.
В какие учреждения обратиться при Mycoplasma hominis
В нашей клинике работают врачи, которые занимаются лечением уреаплазмоза.
Они обладают большим опытом борьбы с этим заболеванием.
У нас принимают урологи, гинекологи, венерологи.
Вы получите положительный результат от лечения, даже если до этого прошли несколько курсов терапии безуспешно.
Наши услуги:
- полноценная диагностика
- выявление всех сопутствующих ЗППП
- полная санация половых органов в течение нескольких дней лечения
- укрепление иммунитета
- функциональное восстановление всех органов и систем
- восстановление фертильности, если причиной её нарушения стала половая инфекция
- превентивное лечение (после контакта с источником инфекции)
У нас лечение проходит эффективно, комфортно для пациента и безболезненно.
При подозрении на Mycoplasma hominis обращайтесь к автору этой статьи – венерологу в Москве с многолетним опытом работы.
Что такое микоплазма у женщин. Симптомы и лечение народными средствами, препараты. Причины возникновения, как передается, анализ
Микоплазма – патогенная бактерия, вызывающая инфицирование внутренних органов, способных стать причиной тяжелых воспалений половой и бронхиальной систем, не вынашивания, внутриутробной гибели ребенка и бесплодия.
Диагностированные симптомы наличия микоплазмы у женщин, живущих активной половой жизнью, и прохождение необходимого лечения, позволит сохранить репродуктивное здоровье и исключить опасные осложнения, вызывающие дисфункции внутренних составляющих организма.
Содержание записи:
Что такое микоплазма
Микоплазма – разновидность одноклеточных микроорганизмов, с отсутствующей клеточной мембраной. Микробы можно обнаружить в земляном грунте, антраците, горячих подземных водах. Способны размножаться в бесклеточных средах, но полностью проводят свой жизненный цикл только в телах теплокровных существ.
Попадая в клеточные ткани, разрушают их, выкачивая питательные вещества. В организме животных и человека поражают слизистые оболочки, вызывая заболевание «микоплазмоз» органов дыхания, мочеполовой сферы, опорно-двигательного аппарата.
 Микоплазма у женщин вызывает разные симптомы, в зависимости от вида микроба. Потому и лечение выбирается исходя из болезни.
Микоплазма у женщин вызывает разные симптомы, в зависимости от вида микроба. Потому и лечение выбирается исходя из болезни.Виды микроорганизмов:
- Mycoplasma salivarium, Mycoplasma orale – входят в состав микроорганизмов, населяющих слизистые ротовой полости, не вызывают развитие заболеваний.
- Mycoplasma pneumonia – провоцирует респираторные инфекции, первую стадию глубокого воспаления легких, патологические состояния в бронхах.
- Mycoplasma genitalium – бактерия, вызывающая инфекцию микоплазмоза в органах малого таза.
- Mycoplasma hominis – относительно безопасный микроорганизм. Населяет слизистые рта, гениталий, спинномозговую жидкость опорно-двигательного аппарата. При хорошем иммунитете находится в спящем состоянии, не провоцирует развитие болезни. В случае активации становится основанием для возникновения воспалений в половых органах.
- Ureaplasma urealytium — бактерия, провоцирующая инфицирование здоровых клеток уреаплазмозом.
- Mycoplasma fermentans – не вызывают развития болезней. Обнаруживаются у 30% новорожденных девочек и мальчиков. Со временем устраняются самопроизвольно.
- Mycoplasma penetrans – согласно последним научным исследованиям считается маркером Вич-инфекции. Наиболее часто встречается у гомосексуальных мужчин (более 40%).
Разновидности заболевания
Разновидности микоплазмоза:
- Респираторный, вызываемый Mycoplasma pneumonia – поражает органы дыхания. Латентный период составляет 30-35 дней. При попадании в верхние дыхательные пути вызывает ринит, синусит, ОРЗ бактериального характера. В нижнем отделе провоцирует пневмонию, сопровождаемую высокой температурой тела, ознобом, сильной интоксикацией организма. Бактерия устойчива к терапии препаратами, содержащими тетрациклин и его производные. При отсутствии лечения способна спровоцировать развитие пневмосклероза, бронхоэктаза.
- Генитальный (Mycoplasma genitalium, Mycoplasma hominis, Ureaplasma urealyticum) – определяется возникновением инфекций микоплазмоза и уреаплазмоза, вызывающих вагинит, простатит, патологии придатков, труб, матки, уретрит. Бактерии распространяются половым путем или находятся в спящем состоянии в организме, активизируясь при простудах, переохлаждении, беременности, хронических заболеваниях. Срок адаптации 14 дней. Инфекции протекают практически бессимптомно. Чаще всего обнаруживаются во время планового осмотра гинеколога, или при медикаментозной коррекции аднексита и эндометриоза.
- Генерализированный – внересператорный, характеризуется как осложнения, даваемые микоплазмой, перешедшей в затяжную стадию при отсутствии соответствующего лечения. Оказывает влияние на опорно-двигательный аппарат, почки, печень, сердечно-сосудистую систему. Возникает в крайне редких случаях.
Болезни, которые провоцирует бактерия
Патогенная бактерия провоцирует возникновение следующих болезненных состояний.
Mycoplasma hominis:
- бактериальный вагиноз;
- аднексит, сальпингоофорит;
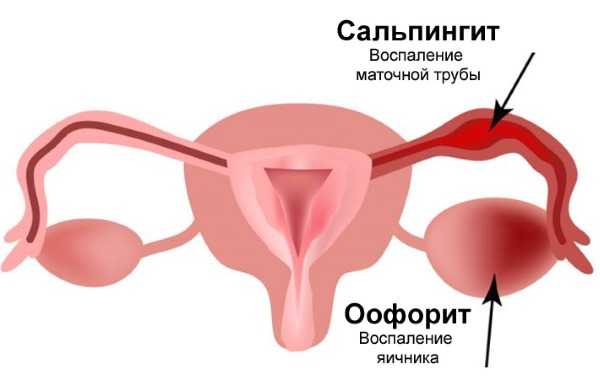
- самопроизвольный выкидыш у беременной, внутриутробную гибель эмбриона;
- послеродовой эндометрит;
- неонатальную инфекцию.
Mycoplasma genitalium:
- негонококковое воспаление уретры у представителей сильного пола;
- воспаление органов расположенных в малом тазе;
- цервицит;
- неконтролируемое прерывание нормально-текущей беременности на малых сроках;
- неонатальную инфекцию.
Mycoplasma fermentans:
- фарингит;
- ринофарингит.
Mycoplasma pneumonia:
- ринит;
- синусит;
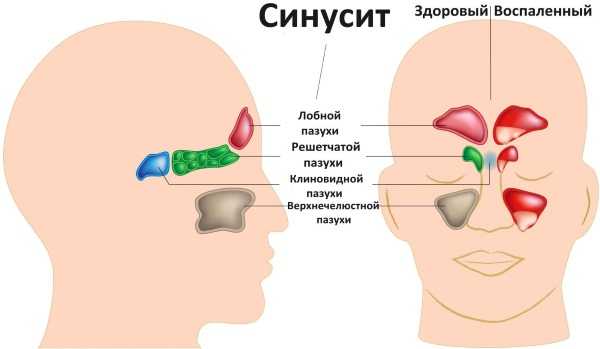
- ОРЗ длительного характера, сопровождаемое осложнениями в дыхательных путях;
- атипичную пневмонию.
Причины возникновения
Микоплазма у женщин, симптомы и лечение которой напрямую зависят от причин возникновения патологии, имеет бактериальную природу. Бактерии проживают в почве, теплых термальных источниках, каменном угле, открытых водоемах, в телах людей и животных. При контакте с поверхностью, населенной патогенной флорой, микроорганизмы попадают в организм, оставаясь там в спящем состоянии.
Активизируются бактерии при появлении сопутствующих факторов, к которым относятся:
- переохлаждение;
- половые инфекции, особенно если заражение произошло по вине сексуального партнера;
- вирусные патологии;
- нарушение иммунитета;
- обострение затяжных болезней внутренних органов;
- период ожидания ребенка;

- дисбактериоз;
- употребление медикаментов, нарушающих полезную бактериальную флору организма.
Оживший микроб поражает здоровые клетки, присасываясь к ним и выкачивая питательную среду для своего пропитания. Инфекция распространяется по тканям, слизистым оболочкам, вызывая заболевание.
Возможны случаи, при которых микробы скапливаются в суставной жидкости, провоцируя при переохлаждении воспаления суставов и костей.
Способы передачи
Пути заражения инфекцией:
- Половой. Микоплазмой можно заразиться при любом виде незащищенного сексуального контакта.

- Контактно-бытовой – инфицирование происходит через общие с носителем предметы обихода, общественный туалет, нестерильные гинекологические и стоматологические инструменты.
- Внутриутробный – характеризуется передачей инфекции от матери ребенку в процессе вынашивания.
- Родовой – около 60% инфицирования новорожденных происходит в момент их продвижения по зараженным родовым путям женщины.
- Носители инфекции. Микоплазма пребывает в спящем состоянии и не подает признаков жизни у 40-55% взрослого сексуально активного населения. При проблемах в функционировании иммунной системы, обострении хронических заболеваний, переохлаждении организма микробы активизируются, провоцируя инфекции внутренних органов.
Проявление микоплазмоза у женщин
Микоплазма у женщин (симптомы и лечение перечислены ниже) проявляется в следующих патологиях половой области.
Бактериальный вагиноз – повреждение равновесия влагалищной микрофлоры. В нормальном состоянии среди микроорганизмов преобладают лактобациллы, кислую среду поддерживает водородная перекись. При уменьшении числа лактобацилл происходит повышенное окисление стенок, активизируется Mycoplasma hominis и Gardnerella vaginalis.
Заболевание проявляется желто-серыми выделениями с неприятным рыбным запахом, ощущением жжения во влагалище. При отсутствии лечения микробы могут подняться выше и спровоцировать эндометриоз, проблемы с зачатием и вынашиванием здорового ребенка.
Причины появления:
- частая перемена сексуальных партнеров;
- усиленное промывание антистатиками, имеющими в своем составе производные хлора;
- незащищенный половой контакт;
- длительный курс антибиотиков, оральных контрацептивов;
- использование таблетированных местных средств защиты от нежелательной беременности, вводимых непосредственно во влагалище.
Уретрит – заболевание мочеиспускательного канала, провоцируется Mycoplasma genitalium. Симптомы возникают через 7-13 дней после попадания микробов.
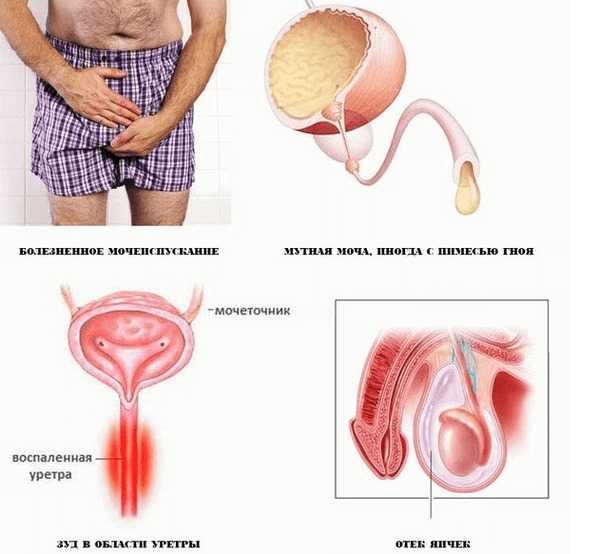
К ним относятся:
- боль и чувство жжения при мочеиспускании;
- появление гноя из уретры;
- при острой стадии течения болезни возможны жар, озноб, отравление организма продуктами жизнедеятельности бактерий.
В отсутствии лечения патогенные одноклеточные продвигаются вверх, повреждая мочевой пузырь и почки, провоцируя пиелонефрит.
Воспаление придатков, полости матки, сальпингоофорит происходит при переходе микоплазмоза в затяжную стадию. Характеризуется болями в спине, внизу живота, усиленными выделениями слизи из влагалища, обильной менструацией, сопровождающейся неприятными схваткообразными ощущениями, кровотечениями в промежутках цикла.
Помимо этого, больные женщины отмечают изнеможение, апатию, бессонницу, ослабленность организма. Без медикаментозной корректировки болезнь прогрессирует, воспаляется брюшная полость, происходит скопление гноя в матке и трубах. Даная форма характеризуется ростом температуры тела, жаром, ознобом, сильными полями схваткообразного характера, гнойными выделениями из гениталий.
Для устранения заболевания требуется срочное хирургическое вмешательство, с применением дренажа, для ликвидации гнойных масс.
Микоплазмоз у беременных
При вынашивании ребенка микоплазмоз является серьезной проблемой, приводящей к инфицированию эндометрия и эмбриона. Болезнетворные бактерии вырабатывают вещества, провоцирующие сокращения матки, результатом которых становится самопроизвольный выкидыш на 5-10 неделях беременности, внутриутробная гибель ребенка на ранних сроках.
Особенно опасен неполный самопроизвольный аборт, при котором внутри матки задерживаются составные части тела эмбриона. Проявляется острой болью в нижней области живота, обильным кровотечением, при котором больная впадает в обморок. Без срочного врачебного вмешательства возможно наступление летального исхода от потери крови.
Более 60% новорожденных заражаются инфекцией в материнской утробе или в момент продвижения сквозь родовые пути.
Обнаруженная в течение 9-ти месяцев ожидания малыша микоплазма, лечится в обязательном порядке не ранее 3 триместра беременности. До этого времени будущая мама находится под постоянным контролем врача. При подозрении на неполное излечение, обнаружении микоплазмы в мазке перед родами, проводят кесарево сечение, для избегания контакта ребенка с инфицированными половыми путями.
Возможные осложнения
Микоплазма у женщин, при игнорировании симптомов и в отсутствии необходимого лечения, может серьезно повлиять на репродуктивную и дыхательную функции организма.
Может возникнуть:
- Бесплодие – возникает как последствия эндометрита или аднексита. Характеризуется отсутствием возможности для оплодотворенной яйцеклетки прикрепиться к воспаленным тканям матки, или закупоркой фаллопиевых труб, не дающей возможности для продвижения яйцеклетки и сперматозоидов.
- Досрочные роды и самопроизвольный выкидыш на первых неделях беременности возникают как следствие способности патогенных свойств бактерий вызывать повышенные маточные сокращения.
- Пневмосклероз – патологическая замена легочной ткани на соединительную, приводящая к воспалению и дистрофии бронхов, нарушению эластичности, проходимости кислорода и углекислого газа, участвующих в процессе газообмена.
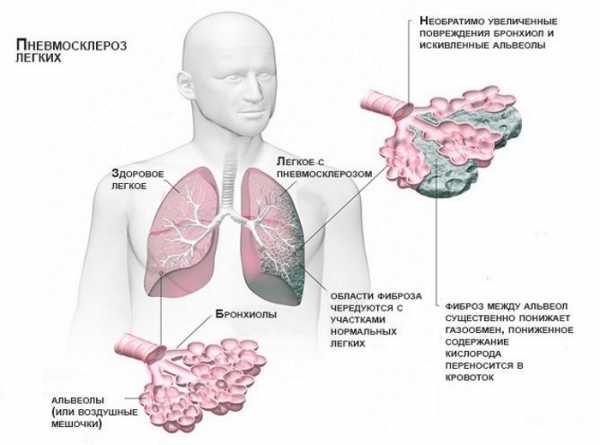
- Бронхоэктаз – заболевание, характеризующееся расширением бронхов за счет роста соединительной ткани. В результате болезни повреждаются легочные ткани. Затрудняется дыхание.
- Аутоиммунные патологии – возникают при долгих хронических заболеваниях, в результате которых происходит сбой в иммунной системе и обмене веществ. Здоровые клетки организма погибают из-за агрессивного воздействия на них красных кровяных телец.
- Воспаление суставов, вызванных скоплением бактерий в спинномозговой жидкости, при запущенной форме генитального или респираторного микоплазмоза.
Проведение диагностики
Микоплазмоз устанавливается на основании визуального врачебного осмотра, опроса пациента на наличие симптоматики, клинико-диагностическом исследовании биологического материала.
При определении генитального заболевания проводится:
- Бактериологический посев мазка, изъятого из влагалища, шейки матки, уретры и цервикального канала. Помогает не только установить наличие бактерии, но и определить ее устойчивость к антибактериальным средствам. Кроме того, при данном анализе, возможно выявить сопутствующие половые инфекции. Чаще всего микоплазма соседствует с уреаплазмой, трихомонадой, хламидиями, гарденелезом. Диагностика занимает до 6 дней, результат дает 100% ответ. Для установления респираторного микоплазмоза посев берётся из носоглотки, также изучается мокрота больного.
- ИФА – диагностика, основанная на определении наличия в кровяной жидкости антител к микоплазме классов A, M, G. Со 100% гарантией подтверждает присутствие Mycoplasma hominis и genital.
- ПЦР – анализ биологического материала на содержание в нем ДНК микоплазмы. В данном случае значение имеет количественный показатель уровня нахождения бактерии. При обнаружении в 1 мл. жидкости более 140 КОЕ бактерий следует говорить о развитии патологии, вследствие активизации Mycoplasma hominis.
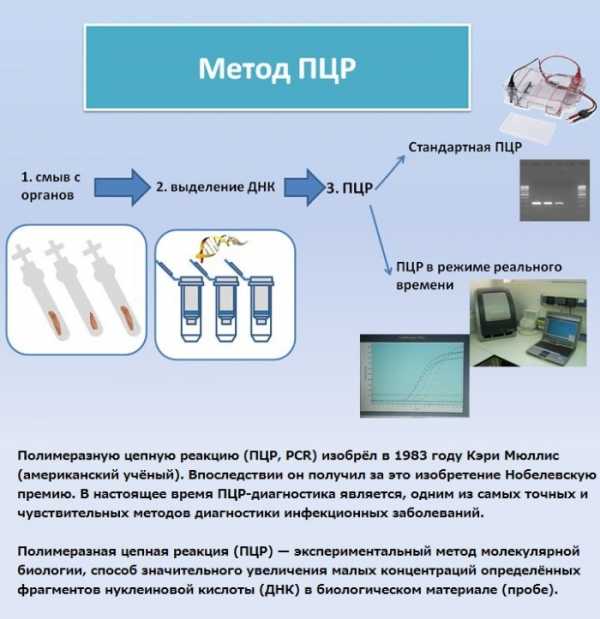
Анализы назначают терапевт, гинеколог, венеролог, уролог при воспалительных процессах в половой сфере или долго не проходящих дыхательных инфекциях.
При планировании беременности, ЭКО, во время лечении бесплодия в обязательном порядке проводят исследование на наличие бактерии.
Антибиотики в лечении микоплазмоза
Микоплазма у женщин (симптомы и лечение с помощью антибактериальной терапии напрямую зависят от чувствительности обнаруженных микроорганизмов к составным частям препаратов) лечится Метронидазолом, Клиндамицином.
Mycoplasma genitalium убирается тетрациклиновым рядом, если данные анализа не показывают устойчивость бактерий к антибиотикам этой группы. Наиболее часто прописываемые препараты ниже.
Тетрациклиновый ряд:
- Доксициклин – антибиотик старого поколения, применяемый для лечения практически всех ЗПП. Назначается курсом по 1 капсуле 2 раза в день после приема пищи. Запивать следует большим количеством жидкости.
- Тетрациклин – используется в виде таблеток или мази. В настоящее время практически не применяется из-за высокой устойчивости микробов к входящим в состав компонентам. Курс от 5 дней по 3-6 таблетки 3 раза в день.
Макролиты – относительно новые антибиотики, активно справляющиеся с микоплазмой в связи с отсутствием привыкания.
Список:
- Суммамед, действующее вещество азитромицин. Назначается курсом: в первые сутки 1 гр. или 500 мг., со вторых по 250 мг. единоразово. Пропить препарат следует 3 дня. При необходимости курс продлевается до 5-ти суток. Не рекомендуется беременным женщинам, страдающим дисфункцией печени и почек.
- Клацид (Кларитромицин) – препарат нового поколения. Применяется независимо от еды на протяжении 15 дней по 550 мг. 2 раза в сутки.
- Рулид (Рокситромицин) – использовать следует до еды по 160 мг. 2 раза в день. Время прохождения терапии от 5-7 суток. В тяжелых случаях до 10. Не применяется беременными женщинами, малолетними детьми.
- Вильпрофен-суммамед (Джозамицин) – абсолютно новый медикамент, действует практически на все штаммы микоплазмы. Курс лечения по 1-3 гр./сут. в 2-3 захода, 9-13 дней.
- Макропен (Медикамицин) – рекомендуется принимать по 400 мг. трижды за день вне зависимости от употребления пищи.
Фторхиноловый ряд:
- Ципролет (ципрофлоксацин) антибиотик широкого радиуса действия. Терапия состоит из принятия 1 т. 3 раза в день после еды, 4-7 суток.
- Офлоксацин – 2 раза в день на протяжении 11 суток.
- Левофлоксацин – для лечения микоплазмы требуется пить по 1 таблетке 7 дней.
- Норфорксацин – принимать после еды по 1 капсуле 2-3 раза в 24 ч в течение 12 суток.
При лечении бактериального вагиноза, аднексита, воспаления маточных труб, вызванных микоплазмой, к антибиотикам добавляются:
- Трихопол – по 500 мл. 2 раза после еды. Курс 8-11 дней.
- Гель Клиндамицин 2% – наносится внутрь влагалища на ночь в течение 7 суток.
- Мазь Метронидазол 0,75гр. – рекомендуется дважды в день смазывать гениталии на протяжении 6 дней.
Обязательные условия при лечении инфекции:
- Принимать препараты строго по рецепту врача. Не заниматься самолечением. Не следует самостоятельно менять дозировку или прекращать терапию.
- Лечение в обязательном порядке проводится одновременно у обоих сексуальных партнеров. При ином раскладе нельзя исключить вторичное инфицирование при контакте.
- Полный половой покой на время терапии. Нельзя заниматься сексом даже с применением барьерного метода контрацепции.
- Антибиотики уничтожают не только патогенные бактерии, но и микрофлору кишечника. Одновременно с ними следует принимать пребиотики, восстанавливающие полезные микроорганизмы и препятствующие появлению расстройств ЖКТ.
- После окончания терапии требуется сдать повторные анализы на наличие инфекции в организме. Только после получения отрицательного результата исследования все запреты снимаются.
Препараты, стимулирующие иммунитет
Помимо терапии антибиотиками огромное значение имеет состояние иммунитета во время лечения микоплазмоза. Бактерия, находящаяся в спящем состоянии, активизируется при снижении жизненных сил организма, поэтому при комплексной терапии инфекции необходимо принимать иммуномодуляторы и витаминные комплексы.
Препараты для поддержания иммунитета при лечении микоплазмоза:
- Микоплазма-имун – специализированный медикамент, направленный на активизацию защитных сил организма при тяжелых стадиях заболеваниях, спровоцированных патогенной бактерией. Вводится внутримышечно по 3,5 мл. 1 раз в 3 дня. Не менее 9 суток.
- Интерферон – искусственно выращенный белок человека, задача которого состоит в подавлении болезнетворных одноклеточных. Применяют для повышения иммунитета. Назначается перорально по 2 капли 5-7 раз в день на протяжении 8-10 суток или виде суппозиторий ректальных, вводимых в прямую кишку по 1 шт. на ночь в течение всего курса антибактериальной терапии.
- Анаферон: 1-3 сутки – по 1 таблетки 8 раз в день; с 4 дня – по 1 штуке 4 раза. Курс приема не менее 3 недель

- Вобэнзим. Назначаются от 4 до 10 капсул 3 раза в сутки в соответствии с тяжестью заболевания.
- Настойка Лимонника. Природный иммуномодулятор. Применяется курсами по 10-20 капель трижды в день на протяжении 3 недель, с перерывом в 7 дней.
- Настойка Женьшеня — выпивать 1 г. в сутки в утреннее время по окончанию завтрака.
- Настойка Элеутерококка. Прописывается по 20-30 капель, разведенных в столовой ложке воды, ежедневно утром после приема еды в течение всего курса приема антибиотиков.
Витаминные комплексы, содержащие антиоксиданты, требуется пить не менее 3-6 месяцев. Пользующиеся наибольшей популярностью: Витрум, Компливит, Центрум.
Правильную дозировку иммуномодуляторов назначает врач, подробно сверившись с диагнозом, схемой лечения, состоянием организма и самочувствием пациента.
Препараты для восстановления микрофлоры
Антибактериальная терапия уничтожает не только патогенные, но и другие необходимые для нормальной работы кишечника микроорганизмы. После лечения микоплазмы в обязательном порядке проводится курс терапии по восстановлению микрофлоры.
Препараты пребиотики:
- Линекс – восстанавливает полезные бактерии и флору кишечника. Ликвидирует последствия агрессивного воздействия медикаментов. Назначается по 1 капсуле 3 раза в сутки 1-2 месяца.
- Хилак Форте – следует принимать по 40-60 капель 3 раза в сутки во время еды. Терапия около 30-35 дней. Рекомендуется пить одновременно с антибактериальным лечением.
- Бифиформ – прописывают по 2-3 капсулы в сутки 10-21 день, в зависимости от длительности лекарственной терапии.
- Нормофлорен – употреблять в течение 2 недель, предварительно разведя препарат в любой жидкости в соотношении 1:3, за 35 мин. до приема пищи. Не менее 1-2 раз в сутки.
- Лацидофил – принимать на протяжении 20 суток по 1 штуке ежедневно.
- Бифидуумбактерин – используется в виде суппозиториев, вводимых во влагалище 1-2 раза в день, чаще всего после пробуждения и перед отходом ко сну. Следует провести 2 курса по 13 дней с перерывом не менее чем в 5 месяцев.
Свечи
Микоплазма у женщин (симптомы и лечение определяются врачом) устраняется медикаментами для местного лечения. Положительный результат дают свечи, суппозитории, влагалищные таблетки, содержащие не только антибиотики широкого радиуса действия, но и бактерии, поддерживающие естественную микрофлору влагалища.
Кроме того, препараты местного применения направлены на устранение очага инфекции в гениталиях, не причиняя вреда кишечнику.
Вводятся 1 раз за сутки по влагалище (чаще всего на ночь) в течение 14 суток:
- Гексикон;
- Хлоргексидин;
- Депантол – активное вещество хлоргексидин, применяемое для дезинфекции и уничтожения болезнетворных бактерий;
- Бетадин, Иодотин, Повидон-йод – содержат повидон-йод, оказывающий обезоруживающий эффект.
Содержат антибиотики широкого радиуса действия. Нормализуют микрофлору.
Назначаются 1 раз в 24 ч на протяжении 7-20 дней:
- Макмирор;
- Лактожиналь;
- Фуразолидон;
- Трихомонацидом.
Местные средства для антибактериальной терапии в виде мазей и суппозиторий:
- крем для внутреннего применения Делацид – вводится аппликатором по 5 мг перед отходом ко сну в течение недели;
- свечи и гель Дафнеджин – ежедневно единоразово в сутки, 14 дней;
- Тетрациклиновая мазь 1-3% — дважды в день определяется во влагалище с помощью ватного тампона на протяжении 11-16 дней;
- Эритромициновая мазь 1% — наносить на стенки гениталий и шейку матки с помощью марлевого шарика 2 раза в сутки около 2-х недель;
- суппозитории вагинальные Синтомицина линимент – дважды в день, курсом в 2-4 недели.
Лечение с помощью народной медицины
Помимо лекарственных препаратов поднять иммунитет и ликвидировать бактерии можно при помощи рецептов народной медицины. Их применяют в виде фитоотваров для приема внутрь, как ингаляции и спринцующие растворы.
Настои из лекарственных сборов:
- 50 гр. травы зверобоя, 80 гр. коры черной молодой бузины, 60 гр. измельчённых корней бузины травянистой залить 1 л кипяченой воды, определить на плиту и проварить 25 мин. Отвар остудить, процедить, выпить за 4-5 приемов в течение суток.
- По 80 гр. лекарственного сбора из трав зверобоя и лабазника смешать с 700 мл. воды, прокипятить, томить на медленном огне в течение 14 мин. Готовую суспензию процедить, настоять, употреблять по 1 стакану трижды в день за 20 мин. до еды.
- 50 гр. лекарственной фиалки запарить 260 мл. горячей жидкости. Настоять, профильтровать с помощью марли. Выпивать 3 раза в день по 2 ст. л.
- Перемешать в равных частях измельченную траву зверобоя, ромашки, синего василька и кукурузные рыльца. Налить 500 мл. кипяченой жидкости. Проварить 10 мин. Фитонастой остудить, отжать через ткань. Выпивать по 1⁄2 стакана 4 раза в сутки.
- Смесь из трав боровая матка, зимолюбка, грушанка запарить 2 стаканами кипяченой жидкости. Поставить на паровую баню и варить в течение 1 ч. Процеженный настой употреблять по 250 мл. до 5-ти раз в день на протяжении месяца.
- Василек синий в количестве 60 гр. соединить с 600 мл. кипятка. Отстоять, выпивать по 2 ст.л. 4-5 раза в 24 ч до приема пищи.
Для спринцевания: кору дуба, боровую матку залить 250 мл. горячей воды. Отсудить, профильтровать. Использовать для промывания 2 раза в день. Полученный отвар можно использовать для влагалищных ванн.
Больным микоплазмой рекомендуется употреблять не менее 4 головок чеснока в день. Можно приготовить заправку из 50 гр. растительного масла по вкусу, 20 мл. лимонного сока и 3-х измельченных зубчиков чеснока. Приправа подойдет для любого салата. Любители лука могут к ингредиентам присоединить мелко нарезанный зеленый или репчатый овощ.
Для лечения микоплазмы в дыхательных путях хорошо помогают ингаляции с перекисью водорода, разведенной в воде.
Любое заболевание легче предупредить, чем вылечить, поэтому рекомендуется не пренебрегать мерами профилактики:
- Стараться избегать незащищенных половых контактов, особенно с незнакомыми партнерами, а при их наличии в течение 6 ч провести профилактическое спринцевание Миромистином или Хлоргексидином.
- Избегать бытовых контактов с зараженными людьми.
- Не реже 1 раза в полгода посещать врача-гинеколога и сдавать анализ на микрофлору.
- Не заниматься самолечением, принимать антибиотики, оральные контрацептивы только после консультации с врачом и согласно составленной им схеме.
Микоплазмоз – опасное заболевание, способное спровоцировать патологии в органах дыхания и малого таза. Для определения симптомов микоплазмы и необходимого лечения у женщин пубертатного периода следует не менее 1 раза в полгода проходить гинекологическое обследование в кресле и бактериологический посев из влагалища и шейки матки.
Данная мера профилактики позволит вовремя выявить инфекцию и предупредить развитие сопутствующих заболеваний и их осложнений.
Оформление статьи: Лозинский Олег
Видео о микоплазме у женщин
Виды микоплазмоза, причины, как передается:
Микоплазма у женщин - причины, симптомы, лечение микоплазмы у женщин при беременности
Микоплазмоз у женщин – это распространенное заболевание, вызываемое бактериями класса микоплазмы. Согласно статистическим данным, в современном мире носительницами микоплазменной инфекции являются не менее четверти представительниц слабого пола.
Микоплазмы, попавшие в женский организм, способны повлечь за собой развитие таких заболеваний, как пиелонефрит, уретрит, артрит, послеродовый эндометрит и сепсис, разнообразных патологий беременности. Именно поэтому выявление любых признаков микоплазмоза является непреложным основанием для обращения к венерологу или гинекологу и начала комплексного лечения.
Причины микоплазмы у женщин
Возбудителем заболевания являются представители рода микоплазмы. Доказано, что в организме человека могут комфортно существовать 14 видов микоплазм, однако патогенными считаются всего три из них: Mycoplasma genitalium, hominis и pneumoniae. Первые два вида являются возбудителями инфекций мочевыводящих и половых путей, а последний – основной причиной болезней респираторного тракта.
Резервуаром и источником микоплазменной инфекции является ранее заразившийся человек. Самым распространенным путем передачи пневмонийной микоплазмы является воздушно-пылевой или воздушно-капельный, а для Mycoplasma hominis и genitalium в большей степени характерно инфицирование при половом акте.
Следует отметить, что попадание микоплазм в организм женщины далеко не всегда провоцирует развитие микоплазмоза. Болезнь дает знать о себе при существенном снижении иммунных сил организма, вызванном длительным лечением с использованием антибактериальных и глюкокортикостероидных средств, переохлаждениями, хроническими заболеваниями, стрессами и психоэмоциональными перегрузками.
Симптомы микоплазмы у женщин
Урогенитальный микоплазмоз не имеет специфической симптоматики, на основании которой можно было бы поставить безошибочный диагноз без проведения лабораторных исследований. Более того, в 40% клинических случаев заболевание протекает скрыто и незаметно для пациенток.
Основными признаками, указывающими на развитие урогенитального микоплазмоза у женщин, являются:
Стоит отметить, что вышеперечисленные признаки не являются специфическими и характерны для всех воспалительных заболеваний урогенитальной системы. Именно поэтому не допускается постановка диагноза «микоплазмоз» до проведения всех необходимых лабораторных исследований и изучения их результатов.
При респираторном микоплазмозе больные жалуются на мучительный кашель, ринорею, боль в горле, лимфаденит, гиперемию горла, температуру и интоксикацию. При этом кашель постепенно переходит из сухого во влажный, сопровождающийся отделением гнойной мокроты.
Лечение микоплазмы у женщин
В основе лечения микоплазмоза у женщин лежит антибактериальная терапия. Препараты для борьбы с проявлениями болезни может подбирать только гинеколог или венеролог, лично обследовавший пациентку.
Отвечая на вопрос о том, как лечить микоплазму у женщин, нельзя не заострить внимание на таких терапевтических методах, как физиотерапия, витаминотерапия и диетотерапия. Во всех случаях пациенткам назначаются препараты, укрепляющие иммунные силы организма.
Микоплазма при беременности
Активное распространение микоплазменной инфекции в кругу беременных женщин вызывает серьезное беспокойство у врачей. Проблема заключается в том, что микоплазмы обладают способностью оказывать отрицательное влияние на течение беременности, рост, развитие плода и являются одной из причин возникновения следующих осложнений:
- выкидышей;
- «замершей» беременности;
- преждевременных родов;
- послеродового эндометрита.
Случаи внутриутробного заражения ребенка микоплазмозом встречаются крайне редко. Чаще всего инфицирование младенца происходит при родах. При этом ребенок может стать бессимптомным носителем инфекции и столкнуться с ее проявлениями не сразу, а в зрелом возрасте.
Препараты для лечения микоплазмы у женщин
Микоплазмы – это микроорганизмы, не обладающие клеточной стенкой, поэтому для борьбы с ними не применяются лекарственные средства, угнетающие синтез веществ, входящих в состав клеточных мембран. Наиболее востребованными препаратами для лечения микоплазмоза у женщин считаются тетрациклины, макролиды и линкозамины. В некоторых случаях применяются противопротозойные и противогрибковые средства.
Важно понимать, что от того, насколько правильно подобраны лекарства для борьбы с микоплазмой, зависит не только продолжительность курса лечения, но и прогноз заболевания в целом. Именно поэтому составлением программы медикаментозного лечения микоплазмоза должен заниматься только опытный врач – гинеколог или венеролог.
симптомы и лечение микоплазмоза, причины возникновения заболевания, профилактика
Микоплазмоз у женщин является опасным для репродуктивной системы недугом, поэтому чем раньше диагностируется заболевание, тем больше вероятность на его успешное излечение. Патология может протекать бессимптомно или же сопровождается яркой клинической картиной. Микоплазмоз имеет схожие признаки с другими половыми инфекциями, поэтому для его обнаружения необходима качественная дифференциальная диагностика.
Что такое микоплазма и её разновидности
Микоплазма представляет собой одноклеточную бактерию. Она отличается от других микроорганизмов тем, что не имеет твёрдой оболочки. Для роста и размножения такой бактерии необходимы специальные соединения — стеролы. К одним из них относится холестерин. Патоген имеет ДНК. Среда обитания — влагалище. Бактерия прикрепляется к вагинальным стенкам, она удерживается достаточно крепко, поэтому в минимальном количестве такой патоген с помощью стандартного мазка обнаружить очень сложно.
 Микоплазма гениталиум под микроскопом
Микоплазма гениталиум под микроскопомИзвестны 3 разновидности:
- Mycoplasma genitalium — при активном размножении провоцирует воспаление мочеполовых органов. Именно эту разновидность диагностируют при исследовании содержимого влагалища с помощью бактериологического посева или методов полимеразной цепной реакции. Может поражать не только половые органы, но и дыхательную систему.
- Mycoplasma hominis — не представляет опасности, обитает во влагалище в минимальном количестве, не провоцируя воспаления. Но при благоприятных условиях начинает размножаться, способствуя возникновению заболеваний.
- Mycoplasma рneumoniae — редкий вид, провоцирует воспаление лёгких и простуду.
 Микоплазма хоминис имеет округлую форму
Микоплазма хоминис имеет округлую формуПодобная разновидность микроорганизмов относится к условно-патогенной микрофлоре, как и уреаплазма. Небольшое количество таких бактерий обитает в урогенитальном тракте у 50% населения. При нормальной работе иммунной системы микоплазмы не провоцируют воспаления и острой симптоматики. Не причиняют вреда здоровью женщины.
Такие бактерии могут быть обнаружены и у мужчин. Они поражают мочеполовую систему, а также лёгкие. Реже провоцируют воспаление суставов. Бессимптомное носительство характерно для женщин.
Какое количество микоплазм можно считать нормой
Нормальные значения микоплазм в мазке не превышают 10 000 ед. на 1 мл или 104. Если количество патогенов выше указанного, то в таком случае необходимо обязательное лечение. Особенно если женщина планирует беременность или готовится к хирургическому вмешательству.
В чём сходство с уреаплазмой
Микоплазма и уреаплазма относятся к одной группе урогенитальных инфекций, но не являются идентичными по своему строению, хотя и оказывают практически одинаковое воздействие на мочеполовой тракт, провоцируя воспаление. Сходства патогенов:
- имеют необычное строение, относятся к микроорганизмам, которые занимают промежуточное место между вирусами и бактериями;
- имеют схожую клиническую картину;
- способны прикрепляться к мембранам других клеток, проникать внутрь и разрушать их.
Не стоит путать информацию: оба патогена относятся к семейству микоплазм, но являются разными представителями этого класса.
Причины возникновения и факторы риска
Причиной размножения патогена может быть резкое снижение иммунной защиты в результате переохлаждения, тяжёлой болезни. Микоплазма легко передаётся во время полового акта, реже можно заразиться через гинекологические инструменты или средства личной гигиены. Спровоцировать активацию патогена могут такие факторы, как:
- бактериальный вагиноз;
- присутствие других активных инфекций: уреаплазмоза, гарднереллеза, гонореи и др.;
- ВИЧ-инфекция;
- частая смена половых партнёров;
- вредные привычки;
- тяжёлое течение гриппа;
- передача инфекции во время родов.
 Микоплазма при бактериальном посеве выявляется сложнее, чем при использовании методов ПЦР
Микоплазма при бактериальном посеве выявляется сложнее, чем при использовании методов ПЦРИнтересный факт: в семействе микоплазм насчитывается около 200 видов, но только 16 из них могут обитать в теле человека, поражая половые органы, ротовую полость, лёгкие и суставы. Однако большая часть таких патогенов мало изучена. Особое внимание уделяется только двум разновидностям: Mycoplasma genitalium и Mycoplasma hominis.
Клиническая картина
Инкубационный период может составлять от 5 дней до 2 месяцев. Активное размножение данных патогенов крайне опасно, особенно для беременных женщин. Так как инфицирование может спровоцировать послеродовой сепсис и смерть младенца сразу же после появления на свет. Микоплазма у женщин поражает преимущественно цервикальный канал, влагалище, яичники, маточные трубы, уретру и мочевой пузырь, провоцируя воспаление. При этом возникает яркая клиническая картина, появляются такие симптомы, как:
- боли в пояснице и внизу живота;
- жжение и рези при мочеиспускании;
- повышение температуры тела;
- зуд во влагалище и присутствие обильных выделений;
- нарушения менструального цикла;
- боль во время полового акта;
- ощущение дискомфорта во влагалище.
Патоген может восходящим путём из мочевого пузыря поражать почки. При этом боли в пояснице становятся интенсивными, нарушается мочеиспускание, присоединяется тошнота и рвота.
Чем опасна инфекция при беременности
Данное инфекционное заболевание может спровоцировать выкидыш, а также внутриутробную гибель плода, поэтому перед планированием беременности важно сдать необходимые анализы для выявления скрытого течения патологии. Осложнения могут возникнуть и после появления ребёнка на свет. Во время родов микоплазмоз поражает неокрепший организм младенца, провоцируя ряд заболеваний. Кроме того, острая патология во время беременности может способствовать возникновению пороков развития у плода.
 Наличие микоплазмоза при беременности опасно для плода и требует лечения
Наличие микоплазмоза при беременности опасно для плода и требует леченияПоследствия инфекции при вынашивании ребёнка:
- многоводие;
- тяжёлое течение токсикоза;
- раннее излитие околоплодных вод;
- недостаточность плаценты;
- появление у новорождённого менингита и пневмонии.
Несмотря на то что во время беременности многие препараты принимать противопоказано, но лечение микоплазмоза является обязательным. Терапия проводится с помощью антибиотиков из группы тетрациклинов.
Методы диагностики
Эффективные методы исследования:
- ПЦР. Полимеразная цепная реакция позволяет определить возбудителя в отделяемом из влагалища с помощью выявления специфической структуры ДНК. Считается самым достоверным способом исследования по сравнению с другими.
- Мазок на флору. Даёт возможность заподозрить наличие патогена, но не подтвердить его присутствие. При этом повышается уровень лейкоцитов, что свидетельствует о воспалительном процессе.
- Бактериологический посев. Позволяет выявить возбудителя после посева материала в питательную среду. После того как патоген вырастет, врач идентифицирует его от других.
Дополнительным методом исследования является УЗИ. Ультразвуковая диагностика позволяет определить степень поражения органов при активации микоплазмы. При этом можно обнаружить утолщение стенок мочевого пузыря, диагностируется воспаление матки и яичников.
Терапевтическая тактика
Лечение заболевания часто не превышает 10–15 дней. При этом применяют комплексный подход. Хроническая форма заболевания требует дополнительной коррекции иммунитета и восстановления нормальной влагалищной микрофлоры. Для устранения патологии применяют медикаменты, методы физиотерапии и народные рецепты, которые назначают в качестве вспомогательной терапии.
Внимание! Самолечение при наличии микоплазменной инфекции может спровоцировать переход заболевания в хроническую форму.
Важную роль играет нормализация образа жизни, рациона и отказ от вредных привычек. В период беременности лечение проводится в основном во втором триместре и при наличии угрозы для жизни ребёнка. Игнорирование симптомов может привести к тяжёлым последствиям.
Медикаментозная терапия
Группы препаратов, которые применяют для лечения:
- Антибактериальные: Доксициклин, Ципрофлоксацин, Азитромицин и т. д. Применяют курсом 10–15 дней. Данная линейка медикаментов предотвращает размножение микоплазм, провоцируя их гибель.
- Противопротозойные: Трихопол, Метронидазол и др. Данные препараты губительны для таких микроорганизмов, как микоплазмы, уреаплазмы и трихомонады. Противопротозойные медикаменты уничтожают патогенов при сочетании с антибиотиками.
- Иммуностимулирующие: Генферон, Интерферон и др. Применяют для стимуляции работы защитных сил организма.
- Пробиотики: Бифидумбактерин, Бифиформ и др. Препараты данной линейки способствуют восстановлению полезной микрофлоры кишечника, которая часто страдает при длительном лечении антибиотиками.
- Витамины: Компливит, Супрадин и др. Назначают для стимуляции иммунитета и восстановления после перенесённого микоплазмоза.
При наличии данной инфекции важно, чтобы пролечились оба партнёра. В ином случае высок риск рецидива заболевания.
Какие медикаменты применяют для лечения — фотогалерея
Народные средства
Эффективные рецепты народной медицины:
- Настой, усиливающий действие антибиотиков. Потребуется смешать зверобой и лабзаник в пропорции 1:2. 3 ст. л. смеси сырья нужно залить 600 мл кипятка и дать настояться около часа. Затем профильтровать и принимать по 200 мл 3 раза в день за четверть часа до еды. Курс лечения — 1 неделя.
- Противовоспалительный настой. Применяется для спринцевания 2 раза в день. Для приготовления потребуется 2 ст. л. коры дуба и 1 ст. л. боровой матки залить 1 л кипятка. Дать настояться 1 час и профильтровать. Использовать по 500 мл за 1 раз. Курс лечения — 3–4 дня. Такой настой снижает интенсивность воспаления.
- Общеукрепляющий отвар. Стимулирует защитные силы организма. Потребуется по 1 ст. л. зверобоя и листьев чёрной смородины. Смесь сырья залить 500 мл кипятка и оставить на час. Затем тщательно процедить и принимать полученную жидкость 3 раза в день по 150 мл за 20 минут до еды. Курс лечения — 2 недели.
- Противовоспалительный отвар для спринцевания. 2 ст. л. ромашки нужно залить 1 л кипятка и поставить на слабый огонь. Варить в течение 20 минут, затем настаивать около часа. Профильтровать и использовать для спринцевания 2 раза в день, для одной процедуры достаточно 500 мл отвара. Курс терапии — 3–4 дня.
Народные средства могут применяться только в комплексе с медикаментозной терапией. Растительное сырьё позволяет снизить интенсивность воспалительного процесса, но полностью избавить от микоплазмоза не может.
Ингредиенты для рецептов народной медицины — фотогалерея
Диетическое питание
Во время лечения микоплазмоза важно исключить из рациона продукты, подрывающие работу иммунной системы, а именно:
- жиры;
- полуфабрикаты;
- фастфуд;
- консервы и маринады.
Важно употреблять:
- овощи и фрукты;
- крупы;
- пророщенные зёрна пшеницы;
- свежевыжатые соки;
- рыбу;
- цельнозерновой хлеб.
Для ускорения выведения патогена из организма нужно пить больше жидкости, не менее 1,5–2 л воды в день. Однако если микоплазменная инфекция поразила почки, то питьевой режим следует обсудить с врачом.
Что нужно включить в рацион — фотогалерея
Методы физиотерапии
Эффективные методы физиотерапии, которые применяют для лечения:
- Плазмаферез. Представляет собой способ очищения плазмы крови от ряда патогенных микроорганизмов, токсинов и антигенов. Применяется при запущенной форме заболевания. Сначала производят забор крови из вены. Процедура осуществляется с помощью специальной цинтрефуги, которая отделяет эритроцитарную часть от плазмы. Происходит очистка крови. Затем эритроцитарную массу вводят обратно в вену с растворами, заменяющими плазму.
- Озонотерапия. Проводится с целью оздоровления организма, а также для выведения токсинов и продуктов распада бактерий. Ткани насыщаются кислородом и происходит их интенсивное восстановление. Озон вводят с помощью специальных тонких игл.
- Магнитотерапия. Способствует укреплению защитных сил организма. Пациента помещают в специальный аппарат, который продуцирует магнитное поле.
Физиотерапия применяется в качестве вспомогательного метода лечения. Указанные способы позволяют быстрее выздороветь и укрепить организм. Кроме того, снижается риск возникновения осложнений.
Какие методы физиотерапии применяют — фотогалерея
- Плазмаферез — очищает кровь от токсинов
- Озонотерапия — омолаживает и оздоравливает организм
- Магнитотерапия стимулирует работу иммунитета
Прогноз лечения и осложнения
При своевременном подходе к лечению прогноз всегда благоприятный. Однако если приступать к терапии, когда патология уже перешла в хроническую форму, то можно столкнуться с рядом последствий, таких как:
- формирование спаек в малом тазу;
- хронический аднексит;
- эндометрит;
- хронический цервицит;
- эрозия шейки матки.
В запущенных случаях у женщин развивается бесплодие, которое сложно поддаётся лечению.
Профилактика
Правила профилактики:
- Пользоваться презервативами при половых контактах.
- Исключить вредные привычки.
- Регулярно посещать гинеколога.
- Соблюдать интимную гигиену.
- Следить за работой иммунитета.
- Правильно питаться и вести активный образ жизни.
Для профилактики инфекций 1 раз в год посещаю гинеколога и сдаю мазок на флору. А ещё стараюсь регулярно укреплять иммунитет. Для этих целей принимаю травяные чаи. Смешиваю в равных пропорциях зверобой, мяту, чёрную смородину, ромашку, душицу и завариваю. Принимаю напиток в течение осени и зимы.
Чем опасен микоплазмоз — видео
Микоплазмоз является инфекцией, способной привести к ряду тяжёлых последствий для женского здоровья. Комплексное и своевременное лечение поможет избавиться от заболевания и предотвратит его переход в хроническую форму. Важно регулярно обследоваться и при подозрении на активацию патогена незамедлительно обратиться к врачу.
Оцените статью: Поделитесь с друзьями!