Вальгусная стопа у ребенка что это такое
лечение, выбор массажного коврика и обуви при вальгусной установке
Наблюдать за тем, как смешно топают малыши, любят все взрослые. Однако при более внимательном наблюдении становится понятно, что топают все крохи по-разному. Глядя на первые шаги своего ребенка, родители иногда задумываются, а все ли в порядке с его походкой, правильно ли он наступает на ножки.
Опасения вполне понятны, ведь крохины ножки под воздействием новых для себя нагрузок могут претерпевать патологические изменения. Об одном из них — вальгусной деформации — расскажем более подробно.

Что это такое
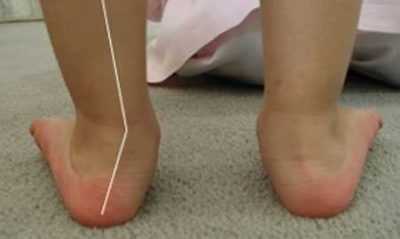
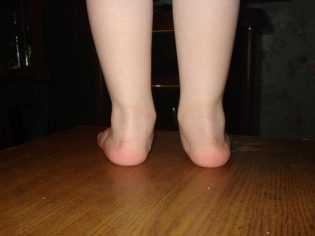
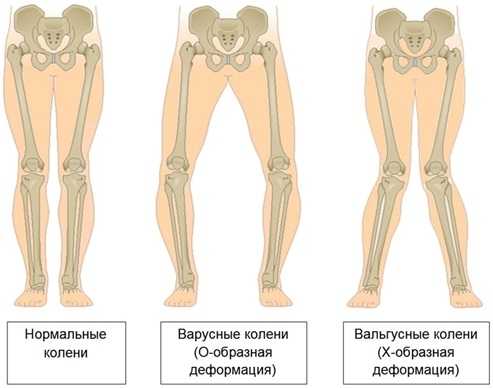
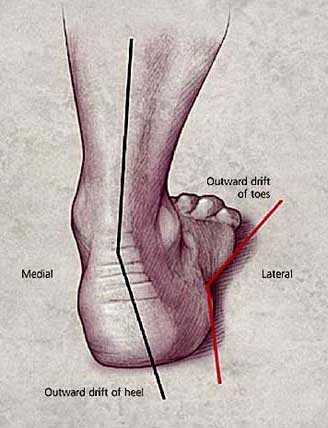
Вальгусную деформацию детских стоп очень трудно перепутать с чем-то другим. Слишком характерно она выглядит. Вальгусной называется такая деформация ножек, при которой пальчики и пятки смещаются ко внешней стороне, а внутренняя часть стопы «заваливается».
Если ноги выпрямить в коленях и прижать плотно одну к другой, то расстояние от одной лодыжки до другой будет более 4 сантиметров. Наглядно это смотрится, как буква Х, поэтому вальгусную деформацию часто называют Х-образной.
Симптомы
В детском возрасте такая ортопедическая патология встречается часто. Причем, в большинстве случаев вальгусное искривление сопровождается снижением высоты сводов стоп, то есть плоскостопием. Называется такая сочетанная патология «плоско-вальгусная стопа».
При Х-образном искривлении стоп уплощаются плюсневые суставы, это приводит к деформации передней части стопы, пальцев. Сухожилия и связки начинают работать с большей амплитудой, чем им положено, что не может не сказываться и на самочувствии малыша, и на его походке. В норме стопы ребенка должны быть расположены параллельно друг другу, эта же параллельность должна прослеживаться и в первых шагах.
При вальгусной деформации нагрузка ложится на внутреннюю часть стопы, а не область под пальцами и пятку, как это предусмотрено природой. Мизинцы, таким образом, практически «висят» в воздухе, амортизация стопы нарушена.
Причины возникновения
Деформироваться стопы ребенка могут еще во время внутриутробного развития плода. На вероятность возникновения такой патологии влияет обмен веществ матери, особенности периода вынашивания.
На самом деле врожденная патология встречается достаточно редко. Значительно чаще ортопеды вынуждены констатировать приобретенное вальгусное искривление. Чтобы понять, почему развивается такая деформация, следует понимать, что связки и сухожилия малышей очень слабые, ведь в первый год жизни нагрузки на нижние конечности нет.
Ближе к году, когда малыш начинает становиться на ножки, деформация становится очевидной. Ей чаще всего подвержены дети с ослабленными мышцами, малыши с избыточным весом. Сильная нагрузка на слабые ножки может привести к Х-образной деформации.

Нередко после года патология обнаруживается у детей, которые были рождены недоношенными, с маленьким весом, у малышей, ослабленных частыми болезнями инфекционного и неинфекционного происхождения, а также у детей с врожденной слабостью соединительной ткани.
Повлиять на развитие приобретенной вальгусной деформации стоп может такое заболевание, как рахит. При нем нарушается минеральный обмен в костной ткани, что создает предпосылки для развития различных нарушений опорно-двигательной системы. Достаточно часто деформация по вальгусному типу развивается у детей, страдающих детским церебральным параличом и другими недугами с нейромышечными симптомами.
Значительно реже патология может возникнуть в качестве последствия травмы, связанной с разрывом сухожилий, мышц, переломами стопы, голени, при которых ребенок вынужден был длительный период времени провести в гипсе.
Врачи с сожалением констатируют, что часто причина болезни кроется в родительских ошибках. Иногда мама и папа так хотят видеть свое чадо взрослым, что слишком рано ставят его на ножки. Ходунки и прыгунки, в которые помещают ребенка до возраста 9-10 месяцев, другие вертикализирующие устройства, к сожалению, лишь способствуют неправильному положению стоп и непомерной нагрузке на позвоночник.
После того, как малыш начал ходить, сохраняется риск развития вальгусной деформации, если кроха будет совершать свои первые шаги в неправильно подобранной неудобной обуви. Пример такой обуви — пинетки. Они не фиксируют стопу, являются слишком мягкими, а стопа малыша в первое время нуждается в дополнительной фиксации и поддержке.
Какой бы ни была причина, процессы протекают примерно одинаковые — голеностоп смешается внутрь, «выталкивая» наружную часть стопы, пальцы и пятку, заставляя их принять положение разворота к наружной стороне.


Врожденную вальгусную деформацию стоп становится видно невооруженным глазом уже в первые месяцы жизни ребенка. Стопа неестественно изогнута внутрь.
Перед фактом приобретенной Х-образной стопы родители обычно оказываются, когда ребенку исполняется год или полтора. К этому возрасту малыши начинают ходить, и некоторые признаки можно разглядеть, даже не будучи врачом-ортопедом:
- ребенок медленно и трудно осваивает хождение;
- при совершении шагов малыш опирается на внутренний край стоп;
- малыш быстро устает, не может долго держаться в вертикальном положении.

Со временем стопы принимают характерный вид, напоминающий букву Х, походка ребенка – неуклюжая, неуверенная, шаркающая. Малыш быстро утомляется, не может долго играть, ему трудно даются подвижные и активные игры. Появляются ноющие боли в ногах и позвоночнике, по вечерам родители могут заметить небольшую отечность нижних конечностей.


Ребенок с Х-образным искривлением стоп не может бегать, как его сверстники. Именно бег дается ему труднее всего, родители могут обратить внимание на то, что при попытках бежать малыш сильно размахивает руками, пытаясь удержать баланс.
Обувь изнашивается в тех местах, на которые приходится основная нагрузка при хождении, обычно стирается внутренняя часть ботинок и сандалий.

Виды и степени
Вальгусная деформация стоп у разных детей может иметь существенные отличия. Так, выделяют несколько основных видов этой патологии:
- Статическая деформация. Начинается у детей с искривлением осанки, является компенсаторным последствием проблем с позвоночником.
- Структурная деформация. Такое Х-образное искривление является врожденным. При нем таранная кость расположена анатомически неправильно.
- Спастическая деформация. Это искривление положения стоп, связанное с нейромышечными заболеваниями, ДЦП.
- Рахитическая деформация. Искривление, наступившее после перенесенного рахита.
- Травматическая деформация. Патология, наступившая после травм, переломов, разрывов сухожилий и мышечной ткани.
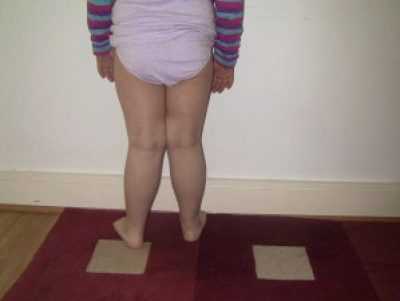
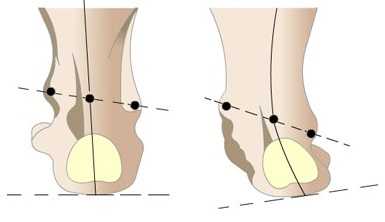
Многое в коррекции и прогнозах зависит от степени патологии. Чтобы наглядно представить себе критерии оценки степеней, ребенка следует поставить ровно, выпрямить ноги в коленях.
В норме от бедра до пятки по задней стороне ног можно провести две параллельные прямые. При вальгусной деформации линии будут преломляться в районе голеностопного сустава. Угол преломления и будет определять тяжесть патологии:
- 1 степень. Угол отклонения линии от прямой параллели — 10-15 градусов. Эта стадия прекрасно поддается коррекции.
- 2 степень. Угол отклонения 15-20 градусов. Деформация потребует более длительного курса лечения.
- 3 степень. Угол отклонения 20-30 градусов. Лечение будет трудоемким и продолжительным.
- 4 степень. Угол отклонения выше 30 градусов. Целесообразно хирургическое вмешательство.
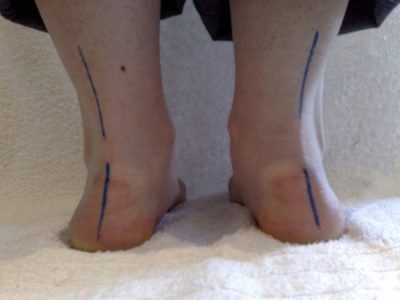
Диагностика
Если родители обратили внимание на то, что стопы крохи «косят» внутрь, обязательно следует посетить врача-ортопеда, который сможет подтвердить или опровергнуть опасения мамы и папы. Но даже если ничего в походке малыша родителей не настораживает, то патология может быть выявлена врачом хирургом-ортопедом на плановом медицинском осмотре или на прохождении комиссии при оформлении ребенка в ясли.

Одного только визуального осмотра специалиста для установки такого диагноза недостаточно. Требуется специальное обследование. Оно включает в себя:
- рентгенографические снимки стоп в трех проекциях;
- компьютерную плантографию;
- подометрию;
- ультразвуковое исследование суставов;
- посещение врача-невролога.
Только на основании полученных снимков и исследования морфологических свойств стопы и распределения нагрузки при ходьбе хирург-ортопед сможет сделать окончательное заключение о наличии вальгусного искривления, его виде и степени, после чего будет назначено соответствующее лечение.
Лечение
Лечение направлено на то, чтобы мышцы и связки окрепли, смогли принять на себя вертикальную нагрузку. Только это позволит вернуть стопу в нормальное положение.
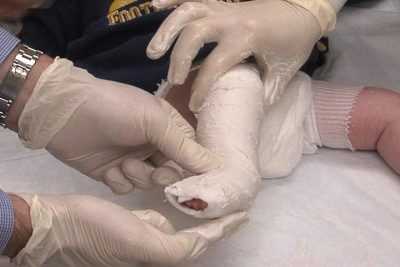
Если у малыша обнаружена врожденная вальгусная деформация, то ему могут наложить гипс на обе ножки, зафиксировав стопы в правильном положении. Делает это хирург-ортопед, который при наложении повязки учтет все особенности патологии у конкретного ребенка.
Дальнейшее лечение будет один-в-один повторять терапию, которая назначается в случаях приобретенного вальгусного искривления. Лечение приобретенной деформации может быть различным в зависимости от степени недуга. Легкие патологии не требуют оперативного вмешательства, вполне достаточно консервативных мер.
Правда, родители должны приготовиться к ежедневной систематической работе по коррекции положения ножек ребенка.
Ванны для ног
Делать их рекомендуется ежедневно перед сном. Ножки ребенка держат в теплой воде с отварами ромашки аптечной, а также корня лопуха. В воду можно добавить немного обычной питьевой соды. Цель таких процедур — расслабить нижние конечности, улучшить кровоснабжение.
Ванночки делают и после сеансов массажа, но в этом случае процедура должно быть контрастной. Сначала ребенок принимает теплую ванночку, а потом в нее постепенно добавляют холодную воду.

Массаж
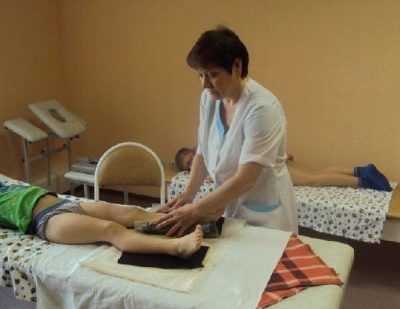
Массаж при вальгусном искривлении очень похож на массаж при плоскостопии — в нем используются те же приемы — растирание, разминание, вибрация. Массаж начинают со стоп, тщательно разминая пальчики, область плюсневых косточек, боковые части стопы, переходят на голеностоп и коленный сустав, а затем поднимаются выше.
При вальгусной деформации важно массировать не только ноги, но и пояснично-крестцовую область. Массаж назначается курсами по 10-14 дней с перерывом в 10 дней. Делать его можно у профессионального массажиста, а можно в домашних условиях самостоятельно, поскольку ничего сложного в такой манипуляции нет.

Полезны ежедневные занятия на массажном коврике-аппликаторе. Выбрать его поможет врач-ортопед. В лечебных целях обычно отдают предпочтением коврикам из плотных и жестких материалов, с высоким рельефным рисунком или игольчатым аппликаторам, тогда как профилактические коврики могут быть более мягкими и приятными.
Заниматься следует не менее 20 минут в день, выполняя комплекс упражнений из положения стоя. В него входит обычная ходьба босиком по аппликатору, ходьба на носочках и пятках, на внешней и внутренней стороне стопы, прыжки, перекаты с пятки на носочек.

Парафинотерапия
При лечении вальгусной деформации особенно хорошо зарекомендовала себя такая процедура, как парафиновые сапожки. Для ног используют специальный вид парафина, который очищен от примесей. Он долго сохраняет тепло и эффективно прогревает нижние конечности, улучшая кровообращение стоп и всех групп мышц.
Такие процедуры можно проделать в клинике, а можно освоить технику создания сапожек самостоятельно, тем более, что парафин, использующийся в медицинской практике, имеется в свободно продаже в аптеках.
Разогретый эластичный материал накладывают на стопы, закрывают их полиэтиленом и оставляют на 15-20 минут.

Грязевые аппликации
Для такого лечения используется специальная грязь, обладающая целебными свойствами. По сути это жирный ил, который скапливается на дне солевых озер, лиманов. Такие процедуры проводятся под наблюдением врача.
Обычно грязь накладывает на ножки ребенку через день на протяжении курса терапии, который обычно составляет от 10 до 20 дней.

Физиотерапия
Из физиотерапевтических методов коррекции вальгусного искривления наиболее распространены электрофорез, магнитотерапия и электростимуляция мышц нижних конечностей. Все эти процедуры можно пройти по направлению врача-ортопеда в поликлинике по месту жительства.
В течение курса лечения, которое может длиться годами, физиотерапевтические процедуры будут назначаться несколько раз.
Спорт
Детям с вальгусной стопой не рекомендуется бегать, прыгать, играть в футбол. Противопоказаны хоккей и фигурное катание. Любой спорт, в котором нагрузки на ноги велики, находится под запретом, во всяком случае, до момента излечения. Но это не означает, что ребенок с такой ортопедической патологией не может заниматься спортом.
При вальгусном искривлении полезно плавание, синхронное плавание, велосипедный спорт. Если возраст ребенка позволяет, после установки такого диагноза его следует обязательно записать в бассейн.
И дело не в олимпийских надеждах, просто плавание будет способствовать более быстрой коррекции патологии, поскольку при этом будут задействованы все группы мышц ног без гравитационной нагрузки, в воде.


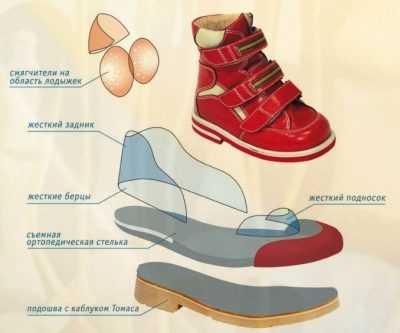
Ортопедическая обувь
Вопрос о ношении специальной ортопедической обуви решает лечащий врач. Обычно тяжелые и дорогие обувные пары из ортопедического салона приходится по индивидуальным меркам шить родителям детей по 2-3 степень вальгусного искривления.
Эта обувь отличается от обычной в первую очередь тем, что создана она уже с учетом угла отклонения положения стоп малыша от нормы. Рекомендации производителям пишет лечащий врач-ортопед.
При ходьбе в таких ботинках нога ребенка находится в правильном положении. Постепенно нагрузка начинает распределяться правильно, патология исчезает полностью или значительно уменьшается.
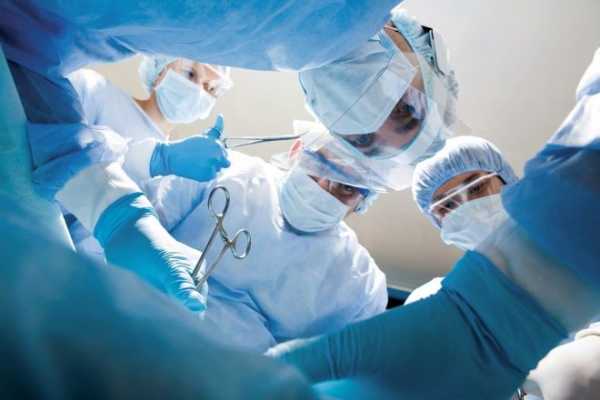
Хирургическое вмешательство
Операция еще несколько десятилетий назад при Х-образных стопах у ребенка считалась единственным способом решить проблему. Сейчас медицина смотрит на оперативное лечение патологии иначе — лишь 6-7% детей с установленным и подтвержденным диагнозом вальгусной деформации 3-4 степени показано такое лечение.
Врач также может предложить операцию в том случае, если все вышеописанные способы консервативной терапии не дали желаемого результата.
Чаще всего хирурги используют метод пересадки сухожилия с малоберцовой мышцы на внутреннюю часть стоп, тем самым усиливая и укрепляя их. Параллельно с этим хирурги удлиняют ахиллово сухожилие. На стопы хирургами могут быть наложены специальные шины, аппараты фиксации. После проведенной операции и окончания восстановительного периода показан курс физиотерапии, лечебной гимнастики, массажа.
Прогнозы
Выявленная в раннем возрасте вальгусная деформация небольшой степени отлично поддается коррекции, восстановить функции стоп удается полностью.
В отношении врожденных форм искривления стоп прогнозы не столь радужные, даже после проведенной хирургической операции не всегда удается придать стопам совершенно нормальное положение.
Тяжелые степени деформации при отсутствии своевременного лечения могут сделать ребенка инвалидом за несколько лет, ведь в деструктивный процесс постепенно оказываются втянутыми все суставы, особенно коленный и тазобедренный, страдает позвоночник.
Профилактика
Не допустить развития приобретенной патологии родители могут, соблюдая принципы разумности при постановке ребенка на ножки. До 8-9 месяцев делать этого не рекомендуется в принципе. Желательно, чтобы ребенок перед ходьбой освоил сидение и ползание, тогда его позвоночник и мышечная система смогут лучше подготовиться к принятию вертикального положения.
В раннем возрасте следует заниматься профилактикой рахита, не допуская, чтобы организм ребенка начал испытывать дефицит витамина D. У ребенка должно быть достаточное количество прогулок на свежем воздухе, сбалансированное питание.
Когда кроха начинает ходить, нужно правильно выбирать для него обувь, следить за тем, чтобы она была малышу по размеру, не жала и не болталась на ноге, имела небольшой каблук, не была слишком мягкой.
До 3 лет детям желательно покупать обувные пары с жестким задником и хорошей фиксацией голеностопа. Обязательно нужно поощрять хождение босиком по дому, по траве, песку, земле, если есть такая возможность.
Можно купить ребенку профилактический массажный коврик для ног.


О том, чем опасна вальгусная деформация стопы у ребенка, смотрите в следующем видео.
Вальгусная деформация стопы у детей: фото, лечение, причины, симптомы
Первые признаки вальгусной деформации стопы у детей проявляются ближе к году, когда ребенок начинает делать первые шаги. При ходьбе он опирается не на всю стопу, а только на ее внутреннюю часть. Лечение начинается сразу после диагностирования патологии. При слабой или умеренно выраженной вальгусной деформации достаточно использования консервативных методов — ортопедической коррекции, физиотерапевтических и массажных процедур.
Особенности вальгусной деформации стопы у детей
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует..." Читать далее...
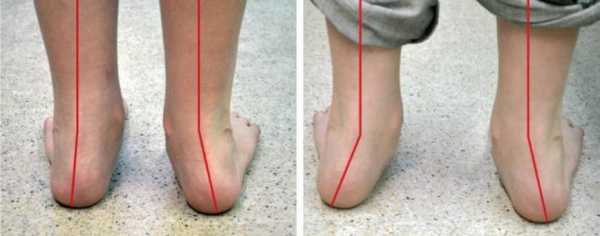
Вальгусная деформация стопы – патология, сопровождающаяся уплощением стоп и их «заваливанием» на внутреннюю сторону. Если ребенок туго сожмет и выпрямит колени, то расстояние между его лодыжками составит примерно 5 см. На патологию указывает отклонение пальцев и пятки во внешнюю сторону, «заваливание» сводов внутрь. В ортопедии подобная кривизна конечностей называется Х-образной. В некоторых случаях у детей диагностируется плоско-вальгусная деформация, для которой характерно снижение высоты сводов.
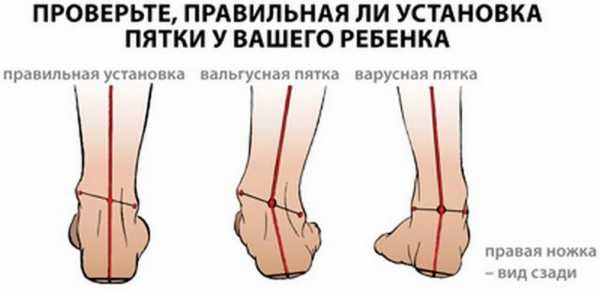
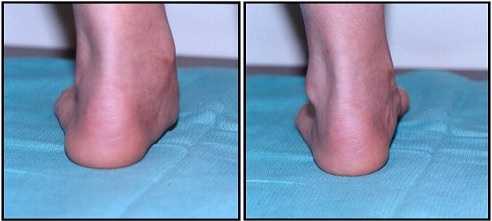
Слева — правильная установка стопы, посередине — вальгусная пятка, справа — варусная пятка.
Степени патологии
Степень вальгусной деформации имеет основное значение при определении тактики лечения. Она устанавливается уже при первом осмотре ребенка детским ортопедом на основании отклонения пятки наружу, уплощения сводов стопы, выпячивания внутренней части лодыжки с одновременным сглаживанием наружной.
| Степень вальгусной деформации стопы | Отличительные признаки патологии |
| Легкая | Для незначительной деформации характерно отведение переднего отдела стопы на 8-10 градусов, а заднего — до 10 градусов. Пятка наклонена под углом до 15 градусов, а высота продольного свода равна 15-20 мм. Угол высоты свода не превышает 140 градусов |
| Средняя | При осмотре ребенка выявляется отведение переднего свода на 15 градусов и менее. Задний отдел находится в вальгусном положении, высота свода не превышает 10 мм, пятка наклонена под углом до 10 градусов. Угол высоты свода – около 150 градусов |
| Тяжелая | Патология этой степени тяжести проявляется отведением переднего и заднего отделов на 20 градусов и более. Угол наклона пятки находится в пределах 0-5 градусов, такие же показатели и у высоты свода. Угол высоты свода 160-180 градусов |
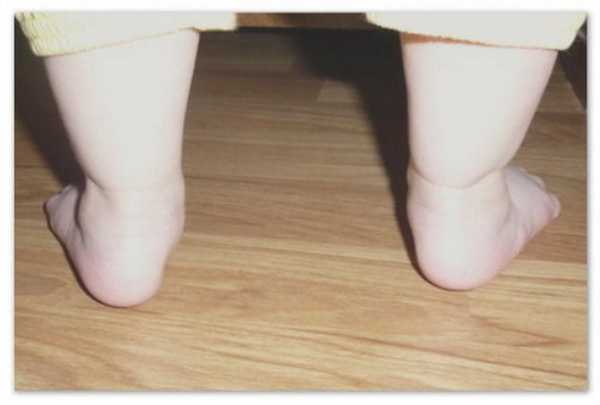
Причины возникновения проблем со здоровьем
Вальгусная деформация стопы бывает врожденной и приобретенной. Последняя развивается на фоне уже имеющихся патологий, становится причиной травм. Спровоцировать деформацию могут ослабленные мышцы, не способные удерживать пятку и пальцы в анатомически правильном положении.
Врожденные
В данном случае патологические изменения формы и расположения костных структур стопы происходят во внутриутробном периоде, по мере формирования опорно-двигательного аппарата плода. В зависимости от степени тяжести врожденное заболевание может диагностироваться сразу после появления ребенка на свет или в первые месяцы жизни при плановом осмотре детским ортопедом. Наиболее тяжелые истинно врожденные патологические изменения — «стопа-качалка» и «вертикальный таран».
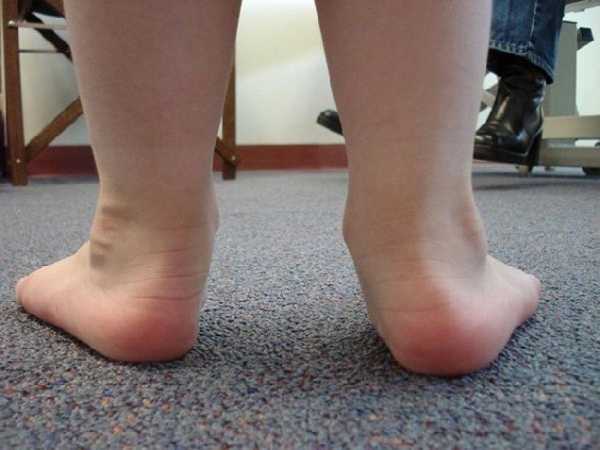
Приобретенные
В основе патогенеза приобретенной патологии лежат возникшие на определенном этапе отклонения в развитии опорно-двигательного аппарата, несовершенство связок, сухожилий. Наиболее часто подобным нарушениям подвержены ослабленные дети с пониженным мышечным тонусом. Предпосылками к неправильному формированию стопы могут стать такие патологические состояния:
- недоношенность ребенка;
- внутриутробная гипотрофия;
- врожденная слабость соединительнотканных структур;
- длительное пребывание в гипсе;
- часто возникающие респираторные заболевания — ОРВИ, бронхиты, пневмонии;
- рахит — расстройство костеобразования и недостаточность минерализации костей;
- дисплазия и врожденный вывих бедра;
- чрезмерные нагрузки на стопу из-за избыточного веса.
Нередко причиной вальгусной деформации становятся нейромышечные заболевания, для которых характерны нарушения динамо-статических взаимоотношений в ногах. Это миодистрофия, полиомиелит, полинейропатии, детский церебральный паралич.
Характерные симптомы заболевания
По мере прогрессирования патологии Х-образная форма кривизны ног становится выраженнее, а походка — все более неуклюжей. Ребенок при ходьбе чувствует себя неуверенно, не всегда полностью отрывает стопы от поверхности. Он старается избегать активных игр со сверстниками, так как быстро устает, испытывает боли в ногах, нижнем отделе позвоночника. В вечерние часы стопа отекает, возникают болезненные судороги в мышцах икр. Один из самых характерных симптомов патологии — стаптывание обуви по внутреннему краю подошвы.
Как проходит диагностика
Педиатр может заподозрить вальгусную деформацию при плановом осмотре ребенка. В этом случае он выписывает направление к детскому ортопеду для более тщательного обследования, обнаружения патологии и определения ее степени тяжести. На неправильное формирование стопы указывают излишне сглаженные своды, смещение ее внутренней поверхности вовнутрь, а пальцев и пятки — наружу. Одной из основных задач диагностики становится обнаружение причины патологии. С этой целью, а также для исключения заболеваний ЦНС, периферической нервной системы к обследованию ребенка подключается детский невролог.

Компьютерная плантография
Так называется инструментальное исследование, результаты которого позволяют выявить патологию по отпечатку подошвы. Врач ставит ребенка на плотное стекло напольного сканирующего устройства. По полученным изображениям рассчитываются морфологические параметры стоп.
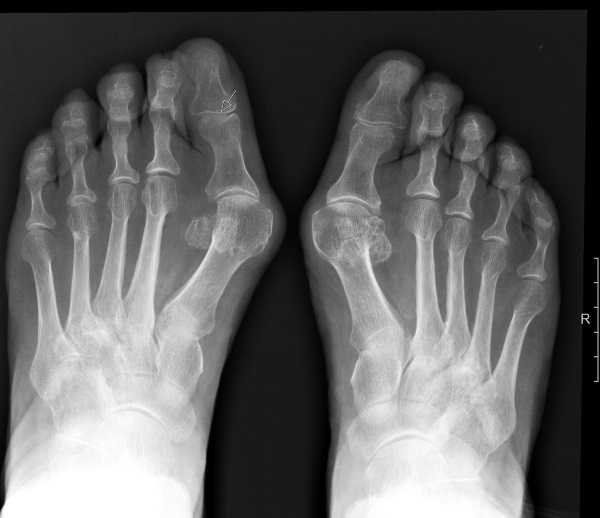
Рентгенография стоп
Диагностическая процедура наиболее информативна при обнаружении заболевания 3 степени тяжести. На снимках хорошо визуализируются уменьшенные своды стоп, нарушения расположения всех отделов относительно друг друга. С помощью рентгенографии можно выявить деформированные костные структуры суставов предплюсны.
Компьютерная подометрия
Компьютерная подометрия — тестирование на специальной компьютерной платформе (подометре) для оценки функционирования мышц голени и стопы. Исследование помогает установить характер распределения нагрузок на все отделы стопы. Его проведение позволяет обнаружить вальгусную деформацию до появления ее внешних признаков.
УЗИ суставов
Наиболее часто УЗИ используется в диагностике заболевания 1 степени тяжести. Во время проведения обследования ребенка укладываю на спину, а под коленями помещают небольшой плотный валик. На кожу наносят инертный гель для облегчения скольжения датчика. На экране монитора устройства визуализируются мягкотканные структуры, хрящи, кости, мышцы, связки и сухожилия.
Как бороться с болезнью
"Врачи скрывают правду!"
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим...
>Лечение вальгусной деформации направлено на восстановление анатомической формы стопы и ее правильного функционирования, а также укрепление мышц и связочно-сухожильного аппарата.
Гипсовые повязки при врожденной деформации
При тяжелой вальгусной деформации требуется иммобилизация ноги с помощью гипсовой повязки. Детский ортопед моделирует ее с учетом вида искривления стопы и ее морфологических параметров. На начальном этапе лечения конечность иммобилизуется циркулярной гипсовой повязкой. Она надежно фиксирует голеностопный сустав, ступню, но верхние части пальцев при этом остаются не забинтованными. Примерно через неделю ортопед снимает повязку, проводит ручное корректирование деформации. Для закрепления его результатов вновь накладывается фиксирующее приспособление.
Ножные ванночки и лечебное плавание
Особенно полезно для правильного формирования стопы плавание кролем, брассом, на спине. Маленькие дети занимаются с помощью родителей под руководством врача ЛФК. Терапевтически эффективны прыжки и ходьба по дну бассейна, стимулирующие укрепление мышц, связок, повышающие чувствительность всей подошвы.
В домашних условиях в качестве водных процедур применяются ножные ванночки с настоями или отварами хвойных иголок, девясила, чабреца, лимонной или перечной мяты. Для их приготовления 3 столовые ложки любого растительного сырья заливают литром кипятка, оставляют на час. Процеживают и смешивают с водой для ножной ванночки.
Массаж
Оздоравливающие процедуры выполняются только массажистом с медицинским образованием, хорошо знакомым с анатомическим строением стопы, предварительно изучившим результаты диагностики. При обработке ног ребенка он использует основные массажные движения — поглаживания, растирания, разминания, поверхностную пальпацию, вибрацию. Даже после нескольких сеансов расслабляются напряженные мышцы, повышается объем движений в голеностопном суставе.
Физиопроцедуры
В терапии заболевания у детей используются магнитотерапия, аппликации с парафином, озокеритолечение. Применяется электрофорез — воздействие слабыми импульсами электрического тока для оптимального распределения лекарственных веществ в измененных патологий тканях. Для проведения процедуры используются растворы солей кальция, витамины группы B, при необходимости — анальгетики и анестетики.
Лечебная физкультура
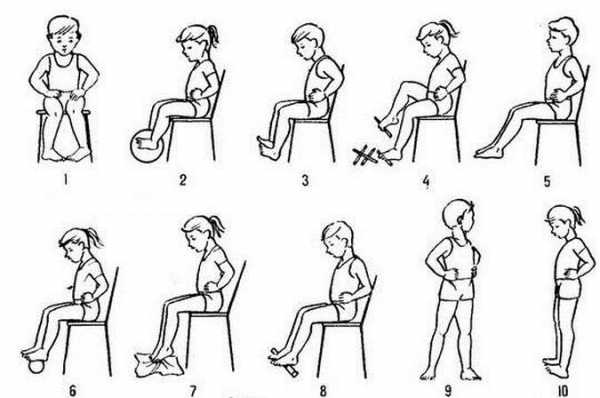
Это один из самых эффективных, помимо ортопедической коррекции, способов лечения вальгусной деформации. Ежедневное выполнение упражнений способствует выработке правильных двигательных стереотипов, исправлению осанки и походки ребенка, укреплению мышц.
Какие упражнения наиболее часто назначают врачи ЛФК:
- сгибания, разгибания пальцев ног в положении лежа на спине и сидя;
- круговые вращения стопой;
- перекатывание по полу любого цилиндрического предмета;
- сбор и удержание пальцами ног небольших шариков, кубиков;
- перекатывание с пятки на носок.
Полезна ходьба по ортопедическому коврику босиком. Он состоит из нескольких отсеков, каждый из которых имитирует природную поверхность, например, речную гальку или песок.
Ортопедическая обувь
При умеренной вальгусной деформации показано ношение ортопедической обуви. Она изготавливается индивидуально на заказ после снятия мерок с ножек ребенка. Такая обувь стоит достаточно дорого, но лечебный эффект от ее ношения высокий. При слабо выраженной патологии достаточно использования обычных ботинок или туфель с амортизирующей подошвой, качественным супинатором. При необходимости в них вкладываются подобранные по размеру ортопедические стельки.
Хирургическое вмешательство
Оперативное лечение патологии проводится довольно редко. Показаниям к хирургическому вмешательству становятся неэффективность консервативной терапии, не устраняемые медикаментозно боли, тяжелая степень деформации. При выборе способа выполнения операции учитываются особенности вальгусной деформации и ее выраженность. Чаще хирурги прибегают к пересадке сухожилия длинной малоберцовой мышцы на внутреннюю часть стопы, удлиняя при этом ахиллово сухожилие. Операция может быть проведена артродезом (обездвиживанием в функционально выгодном положении) таранно-ладьевидного сустава, наложением аппарата внешней фиксации.

Какие могут быть последствия при отсутствии лечения
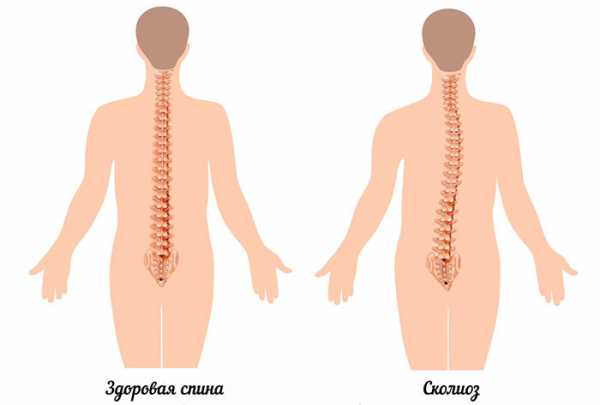
При отсутствии врачебного вмешательства вальгусная деформация может спровоцировать плоскостопие, укорочение ноги. Тяжелыми последствиями невылеченного заболевания становятся сколиоз, деформирующий остеоартроз, остеохондроз, деформация тазовых костей, коленного и голеностопного сустава.
Прогноз специалистов
Частое использование консервативных методов объясняется еще окончательно не сформировавшимся опорно-двигательным аппаратом ребенка. Его костные и хрящевые структуры находятся на этапе образования, поэтому хорошо поддаются ортопедической коррекции. Удается полностью восстановить форму стопы и ее функции. В случае тяжелой деформации справиться с патологией поможет только хирургическое лечение.
Профилактика патологии
Вальгусная деформация нередко развивается из-за ранней постановки ребенка на ножки, неправильного подбора обуви, например, плохо фиксирующей стопы или не смягчающей ударные нагрузки при ходьбе, лишнего веса у ребенка. В профилактических целях необходимо исключить все эти провоцирующие факторы, а также регулярно посещать детского ортопеда, заниматься с ребенком лечебной гимнастикой и физкультурой.
Похожие статьи
Как забыть о болях в суставах?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки - не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>
загрузка...
Вальгусная деформация стопы у детей, большого пальца. Фото, что это такое, степени, причины. Операция, упражнения, массаж
Распространенным заболеванием является вальгусная деформация стопы у детей. Патология видна невооружённым взглядом, а при необходимости можно взглянуть на фото деформированной стопы, чтобы диагностировать заболевание. При первых признаках нужно обратиться к врачу.
Содержание записи:
Вальгусная деформация – что это такое?
Постановка ходьбы является неправильной, если характеризуется следующими признаками:
- Снижение высоты свода стопы.
- Искривление оси постановки ног в крестообразном направлении, напоминающем букву Х.
- Ребёнок опирается на часть стопы, которая уходит внутрь.
- Неаккуратная и неуклюжая походка.
- Болезненность при ходьбе.
- Развёрнутые наружу пятки и пальцы.
- При соединении ног в коленной области в месте лодыжек появится промежуток более 4 см.
Вальгусной деформации подвержены:
- ступни;
- пальцы;
- коленный сустав.
Причины развития вальгусной деформации стопы и большого пальца
Вальгусная деформация стопы у детей (фото отражает суть патологии) развивается по следующим причинам:
- заболевания, появившиеся из-за вирусов – острые респираторные, воспаление лёгких;
- гипотония в области мышц;
- нарушения в работе локомоторной системы;
- излишний вес;
- нарушение минерального обмена и костеобразования;
- недоношенность малыша до положенного срока;
- ребенка поставили на ноги раньше рекомендуемого срока;
- образ жизни, для которого характерна малая подвижность;
- плохая наследственность;
- нейромышечные патологии – ДЦП, полиомиелит, миодистрофия;
- сахарный диабет;
- нарушения в работе щитовидной железы;
- хронические заболевания кишечного тракта;
- переизбыток витаминов, поступающих в организм;
- минеральная недостаточность;
- плоскостопие;
- повреждения в области мышц, суставов, связок;
- обувь неправильно подобрана;
- неправильное развитие тканей или частей тела;
- разобщение суставных поверхностей головки бедренной кости;
- сколиоз;
- слабые соединительные ткани.
Заболевание развивается в результате растяжения связок, которые закрепляют сустав с внутренней стороны. Иногда внутренние мышцы развиваются быстрее, чем наружные элементы. Внутризонная часть сустава увеличивается, а наружная уменьшается. Это ведёт к развитию дефекта в строении.
Симптомы
Признаки, характерные для заболевания:
- Ребёнок не может поставить пятки рядом, а если смотреть со спины, начиная от щиколотки ноги расходятся в разные стороны.
- Хорошо заметно искривление ног.
- Дети не отличаются активностью, для них характерна быстрая утомляемость.
- Появляются неприятные ощущения при ходьбе в ногах и в позвоночном отделе.
- Когда ребёнок стоит, то опирается на внутреннюю сторону ступней.
- К концу дня ноги отекают, возможны судорожные приступы.
- С бокового обзора ноги напоминают колено кузнечика, они будто выгибаются назад, что говорит об ослаблении связочного аппарата.
- На обуви сбит каблук, а внутренняя часть снизу сильно изношена.
- Прослушивается шарканье по земле, и походка становится нескладной и неловкой.
В каком возрасте проявляется
Вальгусная деформация стопы (фото прилагается) может быть врождённой и приобретённой формы. Когда ребёнок неправильно развивается в утробе матери, речь идёт о врождённом нарушении. При внешнем осмотре это диагностируется в 2-3 месяца.
Для приобретённой формы характерно неправильной развитие мышц, суставов и всей локомоторной системы. Патология появляется к 2-2,5 годам, когда ребёнок начинает более активно двигаться. Начальные изменения заметны уже к 1,5 годам.
Когда необходимо обращаться к врачу
Первичная симптоматика – повод для незамедлительного обращения к врачу, потому что патология быстро развивается.
Диагностика
Вальгусная деформация стопы у детей (фото ниже указывает стадии, при которых надо обратиться к врачу) определяется участковым педиатром. Чтобы подтвердить диагноз, нужен осмотр ортопеда-травматолога.
Назначается ряд исследований:
- ультразвуковое исследование суставов;
- рентген в 3 плоскостях проекции;
- получение отпечатка стопы с помощью плантографа;
- определение длины стопы, ширины и высоты, чтобы установить уровень изменений продольного свода стопы – подометрия.
Чтобы увидеть состояние тканей, изучить связки, мышцы голеностопа и кости голени, проводится ультразвуковое исследование суставов.
Рентген показывает расположение ступней рядом, возможное уменьшение или нарушения в расположении отделов стоп:
- заднего;
- переднего;
- среднего.
Подометрия нужна, чтобы выявить распределение нагрузки по ступне. Когда нет клинических признаков, данная диагностика помогает найти патологические изменения. Плантография позволяет проверить отпечаток стопы на морфологические параметры. На основании полученного снимка устанавливается диагноз.
Степени патологии
Есть несколько стадий развития заболевания:
- 1 стадия – для коррекции нужны ортопедические стельки и обувь. Допустимое отклонение – до 15 градусов.
- 2 стадия – допустимый уход от нормы – до 20 градусов. В качестве лечения необходимы: лечебная гимнастика, массаж, специальные упражнения, парафинотерапия, электрофорез.
- 3 стадия – отклонение во внутреннюю часть – до 25 градусов. Комплексная терапия: лечебная гимнастика, массажные процедуры, упражнения, ножные грязевые ванны, ношение специальной обуви и ортопедических стелек, приём витаминов, магнитотерапия, иглоукалывание, лечебное плавание.
- Последняя стадия – отклонение более 30 градусов, которое решается обычно хирургическим путём.
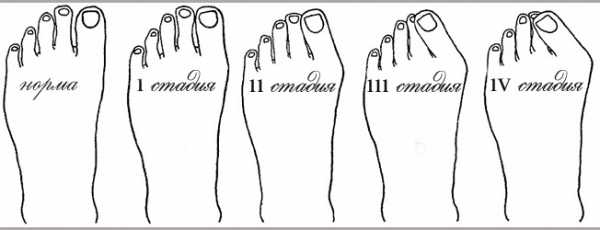 Стадии вальгусной деформации стопы у детей
Стадии вальгусной деформации стопы у детей
В некоторых случаях назначаются обезболивающие препараты.
Ножные ванны
Ножные ванны полезно делать при каждой степени патологии. Процедура улучшает тонус связок и мышц. Ванны лучше принимать через 2 часа после ужина и за час до сна с отваром лекарственных трав. Они обладают расслабляющим и общеукрепляющим эффектом.
Ванны делают с ромашкой, корнем лопуха, морской солью, хвойным концентратом.
Для приготовления достаточно 1 ч.л. травяного сбора на 250 мл воды. В отвар добавляется 1 ч.л. пищевой соды. Для солевой ванны необходимо взять 1/3 ст. соли на 10 л жидкости. Из расчёта на стандартную детскую ванночку кладётся 3 ст.л. соли. Она должна быть без ароматизаторов и красителей. Оптимальная температура воды – 36-37 градусов.
Ножные ванны делают с применением голубой глины, её добавляют в воду и разводят до консистенции сметаны. В полученную смесь добавляется морская соль, несколько капель скипидара.
Для снятия боли, отёчности и воспаления рекомендуются ванны с солью и йодом. На 1 л воды приходится 3 ст.л. соли и 10 капель йода. Длительность процедуры – 20-30 минут. Для улучшения эффекта рекомендуется положить на дно массажный коврик и походить по нему. Курс лечения – около 2 недель, процедура проводится через день.
Физиотерапия
Вальгусная деформация стопы у детей диагностируется на разных сроках.
По фото можно понять степень осложнения и подобрать одну из разновидностей физиотерапии:
- Массаж – механическое и рефлекторное воздействие на участки тела. Мышцы нижних конечностей укрепляются, тонизируются и стабилизируются. Улучшается кровообращение, нормализуется рост, и повышается аппетит.
- Электрофорез – метод электротерапии, при котором тело подвергается электрическим импульсам.
- Специальные упражнения – гимнастика.
- Фонофорез – лечение с помощью ультразвуковых волн, через которые поступают лекарственные средства.
- Воздушные ванны – дозированное воздействие воздухом на обнажённое тело.
- Компрессы – сухие и влажные лечебные повязки.
- Криотерапия – лечение холодом.
- Миостимуляция – воздействие на мышцы током с малой мощностью.
- Баротерапия – воздействие на организм повышенным или пониженным давлением.
- Иглоукалывание – введение в тело игл в акупунктурные точки.
- Лечебная физкультура – физические упражнения.
- Мануальная терапия – воздействие рук терапевта на тело.
- Плавание – вода снимает лишнюю нагрузку с костного аппарата и суставов. Сам процесс укрепляет мышцы.
- Магнитотерапия – воздействие магнитными волнами.
- Тейпирование – накладывание специальных эластичных лент, поддерживающих мышцы и сухожилия. Методика убирает боль, не даёт прогрессировать болезни. Возможно полное излечение.
Электрофорез
Суть процедуры в том, что вместе с электрическим током ионы лекарства проникают через кожу, слизистые оболочки, попадая в организм.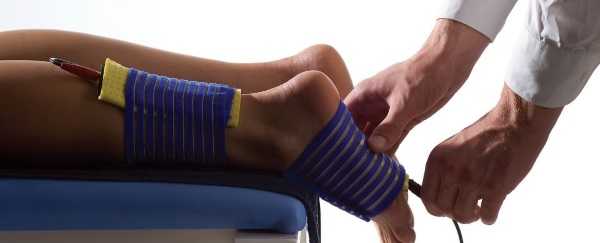
Лечение назначается исходя из:
- возраста,
- истории болезни;
- стадии заболевания.
Есть ряд противопоказаний:
- повышенная температура;
- раковые новообразования;
- нарушения в работе сердца;
- ишемия головного мозга;
- заболевания кожи;
- беременность;
- раны, порезы;
- аллергия;
- склонность к кровотечениям и проблемы со свёртываемостью;
- гнойные и воспалительные процессы;
- нестабильное артериальное давление.
Для проведения процедуры необходимы:
- 2 пелёнки – одна под ноги, другая сверху;
- эластичный бинт;
- лекарства;
- марля или фильтрованная бумага.
Жидкость подогревается до комнатной температуры. В качестве лечащего средства обычно используют «Эуфиллин», кальций, фосфор.  Электрические токи оказывают стимулирующий и разогревающий эффект, способствуя проникновению лекарства. Длительность процедуры – 3-10 минут. Курс лечения назначается индивидуально.
Электрические токи оказывают стимулирующий и разогревающий эффект, способствуя проникновению лекарства. Длительность процедуры – 3-10 минут. Курс лечения назначается индивидуально.
Массаж
Вальгусная деформация стопы у детей (фото подскажет степень осложнения) исправляется массажными процедурами. Для этого благоприятен прохладный и свежий воздух без сквозняков, необходим крем или массажное масло.
Принцип упражнений:
- в области спины – нежно разглаживается, начиная от поясницы заканчивая областью шеи;
- в ягодичной зоне допустимы лёгкие похлопывания, растирания и поглаживания;
- массаж ног начинается от бедра до голени. Необходимо качественное разрабатывание мышц, чтобы кожа приобрела розовый оттенок;
- ступни растираются от пяток до пальцев. Процедура заканчивается лёгким поглаживанием.
Продолжительность курса – 1 месяц, сеансы по 10-15 минут. Массаж улучшает поступление крови к ножкам ребёнка. После наступления 2 лет врачи назначают только массаж ступней.
Лечебная гимнастика
Детям старше 2 лет подойдёт лечебная физкультура. Терапия помогает:
- побороть кривизну ног;
- избавиться от косолапости;
- укрепить мышцы и связки;
- нормализовать поступление крови к нижним участкам тела;
- снять боль, тяжесть и усталость;
- придать ступням правильную форму.
Установлено, что ежедневная лечебная гимнастика способствует полному избавлению от недуга на 1 и 2 стадиях.
Врачи рекомендуют выполнять следующие упражнения:
- Ходьба по ортопедическому ковру и по траве, песку или гальке. Показано делать упражнение утром и вечером. На коврик ступают босыми ногами под руководством взрослого.

- Велосипед. Ортопеды совеют покупать малышам с 2-3 лет 3-колёсный транспорт. Благодаря этому активизируются мышцы ступней и укрепляется их свод. Допустима имитация велосипеда.
- Гусеница. Подходит для детей школьного возраста. Ребёнок садится на стул, стопы ставит полностью на пол, сгибая и разгибая пальцы, ноги должны передвигаться вперёд и назад. Необходимое количество – 7-10 раз на ежедневной основе. В школе дети могут выполнять упражнение прямо за партой.
- По полу раскидываются карандаши, а ребёнок должен собрать их пальцам ног.
- Ходьба на носках, например, как это делают балерины.
- Малыш должен пройти прямо, делая основной акцент на внешнюю часть ступни.
- Приседания, при которых коленки разведены, пятки не отрываются от пола, а носочки врозь.
- На песке или на воде рисуются узоры пальчиками ног.
- Упражнение лягушка. Ноги малыша сгибаются в области колен, притягиваются к животу и поворачиваются во внешнюю сторону. В конце тело ребёнка возвращается в привычное положение.

- Ходьба по бордюру или доске шириной до 15 см, за края выходить нельзя.
- Сидение в позе лотоса.
- Массаж стоп ребёнка колючим мячиком.
- Ходьба по гимнастической палке, чтобы носки и пятки касались пола.
- Имитация гусиного передвижения.
- Ходьба, располагая ноги ёлочкой.
- Вращение ступнями, рисуя круг.
- Поглаживание ножек одна другой снизу вверх.
- Поднимание и опускание корпуса тела с удерживанием ребёнка за руки. Ноги остаются прямыми.
- Выполнение приседаний, стоя на гимнастической палке.
Курс лечения назначается после полной диагностики и поставленного диагноза.
Медикаменты
Медикаментозное лечение назначается, когда:
- заболевание сформировалось из-за рахита или гиперавитаминоза – назначаются препараты, налаживающие обмен веществ, общеукрепляющие и биостимулирующие;
- при сильном болевом синдроме назначаются обезболивающие мази и гели – Вольтарен Эмульгель, ДИП, Ибупрофен;
- при повышенной температуре – Парацетамол, Нурофен;
- препараты, вводящиеся в суставы при обострении — Гидрокортизон, Дипроспан.
Препараты снимают болезненность и воспаление в области суставов, но с их помощью невозможно избавиться от заболевания.
Предусмотрено внутрисуставное введение. Из распространённых лекарств:
1. Дипроспан – оказывает противовоспалительное, противоаллергическое и иммунодепрессивное действие. Выпускается в прозрачных ампулах в виде суспензии. Дозировка устанавливается индивидуально в зависимости от заболевания, его тяжести и возможных реакций организма. Стандартная доза – 1-2 мл.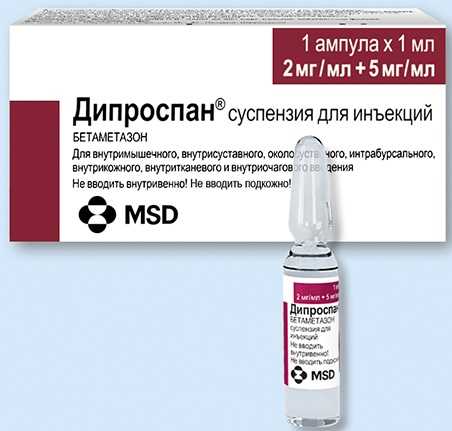
Побочные эффекты:
- скачки артериального давления;
- икота;
- скопление газов;
- воспаление поджелудочной железы;
- головокружение;
- боли в голове;
- депрессия;
- расстройство сна;
- сбои месячного цикла;
- лекарственный диабет.
2. Алфлутоп – стимулирует процесс восстановления, снимает воспаление, купирует боль. Выпускается в виде раствора для инъекций в ампулах из тёмного стекла. Стандартная дозировка – 1-2 мл. Побочные эффекты: кожные раздражения, возвращающееся усиление болевого синдрома.
Какую обувь выбирать
Вальгусная деформация стопы у детей (фото подходящей обуви легко найти в интернете) предусматривает выбор особой обуви:
- Задник должен быть высоким и жёстким.
- Усиленные боковые стенки, чтобы нога была в прямом положении и не ходила в стороны.
- Нога прочно фиксируется в обуви.
- Специальная ортопедическая стелька.
Для детей с патологией нужна обувь со шнурками или липучками, чтобы любая нога (худая или полная) хорошо фиксировалась в обуви.
Стоит обратить внимание на следующее:
- практичнее обувь, изготовленная из натуральной кожи;
- наличие плотной подошвы из нескользящего материала;
- модифицированный удлинённый каблук, который регулирует заваливание ноги во внутреннюю сторону.

Правильно выбранная стелька поддерживает дальний отдел конечности. Разработана специальная модель – ВП-2, которая идеально подходит при вальгусе.
Ортопеды рекомендуют носить коррекционную обувь 4-6 часов в сутки.
Обувь должна быть комфортной, широкий, с каблуком не выше 4 см. Разработаны специальные фиксаторы (шины), которые одеваются на период сна. Врачи советуют правильно питаться и вести активный образ жизни.
Зарекомендовали себя следующие марки обуви:
- Котофей – производитель — Егорьевск. Компания выпускает обувь на все сезоны. Размеры – от ясельных до подростковых рядов. Повод – от повседневной до нарядной. Предоставляется гарантия на товар – 30 дней. Для изготовления используются натуральные материалы.
- Артемон – собственное производство в Москве. Выпускается под фирмой Аквелла. Имеет сертификаты сложной ортопедической обуви. Показана при ДЦП, плосковальгусной деформации стопы. Размерный ряд – от 24 до 40.
- Minimen – турецкая обувь. Выпускают все виды обуви, в том числе и ортопедическую линейку. Размеры с 18 до 39.
- Ortopedia – московская компания с 10-летним стажем. Изготавливают обувь, соответствующую всем нормам, из натуральных материалов. Производитель предлагает не только коррекционную обувь, но и профилактическую.
- Rabbit orthopedic – обувь от производителя из Москвы. В процессе изготовления используются натуральные материалы. Размерный ряд от 17 до 40.
- Сурсил Орто – московская компания, выпускающая обувь для детей и взрослых. Собственное производство. Сертификаты и тесты качества. 10-летний стаж работы.
- Ortofoot – производитель – Киев. Компания выпускает стельки, антивальгусную и антиварусную обувь.
Можно ли полностью вылечить без операции
Лёгкие стадии патологии не требуют хирургического вмешательства, но придётся провести систематическую ежедневную работу по коррекции ступней малыша.
Чтобы избежать операции выполняют рекомендации:
- обязательная эксплуатация ортопедической обуви;
- приём лекарств;
- массаж, ЛФК, грязевые, воздушные ножные ванны, электрофорез;
- использование специальных вкладышей, валиков, корректоров.
Суть консервативного лечения – устранение симптомов, чтобы не дать заболеванию развиваться.
Когда нужна хирургическая коррекция
Показанием для хирургического вмешательства является неэффективность терапевтического лечения и ярко выраженные функциональные нарушения. Когда степень искривления набирает обороты, назначается хирургическая коррекция.
Как проводят операцию у детей
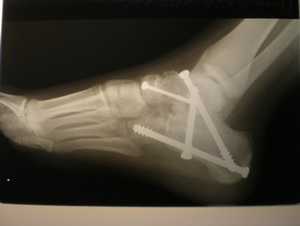
В процессе операции меняется суставной угол, что способствует физиологическому изменению расположения костей. Врач может отрегулировать натяжение связок стопы, а связочный аппарат будет оказывать поддержку и стабилизацию суставов. Операция подбирается в зависимости от степени заболевания, поставленного диагноза.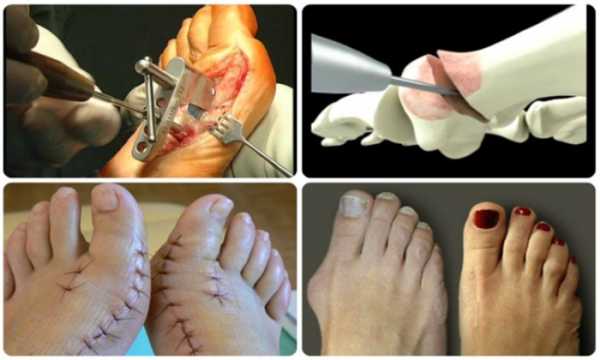
В период восстановления обязательна лечебная гимнастика, использование ортопедических стелек и соответствующей обуви.
После хирургического вмешательства важно следовать рекомендациям лечащего врача.
Основные этапы операции:
- Создаются условия для неподвижности сустава.
- Регулируется деформация стопы, восстанавливается форма, размер костей.
- Костные фрагменты закрепляются с помощью титановых пластин. Иногда повреждённый сустав заменяется имплантом.
- Область оперативного вмешательства закрывается косметическим швом, накладывается стерильная повязка.
Реабилитация после операции
В 1 сутки после хирургического вмешательства следует обязательно находиться в постели, чтобы разработать суставы, можно поводить пальцами ног.
На 3 день разрешается вставать и ходить, используя ортез. Он снимает нагрузку со ступни.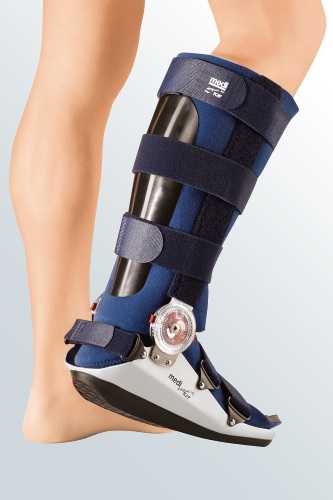
В больнице необходимо находится около 2 недель. Без ортеза можно ходить, спустя 6 недель. Полная реабилитация наступает через 4-6 месяцев. По истечении указанного срока разрешены занятия спортом и туфли на высоких каблуках.
Возможна отёчность в области ступни и голеностопа после операции, сохраняющаяся в течение 3 месяцев. Для уменьшения отёчности показаны холодные компрессы. В положении лёжа ноги должны быть на высоте (подкладывается валик или подушка).
На этапе восстановления важно соблюдать рекомендации врача, чтобы не сместился фиксатор. Ткани заживают быстрее и восстановление проходит эффективнее, если проводится регулярный массаж, лечебная гимнастика и физиопроцедуры.
Последствия, если не лечить
Вальгусная деформация стопы не проходит самостоятельно.
Патология может стать причиной следующих заболеваний:
- изменение длины конечностей;
- уплощение сводов стопы;
- деформация тазовых костей;
- дистрофические изменения в суставных хрящах;
- сколиоз;
- изменения в голеностопных и коленных суставах.
Иногда тяжёлая степень патологии приводит к инвалидности.
Патология – вальгусная деформация стопы – носит сложный характер и не всегда поддаётся консервативному лечению (фото сложных случаев представлены), но встречается у детей относительно часто.
Оформление статьи: Владимир Великий
Видео про вальгусную деформацию стопы
Елена Малышева расскажет про вальгусную деформацию стоп:
Вальгусная деформация стопы у детей – лечение вальгусной стопы
По статистике, почти каждый малыш младше 5-летнего возраста, имеющий отклонения в развитии стоп (40-80%), имеет также диагноз «плоско-вальгусная деформация стоп». Она сопровождается следующими отклонениями:
- уплощение продольного свода;
- вальгусное положение заднего отдела;
- абдукционно-пронационное положение переднего отдела.
Максимальный процент наблюдается у детей младшего школьного и дошкольного возраста. Хотя бывают случаи, когда данный диагноз может считаться неправомочным.
Форма стопы, сформировавшаяся в ходе эволюции, обеспечивает равномерное распределение веса тела. Кости стопы, соединенные прочными межкостными связками, образуют её свод, роль которого – обеспечивать максимальную амортизацию движений при беге и ходьбе. Выпуклые своды ориентированы в двух направлениях – поперечном и продольном. Поэтому в норме у стопы взрослого человека три точки опоры – головка первой плюсневой кости, пяточный бугор и пятая плюсневая кость.
У детей уплощение свода стопы, как правило, встречается в тот период, когда малыш только-только делает первые шаги; связано это с достаточно серьезными нагрузками на ножки при попытке сделать шаг. Конечно же, нельзя ждать от малыша идеально правильной постановки стоп или походки «от бедра» сразу же после того, как он впервые встал на ножки. Не стоит и впадать в панику или сразу же ставить крест на спортивной или военной карьере.
Как правило, впервые жалобы родителей возникают, когда ребенок делает первые самостоятельные шаги. В этом случае необходимо четко различать физиологическое уплощение свода стопы ребенка, который пока ещё не достиг возраста трёх лет, и собственно плоско-вальгусную деформацию, которая уже требует наблюдения врача-ортопеда. До трёх лет у детей на подошвенном аспекте стопы имеется «жировая подушечка», поэтому при простом визуальном осмотре свод стопы не виден. Но он будет заметен, если вы попросите малыша встать на носочки. Костная ткань у ребенка продолжает формироваться до 5-6 лет, поэтому только в этот период имеет смысл начинать разговор об отсутствии или наличии у малыша как таковой плоско-вальгусной ДЕФОРМАЦИИ.
Хотя стоит иметь в виду, что плоско-вальгусные стопы у детей могут привести к таким негативным последствиям, как:
- сильное искривление позвоночника;
- постоянная боль в ногах;
- «взрослые» заболевания – остеохондроз, артрозы.
В некоторых случаях диагноз «вальгусные стопы» ставится ребёнку еще в роддоме. В этом случае имеет место врождённый характер заболевания (вертикальный таран).
Причины деформации стоп
1. Дисплазия соединительной ткани (78%). Загрязнённые вода и воздух, продукты питания низкого качества приводят к тому, что соединительная ткань, являющаяся основой связочного аппарата суставов (а также и всех других органов), формируется неправильно.
2. Неправильная детская обувь (мягкие модели с плоской подошвой, не способные как следует зафиксировать ногу).
3. Малыш не занимается физической культурой в дошкольных учреждениях и в семье.
4. Генетические и эндокринные (диабет, заболевания щитовидной железы) нарушения.
5. Остеопороз (поражение костей скелета).
6. Различные травмы стопы.
Врачи выделяют ряд теорий, при помощи которых можно объяснить этиопатогенетические механизмы:
- анатомическая теория;
- вестиментарная теория;
- статико-механическая теория;
- теория наследственной мышечной слабости;
- теория конституциональной слабости соединительной ткани.
Классификация:
- гиперкоррекция при лечении косолапости;
- врождённая;
- паралитическая;
- рахитическая;
- травматическая;
- статическая.
Врачи выделяют три степени тяжести плоско-вальгусной деформации стоп: лёгкую, среднюю и тяжёлую. Так называемая стопа-качалка (вертикальный таран, стопа пресс-папье) – наиболее тяжёлая степень деформации. Выявляется она сразу же при рождении, частота случаев выявления - 1 на 10 000 новорожденных. Этиопатогенез этой деформации до настоящего времени не изучен окончательно. В качестве наиболее вероятной причины возникновения деформации врачи выделяют порок развития зачатка и задержку его развития на одном из этапов формирования эмбриона.
Параметры стопы в норме:
- если провести две линии – по нижнему контуру пяточной кости и первой плюсневой кости – так, чтобы вершина угла оказалась в области ладьевидной кости, этот угол должен составлять 125°;
- высота продольного свода – 39-40 мм;
- вальгусное положение задних отделов стопы – от 5 до 7°;
- угол наклона пяточной кости по отношению к плоскости опоры – от 20 до 25°.
Высота продольного свода стопы у детей дошкольного возраста в норме может составлять 19-24 мм.
Легкая степень характеризуется следующими параметрами:
- высота продольного свода стопы снижена до 15-20 мм;
- угол высоты свода уменьшен до 140°;
- угол наклона пяточной кости – до 15°;
- вальгусное положение заднего отдела – до 10°;
- отведение переднего отдела стопы (8-10°).
Средняя степень:
- свод стопы снижен до 10 мм;
- высота свода уменьшена до 150-160°;
- угол наклона пяточной кости до 10°;
- вальгусное положение заднего отдела и отведение переднего - до 15°.
Тяжелая степень:
- свод стопы снижен до 0-5 мм;
- угол высоты свода стопы уменьшен до 160-180°;
- угол наклона пяточной кости - 5-0°;
- вальгусное положение заднего отдела и отведение переднего - более 20°;
- деформация при тяжелой степени ригидная и не поддается коррекции;
- постоянный болевой синдром в области Шопарова сустава.
Стопа – основа, «фундамент» нашего тела. А если фундамент кривой, то и ровного, надёжного дома на нём не построить. Плоско-вальгусная деформация стоп влечет за собой вальгусную (Х-образную) деформацию коленных и голеностопных суставов, неправильное положение таза, нарушения осанки. Искривление осей позвоночника и конечностей приводит к перегрузке мышц, которые будут безуспешно пытаться удержать тело в правильном положении. Как результат – появление болей, раннее развитие артрозов, остеохондроза.
Профилактика:
- Нагружать ножки малыша раньше 7-8 месяцев не стоит. В качестве элемента гимнастики приставлять малыша можно и раньше, но только кратковременно и обязательно с поддержкой.
- Проводите профилактику рахита.
- Малыш должен носить правильную обувь: имеющую жёсткий высокий задник (выше пятки на 3-4 см), помогающий удерживать пятку на оси голени, а также гнущуюся подошву и небольшой супинатор.
- Обязательно нужно проходить осмотры у ортопеда (1, 3 и 6 месяцы жизни, в год и три, с 4 лет – ежегодные посещения).
Лечение
С учетом всего вышеперечисленного, родителям необходимо понимать, что плоскостопие является серьезной проблемой только тогда, когда стопы не просто являются плоскими, но и причиняют беспокойство малышу при ходьбе или беге. Если при подъеме на носочки своды стоп у малыша выглядят нормальными и никак его не беспокоят, то и лечение не требуется.
Если же плоские стопы являются к тому же болезненными, ригидными (тугоподвижными) – это совершенно другая ситуация. Здесь уже нужна помощь ортопеда, регулярно занимающегося стопами, чтобы грамотно оценить тяжесть патологии и выработать адекватную тактику ведения пациента. Это может быть как ортезирование при помощи специализированной обуви, так и оперативное лечение в различных вариантах:
1. Операция Грайса (подтаранный артроэрез).
До лечения После лечения
2. Метод Доббса для лечения вертикального тарана (этапное гипсование с последующей перкутанной фиксацией спицей Киршнера).
Метод Доббса заключается в проведении 5-6 сеансов (по одному в неделю) щадящей мануальной коррекции деформации стоп. Каждый сеанс завершается гипсованием вовлечённых нижних конечностей, направленным на надёжное удержание стоп в положении максимально возможной коррекции. При этом гипсовую повязку накладывают от верхней трети бедра до кончиков пальцев с согнутым коленным суставом до 90°.
Мягкие ткани у детей достаточно растяжимы, что позволяет от сеанса к сеансу, постепенно, без наркоза устранять дорзифлексию, пронацию и абдукцию передних отделов стопы и выводить их в положение супинации, варуса и плантофлексии. За 5–6 сеансов клинико-рентгенологически нормализуются анатомические взаимоотношения в суставах среднего и заднего отделов стопы. Последний этап заключается в двух хирургических манипуляциях: фиксации таранно-ладьевидного сустава при помощи спицы Киршнера в правильном положении (чрескожно, под контролем ЭОП) и полной чрескожной ахиллотомии.
После данных манипуляций на срок до 8 недель накладывают гипсовую повязку. После того, как спицы удалены, ребенок находится в гипсовых сапожках (без фиксации коленного сустава; с выкладкой продольного свода; с возможностью полноценной опоры на ножки). Затем, чтобы предупредить рецидивы деформаций стоп, до 4-летнего возраста малышам назначается ортопедический режим ношения брейсов. Как и после лечения по методу Понсети, детки носят брейсы на первом этапе 23 часа в сутки (в течение 4 месяцев), затем время ношения постепенно сокращается, и в дальнейшем брейсы надеваются только во время сна (ночного и дневного). Отличие от метода Понсети заключается только в угловых настройках отведения стопы. В дальнейшем дети, пролеченные по методу Доббса, носят ортопедическую обувь с выполнением продольного свода.
3. Различные мягкотканные и артродезирующие операции.
Необходимо понимать, что при постановке диагноза и лечении все нюансы нужно согласовывать как с ортопедом, так и с врачами смежных специальностей (массажистом, врачом ЛФК, физиотерапевтом и т.п.).
Предварительную консультацию у специалистов по состоянию стоп у ребенка Вы можете получить, заполнив форму онлайн консультации (для ребенка до года с фотографиями стоп, старше 1 года с фотографиями стоп и видео ходьбы).